Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Хронический гепатит Б является системным вирусным заболеванием, которое характеризуется поражением печени и различными внепеченочными проявлениями. Основным фактором развития признается вирус гепатита В (НВV). Патология убивает клетки печени, образуя соединительную ткань. Со временем орган теряет способность выполнять свои функции.
Сколько живут с хроническим гепатитом В, который по статистике хронизируется в 10% случаев? Вирус обычно никак себя не проявляет до тех пор, пока поражения не станут критическими.
По глобальности распространения хронический гепатит сопоставляют с ВИЧ и туберкулезом. Патология протекает в двух видах:
- Неактивная форма носительства, при которой в крови отсутствуют вирусные частицы либо их количество мало. В случаях пониженного иммунитета неактивное носительство приобретает активное течение гепатита В.
- Хронический активный гепатит отличается большим количеством вирусных частиц в крови, воспалительным процессом в печени, имеющим риск развития цирроза и рака органа.
Различить данные формы патологии по клиническим признакам невозможно, для этого необходимо пройти ряд лабораторных исследований. Часто заболевание протекает бессимптомно, при этом человек может и не догадываться о заражении.
Сколько живут с хроническим гепатитом Б, зависит от многих факторов. Продолжительность жизни инфицированного человека при наличии неблагоприятных факторов, таких как употребление алкоголя, наркотических средств, беспорядочных половых связей, будет короткой. Образ жизни носителя гепатита В должен исключать все эти провоцирующие факторы. Люди с гепатитом, имеющие сопутствующие хронические заболевания, такие как сахарный диабет, ВИЧ, имеют худший прогноз. Значительно дольше с хроническим гепатитом живут люди, соблюдающие все предписания лечащего врача и ведущие здоровый образ жизни.
Правильная терапия и строгое соблюдение требуемых ограничений увеличивают продолжительность жизни. По данным ВОЗ в настоящее время в мире насчитывается около 240 млн людей с хронической формой гепатита В. Точных статистических данных о том, сколько живут с хроническим гепатитом, нет. Факторами, влияющими на развитие болезни, является уровень иммунитета, возраст больного, половая принадлежность. Мужчины больше подвержены фиброзу.
Несмотря на то что вирус гепатита обладает большой устойчивостью, он не передается воздушно-капельным путем. Заражение происходит в том случае, когда он попадает на поврежденный кожный покров, слизистые оболочки. Инфицирование может происходить через кровь и другие биологические жидкости: слюну, сперму, влагалищный секрет. Самый распространенный путь заражения — незащищенный половой контакт.
Инфицирование может произойти при родах — от больной матери ребенку. Подавляющего большинство младенцев заражаются гепатитом В в течение первых месяцев жизни. Инфицирование также возможно через нестерильный медицинский инструментарий, при проведении операции, лечении зубов.
- врачи и медперсонал;
- наркоманы, использующие нестерильные шприцы;
- люди, нуждающиеся в частом переливании крови и находящиеся на диализе;
- люди, пользующиеся услугами тату-салонов, маникюрных и педикюрных кабинетов с непроверенной репутацией.
Инкубационный период может составлять от одного месяца до полугода. Зачастую хроническая форма гепатита протекает без ярко выраженных симптомов. Могут присутствовать признаки простуды: головные и суставные боли, озноб, повышенная температура тела.
Однако способны обнаруживаться и тошнота, темная моча, желтая склера глаз. Человек может жаловаться на боли в правом подреберье, снижение аппетита.
Заболевание диагностируется с помощью серологических маркеров, выявления ДНК вирусов в анализах крови. Для диагностики могут исследоваться ткани печени, полученные при биопсии.
Также проводятся следующие обследования:
- общий анализ мочи и крови;
- фибротест, оценивающий степень воспалительного и фибротического изменений тканей печени;
- кровь на онкомаркеры;
- изучение гормонального фона;
- ультразвуковое исследование брюшной полости.
Как жить, если поставлен диагноз хронический гепатит? В первую очередь необходимо придерживаться врачебных назначений, соблюдать диету, заниматься спортом. Лишний вес и малоподвижный образ жизни только усугубят течение болезни. Насколько много проживет человек с хроническим гепатитом В, зависит от правильного лечения и дальнейшего образа жизни. В мировой практике терапии хронической формы гепатита В используется метод, предупреждающий размножение вирусов, развитие цирроза, печеночной недостаточности и онкологии органа.
Прожить с хронической патологией можно достаточно долго, однако следует помнить, что данная инфекция требует пожизненного лечения. Окончательно избавляются от хронического гепатита 10 больных из 100.
При неактивной форме носительства, когда отсутствует воспалительные процессы в печени, лечение не потребуется. Пациентам с такой формой заболевания необходима регулярная сдача анализов крови для предупреждения осложнения недуга.
Для устранения хронического гепатита назначают комплексное лечение, медикаментозные препараты подбираются в зависимости от формы и тяжести заболевания. Прописываются противовирусные средства группы альфа-интерферонов, понижающие размножение вируса. Интерфероны на сегодняшний день являются единственным средством, способным влиять на выраженность фиброза в печени. Поддерживающая терапия включает в себя иммуностимуляторы и гепатопротекторы.
Назначается диета с ограничением жирной и жареной пищи, соленых и острых продуктов. Под запретом алкоголь и курение. Прием различных медикаментозных средств необходимо обсуждать с лечащим врачом. Терапия в среднем может длиться от 6 месяцев и более, в зависимости от течения болезни, сопутствующих патологиях. Без лечения хронический гепатит «В» приводит к серьезным осложнениям: циррозу, онкологии, печеночной недостаточности.
Современная медицина дает большие шансы на выздоровление и улучшение качества жизни. Ученые разрабатывают препараты, разрушающие ДНК вирусов в крови и печени. С хроническим гепатитом В живут и 20 и 30 лет, конечно, при условии своевременного лечения и соблюдения определенных правил.
Единственным средством защиты является вакцинация. В настоящее время всем новорожденным делают прививки от гепатита. Людям, находящимся в зоне риска, следует пройти вакцинацию, предотвращающую инфицирование гепатитом и сохраняющую иммунитет на 10 лет.
В профилактических целях целесообразно повышать иммунитет, занимаясь плаванием, бегом, закаливающими процедурами. Необходимо всегда соблюдать элементарные правила личной гигиены: не пользоваться чужими маникюрными ножницами, зубной щеткой и т. д.
Чем раньше начато лечение гепатита В, тем больше шансов избавиться от вируса навсегда. Это заболевание считается особенно опасным из-за высокого риска заражения детей и взрослых, а также вследствие бессимптомного начала болезни. Человек может и не знать, что ему необходимо лечиться, и потерять драгоценное время. А инфицироваться можно не только половым путем или через переливание крови, грязные шприцы. Гепатит В передается через предметы домашнего обихода и нестерильные инструменты.
В редких случаях при хорошем иммунном ответе можно прогнать вирус без дополнительного лечения. Но гораздо чаще бывает, что заболевание переходит в хроническую форму, и вылечить его становится гораздо сложнее.
Выявляют вирус гепатит В через исследование крови. Если есть подозрения о возможном источнике заражения, необходимо проинформировать об этом врача.
Иногда после бессимптомного течения проявляются определенные признаки болезни:
- боли в животе, мышцах и суставах;
- тошнота, расстройство желудка;
- желтушность кожи и белков глаз;
- темная моча;
- увеличение объема печени и селезенки;
- быстрая потеря веса, утомляемость, слабость;
- зудящая кожа и появление сосудистых звездочек.
В группу риска по заболеваемости гепатитом В входят:
- наркозависимые;
- люди, имеющие много половых партнеров;
- решившие сделать татуировку или пирсинг;
- родственники хронических больных;
- пользующиеся чужими предметами обихода, особенно с острыми краями (маникюрные ножницы, лезвия, расчески);
- те, кто находится в местах лишения свободы;
- нуждающиеся в переливании крови, гемодиализе, регулярных инъекциях;
- врачи и медсестры, особенно те, что контактируют с биологическими жидкостями и тканями (хирурги, работники станций переливания крови).
Необходимо соблюдать особую осторожность при выборе косметологического салона для маникюра, педикюра и стоматологической клиники. Но нужно знать, что через посуду или беседу заразиться гепатитом В невозможно.
Среди взрослых прививка обязательна для входящих в группу риска, а также часто путешествующих людей.
Чтобы выявить наличие вируса, врач собирает подробный анамнез.
После осмотра пациента, его направляют на биохимическое исследование крови, а также проводят анализ крови на маркеры этой разновидности гепатита. Дополнительно назначают УЗИ брюшной полости.
Для того, чтобы избавиться от источника болезни полностью, требуется комплексная терапия.
Прежде всего, необходимо изменить режим питания. В больнице такому пациенту предлагается диетстол №5.
Если инфицированный человек лечится в домашних условиях, он сам должен контролировать свой рацион. И после курса в стационаре также следует в течение полугода соблюдать определенные ограничения в питании.
| Запрещено | Ограничено | Можно |
| Спиртное, томатный сок и кетчуп, маринады, жгучие специи и приправы, копчености, жареные и жирные блюда, сладости с кремом и шоколадом, кофе, мясные изделия, содержащие тугоплавкие жиры (свинина, утка, баранина, гусятина). | Слабые мясные бульоны, сливочное масло, яйца, неострый сыр, вареная колбаса, сосиски, слабосоленая селедка, икра, томаты. | Молочные продукты; мясные изделия (телятина, курятина, индейка, приготовленная на пару или отварная); вареная нежирная рыба; овощи, фрукты; неострая квашеная капуста; каши, овощные супы. |
Принимать пищу рекомендуется регулярно каждые три часа маленькими порциями по 300 килокалорий. Необходимо снизить потребление соли. Можно пить минералку («Ессентуки», «Славяновская», «Боржоми»), зеленый чай, свежевыжатые соки.
Медикаментозная терапия зависит от формы и течения заболевания:
- В острый период заболевания назначается лишь поддерживающая и выводящая токсины терапия, восстанавливающая гепатоциты. В это время врачи могут порекомендовать инозин (рибоксин), желчегонные препараты (кукурузные рыльца, отвар бессмертника, фламин и другие).
- Хроническая форма недуга лечится несколькими типами препаратов. Превалирует противовирусная терапия: средства группы альфа-интерферонов («Интерферон альфа-2а», «Виферон», «Роферон-А», «Интрон А» и другие) идут в комплексе с нуклеозидными аналогами. Это «Адефовир» («Хепсера»), «Энтекавир» («Бараклюд»), «Тенофовир» («Виред»), «Ламивудин» («Хептовир», «Хептодин»), «Телбивудин». Такая терапия не только способствует ликвидации вирусов, но и снижает скорость их размножения, не дает им откладываться в клетках печени. Дополнительно для регенерации гепатоцитов назначают гепатопротекторы («Гепабене», «Фосфоглив», «Лив 52» и другие) и препараты, поддерживающие иммунную систему («Задаксин»), спазмолитики («Дротаверин», «Но-шпу»).
- При тяжелой форме недуга дополнительно могут назначить гипербарическую оксигенацию и плазмаферез.
- Пациентам с ярко выраженным холестатическим компонентом можно принимать средства с урсодезоксихолевой кислотой («Урсофальк», «Урсосан» и другие).
Современная терапия предполагает применение инновационных методик. Так, уже есть возможность лечить больных с гепатитом В путем внедрения препаратов со стволовыми клетками, извлеченными из костного мозга пациента.
Такое новое лечение получило название «аутологичная трансплантация». Она улучшает состояние печени и качество жизни инфицированных. Еще одно новое направление – экстракорпоральная детоксикация для удаления вирусов и токсинов из системы кровообращения с помощью особых аппаратов, например, лазерных или криоустановок.
Комплексная терапия может по рекомендации врача включать в себя и народные средства. Нетрадиционная медицина советует лечиться при таком недуге настоями и отварами из лекарственных растений, очищающими и поддерживающими печень. В число зеленых целителей входят расторопша, артишок, рыльца кукурузы, свекольный сок и сок квашеной капусты.
Можно в качестве поддерживающего лечения применять травяные сборы:
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Сбор №1. Понадобится: валериановый корень и боярышник (цветки) – по две части; кора корневищ барбариса и листья мяты – по три части. Готовим: смешайте растительное сырье, затем четыре маленьких ложки залейте половиной литра кипятка. Через два часа отфильтруйте. Пить можно по одной чашке перед завтраком и на ночь.
Сбор №2. Понадобится: бессмертник (цветки), репешок – по три части, зверобой и рыльца кукурузы – по две части, крапива – шесть частей. Готовим: две большие ложки сырья залейте половиной литра кипятка, отфильтруйте. Добавьте немного меда. Пить можно по полчашки перед каждой едой.
Характер течения недуга связан с возрастом, полом и способом инфицирования. Так, хроническая форма высока у инфицированных дошколят (от четверти до половины случаев), а особенно – у новорожденных, получивших вирус при родах – 90 процентов. Также хронический гепатит часто встречается у молодых людей, у тех, кто заразился половым путем. У представительниц прекрасного пола скорость прогрессирования болезни выше.
Как долго проживет человек с гепатитом В, во многом зависит от его образа жизни: питания, злоупотребления спиртным, соблюдения врачебных рекомендаций. Общий прогноз можно назвать благоприятным, летальный исход наступает редко (у менее 1 процента больных).
Смертельную опасность представляет острая форма гепатита В, протекающая молниеносно, с быстрым разрушением гепатоцитов. Противовирусная терапия дает возможность вылечить 90 процентов инфицированных. Однако полностью вирус исчезает из крови в 15 процентах случаев заражения. Остальным требуется периодический прием препаратов на протяжении жизни.
Противовирусная терапия особенно эффективна, если нет циррозного поражения печени, лечить недуг начали на ранних стадиях инфицирования. В этом случае есть шанс попрощаться с болезнью навсегда. Также много зависит от степени активности вируса.
Хроническая форма гепатита В может привести к серьезным осложнениям: болезням суставов, печени и почек, миокардиту, отеку мозга, циррозу и раку печени. Все они представляют серьезную опасность для жизни.
Чтобы избежать столь неприятных последствий, наблюдение за больным не должно заканчиваться после выписки из стационара. Первый раз после больницы пациенту следует прийти на диспансерный осмотр через месяц, потом – через три месяца, полгода, девять месяцев и год. Если все показатели в норме, значит, недуг удалось вылечить, и бывшего больного снимают с диспансерного учета. При наличии жалоб, плохих результатов анализов или обострения болезни возможна повторная госпитализация.
Если противовирусная терапия прошла успешно и гепатит В удалось вылечить полностью, то ограничения по занятиям спортом и питанию можно снять через полгода-год после выздоровления.
Криптогенный гепатит (иначе неуточненный, идиопатический) – заболевание, сопровождающееся воспалением и поражением клеток печени, развивающееся по неясным причинам и длящееся более полугода. Чаще заболевание протекает скрыто и выявляется случайно во время диагностики других патологий. Бессимптомное течение болезни представляет опасность для здоровья и жизни, поскольку поражение печени быстро прогрессирует, может перейти в цирроз, стать причиной развития онкологического процесса.
Точные причины заболевания зачастую не удается установить даже после проведения полной комплексной диагностики. Предположительно хронический криптогенный гепатит может развиваться вследствие:
- продолжительного приема препаратов, оказывающих гепатотоксичное действие;
- постоянного употребления алкоголя;
- неправильного питания с преобладанием жирного, жареного, острого, полуфабрикатов и продуктов с большим содержанием консервантов, ароматизаторов и других вредных добавок;
- перенесенной вирусной инфекции (это могут быть как вирусы гепатита, так и другие патогенные микроорганизмы, не оказывающие прямого воздействия на печень – вирусы герпеса, Эпштейна-Барр, цитомегаловирус);
- жировой дистрофии печени;
- аутоиммунных патологий, при которых иммунная система воспринимает гепатоциты как чужеродные клетки.
Криптогенный гепатит по активности воспалительных процессов классифицируют на 4-й степени:
- минимальная (содержание печеночных ферментов незначительно повышено);
- низкая (уровень фермента повышен в 3 раза);
- умеренная (содержание печеночного фермента повышено в 3–10 раз);
- выраженная (повышение превышает 10 норм).
При минимальной степени активности гепатит называют персистирующим, а при умеренной и выраженной степени – активным.
На начальных стадиях болезни симптомы практически отсутствуют, что затрудняет своевременную диагностику. При запущенных формах хронического криптогенного гепатита отмечаются:
- горький привкус во рту, особенно после приема пищи;
- различные расстройства пищеварения – запоры или, наоборот, диарея, метеоризм, отрыжка, тошнота, рвота;
- ухудшение аппетита;
- ощущение тяжести или боль в правом подреберье, усиливающиеся после еды и физических нагрузок;
- субфебрильная температура на стадии ремиссии и лихорадка при обострении;
- увеличение размеров живота, особенно справа;
- желтушность кожи, слизистых и склер глаз;
- потемнение мочи и осветление кала (этот диагностический признак возникает из-за нарушения переработки билирубина клетками печени и повышения его содержания в крови);
- расстройства нервной системы – головокружение, бессонница, повышенная тревожность, раздражительность, необоснованные перепады настроения, апатия;
- общее недомогание, снижение трудоспособности, хроническая усталость.
Обострение криптогенного гепатита может спровоцировать развитие острой печеночной недостаточности.
Диагностика криптогенного гепатита проводится путем последовательного исключения возможных причин развития болезни и других видов гепатита (алкогольного, токсического, вирусного, аутоиммунного). Кроме осмотра и анализа жалоб пациента, проводятся различные лабораторные анализы и инструментальные диагностические процедуры.
Лабораторная диагностика включает проведение:
- общих анализов крови и мочи (для выявления воспалительного процесса);
- копрограммы (пониженное содержание продуктов распада билирубина в кале может свидетельствовать о развитии гепатита);
- биохимического анализа крови (определяется содержание билирубина и общего белка, активность печеночных ферментов, отклонения от нормы этих показателей свидетельствуют о поражении печени);
- коагулограммы (отклонение от нормы показателей свертываемости крови указывает на нарушение синтетической функции печени);
- анализов на вирусные инфекции (в том числе вирусы гепатита) и на онкомаркеры;
- тестов на аутоиммунный гепатит.
Основными инструментальными методами, которые проводятся для уточнения диагноза, выступают:
- ультразвуковое исследование (позволяет выявить структурные нарушения в тканях печени);
- магнитно-резонансная или компьютерная томография (наиболее информативные методы, позволяющие увидеть ткани органа в разрезе послойно);
- биопсия – забор образца тканей печени и последующий гистологический и цитологический анализ отобранного материала (достаточно травматичная процедура, позволяющая оценить степень поражения тканей и интенсивность воспаления, проводится только в случае крайней необходимости).
В некоторых случаях врач может направить пациента на дополнительное обследование органов ЖКТ – пищевода и желудка (гастроскопия), кишечника (колоноскопия).
Лечебная тактика при любом заболевании направлена в первую очередь на устранение его причины. Но поскольку точную причину криптогенного гепатита установить в большинстве случаев не удается, основной задачей медикаментозной терапии становится восстановление и поддержание функций печени.
Медикаментозное лечение криптогенного гепатита включает применение:
- гепатопротекторов (Эссенциале, Гептрал, Эссел) – защищают гепатоциты от вредных воздействий;
- пробиотиков (Линекс, Лактобактерин, Бифи-форм) – восстанавливают кишечную флору;
- ферментов (Мезим, Креон) – нормализуют процессы пищеварения;
- сорбентов (Энтеросгель, Полифепан) – связывают вредные вещества в ЖКТ и способствуют их выведению, тем самым снижая нагрузку на печень;
- дезинтоксикационных средств (Глюкоза 5%, Реоплиглюкин, Гемодез) – способствуют выведению токсинов;
- поливитаминных комплексов – повышают общий тонус и поддерживают работу иммунной системы.
В период обострения гепатита повышенные физические нагрузки категорически запрещены.
Кроме приема лекарственных средств, необходимо соблюдать щадящую диету – полностью отказаться от жареного, острого, копченого, соленого, жирного. В рационе должны преобладать отварные или приготовленные на пару блюда растительного происхождения и продукты с высоким содержанием белка (при гепатите его количество снижается). Для очищения кишечника, особенно при застое желчи, полезна клетчатка. Также рекомендуется употреблять продукты с высоким содержанием полиненасыщенных жирных кислот и витаминов группы В.
Чтобы замедлить дальнейшее поражение печени, важно:
- обеспечить умеренную физическую активность и полноценный сон;
- нормализовать вес;
- лечить сопутствующие болезни сердечно-сосудистой системы, сахарный диабет;
- исключить прием медикаментов, обладающих гепатотоксичностью;
- полностью отказаться от курения и употребления спиртных напитков.
Пациентам, страдающим криптогенным гепатитом, нельзя подвергаться всем видам облучения.
Если заболевание не лечить, воспалительные процессы прогрессируют, развиваются осложнения. Криптогенный гепатит может осложниться:
- кровоизлияниями органов ЖКТ;
- тромбозом воротной вены;
- жировой дистрофией печени;
- циррозом;
- раком печени;
- острой печеночной недостаточностью;
- асцитом (скопление жидкости в брюшной полости);
- сепсисом (заражение крови).
Криптогенный гепатит – серьезное заболевание, при отсутствии терапии переходящее в цирроз или рак печени. Если вовремя выявить болезнь и начать ее лечение, опасных осложнений удастся избежать. Поэтому важно при появлении первых настораживающих симптомов сразу обращаться к врачу. Специалист проведет обследование и поставит точный диагноз, при выявлении криптогенного гепатита разъяснит, что это такое, и подберет соответствующее лечение.
источник
Пациент ощущает слабость и недомогание, теряет аппетит, испытывает дискомфорт под ребрами с правой стороны брюшной полости. Диагностика заболевания происходит методом исключения, при заборе анализов на различные виды гепатита. Пациент также проходит несколько видов обследований, а в случае необходимости ему может быть назначена биопсия печени путем пункции. Терапевтическое лечение подразумевает под собой воздействие на очаг основного заболевания и в случаях онкологии, на раковую опухоль.
Проявление вторичного или реактивного гепатита характерно для заболевания органов, находящихся близко к печени и в случае онкологической патологи. Оно встречается достаточно часто, но, так как диагностика часто бывает затруднена симптомами основного заболевания, врачи нередко делают неверные выводы и назначают неэффективное лечение. Когда диагноз установлен верно, лечение дает результаты в короткие сроки, а, если параллельно происходит положительная динамика в лечении рака, то изменения, происходящие в печени быстро сходят на нет и функционирование органа приходит в норму.
Реактивный гепатит может быть мотивирован различными заболеваниями пищеварительной системы, в числе которых язва желудка, реабилитация после резекции желудка, рак этого органа, болезни поджелудочной железы и других органов. Повлиять на его возникновение могут вирусные или бактериальные инфекции, а также гельминтозы, интоксикация, ожог, недавно перенесенные хирургические вмешательства в области печени, например, биопсия.
Учеными, исследующими тему рака, было доказано, что вторичный гепатит у пациентов, страдающих онкологическими заболеваниями, дает знать о себе задолго до того как опухоль даст метастазы в печень. Главной причиной заболевания становится то, что ослабшая под влиянием основного заболевания, печень не способна качественно проводить дезинтоксикацию организма, очищая его от токсинов, антигенов и других вредоносных веществ, которые попадают в нее благодаря системе кровообращения. Это приводит к таким изменениям органов:
изменение структуры и отечность портальных трактов, сопровождающиеся некрозами гепатоцитов;
некрозы паренхимы вокруг центральной вены;
дистрофия ввиду недостатка белка и жиров, проявляющаяся в виде очагов заболевания.
При проведении гистологических исследований при наличии вторичного гепатита не будет выявлено практически никаких изменений и это является главным доказательством того, что недуг поддается лечению. Когда оказываются пораженными поджелудочная железа и желчевыводящие пути, основным процессом, являющимся следствием вторичного гепатита, становится белковый гидролиз, который происходит из – за нарушения функции внутренней секреции. Кроме того, продукты распада попадают в общий кровоток и печень.
Если инфекция попала в желчевыводящие пути, то развитие гепатита происходит из-за того, что бактерии или вирусы проникают в ткани паренхимы печени. В этих случаях может начаться желчный застой, который зачастую приводит к холестазу и негативно сказывается на изменениях, происходящих в органе, способствуя развитию онкологического заболевания.
Гастроэнтерологи нередко теряются, диагностируя вторичный гепатит, так как недуг не отличается серьезными и очевидными симптомами. Он скорее дублирует показатели основного заболевания и тем самым сбивает с толку пациента и врачей. Как правило, при серьезных проявлениях реактивного гепатита пациенты испытывают интоксикацию. Для вторичного гепатита характерны слабость и недомогание, сильная утомляемость, отсутствие интереса к пище, дискомфорт в правом боку и резкие перепады настроения. Что касается изменений, которые можно ощутить визуально, то при пальпации будет заметно увеличение печени, в некоторых случаях кожа будет казаться более желтоватой, нежели обычно.
При возникновении первых подозрений на наличие сопутствующего раку заболевания, онколог отправляет пациента на обследование к гастроэнтерологу, который в свою очередь проводит ряд анализов и устанавливает связь с первичной болезнью, уточняет характер поражения печени и степень развития гепатита. Диагностика вторичного гепатита проводится методом исключения, и главная задача гастроэнтеролога заключается в том, чтобы подобрать необходимые для наиболее точной диагностики методы обследования и анализы. При подозрениях на вторичный гепатит при онкологии производят:
биохимический анализ печени;
УЗИ печени, желчного пузыря и органов ЖКТ;
Пациент также сдает анализы на предмет выявления гепатита других видов: вирусного, аутоиммунного и алкогольного. Таким методом исключаются неактуальные диагнозы.
Предварительный диагноз подтверждается с помощью пункционной биопсии печении. Благодаря анализам тканей живого органа врач может установить вторичный характер заболевания и оценить степень его прогрессирования. Такие данные гастроэнтеролог получает, ориентируясь на гистологическую активность клеток, течение воспалительного процесса и реакцию тканей на воздействие раздражителей.
Самым эффективным средством лечения вторичного гепатита при онкологии становится избавление пациента от основного недуга. Для того чтобы сопоставлять процессы лечения параллельно протекающих заболеваний, проводя консервативную терапию, воздействующую на раковые клетки, врачи подбирают лекарственные препараты таким образом, что заболевание-спутник регрессирует.
Пациенту рекомендуется на время прохождения лечения отказаться от физических нагрузок, вести здоровый образ жизни и соблюдать врачебные предписания относительно режима дня и питания. Исключение стрессов и употребления медикаментов, обладающих гепатотоксическим действием, благотворно повлияет на лечение вторичного гепатита. Для поддержания организма при вторичном гепатите рекомендуют дезинтоксикационную терапию, которая возмещает функцию печени, лекарства, содержащие витамины и сорбенты, но гастроэнтерологи пока не подтверждают положительное влияние этих средств, за исключением отдельных случаев.
В большинстве случаев при обнаружении вторичного гепатита при раке врачи делают положительные прогнозы, так как изменения паренхимы печени крайне редко становятся настолько весомыми, что приходится прибегать к крайним мерам вроде хирургического вмешательства. Исключить симптомы заболевания и вовсе избавиться от него вполне возможно в рамках лечения, предписанного для воздействия на опухоль.
Несмотря на то, что вторичный гепатит не входит в число заболеваний, течение которых необратимо и поддается лечению, он может мотивировать возникновение других болезней. На фоне изменений, происходящих в тканях органа, легко появляются вирусные и лекарственные гепатиты, которые быстро прогрессируют из-за ослабления иммунитета под воздействием новообразования. Вторичный гепатит также может спровоцировать цирроз печени.
Несмотря на то, что болезнь поддается лечению, избежать ее возникновения достаточно тяжело, поскольку на сегодняшний день не разработаны необходимые профилактические меры для пациентов, страдающих онкопатологией. Вторичная профилактика подразумевает его лечение на фоне рака, но последствия недуга остаются непредсказуемыми и зависят от индивидуальных особенностей организма, ослабленного основной болезнью и постоянным лекарственным лечением.
источник
Рак при гепатите – частое явление. Воспаление печени при длительном течении заболевания и отсутствии должной терапии нередко приводит к злокачественному перерождению тканей. Нередко появлению опухоли предшествует цирроз, который затем переходит в онкологию. Раком болеют преимущественно мужчины старше 50 лет. Данное состояние часто выявляется на поздних стадиях и плохо поддается лечению.
Гепатитом называется диффузное воспаление тканей печени вирусной или токсической природы. Выделяют энтеральные (гепатит A и E), токсические и гепатиты преимущественно с парентеральным механизмом (B, С и D). Заражению и воспалению печени способствуют:
- хронический алкоголизм;
- воздействие на печень токсических веществ;
- бесконтрольный прием медикаментов;
- пользование одним шприцом при введении инъекционных наркотических средств;
- нанесение татуировок и прокалывание пирсинга при несоблюдении стерильности;
- незащищенные половые связи;
- переливание крови.
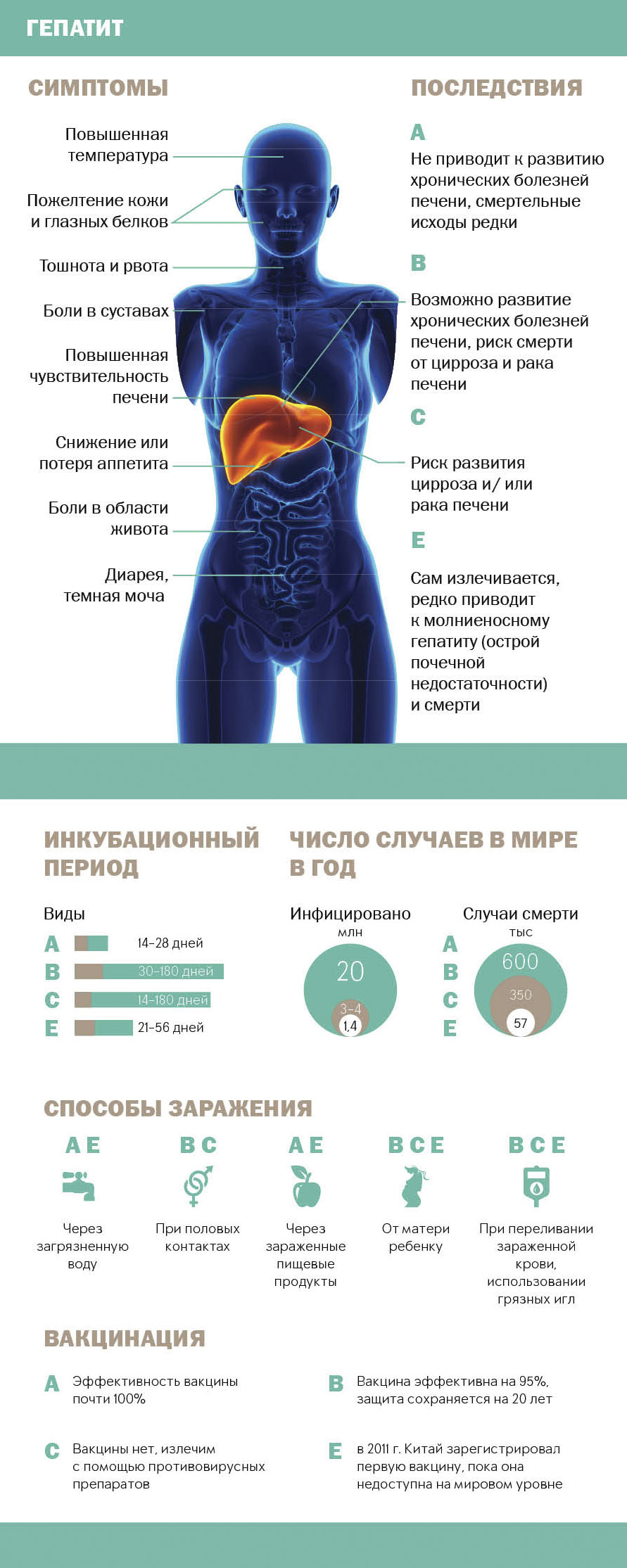
Данная патология проявляется:
- тупой болью в подреберье справа;
- желтухой;
- увеличением живота;
- кожным зудом;
- сосудистыми звездочками на коже;
- потемнением мочи;
- покраснением ладоней;
- частыми кровотечениями;
- признаками портальной гипертензии;
- изменением пальцев.
Раком печени называется злокачественная опухоль. Чаще развиваются гепатокарцинома и холангиокарцинома. При раке в тканях печени появляются атипичные клетки, склонные к бесконтрольному делению. На поздних стадиях они разносятся по организму, образуя вторичные (метастатические) опухоли. При раке прогноз наименее благоприятный, в отличие от гепатита и цирроза.
Риск развития рака резко возрастает при наличии у человека гепатита B или C. У 80% больных раком в организме обнаруживается вирус гепатита. Малигнизация чаще всего развивается в течение 20 лет с момента воспаления печени. Способствуют этому несоблюдение рекомендаций врача, диеты и ведение нездорового образа жизни. Фактором риска является пожилой возраст. Рак развивается через 8-10 лет с начала цирроза.
Заболевание протекает в 4 стадии:
- При раке I стадии новообразование может быть любого диаметра. Оно не затрагивает соседние органы и находится в пределах печени. Метастазы в регионарных лимфоузлах и других органах отсутствуют.
- При раке II стадии опухолей может быть несколько. Их диаметр менее 5 см. Метастазы не определяются.
- На III стадии возможно наличие нескольких новообразований. В зависимости от подстадии (A, B или C) они могут прорастать в сосуды и другие органы. Метастазы отсутствуют.
- IV стадия отличается поражением лимфатических узлов и отдаленными метастатическими очагами. Последние появляются в поджелудочной железе, легких, сальнике, костях, позвоночнике, плевре, брюшине, почках и других органах. Терапия на этой стадии малоэффективна.
При наличии симптомов рака следует обратиться к врачу. Чтобы обнаружить злокачественную опухоль понадобятся:
- Опрос.
- Пальпация, перкуссия и выслушивание.
- Внешний осмотр. При осмотре часто выявляется желтушность кожных покровов.
- Общий анализ крови.
- Биохимический анализ. При гепатоцеллюлярной карциноме или другой форме рака наблюдаются повышение уровня ферментов печени (трансаминаз), билирубина и щелочной фосфатазы.
- Анализ на онкомаркеры. При этой патологии повышается концентрация в крови альфа-фетопротеина.
- Коагулограмма.
- Общий анализ мочи.
- КТ и МРТ. Наиболее точные исследования. С их помощью можно определить величину, локализацию и тип опухоли, а также выявить метастатические очаги.
- Прицельная биопсия. Необходима для уточнения морфологического диагноза (гистологического типа опухоли).
- Цитологический и гистологический анализы.
- УЗИ.
- Спленопортография (контрастное исследование сосудов печени и селезенки).
- Лапароскопия.
- Сцинтиграфия.
Дифференциальная диагностика проводится с гепатитом, циррозом, доброкачественными опухолями, кистами, эхинококкозом, патологией желчного пузыря и поджелудочной железы.
Для снижения риска развития данной злокачественной патологии требуется:
- своевременно лечить заболевания печени (гепатит и цирроз);
- отказаться от употребления алкоголя;
- вести здоровый образ жизни;
- полноценно питаться;
- исключить контакт с химикатами и канцерогенными соединениями.
При выявленной опухоли следует придерживаться рекомендаций врача по лечению. В противном случае возможен неблагоприятный прогноз. Повысить длительность жизни можно посредством своевременной операции, химиотерапии или облучения.
При наличии хронического вирусного гепатита B или C необходимо:
- Соблюдать диету №5. Больным нужно отказаться от соленой, жареной и жирной пищи, консервов, обогатить рацион пектином и клетчаткой, содержащимися в овощах, ягодах и фруктах.
- Отказаться от алкоголя.
- Принимать противовирусные средства и производные интерферона. Наиболее часто используются Виферон, Интрон А, Альтевир, Лайфферон, Роферон-А, Рибавирин, Ребетол и Триворин.
- Принимать желчегонные (препараты урсодезоксихолевой кислоты) и гепатопротекторы (Эссливер, Гептрал, Карсил, Гепабене, Лив-52).
Дополнительно может проводиться инфузионная терапия, назначаться ферменты, витамины, антигистаминные средства, обезболивающие и иммуномодуляторы.
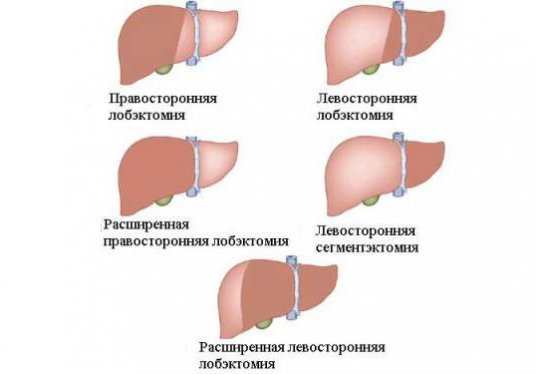
Возможны щадящие вмешательства (эмболизация сосудов и абляция). При эмболизации вводятся препараты, которые нарушают кровоснабжение раковой опухоли. Данный метод лечения применяется при новообразованиях величиной до 5 см.
Абляция представляет собой разрушение опухоли при помощи спирта. Возможно использование азота и радиоволн.
Эффективным методом терапии является применение противоопухолевых средств. К ним относятся 5-Фторурацил-Эбеве, Сорафениб-Натив и Нексавар. Данные лекарства используются в форме таблеток для приема внутрь и концентрата (5-Фторурацил-Эбеве) для инфузий.
Химиотерапия эффективна в комбинации с другими методами лечения. Как самостоятельный метод терапии она применяется при неоперабельных опухолях.
Лучевая терапия при печеночном раке применяется редко ввиду слабой эффективности. Дополнительно при раке могут применяться народные средства. К ним относятся настойка чистотела, болиголов, чага, прополис и овсяный отвар.
Важным аспектом лечения при раке является питание. Рекомендуется:
- не переедать;
- разделить суточный рацион на 4-6 приемов;
- обогатить рацион фруктами, овощами, злаками, зеленью и молочными продуктами;
- отказаться от шоколада и других кондитерских изделий;
- пить компоты, травяной чай, минеральную воду, настой шиповника, натуральные морсы и соки;
- отказаться от жирного мяса и рыбы, копченостей, маринадов и острой пищи.
Прогноз при данной патологии относительной неблагоприятный. После операции пятилетняя выживаемость составляет 10-20%. При неоперабельной опухоли большинство больных умирает в первые полгода.
источник
Вирусный гепатит В (сывороточный гепатит) – инфекционное заболевание печени, протекающее в различных клинических вариантах (от бессимптомного носительства до деструкции печеночной паренхимы). При гепатите В поражение клеток печени носит аутоиммунный характер. Достаточная для заражения концентрация вируса находится только в биологических жидкостях больного. Поэтому заражение гепатитом В может произойти парентерально при гемотрансфузии и проведении различных травматичных процедур (стоматологических манипуляций, татуировок, педикюра, пирсинга), а также половым путем. В диагностике гепатита В решающую роль играет выявление в крови HbsAg антигена и HbcIgM антител. Лечение вирусного гепатита В включает базисную противовирусную терапию, обязательное соблюдение диеты, дезинтоксикацию и симптоматическое лечение.
Вирусный гепатит В (сывороточный гепатит) – инфекционное заболевание печени, протекающее в различных клинических вариантах (от бессимптомного носительства до деструкции печеночной паренхимы). При гепатите В поражение клеток печени носит аутоиммунный характер.
Вирус гепатита В – ДНК-содержащий, относится к роду Orthohepadnavirus. У инфицированных лиц в крови обнаруживают вирусы трех типов, различающиеся по морфологическим признакам. Сферические и нитевидные формы вирусных частиц не обладают вирулентностью, инфекционные свойства проявляют частицы Дейна – двухслойные округлые полноструктурные вирусные формы. Их популяция в крови редко превышает 7 %. Частица вируса гепатита В обладает поверхностным антигеном HbsAg, и тремя внутренними антигенами: HBeAg, HBcAg и HbxAg.
Устойчивость вируса к условиям внешней среды весьма высока. В крови и ее препаратах вирус сохраняет жизнеспособность годами, может несколько месяцев существовать при комнатной температуре на белье, медицинских инструментах, предметах, загрязнённых кровью больного. Инактивация вируса осуществляется при обработке в автоклавах при нагревании до 120°С с течение 45 минут, либо в сухожаровом шкафу при 180 °С в течение 60 минут. Вирус погибает при воздействии химических дезинфицирующих средств: хлорамина, формалина, перекиси водорода.
Источником и резервуаром вирусного гепатита В являются больные люди, а также здоровые вирусоносители. Кровь зараженных гепатитом В людей становиться заразной намного раньше, чем отмечаются первые клинические проявления. В 5-10% случаев развивается хроническое бессимптомное носительство. Вирус гепатита В передается при контакте с различными биологическими жидкостями (кровь, сперма, моча, слюна, желчь, слезы, молоко). Основную эпидемиологическую опасность представляют кровь, сперма и, в некоторой степени, слюна, поскольку обычно только в этих жидкостях концентрация вируса достаточна для заражения.
Передача инфекции происходит преимущественно парентерально: при гемотрансфузиях, медицинских процедурах с использованием нестерильного инструментария, при проведении лечебных манипуляций в стоматологии, а также при травматичных процессах: нанесении татуировки и пирсинга. Существует вероятность заражения в маникюрных салонах при проведении обрезного маникюра или педикюра. Контактный путь передачи реализуется при половых контактах и в быту при совместном пользовании предметов индивидуальной гигиены. Вирус внедряется в организм человека через микроповреждения кожных покровов и слизистых оболочек.
Вертикальный путь передачи реализуется интранатально, в ходе нормальной беременности плацентарный барьер для вируса не проходим, однако в случае разрыва плаценты возможна передача вируса до родов. Вероятность инфицирования плода многократно увеличивается при выявлении у беременной HbeAg помимо HbsAg. Люди обладают достаточно высокой восприимчивостью к инфекции. При трансфузионной передаче гепатит развивается в 50-90% случаев. Вероятность развития заболевания после инфицирования напрямую зависит от полученной дозы возбудителя и состояния общего иммунитета. После перенесения заболевания формируется продолжительный, вероятно пожизненный иммунитет.
Подавляющее большинство заболевающих гепатитом В – это лица в возрасте 15-30 лет. Среди умерших от этого заболевания доля наркоманов составляет 80 %. Лица, осуществляющие инъекции наркотических веществ, имеют наиболее большой риск заражения гепатитом В. Ввиду частого непосредственного соприкосновения с кровью, медицинские работники (хирурги и операционные сестры, лаборанты, стоматологи, сотрудники станций переливания крови и др.) также входят в группу риска по вирусному гепатиту В.
Инкубационный период вирусного гепатита В колеблется в довольно широких пределах, промежуток от момента заражения до развития клинической симптоматики может составлять от 30 до 180 дней. Оценить инкубационный период хронической формы гепатита В зачастую невозможно. Острый вирусный гепатит В начинается нередко аналогично вирусному гепатиту А, однако его преджелтушный период может протекать и артралгической форме, а также по астеновегетативному или диспепсическому варианту.
Диспепсический вариант течения характеризуется потерей аппетита (вплоть до анорексии), непрекращающейся тошнотой, эпизодами беспричинной рвоты. Для гриппоподобной формы клинического течения дожелтушного периода гепатита В характерно повышение температуры и общеинтоксикационная симптоматика, обычно без катаральных признаков, но с нередкими, преимущественно ночными и утренними, артралгиями (при этом визуально суставы не изменены). После движения в суставе боль обычно на некоторое время стихает.
В случае, если в этот период отмечается артралгия, сочетанная с высыпаниями по типу крапивницы, течение заболевания обещает быть более тяжелым. Чаще всего такая симптоматика сопровождается лихорадкой. В преджелтушной фазе может отмечаться выраженная слабость, сонливость, головокружение, кровоточивость десен и эпизоды носовых кровотечений (геморрагический синдром).
При появлении желтухи улучшения самочувствия не наблюдается, чаще общая симптоматика усугубляется: нарастает диспепсия, астения, появляется кожный зуд, усиливаются геморрагии (у женщин геморрагический синдром может способствовать раннему наступлению и интенсивности менструации). Артралгии и экзантема в желтушном периоде исчезают. Кожные покровы и слизистые оболочки имеют интенсивный охряной оттенок, отмечаются петехии и округлые кровоизлияния, моча темнеет, кал становится светлее вплоть до полного обесцвечивания. Печень больных увеличивается в размерах, край ее выступает из под реберной дуги, на ощупь – болезненная. Если при интенсивной иктеричности кожных покровов печень сохраняет нормальные размеры, это предвестник более тяжелого течения инфекции.
В половине и более случаев гепатомегалия сопровождается увеличением селезенки. Со стороны сердечно-сосудистой системы: брадикардия (либо тахикардия при тяжело протекающем гепатите), умеренная гипотония. Общее состояние характеризуется апатией, слабостью, головокружениями, отмечается бессонница. Желтушный период может длиться месяц и более, после чего наступает период реконвалесценции: сначала исчезают диспепсические явления, затем происходит постепенный регресс желтушной симптоматики и нормализация уровня билирубина. Возвращение печени к нормальным размерам нередко занимает несколько месяцев.
В случае склонности к холестазу, гепатит может приобретать вялотекущий (торпидный) характер. При этом интоксикация слабовыраженная, устойчиво повышенный уровень билирубина и активности печеночных ферментов, кал ахоличный, моча темная, печень стойко увеличена, температура тела держится в субфебрильных пределах. В 5-10% случаев вирусный гепатит В протекает в хронической форме и способствует развитию вирусного цирроза печени.
Самым опасным осложнением вирусного гепатита В, характеризующимся высокой степенью летальности, является острая печеночная недостаточность (гепатаргия, печеночная кома). В случае массированной гибели гепатоцитов, значительных потерь функциональности печени, развивается тяжелый геморрагический синдром, сопровождающийся токсическим воздействием высвобожденных в результате цитолиза веществ на центральную нервную систему. Печеночная энцефалопатия развивается, проходя последовательно следующие стадии.
- Прекома I: состояние пациента резко ухудшается, усугубляется желтуха и диспепсия (тошнота, многократная рвота), проявляется геморрагическая симптоматика, у больных отмечается специфический печеночный запах изо рта (тошнотворно сладковатый). Ориентация в пространстве и времени нарушена, отмечается эмоциональная лабильность (апатия и вялость сменяется гипервозбуждением, эйфорией, повышена тревожность). Мышление замедлено, имеет место инверсия сна (ночью больные не могут заснуть, днем чувствуют непреодолимую сонливость). На этой стадии отмечаются нарушения мелкой моторики (промахивания при пальценосовой пробе, искажение почерка). В области печени больные могут отмечать боли, температура тела повышается, пульс нестабильный.
- Прекома II (угрожающая кома): прогрессируют нарушения сознания, нередко оно бывает спутано, отмечается полная дезориентация в пространстве и времени, кратковременные вспышки эйфории и агрессивности сменяются апатией, интоксикационный и геморрагический синдромы прогрессируют. На этой стадии развиваются признаки отечно-асцитического синдрома, печень становится меньше и скрывается под ребрами. Отмечают мелкий тремор конечностей, языка. Стадии прекомы могут продолжаться от нескольких часов до 1-2 суток. В дальнейшем усугубляется неврологическая симптоматика (могут отмечаться патологические рефлексы, менингеальные симптомы, нарушения дыхания по типу Куссмуля, Чейна-Стокса) и развивается собственно печеночная кома.
- Терминальная стадия – кома, характеризуется угнетением сознания (ступор, сопор) и в дальнейшем его полной потерей. Первоначально сохраняются рефлексы (роговичный, глотательный), больные могут реагировать на интенсивные раздражающие действия (болезненная пальпация, громкий звук), в дальнейшем рефлексы угнетаются, реакция на раздражители теряется (глубокая кома). Смерть больных наступает в результате развития острой сердечно-сосудистой недостаточности.
При тяжелом течении вирусного гепатита В (молниеносная кома), в особенности в случае сочетания его с гепатитом D и гепатитом C, печеночная кома часто развивается в ранние сроки и заканчивается летально в 90% случаев. Острая печеночная энцефалопатия в свою очередь способствует вторичному инфицированию с развитием сепсиса, а также угрожает развитием почечного синдрома. Интенсивный геморрагический синдром может стать причиной значительной кровопотери при внутренних кровотечениях. Хронический вирусный гепатит В развивается в цирроз печени.
Диагностика осуществляется путем выявления в крови пациентов специфических антигенов вируса в сыворотке крови, а также иммуноглобулинов к ним. С помощью ПЦР можно выделить ДНК вируса, что позволяет определиться в степени его активности. Решающее значение при постановке диагноза играет выявление поверхностного антигена HbsAg и антител HbcIgM. Серологическая диагностика производится с помощью ИФА и РИА.
Для определения функционального состояния печени в динамике заболевания производят регулярные лабораторные исследования: биохимический анализ крови и мочи, коагулограмму, УЗИ печени. Значительную роль имеет значение протромбинового индекса, падение которого до 40% и ниже говорит о критическом состоянии пациента. По отдельным показаниям может быть проведена биопсия печени.
Комплексная терапия вирусного гепатита В включает диетическое питание (назначается щадящая для печени диета №5 в вариациях в зависимости от фазы заболевания и тяжести течения), базисную противовирусную терапию, а также патогенетические и симптоматические средства. Острая фаза заболевания является показанием к стационарному лечению. Рекомендован постельный режим, обильное питье, категорический отказ от алкоголя. Базисная терапия подразумевает назначение интерферонов (наиболее эффективен альфа-интерферон) в сочетании с рибавирином. Курс лечения и дозировки рассчитываются индивидуально.
В качестве вспомогательной терапии применяются дезинтоксикационные растворы (при тяжелом течении проводят инфузии кристаллоидных растворов, декстрана, по показаниям назначаются кортикостероиды), средства для нормализации водно-солевого баланса, препараты калия, лактулозу. Для снятия спазмов желчевыводящей системы и сосудистой сети печени – дротаверин, эуфиллин. При развитии холестаза показаны препараты УДХК. В случае возникновения тяжелых осложнений (печеночной энцефалопатии) – интенсивная терапия.
Острый вирусный гепатит В редко приводит к летальному исходу (только в случаях тяжелого молниеносного течения), прогноз значительно ухудшается при сопутствующих хронических патологиях печени, при сочетанном поражении вирусами гепатита С и D. Смерть инфицированных гепатитом В чаще наступает спустя несколько десятков лет в результате хронического течения и развития цирроза и рака печени.
Общая профилактика вирусного гепатита В подразумевает комплекс санитарно-эпидемиологических мероприятий, направленных на снижение риска заражения при переливании крови, контроль за стерильностью медицинского инструментария, введение в массовую практику одноразовых игл, катетеров и т. п. Меры индивидуальной профилактики подразумевают пользование отдельными предметами личной гигиены (бритвы, зубные щетки), предупреждение травмирования кожных покровов, безопасный секс, отказ от наркотиков. Лицам, входящим в профессиональную группу риска, показано вакцинирование. Иммунитет после прививки против гепатита В сохраняется около 15 лет.
источник
Стенограмма выступления профессора Буеверова А.О. на II Международном Интернет Конгрессе специалистов по внутренним болезням (день 2).
Профессор Драпкина О.М.: – Далее переходим к следующему разделу.
(00:03) Заставка: Вирусные гепатиты у онкологических больных
Профессор Драпкина О.М.: — Алексей Олегович Буеверов расскажет о хроническом вирусном гепатите у онкологических больных.
Профессор Буеверов А.О.: — Уважаемые коллеги, почему мы решили выбрать эту тему, которая не столь широко освещается, как многие другие вопросы гепатологии в последнее время? Дело в том, что онкологи сейчас шагнули далеко вперед в лечении многих болезней, которые раньше считались неизлечимыми. И речь идет не только и не столько об оперативной технике, сколько о методах химио- и лучевой терапии, которые не просто продлевают жизнь пациентов, но многие заболевания, в первую очередь онкогематологические заболевания, перевели в разряд полностью излечимых. И такая же ситуация, как гепатоцеллюлярная карцинома, складывается. Раньше мы видели ее относительно редко, потому что такие пациенты просто не доживали до этого состояния, а сейчас мы ее видим все чаще и чаще, потому что общая продолжительность жизни больных с циррозом печени увеличилась.
Та же самая ситуация с онкологическими пациентами. Они сейчас столкнулись с проблемой реактивации вирусной инфекции, и соответственно, с проблемой дифференциального диагноза с лекарственным гепатитом, чего тоже я коснусь далее в своем выступлении, потому как подход к лечению той или иной нозологической формы, которая специфична для пациентов с онкологической патологией, на химиотерапии принципиально различный, и выбор соответствующего оптимального метода лечения нередко определяет прогноз пациента напрямую.
Каковы наиболее частые причины повышения активности трансаминаз у онкологических больных? Конечно, одна из наиболее частых, к сожалению, самая печальная причина – это метастатическое поражение печени.
Этого мы касаться не будем, потому как я не онколог, а гастроэнтеролог, и перейду к более близким темам, которые касаются лекарственного гепатита и реактивации вирусного гепатита, а также вопросов дифференциального диагноза между этими двумя нозологическими формами. В отношении статистики по вирусному гепатиту у онкологических больных надо сразу отметить, что она довольно скудна.
Встретились в литературе данные мета-анализа, который демонстрирует, что хронический гепатит C у пациентов с гемобластозами – это не такая редкая проблема и составляет 15%. В отношении солидных опухолей, таких как рак легких, желудка, молочной железы, предстательной и поджелудочной железы, официальной статистики нет. Кроме того, в отношении вирусных гепатитов следует также принимать во внимание участие гепатотропных вирусов в инициации и прогрессе онкогенеза.
Так мы видим перед собой некую последовательность действий у пациентов с онкологической патологией и инфицированных вирусами гепатитов B или С. Что мы делаем сначала? Мы лечим основное заболевание, то есть злокачественную опухоль, либо мы, возможно, одновременно с лечением злокачественной опухоли проводим лечение вирусного гепатита? А может быть, лечение вирусного гепатита нужно назначать превентивно во избежание развития тяжелых осложнений инфекции? А может, целесообразно сначала провести хирургическое лечение, но перед началом лучевой или химиотерапии приступить к лечению вирусного гепатита? И опять же, есть ли какое-то различие между гепатитами B и C? Эти вопросы давайте разберем далее.
Напомню, что классификация пациентов с хронической HBV-инфекцией предусматривает выделение трех принципиально различных вариантов инфекции. Первый вариант – это носительство HBs-антигена, характеризующееся нормальным или субнормальным уровнем аланиновой трансаминазы, уровнем ДНК вируса гепатита менее 10 4 коп/мл либо, соответственно, 2000 МЕ/мл. Второй вариант – это иммуноактивный гепатит, который характеризуется повышенной активностью аланиновой трансаминазы, вирусной нагрузкой более 10 4 коп/мл либо 2000 МЕ/мл. Наконец, иммунотолерантный гепатит В. Следует сказать, что это чаще всего дети от матерей-носителей, НВ-антиген позитивного гепатита B имеет такой вариант. Он характеризуется, так же как и носительство, низкой биохимической, гистологической активностью, обязательным присутствием НВ-антигена и высокой вирусной нагрузкой.
В выделении этих форм принципиально важно то, что лечению подлежат только пациенты с иммуноактивным гепатитом B. Мы видим пациента, инфицированного вирусным гепатитом B и имеющего злокачественную опухоль. Какие возможны варианты тактики ведения?
Первый возможный вариант – это назначение противовирусной терапии перед началом полихимиотерапии. Может быть, и часто именно так, к сожалению, приходится с этим сталкиваться, поступают, назначают препараты так называемой гепатопротективной группы, не вникая в этиологию, а руководствуясь только самим фактом повышения печеночных трансаминаз. Может быть, требуется динамическое наблюдение и решение вопроса о проведении противовирусного лечения только при повышении трансаминаз или росте вирусной нагрузки? А может быть, еще не только перед полихимиотерапией, но даже перед хирургическим лечением, если таковое пациенту требуется, мы сразу начинаем противовирусную терапию.
Давайте посмотрим, какой из вариантов представляется наиболее оправданным. Это, я думаю, хорошо знакомая схема, на которой я не буду подробно останавливаться. Она предусматривает естественное течение HBV-инфекции, естественное в том смысле, что в отсутствие какого-либо терапевтического вмешательства. Остановлюсь только на прямоугольниках, которые выделены красным цветом. Хроническая HBV-инфекция, которая наблюдается довольно редко после перенесенной острой инфекции, она чаще всего приобретает форму «неактивного» носительства, и только у 30% формируется хронический гепатит с потенциалом прогрессирования до цирроза, гепатоцеллюлярной карциномы. Но, что касается химиотерапии, может ли она перевести «неактивное» носительство в состояние хронического гепатита и тем самым создать угрозу для жизни пациента, причем угрозу не отдаленную, а, возможно, здесь и сейчас по причине того, что у этих пациентов нередко развивается острый гепатит, иногда приобретающий фульминантное течение? Может или нет?
На сегодняшний день однозначно можно на этот вопрос ответить положительно. Что касается латентной HBV-инфекции, которая, напомню, характеризуется изолированным носительством антител класса иммуноглобулин G, к core-антигену вируса гепатита B, какие на сегодняшний день рассматриваются возможные причины ее активации?
Первая и уже однозначно установленная – это химиотерапия и иммуносупрессия, такая как глюкокортикостероидная терапия, назначение препарата ритуксимаб, который сейчас все шире применяется не только в лечении злокачественных опухолей, но и в лечении другой патологии, не имеющей отношения напрямую к онкологии. Возможно, и другие препараты также.
Другие возможные причины – это так называемся «HBs-антиген-мутантная» инфекция, впервые описанная у китайских пациентов. Дискутируется роль приема алкоголя у пациентов с латентной инфекцией и также дискутируется роль ко-инфекции, или суперинфекции вирусом гепатита C.
В отношении механизмов активации латентной HBV-инфекции на фоне применения глюкокортикостероидов в настоящее время достигнут существенный прогресс. И он базируется на том, что в геноме вируса гепатита B обнаружена так называемая глюкокортикостероид-чувствительная область, с которой и соединяется глюкокортикостероид.
В 90-е годы существовал такой метод, который не дожил до наших дней, лечения хронического гепатита B, когда пациентам с неактивным течением давали провокационную терапию преднизолоном, гепатит на этом фоне активировался, и на этом фоне назначался альфа-интерферон. Хотя кто его знает, может быть, когда-нибудь для некоторых пациентов к этой схеме еще и вернутся.
В отношении глюкокортикостероидов, которые входят во многие схемы полихимиотерапии. За счет соединения с этой ГКС-чувствительной областью вирусного генома происходит активация вируса, что ведет в свою очередь к усилению репликации вирусной ДНК, усилению экспрессии вирусных антигенов на поверхности гепатоцитов.
Напомню, что сам по себе вирус гепатита B не обладает цитотоксическими свойствами, а реализует их опосредованно, через активацию иммунной системы. При этом наблюдается избыточное накопление поверхностного антигена вируса гепатита B в цитоплазме гепатоцитов. Затем развивается процесс иммуноопосредованного воспаления, и, что интересно, это та ситуация, при которой развивается уникальный вариант инфекции вирусом гепатита B – холестатический вариант острого гепатита B, который практически описан только в посттрансплантации органов, и сейчас еще появились описания при назначении глюкокортикостероидов. Этот холестатический вариант острого гепатита B нередко приобретает фульминантное течение, которое ассоциируется с плохим жизненным прогнозом пациентов.
О чем говорят рекомендации Американской ассоциации по изучению болезней печени по ведению носителей HBs-антигена, которым проводится химиотерапия? Первые три пункта. Профилактическая противовирусная терапия рекомендуется всем носителям HBs-антигена в начале курса химиотерапии. Пациенты с исходной вирусной нагрузкой менее 2000 МЕ/мл должны продолжить лечение в течение 6 месяцев после завершения химиотерапии. Если же пациент имеет высокую вирусную нагрузку (более 2000 МЕ/мл), то есть статус, соответствующий, как правило, не носительству, а именно иммуноактивному гепатиту B, то они должны продолжать лечение до тех пор, пока не достигнут таких же результатов лечения, как и иммунокомпетентные пациенты. При продолжительности лечения – имеется в виду химиотерапия – менее 12 месяцев одновременно с химиотерапией, как следовало из предыдущих рекомендаций, назначаются нуклеозидные аналоги. Могут применяться препараты ламивудин и телбивудин.
В отношении ламивудина можно сказать, что, конечно, в свое время он совершил прорыв в лечении гепатита В, первый нуклеозидный аналог, но сейчас из-за очень высокой частоты развития резистентности он применяется только в тех случаях, когда нет никакой возможности назначить более современные аналоги. А что касается телбивудина, то это препарат уже нового поколения, и несколько слов о нем позже.
Если же лечение продолжается более 12 месяцев – как правило, это повторные курсы химиотерапии, которые требуют соответствующего назначения длительного лечения нуклеозидными аналогами – предпочтение отдается противовирусным препаратам с высоким генетическим барьером развития резистентности. Это адефовир и энтекавир, причем энтекавир может быть предпочтительнее в данном случае и сейчас, может быть, в новой рекомендации будет включен в препарат тенофовир. Естественно, следует избегать назначения иммуномодулирующего препарата интерферона-альфа, преимущественно из-за его супрессивного влияния на костный мозг.
Рекомендации Европейской ассоциации по изучению печени во многом перекликаются, что не удивительно, с рекомендациями Американской ассоциации. Они гласят о том, что HBs-антиген позитивным кандидатам на проведение химио- или иммуносупрессивной терапии необходимо определение уровня ДНК, они должны получать нуклеозидные аналоги в качестве упреждающей терапии на протяжении всего курса терапии вне зависимости от уровня HBV ДНК и в течение 12, а даже не 6 месяцев, как рекомендуют американские эксперты, после прекращения лечения.
А пациенты с высоким уровнем HBV ДНК, которым планируются повторные курсы иммуносупрессивной терапии, рекомендуется назначение нуклеозидных аналогов с высокой противовирусной активностью и высоким генетическим барьером, если планируется длительный курс такого лечения. HBs-антиген отрицательные пациенты, у которых выявляются только изолированные core-антитела, должны быть обязательно протестированы на уровень ДНК, причем желательно с применением высокочувствительной полимеразной цепной реакции. И HBs-антиген отрицательных, анти-HBcore позитивных пациентов следует лечить точно так же, как HBs-антиген позитивных пациентов.
У HBs-антиген отрицательных, HBcore положительных пациентов с неопределяемым уровнем ДНК, получающих химио- или иммуносупрессивную терапию, европейские эксперты предпочитают мониторировать уровень трансаминазы и HBV ДНК. Терапия нуклеозидными аналогами показана при подтверждении развития у них хронического гепатита B еще до повышения уровня АЛТ, то есть, при появлении первых признаков репликации вируса, при появлении сывороточной ДНК. Более того, надо сказать, что в литературе последних лет отмечены случаи реактивации вирусной инфекции даже у пациентов со статусом выздоровления после острой HBV-инфекции.
Речь идет о больных, позитивных по антителам к HBS-антигену и антителам к HBcore-антигену класса иммуноглобулина G, потому что хорошо известно, что у таких пациентов в печени, как правило, сохраняются следовые количества циркулярной эквивалентно связанной вирусной ДНК, и в случае иммуносупрессии у этих больных тоже в некоторых ситуациях, учитывая, что вирус полностью не элиминирован из организма, может наблюдаться реактивация. Поэтому если им не рекомендуют пока эксперты начать терапию немедленно нуклеозидными аналогами, то, по крайней мере, мониторингу АЛТ и вирусной ДНК они должны подвергаться весьма тщательному.
Итак, алгоритм ведения пациентов с инфекцией вирусного гепатита B и планируемой химиотерапией. Мы проводим оперативное вмешательство без всякой подготовки по поводу основного заболевания. Начинается терапия нуклеозидными аналогами в процессе химиотерапии, контроль АЛТ осуществляется первый месяц – еженедельно, затем ежемесячно. Контроль вирусной ДНК осуществляется через 4-6 недель лечения, затем через 12 недель, затем через каждые 3-6 месяцев терапии. Наконец, мониторинг HBs-антигена – сейчас это возможно – количественное определение HBs-антигена осуществляется каждые 3-6 месяцев.
В отношении телбивудина, который, я напомню, включен в рекомендации Американской ассоциации по изучению печени, нужно сказать, что этот препарат имеет доказанную высокую противовирусную активность, в том числе у пациентов на стадии цирроза печени, и успешное лечение им сопровождается улучшением и синтетической функции печени, и показателей воспаления. Как я уже говорил, препарат присутствует в рекомендациях международных гепатологических ассоциаций. Если немного отвлечься от темы, отвлечься от онкологических пациентов, нужно сказать, что это единственный препарат, который Food and Drug Administration (FDA), американская ассоциация по контролю за лекарственными препаратами, относит к категории B, наиболее безопасным у беременных. Кроме того, весьма интересное свойство, которого лишены другие нуклеозидные аналоги, это нефропротективный эффект.
Следует сказать, что длительное лечение телбивудином – как известно, нуклеозидные аналоги назначаются на длительный срок – уже через год после начала терапии приводит к значимому уменьшению фиброза печени, потому что если пациент уже вылечен от злокачественной опухоли, в дальнейшем нужно не допустить прогрессирования вирусной инфекции, заниматься лечением уже его гепатита B.
И нужно сказать, что если посмотреть на более отдаленные сроки, через 5 лет терапии, то у большинства пациентов, по данным парной биопсии, существенно уменьшается как воспалительная активность, так и индекс фиброза, причем даже у некоторых больных на стадии цирротической трансформации печени.
Если подытожить результат консультации гепатолога у пациента с инфекцией вирусом гепатита B и злокачественной опухолью, то в этой консультации должно быть записано, применительно к каждому индивидуальному случаю, что профилактическая противовирусная терапия у всех носителей HBs-антигена должна начинаться одновременно с началом курса химиотерапии. Второй постулат – что продолжение противовирусной терапии должно быть не менее 6 месяцев после окончания химиотерапии, а общая ее длительность определяется исходной вирусной нагрузкой.
Что можно сказать в отношении гепатита C? Так же как и гепатит B, хотя гепатит C имеет существенно, по крайней мере, в 10 раз большую частоту хронизации, естественное его течение у большинства пациентов довольно медленное, и считается, что в течение 20 лет не более 20% пациентов приходит к циррозу печени.
Возникает вопрос: химиотерапия, если она начинается у пациента с инфекцией вирусом гепатита C, может ли ускорить цирротическую трансформацию? А может быть, она может привести и к развитию фульминантного гепатита? Давайте посмотрим.
Что касается уровня РНК вируса гепатита C, я демонстрирую этот слайд, хорошо известный уже полтора десятилетия, наверное, довольно банальный, потому что иногда приходят на консультацию пациенты, в том числе из уважаемых онкологических учреждений, с рекомендациями снизить вирусную нагрузку перед началом химиотерапии. В связи с этим приходится напоминать, что уровень РНК вируса гепатита C и гистологические признаки воспаления не коррелируют друг с другом. Точно так же количество сывороточной РНК не коррелирует с тяжестью повреждения печени. То есть, вопрос о снижении вирусной нагрузки перед химиотерапией в принципе не должен даже подниматься.
Что касается оценки влияния химиотерапии на течение HCV-инфекции, то на сегодняшний день однозначно оценить затруднительно, потому что все исследования, которые доступны в литературе, ретроспективны, нет попарных оценок исходных и конечных показателей, таких как количество вирусной РНК и морфологические параметры. Как правило, в этих исследованиях – некоторые из них я приведу далее – имеется малое количество наблюдений, малые выборки пациентов. Кроме того, затрудняет их сравнение и использование различных схем химиотерапии.
Вот результаты двух исследований, в которых исследователи поставили задачу понять: повышение трансаминаз, сопровождающееся нередко повышением общего билирубина у пациентов с вирусом гепатита C – это вообще реактивация вируса, а может быть, это лекарственная гепатотоксичность? Посмотрите, на фоне химиотерапии повышение АЛТ более 2,5 верхних лимитов нормы и повышение билирубина по крайней мере в 1,5 раза отмечено у 8 из 33 больных, позитивных по вирусу гепатита C, и у 36 из 241 негативных. Соответственно, разницы статистически достоверной, хотя группы, конечно, неравномерные по количеству пациентов, никакой обнаружено не было.
И другое исследование демонстрирует, что из 37 пациентов носителей вируса гепатита C, у 33 на фоне химиотерапии не было никаких изменений биохимических тестов, а у тех четырех, у которых были – это были признаки острого лекарственного гепатита. Следовательно, складывается впечатление, что HCV-инфекция не приводит на фоне химиотерапии к ухудшению результатов химиотерапии как результат реактивации вируса и усиления повреждения печени.
Итак, если мы видим пациента с HCV-инфекцией и планируемой химиотерапией, однозначно можно сказать, что сначала противовирусная терапия нецелесообразна, так как она не приводит к улучшению прогноза. Между тем, можно потерять драгоценное время для лечения злокачественной опухоли. Говоря о разнице в ведении пациентов с HBV-инфекцией, манифестной либо латентной, HCV-инфекцией и химиотерапией, то это можно представить в виде двух простых схем.
Если это инфекция вирусом гепатита B, то мы проводим противовирусную терапию одновременно с началом химиотерапии. Если это инфекция вирусом гепатита C, то мы проводим химиотерапию, а затем, если благополучно разрешилась ситуация с основным заболеванием, то есть злокачественным новообразованием, тогда может рассматриваться в отсутствие противопоказаний вопрос о проведении противовирусной терапии гепатита C.
И вот та ситуация, с которой онкологам, особенно химиотерапевтам, практически ежедневно приходится дифференцировать реактивацию вирусов, если у пациента в злокачественной опухоли имеются маркеры вирусов гепатита B и C. Речь идет о гепатоксическом действии лекарств.
Недавно опубликованный обзор свидетельствует о том, что клинически значимое поражение печени, по крайней мере с трехкратным повышением трансаминаз при нормальных исходных, наблюдается от 1 случая на 10 000 до 1 случая на 100 000 случаев применения лекарственных средств. Это очень немало, учитывая, что лекарства принимаются сотнями миллионов пациентов.
И посмотрите, какой неблагоприятный прогноз. В 10% случаев при клинически значимом поражении констатируется смерть как исход либо, если пациенту повезло, трансплантация печени. У 1% развивается так называемый криптогенный цирроз, потому что не всегда удается четко установить причинно-следственную связь между приемом лекарств и цирротической трансформацией.
Что важно для клинициста, что у 20% пациентов с персистирующими признаками поражения печени после отмены «причинного» препарата продолжают оставаться повышенные трансаминазы. В этой ситуации в 20% случаев диагностируется аутоиммунный гепатит. И здесь нельзя однозначно сказать, то ли это аутоиммунный гепатит, который развился сам по себе, его не дифференцировали вовремя с лекарственным поражением печени, то ли это аутоиммунный гепатит, для которого применение лекарственных препаратов послужило тарированным фактором.
Надо сказать, что наличие самого по себе хронического заболевания печени – а такой вопрос тоже не редко задают онкологи – не повышает, по-видимому, по данным последних мета-анализов, риск развития лекарственного гепатита. Возможно, исключением является хронический вирусный гепатит для противотуберкулезных и антиретровирусных средств, но и этот вопрос неоднозначен, поэтому здесь стоит вопросительный знак. С лекарственными гепатитами, наверное, сталкивался каждый врач. Наверное, чаще, чем онкологи, онкологи-химиотерапевты, вряд ли когда-то кто-то имел дело с этой проблемой.
Смотрите, какие гигантские цифры. Мы опасаемся в нашей практике гепатоксичности статинов, мерказолила, антибактериальных препаратов. Посмотрите, с чем имеют дело онкологи. Для некоторых лекарственных препаратов до 100% вероятность развития гепатоксических реакций, и такая относительно скромная по онкологическим меркам схема, всего лишь из трех препаратов, циклофосфамид, метотрексат и фторурацил, дает 77-процентную вероятность развития лекарственного гепатита.
Что касается профилактики лекарственной гепатоксичности или, по крайней мере, своевременного начала лечения, то в данной ситуации, безусловно, нужно обратиться к исследованиям, которые проведены с позиции медицины, базирующейся на доказательствах.
Одним из таких исследований является работа Винченци, которая была опубликована в позапрошлом году. 105 пациентов получали лечение по схеме FOLFOX, оно включало 4 лекарственных препарата, такие как фторурацил, оксалиплатин, лейковорин и элоксатин. Они получали 12 курсов, половина из них получили адеметионин в дозе 400 мг дважды в день. И вы видите, что развитие гепатотоксичности существенно было реже у пациентов, которые получали гептрал дополнительно к химиопрепаратам. В 70% случаев она развилась в режиме FOLFOX и только в 43% в режиме FOLFOX + аденозилметионин перорально. Следует сказать, что возможности применения аденозилметионина не ограничиваются только его антиоксидантными свойствами, пополнением запасов клеточного глутатиона и влиянием на цитокиновый баланс. Следует помнить, что пациент с хроническим гепатитом любым, а тем более с хроническим гепатитом, развившимся на фоне злокачественной опухоли, у них очень нередко развиваются различные нейропсихические нарушения, из которых, конечно, на первом месте стоит депрессия. Но не только, как вы видите.
В одном из недавних обзоров помимо депрессии упоминается также биполярное расстройство и нарушения сна, и посттравматический стрессовый синдром. Почему посттравматический? Потому что сам по себе диагноз «злокачественная опухоль», на которую еще наслоился гепатит, который может послужить основанием для прерывания успешно начатого курса химиотерапии, конечно, это психологическая травма для пациента. А также когнитивная дисфункция и эмоциональный дистресс при длительной персистенции психотравмирующего фактора.
В отношении гептрала нужно сказать, что было проведено исследование совместное с Областным гепатологическим центром, которое продемонстрировало существенное снижение вероятности развития депрессивных расстройств у пациентов, получавших его в дозе 1200 мг в день, в частности, на интерфероновой терапии, которая проводилась по поводу гепатита C. Поэтому про антидепрессивное свойство данного препарата тоже нельзя забывать.
Если мы имеем дело с доказанным лекарственным гепатитом, а не реактивацией вирусной инфекции у пациента со злокачественной опухолью, то этот эффект тоже должен приниматься во внимание при назначении соответствующего лечения. Если подытожить все вышесказанное, мы видим перед собой пациента со злокачественной опухолью.
Что значит – мы видим? Его прислали онкологи, как правило, онкологи, которые хотят посоветоваться, так как не во всех учреждениях, только в очень крупных, есть в штате гастроэнтеролог, или гепатолог, или инфекционист. Онкологи хотят посоветоваться: «Коллега, у нас такая проблема. У нас есть пациент со злокачественной опухолью, она подлежит лечению. Мы знаем, как мы будем его лечить, к примеру, выполнять хирургическую операцию, потом проводить полихимиотерапевтическое лечение. Но у него есть и другие проблемы: у него есть повышение трансаминаз, у него есть инфекция вирусом гепатита B или инфекция вирусом гепатита C. Не повлияет ли это на прогноз больного? Не следует ли назначить ему какие-то превентивные препараты для того, чтобы успешно начать и завершить курс полихимиотерапии?»
И в отношении двух гепатотропных вирусов, B и C, лекарственного гепатита тактика совершенно различна. Еще раз. Если пациент инфицирован вирусом гепатита B – причем речь идет не только о клинически манифестной инфекции, но и о состоянии носительства и даже, по данным последних лет, о состоянии латентной инфекции с изолированными ядерными антителами – мы назначаем противовирусную терапию одновременно с химиотерапией. Причем, конечно, аналоговые нуклеозиды – единственный возможный вариант, так как альфа-интерферон здесь противопоказан, и в тех ситуациях, когда курс планируется относительно недлительный, то возможно назначение телбивудина, если курс длительный, то выбор делается в пользу энтекавира либо тенофовира. Но факт тот, что лечение должно назначаться одновременно.
Если пациент инфицирован вирусом гепатита C, мы говорим онкологам: «Коллеги, проводите свое лечение в полной мере. Требуется операция – делайте операцию, требуется химиотерапия – делайте химиотерапию, требуется лучевая терапия – проводите полный курс лучевой терапии. Нет на сегодняшний день убедительных данных, что какой-то из этих методов лечения может привести к ухудшению жизненного прогноза пациента за счет активации вируса гепатита C. А потом, когда будет вопрос закрыт со злокачественной опухолью, на что мы все надеемся, этого больного можно прислать к нам для того, чтобы мы проводили ему противовирусное лечение».
Наконец, даже если пациент инфицирован вирусом, у него вполне может развиваться лекарственный гепатит, и он развивается существенно чаще на фоне химиотерапии, чем то, что мы видим в нашей рутинной клинической практике при назначении, например, статинов, нестероидных противовоспалительных средств, антибиотиков, эстрогенных препаратов и так далее. В этой ситуации мы назначаем препараты из гепатопротективной группы, но, естественно, с учетом доказательств, с учетом данных контролируемых исследований. Их немного, но они, тем не менее, есть, и мы должны этим руководствоваться и назначать лечение по факту, то есть при появлении первых признаков гепатотоксичности, а если у пациента гепатотоксичность развивалась во время предшествующих курсов химиотерапии, то перед началом последующих курсов нужно это лечение назначать превентивно.
источник