Вирусный гепатит – так называют категорию распространенных инфекционных заболеваний. Они наделены рядом отличий, но объединены несколькими признаками: имеют вирусную этиологию, характерные симптомы, и главное – разрушающе воздействуют на печень. Что представляет собой данная группа, какие формы имеет, в чем опасность для здоровья человека?
Какие гепатиты вирусные? Те, возбудителем которых выступает вирус, на сегодняшний день выделено 3 основных вида, обозначающихся литерами C, B, A. В народе их называют желтухой (по характерному симптому заболеваний). В одну группу они объединяются по признакам:
- способность передаваться от человека к человеку;
- возбудитель – вирусы;
- основные пути заражения: кровь, ЖКТ;
- орган поражения – печень, в основе заболевания – разрушение ее клеток;
- для этой группы есть аналогии в динамике и биохимических показателях;
- похожие принципы лечения.
Заболеваемость вирусными гепатитами в мире стоит на втором месте после гриппа. Типы B и C входят в десятку самых опасных заболеваний, приводящих к смертности от последствий.
Вирусная инфекция гепатит разделена по нескольким признакам. По способу распространения они делятся:
- на энтеральные, это означает, что заражение происходит орально-фекально, это характерно для видов А, Е.
- парентеральные вирусные гепатиты – заболевания, при которых проникновение в организм происходит через нарушение целостности покровов кожи. К ним относится — B, D, C. Человек, имеющий в крови вирус, заразен на любой стадии.
Существует 3 основные формы вирусных гепатитов:
- Острый вирусный гепатит типичен для всех видов, обычно проявляется ярко, длительность активности не превышает 3 мес. При правильном лечении заканчивается выздоровлением.
- Когда с инфекцией не удается справиться около полугода, заметного облегчения не наблюдается, заболевание приобретает затяжную форму.
- Хроническая стадия начинается после 6 мес. Протекает волнообразно, с бедной симптоматикой, но более опасна, так как длительное течение приводит к осложнениям. Хронический вирусный гепатит по мкб выделен даже в отдельный класс — B18. В этом виде заболевание у многих никак не проявляется, о нем люди узнают случайно, сдав анализы совершенно по другому поводу.
Первая и последняя формы часто сопровождаются тяжелыми осложнениями, могут привести к летальному исходу.
Вирусное заболевание гепатит может протекать в тяжелой и легкой форме. Также сложное течение отмечается, когда присутствуют 2 и более агента, к примеру, С+В или С+Д. Иногда симптоматика яркая и не оставляет сомнения, что это вирусный гепатит печени.
Наиболее распространен среди населения, имеет высококонтагиозный статус продолжительность инкубационного периода от 7 дней, но может скрываться и около 2 месяцев. Характеризуется острой фазой, в этот период он запускает воспалительные и дегенеративные процессы в клетках паренхимы печени. После лечения заканчивается выздоровлением, при этом человек на всю жизнь получает качественный иммунитет.
Желтуха — вирусный гепатит процветает там, где отмечается низкий уровень жизни, антисанитарные условия, но единичные вспышки периодически возникают и в развитых странах. Вирус выделяется с калом инфицированного, попадает в кишечник с водой, зараженной фекалиями, продуктами, если их касался инфицированный человек. Грязные руки – частый источник заразы, поэтому вирусный гепатит А у детей возникает наиболее часто.
Структура вида, имеет сложное строение, характеризуется агрессивной формой, чрезвычайно устойчива к выживанию, способна сохраняться при комнатной температуре до 6 мес. Инкубационный период при вирусном гепатите В составляет от месяца до полугода,
Присутствует активно в биологических жидкостях своего владельца, особенно много его в слюне и сперме, этим опасен вирусный гепатит В, заражение происходит, когда минимальная доза попадает в кровь. По распространению его приравнивают к вирусу СПИДа, наиболее часто он диагностируется у молодых людей.
Ему присущи все виды носительства, в острой форме обычно не приводит к смерти, исключение составляет тяжелое течение, состояние больного могут усугубить системные заболевания, при параллельном инфицировании Д и С.
По течению напоминает легкие формы типа В, но считается наиболее опасным, хронический вирусный гепатит С дает наибольшее количество осложнений. К заражению приводит непосредственный контакт с кровью, биологические жидкости не содержат достаточно агентов для инфицирования.
Нельзя назвать самостоятельным заболеванием, существует он на матрице клеток гепатита B. При совместном заражении инкубационный период становится короче, а болезнь протекает остро, поэтому ее называют суперинфекцией. Хронический вирусный гепатит дельта приводит к увеличению осложнений.
По течению и способу заражения его можно сравнивать с желтухой, но протекает в легкой форме. Опасен он для беременных: взывает гемолиз – разрушение эритроцитов, от этого страдают почки, процесс часто заканчивается выкидышем, может привести к тяжелой почечной недостаточности, смерть пациентки наступает в 25% случаев.
Источник инфекции вирусного гепатита – больной человек. Основной способ передачи при B и C агентах – гематогенный, то есть, через кровь. Каким образом они в нее проникают:
- После переливания крови, ранее случаи инфицирования происходили часто. Сейчас передача вирусного гепатита таким способом маловероятна, поскольку выработаны мероприятия, при которых попадание инфицированной крови минимально.
- При повторном применении одноразовых шприцев, игл или ваты. Этот способом обычно присущ наркоманам.
- При проведении медицинских манипуляций некачественно простерилизованными инструментами.
- При использовании здоровым человеком зубных щеток, маникюрных ножниц или бритвы больного.
- Во время процедуры татуажа или пирсинга.
- Во время полового контакта тоже может произойти инфицирование, когда один из партнеров заражен гепатитом B. Вирус C не так активен, поэтому инфицирование возможно, если половой акт сопровождается микротравмами с кровью у обоих партнеров. Люди, неразборчивые в половых связях, входят в группу риска, инфицированию подвергаются гораздо чаще.
Течение вирусных гепатитов нередко сопровождается сопутствующими заболеваниями:
- Вирусные гепатиты и ВИЧ-инфекция нередко идут рядом. Гепатит разрушает печень, инфекция помогает ему в этом, ускоряет процесс и приводит к развитию осложнений. При этом ослабленный иммунитет способствует более легкому проникновению вируса, для такого организма хватит минимальной дозы, при этом пути передачи практически не отличаются, поэтому заражение происходит параллельно.
- Среди больных туберкулезом заболеваемость парентальными инфекциями довольно высока. Объясняется это тем, что изнурительный недуг и длительный прием лекарственных препаратов значительно снижают иммунитет, ухудшают состояние печени. Туберкулез и вирусные гепатиты ослабляют человека. Желтушная форма протекает тяжелее и длительнее, чем у обычных людей, хроническая стадия никак себя не проявляет, что наиболее опасно, поскольку больной испытывает нагрузку на орган, принимая сложное терапевтическое лечение.
Возникает при проникновении ядов в кровеносную систему человека. Вариантов их внедрения всего три:
- через рот, в желудок:
- при вдыхании ядовитых паров
- непосредственно в кровь;
В печени токсины напрямую влияют на клетки, нарушая их работу, вызывают кислородное голодание, приводят к гибели. Происхождение ядов различно, это могут быть:
- лекарственные средства;
- промышленные токсины;
- алкоголь;
- растительные яды.
Вирусный токсический гепатит представлен 2 видами:
- Острая форма проявит себя максимум через 2 дня после внедрения токсинов в кровь.
- Хроническое течение обусловлено постоянным поступлением их в ограниченных дозах, Проявляется заболевание через месяцы, даже годы
Легкая форма лечится, проходит без последствий, в случае тяжелых отравлений развиваются проблемы, свойственные гепатитам.
Развиваясь у здорового человека, желтуха — вирусный гепатит при своевременном лечении заканчивается выздоровлением, клетки печени восстанавливаются, больной на всю жизнь приобретает иммунитет. Редко у некоторых больных спустя несколько месяцев может возникнуть рецидив, но в хроническую форму не переходит. У людей в возрасте иногда возникают нарушения функций печени. Если симптомы атипичны, человек долго не лечится, не соблюдает диету, образуется фиброз, что чревато дискинезией желчевыводящих протоков.
Воздействие на орган парентальных видов вирусов приводит к губительным последствиям:
- Погибшие гепатоциты заменяются жировыми клетками, формируется стеатоз.
- Образование рубцов приводит к фиброзу.
- Изменения затрагивают ЦНС, так как орган не справляется с нейтрализацией токсинов, они поступают в мозг, не исключена печеночная энцефалопатия.
- Жидкость скапливается в брюшной полости, живот увеличивается.
- Кровотечения возникают при малейшем травмировании.
- Разрастание тканей органа, нарушение кровообращения заканчиваются циррозом. Перенесенный вирусный гепатит B и C, часто грозит этими последствиями.
- Печеночная кома наступает в связи с массовым некрозом, отмиранием клеток.
Инфекционный вирусный гепатит не убивает, но способствует развитию патологических процессов, которые и влияют на продолжительность жизни. Конкретного срока, когда наступит критическое состояние, не может назвать ни один врач. Каждое заболевание рассматривается индивидуально, обусловлено многими факторами:
- длительностью заражения;
- возрастом больного;
- состоянием иммунной системы;
- образом жизни пациента;
- пристрастием к алкоголю и курению;
- своевременностью и адекватностью терапии;
- сопутствующими заболеваниями;
- полом инфицированного, к примеру, у мужчин чаще развивается фиброз.
У трети больных на развитие осложнений уходит 50 лет, поэтому у человека есть реальный шанс прожить долго, до глубокой старости. У такого же количества больных прогрессирование протекает в два раза быстрее, и цирроз наступает уже через 20 лет. Вирусный гепатит у взрослых развивается медленнее, чем у детей. Процесс существенно замедляется, если человек придерживается диеты, ведет правильный образ жизни.
Вирусные гепатиты и беременность – сочетание крайне нежелательное, но обычно женщины с таким диагнозом благополучно вынашивают и рожают здоровых детей, но полностью, исключить, что вирус не преодолеет плацентарный барьер нельзя. Зависит это, прежде всего, от общего состояния будущей мамы. Риск выше, если на момент беременности у женщины активная форма вируса, присутствует ВИЧ-инфекция. Насколько велика опасность вертикального заражения, врач определяет:
- на основе обследования;
- фазы заболевания;
- активности вируса;
- лечения в процессе беременности.
Заражение происходит при разрыве околоплодного пузыря, когда целостность кожи ребенка нарушена в процессе родов. Поэтому при всех видах вирусного гепатита рекомендуется кесарево сечение.
При умеренной или пассивной активности вируса женщина постоянно находится под наблюдением врача. Когда заболевание находится в активной фазе, проводится лечение, при благополучном исходе женщина рожает ребенка. Если лечение неэффективно, не исключена возможность потери младенца. В периоды обострения нельзя прерывать беременность, поэтому используются все возможности, чтобы сохранить плод.
Данных об инфицировании ребенка при кормлении грудью нет, поэтому кормить его врачи разрешают, если появились трещины на сосках, лучше от грудного вскармливания отказаться.
Вирусная инфекция гепатит коварна, от ее внедрения в организм, не застрахован никто. Она способна разрушить здоровье человека в короткий срок, поэтому знания об этом недуге помогут предостеречь человека от болезни, принять меры, чтобы всю жизнь не страдать от своей беспечности.
Варианта развития заболевания два: типичный и атипичный. К типичной форме относится желтушная, атипичной является безжелтушная, латентная и стёртая. Протекание заболевания может быть легким, средним, тяжёлым и злокачественным. В зависимости от продолжительности болезни выделяют острую, затяжную и хроническую формы.
Если говорить о преджелтушном периоде то он может проходить по катаральному, гриппоподобному, гастритическому или ревматоидному типу. В случае развития болезни по типу гриппа, всё начинается с повышенной температуры тела и проявления катаральных признаков на подобии заложенного носа, кашля, слабости и полной потери аппетита. Чаще всего врачи, обнаруживая такие симптомы у детей, ставят ошибочный диагноз грипп или ОРВИ.
В гастритной форме у взрослых и детей появляются болевые ощущения «под ложечкой» и в правом подреберье. Человека начинает мучить головокружение, ощущение тошноты и рвота, полностью исчезает аппетит. Сами взрослые часто могут спутать данные признаки с обычным пищевым отравлением испорченными продуктами.
Если у вас астеновегетативный гепатит, вы будете чувствовать себя вялым, сонливым, утомление будет наступать очень быстро, появится головная боль, головокружение, снизится аппетит. При артралгическом синдроме в преджелтушной форме появляется боль в суставах, покраснение и зуд на коже. Такие варианты больше всего характерны для гепатита B. Его преджелтушный период длится около одной-двух недель, а ближе к его концу у заболевшего отмечается значительное увеличение печени и потемнение цвета мочи.
Желтушный период отличается характерным пожелтением кожи человека и его слизистых. Пожелтения выступают на склерах, слизистой ротовой полости, лице, теле, руках и ногах. Пожелтение происходит именно в таком порядке, в процессе ремиссии желтушность уходит в обратной последовательности.
Если речь идёт о гепатите А, то пожелтение появится намного раньше и процесс будет проходить гораздо быстрее, а в период ремиссии пожелтение быстрее исчезнет.
У гепатита B желтуха будет появляться сразу же после преджелтушного периода, сам процесс будет идти медленно, а оставаться пожелтение будет более долгое время.
Насколько сильными будут пожелтения кожного покрова и слизистой, напрямую зависят от тяжести протекания болезни. Однако в детском возрасте эта закономерность вполне может и не соблюдаться. Если у человека началась желтуха, моча станет тёмного цвета, напоминающего чай сильной заварки. Стул при этом, наоборот, становится белым, либо вовсе обесцвечивается.
Во время ярко выраженной желтухи пациента беспокоит сильная чесотка кожных покров. Как только пожелтение приобретает сильно выраженный вид, самочувствие, как правило, становится намного лучше. Размеры печени и селёзенки в этот период намного превышают норму. Чем человек будет младше, тем значительнее будет выражено увеличение данных органов. Остальные органы, как правило, остаются без каких-либо серьёзных изменений.
В особо тяжких случаях развития болезни можно наблюдать мелкие кровоподтёки на поверхности кожи и кровотечения из носа, это свидетельствует о продолжающемся усилении интоксикации организма.
Самыми опасными по праву считаются поражения, связанные с центральной нервной системой. Человек становится излишне беспокойным и нервным, наблюдается сильная бессонница, если человеку удаётся уснуть, то ему снятся кошмары. Особенно сильно это проявляется у маленьких детей. Человек постоянно мучается от рвотных позывов, уменьшается частота пульса.
Продолжительность такого периода составляет около четырнадцати дней (если форма лёгкая), у средней он длится около тридцати дней, а в особо тяжких – до девяноста. Ближе к концу периода желтушность проходит, печень возвращается к исходным размерам, восстанавливается привычный цвет мочи и кала.
Наиболее тяжёлой формой развития считается злокачественная, при которой ткани печени начинают умирать, причём проходить это может на любой стадии заболевания. Размеры площади поражения, напрямую зависят от степени аутоиммунного повреждения печени. Такая форма характерна для детей в младенческом возрасте и в первую очередь является следствием комплексного расстройства аутоиммунной направленности (поэтому профилактика гепатита так важна с самых первых лет жизни человека). Такая форма характеризуется слабостью, расстройством сна, тошнотой, сильным увеличением печени, иногда наблюдаются потери сознания и бессвязный бред. Дети, страдающие такой формой, могут во время сна резко вскочить, начать кричать и пытаться убежать. У такой формы заболевания рвота напоминает кофейную гущу с большим количеством крови из-за внутреннего кровотечения желудка. Появляется сильная отдышка, пациенту тяжело совершать тяжёлые физические действия, сердцебиение сильно учащается, температура повышается в среднем до 38 градусов по Цельсию. Болевые ощущения наблюдаются не только при пальпации, но и в состоянии покоя.
При дальнейшем развитии заболевания человек впадает в кому. Печень становится ещё больше, а изо рта появляется характерный запах сырой печени. На поверхности тела появляются сильные отёки, в разы уменьшается количество мочи. Концентрация билирубина заметно падает, ферменты печени перестают вырабатываться, через некоторое время наступает смерть. Если врачам удаётся вывести человека из комы, заболевание обычно становится затяжным или хроническим.
Наиболее распространёнными способами считаются контакты человека с инфицированными жидкостями другого человека, такими как кровь или сперма. Иногда причиной может стать приём определённых лекарственных препаратов, токсических веществ или чрезмерное употребление алкогольной продукции.
Диагностика вирусных гепатитов – процесс очень сложный. Зачастую некоторые формы этого заболевания могут проходить без явно выраженных симптомов, и узнать о нем можно исключительно во время лабораторных исследований. Но люди, которые самостоятельно решат пройти исследование на вирусные гепатиты, вряд ли окажутся в большинстве. Поэтому бывает так, что человек переболевает одной из форм гепатита, даже не подозревая об этом. Ориентироваться на подобные случаи не стоит, ведь вирусный гепатит – болезнь опасная. При несвоевременном обнаружении и, соответственно, при отложенном лечении он может привести к циррозу печени. Вот почему так важна его своевременная и правильная диагностика.
Еще совсем недавно любые заболевания печени называли болезнью Боткина. Потом эти болезни решили классифицировать, в том числе исходя из их клинических проявлений. Но какая бы буква ни была присвоена тому или иному виду вирусного гепатита – A, B, C, D, E – есть общие признаки заболевания, по которым возможно поставить диагноз. Главная задача врача – последовательно пройти этот диагностический путь, применяя разные критерии диагностики вирусных гепатитов.
Опрос пациента – первый этап на пути к правильному диагнозу. Для того чтобы подтвердить или исключить заболевание вирусным гепатитом, врач должен поинтересоваться у больного:
- отмечает ли он у себя снижение аппетита;
- испытывает ли позывы к рвоте и тошноте;
- чувствует ли тяжесть под ребрами с правой стороны, то есть там, где находятся печень и селезенка;
- наблюдает ли у себя слабость или недомогание без видимых на то причин;
- беспокоят ли его боли в суставах.
На первоначальном этапе больному по силам провести диагностику самостоятельно, то есть задать эти вопросы самому себе. Если ответы на них будут положительными, то велика вероятность, что проблемы с печенью у больного все-таки есть. Степень их серьезности покажут другие формы диагностики, для осуществления которых необходимо обратиться к врачу.
В отличие от опроса с присущей ему определенной долей субъективности осмотр называют объективным методом диагностики. Ведь если при разговоре можно умолчать о каких-либо симптомах, то визуальные признаки болезни сложно утаить или не заметить. Итак, что должно насторожить и пациента и врача, который подтверждает или опровергает диагноз вирусный гепатит:
- Температура тела. Ее повышение не считается характерным признаком заболевания, так как при гепатите С температурные показатели могут быть в норме, а при гепатите А, наоборот, именно повышенная температура (вкупе с признаками гриппа) станет сигналом о потенциальной опасности.
- Проявление болезни может выражаться высыпаниями на коже, которые сопровождаются зудом. При больной печени подобные симптомы нередки. Ведь сбои в ее работе не могут не отражаться на состоянии кожного покрова.
- Низкое артериальное давление. Обусловлено тем, что вирусный гепатит вносит сбои в нормальную работу сердечнососудистой системы.
- Желтый цвет глазных яблок, слизистой рта, кожи. Так называемая желтуха связана с чрезмерной концентрацией в крови вещества билирубина – одного из составляющих желчи. Если билирубина много, значит, печень работает плохо. А это явное свидетельство развития вирусного гепатита.
- Моча очень темного цвета с возможным зеленоватым оттенком и светлый кал. Подобные неестественные окрасы также связаны с повышенным содержанием билирубина.
- При пальпации выявляются увеличение размеров печени и селезенки.
Эти признаки вирусного гепатита считаются специфическими, но даже они не могут гарантировать диагностику вирусного гепатита на 100%. Недаром специалисты отмечают, что при гепатитах хронической формы в большинстве случаев эти симптомы характеризуются как возможные. Ярко выраженными они становятся лишь при тяжелой форме течения болезни. Поэтому для диагностики заболевания необходимо призвать на помощь лабораторные исследования, то есть необходимо сдать анализы крови на вирусный гепатит.
Лабораторная диагностика хронических вирусных гепатитов – самая точная. Ее результатом становятся неоспоримые доказательства наличия или отсутствия болезни.
Лабораторный тест на вирусные гепатиты – это комплекс исследований, который включает в себя:
- Общий анализ крови и мочи. Позволяет оценить состояние печени в целом. Оно неблагополучно, если показатели печеночных ферментов, билирубина, белков превышают норму.
- Иммуноферментный анализ. Универсальный метод, в его основе лежит анализ крови на маркеры вирусных гепатитов – антигенов и антител, которые вырабатывает иммунная система, если вирус проник в человеческий организм.
- Метод полимеразной цепной реакции – самый точный и современный при диагностике вирусного гепатита. Позволяет обнаружить болезнь на самой ранней стадии по вирусному ДНК.
Только по результатам анализа крови на вирусный гепатит врач сможет определить, каким именно типом гепатита болен пациент, и, соответственно, назначить правильное лечение.
Изменения в печени могут выявить и другие методы исследования организма, которые дополнят общую клиническую картину:
- УЗИ печени. Гепатит не определит, но позволит дать оценку состояния и самой печени, и желчевыводящих путей, увидеть, есть ли внешние признаки воспаления, а также поможет исключить онкологию, как одну из причин плохой работы этого органа. Кроме того, при УЗИ будет видно изменение размеров печени на начальной стадии болезни и цирроз на поздней стадии.
- Биопсия печени. Метод также позволяет определить стадию болезни.
От заражения вирусом до появления симптомов может пройти нескольких месяцев – длительность этого периода зависит от типа вирусного гепатита. Выявить болезнь на начальных стадиях очень сложно, но отложенное лечение может привести к осложнениям и даже к летальному исходу. Вот почему так важна правильная диагностика вирусного гепатита на самых ранних его стадиях.
В современной медицине и фармакологии значительно повысилось качество диагностики и эффективность лечения вирусных гепатитов. Перед тем как начать все необходимые процедуры и назначить лечение, врачу предстоит полностью обследовать пациента и определить состояние и функциональность печени.
У всех типов гепатита методы и принципы лечения очень схожи. Всё основывается на том, что инфекция поражает клетки печени, которые называются гепатоциты. Именно поэтому заболевания протекают преимущественно одинаково. Процесс выздоровления достигается путём непрерывного и комплексного подхода к заболеванию. Важно соблюдать постельный, или хотя бы полупостельный режим. Это связано с тем, что в горизонтальном положении у человека улучшается кровообращение, а, следовательно, и процессы восстановления проходят легче. Параллельно с этим проводится постоянный массаж и дыхательная гимнастика. Вне зависимости от продолжительности развития и тяжести болезни человек не должен заниматься тяжёлой физической работой и наклонять своё тело.
Помните о том, что гигиена тела, а особенно ротовой полости – это прекрасная профилактика не только парентеральных гепатитов, но и ВИЧ заболеваний. Если у вас сильная чесотка, необходимо протирать поверхность кожи пищевым уксусом в смеси с ментоловым спиртом. Не будет лишним вечерний душ перед сном. Следите за тем, чтобы у вас был постоянный стул, так как из-за задержки дефекаций у вас могут накапливаться токсины. В идеале он должен быть каждый день. При необходимости воспользуйтесь слабительными средствами.
Одной из самых важных частей лечения является правильно подобранное питание. Так устроено природой, что в печени проходит большое количество обменных процессов. Если у печени нарушается функциональность, то заболевание прогрессирует с большей силой. Именно поэтому врачи делают особый упор на питание. Принцип основывается на том, чтобы употреблять продукты, способствующие нормализации клеток печени.
Такая диета должна быть щадящей и простой для организма. Еда должна быть вареной, тушёной или запеченной. Питание частое: около пяти-шести раз в день. Нельзя есть всё острое, солёное, жареное. Забудьте о маринадах и приправах, не ешьте чеснок и сладости. Важно пить много жидкости, пейте больше чаёв, соков и отваров, а вот от алкогольной продукции придётся отказаться.
Очень полезны для пищеварительной системы (и печени в частности) продукты в которых есть пищевые волокна. Их много во фруктах, овощах и крупах. Важными составляющими такой еды является целлюлоза и лигнин.
Если болезнь протекает особенно тяжело, назначается интенсивная терапия в виде ввода белков плазмы крови, кровезаменителей или особых растворов, направленных на восстановление клеток печени. Назначается лечение кислородом в барокамере. Если существует угроза жизни в связи с тяжестью протекания заболевания, больного переводят в отдел реанимации.
В связи с тем, что причиной гепатитов А, В и С являются вирусы и инфекции, лечение направлено в первую очередь на борьбу с ними, для чего и применяются различные препараты и медицинские лекарства. Они ликвидируют возбудителя инфекции и мешают болезни перейти в хроническую стадию. Если речь идёт о гепатитах типа А и Е, то противовирусные средства обычно не используются. Во всех остальных случаях применяются химиопрепараты и интерферирующие средства. Наиболее распространёнными являются ретровир и фамцикловир.
В особо тяжёлых случаях лечащий врач прописывает интерферон, в составе которого имеются защитные белковые структуры, которые вырабатываются в тот момент, когда человека атакуют вирусные организмы. Они противодействуют им, не давая размножаться внутри клеток. Интерферирующие средства делятся на три основных типа, которые обозначаются первыми буквами греческого алфавита – альфа, бета и гамма. Альфа интерферон вырабатывается лейкоцитами, бета интерферон вырабатывается с помощью фибробластов, а гамма клетками иммунной системы – макрофагами. Для лечения гепатитов типа В и С применяется исключительно альфа интереферон.
Стоит учитывать тот факт, что в процессе лечения интерферонами возможно большое число побочных эффектов. Самым частым из них является синдром, в котором у человека начинают проявляться все признаки заражения гриппом или ОРВИ. Повышается общая температура тела, чувствуется слабость, голова кружится и болит, пропадает аппетит, ощущается боль в мышцах и суставах, отмечается повышенное потоотделение.
В случае хронического гепатита В альфа интерферон применяется в повышенных дозах, а лечение может длиться от четырех месяцев до полугода. Наиболее качественное и эффективное лечение достигается, когда интерферон применяется в сочетании с препаратами, способными вызывать естественную выработку интерферона в организме, а именно индукторами, такими как неовир, циклоферон и амиксин. В качестве синтетических нуклеозидов выступают фамцикловир и ретровир. Для хронического гепатита Д лечение с помощью альфа интереферона нужно продолжать как минимум один год.
Однако иногда лечение может быть затруднено по той причине, что некоторые разновидности вирусов и бактерий могут обладать врождённой устойчивостью к применяемым средствам, в том числе и к интерферону. Из-за этого современные методы лечения вирусного (и особенно хронического) гепатита заключаются в продолжительном применении не только альфа интерферона, но и в сочетании его с препаратами, обладающими другими механизмами воздействия на вирусы.
Если поставлен диагноз вирусный гепатит, препараты следует выбирать в зависимости от того, какой именно вид инфекционного заболевания обнаружен. А и Е – это самые простые и легко излечимые варианты. Заразиться ими можно даже перорально. Гораздо сложнее лечить гепатит B, C, D и G. Возбудители попадают в организм через кровь и поражают печень. Если заболевание не лечить, его результатом станет цирроз печени, имеющий фатальный итог.
Для многих слово «гепатит» звучит как приговор. На самом деле, всё далеко не так печально. Особенно, если речь идёт о формах А и Е. На различных стадиях заболевания применяют различные препараты. Как правило, врачи лечат пациентов следующими лекарствами:
- Энтеросорбенты;
- Глюкоза (5%), Рингер и т.п.;
- Витамин А;
- Витамин Е;
- Урсодезоксихолевая кислота и т.п.
При лечении гепатитов C, B, D и G используют:
Это традиционные препараты, применяемые для лечения гепатита, попавшего в организм через кровь. Применяют и другие лекарственные формы, однако, их эффективность и безопасность для других органов пока что остаются под вопросом. К новым, успешно применяемым лекарственным формам, относятся:
Важно понимать, что вирусный гепатит – это болезнь, о самостоятельном лечении которой не может быть и речи. При любых отклонениях в работе печени следует немедленно обратиться к врачу.
Если заболевание относится к классификации А или Е в лёгкой форме, пациенты не нуждаются в госпитализации. Допускается лечение в домашних условиях. Всё что нужно заболевшему – это покой, щадящий режим и исключение из рациона продуктов, которые могут навредить печени. Это жареное, копчёное, солёное и т.д. Незапущенные Е и А проходят сами и не оставляют в память о себе осложнений. Рекомендуется обильное питьё. Причём это могут быть не только чаи и вода, но и ягодные соки, компоты. Разрешается молоко.
Если заболевания названных форм перешли в стадию запущенности, пациенты нуждаются в госпитализации. В данном случае назначаются препараты энтеросорбенты: Энтеросгель, Энтеродез и им подобные. Если пациента подташнивает, и он физически не может пить много жидкости, ему назначают капельницу с глюкозой или Рингером и подобными препаратами.
При обнаружении холестатического синдрома (желчь поступает в двенадцатиперстную кишку в недостаточном количестве), назначаются витамины А и Е. Также будут уместны препараты урсодезоксихолиевой кислоты.
В некоторых случаях назначается адеметионин. Он уместен, когда у пациента гепатит с хронической алкогольной интоксикацией. Сначала лекарство принимается внутривенно, а затем в виде таблеток.
При данных формах заболевания лучшими препаратами будут естественные витамины. Если в силу каких-либо причин нет возможности обильно питаться фруктами и ягодами, врачи назначают дополнительные витамины, такие как Ундевит, Аевит, Аскорутин и т.п.
Если заболевание сопровождается запорами, рекомендуется лактулоза. Дозировка назначается врачом, исходя из индивидуальных особенностей организма больного.
Эффективными средствами также являются гепатопротекторы. Это группа препаратов, положительно влияющих на печень и помогающих ей справиться с повреждениями.
Препараты для лечения гепатита С и других форм, передающихся парентерально (посредством крови).
Если врач определил вирусный гепатит, препараты назначаются не только в зависимости от формы заболевания, но и по степени его запущенности, индивидуальных особенностей пациента.
С гепатитом С всё обстоит гораздо сложнее, чем с более простыми формами заболевания. В данном случае задача врачей состоит в том, чтобы хотя бы отложить развитие цирроза на предельно длительное время, если не удастся полностью остановить данный процесс. Если правильно лечиться и соблюдать диету, можно 50 лет и более жить с относительно здоровой и совершенно не беспокоящей печенью. Порой имеют место случаи полного излечения. Чаще всего исход в большей степени зависит от самого пациента, точнее – его поведения после лечения.
До сих пор развиваются методы лечения вирусного гепатита С, В и других форм, передающихся через кровь. Эффективность многих препаратов не доказана. Лечением данных видов гепатитов должны заниматься только гепатологи. Наиболее распространённым видом лечения, эффективность которого проверена многолетним опытом, является сочетание интерферонов и нуклеозидов. Первые помогают клеткам успешно справляться с недугом, вторые служат заменой генетического материала вируса. Применение данной комбинации с одной стороны защищает ткань печени от повреждений, с другой стороны позволяет заболевшему органу успешно бороться с вирусом.
Если результатом диагностических исследований стал вердикт гепатит, лекарства всегда подбираются в индивидуальном порядке. В качестве заявленного выше интерферона чаще всего применяется пегинтерферон. Нуклеозиды представляет рибавирин. Эта комбинация тяжело переносится многими пациентами. Часто у заболевших обнаруживаются противопоказания к употреблению интерферона. Между тем требуется длительное лечение.
В современной медицине есть и другие препараты от гепатита. Не так давно в медицинской практике стали применяться такие лекарства, как телапревир и боцепревир.
Они назначаются не как отдельное лечение. Оба препарата показали свою эффективность в комбинации с традиционными лекарствами. Новая комбинация – это метод тройной терапии. Она стала новейшим стандартом в практике лечения ХГС. Пока этот метод успешно применяют в Японии и США.
Несмотря на то, что вирусный гепатит — это довольно коварное и опасное заболевание печени, оно лечится не только с помощью лекарств, но и с применением народной медицины.
Известный ученый, доктор Залманов рекомендует не употреблять лекарственные средства, а начинать лечение гепатита народными средствами, не имеющими химических добавок.
В качестве обезболивания, доктор в виде профилактики применил грелку с теплой жидкостью, так как умеренный обогрев внутренних органов улучшает циркуляцию крови, которую печень проводит через себя (до 100 л/час). Грелка снимает болезненность, и объем печени немного уменьшается.
Печень является фильтром, который обезвреживает любой яд. Больным часто выписывается прием большого количества глюкозы, а вместо этого ее лучше заменить естественным сладким веществом – медом, который содержит в своем составе разные витамины и микроэлементы. При этом стоит учитывать, что мед является сильным аллергеном , и не всегда хорошо переносится организмом.
Народная медицина предлагает своим пациентам для лечения поражений печени принимать ежедневно в утренние и вечерние часы яблочный сок с добавлением меда.(15 г меда на 100 сока). Этот рецепт эффективно лечит не только гепатит, но и желтуху.
Знающие люди применяют для лечения гепатита следующие народные средства и травы:
В состав этой травки входит — силимарин, принимающий активное участие в лечении данного заболевания. Его присутствие регенерирует клетки печени — гепациты. Вирусный гепатит способен разрушать клетки, а на их место откладывается жировая ткань, которая вначале представляет собой фиброз, в дальнейшем переходящий в цирроз. Многие знают, что гепациты способны восстанавливаться, так в этой работе им на помощь приходит силимарин.
Выраженный гепатит вызывает у больного слабость и усталость – это обусловлено плохой работой печени, что отрицательно сказывается на состоянии головного мозга. Отвар из овса обладает адсорбционными свойствами, при этом он очищает гепациты (клетки печени) и насыщает организм полезными аминокислотами и витаминами. Овсяной отвар следует употреблять постоянно для поддержания иммунитета.
- кукурузные рыльца;
- зверобой продырявленный;
- бессмертник песчаный (кошачьи лапки);
- календула лекарственная;
- двудомная крапива;
- шиповник (плоды);
- березовые листья;
- солодка (корень).
Измельченные травы смешать вместе, 1 ст. л. смеси залить крутым кипятком, оставить настаиваться на 2 часа, затем процедить в стакан и долить его кипяченой водой. Употреблять настой перед едой трижды в день.
Народная медицина предлагает большое количество рецептов, мы описали лишь некоторые. Все они в какой-то мере помогают в лечении и порой даже обеспечивают полное выздоровление. Прежде чем приступать к выбранному вами рецепту, в первую очередь обязательно проконсультируйтесь с вашим лечащим врачом, дабы не навредить еще больше уже пораженному органу.
источник

Разумеется, обозреть в одночасье все разновидности гепатита невозможно, поэтому сегодняшний материал посвящен наиболее часто задаваемому читателями вопросу — чем опасен гепатит Б (B), для окружающих, в том числе.
Вопрос этот чаще всего возникает в связи с тем, что инфицированные вирусом гепатита B пациенты боятся социального изгойства, считая, что могут заразить окружающих бытовым путем. Возможен ли такой механизм заражения гепатитом B?
Гепатит B относится к разновидности инфекционного поражения печени вирусом HBV, внешне схожего с болезнью Боткина (гепатитом A), но отличающегося более сложным течением. Вирус передается через кровь, проникает в клетки печени и вызывает их аутоиммунное разрушение. Помимо привычной для гепатитов симптоматики — пожелтения кожных покровов, глазных склер (белковой оболочки) и ухудшения общего самочувствия, могут наблюдаться расстройства пищеварения, угнетение иммунной системы, ломота в суставах, затем — выраженная печеночная недостаточность, иногда заканчивающаяся печеночной комой.

В 50% случаев заболевание проходит почти бессимптомно. В 10% приобретает хроническую форму, угрожающую развитием фиброза, а затем и цирроза печени, а также злокачественных печеночно-клеточных образований.
Ответ на вопрос — опасен ли гепатит B — не может быть однозначным ни в отношении самого пациента, ни в смысле его опасности для окружающих. При соблюдении определенных условий даже ВИЧ-инфицированные пациенты, вызывающие ужас у некоторых граждан, могут нормально сосуществовать со здоровыми людьми.
Что же может случиться, если человек инфицировался вирусом гепатита B?
- Если речь идет о легких или средних формах тяжести, есть большая вероятность того, что вирус покинет организм самостоятельно. Но — и это крайне важно — оценку состояния больного, даже если заболевание проходит бессимптомно, может дать только врач. И только врач сможет порекомендовать инфицированному соблюдение некоторых условий, снижающих риск преобразования легкой формы болезни в тяжелую и хроническую. Это могут быть рекомендации относительно рациона питания и режима пациента, а также некоторых ограничений в привычном образе жизни.
- При тяжелом течении болезни потребуется современное медикаментозное лечение. В противном случае риск развития серьезных осложнений — острой печеночной недостаточности, кровотечений, печеночной комы — приближается к 100%.
- При сохранении функции печени в хроническом течении болезни (если показатели АЛТ не превышают норму в 2 и более раз) можно обойтись и без противовирусной терапии. Но наблюдение у врача и регулярный лабораторный контроль состояния в этом случае обязателен.
И все же, чем опасен гепатит B? Об опасности этого инфекционного (а вирус HBV отличается высокой инфекционностью) заболевания говорит хотя бы тот факт, что одну из лидирующих позиций среди онкологических смертей в странах Азии, Южной Америки и Африканского континента занимает именно рак печени, вызванный хроническим гепатитом B. 25% инфицированных вирусом в детстве погибают. Можно, конечно, указать на экономическое неблагополучие этих стран и отсутствие в них культа личной гигиены.
Для заражения достаточно проникновения мизерной дозы инфицированной крови в кровь здорового человека, чем и опасен гепатит более всего. По данным ВОЗ, 3/4 населения нашей планеты живет в странах с высоким уровнем заболеваемости (свыше 10%).
Учитывая основной способ передачи вируса HBV (гематогенный, то есть, через кровь), можно выделить следующие группы риска:
- пациенты, находящиеся на гемодиализе (пользующиеся аппаратом «искусственной почки») или нуждающиеся в частых переливаниях крови;
- медицинские работники (к сожалению, и в медицинских учреждениях не исключен риск инфицирования гепатитом B);
- младенцы, рожденные от больной матери;
- домочадцы, постоянно проживающие с инфицированным;
- наркозависимые лица, употребляющие инъекционные наркотики;
- лица, ведущие беспорядочную половую жизнь;
- половые партнеры носителей инфекции.
Разобравшись с наиболее яркими факторами риска, рассмотрим теперь, чем опасен гепатит B для окружающих.
- Указывая в качестве наиболее подверженных риску домочадцев или сожителей инфицированных вирусом HBV, медицина вовсе не подразумевает совершенной изоляции заболевших. Да, следы вируса можно обнаружить в естественных отправлениях, слюне и слезной жидкости больного, и случайное попадание этих субстанций в ранку или на слизистые оболочки здорового человека представляет незначительный риск. Такие способы передачи вируса крайне редки, а неповрежденная кожа считается надежным барьером на пути вируса. Значит, в бытовых условиях риск заражения гепатитом B невелик и просто требует соблюдения элементарных мер безопасности.
- То же относится и к половым партнерам. Если приходится продолжать контакты с инфицированным (например, в семейной жизни), необходимо пользоваться механическими средствами контрацепции (презервативами) и избегать потенциально опасных любовных игр, чтобы предотвратить передачу инфицированного материала здоровому партнеру. Зная, чем опасен гепатит B, больной должен пользоваться отдельной посудой и личными гигиеническими принадлежностями, а вот бояться заразить окружающих через рукопожатие или во время беседы не стоит.
И еще немного дополнительной информации о гепатите В есть в следующем видео:
источник
Гепатит C – вирусное воспалительное заболевание печени. Недуг является очень опасным, так как зачастую патология приобретает хронический характер. В таком случае у пациента в значительной мере снижается иммунитет, и развиваются порой необратимые нарушения в работе гепатобилиарной системы.
Кроме того, гепатит является предрасполагающим фактором к развитию таких заболеваний, как портальная гипертензия, жировая дистрофия печени, цирроз. На фоне вирусного процесса сильно повышается вероятность прогрессирования онкологии.
Гепатит опасен не только для больного, но и для всех окружающих. Вирусный агент передается парентеральным путем, поэтому вероятность инфицирования бытовым путем имеется сохраняется.
Чем опасен гепатит C для окружающих людей? Безусловно, основная опасность – это инфицирование возбудителем недуга. Нередки случаи, когда человек даже и не подозревает о том, что он является носителем вируса.
Более того, известно много случаев, когда воспалительный процесс проявлял себя только астеновегетативными симптомами, то есть повышенной раздражительностью, общей слабостью, быстрой утомляемостью.
Отметим, что недуг передается даже от матери к ребенку, поэтому еще при планировании беременности рекомендуется пройти ПЦР на РНК и ДНК вирусных агентов. Если была обнаружена инфекция, то перед зачатием нужно пройти комплексную противовирусную терапию.
Желательно после консервативного лечения сдать кровь на маркеры гепатита повторно. В обязательном порядке после родовой деятельности медики проверяют, есть ли врожденный гепатит у новорожденного.
Недуг способен передаваться при:
- Использовании предметов личной гигиены зараженного.
- Совместном применении каких-либо нестерильных инструментов.
- Половом контакте. Вероятность заражения от партнера невысокая – порядка 10%, но она все равно сохраняется. Лучшая профилактика половой передачи вируса – использование барьерной контрацепции.
Чтобы не подхватить вирус, нужно тщательно относиться к выбору парикмахерских, салонов красоты, стоматологических клиник и других мест, где предполагаются инвазивные вмешательства.
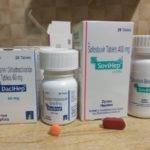
Но не все так безнадежно. В 2015 году эксперты пришли к выводу, что вирусный воспалительный процесс все же можно купировать раз и навсегда. Для этого нужно просто-напросто пройти комплексную терапию с применением новейших ЛС. Самыми современными и лучшими лекарствами от гепатита C являются Даклатасвир, Софосбувир и Ледипасвир.
Действие этих лекарств до сих пор исследуется. По словам медиков, в будущем комбинированная терапия вышеперечисленными ЛС будет применяться повсеместно. В Израиле проводились исследования, в которых приняло участие свыше 4000 пациентов с хроническим гепатитом C.
После прохождения 16-недельного курса было выявлено, что:
- В крови РНК вируса не обнаружено.
- У человека пропали характерные симптомы патологии.
- Восстановилась нормальная работа печени.
Эффективность Даклатасвира, Софосбувира и Ледипасвира подтвердили и ученые из США. По их словам, при совместном использовании сразу двух препаратов (обычно применяется схема Даклатасвив + Софосбувир или Ледипасвир + Софосбувир) вероятность полного излечения составляет порядка 97%. А если в состав терапии включить еще и Рибавирин, то шансы на успех составляют уже 99,5%.
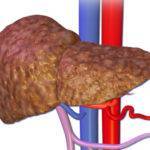
Интересно, что цирроз гораздо чаще развивается у мужчин. Женщиныстрадают от заболевания намного реже.
Вообще цирроз – это хроническое заболевание, которое на сегодняшний день вылечить полностью нельзя. При этой патологии здоровые печеночные клетки перерождаются в соединительную ткань. Отмирание гепатоцитов приводит к тому, что нарушаются абсолютно все функции гепатобилиарной системы.
Существует три варианта течения цирроза:
- Вариант с преобладанием симптомов повышения давления в венозной системе, которая снабжает печень. В таком случае пациент испытывает метеоризм и постоянную тошноту. Присутствуют астеновегетативные признаки, нередко наблюдаются носовые кровотечения. Кожа приобретает желтушный оттенок, отмечается постоянный зуд. В запущенных случаях пациент вырывает (в рвоте имеются коричневые примеси).
- Вариант, при котором соединительная ткань и образовавшиеся узлы сдавливают желчные ходы. Первыми симптомами в данном случае являются снижение аппетита, желтушность кожи и глазных склер, сухость в ротовой полости, горький привкус во рту, боли в правом подреберье. На кожном покрове имеются сосудистые звездочки и ксантомы. Со временем отмечаются половая слабость, нарушение менструального цикла, частое сердцебиение, скачки артериального давления. Повышается кровоточивость десен, фаланги пальцев в значительной мере утолщаются, происходит атрофия мышц, выпадают зубы.
- Смешанный вариант.
Цирроз очень часто приводит к смертельному исходу. На фоне перерождения клеток печени возможны печеночная кома, асцит, перитонит, почечная недостаточность. Также повышается вероятность присоединения вторичных инфекционных процессов. Цирроз с вероятностью в 40% оканчивается онкологией.
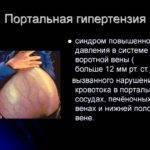
Под данным термином подразумевают синдром, который развивается вследствие нарушения кровотока и значительного повышения давления в бассейне воротной вены. Для портальной гипертензии характерны диспепсия, варикозное расширение пищевода, желудочно-кишечные кровотечения.
Портальная гипертензия характеризуется следующими симптомами:
- Диспепсия. Пациент жалуется на диарею и запоры, метеоризм, чувство переполненности в животе, тошноту, снижение аппетита, болевые ощущения в правом подреберье и абдоминальной области.
- Увеличение размера селезенки и печени.
- Гиперспленизм. Синдром может сочетаться с анемией, лейкопенией и тромбоцитопенией.
- Асцит. В брюшной полости пациента начинает активно скапливаться жидкость. Вследствие этого могут отекать лодыжки и конечности, на животе отчетливо виден сосудистый рисунок. Если не предпринять соответствующие меры, то на фоне асцита может развиться перитонит. В таком случае вероятность летального исхода очень высока.
- Варикозное расширение вен пищевода. Также страдают вены прямой кишки и желудка. На фоне варикоза часто наблюдаются желудочно-кишечные кровотечения, сопровождающиеся постгеморрагической анемией.
При внутрипеченочной форме портальной гипертензии прогноз неблагоприятный. Пациент гибнет вследствие желудочно-кишечных кровотечений и печеночной недостаточности.
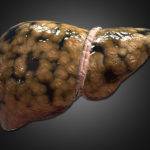
Патология опасна тем, что она часто протекает бессимптомно, особенно на первых порах. Пациент может испытывать лишь легкие боли в правом подреберье после употребления пищи или спиртных напитков.
С течением времени симптомокомплекс изменяется. Пациент жалуется на:
- Ухудшение состояния кожного покрова.
- Пожелтение кожи и глазных склер.
- Горький привкус во рту.
- Метеоризм, диарею, постоянную тошноту.
- Отсутствие аппетита.
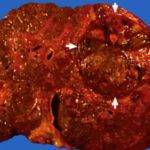
Патология отличается очень высокой степенью агрессивностью. Опухоль быстро увеличивается в размере и рано метастазирует. Ухудшает ситуацию тот факт, что сначала новообразование практически никак себя не проявляет, поэтому больные обращаются за медицинской помощью на 2-3 стадии рака.
Характерными признаками опухоли являются:
- Диспепсия.
- Астеновегетативный синдром.
- Сильнейшие боли в правом подреберье.
- Резкая потеря веса и аппетита.
- Нарушения в работе органов сердечно-сосудистой системы.
Прогноз при печеночно-клеточном раке неблагоприятный. Пациентам обычно ставится диагноз «низкодифференцированная g3 гепатоцеллюлярная карцинома». В таких случаях терапевтические мероприятия являются бесперспективными, так как онкология сопровождается обширным метастатическим процессом.
источник
Вирусный гепатит С опасен своим бессимптомным течением. Патологию трудно диагностировать на ранней стадии, что приводит к тяжёлым осложнениям. Под действием инфекции клетки печени распадаются, процесс переходит в хроническую форму. Терапия не всегда помогает справиться с заболеванием, особенно если гепатит обнаружен в запущенном состоянии. Если диагноз поставлен своевременно, шансы на положительный прогноз лечения высокие.
150 миллионов – эта цифра указывает на количество людей в мире, у которых, по данным 2016 года, диагностировано наличие вируса гепатита С (HCV). Каждый год от осложнений болезни умирает 600 тысяч человек. Высокие показатели свидетельствуют о серьёзности и массовости этой патологии. А если учесть тех носителей вируса, которые не подозревают об этом, цифры будут ещё больше.
Гепатит С – опасная патология печени, вызванная вирусной инфекцией. Возбудителем заболевания является вирус HCV, в состав которого входит рибонуклеиновая кислота (РНК). Существует 6 разных видов вируса (генотипов), имеющих свои подвиды (около 30).
HCV-инфекция характеризуется постоянной мутацией, что не позволяет организму вырабатывать эффективные защитные антитела. Патологические клетки быстро размножаются, захватывают гепатоциты и разрушают их. Гепатит переходит в хроническую форму.
Трудно подобрать терапию для успешного лечения болезни. Ещё чем опасен гепатит С, так тем что универсальной вакцины для уничтожения вируса не существует. К тому же тот, кто поборол болезнь, может заразиться вирусом снова. Организм не приобретает иммунитет от HCV.
Если не лечить гепатит, развиваются тяжёлые осложнения. Запущенная форма заболевания становится причиной смерти больного из-за цирроза или рака печени.
Вирус HCV при проникновении в организм человека направляет своё действие на гепатоциты (клетки печени). Он разрушает их структуру, изменяет, что становится причиной мутации. Организм начинает вырабатывать антитела на мутированные клетки. Эта фаза гепатита называется острой. Выделяется большое количество трансаминаз, которые являются специфическими маркерами гепатита.
Антитела не способны самостоятельно бороться с воспалением, иммунная система недостаточно подготовлена к такой атаке. К тому же лечение на этом этапе редко производится из-за отсутствия характерных жалоб и своевременной диагностики. Поэтому гепатит переходит в хроническую форму.

На более поздней стадии патологии, когда процесс переходит в хронический, могут появляться такие симптомы гепатита С у женщин и мужчин (15–20% от общего количества):
- общее ослабление организма, недомогание;
- неспособность активно работать;
- снижение свёртываемости крови (раны дольше заживают, усиливаются выделения во время менструаций у женщин);
- расстройства пищеварения (диарея, запор, рвота);
- болезненные ощущения под правым ребром;
- потеря аппетита;
- резкое снижение веса;
- осветление стула, потемнение мочи;
- лихорадочное состояние, постоянно повышенная температура тела;
- суставные боли.
Некоторые пациенты, инфицированные вирусом, обращаются к врачу с подозрением на ОРВИ или грипп. После специальных анализов удаётся поставить правильный диагноз.

- гепатоз;
- цирроз печени;
- печёночная недостаточность;
- карцинома.
Без лечения хронического гепатита С шансы развития цирроза – 20% на протяжении 15 лет. Около 5% инфицированных больных без надлежащей терапии получают осложнение в виде рака печени.
Динамика заболевания зависит от генотипа вируса HCV. Особенно стремительно развиваются формы 1b и 3а.
На первом этапе осложнений патологии происходит некротизация (отмирание) печёночной ткани из-за воспалительных процессов. Структура органа изменяется, снижается его функциональность. Развиваются разные виды гепатозов. При стеатозе (жировом гепатозе) происходит замена функциональной ткани на жировую. Фиброз характеризуется разрастанием эпителиальной ткани на месте отмерших клеток печени.
Прогресс HCV-инфекции при хроническом течении без терапии приводит к более тяжёлым осложнениям. Фиброз переходит в цирроз печени. Эта патология уже не поддаётся лечению. Ведь необратимые изменения произошли во всей структуре железы.
- Разрастание соединительной и жировой ткани на месте паренхимы (основных функциональных волокон) печени.
- Деформация печёночных артерий, а также желудочных вен. Под влиянием увеличенной железы они изменяют свою структуру, размер.
- Нарушение кровоснабжения из-за сужения просвета артерий, тромбозы.
- Асцит. Из-за сбоев в обменных процессах и проблемах с кровотоком в брюшной полости накапливается жидкость.

Особенно тяжёлые осложнения – злокачественные образования, вызванные хроническим гепатитом С без лечения. На этом этапе развивается гепатоцеллюлярная карцинома (у 5% пациентов) и клеточная лимфома (1% больных).
Рак печени очень быстро разрастается и пускает метастазы в другие органы, находящиеся рядом с печенью (лёгкие, желудок). Вылечить онкологическую патологию можно при своевременно проведённых терапевтических методах. Врачи применяют операцию по удалению опухоли, лучевую терапию. В запущенных случаях требуется пересадка органа.
Осложнениями развития вируса HCV могут быть нарушения в работе других систем организма:
- снижение функциональности почек (гломерулоневрит);
- воспаления сосудов (васкулиты);
- патологии пищеварительной системы;
- эндокринные заболевания.
Последствия гепатита С у мужчин и женщин в виде тяжёлых стадий патологии с летальным исходом не развиваются, если вовремя приступить к лечению. Важно придерживаться курса терапии и рекомендаций врача по образу жизни, чтобы обеспечить положительный прогноз.
Многих интересует вопрос, а можно ли находиться рядом с инфицированным человеком и не заболеть? Важно знать, в каких случаях существует опасность для здорового человека заразиться инфекцией.

- С помощью нестерильных инструментов. Таким способом можно заразиться в косметических салонах, стоматологических кабинетах, поликлиниках, если нарушены правила использования и обработки инструментов.
- Сексуальный контакт с инфицированным партнёром. Существует больше шансов для передачи вируса, если не использовать средства защиты.
- Во время переливания крови. Бывают ситуации, когда кровь донора требуется срочно, и нет возможности проверить её на наличие вирусных инфекций.
- Инъекционные шприцы. Если одним шприцем пользуется несколько человек, риск заражения увеличивается.
- Во время родов. Если мать инфицирована вирусом гепатита, то возможность того, что ребёнок во время рождения получит инфекцию, составляет 5–10%.
- Пользование личными предметами инфицированного человека. На бритве, ножницах для маникюра, зубной щётке остаются следы крови. Таким образом инфекция попадает в организм здорового человека.
Опасен ли гепатит для членов семьи носителя вируса, зависит от соблюдения правил гигиены. Возможно заражение, если пользоваться личными вещами больного. Через воздух и при телесном контакте этот вирус не передаётся.
Терапия заболевания строится на результатах диагностических анализов. Чтобы последствия гепатита С не привели к летальному исходу, следует проводить диагностику как можно раньше. Врачи сталкиваются с трудностями в этом вопросе. Симптомы не являются особенными, они схожи с признаками многих других патологий. Для этого надо проводить дифференциальную диагностику.

Анализ не всегда даёт стопроцентный результат, к тому же антитела указывают только на наличие вируса. Какой вид гепатита – острый или хронический, а также его стадию определить такой анализ не может.
Более чувствительным исследованием является метод полимеразной цепной реакции, способный выявить вирус РНК в организме. Также он определяет количество патологических организмов, что важно знать для эффективного лечения. Установление генотипа вируса позволяет подобрать правильную терапию.
Кроме лабораторных анализов, врачи используют инструментальную диагностику. В частности, широко применяется сонография (ультразвуковое исследование) области живота. Процедура показывает состояние печени, её размер, структуру, отклонения в ту или другую сторону. На УЗИ видно изменения, происходящие в органе, кровеносных артериях, симптомы цирроза также возможно наблюдать.
Чтобы уточнить диагноз и определить, насколько опасен гепатит для пациента, в какой стадии он находится, проводят биопсию печени. Для этого с помощью пункции производят забор микроскопической части железы, проводят исследование в специальной лаборатории. Результаты процедуры дают возможность врачу назначить лечение, соответствующее степени развития патологии, безопасное и эффективное.
Чем раньше начать терапию, тем более оптимистичным будет прогноз. Для успешной борьбы с гепатитом надо находиться под наблюдением врача.
Выбор препаратов производится индивидуально для каждого пациента. Врач учитывает особенности течения болезни, генотип HCV. Также важно подобрать дозировку, отталкиваясь от веса больного.
Составные элементы комплексной терапии:
- противовирусные средства (Рибавирин, Даклатасвир, Арвирон);
- интерфероны (Пегасис);
- препараты для нормализации состояния печени;
- иммуностимулирующие медикаменты;
- витаминные комплексы;
- специальное диетическое питание;
- минимальные физические нагрузки;
- спокойная атмосфера, длительный период отдыха.

Длительное употребление интерферона во время курса терапии может вызвать побочные явления у пациентов:
- аллергию (зуд, сыпь);
- сонливость, депрессивные расстройства;
- неспособность длительной концентрации;
- лихорадку, головную боль;
- ломкость ногтей, выпадение волос.
Если не лечиться, болезнь прогрессирует, гепатит С вызывает тяжёлые осложнения, снижающие качество жизни и приводящие к смертельному исходу.
Опасность болезни состоит в том, что сделать какой-либо прогноз относительно улучшения состояния невозможно. Результат лечения зависит от многих факторов. На эффективность терапии влияет скорость развития, осложнения при гепатите, индивидуальные особенности организма и образ жизни, который ведёт больной.
По статистике, 45–75% пациентов, прошедших комплексный курс терапии, хорошо себя чувствуют и живут дальше без осложнений. Для этого необходимо неукоснительно следовать рекомендациям врача.
Чтобы обеспечить благоприятный прогноз, кроме поддерживающего лечения, необходимо соблюдать принципы правильного образа жизни:
- Нормализация пищевого рациона. Надо исключить жирные, жареные и острые блюда.
- Отказ от вредных привычек. Токсины, находящиеся в алкоголе, никотине, наркотических веществах, усиливают нагрузку на печень, разрушают её.
- Улучшение эмоционального состояния. Необходимо научиться противостоять стрессам, минимизировать нервные переживания. Они негативно влияют на работу организма в целом, снижают иммунитет, замедляют обменные процессы.
- Регулярные обследования у профильных специалистов. Сдача анализов на печёночные пробы, инструментальные исследования, осмотр врача помогут вовремя обнаружить обострение хронической формы, приступить к лечению и избежать осложнений при гепатите.
Полному выздоровлению не способствует стоимость терапии, она достаточно высокая. Поэтому не все больные могут позволить себе пройти полноценный курс лечения эффективными препаратами.
При отказе от медицинской помощи или игнорировании рекомендаций врача относительно образа жизни шансы на благоприятный прогноз снижаются. Гепатит последствия без лечения даёт тяжёлые, они сокращают продолжительность жизни больного.
Чтобы обезопасить себя от заражения патологическим вирусом, следует придерживаться правил профилактики гепатита С:
- использовать стерильные инструменты при выполнении процедур в лечебных учреждениях, косметических салонах;
- придерживаться правил санитарии, не использовать личные предметы гигиены других людей;
- предохраняться при половых контактах.
В группе риска находится каждый человек. Как свидетельствует статистика, половина инфицированных гепатитом С людей не догадывалась о вирусе в организме, пока болезнь не начала прогрессировать.
Эта форма патологии опасна отсутствием симптомов в инкубационном периоде. Но при своевременном обнаружении, диагностировании и правильной терапии вылечить гепатит на ранних стадиях возможно. В случае тяжёлой формы болезни может потребоваться пересадка печени.
источник
