Многие годы безуспешно боретесь с БОЛЯМИ в ПЕЧЕНИ?
Глава Института заболеваний печени: «Вы будете поражены, насколько просто можно вылечить печень просто принимая каждый день.
В мире насчитывается около 200 млн носителей вируса гепатита (примерно каждый тридцатый). Он является причиной 70% всех случаев хронического гепатита C, причиной цирроза печени — в 30% случаев и рака печени — в 25% случаев. Если проанализировать истории болезни 100 пациентов, инфицированных вирусом гепатита C, то в среднем через 30 лет:
- у 70–80 из них будет хронический гепатит;
- у 10–20 разовьется цирроз печени;
- каждый десятый больной циррозом к этому времени погибнет от печеночной недостаточности;
- каждый тридцатый умрет от рака печени.
Но при этом известны случаи, когда человек в течение 50 лет был инфицирован, не чувствовал никаких симптомов болезни или имел только внепеченочные проявления.
История гепатита C отслеживается с 1989 года, когда у пациента, после переливания ему крови, появились признаки быстропрогрессирующего поражения печени, но антигенов вирусного гепатита B в крови не выявлялось. Тогда этот гепатит назвали «ни А, ни Б» и определили как посттрансфузионный. К 1992 году вирус был идентифицирован, разработаны методики его обнаружения. С этого же года начался скрининг доноров на носительство.
Когда впервые вирус попал в человеческую популяцию – неизвестно. Механизм передачи болезни таков, что при простых бытовых контактах опасность заражения минимальная. Вероятно, вирус гепатита C некоторое время циркулировал в популяции, но массовое распространение он получил после того, как началось широкое применение оперативных методов лечения и переливания крови. Эпидемический характер заболеваемость приняла после попадания вируса в среду наркоманов.
Сам вирус относится к РНК-содержащим вирусам семейства флавивирусов, его диаметр 50 нм. Он достаточно стоек в окружающей среде: при замораживании выживает годы, при комнатной температуре — сохраняет активность до четырех суток, в биологических препаратах — в течение всего времени хранения. Протирание спиртом не убивает вирус, так как спирт высокой концентрации вызывает денатурацию белков крови и выделений. В «коконе» из свернувшегося белка вирус переживает 2 минуты, за это время спирт испаряется.
Обработка инструментов (маникюрных, предназначенных для нанесения татуировки) методом протирания спиртом не предотвращает передачу гепатита C.
Вирус генетически очень изменчив, в различных регионах некоторые генотипы распространены больше других. В России чаще определяются генотипы 1b, 1a, 2a, 2b.
Хроническая форма болезни диагностируется через 6 месяцев подтвержденного носительства вируса, активность процесса при этом не имеет значения. Только 5% острых форм манифестирует появлением желтухи, у остальных пациентов симптомы имеют неспецифический характер.
Выявление гепатита C в острой форме случается крайне редко. Чаще он диагностируется уже в хронической стадии, а симптомы острой припоминаются ретроспективно, при уточнении истории развития болезни. Примерно в 40% случаев больной не может вспомнить, когда могло произойти заражение, и когда появились первые признаки болезни. Механизм передачи заболевания — гемоконтактный, он реализуется посредством следующих путей:
- гемотрансфузионный (через кровь и инструменты);
- вертикальный (от матери к ребенку);
- половой — наиболее редкий.
Для заражения необходимо, чтобы кровь или выделения больного попали в кровь здорового через поврежденную кожу или слизистые оболочки. В настоящее время внутривенные наркоманы являются своеобразным резервуаром инфекции, из которого вирус распространяется. Группу риска составляют:
- внутривенные наркоманы и члены их семей;
- пациенты отделений гемодиализа;
- больные гемофилией и другие реципиенты крови и ее препаратов;
- больные, подвергающиеся оперативному лечению;
- больные, проходящие обследования с использованием инвазивных методов;
- пациенты стоматологических кабинетов;
- хирурги, лаборанты и другие медицинские работники;
- дети инфицированных матерей;
- люди, имеющие множество половых партнеров и практикующие незащищенные половые контакты;
- клиенты маникюрных кабинетов и тату-салонов, люди, делающие пирсинг.
Сейчас, когда о существования вируса известно, и меры профилактики заражения разработаны, вероятность заражения в лечебном учреждении мала. До 1992 года доноры крови не обследовались на носительство вируса и могли быть источником заражения.
Больным, перенесшим переливание крови до 1992 года, необходимо обследоваться на носительство вируса. Вероятность их инфицирования очень высока.
В большинстве случаев хронический вирусный гепатит C себя практически никак не проявляет. Симптомы появляются тогда, когда это еще не хронический гепатит, а острый, и тогда, когда это уже не хронический гепатит, а цирроз или рак. У больных с хроническим вирусным гепатитом бывают жалобы общего характера, ухудшающие качество жизни:
- повышенная утомляемость;
- слабость;
- потливость;
- ломота в теле;
- нарушение сна;
- субфебрильная температура;
- снижение работоспособности;
- незначительные нарушения памяти, концентрации внимания;
- эмоциональная лабильность.
Эти симптомы обусловлены эндогенной интоксикацией — в результате некроза гепатоцитов, активации иммунной системы происходит выделение в кровь большого количества биологически активных веществ, вызывающих общую воспалительную реакцию. Интоксикация также может быть вызвана снижением функции печени.
При обследовании больного по поводу синдрома хронической усталости в перечень анализов обязательно должен быть включен анализ на вирусный гепатит C.
Некоторые больные могут ощущать тяжесть в правом подреберье, связанную с растяжением капсулы печени при ее увеличении (в результате воспаления или жирового перерождения). Этот симптом может проявляться только при наклоне вперед или вправо. Боли обычно не бывает, так как печень не имеет болевых рецепторов. Если беспокоит боль в правом подреберье, то это скорее связано с патологией желчевыводящих путей либо с раковой опухолью, прорастающей в брюшину.
Иногда встречаются невыраженные диспепсические жалобы, обусловленные недостаточностью функции пищеварения. На фоне нерационального питания, стрессов, высокого ритма жизни, пациенты склонны не обращать на них внимания или списывать на другие причины (хронический гастрит). Это следующие симптомы:
- тошнота, отрыжка;
- вздутие живота;
- неустойчивый стул;
- непереносимость некоторых видов пищи (жирное, жареное);
- тяжесть в подложечной области после еды.
Иногда хронический вирусный гепатит C можно заподозрить только по внепеченочным проявлениям, связанным с размножением вируса в других органах, или с аутоиммунными процессами.
Иногда больной попадает к инфекционисту, когда его история болезни становится похожей на медицинскую энциклопедию. Он успевает обойти большое количество врачей, которые пытаются его лечить от самых разных заболеваний. Это связано с большим разнообразием внепеченочных проявлений хронического вирусного гепатита C.
Самое частое внепеченочное проявление — это криоглобулинемия, встречающаяся более, чем у половины больных. Этим термином обозначается патологическая реакция на холод, вызванная циркуляцией в крови особых иммуноглобулинов, напоминающих по своему составу антитела. Эти иммуноглобулины остаются в растворенном состоянии при температуре 37°С и выше. При более низкой температуре они выпадают в осадок.
Присутствие криоглобулинов в организме не всегда вредно. При инфекциях они являются проявлением нормальной воспалительной реакции. Так как вирус гепатита C очень изменчив, то иммунная система постоянно подвергается стимуляции, криоглобулинов в организме накапливается большое количество. Выпадая в осадок, они обусловливают существенное количество внепеченочных проявлений заболевания.
Криоглобулины откладываются в капиллярах и мелких сосудах, вызывая их воспаление — васкулит (сосудов кожи и легких). Откладываясь на мембранах почечных клубочков, вызывают гломерулонефрит; поражая синовиальную оболочку суставов, — артралгии и артрит. Внепеченочные проявления гепатита C могут выражаться поражением кожи в виде крапивницы, эритемы, порфирии, красного плоского лишая.
Вирус гепатита C может участвовать в развитии сахарного диабета, аутоиммунного тиреоидита, узелкового периартериита, лимфом, тромбоцитопении и других болезней.
При развитии нескольких хронических заболеваний неуточненной этиологии, при аллергических реакциях и аутоиммунных процессах необходимо сдать анализ крови на Анти-HCV, для исключения хронического гепатита C, осложненного внепеченочными проявлениями.
Главным лабораторным маркером гепатита C является обнаружение в крови пациента вирусного генома (РНК вируса) методом полимеразной цепной реакции — качественная ПЦР. Этот метод позволяет выявить вирус в крови через 2 недели после заражения. Для скрининга такое обследование не проводится ввиду его дороговизны.
Первично этот метод используется в случае зафиксированного эпизода с высоким риском инфицирования (травма хирурга во время операции, переливание инфицированной крови). Это необходимо для того, чтобы начать лечить пациента как можно скорее. Антитела после заражения в крови определяются гораздо позднее (через 1–3 месяца).
Такой же метод в его модификации — количественная ПЦР — используется для определения вирусной нагрузки. Он отражает заразность больного, косвенно свидетельствует об активности процесса и прогнозе. Этим методом оценивается эффективность лечения. Снижение количества вирусов в крови является положительным критерием. Для определения типа вируса проводят генотипирование методом ПЦР.
Стандартный скрининговый метод диагностики — определение общих антител к вирусу методом иммуноферментного анализа (ИФА) — Анти-HCV суммарные. Это обследование проводится при клинических или лабораторных признаках поражения печени, а также при подозрении на внепеченочные проявления хронического вирусного гепатита C. Оно обязательно назначается в плановом порядке донорам, пациентам хирургических отделений, медработникам при периодических медицинских осмотрах и в других подобных ситуациях.
Если суммарные антитела в крови положительные, проводится определение классов антител. Наличие антител, относящихся к иммуноглобулинам класса М (Ig M), свидетельствует об остром процессе. При хроническом течении с минимальной степенью активности определяются иммуноглобулины класса G (Ig G). При мутации вируса в организме с «ускользанием» от иммунного ответа и при повторном заражении могут на некоторое время вновь начать вырабатываться Ig M. Для разграничения острого и латентного периода течения болезни может производиться определение антител к структурным и неструктурным белкам вируса.
Для подбора лечения, определения прогноза, оценки эффективности лечения необходима оценка состояния больного по нескольким направлениям:
- активность инфекционно-воспалительного процесса в печени. Косвенно может отражаться по уровню Ал Ат. Более достоверно оценивается при биопсии печени по характеру морфологических изменений. Разработана методика определения индекса гистологической активности (АГИ). Индекс состоит из нескольких гистологических маркеров, каждый из них оценивается по бальной шкале. При подсчете баллов выделяются градации степеней активности гепатита:
- 0–1 — минимальная активность;
- 4–8 — слабовыраженный хронический гепатит;
- 9–12 — умеренная степень активности;
- 13 –18 — тяжелый хронический гепатит;
- стадия фиброза. Переход хронического гепатита C в цирроз происходит постепенно. Выраженность фиброза свидетельствует, насколько далеко зашел этот процесс, и определяется гистологически при биопсии. Есть неинвазивная методика — эластография;
- степень печеночной недостаточности. Определяется по нарушению кроветворной, белковосинтетической, дезинтоксикационной функции печени. Для этого показан общеклинический анализ крови, биохимический анализ крови, коагулограмма и другие исследования;
- выраженность холестаза. Определяется по уровню билирубина и его фракций;
- оценка выраженности портальной гипертензии. Для этого проводится УЗИ органов брюшной полости с допплеровским исследованием, ФГДС с осмотром вен пищевода.
Биопсия печени — самый достоверный способ определить характер поражения печени при хроническом гепатите C.
Следует отметить, что нарушение функций печени более актуально уже при развивающемся циррозе, на стадии хронического гепатита C изменений может не быть.
Если хронический вирусный гепатит C не лечить, то при достаточно высокой активности, он перейдет в цирроз печени независимо от степени выраженности симптомов. Лечение хронического гепатита C ведется в следующих направлениях:
- этиологическое — направлено на устранение причины — вируса;
- патогенетическое — блокирует механизмы развития заболевания;
- симптоматическое — направлено на ликвидацию симптомов.
Основными лекарствами, позволяющими успешно лечить хронический вирусный гепатит C, являются противовирусные препараты. Перед определением тактики необходимо произвести генотипирование вируса. Такое исследование позволяет назначать более адекватные дозы препаратов. Известно, например, что генотип 1a и 1b плохо поддаются интерферонотерапии — чтобы их лечить, требуются более высокие дозы интерферона. Продолжительность лечения может быть от 6 месяцев до года.
Основные препараты этиотропного действия:
- специфические противовирусные препараты (рибавирин, ремантадин, ламивудин);
- препараты интерферона-альфа (в форме для инъекций, в свечах, пролонгированные формы);
- индукторы интерферона (амиксин, неовир, циклоферон).
В качестве препаратов патогенетического действия могут назначаться глюкокортикоиды, иммуномодуляторы, гепатопротекторы, препараты урсодезоксихолевой кислоты. Симптоматическое лечение направлено на устранение диспепсии, интоксикации, для улучшения оттока желчи. Кроме мер медицинского характера, необходимо также исключить алкоголь и другое токсическое воздействие на организм, соблюдать диету, нормализовать режим, снизить уровень стресса.
Несмотря на тяжесть этого заболевания, на его неблагоприятный прогноз, при адекватной терапии возможно полное излечение. Чтобы лечение было эффективным, оно должно быть начато на ранних стадиях. Скрининговое обследование на вирусный гепатит C — одна из мер, помогающая приступить к лечению вовремя. Но знание особенностей заболевания позволяет проводить профилактику заражения и избежать большого количества проблем.
- 1 Сыпь и гепатиты
- 1.1 Бывает ли сыпь при гепатите?
- 1.2 Характерная симптоматика и причины высыпаний
- 1.2.1 Как выглядит в зависимости от вида гепатите
- 2 Что делать?
- 2.1 Лечение гепатита
- 2.2 Возможна ли профилактика?
Заболевания печени зачастую проявляются внешними признаками. Это связано с тем, что нарушается функция печени выводить токсины и шлаки из организма. В результате вредные вещества скапливаются сразу в самом органе, затем попадают в кровь. Происходит их постепенно накопление в организме, что вызывает интоксикацию, которая проявляется на кожных покровах. Этот процесс неестественный, поэтому на коже появляется сыпь.
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…

Кожный зуд и сыпь зачастую являться симптомами заболеваний печени, но часто так проявляются аллергические реакции, поэтому важно знать отличия. Кожный зуд, что возникает из-за поражения печени, проявляется ночью и даже почесывание не вызывает облегчения. Помимо этого, проявляются желтуха и боли в области правого подреберья, видны синяки и кровоизлияния, пигментные пятна. Антигистаминные препараты, что эффективны при аллергии совсем не помогают. При гепатите чаще всего проявляется желтуха, особенно в стадии обострения или в острой форме. Появление геморрагической сыпи и зуд кожи также относятся к явным признакам болезни.
Кожа, слизистые и склеры глаз, реже язык меняют естественный цвет, появляется желтуха. Цвет приобретает оттенки от лимонного до шафранового цвета, иногда и зеленого. Причина тому — накопление в крови билирубина. Сперва цвет меняют склеры глаз, потом слизистая рта, язык и только потом кожа. Геморрагическая сыпь не пропадает при надавливании, имеет вид точечного кровоизлияния. Сыпь возникает по причине нарушения обмена белков. Впоследствии формируются точечные кровоизлияния капилляров, что внешним видом напоминает высыпания. Иногда только высыпания свидетельствуют о болезни. Крапивница зачастую появляется после перенесения болезни.
Гепатит бывает разных видов: вирусный и невирусный. Невирусный — последствие злоупотребления алкоголя или отравление, в таком случае на кожи появляется сыпь и пятна. Вирусное распространение при гепатитах A, B и C. Таким образом:
- при болезни категории А наблюдаются симптомы подобны гриппу, гиперпигментация кожи и желтуха;
- форма B характеризуется большой температурой, болями в суставах, рвотой, тошнотой, наблюдаются пятна и высыпания на коже, зуд;
- гепатит С — самый сложная форма болезни, иногда может протекать без симптомов и выявить болезнь можно случайно при обследовании других болезней.
Если есть подозрения на гепатит нужно пройти полное обследование: УЗИ органов брюшной полости, МРТ и КТ. Обязательным условием считается сдача общего анализа крови, мочи и кала. Общий анализ крови при наличии болезни покажет понижение гемоглобина, анализ мочи — наличие желчного пигмента. При этом кал обесцвечивается. Когда гепатит подтверждается, проводится метод ПЦР для определения штамма вируса. После изучения полученных результатов лечащий врач назначает индивидуальное эффективное лечение. Кожные высыпания лечатся симптоматическими препаратами, назначаемыми врачом.
Лечение заболевания — трудоемкий процесс, но если придерживаться рекомендаций доктора, болезнь полностью излечима. Если случаи излечения и хронической формы. Метод лечения напрямую зависит от категории гепатита. При острых гепатитах не используются противовирусные средства. Хронические гепатиты В и С излечимы при комбинированной противовирусной терапии, в составе нуклеозидов и интерферонов. Благодаря терапии вирус блокируется, печень не поддается разрушениям, а сыпь не распространяется дальше. Только комплексное лечение принесет желаемый результат.
Для профилактики гепатитов категории А и Е нужно часто мыть руки с мылом, всегда мыть овощи и фрукты перед употреблением, следить за их свежестью. Профилактика категории В — своевременная вакцинация, защищенные половые отношения. Важно следить за стерильностью приборов при посещении салонов красоты, клиник, использование разовых средств (шприцы, перчатки). Главное условие при токсической форме недуга — прерывание контакта с веществом, которое вызывает изменения в печени. Вредные привычки (курение и алкоголь) и интоксикацию организму (длительный прием антибиотиков, вредные экологические факторы) также важно исключать.
источник
Согласно статистическим данным, острая крапивница развивается в течение жизни у 15-20% населения мира. Заболевание появляется внезапно, ведет себя непредсказуемо и далеко не всегда имеет аллергическую природу. В этом случае, вопреки распространенному мнению, основной причиной является инфекция, а не употребление продуктов питания. Какие именно микробы ответственны за появление столь неприятного недуга, рассмотрим подробнее с MedAboutMe.
Симптомы крапивницы достаточно легко отличить от других кожных заболеваний, если внимательно рассмотреть элементы высыпаний. Они представляют собой зудящие волдыри красного или розового цвета, которые четко отграничены от здоровой кожи. За время существования размер и форма элементов, которые также называют уртикариями, могут значительно меняться. Они принимают причудливую форму, сливаются между собой, занимают значительные участки. При этом время «жизни» одного из них не превышает 24 часа, даже без применения лекарственных средств. На месте бывших высыпаний никогда не остается следов.
Крапивница, симптомы которой не совсем укладываются в «классическую картину», а именно: высыпания оставляют после себя следы, которые держатся на коже более суток, могут указывать на совершенно другое заболевание — уртикарный васкулит.
Острая крапивница и отек Квинке имеют один и тот же механизм развития. В его основе лежит выброс вещества под названием гистамин из тучных клеток в результате воздействия провоцирующего фактора. Таким образом, ангионевротический отек зачастую сопутствует зудящим высыпаниям на теле.
По данным разных авторов, распространенность острой крапивницы, обусловленной инфекцией, составляет от 28 до 60% и более. Причем у детей микробы вызывают неприятный недуг чаще, чем у взрослых.
Примерно у 18% заболевших крапивница имеет легкое течение и проявляется небольшим количеством высыпаний на теле. У 42% — течение заболевания средней степени тяжести с поражением половины площади кожного покрова. Около 40% — тяжело переносят заболевание, при этом испытывая чувство головокружения, затруднение дыхания, тошноту и диарею.
Крапивница, которая появилась в период инфекционного заболевания, сопровождается определенными изменениями в анализах крови. Например, в клиническом анализе крови обнаруживается лейкоцитоз (63% у детей) и повышение уровня С-реактивного белка (44% у детей).
Тем не менее, несмотря на данные статистики, не всегда возможно четко сказать: вызваны ли симптомы крапивницы самой инфекцией или связаны с ее лечением — применением различных лекарственных препаратов.
Роль бактериальной инфекции при различных формах крапивницы обсуждается уже более 100 лет и упоминается в большом количестве научных обзоров. На сегодняшний день известно, что инфекционные заболевания дыхательных путей, ЛОР органов, полости рта, пищеварительного тракта и мочевыводящих путей могут выступать в роли факторов, провоцирующих появление зудящих высыпаний на теле. Среди бактерий особенно выделяют: стрептококки, стафилококки, микоплазмы, йерсинии.
Бактериальная инфекция Helicobacter pylori все чаще фигурирует в научных работах как причина развития крапивницы. Несмотря на то, что наличие этого микроба в желудке и двенадцатиперстной кишке не всегда вызывает язвы и эрозии слизистой оболочки, высыпания во многих случаях обусловлены его присутствием в организме.
В результате проведенных исследований было выявлено, что антибактериальная терапия язвенной болезни желудка и двенадцатиперстной кишки, обусловленной бактериальной инфекцией Helicobacter pylori, приводит к исчезновению симптомов крапивницы. Равно как и проведение эрадикации (противомикробной терапии) без симптомов патологии желудочно-кишечного тракта достоверно улучшает течение крапивницы.
Считается, что вирусная инфекция, в частности респираторные вирусы, служит причиной появления острой крапивницы в 40% случаев. Отмечены даже сезонные отличия в частоте развития заболевания, которые объясняются пиком инфицирования вирусами гриппа, парагриппа, риновирусами зимой и аденовирусами в летние месяцы.
Вирус простого герпеса 1 и 2 типа (лабиальный и половой герпес, соответственно) называют причиной не только острой, но и хронической рецидивирующей крапивницы. Например, половой герпес у женщин, который обостряется за несколько дней до менструации на фоне некоторого снижения иммунной защиты, способен провоцировать обострение крапивницы.
Вирусная инфекция, обусловленная другими типами герпеса, в частности, вирусами, вызывающими инфекционный мононуклеоз и цитомегаловирусную болезнь, также способна стать причиной крапивницы.
Вирусные гепатиты А и В могут протекать вместе с крапивницей. Причем в некоторых случаях высыпания появляются раньше, чем симптомы самой вирусной инфекции. Это обусловлено формированием иммунных комплексов. Кожные проявления гепатита С включают в себя уртикарный васкулит — заболевание внешне похожее на крапивницу, но имеющее свои особенности.
Интересный факт, что вирусная инфекция в организме человека приводит к увеличению синтеза специфических иммуноглобулинов Е. Поэтому выявление повышенного уровня иммуноглобулина Е при обследовании не обязательно указывает на наличие аллергической патологии, а в равной степени может указывать на присутствии инфекции.
Крапивница — заболевание непростое и всегда требует внимательного подхода к обследованию и лечению. Во-первых, потому что появляется внезапно, а во-вторых, имеет непредсказуемое течение. К тому же крапивница, симптомы которой заставляют врача насторожиться, может быть проявлением другого сложного заболевания.
В настоящее время специалистами установлена связь появления высыпаний с инфекционными болезнями. Причем это не обязательно «экзотические» микробы, столкнуться с которыми в повседневной жизни непросто. Распространенная в нашей стране бактериальная инфекция, а также вирусная инфекция, зачастую выступают провоцирующими факторами. Однако, чтобы определить связь, необходима консультация врача.
источник
Наиболее часто заболевания печени проявляются у человека внешними признаками. Сыпь при гепатите — довольно частое явление. Болезни печени связаны в основном с нарушением главной ее функции — выводить токсины и шлаки, которые накопились в организме. Если этого не происходит, то все эти вредные для организма вещества скапливаются в печени, а после попадают в кровь. Постепенно они накапливаются в организме, вызывая его интоксикацию, которая проявляется в виде различной сыпи на кожных покровах и зудом.
Вирусные формы гепатита подразделяются на несколько видов.
- Самая легкая форма заболевания — это гепатит А. Обычно он вылечивается и не дает серьезных осложнений на организм человека. Высыпания на коже при гепатите А обычно бывают в виде пигментных пятен.
- Вирусные гепатиты форм В и С имеют сложное течение болезни, печень при этом поражается очень сильно, что в дальнейшем может привести к циррозу или онкологии. Высыпания при этих разновидностях болезни обширнее, отличаются сильным зудом и жжением.
Характерной особенностью является то, что существующие антигистаминные препараты являются абсолютно неэффективными для того, чтобы убрать зуд при гепатите.
Высыпания на теле могут появляться из-за целого ряда заболеваний, не всегда появление сыпи — признак того, что человек заразился гепатитом. Но желтоватый оттенок кожи в сочетании с сыпью и сильным зудом — это повод для немедленного обращения к врачу. Гепатит успешнее лечится при ранних сроках диагностики заболевания.
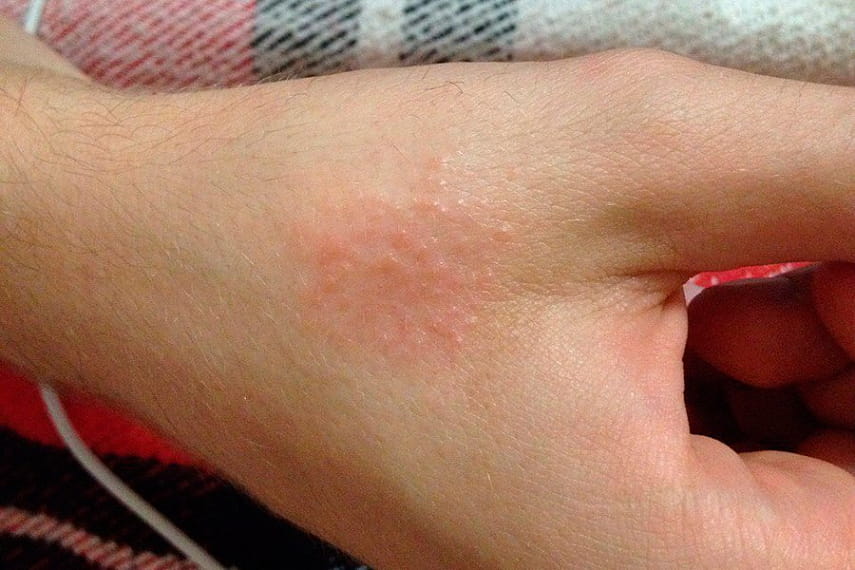
Можно выделить следующие проблемы с кожным покровом:
- Для всех заболеваний печени свойственно нарушение пигментации кожи. Пятна при гепатите достигают до 2 см в диаметре, обычно они красного или коричневого цвета. Локализуются они в основном на руках и ногах, животе, у женщин могут быть в области лица и шеи.
- Еще 1 вид сыпи при гепатите — это сосудистые звездочки. Они появляются, как правило, в верхней части тела, могут достигать в диаметре 2 см. Причиной этого вида высыпаний являются нарушения в гормональной системе, так как из-за болезни печени нарушается функционирование щитовидной железы.
- При вирусных формах этого заболевания чаще всего бывает геморрагическая сыпь, по виду она похожа на мелкие точечные кровоизлияния (красные пятна на фото). Локализуется обычно на лице и шее больного, реже может быть на конечностях.
- Существует еще такой вид сыпи, как печеночные бляшки. Внешне они очень похожи на зажившие ожоги, имеют хорошо выраженные границы. Сначала они маленькие, потом по мере роста бляшки превращаются в волдыри и лопаются, оставляя ярко-красный след с четко выраженной каймой.
Высыпания при гепатите всегда характеризуются сильнейшим зудом, который не исчезает в ночное время суток и может длиться несколько недель или месяцев.
При различных видах гепатита сыпь (один из внепеченочных признаков) может выглядеть по-разному:
- При гепатите формы А высыпания бывают редко, как правило, они похожи по виду на крапивницу.
- При гепатите В сыпь появляется приблизительно у 10% больных, это большие шелушащиеся пятна, до 2 см в диаметре. Располагаются они обычно на конечностях и ягодицах, реже на туловище. Если к ним присоединяется геморрагическая сыпь, то это может говорить о повреждении почек.
-
Гепатит формы С считается самой тяжелой формой этого заболевания. Он сопровождается высыпаниями самых различных видов, которые локализуются на любых участках тела. При гепатите С эти высыпания сопровождаются сильнейшим зудом, зачастую усиливающимся в ночное время. Со временем это приводит у больных к тяжелым нарушениям сна.
Высыпания на коже могут быть не просто аллергией, а одним из первых симптомов поражения печени.
Зуд кожных покровов в этом случае сильнее, в отличие от простой аллергии, и особенно усиливается в ночное время суток. Кроме сыпи, появляются и другие симптомы, свидетельствующие о заболевании печени, такие как желтизна кожных покровов, боли в правом подреберье, тошнота. Высыпания могут иметь самые различные формы и внешний вид:
-
сыпь в виде крапивницы;
- пигментные пятна;
- сосудистые звездочки;
- кровоизлияния на коже;
- шелушащиеся пятна.
Главная отличительная особенность этой сыпи состоит в том, что для лечения зуда кожи абсолютно неэффективно применение антигистаминных препаратов, хорошо снимающих его при аллергии.
При первых подозрениях на проблемы с печенью рекомендуется обратиться к специалисту для проведения дополнительных методов исследования и постановки точного диагноза. Так как лечение, начатое как можно раньше, будет более успешным и эффективным.
В комплексной терапии заболеваний печени, направленной на устранение кожного зуда, могут использоваться такие средства:
- сорбенты, выводящие токсины, которые накопились в печени;
- фармпрепараты, которые связывают жирные кислоты и билирубин;
- противовирусные и антибактерильные лекарства;
- препараты для укрепления иммунитета;
- гепатопротекторы, стимулирующие клетки печени к восстановлению;
- витамины и препараты, нормализующие микрофлору кишечника.
Подходящее лечение назначается врачом исходя из этиологии заболевания. При этом учитывается то, что все симптомы индивидуальны и определяются многими факторами, такими как пол и возраст больного, наличие хронических болезней, принимаемых им препаратов и т. д. Чем раньше будет проведена диагностика и назначена лекарственная терапия, тем скорее пройдет сыпь на коже и сопровождающий ее зуд.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!

Как правило, крапивница – это больше симптом, чем самостоятельное заболевание. Например, она может быть кожным проявлением аллергического шока, бронхиальной астмы, какого-то аутоиммунного заболевания. Крайне редко крапивница бывает самостоятельной аллергической реакцией, без сопутствующих симптомов.
По данным статистики, хотя бы один эпизод крапивницы перенес каждый третий житель планеты, более 15 процентов людей перенесли этот эпизод дважды. Пик заболеваемости приходится на возраст от 20 до 40 лет, и страдает этим заболеванием преимущественно женский пол.

К состояниям, при которых изменяется баланс гормонов, относятся:
- менопауза;
- беременность;
- менструальный цикл;
- прием оральных контрацептивов.
Следует отметить, что для многих эпизодов крапивницы, фактор, спровоцировавший заболевание, остается невыясненным. В случае если причина после проведения необходимых анализов и обследований так и не обнаруживается, болезнь определяется как идиопатическая крапивница.
Различные факторы окружающей среды становятся причиной крапивницы в 20 процентах случаев. В данном случае болезнь называется физической крапивницей. В зависимости от конкретного обстоятельства, которое спровоцировало заболевание, различают несколько типов физической крапивницы.
Существуют следующие физические факторы, которые могут вызвать крапивницу:
- Солнце. У некоторых пациентов (чаще всего женщин) по причине воздействия солнечных лучей на коже появляются характерные для этой патологии волдыри. Сыпь появляется на тех участках тела, которые не прикрыты одеждой (плечи, лицо). Развивается солнечная крапивница спустя несколько минут после воздействия солнечных лучей.
- Холод. В данном случае спровоцировать крапивницу может холодная вода или воздух. У некоторых людей признаки заболевания проявляются при употреблении слишком холодной пищи. Волдыри при холодовой крапивнице появляются не на охлажденных участках кожи, а вокруг них.
- Вода. Реакция организма на контакт с водой, вследствие которого на коже появляется зудящая сыпь, называется аквагенной крапивницей. В некоторых случаях сыпь отсутствует или практически незаметна, а из симптомов присутствует только зуд.
- Вибрации. В данном случае сыпь появляется в результате вибрационного воздействия. Вибрационной крапивницей чаще всего страдают люди, чья работа связана с использованием определенного оборудования (например, отбойного молотка).
- Аллергены. Пыль, пыльца растений, шерсть животных и другие традиционные аллергены, попадая на кожу, вызывают сыпь. Симптомы контактной крапивницы исчезают после прерывания контакта с аллергеном.
- Резкое повышение температуры тела. Температура тела может меняться вследствие чрезмерных эмоциональных или физических нагрузок, употребления слишком горячей и/или острой пищи, посещения парной. Специалисты называют этот тип заболевания холинергической крапивницей. Для этой формы болезни характерно появление мелких волдырей бледного оттенка, которые располагаются на верхней части туловища.
- Механическое раздражение. Чаще всего раздражает кожу тесная одежда, слишком туго затянутый ремень, впивающиеся пуговицы. Для появления симптомов, как правило, необходимо длительное воздействие механического фактора. Называется это заболевание дермографической крапивницей. Волдыри при этой болезни имеют линейную форму и появляются на коже не совместно с зудом, а спустя некоторое время.
Сахарный диабет – это патология, при которой не происходит адекватного усвоения глюкозы тканями. Вместо этого в крови повышается концентрация глюкозы более 5,5 миллимоль на литр крови, и развиваются многочисленные нарушения на уровне микроциркуляции. Вследствие этого также происходят нарушения питания тканей организма и снижение их устойчивости к инфекциям. В конечном итоге сахарный диабет приводит снижению иммунитета, на фоне чего обостряются хронические заболевания и развиваются новые.
На фоне сниженного иммунитета и низкой резистентности (устойчивости) кожных покровов часто развиваются дерматиты, реже крапивница. Излюбленное место высыпаний при сахарном диабете – стопы, голеностопные суставы, ладони. Объясняется это тем, что эти части тела являются самыми дистальными, то есть, расположены на периферии. В них хуже всего осуществляется кровообращение, что является почвой для развития сыпи. Проявлением крапивницы при сахарном диабете, как и при других заболеваниях, является мелкая, пузырчатая сыпь.
Классическим проявлением острой крапивницы у взрослых является сыпь. В основном сыпь представлена небольшими волдырями (пузырьками). Волдырь представляет собой небольшую полость бледно-розового цвета, которая немного возвышается над поверхностью кожи. Кожа вокруг волдыря, всегда темно-красного цвета. При надавливании пузырек бледнеет. Вне зависимости от размеров и количества пузырьков, они всегда сопровождаются зудом.
Особенностью крапивницы у взрослых является то, что она быстро и внезапно появляется и также быстро исчезает.
При легком течении крапивницы пациент чувствует себя нормально, но при переходе в более тяжелую форму его состояние начинает ухудшаться. К сыпи на коже присоединяются такие симптомы как ломота в суставах и мышцах, головные боли, увеличение температуры тела до 38 – 39 градусов.
При усугублении тяжести заболевания может развиться гигантская крапивница, которая называется отек Квинке. Для такого состояния характерен сильный отек, в который вовлекается не только кожа, но и подкожная клетчатка со слизистыми тканями. Отек Квинке (также называется ангионевротическим отеком) относится к одному из наиболее опасных проявлений крапивницы, так как при отсутствии своевременного врачебного вмешательства может стать причиной летального исхода.
Первым признаком, который указывает на ангионевротический отек, является быстрое набухание кожи, из-за чего часть пораженная часть тела увеличивается в размерах. Оттенок кожных покровов остается естественным, а зуд сменяется болью и сильным жжением. Наиболее часто отек Квинке развивается в зоне щек, губ, рта, половых органов и других мест, богатых подкожной клетчаткой. Самым опасным является отек, который поражает слизистые ткани дыхательных путей, так как при этом появляется препятствие для нормального дыхания.
Различают следующие признаки отека Квинке дыхательных путей:
- хриплый голос;
- присвистывающее затрудненное дыхание;
- синеватый оттенок кожи в зоне губ и носа;
- приступы сильного кашля, который напоминает лай;
- кожа на лице краснеет, а затем быстро становится бледной.
Если отек Квинке затрагивает органы пищеварительного тракта, то у пациента появляется сильная тошнота и рвота. Также может развиваться кратковременная диарея.
Купаться при крапивнице не только можно, но и нужно, так как отсутствие нормальной гигиены может привести к развитию бактериальной инфекции. Чтобы водные процедуры не ухудшили состояние больного, при их проведении нужно следовать ряду правил.
Различают следующие правила водных процедур при крапивнице:
- Температура воды не должна превышать 35 градусов. Вода более высокой температуры увеличивает проницаемость сосудов, в результате чего после ванны или душа сыпь может увеличиться в размерах.
- Не следует использовать жесткие мочалки, моющие средства с абразивными частицами и любые другие приспособления, которые могут травмировать кожу. Оптимальным вариантом являются мягкие губки из поролона.
- Во время проведения водных процедур не стоит пользоваться средствами, которые отличаются ярким цветом и/или выраженным ароматом, так как в них содержатся отдушки и другие химические вещества, раздражающие кожу. Лучше всего при крапивнице пользоваться специальными гипоаллергенными средствами.
- Продолжительность любой водной процедуры не должна превышать 15 минут. При острой крапивнице время купания нужно сократить до 5 минут.
- После гигиенических процедур следует промокнуть влагу с кожи мягким натуральным полотенцем, а затем нанести лечебную мазь или другое наружное средство, которым пользуется пациент.
- При наличии на коже проявлений вторичной бактериальной инфекции (гнойников) принимать ванну запрещено. Пациент в данном случае должен принимать быстрый душ, стараясь не затрагивать при этом зоны с гнойниками.
Продолжительность крапивницы может варьировать от 2 – 3 дней до нескольких лет. Время течения болезни индивидуально для каждого конкретного пациента и зависит от типа этого кожного заболевания и особенностей больного. Например, при острой патологии сыпь может появиться и исчезнуть бесследно за 1 – 2 дня. Чаще всего так быстро проходит крапивница у маленьких детей, у которых распространенной причиной болезни является пищевой аллерген. Как только продукт изымается из рациона, спустя несколько часов высыпания исчезают.
У взрослых пациентов острая форма крапивницы, как правило, отличается более продолжительным течением, и кожные изменения могут сохраняться до полутора месяцев. Дело в том, что у взрослых достаточно сложно выявляется причина патологии и поэтому возникают трудности с устранением фактора, провоцирующего болезнь.
Если симптомы заболевания не проходят спустя полтора месяца, болезнь определяется как хроническая, которая может длиться от нескольких месяцев до 5 (а иногда и больше) лет. Продолжительность хронической формы зависит от состояния иммунной функции пациента, образа жизни, которую он ведет и других общих факторов.
Крапивница, как и любое другое заболевание, может стать причиной различных осложнений, которые проявляются со стороны как физического, так и психического здоровья.
Различают следующие последствия, к которым может привести крапивница:
- Отек Квинке. Самым опасным последствием этой патологии является отек Квинке, который затрагивает гортань, так как в данном случае возникает препятствие для дыхательного процесса. При отсутствии своевременной врачебной помощи отек может стать причиной летального исхода.
- Бактериальная инфекция. Распространенным последствием крапивницы является бактериальная инфекция, которая развивается на пораженных сыпью участках кожи. Чаще всего это осложнение развивается при острых формах болезни, когда на теле пациента появляются выраженные большие волдыри. По причине присоединения бактериального процесса, на коже пациента возникают гнойники и фурункулы, которые могут быть болезненными.
- Депрессия. Нарушения эмоционального фона наблюдаются примерно у 15 процентов взрослых пациентов, которые страдают хронической крапивницей. Причиной депрессии является плохой сон, так как высыпаться больному мешает сильный ночной зуд. Кроме того волдыри представляют собой косметический дефект, что отрицательно отражается на самооценке больного и влечет за собой эмоциональные переживания.
У маленьких детей это заболевание опасно тем, что родители могут принять проявления других серьезных заболеваний за симптомы крапивницы. Например, такие распространенные детские болезни как корь, краснуха, скарлатина проявляются сыпью, которая обладает общими чертами с высыпаниями, появляющимися при крапивнице. Чтобы не допустить ухудшение самочувствия маленького пациента, взрослым необходимо обращаться к врачебной помощи при возникновении сыпи.
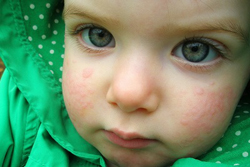
Как правило, острая крапивница отмечается у детей с атопией (предрасположенностью к аллергическим реакциям). Исследования показали, что каждый пятый ребенок, попавший в больницу с острой крапивницей, страдает также атопическим дерматитом. Более чем у половины госпитализировавшихся детей отмечаются другие аллергические реакции.
Ключевым симптомом детской крапивницы являются высыпания в форме волдырей на коже. При проникновении в организм аллергена начинает вырабатываться много гистамина, из-за чего сосудистые стенки становятся хрупкими. Вследствие этого в кожных покровах скапливается много жидкости, развиваются отеки и появляются волдыри. При осложненных формах крапивницы кожные изменения могут дополняться симптомами со стороны дыхательной, пищеварительной или других систем организма.
Особенности кожных изменений при крапивнице
Высыпания на коже у детей при крапивнице возникают внезапно и не сопровождаются какими-либо предварительными симптомами. На теле ребенка появляются волдыри, возвышающиеся над кожей, которые могут быть выраженного розового или красного оттенка. Чаще всего элементы сыпи появляются в кожных складках или зонах, где кожа контактирует с одеждой. Также волдыри могут появляться на ягодицах, с внутренней стороны локтей и колен и на других частях тела. При слабом надавливании в центре волдыря проступает плотный белый узелок. Характерной особенностью сыпи при крапивнице является сильный зуд, из-за которого ребенок начинает расчесывать кожу. Это приводит к тому, что волдыри начинают увеличиваться в размерах, а на их поверхности формируются красные корочки.
Существуют следующие отличительные признаки сыпи при крапивнице у детей:
- сыпь на коже появляется внезапно и также резко исчезает;
- на конкретном участке тела волдыри держатся не более 2 часов (в редких случаях до 2 суток), после чего могут появиться в другом месте;
- при сильном расчесывании элементы сыпи могут сливаться, формируя большие сплошные волдыри;
- припухлости имеют неправильную форму, но при этом их края четко очерчены;
- после того как сыпь исчезает, на коже не остается рубцов, пигментации или любых других следов.
Крапивница у грудничков (детей в возрасте до года) является распространенным явлением. По данным статистики с этой патологией сталкивается примерно 20 процентов маленьких пациентов, при этом у девочек заболевание встречается значительно чаще.
Причины крапивницы у грудничков
В большинстве случаев появление характерной для крапивницы сыпи у детей связано с воздействием пищевого аллергена, в роли которого выступают продукты питания входящие в рацион ребенка или кормящей матери. Распространенным сопутствующим фактором являются различные инфекционные заболевания, которые встречаются примерно у 60 процентов грудничков, страдающих крапивницей. Существуют и другие причины, которые могут спровоцировать это заболевание у детей в возрасте до одного года.
Различают следующие причины крапивницы у грудничков:
- физические факторы (тепло или холод, сухой воздух, синтетические ткани, трение о подгузник);
- химические вещества (косметика и средства для ухода за детской кожей, стиральные порошки и ополаскиватели для одежды);
- лекарства (антибиотики, средства против воспаления, витамины);
- компоненты воздуха (пыль, пыльца, табачный дым, пух);
- укусы насекомых (комаров, клопов, пчел).
Проявления крапивницы у грудничков
Ключевым признаком этой болезни являются небольшого размера зудящие пузыри, которые отличаются ярко-красным цветом. Несмотря на малые размеры, волдыри появляются в большом количестве, формируя большие сплошные высыпания на теле ребенка. Чаще всего сыпь появляется на лице (подбородке и щеках), руках, плечах, спине, ягодицах. Сыпь мигрирует по телу, исчезая в течение 2 – 3 часов с одного участка и появляясь в другом месте. В отдельных случаях волдыри могут оставаться на коже в течение 2 суток. Проявляется сыпь, как правило, спустя 1 – 2 часа после контакта с аллергеном.
Помимо кожных изменений и зуда, крапивница у грудничков может сопровождаться и другими признаками. У детей портится аппетит, кожа становится сухой, может развиваться понос или рвота. По причине зуда ребенок становится беспокойным и плаксивым, плохо спит, выглядит апатичным и вялым.
Лечение крапивницы у грудничков
Крапивница у грудничков редко переходит в хроническую форму и, как правило, проходит через 2 – 3 дня. Лечение этой патологии предполагает устранение фактора, который инициирует появление сыпи. Также могут быть назначены средства для уменьшения зуда и укрепления общего состояния ребенка.
Терапия крапивницы у грудничков включает следующие положения:
- Устранение аллергена. В случае если провокатором болезни является какой-нибудь продукт питания, его необходимо исключить из рациона ребенка и матери (если она кормит грудью). Также следует изъять продукты, которые могут вызвать перекрестную аллергию. Если причиной крапивницы является непищевой аллерген, ребенку необходимо обеспечить условия, которые предотвратят контакт с этим веществом/фактором.
- Очищение организма. Иногда, в случаях, когда крапивница является следствием аллергии на продукты питания, ребенку назначают очищающую клизму. Это необходимо, для того чтобы ускорить процесс выведения из организма провокатора заболевания.
- Применение лекарственных средств. При крапивнице показаны негормональные мази, которые уменьшают зуд, смягчают и питают детскую кожу. При обильных высыпаниях, которые характерны для тяжелой формы болезни, могут быть назначены антигистаминные средства (обычно принимаются перед сном, чтобы обеспечить ребенку комфортный ночной отдых). Некоторым детям показан прием сорбентов и/или препаратов, предназначенных для нормализации работы кишечника.
- Соблюдение диеты. Специальный рацион показан всем детям с крапивницей (и матерям, если они ребенок находится на грудном вскармливании) вне зависимости от того, какой фактор является причиной болезни. Диета позволяет уменьшить количество высвобождаемого гистамина в организме, в результате чего симптомы заболевания проявляются не так интенсивно.

К видам крапивницы относятся:
- солнечная крапивница;
- холодовая крапивница;
- аквагенная крапивница;
- пищевая крапивница;
- дермографическая крапивница;
- крапивница на фоне стресса;
- холинергическая крапивница.
Солнечная крапивница проявляется сыпью и волдырями на коже, которые возникают по причине воздействия прямых солнечных лучей. Эта патология диагностируется у одной пятой части взрослого населения, что позволяет ее относить к категории распространенных заболеваний. Чаще всего эпизоды солнечной крапивницы выявляют у пациенток женского пола.
Симптомы солнечной крапивницы
Признаки крапивницы появляются, после того как склонный к данному заболеванию человек 15 – 20 минут подвергался воздействию солнечных лучей. При менее продолжительном воздействии, как правило, сыпь не возникает. Чем дольше пациент находился под солнцем, тем более выражено проявляются симптомы. Волдыри, характерные для солнечной крапивницы, отличаются небольшими размерами и, чаще всего, не превышают в диаметре нескольких миллиметров. В редких случаях, когда пациент длительное время находился под солнцем, отдельные элементы сыпи могут увеличиваться до 1 – 2 сантиметров.
Волдыри при солнечной крапивнице обладают розовым цветом, а по краям очерчены красной линией. Как и при остальных формах этой болезни, сыпь сопровождается сильным зудом. Появляются на коже эти элементы спустя несколько минут после воздействия солнца и исчезают через несколько часов, после прекращения контакта с солнечными лучами. Зоной локализации сыпи являются те участки тела, которые не защищены одеждой. Также кожные симптомы солнечной крапивницы могут появляться на тех местах кожи, которые прикрыты тонкими тканями типа шифона.
Кроме сыпи эта патология может сопровождаться и другой симптоматикой, которая развивается не так часто.
Различают следующие симптомы солнечной крапивницы:
- повышение температуры;
- чувство нехватки воздуха;
- тошнота, рвота;
- общее недомогание.
Причины солнечной крапивницы
Причиной появления симптомов солнечной крапивницы являются вещества, увеличивающие чувствительность кожи к воздействию солнца (фотосенсибилизаторы). Сегодня медицина различает внутренние и внешние факторы, которые могут спровоцировать данное заболевание.
К внешним факторам относятся различные химические компоненты, присутствующие в составе косметических, лечебных и ухаживающих средств, которые наносятся на кожу. Это могут быть дезодоранты против пота, крема с увлажняющим или питательным эффектом, средства для проблемной кожи. Стать причиной солнечной крапивницы могут и некоторые виды парфюмерной продукции (особенно те, которые содержат эфирное масло лаванды, ванили или сандала). Отличием сыпи, возникающей по причине внешних факторов, являются ее четкие очертания.
К внутренним причинам солнечной крапивницы относятся токсические вещества, которые образуются в организме по причине дисфункции некоторых органов. Эту патологию могут вызвать болезни таких органов как почки, печень, щитовидная железа. Другой категорией внутренних причин солнечной крапивницы являются лекарственные препараты.
Существуют следующие лекарства, которые могут вызвать солнечную крапивницу:
- нестероидные противовоспалительные препараты;
- антибиотики тетрациклинового ряда;
- оральные средства для контрацепции;
- антидепрессанты.
Врачи отмечают, что если причиной крапивницы являются патологии внутренних органов или принимаемые лекарства, то сыпь отличается симметричным расположением на коже.
Симптомы холодовой крапивницы
Ключевым симптомом холодовой крапивницы является зудящая сыпь. В зависимости от времени появления кожных изменений, различают немедленную и замедленную форму холодовой крапивницы. При немедленной крапивнице сыпь появляется практически сразу после контакта с холодом. При замедленном типе болезни волдыри возникают спустя 9 – 10 часов после действия холодового фактора.
Размеры образований могут быть различными – от мелких плоских пузырьков до сплошных пятен, покрывающих большие участки кожи. Так же, как и при других формах крапивницы, кожные изменения сопровождаются сильным зудом. Появляются элементы сыпи на тех участках кожи, которые контактируют с холодовым раздражителем (щеки, руки, шея). Кроме этого, волдыри могут возникнуть под коленями, на внутренней стороне бедер, на икрах. В случае если воздействию холода подверглись большие участки кожи или контакт с холодом был продолжительным, кроме сыпи могут появиться и другие симптомы.
Различают следующие дополнительные симптомы холодовой крапивницы:
- тошнота, рвота;
- одышка;
- перепады давления;
- головокружение, давящие боли в затылке;
- онемение лицевых и шейных мышц;
- отек (чаще всего затрагивает язык, слизистую рта).
В некоторых случаях холодовая крапивница проявляется не волдырями, а горячими на ощупь пятнами или небольшими узелками. Такие признаки характерны для атипичной холодовой крапивницы. В большинстве случаев эта форма крапивницы сопровождается выраженным болевым синдромом, который затрагивает мышцы и суставы. Также могут присутствовать головные боли, озноб, общая слабость.
Причины холодовой крапивницы
Современная медицина на текущий момент не располагает конкретными фактами относительно причин, провоцирующих холодовую крапивницу. Одной из самых распространенных версий является предположение о том, что болезнь развивается из-за наследственной аномалии в структуре белков человеческого организма. Из-за дефекта, под воздействием холода, белок формирует определенную структуру, которую иммунная система начинает воспринимать как чужеродное тело. Вследствие ответа иммунной системы и развивается холодовая крапивница.
Аквагенная крапивница – это разновидность крапивницы, при которой характерные для болезни признаки появляются у пациента после контакта с водой. Эта форма относится к одной из наиболее редких и чаще всего выявляется у взрослых пациентов. Специалисты также называют это расстройство аллергией на воду. Особенностью этой формы крапивницы является ее склонность к прогрессии, то есть с течением заболевания симптомы становятся более выраженными и возникают все чаще и чаще.
Причины аквагенной крапивницы
Причиной аквагенной крапивницы являются различные формы влаги, которые попадают на кожу или слизистые оболочки человека. Следует отметить, что патологическую реакцию провоцирует не вода, а присутствующие в ней химические соединения. Высыпания могут появиться после контакта с водопроводной или морской водой, дождем, снегом. Известны случаи, когда причиной аквагенной крапивницы являлся собственный пот пациента. Провокатором заболевания может выступать как отдельный вид жидкости, так и любые формы воды, что значительно снижает качество жизни пациента. На данный момент специалисты выделяют несколько факторов, которые могут быть причиной неадекватной реакции организма на воду.
Существуют следующие причины аквагенной крапивницы:
- ослабленный иммунитет (чаще всего из-за приема препаратов, подавляющих иммунную функцию);
- болезни печени и/или почек хронического типа;
- дефицит в организме иммуноглобулина класса Е.
Симптомы аквагенной крапивницы
Признаки аквагенной крапивницы обладают некоторыми отличиями от симптомов других форм этого заболевания. При контакте с водой в зонах соприкосновения начинается зуд, который со временем усиливается. У некоторых пациентов зуд является единственным симптомом. У других больных через некоторое время может появиться сыпь на коже, которая принимает форму красных болезненных пятен, визуально напоминающих следы от ожогов. Если с влагой контактировало все тело (например, при купании), элементы сыпи появляются в местах с наиболее высокой чувствительностью, а именно на внутренней части коленных и локтевых сгибов, шее, внутренней поверхности бедер. Аквагенная крапивница часто сопровождается сильной сухостью кожи, которая усиливает зуд. По причине утраты эластичности на кожных покровах появляются трещины, которые являются входными воротами для инфекции. К числу других проявлений аквагенной крапивницы относится кашель, головная боль, покраснение слизистой оболочки глаз.
Пищевая крапивница – это расстройство, которое является ответом организма на какой-нибудь продукт питания. Наиболее часто эта патология встречается у грудничков, в период введения прикорма. Нередко пищевой крапивницей страдают и более старшие дети. У взрослых пациентов эта разновидность крапивницы встречается редко и чаще всего протекает в хронической форме на фоне хронических заболеваний отделов пищеварительного тракта.
Симптомы пищевой крапивницы
У детей пищевая крапивница проявляется ярко-красными волдырями небольшого размера, которые сильно зудят. Пищевая крапивница чаще, чем все остальные формы этого заболевания, сопровождается отеком Квинке, который в большинстве случаев развивается у взрослых пациентов. Как правило, у больного отекают губы, гортань, щеки.
Распространенным проявлением пищевой крапивницы является дисфункция пищеварительного тракта, которая одинаково часто встречается как у детей, так и у взрослых. Пациенты жалуются на неприятные ощущения в животе (иногда сильные боли), может появляться понос, рвота, тошнота.
Причины пищевой крапивницы
В современной медицинской практике существует ряд пищевых товаров, которые относятся к группе облигатных (традиционных) аллергенов, то есть тех продуктов, наиболее часто провоцирующие пищевую крапивницу. У пациента может наблюдаться аллергическая реакция на один конкретный продукт или несколько различных пищевых товаров.
Различают следующие традиционные пищевые аллергены:
- цельное коровье молоко;
- куриные яйца;
- шоколад, какао;
- мед и пчеловодческая продукция;
- орехи;
- цитрусовые;
- ягоды, фрукты, овощи красного цвета (клубника, яблоки, помидоры, болгарский перец).
Кроме облигатных аллергенов существуют продукты, которые сами по себе не инициируют патологический процесс, но способствуют более яркому проявлению симптомов болезни. Примером может служить кофе, острая или пряная пища, алкоголь. Большое значение имеют различные вещества, которые добавляются в продукты для увеличения их срока годности, улучшения внешнего вида, вкуса и аромата.
Дермографическая крапивница (дермографизм) – это вид крапивницы, при которой на коже пациента появляются похожие на рубцы волдыри, возникающие вследствие механического воздействия. Характерным для этого расстройства признаком является резкое появление и быстрое исчезновение симптомов. Нередко у пациентов с дермографизмом происходит самоизлечение.
Симптомы дермографической крапивницы
Главным признаком дермографизма являются волдыри линейного типа, которые появляются, после того как на кожу пациента было оказано какое-либо механическое воздействие. В роли раздражителя чаще всего выступают элементы гардероба (тугой воротничок рубашки, пряжка сильно затянутого ремня). В зависимости от времени появления волдырей, различают немедленный и замедленный дермографизм. При первом типе крапивницы волдыри появляются сразу, после того как на кожу было оказано давление. При замедленном дермографизме симптомы на коже возникают только после продолжительного раздражения кожи.
Волдыри, возникающие при дермографической крапивнице, отличаются светлым оттенком, а цвет окружающих их участков кожи может меняться от розового до темно-красного. Также существует форма дермографизма, которая проявляется исключительно белыми линиями на коже, без признаков покраснения. Линейные волдыри отекают и поэтому значительно возвышаются над поверхностью кожи.
Неизменным симптомом для всех форм дермографической крапивницы является сильный зуд, который усиливается с наступлением ночи. В большинстве случаев, при повышении температуры тела или окружающей среды зуд и другие симптомы дермографической крапивницы проявляются более интенсивно. Ухудшение общего состояния и симптомы со стороны других органов при этой дермографизме наблюдаются крайне редко.
Причины дермографической крапивницы
На данный момент не существует конкретных факторов, которые могут быть указаны как причины дермографической крапивницы. В то же время, специалисты отмечают, что есть ряд обстоятельств, которые увеличивают вероятность развития этой патологии.
Различают следующие факторы, способствующие дермографизму:
- наследственность;
- патологии щитовидной железы;
- язвенное поражение отделов пищеварительного тракта;
- эмоциональное и/или физическое истощение.
Часто на почве стресса у людей появляются на коже характерные для крапивницы высыпания, которые также сопровождаются зудом. Данная патология называется психогенной или нейрогенной крапивницей.
Симптомы нейрогенной крапивницы
Для психогенной крапивницы характерны волдыри больших размеров, которые сливаются друг с другом, покрывая обширные участки тела. Отдельные элементы сыпи обладают овальной или округлой формой, но при их соединении образования приобретают ровные многоугольные очертания. Цвет пузырей может варьировать от белого до розового, а в некоторых случаях волдыри могут быть двухцветными (белыми в центре и розовыми по краям). Обязательным симптомом нейрогенной крапивницы является интенсивный зуд.
В ряде случаев, через некоторое время после появления сыпи у пациентов развивается ангионевротический отек, который чаще всего затрагивает гортань или слизистую пищеварительного тракта. При отеке гортани больного беспокоят боли в горле, ему тяжело дышать, говорить и глотать пищу. Если отек распространяется на органы пищеварительного тракта, пациент испытывает позывы к рвоте, тошноту, болезненные ощущения в области пупка и боковых отделов живота. Также могут присутствовать расстройства стула в виде поноса.
Причины психогенной крапивницы
Когда человек пребывает в состоянии стресса, организм начинает искаженно воспринимать импульсы, которые продуцирует нервная система. Под действием раздражающих факторов кровеносные сосуды расширяются, а проницаемость их стенок возрастает и в ткани начинает поступать много жидкости. Все это приводит к формированию волдырей на коже, которые сопровождаются сильным зудом.
Чаще всего нейрогенная крапивница диагностируется у женщин и пациентов подросткового возраста.
Людям, которые склонны к этой патологии, присущи некоторые общие черты характера. Так, такие пациенты отличаются раздражительностью и вспыльчивостью, эмоциональной неустойчивостью и нередко пребывают в состоянии нервного истощения. Появлению симптомов психогенной крапивницы способствуют такие внешние факторы как чрезмерные физические или психические нагрузки, конфликты в семье или на работе, внутриличностные проблемы (особенно характерно для подростков). В группу повышенного риска входят люди, у которых присутствуют нарушения функциональности пищеварительного тракта, половых органов, сердечно-сосудистой системы.
В лечении нейрогенной крапивницы большую роль играет устранение факторов, которые выступают в роли провокаторов стресса. При отсутствии компетентной врачебной помощи это заболевание приобретает хроническую форму (чаще всего у взрослых пациентов).
Холинергическая крапивница – это вид крапивницы, возникающий при действии высоких температур на кожу, стрессе, повышенном потоотделении. Как правило, возникает такая крапивница, когда человек понервничает или длительно пробудет в сауне.
В основе развития этой крапивницы лежит повышенная чувствительность организма к ацетилхолину (отсюда и название крапивницы – холинергическая). Ацетилхолин – это основной медиатор парасимпатической нервной системы, который принимает участие в нервно-мышечной передаче. Резкий выброс в кровь большого количества ацетилхолина приводит к появлению на коже зудящих пятен и пузырьков, что и является проявлением холинергической крапивницы. Синонимом хронической крапивницы является термин зудящий дерматоз.
К случаям, когда наблюдается повышенная выработка ацетилхолина, относятся:
- стресс;
- эмоциональная нагрузка (испуг, страх);
- чрезмерная физическая нагрузка;
- длительное пребывание в сауне, парной или на солнце.
Все эти ситуации сопровождаются повышенным потоотделением, что, в свою очередь, приводит к повышенной секреции ацетилхолина. Атака этого медиатора приводит к появлению на коже зудящей сыпи.
Проявления холинергической крапивницы
Основным симптомом этого вида крапивницы является кожная сыпь. Как правило, она представлена мелкими зудящими пузырьками, которые появляются спустя 5 – 10 минут после воздействия травмирующего фактора. В первую очередь сыпь появляется на шее, верхней части груди и руках. Длительность сыпь очень вариабельна – она может продержаться всего несколько минут и быстро исчезнуть. Но также она может сохраняться в течение нескольких часов. Иногда сыпь может и вовсе не проявляться или быть настолько мелкой, что пациент может ее не заметить. В этом случае основным симптомом является сильный зуд, появляющийся после принятия горячего душа или после посещения сауны.
Холинергическая крапивница характерна для людей с предрасположенность к аллергии. Также она часто сопровождает такие заболевания как гастрит, гепатит и другие патологии желудочно-кишечного тракта. При этих заболеваниях отмечается повышенная чувствительность к ацетилхолину, что и определяет патогенез (механизм формирования) крапивницы.
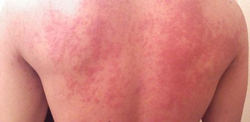
В зависимости от регулярности возникновения сыпи, различают постоянную и рецидивирующую форму хронической крапивницы. При постоянном типе болезни волдыри практически не исчезают с кожи, для рецидивирующей же характерно наличие периодов ремиссии (времени, когда сыпь полностью исчезает).
При хронической крапивнице, как и в случае с острой формой, ключевым симптомом является сыпь, представленная волдырями различной формы и размеров.
Различают следующие особенности сыпи при хронической крапивнице:
- для хронической крапивницы характерна не такая обильная сыпь, как при острой форме болезни;
- волдыри возвышаются над поверхностью кожи, обладают плоской формой и четко очерченными краями;
- визуально элементы сыпи похожи на следы от укусов насекомых, а их диаметр может варьировать от миллиметра до нескольких сантиметров;
- вначале волдыри обладают розовым или красным цветом, но со временем становятся более светлыми;
- высыпания на коже зудят и могут формировать большие сплошные образования;
- появляется сыпь спонтанно, без очевидных причин;
- в некоторых случаях возникновению волдырей предшествуют такие факторы как смена климата, различные простудные заболевания, воздействие стресса.
При обострениях рецидивирующей крапивницы кожные изменения могут сопровождаться незначительным повышением температуры (не выше 37,5 градусов), головными болями, общей слабостью и недомоганием. Также может развиваться тошнота, рвота, расстройства стула. При отсутствии адекватного лечения рецидивирующая крапивница принимает постоянную форму, при которой волдыри не исчезают с кожи длительное время. При этом типе крапивницы к сохраняющейся долгое время сыпи может присоединяться выраженный стойкий отек. Кроме того, у пациента может развиваться гиперпигментация, которая чаще всего проявляется в области складок на коже. Иногда при постоянной крапивнице происходит утолщение и ороговение некоторых участков кожи (гиперкератоз).
Крапивница в период вынашивания ребенка проявляется высыпаниями, которые в большинстве случаев вначале появляются на животе. Затем волдыри распространяются на бедра, ягодицы и другие части тела. После родов первоначальные элементы сыпи появляются не обязательно на животе. Вместе с высыпаниями женщину начинает беспокоить сильный зуд, к которому впоследствии присоединяются такие симптомы как раздражительность, проблемы со сном, слабость. Нередко крапивница в период беременности трансформируется в хроническую форму.
Многих женщин интересует, предоставляет ли крапивница во время вынашивания ребенка какую-нибудь опасность для плода. Прямой угрозы данная патология для ребенка не несет. Негативно отразиться на развитии эмбриона могут нарушения нервной системы (нервозность, раздражительность) которые сопровождают крапивницу.
Лечение крапивницы при вынашивании ребенка или после его рождения должно назначаться врачом. В большинстве случаев терапия ограничивается наружными негормональными средствами против зуда. Такая тактика выбирается, потому что препараты внутреннего применения могут отрицательно повлиять на ребенка как при беременности, так и после его рождения, в случае если женщина кормит грудью. Кроме наружных средств могут назначаться некоторые препараты для улучшения общего состояния пациентки.
Различают следующие лекарства, которые назначают при крапивнице беременным или кормящим женщинам:
- витаминные комплексы для укрепления иммунитета;
- сорбенты для выведения токсинов;
- средства, оказывающие поддержку печени;
- пробиотики, пребиотики и другие препараты для нормализации пищеварительной функции.
Гормональные мази, стероидные и антигистаминные препараты беременным назначаются в редких случаях. Пациенткам, которые кормят грудью, на время приема таких препаратов показано прекращение кормления ребенка.
источник

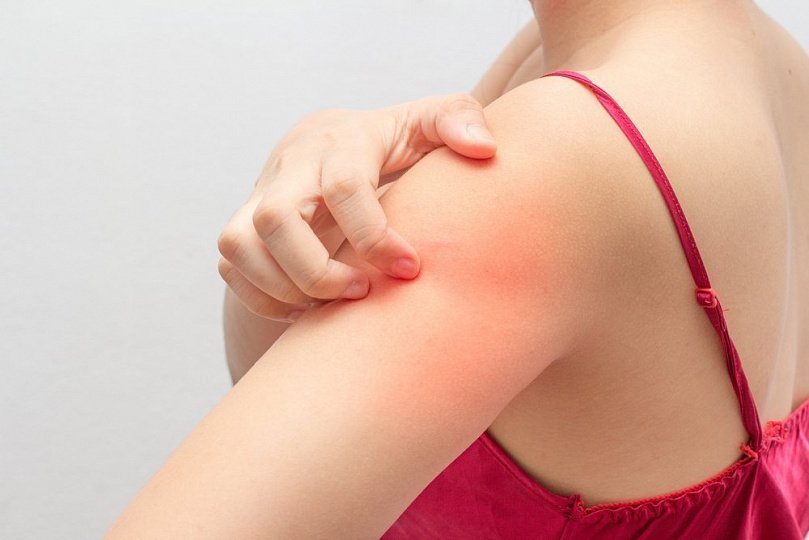
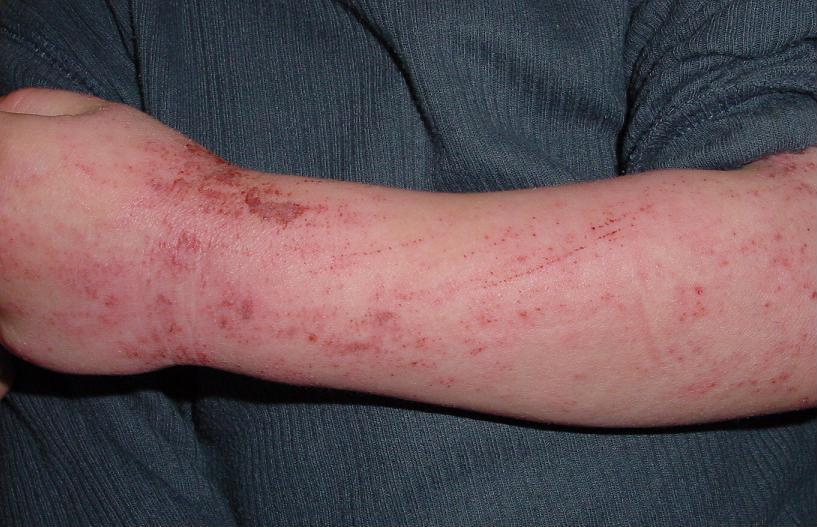
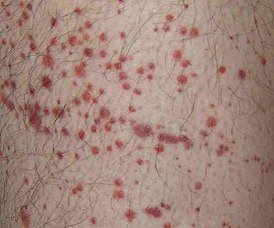
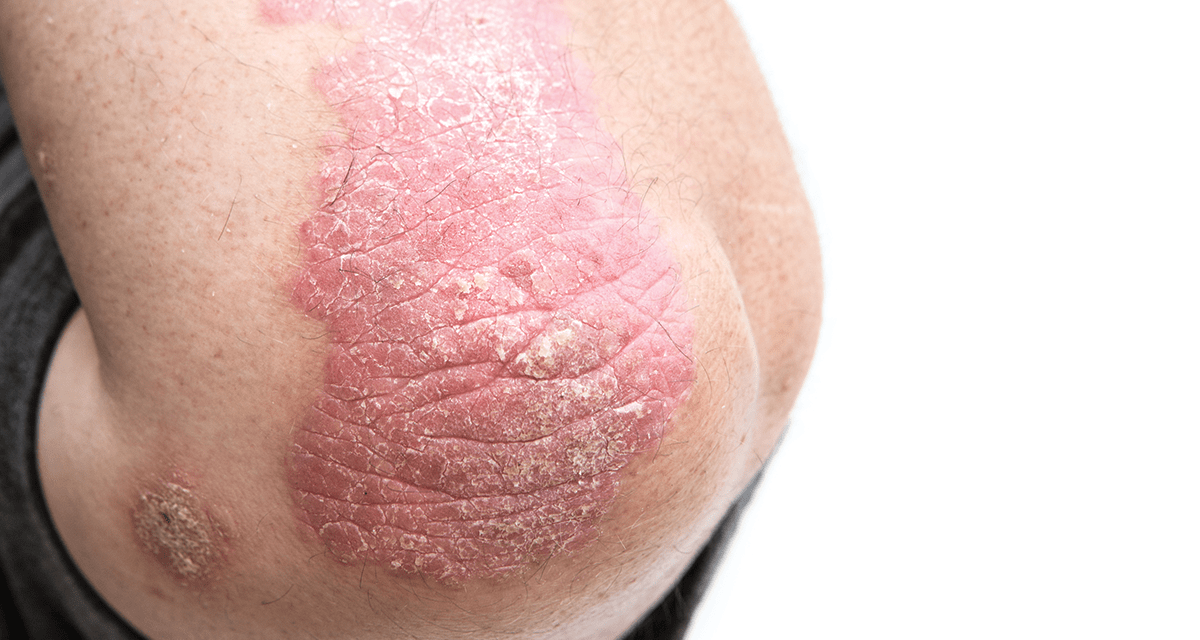 Гепатит формы С считается самой тяжелой формой этого заболевания. Он сопровождается высыпаниями самых различных видов, которые локализуются на любых участках тела. При гепатите С эти высыпания сопровождаются сильнейшим зудом, зачастую усиливающимся в ночное время. Со временем это приводит у больных к тяжелым нарушениям сна.
Гепатит формы С считается самой тяжелой формой этого заболевания. Он сопровождается высыпаниями самых различных видов, которые локализуются на любых участках тела. При гепатите С эти высыпания сопровождаются сильнейшим зудом, зачастую усиливающимся в ночное время. Со временем это приводит у больных к тяжелым нарушениям сна.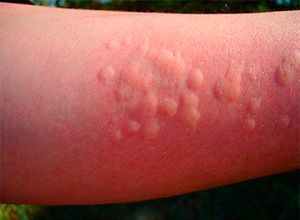 сыпь в виде крапивницы;
сыпь в виде крапивницы;