Своевременная диагностика и адекватное лечение лейшманиоза представляют больному шанс на полное выздоровление, предотвращают прогрессирование заболевание, уменьшают риск развития вторичной гнойно-некротической инфекции. Лейшманиоз легче предотвратить, чем лечить. Для всех форм заболевания меры профилактики едины, это борьба с переносчиками инфекциями и животными-носителями.
Рис. 1. Кожная форма лейшманиоза у детей.
Окончательный диагноз лейшманиоза ставится при обнаружении паразитов (амастигот) в тонких мазках на предметных стеклах. Материалом для исследования являются соскобы и отделяемое, полученное из бугорков и язв. Окрашивание производится по Романовскому-Гимзе.
Амастиготы (безжгутиковые формы) имеют овальное тело от 2 до 6 мкм в длину. 1/3 объема клетки занимает округлое ядро, возле которого находится кинетопласт. Жгутики отсутствуют. Наличие ядра и кинетопласта присуще только лейшманиям. Эти признаки отличают паразитов от других включений в препарате.
Размножение лейшманий происходит в макрофагах путем простого деления надвое. При скоплении большого количества паразитов клеточная оболочка растягивается и разрывается, лейшмании выходят наружу и начинают поражать другие клетки.
Рис. 2. Лейшмании под микроскопом. Окраска по Романовскому-Гимзе. 1 — фагоцит, нафаршированный лейшманиями. 2 — тельца Боровского (лейшмании). 3 — кинетопласт.
Рис. 3. Лейшмании под микроскопом в макрофагальных клетках. Мазки окрашены по Романовскому-Гимзе. Клетки лейшманий овальной формы, имеют большое ядро и кинетопласт.
Рис. 4. При скоплении большого количества паразитов клеточная оболочка макрофага растягивается и разрывается, лейшмании выходят наружу и начинают поражать другие клетки.
Забор материала для посева производится из краев язвы или инфильтрата, предварительно обработанных раствором йода или спиртом, путем прокола толстой иглой или пастеровской пипеткой из места прокола. Можно произвести надрез скальпелем эпидермиса у краев язвенного дефекта, далее сделать соскоб со стенок надреза и полученный материал посеять на питательную среду.
Обычно используется среда NNN-агар. Рост паразитов начинается через 8 — 10 дней. Из культуры производится микроскопия. Лейшмании выявляются в лепромонадной форме (жгутиковой). Они удлиненные, веретенообразной формы от 10 до 20 мкм в длину. Жгутики длиной от 15 до 20 мкм. Передний конец паразитов заострен, задний — закруглен. В передней части тела располагается жгутик, который отходит от кинетопласта. В середине располагается ядро. В старых культурах промастиготы располагаются в виде розеток (кучками), с обращенными к центру жгутиками.
Кожный лейшманиоз следует отличать от лепры, сифилиса, туберкулеза кожи, эпителиомы и тропической язвы. При кожном лейшманиозе папулы и язвы безболезненные, края язвы подрыты, вокруг инфильтрированный ободок, отделяемое из язвы серозно-гнойное.
Рис. 5. Лейшмании под микроскопом. Внутриклеточно расположенные паразиты (слева). Мазок из посева, лейшмании располагаются в виде розетки (справа).
Рис. 6. Жгутиковая форма лейшманий.
Материалом для исследования при подозрении на висцеральный лейшманиоз служат биопаты печени, костного мозга, лимфатических узлов и селезенки. Для получения биопата костного мозга производится пункция грудины.
Мазки окрашиваются по Романовскому-Гимзе. Культуру получают путем посева биопата на среду NNN-агар.
У больных висцеральным лейшманиозом отмечается гипохромная анемия, относительный лимфоцитоз, нейтропения, тромбоцитопения, анэозинофилия, ускоренное СОЭ. Изменяется форма и размер эритроцитов. В сыворотке крови значительно повышается количество иммуноглобулинов.
Для диагностики висцеральной формы лейшманиоза применяется формоловая проба Непира. Ее суть заключается в том, что при взаимодействии сыворотки крови больного с формалином, сыворотка свертывается и приобретает белую окраску в течение от 3 минут до 24 часов. Чем длительнее протекает заболевание, тем быстрее сворачивается сыворотка. При заболевании положительные результаты получаются на 2 — 3 месяце висцерального лейшманиоза.
Висцеральный лейшманиоз следует отличать от брюшного тифа и паратифа, малярии, лимфомы, бруцеллеза, сепсиса и лимфомы. Следует уделить внимание пребыванию больного в эндемичных очагах заболевания. Длительная лихорадка, кахексия, значительное увеличение печени и селезенки являются основными симптомами заболевания.
Рис. 7. Висцеральный лейшманиоз у детей. Кахексия, увеличение печени и селезенки — основные симптомы заболевания.
Аллергическая проба (реакция Монтенегро) применяется с целью ретроспективной диагностики и при массовых обследованиях населения эндемичных районов. Реакция проводится внутрикожно. В качестве аллергена используется лейшманин. При заболевании уже через 6 — 10 часов на месте инъекции возникает отек, гиперемия и инфильтрация. Максимальная результативность теста отмечается через 48 часов.
Серологические тесты (РНИФ, РПГА, ИФА, РСК, непрямой иммунофлюоресценции) недостаточно специфичны и в процессе диагностики имеют вспомогательное значение.
Рис. 8. Кожно-слизистая форма лейшманиоза.
Основу лечения лейшманиозов составляют препараты 5-и валентной сурьмы (сольсурмин, натрия стибоглюконат), мономицин, акрихин, аминохолон, липосомальный амфотерицин В, пентамидин, милтефозин.
Из немедикаментозных средств при лечении применяются:
- Криотерапия.
- Теплотерапия.
- Хирургическое лечение.
Для лечения висцерального лейшманиоза используют препараты 5-и валентной сурьмы (сольсурмин, натрия стибоглюконат). При применении этих препаратов летальность снижается на 75 — 90% по сравнению с нелеченными случаями заболевания. На основании исследований, проведенных в Африке, выявлено, что в 30% случаев эти препараты оказывались неэффективными, а у 15% отмечались рецидивы. К препаратам 2-го ряда относятся пентамидин и липосомальный амфотерицин В. Из хирургических методов лечения в ряде случаев показана спленэктомия.
При появлении бугорков показано местное лечение в виде мазей и лосьонов, содержащих мономицин, мепакрин, сульфат берберина, уротропин. При развитии язв внутримышечно вводят мономицин. Язвенную поверхность обрабатывают аминохинолином. Показано лазерное облучение язвы. Препараты амфотерицина, пентамидина и пентавалентной сурьмы применяются только в тяжелых случаях и при рецидивах заболевания.
Эффективные препараты для лечения данной формы заболевания отсутствуют. Болезнь трудно поддается лечению и часто рецидивирует. Применяются препараты пятивалентной сурьмы, амфотерицин В и новарсенол.
По окончании лечения у больных формируется стойкий пожизненный иммунитет.
Рис. 9. На фото кожная форма лейшманиоза. Язва на конечности и лице.
К профилактическим мероприятиям заболевания относятся: раннее выявление больных и их адекватное лечение, нейтрализация источника заражения, химиопрофилактика, иммунизация и санитарно-просветительная работа.
При выявлении больных лейшманиозом выясняются границы очага, планируется система мер борьбы, которые будут воздействовать на все составляющие природного очага.
Основной мерой профилактики распространения данной форы заболевания являются дератизационные мероприятия — уничтожение больших песчанок — основных источников инфекции в радиусе 2,5 — 3 км вокруг населенного пункта.
К профилактическим мероприятиям относятся госпитализация больных в защищенные от москитов помещения, участки поражения закрываются повязкой, защищающей от укусов насекомых.
Раннее выявление больных висцеральным лейшманиозом осуществляется путем подворовых обходов. Производится отлов и отстрел бродячих и больных собак (с поражением кожи, облысевших и истощенных). Ветеринары периодически осматривают домашних животных.
Профилактика всех видов заболевания включает мероприятия по уничтожению переносчиков инфекции — москитов и мест их выплода. Необходимо проводить обработку ядохимикатами мест пребывания людей, животноводческих и сельскохозяйственных помещений. Население должно пользоваться репеллентами, противомоскитными сетками и пологами.
Во время эпидемий в малых группах показано применение с профилактической целью хлоридина (пириметамина).
Иммунизация проводится лицам, отбывающих на работу в эндемичные очаги лейшманиоза, не позднее 3-х месяцев до выезда, а также детям, постоянно проживающих в природных очагах инфекции. Для иммунизации используется вакцина, содержащая живую культуру Leishmania tropica major. Выработка антител завершается к концу третьего месяца. Дефект кожи после введения вакцины незначительный.
Большое место среди мер профилактики лейшманиоза занимает санитарно-просветительная работа среди граждан.
источник
Некоторые болезни могут передаваться человеку только от насекомых и вызывают неприятные, иногда тяжелые осложнения. Кожный лейшманиоз вызван паразитом, который передает от москита, возбудитель вызывает недуг, оставляющий на теле язвы. Известна эта патология еще под названием пендинская язва или болезнь Боровского и изучена она хорошо. Происходят эпидемические вспышки заболевания, которые имеют характерные признаки.
Характеризуется недуг поражением кожных покровов. Кожный лейшманиоз – это инфекционная патология, которая возникает после проникновения паразитов в тело человека трансмиссивным путем (через укус москита). Распространен недуг по всему миру, но чаще он возникает на территории стран, где температура воздуха свыше 30 градусов длиться не менее 50 дней. По причине связи паразитов и температурного режима патология носит эпидемический характер проявления. В большинстве случаев переносчиком становятся москиты, но есть и другие варианты заражения.
Паразиты проникают вместе со слюной во время укуса москита. Возбудитель лейшманиоза – это простейшие из рода Leishmania, развитие их происходит в пищеварительном канале у насекомого. Через слюну во время укуса они проникают под кожу, за один укус выделяется до 100 паразитов, которые уже достигли стадии промастигот. Лейшманиоз у человека – последняя фаза развития этих простейших.
Лейшмании обладают способностью попадать в макрофаги и не провоцировать иммунную реакцию организма. Там они принимают внутриклеточную форму, адаптируются к кисло среде и начинают активно размножаться. Недуг передается от человека к москиту и от москита к человеку. Отмечены случаи перехода паразита от животного к комару, а только затем к конечному хозяину, называют такую форму – зоонозной.
Относятся эти простейшие к трипаносоматидам, и являются облигатным паразитами. Жизненный цикл лейшманий состоит из размножения в двух последовательных хозяевах: сначала в насекомом, затем в позвоночном. К первому носителю проникает возбудитель лейшманиоза при высасывании крови из животного, проникают паразиты в органы пищеварения москита. У насекомого по периметру заглатываемой крови в среднем кишечнике формируется перитрофическая матрица.
Паразит в промастиготной форме в органах пищеварения размножается только у самок комаров. Инфекционное поражение доходит до верхней части пищеварительной системы через неделю. Орган пищеварения вскоре полностью перекрыт возбудителями. После укуса млекопитающего насекомому, вместе со слюной под кожу попадает большое скопление паразитов. К месту проникновения организмом направляются нейтрофилы (иммунные клетки крови), захватывающие возбудителей. Внутри клеток лейшмании живет до момента естественно гибели нейтрофилов.
Существует несколько видов этой болезни. Из-за этого симптомы лейшманиоза у человека немного отличаются. Выделяют такие формы болезни:
- Висцеральный лейшманиоз (он же кала-азар). Проникает возбудитель из первичного очага к жизненно важным органам. после попадания в ткани, паразит активно размножается и наносит серьезные повреждения, вызывает нарушения функции, что и формирует дальнейшую клиническую картину лейшманиоза. Эту форму патологии диагностируют часто, часто случаи висцерального лейшманиоза встречаются у детей. Инкубационный период патологии – около 5 месяцев.
- Лейшманиоз кожный. Паразитирует возбудитель в макрофагах человека, лейшмании быстро созревают и переходят к безжгутиковой форме. Такая патологическая активность вызывает формирование первичного очага воспаления, который называется специфическая гранулема. Состоит этот бугорок из лимфоцитов, плазматических клеток, макроагов. Вместе сростом лейшманиомы скапливаются продукты распада, которые формируют некротические, воспалительные изменения, которые могут привести к лимфадениту, лимфангиту.
Кожно-слизистый и дермальный лейшманиоз может иметь разную степень выраженности. Зависят проявления от особенности иммунитета человека, который подвергся заражению паразитами. При лейшманиозе кожного типа инкубационный период возбудителя составляет 10-20 суток. Туристы, посещающие опасные зоны, где распространены случае заражения, успевают уже покинуть эту территорию и забыть про укус москита. Когда заканчивается инкубационная стадия, начинают проявляться характерные симптомы:
- Образовывается на кожи гладкая папула диаметром до 3 см. Это новообразование легко заметить, а уже через несколько дней она внешне становится похожа на фурункул. При нажатии ощущается болезненность.
- Температура фурункула выше, чем у близлежащих тканей, спустя 3 дня появляется орел воспаления, отек становится более выраженным.
- Через 7 дней начинается распространение некротического процесса. Около новообразования появляются изъязвления с рифлеными краями. В обычных случаях они не вызывают боль, из первичной раны появляются серно-гнойные, геморрагические выделения.
- Дополнительные язвы формируют на открытых участках кожных покровов, иногда число достигает десятков. Сливаться в единые очаги они могут при тяжелом течении лейшманиоза кожного типа.
- Региональные лимфоузлы опухают при увеличении количества фурункулов, при пальпации узлы болят.
- Заживать язвы начинают, спустя 2 месяца, поверхность подсыхают, формируется толстая корочка, что приводит к рубцеванию кожных покровов. Лейшманиоз оставляет на поверхности тканей дефекты, которые могут стать причиной осложнений со стороны ротовой полости, носоглотки, где будет формироваться фиброзная ткань и это может привести к деформации структуры.
- При тяжелой форме течения лейшманиоза может возникать геморрагический диатез, пневмония, другие патологии, которые спровоцированы гнойно-некротическими изменениями.
- Если иммунная защита организма сильно ослаблена, то могут проявиться еще осложнения из-за лейшманиоза и инфекции. Появляются рожистые воспаления, флегмоны, обширный фурункулез. Тяжело протекает болезнь у маленьких детей и людей, которые страдают синдромом иммунодефицита.
Определить первопричину развития патологии удается не всегда сразу по причине латентного протекания у некоторых пациентов. Методы диагностики кожного лейшманиоза включают обязательный внешний осмотр на наличие кожных дефектов, сбор анамнеза, опрос больного на предмет пребывания в странах, где встречаются вспышки заболевания. Как правило, первым выполняют общий анализ при начале проведения всестороннего обследования. Он помогает выявить типичные признаки:
- ускорения СОЭ;
- нейтропении;
- анемию;
- сниженную концентрацию тромбоцитов;
- лимфоцитоз.
Биохимический анализ поможет выявить гипергаммаглобулинемию. Для подтверждения диагноза врач должен выделить возбудителя лейшманиоза кожного. Для этого проводят обычный забор тканей с поверхности язвы, чтобы изучить материал под микроскопом. Иногда удается выявить паразита при посеве крови. Обнаружить лейшманий удается при биопсии опухших лимфоузлов. Важное значение играет серологическая диагностика, которая проводится при помощи РЛА, РСК, ИФА, РНИФ.
Медицине известно, что возбудитель имеет устойчивость к антибактериальным препаратам, поэтому использовать их нет необходимости. Переносчики лейшманиоза гибнут при употреблении средств пятивалентной сурьмы, к этой группе медикаментов относятся:
На ранних стадиях лечение кожного лейшманиоза проводят при помощи Микарпина. Этим лекарственным средством обкладывают бугорки, чтобы уничтожить паразитов. По таком уже принципу могут применяться:
Люди обращают в больницу, когда симптомы уже имеют яркую выраженность, поэтому эти медикаменты не дают необходимый эффект. Когда уже сформировались узлы, указывающие на некротический процесс, Мирамин должен вводиться внутримышечно для борьбы с паразитами. Если лейшманиоз так вылечить не удается, у возбудителя сформировалась резистентность к медикаменту или болезнь носит рецидивирующий характер, то назначают Доксицилин, Пентамидин, Амфотерицин. Правильный курс лечения поможет быстрее убить паразитов в организме человека.
Для скорейшего заживления кожных покровов больному прописывают мономициновую мазь (2-3%). При наличии опасности присоединения инфекции, если язвы покрывают большие участки кожи, врач назначает антисептические средства, наносят их местно, используют риваноловую и акрихиновую мазь 1%. Из современных методов для терапии лейшманиоза кожного вида эффективно применяют криодеструкцию, лазерную терапию. Это целенаправленное воздействие на ранки (язвы), которое ускоряет процесс заживления кожного покрова, предотвращает формирование глубоких рубцов.
Чтобы паразитарная инвазия не распространялась, человек должен предпринять комплекс мер. В крупных городах заболевших людей должны своевременно выявлять, у которых симптоматика еще не яркая, проведение эффективного лечения. При подтверждении диагноза профилактика кожного лейшманиоза включает их изоляцию, защиту от укусов москитов, распространяющих паразитов дальше.
Человек, который находится на территории, где можно заразиться лейшманиозом кожного типа, нужно обязательно пользоваться специальными репеллентами от москитов. Существует вакцина с ослабленной живой культурой возбудителя, вводят препарат этот внутрикожно в осенне-зимний период. Течение патологии очень легкое, а после выздоровления у человека формируется устойчивый иммунитет к лейшманиозы кожного типа.
Рекомендуется спать под куполом из мелкой сетки, которая обрабатывается заранее инсектицидным средством. Перед посещением районов, где есть риск заразиться лейшманиозом кожного вида, природных лесных массивов необходимо:
- применение кремов, спреев, отпугивающих москитов;
- носить одежду с длинным рукавами, не допускающую укусов;
- соблюдать правила гигиены.
источник
Диагностика лейшманиозов основывается на анамнестических, клинических и паразитологических данных. Паразитологический метод диагностики – обнаружение возбудителя в материале, взятом от больного, имеет решающее значение. Лейшмании обнаруживаются у больного человека в первичном аффекте (особенно на ранних стадиях болезни), в лимфатических узлах, селезёнке, печени, костном мозге, лейшманоидах, а при некоторых формах – регулярно в крови. Вспомогательную роль могут играть серологические, культуральные методы и метод биологических проб.
Висцеральный лейшманиоз.
В общем анализе крови в начальный период болезни особых изменений может не быть. По мере прогрессирования заболевания нарастают анемия, лейкопения (в отдельных случаях число лейкоцитов может быть менее 1·10 9 /л), характерны лимфо- и моноцитоз, анэозинофилия, тромбоцтопеня, резко увеличенная СОЭ (50-70мм/ч). Лейшманиоз часто сопровождается бактериальными осложнениями, поэтому лейкопении может и не быть.
Паразитологический диагноз висцерального лейшманиоза ставиться при микроскопическом обнаружении лйшманий (Leishmania donovani) в окрашенных мазках из пунктатов главным образом костного мозга (а так же из селезёнки, печени, лимфатических узлов). Костный мозг обычно получают пункцией грудины. Можно так же пунктировать гребень подвздошной кости, гребень лопатки или эпифиз большой берцовой кости (у маленьких детей). Из пунктата готовят тонкие мазки на предметных стёклах. Часть пунктата может быть посеяна на питательную среду для получения культуры. В разгар болезни лейшмании обнаруживаются легче, чем в ранней стадии, когда требуется тщательный просмотр всего мазка.
Раньше наиболее часто применяли пункцию селезёнки, поскольку этот метод почти в 100% случаев позволял обнаружить паразитов. Но сейчас от него практически полностью отказались из-за угрозы развития тяжёлых осложнений после пункции (шок, кровотечение, абсцессы и т.д.) и большого количества противопоказаний.
Широко используют серологические методы: РСК (реакция ставиться с антигеном из L.donovani или перекрёстно реагирующими антигенами из Mycobacterium Phlei), непрямой ИФА или ELISA (антигены приготовлены из промастигот). Однако все эти тесты не отличаются высокой специфичностью, в невысоких титрах они дают перекрёстные положительные реакции так же с сыворотками больных малярией, шистосомозом, лепрой, болезнью Шагаса, кожным лейшманиозом и даже брюшным тифом. Поэтому коммерческие диагностические системы для этих методик ещё не созданы. Они удобны как экспресс- методы, а так же при необходимости проведения массовых обследований (существуют микрометодики). В последнее время появилась возможность повысить специфичность серологических методов. Так, в качестве антигена используют специфический очищенный лейшманиозный протеин, а так же систему рекомбинантной ДНК.
Кожный тест Монтенегро (внутрикожная аллергологическая проба с аллергеном из лейшманий) может быть использован для ретроспективной диагностики, поскольку в острой фазе он всегда отрицателен. Проба становиться положительной не ранее чем через 6 месяцев после выздоровления. Более того, в острой фазе лейшманиоза становиться отрицательным и туберкулиновый тест (реакция Манту) у больного туберкулёзом. Кожный тест также не является специфическим, так как бывает положительным не только у 90% лиц, перенесших висцеральный лейшманиоз, но и у больных с анемией, длительной лихорадкой. Из вышеперечисленного следует, что Кожный тест Монтенегро не имеет большой диагностической ценности.
Кожный лейшманиоз.
Общеклинические методы существенных изменений не выявляют, особенно на ранних стадиях и при наличии единичных поражений.
Паразитологический диагноз кожного лейшманиоза основывается на обнаружении лейшманий (L.tropica – возбудитель антропонозного, городского кожного лейшманиоза; L.major – возбудитель сельского кожного лейшманиоза) в мазках из соскобов кожных поражений: бугорка или краевого инфильтрата язвы в начальной стадии изъязвления. На стадии заживления язвы лейшмании обнаруживаются реже. Мазки окрашивают по методу Романовского-Гимзы. Непригодны для исследования мазки, содержащие кровь, гной или эпителиальный детрит. С большим трудом находят лейшманий в мазках из бугорков при туберкулоидном кожном лейшманиозе. В этих случаях применяют культуральный метод – посев соскоба из кожного бугорка на NNN-агар (ответ получают через 3 недели) или среду Шнайдера (ответ получают через 7 дней).
Все серологические методы, используемые при висцеральном лейшманиозе, пригодны и при кожном лейшманиозе (при всех его формах). В ранний период (первые месяцы болезни) серологическе реакции отрицательны у большинства больных (80%). Наиболее рано положительными становятся реакции при кожном лейшманиозе, вызванном L.major. При лейшманиозах вызванных другими возбудителями антитела проявляются в различные сроки, титры непостоянны и часто не коррелируют с выраженностью клинических проявлений. Не исключены и ложноположительные результаты.
Кожный тест становиться положительным у всех больных кожными формами и кожно-слизистым лейшманиозом через 3 месяца от начала болезни. Он бывает резко положительным при рецидивирующем кожном лейшманиозе, но остаётся отрицательным во все периоды болезни при диссеминированном кожном лейшманиозе. Но тест не строго специфичен и возможны ложноположительные результаты.
В мазках, окрашенных по Романовскому, лейшмании (безжгутиковая – амастиготная форма) обнаруживаются в цитоплазме больших одноядерных клеток типа макрофагов или в свободном состоянии. Они имеют вид округлых, овальных или удлинённых телец длиной 3-5 мкм. Цитоплазма окрашена в серовато-голубой цвет, ядро – в красно-фиолетовый. В цитоплазме хорошо виден кинетопласт – округлое или палочковидное образование, окрашивающееся более интенсивно, чем ядро.
Классической средой для выращивания лейшманий является NNN-агар. При 22-25 °С рост лейшманий обнаруживается с 3-4 дня как на поверхности агара, в виде мелких прозрачных, в последствии сливающихся колоний, так и в жидкой фазе среды в виде подвижный жгутиковых форм – промастигот. В мазках, окрашенных по Романовскому, промастиготы имеют веретеновидное тело длиной 10-15 мкм и шириной 5-6мкм. Цитоплазма окрашивается в серовато-голубой цвет. В средней части тела расположено крупное красновато-фиолетовое ядро, в передней – палочковидный, более интенсивно окрашенный, кинетопласт. Вблизи кинетопласта начинается и затем свободно выходит из переднего конца клетки жгут длиной 10-20 мкм, окрашивающийся в розовато-сиреневый цвет. Часть промастигот собирается в розетки жгутами к центру. В стареющих культурах часть лейшманий теряют жгут и приобретают овальную или округлую форму.
- Руководство по клинической лабораторной диагностике. под ред.. В.В.Меньшикова.-М.:Медицина,1982 г.
- Инфекционные и паразитарные болезни. Ж.И.Возианова.-К.:Здоров`я,2001г.
источник
Кожный лейшманиоз – это инфекционная болезнь, вызываемая простейшими и сопровождающаяся поражением кожных покровов, реже слизистых оболочек. Характерным признаком являются язвы на месте внедрения возбудителя. Температурная реакция организма варьируется в широких пределах, другие признаки заболевания выявляются очень редко. Диагностика базируется на обнаружении возбудителя и антител к нему. Лечение проводится с помощью этиотропных препаратов и симптоматических мероприятий. В некоторых случаях необходимо хирургическое вмешательство, криодеструкция или лазеротерапия.
Кожный лейшманиоз (болезнь Боровского) представляет собой инфекцию, передающуюся преимущественно трансмиссивным путем. Эта болезнь известна с древности, впервые была описана английским врачом Пококом в 1745 году. Более полную клиническую характеристику нозологии дал русский хирург Боровский в 1898 году. Сам возбудитель – лейшмания – обязан своим названием английскому патологу Лейшману, который в 1903 году описал этого простейшего практически параллельно с итальянским исследователем Донованом. Патология распространена в тропических странах, сезонность связана с активностью переносчиков – с мая по ноябрь.
Возбудитель инфекции – паразит Leishmania, относящийся к простейшим. Самыми распространенными видами являются L. tropica, L. major, L. aethiopica, L. infantum, L. mexicana, L. amazonensis, L. braziliensis. Резервуарами паразитов в природе служат москиты, енотовидные собаки, ленивцы, грызуны, лисы и дикобразы. Основным способом заражения является трансмиссивный путь, реализуемый с помощью переносчиков – москитов, реже песчаных мух.
Микроорганизм нуждается в смене двух хозяев для размножения, при этом безжгутиковая фаза развития проходит в организме людей либо животных, а жгутиковая – в пищеварительном тракте самки москита. При укусе переносчик срыгивает в ранку лейшманий, которые внедряются в толщу кожи. Другие пути инфицирования (вертикальный, при гемотрансфузиях и оперативных вмешательствах) встречаются редко. Группами риска по кожному лейшманиозу являются дети, сельские жители, путешественники, ВИЧ-инфицированные лица и онкологические больные. Чаще всего заболевают молодые мужчины и пожилые женщины.
После проникновения в толщу дермы лейшмании поглощаются макрофагами, внутри которых могут размножаться. Для контроля репликации возбудителя в организме CD8 + Т-лимфоциты в большом количестве продуцируют фактор некроза опухоли и интерферон гамма, с помощью которых пораженные клетки кожи и макрофаги начинают индуцировать производство собственных микробицидных эффекторов, способных уничтожать лейшманий. CD8 + -лимфоциты играют значительную роль в патогенезе болезни – они активно уничтожают пораженные клетки, но не действуют на самих внутриклеточных паразитов.
Роль В-лимфоцитов изучается; ряд исследований показали возможность длительной персистенции заболевания из-за стимуляции В-лимфоцитами CD4 + -клеток и возникновения избыточной продукции как провоспалительных, так и регуляторных цитокинов. При гистологическом исследовании обнаруживаются воспалительные инфильтраты переменной интенсивности с диффузным или очаговым распределением, характеризующиеся преобладанием лимфоцитов, гистиоцитов и плазматических клеток с зонами спонгиоза, паракератоза и псевдоэпителиоматозной гиперплазии. В области поражения определяются язвы, очаговая зона некроза и хорошо организованные гранулемы.
Кожный лейшманиоз может быть распространенным (диффузным) либо локализованным. Реже встречается кожно-слизистая форма болезни (эспундия), при которой происходит поражение слизистых оболочек рта и носоглотки. В отдельных случаях в процесс вовлекаются дыхательные пути, в частности – гортань. При этом варианте течения возникает обезображивание и деформация лица, возможна гибель от дыхательной недостаточности. Сохраняется деление болезни на городской и сельский лейшманиоз – считается, что при первом типе течение язвенного процесса медленнее, чем при втором, а заражение происходит из-за больных собак и грызунов соответственно.
Инкубационный период городской формы патологии длится от 10 суток до года, чаще – 3-5 месяцев; для сельского варианта время инкубации может сокращаться до 1-8 недель. Начало болезни постепенное, с лихорадкой до 38°C. Острый дебют характерен для маленьких детей и ВИЧ-позитивных пациентов, часто приводит к кожно-висцеральному поражению и гибели. На месте укуса москита появляется бурого цвета бугорок, который постепенно вырастает до 2-х и более сантиметров, покрывается мелкими чешуйками (лейшманиома). Затем образование продолжает свой рост и через полгода изъязвляется с появлением характерного слизисто-гнойного отделяемого. Заживление язвы завершается образованием рубца.
Сельская форма болезни протекает гораздо быстрее и агрессивнее: лейшманиомы практически сразу переходят в язвенную стадию с формированием дочерних бугорков, через 2-4 месяца дно язвы начинает напоминать рыбью икру и центробежно заживать с появлением рубцового дефекта. Лимфатические сосуды воспаляются, пальпируются в виде твердых узлов-бусин, часть из которых вскрывается. После перенесенного городского кожного варианта в редких случаях отмечается хроническое течение процесса с образованием небольших бугорков около рубца, которые не изъязвляются и могут персистировать всю жизнь человека.
Наиболее частыми осложнениями несвоевременно диагностированного кожного лейшманиоза являются участки гиперпигментации и рубцы на месте лейшманиом. Помимо косметического дефекта рубцовые изменения могут приводить к инвалидности (особенно при расположении на слизистых). Реже встречаются кровотечения, вызванные расплавлением сосуда на дне язвы, и вторичные гнойные процессы. При длительном течении, обширном поражении, коморбидной патологии возможно формирование хронической венозной недостаточности, лимфостаза и рецидивирующей рожи. При вовлечении надгортанника может наблюдаться ложный круп.
Диагноз кожной формы лейшманиоза верифицируется инфекционистом, по показаниям назначаются консультации других специалистов. Обязательным является тщательный сбор эпидемиологического анамнеза на предмет пребывания в тропических зонах. В ходе диагностического поиска применяются следующие инструментальные и лабораторные методики:
- Физикальное исследование. Поражение кожи при лейшманиозе визуализируется как язвенный дефект с приподнятыми краями, краевыми «карманами» и гнойно-серозным отделяемым. Дно образования может быть зернистым, форма – неправильная. Иногда видны дочерние папулы. Пальпируются воспаленные лимфатические сосуды в форме плотных узловатых тяжей. Регионарные лимфоузлы увеличиваются редко.
- Лабораторные исследования. В общеклиническом анализе крови маркеры кожного лейшманиоза отсутствуют. При присоединении вторичной инфекции возможен лейкоцитоз, при переходе в висцеральную форму – анемия, тромбоцитопения. Биохимические показатели обычно находятся в пределах нормы. Изменения в общем анализе мочи нехарактерны.
- Выявление инфекционных агентов. ПЦР-исследование отпечатков кожных язв и гистологических материалов папул позволяет обнаружить лейшманий. Для определения возбудителя проводится микроскопия, посев биологических препаратов, биопробы. ИФА крови свидетельствует о наличии антител к возбудителю. Внутрикожная проба Монтенегро является косвенным методом подтверждения диагноза, используется в период выздоровления.
- Инструментальные методики. Рентгенография или КТ органов грудной клетки показана пациентам с подозрением на туберкулезное поражение. УЗИ лимфатических сосудов и узлов выполняется с целью дифференциальной диагностики, сонография мягких тканей рекомендована при выраженном отеке. УЗИ органов брюшной полости необходимо при подозрении на сочетание с висцеральной формой болезни.
Дифференциальную диагностику кожного лейшманиоза проводят с сибирской язвой, дермальной формой чумы, туберкулеза и туляремии. Эти заболевания имеют проявления в виде язвенных дефектов: болезненные (чума), с некротическими зонами (сибиреязвенные), шелушащимися краями (туляремия). Сифилитический шанкр обычно располагается на половых органах и слизистых, безболезненный, твердый. Псориатические бляшки представляют собой участки воспаленной кожи с серебристым шелушением. Системная красная волчанка классически манифестирует в виде макулопапулезной «бабочки» на лице, реже в виде красных дисков с шелушением.
Пациенты с кожными формами болезни не нуждаются в стационарном лечении. Постельный режим показан при выраженной лихорадке, болевом синдроме и гнойных осложнениях. Специальная диета не разработана, из-за возможных лекарственных побочных эффектов рекомендуется отказаться от приема алкоголя, наркотических средств и никотина, исключить на время лечения трудноперевариваемую пищу (жирное, жареное, маринады). Показана местная антисептическая обработка язв, полоскание рта и промывание носовых ходов при расположении очагов на слизистых, применение стерильных повязок с ежедневной сменой.
Специфическое антипротозойное лечение осуществляется с учетом вида возбудителя преимущественно препаратами пятивалентной сурьмы (натрия стибоглюконата). Возможно использование милтефозина, пентакарината, липосомального амфотерицина В. Системное применение этих средств сопряжено с риском развития побочных эффектов, поэтому в настоящее время ведется изучение местных медикаментов (кремы, мази) в качестве дополнения к основной терапии. Симптоматическое лечение подразумевает прием жаропонижающих, обезболивающих, дезинтоксикационных и других препаратов. При резистентности лейшманиоза проводится спленэктомия.
Местное лечение лейшманиозных кожных язв неразрывно связано с тепловым воздействием, поскольку возбудители крайне чувствительны к высоким температурам. Среди подобных методов терапии распространена радиочастотная, преимущество которой заключается в отсутствии повреждения здоровой кожи в процессе применения. Используется фотодинамическая и прямая электрическая терапия, инфракрасная стимуляция, лазеролечение. Существуют описания единичных случаев полного излечения от кожного лейшманиоза с помощью местных методик как монотерапии нозологии у ВИЧ-позитивных и иных иммуносупрессивных пациентов.
Прогноз при кожном лейшманиозе при отсутствии осложнений обычно благоприятный. До 85% случаев болезни заканчиваются выздоровлением; для заболевания характерно циклическое течение и естественная реконвалесценция. Летальных случаев лейшманиоза данного вида не зафиксировано. Среди ВИЧ-инфицированных и других лиц с иммунным дефицитом даже слабопатогенные штаммы лейшманий могут вызывать висцеральную патологию. Продолжительность неосложненного сельского типа лейшманиоза кожи составляет не более 3-6 месяцев, городского – до 2 лет. Лечение продолжается в течение 20-30 дней, допускается проведение терапии сроком до двух месяцев.
Специфическая профилактика показана всем выезжающим в эндемичные зоны, рекомендуется проводить вакцинацию в зимне-осенний сезон и не позднее 3-х месяцев до планируемой поездки. Главным средством неспецифической профилактики является борьба с переносчиками: осушение подвалов и овощехранилищ, инсектицидная обработка, использование репеллентов. Важна своевременная диагностика, изоляция и лечение больных, установка в палатах противомоскитных сеток. Рекомендуется плановая вакцинация домашних собак, борьба с городскими свалками, дератизация и отстрел больных диких животных.
источник
Секция: 4. Медицинские науки
XXV Студенческая международная заочная научно-практическая конференция «Молодежный научный форум: естественные и медицинские науки»
Что такое лейшманиоз? Какова угроза заражения кожным лейшманиозом на территории Российской Федерации? Представляют ли опасность для граждан России мигранты из Средней Азии и Ближнего Востока в отношении кожного лейшманиоза? Есть ли вероятность эпидемической вспышки в нашей стране?
Один из наиболее распространенных возбудителей кожного лейшманиоза является Leishmania tropica, известная как болезнь Боровского, а в СНГ — носит название «пендинская язва» и выступает в качестве антропозооноза. На коже образуются зудящие язвы. Городская форма имеет длительный, до полугода инкубационный период. Медленно растущий бугорок на коже начинает изъязвляться через 6 месяцев. Язва сухая, поражает, как правило, лицо. Рубцевание происходит в среднем через год. Сельская форма имеет инкубационный период от 2 недель до 3 месяцев. Заболевание начинается остро. Бугорок на коже быстро изъязвляется, мокнущие язвы бывают чаще всего на конечностях. Через 1—2 месяца зарубцовываются [1, с. 123].
Кожный лейшманиоз (КЛ) является наиболее распространенной формой лейшманиоза. По оценкам ВОЗ, в мире ежегодно происходит от 700 тыс. до 1,3 млн. новых случаев заболевания. В Афроевразии наиболее встречающийся тип заболевания — кожный лейшманиоз. Жителям Российской Федерации, особенно при высоких показателях эмиграции из вышеперечисленных стран, грозит рост распространения данного заболевания, так как подобные перемещения служат одним из факторов риска заболевания.
Кроме того в связи с обостряющимся экологическим положением в Российской Федерации, в частности природные катаклизмами, сменой климатических условий отдельных территорий повышается глобальное бремя данного заболевания. Так, скорость потепления в России за последнее десятилетие, по данным МЧС, возросла в несколько раз по сравнению с ХХ веком, что привело к значительному росту в России числа крупномасштабных природных изменений, распространению некоторых заболеваний.
- Эпидемиология лейшманиоза.
Кожный лейшманиоз (КЛ) является наиболее распространенной формой лейшманиоза. Лейшманиоз встречается в 88 странах Нового и Старого Мира, и среди них 72 две развивающиеся страны, а остальные относятся к отсталым. Около 95 % случаев заболевания КЛ происходит в Америке, в Средиземноморском бассейне, на Ближнем Востоке и в Средней Азии. Заболевание относят к забытым.
Афроевразия.
В Афроевразии самый распространенный тип заболевания — кожный лейшминиоз. Сельскохозяйственные проекты и ирригационные системы могут повысить распространенность одной формы кожного лейшманиоза, так как для работы в рамках этих проектов приезжают люди, не имеющие иммунитета к этой болезни [2].
Крупные вспышки болезни происходят в густонаселенных городах, особенно в военное время и при крупномасштабной миграции населения. Носителями паразита, вызывающего кожный лейшманиоз, являются, главным образом, люди или грызуны.
В Российской Федерации регистрируются только завозные случаи лейшманиоза. Это связано с выездом в страны с теплым климатом — тропики, субтропики. Граждане Российской Федерации могут заразиться лейшманиозами при посещении в пик активности данной патологии (май-сентябрь) стран ближнего зарубежья: Азербайджана, Южного Казахстана, Таджикистана, Узбекистана [4].
По оценке Шабановой И.Е., автора статьи «Лейшманиоз», вероятность завоза инфекции в наш регион достаточно велика, учитывая то, что лейшманиозы встречаются на путях наиболее активной торговой и туристической миграции населения [7].
Природно-климатические условия Кавказского региона благоприятны для обитания различных видов москитов: Кавказ расположен на юге умеренного и в субтропическом климатических поясах.
В Азербайджане, Армении, Грузии и на северном Кавказе Российской Федерации регистрировали случаи антропонозного кожного лейшманиоза. Эти данные относятся к 1934—1998 гг. Более поздних работ о распространении москитов в литературе не были найдены.
Азербайджан. В Азербайджане существовало несколько очагов АКЛ, где обнаруживается вид москитов Phlebotomus sergenti, в том числе интенсивный эндемичный очаг — город Гянджа (Кировобад).
Армения. Заболеваемость АКЛ носила спорадический характер. Территорию Армении заселяет вид P.Sergenti [5, с. 10].
Грузия. Очаги АКЛ находились в западной части Восточной Грузии от Тбилиси до Сурамского хребта, где за период с 1928 по 1976 гг. зарегистрирован 151 больной АКЛ [5, с. 10].
Северный Кавказ. С 1939 по 1957 гг. в больнице г.Махачкала находилось на лечении 32 больных АКЛ, из них 20 человек никогда не выезжали за пределы Дагестана, следовательно, есть основания считать эти случаи местными. С 1947 года заболеваемость имела тенденцию к росту. Крайней северной точкой распространения москитов на Северном Кавказе, по мнению П.Г. Сергиева, являлся г. Армавир, где был найден P. major.
В Дагестане было зарегистрировано 2 вида москитов: P.sergenti, P.major.
Позднее при обследовании населенных пунктов Ставропольского края были найдены P.sergenti и P.balcanicus.
В Моздоке (Северная Осетия) был отмечен P.sergenti.
В фауне Краснодарского края описано несколько видов москитов: P.sergenti, P.major [5, с. 10].
P.sergenti. Вид с обширным ареалом. Мезотермофил и мезогигрофил с широким экологическим диапазоном. Горный вид, и на равнинах попадается только в городах, где находит условия, сходные со складками. Основной переносчик АКЛ в Закавказье.
В настоящее время целый ряд природных и социальных факторов (возможность потепления климата, большая миграция населения в Северо-кавказском Федеральном округе РФ и др.) могут стать причиной заселения москитами новых территорий, климатически и экологически благоприятных для их обитания. Северный Кавказ в настоящее время остается наименее изученным в отношении распространения москитов [5, с. 10].
Известно, что даже после инсектицидных обработок какая-то часть популяции останется. А после стихийных и социальных бедствий вполне возможно быстрое и значительное увеличение численности москитов, как это было в Ашхабаде после землетрясения 1948 г. [6, с. 44].
- Профилактика заболевания.
Основные факторы риска.
Социально-экономические условия. Нищета повышает риск заболевания лейшманиозом. Плохие жилищные условия и домашние санитарные условия могут способствовать увеличению числа мест для размножения и пребывания москитов, а также расширению их доступа к людям.
Передвижение населения. Эпидемии обеих основных форм лейшманиоза часто связанны с миграцией и передвижением людей, не имеющих иммунитета, в районы, где сохраняются циклы передачи инфекции.
Изменения в окружающей среде, которые могут повлиять на заболеваемость лейшманиозом, включают урбанизацию, доместикацию цикла передачи инфекции и проникновение сельскохозяйственных ферм и поселений в лесные районы.
Изменение климата. Глобальное потепление, деградация почв, выпадения осадков и влажности может привести к установлению передачи паразита в районах, ранее не являющихся эндемичными по этой болезни.
Профилактика и борьба.
Для профилактики лейшманиоза и борьбы с ним необходимо проводить основные стратегии включают следующие:
- Ранняя диагностика и эффективное ведение случаев заболевания.
- Борьба с переносчиками
- Эффективный эпиднадзор за болезнью
- Борьба с животными-хозяевами
- Социальная мобилизация и укрепление [2].
- Клиническая картина и патогенез кожного лейшманиозаСтарого Света.
Клинические проявления подробно рассмотрены в серии технических докладов ВОЗ 949. Клинические признаки кожного лейшманиоза, как правило, различаются по регионам и в пределах одних и тех же регионов, а также, возможно, генетически детерминированными реакциями пациентов.
«Классическое» поражение начинается с образования папулы или узелка в месте инокуляции; оно медленно растет, и окончательный размер достигается по меньшей мере через неделю. В центре образуется корка, которая может отпасть, обнажая язву диаметром до 5 см с приподнятыми краями и различной степенью отвердения вокруг, язва постепенно заживает в течение нескольких месяцев или нескольких лет, оставляя вдавленный рубец с измененной пигментацией. На краях поражения нередко образуются сателлитные узелки. Клиницистам следует знать, что возможны самые разнообразные клинические проявления болезни.
Кожный лейшманиоз, вызываемый L.tropica (ранее известный как антропонозный или городской антропонозный кожный лейшманиоз), характеризуется образованием бесцветных, часто множественных сухих изъязвлений кожи, которые обычно заживают спонтанно, в пределах примерно 1 года или иногда в течение более длительного времени; заживление нередко ведет к образованию обезображивающих рубцов. Инкубационный период обычно составляет 2—8 месяцев.
Лейшманиоз рецидивирующий, также известный как волчаночный или туберкулоидный — это хроническая форма антропонозного кожного лейшманиоза, которая может длиться в течение многих лет.
Кожный лейшманиоз, вызываемый L.major (ранее известный как зоонозный или сельский зоонозный кожный лейшманиоз), подобно другим формам кожного лейшманиоза, безболезненный, если поражения неосложненные. Поражения нередко сильно воспалены и изъязвлены и исцеляются в пределах 2—8 месяцев. Нередко они многочисленны, особенно у не обладающих иммунитетом иммигрантов, переходят в сливающиеся формы и подвергаются вторичному инфицированию. Такие поражения часто медленно заживают и могут оставлять большие обезображивающие или приводящие к нетрудоспособности шрамы. Инкубационный период нередко длится менее 4 месяцев [3].
- Диагностика лейшманиоза.
В диагностике кожного лейшманиоза существует сравнительно небольшое количество методов. В свою очередь, серологические тесты имеют ограниченную ценность. Диагноз кожного лейшманиоза подтверждают клинические проявления и результаты паразитологических тестов [9, с. 354].
Экспериментальные методы диагностики.
Конфокальная микроскопия кожного лейшманиоза in vivo.
Конфокальная микроскопия — это неинвазивный метод, который позволяет in vivo осмотр кожных покровов на клеточном уровне [8, с. 228 (2)].
- Лечение лейшманиоза.
Лечение лейшманиоза зависит от нескольких факторов, включая тип болезни, вид паразитов, географическое расположение [11].
Вакцины в настоящее время не существует. При этом лейшманиоз лечится и излечивается. Детальная информация о лечении разных форм болезни в зависимости от географического расположения доступна в серии технических докладов ВОЗ 949 о борьбе с лейшманиозом [2].
Описано много различных видов терапевтического вмешательства, включая местнодействующие, системные и нефармакологические средства лечения.
Варианты лечения кожного лейшманиоза Старого Света:
Локальное лечение с тщательным последующим наблюдением показано для пациентов, отвечающих следующим критериям: подтвержденная или имеющая веские основания для подозрения инфекция L. major; менее четырех поражений, требующих немедленного лечения; поражения диаметром 95 %.
Пятивалентной сурьмы соединения были оплотом противолейшманиальной терапии на протяжении полувека. Лечение кожного лейшманиоза системными препаратами сурьмы широко пропагандировалось в течение десятилетий, но данные исследований, публиковавшиеся с 1991 года, не была продемонстрирована их эффективность.
Редкие и сложные формы кожного лейшманиоза, например, рецидивирующий нет четких рекомендаций по лечению. В качестве первоначального лечения можно использовать соединения пятивалентной сурьмы в стандартной дозе [3].
Новые препараты и методы лечения.
Макроциклы в качестве способа лечения кожного лейшманиоза.
Макроциклы представляют собой биологически активные конформации, обладают селективностью к рецепторам, клеточной проницаемости и метаболической стабильности, поэтому более эффективны и нетоксичны в лечении [13, с. 7 (3)].
Наночастицы в качестве многофункционального средства для местного лечения кожного лейшманиоза.
Наночастицы выступают в качестве систем, обеспечивающих освобождение и усиливающих проникновение медикамента, могут благоприятствовать созданию резерва препарата в коже. Кроме того, некоторые НЧ обладают иммуномодулирующими свойствами и способностями заживлять раны, что имеет важное значение в случае лечения КЛ [12, с. 11 (4)].
- Резистентность лейшманиоза.
Разные пути лекарственной резистентности лейшмании: эволюция путем изменения гена, участка хромосомы и их количества, а не мутации в генах.
Два поразительных открытия были выявлены исследователями путем анализа генома паразитов лейшмании. Эти результаты раскрыли удивительный уровень вариабельности структуры генома.
Во-первых, они обнаружили, что ДНК-последовательность отдельных штаммов каждого вида популяций почти полностью идентична и лишь небольшое число генов может вызывать различные симптомы инфекции. Во-вторых, эволюционное развитие и успех паразита может быть обусловлен генетической аномалией, ведущей к множественным копиям хромосом и генов, известных как copy number variation.
В первом исследовании ученые работают над высококачественной расшифровкой генома L.donovani. По словам д-ра Мэтта Берриман из Sanger Institute и ведущего автора обоих исследований, данная работа показывает то, что эволюция этих организмов обусловлена не только точковыми мутациями, но и дупликациями генов и даже целых хромосом.
Второе исследование было посвящено выделению первичного генома L.mexicana и сравнению его с существующими справочными геномами разных видов лейшманий в спектре от кожного до висцерального. Обнаружено, что после сопоставления около 8,000 генов каждого вида лейшманий уникальными оказалось всего два гена.
По мнению Тима Даунинга, ведущего автора исследования из Института Sanger, эти результаты имеют важное значение для понимания паразитарной изменчивости обеспечения новую уровень контроля эволюции лекарственной резистентности этих паразитов.
Общая картина дает понятие о необычной генетической силе, обеспечивающей защищу паразитов в даже в резко меняющихся условиях, что лишает возможности их контролировать [9].
Хотелось бы заметить, что опасность появления очагов КЛ весьма вероятна, хотя и ограничена ареалом обитания переносчика (москита), природно-климатическими условиями. Это было отмечено и авторами статьи «Распространение и эпидемиологическое значение москитов (Diptera, Psichodidae, Phlebotominae) Кавказа» М.С. Баранец, Н.Н. Дарченкова и др. Необходимо дальнейшее изучение всех компонентов паразитарных систем лейшманиозов и москитных лихорадок, поскольку изменение ситуации может привести к эпидемическим последствиям [5, с. 10].
Отдельное внимание стоит уделить профилактике заболевания. Так, к примеру, эмиграция в Россию из стран Ближнего Востока и Средней Азии может стать причиной возрастания масштаба распространения кожного лейшманиоза. Согласно данным Всемирной организации здравоохранения, во избежание этого необходимо партнерство и сотрудничество с различными заинтересованными сторонами и создание программ по борьбе с другими трансмиссивными болезнями [2].
Также опасность КЛ отражает клиническая картина и патогенез. Во-первых, характеризуется длительным инкубационным периодом, что затрудняет преждевременную диагностику и использование превентивных мер. Во-вторых, формируется либо сухие медленно развивающиеся язвы, либо сочащиеся, но с большей скоростью заживления. В-третьих, рубцы после изъявлений могут лишать трудоспособности и приводить к обезображиванию. В-четвертых, порой в качестве осложнения течения болезни может выступать вторичное инфицирование.
В отношении диагностики существует два способа: предварительное выявление данных паразитарных заболевания на базе микробиологических методов и постановка диагноза на основе клинических проявлений. При этом первый способ еще недостаточно изучен, хотя и идут активные разработки [8, с. 228 (2); 11].
Лечение, по сведениям из серии технических докладов ВОЗ 949, также осуществляется двумя путями: локальная терапия и системное лечение, где первое напрямую зависит от своевременной диагностики, а второе — применение препаратов с содержанием сурьмы не имеет веских подтверждений в его эффективности [3]. При этом как варианты терапевтических вмешательств, так и препараты модернизируются [12, с. 11 (4); 13, с. 7 (3)].
Нельзя оставить без внимания лекарственную устойчивость данных микроорганизмов. В соответствии с последними исследованиями авторов статьи “Different paths to drug resistance in Leishmania: Evolution by changes in gene, region and chromosome number, not by mutation in genes”, было открыто, что эволюция простейшего обусловлена наличием у него полиплоидии, а симптомы различных типов лейшманиоза от кожного до висцерального зависят лишь от очень небольшого количества генов. В частности, при анализе 8 000 генов разных видов лейшманий только оказались отличными. Знание подобной резистентности позволяет осуществить более разумный мониторинг уровня заболеваемости [8].
Есть основания полагать все, что кожный лейшманиоз может превратиться в надвигающуюся проблему для жителей РФ, нельзя обходить данный вопрос стороной во избежание эпидемиологических последствий, о чем предупреждают М.С. Баранец, Н.Н. Дарченкова и соавторы [5, с. 10].
источник
Возбудитель кожного лейшманиоза, открытый П.Ф.Боровским, морфологически похож на Leishmania donovani. По предложению J.Wright возбудитель кожного лейшманиоза получил название Leishmania tropica.
В 1913 – 1915 гг. В.Л. Якимов, изучая кожный лейшманиоз в Туркестане, по морфологическим особенностям выделил две разновидности лейшманий:
1. Leishmania tropica var. major – большие паразиты округлой, овальной формы и редко имеющие форму рисового зерна величиной 5,49*3,92 мкм.
2. Leishmania tropica var. minor – малые паразиты преимущественно в форме рисового зерна, реже круглые или овальные величиной 3,92*3,24 мкм.
П. В. Кожевников и Н. И. Латышев выделили 2 типа кожного лейшманиоза на основании клинических и эпидемиологических данных. Первый тип антропонозный, городской, вызывается Leishmania tropica var. minor, второй тип зоонозный, сельский, вызывается Leishmania tropica var. major.
Существование лейшманий связано со сменой «хозяев»: хранителя вируса («резервуара инфекции») и кровососущего переносчика, которым является москит. В городах основным «хранителем вируса» является больной человек. Роль собачьего лейшманиоза и других предполагавшихся резервуаров инфекции остается пока неясной. Резервуаром вируса сельского лейшманиоза является большая песчанка и тонкопалый суслик. Сельский кожный лейшманиоз является зоонозом – заболеванием животных. Попутно заболевает человек, попавший в этот природный очаг трансмиссивной болезни.
Заболеваемость зоонозным лейшманиозом в эндемических зонах (в Средней Азии и на Кавказе) начинается в июне и заканчивается в ноябре, когда прекращается лет москитов. Строго постоянная сезонная заболеваемость отсутствует при антропонозном лейшманиозе, так как основным источником заражения является больной человек.
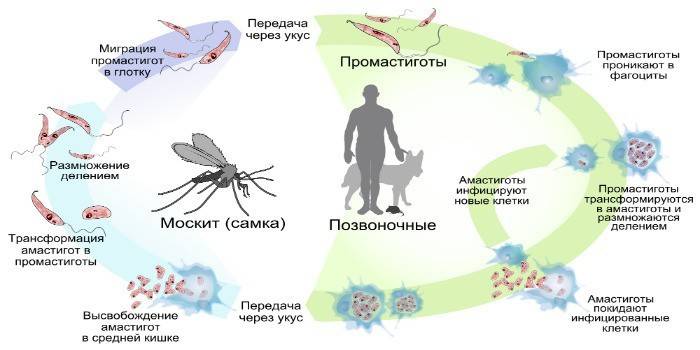
Москиты заражаются лейшманиями при кровососании пораженных участков кожи больных грызунов или человека. В кишечнике москита лейшмании-амастиготы превращаются в жгутиковые формы лептомонады-промастиготы.
Воротами инфекции является кожа в месте укуса москита. Здесь происходят размножение и накопление лейшманий.
«А» — амастиготы в макрофагах;
«Б» — промастиготы в культуре и в кишечнике москита.
Рис. 2. Схематическое изображение ультратонкого строения промастиготной стадии лейшмании.
ЦМ — цитоплазматическая мембрана; ПМТ — пелликулярные микротрубочки;
В — цитоплазматические включения (лизосомы, липосомы, амилоидные тела и др.).
Антропонозный кожный лейшманиоз (поздно изъязвляющийся кожный лейшманиоз, городской тип болезни Боровского, ашхабадка) характеризуется длительным инкубационным периодом (3-8 мес). На месте внедрения возбудителя образуется небольшой красновато-бурый бугорок (2-3 мм в диаметре), который медленно увеличивается, через 3-6 мес покрывается чешуйчатой корочкой. Примерно через 5-10 месяцев, в среднем через 6 месяцев, начинается изъязвление. Дно язвы может быть розовым, слегка зернистым. Иногда оно покрывается желтоватыми участками некроза. Отделяемое серозное, с небольшой примесью гноя. Форма язвы иногда овальная или круглая, но чаще неправильная, фестончатая. Язва относительно неглубокая. Расположена она всегда на мощном инфильтрате, который окружает язву в виде валика темно-красного цвета. Мощный валообразный, умеренно плотный, а чаще тестоватый инфильтрат вокруг язвы весьма характерен для данного заболевания. Отсутствует наклонность к проникновению в подкожную клетчатку.
Лейшманиома и язва продолжают увеличиваться 8-10 и более месяцев, достигая размеров 2-5 см и редко более. Продержавшись 2-3 месяца, язва начинает рубцеваться. Эпителизация может идти с периферии или из центра язвы. Все заболевание, от начала бугорка до эпителизации язвы, тянется обычно около года, откуда происходит народное название годовик. Наряду с резко ограниченными более или менее выстоящими лейшманиомами встречаются более плоские диффузные инфильтраты, которые в дальнейшем разрешаются, оставляя лишь поверхностные рубцовые изменения.
Зоонозный кожный лейшманиоз (сельский тип, пендинская язва, остро некро-тизирующийся кожный лейшманиоз) встречается в сельских местностях, на окраинах городов. Инкубационный период при этом весьма короткий, от 1 недели до 2 месяцев, в связи с чем эта форма имеет выраженный сезонный характер, возникая только в теплый период – с мая по октябрь.
Заболевание начинается плоскими бугорками или фурункулоподобными инфильтратами ярко-красного цвета, которые быстро растут и через 1-2 недели изъязвляются, начиная с центра. Образуются язвы с обрывистыми краями и некротическим грязно-желтоватым дном. Язвы имеют большей частью неправильную фестончатую форму. Вокруг исходных лейшманиом часто высыпают добавочные вторичные «бугорки обсеменения», которые в свою очередь распадаются и сливаются с основной язвой, увеличивая ее размеры и фестончатость края.
Лейшманиомы сельского типа увеличиваются в размерах 2-3 месяца, достигая 4-6 см, а иногда и более. Через 2-4 месяца от начала заболевания картина процесса начинает изменяться. Дно язвы понемногу очищается от некротических масс и становится пестрым от чередования белесоватых или желтоватых участков некроза и красных сосочков разрастающихся грануляций. Дно язвы становится зернистым и начинает напоминать рыбью икру. Иногда образуются настоящие вегетации и бородавчатые разрастания. Появление подобных зернистых грануляций и вегетаций говорит о скором заживлении язвы. Через 2-3 недели после этого наступает эпителизация язвы, часто начинающаяся с центра язвы. Наоборот, по краю язвы может сохраняться язвенная полоска в виде ровика («краевой ров»), который эпителизируется позднее. Все течение сельского кожного лейшманиоза занимает от 2-3 до 5-6 месяцев.
Число лейшманиом зависит от числа укусов зараженных москитов. При городском кожном лейшманиозе обычно наблюдается 1-5 лейшманиом и лишь изредка – 20-30 и более. При сельском типе число лейшманиом составляет 10-15, а у отдельных больных оно достигает 100-200-250.
Особенно сильно поражаются открытые части тела: лицо, верхние и нижние конечности. Так как в условиях жаркого климата население ночью не укрывается, то возможны и лейшманиомы закрытых участков тела. Возможна необычная локализация: на коже волосистой части головы у бритых, на ладони у детей, на половом члене. Нередко отмечается групповое расположение лейшманиом. Это объясняется тем, что москиту свойственны множественные укусы: один москит, перепрыгивая с одного участка на другой, может укусить 10-15 раз.
По ходу лимфатических путей нередко наблюдается узловатый лимфангоит. Возможно несколько клинических разновидностей подобного лимфангоита: одиночные узлы, множественные узлы, четковидный лимфангоит, шнуровой, сетчатый, краевой (около края лейшманиомы), смешанный. Узлы лимфангоита могут изъязвляться, но нередко они не изъязвляются и даже не дают видимых воспалительных явлений. При этом по ходу лимфатических сосудов прощупываются узлы или шнуровидное уплотнение без видимой красноты. Лимфангоит при сельском типе развивается гораздо чаще, чем при городском.
Возможны разнообразные осложнения кожного лейшманиоза в виде рожи, абсцесса, флегмоны, лимфоррагии и других патологических процессов.
В 1932г. И.И. Гительзон описал особую форму кожного лейшманиоза, которому он дал сначала название «металейшманиоз», а позднее – туберкулоидный лейшманиоз. Речь идет о настоящем лейшманиозе, только не закончившемся в обычный срок, а перешедшем в затяжную форму в результате особого аллергического состояния организма, проявляющегося, в частности, в резко повышенной общей и местной реакции на введение лейшманийной вакцины.
Эта форма характеризуется тем, что после окончания рубцевания лейшманиомы вокруг рубца появляются мелкие бугорки, мало склонные к изъязвлению, желтовато-бурого цвета, иногда с небольшим красноватым оттенком. При диаскопии они дают выраженный феномен яблочного желе. Сформировавшись, бугорки долгое время мало изменяются. Однако они могут расти, увеличиваться в количестве и иногда изъязвляться.
Туберкулоидный лейшманиоз наблюдается у 3-7% всех больных кожным лейшманиозом. Заболевание держится весьма долго – до 10-20 лет и более. Чаще оно развивается в детском и юношеском возрасте.
источник