Синонимы: первый тип болезни Боровского, поздно изъязвляющаяся форма, городской тип, ашхабадская язва, восточная язва; Oriental sore— англ., bouton d’Orient — франц. Возбудитель — Leishmania tropica. Распространен в городах Средиземноморья, Ближнего и Среднего Востока, западной части Индостанского полуострова.
Инкубационный период колеблется от 2–4 мес до 1–2 лет. Возможно удлинение инкубации до 4–5 лет. Как при антропонозном, так и при зоонозном лейшманиозе могут наблюдаться следующие клинические формы болезни: 1) первичная лейшманиома: а) стадия бугорка, б) стадия изъязвления, в) стадия рубцевания; 2) последовательная лейшманиома; 3) диффузно-инфильтрирующая лейшманиома; 4) туберкулоидный кожный лейшманиоз. Последние две формы чаще возникают при антропонозном типе лейшманиоза.
Антропонозный кожный лейшманиоз начинается мало заметной папулой — бугорком диаметром 2–3 мм. Он почти не возвышается над уровнем окружающей здоровой кожи, без видимых воспалительных изменений, может некоторое время не замечаться заболевшим. Цвет его слегка буроватый, в центре бугорка при внимательном изучении (через лупу) можно обнаружить небольшую центральную ямку, нередко заполненную сухой чешуйкой, как бы пробочкой, которую можно удалить кончиком скальпеля. Постепенно он увеличивается в размерах, через 3–6 мес достигает размеров 5–10 мм, кожа над ним становится буровато-красной, покрывается чешуйчатой коркой, при удалении которой образуется язва, имеющая круглую форму, гладкое или морщинистое дно, покрытое гнойным налетом. Вокруг язвы образуется инфильтрат, при распаде которого размеры язвы постепенно увеличиваются. Края язвы подрытые, неровные; отделяемое незначительное. Постепенно начинается рубцевание язвы, которое заканчивается примерно через год от начала болезни, иногда затягивается до 1,5–2 лет. На месте язвы остается рубец, вначале розовый, затем бледный, атрофичный. Число язв 1–3 (до 10), располагаются они обычно на открытых участках кожи, доступных москитам (лицо, руки). Иногда развиваются диффузно-инфильтрующие лейшманиомы с большой зоной поражения (чаще на кистях, стопах) и без склонности к изъязвлениям и образованием рубцов. На большом протяжении кожа оказывается застойно красной, инфильтрированной, тонко шелушащейся, гладкой или слегка бугристой. На общем инфильтрате могут быть разбросаны отдельные небольшие язвочки.
Весь процесс от появления бугорка до рубцевания язвы занимает около года, реже 8–10 мес. Бывают больные, у которых заболевание затягивается до 2 лет и более.
Диспансерное наблюдение за переболевшими проводится так же, как при висцеральном лейшманиозе.
Синонимы: второй тип болезни Боровского, остро некротизирующаяся форма, сельский тип, мургабская язва, пендинская язва. Характеризуется более коротким инкубационным периодом, который продолжается от нескольких дней до 3 нед. На месте внедрения возбудителя появляется конусовидный бугорок диаметром 2–4 мм, который быстро растет и через несколько дней достигает 1–1,5 см в диаметре. В центре бугорка происходит некроз. После отторжения некротизированных тканей открывается язва диаметром 2–4 мм с обрывистыми краями. Вокруг нее широкий инфильтрат и отек. От начального бугорка антропонозного лейшманиоза он отличается большой величиной, яркой краснотой, наличием отека в бугорке и вокруг него, быстрым ростом. Иногда напоминает фурункул в стадии инфильтрации, отличаясь от него большей мягкостью и малой болезненностью. После появления язва быстро расширяется за счет некротизации инфильтрата по краям язвы. Единичные язвы иногда бывают весьма обширными, диаметром до 5 см и более. При множественных язвах, а при этом типе лейшманиоза число их может достигать нескольких десятков и сотен, размеры каждой язвы невелики. Язвы имеют неровные подрытые края, дно покрыто некротическими массами и обильным серозно-гнойным отделяемым. К 3-му месяцу дно язвы очищается, разрастаются грануляции, напоминая папиллому. После отторжения избыточных грануляций остается характерная шероховатая поверхность, на которой появляются островки эпителизации (чаще с центра язвы). Процесс заканчивается через 5 мес. Нередко наблюдаются лимфангиты, лимфадениты, последовательные лейшманиомы. Иногда наблюдается абортивное течение лейшманиоза, когда открытой язвы не образуется и уже через 1–2 мес наступает рубцевание гранулемы под коркой. При обоих типах кожного лейшманиоза может развиться хроническая туберкулоидная форма, напоминающая по течению и проявлениям волчанку. Процесс может продолжаться до 20 лет. Основным элементом при этой форме является небольшой бугорок (2–3 мм в диаметре) желтовато-бурого цвета. Бугорки часто локализуются на лице в виде одиночных элементов или сливаются в сплошную неровную поверхность. Отдельные бугорки изъязвляются, а по краям инфильтрата образуются новые бугорки. Таким образом, инфильтрат растет по периферии. После изъязвления бугорков остаются рубцы.
Осложнения. Присоединение вторичной инфекции усиливает болезненность и воспалительные изменения. При лимфаденитах на нижних конечностях могут наблюдаться отеки голеней и стоп за счет лимфостаза.
Диспансерное наблюдение за переболевшими проводится так же, как при висцеральном лейшманиозе.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Зоонозный кожный лейшманиоз (синонимы: остро некротизирующийся, пустынно сельский лейшманиоз, влажный кожный лейшманиоз, пендинская язва).
На значительной части ареала L. major основным резервуаром возбудителей является большая песчинка (Rhombomys opimus). Установлена естественная зараженность краснохвостой и полуденной песчанок, тонкопалого суслика и других грызунов, а также ежей и некоторых хищных животных (ласка). Переносчиками являются москиты нескольких видов рода Phlebotomus, главным образом Ph. papatasi, они становятся заразными через 6-8 дней после кровососания на грызунах.
Человек заражается через укус инвазированного москита. Характерна четкая летняя сезонность заболеваемости, совпадающая с летом москитов. Возбудитель встречается в сельской местности, к нему имеется всеобщая восприимчивость. В эндемических районах максимальная заболеваемость выявляется у детей и приезжих, так как большая часть местного населения переболевает в детстве и становится иммунной. Возможны эпидемические вспышки, иногда значительные. Повторные заболевания крайне редки.
Зоонозный кожный лейшманиоз распространен в странах Северной и Западной (возможно и других районах) Африки, Азии (Индия, Пакистан, Иран, Саудовская Аравия, Йеменская Арабская Республика и большинство других стран Западной Азии), встречается также в Туркменистане и Узбекистане.

Зоонозный кожный лейшманиоз вызывается L. major. Отличается от возбудителя антропонозного подтипа кожного лейшманиоза рядом биологических и серологических особенностей.
Патологическая картина зоонозного кожного лейшманиоза близка к антропонозному лейшманиозу, но формирование изъязвления и рубцевания первичной лейшманиомы происходит ускоренными темпами.
Инкубационный период зоонозного кожного лейшманиоза в среднем составляет 2-3 недели, но может быть и более длительным — до 3-х месяцев. Симптомы зоонозного кожного лейшманиоза практически такие же, как и при антропонозном кожном лейшманиозе. Формирование первичной лейшманиомы сходно с развитием гранулемы при антропонозном варианте, но с самого начала лейшманиома при зоонозном лейшманиозе имеет большие размеры, иногда напоминает Фурункул с воспалительной реакцией окружающих тканей, но малоболезненный. Спустя 1-2 недели начинается центральный некроз лейшманиом, образуются различной формы язвы диаметром до 10-15 см и более с подрытыми краями, обильным серозно-гнойным экссудатом, болезненные при пальпации.
Вокруг первичной лейшманиомы очень часто формируются множественные мелкие узелки — «бугорки обсеменения», которые затем превращаются в язвочки и, сливаясь, образуют язвенные поля. Число лейшманиом при сельском лейшманиозе может быть различным (обычно 5-10), описан случай, когда их насчитывалось более 100.
Локализуются лейшманиомы чаще на открытых частях тела — нижних и верхних конечностях, лице. Через 2-4 (иногда через 5-6) месяцев начинаются эпителизация и рубцевание язвы. От момента появления папулы до формирования рубца происходит не более 6-7 месяцев.
Весь процесс от момента появления папулы или бугорка до полного рубцевания продолжается от 2 до 5-6 месяцев, т.е. значительно короче, чем при антропогенезном кожном лейшманиозе.
Несмотря на различие поражений кожи при антропогенезной и зоозной формах лейшманиозов, иногда на основании клинической картины бывает трудно решить, к какому типу относится наблюдаемый случай.
После перенесенного заболевания развивается стойкий пожизненный иммунитет как к зоозной, так и антропонозной формах кожного лейшманиоза. Повторные заболевания возникают очень редко.
При локализации язв на суставных сгибах, а также множественных поражениях кожный лейшманиоз часто приводит к временной нетрудоспособности. Если обширные инфильтраты и изъязвления образуются на лице, особенно на носу и губах, впоследствии образуются косметические дефекты.
Диагностика кожного лейшманиоза основана на анамнестических, клинических и лабораторных данных. Существенное значение имеет указание на пребывание больного в эндемичном по лейшманиозу районе в сезон передачи. Диагноз «зоонозный кожный лейшманиоз» в эндемичных районах, как правило, ставят на основании клинической картины. В неэндемичных районах для подтверждения диагноза необходимы лабораторные исследования, при этом решающее значение имеет паразитологический диагноз — обнаружение возбудителя в материале, взятом из кожных поражений у больного. Материал для микроскопического исследования берут из нераспавшегося бугорка или краевого инфильтрата язвы. Для этого инфильтрированный участок кожи после обработки спиртом анемизируют сдавлением между большим и указательным пальцами, делают надрез концом скальпеля или скарификатора и берут соскоб ткани со дна и стенок разреза. Соскоб размазывают на обезжиренном предметном стекле и высушивают на воздухе. Мазки фиксируют метиловым спиртом 3-5 мин или 96% этиловым спиртом — в течение 30 мин, затем окрашивают по Романовскому (35-40 мин) и исследуют в иммерсионной масленой системе (объектив — 90, окуляр — 7). Лейшмании (амастиготы) обнаруживаются в макрофагах, а также за их пределами в виде округлых или овальных телец длиной 3-5 мкм, шириной 1-3 мкм. Цитоплазма лейшмании окрашивается в серо-голубой цвет, ядро — в красно-фиолетовый. Рядом с ядром виден кинетопласт — округлое палочковидное образование меньше ядра и более интенсивно окрашенное.
При зоонозном кожном лейшманиозе число лейшмании в поражениях больше в начальной стадии болезни, на стадии заживления и при специфическом лечении они выявляются реже.

Противоэпидемические и профилактические мероприятия в очагах зоонозного кожного лейшманиоза значительно сложны и менее эффективны, чем при антропонозном лейшманиозе, и зависят от структуры очага, вида преобладающего резервуара инфекции, состояния природного биоценоза в данной местности. Зоонозный кожный лейшманиоз можно предотвратить, если широко использовать все способы истребления диких пустынных грызунов. Борьба с москитами проводится по тем же принципам, что и при антропонозном кожном лейшманиозе. Осуществляются прививки живой культуры L. major. Вакцинацию проводят в осенне-зимний сезон (но не позднее чем за 3 мес до выезда в эндемический по зоонозному кожному лейшманиозу очаг); в результате вакцинации развивается прочный, пожизненный иммунитет.
Высоко эффективной мерой профилактики ранее являлась лейщманизация — искусственное заражение («прививка») вирулентным штаммом L. major. Этот метод был предложен и изучен русским паразитологом Е.И. Марциновским в начале XX в. Развивающийся после «прививки» процесс не отличается от естественного течения зоонозного кожного лейшманиоза. Преимуществом такого метода является образование только одной лейшманиомы, локализующейся на выбранном прививаемом месте. После рубцевания у «привитого» развивается стойкая невосприимчивость к повторным заражениям. Подобная профилактика в прошлом проводилась в СССР (десятки тысяч привитых), Израиле (тысячи привитых), Иране (сотни тысяч привитых). Иногда (в 1-5%) на месте прививки развивались очень крупные язвы. После массовой прививочной кампании в Иране у части привитых (5%) развились незаживающие на протяжении нескольких лет язвы, которые плохо поддавались лечению. В настоящее время лейщманизация практически не применяется, за исключением Узбекистана, где проводятся ограниченные прививки.
По данным ученых Туркменистана, хороший эффект был получен после проведения сезонной (июль-август) химиопрофилактики, которая осуществлялась еженедельным приемом 0,1 г (одна таблетка) антималярийного препарата пириметамина (хлоридина).
Весьма эффективной мерой профилактики лейшманиозов является защита от нападения москитов. Для этого в вечернее время непосредственно перед заходом солнца и в течение всей ночи целесообразно использовать специальные отпугивающие москитов вещества — репелленты, а также полог из мелкоячеистой сетки.
Граждане Украины, выезжающие за пределы страны, могут заразиться лейшманиозами при посещении в активный сезон передачи инфекции (май — сентябрь) стран ближнего зарубежья: Азербайджана (ВЛ), Армении (ВЛ), Грузии (ВЛ), Южного Казахстана (ВЛ, ЗКЛ), Кыргызстана (ВЛ), Таджикистана (ВЛ, ЗКЛ), Узбекистана (ЗКЛ, ВЛ). Эндемичным по ВЛ следует считать Крым, где в прошлом регистрировались единичные случаи ВЛ.
Из стран дальнего зарубежья в отношении кала-азара наибольшую опасность представляет Индия, где ежегодно регистрируются десятки тысяч случаев этого заболевания. ВЛ чаще всего можно заразиться в странах Среднего, Ближнего Востока и Северной Африки, где наряду с висцеральным имеются очаги распространения кожно-слизистого лейшманиоза.
Основной мерой профилактики зоонозного кожного лейшманиоза для граждан, даже на короткое время выезжающих в названные регионы, служит защита от нападения москитов. Кроме того, для предупреждения зоонозного кожного лейшманиоза можно рекомендовать прививки живой культурой и химиопрофилактику пириметамином. При этом необходимо отметить, что прививки противопоказаны детям до 1 года, больным кожными или хроническими заболеваниями (туберкулез, сахарный диабет и др.) и людям, переболевшим ранее кожным лейшманиозом, а пириметамин противопоказан при заболеваниях кроветворных органов, почек и беременности.
источник
Лейшманиоз — это группа паразитарных трансмиссивных заболеваний, в основном, зоонозных. Большинство форм зоонозного лейшманиоза относится к природно-очаговым заболеваниям. Заболевание распространено в странах с тропическим и субтропическим климатом. Из 88 стран, эндемичных по лейшманиозу, 72 страны относятся к развивающимся, 13 из которых входят в состав беднейших стран мира.
Ежегодно лейшманиозом заболевает более 2 млн. человек. В зонах риска проживает около 350 млн. человек. Всего в мире насчитывается более 12 млн. больных. Статистика заболевания явно занижена из-за несовершенства регистрации случаев заболевания. В ряде стран она не проводится вовсе. Резервуаром паразитов являются млекопитающие животные и человек. Переносчиками лейшманий являются москиты. Заболевание передается при укусах инфицированных насекомых. Выделяют четыре группы паразитов, каждый из которых имеет свое географическое распространение и вызывает присущую только ему клиническую картину заболевания. У человека лейшманиоз развивается в кожной и висцеральной формах.
Рис. 1. Кожно-слистая форма лейшманиоза приводит к значительным косметическим дефектам.
Различают висцеральный лейшманиоз (поражение внутренних органов) и кожную форму заболевания (поражение кожи и слизистых оболочек). В различных географических зонах обе формы заболевания имеют свои клинико-эпидемиологические варианты.
С учетом разновидностей клинических вариантов выделяют:
- Антропонозный и зоонозный лейшманиоз Старого и Нового Света.
- Кожный и кожно-слизистый лейшманиозы Нового Света.
Рис. 2. Вид язвы при кожном лейшманиозе.
Различают несколько форм кожного лейшманиоза:
- Зоонозный кожный лейшманиоз Старого Света (пендинская язва, багдадская язва).
- Зоонозный кожный лейшманиоз Нового Света (мексиканский, бразильский и перуанский).
- Антропонозный или городской лейшманиоз (болезнь Боровского).
- Кожный диффузный лейшманиоз Нового Света.
- Кожно-слизистый лейшманиоз Нового Света (Американский, носоглоточный, эспундия, болезнь Бреды).
90% случаев кожного лейшманиоза регистрируется в Иране, Саудовской Аравии, Сирии, Афганистане, Перу и Бразилии.
Зоонозный кожный лейшманиоз старого Света или пустынный (пендинская язва, сартская язва, багдадский, алеппский, восточный или делийский фурункул и др.) распространен, в основном, в регионах Средней и Малой Азии, Северной и Западной Африке, Туркменистане и Узбекистане.
Заболевание вызывается около 20 видами лейшманий, основными из которых являются Leishmania tropica major и Leishmania aethiopica.
Резервуаром паразитов являются мелкие грызуны: крысы, мыши, песчанки.
Переносчиками лейшманий являются москиты рода Phlebotomus (P. papatasi и др.).
Максимальная активность москитов отмечается в осенние месяцы — период лета насекомых. Заболевание характеризуется ползучим характером распространения.
Болеют люди всех возрастов. Среди местного населения — чаще дети, так как взрослые перенесли заболевание ранее.
Классическая форма кожного лейшманиоза. Инкубационный период заболевания составляет 1 — 4 недели (в среднем 10 — 20 дней). Вначале на коже появляется папула, которая быстро увеличивается в размерах до величины лесного ореха, в центре которого появляется некротический участок. Участок некроза быстро преобразуется в глубокую язву. Иногда формируются дочерние участки поражения. Язвы бывают «мокрыми» (при поражении L. tropica подвид tropica) или «сухими» (при поражении L. tropica подвид major), всегда безболезненные. Иногда язва на первых порах развития напоминает фурункул. Типичная язва при лейшманиозе с подрытыми краями, мощным ободком инфильтрации. Отделяемое обычно серозно-гнойное или кровянисто-гнойное. Часто вокруг формируются вторичные бугорки.
Язвы образуются на открытых участках тела, бывают единичными и множественными. Заболевание сопровождается развитием безболезненного лимфангита и лимфаденита.
Через 3 — 6 месяцев язвы эпителизируются и рубцуется. Рубец грубый, пигментированный («печать дьявола»).
При поражении L.tropica подвид tropica иногда регистрируются рецидивирующие формы заболевания, которые характеризуются интенсивным образованием гранулем и чередованием участков поражения с участками заживления. Заболевание длиться годами. Признаков излечения не наблюдается длительное время.
Другие формы кожного лейшманиоза.
- Диффузно-инфильтрирующая форма. Характеризуется большим участком поражения и заживлением без следа. Регистрируется, в основном, у пожилых людей.
- Туберкулоидный (люпоидный) тип чаще всего регистрируется у детей. Вокруг рубцов или на них формируются бугорки, которые никогда не изъязвляются и всегда оставляют рубцы. Процесс протекает длительно, годами и десятилетиями.
Рис. 3. Вид язвы при кожном лейшманиозе.
Заболевание распространено в южных регионах Соединенных Штатов, Центральной и Южной Америке. Оно носит название бразильский, мексиканский и перуанский кожный лейшманиоз.
L. mexicana подвид amazonensis, L. mexicana подвид venezuelensis, L. mexicana подвид pifanoi и L. mexicana подвид garnhami.
Грызуны и многочисленные домашние и дикие животные.
Пик заболеваемости отмечается в сезон дождей, в основном, среди жителей сельских местностей.
Сходна с таковой при африканских и азиатских типах кожных лейшманиозов, за исключением «каучуковой язвы». Данное заболевание вызывается L.mexicana подвид mexicana, которые переносятся москитами Lutzomyia olmeca, регистрируется в Мексике, Белизе и Гватемале. Болеют, в основном, сборщики каучука и лесорубы. Язвы, возникшие чаще на коже шеи и ушах безболезненные, существуют несколько лет. Заболевание приводит к грубой деформации ушных раковин. В народе это носит название «ухо чиклеро» (чиклеро — сборщик каучука). Без лечения язва заживает самостоятельно в течение полугода.
Антропонозный или городской кожный лейшманиоз (болезнь Боровского первого типа, восточная язва, ашхабадская язва) вызывается L. tropica подвид minor. Заболевание распространено, в основном, в городах стран Ближнего и Среднего Востока, Средиземноморья и западной части полуострова Индостан.
Инкубационный период при заболевании составляет от 2 месяцев до 2 лет. В ряде случаев он удлиняется до 5 лет. Заболевание начинается с появления на коже бугорка — папулы 2 — 3 мм в диаметре слегка буроватого цвета. В центре папулы можно заметить (через лупу) ямку, закрытую пробочкой из чешуек, легко удаляющуюся кончиком скальпеля. Папула со временем увеличивается до 1 см в диаметре и полностью покрывается чешуйчатой коркой. При удалении корки обнажается округлая язва, покрытая гнойным налетом. Дно язвы либо гладкое, либо морщинистое. По краям язвы образуется инфильтрат, который постепенно распадается, увеличивая диаметр повреждения. Без лечения язва рубцуется в среднем через год. В ряде случаев рубцевание затягивается до 1,5 — 2 лет. Свежий рубец имеет розовую окраску, далее бледнеет и на месте язвы образуется атрофичный рубец. В зависимости от количества укусов число язв бывает от 1 до 10. Располагаются они на открытых местах тела — лицо, руки.
Иногда отмечается большая зона повреждения (кисти, стопы). Кожа над укусами застойно-красная. Поверхность слегка шелушащаяся, гладкая или слегка бугристая. Изъязвления отсутствуют. Иногда на поверхности инфильтрата появляются отдельные язвочки.
Рис. 4. Язва при кожном лейшманиозе на лице взрослого и ребенка.
Кожно-слизистый лейшманиоз еще называют лейшманиозом Нового Света, носоглоточным или американским, болезнью Бреды или эспундией. В эту группу входит ряд заболеваний, отличающихся вариабельным течением.
Кожно-слизистый лейшманиоз вызывают L. braziliensis подвид braziliensis, L. braziliensis подвид panamensis, L. braziliensis подвид guyanensis. L. peruviana вызывает кожно-слизистые поражения в эндемичных районах высокогорья.
Заболевание распространено в регионах влажных лесов Южной и Центральной Америки. Заболевают, как правило, рабочие, занятые на дорожных и лесных работах и жители лесных поселков. Носителями инфекции являются крупные грызуны. Переносчиками — москиты рода Lutzomyia.
Заболевание начинается с укуса инфицированного москита. После инкубационного периода продолжительностью 1 — 4 недели появляются первые признаки заболевания, сходные с таковыми при кожной форме лейшманиоза. В ряде случаев заболевание на этом и заканчивается. Но чаще болезнь прогрессирует. После рубцевания кожных язв появляются безболезненные язвы на языке, слизистой носа и щек, метастазирующие, эрозивные или грибовидные. Больного беспокоит лихорадка, снижается масса тела, присоединяются бактериальные инфекции. Язвенные поражения приводят к разрушению носовой перегородки, хрящей гортани и глотки, мягкого и твердого неба. При вовлечении дыхательных путей болезнь может закончиться смертью больного. Заболевание иногда исчезает спонтанно, иногда через несколько лет возможны рецидивы.
Рис. 5. Кожно-слизистый лейшманиоз.
Рис. 6. При кожно-слизистом лейшманиозе нередко поражается слизистая оболочка полости рта. На фото слева язвенное поражение твердого и мягкого неба. На фото справа — поражение слизистой оболочки десен.
Наиболее тяжелой формой лейшманиоза является висцеральный. Ежегодно им заболевает более 500 тыс. человек, 50 тыс. из которых умирает. Заболевание наблюдается в 65 странах мира, из них более 90% случаев в Индии, Непале, Бангладеж, Эфиопии, Судане и Бразилии.
- Висцеральный или общий лейшманиоз (кала-азар, болезнь Лейшмена-Донована, тропическая спленомегалия, лихорадка дум-дум). Заболевание вызывается l. donovani подвид donovani. Антропоноз. Встречается в странах Южной Азии и Африке.
- Восточно-африканский висцеральный лейшманиоз. Заболевание вызывается l. donovani подвид archibaldil. Зооноз.
- Средиземноморско — среднеазиатский висцеральный лейшманиоз («детский»). Заболевание вызывается l. donovani подвид infantum/ Зооноз. встречается в Южной Америке, странах Средиземноморья и Азии.
При висцеральном лейшманиозе паразиты проникают в клетки РЭС (ретикуло-эндотелиальной системы) и костного мозга. Основными симптомами заболевания являются увеличение печени, селезенки, лихорадка и анемия, снижение веса вплоть до истощения, лейкопения.
В качестве лечебных препаратов применяется амфотерицин В, препараты пятивалентной сурьмы и милтефозин.
Кала-азар — опасное для жизни человека заболевание. Оно протекает с длительной лихорадкой, приводит больного к сильному исхуданию, потере сил и даже к смерти. Эпидемии болезни регистрируются каждые 20 лет. Болеют подростки и люди молодого возраста, проживающие, в основном, в сельской местности.
Кала-азар регистрируется на всех континентах, кроме Австралии. Большое распространение заболевания отмечается в Южной и Средней Азии, Южной Европе и Латинской Америке.
В Латинской Америке и Евразии резервуаром инфекции являются грызуны, шакалы, лисицы и собаки, в Бангладеж и Восточной Индии — человек.
Переносчиком лейшманий являются москиты рода Phlebotomus.
Первичный эффект проявляется в виде папулы на месте укуса, которая часто рассасывается без следа. Через 3 — 12 месяцев после заражения у больного появляется лихорадка (всегда неправильного типа). Температура тела периодически повышается. Приступы лихорадки продолжаются 2 — 8 недель и далее появляются нерегулярно. У больных развивается расстройство пищеварения, транспорта питательных веществ и их всасывание в тонком кишечнике, что проявляется диареей (поносом), стеатореей, болями в животе, исхуданием, гиповитаминозом, астеновегетативным синдромом, анемией и нарушением электролитного обмена. Лейшмании, циркулирующие в крови, поглощаются клетками ретикуло-эндотелиальной системы и клетками костного мозга, в результате чего поражается печень и селезенка, увеличиваются лимфатические узлы, развивается анемия, падает количество лейкоцитов и тромбоцитов, появляются отеки. При слабой пигментации на кожных покровах появляются пятна серого цвета («черная лихорадка» — кала-азар по фарси).
Заболевание протекает тяжело. Без лечения больной погибает.
Для диагностики висцерального лейшманиоза используются биопаты печени, селезенки, лимфатических узлов и костного мозга.
Для лечения используют препараты пятивалентных солей сурьмы, пентамидин и амфотерицин В.
Раннее выявление больных людей и домашних животных, отстрел бродячих собак, уничтожение москитов, использование средств индивидуальной защиты — основа профилактики висцерального лейшманиоза.
Рис. 7. Рисунок 12. При лейшманиозе отмечается и значительное увеличение печени и селезенки.
Данный вид заболевания вызывается l. donovani подвид infantum/ chagasi. Зооноз. Встречается в Южной Америке, странах Средиземноморья, Африки, Ближнего Востока, Средней Азии и Закавказья. Заболевание еще называют детским висцеральным лейшманиозом, так как 80 — 90% всех заболевших составляют дети в возрасте 1 — 5 лет.
В городах — собаки; лисы, шакалы и дикобразы — в сельской местности. В последние годы в связи с распространением ВИЧ-инфекции, инъекционные наркоманы стали играть роль носителей инфекции.
Инкубационный период при заболевании составляет от 10 — 20 дней до 3 — 5 месяцев, редко — до 1 года и более. Первичный эффект проявляется в виде папулы на месте укуса, которая часто рассасывается без следа. У больного постепенно развивается слабость, теряется аппетит, кожные покровы становятся бледными, увеличивается печень и селезенка, периодически повышается температура. Со временем температура тела повышается до 39 — 40 0 С. Лихорадка волнообразная, нерегулярная, длится несколько дней и даже месяцев. В ряде случаев температура в первые 2 — 3 месяца может повышаться незначительно и даже быть нормальной.
Увеличиваются до больших размеров печень и селезенка, периферические, внутригрудные, мезентериальные и другие группы лимфоузлов. Постепенно состояние больного ухудшается значительно. Больной истощается (кахексия), поражение костного мозга приводит к анемии и агранулоцитозу, часто протекающего с некрозом слизистых полости рта. Развивается геморрагический синдром: появляются кровоизлияния на слизистых оболочках и кожных покровах, регистрируются кровотечения из носа и желудочно-кишечного тракта. Фиброз печени осложняется портальной гипертензией и гипоальбуминемией, протекающих с асцитом и отеками. Интоксикация и анемия приводят к сбою в работе сердечно-сосудистой системы. У взрослых отмечаются нарушения менструального цикла и импотенция. Мышечный тонус снижается значительно, кожа истончается, развиваются безбелковые отеки. Висцеральный лейшманиоз протекает в острой, подострой и хронической формах.
Рис. 8. Висцеральный лейшманиоз у детей. Кахексия, увеличение печени и селезенки — основные симптомы заболевания.
- Лейшманиоз часто является пусковым механизмом развития вторичных гнойно-некротических инфекций.
- Прогноз тяжелого висцерального лейшманиоза при отсутствии или несвоевременно начатом лечении часто неблагоприятный.
- Случаи кожного лейшманиоза имеют благоприятный прогноз, но в ряде случаев возможны косметические дефекты.
Рис. 9. Язва при кожном лейшманиозе на ноге и руке.
источник
I Лейшманиозы — группа зоонозных и зооантропонозных инфекционных болезней с трансмиссивным механизмом передачи возбудителя, которые характеризуются поражением кожного покрова, а также слизистых оболочек и внутренних органов.
История и распространение. Первые упоминания о заболеваниях, сходных с лейшманиозом, встречаются в трудах античных и древнекитайских врачей. Картина кожного лейшманиоза («восточная язва») описана Расселом (Р. Ки$$е1) в 1756 г. Возбудитель кожного лейшманиоза обнаружен и подробно описан в 1897 г. П.Ф. Боровским. Возбудитель висцерального лейшманиоза описан английскими исследователями Лейшманом (\\\ Ье1зЬтап) (1900) и Донованом (СЬ. Иопоуап) (1903).
Лейшманиозы относятся к числу распространенных заболеваний, их регистрируют во многих странах Центральной и Южной Азии, Африки, Средиземноморья, Америки, в частности, в Пакистане, Индии, Средней Азии, Закавказье, Южном Казахстане, странах побережья Средиземного моря, Судане, Эфиопии, Кении, Сомали, Мексике, Венесуэле, Бразилии, Перу и др. Кожным лейшманиозом ежегодно заболевают 0,5 млн человек. По оценкам ВОЗ, от висцерального лейшманиоза ежегодно умирают более 80 тыс. человек.
Этиология. Лейшмании относятся к типу простейших (Рго1аюа), семейству трипаносомид (ТгурапохотМае), роду ЬеЫшата. Наибольшее значение в патологии человека играют следующие виды:
• Ь. йопох’ап/ и ее разновидности — возбудители висцерального лейшманиоза (кала-азар, висцеральный лейшманиоз Старого Света);
• Ь. тех!сапа и Ь. ЬгахШса — возбудители кожного и кожно- слизистого лейшманиоза Нового Света.
Эти же виды вызывают диффузный кожный лейшманиоз. В Африке диффузный кожный лейшманиоз обусловлен Ь. аеЖорка.
Лейшмании — внутриклеточные паразиты. В москитах они существуют в форме подвижных веретенообразных промастигот, имеющих один жгутик. Попадая в организм животных и человека, проникают в клетки, чаще всего моионуклеарные фагоциты, теряют жгутик и превращаются в овальные амастиготы (тельца Лейшмана—Донована). Амастиготы размножаются простым делением. При окраске по Романовскому—Гимзе цитоплазма имеет голубовато-сиреневую окраску, ядро и кинетопласт — краснофиолетовую.
Эпидемиология. Наиболее частые источники возбудителей — животные, представители семейства псовых (собаки) и грызуны (песчанки), При антропонозном кожном лейшманиозе и висцеральном лейшманиозе Старого Света важным источником возбудителя является больной человек. Переносчики лейшманий — москиты рода ПеЬоЮтиз в Старом Свете и рода 1и1
рту1а в Новом Свете. Возбудитель попадает в организм самок москитов при кровососании ими животных или человека. В желудке москита амастиготы превращаются в промаегиготы, которые начинают делиться и через 6—8 сут мигрируют в хоботок москита. Во время последующего кровососа- ния они проникают в кожу нового хозяина.
Восприимчивость человека высокая. Иммунитет изучен недостаточно. По-видимому, он эффективен только в отношении вида лейшманий, вызвавших заболевание.
Патогенез и патоморфология. Паразит проникает в кожу, фагоцитируется макрофагами, в них интенсивно размножается, что приводит к гибели клетки. Освободившиеся амастиготы инфицируют новые клетки, таким образом распространение возбудителя происходит по контакту, что характерно для кожной формы лейшманиоза. В этих случаях преобладают защитные реакции в виде пролиферации лимфоцитов, макрофагов, эпителиоидных и плазматических клеток с образованием продуктивных гранулем, в которых возбудитель фиксируется. В результате завершенного фагоцитоза происходят освобождение организма от возбудителя и выздоровление. При кожно-слизистом и диффузном кожном лейшманиозе преобладают некротические и деструктивные процессы, вовлекаются соседние участки слизистых оболочек и кожи, процесс приобретает хроническое прогредиентное течение. При висцеральном лейшманиозе возбудитель распространяется гема- тогенно, что приводит к поражению многих органов и тканей. Прежде всего страдают костный мозг, селезенка, печень, лимфатическая система. Течение болезни сопровождается угнетением функции кроветворения, иммуносупрессией, нарушением процессов переваривания и всасывания пиши, приводит к развитию кахексии и гибели больного.
Клиническая картина. Висцеральный лейшманиоз в различных регионах имеет ряд клинических особенностей, но в целом картина сходна. В эндемичных регионах болеют преимущественно дети до 5 лет, среди приезжих болезнь регистрируют во всех возрастных группах.
Инкубационный период варьирует в широких пределах — от 3 нед до 1,5 лет. Начало чаще постепенное, но у приезжих может быть острым. Наиболее яркий симптом — длительная волнообразная лихорадка с ознобами, большими суточными колебаниями, нередко 2—3-кратным подъемом температуры тела в течение суток. Возможны ремиссии, длящиеся от нескольких дней до нескольких месяцев. По мере прогрессирования болезни развивается спленомепшия. Селезенка плотная, безболезненная, нередко занимает всю левую часть брюшной полости. Печень также значительно увеличена, плотная. Поражение печени может сопровождаться нарушением ее функций, в частности нарушением синтеза альбуминов, а также портачьной гипертензией и асцитом. Лимфоидная инфильтрация кишечной стенки способна приводить к диарее, развитию синдрома мапьабсорбции. Поражение костного мозга в сочетании с гемолизом проявляется прогрессирующей ги- похромной анемией, тромбоцитопенией. Характерна также лейко-
11 гранулоцитопения вплоть до а гранул оцитоза, сопровождающегося некротической ангиной. На поздней стадии болезни развиваются кахексия и отечно-асцитический синдром, появляется характерная темная пигментация кожи. В части случаев в процесс вовлекаются поверхностные и глубокие лимфатические узлы. Возможно появление на коже узелковых высыпаний — лейшманоидов. В терми- цальной стадии присоединяются гнойно-септические осложнения, тромбогеморрагический синдром, язвенный стоматит.
По течению различают острые и подострьте формы, которые протекают тяжело, приводя к смерти больного. Легче, с длительными ремиссиями, протекает хроническая форма, поддающаяся терапевтическому воздействию. Возможно субклиническое течение инфекции.
Кожный лейшманиоз. Различают кожный зоонозный и кожный антропонозный лейшманиозы Старого Света, а также несколько разновидностей кожного лейшманиоза Нового Света.
Зоонозный кожный лейшманиоз имеет инкубационный период от 1 до 6 нед. На месте внедрения возбудителя появляется плотный, красного цвета, слегка болезненный конусовидный бугорок диаметром 2
4 мм. В течение нескольких дней его размеры увеличиваются до 1—1,5 см, он быстро некротизируется и превращается в поверхностную язву с инфильтрацией по периферии. Размер язвы увеличивается и может достигать 10—15 см в диаметре. Эпитализация язвы начинается через 2—3 мес с формированием грубого рубца. Язвы расположены на открытых частях тела, могут быть единичными и множественными.
Антропонозный кожный лейшманиоз. Инкубационный период составляет 2—9 мес. В месте укуса москита образуется плотный розового цвета бугорок, который в течение 2—5 мес увеличивается до 2—3 см в диаметре, затем он некротизируется, и образуется язва с подрытыми краями. Язва покрывается коркой и к концу года эпителизируется, оставляя атрофический рубец. Количество язв может быть от одной до десяти, они, так же как при зоонозном кожном лейшманиозе, располагаются на открытых частях тела.
Кожные лейшманиозы Нового Света имеют сходное течение болезни.
Кожно-слизистый лейшманиоз Нового Света (эспундияг) вызывается главным образом Е Ьга&Нса. Характеризуется появлением преимущественно на нижних конечностях обширных язвенных поражений. Через несколько месяцев и даже лет появляются метастатические поражения слизистых оболочек носа, глотки, гортани. Характерен деструктивный процесс, распространяющийся на хрящевую ткань. Обнаруживают обширные язвы, разрушаются носовая перегородка, гортань, грахея, лицо обезображивается. Смерть наступает от присоединения бактериальной инфекции, истощения, обструкции дыхательных путей.
Диффузный кожный лейшманиоз встречается в Новом Свете и Эфиопии, связан с наличием иммунодефицита в отношении к антигенам лейшманий. Характеризуется обширными язвенными поражениями кожи, хроническим течением болезни.
Диагностика. Клинический диагноз устанавливают на основании эпидемиологических данных (пребывание в эндемичных районах, укусы москитов) и клинической картины болезни (кожные поражения, а при висцеральном лейшманиозе — лихорадка, спле- номегалия, характерные изменения в крови).
Для подтверждения диагноза используют паразитоскопию со- скоба из края язвы или бугорка, при висцеральных формах — мазка и толстой капли крови, пунктата костного мозга, реже используют посев на среду NNN1, биологическую пробу, а также РСК, РНИФ, ИФА.
При кожном лейшманиозе дифференциальную диагностику проводят с сифилисом, лепрой, трофическими язвами, раком кожи, при висцеральном — с малярией, бруцеллезом, сепсисом, лейкозом, лимфогранулематозом.
Лечение. Для лечения висцерального лейшманиоза применяют 20% раствор солюеурьмина*, который вводят внутривенно в дозе от 0,04 до 0,1 г/кг массы в сутки в течение 10—30 сут, а также ам- фотерицин В, лентамидин*’, глюкантим*0.
При кожной форме применяют обкалывания очагов поражения солюсурьмином*, мономицином*, лазеротерапию.
Прогноз. При кожном лейшманиозе прогноз благоприятный, при висцеральном и кожно-слизистом без лечения неблагоприятный. Даже своевременная диагностика и лечение не исключают летального исхода.
Профилактика. Профилактика направлена на раннее выявление больных и их изоляцию от укусов москитов, истребление грызунов, отлов бродячих собак, борьбу с москитами (уничтожение мест выплода, обработка жилых помещений инсектицидами), защиту от укусов москитами (репелленты, пологи над постелью, оконные и дверные сетки).
• Перечислите виды лейшманиозов.
• Опишите особенности возбудителя.
• Каковы эпидемиологические особенности различных видов лейшманиозов?
• Опишите клиническую картину кожных лейшманиозов.
• Опишите клиническую картину висцерального лейшманиоза.
• Как проводят химиотерапию лейшманиозов?
• Каковы принципы профилактики лейшманиозов?
источник
Лейшманиоз — заболевание, вызываемое простейшими рода лейшмании, переносчиками которых являются москиты.
Это род паразитических одноклеточных животных. В организме теплокровного животного они находятся в стадии безжгутиковой внутриклеточной формы. В организме переносчика и на питательных средах существуют в жгутиковой форме.
Жизненный цикл лейшманий протекает со сменой хозяев — позвоночного животного или человека и москита.
Москит (переносчик заболевания) — это мелкое двукрылое насекомое величиной 1,2-3,7 мм. Он заражается при кровососании инфицированного позвоночного животного или человека. В кишечнике насекомого лейшмании развиваются, размножаются и в течение недели превращаются в заразные формы, которые концентрируются в передних отделах кишечника и хоботке москита.
При повторном кровососании заразные формы (промастиготы) от москита попадают в кровь позвоночного хозяина, поглощаются иммунными клетками. Там они развиваются и размножаются. Клетки, переполненные паразитами, разрушаются, паразиты захватываются другими клетками, где процесс размножения повторяется.
В теплых странах москиты активны круглый год. Это сумеречные и ночные насекомые. В течение 2-3 недель жизни самки питаются кровью и 2-3 раза откладывают яйца.
Основным природным резервуаром паразита являются грызуны и представители семейства псовых.
Существует несколько видов лейшманиоза.
Заболевания, характерные для Европы, Азии, Африки:
- индийский висцеральный (кала-азар),
- средиземноморско-среднеазиатский,
- детский висцеральный,
- зоонозный (сельский) кожный,
- антропонозный (городской) кожный,
- мексиканский кожный.
Для Америки характерны свои виды лейшманиоза:
- мексиканский (язва Чиклеро),
- перуанский (Ута),
- гвианский (лесная фрамбезия),
- панамский,
- кожно-слизистый (эспундия).

Чаще болеют дети 5-9 лет. Переболевшие приобретают стойкий и длительный иммунитет. Повторные заболевания практически не регистрируются. У больных СПИДом лейшманиоз приобретает злокачественное течение и приводит к гибели.
В месте укуса зараженного москита, который является переносчиком заболевания, на коже образуется опухоль. Лейшмании, размножаясь, проникают в лимфатические узлы, затем перемещаются в селезенку, костный мозг, печень, лимфатические узлы кишечника и других внутренних органов.
В результате нарушается работа этих органов и они увеличиваются в размерах. В наибольшей степени поражается селезенка, прогрессирует анемия, которая усугубляется поражением костного мозга.
В ряде случаев у больных развивается так называемый посткала-азарный кожный лейшманиоз — появление на коже лица и других частей тела узелков и пятнистых высыпаний, которые содержат лейшмании. Эти образования сохраняются долгие годы, и больной продолжает оставаться источником заражения на долгое время.
Инкубационный период составляет от 3 недель до 12 месяцев, в редких случаях может достигать до 2-3 лет. Начинается заболевание постепенно.
В период развития заболевания наблюдаются:
- волнообразная лихорадка,
- увеличение селезенки,
- увеличение печени,
- увеличение лимфатических узлов,
- диарея,
- потемнение кожи,
- кровоизлияния в кожу и слизистые оболочки,
- носовые и желудочно-кишечные кровотечения.
При пальпации печень и селезенка плотные, безболезненные.
У ВИЧ-инфицированных заболевание протекает злокачественно и сопровождается невосприимчивостью специфических лечебных препаратов.
Диагноз устанавливают на основе характерных симптомов и подтверждают лабораторными исследованиями.
Лейшмании обнаруживаются в мазках пунктата костного мозга, селезенки или печени. В периферической крови лейшмании находят крайне редко.
Для лечения используют препараты пятивалентной сурьмы — солюсурьмин или меглумина антимонат. Курс лечения — 30 суток. При рецидиве заболевания повторяют через 14 дней.
При тяжелом течении или неэффективности лечения препаратами сурьмы используют препараты второй линии — амфотерицин (для взрослых) и паромомицин (для взрослых и детей).
Другое название — детский лейшманиоз. Заболевание распространено в странах Средиземноморья, единичные случаи зарегистрированы в Азии, Закавказье и Крыму.
Инкубационный период составляет от 1 месяца до 1 года.
Основными отличительными признаками заболевания являются:
- отсутствие кожных высыпаний,
- воспаление лимфатических узлов,
- боли в животе,
- приступы кашля.
Часто сопровождается бактериальной пневмонией. Кожные покровы бледные, имеют землистый оттенок.
Острая и подострая формы встречаются редко, в основном у маленьких детей. Протекают эти формы заболевания тяжело, требуют немедленного лечения и характеризуются резким истощением больного, снижением мышечного тонуса, появлением фурункулов, язвенными поражениями полости рта.
Наиболее частая форма болезни — хроническая, которая наблюдается в основном у детей старшего возраста, реже у взрослых. Эта форма характеризуется более легким течением, приступы сменяются долгими периодами нормального самочувствия. При своевременном лечении наступает полное выздоровление. Даже увеличенные печень и селезенка быстро уменьшаются до нормальных размеров.
Значительное количество случаев заражения протекает бессимптомно или в стертой форме, может наступить спонтанное выздоровление.
У людей с иммунодефицитом, особенно у ВИЧ-инфицированных, болезнь развивается быстро и протекает очень тяжело, плохо поддается лечению и часто приводит к быстрой гибели больного.
Лечение такое же, как при индийском висцеральном лейшманиозе.
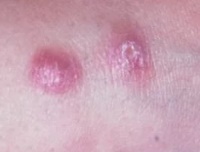
Человек не является источником заражения. Основной природный резервуар инфекции — грызуны.
После перенесенного заболевания вырабатывается стойкий пожизненный иммунитет ко всем формам кожного лейшманиоза. Например, на юге Туркменистана большинство местного населения переболевает в детском возрасте.
- Заболевание начинается с появления на месте укуса москита бугорка величиной 2-4 мм, окруженного ободком воспаленной кожи.
- На второй день он увеличивается до 8-10, иногда до 15 мм в диаметре.
- Одновременно увеличивается воспалительный отек кожи вокруг него.
- Через 1-2 недели в центре появляется язва с крутыми обрывистыми краями диаметром 2-4 мм.
- Дно язвы неровное, покрытое желтовато-серым или желтовато-зеленым налетом.
- Язвы могут быть множественные при многократных укусах.
- Язвы малоболезненны, однако боли возникают при перевязках или при случайных травмах язв (ударах, нажатии).
- Появление выраженной болезненности язв свидетельствует о присоединении вторичной бактериальной патогенной инфекции.
- На 2-3 месяце язвы очищаются от гноя.
- На 2-6 месяце начинается их рубцевание.
Если заболевание не очень беспокоит больного и не осложняется инфицированием язв, то лечение не проводят, предоставляют болезни естественное развитие.
Препараты используются при осложнении заболевания воспалением лимфатических узлов.
Самым эффективным методом предупреждения заболевания является вакцинация.
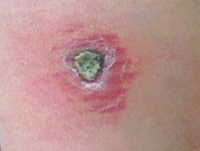
Источником заражения является больной человек, дополнительный резервуар — -собаки.
Заболевание встречается в течение всего года. Среди местного населения болеют преимущественно дети, среди приезжих — люди всех возрастов.
Инкубационный период колеблется от 2-4 месяцев до 1-2 лет, иногда продолжается до 4-5 лет.
По прошествии этого периода на месте укуса зараженных москитов (чаще на лице и верхних конечностях) появляются малозаметные единичные, реже множественные, бугорки (лейшманиомы) диаметром 2-3 мм с гладкой, блестящей поверхностью.
Они медленно увеличиваются и через 3-4 месяца достигают 5-10 мм в диаметре, приобретая красновато-буроватый цвет с синюшным оттенком.
После нескольких месяцев бугорки могут рассосаться. Однако такое течение заболевания встречается редко.
Как правило, на поверхности бугорка образуется чешуйка, которая затем превращается в в плотно прикрепленную к бугорку желтовато-буроватую корочку.
После отпадения или насильственного снятия корки обнаруживают кровоточащую эрозию или язву. На протяжении длительного времени язва покрыта плотной коркой.
Через 2-4 месяца постепенно начинается рубцевание язв, которое заканчивается в среднем через год после появления бугорка. В некоторых случаях заболевание затягивается на 2 года и более.
У 10% больных развивается вялотекущий хронический туберкулоидный рецидивный кожный лейшманиоз. По симптомам он напоминает туберкулезную волчанку и может длиться десятилетиями. Предположительно причиной этого осложнения является иммунодефицит.
Другим осложнением является пиодермит, развивающийся вследствие присоединения вторичной инфекции.
Прежде всего выясняется находился ли пострадавший в районах распространения этого паразита.
Проводится анализ тканей, взятых из края поражения.
Если заболевание не очень беспокоит больного, то лечение не проводят. На ранних стадиях образования бугорков их можно обработать специфическими препаратами или мазями, содержащими хлорпромазин (2%), паромомицин (15%) или клотримазол (1%).
Лечение туберкулоидного лейшманиоза такое же, как висцерального лейшманиоза, но он плохо поддается терапии. Часто необходимы повторные курсы в комбинации с иммуностимуляторами, витаминами и общеукрепляющими препаратами.
Н2Мексиканский кожный лейшманиоза
Этот вид заболевания распространен в странах Латинской Америки, Мексике, Перу, США.
Иммунитет после перенесенной болезни нестойкий.
Инкубационный период составляет от 2-3 недель до 1-3 месяцев.
Болезнь обычно протекает в относительно легкой форме, образуется одна лейшманиома на открытых, доступных для нападения частях тела. Она заживает без осложнений через несколько месяцев.
Однако при возникновении лейшманиомы на ушной раковине (40% случаев)болезнь принимает длительное, хроническое течение и приводит к деформации ушной раковины.
Известны единичные случаи образования глубоких язв и разрушения хряща носа.
Диагностика и лечение такие же, как при кожном лейшманиозе Европы (городском лейшманиозе).
источник
Лейшманиоз представляет собой протозойную инфекцию с трансмиссивным механизмом распространения, характеризующуюся поражением кожных покровов или внутренних органов внутриклеточными паразитами – лейшманиями. Лейшманиозы подразделяют на висциральные, протекающие с поражением легких, печени, селезенки, сердца, и кожные, проявляющиеся трансформирующимися в очаги изъязвления папулами. Диагностика лейшманиоза осуществляется путем выявления лейшманий в крови пациента (при висцеральной форме) или в отделяемом кожных элементов (при кожной форме).
Лейшманиоз представляет собой протозойную инфекцию с трансмиссивным механизмом распространения, характеризующуюся поражением кожных покровов или внутренних органов внутриклеточными паразитами – лейшманиями.
Лейшманиоз вызываются семнадцатью из более чем двадцати видов простейших паразитов рода Leishmania. Лейшмании развиваются внутри клеток хозяина (преимущественно в макрофагах и элементах ретикулоэндотелиальной системы). В течение своего жизненного цикла им необходимо сменить двух хозяев. В организме позвоночных животных лейшмании находятся в безжгутиковой форме, развиваясь в жгутиковую форму в теле членистоногого. Лейшмании отличаются резистентностью к антибиотикам, и чувствительны к препаратам пятивалентной сурьмы.
Подавляющее большинство лейшманиозов – зоонозы (резервуаром и источником инфекции являются животные), только два вида – антропонозы. Виды животных, участвующих в распространении лейшманиоза, довольно ограничены, поэтому инфекция является природно-очаговой, распространяется в пределах обитания соответствующей фауны: грызунов песчаниковых видов, псовых (лисы, собаки, шакалы), а также переносчиков – москитов. Преимущественно очаги лейшманиоза располагаются в странах Африки и Южной Америки. Большинство из них — развивающиеся, среди 69 стран, где распространен лейшманиоз, 13 являются беднейшими странами мира.
Человек является источником инфекции в случае поражения кожной формой лейшмании, при этом москиты получают возбудителя с отделяемым кожных язв. Висцеральная лейшмания в подавляющем большинстве случаев является зоонозной, москиты заражаются от больных животных. Заразность москитов отсчитывается с пятого дня попадания лейшманий в желудок насекомого и сохраняется пожизненно. Человек и животные контагиозны в течение всего срока пребывания возбудителя в организме.
Лейшманиоз передается исключительно с помощью трансмиссивного механизма, переносчики – москиты, получают инфекцию, питаясь кровью больных животных, и переносят здоровым особям и людям. Человек обладает высокой восприимчивостью к инфекции, после перенесения кожного лейшманиоза сохраняется продолжительный стойкий иммунитет, висцеральная форма такового не формирует.
Возбудитель проникает в толщу кожи человека при укусе москита, формируя в области входных ворот лейшманиозную гранулему. Впоследствии, при висцеральной форме инфекции гранулема рассасывается, а при кожной — прогрессирует в язву. Лейшмании разносятся по организму с током лимфы, поражая регионарные лимфатические узлы. Вдоль лимфатического сосуда паразиты могут формировать лейшманиомы – ряд последовательно располагающихся специфических язв.
В Южной Америке отмечаются формы лейшмании, протекающие с поражением слизистых оболочек ротовой полости, носоглотки и верхних дыхательных путей с грубой деформацией глубоких тканей и развитием полипозных образований. Висцеральная форма лейшманиоза развивается в результате рассеивания возбудителя по организму и попадания в печень, селезенку, костный мозг. Реже – в кишечную стенку, легкие, почки и надпочечники.
Возникающий иммунный ответ подавляет инфекцию, при этом заболевание протекает латентно, либо с маловыраженной симптоматикой. При иммунодефиците, сниженных защитных свойствах лейшманиоз прогрессирует, протекает с выраженной клиникой интоксикационного синдрома, лихорадкой. Размножение паразитов в печени способствуют замещению гепатоцитов фиброзной тканью, в селезенке отмечают атрофию пульпы с участками инфарктов и некротизации. Вследствие поражения костного мозга развивается анемия. В целом висцеральный лейшманиоз, прогрессируя, вызывает общую кахексию.
Лейшманиозы подразделяются на висцеральные и кожные формы, каждая форма, в свою очередь, разделяется на антропонозы и зоонозы (в зависимости от резервуара инфекции). Висцеральные зоонозные лейшманиозы: детский кала-азар (средиземноморско-среднеазиатский), лихорадка дум-дум (распространена в восточной Африке), носоглоточный лейшманиоз (кожно-слизистый, лейшманиоз Нового Света).
Индийский кала-азар является висцеральным антропонозом. Кожные формы лейшманиоза представлены болезнью Боровского (городской антропонозный тип и сельский зооноз), пендинской, ашхабадской язвами, багдадским фурункулом, эфиопским кожным лейшманиозом.
Инкубационный период этой формы лейшманиоза составляет от 20 дней до нескольких (3-5) месяцев. Иногда (довольно редко) затягивается до года. У детей раннего возраста в этот период может отмечаться первичная папула в месте внедрения возбудителя (у взрослых встречается в редких случаях). Инфекция протекает в острой, подострой и хронической формах. Острая форма обычно отмечается у детей, характеризуется бурным течением и без должной медицинской помощи заканчивается летально.
Чаще всего встречается подострая форма заболевания. В начальном периоде отмечается постепенное нарастание общей слабости, разбитости, повышенной утомляемости. Отмечается снижение аппетита, побледнение кожи. В этом периоде при пальпации можно выявить некоторое увеличение размеров селезенки. Температура тела может подниматься до субфебрильных цифр.
Подъем температуры до высоких значений говорит о вступлении заболевания в период разгара. Лихорадка имеет неправильный или волнообразный характер, продолжается в течение нескольких дней. Приступы лихорадки могут сменяться периодами нормализации температуры или снижения до субфебрильных значений. Такое течение обычно продолжается 2-3 месяца. Лимфатические узлы увеличены, отмечается гепато- и, в особенности, спленомегалия. Печень и селезенка при пальпации умеренно болезненны. При развитии бронхоаденита отмечается кашель. При такой форме нередко присоединяется вторичная инфекция дыхательной системы и развивается пневмония.
С прогрессированием заболевания отмечается усугубление тяжести состояния больного, развивается кахексия, анемия, геморрагический синдром. На слизистых оболочках ротовой полости возникают некротизированные участки. Ввиду значительного увеличения селезенки происходит смещение сердца вправо, тоны его глухие, ритм сокращений ускорен. Отмечается склонность к падению периферического артериального давления. С прогрессированием инфекции формируется сердечная недостаточность. В терминальном периоде больные кахексичны, кожные покровы бледные и истонченные, отмечаются отеки, выражена анемия.
Хронический лейшманиоз протекает латентно, либо с незначительной симптоматикой. Антропонозный висцеральный лейшманиоз может сопровождаться (в 10% случаев) появлением на коже лейшманоидов – мелких папиллом, узелков или пятен (иногда просто участки со сниженной пигментацией), содержащих возбудителя. Лейшманоиды могут существовать годами и десятилетиями.
Распространен в тропическом и субтропическом климате. Инкубационный период его составляет 10-20 дней, может сокращаться до недели и удлиняться до полутора месяцев. В области внедрения возбудителя при этой форме инфекции обычно формируется первичная лейшманиома, первоначально имеющая вид розовой гладкой папулы около 2-3 см в диаметре, в дальнейшем прогрессирующей в безболезненный или малоболезненный при надавливании фурункул. Спустя 1-2 недели в лейшманиоме формируется некротический очаг, и вскоре образуется безболезненное изъязвление с подрытыми краями, окруженное валиком инфильтрированной кожи с обильным отделяемым серозно-гнойного или геморрагического характера.
Вокруг первичной лейшманиомы развиваются вторичные «бугорки обсеменения», прогрессирующие в новые язвы и сливающиеся в единое изъязвленное поле (последовательная лейшманиома). Обычно лейшманиомы появляются на открытых участках кожных покровов, их количество может колебаться от единичной язвы до десятков. Нередко лейшманиомы сопровождаются увеличением регионарных лимфоузлов и лимфангитом (обычно безболезненным). Спустя 2-6 месяцев язвы заживают, оставляя рубцы. В целом заболевание, как правило, длиться около полугода.
Отличается значительной распространенной инфильтрацией кожи. Со временем инфильтрат регрессирует, не оставляя последствий. В исключительных случаях отмечаются мелкие язвы, заживающие без заметных рубцов. Такая форма лейшманиоза достаточно редка, обычно отмечается у пожилых лиц.
Наблюдается в основном у детей и молодых людей. При этой форме вокруг послеязвенных рубцов или на них появляются мелкие бугорки, могущие увеличиваться в размерах и сливаться друг с другом. Изъязвляются такие бугорки редко. Язвы при этой форме инфекции оставляют значительные рубцы.
Характеризуется продолжительным инкубационным периодом, который может достигать нескольких месяцев и лет, а также медленным развитием и умеренной интенсивностью кожных поражений.
Длительно протекающий лейшманиоз прогрессирует с развитием пневмонии, нефритов, агранулоцитоза, геморрагического диатеза, а также может осложняться гнойно-некротическими воспалениями.
Общий анализ крови при лейшманиозе показывает признаки гипохромной анемии, нейтропении и анэозинофилии при относительном лимфоцитозе, а также пониженную концентрацию тромбоцитов. СОЭ повышена. Биохимический анализ крови может показать гипергаммаглобулинемию. Выделение возбудителя кожного лейшманиоза возможно из бугорков и язв, при висцеральном — лейшмании обнаруживаются в посеве крови на стерильность. При необходимости для выделения возбудителя производят биопсию лимфоузлов, селезенки, печени.
В качестве специфической диагностики осуществляют микроскопическое исследование, бакпосев на питательной среде NNN, биопробы на лабораторных животных. Серологическая диагностика лейшманиоза проводится с применением РСК, ИФА, РНИФ, РЛА. В периоде реконвалесценции отмечается позитивная реакция Монтенегро (кожная проба с лейшманином). Производится при эпидемиологических исследованиях.
Этиологическое лечение лейшманиоза заключается в применении препаратов пятивалентной сурьмы. При висцеральной форме их назначают внутривенно с нарастанием дозировки на 7-10 дней. В случае недостаточной эффективности терапию дополняют амфотерицином В, вводимым с 5% раствором глюкозы внутривенно медленно. На ранних стадиях кожного лейшманиоза бугорки обкалывают мономицином, сульфатом берберина или уротропином, а также назначают эти препараты в виде мазей и примочек.
Сформировавшиеся язвы являются показанием к назначению мирамистина внутримышечно. Для ускорения заживления язв эффективна лазерная терапия. Препаратами резерва при лейшманиозе являются амфотерицин В и пентамидин, их назначают в случаях рецидивирования инфекции и при резистентности лейшманий к традиционным средствам. Для повышения эффективности терапии можно добавить человеческий рекомбинантный гаммаинтерферон. В некоторых случаях бывает необходимо хирургическое удаление селезенки.
При легко протекающем лейшманиозе возможно самостоятельное выздоровление. Благоприятен прогноз при своевременном выявлении и должных медицинских мерах. Тяжелые формы, инфицирование лиц с ослабленными защитными свойствами, отсутствие лечения значительно ухудшают прогноз. Кожные проявления лейшманиоза оставляют косметические дефекты.
Профилактика лейшманиоза включает меры по благоустройству населенных пунктов, ликвидацию мест расселения москитов (свалок и пустырей, затопленных подвальных помещений), дезинсекцию жилых помещений. Индивидуальная профилактика заключается в использовании репеллентов, других средств защиты от укусов москитов. При обнаружении больного производят химиопрофилактику пириметамином в коллективе. Специфическая иммунная профилактика (вакцинация) производится лицам, планирующим посещение эпидемически опасных районов, а также неимунному населению очагов инфекции.
источник