Лейшманиоз у собак – серьезное инфекционное заболевание, возбудителем которого являются патогенные простейшие микроорганизмы из рода Leishmania. Домашний питомец может заразиться редкой для нашей страны болезнью от укуса москита или комара, который переносит опасную инфекцию. Патология имеет острое течение и высокую смертность, хотя при своевременном назначении лекарственных препаратов больное животное успешно выздоравливает.
Что такое лейшманиоз и как собака может им заразиться? Лейшманиоз относится к протозойным инфекциям, передающимся через укусы кровососущих насекомых.
В зависимости от вида возбудителя и формы патологии у домашних питомцев поражаются наружные кожные покровы или внутренние органы. Патология имеет сезонный характер, вспышки заражения приходятся на весенне-летний период, совпадающий со временем вылета кровососущих насекомых.
Если раньше лейшманиоз собак регистрировался только в странах Средней Азии, США и Африке, то в 20-м веке болезнь получила массовое распространение в Европе. В России первые первый случай заражения был выявлен в Закавказье в 1909 году. В настоящее время вспышки диагностируются на Украине, в Крыму, Молдавии, Азербайджане и на Кавказе.
Москиты могут заразить любую собаку независимо от ее возраста и породной принадлежности. Лейшманиоз развивается чаще всего у ослабленных, юных или пожилых питомцев, иммунитет которых не справляется с проникшей инфекцией.
Инкубационный период заболевания составляет от 7-и месяцев до 2-х лет. Чаще всего болезнь встречается у короткошерстных собак.
Возбудителями лейшманиоза у собак являются 20 видов лейшманий, которые различаются местом паразитирования в организме, географическим ареалом обитания и клинической формой проявления патологии. В Европе и России у собак чаще всего выявляют L.infantum.
Интересно! Человеческую форму патологии вызывают всего лишь два вида возбудителя, но, несмотря на это, ежегодно болезнью заражается более двух миллионов человек.
Источником инфекции в природе являются пустынные и полупустынные грызуны, ленивцы, дикобразы, волки, лисы, феньки, шакалы, к сожалению, носителем возбудителей лейшманиоза являются собаки и люди.
Москиты переносят протозойноую инфекцию от больных млекопитающих, заражение происходит непосредственно в момент укуса кровососущего насекомого.
В зависимости от основных симптомов проявления болезни ветеринары выделяют две основные формы лейшманиоза у собак: кожную и висцеральную.
При кожной форме патологии в месте укуса насекомого образуется розовый гладкий пузырек размером 2-3 мм, который с присоединение вторичной инфекции перерождается в фурункул. По мере развития заболевания в пораженном месте образуется язва с неровными краями, покрытая гнойным или слизистым содержимым.
Постепенно происходит заражение здоровых областей, образование новых очагов и слияния язв. Чаще всего проявления кожной формы диагностируются на морде животного: область глаз, носа и ушей, имеющих короткий шерстный покров. Кожная форма характеризуется вялым течением, в течение полугода происходит рубцевание и заживление кожи.
Висцеральная форма лейшманиоза имеет острое и хроническое течение, лейшмании поражают селезенку, печень, легкие, сердце и лимфоузлы. В зависимости от локализации возбудителя у больного животного может наблюдаться сердечный, дыхательный или печеночный синдром.
По мере размножения возбудителя у собаки развивается сильная интоксикация, истощение, возникают отеки и симптомы сердечно-сосудистой недостаточности.
Патология сопровождается сильным угнетением и лихорадкой, молодые собаки с недоразвитой иммунной системой при отсутствии лечения чаще всего погибают.
В последнее время у домашних питомцев достаточно часто развивается смешанная форма лейшманиоза, при которой наблюдается одновременное поражение кожных покровов и внутренних органов.
Лейшманиоз имеет трансмиссивный путь передачи, это значит, что патология передается собакам только через укусы москитов или комаров. Кровососущие насекомые сами заражаются протозойной инфекцией от больных животных или людей. Безжгутиковая форма лейшманий, попадающая в организм членистоногого, еще не является опасной для домашних животных и человека. В течение 8-10-и дней в зависимости от вида возбудителя происходит его превращение в патогенную жгутиковую форму.
Патогенные протозойные микроорганизмы проникают в слюнные железы кровососущего насекомого, на этой стадии зараженный комар несет серьезную опасность для человека и животных. Во время укуса возбудитель проникает в ткани, клетки крови, лимфоузлов и сосудов, в которых происходит дальнейшее созревание и размножение патогенного простейшего микроба. Лейшмании, накапливаясь в пораженной клетке, разрывают ее и проникают в здоровые ткани, отравляя организм животного продуктами своей жизнедеятельности.
Первыми признаками лейшманиоза у собак являются характерные утолщения кожи в местах укуса насекомого, снижение аппетита и вялость. У животных с крепким иммунитетом организм самостоятельно справляется с инфекцией без развития клинических симптомов и осложнений.
Кожная форма лейшманиоза имеет более легкое, по сравнению с висцеральной, течение. У больной собаки отмечаются следующие клинические признаки:
- образование в области носа и глаз узелков, фурункулов и язв;
- утолщение кожи, появление шелушения, чешуек;
- вялость, апатия;
- выпадение шерсти, образование бесшерстных участков с более светлой кожей;
- истончение и ломка когтей.
Висцеральная форма заболевания характеризуется стремительным развитием, при остром течении животное угасает буквально на глазах, при этом у собаки отмечаются следующие симптомы:
- сильная лихорадка;
- угнетение, апатия;
- отказ от корма;
- прогрессирующее истощение;
- понос и рвота;
- слизистые и гнойные выделения из носа и глаз;
- кашель;
- поверхностное дыхание, хрипы;
- повышенная жажда и мочеиспускание;
- увеличение и болезненность лимфоузлов, печени и селезенки;
- утомление;
- мышечная слабость;
- потеря зрения.
Важно! При висцеральной или смешанной форме лейшманиоза спасти жизнь домашнего питомца без специфического лечения невозможно.
Учитывая возможность развития опасного заболевания у человека, возникает резонный вопрос, можно ли заразиться лейшманиозом от собаки. Болезнь очень опасна для маленьких детей с недоразвитой иммунной системой и без своевременного лечения может обернуться гибелью ребенка. Но не стоит паниковать раньше времени при диагностировании лейшманиоза у домашнего питомца.
Даже при условии, что патология у пса вызвана общим видом протозойных микроорганизмом, для созревания и приобретения заразных свойств возбудитель должен попасть в тело кровососущего насекомого.
Важно! Человек, как и домашний питомец, может заразиться лейшманиозом только через укус комара и москита, поэтому контакт с больной собаки для семьи хозяина не несет никакой угрозы.
Диагностика заболевания подразумевает только комплексный подход, поставить диагноз на основании только клинического осмотра невозможно. Обязательным исследованием при лейшманиозе является изучение лабораторного анализа крови на предмет выявления специфических антител.
Основным диагностическим методом при кожной форме протозойной инфекции является исследование соскобов кожи, при висцеральной форме применяется биопсия костного мозга или лимфатических узлов с дальнейшим гистологическим исследованием биоматериала. Диагноз считается установленным при выявлении в мазках или соскобе возбудителя лейшманиоза.
Лечение протозойной инфекции имеет положительный результат при раннем обращении к специалисту. Терапевтические мероприятия направлены на уничтожение возбудителя и снятие сопутствующих симптомов заболевания.
Схема лечения лейшманиоза у собак предполагает следующие врачебные манипуляции:
- домашнему питомцу предоставляется полный покой;
- обязательным условием является постоянный доступ к чистой питьевой воде;
- назначение специфических средств для уничтожения возбудителя: препаратов пятивалентной сурьмы и лекарств антимоновой группы;
- симптоматическая терапия с применением обезболивающих, седативных, противовоспалительных, гепатопротекторных, детиксикационных средств;
- применение наружных средств при кожной форме заболевания: примочек, шампуней и мазей;
- стимулирование иммунитета с помощью витаминных и иммунностимулирующих средств.
Важно! Висцеральная форма с тяжелым течением очень тяжело поддается лечению, применение химиотерапевтических средств дает осложнения на жизненно важные органы животного.
Возбудитель протозойной патологии у собак не чувствителен к обычным антибактериальным лекарствам, назначаемым для лечения большинства инфекционных заболеваний у домашних питомцев. Основными применяемыми препаратами при терапии лейшманиоза являются:
- Натриум антимониглюконат – применяется двумя курсами в 10 дней с дозировкой 10-20мг/кг;
- Глюкантим – используется в виде инъекций через 2-3 дня в дозировке 10-20 мл, курс лечения составляет 10-20 уколов;
- Пентамидин – предполагает постепенное увеличение дозы с 2-х до 4 мг/кг, инъекции ставятся с интервалом в 2-а дня, длительность терапии составляет 15-20 раз в зависимости от тяжести протекания патологического процесса.
Назначением, сменой и контролем эффективности токсических препаратов должен заниматься только опытный ветеринарный специалист, самолечение чревато гибелью животного.
Циркулирование возбудителя заболевания в крови при висцеральной форме инфекции неминуемо оборачивается развитием поражений внутренних органов.
Возможные осложнения при лейшманиозе у собак напрямую зависят от локализации возбудителя, у животных развиваются следующие сопутствующие системные патологии:
К сожалению, на сегодняшний день домашним питомцам не применяется вакцинация против смертельно опасной инфекции. Основные меры профилактики сводятся к обработке животных репеллентами в период вылета москитов и комаров. Рекомендуется ежегодно приводить собаку к специалисту на осмотр и изучение анализов крови и мочи для ранней диагностики заболевания.
К сожалению, острый лейшманиоз висцеральной формы очень тяжело поддается лечению, а при запоздалом обращении укус обычного комара может стоить жизни любимому питомцу. Чем внимательнее хозяин будет относиться к мерам профилактики и появлению первых симптомов протозойной патологии, тем у маленького друга больше шансов избежать лейшманиоз или успешно вылечить смертельно опасную болезнь.
источник
Висцеральный лейшманиоз — общее инфекционное заболевание, вызываемое особым видом простейших (Leishmania donovani) при заражении ими человека переносчиками инфекции — москитами; характеризуется длительным течением, ремиттирующей лихорадкой, общей кахексией, прогрессирующей анемией и резким увеличением селезенки.В Месопотамии, Малой Азии, в странах побережья Средиземного моря болезнь встречалась со времен глубокой древности. В Средней Азии болезнь издавна известна под названием «калаазар».
Механизм передачи – трансмиссивный. При висцеральных формах лейшманиоза у человека паразиты обычно малодоступны для москитов, поэтому больной редко служит источником инвазии. Исключение составляет индийский кала-азар, при котором лейшмании нередко обнаруживают в крови и кожных поражениях, развивающихся в исходе заболевания. Лейшмании попадают в организм москита при сосании крови заражённого человека или животного, в желудке которого через несколько часов амастиготы превращаются в промастиготы. Заразными москиты становятся через 5-8 сут после попадания заражённой крови в желудок и остаются носителями лейшмании пожизненно. Развитие москитов реализуется путём полного метаморфоза: яйцо-личинка-куколка-имаго. Отмечены случаи передачи лейшмании при гемотрансфузиях.
Висцеральный лейшманиоз (кала-азар)
Зоонозные: средиземноморско-среднеазиатский (детский кала-азар), восточно-африканский (лихорадка дум-дум), кожно-слизистый лейшманиоз (лейшманиоз Нового Света, носоглоточный лейшманиоз).
Антропонозный (индийский кала-азар
Висцеральный средиземноморско-азиатский лейшманиоз.
Инкубационный период. Варьирует от 20 дней до 3-5 мес, в редких случаях до 1 года и более. У детей раннего возраста и редко у взрослых задолго до общих проявлений болезни возникает первичный аффект в виде папулы.
Начальный период заболевания. Характерны постепенное развитие слабости, снижение аппетита, адинамия, бледность кожных покровов, небольшое увеличение селезёнки. Незначительно повышается температура тела.
Период разгара. Обычно начинается с подъёма температуры тела до 39-40 °С. Лихорадка принимает волнообразный или неправильный характер и длится от нескольких дней до нескольких месяцев со сменой эпизодов высокой температуры и ремиссий. В отдельных случаях температура тела в течение первых 2-3 мес бывает субфебрильной или даже нормальной.
При осмотре больных определяют полилимфаденопатию (периферических, перибронхиальных, мезентериальных и других лимфатических узлов), увеличение и уплотнение печени и даже в большей степени селезёнки, безболезненных при пальпации. В случаях развития бронхаденита возможен кашель, нередки пневмонии вторично-бактериального характера.
По мере течения заболевания состояние больных прогрессивно ухудшается. Развиваются похудание (вплоть до кахексии), гиперспленизм. Поражения костного мозга ведут к прогрессирующей анемии, гранулоцитопении и агранулоцитозу, иногда с некрозом слизистых оболочек полости рта. Нередко возникают проявления геморрагического синдрома: кровоизлияния в кожу и слизистые оболочки, кровотечения из носа, ЖКТ. Фиброзные изменения в печени приводят к портальной гипертензии с отёками и асцитом, чему способствует прогрессирующая гипоальбуминемия.
Вследствие гиперспленизма и высокого стояния диафрагмы сердце несколько смещается вправо, тоны его становятся глухими, развиваются тахикардия и артериальная гипотензия. Эти изменения наряду с анемией и интоксикацией приводят к появлению и нарастанию признаков сердечной недостаточности. Возможны диарея, нарушения менструального цикла, импотенция.
Терминальный период. Наблюдают кахексию, падение мышечного тонуса, истончение кожи, развитие безбелковых отёков, резкую анемию.
Заболевание может проявляться в острой, подострой и хронической формах.
Острая форма. Изредка встречают у маленьких детей. Развивается бурно, без лечения быстро заканчивается летальным исходом.
Подострая форма. Встречают более часто. Характерны тяжёлые клинические проявления, длящиеся 5-6 мес.
Хроническая форма. Развивается наиболее часто, нередко протекает субклинически и латентно.
При висцеральном антропонозном лейшманиозе (индийский кала-азар) у 10% больных через несколько месяцев (до 1 года) после терапевтической ремиссии на коже появляются так называемые лейшманоиды. Они представляют собой мелкие узелки, папилломы, эритематозные пятна или участки кожи с пониженной пигментацией, в которых содержатся леишмании в течение длительного времени (годами и десятилетиями).
11 Вопрос. Диагностика лейшманиозов, профилактика.
В гемограмме определяют признаки гипохромной анемии, лейкопению, нейтропению и относительный лимфоцитоз, анэозинофилию, тромбоцитопению, значительное повышение СОЭ. Характерны пойкилоцитоз, анизоцитоз, анизохромия, возможен агранулоцитоз. Отмечается гипергаммаглобулинемия.
При кожном лейшманиозе возбудители могут быть обнаружены в материале, полученном из бугорков или язв, при висцеральном — в мазках и толстых каплях крови, окрашенных по Романовскому-Гимзе, значительно чаще (95% положительных результатов) — в мазках пунктатов костного мозга. Культуру возбудителя (промастиготы) можно получить посевом пунктата на среду NNN. Иногда для обнаружения лейшманий проводят биопсию лимфатических узлов и даже печени и селезёнки. Широко применяют серологические реакции — РСК, ИФА, РНИФ, РЛА и др., биологические пробы на хомячках или белых мышах. В период реконвалесценции положительной становится кожная проба с лейшманином (реакция Монтенегро), применяемая только при эпидемиологических исследованиях.
Борьбу с животными-носителями лейшманий проводят организованно и в широких масштабах только при зоонозном кожном и висцеральном лейшманиозах. Осуществляют дератизационные мероприятия, благоустройство населённых мест, ликвидацию в них пустырей и свалок, осушение подвальных помещений, обработку инсектицидами жилых, подворных и животноводческих помещений. Рекомендовано применение репеллентов, механических средств защиты от укусов москитов.
После выявления и лечения больных людей обезвреживают источник инвазии. В небольших коллективах проводят химиопрофилактику назначением хлоридина (пириметамина) в течение эпидемического сезона. Иммунопрофилактику зоонозного кожного лейшманиоза проводят живой культурой промастигот вирулентного штамма L. major в межэпидемический период среди лиц, выезжающих в эндемичные очаги, или неиммунных лиц, проживающих в этих очагах.
Мероприятия в эпидемическом очаге
Госпитализацию больных осуществляют только по клиническим показаниям. Дезинфекцию не проводят. В отношении контактных лиц экстренную профилактику и разобщение не проводят.
12 Вопрос. Лямблии, морфология, формы существования, локализация.
Лямблия — это простейший одноклеточный микроорганизм семейства Giardia lamblia (синонимы Giardia intestinalis и Giardia duodenalis, в России традиционно используется название Lamblia intestinalis).
Выделяют две стадии развития лямблий: мобильную (трофозоид), когда простейшее активно, и цистную. На вегетативной стадии лямблия имеет грушевидную симметричную форму, размеры 10-18мкм на 6-12мкм (усредненные габариты 9 на 12 мкм), активно двигается. Наличествуют два ядра, а также 4 пары жгутиков, обеспечивающих перемещение простейшего. Спереди тело паразита широкое, на конце закруглено; хвостовой конец имеет заостренную форму. На обращенной вниз стороне тела расположен диск для присасывания; с его помощью лямблии закрепляются на кишечном эпителии. Аксостили (опорные нити), проходящие посередине, делят лямблию на две половины, симметричные относительно друг друга и идентичные по строению; каждая из частей содержит одно ядро и прозрачную цитоплазму. Со спины и на хвостовом (заднем) конце лямблию покрывает ЦПМ – цитоплазматическая мембрана. Митохондрии и структура, именуемая аппаратом Гольджи, у лямблий отсутствуют; активный синтез веществ происходит в эндоплазматической сети (ретикулуме).
Цисты лямблий имеют размеры от 8х7мкм до 14х11мкм (средние значения 12 на 8 мкм). Клетка содержит от 2-х до 4-х ядер, а также жгутики в свернутом виде. Иногда, в экскрементах жидкой или полужидкой консистенции, могут обнаруживаться лямблии на промежуточной стадии развития – в виде предцист.
Размножение Lamblia intestinalis происходит парным делением, в тех местах, где концентрация лямблий особенно велика. Благодаря высокой скорости деления (от 15 до 20 минут на весь процесс, согласно данным М.М. Соловьева), простейшие быстро заселяют кишечник. За пределы организма паразиты попадают с фекалиями, в которых содержатся цисты. Лишь в 5% случаев, в жидких экскрементах инвазированных людей, встречаются трофозоиды. Человек заражается лямблиями фекально-оральным путем, через сырую воду или плохо вымытые фрукты, ягоды, овощи. Лямблии у детей младшего возраста часто появляются при тесном контакте с зараженными домашними животными, облизывании рук и игрушек.
Паразитируют L. Intestinalis в тонком кишечнике, в верхних отделах. Простейшие крепятся к слизистым посредством диска в передней части тела, при этом хвостовой конец остается свободным. Для трофозоидов характерна непродолжительная фиксации на одном месте; активные простейшие то и тело открепляются от ворсинок эпителия, снова фиксируются, либо пребывают в свободном состоянии. Если заражение особо интенсивное, возможно проникновение лямблий в строму ворсинок.
Трофозоиды, не зафиксированные на эпителии кишечника, переходят в стадию цист либо подвергаются процессу дегенерации. При проведении опытов на собаках, ученые установили: спустя 10-15 дней от момента инвазирования, большинство активных цист локализуется в тонком кишечнике, в зоне тощей кишки (иногда в 12-перстной). Далее лямблии иммигрируют по тонкому кишечнику в его центральные и дистальные отделы. На протяжении первых 10-15 дней после инфицирования процесс образования цист происходит в области тощей кишки, позже – в других отделах тонкого кишечника (средний, дистальный). Локализация зависит от многих факторов: какова численность популяции простейших, насколько в зоне паразитирования выражены патологии, как давно произошла инвазия. Для лямблиоза характерен прерывистый процесс выделения цист во внешнюю среду.
Полвека назад А.Е. Карапетяну удалось получить культуру Lamblia intestinalis в лабораторных условиях. Это способствовало более тщательному изучению биологии лямблий; например, была установлена возможность симбиоза лямблий с кандидозным грибком. Эти открытия нашли применение в разработке методов лечения лямблий.
Также опытным путем было выяснено, что лямблии способны переносить краткое воздействие температур замораживания, сохраняя после этого способность к делению, но мгновенно погибают в воде с температурой более +50оС.
источник
В мире существуют различного рода паразиты, которые попадая в организм человека, заражают его, что приводит к необратимым последствиям. Висцеральная лейшмания относится к категории таких паразитов. Этот вид распространен в Африке, Индии, странах Азии. Жизненный цикл висцеральной лейшмании достигает полутора – двух лет. При несвоевременном диагностировании и лечении болезнь может привести к смерти.
Заразиться этой инфекцией можно:
- Через москита , который выпив кровь у зараженного, инфицировался. Выпивая кровь у следующей жертвы, он вносит инфекцию в ее организм. После укуса, заразив свою жертву, зараженный москит погибает.
- Через укус зараженного позвоночного животного : лисы, собаки, кошки, человека.
Вместе с укусом комара или млекопитающего инфекция попадает в кровь и живет в клетках организма. На начальной стадии может не возникнуть никаких симптомов заражения. Но чем дальше лейшманиоз будет прогрессировать, тем больше и болезненнее, будут становиться симптомы.
Висцеральный лейшманиоз появился много лет назад. По разным источникам он пришел: из Африки, Северной и Южной Америки или Арктики. Но откуда бы ни взялась эта инфекция, она представляет огромную опасность для человека.
Лейшмания имеет двуликое строение. Одна форма – жгутиковая. Имеет четко выраженный жгутик. Наделена наружной мембраной, которая богата связующими молекулами и особыми клетками иммунной системы.
Другая форма – внутриклеточная амастигота, которая имеет округлые очертания. Располагается в середине вакуоли пожирающей клетки. Это строение отличается отсутствием жгутика.
Этот паразит живет и размножается в свободных клетках печени, легких, селезенки, костного мозга, нервной ткани, лимфатических узлов. Одна клетка может содержать больше ста возбудителей.
Москит при укусе и заглатывании крови инфицированного заражаются лейшманиозом формы амастигот. Но в кишечном тракте москита амастиготная форма меняется на жгутиковую.
Данным заболеванием по разным подсчетам страдают люди в 70 – 80 странах мира. Точное количество сложно подсчитать из-за постоянной миграции людей и нерегистрируемых случаев.
Если вспышка произошла в стране из–за притока мигрантов, но до этого, случаев инфицирования не было, то врачам сложнее будет диагностировать и лечить больных.
Висцеральный лейшманиоз имеет симптомы, которые могут различаться (зависит от степени тяжести заболевания). Если стадия начальная, то обнаружить болезнь будет труднее, так как симптомы будут слабо выражаться. Спустя пару недель симптомы начнут усиливаться:
- Увеличение селезенки и печени. Часто у детей обнаруживается увеличение живота, как изображено на фото справа.
- Утомляемость и слабость. Иногда умеренное лихорадочное состояние.
- Дискомфорт в животе, потеря аппетита.
- Понижение веса.
- Скачки температуры (с низкой на высокую).
- Кожа становится бледной или мраморной.
- На коже могут появиться узелки с язвочками.
- Усиленное выпадение волос, ногтей.
- Шелушение кожи.
- Понижается иммунитет.
- Появляется умеренная тахикардия, сердечные тоны приглушаются.
- Появляются признаки анемии.
- Человек часто отекает.
Симптомы такого характера ненормальны сами по себе. Поэтому их обнаружение обязывает человека срочно обратиться к врачу. Необходимо пройти диагностику, сдать анализы (кровь, берется пункция костного мозга, соскоб из слизистой носовой полости, биоптаты лимфоузлов и печени).
После прохождения всех стадийдиагностирования болезни «лейшманиоз», нужно начать лечение.
Лейшманиоз может быть висцеральным или кожным. Кожная форма представляет собой многочисленные ранки (язвы, бугорки) по всему телу. Заразиться этой формой можно через открытую рану. Если в стране эпидемия, то пока ее не вылечат полностью, жизненный цикл лейшмании будет длинным.
Лейшманиоз кожный представлен на фото справа.
Диагностировать и вылечить висцеральный лейшманиоз несложно, если пациент обратился вовремя. Важно, чтобы болезнь не была сильно запущена. Так как висцеральный лейшманиоз губит клетки многих органов и приводит к их гибели, то диагностику и лечение нужно проводить после обнаружения первых признаков.
Обнаружив на своем теле странные пятна, язвы или вышеперечисленные симптомы, можно заподозрить болезнь «висцеральный лейшманиоз», при которой нужна диагностика и немедленное лечение.
Висцеральный лейшманиоз и его лечение должно обратить на себя массовое внимание. Люди должны знать, что в городе, стране, обнаружена эта инфекция.
При диагностике сдается кровь, делается пункция костного мозга. После, врачом назначается лечение, которое проводится в стационаре (и никак иначе) под наблюдением врачей.
Обычно, если для континента не характерна эта болезнь, они берут опыт у своих соседних стран, которые уже знакомы с этой инфекцией. Первостепенно назначают антибиотики: аминохинол, мономицин, пентамидина изотионат. Если болезнь кожного характера, то делаются примочки или зараженные места обкалываются этими же препаратами. Параллельно нужно принимать поддерживающие, иммуномодулирующие препараты. Так как при болезни иммунитет понижается, его нужно поднимать.
Если лечение неэффективно, то в ход идет пятивалентная сурьма. Самым эффективным и тяжелым препаратом является пентамидин изотионат. Но перед его использованием врачи должны полностью изучить организм больного, чтобы предугадать реакцию организма на препарат. Нужно подчеркнуть, что все должны делать врачи-специалисты.
Кожную форму лейшманиоза, лечат лазеротерапией, если она есть в стране.
Нужно помнить — чем быстрее будет диагностирована болезнь, тем короче будет жизненный цикл висцеральной лейшмании.
В заключение хотелось подчеркнуть правила, которые хорошо соблюдать, чтобы избежать заражения лейшманиозом:
- Нужно избегать контакта с дикими животными.
- Собираясь в тропическую страну сделать все прививки и взять с собой средства против москитов.
- Перед поездкой в любую экзотическую страну, необходимо ознакомиться со сводкой новостей (чтобы уточнить, что там нет вспышки инфекции).
- А лучше ездить по своей стране в поисках интересного, изучать ее. Тогда не придется бояться прихватить ненужную заразу.
Никто не застрахован от неожиданного паразита в своем организме, но нужно быть всегда начеку, и не относиться халатно к своему здоровью! Помните, многое зависит от нас самих!
источник
Разнообразные инфекционные заболевания подстерегают человека повсюду. Они легко передаются через грязные руки, плохо вымытые овощи, сырую воду и другими путями. Однако есть достаточно экзотические недуги, которые постепенно внедряются в нашу местность. Одним из них является лейшманиоз. Что это за патологический процесс? Как им можно заразиться? Какие основные методы лечения и профилактика? Ответы на эти вопросы можно получить из этой статьи.
Лейшмании – это паразиты из рода Leishmania. Патогенные микроорганизмы образовываются в клетках человека или животного. За свой жизненный цикл паразитам необходимо поменять двух хозяев (инвазионная стадия). На начальном этапе, в организме позвоночных животных, лейшмании находятся в безжгутиковой форме, жгутиковую форму они приобретают в теле членистоногих.
Как правило, большинство паразитов – зоонозы, то есть возбудитель инфекции является животное. Их число достаточно ограничено, поэтому заболевание считается редким. Основной природный резервуар лейшманиоза — москиты, собаки, шакалы, лисицы и песчаниковые грызуны.
Где распространен лейшманиоз? Наибольшее распространение лейшманиоз у человека и животных получил в жарких странах, например, в Африке, Индии или Южной Америке. Как не странно, недуг преимущественно имеет географическое распространение в более развитых странах и территориях, однако иногда встречается и в бедных районах.
Лейшманиоз – это трансмиссивный инфекционный недуг, который провоцируют простейшие микроорганизмы. Они могут поражать человека и животных, так как переносчики недуга являются москиты. Укусив зараженного больного, самки насекомого переносят инфекцию в здоровый организм. Стоит отметить, что вспышки заболевания встречаются с мая по ноябрь, это объясняется тем, что в это время москиты ведут активную жизнедеятельность.
Как только паразит проникает в тело, он начинает активно развиваться и распространяться. Однако в зависимости от типа микроорганизма, они могут поражать только кожу или же внутренние органы. Независимо от места локализации, заболевание всегда сопровождается тяжелыми симптомами, которые провоцируют серьезные осложнения. Данную болезнь изучает такая наука, как паразитология.
Современная медицина диагностирует лейшманиоз практически в 90 странах Нового Света, что ярко свидетельствует о распространенности инфекционно патологии. Учитывая это, специалисты рекомендуют соблюдать элементарные профилактические правила и методы лечения. К сожалению, для бедных стран данные методы являются недоступными.
Важно! Источник инфекции лейшманиоза являются самки москитов. Насекомые кусают зараженного человека или животного, и при повторном укусе здорового организма распространяют патогенные микроорганизмы.
Специалисты разделяют лейшманиоз на два типа основных болезней. От них зависят основные симптомы патологического процесса, а также способы лечения. Однако независимо от недуга, важно при первых симптомах обратиться к доктору. Инфекция быстро распространяется и поражает здоровый организм. Если своевременно не начать лечение, то инфекция будет усиливать влияние на организм, что приведет к серьезным осложнениям.
Данный тип заболевания появляется в результате распространения инфекции гематогенным способом к различным внутренним органам. Цикл развития инфекции достаточно простой. Где паразитирует микроорганизм? Локализация в организме человека сосредотачивается на печень, селезенку, лимфатические узлы, костный мозг, постепенно может развиться лейшманиоз легких. Как только, микроорганизмы проникают в органы, они начинают активно размножаться, что приводит к нарушению их полноценной работы и вызывает тяжелые симптомы. В зависимости от местности распространения, недуг классифицируют на несколько типов: средиземноморский, восточноафриканский, индийский кала-азар, американский, китайский. Все эти заболевания между собой очень похожи, однако все же есть небольшие отличия. Чаще всего инфекция встречается у детей, если не предоставить необходимой медикаментозной терапии, то это приводит к летальному исходу.
Важно! Какие органы поражаются при висцеральном лейшманиозе? Изначально инфекция проникает в селезенку и печень, может возникать лейшманиоз глаз.
Инкубационный период висцерального лейшманиоза достаточно длинный от 20 дней и до 3 месяцев, поэтому часто развитие недуга не связывают с укусом насекомого и назначают неправильную терапию. Однако если сдать необходимые анализы, то заболевание сразу диагностируется. Лечение усложняется еще и тем, что первые признаки патологического процесса могут проявиться только через несколько месяцев. Однако клинические проявления всегда достаточно яркие:
- общая слабость и недомогание;
- больной быстро устает;
- значительное увеличение селезенки (орган может занимать половину брюшной полости);
- снижается аппетит;
- повышается температура тела до 40°С;
- нарушается работа органов пищеварения;
- развиваются сердечно-сосудистые осложнения;
- слизистые оболочки постепенно начинают отмирать;
- кожа становится серого оттенка, на некоторых участках образовываются язвы;
- увеличиваются лимфатические узлы.
Первым признаком инфицирование является возникновение на месте укуса небольшого бугорка, который сверху покрыт сухой чешуйкой.
Однако характерным симптомом заболевания является постоянное увеличение печени и селезенки. Если своевременно не начать качественное лечение, то эти органы займут большую часть брюшной полости, смещая все остальные. Данное нарушение спровоцирует серьезные осложнения, например, асцит (водянка живота) или увеличение давления внутрибрюшных вен, из-за чего затрудняется кровоток и увеличиваются вены.
Возбудитель кожного лейшманиоза — паразиты из рода Leishmania. Начальная стадия размножения патогенной инфекции начинается в тканях макрофаланг. В этих участках паразиты созревают и образовывают воспалительный процесс, который постепенно начинает проявляться на коже. Разделяют два вида заболевания, для каждого характерны индивидуальные особенности. Специалисты разделяют лейшманиоз городского и сельского типа.
- Антропозный лейшманиоз (городской тип). Инкубационный период длится до 8 месяцев. Изначально на месте укуса появляется небольшой твердый бугорок, постепенно он начинает увеличиваться в размерах. Под бугорком кожа начинает приобретать темно-бурый оттенок, а через 3 месяца появляются сухие корочки. Как только корочки отпадут, образовывается круглая язва с гнойным налетом. Края раны постоянно воспаленные, что приводит к увеличению язвы в диаметре. Полное заживление раны наступает примерно через год, после укуса. За все время недуга, на теле появляется от 1–10 язвочек. Как правило, они образовываются на открытых участках тела, которые доступны для укуса москитов. Например, на лице, руках или ногах.
- Зоонозный или сельский кожный лейшманиоз. Длительность заболевания более короткая, она составляет около 2–5 месяцев. На месте укуса появляется небольшой бугорок, который быстро увеличивается в размерах. Через несколько дней он достигает до 2 см в диаметре. На начальном этапе в центре укуса начинают отмирать ткани, что провоцирует образование язвы. Рана быстро распространяется на соседние участки тела, в диаметре она может достигать до 5 см. В некоторых случаях могут появляться множественные язвочки. Они имеют небольшие размеры, однако их количество может быть он нескольких десятков до сотен штук. Язвы имеют округлую форму, внутри они наполнены гноем. Через 3 месяца, ранки постепенно начинаю очищаться, а через 5 месяцев они излечиваются полностью.
Независимо от типа дерматотропный лейшманиоз, разделяется на несколько стадий:
- первичная стадия лейшманиоза (бугорок, язва, рубцевание);
- развивается группа узелковых образований вокруг язвы;
- туберкулоидная стадия развивается на месте рубцевания;
- эспундия или кожно-слизистый лейшманиоз. Развивается на фоне уже имеющихся ран, на ногах, лице или руках. Постепенно паразиты проникают в слизистую оболочку щек, глотки, носа, где развиваются новые язвы. Если не начать лечение, то недуг поражает лицевые хрящи, что значительно искажает внешность;
- диффузная стадия проявляется у людей со слабым иммунитетом, для нее характерны обширные язвы.
Независимо от типа заболевания необходимо срочно обратиться к доктору и начать своевременное временное лечение. Иначе, недуг будет только развиваться и может привести к серьезным осложнениям, а в некоторых случаях даже к летальному исходу.
Окончательный диагноз заболевания можно поставить после тщательного осмотра у специалиста и дополнительных лабораторных исследований. Чтобы точно диагностировать недуг, пациенту назначают ряд таких анализов:
- лабораторный соскоб с пораженного участка тела (язва или бугорок);
- микроскопическое исследование капли или мазка по Романовскому-Гимзе;
- пункция костного мозга или биопсия селезенки, печени;
- серологические исследования (ИФА, РСК).
Благодаря полученным исследованиям, специалист сможет установить точный диагноз. На основании, которого будет назначено качественное лечение, которое приведет к скорейшему выздоровлению.
Терапия кожного и висцерального лейшманиоза производится в стационаре под строгим наблюдением медицинского персонала. Методику лечения подбирают индивидуально, для каждого пациента, в зависимости от тяжести патологии.
При висцеральной форме заболевания изначально рекомендуют консервативные методы лечения, которые в себя включают такие медикаментозные препараты:
- Неостибазон;
- Глюкантим;
- Лечение Метронидазолом;
- Солюстибазан, Солюсурмин, Стибанол, Пентостан;
- Ломидин.
Если данные препараты не помогают и состояние больного не удовлетворительное, то терапию дополняют антибиотиками. Однако при необходимости рекомендуют хирургическое вмешательство, чтобы удалить селезенку.
Если у пациента диагностировали кожный лейшманиоз, то ему назначают такие медикаментозные препараты для лечения:
- антибиотики (Цефтриаксон);
- Аминохинол, Глюкантим, Антимонил;
- Уротрипин;
- сульфат Берберин.
Дополняют медикаментозную терапию эффективными процедурами, которые позволяют устранить корочки и заживить язву. Пациенту рекомендуют пройти курс электрокоагуляции и криотерапию.
Важно! При лейшманиозе лечение народными средствами неуместно. Данное заболевание нуждается в качественной медикаментозной терапии, а нетрадиционные средства могут быть дополнением к основной терапии.
Будут развиваться осложнения или нет, напрямую зависит от тяжести и способов лечения патологии. Однозначно можно сказать, чем позже было диагностировано заболевание и начато лечение, тем серьезнее будут последствия. При висцеральной форме инфицирования недуг может вызывать такие неприятные осложнения:
- дисфункция работы печени;
- анемия;
- синдром ДВС;
- в органах пищеварения появляются язвы.
Если обнаружили кожный лейшманиоз, то осложнение может спровоцировать повторное заражение, при котором отмирают клетки. В данном случае важно продолжить качественное лечение.
Профилактика является лучшим лечением любого заболевания, лейшманиоз не стал исключением. Какой основной фактор ограничивает распространение инфекции? Чтобы защититься от развития недуга человек должен соблюдать несложные правила:
- зараженных животных необходимо лечить или усыпить;
- обеспечивать дома чистоту и устранять влажность;
- переносчиками являются москиты, поэтому нужно использовать эффективные средства для отпугивания насекомых;
- устанавливать москитные сетки или другие предметы;
- своевременное диагностирование и лечение заболевания;
- повышать иммунитет, особенно тем, кто выезжает в опасные зоны.
Вышеперечисленные правила помогут защитить организм от заражения лейшманиозом. Однако если инфицирование все же произошло, необходимо немедленно обратиться к доктору и начать своевременное лечение. Берегите себя и будьте здоровы!
источник
Лейшманиоз – опасное инфекционное заболевание, к которому наиболее уязвимы дети до 5 лет – именно они чаще болеют и именно для них при отсутствии своевременного лечения болезнь крайне опасна.
О том, что собой представляет лейшманиоз, чем он опасен и что о нем следует знать, корреспонденту NEWS.am Medicine рассказала врач-инфекционист Рипсиме Апресян, заведующая первым отделением инфекционной клиники «Норк».
Как передается лейшманиоз?
Природным резервуаром возбудителя лейшманиоза – простейшего паразита Leishmania – считаются животные, в том числе собаки. Когда москит кусает заражаенного зверя, паразит переходит в его тело, где проходит некоторые фазы развития. Потом москит кусает человека, передавая в его организм возбудителя заболевания. Так заражается человек. Заразиться от больного животного без участия москитов невозможно, подчеркнула специалист.
Существует несколько видов лейшманиоза. В Армении на сегодняшний день встречается висцеральная разновидность заболевания, перед которым наиболее уязвимы дети: поскольку у детей пока недостаточно крепкая иммунная система, чаще всего заражаются именно они. У взрослых и детей постарше болезнь развивается в том случае, если у них есть проблемы с иммунитетом.
Насколько опасен лейшманиоз?
Висцеральный лейшманиоз считается крайне опасным заболеванием – смертельным при отсутствии лечения. При поздней диагностике болезни шансы на успешное излечение тоже весьма низкие, именно поэтому так важно иметь достаточно информации об этом заболевании, вовремя его заподозрить и вовремя диагностировать. При своевременном начале лечения, как отметила специалист, пациент может полностью выздороветь.
Как проявляется лейшманиоз?
Первые симптомы лейшманиоза, по словам Рипсиме Апресян, достаточно «мягкие»: у заразившегося ребенка может быть потеря аппетита, общая слабость, у него может ухудшится настроение. Потом у него начинают падать показатели гемоглобина и лейкицитов в крови, может подняться температура. У ребенка увеличивается живот, так как печень и селезенка увеличиваются в размерах. Свертываемость крови тоже падает, и сильнейшие кровотечения, которые просто невозможно остановить, могут привести к смерти.
Поскольку первые симптомы лейшманиоза вполне можно принять за симптомы других заболеваний, крайне важно, чтобы родители ребенка и педиатр были внимательны и при малейшем подозрении сразу же отправили его на обследование – хотя бы просто на всякий случай.
В течение многих лет в Армении не было препаратов для лечения лейшманиоза – они и зарегистрированы тут не были. Родителям заболевших детей приходилось привозить лекарства из соседних стран, на что тратилось много драгоценного времени, которое можно было бы потратить на лечение и улучшить шансы пациента на выздоровление.
С января 2016 года, благодаря стараниям Минздрава и руководства клиники, Армения обеспечена двухлетним запасом лекарства. Оно предоставляется больным детям в рамках госзаказа. Лечение длится месяц, как отметила специалист, и проводится в стационаре. У препарата, правда, есть противопоказания.
В какое время года есть опасность заразиться лейшманиозом?
Москиты активнее всего с середины весны до середины осени, и опасность быть укушеным выше всего именно в теплое время, однако поскольку инкубационный период болезни достаточно длительный (от нескольких недель до 6-12 месяцев), зараженные пациенты встречаются круглый год.
В каких регионах Армении лейшманиоз наиболее распространен?
Кожная разновидность лейшманиоза была в Армении в далеком прошлом, сегодня же встречается в основном висцеральная разновидность заболевания. Как отметила Рипсиме Апресян, за последние годы в Армении зарегистрировали более 200 случаев, с каждым годом число случаев растет. В среднем в год встречается около 20-30 пациентов с висцеральным лейшманиозом.
В соседних Грузии и в Азербайджане лейшманиоз довольно активен в течение последних лет. Что касается Армении, болезнь в основном болезнь распространена в областях Лори, Тавуш, Сюник, а также в Карабахе, то есть, в регионах, граничащих с Грузией и Азербайджаном.
С другой стороны, случаи лейшманиоза регистрируются и в Ереване. Более того, собак, больных лейшманиозом, специалисты находят во всех регионах страны.
Что можно сделать для профилактики лейшманиоза?
Поскольку переносчиками болезни являются москиты, первым делом необходимо вести эффективную борьбу с ними. Москиты размножаются в кучах органического мусора и в открытых резервуарах со стоячей водой, поэтому очень важно не оставлять нигде таких куч мусора. Окна домов желательно закрыть специальными сетками, чтобы насекомые не могли пробраться через них. Более того, в местах, где есть риск быть укушенным, нужно носить закрытую одежду и пользоваться репеллентами. Все эти мероприятия помогут избежать заражения не только лейшманиозом, но и многими другими болезнями, передающимися через укусы москитов. Многие родители игнорируют все эти предосторожности, уверенные, что инфекции могут коснуться кого угодно, только не их и не их детей, однако лейшманиоз – не та болезнь, которую можно игнорировать.
Конечно, нельзя забывать о важности своевременной диагностики, благодаря которой можно вовремя начать лечение и спасти пациентам жизнь.
Насколько лейшманиоз распространен в мире?
По оценкам специалистов ВОЗ, ежегодно в мире регистрируется около 1,3 миллиона новых случаев инфицирования лейшманиозом и около 20 000 — 30 000 случаев смерти из-за него.
источник
Лейшманиоз – паразитарное природно-очаговое заболевание, распространенное в странах с тропическим и субтропическим климатом, которое вызывается паразитами рода Leishmania, передающимися человеку через укусы москитов, и характеризующееся поражением внутренних органов и кожных покровов.
Лейшманиоз вызывают семнадцать видов паразитов рода Leishmania.
Переносчиками инфекции являются москиты. Очаги лейшманиоза чаще встречаются в Африке и Южной Америке.
Москиты инфицируются, питаясь кровью больных животных, а затем переносят ее людям.
Выделяют две основные формы заболевания:
- Кожный лейшманиоз – поражаются кожа и подкожные ткани;
- Висцеральный лейшманиоз – поражается ретикуло-эндотелиальная система.
Каждая из этих форм, в свою очередь, подразделяется на зоонозы и антропонозы.
Кожный лейшманиоз представлен болезнью Боровского, ашхабадской, пендинской язвами, эфиопским кожным лейшманиозом, багдадским фурункулом.
Зоонозные висцеральные лейшманиозы: лихорадка дум-дум, детский кала-азар, носоглоточный лейшманиоз.
Антропонозный висцеральный лейшманиоз – индийский кала-азар.
Проявляются симптомы лейшманиоза через 3-12 месяцев после момента заражения. Симптомы в азиатском регионе проявляются в 75 % случаев в первый месяц после того, как произошло заражение.
Восточно-африканский висцеральный лейшманиоз распространен в Восточной Африке, проявляется поражениями кожи в форме узлов, которые часто изъязвлены, затем происходит поражение внутренних органов.
Индийский висцеральный лейшманиоз (лихорадка ассамская, кала-азар, лихорадка дум-дум) распространен в Бангладеш и Восточной Индии; проявляется потемнением кожи, объясняющимся поражением коры надпочечников.
Средиземноморско-среднеазиатский висцеральный лейшманиоз (средиземноморский детский кала-азар) распространен в Северной Африке и Южной Европе, Средней Азии, на северо-западе Китая и Ближнем Востоке. Первые симптомы лейшманиоза проявляются высокой температурой и увеличением лимфоузлов.
Висцеральный лейшманиоз проявляется лихорадочными приступами, которые угасают в течение 2–8 недель. Потом приступы повторяются, но нерегулярно. К ним присоединяется диарея, наблюдаются отеки, увеличиваются селезенка и печень. Нередко наблюдается анемия.
Кожный лейшманиоз характерен для влажных лесов Южной и Центральной Америки. Первые симптомы лейшманиоза этой формы проявляются через 7-28 дней после укуса.
Кожно-слизистый бразильский лейшманиоз, распространенный в лесах Южной Америки, как правило, протекает с распространенным поражением кожи и слизистых оболочек, в некоторых случаях с глубоким разрушением хрящей и мягких тканей.
Лейшманиоз Ута, распространенный в высокогорьях Южной Америки, характеризуется образованием язв, которые рубцуются на протяжении года.
Диффузный кожный лейшманиоз по своим симптомам не отличаются от африканских и азиатских типов кожного лейшманиоза. Характеризуется образованием хронических безболезненных язв на ушах и шее.
Болезнь Боровского распространена в районах, которые граничат с пустынями. Инкубационный период болезни 2 недели — 5 месяцев. Симптомы лейшмониоза этого вида проявляются поражениями на открытых участках тела, которые имеют склонность к изъязвлению и центробежному распространению.
Антропонозный кожный лейшманиоз распространен в городах Ближнего и Среднего Востока, Средиземноморья, западной части Индостана. Отличается длительным инкубационным периодом.
Зоонозный кожный лейшманиоз распространен в оазисах полупустынь и пустынь Средней Азии, Ближнего Востока, Африки и Индии. Имеет короткий инкубационный период.
Для кожного лейшманиоза характерны деформирующие безболезненные поражения носа и рта, которые распространяются на соседние участки тела. Могут появляться эрозивные и грибовидные язвы на языке, слизистой носа и щек. Через несколько лет после самопроизвольного исчезновения первичных очагов возможно развитие рецидивов.
Могут происходить разрушение твердого неба, носовой перегородки, поражения глотки. Заболевание сопровождается снижением веса и лихорадкой.
Для диагностики заболевания проводятся: общий анализ крови, биохимический анализ крови, выделение возбудителя лейшманиоза из язв и бугорков (кожный лейшманиоз), посев крови на стерильность, биопсия лимфоузлов, печени, селезенки (при необходимости), серологические исследования.
При лечении лейшманиоза в висцеральной форме применяются препараты на основе пятивалентной сурьмы: Глюкантим, Пентостам, Солюсурмин.
При кожном лейшманиозе на ранней стадии проводится обкалывание бугорков мепакрином, мономицином, уротропином, сульфатом берберина; также используются примочки и мази с этими средствами. Если язвы уже сформировались, то больному назначают инъекции мономицина. Также применяется лазерное облучение язв. Препараты на основе пятивалентной сурьмы назначают только в тяжёлых случаях.
При рецидиве лейшманиоза или неэффективности лечения проводится повторный курс инъекций.
Радикальным методом лечения лейшманиоза в случаях, когда лекарственная терапия не дает нужного эффекта, является спленэктомия. Гематологические показатели при этом быстро нормализуются, но возрастает риск появления новых инфекций.
При кожной форме, кроме вышеназванных методов, для лечения лейшманиоза используются УФО и местные прогревания кожи.
Профилактические мероприятия по борьбе с лейшманиозом включают:
- борьбу с носителями лейшманий, которая заключается в проведении дератизационных мероприятий, благоустройстве населённых пунктов, ликвидации мест обитания москитов (свалок, пустырей), осушении подвалов, обработке жилых, надворных и животноводческих помещений инсектицидами;
- использование репеллентов, а также механических способов защиты от москитов;
- обезвреживание источников инвазии после обнаружения больных лейшманиозом. В небольших коллективах используется химиопрофилактика хлоридином (пириметамином) на протяжении всего эпидемического сезона;
- иммунную профилактику лицам, которые планируют посещение опасных в отношении заражения лейшманиозом районов, и неимунную – населению, находящемуся в очагах инфекции.
источник
Лейшманиоз — заболевание, вызываемое простейшими рода лейшмании, переносчиками которых являются москиты.
Это род паразитических одноклеточных животных. В организме теплокровного животного они находятся в стадии безжгутиковой внутриклеточной формы. В организме переносчика и на питательных средах существуют в жгутиковой форме.
Жизненный цикл лейшманий протекает со сменой хозяев — позвоночного животного или человека и москита.
Москит (переносчик заболевания) — это мелкое двукрылое насекомое величиной 1,2-3,7 мм. Он заражается при кровососании инфицированного позвоночного животного или человека. В кишечнике насекомого лейшмании развиваются, размножаются и в течение недели превращаются в заразные формы, которые концентрируются в передних отделах кишечника и хоботке москита.
При повторном кровососании заразные формы (промастиготы) от москита попадают в кровь позвоночного хозяина, поглощаются иммунными клетками. Там они развиваются и размножаются. Клетки, переполненные паразитами, разрушаются, паразиты захватываются другими клетками, где процесс размножения повторяется.
В теплых странах москиты активны круглый год. Это сумеречные и ночные насекомые. В течение 2-3 недель жизни самки питаются кровью и 2-3 раза откладывают яйца.
Основным природным резервуаром паразита являются грызуны и представители семейства псовых.
Существует несколько видов лейшманиоза.
Заболевания, характерные для Европы, Азии, Африки:
- индийский висцеральный (кала-азар),
- средиземноморско-среднеазиатский,
- детский висцеральный,
- зоонозный (сельский) кожный,
- антропонозный (городской) кожный,
- мексиканский кожный.
Для Америки характерны свои виды лейшманиоза:
- мексиканский (язва Чиклеро),
- перуанский (Ута),
- гвианский (лесная фрамбезия),
- панамский,
- кожно-слизистый (эспундия).

Чаще болеют дети 5-9 лет. Переболевшие приобретают стойкий и длительный иммунитет. Повторные заболевания практически не регистрируются. У больных СПИДом лейшманиоз приобретает злокачественное течение и приводит к гибели.
В месте укуса зараженного москита, который является переносчиком заболевания, на коже образуется опухоль. Лейшмании, размножаясь, проникают в лимфатические узлы, затем перемещаются в селезенку, костный мозг, печень, лимфатические узлы кишечника и других внутренних органов.
В результате нарушается работа этих органов и они увеличиваются в размерах. В наибольшей степени поражается селезенка, прогрессирует анемия, которая усугубляется поражением костного мозга.
В ряде случаев у больных развивается так называемый посткала-азарный кожный лейшманиоз — появление на коже лица и других частей тела узелков и пятнистых высыпаний, которые содержат лейшмании. Эти образования сохраняются долгие годы, и больной продолжает оставаться источником заражения на долгое время.
Инкубационный период составляет от 3 недель до 12 месяцев, в редких случаях может достигать до 2-3 лет. Начинается заболевание постепенно.
В период развития заболевания наблюдаются:
- волнообразная лихорадка,
- увеличение селезенки,
- увеличение печени,
- увеличение лимфатических узлов,
- диарея,
- потемнение кожи,
- кровоизлияния в кожу и слизистые оболочки,
- носовые и желудочно-кишечные кровотечения.
При пальпации печень и селезенка плотные, безболезненные.
У ВИЧ-инфицированных заболевание протекает злокачественно и сопровождается невосприимчивостью специфических лечебных препаратов.
Диагноз устанавливают на основе характерных симптомов и подтверждают лабораторными исследованиями.
Лейшмании обнаруживаются в мазках пунктата костного мозга, селезенки или печени. В периферической крови лейшмании находят крайне редко.
Для лечения используют препараты пятивалентной сурьмы — солюсурьмин или меглумина антимонат. Курс лечения — 30 суток. При рецидиве заболевания повторяют через 14 дней.
При тяжелом течении или неэффективности лечения препаратами сурьмы используют препараты второй линии — амфотерицин (для взрослых) и паромомицин (для взрослых и детей).
Другое название — детский лейшманиоз. Заболевание распространено в странах Средиземноморья, единичные случаи зарегистрированы в Азии, Закавказье и Крыму.
Инкубационный период составляет от 1 месяца до 1 года.
Основными отличительными признаками заболевания являются:
- отсутствие кожных высыпаний,
- воспаление лимфатических узлов,
- боли в животе,
- приступы кашля.
Часто сопровождается бактериальной пневмонией. Кожные покровы бледные, имеют землистый оттенок.
Острая и подострая формы встречаются редко, в основном у маленьких детей. Протекают эти формы заболевания тяжело, требуют немедленного лечения и характеризуются резким истощением больного, снижением мышечного тонуса, появлением фурункулов, язвенными поражениями полости рта.
Наиболее частая форма болезни — хроническая, которая наблюдается в основном у детей старшего возраста, реже у взрослых. Эта форма характеризуется более легким течением, приступы сменяются долгими периодами нормального самочувствия. При своевременном лечении наступает полное выздоровление. Даже увеличенные печень и селезенка быстро уменьшаются до нормальных размеров.
Значительное количество случаев заражения протекает бессимптомно или в стертой форме, может наступить спонтанное выздоровление.
У людей с иммунодефицитом, особенно у ВИЧ-инфицированных, болезнь развивается быстро и протекает очень тяжело, плохо поддается лечению и часто приводит к быстрой гибели больного.
Лечение такое же, как при индийском висцеральном лейшманиозе.
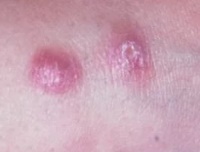
Человек не является источником заражения. Основной природный резервуар инфекции — грызуны.
После перенесенного заболевания вырабатывается стойкий пожизненный иммунитет ко всем формам кожного лейшманиоза. Например, на юге Туркменистана большинство местного населения переболевает в детском возрасте.
- Заболевание начинается с появления на месте укуса москита бугорка величиной 2-4 мм, окруженного ободком воспаленной кожи.
- На второй день он увеличивается до 8-10, иногда до 15 мм в диаметре.
- Одновременно увеличивается воспалительный отек кожи вокруг него.
- Через 1-2 недели в центре появляется язва с крутыми обрывистыми краями диаметром 2-4 мм.
- Дно язвы неровное, покрытое желтовато-серым или желтовато-зеленым налетом.
- Язвы могут быть множественные при многократных укусах.
- Язвы малоболезненны, однако боли возникают при перевязках или при случайных травмах язв (ударах, нажатии).
- Появление выраженной болезненности язв свидетельствует о присоединении вторичной бактериальной патогенной инфекции.
- На 2-3 месяце язвы очищаются от гноя.
- На 2-6 месяце начинается их рубцевание.
Если заболевание не очень беспокоит больного и не осложняется инфицированием язв, то лечение не проводят, предоставляют болезни естественное развитие.
Препараты используются при осложнении заболевания воспалением лимфатических узлов.
Самым эффективным методом предупреждения заболевания является вакцинация.
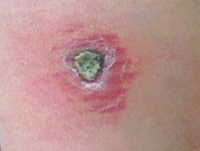
Источником заражения является больной человек, дополнительный резервуар — -собаки.
Заболевание встречается в течение всего года. Среди местного населения болеют преимущественно дети, среди приезжих — люди всех возрастов.
Инкубационный период колеблется от 2-4 месяцев до 1-2 лет, иногда продолжается до 4-5 лет.
По прошествии этого периода на месте укуса зараженных москитов (чаще на лице и верхних конечностях) появляются малозаметные единичные, реже множественные, бугорки (лейшманиомы) диаметром 2-3 мм с гладкой, блестящей поверхностью.
Они медленно увеличиваются и через 3-4 месяца достигают 5-10 мм в диаметре, приобретая красновато-буроватый цвет с синюшным оттенком.
После нескольких месяцев бугорки могут рассосаться. Однако такое течение заболевания встречается редко.
Как правило, на поверхности бугорка образуется чешуйка, которая затем превращается в в плотно прикрепленную к бугорку желтовато-буроватую корочку.
После отпадения или насильственного снятия корки обнаруживают кровоточащую эрозию или язву. На протяжении длительного времени язва покрыта плотной коркой.
Через 2-4 месяца постепенно начинается рубцевание язв, которое заканчивается в среднем через год после появления бугорка. В некоторых случаях заболевание затягивается на 2 года и более.
У 10% больных развивается вялотекущий хронический туберкулоидный рецидивный кожный лейшманиоз. По симптомам он напоминает туберкулезную волчанку и может длиться десятилетиями. Предположительно причиной этого осложнения является иммунодефицит.
Другим осложнением является пиодермит, развивающийся вследствие присоединения вторичной инфекции.
Прежде всего выясняется находился ли пострадавший в районах распространения этого паразита.
Проводится анализ тканей, взятых из края поражения.
Если заболевание не очень беспокоит больного, то лечение не проводят. На ранних стадиях образования бугорков их можно обработать специфическими препаратами или мазями, содержащими хлорпромазин (2%), паромомицин (15%) или клотримазол (1%).
Лечение туберкулоидного лейшманиоза такое же, как висцерального лейшманиоза, но он плохо поддается терапии. Часто необходимы повторные курсы в комбинации с иммуностимуляторами, витаминами и общеукрепляющими препаратами.
Н2Мексиканский кожный лейшманиоза
Этот вид заболевания распространен в странах Латинской Америки, Мексике, Перу, США.
Иммунитет после перенесенной болезни нестойкий.
Инкубационный период составляет от 2-3 недель до 1-3 месяцев.
Болезнь обычно протекает в относительно легкой форме, образуется одна лейшманиома на открытых, доступных для нападения частях тела. Она заживает без осложнений через несколько месяцев.
Однако при возникновении лейшманиомы на ушной раковине (40% случаев)болезнь принимает длительное, хроническое течение и приводит к деформации ушной раковины.
Известны единичные случаи образования глубоких язв и разрушения хряща носа.
Диагностика и лечение такие же, как при кожном лейшманиозе Европы (городском лейшманиозе).
источник