Некоторые родители забывают о значимости вакцинопрофилактики, подвергая опасности себя и своих детей. Столбняк и дифтерия — инфекционные заболевания, распространенные повсеместно. Они приводят к тяжелым осложнениям, инвалидности или смертельному исходу.
Избежать таких последствий можно с помощью плановой вакцинации. Профилактическая прививка от столбняка и дифтерии успешно защищает от этих болезней благодаря появлению стойкого иммунитета.
Столбняк и дифтерия — это опасные для жизни и высокозаразные инфекционные заболевания, имеющие множество последствий. Попадая в организм, патогенные возбудители вырабатывают очень ядовитые токсины.
Дифтерия передается воздушно-капельным путем, реже — через зараженные предметы. Чаще она встречается у непривитых детей дошкольного и школьного возраста. Клиническая картина классической дифтерии включает в себя следующие симптомы:
- признаки интоксикации – высокая температура, сильная слабость, головные боли;
- увеличение и отечность миндалин;
- налет в виде пленки грязно-серого цвета на мягком небе, глотке и миндалинах;
- увеличение лимфоузлов шеи.
Столбняк возникает тогда, когда возбудитель попадает в ткани, лишенные доступа кислорода. Основной способ передачи – инфицирование из окружающей среды во время ранений и травм. Патогенный микроб начинает вырабатывать столбнячный токсин, обладающий нервно-паралитическим действием. Он поражает нервные волокна и нарушает передачу импульсов к мышцам.
Первые симптомы столбняка возникают примерно через неделю после получения травмы. В области раны появляются неинтенсивные тянущие боли. Через 1-2 дня симптоматика быстро нарастает. Жевательные и мимические мышцы лица спазмируются и начинают судорожно сокращаться. Вслед за ними поражается мускулатура шеи, нарушается глотание и голос.
В дальнейшем судороги распространяются по всему телу. На поздних стадиях мышечные волокна становятся настолько напряжены, что человек принимает неестественную позу – опистотонус. На кровати он опирается только на голову и стопы, а корпус выгибается дугой.
Обе болезни опасны тяжелыми симптомами интоксикации и множественными осложнениями. Отсутствие лечения может привести к летальному исходу. Тяжелее они протекают у детей, часто принимая агрессивное течение. Организм ребенка более чувствителен к воздействию токсинов из-за незрелого иммунного ответа.
Дифтерийные пленки могут отрываться от слизистых, перекрывая доступ кислорода в трахею и легкие. Такое состояние называется истинным крупом и приводит к смерти от нехватки кислорода. Последствия тяжелой дифтерии могут привести и к стойкой инвалидизации. Из-за сильного токсического воздействия поражается сердечная мышца, нервная система, голосовые связки, мускулатура конечностей.
Особую опасность имеют геморрагическая и токсическая формы дифтерии. В первом случае повышается ломкость сосудов и усиливается кровоточивость тканей. На теле образуются множественные очаги кровоизлияний. Человек может погибнуть от обильного желудочно-кишечного или легочного кровотечения.
Клиническая картина гипертоксической дифтерии характеризуется опасными симптомами:
- коматозное состояние или нарушение сознания;
- судороги всех групп мышц;
- температура 40 °C и выше;
- отек жировой клетчатки шеи и груди.
Опасность столбняка заключается в нарушении функции дыхания или работы сердца.
Судорожное сокращение или паралич мышц не позволяют грудной клетке совершать вдох и выдох. Человек умирает от острой нехватки кислорода. Реже происходит остановка сердца из-за прямого воздействия столбнячного токсина на сердечную мышцу.
Вакцинацию рекомендуется проводить по схеме, указанной в календаре вакцинопрофилактики. Если противопоказаний нет, то первая прививка от дифтерии и столбняка детям делается в три месяца. Затем с определенным интервалом вводят еще две вакцины для формирования крепкого иммунитета.
Прививку можно делать только здоровым лицам. Это значит, что на момент вакцинации не должно быть никаких проявлений острых и хронических заболеваний. При наличии противопоказаний сроки прививания переносятся до момента полного восстановления здоровья.
Все противопоказания можно разделить на две категории: абсолютные и относительные. Абсолютные – это те, при которых применение вакцины полностью запрещено.
К ним относятся:
- врожденные или приобретенные иммунодефицитные состояния;
- аллергические реакции на любой компонент вакцины;
- тяжелые осложнения после предыдущей прививки.
При относительных противопоказаниях иммунизация разрешена, но проводится немного позже, чем у всех остальных пациентов.
Отсрочить вакцинацию необходимо при следующих состояниях:
- острые инфекционные заболевания (ОРВИ, бронхит, пневмония);
- обострение хронических болезней;
- низкая масса тела ребенка при рождении (менее 2500 гр).
При простудных заболеваниях прививку можно сделать через 2-4 недели после полного выздоровления. В остальных ситуациях вопрос о вакцинации рассматривается врачом индивидуально. В таких случаях график всех последующих прививок тоже сдвигается.
Прививка от дифтерии и столбняка взрослым проводится в плановом порядке через каждые 10 лет. Если в детстве вакцинирование проходило по графику, то первая ревакцинация делается в 24 года. В остальных случаях назначается индивидуальное расписание, исходя из даты последней иммунизации.
Для введения только столбнячной сыворотки существует также ряд экстренных показаний:
- обморожения и ожоги 2-ой степени и выше;
- домашние роды;
- аборты вне медицинских учреждений;
- травматические повреждения кожи и слизистых;
- ранения брюшной полости с нарушением целостности органов ЖКТ;
- гангрена и некроз мягких тканей.
При возникновении этих аварийных ситуаций высока вероятность попадания в организм инфекционного возбудителя. Экстренная профилактика проводится моновакциной и направлена только на предупреждение столбняка. Она должна быть введена во время обращения человека за медицинской помощью.
Вакцинация приводит к развитию особой реакции на введение обезвреженных токсинов (анатоксинов). Через несколько часов после прививки появляется общая слабость и чувство разбитости, затем поднимается температура и присоединяется озноб. Это состояние самостоятельно проходит через 2-3 дня и не требует медицинской помощи.
Небольшая болезненность и уплотнение на месте укола тоже считается нормальным явлением. Через 1-2 дня область инъекции будет болеть меньше, а примерно через неделю указанные симптомы полностью исчезнут.
Как и любые вакцины, прививки от столбняка и дифтерии имеют свои побочные эффекты.
Чаще всего встречаются местные осложнения в области инъекции препарата:
- стойкое покраснение и отечность;
- образование плотного и болезненного инфильтрата;
- нагноение и абсцесс.
Очень редко возникают аллергические реакции в виде крапивницы или распространенной сыпи. Они могут сопровождаться сильным зудом и шелушением кожи. Самыми опасными последствиями прививания являются генерализованные формы аллергии — отек Квинке и анафилактический шок. В этих случаях существует прямая угроза для жизни. Если во время не оказать пострадавшему медицинскую помощь, то может наступить смерть.
После прививки от столбняка и дифтерии побочные действия возникают у взрослых значительно реже, чем у детей. Это связано с тем, что незрелая иммунная система малыша хуже сопротивляется действию токсина. Кроме того, побочные эффекты у ребенка до 2-ух лет также могут быть обусловлены не только прививкой АКДС. В этом возрасте одновременно вводят вакцину от полиомиелита.
Перед иммунизацией врачи рекомендуют придерживаться гипоаллергенной диеты. В этом случае снижается риск появления или обострения аллергии после прививки. Грудным детям за неделю до прививания нельзя менять рацион и давать новые продукты.
Некоторые врачи рекомендуют делать вакцинацию на голодный желудок. Однако у детей быстрый метаболизм, и на фоне стресса и недоедания ребенок может упасть в обморок. Поэтому длительность перерыва между последним приемом пищи и процедурой должна быть 2-3 часа.
Вакцинацию проводят только на фоне полного здоровья. За несколько суток до введения первой АКДС ребенку назначаются общие анализы крови и мочи. В день прививки врач проводит клинический осмотр и измеряет температуру. Если он выявит признаки простудного заболевания, то плановая прививка переносится на 2-3 недели.
Все препараты различаются между собой по составу и дозировке анатоксина:
- АКДС – комбинированная вакцина из обезвреженных токсинов дифтерийной и столбнячной палочки, а также убитых возбудителей коклюша;
- АДС – содержит только дифтерийный и столбнячный анатоксин, а коклюшные микробы отсутствуют;
- АДС-М – концентрация анатоксинов уменьшена вдвое;
- АД-М и АС – моновакцины, содержащие отдельные дифтерийные (половинная доза) или столбнячные токсины.
Для прививок используются комбинированные вакцины отечественного или импортного производства. Зарубежные аналоги (Пентаксим, Инфарнрикс) не входят в перечень бесплатных лекарств, поэтому приобретаются за личные средства.
Для формирования устойчивого иммунитета каждая из перечисленных вакцин используется только в определенном возрасте:
- АКДС – дети в возрасте 3, 4.5, 6 и 18 месяцев;
- АДС-М – подростки в 14 лет и взрослые;
- АДС – дети в возрасте 6-ти лет.
- АД-М – школьники в 11 лет;
- АС – экстренная профилактика столбняка.
Моновакцины (АД-М и АС) могут использоваться вместе в тех случаях, когда вакцины АКДС нет. Такую замену следует производить только у детей старшего возраста (от 14 лет) и у взрослых.
Плановые прививки делают в поликлиниках в манипуляционном кабинете, в экстренных случаях – в любом медицинском учреждении (больница, травмпункт). Перед каждой процедурой доктор осматривает пациента, спрашивает о самочувствии и измеряет температуру. Если человек здоров, то он допускается к вакцинации и направляется в прививочный кабинет.
Медсестра попросит снять одежду, обработает руки и наденет стерильные перчатки. Ампула с препаратом тщательно взбалтывается, чтобы перемешать компоненты в однородную смесь. Перед прививкой место укола дважды обрабатывается ватным шариком, смоченным антисептическим средством.
Стерильные условия и одноразовые инструменты полностью исключают риск вторичного инфицирования.
Инъекция АДС и АКДС производится в верхне-боковую часть ягодичной мышцы. Если же в этой области есть признаки инфекционной сыпи или дерматита, то укол делается в бедро. После прививки следует несколько минут придерживать ватный тампон, чтобы предотвратить даже незначительное кровотечение. Вакцина АДС-М вводится только внутримышечно в ногу или внутрикожно под лопатку.
Затем пациент остается под наблюдением доктора еще 30-40 минут. Если в этот период резко ухудшится состояние, то врачи окажут первую помощь.
Сразу после вакцинации организм получает небольшой стресс. В это время все силы направлены на создание антител против дифтерии и столбняка. Общий иммунитет и сопротивляемость к возбудителям болезней падает, поэтому увеличивается риск ОРВИ и других инфекций.
Чтобы избежать заражения, нужно остерегаться людных мест и переохлаждения.
Особое внимание необходимо уделять рациону питания. Следует отказаться от продуктов, способных вызвать аллергию (цитрусовые, шоколад и другие сладости). Прививки не сочетаются с алкоголем, поэтому употреблять спиртное запрещено в течение 7-10 дней. Ежедневно рекомендуется выпивать не менее 1 литра чистой воды. Это поможет снять симптомы интоксикации и улучшить общее состояние.
Грудным детям нельзя давать новые прикормы раньше, чем через две недели после прививки. Они могут спровоцировать сильную аллергическую реакцию.
Место, куда вводилась инъекция, нельзя трогать и мочить минимум два дня. Водные процедуры запрещены из-за возможного инфицирования раны. Кроме того, горячая ванна усиливает кровообращение, поэтому боль и отечность становятся сильнее. Если малыш испачкался, то его можно обтереть влажным полотенцем, обходя область укола.
Компрессы на водке, капустный лист и другие домашние средства на болезненное уплотнение ставить не стоит.
Чтобы уменьшить боль и отечность, можно использовать мази с противовоспалительным компонентом:
Доктор Комаровский, врач-педиатр и инфекционист с многолетним стажем работы: «Плановая вакцинация – обязательная процедура для каждого. Если медицина и общество откажется от прививок, то мир утонет в эпидемиях и пандемиях.
Вакцина от столбняка и дифтерии несет несомненную пользу и защищает организм от опасных возбудителей. Осложнения и побочные эффекты встречаются очень редко. Они не должны становиться причиной отказа от вакцинопрофилактики.
Его отзывы о людях, отказывающихся от прививок, весьма негативные. Не соглашаясь на проведение вакцинации, они подвергают огромному риску собственных детей. Здравомыслящие родители должны понимать, что несут ответственность за здоровье ребенка. Они обязаны способствовать его укреплению и сохранению, а не бездумно подвергать опасности детские жизни.
источник
Когда и куда делают прививку от столбняка и дифтерии детям, какие у нее побочные действия и противопоказания?
Большая часть прививок приходится на первый год жизни ребенка. Примерно столько же человеку делают по мере взросления до достижения совершеннолетнего возраста. В экстренных ситуациях количество увеличивается за счет внеплановой вакцинации.
Одной из наиболее значимых является иммунизация вакциной АДС. Эта прививка способствует выработке иммунитета от столбняка и дифтерии. Эти заболевания представляют реальную угрозу здоровью и жизни человека. Возбудители заболевания вырабатывают токсичные вещества, которые разрушают внутренние органы. Самый простой и эффективный способ предотвратить заражение и гибель – своевременно пройти вакцинацию.

Дифтерию вызывает дифтерийная палочка, проникающая в организм воздушно-капельным путем. Зоной поражения становятся слизистые ротовой полости, гортани и миндалин. Симптоматика дифтерии сходна с клинической картиной ангины в тяжелой форме. Из-за бактериального налета дыхательные пути отекают и возникает удушье. Уровень смертности от дифтерии среди детей младше 12 лет даже при условии своевременно начатого лечения составляет до 10%.
Для столбняка процент смертельных случаев еще выше – от заболевания умирает каждый второй ребенок и взрослый (рекомендуем прочитать: как диагностировать столбняк у детей в домашних условиях?). До появления вакцины привести к гибели мог обычный порез, царапина или ссадина. Столбнячные палочки проникали в кровь через открытую рану и стремительно развивались, поражая нервную систему. Буквально за 2–3 дня состояние зараженного человека резко ухудшалось, а больной умирал от удушья. Болезнь не заразна, но смертельно опасна.

Прививка АДС против дифтерии и столбнячной инфекции делается детям старше 6 лет для сохранения иммунитета к возбудителям. Эту же сыворотку с анатоксином используют для иммунизации взрослых. У грудничков АДС заменяет АКДС при осложнениях после первоначальной вакцины с противококлюшным компонентом или противопоказаниях к ней (рекомендуем прочитать: шишка на ноге после прививки АКДС у ребенка: причины и лечение).
Согласно национальному календарю вакцинации, впервые ребенка прививают в возрасте 3 месяцев. Чтобы сформировать крепкий иммунитет, прививка от дифтерии и столбнячной инфекции делается три раза с интервалом в 1–1,5 месяца. Таким образом, вторая и третья дозы вводятся в 4,5 и 6 месяцев.
В дошкольном возрасте дети получают еще две поддерживающие инъекции – в 18 месяцев и 7 лет. В 14 лет проводят ревакцинацию. Следующую прививку делают уже совершеннолетнему человеку в возрасте 26–27 лет при соблюдении стандартного графика и повторяют с 10-летним интервалом – столько действует вакцина.
Если иммунизация проходила с задержками, например сыворотку вводили в 11 или 16 лет, а общее количество процедур соответствует норме, ревакцинацию также назначают через 10 лет с даты последней иммунизации. Если в детском возрасте пациент не проходил плановую иммунизацию, прививка взрослому человеку делается в любом возрасте. Для этой категории людей используют препараты с меньшим содержанием антигенов.
Существуют относительные (временные) и абсолютные противопоказания к плановой иммунизации. Дату вакцинации или ревакцинации переносят, если у пациента выявлены:
- повышение температуры тела;
- острые вирусные или инфекционные заболевания;
- недостаточная масса тела (до 2,5 кг для новорожденного);
- недавний прием препаратов, подавляющих иммунитет.
Прививка запрещена детям, у которых выявлены прогрессирующие формы патологий центральной нервной системы, энцефалит, злокачественные опухоли, судорожный синдром и сывороточная болезнь. В подростковом возрасте противопоказаниями к иммунизации являются хронические заболевания в декомпенсированной стадии, не поддающиеся лечению: сахарный диабет, миастения, рассеянный склероз и другие.

- уменьшить количество пищи в течение 3 дней до и после вакцинации, а также в день инъекции (сократить время кормления, объем и концентрацию смеси);
- обеспечить обильное питье;
- избегать переохлаждения и простудных заболеваний, при наличии признаков недомогания прививку лучше перенести на 2–4 дня;
- дать антигистаминный препарат за 1 день до вакцинации в стандартной дозе, согласовав с врачом.
С грудничком в поликлинику лучше идти обоим родителям. Так один из них сможет следить за очередью, пока другой с ребенком гуляет на свежем воздухе. Длительное ожидание в душном помещении утомляет малышей и вызывает стресс.
Чтобы компоненты вакцины вступили в реакцию с кровью, сыворотка должна полностью всасываться тканями. Препарат быстрее рассасывается в мышечных тканях без жировой прослойки или с минимальным содержанием последней. Куда делают прививку от дифтерии и столбнячной инфекции, зависит от возраста пациента.
Новорожденным и грудничкам сыворотку вводят в мышцу бедра, которая развита лучше остальных. При условии правильного выполнения инъекции на этом участке тела редко образуются шишки или уплотнения. Они возникают, когда вещество проникает в жировой слой и не может раствориться полностью.
Острее на прививку реагируют груднички. В этот период родители должны контролировать самочувствие детей, следить за развитием аллергических реакций, использовать жаропонижающие и антигистаминные препараты по необходимости.
В основном негативные последствия провоцируют коклюшные компоненты АКДС, вакцина АДС практически не вызывает побочных эффектов (рекомендуем прочитать: можно ли гулять с ребенком после прививки АКДС и на какой день?). Побочные эффекты возникают со следующей частотой:
- повышение температуры до 39 градусов или более – 1%;
- продолжительный плач от 3 часов или более – 0,5%;
- приступы афебрильных судорог – 0,05%;
-
нарушения невралгического спектра – 0,0001%;
- анафилактический шок – 0,000001%;
- изменения в работе почек – 2 зафиксированных случая на сегодняшний день.
После процедуры может развиваться ринит или фарингит, дерматит, воспаление уха. У некоторых детей отмечаются признаки энцефалопатии. Если место прививки болит дольше положенного срока, а уплотнение или покраснение имеют диаметр более 8 сантиметров, необходимо обратиться к врачу.
Учитывая риски, которыми сопровождается столбнячная инфекция и дифтерия, АДС – это прививка, обязательная для детей и взрослых. Ответственность за отказ от вакцинации полностью лежит на родителях. При желании опекуны могут написать соответствующее заявление и не делать прививку ребенку.
Принимая решение отказаться от вакцинации, взрослый человек должен учитывать возможные последствия. Своевременная иммунизация формирует стойкий иммунитет против дифтерийной и столбнячной инфекций. Вероятность заражения не исключается полностью, но привитый ребенок быстрее и легче переносит заболевание. У большинства привитых людей болезнь протекает в легкой форме без тяжелых осложнений.
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Прививка является иммунобиологическим препаратом, который вводится в организм с целью формирования стойкой невосприимчивости к определенным, потенциально опасным инфекционным заболеваниям. Именно из-за своих свойств и назначения, прививки способны вызывать определенные реакции со стороны организма. Вся совокупность таких реакций делится на две категории:
1. Поствакцинальные реакции (ПВР).
2. Поствакцинальные осложнения (ПВО).
Поствакцинальные реакции представляют собой различные изменения состояния ребенка, которые развиваются после введения вакцины, и проходят самостоятельно в течение небольшого промежутка времени. Изменения в организме, квалифицируемые как поствакцинальные реакции, являются нестойкими, сугубо функциональными, не представляют собой угрозу и не приводят к стойкому нарушению здоровья.
Поствакцинальные осложнения являются стойкими изменениями в организме человека, которые произошли после введения прививки. В этом случае нарушения являются длительными, значительно выходят за рамки физиологической нормы и влекут за собой разнообразные нарушения здоровья человека. Рассмотрим подробнее возможные осложнения прививок.
Поствакцинальные осложнения могут быть токсическими (необычайно сильные), аллергическими, с симптомами нарушений деятельности нервной системы и редкие формы. Поствакцинальное осложнение следует отличать от осложненного течения поствакцинального периода, когда выявляются различные патологии, протекающие одномоментно с прививкой, но никак с ней не связанные.
Именно поэтому основой профилактики осложнений прививок является тщательное выявление противопоказаний, соблюдение техники применения вакцин, контроль качества препаратов, соблюдение правил их хранения, перевозки и транспортировки. Плохое качество вакцин при этом необязательно присуще им изначально. Фармацевтический завод мог изготовить нормальные, качественные препараты. Но вот перевозились они, а затем и хранились неправильно, вследствие чего приобрели негативные свойства.
Вакцина АКДС провоцирует формирование различных осложнений у 1 ребенка на 15 000 – 50 000 привитых. А вакцина Инфанрикс имеет значительно меньший риск осложнений – только у 1 ребенка на 100 000 – 2500 000 привитых. Вакцина же АДС-м практически никогда не приводит к осложнениям, поскольку в ней отсутствует наиболее реактогенный коклюшный компонент.
Все осложнения от вакцины АКДС принято подразделять на местные и системные. В таблице отражены все возможные осложнения АКДС и АДС-м и время их развития после вакцинации:
| Вид осложнений АКДС, АДС-м | Тип осложнений | Тип осложнений |
| Значительное увеличение и уплотнение в месте инъекции | Местное | 24 – 48 часов |
| Отек места инъекции больше 8 см в диаметре | Местное | 24 – 48 часов |
| Аллергия | Местное | 24 – 48 часов |
| Покраснение кожи | Местное | 24 – 48 часов |
| Крик непрерывный в течение 3 и более часов | Системное | До двух суток |
| Повышение температуры тела выше 39,0 o С | Системное | До 72 часов |
| Судороги фебрильные (при температуре 38,0 o С и выше) | Системное | 24 – 72 часа |
| Судороги афебрильные (при нормальной температуре) | Системное | 1 год после вакцинации |
| Анафилактический шок | Системное | До 24 часов |
| Лимфаденопатия | Системное | До 7 суток |
| Головные боли | Системное | До 48 часов |
| Раздражительность | Системное | До 48 часов |
| Расстройство пищеварения | Системное | До 72 часов |
| Тяжелые аллергические реакции (отек Квинке, крапивница и т.д.) | Системное | До 72 часов |
| Снижение давления, мышечного тонуса | Системное | До 72 часов |
| Потеря сознания | Системное | До 72 часов |
| Менингит или энцефалит | Системное | До 1 месяца |
| Нарушение чувствительности | Системное | До 1 месяца |
| Полирадикулоневрит | Системное | До 1 месяца |
| Уменьшение количества тромбоцитов | Системное | До 1 месяца |
Местные осложнения прививки АКДС и АДС-м обычно проходят самостоятельно в течение нескольких суток. Для облегчения состояния ребенка можно смазывать место инъекции мазью Троксевазин. Если у малыша развились осложнения после прививки АКДС, то в следующий раз вводят только противодифтерийный и противостолбнячный компоненты, без коклюшного, поскольку именно он и провоцирует большинство осложнений.
Пентаксим, несмотря на пять компонентов, редко вызывает реакции и осложнения, которые в основном проявляются в форме высокой температуры, раздражительности, длительного плача, уплотнения и шишки на месте укола. В редких случаях могут развиваться судороги, слабая неврологическая симптоматика, нарушения пищеварения, сильная боль в месте инъекции и всей конечности. Наиболее тяжелая реакция, как правило, развивается на вторую дозу, а первая и третья проходят легче.
Существуют два вида вакцины против полиомиелита – оральная живая и инактивированная. Оральная вводится в виде капель в рот, а инактивированная ставится в виде инъекции. Осложнения обоих видов полиомиелитной вакцины и сроки их развития отражены в таблице:
| Осложнения оральной вакцины | Сроки развития осложнений | Осложнения инактивированной вакцины | Сроки развития осложнений |
| Головная боль, раздражительность, расстройство сна | До 3 суток | Повышение температуры тела | До 2 суток |
| Расстройство пищеварения и нарушение аппетита | До 3 суток | Сильная реакция в месте введения вакцины – боль, отек, краснота и уплотнение больших размеров | До 2 суток |
| Вакцино-ассоциированный полиомиелит | 3 – 40 сутки | Аллергические реакции (отёк Квинке, крапивница, синдром Стивенса-Джонсона или Лайела) | До 3 суток |
| Вялый паралич | 3 – 40 сутки |
На сегодняшний день в России официальный учет и контроль над количеством осложнений в результате вакцинации осуществляется только с 1998 года. Такую работу проводят национальные специализированные научные институты и эксперты из Всемирной организации здравоохранения, но они в состоянии изучить ситуацию только в ограниченном числе населенных пунктов, преимущественно в крупных городах. Согласно статистике США, каждый год в результате осложнений вакцинации 50 детей получают тяжелые неврологические симптомы и нарушения работы центральной нервной системы. В таблице отражены различные тяжелые поствакцинальные осложнения от различных прививок по данным Всемирной организации здравоохранения:
| Вакцина | Осложнение | Частота развития осложнения |
| БЦЖ | Воспаление лимфососудов | 1 на 1000 – 10 000 |
| Остеит | 1 на 3000 – 100 000 000 | |
| Генерализованная БЦЖ–инфекция | 1 на 1000 000 | |
| Гепатит В | Анафилактический шок | 1 на 600 000 – 900 000 |
| Корь, свинка, краснуха | Судороги на фоне температуры | 1 на 3000 |
| Снижение количества тромбоцитов в крови | 1 на 30 000 | |
| Сильная аллергия | 1 на 100 000 | |
| Анафилактический шок | 1 на 1000 000 | |
| Энцефалопатия | Менее 1 на 1000 000 | |
| Оральная вакцина против полиомиелита (капли в рот) | Вакцино-ассоциированный полиомиелит | 1 на 2000 000 |
| Столбняк | Неврит плечевого нерва | 1 на 100 000 |
| Анафилактический шок | 1 на 100 000 | |
| АКДС | Долгий непрекращающийся крик | 1 на 1000 |
| Судороги | 1 на 1750 – 12500 | |
| Снижение давления, мышечного тонуса, потеря сознания | 1 на 1000 – 33 000 | |
| Анафилактический шок | 1 на 50 000 | |
| Энцефалопатия | 1 на 1000 000 |
Разброс частых осложнений вызван различиями в разных странах. Большее количество осложнений обусловлено пренебрежением правилами вакцинации, игнорированием противопоказаний, неправильным хранением и транспортировкой вакцин, применением испорченных партий препаратов и другими подобными факторами.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник
Благодаря массовой вакцинации люди стали забывать о таком страшном недуге, как дифтерия. Отсутствие страха перед болезнью породило сомнения относительно того, нужно ли делать прививку или можно обойтись без нее. Тем более, что многих настораживает возможная реакция на прививку от дифтерии у взрослых. Обойтись можно в двух случаях: если вы живете изолировано от человеческой цивилизации, или вы единственный в мире не привитый человек (у остальных иммунитет сформирован). Поскольку оба варианта относятся к области фантастики, нужно помнить, что без вакцинации риск заразиться дифтерией велик, ведь передается она бытовым и воздушно-капельным путем. Чего ждать в случае заражения? Бактерия, попав в организм, начинает активно размножаться и «жить в свое удовольствие», в следствии чего, выделяется сильнейшее токсическое вещество, которое и несет основную угрозу для человека. На слизистых оболочках (в основном горла, но возможны и другие места) образуется налет, в виде пленки, под которыми находятся кровавые ранки. Отек гортани, порой, настолько велик, что пациент умирает от удушья. Задохнуться больной может и в результате паралича органов дыхания. Все это сопровождается высокой температурой и острой интоксикацией. В большинстве случаев, от дифтерии умирают. Спасение возможно только если вовремя ввести специальную сыворотку и антибиотики. Без этого, даже если пациент выживет, многочисленные осложнения оставят неизгладимый след на его здоровье. По сравнению со всеми перечисленными симптомами, побочные эффекты после прививки от дифтерии, кажутся детской страшилкой.
К сожалению, вакцинироваться можно не всем. Различают абсолютные и временные противопоказания. К абсолютным относится непереносимость компонентов препарата. Отложить процедуру на время следует при наличии:
- ОРВИ
- Воспалительных процессов
- Аллергии (не обязательно на препарат, обычный диатез повод отменить манипуляцию)
- Хронические заболевания в стадии обострения
- Вынашивание ребенка (срок до 4 месяцев) и грудное вскармливание.
- Снижение защитных функций организма (перенесенная операция или пневмония, сильный стресс , нервное истощение и пр.)
Так же существуют противопоказания после прививки от дифтерии, соблюдать которые необходимо для того, чтобы избежать осложнений. Самые главные ограничения:
- Избегать экстремальных температур (переохлаждение, перегрев)
- Снизить социальную активность, чтоб не подхватить вирусную инфекцию.
- Не воздействовать на место укола механическим путем
Взрослому человеку инъекцию делают под кожу, в плечо или под лопатку, ребенку – внутримышечно в бедро. Как-то особенно ухаживать за этим местом не нужно. Главное, избегать повреждений кожи, что бы не занести инфекцию.
У врачей часто интересуются, можно ли мочить прививку от дифтерии?. В отличии от пробы Манту, мочить можно. Но и усердствовать с этим не нужно. На вопрос, можно ли мыться после прививки от дифтерии, ответ очевиден. Нет смысла отказывать себе в теплом душе. А вот горячая ванна и тем более баня, может привести к воспалению в месте укола. Воздержаться стоит и от посещения бассейна, вода там прохладная и не всегда чистая, а инфекции в это время совсем не нужны.
Для тех, кто привык вести здоровый образ жизни, интересно, насколько безопасно заниматься спортом после вакцинации. Болевые ощущения в месте укола, слабость – эти последствия после прививки от дифтерии, могут стать серьезной помехой к физическим нагрузкам. Если вы чувствуете себя нормально, воспаления и боли нет, спорт только в радость. Важно, не травмировать место укола и избегать его загрязнения.
Препараты разрабатывают в лабораториях. Как правило – это многовалентные средства, которые направлены на борьбу с несколькими заболеваниями. Самые известные это АКДС, АДС-М, АДС. Существует еще ряд зарубежных аналогов. Объединяет данные препараты то, что они помогают выработать иммунитет не против бактерии – возбудителя, а против токсина, который она выделяет. Конечно, токсин в вакцине ослаблен и обезврежен, однако полностью избежать временного негативного воздействия на организм удается редко. Прививка от дифтерии побочные эффекты у взрослых вызывает не так часто, как у малышей, но все же такие ситуации случаются.
Температура после прививки от дифтерии – знак того, что вакцина действует, организм борется. В первые дни, она может быть не высокой, а может подниматься и до 39. Прием жаропонижающего допустим, если градусник достиг отметки 38,5. Одними из проверенных и надежных препаратов считаются парацетамол и ибупрофен. Многие считают парацетамол слабым лекарством, т.к. не умеют рассчитывать дозу. Помните, что для взрослого человека, его доза должна составлять не менее 500мг. Правило расчета для детей – 10мг\кг массы тела.
Болит голова, это может быть негативное действие вакцины. Нужно набраться терпения, состояние исчезнет само по себе в течении недели. Общая слабость, ломота, нервозность – все это нормальная в этом случае реакция.
Болит рука от прививки от дифтерии. Это обусловлено тем, что лекарство рассасывается постепенно. Процесс занимает не менее недели. Если бы препарат сразу попал в организм, его бы быстро уничтожили, и иммунитет не успел бы сформироваться. Кожа, в месте, где находится лекарство, опухает и краснеет. К ней больно прикасаться, больно шевелить рукой. После того, как лекарство рассосется, симптомы исчезают. Если терпеть нет сил, можно выпить обезболивающие таблетки (парацетамол, анальгин и пр.). Теплый компресс так же эффективен. Если приложить на больное плечо лист белокочанной капусты на ночь, процесс рассасывания препарата пройдет быстрее. Шишка после прививки от дифтерии образуется, когда в состав препарата входит компонент против коклюша (АКДС), именно он переносится тяжелее всего. Поскольку коклюш это детская болезнь, взрослым такую прививку не ставят. Болит спина после прививки, если инъекцию делали под лопатку. В этом случае, удобно подогреть на батарее (если это зима) или утюгом полотенце, расстелить на кровать, лечь сверху, укрыться и постараться заснуть. Процедура дает хороший результат, но проводить ее можно, только если нет высокой температуры.
Аллергическая реакция может выражаться как анафилактический шок. Но от вакцины против дифтерии его практически не бывает. Еще одна достаточно редкая реакция – крапивница (сыпь). В основном аллергия выражается в виде раздражения на месте укола. Ни в коем случае нельзя его чесать, каким непреодолимым желание бы ни было. С грязными руками можно инфицировать кожу, что приведет к абсцессу.
Осложнения после прививки от дифтерии у взрослых явление крайне редкое. Как правило, они случаются при нарушении условий хранения препарата, неправильном его введении или игнорировании противопоказаний. Так, если сделать прививку человеку с ослабленным иммунитетом, особенно, если он недавно перенес простуду, осложнения могут проявиться в виде:
Так же, неприятным последствием прививки может стать расстройство желудка, рвота. Раздражения на коже и дерматиты появляются, если вакцину вводят человеку с признаками пищевой аллергии.
Важно различать побочные действия и осложнения. Первые проходят сами, с минимальным количеством лекарств. Осложнения имеют затяжной характер и нуждаются длительном лечении.
Чтобы предупредить развитие осложнений, в качестве подготовки к вакцинации, выполняйте следующие действия:
- Оптимизируйте питание. Снизьте нагрузку на желудок и печень.
- Начните прием антигистаминных средств за три дня до процедуры
- Избегайте контактов с больными гриппом людьми
- Постарайтесь отдохнуть накануне, избавьтесь от переутомления.
Алкоголь и прививка от дифтерии, любая другая в том числе, вещи несовместимые. Спиртные напитки снижают иммунитет, мешая организму бороться с токсинами. Кроме того, он пагубно влияет на печень, которая итак перегружена. Сочетание спиртного и вакцины усилит побочное действие, а принять лекарство будет невозможно, так как нельзя их пить вместе с алкоголем. Помимо того, спровоцированное снижение иммунитета может помешать образованию достаточного количества антител к болезни. Так что гарантии, не заразиться при контакте с больным человеком, приближены к нулю. Если у кого-то не хватает силы воли, что бы воздержаться от распития спиртного, делать прививку нет смысла. Через 10-15 дней после процедуры, можно пить алкоголь, но только в меру.
Поскольку в организм вводят не бактерию, а продукт распада ее жизнедеятельности, да и то ослабленный, заразиться от самой вакцины невозможно.
Дифтерия после прививки, как правило, исключена. Очень редко, когда организм был чем-то ослаблен, во время вакцинации, иммунитет может сформироваться не до конца. Тогда, заражение при попадании бактерии в организм, возможно. Но в этом случае, болезнь будет проходить несравнимо легче. А шансы на выздоровление без осложнений выше.
Еще заразиться дифтерией даже после прививки возможно, если использовался поддельный или низкокачественный препарат. Дабы этого избежать, отдавайте предпочтение надежным клиникам. Если заказываете вакцину сами, не гонитесь за низкой ценой, выбирайте препарат известных производителей. Кстати, если использовать вакцину производства Германии или Франции, шанс развития побочных эффектов значительно ниже.
Несмотря на то, что вакцину можно купить самостоятельно, вводить ее должен только врач. Не стоит экономить время на посещении клиники, ведь ошибка в дозе или технике введения может обойтись слишком дорого. Цена вопроса – здоровье.
Прививка от дифтерии – это необходимая процедура для детей и взрослых. Она может вызвать неприятные побочные эффекты, но бороться с ними намного легче, чем с болезнью. Распространение дифтерии по миру было остановлено созданием вакцины, но если люди будут надеяться на «авось» и отказываться от прививок, эпидемия может разгореться с новой силой. Примером тому могут быть недавние вспышки кори на Украине. Один укол в 10 лет может гарантировать взрослому человеку безопасность от заражения серьезной болезнью, так почему бы его не сделать?
источник
Столбняк и дифтерия – это две патологии инфекционного характера, которые могут приводить к тяжелым негативным последствиям, вплоть до смертельного исхода. Возбудители этих болезней выделяют токсические соединения, которые негативно влияют на работу внутренних органов.
Появление и развитие болезнетворных микроорганизмов можно предупредить путем иммунизации. Но у отдельной группы лиц прививка провоцирует ряд неприятных симптомов, одни из которых, являются вариантом нормы. Важно понимать, какие способна вызывать вакцина от дифтерии и столбняка побочные эффекты и как предупредить осложнения иммунизации.
Прививка от дифтерии и столбняка обычно переносится нормально и без ухудшения самочувствия. Но у некоторых лиц организм высокочувствителен и может реагировать на введенную вакцину. В этом случае возникают определенные неприятные симптомы, которые проходят спустя несколько дней самостоятельно. Это явление считается нормой, свидетельствует о начале формирования стойкого иммунитета к дифтерийным и столбнячным возбудителям.
У взрослых и детей могут наблюдаться такие изменения в состоянии здоровья:
- вялость;
- рост температуры до 37,5 градусов;
- сонливость;
- общее недомогание;
- повышенная раздражительность;
- подташнивание;
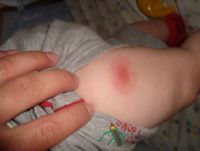
- припухлость, уплотнение и покраснение кожи в месте укола;
- ухудшение аппетита;
- болезненность в зоне введения препарата, подмышками рядом с лимфоузлами;
- рвота.

Негативное влияние прививки на состояние здоровья, может быть спровоцировано со стороны медперсонала: нарушением правил асептики и антисептики, использованием средства при наличии противопоказаний, применением некачественного препарата и несоблюдением сроков ревакцинации.
У взрослых мужчин и женщин иногда наблюдаются такие побочные реакции:
- Образование гнойного инфильтрата в зоне введения лекарства.
- Развитие отека Квинке, крапивницы либо анафилактического шока.
- Стойкое повышение температуры до 39,5-40 градусов.
- Появление симптомов дифтерии, столбняка.
- Судорожный синдром на фоне поражения нервной системы.
- Поствакцинальный энцефалит (самое редкое, но опасное осложнение прививки).
Обычно неприятные симптомы развиваются в течение первых 20-24 часов после иммунизации. При появлении побочных реакций в ответ на введенную вакцину против столбняка и дифтерии, нужно обратиться к доктору. Врач обследует и подберет препараты для нормализации самочувствия.
У детей побочные реакции на вакцину от столбняка и дифтерии возникают редко и обычно не наносят сильного вреда молодому организму. Тем не менее родителям рекомендуется наблюдать за состоянием ребенка в первые дни после иммунизации.
У малыша могут появиться такие неприятные симптомы и осложнения:
- кашель;
- заложенность носа;
- фарингит;
- кожный зуд;
- отит;
- покраснение кожи;
- высыпания;
- неполадки в работе кишечника;
- бронхит;
- повышение потоотделения.
Современные препараты от дифтерии и столбняка подвергаются очистке и не содержат токсины. Поэтому риск развития побочных реакций и поствакцинальных осложнений минимальный.
Под АДС-М понимают дифтерийно-столбнячный анатоксин в микродозах, разновидность прививки АКДС. Отличие заключается в отсутствии коклюшного компонента. Ревакцинации АДС-М обозначаются буквой и цифрой: r2, r3, r4 и т.д. Иммунизация по Национальному календарю прививок проводится в России с 4-6 лет с 8-10-летним интервалом.
Обычно вакцина не вызывает неприятных симптомов, отличается малой реактогенностью. Но в редких случаях развиваются определенные негативные последствия:
- повышение температуры до 37-39 градусов;
- боль в зоне инъекции (в АДС-М содержится гидроксид алюминия, который способен вызывать локальную воспалительную реакцию);
- нагноение инфильтрата в месте укола (при использовании зараженных медицинских инструментов);
- заторможенность;
- рвота;
- диарея;
- ухудшение аппетита;
- беспокойство и капризность.
Общие и местные реакции на АДС-М развиваются в первые сутки после вакцинации. Если появляются неприятные симптомы спустя несколько дней после иммунизации, то, скорее всего, они выступают не следствием прививки, а отражением другого патологического процесса в организме.
Последствия АДС-М купируются путем приема определенных лекарственных средств. Например, при признаках расстройства кишечника, доктора назначают Субтил. При головной боли используют анестезирующие препараты. Высокую температуру устраняют жаропонижающими медикаментами (Ибупрофеном, Парацетамолом). Болезненность в зоне инъекции убирают путем использования мази Эскузан или Троксевазин.
Редкими и опасными последствиями прививки от дифтерии и столбняка являются:
- анафилактический шок;
- менингит;
- отек Квинке;
- энцефалит.
Снизить вероятность развития осложнений после иммунизации против дифтерии и столбняка, можно путем проведения определенных мероприятий. В первую очередь, требуется выявить или исключить наличие противопоказаний к вакцинации. С этой целью доктор проводит диагностику: измеряет температуру, давление, изучает результаты анализов крови и урины, расспрашивает пациента о самочувствии, наличии хронических заболеваний, выдает при необходимости направления на дообследование. Иногда требуется консультация узких специалистов по основному заболеванию: невролога, аллерголога-иммунолога, нефролога, пульмонолога, кардиолога.
Нельзя делать прививку от столбняка и дифтерии в таких случаях:
- повышенная температура тела;
- простуда;
- энцефалопатия;
- инфекционное заболевание;
- иммунодефицитные состояния (ВИЧ-инфицирование, псориаз);
- диатез и другие аллергические проявления на составляющие сыворотки;
- наличие отека Квинке, анафилактического шока либо крапивницы в анамнезе;
- онкология;
- бронхиальная астма;
- обострение хронических патологий внутренних органов;
- затяжная желтуха;
- церебральный паралич;
- сывороточная болезнь;
- гидроцефалия;
- судорожный синдром;
- колики.
Чтобы иммунизация не повлекла за собой негативные последствия, медработникам важно соблюдать правила асептики, антисептики, использовать вакцину с нормальным сроком годности, которая хранилась в требуемых условиях.
Важно наблюдать за состоянием здоровья в поствакцинальный период. При появлении неприятных симптомов, которые не входят в перечень признаков нормальной реакции на прививку, следует обратиться к доктору. Если у человека была аллергия на компоненты препарата от столбняка и дифтерии, тогда ревакцинацию не проводят.
- За сутки до и день после иммунизации, снизить количество потребляемой пищи.
- Увеличить объем выпиваемой жидкости.
- Накануне принять антигистаминное средство.
- После введения вакцины выпить жаропонижающий препарат.
- Соблюдать график ревакцинации и учитывать сочетаемость прививок.
Таким образом, после прививки от столбняка и дифтерии могут появляться неприятные симптомы. Легкое недомогание и повышение температуры до уровня субфебрилитета, является нормальной реакцией и свидетельствует о выработке специфического иммунитета. В редких случаях развиваются побочные реакции, требующие приема определенных медикаментов, госпитализации.
Чтобы минимизировать вероятность негативных последствий иммунизации, надо проводить профилактические мероприятия, рекомендованные специалистами. Также важно, чтобы вакцинацию делал грамотный и опытный медперсонал. Современные препараты от дифтерии и столбняка хорошо очищены и не содержат в составе токсических элементов. Поэтому иммунизация детей и взрослых обычно проходит без серьезных осложнений.
источник
Прививки от дифтерии и столбняка взрослым и детям: сколько раз делается, реакция на нее, последствия после прививки
Дифтерия и столбняк являются тяжелыми инфекционными заболеваниями, течение которых характеризуется поражением сердечно-сосудистой, нервной системы за счет выделения экзотоксина возбудителями. Единственным наиболее эффективным методом профилактики заболеваний является проведение активной иммунизации уже в детском возрасте. До начала применения иммунопрофилактики и включения в прививок в календарь заболеваемость и смертность от дифтерии и столбняка оставались на высоком уровне, особенно в детском возрасте.
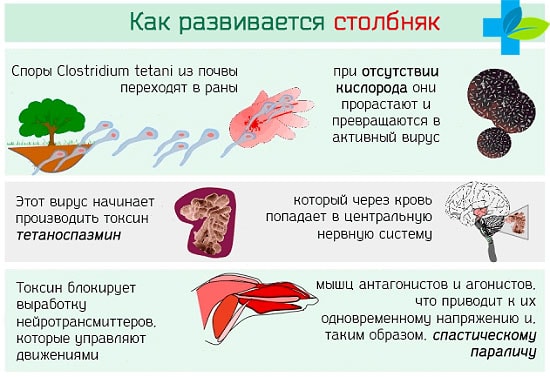
Столбняк относится к раневым инфекционным заболеваниям. При нарушении целостности мягких тканей и загрязнении раны почвой в нее попадают споры возбудителей столбняка клостридий (Clostridium tetani). На фоне благоприятных условий (отсутствие кислорода в ране) они прорастают в вегетативную форму микроорганизмов, начинают активно размножаться и выделять белковый экзотоксин. Соединение оказывает негативное влияние на синапсы нервной системы и нервно-мышечную передачу, следствием чего является развитие преимущественно тонических судорог поперечнополосатой скелетной мускулатуры. Так как тонус мышц-разгибателей существенно выше, то при развитии выраженных тонических судорог тело приобретает характерное «выгнутое» положение, которое называется опистотонус. На фоне прогрессирования инфекционного процесса происходит остановка дыхания, связанная с судорогами дыхательных мышц. Заболевание тяжело поддается лечению и характеризуется высокой частотой летальных случаев, поэтому единственным методом эффективной профилактики является вакцинация.
После перенесенной инфекции формируется нестойкий типоспецифический иммунитет, характеризующийся образованием антител непосредственно к возбудителям инфекционного процесса. Во время проведения вакцинопрофилактики в организм человека вводится анатоксин, который инициирует образование антитоксических антител к экзотоксину, выделяемому клостридиями. Они сохраняют активность в течение достаточно длительного периода времени (около 10 лет). При попадании возбудителя в рану на фоне достаточной активности специфической иммунной защиты инфекционный процесс не развивается или имеет легкое течение.
Выполнение прививки при столбняке показано для плановой профилактики развития заболевания за счет создания достаточной напряженности специфического иммунитета и активности антител в крови в отношении возбудителя инфекционного процесса. Также вакцинация назначается для экстренной профилактики столбняка в следующих ситуациях:
- Травма с повреждением значительного объема тканей и последующим загрязнением землей, что повышает вероятность инфицирования спорами клостридий.
- Тяжелые роды у женщины, которые протекали в условиях, характеризующихся невозможностью обеспечения условий для предупреждения инфицирован родившегося ребенка (негоспитальные роды).
- Проведение объемной операции с выраженной травматизацией тканей, что даже в условиях достаточной асептики (мероприятия, направленные на недопущение попадания любых микроорганизмов в ткани) повышает вероятность инфицирования.
Проведение экстренной вакцинопрофилактики является очень важным в тех случаях, когда после последней плановой ревакцинации прошло более 5-ти лет, что существенно снижает активность иммунитета.
Иммунопрофилактика столбняка выполняется в соответствии с календарем обязательных прививок:
- Первая вакцинация – осуществляется введение комплексного иммунобиологического препарата сразу от нескольких инфекций, а именно столбняка, дифтерии и коклюша (используются вакцины АКДС, Инфанрикс или Пентаксим) в возрасте ребенка 3, 4,5, и 6 месяцев.
- Первичная ревакцинация, которая осуществляется при помощи комбинированной вакцины АКДС, Инфанрикс, Пентаксим или других аналогичных иммунобиологических препаратов в возрасте 18 месяцев (1,5 года).
- Вторичная ревакцинация – вводится двухкомпонентная вакцина от дифтерии и столбняка АДС-М в возрасте ребенка 7, 14 лет, а затем взрослым людям через каждые 10 лет (период времени, в течение которого в крови сохраняется достаточная активность иммунитета).
Экстренная профилактика столбняка проводится при помощи моновакцины, которая содержит только столбнячный анатоксин (АС) при наличии определенных медицинских показаний.
При наличии определенных абсолютных или относительных медицинских противопоказаний вакцинация от столбняка не проводится вообще или откладывается, к ним относятся:
- Перенесенная выраженная реакция на предыдущее введение вакцины, которая характеризовалась значительным повышением температуры, интоксикацией с отсутствием аппетита, ломотой в теле, головной болью.
- Наличие аллергии на любой из компонентов вакцины. Обычно реакция гиперчувствительности может иметь различные проявления от сыпи на коже и зуда до анафилактического шока, который является опасным для жизни состоянием с прогрессирующим критическим снижением системного артериального давления и развитием полиорганной недостаточности.
- Острая инфекционная, соматическая патология или обострение хронического течения заболеваний.
- Дегенеративно-дистрофические заболевания, затрагивающие структуры нервной системы независимо от происхождения и локализации патологического процесса.
- Наличие афебрильных судорог у ребенка, перенесенных в прошлом, которые развивались без повышения температуры тела.
- Беременность независимо от срока течения, а также период грудного вскармливания у женщин, так как достоверная безопасность иммунобиологических препаратов для организма развивающегося плода или грудного ребенка остается недоказанной.
- Выраженное снижение функциональной активности иммунитета, которое имеет врожденное или приобретенное происхождение, в том числе на фоне ВИЧ СПИД или онкологической патологии.
Детям прививку от столбняка можно проводить не раньше, чем через 2 недели после перенесенного острого инфекционного или соматического заболевания. После перенесенных легких форм острой респираторной вирусной инфекции без выраженной интоксикации допускается выполнение вакцинации через 2 недели после выздоровления.
Любая вакцина от столбняка (АКДС, АДС-М, Инфанрикс, Пентаксим, АС) представлена лекарственной формой для парентерального введения. Раствор вводится внутримышечно в переднебоковую поверхность средней трети бедра ребенка в соответствии с инструкцией к иммунобиологическому препарату. Реже допускается введение в наружно-боковой квадрат ягодицы. Процедура парентерального введения вакцины может проводится только медицинским работником в условиях специального манипуляционного кабинета после предварительного осмотра врачом, который исключает наличие абсолютных или относительных медицинских противопоказаний. Во время выполнения внутримышечного введения раствора обязательно соблюдаются рекомендации асептики и антисептики, направленные на недопущение вторичного инфицирования тканей в области прокола иглой.
После первичной вакцинации, а также после каждой ревакцинации в крови нарастает активность (титр) антител против экзотоксина возбудителей столбняка. Он сохраняется на достаточном уровне в течение 10 лет, поэтому повторное введение вакцины рекомендуется проводить через каждые 10 лет.
Так как многокомпонентная или однокомпонентная вакцина от столбняка является иммунобиологическим препаратом, то не исключается развитие следующих поствакцинальных реакций в течение первых дней после введения:
- Повышение температуры тела до субфебрильных цифр (обычно до +38° С).
- Покраснение кожи в месте прокола иглой, которое имеет небольшой диаметр, обычно до 1 см.
- Отечность мягких тканей в области введения вакцины.
- Формирование инфильтрата (уплотнение) небольшого диаметра.
- Интоксикация организма легкой степени, которая сопровождается небольшой слабостью, ухудшением аппетита, чувством усталости, разбитости, ломотой в теле. Дети после проведения вакцинации могут становиться вялыми и капризными.
Развитие поствакцинальных реакций является вариантом нормы. Они практически всегда проходят самостоятельно и не требуют назначения специфической терапии. При наличии субъективных негативных ощущений может назначаться симптоматическое лечение, в частности с использованием нестероидных противовоспалительных препаратов.
После введения вакцины от столбняка в течение 2-3 недель не исключается развитие следующих осложнений и негативных реакций:
- Выраженная интоксикация с повышением температуры тела до +40° С, отсутствием аппетита, выраженной слабостью, вялостью, ломотой в теле, головной болью.
- Выраженная воспалительная реакция в тканях области введения иммунобиологического препарата, которая сопровождается покраснением кожи, значительным отеком тканей, а также формированием инфильтрата с диаметром, превышающим 2-3 см.
- Судороги – осложнение развивается у детей на фоне выраженной интоксикации и значительного повышения температуры тела (свыше +38-39° С).
- Аллергические реакции различной степени выраженности – сыпь на коже, зуд, отеки мягких тканей, анафилактический шок, бронхоспазм.
Развитие осложнений является основанием для назначения специфического лечения, так как некоторые из них могут приводить к необратимым последствиям.
Дифтерия является тяжелым инфекционным заболеванием. Возбудитель заболевания Corynebacterium diphtheriae передается воздушно-капельным путем от больного человека или бактерионосителя. Они оседают на слизистой оболочке верхних дыхательных путей, где размножаются и накапливаются. Основной особенностью инфекционного процесса является то, что бактериальные возбудители выделяют белковый экзотоксин, который приводит к некрозу (гибель тканей), а также оказывает выраженное негативное влияние на состояние сердечной мышцы, поэтому частым осложнением дифтерии является миокардиопатия. При значительном увеличении количества бактерий в верхних дыхательных путях на слизистой оболочки образуются некротические пленки, которые могут сужать просвет гортани и приводить к нарушению внешнего дыхания. Без проведения вакцинации заболевание характеризуется очень тяжелым течением и у детей часто приводит к летальному исходу на фоне острой сердечной недостаточности. Прививка от дифтерии сегодня является единственным эффективным способом проводить профилактику заболевания.
Выполнение прививки от дифтерии подразумевает введение в организм обезвреженного анатоксина. При этом в крови образуются антитела к дифтерийному экзотоксину. В случае инфицирования организма ребенка или взрослого человека антитела быстро обезвреживают дифтерийный экзотоксин. При этом инфекционный процесс не развивается или имеет легкое течение без развития осложнений и необратимых последствий, в частности со стороны сердца.
Прививка от дифтерии выполняется в соответствии с календарем прививок:
- Первичная вакцинация – трехкратное введение иммунобиологического препарата в возрасте ребенка 3, 4,5 и 6 месяцев.
- Первая ревакцинация – однократное введение вакцины в возрасте 18 месяцев (1,5 года).
- Повторные ревакцинации – выполняется введение вакцины в возрасте 7, 14 лет, а затем через каждые 10 лет.
Для первичной вакцинации и первой ревакцинации используется комбинированная вакцина АКДС, Инфанрикс или Пентаксим, которая содержит антигены к возбудителю коклюша, а также дифтерийный и столбнячный анатоксин. Последующие ревакцинации выполняются при помощи вакцины АДС-М, которая содержит в своем составе только анатоксины столбняка и дифтерии в уменьшенной концентрации.
Внутримышечное введение вакцины от дифтерии выполняется только медицинским специалистом в условиях специального манипуляционного кабинета медицинского учреждения. Предварительно ребенка или взрослого человека осматривает врач и исключает наличие абсолютных или относительных противопоказаний. Если вакцина вводится детям, то родители или опекуны дают письменное согласие на проведение медицинской манипуляции. Лечащий врач обязательно информирует их о необходимости специфической профилактики заболевания, а также о возможном развитии поствакцинальных реакций, осложнений или последствий, вызванных иммунобиологическим препаратом.
Любая вакцина от дифтерии является иммунобиологическим препаратом, введение которого исключается при наличии следующих медицинских противопоказаний:
- Беременность на любом сроке течения или грудное вскармливание ребенка, так как безопасность вакцины остается не доказанной.
- Наличие выраженного снижения функциональной активности иммунитета, которое имеет врожденное или приобретенное происхождение.
- Тяжелая реакция, которая сопровождала предыдущее введение вакцины от дифтерии (выраженное повышение температуры, тяжелая интоксикация).
- Аллергия на любой из компонентов вакцины.
- Острая инфекционная или соматическая патология, а также хроническое течение заболеваний в период обострения.
- Дегенеративно-дистрофические заболевания, затрагивающие структуры нервной системы.
При развитии острой патологии или обострения хронических заболеваний вакцинация может проводится через 4 недели после выздоровления или ремиссии. После острой респираторной вирусной инфекции, имеющей легкое течение без интоксикации, допускается проведение прививки через 2 недели.
После введение иммунобиологического препарата в течение 2-3 недель происходит нарастание титра антитоксических антител в крови ребенка или взрослого человека с формированием иммунного ответа. Он сохраняется в течение длительного времени, поэтому ревакцинацию рекомендуется проводить не реже, чем 1 раз в 10 лет. Это даст возможность сохранять активность антител на высоком уровне и обеспечить достаточный иммунный ответ при инфицировании организма коринебактериями возбудителями дифтерии.
Так как прививка от дифтерии сопровождается определенной функциональной нагрузкой на иммунитет, то в течение нескольких дней после введения вакцины возможно развитие следующих поствакцинальных реакций:
- Небольшая общая интоксикация с незначительно слабостью, ухудшением аппетита, повышением температуры тела до +38° С. У детей возможны вялость и капризность.
- Местные реакции с небольшой гиперемией (покраснение) кожи, отечностью мягких тканей и формированием небольшого инфильтрата (уплотнение) в месте выполнения инъекции.
Поствакцинальные реакции являются вариантом нормы, поэтому они имеют легкое течение и обычно не требуют назначения специфической терапии. Для снижения выраженности неприятных субъективных ощущений используются нестероидные противовоспалительные препараты (симптоматическая терапия).
После введения вакцины от дифтерии в составе комбинированных иммунобиологических препаратов не исключается развитие негативных реакций и осложнений, к которым относятся:
- Выраженная интоксикация с повышением температуры тела выше +39° С, общей слабостью, недомоганием, ломотой в теле, головной болью. Маленькие дети в возрасте до 1-го года вяло берут грудь, плохо спят, становятся вялыми и капризными.
- Развитие судорог поперечнополосатой скелетной мускулатуры, в частности на фоне выраженной интоксикации и повышения температуры тела.
- Афебрильные судороги, не связанные с повышением температуры тела.
- Аллергические реакции различной степени выраженности, которые включают сыпь на коже, зуд, отеки периферических тканей, бронхоспазм (сужение бронхов с развитием выраженной, обычно приступообразной, одышки), анафилактический шок (критическое прогрессирующее снижение уровня системного артериального давления с полиорганной недостаточностью, которые несут непосредственную угрозу для жизни человека).
- Неврологические нарушения, которые были зарегистрированы в единичных случаях.
За всю историю использования прививки против дифтерии было зарегистрировано 2 случая развития почечной недостаточности через небольшой промежуток времени после введения вакцины. Появление первых признаков развития осложнений является поводом для немедленного обращения к врачу.
Основным преимуществом выполнения прививки от дифтерии и столбняка является создание невосприимчивости организма ребенка или взрослого человека к инфекции. Это очень важное профилактическое мероприятие, так как заболевания характеризуются тяжелым течение патологического процесса с интоксикацией, поражением структур нервной системы или сердца с последующим летальным исходом. Использование современных вакцин, содержащих небольшое количество основных антигенов возбудителей, которые вызывают формирование активного специфического иммунитета с минимальной вероятностью развития осложнений или последствий является приоритетным. В целом побочные эффекты после введения вакцины развиваются относительно нечасто. Они имеют более легкое течение в сравнении с самими заболеваниями, против которых выполнялась прививка.
При помощи современной иммунопрофилактики удалось существенно снизить заболеваемость дифтерией и столбняком. Единичные случаи инфекции протекают более легко и реже приводят к летальному исходу.
источник