Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Дифтерийный насморк или дифтерия носа чаще всего возникает у новорожденных спустя несколько дней после рождения или спустя 3-8 мес, чаще всего в холодное время года. В начальном периоде клиническая картина соответствует острому банальному риниту: заложенность носа, затруднение носового дыхания (что нарушает кормление грудного ребенка), выделения из носа носят слизисто-гнойный характер, иногда с серым или кровянистым оттенком, с неприятным запахом. Вскоре после появления выделений из носа кожа вокруг ноздрей мацерируется. На слизистой оболочке носа появляются пленки и поверхностные эрозии. Эта форма дифтерийного насморка обычно не сопровождается выраженной интоксикацией, но обладает склонностью к затяжному течению. В зарубежной литературе описаны многочисленные клинические формы дифтерийного насморка.
- «Простая» дифтерия носа ограничивается лишь поражением слизистой оболочки носа без каких-либо патогномоничных признаков дифтерийного воспаления.
- Псевдомембранозная форма дифтерии носа характеризуется появлением псевдомембранозных налетов, которые могут покрывать всю поверхность слизистой оболочки полости носа и распространяться на слизистой оболочке носоглотки. Это форма нередко сочетается с фибринозной формой, обусловленной палочкой Леффлера, сочетающимся с пневмококком и стафилококком.
- Эрозивная форма дифтерии носа характеризуется появлением в носу многочисленных эрозий и язв, располагающихся под псевдомембранозными пленками. Иногда эта форма развивается на фоне первично возникающего «сухого» ринита при отсутствии описанных выше симптомов.
- Скрытая, или «оккультная», форма дифтерии носа характеризуется тем, что в полости носа не удается обнаружить каких-либо морфологических изменений, характерных для дифтерийного процесса, однако в носовой слизи обнаруживают дифтерийную палочку. От простого бактерионосительства эта форма отличается тем, что в общей клинической картине выявляют холериформные заболевания ЖКТ или синдром тяжелой бронхопневмонии.
- Экстенсивная форма дифтерии носа характеризуется распространением инфекции в соседние области как в непосредственной близости (конъюнктивит, синусит, отомастоидит, тубоотит), так и на некотором расстоянии (ларингит, менингит и т. д.). Характерной особенностью этой формы дифтерии носа является то, что первичным очагом инфекции является слизистая оболочка носа.
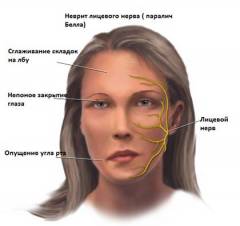
- Паралитическая (полиневритическая) форма дифтерии носа, как и при дифтерии иных локализаций, характеризуется начальными или отсроченными параличами некоторых черепных нервов и позвоночных нервов. Так, поражение языкоглоточного нерва (IX пара) проявляется утратой вкусовой чувствительности на одноименной задней трети языка, односторонний паралич мягкого неба, гнусавостью, расстройством глотания, иногда синдромом Сикара (невралгией IX нерва); поражение блуждающего нерва (X пара) приводит к нарушению многочисленных двигательных функций глотки и гортани по типу парезов и параличей, секреторных функций и функций жизненно важных органов. Двустороннее тотальное поражение блуждающего нерва или его ядер приводит к так называемой вагусной смерти из-за прекращения дыхательной и сосудодвигательной функций.
- Рецидивирующие и хронические формы дифтерии носа наблюдаются в основном у бактерионосителей. Их общее состояние медленно, но прогрессивно ухудшается, доходя до состояния полного истощения, завершающегося смертью, или до какого-либо осложнения с тем же исходом.
Осложнения при дифтерии носа носят в основном тот же характер, что и при коревом насморке. К поздним осложнениям относятся рубцовые стенозы носовых ходов и преддверия носа. Дифтерия носа может осложняться бронхопневмонией, дифтерийным ларингитом и крупом, а также поражением внутренних органов и дифтерийным полиневритом. К поздним осложнениям относятся рубцовые стенозы носовых ходов и преддверия носа, атрофические процессы в слизистой оболочке носа. Некоторые авторы связывают возникновение озены с перенесенной в прошлом дифтерией носа.
Диагноз дифтерии носа устанавливают на основании описанных выше симптомов и результатах бактериологического исследования, при котором материал из носа или зева (при наличии поражения его слизистой оболочки) берут стерильным тампоном на границе между пораженным участком и здоровой слизистой оболочки натощак или через 2 ч после еды. При выделении дифтерийной палочки определяют ее токсигенность.
Дифференциальную диагностику проводят с банальным острым ринитом, а также с риногенными проявлениями врожденного сифилиса, при котором наблюдаются также и многочисленные сифилитические проявления (пузырчатка на ладонных и стопных поверхностях кожи, кожные сифилиды, спленомегалия и др.). В этом случае проводят общепринятые серологическое и бактериологическое исследования. Эффективным средством дифференциальной диагностики является раннее проведение диагностической серотерапии противодифтерийной сывороткой.
Прогноз определяют как осторожный ввиду возможности распространения инфекции на область гортани, возможности возникновения дифтерийных полиневритов, поражения жизненно важных органов.
Лечение дифтерии носа предусматривает ряд общих и местных мероприятий. К общим мероприятиям относится в первую очередь применение антидифтерийной сыворотки, детоксикационных средств и проведение лечения по поддержанию или восстановлению функций жизненно важных органов.
Местное лечение направлено на восстановление дыхательной функции носа и предотвращение развития гноеродной инфекции. Применяют инстилляции фибринолитических ферментов, введение сосудосуживающих мазей и капель, аспирацию содержимого полости носа. После туалета проводят дезинфекцию полости носа при помощи 1% раствора серебра нитрата, протаргола, колларгола, промываний растворами антибиотиков и противодифтерийной сывороткой на изотоническом растворе натрия хлорида.

источник
Дифтерия носа часто принимается за простой насморк. Отличительными признаками дифтерии являются сукровичные выделения, корочки у входа в нос, нередко фибринозная пленка на слизистой оболочке носовых ходов. Окончательный диагноз ставят на основании наблюдения за динамикой процесса и данных бактериологического обследования.
Дифтерию редкой локализации характеризуют те же основные признаки дифтерийного процесса, главными из которых являются фибринозное воспаление и наклонность к отеку тканей. Пленчатые конъюнктивиты диплококковой и аденовирусной этиологии наиболее часто принимают за дифтерию глаз. Для пленчатых конъюнктивитов аденовирусной этиологии характерно острое начало с высокой температурой, которая может держаться в течение недели и больше. Заболеванию глаз часто предшествуют катар верхних дыхательных путей и ангина. В отличие от дифтерии налет более рыхлый, отек век менее выражен. Пленка не распространяется на глазное яблоко, характерна малая динамичность изменений. Процесс преимущественно односторонний. Заболевания пленчатым конъюнктивитом бывают групповые, в то время как при очаговой вспышке дифтерии чаще возникают формы другой локализации, а не только поражения глаз. За дифтерию глаз иногда принимают даже вульгарный гнойный конъюнктивит. Он характеризуется яркой гиперемией конъюнктив, гнойным отделяемым, небольшим мягким отеком век, отсутствием пленчатого налета. Диагноз дифтерии уха иногда ошибочно ставят при хроническом гнойном отите, если при бактериологическом анализе высевают дифтерийную палочку. Подобные случаи при отсутствии изменений, свойственных дифтерии, следует рассматривать как бактерионосительство. Дифтерия слизистой оболочки рта чаще встречается в сочетании с дифтерией зева и характеризуется появлением пленок на слизистой оболочке щек, языка, неба. Она смешивается с афтозным и язвенным стоматитом. Дифференциальный диагноз труден, основывается на наличии плотных фибринозных пленок и бактериологических данных.
Лечение При малейшем подозрении на дифтерию любой локализации больные безотлагательно направляются в инфекционную больницу для обследования и лечения, так как жизнь ребенка зависит от своевременного введения антитоксической противодифтерийной сыворотки (ПДС). Антитоксическое действие сыворотки наиболее эффективно при ее введении в первые часы болезни, пока токсин циркулирует в крови, только в этом случае удается предотвратить фиксацию тканями массивных доз токсина. Сыворотка вводится по методу Безредко. Дозы сыворотки зависят от формы, тяжести, дня болезни и в некоторой степени возраста ребенка. Детям 1-го и 2-го года жизни дозу уменьшают в 1,5-2 раза. При локализованной форме дифтерии глотки, носа и гортани сыворотку обычно вводят однократно в дозе 10000-30000 АЕ по методу Безредко, если эффект недостаточный , введение повторяют через 24 часа. При распространенной и субтоксической дифтерии глотки, а также распространенном крупе сыворотку вводят в дозе 30000-40000 АЕ 1 раз в сутки. Лечение продолжают 2 дня. При токсической дифтерии глотки 1 и 2 степени средняя доза сыворотки на курс лечения составляет 200000-250000 АЕ. В первые сутки больному необходимо ввести ¾ курсовой дозы. В первые сутки сыворотку вводят 2 раза с интервалом 12 ч. При токсической дифтерии глотки 3 степени и гипертоксической форме, а также при комбинированной форме курсовая доза может быть увеличена до 450000 АЕ. В первые сутки больному вводят половину курсовой дозы в три приема с интервалом в 8 часов. Треть суточной дозы можно ввести внутривенно. После введения сыворотки за больным устанавливается наблюдение в течении одного часа. Одновременно с сывороткой с целью подавления жизнедеятельности возбудителя заболевания применяются антибиотики (макролиды или цефалоспорины) в возрастной дозировке внутрь, внутримышечно или внутривенно в течении 5-7 дней. При токсической дифтерии или тяжелых комбинированных формах проводится дезинтоксикационная и патогенетическая терапия, направленная на предупреждение развития осложнений. По показаниям назначается посиндромная терапия. Больным дифтерийным крупом при неэффективности консервативного лечения проводится интубация трахеи или трахеотомия. Лечение бактерионосителей. В первую очередь назначается общеукрепляющая лечение и санируются хронические очаги инфекции в носоглотке. Важны полноценное питание, прогулки на свежем воздухе. При длительном бактерионосительстве применяют эритромицин или другие макролиды внутрь в течении 7 дней. Более 2 курсов антибиотикотерапию проводить не следует.
До госпитализации больного проводится текущая дезинфекция, после изоляции — заключительная. Дети, бывшие в контакте с больным, разобщаются на 7 дней. За очагом устанавливается медицинское наблюдение, включающее ежедневный двукратный осмотр, измерение температуры тела. При осмотре особое внимание уделяется состоянию миндалин. Лица, контактировавшие с больным, подлежат однократному бактериологическому обследованию, осмотру врача — оториноларинголога. С целью предупреждения в очаге последующих случаев заболевания проводится вакцинация непривитых лиц, подлежащих иммунизации согласно календарю профилактических прививок. Ранее вакцинированным детям проводится контроль состояния противодифтерийного иммунитета (РПГА). Лица с низким содержанием в крови дифтерийного антитоксина ( менее 0,03 МЕ/мл) подлежат иммунизации.
Основную роль в профилактике заболевания играет активная иммунизация. Для иммунизации против дифтерии. Коклюша, столбняка, полиомиелита, инфекции, вызываемой Haemophilis influenza тип b, используется комбинированная вакцина – адсорбированная для профилактики дифтерии и столбняка, ацеллюлярная против коклюша, инактивированная против полиомиелита, конъюгированная против инфекции, вызываемой Haemophilis influenza тип b ( вакцина Пентаксим и др.). Вакцинация проводится трехкратно с интервалом между прививками 1 месяц в возрасте 3,4,5 месяцев. Ревакцинация (R1) осуществляется введением вакцины Пентаксим в возрасте 18 месяцев. При нарушении графика вакцинации последующие интервалы между введением очередной дозы вакцины не изменяются, в том числе интервал перед 4-й (ревакцинирующей) дозы. Если первая доза Пентаксима была введена в возрасте 6-12 месяцев, в качестве третьей дозы должна использоваться вакцина против коклюша, дифтерии, столбняка и полиомиелита, исходно представленная в шприце, т.е без разведения лиофилизата Hlb во флаконе. В качестве ревакцинирующей (4-й) дозы используется обычная доза Пентаксима (с разведением лиофилизата Hlb). Если первая доза Пентаксима вводится после года, то для 2-й,3-й и 4-й (ревакцинирующей ) дозы должна использоваться вакцина против коклюша, дифтерии, столбняка и полиомиелита, исходно представленная в шприце без разведения лиофилизата Hlb во флаконе.
Вторую(R2) и последующие ревакцинации против дифтерии (столбняка) проводят в 6, 11,16 лет, затем каждые 10 лет до достижения возраста 66 лет. R2 (6 лет) проводят адсорбированным дифтерийно-столбнячным анатоксином (АДС- анатоксин), R2(11 лет)- АДС-М анатоксином, R3(16 лет) и последующие -АДС-М анатоксином . В случае нарушения схемы иммунизации против дифтерии и столбняка у отдельных детей интервал между введениями вакцины должны составлять: между законченной вакцинацией и первой ревакцинацией- не менее 9-12 месяцев ; между первой и второй ревакцинациями- не менее 4 лет, между второй и третьей, третьей и четвертой- не менее 5 лет; между последующими ревакцинациями- не менее 10 лет. Дети 7 лет и старше, ранее не привитые против дифтерии и столбняка (или не имеющие сведений о прививках), вакцинируются АДС-М- анатоксином двукратно с интервалом 1-1,5 месяца. Первую ревакцинацию проводят через 9-12 месяцев после законченной вакцинации однократно.
источник
Слабо выражены симптомы интоксикации, сукровичные выделения из носа, на слизистой оболочке носа – фибринозные пленки или налеты.
| компоненты | Ложный круп | Истинный круп |
| Этиология | респираторная вирусная инфекция (грипп, парагрипп, аденовирусная инфекция) | дифтерия |
| Механизм развития | Ларингоспазм, отек слизистой оболочки | Ларингоспазм, отек слизистой оболочки, фибринные пленки |
| Время развития | Быстрое (внезапное), чаще ночью, в холодное время года | Постепенное |
| Симптомы | затрудненное дыхание, «лающий» кашель, охриплость голоса, яркая разлитая гиперемия, набухлость слизистых оболочек зева, задней стенки глотки, слизистые и слизисто-гнойные выделения из носа. более высокой температуре и других явлениях интоксикации, периоды стеноза могут сопровождаться периодами успокоения | охриплость голоса, грубый «лающий» кашель, затрудненное дыхание. Охриплость усиливается вплоть до полной потери голоса, а в конце первой — начале второй недели болезни развивается расстройство дыхания. Дыхание становится слышным на расстоянии, развивается удушье, ребенок синеет, мечется в кровати, быстро слабеет, сердечная деятельность падает, и, если не будет оказана своевременная помощь, может наступить смерть. |
| Ответ на лечение | Облегчение симптомов под влиянием отвлекающих процедур, а\гистаминных, седативных препаратов | Облегчение симптомов при введении ПДС |
Инфекционно-токсический шок, миокардиты ранние и поздние (на ЭКГ снижение вольтажа зубцов, смещение интервала S-T, отрицательный зубец Т), токсический нефроз, параличи и парезы.
Дифференциальный диагноз:
Фолликулярная, лакунарная ангины чаще вызываются гемолитическим стрептококком. Начало более острое, чем при дифтерии, большая выраженность воспалительных изменений в зеве в виде яркой гиперемии, сочности, разрыхленности слизистых оболочек, сопровождающихся болезненностью. Регионарные лимфатические узлы увеличены и болезненны, по консистенции эластичны, а не плотны, как при дифтерии.
Для фолликулярной ангины характерно расположение фолликулов под слизистой оболочкой (они просвечивают сквозь нее), в то время как налеты при дифтерии всегда находятся на поверхности слизистой оболочки. При нагноении фолликул целость слизистой оболочки, покрывающей миндалины, разрушается, но в этих случаях определяется гнойный характер поражения (вид гнойных пробок), который не свойствен дифтерии.
Лакунарную ангину обычно смешивают с тонзиллярной формой дифтерии. При лакунарной ангине налет рыхлой консистенции, он чаще всего сосредоточен в лакунах, нередко гнойный, не имеет характерной для дифтерии тенденции к распространению.
При некротической ангине, которая обычно вызывается гемолитическим стрептококком, гиперемия зева, болезненность, гнойный характер местных изменений, увеличение и болезненность шейных лимфатических узлов выражены особенно резко, температура тела повышается до 40° С и выше. Некротические пленки, которые принимаются за налеты, серого цвета, находятся в углублении (минус-ткань вместо плюс-ткани при дифтерии), расположены обычно симметрично, чаще всего на миндалинах, могут быть на дужках, у основания язычка. Изменение их величины без лечения происходит очень медленно, пенициллин оказывает быстрый терапевтический эффект.
Фузоспириллезная ангина (Симановского-Раухфуса или Венсана) вызывает подозрение на дифтерию при большой величине налета, особенно при его распространении за пределы миндалин.
В начале заболевания правильной диагностике помогает односторонность поражения зева и регионарных лимфатических узлов (увеличение последних обычно более резко выражено, чем при дифтерии), а также поверхностное расположение налета. В последующие дни образуются несвойственные дифтерии изменения в зеве в виде дефекта ткани, налет становится более рыхлым, приобретает зеленоватый оттенок, изо рта появляется гнилостный запах. Наличие веретенообразных палочек и спирохет при бактериоскопии обычного мазка слизи из зева на предметном стекле, окрашенном фуксином, помогает выяснению истинной природы заболевания.
Диагностика:
Микроскопический метод: бактериоскопия мазка из зараженной области с окраской по Грамму. Дифтерийные палочки выглядят в виде многочисленных бисерных, близко расположенных друг к другу колоний.
Бактериологический метод: материал собранный стерильным ватным тампоном на границе пораженного и здорового участка, засевают на элективные среды и после роста в термостате при температуре 37 гр С в течении 24 часов проводят бактериоскопию (мазок на BL).
Серологический метод: обнаружение антимикробных антител в РПГА. Реакцию ставят с культурой дифтерийной палочки, Она положительная, если нарастает титр антител в динамике заболевания.
Обязательная госпитализация. Больной госпитализируется до полного клинического выздоровления и двухкратного отрицательного результата посева. На догоспитальном этапе возможно введение пенициллина, преднизолона в возрастных дозах. Основной метод лечения дифтерии этиотропный — введение антитоксической противодифтерийной сыворотки (ПДС), при локализованной форме 15000 МЕ, при токсической форме от 60 до 200 тыс МЕ в\м по методу Безредко.
Антибактериальная терапия: пенициллин, эритромицин, гентамицин, цефалоспорины, рифампицин ( от 5-7 до 8-10 дней).
Кортикостероиды: преднизолон (до 5-10 мг на 1 кг массы в сутки), дексазон, гидрокортизон – в\в от 1-2 до 3-5 дней.
Дезинтоксикационная терапия: в\в реополиглюкин, гемодез, альбумин, 5-10% раствор глюкозы с аскорбиновой кислотой.
Производят отсасывание слизи с помощью электроотсоса. Следует использовать кислородную терапию.
При отсутствии эффекта от консервативной терапии прибегают к оперативному вмешательству. Показанием являются длительный стеноз II — III степени. При крупах дифтерийной этиологии (локализованная форма) наиболее рациональной считается интубация. Отсутствие улучшения дыхания при экстубации (через 2 — 3 дня после интубации) служит показанием для трахеостомии.
Симптоматическая терапия: полоскание ротоглотки антисептическими растворами, жаропонижающие, обезболивающие препараты, витаминотерапия.
Лечение бактерионосителей: в стационаре антибактериальными препаратами.
Реконвалесценты находятся под диспансерным наблюдением участкового врача, кардиолога, невропатолога, отоларинголога от 1 месяца до 1 года.
Профилактика:
Вакцинация АКДС проводится в возрасте 3 мес трехкратно с интервалом в 45 дней. Первая ревакцинация через 1-1,5-2 года АКДС однократно. 2 и 3 реввакцинация АДС-М анатоксином в 7 и 14 лет, затем через каждые 10 лет. Осложнения: аллергические реакции на компоненты вакцины в виде сыпи, крапивницы, отека Квинке (специфический отек, охватывающий значительную область в месте введения вакцины), анафилактический шок, судороги, неврологические осложнения, гипертермический синдром, местно боль и отек в месте введения. С целью профилактики назначают жаропонижающие препараты и антигистаминные.
Выявление источника инфекции.
- Сообщить в СЭС.
- Выявить и госпитализировать больного.
- Дезинфекция бытовых предметов, посуды и помещения.
- Выявление контактных и наблюдение за ними 7 дней (карантин)(жалобы, осмотр зева и носа)
- У контактных взять мазки из зева и носа.
- Госпитализация бактерионосителей и лечение.
- Непривитых людей вакцинируют.
Менингококковая инфекция – инфекционное заболевание, вызываемое менингококком, клинически проявляется в виде острого назофарингита, гнойного менингита и менингококкцемии.
| Этиология: Возбудитель МИ — neisseria meningitidis, грамотрицательный диплококк. Вырабатывает эндо- и экзотоксин, очень неустойчив во внешней среде. Погибает при низкой температуре через 1-2 ч, при обработке дезинфектантами. Чувствителен к антибиотикам группы пенициллина левомицетина. Менингококк паразитирует исключительно среди людей и культивируется на средах, содержащих человеческий белок (асцит-агар, сывороточный агар, сывороточный бульон). Эпидемиология:МИ — типичный антропоноз. Источником заболевания являются менингококконосители, больные назофарингитом и генерализованными формами инфекции. Механизм и пути передачи — воздушно-капельный ( при кашле, чихании). Заболевают преимущественно дети (70-80 %), а также лица молодого возраста, чаще в закрытых коллективах. Наиболее опасный по развитию гипертоксических (сверхострых) форм инфекции возраст — дети первых 3 лет, особенно 1 — го года жизни. Максимум в зимнее-весенний период. После заболевания относительно стойкий иммунитет. Патогенез Менингококк попадает на слизистую носоглотки капельным путем (назофарингеальная стадия), где может вегетировать, не причиняя вреда хозяину, — менингококконосительство. При снижении резистентности организма возможно развитие воспалительного процесса в носоглотке — менингококковый назофарингит. В части случаев менингококк проникает в лимфатическую систему и кровь (лимфогематогенная диссеминация), в результате чего развивается генерализованная форма инфекции. При прорыве гематоэнцефалического барьера возникает гнойный менингит, менингоэнцефалит с менингококцемией и без нее. В патогенезе генерализованных форм МИ основную роль играет эндотоксин — липополисахаридный комплекс. Анализ структуры смертности от МИ показывает, что большинство детей погибает в 1-2 — е сутки заболевания от молниеносной (гипертоксической) менингококцемии, реже при смешанной (менингит + менингококцемия) форме заболевания, осложнившейся шоком и ДВС-синдромом. В отдельных случаях летальный исход наступает позднее и связан с неспецифическими осложнениями (пневмонией, обструктивным бронхиолитом, вторичной бактериальной или вирусной инфекцией). Клиника Инкубационный период колеблется от 1 до 10 дней (чаще 2-4 дня). Выделяются следующие формы МИ. 1. Локализованные формы: 1) менингококконосительство; 2) менингококковый катаральный назофарингит. 2. Генерализованные формы: 1) менингококкемия (типичная, молниеносная, хроническая); 2) менингит; менингоэнцефалит; 3) смешанные (менингит и менингококкемия). 3) Редкие формы: эндокардит, полиартрит, иридоциклит, пневмония. Локализованные формы Менингококконосительствоу детей первых лет жизни наблюдается очень редко. Менингококковый катаральный назофарингит (3-5 % больных МИ) начинается обычно с умеренного повышения температуры до 38,5 гр С, слабые симптомы интоксикации. Жалобы на боль и першение в горле, иногда головокружение, рвота, шум и боль в ушах. При осмотре определяется бледность лица, инъекция склер, гиперемия и зернистость задней стенки глотки, мягкого неба, передних дужек. У старших детей отмечается заложенность носа или скудные вязкие выделения, у младших — обильное слизистое или слизисто-гнойное отделяемое. При риноскопии определяется гиперемия и отек задних отделов слизистой носа. Носовое дыхание затруднено, речь приобретает носовой оттенок. В крови наблюдаетсяч умеренный лейкоцитоз при нормальной или слегка повышенной СОЭ. Лихорадка обычно держится 2-4 дня, иногда отсутствует. Заболевание может закончиться полным выздоровлением через 5-7 дней, но может быть продромой генерализованной формы. При дифференциальной диагностике с ОРВИ следует фиксировать внимание на отсутствии обычных для ОРВИ симптомов, т. е. кашля, чихания. Генерализованные формы Менингококцемия – острый бактериальный сепсис. Характерно острое начало, подъем температуры до высоких цифр, симптомы общей интоксикации, кожные высыпания и развитие инфекционно-токсического шока (при шоке температура снижается). Отмечается головная боль, м.б. возбуждение, бледность кожи, язык сухой, обложен густым налетом. Ведущий симптом геморрагическая сыпь на коже и слизистых оболочках в виде «звездочек», неправильной формы и разной величины от булавочного укола до крупных элементов с некрозом в центре, плотная на ощупь. Сыпь появляется через 5-15 часов от начала заболевания, сначала не обильная, затем приобретает сливной характер, с образованием багровоцианотичных пятен, которые быстро некротизируются, чаще располагается на ягодицах, бедрах, голенях, животе, руках, реже на лице. При сверхтяжелом течении развивается инфекционно-токсический шок. Менингококковый менингит(10-12 % из числа генерализованных форм) начинается обычно остро, бурно, родители могут указать не только день, но и час, когда заболел ребенок. В других случаях менингит развивается вслед за назофарингитом или менингококцемией. Температура поднимается до высоких цифр; появляются сильная распирающего характера головная боль, боль в глазных яблоках, повторная рвота, не связанная с приемом пищи и не облегчающая состояние больного; резкая гиперестезия ко всем видам раздражителей — к прикосновениям, яркому свету, громким звукам. У части детей отмечается адинамия, сонливость, безучастность к окружающему; у большинства же, особенно у старших, — беспокойство, психоэмоциональное возбуждение. Возможна спутанность сознания, галлюцинации, бред. Уже с первых часов болезни резко выражены все признаки поражения мозговых оболочек (ригидность затылочных мышц, симптомы Кернига, Брудзинского и др.), что характерно именно для менингококковых менингитов. У детей раннего возраста заболевание может начинаться с резкого крика, беспокойства, общих судорог. Менингеальные симптомы у них выражены менее отчетливо, но часто положительным бывает симптом Лессажа или «подвешивания» (ребенок поднятый за подмышечные области поджимает к животу ноги и держит их в согнутом положении). Важным симптомом является выбухание или напряжение большого родничка. В отдельных случаях (при явлениях токсикоза с обезвоживанием), возможно западение родничка (гипотензивный синдром). Ввиду резкой гиперестезии дети сильно беспокоятся при пеленании, отказываются идти на руки. Глубокие рефлексы чаще оживлены, но при выраженной интоксикации могут быть снижены. Иногда отмечаются пирамидные симптомы (анизорефлексия, симптом Бабинского, клонус стоп, тремор конечностей). Если эти симптомы регистрируют в течение 2-5 дней, их следует рассматривать как результат нарушения ликворо- и гемодинамики. При среднетяжелых и тяжелых формах менингококковых менингитов возможно вовлечение в патологический процесс отдельных черепных нервов. В крови определяются высокий лейкоцитоз с нейтрофилезом, сдвигом лейкоцитарной формулы влево до миелоцитов, лимфопения, ускоренная СОЭ, анэозинофилия. Цереброспинальная жидкость мутная, беловатого цвета, при высоком цитозе (до 10 000 клеток в 1 мкл) напоминает разведенное молоко; вытекает обычно под повышенным давлением. Нейтрофильный плеоцитоз достигает нескольких сотен или тысяч клеток в 1 мкл, содержание белка повышено до 1 г/л. В мазках удается обнаружить менингококк. Менингоэнцефалит относится к числу редких форм МИ (3-6 %). Начинается остро с высокой температуры, выраженной интоксикации. Появляются сильная головная боль, рвота, нарастают общемозговые расстройства — нарушения сознания различного характера, (спутанность, оглушенность, бред, галлюцинации, резкое возбуждение или угнетение, сопорозное состояние). На этом фоне уже с 1-2 — го дня болезни возникают очаговые симптомы — поражение отдельных черепных нервов, корковые и подкорковые параличи или парезы. Часто наблюдаются общие или локальные судороги. Длительность заболевания 4-6 недель. Течение очень тяжелое; прогноз неблагоприятный — высокая летальность, частые остаточные явления в виде эпилепсии, гидроцефалии, задержки умственного развития. Гипертоксические (сверхострые, молниеносные) формы МИ представляют серьезную угрозу жизни детей и наблюдаются во время эпидемических вспышек. Эти формы обусловлены развитием ИТШ и отека головного мозга. В настоящее время летальность составляет 30-46 %. Осложнения: кровоизлияния в надпочечники, отек головного мозга, инфекционно-токсический шок. Выделяют 4 степени инфекционно-токсического шока: 1 ст (компенсированный шок)- состояние тяжелое, возбуждение, беспокойство при сохраненном сознании, общая гиперрефлексия; у детей грудного возраста м.б. судорожная готовность. Кожа бледная, конечности холодные. Озноб, гипертермия до 39-40 грС, умеренная тахикардия, тахипноэ, диурез не нарушен. 2 ст.(субкомпенсированный шок) – состояние очень тяжелое, ребенок вял, заторможен, сознание нарушено. Лицо и кожа бледные с сероватым оттенком, акроцианоз, кожа холодная, влажная. Температура субнормальная, выражены тахикардия, тахипное, тоны сердца глухие. Пульс слабый, АД снижено, олигурия. 3 ст ( декомпенсированный шок) — состояние крайне тяжелое, сознание может отсутствовать, мышечная гипертония, гиперрефлексия, м.б. судороги. Кожа синюшно-сероватого цвета, тотальный цианоз с множеством геморрагически-некротических элементов, венозные гипостазы, типа « трупных пятен». Конечности холодны, влажные. Резкая одышка, тахикардия. Пульс нитевидный или не определяется. Ад низкое или не определяется, анурия. М.Б. отек легких (психомоторное возбуждение, головная боль, некупирующаяся гипертермия, нарушение сознания от сопора до комы, клонико-тонические судороги, гиперемия лица, зрачки сужены, смена урежения пульса тахикардией, одышки-аритмичным дыханием) 4 ст (терминальное или агональное состояние) Сознание отсутствует, мышечная атония, сухожильная арефлексия, зрачки расширены, реакция зрачков на свет отсутствует, тонические судороги. Выраженная дыхательная и сердечно-сосудистая недостаточность. Прогрессирующий отек легких и мозга. Полная несвертываемость крови с диффузными кровотечениями (носовыми, желудочно-кишечными и тд) Диагностика Лабораторная диагностика включает бактериологический, бактериоскопический и серологический методы обследования, а также экспресс-диагностику. Бактериологическому исследованию подвергаются носоглоточная слизь, кровь, спинно — мозговая жидкость, содержимое элементов сыпи. Первый забор материала желательно проводить до начала антибактериальной терапии. Доставка в лабораторию при температуре 37 гр. Для экспресс-диагностики, обнаружения АГ менингококка используются: РЛА (реакция латекс-агглютинации); НМФА (непрямой метод флуоресцирующих антител); РТГА с антительными эритроцитарными диагностикумами; РКА (реакция коагглютинации). Лечение Лечение локализованных форм МИ.При носительстве и назофарингите назначается антибактериальная терапия (левомицетин, ампициллин внутрь в возрастных дозировках в течение 4 дней, рифампицин перорально в течении 2 — е сутки). Через 3 дня после окончания курса проводится однократное бактериологическое обследование и при его отрицательных результатах ребенок может быть выписан. Лечение больных генерализованными формами МИ.При подозрении на менингококкемию и менингит терапию следует начать немедленно на дому с последующей госпитализацией больного в инфекционный стационар. Врачу скорой помощи следует ввести больному следующие лекарственные препараты: жаропонижающие средства — анальгин 50% — ный — 0,1 мл на год жизни ребенка; папаверин 1% — ный — 0,3 мл/ на год жизни; новокаин 0,25% — ный — 1,0; преднизолон — 2 мг/кг в/м или в/в; при выраженном менингеальном синдроме — лазикс 1-2 мг/кг в/м или сульфат магния 25% по 1 мл на год жизни в/м; при возбуждении, судорогах — седуксен 0,5% — ный в/м или в/в. При менингококкцемии и смешанных формах левомицетина –сукцинат натрия в\м 25 мг\кг разовая доза. Лечение в стационаре больных с генерализованными формами МИ должно проводиться в специализированном отделении нейроинфекций или в палате интенсивной терапии в инфекционном стационаре. Пенициллинотерапия массивными дозами (200-300 тыс ед на 1 кг массы тела ребенка в сут) в\м каждые 4 часа. 8-10 суток. Ампициллин, оксациллин (200-400 мг\кг в сут в\м 4 раза), При менингококкцемия и ИТШ левомицетина сукцинат 80-100 мг\кг в сут ( первые 1-2 дня), преднизолон 10-30 мг\кг в сут, дексазон, гидрокортизон. Для дезинтоксикации и улучшения микроциркуляции гемодез, реополиглюкин, 5-10% р-р глюкозы, плазму, алюбумин. Дезагреганты (трентал, курантил, никотиновую к-ту), для стабилизации гемодинамики в\в допамин 8-10 мкг\кг в мин под контролем АД иЧСС. При менингитах ноотропные препараты (ноотропил, аминалон), для улучшения мозговой гемодинамики (кавинтон, актовегин). При отеке мозга: маннитол 10% р-р 1 г\кг в\в кап на 10% р-ре глюкозы: половину дозы ввести быстро (30-50 кап в мин), остальное со скоростью 12-20 кап в мин. Раствор дексаметазона 0,5 – 1 мг\кг в\в, 1% р-р лазикса 0,1-0,2 мл-кг в\в или в\м; 25% р-р магния сульфата 1,0 мл\год жизни, а детям до 1 года 0,2 мо\кг в\м. При возбуждении и судорогах: 0,5% р-р седуксена 0,05 мл\кг в\м или в\в. При ИТШ в\в струйно ГКС в стартовой дозе (1\2суточной) из расчета по преднизолону При ИТШ 1 ст- преднизолон 5 мг\кг ( до 10 мг\кг в сут) При 2 ст-10 мг\кг ( до 20 мг\кг в сут) При 3 ст 15-20 мг\кг ( 30-40 мг\кг в сут) Предпочтительно чтобы 1\2-1\3 этой дозы составлял гидрокортизон Показания для проведения ИВЛ –ИТШ 2-3 степени. После выписки ребенок 2-3 недели находится на домашнем режиме. Наблюдение после перенесенных генерализованных форм педиатром, невропатологом в течение 3-х лет. Освобождение от прививок на 1 год. Взрослые наблюдаются участковым терапевтом, невропатологом в течение 1 года. Профилактика: 1. Раннее выявление и изоляция больных 2. Выписывание реконвалесцентов после 2-х кратных отр результатов бакпосевов. 3. Введение полисахаридной менингококковой вакцины типа А по эпидемиологическим показаниям. 4. Выявление контактных и проведение химиопрофилактики (рифампицином, азитромицином, амоксициллином), детям первого года жизни донорский иммуноглобулин. Мероприятия в очаге: эстренное извещение в СЭС, выявление контактных, карантин 10 дней. Обследование контактных и наблюдение 10 дней ( осмотр кожи, носоглотки, термометрия), выявленные носители подлежат санации. В очаге влажная уборка с дезинфиц средствами, проветривание |
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Только сон приблежает студента к концу лекции. А чужой храп его отдаляет. 8582 — 

источник
Дифтерия – острое инфекционное заболевание бактериальной природы, характеризующееся развитием фибринозного воспаления в области внедрения возбудителя (поражается преимущественно верхние дыхательные пути, слизистая оболочка ротоглотки). Передается дифтерия воздушно-капельным и воздушно-пылевым путем. Инфекция может поражать ротоглотку, гортань, трахею и бронхи, глаза, нос, кожу и половые органы. Диагностика дифтерии основывается на результатах бактериологического исследования мазка с пораженной слизистой или кожи, данных осмотра и ларингоскопии. При возникновении миокардита и неврологических осложнений требуется консультация кардиолога и невролога.
Дифтерия – острое инфекционное заболевание бактериальной природы, характеризующееся развитием фибринозного воспаления в области внедрения возбудителя (поражается преимущественно верхние дыхательные пути, слизистая оболочка ротоглотки).
Дифтерию вызывает Corynebacterium diphtheriae — грамположительная неподвижная бактерия, имеющая вид палочки, на концах которой располагаются зерна волютина, придающие ей вид булавы. Дифтерийная палочка представлена двумя основными биоварами и несколькими промежуточными вариантами. Патогенность микроорганизма заключается в выделении сильнодействующего экзотоксина, по токсичности уступающего только столбнячному и ботулиническому. Не продуцирующие дифтерийный токсин штаммы бактерии не вызывают заболевания.
Возбудитель устойчив к воздействию внешней среды, способен сохраняться на предметах, в пыли до двух месяцев. Хорошо переносит пониженную температуру, погибает при нагревании до 60 °С спустя 10 минут. Ультрафиолетовое облучение и химические дезинфицирующие средства (лизол, хлорсодержащие средства и др.) действуют на дифтерийную палочку губительно.
Резервуаром и источником дифтерии является больной человек или носитель, выделяющий патогенные штаммы дифтерийной палочки. В подавляющем большинстве случаев заражение происходит от больных людей, наибольшее эпидемиологическое значение имеют стертые и атипичные клинические формы заболевания. Выделение возбудителя в период реконвалесценции может продолжаться 15-20 дней, иногда удлиняясь до трех месяцев.
Дифтерия передается по аэрозольному механизму преимущественно воздушно-капельным или воздушно-пылевым путем. В некоторых случаях возможна реализация контактно-бытового пути заражения (при пользовании загрязненными предметами быта, посудой, передаче через грязные руки). Возбудитель способен размножаться в пищевых продуктах (молоке, кондитерских изделиях), способствуя передаче инфекции алиментарным путем.
Люди обладают высокой естественной восприимчивостью к инфекции, после перенесения заболевания формируется антитоксический иммунитет, не препятствующий носительству возбудителя и не защищающий от повторной инфекции, но способствует более легкому течению и отсутствию осложнений в случае ее возникновения. Детей первого года жизни защищают антитела к дифтерийному токсину, переданные от матери трансплацентарно.
Дифтерия различается в зависимости от локализации поражения и клинического течения на следующие формы:
- дифтерия ротоглотки (локализованная, распространенная, субтоксическая, токсическая и гипертоксическая);
- дифтерийный круп (локализованный круп гортани, распространенный круп при поражении гортани и трахеи и нисходящий круп при распространении на бронхи);
- дифтерия носа, половых органов, глаз, кожи;
- комбинированное поражение различных органов.
Локализованная дифтерия ротоглотки может протекать по катаральному, островчатому и пленчатому варианту. Токсическая дифтерия подразделяется на первую, вторую и третью степени тяжести.
Дифтерия ротоглотки развивается в подавляющем большинстве случаев заражения дифтерийной палочкой. 70-75% случаев представлены локализованной формой. Начало заболевания – острое, поднимается температура тела до фебрильных цифр (реже сохраняется субфебрилитет), появляются симптомы умеренной интоксикации (головная боль, общая слабость, потеря аппетита, побледнение кожных покровов, повышение частоты пульса), боль в горле. Лихорадка длится 2-3 дня, ко второму дню налет на миндалинах, прежде фибринозный, становится более плотным, гладким, приобретает перламутровый блеск. Налеты снимаются тяжело, оставляя после снятия участки кровоточащей слизистой, а на следующие сутки очищенное место вновь покрывается пленкой фибрина.
Локализованная дифтерия ротоглотки проявляется в виде характерных фибринозных налетов у трети взрослых, в остальных случаях налеты рыхлые и легко снимающиеся, не оставляющие после себя кровоточивости. Такими становятся и типичные дифтерийные налеты спустя 5-7 дней с начала заболевания. Воспаление ротоглотки обычно сопровождается умеренным увеличением и чувствительностью к пальпации регионарных лимфатических узлов. Воспаление миндалин и регионарный лимфаденит могут быть как односторонними, так и двусторонними. Лимфоузлы поражаются несимметрично.
Локализованная дифтерия довольно редко протекает в катаральном варианте. В таком случае отмечается субфебрилитет, или температура остается в пределах нормы, интоксикация мало выражена, при осмотре ротоглотки заметна гиперемия слизистой и некоторая отечность миндалин. Боль при глотании умеренная. Это наиболее легкая форма дифтерии. Локализованная дифтерия обычно заканчивается выздоровлением, но в некоторых случаях (без должного лечения) может прогрессировать в более распространенные формы и способствовать развитию осложнений. Обычно же лихорадка проходит на 2-3 день, налеты на миндалинах – на 6-8 сутки.
Распространенная дифтерия ротоглотки отмечается довольно редко, не более чем в 3-11% случаев. При такой форме налеты выявляются не только на миндалинах, но и распространяются на окружающую слизистую ротоглотки. При этом общеинтоксикационный синдром, лимфоаденопатия и лихорадка более интенсивны, чем при локализованной дифтерии. Субтоксическая форма дифтерии ротоглотки характеризуется интенсивными болями при глотании в горле и области шеи. При осмотре миндалин, они имеют выраженный багровый цвет с цианотичным оттенком, покрыты налетами, которые также отмечаются на язычке и небных дужках. Для данной формы характерна отечность подкожной клетчатки над уплотненными болезненными регионарными лимфоузлами. Лимфаденит зачастую односторонний.
В настоящее время довольно распространена токсическая форма дифтерии ротоглотки, нередко (в 20% случаев) развивающаяся у взрослых. Начало обычно бурное, быстро происходит повышение температуры тела до высоких значений, нарастание интенсивного токсикоза, отмечается цианоз губ, тахикардия, артериальная гипотензия. Имеет место сильная боль в горле и шее, иногда – в животе. Интоксикация способствует нарушению центральной нервной деятельности, возможно возникновение тошноты и рвоты, расстройства настроения (эйфория, возбуждение), сознания, восприятия (галлюцинации, бред).
Токсическая дифтерия II и III степени может способствовать интенсивному отеку ротоглотки, препятствующему дыханию. Налеты появляются достаточно быстро, распространяются по стенкам ротоглотки. Пленки утолщаются и грубеют, налеты сохраняются на две и более недели. Отмечается ранний лимфаденит, узлы болезненные, плотные. Обычно процесс захватывает одну сторону. Токсическая дифтерия отличается имеющимся безболезненным отеком шеи. Первая степень характеризуется отеком, ограничивающимся серединой шеи, при второй степени он доходит до ключиц и при третьей — распространяется далее на грудь, на лицо, заднюю поверхность шеи и спину. Больные отмечают неприятный гнилостный запах изо рта, изменение тембра голоса (гнусавость).
Гипертоксическая форма протекает наиболее тяжело, развивается обычно у лиц, страдающих тяжелыми хроническими заболеваниями (алкоголизм, СПИД, сахарный диабет, цирроз и др.). Лихорадка с потрясающим ознобом достигает критических цифр, тахикардия, пульс малого наполнения, падение артериального давления, выраженная бледность в сочетании с акроцианозом. При такой форме дифтерии может развиваться геморрагический синдром, прогрессировать инфекционно-токсический шок с надпочечниковой недостаточностью. Без должной медицинской помощи смерть может наступить уже в первые-вторые сутки заболевания.
При локализованном дифтерийном крупе процесс ограничен слизистой оболочкой гортани, при распространенной форме – задействована трахея, а при нисходящем крупе – бронхи. Нередко круп сопровождает дифтерию ротоглотки. Все чаще в последнее время такая форма инфекции отмечается у взрослых. Заболевание обычно не сопровождается значительной общеинфекционной симптоматикой. Различают три последовательных стадии крупа: дисфоническую, стенотическую и стадию асфиксии.
Дисфоническая стадия характеризуется возникновением грубого «лающего» кашля и прогрессирующей осиплости голоса. Продолжительность этой стадии колеблется от 1-3 дней у детей до недели у взрослых. Затем возникает афония, кашель становится беззвучным – голосовые связки стенозируются. Это состояние может продлиться от нескольких часов и до трех дней. Больные обычно беспокойны, при осмотре отмечают бледность кожных покровов, шумное дыхание. Ввиду затруднения прохождения воздуха могут отмечаться втягивания межреберных пространств во время вдоха.
Стенотическая стадия переходит в асфиксическую – затруднение дыхания прогрессирует, становится частым, аритмичным вплоть до полной остановки в результате непроходимости дыхательных путей. Продолжительная гипоксия нарушает работу мозга и ведет к смерти от удушья.
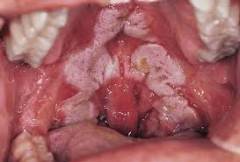
Проявляется в виде затруднения дыхания через нос. При катаральном варианте течения – отделяемое из носа серозно-гнойного (иногда – геморрагического) характера. Температура тела, как правило, в норме (иногда субфебрилитет), интоксикация не выражена. Слизистая носа при осмотре изъязвлена, отмечают фибринозные налеты, при пленчатом варианте снимающиеся наподобие клочьев. Кожа вокруг ноздрей раздражена, могут отмечаться мацерации, корочки. Чаще всего дифтерия носа сопровождает дифтерию ротоглотки.
Катаральный вариант проявляется в виде конъюнктивита (преимущественно одностороннего) с умеренным серозным отделяемым. Общее состояния обычно удовлетворительное, лихорадка отсутствует. Пленчатый вариант отличается формированием фибринозного налета на воспаленной конъюнктиве, отечностью век и отделяемым серозно-гнойного характера. Местные проявления сопровождаются субфебрилитетом и слабовыраженной интоксикацией. Инфекция может распространяться на второй глаз.
Токсическая форма характеризуется острым началом, бурным развитием общеинтоксикационной симптоматики и лихорадки, сопровождающейся выраженным отеком век, гнойно-геморрагическими выделениями из глаза, мацерацией и раздражением окружающей кожи. Воспаление распространяется на второй глаз и окружающие ткани.
Эти формы инфекции довольно редки и, как правило, связаны с особенностями способа заражения. Чаще всего сочетаются с дифтерией ротоглотки или носа. Характеризуются отеком и гиперемированностью пораженных тканей, регионарным лимфаденитом и фибринозными дифтерийными налетами. У мужчин дифтерия половых органов обычно развивается на крайней плоти и вокруг головки, у женщин – во влагалище, но может легко распространяться и поражать малые и большие половые губы, промежность и область заднего прохода. Дифтерия женских половых органов сопровождается выделениями геморрагического характера. При распространении воспаления на область уретры – мочеиспускание вызывает боль.
Дифтерия кожи развивается в местах повреждения целостности кожных покровов (раны, ссадины, изъязвления, бактериальные и грибковые поражения) в случае попадания на них возбудителя. Проявляется в виде серого налета на участке гиперемированной отечной кожи. Общее состояния обычно удовлетворительно, но местные проявления могут существовать долго и медленно регрессировать. В некоторых случаях регистрируется бессимптомное носительство дифтерийной палочки, чаще свойственное лицам с хроническими воспалениями полости носа и глотки.
Наиболее часто и опасно дифтерия осложняется инфекционно-токсическим шоком, токсическим нефрозом, недостаточностью надпочечников. Возможны поражения со стороны нервной (полирадикулоневропатии, невриты) сердечно-сосудистой (миокардит) систем. Максимально опасна с точки зрения риска развития летальных осложнений токсическая и гипертоксическая дифтерия.
В анализе крови картина бактериального поражения, интенсивность которого зависит от формы дифтерии. Специфическая диагностика производится на основании бактериологического исследования мазка со слизистых оболочек носа и ротоглотки, глаз, гениталий, кожи и др. Бакпосев на питательные среды необходимо осуществить не позднее 2-4 часов после забора материала.
Определение нарастания титра антитоксических антител имеет вспомогательное значение, производится с помощью РНГА. Дифтерийный токсин выявляют с помощью ПЦР. Диагностика дифтерийного крупа производится при осмотре гортани с помощью ларингоскопа (отмечается отек, гиперемия и фибринозные пленки в гортани, в области голосовой щели, трахее). При развитии неврологических осложнений больному дифтерией необходима консультация невролога. При появлении признаков дифтерийного миокардита назначают консультацию кардиолога, ЭКГ, УЗИ сердца.
Больные дифтерией госпитализируются в инфекционные отделения, этиологическое лечение заключается в ведении противодифтерийной антитоксической сыворотки по модифицированному методу Безредки. При тяжелом течении возможно внутривенное введение сыворотки.
Комплекс терапевтических мер дополняют препаратами по показаниям, при токсических формах назначают дезинтоксикационную терапию с применением глюкозы, кокарбоксилазы, введением витамина С, при необходимости — преднизолона, в некоторых случаях – плазмаферез. При угрозе асфиксии производят интубацию, в случаях непроходимости верхних дыхательных путей – трахеостомию. При угрозе развития вторичной инфекции назначается антибиотикотерапия.
Прогноз локализованных форм дифтерии легкого и среднетяжелого течения, а также при своевременном введении антитоксической сыворотки — благоприятен. Усугублять прогноз может тяжелое течение токсической формы, развитие осложнений, позднее начало лечебных мероприятий. В настоящее время ввиду развития средств помощи больным и массовой иммунизации населения смертность от дифтерии — не более 5%.
Специфическая профилактика осуществляется планово всему населению. Вакцинация детей начинается с трехмесячного возраста, ревакцинация осуществляется в 9-12 месяцев, 6-7, 11-12 и 16-17 лет. Прививки осуществляются комплексной вакциной против дифтерии и столбняка или против коклюша, дифтерии и столбняка. При необходимости производят вакцинацию взрослых. Выписка больных производится после выздоровления и двукратного отрицательного бактериологического исследования.
источник
Дифтерия – острое инфекционное заболевание вызывающее воспаление верхних дыхательных путей. Оно проявляется интоксикацией и появлением плотных белесых фибринозных пленок на пораженных участках. Поэтому до конца XIX века болезнь называлась дифтерит, в переводе с латыни – «пленка».
При дифтерии в 95% случаев поражается глотка. Различают также дифтерию носа, глаз, половых органов, кожи.
Заболевание вызывается дифтерийной палочкой (палочка Клебса-Лёффлера). Особую опасность представляет не сама бактерия, а токсин, который она выделяет. Этот яд считается одним из самых опасных. Если лечение начато несвоевременно, то он поражает нервную систему, сердце и почки. Тяжелые отравления бактериальным токсином могут стать причиной смерти больных.
Заразиться дифтерией можно воздушно-капельным путем или через предметы, на которые попали бактерии. Восприимчивость к дифтерии относительно невысокая – заболевает 30% контактировавших людей.
Дифтерия была известна еще до нашей эры, тогда ее называли «сирийской язвой» или «петлей удавленника». Она вызывала крупные эпидемии, во время которых заболевали преимущественно дети. Смертность тогда достигала 70-90%. Ситуация резко изменилась в 1920 году, после введения массовой вакцинации. Благодаря прививке из сыворотки крови иммунизированных лошадей, удалось сократить смертность до 1 %.
Последняя эпидемия на территории бывшего СССР произошла в 90-х, когда переболели десятки тысяч людей. Медики понадеялись на эффективность вакцинации и недостаточно внимания уделяли изоляции больных и обследованию лиц, находившихся с ними в контакте. В связи с этим вспышка растянулась на 5 с лишним лет. В развитых странах, где большинство населения вакцинировано, уровень заболеваемости составляет 2 случая на 100 000 человек.
Сегодня дифтерия встречается нечасто. Поэтому не каждый врач видел больных дифтерией. Это усложняет постановку диагноза.

Генетический материал содержится в двухцепочной молекуле ДНК. Бактерии устойчивы во внешней среде, хорошо выдерживают замораживание. В каплях высохшей слизи сохраняют свою жизнедеятельность до 2-х недель, в воде и молоке до 20 дней. Бактерии чувствительны к дезинфицирующим растворам: 10% перекись убивает их за 10 минут, 60° спирт за 1 минуту, при нагревании до 60 градусов гибнут через 10 минут. Для борьбы с дифтерийной палочкой эффективны и хлорсодержащие препараты.
Заражение дифтерией происходит от больного или бактерионосителя, не имеющего проявлений болезни. Бактерии попадают на слизистую глотки воздушно-капельным путем, с каплями слюны или слизи больного. Можно заразиться и через загрязненные предметы обихода и продукты, при тесном физическом контакте.
Входными воротами для инфекции являются: слизистая глотки, носа, половых органов, конъюнктива глаза, повреждения кожи. Бактерии дифтерии размножаются в месте проникновения, что обуславливает разные формы болезни: дифтерия зева, гортани, глаза носа, кожи. Чаще всего коринобактерии селятся на слизистой оболочке миндалин и мягкого неба.
Свойства дифтерийной палочки.
Бактерии имеют пили – особые ворсинки для прикрепления к клеткам тела. Прикрепившись, бактерии начинают активно размножаться, но не проникают в кровяное русло. Такая колонизация вызывает местный воспалительный процесс – отек и повышение температуры. На этом этапе в кровь попадает токсин.
Свойства дифтерийного токсина:
- обеспечивает связывание бактерии с клетками эпителия;
- вызывает гибель клеток слизистой оболочки и кожи;
- нарушает синтез белков в клетке, приводя к ее гибели. Особо восприимчивы к нему клетки сердца, почек и нервных корешков;
- разрушает соединительную ткань, нарушая стенки сосудов. Это приводит к выделению жидкой части крови сквозь их стенки;
- приводит к разрушению миелиновой оболочки нервов.
Под действием токсина ткань пропитывается жидкостью, содержащей большое количество фибриногена, что является причиной отека. Фермент из отмерших клеток свертывает растворимый фибриноген и превращает его в фибрин. Из волокон фибрина формируется плотная серо-белая пленка с жемчужным отливом, которая несколько возвышается над поверхностью. Пленка с трудом снимается, под ней образуется кровоточащая поверхность – результат некроза клеток слизистой.
Дифтерийный токсин распространяется с током лимфы, вызывая поражение лимфатических узлов. Он достигает сердца, почек, надпочечников, нервных клеток и связывается с ними. Если в течение нескольких часов больной получает противодифтерийную сыворотку, то поражение органов удается остановить.
Считается, что течение болезни зависит от действия токсина. Если он вырабатывается в больших количествах, то у больного возникают тяжелая токсическая форма болезни с разнообразными осложнениями. К счастью, изменения обратимы. Правильно подобранное лечение может полностью восстановить работу пораженных органов.
Источник инфекции:
- Больной: начиная с последних дней инкубационного периода и до того момента, как он перестает выделять бактерии;
- Бактерионоситель. У него на слизистой глотки обитают бактерии, но организм не чувствителен к токсину и болезнь не развивается.
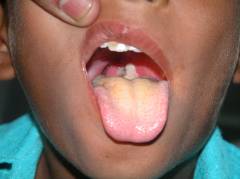
Дети до года практически не болеют дифтерией, их защищает врожденный иммунитет, доставшийся им от матери. Однако в возрасте 1-5 лет дети становятся очень восприимчивы, и тяжело переносят дифтерию.
В группе риска:
- учащиеся школ-интернатов;
- воспитанники детских домов;
- новобранцы;
- люди, находящиеся на лечении в психоневрологических стационарах;
- беженцы;
- непривитые дети и взрослые.
Причины вспышек дифтерии – несоблюдение гигиенических правил, высокая скученность, снижение иммунитета, неполноценное питание, недостаточное медицинское обслуживание.
Контролировать болезнь удается с помощью массовой вакцинации. Необоснованные отводы от прививок приводят к подъему заболеваемости и появлению тяжелых форм дифтерии.
Сезонность дифтерии. Сейчас от дифтерии страдают в большей мере взрослые. Случаи дифтерии среди них регистрируют на протяжении всего года. У детей подъем заболеваемости отмечают в осенне-зимний период.
В зависимости, от того куда проникли бактерии, могут возникнуть различные формы дифтерии. Воспаление слизистой глотни, носа, конъюнктивы глаза, половых органов, раневой поверхности, пупочной ранки у новорожденных.
Классификация форм дифтерии
- Дифтерия ротоглотки
- Локализованная форма – бактерии размножаются на небных миндалинах. Эта форма болезни развивается у 70-80% заболевших. Она в свою очередь имеет несколько подвидов.
- Катаральная. Небные миндалины отечные, слегка покрасневшие, но следов пленок нет. В этом случае токсина выделяется мало и он не вызывает отравления (интоксикации) организма.
- Островчатая. Пленки имеют вид отдельных островков жемчужной окраски. Они расположены на выпуклой поверхности воспаленных миндалин.
- Пленчатая. Поверхность миндалин покрыта плотными белесыми пленками.
- Распространенная форма. 10-15 % заболевших. Бактерии могут распространиться на твердое небо, язычок. Интоксикация сильно выражена. Высок риск осложнений.
- Токсическая форма (I, II и III степени) до 20% случаев болезни. От остальных форм она отличается массированным поступлением токсина в кровь. Болезнь протекает тяжело и может закончиться летально. Пленки полностью покрывают миндалины и соседние участки глотки. Возникает отек подкожной клетчатки шеи, значительно сужается просвет зева, изменяется голос.
- Гипертоксическая форма. Встречается редко. Высокая концентрация токсина в подавляющем большинстве случаев приводит к смерти.
- Локализованная форма – бактерии размножаются на небных миндалинах. Эта форма болезни развивается у 70-80% заболевших. Она в свою очередь имеет несколько подвидов.
- Дифтерийный круп:
- дифтерия гортани (дифтерийный круп локализованный) – острое сужение гортани, вызванное скоплением жидкости в области голосовых связок и отеком слизистой оболочки гортани.
- дифтерия гортани и трахеи (круп распространённый) – сужение гортани и просвета трахеи;
- дифтерия гортани, трахеи и бронхов (нисходящий круп) – бактерии вызывают поражение эпителия дыхательной системы.
- Дифтерия других локализаций:
- дифтерия носа;
- дифтерия глаз;
- дифтерия кожи;
- дифтерия половых органов.
- Комбинированные формы дифтерии
На месте проникновения инфекции развивается первичный очаг. Впоследствии бактерии разносятся на другие участки тела. Таким образом, возникает комбинированное поражение зева и глаза, гортани и половых органов.
| Симптом | Механизм развития | Ощущения больного | Внешние проявления |
| Общая интоксикация | Результат воздействия экзотоксина на нервную систему. | Слабость, головная боль, снижение аппетита, вялость сонливость. | Больной становится вялым и апатичным уже в конце инкубационного периода. |
| Умеренное повышение температуры до 38 градусов | Лихорадка – защитная реакция иммунитета на попадание в организм бактерий. Дифтерийный токсин с током крови достигают гипоталамуса, где находятся центры терморегуляции. Здесь включаются механизмы, обеспечивающие подъем температуры | Озноб постепенно переходит в чувство жара. Температура повышается с первых часов болезни и держится 7-14 дней. | Кожа горячая на ощупь, на лице незначительный румянец. |
| Незначительная боль в горле | Дифтерийная палочка вызывает отек и некроз слизистой оболочки миндалин. Боль выражена меньше, чем при ангине. Это связано с тем, что токсин повреждает нервные окончания в горле, делая их менее чувствительными. | Незначительная боль в горле, затруднения при глотании. Боль в горле появляется в первые часы болезни. | Миндалины незначительно увеличены и слегка гиперемированы. |
| Пленки на миндалинах | Бактерии размножаются на поверхности миндалин, вызывая гибель клеток. Повышение проницаемости стенок сосудов приводит к отеку и увеличению миндалин. На 2-3 день болезни формируется пленка из фибрина. Это защитная реакция организма, призванная остановить размножение бактерий – ограничить их белковым «саркофагом». | Ощущается умеренная боль в горле при глотании. | Миндалины слегка покрасневшие и увеличенные. На их поверхности появляется сетка фибрина похожая на паутину. Со временем образуются бляшки серо-белого цвета, возвышающиеся над поверхностью. Могут появиться пленки. Если их удалить, то оголяется эрозированная кровоточащая поверхность. Через сутки том же месте появляется новая пленка. |
| Лимфаденит | Дифтерийный токсин распространяется по лимфатическим сосудам и вызывает увеличение лимфатических узлов. | Региональные лимфатические узлы незначительно увеличены и безболезненны. | Увеличение подчелюстных лимфатических узлов. |
| Отсутствие насморка | Бактерии не размножаются в слизистой носа. Это характерный признак, который отличает легкие формы дифтерии от ОРВИ. | Носовое дыхание не затруднено. | Выделений из носа нет. |
| Симптом | Механизм развития | Ощущения больного | Внешние проявления |
| Интоксикация | Токсин угнетает центральный и периферический отделы нервной системы. | Вялость сонливость, слабость, апатия | Больной вялый, апатичный, отказывается от еды |
| Пленки на миндалинах и окружающих участках | Бактерии колонизируют значительный участок мягкого неба. | Более выражена боль в горле. | Налеты распространяются на небные дужки и язычок. Изо рта исходит сладковатый приторный запах. |
| Увеличение лимфатических узлов | Лимфоузлы отфильтровывают из лимфы токсин. Увеличение лимфоузла связано с активной выработкой лимфоцитов для борьбы с инфекцией. | Лимфоузлы достигают размеров крупного боба. При прощупывании или движениях головы появляются неприятные ощущения Развивается на 2-й день болезни. | Незначительная припухлость шеи под мочками ушей. |
| Симптом | Механизм развития | Ощущения больного | Внешние проявления |
| Сильная интоксикация | Обильное выделение токсина и поступление его в кровь в больших количествах вызывает сильное отравление бактериальным ядом. | Сильная слабость, разбитость, головокружение, озноб и ломота. | С первых часов заболевания больной лежит, практически неподвижно, отказывается от еды. |
| Значительное повышение температуры, свыше 39 градусов | Высокая концентрация токсина в крови вызывает сильную лихорадку. | Лихорадка и чувство жара. Температура резко повышается в первые часы болезни. | Покраснение кожи лица и шеи, блеск глаз, ярко красные сухие потрескавшиеся губы. |
| Обширные пленки в горле | Отложения фибрина на участках пораженных бактериями. | Боль в горле. Чувство заложенности и затруднения дыхания из-за отека слизистой и сужения просвета глотки. Уже в первые сутки болезни человек не может принимать пищу и глотать жидкость. Налеты сохраняются 5-7 дней. | Пленки покрывают обширные участки от твердого неба до глотки. Пленка имеет грязно-серый цвет иногда с бурыми кровяными пятнами. |
| Сильный отек слизистой ротоглотки | Токсин поражает стенки сосудов, через них просачивается экссудат, который пропитывает межклеточное пространство. | Боль при глотании при открывании рта, при прощупывании лимфоузлов и при разговоре. | Миндалины значительно увеличены в размерах. Они могут смыкаться, ущемляя малый язычок. Отек имеет четкие границы. Пораженный участок возвышается под прямым углом над здоровой слизистой. |
| Гнусавость голоса | Изменение голоса связаны с отеком голосовых связок, слизистой глотки и носа. | Голос изменен. Есть незначительные прозрачные выделения из носа. | При осмотре носа видна отечная слизистая без пленок. |
| Отек подкожной клетчатки шеи | Поражение сосудов вызывает токсический отек подкожной клетчатки. | Движения шеей и повороты головы затруднены, вызывают боль. Есть ощущение нехватки воздуха. | Сильный пастообразный отек начинается от нижней челюсти и может опуститься ниже ключиц до грудины. Отек мягкий, имеет тестообразную консистенцию. На вторые сутки отек становится плотным. |
| Увеличение и воспаление шейных лимфатических узлов | Скопление токсина вызывает воспаление лимфоидной ткани. | Лимфоузлы очень болезненные, достигают размера вишни. Зачастую поражение одностороннее. | В отечной клетчатке шеи, твердые лимфатические узлы прощупываются, как «камушки в подушке». |
| Симптом | Механизм развития | Ощущения больного | Внешние проявления |
| Интоксикация | Сильное отравление организма дифтерийным токсином. Особенно страдают нервная и сердечно-сосудистая системы. | Болезнь начинается остро, через несколько часов после заражения состояние резко ухудшается. Ломота, боль в суставах, головокружение, тошнота, слабость. | Бледность, вялость, нарушение реакции на происходящее, бред, эйфория. |
| Температура | Лихорадка – защитная реакция организма, направленная на борьбу с бактериями. | Резкий подъем температуры до 39-40 градусов. У некоторых больных на 3-й день температура самостоятельно падает до 35 градусов, что связано с нарушением механизма терморегуляции. | Кожа у больного гиперемирована или наоборот отмечается резкая бледность. |
| Коллапс | Нарушение иннервации сердца и сосудов приводит к нарушению кровообращения важнейших органов. | Артериальное давление снижено, сердце сокращается слабо пульс нитевидный. Развивается в первые часы болезни. | Дыхание поверхностное, на коже выступает холодный пот, зрачки расширены. |
| Судороги | Нарушение кровообращения мозга и отек его отдельных участков приводит к повышению судорожной активности. | Судороги скелетных мышц и неконтролируемые сокращения внутренних органов. Это приводит к непроизвольному отхождению мочи и кала. | Приступы судорог, которые могут закончиться потерей сознания. |
| Повреждения кровеносных сосудов | Повреждения соединительной ткани стенок сосудов приводят к подкожным кровоизлияниям, наружным и внутренним кровотечениям. | Кровоточивость десен, носовые кровотечения, кал с примесью крови. | Синюшность и кровоточивость зева и кожи. |
| Отек подкожной клетчатки | Жидкость выходит через стенки сосудов и скапливается в подкожной клетчатке шеи. | Отек вызывает сужение верхних дыхательных путей и удушье. Больной испытывает страх смерти. Развивается на 2-3 день. | Отек распространяется вниз по шее до грудины. А также на спину, подбородок и лицо. |
| Болевой синдром | Боли вызваны воспалением лимфатических узлов и глубокими эрозиями на слизистой ротоглотки. | Больной испытывает боль в горле, при прощупывании лимфоузла, болезненность при разговоре, при открывании рта. | Больной вздрагивает от боли при попытке прощупать лимфатические узлы. |
| Инфекционно-токсический шок | Нарушения в работе важнейших систем организма, вызванные высоким содержанием токсина в крови. | Спутанность сознания, снижение давления ниже 90 мм рт ст., нитевидный пульс. Тошнота и рвота. | На коже мелкая красная сыпь, похожая на солнечный ожог. Локализируется преимущественно на ладонях и стопах. |
| Дифтерийные пленки | Дифтерийная палочка колонизирует обширные участки, поэтому пленки могут спускаться в гортань и обнаруживаться на слизистой оболочке носа. | Плотные серые пленки могут быть довольно обширными и оставаться на горле до 2-х недель. | После удаления пленка не размазывается по шпателю и тонет в воде. Наблюдается гнусавость голоса, выделения из носа с частицами пленок и примесью крови. Изо рта больного исходит специфический гнилостный запах. |
| Симптом | Механизм развития | Ощущения больного | Внешние проявления |
| Катаральная стадия продолжается от несколько часов (у детей) до 7 дней (у взрослых) | |||
| Умеренная интоксикация | Размножение бактерий сопровождается выделением екзотоксина. | Слабость, ломота в теле, головная боль. В отличие от ложного крупа при гриппе, дифтерийный круп развивается медленно. | Температура тела повышается до 38 градусов |
| Воспаление и отек голосовых связок | Токсин вызывает скопление жидкости в слизистой оболочке гортани | Осиплость голоса, лающий кашель. | Грубый лающий кашель. |
| Стенотическая стадия (сужение гортани) продолжительность 2-3 суток | |||
| Отек гортани | Скопление жидкости в межклеточном пространстве. | Ощущение нехватки воздуха, чувство страха. | Голос переходит на шепот; кашель становится беззвучным. |
| Асфиксия | Сужение гортани нарушает поступление воздуха в легкие. Развивается кислородное голодание. | Беспокойство, чувство нехватки воздуха. | Синюшность слизистых оболочек и бледность кожи. |
| Затруднение дыхания | Для улучшения подачи кислорода в легкие в работу включаются все дыхательные мышцы. | Вдох дается с трудом. На шее, над ключицами и между ребер появляются ямки, втягивается грудина. Работа дыхательных мышц хорошо видна у детей. | При вдохе слышен клокочущий звук. Он возникает при прохождении воздуха через узкую щель в гортани. |
| Нарушения сердечного ритма | Нехватка кислорода и действие токсина приводят к тахикардии. Сердце бьется в ускоренном темпе, чтобы компенсировать недостаток кислорода в крови. | Учащенное сердцебиение. | Ускоренный пульс, который слабо прощупывается. |
| Асфиксическая стадия за несколько часов может привести к летальному исходу | |||
| Синюшный или бледно-серый оттенок кожи и слизистых оболочек | При кислородном голодании в крови высокое содержание восстановленного гемоглобина. | Страх смерти, острая нехватка воздуха. | Цианотичный оттенок наиболее заметен на слизистых оболочках, кончике носа и носогубном треугольнике. |
| Поверхностное учащенное дыхание | Защитная реакция организма на угнетение дыхательного центра в продолговатом мозгу. | Больной не может сделать глубокий вдох. | Дыхание становится поверхностным, частым, но более ритмичным. |
| Снижение кровяного давления нитевидный пульс | Нехватка кислорода угнетает деятельность сердца. Оно сокращается слабо, подавая в сосуды недостаточно крови. | Слабое сердцебиение, потеря сознания | Зрачки расширены, нарушена реакция на происходящее. |
| Помутнение или потеря сознания, судороги. | Гипоксия мозга приводит к необратимым нарушениям на разных его участках. Это может проявляться судорогами, а без экстренной помощи привести к летальному исходу. | Неконтролируемые сокращения мышц. Потеря сознания. | Быстрые ритмичные сокращения отдельных групп мышц, потеря сознания. |
| Симптом | Механизм развития | Ощущения больного | Внешние проявления |
| Интоксикация и подъем температуры | Дифтерийная палочка проникла в организм через конъюнктиву или попала из ротовой полости. Бактерии размножаются в месте проникновения, а их токсин разносится по организму. | При локальном поражении глаза интоксикация умеренно выражена. При комбинированной форме (поражение глаз и зева) температура повышается до 39 градусов, возникает головокружение и ломота в теле. | Больной вялый, отказывается от еды, кожа бледная, глаза слезятся. |
| Отек век | Дифтерийный токсин повреждает стенки сосудов и приводит к отеку пораженного участка. | Зуд в глазах, жжение слезоточивость. Появляется на 1-3 день болезни. | Веки отечные, плотные, покрасневшие. В большинстве случаев поражение одностороннее. Через 3 дня отек на веках размягчается. |
| Пленки на конъюнктиве | Бактерии стимулируют выход жидкости богатой белком, из которой формируются сероватые фибриновые пленки. | Затуманивание зрения. Ощущение инородного тела в глазу при отрыве пленки. | Пленки легко отделяются, под ними обнаруживается незначительно кровоточащая слизистая. В тяжелых случаях образуются безболезненные язвы. Впоследствии они рубцуются и могут деформировать веки. |
| Волдыри на веках | Через мелкие повреждения бактерии проникают в веки, вызывая выпотевание жидкой части крови под кожу. | Безболезненные пузыри на наружной поверхности век. | Волдыри наполнены прозрачной сероватой жидкостью. Через 1-2 суток на их месте образуются язвы, которые при рубцевании могут вызвать деформацию век. |
| Поражение роговицы | Бактерии проникают в роговицу, взывая появление язв. | Слезоточивость, боль в глазу, нарушение зрения. Развивается на 4-5 день болезни. | На роговице заметны эрозии и кровоизлияния. |
| Гнойные выделения из глаз | Гной появляется когда в борьбу с бактериями включаются лейкоциты. | Появляются при отхождении пленок на 3-4 день. | Скопления гноя в углах глаз и на ресницах. |
| Симптом | Механизм развития | Ощущения больного | Внешние проявления |
| Выделения из носа | Размножение бактерий сопровождается отторжением поверхностного слоя слизистой оболочки носа и выделением экссудата. | Заложенность, которая не проходит после использования сосудосуживающих капель. | Отделяемое первые сутки прозрачное слизистое. В дельнейшем, оно становится серозным или гнойным с примесью крови. |
| В большинстве случаев поражение одностороннее | Коринебактерии дифтерии размножаются в месте проникновения в слизистую. | Заложенность одной ноздри. | Одна сторона носа отечна и гиперемирована. Может показаться, что в носу инородное тело. Кожа лица бледная. |
| Трещины кожи носового хода и верхней губы | Выделения из носа раздражают кожу, вызывая появление трещин. | Больной ощущает жжение и зуд. Появляются кровоточивые трещины. За ночь на них может появляться белый налет. | Отверстия носового хода покрыты буровато-серыми чешуйками. После их удаления остаются небольшие кровоточащие ранки. |
| Белые пленки на слизистой оболочке носа | Пленки образуются из фибрина, при взаимодействии плазмы крови с поврежденными клетками. | Пленки могут отделяться и выходить наружу. | В носу образуются плотные белые пленки, которые прочно соединены с кожей. |
| Симптом | Механизм развития | Ощущения больного | Внешние проявления |
| Отек половых органов | В большинстве случаев дифтерия половых органов развивается при дифтерии зева, но может быть и изолированное поражение. | Незначительный зуд, боли при мочеиспускании, когда моча попадает на пораженную слизистую. | Отек, кожа и слизистая оболочка сильно гиперемированы (темно-красные с синюшным оттенком). Отек плотный, твердый. Развивается на 1-3 день болезни. |
| Язвы, покрытые пленками | Размножение бактерий вызывает гибель клеток слизистой. На их месте образуются сначала светло-серый или желтоватый налет, который потом превращается в плотные пленки. | Умеренная болезненность | Язвенные элементы от 2-3 мм до крупных глубоких язв с неправильными краями. После удаления пленок обнажается кровоточивая поверхность. |
| Выделения из влагалища | Поражается слизистая оболочка влагалища. Воспаление сопровождается выделением влагалищной жидкости. | Обильные желтовато-бурые выделения из влагалища. | Серозно-кровянистые выделения со зловонным запахом. |
| Увеличение паховых лимфоузлов | Лимфатические узлы реагируют на воспаление и присутствие коринобактерий дифтерии и их токсина. | Паховые лимфоузлы увеличены, при прощупывании, наклонах и приседаниях возникает боль. | Лимфоузлы увеличены до 2-3 см. |
| Симптом | Механизм развития | Ощущения больного | Внешние проявления |
| Повышение температуры | Защитная реакция на размножение бактерий и выделение токсина. | Слабость, ломота в теле. | Блеск глаз, румянец на щеках. |
| Отек раны | Повреждение соединительной ткани сосудов приводит к тому, что плазма крови выходит в ткани. | Рана становится более болезненной. | Вокруг раны усиливается отек и покраснение. |
| Появление налетов и пленок | Под воздействием ферментов пораженных клеток образуется фибриновые волокна. | Первые 2-3 дня на ране появляется бело-желтый налет, который постепенно превращается в плотную пленку и покрывает все большие участки раны. | Из раны обильно отходит прозрачная кровянистая жидкость. Отдельные участки раны покрыты грязно-серыми пленками. |

- осиплость голоса
- лающий или беззвучный кашель
- бурые корочки и трещины по краю ноздрей или на верхней губе
- отек шеи
- белесые пленки на миндалинах
При катаральной форме дифтерии этих признаков может не быть, однако больной опасен для окружающих в эпидемическом плане.
Единственный достоверный способ определить, заразен ли человек – сдать мазки с зева и носа. Если в результате бактериологического исследования не выявлены бактерии дифтерии, то человек не заразен и может вернуться в коллектив. Анализ необходимо сдать двукратно с интервалом в 2-3 дня.
Больного дифтерией госпитализируют в инфекционное отделение стационара. Как правило, в больнице он пробудет 4 недели. Это необходимо для того, чтобы врачи имели возможность постоянно наблюдать за ним и корректировать лечение. Это поможет предотвратить серьезные осложнения.
Помните! Успех лечения зависит от того насколько быстро больному введут противодифтерийную сыворотку. А это можно сделать только в условиях стационара. Опоздание на несколько часов в разы увеличивает риск развития осложнений.
- Больного изолируют в отдельной комнате. Он должен соблюдать постельный режим и, по возможности, не покидать свою комнату.
- Человек, который ухаживает за больным, должен надевать марлевую маску.
- Больному выделяют личную посуду, которую после каждого использования кипятят в 2% содовом растворе 15 минут после закипания.
- Нательное и постельное белье также кипятят в содовом растворе или замачивают в 1% растворе хлорамина на протяжении часа.
- Предметы обихода и игрушки обрабатывают 0,5% раствором хлорамина.
- В помещении 2 раза в день проводят влажную уборку с 0,5% раствором хлорамина или 0,2% осветленным раствором хлорной извести.
- Помещение проветривают каждые 2 часа по 10-15 минут. Если есть возможность, то лучше оставить форточку открытой.
Мероприятия относительно контактных лиц.
Для того чтобы исключить распространение инфекции, обследуют всех, кто контактировал с больным. За ними наблюдают на протяжении 7 дней:
- берут мазки с носа и зева — однократно;
- осматривают слизистые горла и носа;
- измеряют температуру.
Контактировавших детей отстраняют от посещения детского коллектива сроком на 7 дней.
Антитоксическая противодифтерийная сыворотка является мерой первой помощи и единственным эффективным средством лечения всех форм дифтерии.
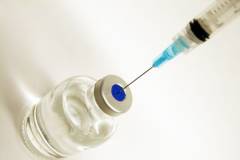
Перед введением обязательно проводят пробу, для определения переносимости лошадиного белка. Для этого небольшое количество вещества вводят внутрикожно и наблюдают за реакцией. Появление на коже отека и покраснения говорит о непереносимости.
Способ введения. Противодифтерийную сыворотку вводят внутримышечно или подкожно от 10 000 до 120 000 МЕ. При токсических формах допускается внутривенное введение. Доза препарата зависит от формы болезни и состояния больного.
Механизм действия противодифтерийной сыворотки. Антитоксин связывает и обезвреживает токсин, циркулирующий в крови. Однако если дифтерийный токсин уже связался с клетками и вызвал их повреждение, то сыворотка не оказывает нейтрализующего действия. Поэтому чем раньше введена сыворотка, тем эффективнее лечение.
Наиболее эффективна она в первые трое суток болезни. Антитоксическое лечение дифтерии обязательно дополняют приемом антибиотиков.
| Группа препаратов | Механизм лечебного действия | Представители | Способ применения |
| Антибиотики | Антибиотики нарушают синтез белка в клетках бактерий. Они останавливают размножение дифтерийной палочки, а в высоких концентрациях вызывают ее гибель. | Азитромицин | Принимают за час до еды 1 раз в день. Необходим 5-тидневный курс: 1-й день 0,5 г, остальные дни по 0,25 г. |
| Кларитромицин | По 500 мг 2 раза в сутки, курсом 7-14 дней. | ||
| Эритромицин Препарат выбора для лечения больных дифтерией. | 14-тидневный курс: по 0,25 г 4 раза в день за 1 час до еды. | ||
| Дезинтоксикационные растворы | Препараты стимулируют функции печени направленные на очищение крови от токсина. Ускоряют выведение мочи. | Ацесоль | Вводят внутривенно капельно на протяжении дня из расчета 7% от массы тела. |
| 5% раствор глюкозы | 300-1000 мл раствора вводят внутривенно 1 раз в день. | ||
| Витамины группы В | Для нормализации функций нервной системы, профилактики невритов и параличей | В1, В6, В12, | Инъекции витаминов делают внутримышечно ежедневно или через день. |
| Фолиевая кислота | По 1-2 таблетки 3 раза в сутки после еды. | ||
| Ноотропы | Улучшают питание мозга и передачу импульсов между нервными клетками. Повышают устойчивость нервной системы к действию токсина. | Ноотропил, пирацетам, луцетам | По 100-200 мг 3-4 раза в день. Курс лечения 2 недели. |
| Глюкокортикостероиды | Предотвращают атаку иммунных клеток на поврежденные токсином нервные волокна, что является профилактикой поздних параличей. Также эффективно устраняют отек гортани при крупе. | Преднизолон | Вводят внутривенно капельно. Возможно сочетание с противодифтерийной сывороткой. |
| Десенсибилизирующие средства | Снижает аллергию на дифтерийный токсин, уменьшает воспаление. | Кларитин | По 1 таблетке 1 раз в сутки. |
| Эбастин | По 1-2 таблетки 1 раз в день после еды. |
При дифтерии рекомендовано придерживаться диеты №2. Питание должно быть полноценным и калорийным. При приготовлении пищи необходимо учитывать, что больному тяжело глотать. Блюда должны быть теплыми, полужидкой консистенции, желательно протертые.

- Супы на слабом мясном или рыбном бульоне с протертыми овощами и крупами.
- Хлеб вчерашний или подсушенный. Хорошо пропеченные пироги с мясом, капустой, повидлом, не чаще 2-х раз в неделю.
- Мясо – нежирные сорта, очищенные от сухожилий. Предпочтительно изделия из фарша, вареные или жареные без корочки, сосиски.
- Крупы каши на воде или с добавлением молока.
- Молочные продукты: творог, сыр, кисломолочные продукты. Сливки и сметану желательно добавлять в блюда.
- Овощи: вареные, тушеные, запеченные в виде котлет, спелые помидоры, мелкорубленая зелень.
- Кондитерские изделия: варенье, пастила, зефир, карамель.
- Масло сливочное и растительное.
- Яйца вареные (не вкрутую), в омлете или жареные без корочки.
- Теплое питье. До 2,5 литров жидкости.
Исключить из рациона
- Супы молочные, супы с горохом или фасолью.
- Хлеб свежий, изделия из сдобного или слоеного теста.
- Мясо утки, гуся, жирные сорта мяса, консервы, копчености.
- Рыбу жирную, копченую, соленую.
- Крупы: бобовые, перловую, ячневую, кукурузную.
- Овощи сырые, маринованные, соленые. А также чеснок, грибы, редис, редька, сладкий перец.
- Кондитерскиеизделия шоколадные или с кремом.
- Жир кулинарный, сало.
Осложнения дифтерии возникают примерно в 10% случаев:
Миокардит – воспаление мышцы сердца. Проявляется нарушениями сердечного ритма, трепетанием предсердий, тахикардией, падением артериального давления. Миокардит – самая частая причина летальных исходов дифтерии. Под действием дифтерийного токсина в клетках сердца скапливаются жиры – развивается жировая дегенерация.
Сроки возникновения: с первой по шестую неделю после начала болезни. Миокардит после дифтерии преимущественно развивается у женщин.
Поражение нервной системы. Токсин повреждает миелиновую оболочку нервов, вызывая потерю чувствительности и нарушение двигательной функции. Мышцы, которые иннервируются данным нервом, перестают сокращаться, развивается парез. Осложнения со стороны нервной системы могут развиться и в первые дни болезни, и через 3 месяца после выздоровления.
- Ранние осложнения могут проявиться на протяжении первых 2-х недель:
- Парез мягкого неба и гортани – нарушения глотания осиплость голоса, поперхивания во время еды, когда пища выливается через нос;
- Паралич мышц глаза – глазные яблоки двигаются нескоординировано;
- Неврит лицевого нерва – вызывает несимметричность лица;
- Паралич диафрагмы и дыхательных мышц – остановка дыхания;
- Поражения блуждающего нерва – тахикардия, остановка сердца в связи с нарушением его иннервации;
- Паралич шейной мускулатуры – больные не могут держать голову, она качается из стороны в сторону.
- Поздние осложнения (поздние дифтерийные параличи) – с момента заболевания проходит от 4-х недель до 3-х месяцев. Их развитие связывают с атакой иммунитета на поврежденные клетки нервных волокон.
- Параличи конечностей – слабость и атрофия мышц, двигательные расстройства, изменение походки;
- Дифтерийная полиневропатия – угасание глубоких рефлексов, снижение чувствительности, особенно на кистях и стопах.
Токсический нефроз – поражения почечной ткани дифтерийным токсином. Отмирание почечных канальцев развивается только при токсической форме в первые дни болезни. Сопровождается уменьшением количества отделяемой мочи и сильнейшими отеками, одышкой и скоплением жидкости в брюшной полости.
Инфекционно-токсический шок – нарушение всех жизненно-важных функций организма, вызванное высоким содержанием бактериального токсина. Проявления: падение давления, тахикардия, беспокойство, помутнение сознания, нарушение дыхания, уменьшение выделения мочи, бледная мраморная кожа, покрытая холодным потом. Может появиться в первые сутки болезни при обширных поражениях.
Пневмония – воспаление легких вызвано поражением токсином и присоединением вторичной инфекции. Осложнение появляется на 2-14-й день заболевания и сопровождается ухудшением состояния, сильной слабостью, одышкой, приступами кашля.
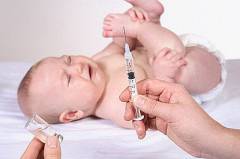
- АКДС (Россия)
- Инфанрикс (Бельгия)
- Д.Т.Вакс (Франция)
- Тетракок (Франция)
В вакцинах содержится модифицированный бактериальный токсин. Попадая в организм, он провоцирует выработку защитного антитоксина. Поэтому если вдруг заражение произойдет, то токсин бактерий не сможет причинить вред организму – антитоксин обезвредит его.
Вакцина доказала свою эффективность. Массовая вакцинация против дифтерии проводится уже около 100 лет. Прививки позволили избежать эпидемий и свести заболеваемость к единичным случаям.
Правильно проведенная вакцинация обеспечивает иммунитет на 10 лет. Считается, что вакцина не на 100% защищает от заражения. Но если уж инфицирование произошло, то болезнь будет протекать в легкой форме и токсин не вызовет осложнений.
Схема вакцинации. Вакцинация проводится с 3-хмесячного возраста. Согласно национальному календарю профилактических прививок РФ, детям вводят АКДС в возрасте 3, 4 с половиной, 6 и 18 месяцев. Ревакцинацию вакциной АДС проводят в 7 и 14 лет. Далее каждые 10 лет с момента последней ревакцинации.
Побочные явления. По разным данным частота местных и общих побочных реакций после АКДС колеблется от 10 до 50%. Однако, тяжелые реакции, в виде анафилактического шока, отмечаются очень редко. В большинстве случаев возникает уплотнение месте инъекции и подъем температуры. Этих явлений можно избежать, приняв перед прививкой антигистаминное средство (Фенистил).
Другие меры профилактики дифтерии направлены на предупреждение распространения инфекции:
- изоляция больных;
- дезинфекция в квартире больного;
- обследование всех, кто с ним контактировал;
- наблюдение над переболевшими, для исключения носительства;
- выявление и лечение носителей дифтерийной палочки;
- наблюдение и мазки с миндалин у больных ангиной.
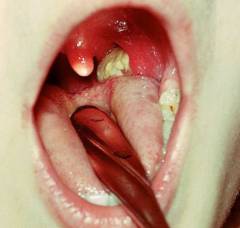
После дифтерии в крови высок титр антител, которые защищают от повторного заражения. Но постепенно их уровень снижается. В среднем повторная дифтерия может произойти через 10 лет. Однако во второй раз заболевание протекает намного легче. Это связано с тем, что организм быстрее и эффективнее вырабатывает антитоксин.
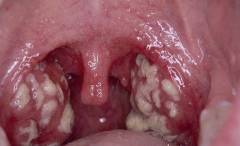
- выражена интоксикация: слабость, повышение температуры, блеск глаз, покраснение губ, румянец на щеках;
- на миндалинах появляется сероватый налет или отдельные круглые бляшки, выступающие над слизистой, которые через 3 дня превращаются в плотные пленки. Они плотно спаяны со слизистой оболочкой рта;
- миндалины значительно увеличены, гиперемированы;
- выражен отек мягкого неба и язычка.
Благодаря вакцинации, дифтерия в большинстве случаев протекает в легкой форме. Однако в 10% случаев возникают осложнения. Поэтому очень важно своевременно обратиться за медицинской помощью.
источник