Центр эндоскопии и гастроэнтерологии
м. Щукинская ул. Габричевского 5 к10
8:00 — 20:00 Без выходных
Хроническим гепатитом называют воспаление ткани печени, носящее распространенный (диффузный) характер , продолжительность которого составляет более полугода
.
Хронический гепатит как и цирроз печени зачастую имееют достаточно стертую клиническую картину, вплоть до бессимптомного течения вплоть до терминальной стадии. Для своевременного выявления нарушений процессов жизнедеятельности необходима своевременная лабораторная диагностика и инструментальные методы обследования, среди которых обязательными при данной патологии являются гастродуоденоскопия, УЗИ печени и других органов брюшной полости, колоноскопия. Весь спектр необходимых диагностических мероприятий вы можете пройти в медицинском центре Эндос. Общий перечень услуг и цены на них вы можете узнать, перейдя по ссылкам в соответствующие разделы.
- Хронический активный гепатит
- Персистирующий
- Реактивный
- Вторичный билиарный гепатит при нарушении оттока желчи – холестазе.
Цирроз печени характеризуется диффузной пролиферацией соединительной ткани, вызывающей нарушение печеночной структуры (архитектоники органа), нарушением трофики с последующей дистрофией и некрозами клеток печени – гепатоцитов. При прогрессировании процессов цирротических изменений развивается портальная гипертензия, нарастает печеночная недостаточность. Цирроз печени как правило сопровождается увеличением селезенки – гиперспленизмом, в патологический процесс вовлекаются также другие органы.
В клинике хронических патологий со стороны печени выделяют следующие синдромы:
- Астеновегетативный
- Диспепсический
- Нарушения оттока желчи – холестаз
- Явления печеночной недостаточности
- Портальная гипертензия
- Увеличение селезенки – гиперспленомегалия;
Клиника гепатита в хронической форме отличается следующими симптомами: увеличением печени, выраженные боли, локализующиеся преимущественно в правом подреберье, диспепсия; в некоторых случаях может отмечаться желтуха и увеличение селезенки. Выделяют доброкачественный по течению (персистирующий) хронический гепатит, и активный гепатит, который характеризуется более агрессивным течением. Персистирующий гепатит часто протекает без выраженной клинической симптоматике и жалоб пациента, наличие заболевания в таком случае, подтверждается только лабораторной диагностикой. При активном гепатите все симптомы и жалобы пациента носят более выраженный характер, а также четко подтверждаются результатами лабораторных исследований и инструментальных методов диагностики. Активный гепатит нередко сопровождается признаками аутоиммунного поражения: полиартралгия, гломерулонефрит, миокардит, кожные высыпания.
При циррозе печень более плотная, она может быть как увеличенной, так и уменьшенной в размерах (на поздних стадиях). Для цирроза характерен плотный заостренный край печени при пальпации, иногда определяется ее зернистая неоднородная поверхность. Достаточно часто при циррозе отмечается увеличение селезенки и наличие «печеночных знаков»: сосудистые «звездочки» – телеагиоэктазии, печеночный язык ярко-красного цвета, печеночные ладони. Выявляются признаки портальной гипертензии (повышенного давления в системе воротной вены печени): варикозное расширение вен пищевода, асцит и другие.
При лабораторной диагностике выполняются следующие исследования:
- Все формы билирубина
- Ферменты крови (АлАТ, АсАТ, щелочная фосфотаза)
- Протромбин
- Показатели свертываемости крови
- Холестерин
- Глюкоза крови
- Общий белок и белковые фракции, особенно альбумин – как индикатор белково-синтетической функции печени
- Иммуноглобулины
- Австралийский антиген;
Инструментальные методы обследования при хронических заболеваниях печени
Они могут включать следующие мероприятия:
- Ультразвуковое исследование печени и других органов брюшной полости
- Эзофагогастродуоденоскопия (ФГС или ФГДС)
- Колоноскопия
- Пункционная биопсия печени
- Сцинтиграфия
- Компьютерная томография и ЯМР
- Лапароскопическая диагностика;
Общие рекомендации
- Пациентом с установленным диагнозом хронического гепатита или цирроза печени рекомендуется строгое соблюдение диеты и режима питания (дробное питание, с исключением жирных, жареных и острых блюд и пряностей, абсолютное исключение алкогольных напитков и газировок, консервов);
- Необходимо прекратить контакт больного с любыми гепатотоксичными агентами и ядами;
- Прекратить прием медикаментов, способных оказывать гепатотоксическое действие и просто лекарств, без которых можно обойтись
- Необходимо вести умеренный и правильный образ жизни, с разумным ограничением физических нагрузок
Если имеет место вирусный хронический гепатит в персистирующей форме, специального лечения не требуется. При алкогольном гепатите рекомендуется (помимо полного исключения приема алкоголя) курсовой прием гепатопротекторов (эссенциале, карсил). При агрессивной форме гепатита (хронический активный – ХАГ) с выраженной иммунологической реакцией в лечении применяют невысокие дозы ГКС: преднизолон, иногда – азотиаприн, с последующим снижение дозировок до поддерживающих доз.
Если цирроз печени сопровождается выраженными явлениями портальной гипертензии и асцитом, к лечению подключают диуретики (мочегонные): верошпирон, фуросемид, гипотиазид. При этом требуется контроль суточного диуреза: если он выше 3 литров, это может быть опасно возникновением электролитных нарушений. При наличии варикозно-расширенных вен пищевода необходима профилактика кровотечений из них (механически и термически щадящая пища, прием антацидов, бета-блокаторов).
Больным с данными заболеваниями показана следующая фитотерапия:
- Цветы бессмертника – 2 части;
- Трава тысячелистника – 2 части;
- Листья крапивы – 2 части;
- Фенхель – 1 часть;
- Рыльца кукурузы – 2 части;
- Цветки аптечной ромашки – 1 часть;
- Спорыш – 2 части.
Настой приготавливается путем настаивания 5 г травяного сбора на 350 мл кипятка в течение 30 мин. Принимать по 100 мл три раза в день перед едой, курсом в течение месяца.
источник
Цирроз печени — одно из наиболее распространенных заболеваний, которое ежегодно уносит жизни около 40 млн человек. Чаще всего причиной развития патологии является длительная алкогольная интоксикация. Вторую позицию в данном списке занимают вирусные гепатиты В, С и D. Отмечено, что у пациентов, страдающих гепатитом С и D, цирроз печени развивается в 97-99% случаев. Кроме этого, причинами развития заболевания может стать застой венозной крови, а также наличие у пациента генетических нарушений иммуномодуляции.
Несмотря на то, что цирроз печени может быть вызван различными причинами, симптомы заболевания всех типов практически идентичны.
На начальной стадии заболевание протекает бессимптомно. О развитии патологии свидетельствует снижение билирубина в крови, а также уменьшение протромбинового индекса. Симптомы появляются у пациента на второй стадии цирроза. В этот период наиболее характерными признаками заболевания является общая слабость, снижение трудоспособности, повышение температуры тела, появление дискомфорта в правом подреберье. Указанные симптомы могут сопровождаться диареей при употреблении жирной пищи, болью в суставах. При отсутствии лечения и коррекции образа жизни цирроз прогрессирует и переходит в третью стадию, при которой у пациента появляется желтушность кожных покровов, развиваются анемия и мышечная атрофия. На данном этапе возможно развитие серьезных осложнений, которые нередко приводят к смерти.
Долгое время о взаимосвязи между наличием у пациента гепатита С и развитием цирроза печени не было известно практически ничего. Сегодня тот факт, что пациенты, страдающие гепатитом С, относятся к группе риска в данном вопросе, уже ни у кого не вызывает сомнений. На фоне ВГС развивается ряд серьезных осложнений. К ним относится застой крови, появление асцита, нарушение баланса соли и жидкости в организме. Сочетание гепатита С и цирроза печени становится причиной нервных расстройств, снижения иммунитета, ухудшения показателей свертываемости крови, что приводит к появлению кровоточивости десен, носовым и внутренним кровотечениям.
При подозрении на цирроз печени пациенту назначается комплексная диагностика, так как только в этом случае можно гарантировать получение полной клинической картины.
В настоящее время для диагностики цирроза печени используется несколько методов. Наиболее востребованным является ультразвуковое исследование органов брюшной полости. При помощи УЗИ удается определить контуры и размеры печени и селезенки, а также структуру печеночной ткани. На третьей стадии заболевания определяется неравномерность долей. Для уточнения диагноза пациенту может быть назначено МРТ-исследование, допплерография, компьютерная томография и биопсия печени.
Диагностика начинается с назначения пациенту общего анализа крови. Свидетельством цирроза печени в данном случае может стать снижение уровня гемоглобина, концентрации эритроцитов в сыворотке крови, увеличение лейкоцитов и СОЭ. Максимальной информативностью обладает биохимический анализ крови, в ходе проведения которого изучается содержание ферментов АЛТ и АСТ, щелочной фосфотазы и билирубина. Кроме этого, пациенту назначается анализ на гепатит С, благодаря которому удается установить причину развития цирроза и назначить комбинированную схему лечения.
Печень по праву считается одним из наиболее удивительных органов человеческого организма, так как она способна самовосстанавливаться. Этот фактор дает шанс многим пациентам достичь длительной ремиссии. Тем не менее, исход лечения в большинстве случаев зависит от стадии заболевания, а также выбранной схемы лечения как самого заболевания, так и вызвавшего его гепатита С. Основой лечения любых стадий цирроза является диета. Индивидуальное меню разрабатывает диетолог, опирающийся на данные исследований и состояние пациента. В активной стадии заболевания используется медикаментозная терапия, включающая применение гормональных препаратов, иммунодепрессантов, гепатопротекторов и т.д.
При вирусном циррозе печени залогом результативного лечения является устранение причины заболевания – гепатита С. Для этого рекомендуется использовать препараты нового поколения, к которым относятся софосбувир и даклатасвир, или их аналогов, обладающих высокой эффективностью и гораздо более низкой ценой. Продукция индийских фирм, получивших патент на производство дженериков, прошла все стадии медицинских исследований и международной сертификации. Эффективность препаратов доказана в лабораторных условиях, подтверждена мнением специалистов и пациентов, избавившихся от страшного заболевания навсегда!
источник
Гепатиты и циррозы печени
Гепатитом называется воспалительное заболевание печени. Клинически выделяют острые и хронические гепатиты.
Чаще всего острые гепатиты имеют вирусную этиологию, хотя нередко встречаются острые токсические (в том числе лекарственные и алкогольные), аутоиммунные билиарные и генетические гепатиты,
Острые вирусные гепатиты имеют наибольший удельный вес по частоте встречаемости. На сегодня идентифицировано достаточно много вирусов гепатита: А, В, С, D, Е, TTV и ряд вирусов, проходящих идентификацию. Каждый из этих вирусов имеет различные пути заражения, сроки инкубации и, главное, последствия заражения.
Вирус гепатита А является возбудителем так называемого эпидемического гепатита. Он передаётся обычно фекально-оральным путём и распространяется, обычно в коллективах, особенно детских, в семьях. Инкубационный период заболевания составляет 14 — 45 дней. В хроническую форму заболевание не переходит и более чем в 99% случаев наступает полное выздоровление. Однако после перенесенного острого вирусного гепатита А у больных нередко развиваются хронический холецистит или желчекаменная болезнь.
Вирус гепатита В чрезвычайно распростанён во всём мире. Ежегодно только регистрируется 250.000 новых случаев инфицирования вирусом гепатита В. Вирус гепатита В передаётся парэнтеральным путём (инъекции, гемотрансфузии, введение препаратов из крови, например иммуноглобулинов), половым путём (как гетеросексуальным, так и гомосексуальным) или вертикальным путём (мать — дитя). Инкубационный период заболевания составляет 30 — 100 дней. При заражении новорождённых вирусоносительство развивается почти у 90% больных. При заражении детей младшего возраста вирусоносительство развивается у половины заболевших. При заболевании детей старшего возраста вирусоносительство развивается почти у 20 % заболевших. При остром заболевании взрослых людей выздоровление наступает более чем у 85% больных. Хронизация заболевания наступает почти у 10% больных с исходом в цирроз печени у 1% из них. Следует отметить, что при вертикальной передаче вируса (мать — ребёнок) риск развития первичной гепатоцеллюлярной карциномы (рак печени) возрастает в 200 раз по сравнению с горизонтальным путём передачи инфекции.
Вирус гепатита С передаётся также, как и вирус гепатита В. Срок инкубации заболевания составляет 14 — 180 дней. При остром заболевании клиническое выздоровление наступает только у 50 — 70% больных. При этом следует уточнить, что элиминация, то есть удаление вируса из организма человека происходит только у 20% больных. У 80% больных развивается персистирование, то есть скрытое течение патологического процесса. Более чем у половины больных заболевание приобретает хроническую форму с исходом в цирроз печени более чем у 10% заболевших. Основная масса больных — вирусоносителей, около 75%, страдает хроническим гепатитом. У примерно 10% больных развивается гепатоцеллюлярная карцинома, или рак печени.
Вирус гепатита D как самостоятельное заболевание не встречается. Обычно он выступает в качестве так называемого дельта(Δ)-агента, отягощающего течение гепатита В. Инкубационный период заболевания составляет 14 — 60 дней. Путь передачи такой же, как и при гепатите В. Выздоровление после острого заболевания наступает у 50 — 80% больных. При этом вариант дельта — вируса С вызывает хронизацию у 2 % больных, а вариант дельта-вируса S вызывает хронизацию у 75% больных с исходом в цирроз печени более чем у 10% заболевших.
Вирус гепатита Е передаётся фекально-оральным путём. Срок его инкубации пока не известен. Выздоровление наступает у 95% остро заболевших людей. Остальные характеристики заболевания, также как и характеристики вируса TTV, находятся в процессе изучения.
Эпидемиологическими исследованиями установлено, что среди всех больных хроническим вирусным гепатитом вирус гепатита В выделяется у 55% больных, вирус гепатита С выделяется у 41% больных, вирусы гепатита В + С выделяются у 3% больных и вирусы гепатита В + D выделяются у 2% больных.
Клинически острый вирусный гепатит может протекать как в желтушном, так и в безжелтушном вариантах.
Заболевание начинается с появления общей слабости, недомогания, тошноты. У больного повышается до 38- 39 о С температура тела. У больного может появиться горечь во рту, вздутие живота, урчание и переливание в животе. Кроме того, появляются тупые, ноющие боли в правом подреберье, боли в мышцах и суставах. При желтушном варианте заболевания у больного появляется моча «цвета пива», появляется иктеричность, или желтушность, склер, мягкого нёба, а затем и кожи.
При пальпации печень болезненная, увеличенная, гладкая, мягкая, с закруглённым краем.
Хронические гепатиты. В повседневной практике приходится встречаться чаще всего с хроническими гепатитами вирусной, алкогольной, токсикоаллергической лекарственной, токсической, паразитарной и аутоиммунной этиологии.
Как уже обсуждалось, чаще хроническое течение гипатита вызывают вирусы В, С, D, возможно, Е, TTV и их комбинации.
Алкогольные гепатиты, также как и вирусные подразделяются на острые и хронические. Понятно, что острые алкогольные гапатиты возникают после однократного употребления алкогольных напитков, а хронические — при их длительном, обычно регулярном, употреблении.
Токсикоаллергические гепатиты обычно являются следствием приёма лекарственных препаратов, прежде всего антибиотиков тетрациклинового ряда, антидепрессантов, транквилизаторов, нейролептиков и контрацептивов.
Токсические гепатиты, обычно острые, развиваются при отравлении грибами, парами ацетона.
Морфологически гепатиты подразделяют на паренхиматозные гепатиты с поражением печёночной паренхимы и мезенхимальные гепатиты с преимущественным поражением соединительнотканных элементов печени и ретикулоэндотелиальной системы.
По клиническому прогнозу все хронические гепатиты подразделяют на персистирующие, активные и холестатические варианты заболевания.
Персистирующий, или малоактивный, гепатит протекает без выраженной активности. Он отличается благоприятным течением и редко переходит в цирроз печени. Чётко очерченные обострения не характерны для этой формы заболевания.
Хронический активный гепатит отливается высокой активностью воспаления с выраженным нарушением всех функций печени. Хронический активный гепатит часто переходит в цирроз печени.
Холестатический гепатит протекает с явлениями выраженного холестаза, то есть во внутрипечёночных протоках образуется масса мелких конкрементов, затрудняющих нормальный отток желчи.
Хронический гепатит протекает с периодами ремиссии и обострения. При этом больные жалуются на общую слабость, недомогание, боли ноющего, тупого характера в правом подреберье. Боли обычно постоянные. У больных хроническим гепатитом выражены и диспептические явления: горечь во рту, особенно по утрам, отрыжка, тошнота, метеоризм, расстройства стула со склонностью к поносам, особенно после приёма жирной пищи. Нередко, особенно при обострении холестатического гепатита, появляется желтуха склер, слизистых оболочек и кожи, становится обесцвеченным кал, темнеет моча. У большинства больных желтуха умеренно выражена. Обратите внимание, что если желтуха существует достаточно давно, то кожа у больных приобретает сероватый оттенок. При обострении хронического активного гепатита повышается до субфебрильных или фебрильных цифр температура тела.
Во время осмотра больного кроме желтухи покровов обнаруживаются «печёночные ладони» и «сосудистые звёздочки». При пальпации печени выявляется болезненность и увеличение печени. Увеличение печени чаще диффузное, хотя может увеличиваться только одна доля печени, чаще левая. Край пальпирующейся печени гладкий, закруглён и плотноват. Следует отметить, что увеличение размеров печени является наиболее постоянным симптомом хронического гепатита. В отличие от циррозов печени при хроническом гепатите обычно увеличение размеров печени не сопровождается одновременным и значительным увеличением селезёнки.
У некоторых больных, особенно у лиц, страдающих хроническим вирусным гепатитом В могут обнаруживаться системные аутоаллергические проявления заболевания: полиартралгия, кожные высыпания, признаки гломерулонефрита (появление белка и эритроцитов в моче), васкулит, узловатая эритема, ангионевротический отёк. Это связано с тем, что у больных хроническим гепатитом В аутоаллергический компонент намного выше, чем при других формах этого заболевания, в том числе при хроническом гепатите С.
Большое значение в диагностике хронических гепатитов имеют лабораторные исследования. Во всех случаях диагностику гепатита следует начинать с определения вирусного генеза заболевания. Типирование вирусов проводится исследованием крови на маркеры вирусов гепатитов методом иммуноферментного анализа (ИФА). Эта методика позволяет выявлять циркулирующие в крови вирусные антигены и антитела к различным видам вирусов гепатита.
В настоящее время определяют следующие антигены: для диагностики гепатита А — HAAg, для диагностики гепатита В — Hbs(surface)Ag, HbeAg, Hbc(core)Ag, NS4, для диагностики гепатита С — HCAg, для диагностики гепатита D — HDAg(δAg), для диагностики гепатита Е — HEAg.
Однако чаще встречается диагностика вирусных гепатитов по наличию в крови больного антител к вирусам гепатита. Это связано с тем, что у больных хроническим гепатитом вирионы в крови могут в какой-то момент отсутствовать. Для диагностики гепатита А определяют следующие антитела: anti-HAV IgG/IgM; для диагностики гепатита В – anti-HBs, anti-Hbe, anti-Hbc IgG/IgM, anti-NS5; для диагностики гепатита С — anti-HCV, anti-c100, anti-c22-3, anti-c33c; для диагностики гепатита D — anti-HDV(δAg) IgG/IgM
Обнаружение иммуноглобулинов класса М указывает на остроту заболевания, выявление иммуноглобулинов класса G указывает на хронический процесс. В том случае, если у больного имеются иммуноглобулины классов M и G одновременно, то, вероятнее всего, это инфекция двумя подтипами или начало сероконверсии.
Значительно надёжнее диагностика вирусных гепатитов с использованием методики полимеразной цепной реакции (ПЦР). При исследовании крови больного ПЦР позволяет диагностировать виремию, а при исследовании биоптата печени с помощью этого теста можно установить наличие и плотность (количество) вирионов в клетке.
Неспецифическими симптомами хронического гепатита являются повышение СОЭ, снижение содержания альбуминов и увеличение α- и γ-глобулинов в крови. Становятся положительными белковые осадочные пробы — тимоловая, сулемовая и другие. В сыворотке крови повышается содержание ферментов: трансаминаз, прежде всего аланинаминотрансферазы, лактатдегидрогеназы. Задерживается экскреция бромсульфалеина. При явлениях холестаза в крови повышается активность щелочной фосфатазы. Едва ли не у половины больных хроническим гепатитом выявляется гипербилирубинемия, прежде всего за счёт конъюгированного (связанного) билирубина. У больных с хроническим активным гепатитом могут иметься признаки синдрома гиперспленизма — анемия, лейкопения, тромбоцитопения
Многообразие клинических проявлений хронических гепатитов вызвало необходимость применения определённой группы тестов для оценки преимущественной направленности морфологических процессов в печени при различных вариантах этого заболевания.
Синдром «недостаточности гепатоцитов» проявляется снижением содержания в крови веществ, синтезируемых этими клетками: альбумина, протромбина, фибриногена, холестерина.
Синдром «повреждения гепатоцитов» проявляется повышением в крови активности ферментов — трансаминаз, прежде всего аланинаминотрансферазы, и лактатдегидрогеназы.
Синдром «воспаления» проявляется диспротеинемией (увеличение α- и γ-глобулинов), положительными реакциями осадочных проб (тимоловой и сулемовой), увеличением в крови уровня иммуноглобулинов, особенно IgG.
Синдром «холестаза» проявляется провышением активности в крови щелочной фосфатазы, увеличением содердания холестерина, желчных кислот, конъюгированного (связанного) билирубина и меди.
Наилучшим способом диагностики хронического гепатита, определения прогноза течения заболевания является пункционная биопсия печени с гистологическим исследованием биоптата.
Цирроз печени (cirrhosis hepatis) — хроническое прогрессирующее заболевание, характеризующееся поражением паренхимы и стромы печени с дистрофией печёночных клеток, узловой регенерацией печёночной ткани, развитием соединительной ткани, диффузной перестройкой дольчатой структуры и сосудистой системы печени.
Термин «цирроз печени» впервые применил Рене Лаэнек в 1819 году. Он описал больного с асцитом и резким уменьшением размеров печени, которая на разрезе была рыжего цвета (греч. kirros — рыжий) и необычно плотной. В дальнейшем этот вид цирроза печени получил название «атрофический цирроз».
В 1875 году Hanot описал гипертрофический цирроз с желтухой и значительным увеличением печени. Этот вид цирроза в настоящее время, вероятнее всего, описывается как билиарный цирроз печени.
В 1894 году Banti описал больного гипертрофическим циррозом печени с резким увеличением селезёнки, то есть цирроз печени с явлениями спленомегалии.
Цирроз печени является повсеместно распространённым заболеванием. Мужчины страдают им в 3 — 4 раза чаще женщин.
В настоящее время существует рад классификаций циррозов на основании морфологических, этиологических и клинических признаков.
Международная классификация болезней 10 пересмотра выделяет: алкогольные циррозы, токсические циррозы, первичный и вторичный билиарные циррозы печени, кардиальный цирроз печени, другие формы циррозов печени — криптогенный, макронодулярный, микронодулярный, портальный, смешанного типа.
1) Циррозы, вызванные инфекционным фактором — вирусами (В, С, их сочетаниями и их комбинациями с Δ-агентом), лептоспирой, бруцеллой, малярийным плазмодием, лейшманиями.
2) Циррозы, вызваенные длительным дефицитом в пищевом рационе белков и витаминов группы В (заболевание «квашиоркор», распространённое в странах Африки и в Индии и встречающееся у детей).
3) Интоксикации (алкоголем, хлороформом, мышьяком, грибами и др.).
4) Паразитарные циррозы (эхинококкоз, шистозоматоз, фасциолёз).
5) У больных с заболеваниями сердца и тяжёлой сердечной недостаточностью, слипчивым перикардитом возникает вторичный, застойный цирроз печени.
6) Вторичные циррозы у больных сахарным диабетом, коллагенозами, рядом заболеваний крови и др.
Возникает обычно либо у лиц длительно злоупотребляющих алкоголем (алкогольный цирроз), либо вследствие хронической вирусной инфекции.
Алкогольные циррозы составляют около 50 — 70% всех циррозов. Размеры печени при этом циррозе уменьшены, она имеет мелкозернистую структуру вследствие равномерного образования мелких паренхиматозных узлов. Ведущими в клинике этой формы цирроза печени является синдром портальной гипертонии. Синдром печёночно-клеточной недостаточности присоединяется позже. Желтуха присоединяется тоже в относительно поздних сроках заболевания. Часто встречаются синдром гиперспленизма и геморрагический синдром. Явлений холестаза и холемии обычно не бывает.
Вид больных портальным циррозом довольно характерен. У них при осмотре отмечается кахексия (исхудание), бледность покровов. Выраженной желтухи обычно не бывает. Обычно желтуха развивается уже в поздние сроки болезни. На коже ладоней — пальмарная эритема, а на коже туловища имеются «сосудистые звёздочки. При осмотре живота — «голова медузы» на передней брюшной стенке, асцит. Из-за асцита пальпация печени бывает затруднительна. В этих случаях удобно использовать толчкообразную пальпацию печени. Для врача ставит пальпирующую руку кончиками пальцев на брюшную стенку вертикально в области правого подреберья и проводит короткие толчкообразные движения. В момент касания печени возникает ощущение, что она как бы уплывает из-под пальцев и возвращается вновь. Это ощущение называют симптомом плавающей льдины.
После абдоминальной пункции или лечения мочегонными препаратами печень пальпируется хорошо. Она плотная, безболезненная, в ранних стадиях заболевания печень увеличена, а в поздних стадиях — уменьшенная, с острым краем и гладкой поверхностью. Селезёнка большая и плотная. При исследовании крови выявляются анемия, лейкопения, тромбоцитопения, гипопротеинемия, гипопротромбинемия, увеличение активности «печёночных ферментов».
Постнекротический цирроз. Наиболее частой причиной его возникновения являются вирусные гепатиты, тяжёлые токсические поражения печени. Встречается эта форма заболевания в 20 — 30% всех циррозов.
Печени несколько уменьшена в размерах, но грубо деформирована крупными соединительнотканными узлами, возникшими вследствие некрозов гепатоцитов с заменой их фиброзными образованиями. Отсюда существует второе название постнекротических циррозов — «макронодулярные циррозы»
Ведущими в клинике этой формы цирроза являются синдромы печёночно-клеточной недостаточности, желтухи, портальной гипертонии с асцитом. Печёночно-клеточная недостаточность и портальная гипертония с асцитом возникают рано и периодически нарастают.
При осмотре этих больных желтуха выявляется периодически при обострении заболевания. На коже видны следы множественных расчёсов, кровоизлияния, «сосудистые звёздочки» и «печёночные ладони». Из-за некротических процессов в печени может повышаться температура тела. При осмотре живота выявляется асцит. Пальпация живота выявляет увеличенную, плотную, безболезненную, бугристую печень с острым неровным краем. На поздних сроках заболевания печень уменьшается в размерах
В анализах крови выявляются резкие изменения всех «печёночных проб», гипербилирубинемия, прежде всего, за счёт конъюгированного билирубина (прямая реакция).
Билиарный цирроз встречается приблизительно в 5% случаев всех видов цирроза печени. Болеют этой формой цирроза печени чаще женщины. Встречается две формы заболевания — первичный и вторичный билиарный цирроз печени. Он обусловлен закупоркой внепечёночных, а нередко и внутрипечёночных, желчных протоков, что затрудняет отток желчи. Вокруг холангиол происходит активное разрастание соединительной ткани.
Первичный билиарный цирроз печени обычно является следствием вирусного гепатита, лекарственной интоксикации, особенно вследствие приёма гормональных контрацептивов.
Вторичный билиарный цирроз печени является следствием желчекаменной болезни, опухоли фатерова соска.
В клинике заболевания доминируют синдромы желтухи и холемии. Портальная гипертония и печёночно-клеточная недостаточность возникают относительно поздно.
При осмотре больного обращает на себя внимание интенсивная желтуха. Она возникает в ранние сроки заболевания и отличается большой стойкостью. На теле множественные следы расчёсов, ксантелязмы на веках, локтях, ягодицах. При этом циррозе печени нередки костные изменения — пальцы в виде барабанных палочек, остеопороз костей. Кал ахоличный, моча интенсивного тёмного цвета. У больных длительно сохраняется лихорадка из-за сопутствующего холангита.
Асцит появляется в поздние сроки болезни. При пальпации живота выявляется большая, плотная, болезненная, с ровным, острым краем печень. Селезёнка тоже резко увеличена, плотная.
При аускультации сердца отмечается брадикардия. Артериальное давление снижено.
В анализах крови отмечаются гипербилирубинемия и гиперхолестеринемия.
Течение циррозов печени различно. Периоды активности заболевания сменяются периодами ремиссии. Во всех случаях гибель больных наступает либо при явлениях печёночной комы, либо от массивных кровотечений из варикозно расширенных вен пищевода.
МЕТАБОЛИЧЕСКИЕ ЗАБОЛЕВАНИЯ ПЕЧЕНИ
Гемохроматоз (бронзовый диабет). Заболевание это сравнительно редкое и встречается преимущественно у мужчин. Гемохроматоз связан с нарушением обмена железа, избыточным отложением его в тканях внутренних органов — коже, печени, поджелудочной железе, миокарде с нарушением их функции. Поражение этих органов и определяет диагностическую триаду бронзового диабета: сахарный диабет, цирроз печени, бронзовая (серо-бурая или коричневая) окраска кожи. Диагноз устанавливается, в том числе, и по анализу крови — резкому повышению уровня сывороточного железа.
Болезнь Вильсона-Коновалова (гепатолентикулярная дистрофия). Заболевание связано с нарушением обмена меди — избыточным всасыванием её в кишечнике и избыточным отложением в печени, в нервных ганглиях, в тканях других внутренних органов. В клинике заболевания имеется сочетание симптомов цирроза печени и глубоких поражений нервной системы — тремор конечностей, скандированная речь, гипертонус мышц и нарушения психики.
Диагноз подтверждается биопсией тканей, прежде всего пункционной биопсией печени, с окраской на медь, выявлением сниженного уровня фермента церулоплазмина в крови, повышением уровня меди в крови и моче.
источник
Болезни органов пищеварения играют весомую роль в медицинской практике. Отдельно выделено направление, которое занимаются непосредственно их изучением и лечением – гастроэнтерология.
Гепатит и цирроз печени, являются основной частью диагнозов у пациентов гастроэнтерологического отделения. Чем отличаются эти две, казалось бы одинаковые, патологии друг от друга расскажет данная статья.
Гепатит – воспаление ткани печени, которое носит как инфекционный, так и неинфекционный характер, а также острое и хроническое течение. Причинами воспаления могут быть:
- вирусы А, В, С, В, Е, F, G;
- алкоголизм (алкоголь индуцированный);
- токсические гепатотропные вещества (мышьяк, сулема, яд бледной поганки, суррогаты алкоголя);
- аутоиммунные процессы;
- неправильное питание;
- медикаменты (противотуберкулезные препараты, седативные средства, тетрациклины);
- застой желчи (холестаз);
- наследственные генные причины;
- невыясненная этиология (идеопатический).
Цирроз – это хронический процесс, при котором нормальные или измененные клетки печени (гепатоциты) погибают и заменятся соединительной тканью. Заболевание является часто осложнением вирусного или хронического гепатита. Приводит к развитию цирроза систематическая алкогольная интоксикация и отравление медикаментами.
Эти два заболевания печени весьма схожи друг с другом и по сути своей одно и то же. Цирроз печени – это следствие неизлеченного гепатита. До появления современных методов диагностики, лапароскопии и прицельной биопсии, проводилась дифференциальную диагностика между этими патологиями.
- Инфекционные и неинфекционные фактор
- Перенесенный острый, а чаще хронический гепатит.
- Токсические провокаторы.
- Развивается неполноценность (недостаточность) гепатоцитов
- Происходит некротическое изменение печеночной клетки, а вместо нее разрастается соединительная ткань, которая неспособна выполнять нужные функции.
- Сохраняется дольковая структура печени с атрофией (изменением) паренхимы.
- Отсутствует дольковое строение органа, замена их ложными дольками, полная перестройка органа.
- Астено-вегетативный синдром (нарушена память, апатия, сонливость), что вызвано нарушением выведения токсических продуктов распада.
- Симптомы расстройства пищеварения (диспептические нарушения) – нарушен аппетит, непереносимость алкоголя, чувство горького во рту, частая рвота, дискомфорт в области печени, живот умерено вздут.
- Синдром застоя желчи (холестаз) – кал теряет окраску, моча становится похожей на темное пиво, кожа и слизистые желтеют.
- Синдром недостаточности функции печени, которой проявляется нарушением выработки важных белков крови (кровоподтеки, отеки тканей).
- Увеличена печень (гепатомегалия), селезенка (спленомегалия).
- Характерны те же признаки, что и для гепатита.
- Синдром портальной гипертензии – это повышение давления в воротной вене, приносящей кровь на очистку в печени из всего желудочно-кишечного тракта. Его проявления:
- Асцит (большой живот, вследствие скопления в ней пропотевшей жидкости, до 10 литров);
- Расширенные вен на животе, которые просвечивают, становятся видными невооруженным глазом («голова медузы»);
- Дилятированы вены желудка, пищевода и прямой кишки, что провоцирует соответственно желудочное, пищеводное, геморроидальное кровотечение.
- Токсическая энцефалопатия (слабоумие).
Из написанного выше, делаем вывод о том, что четкой разницы в клинике двух болезней нет, а признаки цирроза печени наслаиваются на симптоматику гепатита.
Острое воспаление редко, а вот формы хронического гепатита в разном процентом соотношении довольно часто ведут к циррозу печени.
- Острые формы вирусных гепатитов С и В с наибольшей частотой способны к хронизации процесса и в районе 10% к формированию цирротических изменений.
- Агрессивная форма хронического воспаления любой этиологии является злокачественной и в 30 – 60% кинических случаев запускает цирроз.
- Холестатическая форма невирусного воспаления печеночной ткани практически в 100 % случаев порождает цирроз.
Пациенты, которым поставлен диагноз печеночное воспаление той или иной этиологии, часто задают врачам и сами себе этот вопрос, так как он на самом деле щепетильный. Ответ на него прост – нет, не всегда воспалительный процесс в печеночной ткани заканчивается циррозом.
Вирусный гепатит А – доброкачественный вариант болезни, который никогда не приводит к развитию цирроза, а гепатит В только в 1% случаев.
Если вовремя начать лечение, по возможности устранить провоцирующие факторы, то и цирротического перерождения печени не произойдет.
Процесс лечения развившегося цирроза очень сложный, требует грамотного подхода и комплексной терапии.
- Если это возможно – устранить те факторы, которые привели к развитию вначале гепатита, а потом и цирроза (оставить алкоголь, прекратить прием медикаментозных средств и иное).
- Диетотерапия преследует цель облегчения работы печени:
- убрать из рациона жирную еду, а также копчености;
- ограничить белок и поваренную соль;
- увеличить потребление витаминов (на первом месте группа В), овощей и фруктов;
- соблюдать кратность и порционность – небольшое количество 4-5 раз в сутки;
- термический способ обработки – варка, готовка на пару (жарить не рекомендуется).
- Этиотропная терапия (направленная на причину болезни):
| Причина цирроза печени | Лекарственный препарат |
| Гепатиты В, С, D | – противовирусные лекарственные средства: ПЕГ-ИНФ альфа-2а, ПЕГ-ИНФ альф-2b, Рибавирин, Тенофовир, Ламивудин, Симепревир, Омбитасвир, Дасабувир |
| Воспаление печени аутоиммунного характера | – глюкокортикотероидные гормоны: Преднизолон, Метилпреднизолон, Дексаметазон; – цитостатические средства (иммуномодуляторы): Мофетиламикофенолат, Метотрексат, Азатиоприн. |
| Алкогольное воспаление | – витамины группы В (Тиамин (В1, Пиридоксин (В6), Цианокобаламин (В12); – глюкокортикотероидные гормоны: Преднизолон, Метилпреднизолон, Дексаметазон; – вазодилататоры (Пентоксифиллин, Трентал). |
| Воспаление неалкогольного генеза (стеатогепатит) | – ингибиторы липазы (Орлистат) – гипогликемические лекарства (Метформин, Эксенатид); – гиполипидемические средства (Аторвастатин, Розувостатин) |
- Симптоматическая терапия:
- лечение асцита – мочегонные (Спиронолактон, Лазикс, Фуросемид), лапароцентез (пункция живота) по мере накопления жидкости;
- восстановление недостатка белка (Альбумин, Протеин, свежезамороженная плазма);
- терапия геморрагического синдрома (Терлипрессин, Лиоктреотид);
- борьба с сопутствующей инфекцией – назначают антибиотики (Цефатоксим, Цефтриаксон, Ципрофлоксацин, Офлоксацин);
- устранение симптомов печеночной энцефалопатии – L-Орнитин, L-аспартат.
При всех разновидностях цирроза прогноз продолжительности жизни для людей неутешительный и зависит от сложности морфологических изменений, настроенности пациента соблюдать все назначения и совершенства методов терапии. В среднем живут люди от трех до шести, редко до десяти, лет. Большое количество пациентов умирает от осложнения – кровотечения из варикозно-расширенных вен пищевода.
С развитием трансплантологии, у больных циррозом появился шанс получить ворую жизнь – пересадка печени.
Прогнозы у пациентов с гепатитом весьма благоприятные. Можно добиться полного излечения или периода стойкой ремиссии.
Избежать этих заболеваний можно и нужно. Для этого необходимо всего лишь вести здоровый образ жизни, разбираться в половых связях, чтобы не заразится парентеральными гепатитами, правильно питаться и следить за своим здоровьем.
источник
Хронический вирусный гепатит С с исходом в цирроз и гепатоцеллюлярную карциному (клиническое наблюдение)
*Импакт фактор за 2017 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
В статье представлен клинический случай пациента с диагнозом «цирроз печени, класс В по Чайлд — Пью» в исходе хронического гепатита С, пролеченного препаратами интерферона и рибавирина в течение 18 мес. На фоне противовирусной терапии РНК вируса гепатита С стала отрицательной через 8 нед. и оставалась стойко отрицательной на протяжении 2-х лет. В последующем на фоне стресса, через 3 мес. после окончания лечения возник рецидив хронического гепатита С с умеренной биохимической и вирусологической активностью. Через 6 мес. после рецидива при ультразвуковом исследовании был заподозрен рак печени, было получено гистологическое подтверждение. Через несколько месяцев у пациента развилось кровотечение из варикозно расширенных вен пищевода (ВРВП), а еще через 1 мес. возникло повторное кровотечение из ВРВП. Пациент наблюдался и лечился в реанимационном отделении. Появились асцит, двусторонняя пневмония, лихорадка, лейкоцитоз. Состояние больного прогрессивно ухудшалось, и при нарастающем психомоторном возбуждении, прогрессирующей дыхательной и сердечно-сосудистой недостаточности была зафиксирована биологическая смерть.
Имело место расхождение диагнозов, категория II. Причиной летального исхода стала гнойная интоксикация в результате перфорации язв пищевода, гнойного медиастинита с эмпиемой плевры слева.
Ключевые слова: хронический гепатит С, цирроз печени, гепатоцеллюлярная карцинома.
Для цитирования: Макашова В.В., Омарова Х.Г., Хохлова О.Н., Лукашенко Т.Н. Хронический вирусный гепатит С с исходом в цирроз и гепатоцеллюлярную карциному (клиническое наблюдение) // РМЖ. Медицинское обозрение. 2018. №8(II). С. 92-96
Chronic hepatitis C virus with the outcome of cirrhosis and hepatocellular carcinoma (clinical observation)
V.V. Makashova 1,2 , H.G. Omarova 1 , O.N. Hohlova 1 , T.N. Lukashenko 3
1 Central Research Institute of Epidemiology, Moscow
2 Clinical Hospital for the Infectious Diseases, Moscow
3 Outpatient Clinic № 5, Moscow
The article presents a clinical case of a patient with a diagnosis of liver cirrhosis of Child-Pugh class B in the outcome of chronic hepatitis C, treated with interferon and ribavirin for 18 months. In the course of antiviral therapy, RNA of the hepatitis C virus became negative after 8 weeks and remained steadily negative for 2 years. Subsequently, on the background of stress, 3 months after the end of treatment, a relapse of chronic hepatitis C appeared with moderate biochemical and virological activity. 6 months after the relapse, a liver cancer was suspected during an ultrasound examination and histological confirmation was obtained. After a few months, hemorrhage from esophageal varicose veins dilatation (EVVD) occurred in the patient, and after another 1 month, there was repeated hemorrhage from EVVD. The patient was monitored and treated in the intensive care department. Ascites, bilateral pneumonia, fever, leukocytosis appeared. The patient’s condition progressively worsened and with increasing psychomotor agitation, progressive respiratory and cardiovascular insufficiency, biological death was recorded.
There was a divergence of diagnoses, category II. The cause of the fatal outcome was purulent intoxication, as a result of ulcers perforation of the esophagus, purulent mediastinitis with pleural empyema on the left.
Key words: chronic hepatitis C, cirrhosis, hepatocellular carcinoma.
For citation: Makashova V.V., Omarova H.G., Hohlova O.N., Lukashenko T.N. Chronic hepatitis C virus with the outcome of cirrhosis and hepatocellular carcinoma (clinical observation) // RMJ. Medical Review. 2018. № 8(II). P. 92–96.
В статье представлен клинический случай пациента с диагнозом «цирроз печени, класс В по Чайлд — Пью» в исходе хронического гепатита С с развитием гепатоцеллюлярной карциномы
Пациент Т., 1948 г. р., 22.01.2009 г. обратился в поликлинику к инфекционисту в связи с лейкопенией (до 3,2×10 9 /л), тромбоцитопенией (60–120×10 9 ). Со слов пациента, антитела к HCV впервые выявлены в 1998 г. Не обследовался, не лечился. Впервые обследовался в поликлинике ФСБ № 5 в 2009 г., выявлена РНК HCV+, 1в генотип, вирусная нагрузка — 1,3×10 6 коп/мл.
Жалобы на периодически возникающую слабость и утомляемость.
Перенесенные заболевания: 1972 г. — аппендэктомия, 1992 г. — острый вирусный гепатит А, 1995 г. — оперирован по поводу синдрома Меллори — Вейса. В это же время были гемотрансфузии. 1996 г. — грыжесечение, 1997 г. — повторное грыжесечение, 2004 г. — язвенная болезнь 12-перстной кишки, 2005 г. — правостороннее воспаление легких, хронический бронхит, 2007 г. — повторная пневмония, 2007 г. — сильное кровотечение при удалении зубов, гипертоническая болезнь, сахарный диабет 2-го типа.
Аллергоанамнез — не отягощен.
Наследственность: у отца — цирроз печени алкогольного генеза, у матери — инсульт, у брата — хронический вирусный гепатит В.
Вредные привычки: не курит, алкоголь употреблял часто, но немного (со слов), крепкие напитки (виски, коньяк).
Объективно при осмотре: сосудистые звездочки в области грудной клетки, умеренная пальмарная эритема, иктеричность склер. Печень пальпаторно и перкуторно увеличена — выступает на 4–5 см ниже реберной дуги, селезенка не пальпируется.
Рост — 173 см, вес — 80 кг.
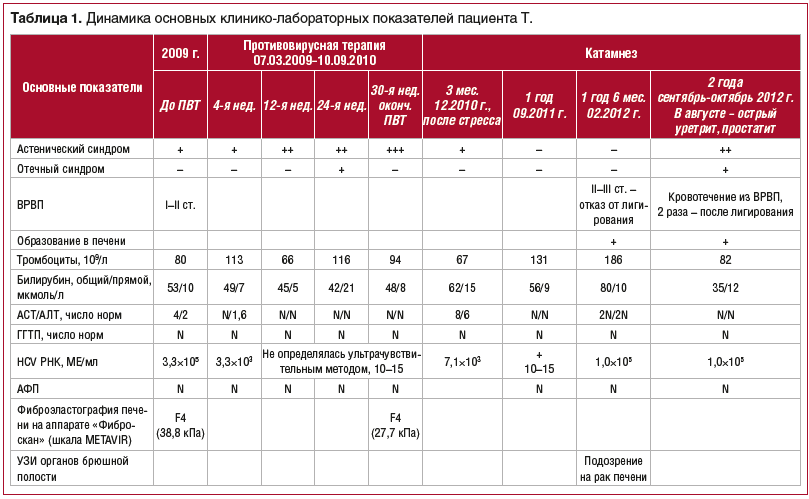
Динамика основных показателей общего и биохимического анализов крови, данные ПЦР-диагностики представлены в таблице 1.
02.02.2009 г. проведено ультразвуковое исследование (УЗИ), выявлены диффузные изменения в печени, увеличение левой доли печени (8,4 см, норма — до 7,0 см), хронический бескаменный холецистит, желчный пузырь деформирован с перегибом в теле; умеренное увеличение селезенки (13,8×6,9 см), киста правой почки.
11.03.2009 г. Фиброэластография печени: F4 по шкале METAVIR (кПа — 38,8).
Эзофагогастродуоденоскопия (ЭГДС) 20.03.2009 г. — варикозно расширенные вены пищевода (ВРВП) 1–2 ст., эрозивный бульбит.
С 07.03.2009 г. по 10.09.2010 г. проводилось противовирусное лечение препаратами интерферон альфа-2b 1 млн через день и рибавирин 800 мг/сут (по весу); постоянно получал урсодезоксихолевую кислоту 750 мг/сут.
Через 8 нед. противовирусной терапии РНК HCV не определялась (менее 500 МЕ/мл), аланинаминотрансфераза (АЛТ) и аспартатаминотрансфераза (ACT) — в норме, билирубин общий — до 42 мкм/л.
Через 6 мес. после начала противовирусной терапии состояние ухудшилось, в связи с чем был госпитализирован в ГБУЗ ИКБ № 2 ДЗМ, где находился с 08.09.2009 г. по 27.09.2009 г. Впервые выявлен асцит, по данным УЗИ увеличены печень (15 см — правая доля), селезенка (143×67 мм), Vena portae — 15 мм, селезеночная вена — 10 мм. Проведено лечение: альбумин 100 мл № 3, адеметионин, мочегонные препараты (спиронолактон, фуросемид), пропранолол 20 мг. Самочувствие и состояние значительно улучшились. В последующий период наблюдения асцит не отмечался.
Через 1,5 года стандартной противовирусной терапии (интерферон короткого действия и рибавирин) пациент жалоб не предъявлял, достигнута положительная динамика по данным УЗИ, фиброэластографии печени (эластичность печени снизилась с 38,8 до 27,7 кПа), печеночные трансаминазы и количество тромбоцитов нормализовались. РНК HCV стойко не определялась.
У пациента через 2 мес. после окончания противовирусной терапии был стресс, а через 3 мес. однократно была обнаружена РНК HCV (7,1×10 3 МЕ/мл) от 02.12.2010 г., повысилась активность ферментов (8 N).
Назначен гепатопротектор (расторопши пятнистой плодов экстракт 140 мг/сут). Через 1 мес. активность трансаминаз стала нормальной, РНК HCV не определялась ультрачувствительным методом в течение 1 года 3 мес. В марте 2012 г. при повышении активности ферментов в 2,5 раза вновь была обнаружена РНК вируса гепатита С — 1,0×10 5 МЕ/мл.
Были проанализированы показатели иммунного статуса в динамике — на фоне противовирусного лечения при декомпенсации ЦП, при окончании противовирусной терапии и в катамнезе. Выявлено, что на фоне противовирусной терапии в период декомпенсации ЦП отмечалось увеличение Т-хелперной активности при снижении цитотоксических Т-лимфоцитов, при этом иммунорегуляторный индекс оставался выше нормы. Одновременно отмечалось снижение показателей В-лимфоцитов, натуральных киллеров (NK-клеток) и TNK-клеток (Т-клетки с функциями NK-клеток), что говорит о нарушении не только гуморального, но и клеточного звена иммунного ответа и может свидетельствовать о формировании иммунодефицита. На фоне длительной противовирусной терапии пациент был обследован повторно через 1 год 3 мес. Обнаружено, что показатели всех субпопуляций Т-лимфоцитов нормализовались. Кроме этого, отмечалось выраженное увеличение показателей В-лимфоцитов (до 30%) и антител класса IgG (увеличены в 2 раза по сравнению с показателями после 6-месячного лечения). Однако клеточное (NK-клетки) звено иммунитета оставалось несостоятельным. Показатели катамнестического третьего иммунологического статуса не отличались от таковых при предыдущем исследовании. Такое медленное восстановление иммунной системы можно объяснить вновь обнаруженной репликацией HCV и ухудшением биохимических показателей.
Планировался курс повторной противовирусной терапии ХГС.
Однако 28.02.2011 г. возникла клиническая картина кровотечения из ВРВП (на фоне астенических явлений: резкое снижение уровня гемоглобина — до 92 г/л, эритроцитов — до 3,6×10 12 /л). Пациент отказался от консультации и госпитализации в отделение портальной гипертензии, необходимой для склерозирования ВРВП.
При ЭГДС от 04.03.2011 г. — ВРВП 2–3 ст., на момент осмотра — без признаков состоявшегося кровотечения или картины нестабильного местного гемостаза. Поверхностный гастродуоденит, очаговый эрозивный гастрит выходного отдела без геморрагического компонента.
Пациент постоянно получал урсодезоксихолевую кислоту 750 мг, карведилол 125 мг.
На УЗИ от 10.04.2012 г. (предыдущее — от 06.09.2011 г.)
впервые выявлено образование в правой доле печени до 3 см, смешанной эхогенности, с нечеткими контурами.
13.04.2012 г. Компьютерная томография (КТ): при и после в/в болюсного контрастирования: в артериальную фазу контрастирования на границе 7–8 сегмента и в 6 сегменте печени определяются 3 округлой формы зоны активного и равномерного накопления контрастного препарата: 1,2×0,9 см, 1,9×1,7 см и 0,8×0,7 см соответственно. Заключение: основное заболевание — ЦП в исходе ХГС. КТ-признаки 3 образований правой доли печени на фоне жирового гепатоза (дифференцировать между узлами регенерации и бластоматозным процессом); умеренно выраженная портальная гипертензия (спленомегалия, умеренное расширение воротной вены (1,4 см), вен желудка и селезенки), аномалия развития почек (подковообразная почка), псевдокисты поджелудочной железы.
24.04.2012 г. Магнитно-резонансная томография органов брюшной полости. Контрастное усиление: гадобутрол. Заключение: косвенные признаки ЦП, портальная гипертензия, спленомегалия. Зоны измененного MP-сигнала в правой доле печени, вероятно, узлы-регенераты. Образование тела поджелудочной железы, вероятно, серозная цистаденома.
В период обследования пациент жалоб не предъявлял, осмотр — без динамики.
Для исключения бластоматозных образований печени на фоне ЦП в исходе ХГС (стадия репликации вируса) и решения вопроса о возможности продолжения противовирусной терапии пациент был направлен на биопсию печени.
С 23.05.2012 г. по 28.05.2012 г. находился в хирургическом отделении ГКБ им. С.П. Боткина для проведения биопсии образования печени под УЗ-наведением.
Макроскопическое описание материала от 24.05.2012 г.:
дифференциальный диагноз между гепатоцеллюлярной аденомой и высокодифференцированным гепатоцеллюлярным раком (ГЦР). Микроскопическое описание материала от 07.06.2012 г.: фрагмент ткани печени с признаками цирротической трансформации и микроскопическая фрагментированная частица, крайне подозрительная по высокодифференцированной ГЦК с очагами некроза (проконсультировано профессором Г.А. Франком).
Для определения тактики дальнейшего ведения пациент направлен на консультацию в НИИ скорой помощи им. Склифосовского.
В июле пациент уехал в отпуск, в Крым. 18.07.2012 г. отметил подъем температуры до 39 °С, озноб, боли и увеличение правого яичка, рези и боли при мочеиспускании, кровь в конце акта мочеиспускания. Обратился к урологу. Диагноз: острый уретрит, острый простатит. Получал амоксициллин и клавулановую кислоту в течение 5 дней. Состояние улучшилось — уменьшились боли при мочеиспускании и отек яичка.
При возвращении госпитализирован в урологическое отделение ЦВКГ, где находился с 14.08.2012 г. по 31.08.2012 г. с диагнозом «острый простатит, уретрит». В урологическом отделении было кровотечение из ВРВП, остановленное консервативно. После выписки кровотечение из ВРВП повторилось. Был повторно госпитализирован в хирургическое отделение ЦКВГ, где находился с 31.08.2012 г. по 17.09.2012 г. В отделении состояние стабильное, проводилась консервативная терапия: гемостатики (этамзилат, менадиона натрия бисульфит), октреотид, противоязвенная терапия, гепатопротекторы, препараты железа. Рецидива кровотечения не отмечалось. Состояние улучшилось, стул — без признаков мелены, сохранялась анемия, уровень гемоглобина — в пределах 83–92 г/л.
Больной выписан на амбулаторное наблюдение с диагнозом «ЦП, класс В по Чайлд — Пью в исходе ХГС. Портальная гипертензия: ВРВП 4 ст., гепатомегалия. Подозрение на ГЦК в 5 сегменте печени. Состоявшееся кровотечение из ВРВП от 31.08.2012 г. Хроническая анемия смешанного генеза. Гастропатия. Доброкачественная гиперплазия предстательной железы. Аномалия развития верхних мочевых путей: подковообразная почка, без нарушения уродинамики ВМП».
В начале октября 2012 г. в ГКБ № 57 проведено эндоскопическое лигирование вен пищевода по поводу ВРВП.
12.10.2012 г. у больного появилась клиническая картина желудочно-кишечного кровотечения, в связи с чем в экстренном порядке был госпитализирован в ЦКВГ ФСБ РФ.
При поступлении — состояние средней тяжести. Кожные покровы бледные, сухие, теплые. Тошноты, рвоты нет. Температура — 36,5 °С. В сознании, адекватен, ориентирован в пространстве и времени. ЧСС — 90 уд/мин. АД — 120/70 мм рт. ст. ЧДД — 17/мин. Дыхание проводится во все отделы. Язык влажный, обложен белым налетом. Живот мягкий, не вздут, не увеличен, симметричный, участвует в акте дыхания. При пальпации — безболезненный во всех отделах. Перистальтика ослаблена. Дизурии нет. Газы отходят.
Вечером этого же дня пациент отметил рвоту кровью, установлен зонд Блэкмора. В связи с тяжестью состояния больной был переведен в реанимационное отделение. Проводилась инфузионная, спазмолитическая, гемостатическая, антисекреторная терапия. После стабилизации состояния больной переведен в хирургическое отделение. Зонд Блэкмора удален. Состояние пациента оставалось стабильным. Но 19.10.2012 г. появились боли в животе. Проведено УЗИ органов брюшной полости, отмечалось расширение общего печеночного протока, панкреатического протока. При рентгенографии органов брюшной полости патологии не выявлено. На фоне проводимой инфузионно-спазмолитической терапии боли в животе были купированы. Однако 21.10.2012 г. у пациента возник рецидив кровотечения из ВРВП. Переведен повторно в реанимационное отделение, установлен зонд Блэкмора. При динамическом УЗИ органов брюшной полости выявлено большое количество свободной жидкости. Выполнена КТ органов брюшной полости: Заключение: асцит, киста поджелудочной железы, гемангиома 4 сегмента правой доли печени. Двусторонний гидроторакс. Нижнедолевая пневмония. Инфильтрации парапанкреатической клетчатки поджелудочной железы не выявлено. Отмечалось большое количество свободной жидкости в брюшной полости.
В анализе крови — лейкоцитоз до 27×10 9 /л. Для исключения острого панкреатита с ферментативным перитонитом, воспалительных заболеваний органов брюшной полости, пареза кишечника 23.10.2012 г. проведена диагностическая лапароскопия. Интраоперационно выявлен асцит. Другой патологии не выявлено. Выполнены санация и дренирование брюшной полости. На фоне проводимого лечения у пациента отмечались эпизоды рецидива кровотечения из ВРВП. Проводились плазмо- и гемотрансфузии. Несмотря на последующую интенсивную терапию, направленную на коррекцию волемических нарушений, состояние больного прогрессивно ухудшалось. Отмечались психомоторное возбуждение, прогрессирующая дыхательная недостаточность, гипотония. 26.10.2012 г. в 18:30 пациент переведен на ИВЛ, к лечению добавлены вазопрессоры. На фоне прогрессирующей сердечно-сосудистой недостаточности в 19:00 зафиксирована асистолия. Начаты реанимационные мероприятия в полном объеме, интенсивная терапия. Все мероприятия в течение 45 мин были неэффек-
тивны. В 19:45 зафиксирована биологическая смерть.
В отделении причиной смерти указана острая сердечно-сосудистая недостаточность, развившаяся на фоне прогрессирующей полиорганной, сердечно-сосудистой недостаточности.
Основной диагноз: ЦП, класс С по Чайлд — Пью.
Осложнение основного диагноза: портальная гипертензия: ВРВП 4 ст., гепатомегалия. Состоявшееся кровотечение из варикозно расширенных вен пищевода от 12.10.2012 г., 21.10.2012 г., 25.10.2012 г. Постгеморрагическая анемия тяжелой степени. Гастропатия. Асцит. Печеночная недостаточность.
Сопутствующие заболевания: двусторонняя нижнедолевая пневмония. Двусторонний гидроторакс. ИБС: атеросклеротический кардиосклероз, гипертоническая болезнь 2 ст. Язвенная болезнь 12-перстной кишки. Киста поджелудочной железы. Гемангиома 4 сегмента печени.
Патологоанатомический диагноз (после гистологического исследования).
Основное комбинированное заболевание:
Мелкоузловой ЦП.
Операция диагностической лапароскопии 23.10.2012 г.
по поводу подозрения на острый панкреатит с санацией и дренированием брюшной полости.
Фоновые заболевания:
Сахарный диабет (по клиническим данным).
ХГС (по клиническим данным).
Осложнения: варикозное изменение вен пищевода. Эрозивно-язвенный эзофагит нижней трети пищевода с перфорацией в ткани заднего средостения. Гнойный
медиастинит заднего средостения. Эмпиема плевры слева — 3,3 л гнойного экссудата (по данным посмертного бактериологического исследования от 31.10.2012 г.). — Klebsiella pneumoniae, Enterococcus faecalis, Staphylococcus epidermidis. Ателектаз левого легкого. Правосторонний гидроторакс — 0,5 л. Мелкоочаговая бронхопневмония в нижней доле правого легкого. Малокровие оболочек головного мозга и внутренних органов. Асцит (0,4 л). Гепато- и спленомегалия (1375 и 355 г). Мелкоочаговые инфаркты в печени и предстательной железе. Отек правого легкого. Отек головного мозга. Паренхиматозная дистрофия миокарда, почек.
Сопутствующие заболевания: атеросклероз аорты (IV стадия, 3 степень). Мелкоочаговый кардиосклероз миокарда стенок левого желудочка, атеросклероз венечных артерий (IV стадия, 3 степень). Гипертоническая болезнь: эксцентрическая гипертрофия миокарда, стенок левого желудочка (стенка левого желудочка — 1,3 см, масса сердца — 395 г), артерио-артериоло-нефросклероз. Мелкоузловая гиперплазия коркового слоя надпочечников. Железистый тип нодозной гиперплазии предстательной железы. Киста поджелудочной железы. Сахарный диабет 2-го типа (по клиническим данным). Давние операции: аппендэктомия (1972 г.), верхнесрединная лапаротомия (по поводу синдрома Меллори — Вейса, 1995 г.).
Таким образом, при аутопсийном исследовании подтвердился диагноз ЦП и обнаружены: гнойный медиастинит, левосторонняя эмпиема плевры, развившиеся в исходе эрозивно-язвенного эзофагита на фоне сахарного диабета.
Непосредственной причиной смерти больного явилась гнойная интоксикация.
Сличение диагнозов: расхождение диагнозов. Категория II. Причина субъективная — не учтена роль сахарного диабета в развитии гнойных осложнений. Не диагностированы смертельные осложнения: перфорация язв пищевода, гнойный медиастинит с эмпиемой плевры слева. Эндоскопическое исследование проводилось однократно в день поступления, рентгенологически не выявлены тяжелые гнойно-деструктивные изменения в левой плевральной полости и заднем средостении. Причина объективная — тяжесть состояния больного.
источник