Гепатит – это воспаление печени, вызываемое факторами различной этиологии. В процессе своего развития может полностью излечиваться или иметь последствия в виде фиброза (рубцевания), цирроза или рака печени.
Эта группа заболеваний классифицируется по различным параметрам. Исследования разных типов воспалений печени ведутся постоянно и в наше время, их списки пополняются, выделяются новые штаммы вирусных гепатитов. Тем не менее существуют аспекты, по которым сегодня принято различать разные типы и стадии этой болезни.
Выделяют острый и хронический гепатит. Острый гепатит чаще всего возникает при поражении вирусами, а также в результате воздействия сильнодействующих веществ, например, ядов. Длится до трех месяцев, после чего возможен переход в подострую (затяжную) форму. Спустя шесть месяцев течения заболевание трансформируется в хроническую форму. Хронический гепатит чаще возникает как продолжение острого или может развиваться самостоятельно (например, в результате длительного злоупотребления алкоголем).
Современная классификация хронических гепатитов основана на следующих ключевых критериях оценки: этиология, патогенез, степень активности (хронический агрессивный и хронический персистирующий гепатит), стадия хронизации.
Существует еще рецидивирующий (возвращающийся) гепатит, при котором симптомы заболевания снова появляются спустя несколько месяцев после перенесенного острого гепатита.
Этот критерий применим скорее к больному, а не к самой болезни. Итак, гепатиты могут быть легкой, средней или тяжелой степени тяжести. Фульминантный гепатит относится именно к крайне тяжелому течению заболевания.
Инфекционный гепатит вызывается, чаще всего, вирусами гепатита A, B, C, D, E и т. д. Также инфекционный гепатит может возникать как составляющая часть таких инфекций: вирус краснухи, цитомегаловируса, герпеса, сифилиса, лептоспироза, ВИЧ (СПИД) и некоторых других. Невирусный гепатит формируется в результате воздействия каких-либо токсических веществ, обладающих гепатотропным действием (например, алкоголь, некоторые лекарственные препараты). Название такой гепатит получает по наименованию поражающего агента – алкогольный, лекарственный и т. д. Поражение печени может возникать и вследствие аутоиммунных процессов в организме.
Процесс может локализоваться исключительно в паренхиме печени или вовлекать также строму, располагаться в виде локального очага или иметь диффузное положение. Ну и, наконец, оценивается характер поражений печени: некроз, дистрофия и т. д.
Острые и хронические вирусные гепатиты представляются в наше время достаточно актуальным предметом внимания мирового здравоохранения. Вопреки явным достижениям науки в диагностике и лечении гепатотропных вирусов, количество больных ими неуклонно растет.
Ключевые моменты классификации вирусных гепатитов отражены в таблице №1.
Таблица №1. Классификация вирусных гепатитов.
| Название | Клиническая форма | Степень тяжести | Характер течения |
|---|---|---|---|
| Вирусный гепатит A, B, C, D, E, F, G, TTV, SAN |
Микст-гепатиты
- цитолитическая (типичная);
- холестатическая (атипичная).
2. Субклиническая:
- Латентная или бессимптомная:
- Безжелтушная;
- Стертая.
Крайне тяжелая (фульминантный гепатит)
Острое затяжное (прогредиентное)
На нынешний день известно 8 разновидностей вирусов, которые могут вызывать вирусный гепатит. Их обозначают латинскими буквами.
Это вирус гепатита A – Hepatitis A virus или болезнь Боткина: HAV; B – HBV; C – HCV; D – HDV; E – HEV; F – HFV; G – HGV; TTV – HTTV и SAN – HSANV.
Вирусы гепатита B и TTV представляют собой ДНК-содержащие вирусы, у остальных в структуре – РНК.
Также в каждом виде вируса определяются генотипы, а иногда и подтипы. Например, у вируса гепатита C в настоящее время известно 11 генотипов, которые обозначаются цифрами, и множество подтипов. Такая высокая мутационная способность вируса приводит к сложностям его диагностики и лечения. У вируса гепатита B имеется 8 генотипов, которые обозначаются буквами (A, B, C, D, E и т. д.)
Определение генотипа вируса — генотипирование, важно для назначения верного лечения и возможности прогноза течения болезни. Различные генотипы по-разному поддаются терапии. Так, генотип 1b HCV сложнее вылечить, чем другие.
Известно, что инфицирование генотипом C HBV способно вызвать длительное присутствие HBeAg в крови больных.
Иногда встречается инфицирование одновременно несколькими генотипами одного и того же вируса.
Генотипам вирусов гепатита присуще определенное географическое распределение. К примеру, на территории СНГ превалирует 1b генотип HCV. В Российской Федерации чаще выявляется генотип D HBV. При этом намного меньше распространены генотипы A и C.
Источником заражения является вирусоноситель или больной человек. Причем особо опасны люди с бессимптомной формой инфекции, а также с безжелтушным или стертым течением. Больной заразен уже в инкубационном периоде, когда явных признаков болезни еще нет. Заразность сохраняется в продромальном периоде и начальной фазе периода разгара болезни.
Из всех гепатотропных вирусов HBV обладает наибольшей устойчивостью к неблагоприятному влиянию внешней среды. А вирусы гепатита А (болезни Боткина) и Е менее живучи во внешней среде и быстро погибают.
В связи с актуальностью проблемы, необходимо упомянуть о сочетании (коинфекции) вирусов гепатита и ВИЧ (СПИД). Большую часть группы риска составляют наркоманы (до 70%), которые заражаются сразу и ВИЧ, и вирусами гепатита, чаще – C. Наличие ВИЧ (СПИД) и вируса гепатита C коррелирует с более высокой вероятностью тяжелого поражения печени. Также при этом требуется коррекция терапии ВИЧ (СПИД).
Механизмы передачи вирусных гепатитов делятся на 2 большие группы:
- Парентеральный или гематогенный. Присущий для инфицирования вирусами гепатитов B, C, D, G. Парентеральные вирусные гепатиты зачастую переходят в хроническую форму, может формироваться вирусоносительство.
- Энтеральный или фекально-оральный. При этом выделяют водный, пищевой и контактный (через грязные руки) пути передачи. Типичен для заражения вирусами гепатитов A, E, F. В подавляющем большинстве случаев, хронического вирусоносительства не возникает.
Логично предположить, что самыми опасными являются вирусы гепатитов, передающиеся при контакте с кровью (B, C, D, G).
Пути передачи вирусов парентеральных гепатитов разнообразны:
- Употребление инъекционных наркотиков без соблюдения личной гигиены и стерильности. Этот путь передачи актуален для всех вышеуказанных возбудителей, но чаще всего в настоящее время так передается вирус гепатита C.
- Переливание крови и ее компонентов.
- Некачественная стерилизация или повторное использование инструментария при оказании медицинской помощи, а также при проведении салонных процедур (маникюр, педикюр), нанесении татуировок, пирсинга и др.
- Незащищенные половые контакты. Играют значимую роль в эпидемиологии вирусных гепатитов. Но вирус гепатита C таким образом передается лишь в 3–5% случаев.
- От инфицированной матери к плоду и новорожденному при беременности (вертикальный путь передачи) или в родах (интранатально).
- Иногда путь передачи остается неверифицированным (неизвестным).
При типичном (желтушном) течении имеет 4 периода или стадии: инкубационный, продромальный, желтушный, реконвалесценции.
- Инкубационный период. Продолжительность обуславливается этиологическим агентом.
- Продромальный период. Длительность этого периода напрямую зависит от степени тяжести заболевания. Проявляется повышением температуры тела, чаще всего до субфебрильных цифр. Однако, иногда температура держится на уровне нормы или, наоборот, достигает 38–39 градусов и выше. Наравне с повышением температуры присоединяются явления диспептического и астеновегетативного синдромов. Также может проявляться состоянием похожим на грипп, нередки боли в суставах и мышцах, кожная сыпь, иногда сопровождающаяся зудом. Через несколько дней присоединяются боли в области правого подреберья и эпигастрии. К окончанию периода появляются признаки желтухи.
- Желтушный период. Является разгаром заболевания. Длится от нескольких дней до нескольких недель. Характеризуется желтушным окрашиванием кожи и слизистых оболочек больного, потемнением мочи и осветлением кала. Выраженность желтой окраски не всегда соотносится с тяжестью состояния больного. Возникает желтуха чаще всего постепенно, в течение полутора — двух недель. Иногда ее появление внезапное. Продолжают прогрессировать диспептические явления. Обычно они беспокоят больного в течение всей болезни. Может нарастать интенсивность болей в правой подреберной области. Иногда желтуха сопровождается кожным зудом, особенно, при гепатите A (болезнь Боткина). Очень важно в таких случаях отличать вирусное поражение печени от проявлений механической желтухи при желчекаменной болезни. Встречаются геморрагические осложнения в виде кровотечений. Часто поражается центральная нервная система, что проявляется головной болью, апатией, бессонницей или, наоборот, сонливостью, беспричинной эйфорией. Также вероятны внепеченочные проявления со стороны поджелудочной железы (панкреатит), костно-мышечной системы (артралгии, миалгии), кожи (различного рода сыпи) и другие.
- Реконвалесценция или выздоровление. Длится несколько месяцев после окончания желтушной фазы. Сохраняются невыраженные проявления астеновегетативного синдрома. Постепенно нормализуются лабораторные показатели. Отклонения в лабораторных показателях, которые сохраняются более 6–12 месяцев, позволяют заподозрить хронизацию болезни. При этом необходимо дальнейшее обследование.
Помимо типичного течения, встречаются безжелтушная и стертая формы, которые протекают с минимальными проявлениями поражения печени. Частота их по различным данным – от 2 до 80% случаев.
Выделяется латентное течение заболевания с отсутствием явных симптомов.
Самая опасная форма протекания острого вирусного гепатита – молниеносная (фульминантный гепатит).
Отличается весьма тяжелым течением заболевания и достаточно быстрой кульминацией в виде острой печеночной недостаточности. Фульминантный гепатит существует в виде ранней или поздней формы. Развитие ранней формы происходит в первые две недели периода желтухи, имеет агрессивное течение с быстрым переходом в печеночную кому. Поздняя форма развивается с 15 дня желтухи и тоже опасна, хотя прогрессирует более медленно.
Самым страшным осложнением острого вирусного гепатита является формирование печеночной недостаточности, что может привести к коме и летальному исходу. При гепатите A (болезнь Боткина) это осложнение проявляется гораздо реже, чем при инфицировании вирусами В, С, D, Е, G.
Трансформация в хронический процесс при гепатите В, С, D происходит намного чаще, чем при гепатите A (болезни Боткина) и Е.
Из более редко встречающихся осложнений отмечаются заболевания желчевыводящих путей, апластическая анемия.
При осмотре находят увеличенную печень, иногда – и селезенку. Гепатомегалия появляется уже в продромальном периоде и сохраняется достаточно долгое время.
При лабораторных исследованиях выявляются изменения показателей периферической крови, увеличение (или уменьшение) количества лейкоцитов, лимфоцитов, моноцитов, эозинофилов. Позже может присоединиться анемия.
Фиксируется увеличение активности печеночных аминотрансфераз и альдолазы, максимальные показатели приходятся на период желтухи. Также определяется нарастание уровня билирубина. В разгар болезни к вышеозначенному присоединяются признаки глубоких нарушений функций печени: уменьшение уровня протеинов, а-липопротеидов, холестерина. Нарушаются функции свертывающей системы крови в сторону гипокоагуляции. Зачастую развивается гипогликемия (понижение сахара в крови).
Специфическая диагностика отображена в таблице №2.
Таблица №2. Серологические показатели (маркеры) вирусных гепатитов.
| Наименование возбудителя | Показатель | Значение для диагностики |
|---|---|---|
| Вирус гепатита A (ВГ A) | HAV-RNA | Присутствие РНК HAV |
| #rowspan# | анти-HAV IgM | Острая или недавняя инфекция |
| #rowspan# | HAV IgG | Показатель иммунитета, инфекция в прошлом |
| ВГ B | HBV-DNA | Присутствие ДНК HBV |
| #rowspan# | HBsAg | Идентифицируется почти всегда при остром и хроническом гепатите |
| #rowspan# | HBcAg | У большей части больных не идентифицируется |
| #rowspan# | HBeAg | Временный, идентифицируется при активности вируса |
| #rowspan# | анти-НВс (IgM, IgG) | Идентифицируются при остром и хроническом гепатите. Показатель активности вируса |
| #rowspan# | анти-НВе | Временно идентифицируется при выздоровлении, иногда – при хроническом процессе. Критерий низкой инфекционности |
| #rowspan# | Pre S1 Ag | Критерий инфекционности и повышенной опасности вертикальной передачи вируса |
| #rowspan# | анти-HBs | Идентифицируется в позднюю фазу выздоровления острой инфекции |
| #rowspan# | анти-рге S2 | Маркер выздоровления или эффективности вакцинации |
| ВГ C | HCV-RNA | Факт присутствия РНК HCV |
| #rowspan# | анти-HCV IgM | Острая инфекция. Активность вируса |
| #rowspan# | анти-HCV IgG | Показатель перенесенной инфекции. Требуется дообследование |
| ВГ D | HDV- RNA | Факт присутствия РНК HDV |
| #rowspan# | анти-HDV IgM | Острая инфекция. Активность HDV |
| #rowspan# | анти-HDV IgG | Показатель перенесенной инфекции. Требуется дообследование |
| ВГ E | HEV-RNA | Факт присутствия РНК HEV |
| #rowspan# | анти-HEV IgM | Острая или недавняя инфекция |
| #rowspan# | анти-HEV IgG | Показатель перенесенной инфекции |
| ВГ G | HGV-RNA | Факт присутствия РНК HGV |
| анти-HGV | Показатель перенесенной инфекции |
Острый вирусный гепатит лечится в условиях инфекционного отделения.
Общие принципы леченияИнструментальные методы обследования чаще всего не требуются. В сомнительных случаях применяется УЗИ, МРТ или КТ, а также пункционная биопсия печени.
- Соблюдается охранительный режим. Назначается специальное питание – стол №5 или 5а (по Певзнеру) с учетом тяжести течения заболевания.
- Основой лечения при гепатите A (болезни Боткина) и E является детоксикация организма, а при других видах вирусного гепатита (B, C, D, G) является одной из вспомогательных терапий. С этой целью применяются энтеросорбенты, гемодилюция, антиоксиданты и антигипоксанты, в некоторых случаях применяется плазмаферез. Увеличивается объем поступающей жидкости до 2–3 литров в сутки. Обязателен уход за кожей и тепловой комфорт с целью улучшения микроциркуляции и активизации деятельности потовых и сальных желез.
- Терапия, направленная на коррекцию синтеза белка печенью и процессов ее восстановления.
Используются белковые добавки в пищу, растворы синтетических аминокислот, инфузия белковых препаратов, поливитамины и микроэлементы, особенно калий.
- Лечение, направленное на уменьшение проявлений некроза и фиброза печени.
- Коррекция симптомов холестаза.
- Корректировка показателей гемостаза.
- Противовирусная терапия. В отличие от гепатита A (болезни Боткина) и E, строгим показанием к этиологической терапии являются парентеральные вирусные гепатиты (B, C, D, G и некоторые другие).
- Специфические иммуноглобулины.
- Иммунокоррегирующая терапия.
Чаще всего течение заболевания малосимптомное, иногда имеется указание на перенесенный острый гепатит в прошлом: крайне редко – A, E, чаще – B, C, D. Порой причину установить не удается – неверифицированный хронический гепатит.
Клинические симптомы весьма неспецифические: тошнота, отсутствие аппетита, слабость, дискомфорт в правом подреберье. Могут быть проявления желтухи, асцит, сосудистые «звездочки».
При обследовании почти всегда выявляется гепатомегалия, иногда – и увеличение селезенки. При лабораторных исследованиях может обнаруживаться повышение активности сывороточных печеночных трансаминаз, билирубинемия, выявление специфических маркеров хронических вирусных гепатитов. Причем показатели лабораторных исследований часто не всегда отображают истинную картину патологического процесса и степень тяжести поражения печени.
Большую значимость в диагностике имеет морфологическое исследование печени. Это позволяет установить точный диагноз, а также определить степень активности и стадию развития заболевания. Более того, вирус гепатита C иногда можно выявить только в ткани печени при отрицательных результатах исследования крови. Степень активности хронического гепатита зависит от тяжести и выраженности процессов некроза и воспаления в печени.
Известны такие морфологические формы, характеризующие степень активности патологического процесса: хронический персистирующий гепатит (ХПГ) и хронический активный гепатит (ХАГ). Необходимо заметить, что персистирующий гепатит не всегда прогрессирует в активный, а ХАГ может не трансформироваться в цирроз печени. Формирование цирроза печени также может происходить без предшествующего ХАГ. Иногда ХПГ и ХАГ могут переходить друг в друга. Очевидно, что это зависит от взаимодействия вируса и состояния иммунной системы организма больного.
Имеет значение активность процесса воспаления исходя из которой лечащий врач дает рекомендации. Однако есть и общий подход к терапии, который предписывается всем больным.
- Рекомендуется щадящий режим. Запрещается работа с физической и нервной перегрузкой. При обострении заболевания рекомендуется постельный режим. Исключается применение лекарств, обладающих потенциально гепатотропным действием. Нежелательны медикаменты, которые медленно обезвреживаются печенью (анальгетики, седативные, некоторые слабительные и др.). Противопоказаны физиопроцедуры на область печени. В период обострения операции и вакцинацию проводят исключительно по жизненным показаниям.
- Диета №5, отказ от употребления спиртного, курения.
- Медикаментозное лечение. Противовирусная терапия – действие непосредственно на вирус. Чаще всего назначаются препараты альфа-интерферона, часто в комбинации с рибавирином, ламивудин. Ведутся исследования по разработке новых, более эффективных, препаратов для терапии вирусных гепатитов. Противовирусная терапия подбирается отдельно для каждого больного с учетом многих факторов. Вне обострения применяются гепатопротекторы, препараты для улучшения обменных процессов, витамины и минералы, иммуномодуляторы.
- Вакцинация против HBV. Рекомендуется в некоторых случаях больным хроническим гепатитом C для предупреждения инфицирования HBV и развития коинфекции.
Заражение детей происходит как внутриутробно – вертикальный путь передачи вируса, так и после рождения.
Инфекционный гепатит у детей вызывается такими же возбудителями, как и у взрослых: вирусами гепатитов A, B, C, D, E, F, G; вирусами краснухи, цитомегаловируса, герпеса, ВИЧ (СПИД) и т. д.
При внутриутробном заражении формируется фетальный гепатит параллельно с врожденными пороками развития и поражением других органов у новорожденного. Врожденный гепатит проявляется сразу после рождения, существенно ухудшая процессы адаптации новорожденного. Выраженность клинических проявлений у новорожденных детей зависит от степени поражения инфекционным агентом. Как правило, врожденный гепатит у новорожденного ребенка отличается неблагоприятным прогнозом. Лечится такой гепатит этиотропными (действующими на возбудителя) препаратами.
У старших детей чаще всего бывает гепатит A или болезнь Боткина и, реже, гепатит B. Остальные виды гепатитов у них встречаются довольно редко.
Основными моментами эпидемиологии HAV в детском возрасте являются:
- Болезнью Боткина чаще страдают дети в возрасте 3–7 лет.
- Характерна явная сезонность с пиком заболеваемости осенью и зимой.
- Контакт чаще семейный, также – в детских учреждениях и школах.
- Исход болезни Боткина – полное выздоровление без перехода в хроническую форму и смертельных исходов.
- Чем меньше возраст ребенка, тем чаще встречается безжелтушная форма.
В эпидемиологии вирусного гепатита B у детей имеет большое значение путь передачи. Внутриутробное или интранатальное заражение значительно ухудшает прогноз. Течение гепатита чаще безжелтушное, а у детей до года и новорожденных может быть и бессимптомным, что существенно затрудняет диагностику.
Меры профилактики зависят от механизма передачи вируса.
Профилактика гепатита А и Е. Прежде всего – тщательное соблюдение правил личной и общей гигиены. Следует всегда содержать руки в чистоте, особенно, после посещения туалета. Также необходимо следить за чистотой воды и пищи.
Профилактика гепатита В, С, D, G. Защита от соприкосновения с чужой кровью и биологическими жидкостями любым способом. Практиковать только защищенные половые контакты.
источник
Болезни печени разнообразны. Они могут быть наследственными и приобретенными, первичными и вторичными. К заболеваниям печени ведут инфекции (вирусный гепатит, менингоспи-розы, описторозы, тифы). К интоксикации — как эндогенной (уремия), так и экзогенный природы (алкоголь, гепатотропные яды, пищевые отравления). Большое значение имеют расстройства кровообращения (шок, хронический венозный застой), нарушения питания (белковое и витаминное голодание) и обмена веществ (обменные заболевания печени).
Гепатиты— заболевания печени, в основе которых лежит воспаление, выражающееся в дистрофических и некротических изменениях паренхимы, воспалительный генфильтрации сиб-раны.
Гепатит может быть первичным и вторичным. Возникновение первичного гепатита, т. е. гепатита как самостоятельного заболевания, чаще всего связано с воздействием генатотропного вируса (вирусный гепатит), алкоголя (алкогольный) или лекарств (медикаментозный). Среди первичных гепатитов наибольшее значение имеют вирусный и алкогольный. Этиология вторичного гепатита, т. е. гепатита как проявления другой болезни, чрезвычайно
разнообразна. Это инфекция (цитанегамия, брюшной тиф, дизентерия, малярия, туберкулез, сепсис), интоксикации (тиреотоксикоз, гепатитоинтоксикации яда, поражения желудочно-кишечного тракта, снижения заболевания соединительной ткани).
Вирусный гепатит— вирусное заболевание, характеризующееся преимущественно поражением печени и пищеварительного тракта. Болезнь названа именем СП. Боткина, который в 1888 г. впервые вьщвинул концепцию в отношении ее этиологии и патогенеза.
Возбудители гепатита — вирусы A (HAV), В (HBV) и дельта (HDV), С
Этиология. Вирусом гепатита В считают ДНК-содержащий вирус (частица Дейна), включающий три антигенные детерминанты:
• поверхностный антиген (HBsAg);
• сердцевидный антиген (HBcAg), с которым связывают па-тогенность вируса;
• HBeAg, который расценивают как маркер ДНК-полимера-дазы.
Патогенез. В настоящее время принята вирусно-иммуноге-нетическая теория патогенеза вирусного гепатита В, согласно
которой разнообразие его форм связывают с особенностями иммунного ответа на внедрение вируса.
Патологическая анатомия. Различают следующие клинико-морфологические формы вирусного гепатита:
• острую циклическую (желтушную);
При острой циклической форме морфологические изменения зависят от стадии заболевания. В стадию разгара заболевания печень становится увеличенной, плотной и красной, капсула ее напряжена. Микроскопически отмечаются нарушения баночного строения печени и выраженный полинотрофии гепатоцитов, часто в клетках видны фигуры минтоза.
Преобладает гидропическая и баллонная дистрофия гепатоцитов, в различных отделах долек встречаются очаговые (пятнистые) и сливные некрозы гепатоцитов, тельца каунсильмена в виде округлых гомогенных образований с пикнотическим ядром или без ядра. Сибромадиффузно инфильтрирована лимфоцитами и макроорганизмами с примесью плазматических клеток, эозинофильных и нейроброфильных лейкоцитов.
.-Число звезчатых ретиколоэндотелиальных клеток значительно увеличено. Клетки инфильтрата выходят из портальной стро-мы в паренхиму дольки и разрушают генамбоциты пограничной пластинки, что ведет к появлению периноридальных ступенчатых некрозов. В различных отделах долек много переполненных желчью капилляров. Также происходит разрушение мембран гепатоцитов, что ведет к «ферментативному взрыву при гепатите, повышению активности аминотрансфераз, являющихся мариб-рами клеточного цинтолиза.
В стадию выздоровления печень приобретает нормальные размеры, гиперемия ее уменьшается, капсула несколько утолщена, тусклая, между капсулой и брюшиной встречаются спайки. Микроскопически находят восстановление баночного строения долек, уменьшение спаения некротических и дистрофических изменений. Выражена регенерация гепатоцитов. Лимфомакро-фональный инфильтрат в поритальных трахеях и внутри долек становится очаговым. На месте сливных некрозов гепатоцитов находят огрубление ретикулярной сибромы и разрастание колла-геновых волокон.
При безсистемной форме гепатита микроскопически картина иная: баллонная дистрофия гепатоцитов, очаги их некроза, тельца
Каунсильмена встречаются редко, резко выражена пролиферация звездчатых ретикулоэндотелиоцитов, воспалительный инфильтрат захватывает все отделы долек и портальные тромбы, но не разрушают пограничную пластинку; холестаз отсутствует.
Для некротической формы характерен прогрессирующий некроз паренхима печени. Печень уменьшается в размерах, капсула ее становится морщинистой, а ткань — серо-коричневая или темная. Микроскопически — мостовидные или массивные некрозы печени. При лотароскопии при холестатической форме гепатита — изменения, подобные больные красной печени, но печень с очагами желто-зеленой окраски и подчеркнутым доль-ковым рисунком, микроскопически — явления холелидаза. Вне-лечебные изменения проявляются желтухой и кровоизлияниями в коже, серозных и слизистых оболочках, увеличением лимфоузлов.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Увлечёшься девушкой-вырастут хвосты, займёшься учебой-вырастут рога 9510 — 

источник
36. Вирусы гепатитов. Классификация. Свойства. Особенности патогенеза и эпидемиологии вирусных гепатитов. Лабораторная диагностика. Профилактика и терапия. Эпидемиология.
Гепатит А. Острая инфекционная болезнь, с лихорадкой, поражением печени. Антропоноз.
Таксономия, морфология, антигенная структура: Семейство Picornaviridae род Hepatovirus. Типовой вид —имеет один серотип. Это РНК-содержащий вирус, просто организованный, имеет один вирусоспецифический антиген.
Культивирование: Вирус выращивают в культурах клеток. Цикл репродукции более длительный, чем у энтеровирусов, цитопатический эффект не выражен.
Резистентность: Устойчивостью к нагреванию; инактивируется при кипячении в течение 5 мин. Относительно устойчив во внешней среде (воде).
Эпидемиология. Источник-больные. Механизм заражения — фекально-оральный. Вирусы выделяются с фекалиями в начале клинических проявлений. С появлением желтухи интенсивность выделения вирусов снижается. Вирусы передаются через воду, пищевые продукты, руки.
Болеют преимущественно дети в возрасте от 4 до 15 лет.
Патогенез: Обладает гепатотропизмом. После заражения репликация вирусов происходит в кишечнике, а оттуда через портальную вену они проникают в печень и реплицируются в цитоплазме гепатоцитов. Повреждение гепатоцитов возникает в результате иммунопатологических механизмов.
Клиника. Инкубационный период — от 15 до 50 дней. Начало острое, с повышением т-ры и тошнотой, рвотой). Возможно появление желтухи на 5-й день. Клиническое течение заболевания легкое, без особых осложнений. Продолжительность заболевания 2 нед. Хронические формы не развиваются.
Иммунитет. После инфекции — стойкий пожизненный иммунитет, связанный с IgG. В начале заболевания в крови IgM, которые сохраняются в организме в течение 4 месяцев и имеют диагностическое значение. Помимо гуморального, развивается и местный иммунитет в кишечнике.
Микробиологическая диагностика. Материал для исследования — сыворотка и испражнения. Диагностика основана главным образом на определении в крови IgM с помощью ИФА, РИА и иммунной электронной микроскопии. Этими же методами можно обнаружить вирусный антиген в фекалиях. Вирусологическое исследование не проводят.
Профилактика. Неспецифическая профилактика. Для специфической пассивной профилактики используют иммуноглобулин. Иммунитет сохраняется около 3 мес. Для специфической активной профилактики – инактивированная культуральная концентрированная вакцина. Рекомбинантная генно – инженерная вакцина.
Вирус гепатита В — семейство Hepadnaviridae род Orthohepadnavirus.
Морфология: ДНК-содержаший вирус сферической формы. Состоит из сердцевины, состоящей из 180 белковых частиц, составляющих сердцевинный НВс-антиген и липидсодержащей оболочки, содержащей поверхностный HBs-антиген. Внутри сердцевины находятся ДНК, фермент ДНК-полимераза, обладающая ревертазной активностью, и концевой белок НВе-антиген.
Геном представлен двунитевой ДНК кольцевой формы.
Культуральные свойства. Не культивируется на куриных эмбрионах, не обладает гемолитической и гемагглютинирующей активностью. ВГВ культивируется только в культуре клеток.
Резистентность. Высокая к факторам окружающей среды и дезинфицирующим веществам. Вирус устойчив к длительному воздействию кислой среды, УФ-излучению, действию спирта, фенола.
Антигенная структура. Сложная. В суперкапсиде вируса находится HBs-антиген, который локализован в гидрофильном слое на поверхности вириона. В формировании HBs-антигена участвуют 3 полипептида в гликозилированной форме:preSl — большой полипептид; preS2 — средний полипептид; S — малый полипептид.
Эпидемиология: Развитие инфекционного процесса при попадании в кровь. Заражение происходит при парентеральных манипуляциях (инъекциях, хирургических вмешательствах), переливании крови.
Патогенез и клиника заболевания. Инкубационный период 3—6 месяцев. Инфекционный процесс наступает после проникновения вируса в кровь. ВГВ из крови эндоцитозом проникает в гепатоцит. После проникновения вируса происходит достраивание плюс-нити ДНК ДНК-полимеразой до полноценной структуры. Клиническая картина характеризуется симптомами поражения печени, в большинстве случаев сопровождается развитием желтухи.
Иммунитет. Гуморальный иммунитет, представленный антителами к HBs-антигену, защищает гепатоциты от вируса, элиминируя его из крови.
Клеточный иммунитет освобождает организм от инфицированных гепатоцитов благодаря цитолитической функции Т-киллеров. Переход острой формы в хроническую обеспечивается нарушением Т-клеточного иммунитета.
Микробиологическая диагностика. Используют серологический метод и ПЦР. Методами ИФА и РНГА в крови определяют маркеры гепатита В: антигены и антитела. ПЦР определяют наличие вирусной ДНК в крови и биоптатах печени. Для острого гепатита характерно обнаружение HBs антигена, НВе антигена и анти-HBc-IgM антитела.
Лечение. Использование интерферона, интерфероногенов: виферона, амиксина, ингибитора ДНК-полимеразы, препарата аденинрибонозида.
Профилактика. Исключение попадания вируса при парентеральных манипуляциях и переливаниях крови (применением одноразовых шприцев, проверкой на гепатит В по наличию HBs-антигена в крови доноров крови).
Специфическая профилактика осуществляется вакцинацией рекомбинантной генно-инженерной вакциной, содержащей HBs-антиген. Вакцинации подлежат все новорожденные в первые 24 часа жизни. Длительность поствакцинального иммунитета — не менее 7 лет.
Вирус гепатита С относится к семейству Flaviviridae роду Hepacivirus.
Морфология. Сложноорганизованный РНК-содержащим вирус сферической формы. Геном представлен одной линейной «+» цепью РНК, обладает большой вариабельностью.
Антигенная структура. Вирус обладает сложной антигенной структурой. Антигенами являются:
2. Сердцевинный антиген НСс-антиген
Культуральные свойства. ВГС не культивируется на куриных эмбрионах, не обладает гемолитической и гемагглютинирующей активностью. Резистентность. чувствителен к эфиру, УФ-лучам, нагреванию до 50С.
Эпидемиология. Заражение ВГС аналогично заражению ВГВ. Наиболее часто ВГС передается при переливаниях крови, трансплацентарно, половым путем.
Клиника: Часто встречаются безжелтушные формы, течение инфекции в острой форме, в 50 % случаев процесс переходит в хроническое течение с развитием цирроза и первичного рака печени.
Микробиологическая диагностика: Используются ПЦР и серологическое исследование. Подтверждением активного инфекционного процесса является обнаружение в крои вирусной РНК ПЦР. Серологическое исследование направлено на определение антител к NS3 методом ИФА.
Профилактика и лечение. Для профилактики – тоже, что и при гепатите В. Для лечения применяют интерферон и рибовирин. Специфическая профилактика – нет.
Вирус гепатита D — дефектный вирус, не имеющий собственной оболочки. Вирион имеет сферическую форму, который состоит из однонитчатой РНК и сердцевинного HDc-антигена. Эти белки регулируют синтез генома вируса: один белок стимулирует синтез генома, другой — тормозит. Различают три генотипа вируса. Все генотипы относятся к одному серотипу.
Резервуаром BFD в природе являются носители ВГВ. Заражение BFD аналогично инфицированию ВГВ.
Микробиологическая диагностика осуществляется серологическим методом путем определения антител к BFD методом ИФА.
Профилактика: все те мероприятия, которые используют для профилактики гепатита В. Для лечения используют препараты интерферона. Вакцина против гепатита В защищает и от гепатита D.
Антропоноз, фекально – оральным механизмом передачи.
Таксономия: семейство Caliciviridae. Недавно переведен из семейства в группу гепатит Е-подобных вирусов.
Структура. Вирион безоболочечный, сферический.. Геном — однонитевая плюс-РНК, которая кодирует РНК-зависимую РНК-полимеразу, папаинподобную протеазу и трансмембранный белок, обеспечивающий внедрение вируса в клетку.
Эпидемиология, клиника. Основной путь передачи — водный. Инкубационный период 2—6 недели. Поражение печени, интоксикацией, желтухой.
Иммунитет. После перенесенного заболевания стойкий.
Микробиологическая диагностика: 1) серологический метод — в сыворотке, плазме крови с помощью ИФА определяют: антитела к вирусу (анти-HEV IgM, анти-HEV IgG); 2) молекулярно-генетический метод — применяют ПЦР для определения РНК вируса (HEV RNA) в кале и в сыворотке крови больных в острой фазе инфекции.
Лечение. Симптоматическое. Беременным рекомендуется введение специфического иммуноглобулина.
Профилактика. Неспецифическая профилактика — улучшение санитарно-гигиенических условий и снабжение качественной питьевой водой. Созданы неживые цельновирионные вакцины, разрабатываются рекомбинантные и живые вакцины.
источник
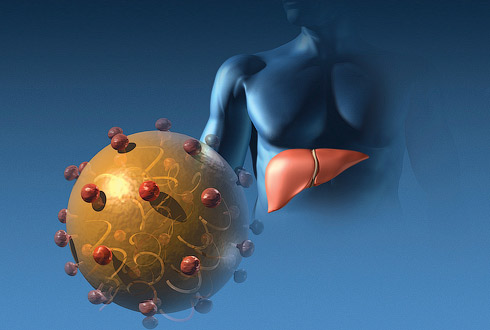
Необходимо отметить, что среди всей инфекционной патологии в России ВГ наносят наибольший экономический ущерб на 1 случай заболевания, а по суммарному экономическому ущербу уступают только гриппу и ОРЗ. Последнее десятилетие, с одной стороны, характеризовалось новейшими достижениями в молекулярной биологии, вирусологии, генной инженерии, что позволило открыть новые гепатотропные вирусы, более детально изучить патогенез, значительно усовершенствовать систему диагностики и разработать новые подходы к противовирусной терапии и специфической профилактике вирусных гепатитов. С другой стороны, в частности в России, происходило изменение этиологической структуры ВГ вследствие влияния нескольких процессов: подверженного резким колебаниям уровня заболеваемости гепатитом А, увеличения заболеваемости гепатитом В, введения методов диагностики и регистрации гепатита С, возникновения и прогрессирующего увеличения числа микст-гепатитов, 
Вирусные гепатиты (ВГ) — группа инфекционных заболеваний, характеризующихся преимущественным поражением печени. В настоящее время выделяют вирусный гепатит А (ГА), вирусный гепатит В (ГВ), С (ГС), D(ГD), Е(ГЕ), возбудители которых различаются по таксономическим признакам, а заболевания — по эпидемиологическим, патогенетическим особенностям и по вероятности перехода в хронические формы. Недавно открыт ВГ гепатит G (rG), а также новые вирусы (TTV, SEN), роль которых в поражении печени еще малоизучена.
Гепатиты В, С, D и G распространяются парентеральным путем. Это предполагает более низкую активность механизмов передачи инфекции, осуществляемых при переливаниях крови или ее компонентов, при инвазивных диагностических и лечебных процедурах, при внутривенном введении наркотиков и т. п. Возможны половой, анте-, пери- или постнатальный, а также ге-моперкутанный пути заражения. Более низкая активность механизмов передачи возбудителей этой группы заболеваний компенсируется длительной вирусемией инфицированных, недостаточной манифестацией заболевания (ГС) и хронизацией патоло гического процесса, что в конечном итоге ведет к увеличению численности популяции «вирусоносителей».
Гепатотропность возбудителей ВГ объясняет сходность клинических проявлений, общность методов диагностики и патогенетической терапии, а также систем реабилитации и диспансерного наблюдения реконвалесцентов. Для всех ВГ характерны общие патогенетические процессы в печени в виде цитолитиче-ского, холестагического и иммуновоспалительного синдромов.
Цитолиз гепатоцитов различной степени выраженности закономерно развивается при ВГ разной этиологии. Он может быть обусловлен прямым цитопатическим либо иммуноопосре-дованным (ГВ) действием вирусов. В основе цитолиза лежит нарушение внутриклеточных метаболических процессов, активация прооксидантных и угнетение антиоксидантных систем клеток. В результате на мембранах гепатоцитов происходит накопление свободных радикалов, усиливается перекисное окисление липидов, что приводит к повышению их проницаемости, выходу из гепатоцитов внутриклеточных ферментов (аминотрансфераз и др.), ионов калия. Последние заменяются натрием и кальцием, что ведет к задержке жидкости и набуханию клеток, изменению их pH, нарушению окислительного фосфорилирова-ния со снижением биоэнергетического потенциала гепатоцитов. В результате нарушаются их весьма разнообразные функции, в том числе детоксицирующая, синтетическая, ухудшаются утилизация глюкозы, эстерификация холестерина, процессы переами-нирования и дезаминирования аминокислот.
Наиболее ранним проявлением цитолитического синдрома является повышение активности в сыворотке крови таких внутриклеточных ферментов, как аланинаминотрансфераза (АлАТ), аспартатаминотрансфераза (АсАТ), холинэстераза, сорбитде-гидрогеназа, аргиназа и др. Повышенный уровень сывороточного железа также рассматривается как маркер цитолиза при заболеваниях печени.
Клинически значимым отражением нарушения пигментного обмена, детоксицирующей и секреторной функции печени является гипербилирубинемия, обусловленная снижением процессов захвата свободного билирубина гепатоцитами, его глюкурониди-рования и экскреции в желчные пути.
Угнетение синтетической функции печеночных клеток приводит к гипоальбуминемии, уменьшению практически всех факторов свертывания крови, особенно протромбина, ингибиторов коагуляции и фибринолиза. При критическом падении коагуляционного потенциала появляются кровоизлияния, а в тяжелых случаях — массивные кровотечения (геморрагический синдром).
В случаях тяжелого цитолитического синдрома процесс дезинтеграции мембран распространяется на внутриклеточные органеллы. В результате нарушения целостности лизосом-ных мембран происходит массивный выход протеолитических ферментов — гидролаз, что ведет к саморазрушению клеток, которое может приобрести характер своеобразной цепной реакции с развитием острой печеночной недостаточности.
Холестаз отражает нарушение оттока желчи, как правило, в результате снижения секреторной функции печеночных клеток (гепатоцеллюлярный холестаз) и причем в сочетании с цитолизом. В крови накапливаются не только различные фракции билирубина, но и желчные кислоты, холестерин, экскреторные ферменты (щелочная фосфатаза, гамма-глутамилтранспептидаза — ГГТП и др.) и некоторые микроэлементы, в частности, медь.
Синдром общей инфекционной интоксикации не всегда соответствует уровню гипербилирубинемии. В начальном (преджелтуш-ном) периоде он может быть отражением фазы вирусемии и проявляться лихорадкой, недомоганием и другими свойственными ему общими симптомами. В периоде разгара существенное значение имеет цитолитический синдром с нарушением детоксицирующей функции гелатоцитов (анорексия, тошнота, рвота, слабость, вялость и т. п.). С его углублением и развитием острой печеночной недостаточности интоксикация приобретает черты специфических нарушений функций центральной нервной системы, проявляющихся в так называемой инфекционно-токсической или печеночной энцефалопатии.
Общность патофизиологических процессов позволяет классифицировать ВГ (табл. 1) по клинической форме, степени тяжести и характеру течения. В последние годы нередко диагностируются микст-гепатиты (чаще гепатиты В+С), что обусловлено общими механизмами инфицирования. По клиническим проявлениям гепатиты могут быть манифестными (желтушные, безжелтушные) и латентными, или бессимптомными (субклинические, инаппарантные).
источник
Многие годы безуспешно боретесь с БОЛЯМИ в ПЕЧЕНИ?
Глава Института заболеваний печени: «Вы будете поражены, насколько просто можно вылечить печень просто принимая каждый день.
Каждый год от тяжелых осложнений, которые вызывает вирус гепатита В, погибает примерно 1 млн. человек. Симптомы хронического гепатита фиксируются у 4 млн. населения Земли. Чаще всего вирусная инфекция поражает взрослое население в возрасте от 30 до 50 лет. Что же это за болезнь? Гепатит в – это смертельно опасная вирусная инфекция, передающаяся через кровь и другие биологические жидкости. За эту свою особенность гепатит В получил название сывороточного гепатита.
От других разновидностей вирусного гепатита вирус В отличается широкой распространенностью и тяжелыми последствиями. Создание в 1982 году вакцины, вырабатывающей защитные антитела, позволило спасти больше миллиарда жизней. Но, несмотря на это, гепатит продолжает оставаться причиной высокой смертности по всему миру. Всю информацию об особенностях заболевания, его лечении и последствиях можно почерпнуть из этой статьи.
В медицине, гепатит обозначается латинскими или русскими буквами, в некоторых справочниках его обозначают как вирус ГВ, ВГВ или HBV. Если вы сомневаетесь в написании и выбираете между гепатитом В (b) или Б (б), то вам следует знать, что оба варианта являются правильными. Неправильным является написание «гипатит б».
Что же такое гепатит б? Это вирус, относящийся к семейству гепаднавирусов, который отличается устойчивостью к воздействию внешней среды и негативным воздействием на печень и другие органы.
В 1964 году исследователь и открыватель вируса Барух Самуэль Бламберг нашел поверхностный антиген ВГВ в образцах крови австралийского аборигена. За свою исследовательскую работу над этим заболеванием в 1976 году он получил Нобелевскую премию.
Исследователи выяснили, что ГВ – это такой вирус, который, проникая в организм, начинает размножаться и накапливать вирусные частицы. Когда концентрация вируса в крови достигает определенного уровня, болезнь приобретает острое течение. В результате патологической деятельности собственной иммунной системы, находящейся под воздействием вируса гепатита, страдают гепатоциты, клетки печени. Их активное поражение приводит к сбоям в функционировании печени и связанных с ней систем.
Основной путь передачи гепатита парентеральный. Заражение происходит двумя способами:
- Естественным, который включает в себя половой, вертикальный и бытовой способы и
- Искусственным, т.е. парентеральным.
Попасть в организм человека ГВ может только посредством биологического материала: крови, спермы, влагалищного секрета, слюны. То есть гепатитом В можно заразиться:
- При незащищенном половом контакте. Гепатит В в отличие от других его разновидностей легко передается во время сексуального акта. Большинство случаев заражения диагностируются у гомосексуальных (особенно у мужчин) партнеров, при частной смене партнеров.
- При глубоком поцелуе (через слюну) через нарушенную слизистую;
- Через кровь. Этот механизм передачи вируса является самым распространенным. Инфицирование происходит из-за необработанных медицинских приборов, во время инъекций нестерильными шприцами. Использование зараженных вирусом общих предметов для маникюра и для некоторых других немедицинских манипуляций может стать причиной заболевания.
- От матери к ребенку, т.е. вертикальный путь заражения. Случаи заражения диагностируются не так часто, но все же, имеют место быть. Риск инфицирования увеличивается, если в период беременности мать перенесла острый гепатит или болеет гепатитом в активной фазе. Кормление грудью в период болезни не запрещено, так как вирус в грудном молоке не содержится.
Определить причину заражения не всегда возможно потому, что инфицирование может произойти даже при небольшом контакте с источником или носителем вируса. В группе риска находятся медицинские работники; наркоманы, использующие зараженные иглы для совместных наркотических инъекций; нуждающиеся в постоянном переливании крови.
Обязательная вакцинация против ГВ необходима лицам, отбывающим наказание в местах тюремного заключения; обучающимся в образовательных учреждениях и воспитанникам детсада, а также членам семьи зараженного гепатитом.
Гепатит легко приживается в организме человека и отличается неприхотливостью к условиям окружающей среды. Разновидность гепатита b считается самой долгоживущей. Он не восприимчив к высоким и низким температурам, при комнатной температуре вирус может сохранять активность около 3 месяцев. Засохшие частицы крови на лезвиях, иглах, ножницах и других предметах личной гигиены представляют опасность для окружающих.
Средняя продолжительность инкубационного периода составляет 15-30 дней, в некоторых случаях может растянуться на полгода. Гепатит группы в имеет несколько форм развития:
- Молниеносная (фульминантная) форма. При ней клинические проявления недуга быстро проявляются, сопровождаясь отеком мозга и состоянием комы. Лечение не приносит результатов. Патологическое состояние заканчивается смертью пациента. Встречается редко.
- Острый гепатит Б. Эта форма недуга может проходить в несколько этапов: появление неспецифических симптомов, желтушная стадия, этап разрешения или дальнейшего течения недуга.
- Хроническая форма. Она сопровождается стадиями интеграции и репликации.
Больше всего от гепатита В страдает печень. Из-за некроза поражаемых структур, гепатоцитов, снижается ее детоксикационная функция. В результате обшей интоксикации, наносится ущерб всему организму. Токсины оказывают негативное влияние в первую очередь на нервные клетки.
В процессе патологической деятельности гепатита В страдает прежде всего печень. HBV приводит к циррозу, а затем к раку. Несвоевременное лечение заболевания может вызвать и такие осложнения как:
- Воспаление сердечной мышцы;
- Заболевания суставов, в том числе артрит и артроз и др.;
- Заболевания почек.
Болезнь принимает опасный для жизни характер, если сопровождается ВИЧ-инфекцией, гепатитом D.
В инкубационный период какие-либо симптомы развивающегося заболевания отсутствуют. В зависимости от формы гепатита его клинические проявления могут различаться. Фульминантная форма имеет следующие характерные признаки:
- Тошнота и рвота;
- Сильная слабость, которая не позволяет больному подняться с постели;
- Головокружение, сопровождающееся обмороком;
- Носовые кровотечения;
- Погружение больного в состояние бреда;
- Появление синяков на теле.
Завершающим этапом является коматозное состояние, которое может завершиться летальным исходом.
Безжелтушная форма заболевания не отличается выраженной симптоматикой. Этот вид гепатита опасен тем, что пациент часто не распознает болезнь на раннем этапе, путая ее с другими недугами. Этому способствуют неспецифические симптомы: слабость, насморк, вялость, потеря аппетита, которые могут напоминать ОРВИ.
Желтушный период отличается появлением специфических симптомов:
- Потемнение мочи и серый цвет кала;
- Пожелтение белковой оболочки глаз и слизистой рта;
- Желтизна кожи;
- Пациент может ощущать боль в месте локализации печени.
После окончания желтушного периода состояние больного улучшается. Болезнь может пройти или перейти в хроническую форму, которая протекает на фоне таких же симптомов.
Опасен ли не вылеченный гепатит? При несвоевременном обнаружении и лечении гепатита могут развиваться опасные для жизни осложнения: отек мозга, печеночная недостаточность и энцефалопатия, гепатоцеллюлярная карцинома, цирроз. Это означает, что к диагнозу hepatitis В нельзя относиться халатно и надеяться на самоизлечение. Выздоровление происходит в основном при остром гепатите, но не во всех случаях.
При острой форме гепатита, несмотря на то, что в большинстве случаев происходит спонтанное выздоровление, больным необходима поддерживающая терапия. Она должна быть направлена на выведение токсинов из организма и восстановление печени. Пациентам с молниеносным гепатитом и сниженным иммунитетом может понадобиться раннее противовирусное лечение.
Как же лечится хроническая форма? Пациентам с хронической формой гепатита В назначают интерферон и аналоги нуклеозидов. Противовирусная терапия дополняется гепатопротекторами и иммуномодуляторами. Лечение гепатита b (hepatit b mualicesi ) должно проводиться под наблюдением гепатолога.
ВГВ – это излечимое заболевание. С помощью современных препаратов можно добиться излечения от хронического гепатита, но только в 10-15% прецедентов. Если выздоровление не наступило, то целью терапии будет являться снижение вирусной нагрузки и предупреждение цирроза и рака печени.
От гепатита могут быть защищены только те, кто прошел вакцинацию или переболел гепатитом. Вакцина вводится новорожденным троекратно: в течение первых часов жизни, в 1 и 6 месяцев. Взрослые, не получившие в детстве прививку и лица, входящие в группу риска, нуждаются в обязательной вакцинации.
Уже давно одной из самых серьезных проблем современной медицины является вирусный гепатит. Эта болезнь является настолько актуальной в первую очередь потому, что слишком много заболевших и носителей вируса. Для того чтобы выявить ее нахождение в крови, сдают маркеры всех гепатитов, благодаря которым можно опровергнуть или подтвердить наличие в организме заболевания.
Не всем людям нужно выполнять подобное исследование. Врач отправляет для сдачи анализа крови на маркеры всех вирусных гепатитов, если есть симптомы заболевания или состояние пациента говорит о возможном заболевании. Подготовиться к забору крови несложно — достаточно не употреблять пищу менее, чем за восемь часов до процедуры. Перед сдачей анализов нельзя пить кофе или алкоголь, нежелательно нервничать. Если человек принимает какие-либо таблетки на постоянной или временной основе, то об этом стоит сообщить врачу до того, как кровь уйдет на исследование.
Результаты анализов на маркеры гепатитов не зависят от еды, алкоголя и других предостережений, но подобные несоблюдения могут вызвать изменение формулы крови или признаки воспаления. Повышенный уровень лейкоцитов спровоцирует массу вопросов у врача и новые исследования, которые проводят в этом случае. Выполняется анализ в течение одного дня и может выявить наличие в крови острого или недавно перенесенного гепатита.
Что такое «иммунитет не выявлен»? Диагностика выполняется таким образом, что отсутствие в крови антител говорит о том, что результат не положительный и человек не болен. Анализ на гепатит С сдавать необходимо не ранее, чем через 1,5 месяца после момента предполагаемого заражения. Раньше анализ не покажет ничего. Для выявления хронического гепатита любого маркера необходимо сделать дополнительные исследования, так как инфекция может быть настолько прижившейся, что анализ крови не покажет антител.
Обычно проводят исследование сразу на все маркеры вирусных гепатитов. В том случает, когда тест окажется позитивным в отношении одного или нескольких маркеров, то проводятся дополнительные анализы, позволяющие определить вирусную нагрузку, форму и стадию заболевания.
Маркерами вирусов гепатита являются:
- антигены;
- антитела к частицам вируса;
- фрагменты РНК или ДНК.
Эта форма заболевания является наиболее распространенной. Инкубационный период этой болезни может составлять от 7 до 49 суток, никак себя не проявляя ни в самочувствии человека, ни в его анализах. Симптомы у этого заболевания похожи на обычную простуду — температура, озноб, плохое самочувствие. Как правило, лечение достаточно быстро дает результат и пациент встает на ноги. В редких случаях требуется госпитализация, во время которой человеку вводятся в вену специальные лекарственные инъекции. Они направлены на поддержание состояния печени и на снижение токсической нагрузки на организм.
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Гепатит В диагностируется в маркерах гепатита B как в острой, так и в хронической форме. Начинается все с небольшого недомогания, болей в суставах и боку, а также повышения температуры. Состояние больного будет постоянно ухудшаться, но постепенно. Появится тошнота и горечь во рту, слабость и быстрая утомляемость, плохое самочувствие. Больше всего будет страдать печень. Но, так как у нее нет нервных окончаний, то об этом пациент узнает очень поздно.
Наиболее тяжелая форма заболевания, определяется в крови, как анти -IgM/G. Кроме того обычно стараются определить материал возбудителя заболевания. В первую очередь проводится иммуноферментное исследование, которое позволяет осуществить поиск антител. Эти элементы крови создаются в ответ на наличие заражения в крови. Если в крови были выявлены иммуноглобулины, то проводятся дальнейшие исследования, которые позволяют определить наличие заболевания, его форму и стадию. Часто при наличии проявлений болезни проводят ПЦР, чтобы определить РНК возбудителя. В некоторых случаях ПЦР позволяет определить начало болезни еще до того, как оно становится очевидно. Лечение от гепатита С занимает длительный срок и не всегда приводит к положительному результату.
Гепатит D определяется с помощью анализа на anti-HDVIgM. Данный вид антител позволяет заметить в крови острый патогенный процесс и anti-HDVIgG — его хроническую стадию. Поражает преимущественно печень, часто сопутствует гепатиту В и осложняет его протекание. Способствует переходу гепатита В из острой фазы в хроническую.
С помощью ПЦР можно определить как гепатит D, так и гепатит G на ранних стадиях. ПЦР определяет наличие гепатита G и его размножение в организме, а также фазу болезни. Также назначают анализ, который позволяет определить количество антител по отношению к уровню клеток возбудителя. Характеристики совпадают с гепатитом С, но протекают в гораздо более легкой форме. За этой формой нужно следить, чтобы не допускать ее перехода в хроническую, так как это губительно для печени. Наличие анти-ВГG говорит о том, что пациент уже сталкивался с этой формой гепатита и успешно вылечился.
При диагностике может быть очень похож на гепатит А, поэтому в случаях, когда необходимо определить один из двух, назначают подробное исследование, которое позволит точно идентифицировать маркер вируса. Важно понимать, что гепатит Е более опасен, особенно для женщин, которые находятся в состоянии беременности. Он протекает тяжелее и может вызывать осложнения. Так же, как и все остальные виды гепатитов, Е может быть в острой, хронической форме, а может быть находится в стадии ремиссии — успешно вылечен.
В норме результат во всех графах должен быть отрицательный. Это свидетельствует об отсутствии в крови возбудителя инфекции. Иногда расшифровка гласит, что величина обнаруженных антигенов ниже порогового значения. Это означает, что антитела были обнаружены, но в слишком малом для изучения количестве.
По факту показатель ниже этого количества аппаратура просто не сможет определить, но если HBsAg обнаружено в каком угодно малом количестве, то инфицирование было произведено.
Если результат был положительным, то пациента просят пройти процедуру повторно. В некоторых случаях результат оказывается ложноположительным в результате нарушения техники проведения анализа, поломки аппарата, неверных или некачественных реактивов. Причин может быть масса, а результат окажется ложноположительным. Также положительный результат может оказаться в крови здорового человека, который является носителем вируса. Привитые от болезни люди и переболевшие пациенты могут некоторое время наблюдать положительный результат.
Полученные результаты являются первыми в череде последующих исследований, которые проводятся с целью уточнить диагноз, его форму и стадию. Для расшифровки положительных результатов используется таблица.
Чтобы верно трактовать результаты, которые выдадут в лаборатории, стоит обратиться к специалисту, который отправлял на исследование. Не стоит пытаться самостоятельно определить результаты или назначать лечение, так как обычно подобные анализы сдают несколько раз. Кроме того, лекарственные препараты, которые помогут в случае обнаружения заболевания, отпускаются в аптеках исключительно по рецепту.
Прежде чем начинать серьезное лечение от гепатита, специалист отправит пациента проходить УЗИ органов брюшной полости, МРТ или КТ органов брюшной полости, а также сдавать мочу и кровь на общий анализ. С этим минимальным количеством анализов и исследований можно начинать лечение печени и вируса гепатита. Важно не пытаться заниматься самолечением или лечиться народными средствами — так можно только потерять много времени. За этот период острая фаза гепатита перейдет в хроническую, а лечение будет не несколько месяцев, оно будет длиться годами.
Здоровье в этом случае тоже серьезно ухудшится. Поэтому, увидев нежеланные буквы на бланке результатов, нужно сразу отправляться к специалисту за назначениями. Их нужно выполнять в точности, и тогда лечение не будет долговременным, а вред, нанесенный вирусом, не будет таким серьезным.
Маркеры вирусных гепатитов.
источник