Здоровое состояние самой крупной железы человеческого организма — печени — это залог полноценной жизни и доброго расположения духа. Не зря французы называли этот орган «железой настроения». К сожалению, в настоящее время 30% взрослого населения Земли страдают заболеваниями печени. Наиболее частотные из них — гепатозы, гепатиты, фиброзы и циррозы. Отчего возникают эти и другие болезни и как их вовремя обнаружить? Об этом и не только – данная статья.
Препараты на основе глицирризиновой кислоты и фосфолипидов способствуют устранению воспалительных процессов в печени и восстановлению ее клеток.
«Фосфоглив» — современный комбинированный препарат, рекомендуемый для лечения различных форм патологий печени:
- уникальный состав;
- противовоспалительное действие;
- благоприятный профиль безопасности;
- безрецептурный отпуск из аптек.
Прежде чем говорить о причинах заболевания печени, давайте разберемся, что представляет собой этот орган.
Печень — это крупная пищеварительная железа, располагающаяся в верхнем правом отделе брюшной полости под диафрагмой. Она выполняет ряд физиологических функций:
метаболическая (участвует в обмене веществ: белков, жиров, углеводов, гормонов, витаминов, микроэлементов);
секреторная (образует желчь и выделяет ее в просвет кишки, переработанные печенью вещества выделяются в кровь);
детоксикационная (перерабатывает токсичные соединения в безопасную форму или разрушает их) и другие.
В силу своих функциональных и морфологических особенностей печень подвержена большому количеству различных заболеваний. Их причины, по мнению исследователей, можно разделить на четыре основные группы:
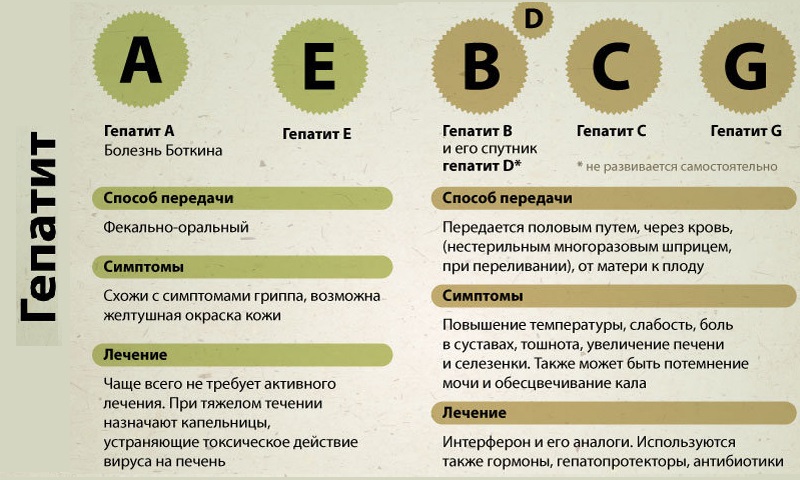
Вирусы и бактерии. К вирусным заболеваниям относят гепатиты типов А, В, С, D и других. Они провоцируют острые и хронические воспалительные процессы. В 57% случаев гепатиты переходят в цирроз печени. Причинами бактериальных инфекций обычно являются эхинококк, альвеококк и аскариды, а также лептоспиры — возбудители лептоспироза. Заболевания также протекают в острой или хронической форме и в виде кистозной трансформации печени.
Нарушение жирового обмена. В данном случае в клетках печени повышается содержание липидов (жиров), отчего железа может увеличиваться в размере и терять способность нормально функционировать. Это приводит к развитию таких заболеваний, как жировой гепатоз (стеатоз печени) и впоследствии — к циррозу. Нарушениями жирового обмена в печени в России страдает около 27% населения.
Злоупотребление алкоголем. Систематическое ненормированное употребление алкогольных напитков оказывает губительное влияние на клетки печени, что со временем может стать причиной цирроза. Исследователями выведена относительно безопасная суточная доза этанолсодержащих напитков: менее 30 мл водки (коньяка, виски), 150 мл вина или 250 мл пива в день для женщин и 60 мл водки (коньяка, виски), 300 мл вина или 500 мл пива в день — для мужчин.
Токсическое поражение лекарственными препаратами. Происходит в результате бесконтрольного приема медикаментов, который приводит к изменению тканей печени и нарушению ее нормального функционирования. Выделяют острую и хроническую форму токсических поражений. Хронические заболевания возникают из-за постоянного попадания в организм доз отравляющего вещества. Могут годами протекать бессимптомно.
В отдельную группу выделяют множество других, менее распространенных причин, вследствие которых происходит процесс разрушения клеток печени. К ним относят: отравления парами тяжелых металлов и химических соединений, стрессы, травмы живота, генетическую предрасположенность.
Под воздействием вышеперечисленных факторов в печени начинаются различные изменения, которые в итоге приводят к нарушению функций органа.
Все заболевания печени можно поделить на несколько типов: вирусные (гепатиты B, C, D), бактериальной и паразитарной природы (туберкулез, абсцесс, альвеококкоз, эхинококкоз, аскаридоз), гепатозы (алкогольная и неалкогольная жировая болезнь печени), опухолевые (киста, рак, саркома, карцинома), сосудистые (тромбоз, гипертензия), наследственные (гипоплазия, гемохроматоз, пигментный гепатоз), травматические повреждения и другие.
Уделим особенно пристальное внимание наиболее часто встречающимся и опасным заболеваниям.
Воспалительные заболевания печени, имеющие различную природу возникновения. Гепатиты подразделяют на группы: А, В, С, D, E, F, G, Х. Гепатитом А болеют 28% всех страдающих этой патологией, гепатитом В — 18%, гепатитом С — 25%, встречаются смешанные гепатиты. Для всех групп характерен цитолиз — разрушение клеток печени. Гепатит А, или болезнь Боткина, передается в основном через зараженную пищу и воду, за что его также называют «болезнь немытых рук». Он характеризуется интоксикацией, увеличением печени и селезенки, нарушениями функций печени, иногда — желтухой. Данное заболевание имеет только острую форму. Гепатит В из острой формы переходит в хроническую, если вирус находится в организме более 6 месяцев. Хронический вирусный гепатит B — опасное заболевание, которое может привести к тяжелым последствиям и даже к гибели заболевшего. Передается через кровь и другие биологические жидкости. Гепатит С — наиболее тяжелая форма болезни. У большинства заболевших приобретает хронический характер. Порядка 20% больных с хронической формой гепатита С впоследствии страдают от цирроза и рака печени. Вакцины от этого заболевания не существует. Другие группы гепатитов встречаются гораздо реже.
Заболевание, в основе которого лежит нарушение обмена веществ в гепатоцитах. Болезнь начинается с накопления жира в клетках печени. Это приводит к сбою в их нормальной работе, избыточному накоплению в печени свободных радикалов, а затем — к воспалению. В результате развития заболевания клетки железы начинают отмирать (некроз тканей), на их месте активно образуется соединительная ткань, и печень перестает нормально функционировать. Выделяют острый, хронический, холестатический, жировой гепатоз алкогольного и неалкогольного характера и гепатоз беременных. Последним страдает 0,2–1% будущих мам. Жировой гепатоз встречается у 65% людей с повышенной массой тела, а острый и хронический — у 35%. При своевременном и грамотном лечении можно избавиться от заболевания, в противном случае оно может перейти в хроническую стадию и привести к циррозу.
Хроническое воспалительное заболевание. Завершающая стадия фиброза. В ходе цирроза клетки печени отмирают, их место занимает соединительная ткань. Постепенно орган прекращает нормально функционировать, что приводит к различным тяжелым последствиям. Основная причина заболевания — хронические вирусные гепатиты и злоупотребление алкоголем, а также — последствия прочих патологий железы. Цирроз часто сопровождается осложнениями: кровотечениями из расширенных вен пищевода, тромбозами, перитонитами и другими. Заболевание является необратимым. Поддерживать стабильное состояние больному помогает медикаментозное лечение и диета (стол № 5).
Опухоли печени бывают доброкачественными и злокачественными. К доброкачественным относят кисты, гемангиомы, узелковую гиперплазию. Россия занимает пятое место по числу зафиксированных онкологических заболеваний печени. Риск заболеть раком этой железы увеличивается с возрастом. Средний возраст больных составляет 55–60 лет. Различают первичный и вторичный рак печени. Первичный — когда источник опухоли находится в самой печени, вторичный — когда опухоль в этом органе является следствием распространения метастазов из других органов. Второй вид рака встречается гораздо чаще. Причинами возникновения первичного рака могут быть гепатиты В и С, а также цирроз. У больных раком печени 5-летняя выживаемость составляет порядка 20%. В целях профилактики рака печени рекомендуется воздерживаться от чрезмерного употребления алкоголя, анаболических стероидов, токсичных лекарственных препаратов, вести здоровый образ жизни.
Для того чтобы уберечь себя от тяжелых последствий заболеваний печени, следует знать о симптомах болезней. Это поможет вовремя пройти диагностические процедуры и в случае необходимости — начать лечение.
Первичные симптомы патологий печени схожи с простудными проявлениями: повышенная утомляемость, слабость. Отличительной особенностью является боль или тяжесть в правом подреберье, которая сигнализирует о том, что орган увеличен в размерах. Могут появиться и более тревожные симптомы: горечь во рту, изжога, тошнота и рвота. Иногда болезни сопровождаются пожелтением или бледностью кожи, возникновением аллергий и зудом. К тому же при повреждениях печени страдает нервная система, что может проявляться в виде появления у больного раздражительности.
Это общие симптомы заболеваний печени. Теперь обозначим те, которые характеризуют некоторые болезни в частности:
Симптомы гепатоза. Гепатоз, или стеатоз, печени протекает практически бессимптомно. Можно обнаружить дискомфорт и тяжесть в правом подреберье. Изменения становятся заметны на УЗИ.
Симптомы гепатита. К вышеперечисленным признакам можно добавить, заметное снижение аппетита, проблемы с пищеварением, а также повышение по данным биохимического анализа крови содержания таких ферментов, как аланин- и аспартатаминотрансферазы. Они свидетельствуют о разрушении гепатоцитов под воздействием воспаления.
Симптомы цирроза: слабость, повышенная утомляемость, снижение аппетита, тошнота, рвота, повышенное газообразование (метеоризм), диарея.
Симптомы рака. Данное заболевание сопровождается увеличением размеров живота, носовым кровотечением, анемией, отеками, повышением температуры (от 37,5 до 39 градусов). В 50% случаев пациенты жалуются на тянущую боль в поясничной области, возникающую при длительной ходьбе и физических нагрузках.
В зависимости от заболевания, различается механизм его зарождения и развития в организме.
Большинство патологий поначалу не имеют симптомов, лишь при сильном ухудшении состояния замечаются признаки определенных болезней. Если лечение не начато во время, то заболевание может войти в необратимую стадию, которая в худшем случае приведет к летальному исходу.
Вирусные гепатиты при неэффективном лечении или полном его отсутствии редко оканчиваются выздоровлением, чаще всего они переходят в хроническую форму (возможно, с осложнениями), приводят к циррозу. Последний, в свою очередь, ведет к разрушению гепатоцитов.
При «запущенном» гепатозе в организме нарушается обмен углеводов, белков, ферментов, жиров, гормонов и витаминов. «Запущенное» заболевание крайне негативно сказывается на работе всех систем организма, способно привести к гепатиту, фиброзу и циррозу печени.
Чаще всего, болезни, долгое время протекающие без внимания, сложно поддаются медикаментозному лечению. Чтобы не довести до этого, следует серьезно относиться к своему здоровью, уделяя внимание профилактике заболеваний.
Профилактические меры, позволяющие избежать патологий печени, сводятся к следующим простым правилам:
отказ от чрезмерного употребления алкоголя;
соблюдение норм здорового питания;
соблюдение правил личной гигиены;
отсутствие психологического перенапряжения, постоянных стрессов.
Однако все эти меры не могут гарантировать здоровье печени: слишком много негативных факторов внешней среды оказывают на орган свое действие. Именно поэтому врачи прибегают к назначению особых препаратов, повышающих защитные свойства печени, — гепатопротекторов.
Препараты, призванные восстановить функции печени, называются гепатопротекторами. В их состав могут входить такие действующие вещества, как эссенциальные фосфолипиды, глицирризиновая кислота, урсодезоксихолевая кислота, адеметионин, экстракт расторопши, тиоктовая кислота. Особое внимание стоит уделить сочетанию эссенциальных фосфолипидов и глицирризиновой кислоты, которое отличается клинической эффективностью и благоприятным профилем безопасности. Согласно утвержденному Правительством РФ Перечню жизненно необходимых и важнейших лекарственных препаратов для медицинского применения, именно это сочетание (единственное) включено в раздел «Препараты для лечения заболеваний печени». Скажем несколько слов о действии этих компонентов.
Более 30 клинических испытаний, подтвердили, что глицирризиновая кислота оказывает противовоспалительное, антиоксидантное и антифибротическое действие, эффективна при лечении алкогольной и неалкогольной жировой болезни. В наиболее крупной базе медицинской информации — PubMed — размещено более 1400 публикаций, подробно рассказывающих об уникальных свойствах этого активного компонента. Глицирризиновая кислота включена в рекомендации Азиатско-Тихоокеанской ассоциации по изучению печени (APASL) и разрешена для медицинского применения Европейским медицинским агентством (EMA). Эссенциальные фосфолипиды способны восстанавливать структуру печени и ее функции, оказывая цитопротекторное действие и снижая риск возникновения фиброза и цирроза печени. Сочетание фосфолипидов с глицирризиновой кислотой позволяет повысить эффективность воздействия последней.
источник
Гепатит С – инфекционное поражение печеночной ткани, вызванное вирусами семейства Flaviviridae. В 8 из 10 случаев протекает бессимптомно, реже – с клиническими проявлениями в фазе заражения. Печень при гепатите С претерпевает серьезные изменения. На месте погибших функциональных клеток (гепатоцитов) формируется соединительная ткань, что приводит к фиброзу. Для диагностики назначается анализ крови на вирус гепатита С (ВГС, HVC) или антитела к нему.
Вирус гепатита С более устойчив, чем ВИЧ. Он выдерживает температуры до 50-55°С, но погибает при воздействии УФ-лучей. Попадание в кровь достаточного количества HVC – обязательное условие инфицирования печеночной ткани. В 95% случаев острое воспаление не проявляется внешними симптомами. Паренхима лишена нервных окончаний, поэтому ее воспаление и гибель клеток печени не вызывают болезненных ощущений.
Среди свойств HVC тревогу вызывает его способность провоцировать хроническое воспаление.
Характер изменений в печеночной ткани зависит от длительности течения гепатита:
- У 80% пациентов болезнь переходит в вялотекущую форму. Запоздалое лечение ведет к хронизации вирусного воспаления. В течение десятилетий пациенты не ощущают никаких изменений.
- У 25% возникает фиброз печени. Вирусная инфекция поражает гепатоциты. При массовой гибели клеток в печени формируются рубцы из фиброзной ткани.
- Более 50% инфицированных ВГС сталкиваются со стеатогепатитом. Из-за патологических изменений в печени скапливаются триглицериды, которые быстро окисляются. В результате возникает воспаление, из-за чего повышается риск фиброза и цирроза.
- У 10-30% пациентов возникает цирроз печени. Спустя 25-30 лет после заражения гепатит осложняется циррозом – необратимым замещением паренхимы соединительной тканью.

Употребление алкоголя при ВГС повышает рис цирроза в 100 раз. Вероятность ракового поражения печени (гепатоцеллюлярной карциномы) у таких пациентов возрастает в 20 раз.
Печень состоит из паренхиматозной ткани, в которой отсутствуют нервные окончания и болевые рецепторы. Даже в фазе острого воспаления боли отсутствуют. Именно поэтому гепатит С называют ласковым убийцей. Но патологические изменения в печени ведут к сбоям в работе других органов гепатобилиарной системы – желчного пузыря и протоков, иногда страдает поджелудочная железа. В результате возникают жалобы на тупую боль в правом подреберье.
Многие пациенты с ВГС не знают, как болит печень при гепатите, поэтому при первых признаках болезни не обращаются к врачу. На вирусное поражение указывают:
- тянущее ощущение в подреберье;
- тупая боль в боку справа;
- усиление болей после физической нагрузки.
Если в воспаление вовлекается желчный пузырь, боли становятся выраженными. При непроходимости протоков возможны колики в боку справа.
Если болит печень при гепатите С, это указывает на:
- поражение ее соединительнотканной оболочки;
- воспаление протоков и пузыря;
- сдавливание окружающих органов;
- разрушение печеночных сосудов.
При вирусном поражении печень увеличивается в размерах, что ведет к растяжению ее оболочки. Она начинает сдавливать окружающие анатомические структуры, из-за чего возникает дискомфорт в подреберье.
В желчном и протоках есть болевые рецепторы. Из-за нарушения секреторной активности органа желчь сгущается, что затрудняет ее выделение из пузыря. Когда желчи скапливается слишком много, возникают острые боли в правом боку.
Для купирования симптоматики применяют лекарства болеутоляющего и желчегонного действия:
- ненаркотические анальгетики;
- спазмолитики;
- холеретики;
- холекинетики;
- препараты урсодезоксихолевой кислоты.

При гепатите С печень увеличивается, в паренхиме происходят патологические изменения. Для определения степени повреждения печеночной ткани назначаются аппаратные исследования. К одним из наиболее информативных методов относится УЗИ.
В зависимости от того, как выглядит печень при гепатите, определяют стадию заболевания. На вирусное поражение указывают:
- увеличение левой доли или всей печени;
- изменение сосудистого рисунка;
- неоднородность паренхимы;
- расширение желчных протоков;
- деформация желчного пузыря;
- гиперэхогенность в очагах поражения.
При отсутствии болезней печень имеет невысокую эхогенность, так как паренхима поглощает часть ультразвука. Если в ней происходят цирротические изменения, эхоплотность пораженных участков увеличивается. Соединительная ткань значительно плотнее паренхимы, поэтому она отражает ультразвук. На мониторе эти участки имеют вид белых пятен.
Во время УЗИ врач отмечает увеличение селезенки, которое связано с перераспределением кровотока из-за поражения печеночных сосудов. При осложнениях удается выявить цирротические и опухолевые изменения.
При лечении вирусного гепатита назначается диета и препараты для стимуляции функций печени. В случае осложнений – цирроза, гепатоцеллюлярной карциномы – курс терапии дополняется соответствующими мерами.
Поддерживать работоспособность печени позволяет диета №5 по Певзнеру, которой предусмотрено ограничение тугоплавких жиров. Чтобы снизить нагрузку на органы ЖКТ, рекомендуется употреблять пищу небольшими порциями в измельченном виде.
Таблица разрешенных и запрещенных продуктов:
источник
Гепатит печени – воспаление, спровоцированное различными факторами. В большинстве случаев это вирусная инфекция. Согласно статистическим данным 2016 года, от гепатита также часто умирают, как от малярии, ВИЧ инфекции, туберкулеза. Гепатит может самостоятельно излечиваться либо приводит к рубцеванию тканей, нарушению функционирования органа. Выделяют несколько форм, стадий, видов. Лечение медикаментозное, народное, гомеопатическое, хирургическое.
Воспаление печени, спровоцированное различными факторами. Самая распространенная причина заболевания – вирусы. Кроме них спровоцировать воспалительные процессы могут инфекции, токсины, медикаменты, аутоиммунные нарушения.
Разрушаются клетки печени, на их месте появляются патологические клеточные соединения. Замещение вызывает нарушение функций органа, увеличение его размеров, возникновение рубцов, уплотнений. В конечном итоге это приводит к циррозу, раку.
Если гепатит появился на фоне неправильного питания либо временного употребления медикаментов, клетки печени могут восстановиться самостоятельно, болезнь исчезает. В иных случаях требуется постоянная поддерживающая терапия, здоровый образ жизни.
Острая форма присутствует при вирусных гепатитах, отравлении сильным ядом. Длится несколько суток. При оказании квалифицированной помощи печень полностью восстанавливается, в иных случаях болезнь переходит в хроническую форму. Вялое течение наблюдается при регулярном токсическом отравлении медикаментами, алкоголем, неправильном питании, плохой экологии.
Острая форма характеризуется яркой клинической картиной. Проявляются симптомы интоксикации, болезненные ощущения под правым ребром. При токсическом отравлении болезнь развивается постепенно, симптомы появляются, когда в патологический процесс вовлекается оболочка органа, желчный пузырь.
Острая форма:
- Диарея;
- Тошнота;
- Головная боль;
- Слабость;
- Головокружение;
- Рвота;
- Желтушность кожи, глаз;
- Повышение температуры;
- Боль под ребром с правой стороны либо опоясывающая.
Симптоматика хронического гепатита:
- Слабость;
- Раздражительность;
- Бессонница, кошмары;
- Тошнота;
- Снижение работоспособности;
- Неприятные ощущения в желудке, под ребром с правой стороны;
- Головокружение;
- Незначительное повышение температуры;
- Горький привкус во рту;
- Нарушение пищеварения, непереносимость жирных блюд;
- Вздутие, метеоризм;
- Диарея;
- Головная боль;
- Увеличенная печень при пальпации;
- Темнеет моча, кал становится бесцветным;
- Боль под правым ребром усиливается при смене положения тела поднятии тяжести, физических нагрузках;
- Повышенная утомляемость;
- Синяки;
- Маточное кровотечение у женщин;
- Снижение показателей гемоглобина;
- Изменение артериального давления.
Хронический гепатит может долгое время развиваться бессимптомно либо с незначительными проявлениями. По мере прогрессирования болезни происходят обострения. Лечение зависит от сложности заболевания, этимологии.
В зависимости от причины подразделяют на:
- Вирусные;
- Аутоиммунные;
- Инфекционные;
- Лекарственные;
- Алкогольные;
- Специфические, что развиваются на фоне иных заболеваний.
По течению болезни выделяют:
- Острую форму с яркой клинической симптоматикой. Длится около 2 месяцев, хорошо поддается лечению.
- Хроническую со слабыми проявлениями. Болезненное ощущение присутствует около 6 месяцев. Чередуются периоды улучшения, ухудшения самочувствия. Трудно поддается терапии. В тяжелых случаях приводит к циррозу, раку.
- А, болезнь Боткина. Развитие болезни происходит в течение 2 месяцев. Первые симптомы могут появиться спустя 14 дней. Инфекция передается через пищу, вещи больного, грязные руки. Выздоровление происходит самопроизвольно либо требуется медицинская помощь. После квалифицированной терапии функции печени полностью восстанавливаются. Ставят очистительные капельницы, чтобы вывести токсины. Гепатит протекает с наличием желтухи и без нее. Вирус попадает в окружение с каловыми массами. Основные симптомы – ломота в мышцах, рвота, диарея, лихорадка, увеличение печени, повышение температуры, боль под правым ребром разной интенсивности. Наиболее легкая форма, часто заканчивается выздоровлением.
- Гепатит В. Люди инфицируются через кровь, половой акт, контактным путем, при инъекции зараженными шприцами, в процессе родов. Развивается в течение 180 дней. Имеет острые, хронические проявления. Через кровь вирусные клетки попадают в печень, приводят к разрушению тканей. Поражение органа намного сильнее, чем при болезни Боткина, восстанавливается печень сложнее. По мере прогрессирования болезни на коже появляются высыпания, желтый цвет, остальные симптомы аналогичные. Лечение осуществляется в стационаре под присмотром специалистов. Основной препарат – противовирусные лекарства. Медикаменты дают возможность полностью вылечить болезнь. Для предотвращения заражения делают вакцину.
- С. Наиболее тяжелая форма, часто приводит к осложнениям. В организм возбудитель попадает через кровь, реже – половой контакт. Согласно статистическим данным, 20% инфицированных излечиваются самостоятельно, если иммунная система сможет выработать антитела к вирусу. В клинической картине симптомов присутствует слабость, недомогание, снижение работоспособности, раздражительность, утомляемость, головная боль, нарушение сна. По мере прогрессирования развивается цирроз, который заканчивается смертью. В США курс терапии обходится в 70 тыс. Дол. На территории нашей страны применяются зарубежные медикаменты, отечественные. Цена лечения около 1 тыс. Дол. Длительность терапии около 2 лет.
- D. Возбудитель был обнаружен в 1977 году. При тщательных исследованиях выяснили, что это разновидность гепатита В. Отличается острым началом, стремительным поражением печени. Получает возможность развиваться лишь при наличии вируса В. Заражение — через кровь, половой контакт. Развивается в течение 2 месяцев. Клиническая картина схожа с гепатитом В, но протекает более тяжело, чаще приводит к осложнениям.
- Имеет много общего с вирусом А. Передается через воду, продукты, грязные руки, кровь. Тяжелое течение болезни в большинстве случаев заканчивается смертью. Вирус распространен в Азии, Африке. Обнаружен, описан в 80-х годах прошлого столетия группой отечественных ученых.
- F. Предполагается существование еще одного вида гепатита отличного от А, В, С, D, Е. К такому выводу пришли ученые, проводя опыты на обезьянах. У людей с повышенным риском заражения – наркоманы, больные гемофилией обнаруживался вирус гепатита не похожий на другие формы.
- Малоизученная форма. Вирус впервые описали в 1995 году. Указаны возможные пути передачи через кровь, половой контакт. Неустойчив к внешней среде, мгновенно погибает при кипячении.
Симптоматика гепатитов схожа между собой, отличия заключаются в степени поражения клеток печени. В одних случаях орган способен восстановиться, в других нет.
Развивается при накоплении в организме токсических веществ. Печень перестает справляться со своими функциями, начинаются воспалительные процессы. Развивается при попадании токсических веществ в организм через органы пищеварения, дыхательную систему. Часто причиной токсического гепатита становится алкоголь, наркотики, жирная пища, лекарства.
Медикаменты, вызывающие заболевание:
- Ибупрофен;
- Нурофен;
- Галотан;
- Противотуберкулезные средства;
- Кетоконазол;
- Антибиотики, в особенности группы тетрациклинов;
- Нифедилин;
- Амиодарон;
- Зидовудин;
- Парацетамол;
- Мелбек, др.
Тяжелые формы токсического гепатита появляются при отравлении грибами – Мухомором, Бледной поганкой, инсектицидными веществами, промышленными ядами.
Аутоиммунный гепатит развивается по причине патологий в иммунной системе. Иммунитет отторгает собственные клетки печени, разрушая ткани. Болезнь трудно поддается лечению, носит хронический характер.
На начальной стадии симптомы отсутствуют, что не дает возможности обнаружить патологии сразу. В печени отсутствуют болевые рецепторы, поэтому клетки разрушаются, не привлекая к себе внимания. Когда патологический процесс коснется оболочки органа либо желчного пузыря, начинает ощущаться боль в правой стороне под ребром. Печень непосредственно связана с желчным пузырем, поэтому воспаление переходит и на соседний орган.
При разрешении клеток выделяются токсические вещества, которые вызывают ухудшение самочувствия. Застой желчи препятствует нормальному пищеварению, появляется тяжесть, тошнота, рвота, изменение стула. Со временем гепатит провоцирует приступы панкреатита, препятствует нормальному кровообращению.
При отсутствии своевременной терапии гепатит приводит к циррозу. На начальном этапе процесс обратим, поскольку печень имеет высокую способность к обновлению, восстановлению. Для ускорения терапевтического эффекта назначают препараты гастропротекторы, которые ускоряют регенерацию тканей.
Тяжелые формы гепатитов приводят к стойкому циррозу. Со временем клетки отмирают, на их месте появляется заместительная ткань. Орган перестает выполнять свои функции, увеличивается в размерах. Продлить жизнь пациенту может пересадка донорской печени, но не всегда прогнозы оптимистические.
Постановка диагноза начинается с беседы. Специалист составляет общую клиническую картину, выясняет причины заболевания по версии пациента. Оценивает образ жизни, род деятельности, события в течение последних 2 месяцев. На следующем этапе осуществляется пальпация живота. При ощупывании наблюдается увеличение печени, желчного пузыря, селезенки, боль с правой стороны, вздутие, метеоризм.
Для выяснения причин и природы заболевания назначают лабораторные исследования кала, мочи, крови. Определяется наличие воспалительного процесса, вирусы, наблюдается снижение гемоглобина, ухудшение свертываемости крови. Оценивается работа пищеварительной системы.
УЗИ органов брюшины дает возможность оценить размер печени, структуру, наличие уплотнений. Дополнительно проводят исследование печеночного кровотока, желчевыводящих путей, осуществляют пункцию. Назначают исследование органов ЖКТ при помощи гастроскопии.
Усилия направлены на ликвидацию болезненной симптоматики, восстановление функций больного органа. Медикаменты подбираются в зависимости от причины, стадии. Острые проявления лечатся в стационаре. Ставят капельницы для очищения организма от токсинов. Прописывают гепатопротекторы для ускорения восстановления клеток. Регулируют обменные процессы с помощью витаминов, препаратов кальция, марганца, калия. Противовирусные средства при острой форме гепатита, иммуномодуляторы используются не так часто. Ускоряет процесс выздоровления кислородотерапия, оксигенобаротерапия.
Терапия хронического гепатита:
- Медикаменты для улучшения пищеварения, нормализации функций поджелудочной железы. Мезим, Панкреатин, Домрид. Для устранения метеоризма, вздутия Коликид, Эспумизан.
- От сильной боли разрешается принимать спазмолитики – Но-Шпа, Дротаверин, Меверин, Папаверин.
- Гепатопротекторы для восстановления клеток печени – Гаслстена, Расторопша, Эссенциале, Силимарин. Курс терапии не менее 2 месяцев.
- Сорбенты для выведения токсинов из ЖКТ – Активированный уголь, Энтерол, Энтеросгель, Смекта. Для очищения крови вводят раствор глюкозы с витамином С.
- Противовирусные лекарства назначают при гепатитах В, С, D. При аутоиммунном гепатите назначают гормональные средства из группы глюкокортикостероидов.
- Для повышения иммунитета прописывают фитопрепараты, иммуномодуляторы.
Длительность лечения не менее 2 месяцев. Кроме этого, нужно ограничить физические нагрузки, не поднимать тяжести, обеспечить нормальную психо-эмоциональную обстановку.
На время терапии нужно отказаться от алкоголя, жирных, жареных блюд, продуктов с содержанием консервантов, ароматизаторов, усилителей вкуса, прочих химических добавок. Нельзя пить газированные напитки, крепкий черный чай.
Нормализовать режим питания, не переедать, не голодать. Разрешается кушать кисломолочную продукцию, крупы, овощи, фрукты, ягоды. Готовят суп, кашу, мясные изделия из фарша, рыбу, яичницу. Кушать следует теплые блюда, запрещаются холодные, горячие. Больше пить минеральной воды, а также отваров из лекарственных трав. Помогает восстановить печень шиповник, бессмертник, чистотел, полынь, пижма, ромашка, мята, мелисса, календула. Чтобы ускорить отток желчи, утром натощак рекомендуется употреблять 1 десертную ложку растительного масла.
Чтобы избежать вирусного заболевания, надо соблюдать правила личной гигиены, при половом акте использовать презерватив, с ответственностью относиться к подбору партнера, кушать продукты после термической обработки. Кроме этого, делать вакцинацию.
Для предупреждения токсического гепатита не злоупотреблять алкоголем, принимать медикаменты в случае острой необходимости, соблюдать меры осторожности во время работы с промышленными ядами.
Профилактическими мероприятиями являются здоровый образ жизни, правильное питание, защищенный секс, сильный иммунитет.
Прогнозы при гепатите при квалифицированной терапии благоприятные. В некоторых случаях организму удается полностью победить болезнь. Тяжелые формы приводят к осложнению, могут стать причиной смерти.
Обратиться за помощью можно в государственную, частную клинику. Средние расценки по Москве таковы:
- УЗИ брюшной полости — 2000 руб.;
- Консультация специалиста – 1000 руб.;
- УЗИ печени, желчного пузыря – 1500 руб.;
- АСТ, АЛТ – 220 руб.;
- Билирубин общий – 230 руб.;
- Коагулограмма – 1200 руб.;
- Биохимические пробы печени – 1300 руб.;
- Магнитотерапия – 800 руб.;
- Церулоплазмин – 700 руб.;
- Гирудотерапия – 1800 руб.;
- МРТ печени – 8000 руб.;
- ДМВ-терапия – 700 руб.;
- Желчные кислоты – 1000 руб.;
- Электронейростимуляция – 900 руб.;
- Инфракрасная терапия – 500 руб.
В целом же, стоимость лечения, это цена препаратов. Дорогие эффективные средства по типу Пегинтрон, Пегасис, Ребетол в месяц обойдутся в 45 тыс. Руб. Отечественный противовирусный интерферон обойдется в 20 тыс. Руб. Лечение длится полтора года. Весь курс по минимуму обойдется в 800 тыс. Руб. Что же касается невирусного гепатита, лечение значительно дешевле, поскольку придется прикупить гепатопротекторы, противовоспалительные средства, витамины, прокинетики, сорбенты. В среднем курс на 2 месяца обойдется в 10 тыс. Руб.
Дорогие читатели, нам очень важно ваше мнение — поэтому мы будем рады отзыву о гепатите печени в комментариях, это также будет полезно другим пользователям сайта.
Три года назад попали с мужем в жуткую аварию, он разбился, меня собирали по частям, делали переливание крови. Через год анализы – гепатит. Лечение не начинаю, потому что нет возможности собрать несколько тысяч долларов. Сама содержу трое детишек. Сижу на диете, контролирую вес, никакого алкоголя, врачей в больнице предупреждаю, что у меня эта болезнь. Доктора сказали, что лет через 5 лекарства станут более доступными по цене либо государство поможет, надеюсь на это.
После диагноза сразу шоковая реакция. Жизнь закончена, денег на лечение нет. Потом посидела на форуме, убедили меня, что стоит начинать терапию, не сдаваться. Деньги скребли всем семейством. Пролечилась почти 2 года. На последних анализах вирус в крови не обнаруживается, а был гепатит С.
источник
Признаки гепатита печени довольно специфичны, поэтому диагностировать заболевание не трудно. Важно определить, от чего бывает гепатит, каковы его симптомы у мужчин и женщин, время инкубационного периода патологии и методы лечения заболевания.
Воспаление печеночной ткани диффузного типа носит название гепатит. Болезнь возникает из-за поражения печени гепатовирусом, аутоиммунных процессов или токсического воздействия на орган. Несмотря на различие в этиологии заболевания, симптомы гепатита довольно типичны, что позволяет легко поставить диагноз гепатит печени. Определить гепатит, симптомы и лечение этого недуга очень важно в терапии заболевания.
Проявляется гепатит у всех пациентов по-разному, поэтому нельзя сказать, какой симптом гепатита является определяющим. Это зависит от того, насколько поражена печеночная паренхима и как протекает патогенез гепатита. Например, легкая вялотекущая форма недуга может давать настолько слабую симптоматику, что пациент не обращается к врачу и заболевание переходит в хроническую стадию. А вот острый гепатит развивается стремительно, его признаки не остаются незамеченными. Общая симптоматика заболевания сопровождается следующими особенностями:
- постоянная тяжесть в области печени;
- боль в правом подреберье;
- сухость во рту;
- потемнение мочи;
- светлый кал;
- неприятные ощущения под лопаткой справа;
- потеря аппетита;
- появление горькой отрыжки;
- спонтанные кровотечения;
- склонность к образованию гематом;
- высыпания на коже;
- брадикардия;
- появление стойкого субфебрилитета (37,2-37,6);
- диспептические поражения (рвота и тошнота, диарея, метеоризм);
- вегетативные расстройства (слабость, нарушение сна, быстрая утомляемость);
- пожелтение склер и кожных покровов;
- наличие телеангиэктазий на теле и лице;
- увеличение печени в размерах, нетипичное выступание за границы реберной дуги;
- пальмарная эритема (красные ладони);
- исхудание или асцит.
Первые признаки гепатита настораживают врачей, они назначают дополнительные исследования, в ходе которых можно окончательно поставить диагноз, определить тип заболевания и начать его лечение. При подозрении на поражение гепатитом признаки недуга ни в коем случае нельзя оставлять без тщательного обследования.
Гепатовирус типа А передается орально-фекальным путем, также можно заразиться при тесном контакте с инфицированным человеком. В первые 2-4 недели с момента заражения вирус не проявляется – это инкубационный период гепатита А. Далее развитие заболевания может пойти по двум сценариям в зависимости от иммунитета, который имеет болеющий человек. В первом случае развиваются тяжелые симптомы, такие как повышение температуры, общее недомогание, боли в животе, диарея, рвота, пожелтение кожи и склер. Во втором, легком случае, проявляется только несколько симптомов, которые могут не указывать на инфекционный гепатит.
Заболевание больше поражает взрослых, нежели детей, причем для пациентов старшего возраста оно грозит летальным исходом, поэтому очень важна профилактика гепатита в пожилом возрасте.
Симптомы гепатита В коварнее и долгое время не проявляются. Зачастую о своем заболевании пациент узнает намного позже заражения, когда сдает кровь для профилактических осмотров. Признаки при гепатите В по большей части неспецифические. Пациенты сильнее устают на работе, у них может отмечаться тошнота, слабость, развивается ринит и кашель. Сколько продлится такой этап сказать сложно. Повышение температуры до высоких показателей и ее быстрый приход в норму приводит пациентов к неправильному выводу. Большинство из них считает, что все эти признаки сигнализируют о начавшейся простуде, поэтому больные не спешат к врачу и занимаются самолечением т.н. «простуды». При усугублении заболевания появляется специфическая симптоматика, которая и заставляет пациента обратиться в клинику:
- пожелтение кожи;
- потемнение мочи и обесцвечивание кала;
- потеря аппетита;
- боли в суставах;
- озноб;
- тяжесть в области правого подреберья.
При игнорировании признаков острый гепатит переходит в хроническую форму. В этой стадии у пациентов развиваются признаки печеночной недостаточности. Печень уже не может полноценно работать и проводить детоксикацию организма, поэтому происходит отравление токсинами. Это, в свою очередь, губительно влияет на центральную нервную систему, поэтому лечение гепатита должно быть начато как можно скорее.
Инфекционный гепатит С в среде врачей получил название «ласковый убийца», поскольку симптомы заболевания настолько разнообразны, что маскируются под другие недуги и диагностировать патологию бывает не просто. Как выявить гепатит С на ранней стадии ? Только при внимательном отношении к своему здоровью и сдаче анализа крови. Проявления заболевания можно заметить примерно через полтора месяца после заражения гепатовирусом. Обычно заболевание начинается с преджелтушного периода, который дает неспецифическую симптоматику:
- потерю аппетита;
- слабость;
- болезненность в суставах;
- аллергическую сыпь;
- специфические ощущения в области мечевидного отростка (в простонародье говорят «под ложечкой»);
- повышение температуры тела.
Такие признаки держатся обычно около недели, причем других специфических особенностей не появляется, что без анализа крови приводит к постановке неправильного диагноза. Если недуг переходит в желтушную стадию, то здесь определиться с диагнозом значительно проще, ведь основной синдром гепатита – холестаз — и провоцирует желтый оттенок кожи. Пациенту делают анализ крови, где и выявляют маркеры заболевания. Если же обнаружить патологию не удалось, то спустя некоторое время у пациентов развивается цирроз печени или последняя стадия – карцинома. Симптоматика у мужчин чаще переходит в карциному и цирроз из-за отягчающих обстоятельств (наличия патологий печени, употребление алкоголя, чрезмерного употребления жирной пищи и т.д.). Статистика утверждает, что при отсутствии желтушного периода и без своевременной терапии, когда человек не знает, как распознать гепатит, такой исход наблюдается у восьмидесяти процентов пациентов. Причем у некоторых диагноз ставится лишь при аутопсии. Справедливости ради стоит отметить, что не всегда инфекционный гепатит С грозит такими тяжелыми последствиями – у небольшой части пациентов заболевание проходит самостоятельно, также есть те люди, которые являются только носителями вируса и проявления гепатита у них не наблюдаются. Печень ни сколько ни поражена и никаких специфических симптомов недуга нет.
Если развивается острый гепатит, то этот вид гепатовируса в первую очередь сигнализирует о своем присутствии в организме потемнением мочи. Далее уже развивается желтушность кожи и склер, усугубляется состояние слабости, появляется сонливость, апатия. После разрешения заболевания в сторону обострения некоторые пациенты даже отмечали улучшение своего состояния, а у других, напротив, симптоматика отягощалась болями в правом подреберье, высыпаниями, припухлостью суставов. Острый период длится чуть меньше недели, после чего признаки заболевания ослабевают, зато появляется фульминантная форма течения недуга, когда в глаза бросаются признаки изменения поведения, усиление сонливости, угнетение сознания вплоть до коматозного состояния. Такой вариант развития событий встречается довольно редко (у наркоманов, алкоголиков, людей без определенного места жительства), и практически всегда является смертельно опасным.
Инфекционный гепатит D может выступать только в тандеме с гепатовирусом В, усугубляя течение заболевания. При сочетанной инфекции инкубационный период гепатита сокращается до 4-5 дней, но на этом этапе опасен переход заболевания в суперинфекцию, когда поэтапно присоединяются и другие инфекционные болезни.
Ранние симптомы могут проявиться достаточно быстро, причем заболевание имеет более бурное течение по сравнению с остальными типами гепатовирусов. При развитии суперинфекции состояние отягощается отечностью и развитием асцита – скопления жидкости в брюшной полости, из-за чего живот больных существенно увеличивается в размерах. Изменение цвета мочи и кала менее выражено, зато чаще возникает кровотечения (носовое, из десен, кровоподтеки даже от незначительных ушибов). Желтуха развивается быстро и склонна к прогрессии.
Определить суперинфекцию на этой стадии гепатита бывает тяжело, поскольку ее картина сходна с течением по типу заражения гепатовирусом В. Как определить гепатит подскажет ускоренное разрешение всех этапов болезни и увеличенные размеры печени и селезенки. Признаки заражения гепатитом проявляются спонтанной лихорадкой, выступанием сосудистых звездочек на теле, покраснением ладоней, появлением асцита. Переносится такой недуг достаточно тяжело, характерны периоды обострения и ремиссии, а у 15% пациентов с поражением печени гепатит переходит в цирроз в течение ближайших двух лет.
Тип Е и G регистрируют значительно реже в категории инфекционные болезни, чем другие формы патологии. По большей части заболевание имеет высокие показатели в странах Азии. Инкубационный период гепатита Е – примерно полтора месяца. Симптомы гепатита Е напоминают признаки первого гепатовируса, типа А. В дожелтушном периоде наблюдаются аналогичные признаки слабости, боли в мышцах, тошнота и рвота, а в развитии желтушного периода на первый план выходит первый симптом гепатита – потемнение мочи, обесцвечивание кала и желтушность кожных покровов. Характерна спленомегалия и гипотензия. Протекает болезнь стремительно, а ее признаки переносятся тяжело – после заражения быстро наступают нарушения, несовместимые с жизнью. Чаще всего смерть у людей наступает от патологий сердечно-сосудистой системы, которые развиваются на фоне поражения печени.
Тип G – наиболее слабо изученная форма заболевания, которая редко встречается. Течение этой формы недуга сходно с признаками поражения гепатовирусом типа С, однако такие осложнения, как цирроз печени или раковое поражение клеток не наблюдаются. Протекает заболевание печени и без симптомов, тогда скрытая форма может привести либо к хроническому течению, либо так и остаться в виде носительства. Тяжелые осложнения этого вида патологии наблюдаются лишь в виде коинфекции с другим типом, чаще С.
Тип F – одна из последних выделенных форм заболевания, которая сходна с типом А. Инкубационный период гепатита составляет также от двух до четырех недель, проявляется он признаками общего ухудшения здоровья, повышением температуры до субфебрильных показателей. При прогрессировании заболевания наблюдается сильная тошнота, головная боль, вздутие живота, отечность, желтуха и гепатомегалия. После сглаживания признаков заболевание переходит в хроническую стадию.
Причины возникновения патологии различны для каждой из форм заболевания, поэтому выделим их отдельно:
- Тип А называют болезнью грязных рук, поскольку недуг передается через немытые продукты, недостаточно термически обработанное мясо, молочные продукты. Заражаются патологией даже при купании в водоеме, наглотавшись воды. Тип Е передается такими же способами.
- Типы В и С более коварны в плане путей заражения. Причины гепатита кроются в следующем:
- · половой контакт с зараженным человеком;
- · инфицирование при родах детей от больной матери;
- · заражение в салонах татуажа, маникюрных салонах, парикмахерских;
- · бытовые контакты с больным человеком.
Симптомы гепатита у женщин по типу С и В встречаются чаще, чем другие виды этой патологии, поскольку женщины в большинстве входят в основную группу риска.
- Тип D передаётся парентеральным путем, т.е. через кровь или слизистые оболочки. Пациент заразится таким недугом, если ему перелита кровь зараженного человека, во время врачебных манипуляций, стоматологических процедур. Причиной гепатита может быть пользование общими маникюрными принадлежностями.
- Заболеть гепатитом F можно различными путями – фекально-оральным, гематогенным и по вертикальному типу. В категорию риска попадают медики, люди, ведущие асоциальный образ жизни.
Диагностировать заболевание по одним только внешним признакам и жалобам пациента невозможно, поскольку недуг маскируется под другие патологии и на начальной стадии развития патологию можно пропустить, не распознать. Поэтому любое подозрение на гепатит должно побудить врача к назначению человеку ряда анализов, печеночных проб и диагностических мероприятий:
- анализ крови на наличие ферментов печени (аланиновой и аспарагиновой трансфераз), которые попадают туда при разрушении гепатоцитов;
- анализ крови на определение уровня билирубина, холестерина, концентрации альбумина желчных кислот;
- иммуноферментный анализ на определение антител к вирусу;
- определение вирусной нагрузки при помощи полимеразно-цепной реакции;
- ультразвуковое исследование органов брюшной полости;
- фибросканирование печени;
- биопсия печени.
Проведение анализов для выявления заболевания дает возможность не только точно поставить диагноз, но и узнать, от чего бывает недуг, как можно вылечить патологию, степень активности гепатита в момент его обнаружения.
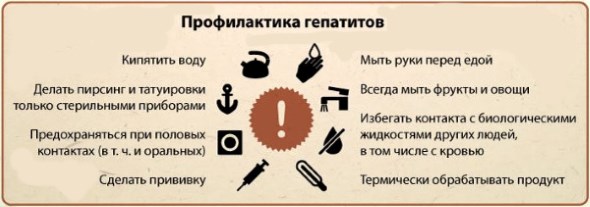
Чтобы не стать жертвой гепатита, профилактика должна быть всеобъемлющей, особенно в группах риска. Предупреждающие мероприятия и профилактика гепатита включают в себя следующий комплекс мер:
- мыть все фрукты и овощи;
- дезинфицировать руки после улицы, перед едой, после контакта с возможным источником заражения;
- за границей употреблять только бутилированную воду;
- избегать случайных половых связей, быть уверенным в половом партнере;
- использовать одноразовые инструменты при заборе крови;
- не пользоваться общими предметами гигиены, бритвенными станками, маникюрными ножницами, зубной щеткой;
- пользоваться услугами только проверенных салонов красоты, стоматологической клиники, по возможности иметь при себе индивидуальные наборы;
- делать своевременную вакцинацию;
- не вести асоциальный образ жизни, т.к. чаще всего патологию обнаруживают и наркоманов, людей с тягой к спиртному, ВИЧ-инфицированных.
Профилактика гепатита должна проводиться на всех уровнях и во многих формах, важно популяризировать знания о болезни, сформировать ответственное отношение у населения к проблеме заболеваемости этой патологией. Усиленная профилактика гепатита проводится в группах риска – среди медицинских работников, работников сферы обслуживания, среди детей.
Можно ли вылечить недуг? Это первый вопрос, который задают пациенты, узнав о своем диагнозе. Говорить о том, что гепатит полностью излечим, сложно. Заразившись вирусом, человек остается его носителем, поэтому при эффективной терапии возможно полное устранение симптомов заболевания, но не его первопричины.
Чтобы начать лечение гепатита, необходимо точно определить его тип и путь проникновения инфекции, чтобы устранить усугубление ситуации. Лечится гепатит длительное время, пока не будет восстановлена функция печени. У некоторых пациентов полностью добиться положительных результатов не удается, поэтому они до конца жизни лечатся поддерживающими печень препаратами – гепатопротекторами.
При проявившемся заболевании вирусами А и В особое противовирусное лечение не требуется, поскольку при симптоматическом лечении возбудитель гепатита переходит в «спящее» состояние, а в развитии заболевания диагностируют ремиссию. Добиться стойких улучшений можно при активном лечении всех нарушений, которые появились в ходе заболевания. Весь процесс должен проходить под контролем врача.
Достичь успехов в лечении гепатита В и С хронического типа можно в 80% случаев, если пациенту будет назначена эффективная комплексная терапия, но избавиться от самого вируса нельзя.
Современная медицина далеко продвинулась в плане лечения гепатитов различной этиологии. В клиниках применяются препараты интерфероновой и безинтерфероновой терапии. Хорошие препараты, дающие стойкий результат в лечении гепатита, – комбинации Рибавирина, Софосбувира, Даклатасвира, Ледипасвира.
Лечение гепатита обязательно должно включать в себя диету, чтобы снизить функциональную нагрузку на печень, иначе может развиться тяжелая интоксикация организма.
источник
Гепатитом называют большую группу воспалительных заболеваний печени. Название болезни уже включает указание на локализацию и характер, поэтому говорить «гепатит печени» неправильно. Обязательным признаком гепатита служат типичные изменения в печеночной паренхиме.
На определенной стадии процесса нарушаются функции органа и человек страдает от интоксикации вредными шлаковыми веществами, потери белка, витаминов, нарушенного метаболизма.
Изучение разновидностей гепатита позволило установить природу болезни, выявить возбудителей некоторых видов воспаления печени, разработать оптимальные подходы к лечению, предотвратить переход в стадию цирроза.
Существующая классификация гепатитов предусматривает выделение разновидностей по причинам, клиническому течению, активности воспалительного процесса. Учитывая причины возникновения гепатита, патологию делят на инфекционную и неинфекционную.
Воспаление печени инфекционного характера включает:
- группу вирусных гепатитов, они получили название по латинскому наименованию вируса (вирусный гепатит А, В, С и далее до G), каждый имеет свои особенности, но все отличаются особым избирательным поражением печеночных клеток (гепатотропностью);
- вторичные гепатиты, когда печень поражают другие вирусы (краснухи, герпеса, гриппа, эпидемического паротита, мононуклеоза, желтой лихорадки, СПИДа), они не обладают целенаправленным воздействием и попадают в печеночную ткань из других очагов;
- бактериальные гепатиты, вызванные возбудителями лептоспироза, листериоза, сифилиса, пневмококком, стафилококком, стрептококком;
- паразитарные гепатиты — могут возникать при токсоплазмозе, амебиазе, фасциолезе, шистосомозе, описторхозе.
К неинфекционным гепатитам относятся:
- токсический — в свою очередь, делится на алкогольный, лекарственный и гепатиты, вызванные отравлениями химическими веществами;
- лучевой — является составной частью лучевой болезни;
- аутоиммунный — чаще встречается у женщин и детей, основной механизм связан с врожденной недостаточностью ферментов, входящих в оболочку гепатоцитов.
Формы гепатита определяются клиническим течением, ответом организма на лечение воспаления печени. Клиницисты выделяют следующие формы. Острый гепатит — чаще вызывается отравлением, энтеровирусами, патогенными кишечными бактериями, проявляется резким ухудшением состояния, повышенной температурой, симптомами интоксикации.
В анализах крови обнаруживают повышение трансаминаз, щелочной фосфатазы и других показателей, указывающих на срыв работы печени. Длится до трех месяцев. В большинстве случаев расстройства удается остановить, болезнь считается излечимой.
Затяжная форма — длится до полугода, проявления гепатита «уходят» постепенно, течение вялое, но прогноз благоприятный. Хронический — может возникать при недолеченном переходящем остром гепатите или являться самостоятельной формой. Острые формы характеризуются таким показателем, как частота хронизации.
Коварность патологии заключается в длительном скрытном периоде, постепенном переходе воспалительных явлений в дистрофию ткани печени. Лечение длительное (более 6 месяцев), вылечить заболевание удается редко. Типична трансформация в цирроз.
Причины гепатита инфекционного вида чаще всего определяются характером вируса. Известные возбудители имеют свои особенности в строении и путях заражения. Обязательно имеют ядро с ДНК или РНК, определяющими генетическую информацию.
Наибольшие трудности для определения чем лечить пациента представляют вирусы-мутанты (например, гепатита С) своей способностью изменять геном. Фекально-оральный механизм передачи характерен для вирусных гепатитов Е и А. Микроорганизмы устойчивы во внешней среде, поступают к человеку с зараженной водой, продуктами, через контакт с больным.
Такие виды гепатитов, как С, В, D и G имеют парентеральный путь поступления. Их активность ниже вируса типа А. В организм человека проникают с компонентами крови при переливании, с медицинскими манипуляциями, мелкими травмами (маникюр, татуаж), через общие шприцы наркоманов, половым путем, сквозь плаценту от матери к плоду.
Попадая в кровь человека из кишечника или при непосредственном заражении шприцем, вирусы продвигаются к печени, внедряются в печеночные клетки, размножаются внутри и уничтожают их.
Токсические гепатиты, кроме алкоголя и его суррогатов, вызывают:
- контакт на производстве и в быту с соединениями белого фосфора, четыреххлористого углерода, промышленными ядами;
- отравление грибами (бледной и белой поганкой, мухомором);
- длительный прием лекарственных средств (Парацетамола, противотуберкулезных препаратов, Метилдопы, Амиодарона, Нифедипина, Азатиоприна, антибиотиков тетрациклинов, Кларитромицина, Индометацина, Ибупрофена, гормональных средств, контрацептивов).
Аутоиммунный гепатит — ежегодно выявляется у 15–20 человек на 100 тыс. населения, считается самостоятельным заболеванием. Основная причина развития — дефект в иммунной системе человека, при котором собственные клетки печени принимаются за инородные. Часто сопровождается вовлечением поджелудочной, щитовидной и слюнных желез.
При этом в организме пациента не находят маркеров вирусных гепатитов, нет данных об алкоголизме, но обнаруживаются антинуклеарные и антитела к гладкой мускулатуре, высокий уровень иммуноглобулина типа IgG и печеночно-почечные микросомальные антитела.
Симптомы воспаления печени делят на печеночные и внепеченочные, ранние и поздние. К печеночным проявлениям гепатита относят: боли в животе с локализацией в подреберье справа и в эпигастрии, тошноту, отрыжку, пожелтение кожи и слизистых, увеличение печени и селезенки.
Внепеченочные признаки воспаления печени образуются за счет влияния нарушений, вызванных гепатитом, на функции разных органов и систем (головной мозг, метаболизм, сосуды, эндокринные железы). Они включают:
- печеночную энцефалопатию;
- сыпь на коже, мучительный зуд;
- сосудистые «звездочки» (телеангиэктазии), капилляриты;
- кровоточивость десен, носовые кровотечения, у женщин длительные менструальные выделения;
- красные ладони и «малиновый» язык;
- желудочное кровотечение из расширенных вен пищевода;
- бесплодие.
Признаки каждого нарушения объясняются характерными морфологическими и функциональными изменениями, подтверждаются диагностическими методами (биохимическими тестами, исследованием биоптата при пункции печени). Поэтому они объединены в типичные для гепатита синдромы.
Особенностью некоторых видов хронических гепатитов является длительное бессимптомное течение (например, при вирусном гепатите В и С). Практически первые симптомы гепатита заметить невозможно. При ретроспективном опросе пациенты отмечают периодическую слабость, неясные высыпания на коже, чувство тяжести в подреберье справа после еды.
Для диагностики инфекционных гепатитов важно то, что в этот период пациенты уже заразны для окружающих. Задача выявить и лечить обусловлена не только предупреждением тяжелых осложнений у больного, но и предотвращением распространения заболевания.
На первые признаки гепатита могут указывать боли в мышцах, повышение утомляемости на работе, периодические подъемы температуры, ухудшение аппетита. Поздние симптомы вызваны развивающимся осложнением. Выявляются по признакам цирроза печени, кровотечения из вен пищевода, печеночной недостаточности, подозрении на злокачественное новообразование.
Диагностика гепатитов требует учета сочетания клинической картины, биохимических и иммунологических лабораторных показателей, результатов морфологических исследований биопсии ткани. Не все функции печени нарушаются одновременно. Развитие воспаления сопровождается преимущественным поражением и проявляется определенными клинико-лабораторными синдромами.
Синдром цитолиза — связан с дистрофией, а затем некрозом гепатоцитов, вызванными непосредственным воздействием инфекционных агентов, ядовитых веществ, токсинов. В клинике можно обнаружить повышенную температуру, болевые ощущения и увеличение печени (особенно после физической нагрузки), возможно увеличение селезенки, моча становится темной, а кал — серым.
Лабораторными признаками служат:
- повышение уровня печеночных трансаминаз (аланиновой и аспарагиновой), ферментов (глутамилтранспептидазы, лактатдегидрогеназы, холинэстеразы, аргиназы), эти данные считаются маркерами процесса цитолиза;
- рост концентрации общего билирубина за счет неконъюгированного (непрямого), в меньшей степени — прямого.
Синдром холестаза — основным нарушениям является срыв синтеза и выделения по внутрипеченочным протокам желчи в двенадцатиперстную кишку. В результате формируется застой немеханического характера (без блокирования ходов камнями).
Признаки холестаза выявляются при осмотре и обследовании пациента:
- на коже лица и тела желто-коричневые пятна (ксантомы), на веках ксантелазмы в виде маленьких бородавок;
- интенсивное пожелтение склер, кожи, слизистой во рту;
- потемнение мочи и обесцвечивание кала;
- тупые боли в подреберье справа усиливаются после еды;
- кровоточивость связана с прекращением синтеза витамина К;
- ухудшение зрения в сумерки и ночью из-за недостатка витамина А;
- повышенная сухость кожи, зуд.
Среди биохимических тестов обнаруживают:
- рост в крови прямого билирубина, холестерина, желчных кислот, липопротеидов, триглицеридов, фосфолипидов, фермента щелочной фосфатазы, гамма-глутамилтранспептидазы, меди;
- нарушение свертываемости вызывает изменения в коагулограмме;
- в крови снижается содержание кальция и жирорастворимых витаминов (Е, А, Д, К).
Иммуновоспалительный синдром — клинически не проявляется, но обнаруживается при проверке показателей иммунитета. Характерно повышение уровня гаммаглобулинов (снижение альбумин-глобулинового коэффициента), наличие антител к ДНК или РНК, к гладкомышечным волокнам.
Для исследования применяются иммуноферментный анализ, иммуноблоттинг, радиоиммунологический анализ. Методы позволяют вычислить вирусную нагрузку при инфекционных гепатитах. При помощи полимеразной цепной реакции выявляют генетическую информацию о типе вируса.
Печеночно-клеточная недостаточность — синдром формируется при гибели части гепатоцитов и утрате печенью функций синтеза и дезинтоксикации. Основные лабораторные признаки печеночной недостаточности:
- снижением белка в крови за счет альбуминов, проконвертина, протромбина;
- падение показателей жирового метаболизма (холестерина, триглицеридов, фосфолипидов, липопротеидов);
- положительные тимоловая и сулемовая пробы;
- проведение функциональных проб (бромсульфалеиновой, антипириновой, аммиачной, феноловой) дает положительный результат.
Фульминантная печеночная недостаточность как синдром отличается быстрым течением, с развитием энцефалопатии, парезом сосудистого тонуса, коагулопатией. У пациента внезапно появляется тошнота, рвота, нарастающая слабость, желтуха.
Одновременно падает артериальное давление, учащается сердцебиение и дыхание, повышается температура, нарушается сознание (больной впадает в коматозное состояние). Состояние тяжелеет настолько быстро, что сделать ничего уже невозможно. Летальный исход вызывается отеком мозга.
Синдром печеночной энцефалопатии — выявляется по признакам неврологических и психических изменений. У пациента:
- нарушается координации движений;
- выявляют общую апатию, исчезновение интереса к близким людям;
- поведение изменяется на склонность к раздражительности или заторможенность;
- нарушается речевая функция;
- наблюдается непроизвольная дефекация, недержание мочи;
- изо рта окружающие ощущают специфический запах (печеночный);
- возможен тремор и судороги в конечностях;
- сознание постепенно утрачивается, переходит в кому.
Синдром портальной гипертензии — вызван развитием цирроза и повышением давления в системе воротной вены. В этом случае у пациента появляются:
- постоянная тошнота;
- вздутие живота;
- неустойчивый стул;
- кровоточивость, склонность к желудочным и кишечным кровотечениям;
- боли и чувство тяжести в эпигастрии и правом подреберье после еды;
- спленомегалия;
- увеличивается объем живота из-за скопления жидкости (асцит);
- расширенные вены пищевода, желудка, прямой кишки, подкожные вокруг пупка.
Если гепатит протекает с преимущественным накоплением жидкости в полостях (плевральной, брюшной) и тканях, то синдром называют отечным. Обычно он развивается как последствие портальной гипертензии, в поздней стадии болезни. К асциту присоединяются отеки на конечностях, лице (анасарка). Дыхание затруднено из-за выпота в плевральную полость.
Гепаторенальный синдром — представляет одновременное прекращение функционирования печени и почек. Клинически признаки печеночной недостаточности усугубляют симптомы нарушения выделительной работы почек.
Появляются вкусовые извращения, олигурия при суточном диурезе до 500 мл, изменения формы пальцев рук («барабанные палочки») и ногтей («часовые стекла»), значительное увеличение печени и селезенки, у мужчин происходит рост молочных желез.
Изменяются лабораторные показатели не только печеночных проб, но и растет накопление креатинина, остаточного азота. С мочой выходит белок, а в крови он еще больше падает. Нарастают электролитные потери в связи с прекращением реабсорбции в почечных канальцах.
Активность воспаления оценивают при каждом виде гепатита по сочетанию биохимических показателей (в случае неинфекционного поражения) и вирусной нагрузки. Отдельно проводится расшифровка морфологических изменений по исследованию биопсии.
Для выбора тактики терапии необходимо выявить фазу активности иммунных клеток в ответ на повреждающий фактор. Она служит показателем выраженности механизма аутоагрессии. При 1 степени активности — лимфоциты и макрофаги лежат вдоль внутрипеченочных сосудов, возможно нахождение иммунных клеток внутри долек, но повреждения терминальной пластины нет.
Картина соответствует 1 степени общей активности патологического процесса, при вирусном поражении — стадии размножения возбудителя. 2 степень — разрастание иммунных клеток разрушает терминальную мембрану печеночных долек и направляется к центральной зоне. Особо агрессивные лимфоциты внедряются в цитоплазму гепатоцитов.
Морфологическая картина совпадает со 2 степенью активности гепатита. 3 степень — изменения характеризуются обширными участками разрушений, некрозом клеток. В течении вирусных гепатитов выделяют 4 стадии:
- инкубационная;
- преджелтушная (продромальная);
- желтушная;
- реконвалесценции (выздоровления).
В лечении гепатитов обязательно используют щадящую диету, постельный режим. Для противодействия поражающим факторам и поддержки печеночных клеток пациенту назначают:
- внутривенно растворы с дезинтоксикационными свойствами (Глюкоза 5%, Гемодез, электролиты Трисоль, Лактосоль);
- вводится гепатопротекторный препарат Гептрал;
- внутримышечно необходимы большие дозы витаминов;
- при вирусных гепатитах единственным этиологическим лечением являются Интерферон-альфа, Рибаверин;
- бактериальные гепатиты потребуют использования антибиотиков;
- дозировка кортикостероидов зависит от активности процесса.
Чтобы как-то снять симптоматические нарушения врач назначает желчегонные препараты, при анемии лекарства, содержащие железо, комплексные витамины и микроэлементы.
При токсических гепатитах необходимо прекратить контакт с ядовитым веществом. Для лиц, страдающих алкоголизмом, важно отказаться от любых видов алкоголя. Выявить точную причину гепатита бывает сложно, поэтому необходимо начать обследование и симптоматическое лечение при ранних признаках заболевания.
источник