Пульс tardus, parvus характерен для:
Ответ: стеноза устья аорты.
203. Систолическое дрожание над верхушкой сердца характерно для:
Ответ: недостаточности митрального клапана.
204. Сочетание уробилиногенурии с билирубинурией характерно для:
Ответ: печеночной желтухи.
205. На ЭКГ интервалы между комплексами QRS соседних циклов отличаются не более, чем на 0,10 с, зубцы Р (в отведениях I,II,AVF) положительные перед каждым комплексом QRS. Можно предположить:
Ответ: ритм синусовый, регулярный
206. На ЭКГ продолжительность интервала PQ больше 0,20 с. Это характерно для:
Ответ: неполной атриовентрикулярной блокады I степени
207. На ЭКГ отрицательный зубец Р располагается после преждевременного, но измененного комплекса QRS. Это:
Ответ: атриовентрикулярная экстрасистола
208. На ЭКГ ритм синусовый, R-R -0,95 с, P-Q-0,22 с, QRS-0,09 с. После физической нагрузки: R-R- 0,65 с, P-Q — 0,18 с,QRS-0,09с. Заключение:
Ответ: неполная атриовентрикулярная блокада I степени,обусловленная ваготонией
209. «Вялая» пульсация сердца (снижение амплитуды систолодиастолических движений миокарда) наблюдается при:
Ответ: миокардите
210. Решающим в постановке диагноза хронического гепатита является:
Ответ: данные гистологического исследования печени.
211. К симтоматическим язвам желудка не относятся:
Ответ: инфекционные
212. В норме уровень сахара в крови при поведении теста на толерантность к глюкозе
Ответ: не превышает исходного уровня более чем на 80% через 30-60 мин после нагрузки
213. Для уменьшения риска развития толерантности к нитратам следует:
Ответ: делать перерывы между приемами препаратов
214. Противопоказанием для назначения верапамила является:
Ответ: пароксизмальная форма мерцательной аритмии при синдроме ВПВ
215. К генетически детерминированным заболеваниям легких относится:
Ответ: муковисцидоз и дефицит а1-антитрипсина.
216. Ведущим симптомом хронического бронхита с преимущественным поражением слизистой оболочки крупных бронхов является:
Ответ: кашель с мокротой.
217. Бронхиальная обструкция выявляется с помощью:
Ответ: спирографии, пневмотахографии.
218. Препараты для устранения бронхоспазма у больных хроническим обструктивным бронхитом подбираются:
Ответ: путем последовательного исследования эффективности препаратов, основанного на сравнении показателей ОФВ1 до и после введения препарата.
219. Больному хроническим панкреатитом с латентным течением показано:
Ответ: умеренная углеводно-белковая диета.
220. При лечении желчнокаменной болезни применяют:
Ответ: хенодезоксихолевую кислоту.
221. Характерным клиническим признаком хронического панкреатита является:
Ответ: снижение функции внешней секреции (гипоферментемия).
222. Наиболеее достоверным признаком, отличающим первую стадию астматического статуса от приступа бронхиальной астмы, является:
Ответ: рефрактерность к b2-агонистам.
223. Ранним клиническим симптомом центрального рака легкого является:
Ответ: сухой кашель или кашель со слизистой мокротой, содержащей иногда прожилки крови.
224. Синдром Лефгрена при саркоидозе проявляется:
Ответ: лихорадкой, узловатой эритемой, полиартралгией.
225. Быстрое повторное накопление жидкости в плевральной полости после ее эвакуации является типичным признаком:
Ответ: опухоли плевры.
226. Выраженная систолическая пульсация печени характерна для:
Ответ: недостаточности трехстворчатого клапана.
227. Признаком сопутствующего инфаркта миокарда правого желудочка у больных с нижним инфарктом миокарда может быть:
Ответ: подъем сегмента ST в отведении V4R.
228. При неосложненном инфаркте миокарда максимальное увеличение СОЭ обычно наблюдается:
Ответ: через 7-12 дней от начала заболевания.
229. Для острого фибринозного перикардита не характерно:
Ответ: брадикардия.
230. Признаком дисфункции синусового узла является:
Ответ: выраженная синусовая брадикардия.
231. Для купирования приступа желудочковой тахикардии при отсутствии эффекта от лидокаина применяют:
Ответ: новокаинамид.
232. Феномен парадоксального пульса заключается в:
Ответ: уменьшении наполнения пульса на вдохе.
233. Несоответствие между потребностью миокарда в кислороде и его доставкой по коронарному руслу является причиной ишемии миокарда при:
Ответ: любых вариантах стенокардии.
234. Основным методом патогенетической терапии больных инфарктом миокарда, поступающих в первые 4-6 часов от начала заболевания, является:
Ответ: тромболитическая терапия.
235. Гипокалиемия наиболее характерна для:
Ответ: первичного гиперальдостеронизма.
236. Злокачественная артериальная гипертония наиболее часто возникает у больных:
Ответ: реноваскулярной гипертонией.
237. Средством выбора для снижения АД у больных с расслаивающей аневризмой аорты является введение:
Ответ: нитропруссида натрия и бета-блокатора.
238. Основными препаратами, применяемыми при лечении гипертрофической кардиомиопатии, являются:
Ответ: бета-блокаторы и антагонисты кальция.
239. Причиной «парадоксального пульса» при перикардите являются:
Ответ: резкое снижение сердечного выброса на вдохе.
240. Гепарин при тромбоэмболии легочной артерии вводят:
Ответ: для профилактики тромбообразования.
241. Фибрилляция желудочков у больных инфарктом миокарда чаще развивается:
Ответ: в первые 1,2-2 часа от начала заболевания.
242. Уменьшение потребности миокарда в кислороде при приеме бета-блокаторов обусловлено, в основном:
Ответ: как отрицательным инотропным, так и отрицательным хронотропным эффектом.
243. Выберите правильные показатели снижение уровня АД при осложненных кризах:
Ответ: в течение первых 30-120 мин снижения АД примерно на 15-25%, в течение последующих 2-6 часов — достичь АД 160/100 мм рт. ст..
244. Противопоказанием для фиброэндоскопии верхних отделов пищеварительного тракта является:
Ответ: астматическое состояние.
245. У молодой женщины 18 лет после эмоционального стресса появилась дисфагия при употреблении жидкой холодной или горячей пищи (плотная пища проходит хорошо). Дисфагия появилась в дальнейшем при волнении, усталости. Аппетит сохранён, в весе не теряла. При физикальном обследовании патологии не выявлено. Больной следует рекомендовать:
Ответ: лечение невроза.
246. К терапевту обратился больной 35 лет с жалобами на периодические боли в правой половине грудной клетки, чередующиеся с чувством жжения, дурной запах изо рта. В течение последних месяцев иногда появляется дисфагия. Часто болеет воспалением лёгких. Для подтверждения диагноза в условиях поликлиники в первую очередь необходимо провести:
Ответ: рентгеноскопию пищевода.
247. Больная 33 лет обратилась к терапевту с жалобами на боли за грудиной, чувство распирания в этой области. Накануне вечером ела рыбу, при этом поперхнулась. К врачу не обращалась. Утром появились жалобы на затруднённое глотание, температура тела повысилась до 37,3?С, появилось вздутие в области шеи и нижней половины лица. Рвоты не было. При пальпировании шеи отмечается крепитация, на рентгенограмме грудной клетки — расширение тени средостения с прослойками газа, располагающимися паравертебрально. Тактика врача:
Ответ: немедленно госпитализировать больную в хирургическое отделение.
248. При псевдокоронарном (эзофагальном) синдроме боль купирует:
Ответ: изменение положения тела (с горизонтального на вертикальноА).
249. При пенетрации язвы в поджелудочную железу в крови повышается:
Ответ: активность амилазы.
250. Больной, длительно страдающий язвенной болезнью с локализацией язвы в желудке, обратился с жалобами на слабость, тошноту, потерю аппетита, постоянные боли в эпигастральной области, похудание. В данном случае можно думать о следующем осложнении язвенной болезни:
Ответ: малигнизации язвы.
251. При диетотерапии язвенной болезни включение белковых пищевых продуктов при дробном питании приведет к:
Ответ: снижению кислотности желудочного содержимого.
252. Синдром мезенхимального воспаления характеризуется увеличением в крови:
Ответ: гамма-глобулинов.
253. Лабораторным показателем, характеризующим синдром Жильбера, является:
Ответ: увеличение в крови неконъюгированного (несвязанного) билирубина.
254. Высокий уровень активности трансаминаз в сыворотке крови указывает на:
Ответ: вирусный гепатит.
255. Сочетание цитолитического и мезенхимально-воспалительного синдромов характерно для:
Ответ: хронического активного гепатита.
256. При хроническом активном гепатите с синдромом гиперспленизма прогностически опасным являются:
Ответ: снижения содержания тромбоцитов до 50-30*10 9/л.
257. Больная 45 лет отмечает постоянную ноющую боль после любой пищи сразу, тяжесть в эпигастрии, похудание на 5 кг за месяц, так как боялась есть из-за боли. При ФГДС язвенного дефекта не выявлено. Вероятный диагноз:
Ответ: хронический гастрит
258. У больного 52 лет в течение длительного времени на фоне жалоб астенического характера периодически появляется чувство тяжести в правом подреберье, тошнота, небольшая желтуха, в это время нарушаются биохимические показатели функции печени: АЛТ, билирубин, сулемовая проба, тимоловая проба, белковые фракции. Рецидивы связаны с инфекциями, операциями. Работоспособность сохраняется. Вероятный диагноз:
Ответ: Хронический персистирующий гепатит.
259. Больной 56 лет часто и длительно страдает ОРЗ. Последний год появились жалобы астенического круга, гепатоспленомегалия. В крови — умеренная анемия, увеличение базофилов и эозинофилов, тромбоцитов. Вероятный диагноз:
Ответ: Хронический миелолейкоз.
260. Первичному билиарному циррозу соответствует симптомокомплекс:
Ответ: желтуха, зуд, ксантомы, гепатоспленомегалия, высокие активность щелочной фосфатазы и уровень холестерина.
261. Вирусному гепатиту соответствует симптомокомплекс:
Ответ: желтуха, анорексия, тошнота, мягкая печень, высокая активность трансаминаз и нормальная активность щелочной фосфатазы.
262. Острому холециститу соответствует симптомокомплекс:
Ответ: желтуха (не всегда), боль в правом верхнем квадранте живота, живот мягкий, лейкоцитоз.
263. Хроническому активному гепатиту соответствует симптомокомплекс:
Ответ: желтуха, гепатоспленомегалия, умеренно увеличенная активность трансаминаз, гипер-гамма-глобулинемия, положительная реакция на антитела к гладкой мускулатуре.
264. Острой дистрофии печени соответствует симптомокомплекс:
Ответ: желтуха, лихорадка, гепатомегалия, почечная недостаточность, кома, изменение на ЭЭГ и умеренно повышенная активность трансаминаз.
265. Основными отличиями симптоматических язв от язвенной болезни являются:
Ответ: отсутствие хронического рецидивирующего течения.
266. При диетотерапии язвенной болезни включение белковых пищевых продуктов при дробном питании приведет к:
Ответ: снижению кислотности желудочного содержимого.
267. Печеночная кома развивается в результате:
Ответ: массивного некроза клеток печени.
268. В лечении гиперкинетической формы дискинезий желчного пузыря используют:
Ответ: спазмолитические средства.
269. Для лечения хронического панкреатита в фазе ремиссии применяются:
Ответ: диета.
270. При неспецифическом язвенном колите диагностическое значение имеют следующие рентгенологические признаки:
Ответ: изменения гаустрации, вплоть до ее исчезновения, укорочение и сужение просвета кишки.
271. При обострении неспецифического язвенного колита рекомендуется:
Ответ: диета с исключением молока.
272. Признак, отличающий болезнь Крона от язвенного колита:
Ответ: образование наружных и внутренних свищей.
273. Острый нефритический синдром характеризуют:
Ответ: артериальная гипертензия, протеинурия, гематурия.
274. Укажите механизм, который лежит в основе патогенеза острого гломерулонефрита:
Ответ: иммунокомплексный.
275. Почечная недостаточность при подостром гломерулонефрите развивается:
Ответ: через 3-5 месяцев от начала заболевания.
276. У больного, страдающего ревматоидным артритом более 10 лет, наиболее вероятной причиной развившейся протеинурии (до 2 г/сутки) является:
Ответ: амилоидоз почек.
277. Больной 19 лет, страдающий язвенной болезнью двенадцатиперстной кишки, поступил в больницу с жалобами на рвоту «кофейной» гущей, боли в животе, отрыжка кислым. О каком осложнении основного заболевания можно предполагать?
Ответ: пенентрация
278. В поликлинику обратился больной 35 лет с жалобами на периодические боли в правой половине грудной клетки, чередующиеся с чувством жжения, дурной запах изо рта. В течение последних месяцев иногда появляется дисфагия. Часто болеет воспалением лёгких. В данном случае можно предположить:
Ответ: пищеводно-бронхиальный свищ.
279. Больной, длительно страдающий язвенной болезнью с локализацией язвы в желудке, обратился с жалобами на слабость, тошноту, потерю аппетита, постоянные боли в эпигастральной области, похудание. В данном случае можно думать о следующем осложнении язвенной болезни:
Ответ: малигнизации язвы.
280. При наличии у больного симптомов желудочно-кишечного кровотечения ему следует произвести:
Ответ: эзофагогастродуоденоскопию.
281. Наиболее точно отражает степень хронической почечной недостаточности повышение в сыворотке крови уровня:
Ответ: креатинина.
282. Ведущим клиническим признаком нефротического синдрома является:
Ответ: протеинурия более 3,5 г/сутки.
283. Показания для назначения глюкокортикоидов при хроническом гломерулонефрите:
Ответ: нефротический синдром.
284. Жалобы на тяжесть в голове и кошмарные сновидения типичны для:
Ответ: эритремии.
285. Обнаружение гемосидерина в моче наиболее характерно для:
Ответ: внутрисосудистого гемолиза.
286. Решающее отличие злокачественной опухоли от доброкачественной состоит в:
Ответ: наличии опухолевой прогрессии.
287. Характерным признаком В12-дефицитной анемиии является:
Ответ: высокий цветной показатель.
288. Больного В12-дефицитной анемией следует лечить:
Ответ: всю жизнь.
289. Рентгенологические изменения при ревматоидном артрите ранее всего обнаруживаются в:
Ответ: проксимальных межфаланговых или пястно-фаланговых суставах.
290. У лиц пожилого возраста преимущественно встречается:
Ответ: гигантоклеточный артериит.
291. Препаратом выбора при развитии истинной склеродермической почки является:
Ответ: ингибитор ангиотензинпревращающего фермента.
292. Наиболее частой диформацией кисти при ревматоидном артрите является:
Ответ: ульнарная девиация.
293. Наиболее типичным для псориатического артрита является:
Ответ: эрозивный процесс в дистальных межфаланговых суставах.
294. Узелки Бушара появляются при:
Ответ: остеоартрозе.
295. При остеоартрозе наиболее инвалидизирующей является следующая локализация патологического процесса:
Ответ: тазобедренные суставы.
296. Признаки внешнесекреторной недостаточности функции поджелудочной железы:
Ответ: Все перечисленное
297. Признаки, характеризующие печеночную желтуху:
Ответ: Все перечисленное
298. Основным методом диагностики рефлюкс-эзофагита является:
Ответ: эндоскопическое исследование
299. Укажите основную цель эрадикационной терапии при язвенной болезни:
Ответ: снижение частоты рецидивов язвенной болезни
300. Укажите наиболее типичные локализации подагрических тофусов:
Ответ: в области крестца.
301. Для атопической бронхиальной астмы характерно:
Ответ: эффект элиминации
302. Механизм действия антигистаминных препаратов состоит в:
Ответ: связывании свободного гистамина
303. Наиболее эффективным методом профилактики обострения поллиноза является:
Ответ: специфическая иммунотерапия
304. Показатель артериальной гипертензии у юношей в возрасте от 15 до 17 лет составляет:
Ответ: 146/89 мм. рт. ст.
305. Показатель артериальной гипертензии у девочек в возрасте от 15 до 17 лет составляет:
Ответ: 136/85 мм. рт. ст.
306. Реакция артериального давления при велоэргометрической пробе у подростков с нейроциркуляторной дистонией по гипертоническому типу сопровождается:
Ответ: приростом систолического и снижением диастолического артериального давления.
307. Гломерулонефрит у подростков, протекающий с выраженной эритроцитурией, следует дифференцировать с:
Ответ: болезнью Берже.
источник
042. Плохо выявляются при ультразвуковом исследовании
1д) рак большого сосочка двенадцатиперстной кишки (фатерова соска)
043. Сканирование печени наиболее результативно в диагностике
1в) очагового поражения печени
044. Для распознавания подпеченочной (механической) желтухи
из перечисленных методов диагностики наибольшее значение имеет
1г) ретроградная панкреатохолангиография
045. Биопсия слизистой оболочки тонкой кишки
является ценным диагностическим методом
1д) при всем перечисленном
046. Колоноскопия позволяет выявить
047. Лапароскопию назначают
1д) при всем перечисленном
048. Компьютерная томография позволяет выявить
049. Функциональные расстройства деятельности пищевода характеризуются
050. Этиологическими факторами дискинезии пищевода являются
051. Гиперкинетическая форма дискинезий пищевода обусловлена
052. Гипокинетическая форма дискинезий пищевода проявляется в виде
053. Дисфагия может наблюдаться
1д) при всех перечисленных заболеваниях
054. Основными методами диагностики ахалазии кардии являются
055. При ахалазии кардии показано
Ситуационная задача (тесты 056-059)
У молодой женщины 18 лет после эмоционального стресса появилась дисфагия при употреблении жидкой холодной или горячей пищи (плотная пища проходит хорошо). Дисфагия появлялась в дальнейшем при волнениях, устало-сти.
Аппетит сохранен, в весе не теряла.
При физикальном обследовании патологии не выявлено.
056. Наиболее вероятной причиной дисфагии является
1а) идиопатическая гиперкинезия пищевода
057. Для исключения другой патологии и подтверждения диагноза
058. Основными условиями рентгенологического исследования в этом случае
059. Больной следует рекомендовать
Ситуационная задача (тесты 060-061)
В поликлинику обратился больной 35 лет с жалобами на периодические боли в правой половине грудной клетки, чередующиеся с чувством жжения, дур-ной запах изо рта.
В течение последних месяцев иногда появляется дисфагия.
Часто болеет воспалением легких
060. В данном случае можно предположить
1б) пищеводно-бронхиальный свищ
061. Для подтверждения диагноза в условиях поликлиники
в первую очередь необходимо провести
1а) рентгеноскопию пищевода
Ситуационная задача (тесты 062-063)
Больная 33 лет обратилась в поликлинику с жалобами на боли за грудиной, чувство распирания в этой области. Накануне вечером ела рыбу, при этом по-перхнулась. К врачу не обращалась.
Утром появились жалобы на затрудненное глотание, температура тела по-высилась до 37.3°C, появилось вздутие в области шеи и нижней половины лица. Рвоты не было.
При пальпировании шеи отмечается крепитация; на рентгенограмме груд-ной клетки — расширение тени средостения с прослойками газа, располагающи-мися паравертебрально.
062. Предположительный диагноз
1а) немедленно госпитализировать больную в хирургическое отделение
которые могут стать причиной эзофагогастродуоденального кровотечения,
кровавая рвота наименее характерна
1д) для дивертикула пищевода
065. Симптомами продолжающегося эзофагогастродуоденального кровотечения
066. Для постановки диагноза опухоли пищевода
необходимы все перечисленные исследования, кроме
1д) биохимического анализа крови
067. Клинические проявления грыжи пищеводного отверстия диафрагмы
068. К патологическим механизмам, обуславливающим характерные симптомы
грыжи пищеводного отверстия диафрагмы, относятся
069. Жгучие боли у основания мечевидного отростка
с иррадиацией в область сердца, возникающие и усиливающиеся
через полчаса после еды, при физической нагрузке и наклоне туловища;
они не купируются полностью алмагелем.
Отмечаются также отрыжка воздухом, приступы удушья, кашель.
При рентгенологическом исследовании с бариевой взвесью —
рефлюкс контрастной массы из желудка в пищевод.
Все перечисленное позволяет заподозрить
1а) аксиальную (скользящую) грыжу пищеводного отверстия диафрагмы
070. Для снятия болей при грыже пищеводного отверстия диафрагмы
071. При бессимптомном течении грыжи пищеводного отверстия диафрагмы
072. Показаниями к оперативному лечению
при грыже пищеводного отверстия диафрагмы являются
073. Профилактика осложнений при грыже пищеводного отверстия диафрагмы
источник
Гепатит С – это одна из наиболее часто встречающихся разновидностей гепатитов, сильнее всего поражающая печень, нарушая при этом ее функционирование. Причем долгое время заболевание может вообще протекать бессимптомно, из-за чего болезнь выявляется слишком поздно. В результате инфицированный может стать скрытым носителем и распространителем вируса.
Вирусный гепатит С (ВГС) имеет две формы: острую и хроническую. Сразу после заражения наступает инкубационный период, длящийся порой от 6 — 7 недель до полугода. Острая форма Симптомы болезни проявляются после завершения инкубационного периода и выражаются повышенной температурой, головной болью, болями в мышцах и суставах, общим недомоганием и слабостью. Этот период называют еще безжелтушным, он имеет продолжительность 2 ÷ 4 недели. Затем следует желтушная фаза, во время которой у заболевшего может возникнуть желтушный окрас кожи, сопровождаемый болями в правом подреберье, рвотой, поносом, отсутствием аппетита. Но первое, что настораживает — это цвет мочи, которая становится коричневой. Иногда можно наблюдать безжелтушную форму болезни. Во время острой фазы в крови повышается содержание билирубина. Длится она примерно месяц, после чего наступает восстановительный период, протекающий на протяжении нескольких месяцев. После него в 15 – 25% случаев может произойти самовосстановление или же болезнь приобретает хроническую форму.
Переход ВГС из острой фазы в хроническую происходит примерно в 80% случаев. Причем у женщин хроническая форма наступает реже, чем у мужчин, да и симптомы заболевания у них выражены слабее. Хотя порой и у мужчин бывают незаметны признаки заболевания, но это не мешает воспалительному процессу, активно протекающему в печени. В результате болезнь принимает сначала хроническую форму, а потом переходит в цирроз или рак печени.
При бессимптомном течении хронического гепатита С (ХГС) заболевание может выражаться в следующих признаках:- слабости;
- снижении работоспособности;
- ухудшении аппетита.
Периодически в течении болезни наступают волнообразные обострения, сменяющиеся ремиссиями. Но такие обострения редко принимают тяжелую форму. Симптомы ВГС у взрослых пациентов чаще всего выражаются незначительно, тогда как дети страдают сильнее. У них заболевание принимает более агрессивную форму, сопровождаясь обострением и возникновением осложнений в виде цирроза. Признаки хронического вирусного гепатита С (ХВГС) усугубляются от воздействия неблагоприятных факторов, к которым относятся:
- тяжелые физические или нервно-психические нагрузки;
- неправильное питание;
- злоупотребление алкоголем.
Причем последний из факторов наиболее сильно оказывает свое негативное действие на печень заболевших ХВГС. Происходит это из-за того, что у пациентов может развиться алкогольный токсический гепатит, усиливающий проявления ХВГС и способствующий возникновению осложнений в виде цирроза. Волнообразные изменения свойственны не только ходу течения болезни, они непосредственно отражаются также на лабораторных показателях. Из-за этого в крови пациентов периодически замечают повышение уровня билирубина и печеночных ферментов.
Причем длительный период времени регистрируются нормальные значения лабораторных показателей даже при наличии изменений в печени. Это вынуждает проводить чаще лабораторный контроль — не реже одного – двух раз в течение года. Поскольку у ВГС симптомы не всегда проявляются в ярко выраженной форме, следует обратить внимание на случаи появления слабости и снижения работоспособности. Заметив за собой такие признаки, имеет смысл обследоваться на наличие заражения ВГС.
источник
Вид работы: Контрольная
Формат работы: Word
Год сдачи: 2017г.
Работа сдавалась 1 раз
Предмет:
Организация производства
Оценка работы:
Вы можете быть полностью уверены в том, что работа «Первичному билиарному циррозу соответствует симптомокомплекс» является уникальной, исключающей плагиат и дублирование, использование данной работы (Контрольная) не может вызвать проблем при последующей сдаче и защите.
157. Главным местом метаболизма алкоголя в организме является:
А) жировая ткань;
Б) почки;
++ /ответ/ + В) печень;
Г) головной мозг;
Д) желудочно-кишечный тракт.
158. При избыточном употреблении алкоголя возможными механизмами жировой дистрофии печени являются:
1. повышенная мобилизация жирных кислот из жировой ткани;
2. увеличение синтеза жирных кислот в печени;
3. уменьшение выделения жиров печенью;
4. некроз гепатоцитов.
++ /ответ/ + А) — если правильны ответы 1, 2 и 3;
Б) — если правильны ответы 1 и 3;
В) — если правильны ответы 2 и 4;
Г) — если правильный ответ 4;
Д) — если правильны ответы 1, 2, 3 и 4.
159. Хроническая алкогольная интоксикация приводит к:
1. жировой дистрофии;
2. хроническому персистирующему и активному гепатиту;
3. циррозу печени;
4. холангиту.
++ /ответ/ + А) — если правильны ответы 1, 2 и 3;
Б) — если правильны ответы 1 и 3;
В) — если правильны ответы 2 и 4;
Г) — если правильный ответ 4;
Д) — если правильны ответы 1, 2, 3 и 4.
160. Больному с хроническим алкогольным гепатитом при латентном течении показана диета с:
++ /ответ/ + А) общий полноценный рацион;
В) преобладанием углеводов;
В) преобладанием белков;
Г) преобладанием жиров;
Д) преобладанием железа.
161. При хроническом алкогольном гепатите адекватным лечением является назначение:
А) преднизолона;
Б) азатиоприна;
++ /ответ/ + В) эссенциале;
Г) фестала;
Д) холензима.
162. Переход хронического активного гепатита в цирроз печени характеризует:
1 гипоальбуминемия;
2. спленомегалия;
З. желтуха;
4. варикозное расширение вен пищевода.
А) — если правильны ответы 1, 2 и 3;
Б) — если правильны ответы 1 и 3;
++ /ответ/ + В) — если правильны ответы 2 и 4;
Г) — если правильный ответ 4;
Д) — если правильны ответы 1, 2, 3 и 4.
163. Для цирроза печени не характерны морфологические изменения:
А) некроз;
Б) фиброз;
++ /ответ/ + В) жировая дистрофия;
Г) регенерация;
Д) перестройка архитектоники печени.
164. При циррозе печени можно обнаружить:
А) снижение зрения;
Б) увеличение околоушных желез;
В) ригидность ушных раковин;
Г) высокое небо;
++ /ответ/ + Д) контрактуры Дюпюитрена.
165. Наиболее редким физикальным признаком цирроза печени является:
А) пальпируемая печень;
Б) асцит;
++ /ответ/ + В) желтуха;
Г) пальпируемая селезенка;
Д) сосудистые звездочки.
166. Характерной чертой первичного билиарного цирроза печени является:
А) злокачественное клиническое течение;
Б) выраженная гепатомегалия;
++ /ответ/ + В) желтуха немеханической природы;
Г) повышение сывороточных липидов;
Д) повышение активности аминотрансфераз.
167. При диагностике первичного билиарного цирроза необходимо исключить:
1. вирусный цирроз печени с холестазом;
2. хронический склерозирующий холангит и перихолангит;
3. механическую желтуху;
4. болезнь Жильбера.
++ /ответ/ + А) — если правильны ответы 1, 2 и 3;
Б) — если правильны ответы 1 и 3;
В) — если правильны ответы 2 и 4;
Г) — если правильный ответ 4;
Д) — если правильны ответы 1, 2, 3 и 4.
168. Первичному билиарному циррозу соответствует симптомокомплекс:
++ /ответ/ + А) желтуха, зуд, ксантомы, гепатоспленомегалия, высокие активность щелочной фосфатазы и уровень холестерина;
Б) желтуха, анорексия, тошнота, мягкая печень, высокая активность трансаминаз и нормальная активность щелочной фосфатазы;
В) желтуха, гепатоспленомегалия, умеренно увеличенная активность трансаминаз, гиперглобулинемия, положительная реакция на антитела к гладкой мускулатуре;
Г) желтуха, лихорадка, гепатомегалия, почечная недостаточность, кома, изменение ЭЭГ и умеренно повышенная активность трансаминаз;
Д) желтуха (не всегда), боль в правом верхнем квадранте живота, живот мягкий, лейкоцитоз.
169. Вирусному гепатиту соответствует симптомокомплекс:
А) желтуха, зуд, ксантомы, гепатоспленомегалия, высокие активность щелочной фосфатазы и уровень холестерина;
++ /ответ/ + Б) желтуха, анорексия, тошнота, мягкая печень, высокая активность трансаминаз и нормальная активность щелочной фосфатазы;
В) желтуха, гепатоспленомегалия, умеренно увеличенная активность трансаминаз, гиперглобулинемия, положительная реакция на антитела к гладкой мускулатуре;
Г) желтуха, лихорадка, гепатомегалия, почечная недостаточность, кома, изменение ЭЭГ и умеренно повышенная активность трансаминаз;
Д) желтуха (не всегда), боль в правом верхнем квадранте живота, живот мягкий, лейкоцитоз.
170. Острому холециститу соответствует симптомокомплекс:
А) желтуха, зуд, ксантомы, гепатоспленомегалия, высокие активность щелочной фосфатазы и уровень холестерина;
Б) желтуха, анорексия, тошнота, мягкая печень, высокая активность трансаминаз и нормальная активность щелочной фосфатазы;
В) желтуха, гепатоспленомегалия, умеренно увеличенная активность трансаминаз, гиперглобулинемия, положительная реакция на антитела к гладкой мускулатуре;
Г) желтуха, лихорадка, гепатомегалия, почечная недостаточность, кома, изменение ЭЭГ и умеренно повышенная активность трансаминаз;
++ /ответ/ + Д) желтуха (не всегда), боль в правом верхнем квадранте живота, живот мягкий, лейкоцитоз.
171. Хроническому активному гепатиту соответствует симптомокомплекс:
А) желтуха, зуд, ксантомы, гепатоспленомегалия, высокие активность щелочной фосфатазы и уровень холестерина;
Б) желтуха, анорексия, тошнота, мягкая печень, высокая активность трансаминаз и нормальная активность щелочной фосфатазы;
++ /ответ/ + В) желтуха, гепатоспленомегалия, умеренно увеличенная активность трансаминаз, гиперглобулинемия, положительная реакция на антитела к гладкой мускулатуре;
Г) желтуха, лихорадка, гепатомегалия, почечная недостаточность, кома, изменение ЭЭГ и умеренно повышенная активность трансаминаз;
Д) желтуха (не всегда), боль в правом верхнем квадранте живота, живот мягкий, лейкоцитоз.
Цены на готовые работы 2017 года
Контрольная — 30 бел.руб.
Курсовая — 60 бел.руб.
Дипломная — 150 бел.руб.
План быстрого получения работы:
шаг 1. Нажать на кнопку «Заказать» и в открывшемся окне заполните ваши данные;
шаг 2. На ваш email адрес вы получите письмо с указанием методов оплаты;
шаг 3. После оплаты (в отделении банка, карточкой или электронным платежем) отпишитесь нам и через 2-4 часа получаете на ваш адрес оплаченную работу.
Наши контакты (Беларусь):
+(375)-29-290-0487 (MTS)
+(375)-25-788-2562 (Life)
время работы с 12.00ч. до 19.00ч.
Данная работа Первичному билиарному циррозу соответствует симптомокомплекс (Контрольная) по предмету (Организация производства), была выполнена по индивидуальному заказу специалистами нашей компании и прошла свою успешную защиту. Работа — Первичному билиарному циррозу соответствует симптомокомплекс по предмету Организация производства отражает свою тему и логическую составляющую ее раскрытия, раскрыта сущность исследуемого вопроса, выделены основные положения и ведущие идеи данной темы.
Работа — Первичному билиарному циррозу соответствует симптомокомплекс, содержит: таблицы, рисунки, новейшие литературные источники, год сдачи и защиты работы – 2017 г. В работе Первичному билиарному циррозу соответствует симптомокомплекс (Организация производства) раскрывается актуальность темы исследования, отражается степень разработанности проблемы, на основании глубокой оценки и анализе научной и методической литературы, в работе по предмету Организация производства рассмотрен всесторонне объект анализа и его вопросы, как с теоретической, так и практической стороны, формулируется цель и конкретные задачи рассматриваемой темы, присутствует логика изложения материала и его последовательность.
Для получения работы или по возникшим вопросам относительно данной работы Первичному билиарному циррозу соответствует симптомокомплекс нажмите по кнопке Заказать работу и заполните все поля формы. Большая просьба, аккуратно заполнять и указывать все данной (ВУЗ, страну, email и телефон), ваши пожелания и требования к работе. При написании данной работы (Первичному билиарному циррозу соответствует симптомокомплекс) используется только свежая литература. Научный подход и профессионализм работников нашей компании позволяют провести качественное выполнение работы Первичному билиарному циррозу соответствует симптомокомплекс, в результате чего полученные работы защищают на «отлично».
Если вас не устраивает само содержание или структура работы: Первичному билиарному циррозу соответствует симптомокомплекс по предмету (Организация производства) обращайтесь, работа изменяется и оформляется под ВУЗ полностью бесплатно. Наши специалисты проконсультируют вас по любому вопросу, связанным с данной работой по телефону или e-mail.
Контрольная — Первичному билиарному циррозу соответствует симптомокомплекс оформлена по ГОСТу и готова к распечатке и сдаче на кафедру.
Оплатить работу (Контрольная — Первичному билиарному циррозу соответствует симптомокомплекс) можно через: почтовое отделение, банк или электронным платежом, для всех жителей Беларуси и России.
Работа высылается в среднем по истечении 2-4 часа после оплаты и получении от Вас e-mail с реквизитами оплаты.
Расценки соответственно: контрольная работа или тесты – 30 руб, курсовая работа – 60 руб., диплом – 150 руб. Все реквизиты будут указанны в ответном письме.
Консультирование и объяснения по выполненной дипломной или курсовой работе производится на бесплатной основе.
Все наши гарантии относительно работы Первичному билиарному циррозу соответствует симптомокомплекс по предмету Организация производства (Контрольная) служат для одной цели — чтобы Вы были уверенны в том, что обратившись к нам в компанию получите желаемый результат и высокую оценку.
источник
Больной 56 лет часто и длительно страдает ОРЗ. Последний год появились жалобы астенического круга, гепатоспленомегалия. В крови — умеренная анемия, увеличение базофилов и эозинофилов, тромбоцитов. Вероятный диагноз:
Хронический миелолейкоз.
Первичному билиарному циррозу соответствует симптомокомплекс:
желтуха, зуд, ксантомы, гепатоспленомегалия, высокие активность щелочной фосфатазы и уровень холестерина.
Тесты по терапии с ответами — Вариант 27
Вирусному гепатиту соответствует симптомокомплекс:
Вирусному гепатиту соответствует симптомокомплекс:





Острому холециститу соответствует симптомокомплекс:
желтуха, зуд, ксантомы, гепатоспленомегалия, высокие активность щелочной фосфатазы и уровень холестерина.
желтуха, анорексия, тошнота, мягкая печень, высокая активность трансаминаз и нормальная активность щелочной фосфатазы.
желтуха, гепатоспленомегалия, умеренно увеличенная активность трансаминаз, гипер-гамма-глобулинемия, положительная реакция на антитела к гладкой мускулатуре.
желтуха, лихорадка, гепатомегалия, почечная недостаточность, кома, изменение на ЭЭГ и умеренно повышенная активность трансаминаз.
желтуха (не всегда), боль в правом верхнем квадранте живота, живот мягкий, лейкоцитоз.
Хроническому активному гепатиту соответствует симптомокомплекс:
желтуха, зуд, ксантомы, гепатоспленомегалия, высокие активность щелочной фосфатазы и уровень холестерина.




Острой дистрофии печени соответствует симптомокомплекс:
желтуха, зуд, ксантомы, гепатоспленомегалия, высокие активность щелочной фосфатазы и уровень холестерина.




Основными отличиями симптоматических язв от язвенной болезни являются:
Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций.
Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ — конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.
Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.
источник
1. Назовите вирусы, которые являются гепатотропными:
e) вирус простого герпесак
2. Назовите критерии, харктеризующие вирус гепатита В:
3. Источником инфекции при вирусном гепатите А является:
a) больной в острый период заболевания
b) больной в преджелтушном периоде
c) больной в период реконвалесценции
d) больной хроническим гепатитом
e) хронический вирусоноситель
4. Какие из перечисленных вирусов гепатитов могут вызывать развитие хронического гепатита?
5. Место репликации вируса гепатита А в организме человека:
b) купферовские клетки печени
c) гепатоциты, расположенные перипортально и в области пограничной пластинки
d) гепатоциты, расположенные центролобулярно
6. Максимальная концентрация вируса гепатита А в фекалиях больного выявляется:
a) в конце инкубационного периода и в преджелтушном периоде
c) в период ранней реконвалесценции
7. Максимальную опасность как источник инфекции представляет больной у которого выявлены следующие маркеры ВГВ:
a) HBsAg +, HBeAg-, анти Hbe+, анти HBC IgG+
b) HBsAg +, HbeAg+, анти HBC IgM+
c) Анти HbsAg+, анти HBC IgG+, анти HBC IgM-
8. Назовите пути передачи вируса гепатита В
9. Всегда ли появление антител к антигенам ВГВ свидетельствует о благополучном исходе заболевания:
10. Какое заключение можно сделать, если у больного в крови выявлен HbsAg:
a) состояние инфицированности ВГВ
b) хронический вирусный гепатит В
c) хроническое вирусоносительство
d) острый вирусный гепатит В
11. «Раннее» (на высоте желтушного периода) появление в крови антител к HbsAg свидетельствует о:
a) благоприятном исходе заболевания
b) об опасности развития гепатодистрофии
c) не имеет прогностического значения
13. Наличие в крови HbeAg свидетельствует о:
b) о хроническом течении вирусного гепатита
c) об интегративном процессе
14. Укажите, какие маркеры свидетельствуют о возможной хронизации вирусного гепатита В:
c) сероконверсия: исчезновение из крови HВеAg и появление антиHВе
d) наличие в крови антител к HвсAg, HвеAg при отсутствии HвsAg и HвеAg
15. Наличие в крови антител к вирусу гепатита В класса G свидетельствует:
a) об остром течении гепатита
b) о перенесенном ранее инфекционном процессе, в том числе и бессимптомном
c) о возможном хроническом вирусном поражении печени
16. Какой вариант инфекции прогностически более неблагоприятен:
b) суперинфекция ВГВ+Д-вирус
17. Непосредственное цитопатическое действие на гепатоцит оказывают вирусы:
18. Клинические критерии синдрома цитолиза:
19. Биохимические критерии синдрома цитолиза:
b) повышение активности АлАТ
c) повышение активности ЛДГ5
e) повышение активности Ф-1-Ф альдолазы
f) повышение активности щелочной фосфатазы
20. Назовите критерии синдрома холестаза:
a) гипербилирубинемия за счет свободного билирубина
b) гипербилирубинемия за счет связанного билирубина
c) повышение активности щелочной фосфатазы
d) повышение активности кислой фосфатазы
g) гепатолиенальный синдром
21. Назовите препараты, которые могут провоцировать развитие холестаза:
b) анаболические стероидные гормоны
22. Назовите критерии, свидетельствующие о развитии хронического ВГВ:
g) симптомы портальной гипертензии
23. Назовите характерные изменения лабораторных показателей в преджелтушном периоде вирусного гепатита А:
источник
Острые вирусные гепатиты (ОВГ) составляют группу самых распространенных заболеваний печени. Ежегодно в мире фиксируется 1–2 млн смертельных исходов ОВГ. Острый вирусный гепатит может выступать как самостоятельная нозологическая форма (гепатиты
Острые вирусные гепатиты (ОВГ) составляют группу самых распространенных заболеваний печени. Ежегодно в мире фиксируется 1–2 млн смертельных исходов ОВГ.
Острый вирусный гепатит может выступать как самостоятельная нозологическая форма (гепатиты А, В, С, D, E, F) и как «спутник» общей вирусной инфекции (герпетической, аденовирусной, инфекции, вызываемой вирусом Эпштейна–Барра, и др.).
По механизму заражения, биологическим особенностям возбудителей и характеру течения острые вирусные гепатиты можно разделить на две группы.
Первая группа — ОВГ с энтеральным (фекально-оральным) механизмом заражения. Основные пути передачи — водный, пищевой, контактно-бытовой. Возбудителями в этих случаях являются безоболочечные вирусы: вирус гепатита А (HAV — hepatitis A virus), вирус гепатита Е (HEV) и предположительно вирус гепатита F (HFV). ОВГ с энтеральным механизмом заражения разрешается без формирования вирусоносительства.
Вторая группа — ОВГ с парентеральным механизмом заражения. Возбудители гепатита этого типа — вирусы гепатитов B, C, D, G (соответственно, HBV, HCV, HDV, HGV) — имеют оболочку. Особенностью течения болезни является наклонность к персистенции вирусов и развитию хронического поражения печени.
Прежде чем перейти к рассмотрению особенностей острой инфекции вирусом гепатита А, целесообразно кратко рассмотреть некоторые клинические особенности, присущие всем острым вирусным гепатитам.
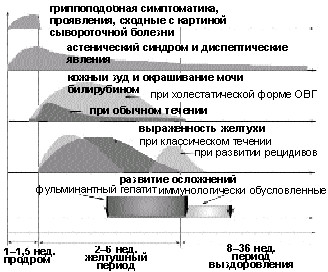
Клиническая картина ОВГ характеризуется широким спектром проявлений. Однако можно выделить следующие основные типы течения ОВГ: самоограничивающийся, фульминантный (молниеносный), холестатический, рецидивирующий (рис. 1).
 |
| Рисунок 1. Динамика клинических проявлений при ОВГ |
Cамоограничивающийся (циклический) тип течения ОВГ. Тяжесть течения болезни варьирует от субклинических до тяжелых форм. Независимо от этиологии заболевания, характерно его начало с продромального периода, во время которого у больного появляются неспецифические общие (астения) и желудочно-кишечные (снижение аппетита, тошнота, рвота, боли в правом подреберье, изменения стула) симптомы; могут отмечаться гриппоподобные явления. В редких случаях развивается синдром, подобный сывороточной болезни (кожные сыпи, артралгии, симметричная артропатия, полимиозит). Длительность продромального периода составляет 7–10 дней. Следует отметить, что в подавляющем большинстве случаев возникновение симптоматики продромального периода вследствие ее неспецифичности ни пациент, ни врач не связывают с развивающимся ОВГ, и изменения в состоянии больного расцениваются как острое респираторное заболевание, грипп, пищевая токсикоинфекция или переутомление.
Выраженность продромальных явлений уменьшается с развитием желтушного периода (периода разгара болезни), в котором выделяют фазы нарастания, максимального развития и уменьшения желтухи. Появлению желтухи предшествует потемнение мочи. В фазу нарастания желтухи может отмечаться преходящий кожный зуд. В этот период общее самочувствие пациента обычно улучшается, выраженность астении уменьшается. При осмотре выявляют умеренно увеличенную болезненную печень, непостоянным признаком является увеличение селезенки и лимфатических узлов заднешейной группы. Длительность желтушного периода составляет от 1–2 дней до нескольких месяцев (в среднем — 2–6 нед).
Начиная с острого периода инфекции, у пациента могут манифестировать разнообразные внепеченочные проявления, имеющие иммунокомплексное происхождение (кожные сыпи, артралгии, хронический мембранозный гломерулонефрит, узелковый артериит, миокардит, синдром Гийена–Барре, эссенциальная смешанная криоглобулинемия). Возможно, их развитие обусловлено также изменением функций мононуклеарных фагоцитов.
В ряде случаев даже в разгар болезни она может протекать стерто, без желтухи и заметного изменения цвета мочи и кала. Поэтому даже в этот период ОВГ может остаться нераспознанным.
В крови обнаруживают увеличение активности аланиновой аминотрансферазы (АЛТ) и аспарагиновой аминотрансферазы (АСТ) в 10–100 раз, а также увеличение концентрации билирубина в 2–10 раз (количественное соотношение «общий билирубин / прямой билирубин» близко таковому при механической желтухе, что отражает развитие внутриклеточного холестаза).
Достоверной связи между степенью повышения активности сывороточных трансаминаз и тяжестью поражения печени не выявлено.
Тяжесть течения ОВГ в большей степени отражает не столько выраженность гипербилирубинемии, сколько длительность желтушного периода.
Уровень щелочной фосфатазы, протромбиновый индекс и уровень сывороточного альбумина обычно остаются в пределах нормы. Наблюдается лейкопения с развитием относительного лимфоцитоза или без него.
Гистологические изменения в печени в фазе разгара ОВГ включают: гидропическую баллонную дистрофию и некрозы гепатоцитов, апоптозные тельца, сходные с тельцами Каунсильмена, эндофлебит центральных венул, мононуклеарную инфильтрацию портальных трактов (в составе инфильтрата преобладают цитотоксические лимфоциты и клетки — натуральные киллеры) с сегментарным разрушением терминальной пластинки и паренхимы долек. Клетки Купфера увеличены в размерах, содержат липофусцин и клеточный детрит.
Фаза реконвалесценции продолжается 2–12 мес и сопровождается остаточными астеновегетативными и диспепсическими проявлениями. В этой фазе в течение нескольких месяцев происходит новообразование соединительной ткани в портальных и перипортальных зонах ацинуса.
При отсутствии нормализации клинико-лабораторных параметров в течение 3 мес болезнь расценивают как «ОВГ затянувшегося течения».
Фульминантный гепатит. Такое течение отражает острый массивный лизис инфицированных клеток с ускоренной элиминацией вируса на фоне чрезмерной активации иммунной системы. Сроки развития — 2–8 нед от начала ОВГ. Данные о риске развития фульминантного течения ОВГ в зависимости от этиологии представлены в таблице.
Клиническая картина характеризуется быстрым нарастанием признаков печеночной недостаточности (желтуха, печеночная энцефалопатия, коагулопатия, асцит, анасарка), развитием полиорганной недостаточности (респираторный дистресс-синдром взрослых, гипотензия, нарушения сердечного ритма, гепато-ренальный синдром). При динамическом осмотре отмечается уменьшение размеров печени.
При лабораторном исследовании выявляют тяжелую коагулопатию, лейкоцитоз, гипонатриемию, гипокалиемию, гипогликемию. Уровни билирубина и трансаминаз значительно повышены. При повторных исследованиях уровни трансаминаз могут снижаться до нормы, несмотря на прогрессирование заболевания.
Биопсию печени при фульминантном гепатите проводят редко из-за наличия противопоказания — тяжелой коагулопатии. Гистологическая картина изучена на аутопсийном материале; в подобных случаях выявляют массивные участки некроза паренхимы (с тотальным вовлечением ацинуса) и коллапс ретикулярной стромы.
Летальность при этой форме течения ОВГ составляет около 60%. Основными причинами смерти являются отек мозга и легких, массивное желудочно-кишечное кровотечение.
Холестатический гепатит. Такой вариант течения наиболее характерен при инфекции, обусловленной HAV. Характерный клинический симптом — выраженная желтуха, которая сохраняется в течение 2–5 мес и сопровождается кожным зудом и лихорадкой. У части больных отмечаются длительный период снижения или полного отсутствия аппетита и диарея.
Характерно значительное повышение уровней билирубина (до 20 раз) и щелочной фасфатазы в крови. Уровни трансаминаз умеренно повышены и могут достигать нормальных значений на фоне сохраняющегося холестаза.
При гистологическом исследовании печени выявляют дистрофию и некроз гепатоцитов, воспалительную инфильтрацию, такую же, как при самоограничивающемся течении гепатита, большое количество желчных цилиндров в расширенных желчных канальцах, накопление билирубиновых гранул в гепатоцитах и их псевдогранулярную трансформацию. Прогноз при этой форме течения гепатита обычно благоприятный.
Рецидивирующий гепатит. Основной этиологический фактор при этой клинической форме ОВГ — это HAV.
На фоне разрешения острого гепатита или уже после клинического выздоровления у больного повторно появляются клинико-лабораторные признаки, наблюдающиеся в остром периоде, включая иммунологически опосредованные внепеченочные проявления (см. выше). Гистологические признаки соответствуют таковым при самоограничивающемся течении гепатита. Заболевание заканчивается выздоровлением.
Представляется, что с предшествующим ОВГ могут быть патогенетически связаны такие патологические состояния, как синдром Гийена–Барре, апластическая анемия, панмиелофтиз.
В случае развития ОВГ на фоне уже имеющегося хронического заболевания печени может наблюдаться выраженная декомпенсация функции печени. Если причины резкого ухудшения состояния больного с хронической патологией печени, нарастания уровня трансаминаз и билирубина неясны, следует заподозрить присоединение ОВГ.
При самоограничивающемся течении госпитализация больного не является обязательной в том случае, если у него отсутствуют многократная рвота, анорексия, диарея (которые могут привести к дегидратации и нарушениям электролитного обмена), а также если ухаживающие за пациентом на дому способны обеспечить необходимые санитарно-противоэпидемические меры. В течение всего периода течения ОВГ необходим периодический врачебный контроль состояния больного для своевременного распознавания фульминантной формы течения.
Следует обеспечить пациенту достаточную калорийность пищи и прием жидкости в нужном объеме. Необходимости придерживаться строгих диетических предписаний нет. В острой фазе болезни противопоказано употребление алкоголя. Целесообразно избегать интенсивных или длительных физических нагрузок. Степень физической и умственной активности во многом определяется самочувствием пациента.
Специфических методов лекарственной терапии не разработано. В ряде случаев по показаниям назначают противорвотные средства, спазмолитики, анальгетики, при дегидратации проводят инфузионную терапию (внутривенное введение раствора глюкозы). Кортикостероиды, в связи с опасностью повышения частоты хронизации инфекции, не показаны.
При ОВГ С и ОВГ G показано проведение противовирусной терапии для снижения риска формирования хронической инфекции.
При появлении признаков развития фульминантного гепатита необходима срочная госпитализация больного, по возможности в гепатологические центры, где возможно проведение трансплантации печени. В клинике устанавливают наблюдение за состоянием пациента, проводят контроль рН, содержания электролитов и глюкозы в крови, мониторинг центрального венозного и внутричерепного давления, осуществляют мероприятия по поддержанию жизненно важных функций и лечение осложнений. В частности, назначают маннитол при прогрессировании отека мозга, антибиотики для подавления кишечной микрофлоры и лечения инфекционных осложнений. При отсутствии положительной динамики больного готовят к трансплантации печени.
При холестатическом варианте течения с целью уменьшения выраженности кожного зуда и ускорения разрешения холестаза проводят лечение преднизолоном (30 мг/сут в течение 3 нед) или препаратами урсодеоксихолевой кислоты. Возможно назначение холестирамина и антигистаминных средств.
Рекомендации по ведению пациента с рецидивирующим гепатитом аналогичны тем, которые даются при самоограничивающемся течении заболевания.
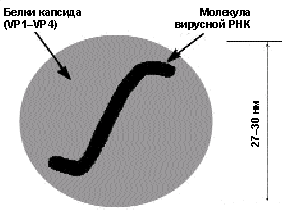
Возбудитель. HAV представляет собой РНК-содержащий вирус из группы Picornaviridae (подкласс Hepatovirus), не имеющий оболочки, диаметром 27–30 нм, с кубической симметрией (рис. 2). Белки капсида образуют 60 центромер. Одноцепочечная линейная молекула РНК кодирует структуру белков капсида, протеаз Р2, Р3 и РНК-полимеразы. Идентифицирован один серотип и несколько генотипов HAV.
 |
| Рисунок 2. Схематическое изображение строения вируса гепатита А |
Эпидемиология. Источником заражения является больной ОВГ А.
Вирус выделяется из организма больного в течение 1–2 нед в преджелтушном и по меньшей мере 1 нед — в желтушном периоде.
HAV обладает высокой устойчивостью во внешней среде.
Механизм передачи инфекции — преимущественно фекально-оральный. Число случаев заражения парентеральным (при переливании крови инфицированного донора) и половым (у гомосексуалистов, рассматриваемый как фекально-оральный) путем небольшое. Нельзя полностью исключить возможность воздушно-капельной передачи. Вертикальная передача вируса (от матери плоду) не установлена.
Восприимчивость к инфекции высокая. Уровень заболеваемости значительно различается в разных регионах. В странах Восточной Европы он составляет в среднем 250 случаев на 100 тыс. населения в год. В северных широтах выражена сезонность заболеваемости с повышением в осенне-зимний период. ОВГ А регистрируется спорадически, в виде вспышек или в виде эпидемий, которые в развивающихся странах возникают с периодичностью 4–5 лет.
Основные факторы риска развития ОВГ А: перенаселенность, несоблюдение правил гигиены, поездки за рубеж, контакты с больным в быту, гомосексуальные контакты, контакты с детьми из детских садов, наркомания.
Инкубационный период — среднем 30 (15–50) дней.
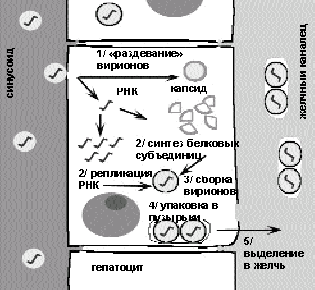
Патогенез. Из желудочно-кишечного тракта вирус попадает в печень. Вирионы реплицируются в цитоплазме гепатоцита и выделяются в желчь (рис. 3).
 |
| Рисунок 3. Репликация HAV в клетках печени |
Лизис гепатоцитов опосредован иммунным ответом на инфекцию при участии цитотоксических Т-лимфоцитов и/или механизма антителозависимой клеточно-опосредованной цитотоксичности. Предполагается, что HAV не обладает значительной прямой цитопатогенностью.
Клиническая картина. Субклиническое течение, часто под маской острого гастроэнтерита, как правило (до 90% случаев), наблюдается у детей. У взрослых ОВГ А обычно протекает в манифестной форме.
В продромальном периоде возможна лихорадка (до 39° С). С появлением желтухи отмечается улучшение самочувствия.
В острый период может наблюдаться кореподобная или сходная с крапивницей кожная сыпь. В целом частота внепеченочных проявлений существенно ниже, чем при ОВГ В или С.
В фазе реконвалесценции у незначительного числа больных развиваются преходящий асцит, не являющийся неблагоприятным прогностическим признаком, а также преходящая протеинурия и гематурия. Происхождение этих симптомов не установлено.
Для ОВГ А наиболее характерно развитие холестатических форм с мучительным кожным зудом. Чаще, чем при других ОВГ, наблюдаются рецидивы, особенно в детском возрасте. Они развиваются спустя 30–90 дней от начала болезни, что связано, как предполагают, с повторным заражением или реактивацией первичной инфекции. Картина рецидива напоминает таковую при первой атаке, с повторным выделением вируса. Рецидивы заканчиваются выздоровлением, изредка сопровождаются артритом, васкулитом, криоглобулинемией. Прогнозировать развитие рецидива можно по отсутствию тенденции к снижению уровня сывороточной АЛТ.
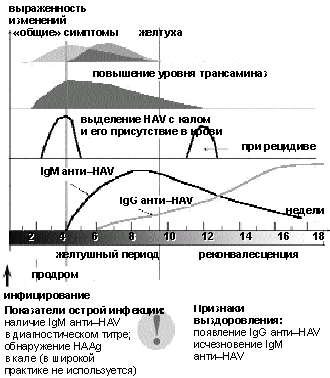
Серологическая диагностика. В крови, кале, дуоденальном содержимом в остром периоде может быть обнаружен антиген HAV (HААg) с помощью реакции иммунофлюоресценции, метода фиксации комплемента, радиоиммунного метода или иммуноферментного метода (ELISA). Однако в клинической практике эти методики не нашли широкого применения.
Наиболее доступными методами вирусологической диагностики служит выявление антител классов IgM и IgG к вирусу.
Высокоспецифичные для ОВГ А анти-HAV класса IgM можно обнаружить в сыворотке крови на протяжении всей острой фазы болезни и последующих 3– 6 мес (до 1 года в низком титре).
Анти-НАV класса IgG, по всей вероятности, обеспечивают стойкий иммунитет и сохраняются в течение всей жизни после перенесенного ОВГ А.
Течение и прогноз. Длительность заболевания в среднем составляет 6 нед. Как правило, больные выздоравливают без специального лечения.
Вероятность летального исхода не превышает 0,001%.
Хронизации инфекции не наблюдается. Функция и гистологическая картина печени обычно нормализуются в течение 6 мес.
 |
| Таблица Риск развития острой печеночной недостаточности при острых вирусных гепатитах |
Среди осложнений описано развитие мезангиопролиферативного гломерулонефрита с нефротическим синдромом. Имеются данные о пусковой роли ОВГ А в развитии аутоиммунного гепатита I типа у лиц с нарушениями функции Т-лимфоцитов-супрессоров.
Профилактика. Неспецифические методы профилактики включают изоляцию больных и лиц, контактировавших с ними на протяжении 2 последних недель преджелтушного и 1 нед желтушного периода, дезинфекцию предметов, которыми пользуется больной, мытье рук, соответствующую кулинарную обработку пищи во время болезни.
Профилактические меры до контакта с больным (профилактика с «отсроченным эффектом») включают в себя активную иммунизацию инактивированной HAV-вакциной.
Вакцинация показана жителям областей с низким и средним уровнем заболеваемости, лицам, входящим в группы риска: выезжающим в эндемичные районы; пациентам, которым часто производят инъекции лекарственных препаратов; детям и молодым людям, проживающим в условиях скученности; военнослужащим; пациентам с хроническими заболеваниями печени; работникам лабораторий, контактирующим с HAV; гомосексуалистам; иногда — работникам детских учреждений и предприятий пищевой промышленности.
Режим дозирования: взрослым старше 19 лет — введение вакцины в два этапа по 1440 Elisa Units (EU) с перерывом в 6–12 мес. Детям старше 2 лет вакцинацию проводят с использованием трехэтапного режима — по 360 ЕU c перерывом в 1 и 6–12 мес, — или двухэтапного — по 720 ЕU с перерывом в 6–12 мес.
Однократная вакцинация обеспечивает иммунитет в течение 1 года, повторная («усиливающая») — в течение 5-10 лет.
Профилактическая эффективность вакцины составляет 95–100%. Иммуногенность весьма высока: почти у 100% здоровых пациентов вакцина вызывает продукцию анти-HAV (у 85% вакцинированных — в течение 15 дней). Переносимость хорошая. Отсутствует опасность заражения других лиц после вакцинации.
Введение живой аттенуированной вакцины также служит эффективным способом профилактики ОВГ А, однако он еще не нашел широкого применения.
 |
| Рисунок 4. Изменения серологических показателей при ОВГ А |
Профилактические меры после контакта с больным (профилактика с «немедленным эффектом») подразумевают проведение пассивной иммунизации сывороточным иммуноглобулином. Показания к ее проведению: внутрисемейные и близкие контакты с больным ОВГ А (иммунизируют, в том числе и грудных детей). Не применяют при случайных спорадических контактах вне дома. Иммунизация больших групп оправдана при реальной опасности возникновения эпидемий.
Режим дозирования иммуноглобулина: 0,02 мл/кг массы тела вводят в дельтовидную мышцу не позднее 14 дней после контакта с больным.
Метод может быть также использован для быстрой иммунизации лиц, выезжающих в эндемичные районы, но в более высокой дозе — 0,06 мл/кг массы тела (предварительно желательно определить у пациента наличие анти-HAV в крови).
При сохранении напряженной эпидемиологической обстановки возможна повторная иммунизация.
Эффективность пассивной иммунизации в предупреждении клинически манифестных форм ОВГ А составляет 100% при введении до контакта и 80–90% — при введении в пределах шести дней после контакта. Переносимость иммуноглобулина оценивается как хорошая.
Возможны одновременное проведение активной и пассивной вакцинации с контралатеральным введением (при выезде в эндемичные районы), а также одновременная активная вакцинация против гепатитов А и В.
Ю.О. Шульпекова, кандидат медицинских наук
ММА им. И. М. Сеченова, Москва
По вопросм литературы обращайтесь в редакцию.
источник

