Гепатитами называются острые или хронические воспалительные заболевания печени различного происхождения. Мы же поговорим именно об вирусных гепатитах, воспалениях, которые вызываются вирусами. Сегодня выделяется девять видов вирусного гепатита — A, B, C, D, E, G, F, SAN, TTV. Все они имеют, как общие черты, так и специфические проявления. Кроме них существуют и другие вирусы, которые могут вызывать поражения печени, но происходит это гораздо реже. Чаще всего мы сталкиваемся с гепатитами A, B, C, D и Е, они имеют разные пути передачи и требуют разного лечения.
Вирусное поражение печени весьма опасно для всего организма, так как данный орган выполняет очень много важных функций. Печень очищает кровь от токсинов и избытка гормонов, а также участвует в процессах переваривания пищи. Хроническое воспаление печени может привести к ее циррозу, а эта патология очень часто требует трансплантации органа или приводит к летальному исходу, поэтому необходимо стараться вовремя лечить гепатиты любого происхождения, в том числе и вирусные.
Вирусный гепатит А или болезнь Боткина является острой кишечной инфекцией. В отличие от других вирусных гепатитов, этот протекает достаточно легко и формирует устойчивый иммунитет. Возбудитель данного заболевания являет собой энтеровирус, стойкий во внешней среде. Он выделяется с фекалиями больных в течение всей первой недели болезни. Передается заболевание фекально-оральным путем и может реализовываться как водным путем, так и через бытовые контакты. Восприимчивость к данному заболеванию очень высока, поэтому эпидемические вспышки, особенно в детских коллективах, весьма вероятны.
После проникновения в желудочно-кишечный тракт человека вирус концентрируется в энтероцитах и проникает в печень. Инкубационный период заболевания длится от 7-ми до 45-ти дней. Часто заболевание может не иметь четко выраженных симптомов, что затрудняет диагностику и приводит к более широкому распространению заболевания.

При выраженной форме заболевания обычно отмечается острое начало с синдромом гепатита и общая интоксикация. Синдром гепатита, который обычно является решающим фактором при диагностике, характеризуется значительным увеличением размеров печени, тяжестью в надчревной области, тошнотой и рвотой, потемнением мочи и обесцвечиванием кала.Интоксикация обычно выражается в остром повышении температуры, общей слабости, головной и мышечной боли, нарушении сна и понижении аппетита. Кроме того, нужно отметить пожелтение склер и кожи.
Высокая температура обычно держится на протяжении 2-3 дней, а на 5-й день, как правило, снижается. При этом интенсивность окраса склер и кожи может возрасти, также может усилиться зуд кожи. Уменьшение желтухи обычно становится заметным на 10-12-й день, тогда же приобретает нормальный цвет и моча, тошнота прекращается, а аппетит возвращается. К концу третьей недели обычно прибавляются силы и болезнь отступает. Рецидивов заболевания или переходы в хронические формы обычно не наблюдается.
Диагностика и лечение заболевания обычно не представляют сложностей. Диагностируют вирусный гепатит А или болезнь Боткина по желчным пигментам в моче, билирубинемии, повышению показателей АлАТ и тимоловой пробе. У тех, кто выздоровел после гепатита А можно выделить антитела к этому заболеванию.

Лечение болезни Боткина не представляет больших трудностей, проводить его можно даже дома. Понадобится постельный режим примерно на две недели, диета №5, лекарства для восстановления желчеотделения. При необходимости можно сбивать температуру, но физическими методами, чтобы не перегружать печень лекарствами. Профилактика заболевания также стандартна – изоляция заболевших, дезинфекция и поддержание идеальной чистоты. Возможно введение донорского иммуноглобулина детям до 14-ти лет и беременным.
Вирусный гепатит В, в отличие от гепатита А, является кровяной инфекцией. Заполучить вирус можно половым путем, через кожу или слизистые при помощи загрязненного инструмента, рук или предметов обихода, если на коже есть микротравмы. Вирус очень устойчив во внешней среде, поэтому вероятность заражения достаточно высока.
Инкубационный период гепатита В может длиться от 45 дней до 6 мес. Начинается болезнь постепенно, с синдрома гепатита и интоксикации. Но очень часто поначалу пациент чувствует себя неплохо и может не обращаться за медицинской помощью, становясь разносчиком заболевания. Очень часто гепатит В протекает в безжелтушной форме, более сложной для диагностики. В целом же симптомы гепатита В аналогичны симптомам гепатитов других видов.

Гепатит В часто сопровождается многочисленными сопутствующими заболеваниями. Параллельно часто нарушается работа поджелудочной железы, почек, возникают бактериальные поражения желчного пузыря и желчевыводящих путей. Выздоровление идет очень медленно, часто гепатит В переходит в хроническую форму или становится причиной развития цирроза печени. Именно поэтому гепатит В читается одним из наиболее опасных его видов.
Особую опасность составляет одновременное инфицирование вирусами гепатита В и D. Вирус гепатита D способен проникать в клетки печени только при помощи оболочки вируса гепатита В. такая сочетанная инфекция гораздо опаснее простой и часто приводит к осложнениям.
Лучший способ защиты от данного заболевания – вакцинация. Также необходимо исключить переливание крови от непроверенных доноров, незащищенные половые контакты и использование медицинских, маникюрных и других инструментов сомнительной чистоты.
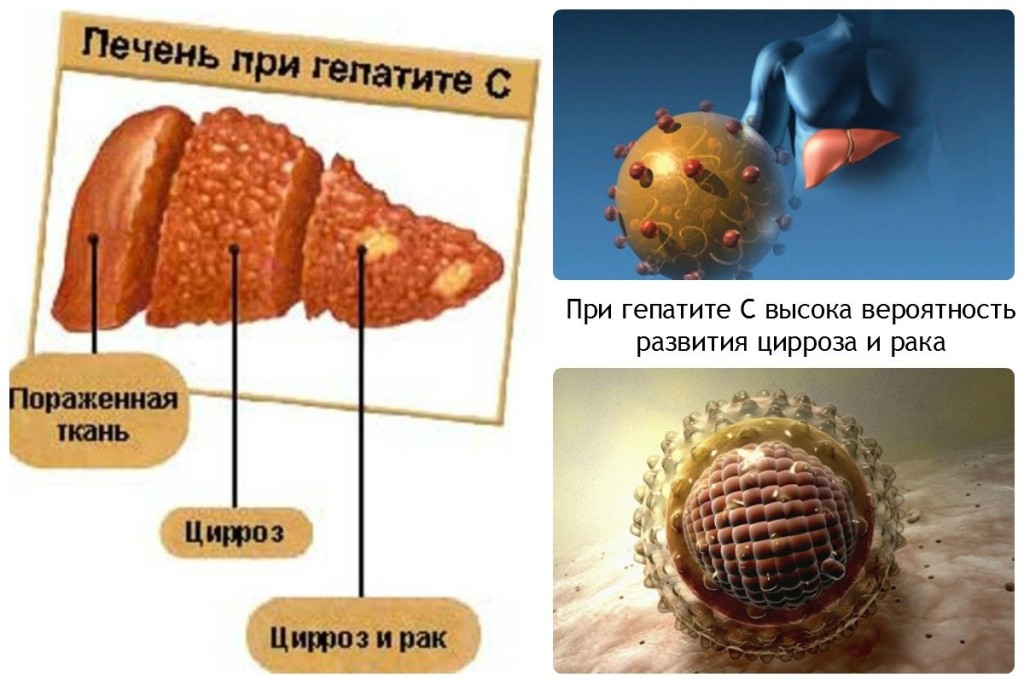
Одним из наиболее опасных видов гепатита является гепатит С. Его вирус очень изменчив, поэтому, находясь в организме, может ускользать от иммунной системы и оставаться незамеченным долгое время. При этом заболевание будет прогрессировать. Гепатит С является кровяной инфекцией и передается через кровь или при половом контакте. Но и во внешней среде он достаточно живуч, при комнатной температуре вирус сохраняет жизнеспособность на протяжении 16-ти часов, что повышает вероятность бытового заражения через микротравмы на коже.
Инкубационный период заболевания составляет от 15 до 160 дней, но примерно у 80% больных он протекает бессимптомно на протяжении многих лет. Достаточно часто на момент появления первых симптомов поражение печени оказывается настолько обширным, что лечение уже не приносит нужного результата. Если же гепатит С развивается остро, то его симптомы обычно бывают аналогичным симптомам других гепатитов. Если заболевание протекает в неосложненной форме, то полное выздоровление возможно через 3-4 месяца от начала желтушного периода.
Гепатит С очень часто развивается в хронических формах, тогда он вызывает утомляемость, слабость и сонливость, тошноту, вздутие живота и рвоту. Желтуха проявляется крайне редко. Поэтому тем, кто находится в группе риска по гепатиту С, например, людям, часто меняющим половых партнеров, нуждающимся в переливании крови или гемодиализе, медицинским работникам, необходимо контролировать состояние своего здоровья чтобы вовремя выявить возможное заражение гепатитом.
Несмотря на то, что гепатит С часто приводит к развитию цирроза или даже рака печени, тем, кто узнал о своем заболевании, не нужно расстраиваться и паниковать. Очень часто гепатит С никак себя не проявляет в течение многих лет и тогда лечение не нужно, надо просто наблюдать за своим здоровьем. При активации вируса проводится противовирусная терапия, чаще всего используются «Интрферон-альфа» и «Рибавирин». Такое лечение часто приводит к полному выздоровлению при условии своевременного проведения. Что касается профилактики заболевания, то прививки от гепатита С, к сожалению, не существует. Поможет защититься только осторожность.
Вирусный гепатит Е по сути – «брат» гепатита А. Они похожи по строению самого вируса, способам передачи и особенностям протекания. Это кишечная инфекция, которая часто вызывает вспышки в странах с жарким климатом. Протекает он преимущественно легко и выздоровление наступает быстро. Отличает его тяжелое протекание у беременных – очень часто беременность прерывается самопроизвольно, признаки печеночной недостаточности нарастают очень быстро и летальность очень высока – до 25% или даже выше.
Восприимчивость к этому вирусу очень высока, но у детей часто заболевание протекает в легкой форме, которая редко правильно диагностируется. При этом поле перенесенного заболевания формируется иммунитет, который защищает человека на протяжении его жизни. Лечение гепатита Е практически аналогично лечению гепатита А.
источник
Гепатит А (болезнь Боткина) – острое инфекционное вирусное заболевание печени с доброкачественным течением, относящееся к группе кишечных инфекций. Болезнь широко распространена в развивающихся странах. Это связано с большой скученностью населения и плохими санитарно-гигиеническими условиями жизни. В развитых странах показатель заболеваемости гепатитом А ежегодно снижается благодаря сформированным у населения гигиеническим навыкам, а также проведению вакцинации.
Возбудитель гепатита А относится к РНК-содержащим вирусам рода Hepatovirus. Он устойчив во внешней среде, при комнатной температуре сохраняет активность в течение нескольких недель, гибнет под воздействием ультрафиолетового излучения и высоких температур.
Источник инфекции – больной человек, который выделяет вирус в окружающую среду с каловыми массами уже с последних дней продромального периода и до 15-20-го дня желтушного периода. Велика роль в распространении инфекции больных с безжелтушными (стертыми) формами гепатита А, а также вирусоносителей.
Основными путями передачи вируса являются пищевой и водный. Контактно-бытовой путь передачи (через предметы личной гигиены, посуду) также возможен, однако наблюдается значительно реже. Риск инфицирования в основном связан с плохими санитарно-гигиеническими навыками и использованием не прошедшей обработку воды.
Гепатит А широко распространен в развивающихся странах, для которых характерна большая скученность населения и плохие санитарно-гигиенические условия жизни.
К гепатиту А восприимчивы взрослые и дети всех возрастов, в том числе грудные.
В зависимости от клинической картины выделяют две формы гепатита А:
- типичная (желтушная);
- атипичная (безжелтушная, стертая).
В клинической картине вирусного гепатита А существует несколько последовательных стадий:
- Инкубационный период. Длится от момента инфицирования до появления первых признаков заболевания, от 20 до 40 дней (в среднем – 14–28).
- Продромальный период. Появляются симптомы общего недомогания (слабость, повышение температуры тела, диспепсия). Длительность – 7–10 дней.
- Желтушный период. Усиливается диспепсия, появляется желтушное окрашивание склер и кожных покровов. При атипичном течении заболевания желтушность кожных покровов выражена минимально и нередко не замечается ни самим больным, ни окружающими его людьми. Длительность – 5–30 дней (в среднем – 15).
- Период реконвалесценции. Симптомы заболевания постепенно исчезают, состояние больных улучшается. Длительность индивидуальна – от нескольких недель до нескольких месяцев.
Гепатит А в большинстве случаев заканчивается полным выздоровлением в течение 3–6 месяцев.
Вирусный гепатит А обычно начинается остро. Продромальный период может протекать в разных клинических вариантах: диспепсическом, лихорадочном или астеновегетативном.
Для лихорадочной (гриппоподобной) формы продромального периода характерны:
- повышение температуры тела;
- общая слабость;
- головная и мышечная боль;
- першение в горле, сухой кашель;
- ринит.
При диспепсическом варианте дожелтушного периода проявления интоксикации выражены слабо. Обычно пациенты предъявляют жалобы на разные нарушения пищеварения (отрыжку, горечь во рту, вздутие живота), боли в области эпигастрия или правого подреберья, расстройства дефекации (запор, диарею или их чередование).
Астеновегетативная форма продромального периода при вирусном гепатите А не специфична. Проявляется слабостью, вялостью, адинамичностью и расстройствами сна.
Переход заболевания в желтушную стадию характеризуется улучшением общего состояния, нормализацией температуры тела на фоне постепенного развития желтухи. Однако выраженность диспепсических проявлений в желтушном периоде не только не ослабевает, а, напротив, усиливается.
При тяжелом течении вирусного гепатита А у больных может развиться геморрагический синдром (спонтанные носовые кровотечения, кровоизлияния на коже и слизистых оболочках, петехиальная сыпь).
При пальпации выявляют умеренно болезненную, выступающую из подреберья печень. Примерно в 30% случаев отмечается увеличение селезенки.
По мере нарастания желтухи происходят осветление кала и потемнение мочи. Через некоторое время моча приобретает насыщенный темный цвет, а кал становится светло-серого цвета (ахоличный стул).
Желтушный период сменяется стадией реконвалесценции. Происходят постепенная нормализация лабораторных показателей и улучшение общего состояния пациентов. Длиться восстановительный период может до полугода.
Диагностика гепатита А осуществляется по характерным клиническим симптомам заболевания, данным физикального исследования пациента и лабораторных анализов. При биохимическом исследовании крови выявляют:
- билирубинемию (повышение концентрации билирубина преимущественно за счет связанной формы);
- значительное повышение активности печеночных ферментов (АСТ, АЛТ);
- снижение протромбинового индекса;
- снижение содержания альбумина;
- понижение тимоловой и повышение сулемовой проб.
Отмечаются и изменения в общем анализе крови: повышение СОЭ, лимфоцитоз, лейкопения.
Специфическая диагностика осуществляется на основании выявления антител при помощи РИА и ИФА. Наиболее точный метод серодиагностики – обнаружение в крови вирусной РНК при помощи полимеразной цепной реакции (ПЦР).
Вирусологическое исследование с выделением непосредственно самого вируса в клинической практике не проводится ввиду высокой сложности этого метода.
В большинстве случаев гепатит А лечат амбулаторно; госпитализация показана только по эпидемиологическим показаниям или в случае тяжелого течения заболевания.
Вирусный гепатит А обычно начинается остро. Продромальный период может протекать в разных клинических вариантах: диспепсическом, лихорадочном или астеновегетативном.
В период разгара клинических признаков рекомендуется постельный режим. Основная роль отводится диетотерапии (диета №5 по Певзнеру):
- прием пищи 5-6 раз в сутки небольшими порциями;
- исключение из рациона жирных и острых блюд, а также продуктов, стимулирующих синтез желчи;
- включение в рацион достаточного количества растительных и молочных продуктов.
Категорически запрещается употребление спиртных напитков.
Этиотропная терапия заболевания не разработана, поэтому лечебные мероприятия направлены на устранение симптомов. При выраженной интоксикации пациентам назначают обильное питье (отвар шиповника, минеральную воду без газа), внутривенное капельное введение кристаллоидных растворов, витаминотерапию. Для улучшения функций пищеварительной системы показано применение лактулозы. С целью профилактики холестаза используют препараты спазмолитического действия.
Вирусный гепатит А протекает обычно в легкой форме или форме средней тяжести, какие-либо осложнения им не свойственны. В редких случаях вирус может спровоцировать воспалительный процесс в билиарной системе, следствием чего могут быть:
- холецистит;
- холангит;
- дискинезия желчевыводящих путей.
Острая печеночная энцефалопатия при гепатите А развивается крайне редко.
Прогноз при вирусном гепатите А благоприятный. Заболевание в большинстве случаев заканчивается полным выздоровлением в течение 3–6 месяцев. Вирусоносительство и хронизация патологического процесса в печени для этого вида гепатита не характерны.
В развитых странах показатель заболеваемости гепатитом А ежегодно снижается благодаря сформированным у населения гигиеническим навыкам, а также проведению вакцинации.
К общим профилактическим мероприятиям, направленным на предотвращение распространения вируса гепатита А, относятся:
- обеспечение населения качественной питьевой водой;
- тщательный контроль над сбросом сточных вод;
- контроль над соблюдением санитарно-гигиенических требований работниками предприятий общественного питания, пищеблоков лечебных и детских учреждений.
В случае вспышки гепатита в организованном коллективе проводят карантинные мероприятия. Заболевших изолируют на 15 дней, поскольку с 14-15-го дня от начала желтушного периода выделение ими вируса прекращается. Над контактировавшими лицами осуществляют врачебное наблюдение на протяжении 35 дней. В очаге инфекции проводится дезинфекция. Допуск к учебе или работе лиц, переболевших гепатитом А, осуществляется только после наступления полного клинического выздоровления.
Возможно проведение специфической профилактики гепатита А путем вакцинации. Введение вакцины рекомендуется детям старше одного года и взрослым, проживающим в регионах с высокими показателями заболеваемости гепатитом А, а также отъезжающим в эти регионы.
Видео с YouTube по теме статьи:
Образование: окончила Ташкентский государственный медицинский институт по специальности лечебное дело в 1991 году. Неоднократно проходила курсы повышения квалификации.
Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Человеческие кости крепче бетона в четыре раза.
Ученые из Оксфордского университета провели ряд исследований, в ходе которых пришли к выводу, что вегетарианство может быть вредно для человеческого мозга, так как приводит к снижению его массы. Поэтому ученые рекомендуют не исключать полностью из своего рациона рыбу и мясо.
Когда влюбленные целуются, каждый из них теряет 6,4 ккалорий в минуту, но при этом они обмениваются почти 300 видами различных бактерий.
Раньше считалось, что зевота обогащает организм кислородом. Однако это мнение было опровергнуто. Ученые доказали, что зевая, человек охлаждает мозг и улучшает его работоспособность.
Во время работы наш мозг затрачивает количество энергии, равное лампочке мощностью в 10 Ватт. Так что образ лампочки над головой в момент возникновения интересной мысли не так уж далек от истины.
Работа, которая человеку не по душе, гораздо вреднее для его психики, чем отсутствие работы вообще.
Самая высокая температура тела была зафиксирована у Уилли Джонса (США), который поступил в больницу с температурой 46,5°C.
Упав с осла, вы с большей вероятностью свернете себе шею, чем упав с лошади. Только не пытайтесь опровергнуть это утверждение.
У 5% пациентов антидепрессант Кломипрамин вызывает оргазм.
Существуют очень любопытные медицинские синдромы, например, навязчивое заглатывание предметов. В желудке одной пациентки, страдающей от этой мании, было обнаружено 2500 инородных предметов.
Первый вибратор изобрели в 19 веке. Работал он на паровом двигателе и предназначался для лечения женской истерии.
Вес человеческого мозга составляет около 2% от всей массы тела, однако потребляет он около 20% кислорода, поступающего в кровь. Этот факт делает человеческий мозг чрезвычайно восприимчивым к повреждениям, вызванным нехваткой кислорода.
Если бы ваша печень перестала работать, смерть наступила бы в течение суток.
Самое редкое заболевание – болезнь Куру. Болеют ей только представители племени фор в Новой Гвинее. Больной умирает от смеха. Считается, что причиной возникновения болезни является поедание человеческого мозга.
Кариес – это самое распространенное инфекционное заболевание в мире, соперничать с которым не может даже грипп.
Если вам срочно нужна помощь стоматолога, или вы занимаетесь подбором постоянного специалиста для себя и семьи, пройдите по ссылке, и вы обязательно найдете под.
источник
Гепатит А – это заболевание вирусной этиологии с фекально-оральным механизмом передачи. Морфологические изменения происходят преимущественно в печеночной ткани. Болезнь характеризуется развитием желтушности склер и кожных покровов, увеличением размеров селезенки и печени. В редких случаях возможно развитие осложнений, хронизация патологического процесса не описана (то есть хронический гепатит А не существует).
Ваш ребенок постоянно болеет?
Неделю в садике (школе), две недели дома на больничном?
В этом виновато много факторов. От плохой экологии, до ослабления иммунитета ПРОТИВОВИРУСНЫМИ ПРЕПАРАТАМИ!
Да-да, вы не ослышались! Пичкая своего ребенка мощными синтетическими препаратами вы, порой, наносите больше вреда маленькому организму.
Чтобы в корне изменить ситуацию, необходимо не губить иммунитет, а ПОМОГАТЬ ЕМУ.
В современной медицинской практике уже не используется его старое название – болезнь Боткина, не совсем правильной является формулировка «острый вирусный гепатит А (ОВГА)».
Возбудитель гепатита А — РНК-содержащий вирус, который относится к семейству энтеровирусов. Вирусная частица достаточно стабильна – описан только один серовар этого микробного агента. Как и другие представители семейства энтеровирусов, возбудитель гепатита А устойчив к влиянию таких факторов внешней среды, как низкая температура, обработка хлорсодержащими дезинфектантами. Быстро инактивируется только в процессе кипячения и воздействии ультрафиолетовых лучей.
Вирус гепатита А достаточно длительно сохраняется на в водопроводной воде, которая обрабатывается обычными хлорсодержащими реагентами, на домашней посуде и других предметах обихода, в кулинарных блюдах, которые не подлежат термической обработке (салаты из свежих фруктов и овощей и прочее).
Эпидемиология – это научная отрасль, которая изучает закономерности распространения инфекционного заболевания в человеческой популяции. То есть гепатит А – это антропоноз с контактно-бытовым, водным и пищевым путем передачи.
Антропоноз – это инфекционный процесс, при котором источником инфекции является только человек. При гепатите А инфицированный человек представляет опасность для окружающих лиц в инкубационный и продромальный период болезни, а также на начальных этапах проявления желтухи. Для этого инфекционного заболевания типично (особенно у детей) развитие безжелтушной формы.
Симптомы гепатита А выражены умеренно, а опасность инфицирования других людей сохраняется.
Возможна передача возбудителя в следующих ситуациях:
- использование некипяченой воды (из любого источника) для питья, мытья посуды и пищевых продуктов, выполнения гигиенических процедур;
- особенно опасны в этом отношении частные колодцы и водопроводная система старых домов (возможно смешение канализационных стоков и водопроводной воды);
- непосредственный контакт с больным человеком, например, внутри семьи или у детей в условиях одного коллектива (школа, детский сад), если не введен карантин;
- посещение объектов общественного питания, где не соблюдаются гигиенические нормы.
Восприимчивость к данному заболеванию достаточно высокая, особенно у детей и молодых людей (до 40 лет). У людей более старшего возраста обычно обнаруживается определенный титр защитных антител, который образуется в результате перенесенной скрытой формы болезни.
На территории европейских стран наблюдается определенная сезонность – повышение уровня заболеваемости в теплое время года и понижение в холодное. В любое время года заболеваемость у детей всегда выше, чем у взрослых.
Патогенез гепатита А – цепочка определенных изменений, которые провоцирует возбудитель. В данном случае главным органом, который поражается при всех формах болезни, является печень. Вирус проникает через ротовую полость в пищеварительный канал, далее с током крови распространяется по всему организме. Но именно в печеночной ткани происходят воспалительные и некротические изменения, степень выраженности которых и определяет тяжесть течения, выраженность симптомов и лечение, которое необходимо.
Многим знакомы эти ситуации:
- Как только начинается сезон простуд — ваш ребенок обязательно заболевает, а потом и вся семья.
- Вроде бы покупаете дорогие препараты, но они действуют только пока их пьешь, а через неделю-две малыш заболевает по-новой.
- Вы переживаете, что иммунитет вашего ребенка слабый, очень часто болезни берут верх над здоровьем.
- Боитесь каждого чиха или покашливания.
Необходимо укреплять ИММУНИТЕТ ВАШЕГО РЕБЕНКА!
Чтобы понимать, чем опасен гепатит А, нужно в общих чертах представлять функции печени. К наиболее значимым относят:
- детоксикационную (выведение всех токсических субстанций);
- синтетическую (синтез витаминов, белков, факторов свертывания);
- желчевыводящую.
Все эти функции в той или иной степени нарушаются при всех гепатитах. Однако, возбудитель именно этого гепатита провоцирует достаточно сильный иммунный ответ самого организма, поэтому заболевание достаточно успешно лечится, преобладает благоприятный исход болезни.
Как проявляется гепатит А лучше всего рассматривать в соответствии с периодами этой болезни.
Выделяют следующие периоды в его клиническом течении:
- инкубационный (вирус уже проник в организм, но клиники болезни еще нет);
- продромальный (появляются первые признаки заболевания, но они неспецифичны);
- разгар клинической симптоматики;
- стихание признаков болезни и выздоровление.
До того как начнет проявлять желтуха, гепатит А манифестирует одним из 5 вариантов преджелтушного (продромального) периода. Выделяют:
- гриппоподобный – симптомы напоминают ОРВИ (насморк, кашель, повышение температуры);
- диспептический – человек ощущает снижение аппетита, тошноту, иногда рвоту, разлитые умеренные боли в животе;
- артралгический – характеризуется не слишком сильными болями в суставах без изменения их конфигурации и объема движений;
- астеновегетативный – у человека отмечается слабость и ухудшение работоспособности, бессонница и раздражительность;
- смешанный вариант — сочетаются симптомы из нескольких выше описанных вариантов.
Клинические симптомы у женщин и мужчин не отличаются, тяжесть течения болезни не связана с тем, какой у пол у пациента – женский или мужской. У детей обычно наблюдается достаточно легкое течение болезни, период желтухи кратковременный, осложнения отмечаются редко.
В период разгара болезни (собственно желтушный период) отмечаются:
- желтое окрашивание кожи и склер глаз;
- сохранение интоксикации (слабость, тошнота, отсутствие аппетита);
- увеличение размеров печени, в меньшей степени – селезенки;
- потемнение мочи и обесцвечивание кала.
Плохим прогностическим признаком является появление геморрагического синдрома. Он может быть выражен в виде кровотечений из носа или десен, возникновением кровоподтеков в месте инъекций, а у женщин – несвоевременным началом менструации. Именно это может свидетельствовать о начале осложнения – острой печеночной недостаточности (субтотальный или тотальный некроз печени).
При появлении следующих признаков необходимо срочное вмешательство лечащего врача (если больной лечится дома):
- больной плохо спит ночью, но страдает от сонливости днем;
- необоснованно оживлен либо, наоборот, раздражителен;
- в ночных снах его преследуют кошмары;
- нарастает желтуха и интоксикация.
В этих случаях речь идет об осложненном течении гепатита А.
Диагноз этого инфекционного заболевания основывается на определенных составляющих.
К необходимым исследованиям относят при гепатите:
- анализ крови общеклинический;
- биохимические тесты;
- серологические маркеры;
- инструментальные исследования (УЗИ).
Общеклинический анализ крови характеризуется всеми типичными для любой вирусной инфекции изменениями: обнаруживаются лейкопения, относительный сдвиг формулы вправо, незначительное повышение СОЭ (а у ребенка все зависит от возрастных особенностей формулы крови).
Биохимические тесты достаточно обширны, могут быть произведены в соответствии с возможностями лабораторной базы.
Обязательно должны быть изучены следующие биохимические показатели:
- общий билирубин и соотношение его фракций (степень повышения общего является критерием степени тяжести болезни; всегда преобладает прямая фракция);
- активность внутриклеточных печеночных ферментов АлАт, АсАт, ЛДГ5 и прочие (степень повышения коррелирует с выраженностью воспалительного процесса);
- показатели свёртываемости (протромбиновый индекс).
Серологический анализ на гепатит А – это определение антигенов и антител, что помогает установить фазу болезни и отличить гепатиты между собой.
Лечение гепатита А определяется степенью тяжести течения болезни. Любые медикаментозные назначения делает доктор, так как самостоятельные попытки могут только ухудшить состояние болезни.
Обязательный компонент при гепатите А – диета. Предполагается лечебный стол №5, исключающий жирные, жареные и пряные составляющие. Вся пища должна быть сварена или приготовлена на пару, а также комнатной температуры. Строгое соблюдение диеты обязательно в острый период болезни, далее постепенно расширяется круг разрешенных продуктов – пациент возвращается к привычному рациону.
Противовирусное лечение при гепатите А обычно не используется, его необходимо проводить только в случае тяжелого течения болезни.
Патогенетическая терапия включает:
- дезинтоксикацию (обильное питье или внутривенные инфузии);
- витамины группы В и Е;
- гепатопротекторы;
- препараты уросдезоксихолиевой кислоты.
По мере выздоровления пациента объем лекарственных средств сокращается.
Профилактика инфицирования заключается в соблюдении обычных гигиенических правил. Однако, не всегда возможно тщательное их соблюдения, поэтому главный способ – это вакцинация гепатита А. Карантин накладывается на детское учреждение при достижении определенного уровня заболеваемости. Карантин предполагает даже закрытие детского учреждения или предприятия общепита. Карантин длится порядка 35 дней.
Прививка может быть сделана (по желанию) взрослым, которые выезжают в неблагополучную эпидемиологическую зону, а также детям младшего возраста. Вакцина от гепатита А достаточно эффективна и хорошо переносится.
источник
Вирусные гепатиты похожи и не похожи друг на друга. Вирусы по-разному проникают в организм человека, проявляясь заболеванием через разное время, имеют похожие клинические симптомы очень несхожей интенсивности. Острые гепатиты по-разному лечатся, если болезнь переходит в хроническую форму, терапия различается очень существенно, а осложнения гепатита однотипны.
Вирус гепатита В был открыт первым чуть более полувека назад, только через десять лет после него открыли вирус, А, но когда при гепатите не обнаруживали вируса, А или В, то такое заболевание называли просто «ни, А ни В». История с непонятно каким гепатитом продолжалась ещё пятилетку, пока не открыли вирус Е, правда, он не очень-то прояснил ситуацию с «ни, А ни В», потому что европейцы таким гепатитом не болели. Продолжили поиск и в середине 80-х годов прошлого столетия обнаружили вирус С.
Сегодня известно шесть вирусов гепатита, для россиян актуальны, А, В, С и живущий вместе с двумя последними вирус D. Вирус гепатита Е, по всей видимости, через некоторое время тоже найдёт себе место в статистике заболеваемости Российской Федерации, но пока им болеют жители Южной Азии, хотя было несколько не завозных инфекций острого гепатита Е, вероятно, полученных от промежуточного хозяина — свиньи.
Энтеральные вирусы, А и Е передаются фекально-орально, то есть с загрязнённой инфицированными фекалиями водой, едой и просто немытыми руками. Вирус Е может передаваться животными. Заболевание имеет только острую форму с ярко выраженной симптоматикой, но никогда не приводит к хроническому заболеванию, как бы тяжело не протекало. Специфической противовирусной терапии не существует, профилактическая вакцина от гепатита, А очень эффективна.
Вирусы В, С и D передаются через инфицированную кровь, острое заболевание может протекать довольно легко и почти незаметно, но часто переходит в хроническую форму с сомнительной возможностью полного излечения, тем не менее, разработана довольно результативная специфическая противовирусная терапия. После нескольких десятилетий хронической болезни высока вероятность тяжелейших и смертельных осложнений: цирроза или рака печени, или обеих сразу. Профилактика заражения вирусом гепатита В очень эффективна.
После проникновения вируса в организм человека заболевание развивается далеко не сразу, этот период от заражения до первых проявлений болезни называется инкубационным. Длительность инкубации при гепатите, А около 20 дней, не менее 7 суток и не более 50. Длительность инкубационного периода при парентеральных гепатитах В и С ограничивают 6 месяцами, но это весьма приблизительно, потому что не всегда удаётся выявить острый гепатит, чаще больной узнаёт о наличии уже хронической инфекции. Далее следует продромальный или преджелтушный период, когда «разгораются» симптомы, и период полного расцвета — желтушный.
В принципе все острые вирусные гепатиты могут протекать легко, средне тяжело и тяжело. Критериями степени тяжести служит интенсивность клинических проявлений, главным образом, симптомов интоксикации и желтухи. Местом «приложения» вируса является печёночная клетка — гепатоцит, степень тяжести заболевания определяется количеством поражённых вирусом клеток: если немного, то течение лёгкое, соответственно, чем больше, тем тяжелее. На интенсивность проявлений влияет и сила иммунитета, болезненно реагирующего на внедрение вируса в клетку печени, и часто собственные защитники добивают гепатоцит, который без помощи защитников иммунитета мог бы даже выжить.
- Лёгкое течение характеризуется вполне удовлетворительным состоянием, скорой, за 2–3 недели, регрессией желтушного окрашивания кожи и слизистых, и нормализацией биохимических маркёров печеночного поражения за месяц.
- При среднетяжёлом течении состояние пациента также удовлетворительно, но на ликвидацию желтухи уходит до месяца, нормализация биохимических показателей состоится только через полтора месяца.
- При тяжёлом течении не бывает приличного самочувствия, симптомы интоксикации дают себя прочувствовать, желтизна кожи вряд ли продержится менее месяца, а нормализация существенно повышенных биохимических показателей потребует не менее 2 месяцев.
Развитие острого гепатита в начальный период от 2 до 7 дней может проходить по нескольким клиническим сценария, и самый частый вариант похож на грипп, но не тот, что мы называем «гриппом», а на самом деле это просто респираторная вирусная инфекция с чиханием, соплями и слезами. Гриппоподобный вариант вирусного гепатита начинается внезапно на фоне полного здоровья, когда температура тела, буквально за час, повышается до 38–39°С, ломит суставы и болят мышцы. Может существенно познабливать, то есть на фоне высокой температуры ощущаются приступы холода до тряски с полной невозможностью согреться. При гепатите могут появиться катаральные явления, чего при гриппе быть не должно: нос сухой и горло не болит.
Другой вариант, когда на первый план выходит расстройство желудочно-кишечного тракта, а не температура, называют диспепсическим. Пациент утрачивает аппетит, отказывается от еды, а в желудке возникает ощущение тяжести и даже могут появиться боли. Возможны тошнота и рвота, частый стул, как правило, не более пятикратного. Очень похоже на какую-то кишечную инфекцию, длительностью до недели.
Нередко гепатит начинается просто с прогрессивно нарастающей слабости, с сонливостью ни ко времени и головной болью. Температура нормальная, а сил нет работать и даже просто двигаться, настроение не на нуле, а отрицательное: раздражительное, даже капризное. Это обозначают, как астеновегетативный вариант. Возможно сочетание нескольких вариантов, тогда это смешанный.
Врач заметит в этот период некоторое увеличение размеров печени и болезненность при ощупывании (пальпации) правого подреберья. Но главное, в середине этого периода кожа, склеры и слизистые начинают желтеть, моча с каждым разом приобретает всё более интенсивную пивную окраску, а кал постепенно светлеет.
- При гепатите, А клинические симптомы наиболее яркие, но раз на раз не приходится, правда, по сравнению с другими возбудителями вирусного гепатита, действительно, клиническая картина показательна.
- При гепатите В всё начинается не остро, а постепенно, длительностью одна-две недели. Гриппоподобный синдром проявляется не температурой с ознобами, а вялыми болями в суставах.
- При гепатите С у восьми из десяти пациентов бывает лёгкое ощущение нездоровья, когда нет ясных симптомов, а что-то не так, но что не так, не понять.
Период так называется по самому яркому признаку — желтухе, когда из разрушенных печёночных клеток в кровь выбрасываются желчные пигменты, придающие коже цвет. Кал, без желчи, «уходящей» по кровеносной системе, наоборот, становится светлым. Моча темнеет, потому что она получается в почках из «тёмной» крови, по которой несутся во все органы желчные пигменты. В принципе желтеет всё, все органы, но видим-то мы только кожу. Желтуха нарастает около недели, а после интенсивность её постепенно снижается.
Клинические симптомы, манифестировавшие в начальный период заболевания, с началом желтухи начинают спадать. Превалируют общая слабость, может быть довольно интенсивной, и утрата аппетита с ощущением небольшой тяжести в правом подреберье, это увеличенная болезнью печень так себя проявляет. Температура нормальная. В анализах крови повышаются печёночные ферменты АСТ и АЛТ и билирубин, о вирусной природе воспаления говорят пониженный уровень лейкоцитов и нейтрофилов.
- При гепатите, А желтуха развивается быстро, а с её приходом улучшается самочувствие, как правило, окраска пигментом держится около двух недель.
- При гепатите В желтуха появляется исподволь, медленно, самочувствие не идёт на улучшение, даже может ухудшиться. Желтуха длительная, самочувствие волнообразное, то улучшается, то опять ухудшается с небольшой температурой, правда, каждое последующее ухудшение проходит легче предыдущего.
- При гепатите С у большинства пациентов желтухи не бывает, больные жалуются на сильную слабость в сочетании с диспепсическими явлениями. В общем, клиническая картина больше похожа на варианты преджелтушного периода.
Фактически это период постепенного выздоровления от острого гепатита, когда нормализуется цветность кожи и слизистых, восстанавливается функция печени, что демонстрируют биохимические показатели крови. На восстановление может уйти 2–3 месяца, как правило, сохраняется довольно интенсивная слабость, эпизодически возможны какие-то неприятные ощущения в животе и даже лёгкая тошнота, но общее самочувствие всё же ближе к хорошему, хотя и нет полного ощущения здоровья.
Хронический гепатит течёт годами и десятилетиями, зачастую о неблагополучии говорит не самочувствие, а анализы крови, где выявляют степень вирусной нагрузки — активность вируса в данный момент. При гепатитах В и С проводится довольно тяжёлое лечение, сильно отражающееся на самочувствии. Проявления непосредственно гепатита почти незаметны, печень умеет скрывать свои проблемы, пока не проявятся осложнения в виде развития рубцовой ткани или гепатоцеллюлярного рака.
источник
Вирусный гепатит A (болезнь Боткина) – острое инфекционное поражение печени, характеризующееся доброкачественным течением, сопровождающееся некрозом гепатоцитов. Вирусный гепатит A входит в группу кишечных инфекций, поскольку имеет фекально-оральный механизм инфицирования. В клиническом течении вирусного гепатита А выделяют дожелтушный и желтушный периоды, а также реконвалесценцию. Диагностика осуществляется по данным биохимического анализа крови, результатам РИА и ИФА. Госпитализация пациентов с вирусным гепатитом А необходима лишь в тяжелых случаях. Амбулаторное лечение включает диету и симптоматическую терапию.
Вирусный гепатит A (болезнь Боткина) – острое инфекционное поражение печени, характеризующееся доброкачественным течением, сопровождающееся некрозом гепатоцитов. Болезнь Боткина относится к вирусным гепатитам, передающимся по фекально-оральному механизму, и является одной из самых распространенных кишечных инфекций.
Вирус гепатита А относится к роду Hepatovirus, его геном представлен РНК. Вирус довольно устойчив в окружающей среде, сохраняется на протяжении нескольких месяцев при 4 °С и годами — при -20 °С. В комнатной температуре сохраняет жизнеспособность несколько недель, погибает при кипячении спустя 5 минут. Ультрафиолетовые лучи инактивируют вирус черед одну минуту. Возбудитель может некоторое время сохранять жизнеспособность в хлорированной воде из водопровода.
Гепатит A передается с помощью фекально-орального механизма преимущественно водным и алиментарным путем. В некоторых случаях возможно заражение контактно-бытовым путем при пользовании предметами обихода, посудой. Вспышки вирусного гепатита А при реализации водного пути заражения обычно возникают при попадании вируса в резервуары воды общественного пользования, пищевой путь заражения возможен как при употреблении в пищу загрязненных овощей и фруктов, так и сырых моллюсков, обитающих в инфицированных водоемах. Реализация контактно-бытового пути характерно для детских коллективов, где недостаточно внимания уделяется санитарно-гигиеническому режиму.
Естественная восприимчивость к вирусу гепатита А у людей высокая, наибольшая – у детей допубертатного возраста, постинфекционный иммунитет напряженный (несколько меньшая напряженность характерна после субклинически протекающей инфекции) и длительный. Заражение вирусным гепатитом А чаще всего происходит в детских коллективах. Среди взрослых в группу риска входят сотрудники пищеблоков дошкольных и школьных детских, а также лечебно-профилактических и санаторно-курортных учреждений, комбинатов питания. В настоящее время все чаще отмечаются коллективные вспышки инфекции среди наркоманов и гомосексуалистов.
Инкубационный период вирусного гепатита А составляет 3-4 недели, начало заболевания обычно острое, течение характеризуется последовательной сменой периодов: дожелтушного, желтушного и реконвалесценции. Дожелтушный (продромальный) период протекает в различных клинических вариантах: лихорадочном, диспепсическом, астеновегетативном.
Лихорадочный (гриппоподобный) вариант течения характеризуется резко развившейся лихорадкой и интоксикационной симптоматикой (степень выраженности общеинтоксикационного синдрома зависит от тяжести течения). Больные жалуются на общую слабость, миалгии, головную боль, сухое покашливание, першение в горле, ринит. Катаральные признаки выражены умерено, покраснения зева обычно не отмечается, возможно их сочетание с диспепсией (тошнота, ухудшение аппетита, отрыжка).
Диспепсический вариант течения не сопровождается катаральной симптоматикой, интоксикация выражена мало. Больные жалуются преимущественно на расстройства пищеварения, тошноту, рвоту, горечь во рту, отрыжку. Нередко отмечается тупая умеренная боль в правом подреберье, эпигастрии. Возможно расстройство дефекации (диареи, запоры, их чередование).
Дожелтушный период, протекающий по астеновегетативному варианту мало специфичен. Больные вялы, апатичны, жалуются на общую слабость, страдают расстройствами сна. В некоторых случаях продромальные признаки не отмечаются (латентный вариант дожелтушного периода), заболевание начинается сразу с желтухи. В случае, если присутствуют признаки нескольких клинических синдромов, говорят о смешанном варианте течения дожелтушного периода. Продолжительность этой фазы инфекции может составлять от двух до десяти дней, в среднем обычно продромальный период занимает неделю, постепенно переходя в следующую фазу – желтуху.
В желтушном периоде вирусного гепатита А характерно исчезновение признаков интоксикации, спадение лихорадки, улучшение общего состояния больных. Однако диспепсическая симптоматика, как правило, сохраняется и усугубляется. Желтуха развивается постепенно. Сначала отмечают потемнение мочи, желтоватый оттенок приобретают склеры, слизистые оболочки уздечки языка и мягкого нёба. В дальнейшем желтеет кожа, приобретая интенсивный шафранный оттенок (печеночная желтуха). Тяжесть заболевания может коррелировать с интенсивностью окрашивания кожи, но предпочтительнее ориентироваться на диспепсическую и интоксикационную симптоматику.
При тяжелом течении гепатита могут отмечаться признаки геморрагического синдрома (петехии, кровоизлияния на слизистых оболочках и коже, носовые кровотечения). При физикальном обследовании отмечают желтоватый налет на языке, зубах. Печень увеличена, при пальпации умеренно болезненная, в трети случаев отмечается увеличение селезенки. Пульс нескольку урежен (брадикардия), артериальное давление понижено. Кал светлеет вплоть до полного обесцвечивания в разгар болезни. Помимо диспепсических расстройств, больные могут жаловаться на астеновегетативную симптоматику.
Длительность желтушного периода обычно не превышает месяца, в среднем составляет 2 недели., после чего начинается период реконвалесценции: происходит постепенный регресс клинических и лабораторный признаков желтухи, интоксикации, нормализуется размер печени. Эта фаза может быть довольно длительной, продолжительность периода реконвалесценции обычно достигает 3-6 месяцев. Течение вирусного гепатита А преимущественно легкое или среднетяжелое, но в редких случаях отмечаются тяжело протекающие формы заболевания. Хронизация процесса и вирусоносительство для этой инфекции не характерны.
Вирусный гепатит A обычно не склонен к обострениям. В редких случаях инфекция может провоцировать воспалительные процессы в билиарной системе (холангиты, холецистит, дискинезии желчевыводящих путей и желчного пузыря). Иногда гепатит A осложняется присоединением вторичной инфекции. Тяжелые осложнения со стороны печени (острая печеночная энцефалопатия) крайне редки.
В общем анализе крови отмечается пониженная концентрация лейкоцитов, лимфоцитоз, СОЭ повышена. Биохимический анализ показывает резкое повышение активности аминотрансфераз, билирубинемию (преимущественно за счет связанного билирубина), пониженное содержание альбумина, низкий протромбиновый индекс, повышение сулемовой и понижение тимоловой проб.
Специфическая диагностика осуществляется на основании серологических методов (антитела выявляются с помощью ИФА и РИА). В желтушном периоде отмечается нарастание Ig М, а в реконвалесцентном – IgG. Наиболее точная и специфичная диагностика – выявление РНК вируса в крови с помощью ПЦР. Выделение возбудителя и вирусологическое исследование возможно, но ввиду трудоемкости к общей клинической практике нецелесообразно.
Болезнь Боткина можно лечить амбулаторно, госпитализация производится при тяжелых формах, а также — по эпидемиологическим показаниям. В период выраженной интоксикации больным прописан постельный режим, диета №5 (в варианте для острого течения гепатита), витаминотерапия. Питание дробное, исключена жирная пища, продукты, стимулирующие производство желчи, поощряются молочные и растительные составляющие рациона.
Необходимо полное исключение алкоголя. Этиотропная терапия для данного заболевания не разработана, комплекс лечебных мер направлен на облегчение симптоматики и патогенетическую коррекцию. С целью дезинтоксикации назначается обильное питье, при необходимости инфузия кристаллоидных растворов. С целью нормализации пищеварения и поддержания нормобиоценоза кишечника назначают препараты лактулозы. Спазмолитики применяют для профилактики холестаза. При необходимости назначают препараты УДКХ (урсодезоксихолиевой кислоты). После клинического выздоровления больные находятся на диспансерном наблюдении у гастроэнтеролога еще 3-6 месяцев.
В подавляющем большинстве случаев прогноз благоприятный. При осложнениях со стороны желчевыводящих путей излечение затягивается, но при ложной терапии прогноз не усугубляется.
Общие профилактические мероприятия направлены на обеспечение качественного очищения источников питьевой воды, контроль над сбросом сточных вод, санитарно-гигиенические требования к режиму на предприятиях общественного питания, в пищеблоках детских и лечебных учреждений. Осуществляется эпидемиологический контроль за производством, хранением, транспортировкой пищевых продуктов, при вспышках вирусного гепатита А в организованных коллективах (как детских, так и взрослых) осуществляют соответствующие карантинные мероприятия. Больные изолируются на 2 недели, заразность их после первой недели желтушного периода сходит на нет. Допуск к учебе и работе осуществляют по наступлению клинического выздоровления. За контактными лицами осуществляют наблюдение на протяжении 35 дней с момента контакта. В детских коллективах на это время назначается карантин. В очаге инфекции производятся необходимые дезинфекционные мероприятия.
Вакцинация против гепатита А рекомендована детям с возраста 1 год и взрослым, отъезжающим в зоны, опасные по вирусному гепатиту А.
источник
Гепатит A (HAV) встречается во всем мире. Заболеваемость связана с условиями гигиены и санитарии. В некоторых странах Юго-Восточной Азии 90 процентов населения имеют серологические данные о предшествующей инфекции с «болезнью немытых рук» по сравнению с промышленно-развитыми странами со ставкой 33 процента.
HAV передается фекально-оральным путем, то есть когда неинфицированный человек контактирует или поглощает пищу, или воду зараженные фекалиями инфицированного человека. Вирус также передается через тесный физический контакт с больным, включая сексуальный, и не ограничиваясь анальным оральным контактом. Сообщалось о вспышках болезни Боткина среди мужчин, имеющих половые контакты с мужчинами.
Желтуха впервые упоминалась Гиппократом в пятом веке до нашей эры. На греческом острове Тасос была вспышка эпидемии желтухи. В 1888 году С. П. Боткин высказал предположение об инфекционной природе желтухи. В 1972 году был обнаружен специфический этиологический агент, вызывающий вирус – возбудитель гепатита a.
Возбудителем вирусного гепатита А является вирус, вызывающий инфекцию и воспаление печени. Он редко приводит к серьезному повреждению печени или смертельному исходу и не развивает хронические заболевания печени.
HAV представляет собой неразвитый РНК-вирус размером от 27 до 32 нм с икосаэдрической симметрией, который относится роду Hepatovirus семейства Picornaviridae. В отличие от других членов семейства, HAV требует длительного периода адаптации, чтобы расти в культуре клеток, медленно реплицируется и редко вызывает цитопатический эффект.
HAV стабилен в окружающей среде в течение как минимум 1 месяца и устойчив к нагреванию и инактивации хлора. Инактивация возбудителя вируса требует нагревания пищевых продуктов до 85 °C в течение 1 минуты, а для дезинфекции поверхностей требуется 1 минута контакта с разбавлением гипохлорита натрия (например, бытового отбеливателя) 1: 100.
Вирусы содержат только то, что необходимо для захвата клеток, которые они заражают. Нуклеокапсид, основная структура всех вирусов, содержит белок и нуклеиновую кислоту. Белковая часть нуклеокапсида, называемая капсидом, покрывает и защищает вирусный геном. В некоторых случаях капсид также участвует в вирусном проникновении. Нуклеиновая кислота содержит гены вируса и может быть РНК или ДНК. В геноме есть только гены, необходимые для закрытия клетки-хозяина и создания большего количества вирусов. Рассмотрим подробнее особенности строения HAV:
- Нуклеокапсидные особенности – каждый вид гепатита вызван различными вирусами, каждый из которых поступает из разных вирусных семейств. HAV отличается от других штаммов гепатита, тем, что он является членом семейства пикорнавирусов. Они представляют собой небольшие неокрашенные икосаэдрические вирусы, содержащие одну цепь РНК. Икосаэдр представляет собой трехмерную фигуру с 20 гранями, напоминающую футбольный мяч;
- Капсид – состоит из субъединиц, называемых капсомерами. Каждая капсула состоит из пяти протомеров. Каждый протомер состоит из трех белков; VP1, VP2 и VP3;
- Геном – представляет собой одноцепочечную положительную РНК. Поскольку вирус представляет собой + РНК, он может быть использован как мРНК и преобразован в белок при входе в клетку. Геном имеет присоединенный белок VPg, который действует как праймер для копирования генома (репликация). Он разделен на три сегмента: P1, P2 и P3. Первый сегмент кодирует гены, создающие капсидные белки. Остальные два сегмента делают другие гены необходимыми для репликации.
После заражения возбудитель проникает с кровью в печень, где после фиксации к рецепторам клеток печени проникает внутрь их.
HAV классифицированный как гепатовирус, представляет собой небольшой, неразвитый симметричный РНК-вирус, который обладает многими характеристиками семейства пикорнавирусов и является причиной инфекционного или эпидемического гепатита, передаваемого орально при попадании в ротовую полость частиц фекалий зараженного человека: при тесном контактировании с больным вирусом гепатита A, если контактирующий или инфицированный человек не соблюдают гигиену. Также распространяется через немытые продукты (ягоды, фрукты, овощи), неочищенную воду, посуду, постельное белье, игрушки, при орально-анальном половом акте.
Вирусный гепатит A делится на четыре формы:
- Желтушная – в большинстве случаев заболевание проходит без последствий, отмечается повышение температуры тела, диспепсические симптомы, желтый цвет склер глаз и кожи, потемнение мочи и посветление кала;
- Безжелтушная – такие же признаки, как и у первого, только без пожелтения;
- Субклиническая – симптомов гепатита нет, печень не изменена в размерах, выполняет положенные ей функции;
- Стертая – протекает бессимптомно и быстро проходит.
Период инкубации длится от четырнадцати до пятидесяти дней, в среднем составляет двадцать восемь суток. Инфицированный больной в это время выделяет наибольшее количество возбудителя вируса. До появления желтухи болезнь протекает бессимптомно.
Возбудитель гепатита A устойчив к физическим и химическим воздействиям. Сохраняет жизнеспособность вне организма на протяжении долгого времени. При комнатных температурах сохраняется 2-3 часа. Активен при плюсовых температурах несколько месяцев.
Выдерживает температуры до -20 oC. Формалин, раствор хлора, кипячение действуют на возбудитель разрушающе. Воздействие паром при 120 градусах уничтожит вирус через 20 минут, при кипячении возбудитель погибает через 5 минут. Устойчив к обработке кислотой.
Профилактика вирусного гепатита типа A сводится к тому, что необходимо соблюдать нормы и правила гигиены, чтобы избежать инфицирования данным неприятным недугом. Не зря это заболевание называют «болезнью грязных рук». Чтобы избежать заражения приучите себя мыть руки каждый раз после посещения туалета, походов по магазинам, поездок в общественном транспорте и даже после прогулок, так как не получится проконтролировать себя и ни за что не хвататься на улице. В последнее время происходят заражения гепатитом через родниковую воду. Перед питьем и водопроводную и родниковую воду надлежит прокипятить либо профильтровать. Следует тщательно мыть ягоды, овощи и фрукты.
Вакцина против гепатита А предотвращает инфицирование вирусом. Рекомендуется вакцина для следующих категорий:
- дети после 1 года, которые не получали вакцину для детей;
- работники лаборатории контактирующие с возбудителем гепатита А;
- мужчины, вступающие в половые контакты с мужчинами;
- люди работающие или путешествующие в разных частях мира, где распространено заболевание;
- люди, употребляющие незаконные и инъекционные наркотики;
- люди, получающие лечение концентратами свертывания крови;
- больные с хроническим заболеванием печени.
Инфицирование вирусом гепатита может привести к острому гепатиту с риском развития печеночной недостаточности. Хронический вирусный гепатит развивается в цирроз печени и гепатоцеллюлярную карциному.
Таким образом, профилактика данного заболевания и его последствий имеет важное значение. Вакцинация против болезни Боткина успешна практически у всех людей. Защитные антитела сохраняются как минимум 20 лет. Бустерные прививки не нужны. С момента введения вакцин против гепатита A частота новых HAV-инфекций снизилась. Специальные популяции, такие как пациенты, с гепатитом или больные с ослабленным иммунитетом, требуют специальных графиков вакцинации.
источник
Вирусный гепатит А (ГА) традиционно считался преимущественно детским, легким, доброкачественным, самолимитирующим заболеванием и потому не привлекал особого внимания ни клиницистов, ни ученых.
Вирусный гепатит А (ГА) традиционно считался преимущественно детским, легким, доброкачественным, самолимитирующим заболеванием и потому не привлекал особого внимания ни клиницистов, ни ученых. Однако в последние годы появились новые данные, побуждающие пересмотреть некоторые положения, ранее казавшиеся незыблемыми. В частности, в России заболеваемость ГА взрослых превышает таковую у детей; болезнь протекает не всегда «гладко»; о возможности летального исхода от ГА российские врачи знают не только по данным зарубежной литературы, но и по собственному опыту.
ГА — одно из самых распространенных на земле заболеваний человека, в мире ежегодно регистрируется около 1,4 млн случаев [5]. И в России до настоящего времени заболеваемость ГА остается высокой; в общей структуре острых вирусных гепатитов на его долю приходится более 50%. По экономическим затратам ГА занимает в России 5?е место среди всех регистрируемых инфекций. Неудивительно, что ГА в последние годы привлек внимание как практикующих врачей различных специальностей (инфекционистов, педиатров, гастроэнтерологов, терапевтов), так и представителей медицинской науки. В июне 2010 г. в Москве состоялась Всероссийская научно-практическая конференция, на которой были обобщены современные аспекты эпидемиологии, клиники, специфической лабораторной диагностики и профилактики гепатита А [1].
Возбудитель гепатита А — вирус (ВГА, Hepatitis A virus, HAV), впервые идентифицирован Файнстоуном с соавторами в 1973 г.; является гепатотропным, обладает слабым цитопатогенным действием на печеночные клетки. ВГА относится к числу наиболее устойчивых к факторам внешней среды вирусов человека, способен длительно сохраняться в воде, пищевых продуктах, сточных водах, на различных объектах внешней среды [2, 6].
Эпидемиология. ГА — классический антропоноз, единственным источником (резервуаром) возбудителя инфекции является человек. Вирус выделяется больными с различными формами заболевания, в том числе наиболее частыми (особенно у детей): безжелтушной и стертой, которые обычно не диагностируются, соответственно, заболевшие этими формами не госпитализируются, ведут активный образ жизни и могут заражать окружающих. От больных желтушной формой вирус выделяется с фекалиями наиболее интенсивно в конце инкубационного и в течение преджелтушного периодов, т. е. тоже еще до распознавания ГА. С появлением желтухи в большинстве случаев заразительность больных значительно уменьшается. Именно эта особенность — наиболее активное выделение вируса из организма больного до появления желтухи в сочетании с высокой устойчивостью ВГА во внешней среде обуславливает широкое распространение гепатита А. Вирус ГА обладает высокой инфекционностью, для заражения гепатитом А достаточно всего нескольких вирусных частиц [7–9].
ГА — типичная кишечная инфекция с фекально-оральным механизмом передачи возбудителя. Пути передачи: водный, пищевой и бытовой. Факторами передачи, как при всех кишечных инфекциях, являются различные пищевые продукты (в том числе морепродукты, замороженные овощи и фрукты), не подвергающиеся термической обработке, а также вода и грязные руки. Крупные вспышки ГА связаны с загрязнением фекалиями водоемов, являющихся источником водоснабжения, или с попаданием сточных вод в водопроводную сеть. В детских коллективах большое значение имеет контактно-бытовой путь передачи через грязные руки и различные предметы обихода: игрушки, посуду, белье и т. д. Водные и пищевые вспышки неоднократно регистрировались в России (в том числе в Москве, Санкт-Петербурге, Нижнем Новгороде, Тверской обл.) в 2005–2010 гг. [1].
Восприимчивость людей к гепатиту А всеобщая. В регионах с широким распространением вируса ГА (страны Африки, Юго-Восточной Азии, Латинской Америки) большинство случаев инфицирования приходится на детей раннего возраста [8, 11].
В развитых странах первая встреча с вирусом ГА может произойти в подростковом возрасте и позже. Особенно велик риск заражения при выезде в жаркие страны (туризм, путешествия) с дефицитом воды, плохой системой канализации и водоснабжения и низким уровнем гигиены местного населения. Не случайно ГА называют болезнью путешественников. Развитие массового туризма, посещение регионов мира, эндемичных по ГА, представляют повышенный риск инфицирования для россиян. Массовая миграция также способствует активной циркуляции ВГА на территории России.
В России прежде ГА был преимущественно детской инфекцией, но в последние годы вследствие ряда причин (снижение рождаемости, уменьшение числа детей, посещающих детские дошкольные учреждения, и др.) заболеваемость ГА сместилась на более старшие возрастные группы.
Иммунитет после перенесенного гепатита А прочный и длительный, практически пожизненный.
Клиника. Продолжительность инкубационного периода колеблется от 7 до 50 дней, составляя в среднем около одного месяца.
Клиническая классификация ГА предусматривает выделение нескольких вариантов: желтушного, безжелтушного, стертого и субклинического (инаппарантного).
Классическим, хотя и не самым частым, считается желтушный вариант ГА, циклически протекающий, при котором вслед за инкубационным периодом следует преджелтушный. Болезнь начинается обычно остро с повышения температуры тела до 38–39 °С, симптомов интоксикации (головная боль, головокружение, необъяснимая слабость, разбитость, ломота в мышцах, костях, суставах и др.) и диспепсического синдрома (снижение аппетита, тошнота, горечь во рту, отрыжка, рвота, тяжесть в эпигастральной области и правом подреберье, задержка или послабление стула). Одновременно либо раньше диспептических иногда появляются незначительно выраженные катаральные явления со стороны верхних дыхательных путей (першение в горле, небольшая боль при глотании и др.), что нередко является основанием для ошибочного диагноза «ОРЗ» [9, 10]. У детей могут быть интенсивные боли в животе, имитирующие острый аппендицит, желчную колику; для взрослых это нехарактерно.
В конце преджелтушного периода, продолжительность которого чаще всего от трех до семи дней (с колебаниями от двух до 14) моча становится темно-желтой, а кал — осветленным. Однако эти очень важные для своевременной диагностики гепатита А симптомы не всегда замечаются больными.
У детей уже в преджелтушном периоде может быть выявлено увеличение печени.
В сыворотке крови заболевших ГА в преджелтушном периоде значительно (в 10 и более раз) повышается активность аминотрансфераз — АЛТ и АСТ, а в моче увеличивается содержание уробилина. Через 3–5 дней от дебюта болезни температура тела обычно нормализуется, но появляется иктеричность — вначале склер, затем кожи. Начинается желтушный период. Впрочем, в 2–5% случаев описанные выше симптомы преджелтушного периода не выявляются, и тогда ГА начинается с изменения окраски испражнений и желтушного окрашивания склер.
Обычно с появлением желтухи самочувствие больных довольно быстро начинает улучшаться, нормализуется температура тела, исчезают симптомы преджелтушного периода. Дольше остальных сохраняются слабость и снижение аппетита. В последние годы нередко у больных ГА на фоне появившейся желтухи продолжается лихорадка и нарастают симптомы интоксикации; обычно это бывает у пациентов с хронической алкогольной интоксикацией или наркотической зависимостью.
Желтуха при ГА нарастает быстро, достигая максимума обычно за 3–5 дней, в последующие 5–10 дней держится на одном уровне, а затем интенсивность ее уменьшается. В среднем продолжительность желтушного периода около двух недель. При осмотре выявляется увеличение печени, которая уплотнена, с закругленным краем, чувствительна при пальпации; увеличение селезенки отмечается в 10–15% случаев, у детей чаще. На высоте желтухи характерна брадикардия.
По мере уменьшения интенсивности желтухи нормализуется окраска кала и мочи, постепенно уменьшаются размеры печени.
В желтушном периоде сохраняется выраженная гиперферментемия с преимущественным повышением активности АЛТ по сравнению с АСТ (соответственно коэффициент де Ритиса всегда менее 1). Гипербилирубинемия обычно умеренная и непродолжительная, обусловлена преимущественно связанной фракцией билирубина. Характерно значительное повышение показателя тимоловой пробы.
В гемограмме отмечаются нормоцитоз или лейкопения, относительный лимфоцитоз; СОЭ нормальная.
Период реконвалесценции характеризуется обычно достаточно быстрым исчезновением клинических и биохимических признаков вирусного гепатита, в частности гипербилирубинемии. Позднее нормализуются показатели активности АЛТ и АСТ; повышение тимоловой пробы может сохраняться долго, в течение нескольких месяцев. Самочувствие переболевших ГА, как правило, бывает удовлетворительным, возможны утомляемость после физической нагрузки, неприятные ощущения в животе после еды, иногда сохраняется незначительное увеличение печени. Продолжительность этого периода в большинстве случаев не превышает трех месяцев.
В некоторых случаях период реконвалесценции может затягиваться до 6–8 и более месяцев, возможны обострения (ферментативные или клинические), а также (в 3–20%) рецидивы. Последние возникают обычно у лиц 20–40 лет через 1–3 месяца после основной волны и протекают, как правило, легче, чем первая волна заболевания. Впрочем, описаны рецидивы с острой почечной недостаточностью, а также с летальным исходом.
Описанный выше желтушный вариант ГА чаще всего протекает в легкой или среднетяжелой формах. Тяжелая форма ГА встречается не более чем у 1% больных, преимущественно у лиц старше 40 лет, у пациентов с хронической алкогольной интоксикацией или наркотической зависимостью, хроническими вирусными гепатитами иной этиологии (В, D, С). Среди детей тяжелая форма ГА регистрируется в период полового созревания, а также на фоне ожирения и отягощенного аллергологического анамнеза.
Фульминантная форма ГА с развитием острой печеночной недостаточности, энцефалопатией встречается редко, в 0,1–1% всех случаев.
Иногда, особенно у лиц старших возрастных групп, ГА сопровождается выраженным холестатическим компонентом, при этом желтушный период удлиняется до нескольких месяцев, интенсивность желтухи велика, болезнь сопровождается зудом кожи, в сыворотке крови значительно повышается активность щелочной фосфатазы [3, 6].
Синдром холестаза характерен и для ГА с аутоиммунным компонентом, сочетаясь в этом случае с другими системными иммунными нарушениями, как то васкулит, нефрит, полиартралгия, пурпура, острая гемолитическая анемия, лихорадка и др. В сыворотке крови появляются криоглобулины и ревматоидный фактор, повышены показатели ЦИК, гамма-глобулиновой фракции белкового спектра, могут выявляться аутоантитела (в частности, к гладкой мускулатуре).
Безжелтушный вариант характеризуется теми же клиническими и лабораторными признаками, что и желтушный, однако отсутствие одного из самых заметных проявлений гепатита — желтухи и соответственно гипербилирубинемии затрудняет диагностику. Клиническая симптоматика безжелтушного варианта соответствует проявлениям преджелтушного периода классического желтушного варианта. Возможны кратковременное повышение температуры тела, диспепсические явления, слабость, катаральный синдром и др. в течение 3–5 дней. Увеличивается и становится слегка болезненной при пальпации печень, может быть потемнение мочи. Выявляется гиперферментемия, показатели АЛТ и АСТ повышаются почти так же существенно, как и при желтушной форме, увеличивается показатель тимолового теста.
Безжелтушный вариант развивается в десятки раз чаще, чем желтушный, однако регистрируется редко, обычно только при целенаправленном обследовании детских коллективов и в эпидемических очагах ГА. Чем младше ребенок, тем больше вероятность именно безжелтушного варианта ГА; у подростков и взрослых преобладает желтушный.
Стертый вариант проявляется минимальными и быстро проходящими клиническими симптомами (в том числе желтухой) в сочетании с гиперферментемией и повышенной тимоловой пробой.
При субклиническом (инаппарантном) варианте, в отличие от безжелтушного и стертого, самочувствие заболевших не нарушается, печень не увеличивается, желтуха не появляется, но показатели активности АЛТ и АСТ повышены, в сыворотке крови определяются специфические маркеры ГА.
В последние годы в России наблюдался рост заболеваемости не только гепатитом А, но и вирусными гепатитами другой этиологии (прежде всего В и С), а также ВИЧ-инфекцией. Следствием является учащение случаев гепатитов смешанной этиологии, отличающихся по течению и исходом от моноинфекции, вызванной ВГА. В частности, в одной из первых работ, посвященных особенностям ГА у лиц с вирусным гепатитом С (ВГС-инфекцией), отмечено: волнообразная гиперферментемия у реконвалесцентов ГА с ВГС наблюдается в 68% случаев в течение 6 месяцев и в 41% — до года. С другой стороны, при ко-инфекции ВГА и ВГС выявлено конкурирующее взаимодействие вирусов, что приводит к временному подавлению репликации ВГС.
ГА на фоне хронической инфекции вирусом гепатита В характеризуется пролонгированным течением, стойкими остаточными явлениями. У ВИЧ-инфицированных острый период ГА не имеет каких-либо примечательных особенностей, но появилось сообщение о длительной персистенции РНК ВГА в крови и гиперферментемии более трех месяцев у ВИЧ-серопозитивного пациента.
ГА и хроническая алкогольная интоксикация оказывают взаимоотягощающее влияние. При таком сочетании лихорадка может продолжаться более двух недель на фоне желтухи, нередко сочетание клинических признаков ГА и алкогольного абстинентного синдрома вплоть до метаалкогольного психоза; часто развивается декомпенсация алкогольной болезни печени, возможен летальный исход, что подтверждают наши наблюдения.
Осложнения для гепатита А не характерны, самое тяжелое из них — печеночная кома — встречается исключительно редко. Среди возможных осложнений следует иметь в виду функциональные и воспалительные заболевания желчных путей. Описаны также острая почечная недостаточность, гемолитико-уремический синдром, ассоциированные с инфицированием ВГА. В нашей клинике наблюдался 18-летний больной, у которого ГА осложнился массивным внутрисосудистым гемолизом, острой почечной недостаточностью, ДВС-синдромом; наступил летальный исход, непосредственной причиной которого было массивное легочное кровотечение. У лиц с нарушением функции Т-супрессоров во время и/или после перенесенного ГА может развиться аутоиммунный гепатит первого типа.
Летальный исход от ГА представляет исключительную редкость, тем не менее возможен у лиц старших возрастных групп и пациентов с предшествующими заболеваниями печени (алкогольной болезнью печени, хроническими гепатитами различной этиологии). Причиной смерти может быть отек мозга у больных с острой печеночной недостаточностью.
Таким образом, основными особенностями современного гепатита А являются:
- увеличение среди заболевших удельного веса взрослых, в том числе старших возрастных групп;
- частое сочетание с хронической алкогольной интоксикацией, хроническими гепатитами В и С, ВИЧ-инфекцией;
- наличие холестатического синдрома и аутоиммунного компонента;
- более частое развитие среднетяжелой, тяжелой и фульминантной форм;
- склонность к затяжному течению с обострениями и рецидивами.
Диагностика. Диагноз гепатита А устанавливают с учетом клинических, эпидемиологических и лабораторных данных. Основанием для предположения о ГА являются:
- острое начало болезни с высокой температурой тела, диспепсическими и астеновегетативными явлениями;
- короткий преджелтушный период;
- увеличение печени;
- улучшение самочувствия, нормализация температуры при появлении желтухи;
- гиперферментемия (АЛТ, АСТ) с коэффициентом де Ритиса менее 1;
- гипербилирубинемия (преимущественно за счет связанной фракции);
- высокий показатель тимоловой пробы;
- указание на контакт с больным(и) желтухой за 7–50 дней до заболевания или употребление сырой воды из случайных источников, немытых овощей и фруктов и т. д.; случаи ГА в коллективе, местности, где находился пациент в соответствующие инкубационному периоду сроки, выезд в страны Африки, Азии, Латинской Америки.
Специфическим маркером ГА являются антитела (иммуноглобулины) к вирусу гепатита А класса М (анти-ВГА или анти-HAV IgM), выявляемые методом иммуноферментного анализа (ИФА) в сыворотке крови с первых дней болезни и далее в течение 3–6 месяцев. Эти антитела («ранние») вырабатываются у всех больных ГА независимо от клинического варианта и формы тяжести; их обнаружение — ранний и надежный диагностический тест, позволяющий не только подтвердить клинический диагноз ГА, но и выявить его безжелтушный, стертый и субклинический варианты. Через 6–8 месяцев анти-ВГА IgM не обнаруживаются. Синтез специфических «поздних» анти-ВГА (анти-HAV) IgG начинается со 2–3-й недели болезни, титр их нарастает медленно и достигает максимума через 4–6 месяцев, затем снижается, но в течение нескольких десятилетий (возможно пожизненно) они выявляются методом ИФА. Анти-ВГА (анти-HAV) IgG обнаруживаются у части взрослых людей, что считается доказательством перенесенного ранее ГА и свидетельствует об иммунитете к этой инфекции. Анти-ВГА IgG вырабатываются также у вакцинированных против ГА.
В последние годы появилась возможность тестирования РНК ВГА с помощью молекулярно-генетических методов (полимеразная цепная реакция (ПЦР)). РНК ВГА в сыворотке крови может быть выявлена за несколько дней до повышения активности АЛТ, то есть ПЦР — высокоспецифический ранний метод диагностики ГА, но на практике пока используется редко.
Лечение. Больные гепатитом А, протекающим в легкой форме, могут лечиться на дому; остальные подлежат госпитализации и лечению в инфекционных больницах или отделениях. Этиотропная терапия не разработана, противовирусные препараты не используются [4].
При легкой форме ограничиваются базисной терапией, которая включает в себя соответствующую диету и щадящий режим. Из рациона исключают жареные, копченые, маринованные блюда, тугоплавкие жиры (свинина, баранина). Категорически запрещается алкоголь в любых видах. Рекомендуется обильное питье (до 2–3 литров в сутки) некрепко заваренного чая с молоком, медом, вареньем, а также отвара шиповника, свежеприготовленных фруктовых и ягодных соков, компотов, щелочных минеральных вод.
Больным среднетяжелой формой ГА с целью дезинтоксикации назначают энтеросорбенты (Энтеродез, Энтеросгель и др.), а при тошноте, отказе от питья внутривенно капельно 5% раствор глюкозы, раствор Рингера и др.; при тяжелой форме проводится интенсивная патогенетическая терапия, включая плазмаферез. В случаях с выраженным холестатичесим синдромом рекомендуются жирорастворимые витамины А и Е, энтеросорбенты, препараты урсодезоксихолиевой кислоты.
Пациентам ГА с хронической алкогольной интоксикацией показан адеметионин в первые две недели внутривенно по 800–1600 мг ежедневно, затем по 2–4 таблетки в день.
Потребность в витаминах должна обеспечиваться за счет натуральных пищевых продуктов. Если это невозможно, дополнительно назначаются поливитаминные препараты (Аевит, Аскорутин, Ундевит и др.) 3 раза в день после еды. Необходимо следить за ежедневным опорожнением кишечника. При запорах следует использовать лактулозу, дозу которой подбирают индивидуально (30–60 мл/сутки) таким образом, чтобы стул был ежедневно, оформленный или кашицеобразный.
Все реконвалесценты ГА должны находиться на диспансерном наблюдении в течение 3–6 месяцев в зависимости от их самочувствия, быстроты нормализации размеров печени и динамики результатов биохимических исследований. При отсутствии у реконвалесцентов каких-либо клинических и лабораторных отклонений от нормальных показателей они могут быть сняты с учета с рекомендацией освобождения от тяжелой физической работы и занятий спортом. В течение шести месяцев противопоказаны профилактические прививки, кроме (при наличии показаний) противостолбнячного анатоксина и антирабической вакцины. Нежелательно проведение плановых операций, противопоказано назначение гепатотоксичных медикаментов в течение полугода после перенесенного ГА.
При возобновлении у реконвалесцента ГА желтухи и гиперферментемии (АЛТ, АСТ) необходима повторная госпитализация для разграничения возможного рецидива ГА от манифестации гепатита иной этиологии (в т. ч. аутоиммунного). Реконвалесцентам со стойким умеренным повышением активности АЛТ и АСТ целесообразно назначение одного из гепатопротекторов: Фосфоглива по 1 капсуле 3 раза/сутки, силибинина (Карсила), Эссенциале Н по 1–2 капсуле 3 раза/сутки, адеметионина по 2–4 таблетки/сутки, урсодезоксихолиевой кислоты по 15 мг/кг/сутки.
Прогноз при ГА благоприятный. В подавляющем большинстве случаев наступает полное выздоровление в течение одного-трех месяцев после выписки из стационара. Среди других исходов ГА возможны остаточные явления в виде затянувшейся реконвалесценции (на протяжении 3–6 месяцев сохраняются астенический синдром, функциональные расстройства желудочно-кишечного тракта, небольшое повышение активности аминотрансфераз и/или тимоловой пробы). В некоторых случаях в периоде реконвалесценции ГА впервые проявляется синдром Жильбера. Кроме того, после перенесенного ГА могут выявиться дискинезия или воспаление желчевыводящих путей.
В любом случае гепатит А, протекающий в виде моноинфекции, заканчивается полным выздоровлением, формирование хронического гепатита не происходит.
Профилактика ГА, как и других кишечных инфекций, включает санитарно-гигиенические мероприятия (в т. ч. соблюдение личной гигиены, регулярное мытье рук, употребление только кипяченой воды), обеспечение населения доброкачественными питьевой водой и продуктами питания, надлежащая утилизация сточных вод. Ранняя диагностика ГА и изоляция заболевших еще до появления у них желтухи может предотвратить заражение окружающих.
Специфическая профилактика осуществляется инактивированными вакцинами, как отечественными, так и зарубежными. В России в Национальный календарь профилактических прививок вакцинация против ГА включена по эпидемическим показаниям. Прививкам подлежат: дети с трех лет, проживающие на территориях с высоким уровнем заболеваемости гепатитом А; медицинские работники, воспитатели и персонал детских дошкольных учреждений; работники сферы общественного питания; рабочие, обслуживающие водопроводные и канализационные сооружения; лица, выезжающие в гиперэндемичные по ГА регионы и страны, а также контактные в очаге гепатита А. Вакцинируются и воинские контингенты, дислоцированные в полевых условиях [1].
Вакцинация против гепатита А показана также пациентам с хроническими заболеваниями печени, в том числе бессимптомным носителям австралийского антигена (НВsAg), больным хроническими гепатитами В и С. Высокая эпидемиологическая и экономическая эффективность вакцинопрофилактики определяют ее в настоящее время как наиболее эффективное средство контроля за вирусным гепатитом А.
- Актуальные вопросы эпидемиологии и профилактики гепатита А. Сб. тезисов Всероссийской конференции, 2010. 44 с.
- Балаян М. С. Гепатит А: вчера, сегодня, завтра //Медицина для всех. 1999; 2 (13): 22–25.
- Болезни печени и желчевыводящих путей: Руководство для врачей под редакцией В. Т. Ивашкина. М.: ООО Издательский дом «М-Вести», 2002; 416 с.
- Вирусные гепатиты. Стандарты медицинской помощи больным. Клиника, диагностика, лечение и диспансеризация взрослых и детей с вирусными гепатитами. Методическое пособие / О совершенствовании медицинской помощи больным вирусными гепатитами: Приказ Комитета здравоохранения г. Москвы. М., 2000; 98 с.
- Гепатит А. Информационный бюллетень ВОЗ № 328, 2008 г.
- Инфекционные болезни: национальное руководство. Под ред. Н. Д. Ющука, Ю. Я. Венгерова. М.: ГЭОТАР-Медиа, 2009. 1056 с.
- Лекции по инфекционным болезням. Под ред. академика РАМН Н. Д. Ющука, член-корр. РАЕН Ю. Я Венгерова. 3-е изд. М.: Медицина, 2007; 1032 с.
- Майер К.-П. Гепатит и последствия гепатита: Пер. с нем. Научный редактор А. А. Шептулин. М.: Гэотар Медицина, 1999. 423 с.
- Руководство по инфекционным болезням. Под ред. чл.-корр. РАМН Ю. В. Лобзина. СПб: Фолиант, 2000. 932 с.
- Соринсон С. Н. Вирусные гепатиты в клинической практике. 2-е изд., перераб. и доп. СПб: Теза, 1998; 330 с.
- Шерлок Ш., Дули Дж. Заболевания печени и желчных путей: Практическое руководство.: Пер. с англ. Под ред. З. Г. Апросиной, Н. А. Мухина. М.: Гэотар Медицина, 1999. 864 с.
Г. Н. Кареткина, кандидат медицинских наук, доцент
источник