
Желтуха диагностируется при проведении осмотра кожных покровов и слизистых оболочек. В первую очередь изменения затрагивают глазные склеры.
Появление желтухи является следствием увеличения концентрации билирубина в крови. Спровоцировать возрастание его уровня могут различные заболевания. Дифференциальная диагностика желтух основывается на оценке ряда факторов (Таблица 1 ниже содержит основные). Грамотное выявление причины является гарантией успешного купирования патологических процессов в организме пациента.

Возникает вследствие чрезмерного гемолиза (разрушения) красных кровяных телец (эритроцитов). Данный тип носит также другое название — надпеченочная желтуха. Процесс происходит вне клеток печени (гепатоцитов). Состояние развивается на фоне распада гемоглобина, входящего в состав эритроцитов, в билирубин. Вместе с кровью билирубин поступает в гепатоциты, а затем в желчь, с которой происходит выведение белка из организма. Если же концентрация билирубина высока, то вещество не выводится в полном объеме. Его излишки и провоцируют изменение цвета кожи.
Состояние проявляется на фоне возросшего уровня прямого билирубина. У здорового человека желчь поступает в желчный капилляр, а далее движется по внепеченочному билиарному дереву. После поступает в начальный отдел тонкого кишечника. При нарушениях транспортировки билирубина развивается желтуха.
Изменение цвета кожных покровов и белков глаз в данном случае происходит из-за увеличения концентрации прямой фракции билирубина в крови пациента. Это обусловлено механическими затруднениями (закупоркой желчных внепеченочных протоков), нарушающими желчный отток.
Различия во внешних проявлениях клинической картины специалист может обнаружить при первом осмотре пациента. Дифференциальная диагностика желтухи позволяет сразу заподозрить патологические процесс, ставший причиной изменения цвета кожных покровов и склер.
Дифференциальная диагностика желтухи гемолитического типа является обязательным условием для определения ряда заболеваний. Первостепенной задачей служит определение подвида состояния. Выделяют следующие виды желтухи:
- корпускулярная;
- экстракорпускулярная;
- диф. диагноз желтухи третьего типа.
Корпускулярный тип обнаруживается вследствие патологий оболочек красных кровяных клеток, носящих наследственный характер. В частности, обнаруживается при энзимопатии и гемоглобинурии. В некоторых случаях имеет рецидивирующий характер. Может развиваться на фоне применения некоторых фармакологических препаратов. При этом регистрируются:
- повышение температуры тела;
- потемнение мочи;
- анемия.
Данный тип гемолитической желтухи является признаком заражения малярийным плазмодием.
Экстракорпускулярный тип возникает:
- при переливании крови несовместимой группы;
- при проникновении инфекционных агентов;
- при отравлении ядовитыми веществами.
Наличие сопутствующих симптомов облегчают процесс дифференциальной диагностики.
Диагностика третьего типа может выявить следующие патологии:
- наличие внутреннего кровотечения;
- инфаркт внутренних органов;
- сепсис;
- инфекционные заболевания;
- последствия травматического воздействия.
В этом случае пожелтение кожи вызваны гемолизом красных клеток крови в гематомах или разрывах.

Выделяют следующие патогенные факторы:
- вирусные, алкогольные, острые, лекарственные гепатиты;
- инфекционный мононуклеоз;
- желтая лихорадка;
- лептоспироз;
- псевдотуберкулез;
- сальмонеллёз и др.
Зачастую причиной становятся вирусные гепатиты. Заражение происходит фекально-оральным, контактно-бытовым, половым и парентеральным путем. Проявления заболевания могут быть различными в зависимости от типа гепатита. Помимо желтушности, возникает:
- лихорадочное состояние;
- интоксикация организма;
- повышается температура;
- появляется боль и тяжесть в правом боку;
- нарушается процесс пищеварения;
- отсутствует аппетита.
Выявление гепатита основывается на проведении иммуноферментного анализа и пробы методом ПЦР при наличии в крови вирусных антигенов.
Еще один фактор, приводящий к пожелтению кожи — инфекционный мононуклеоз. Данное заболевание характеризуется:
- увеличенным размером печени;
- возникновением боли в голове;
- слабостью;
- высокой температурой.
Нарушается работа не только печени, но и других органов. Это отличает состояние при мононуклеозе от вирусных форм гепатита. Регистрируется лихорадка продолжительностью от 7 до 21 дня. Характерными признаками считается развитие тонзиллита и увеличение размеров лимфатических узлов. Мононуклеоз определяется путем исследования крови. По истечении 7 дней со дня заболевания количество одноядерных элементов (мононуклеаров, лимфоцитов, моноцитов) в крови увеличивается до 40–90 процентов. Именно благодаря этой особенности болезнь и получила свое название.
Желтая лихорадка характерна для Южной Америки или африканских территорий, расположенных в экваториальной зоне. Является болезнью, способной привести к эпидемии. Среди признаков заболевания:
- отеки век и лица;
- тахикардия;
- нарастающая рвота и тошнота;
- резкое снижение давления;
- развитие геморрагического синдрома.
Зачастую приводит к летальному исходу. Диф. диагностика желтух данного типа упрощается при получении информации от пациента о посещении стран, находящихся в зоне локализации возбудителя заболевания.
Лептоспироз представляет собой инфекционное заболевание, выражающееся в:
- повышении температуры;
- некрозных поражениях икр (других мышц в меньшей степени);
- ознобе;
- резких болях в ногах при движении.
Развивается острая почечная недостаточность и нейтрофильный лейкоцитоз. Как правило, заражение происходит в летний период при контакте с инфицированными животными или купании в водоемах.
Дифференциальная диагностика псевдотуберкулеза базируется на выявлении основных признаков:
- гиперемии кожных покровов верхней части тела и лица;
- мелкой сыпи;
- «малинового языка»;
- лихорадки;
- поражении суставов;
- воспаления лимфатических узлов на брюшине;
- общей интоксикации.
Регистрируется воспаление толстой кишки. Идентичная ситуация складывается при кишечном иерсиниозе (желтуха проявляется только в тяжелых случаях).
Такое вирусное заболевание, как сальмонеллёз, проявляется возникновением тошноты, рвоты, диареи. Развитие дегидратации в сочетании с желтухой позволяет провести дифференциальную диагностику. Также желтуха сопровождает сепсис, амебиаз, листериоз. Затяжное течение состояния говорит о хроническом гепатите, циррозе, пигментном гепатозе.
Привести к подпеченочной форме могут различные этиологические факторы. В частности диф. диагностика желтух в этом случае позволяет обнаружить:
- обтурацию протоков желчного пузыря камнями или гельминтами;
- доброкачественные или злокачественные образования, сдавливающие проток;
- рубцовые структуры и т. д.
Дифференциальная диагностика базируется на выявлении следующих признаков:
- температура тела субфебрильная (иногда показатель находится в норме), но постепенно повышается до значений 38–39 градусов;
- нарастающая боль в области печени, иногда иррадиирующая в лопатку или плечо;
- приступы рвоты, тошнота;
- кожный зуд;
- увеличение желчного пузыря;
- изменение цвета мочи.
Отличия типов состояния наиболее наглядно видны при упорядоченном рассмотрении. Дифференциальная диагностика желтухи (таблица приведена ниже) основывается на совокупной оценке признаков в комплексе. Полноценное обследование должно включать осмотр, проведение анализов, УЗИ и т. д.
Таблица 1. Дифференциальная диагностика желтух.
| Показатель | Гемолитическая | Паренхиматозная | Подпеченочная |
|---|---|---|---|
| Данные, полученные в ходе анамнеза | Наследственная предрасположенность, наличие патологий эритроцитов, проявление у новорожденного, усиленная пигментация после нахождения пациента на холоде. | Злоупотребление спиртными напитками, контакт ядами и токсинами, нахождение в эпидемопасной зоне, взаимодействие с инфицированными людьми | Внезапное снижение массы тела, операции на желчных путях, нарастающие болевые ощущения в области печени |
| Цвет кожных покровов | Ненасыщенный желто-лимонный | Яркий желто-оранжевый | Зелено-желтый |
| Интенсивность цвета | Слабая | Умеренная | Выраженная |
| Зуд кожного покрова | Отсутствует | Возникает периодически | Регулярный |
| Тяжесть в правом боку | Отсутствует | Преимущественно присутствует | В редких случаях |
| Печень | Имеет нормальный размер, в редких случаях увеличена. Болевые ощущения отсутствуют. | Имеет нормальный размер/ увеличивается/ сокращается. Иногда ощущается боль. | Увеличена, регулярные болевые ощущения. |
| Селезенка | Увеличивается в размере | Зачастую увеличена | Преимущественно в норме |
| Окраска мочи | Преимущественно нормальная | Имеет коричнево-бурый цвет | Имеет коричнево-бурый цвет |
| Уробилин в моче | Выше нормы | Первое время не обнаруживается/ после обнаруживается в повышенной концентрации | Не обнаруживается |
| Окраска каловых масс | Имеет нормальный цвет или темную окраску | Цвет слабо выражен | Цвет слабо выражен |
| Биохимические показатели | |||
| АЛАТ | Показатель находится в пределах нормы | Концентрация увеличена | Незначительное превышение нормы |
| АСТ | Показатель находится в пределах нормы | Концентрация увеличена | Незначительное превышение нормы |
| Билирубин | Большое количество непрямого | Большое количество непрямого и прямого | Большое количество прямого |
| Щелочная фосфатаза | Незначительное превышение нормы | Незначительное превышение нормы | Концентрация увеличена |

В обязательном порядке проводятся:
- общий (клинический) анализ крови;
- анализ крови на инфекционные заболевания;
- биохимический анализ крови (общий билирубин, его фракции, АСТ, АлАт, белково-осадочные пробы, протромбиновый индекс, общий белок, ГГТП, и т. д. );
- общий анализ мочи.
- исследование кислотно-основного равновесия;
- ультразвуковое исследование почек и брюшной полости;
- фиброгастродуоденоскопия;
- КТ брюшной полости;
- рентген грудной клетки.
Дополнительную информацию о дифференциальной диагностике желтух смотрите в этом видео:
источник
Дифференциальная диагностика желтух.
Желтуха, icterus (от греч.—icteros, название маленькой желтой птички, глядя на которую можно было но мнению римлян излечиться от желтухи).
С современной точки зрения желтуха — это клинический синдром, характеризующийся желтушным окрашиванием кожи и видимых слизистых оболочек, обусловленный накоплением в тканях и крови билирубина.
Выявление желтухи не представляет трудностей, так как это хорошо заметный признак, обращающий на себя внимание не только медицинских работников, но и самого больного и окружающих его. Всегда значительно сложнее выяснить ее причину, так как желтуха наблюдается при многих как инфекционных, так и неинфекционных заболеваниях.
От истинной желтухи нужно отличать желтуху ложную (каротиновую желтуху). Последняя представляет собой желтушное окрашивание кожи (но не слизистых оболочек!) вследствие накопления в ней каротинов при длительном и обильном употреблении в пищу моркови, свеклы, апельсинов, тыквы, а также возникающая при приёме внутрь акрихина, пикриновой кислоты и некоторых других препаратов. Важно! Содержание билирубина в сыворотке крови в пределах нормы.
Когда установлено, что у больного действительно имеет место желтуха, наступает более сложный этап дифференциальной диагностики, так как причин желтухи довольно много и генез ее неоднозначен. Она может быть обусловлена повышенным гемолизом эритроцитов, поражением печени, холестазом или сочетанием этих факторов.
При дифференциальной диагностике желтух необходимо учитывать особенности нарушений отдельных звеньев пигментного обмена. Поэтому вначале коротко вспомним основные данные физиологии билирубина.
Эритроциты живут приблизительно 120 дней, а затем разрушаются, главным образом, в печени, селезёнке и костном мозге, при этом разрушается и гемоглобин. Распад гемоглобина протекает в клетках макрофагов, в частности, в звёздчатых ретикулоэндотелиоцитах, а также в гистиоцитах соединительной ткани любого органа по следующей схеме
Метаболизм желчных пигментов представлен на следующей схеме.
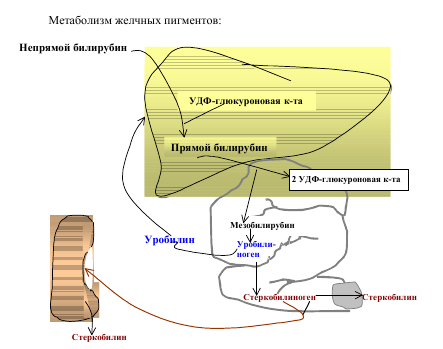
Попадая в печень, билирубин ковалентно связывается с 2 молекулами УДФ-глюкуроновой кислоты, образуя диглюкуронид билирубина, который называется связанным билирубином. Связанный билирубин называется также прямым, поскольку он легко даёт цветную реакцию с диазореактивом Эрлиха. Прямой и небольшая часть непрямого билирубина вместе с желчью поступают в тонкий кишечник, где от прямого билирубина отщепляется УДФ-глюкуроновая кислота и при этом образуется мезобилирубин. Последний в конечных отделах тонкого кишечника под воздействием микроорганизмов восстанавливается в уробилиноген, часть которого всасывается по мезентериальным сосудам и поступает в печень (истинный уробилин), где разрушается до пиррольных соединений. Большая часть уробилиногена поступает в толстый кишечник. Уробилиноген в толстом кишечнике восстанавливается в стеркобилиноген. 80 % стеркобилиногена выделяется с калом и под влиянием кислорода воздуха окисляется в стеркобилин, придающий характерную окраску стулу. Меньшая часть стеркобилиногена всасывается по нижней и средней геморроидальным венам и попадает в большой круг кровообращения, поступает в почки, которыми и выделяется. Под влиянием кислорода воздуха стеркобилиноген мочи также окисляется до стеркобилина. Нередко стеркобилин мочи называют уробилином, однако это не истинный уробилин. В норме в моче истинный уробилин отсутствует. Норма общего билирубина в крови — 1,7-20,5 мкмоль/л, из них 75 % приходится на долю свободного билирубина— 1,7 — 17,1 мкмоль/л; а 25% — на долю прямого 0,86 — 4,3 мкмоль/л.
В условиях патологии количество и соотношение между «прямым» и «непрямым» билирубином резко меняется, поэтому определение обеих форм билирубина в крови имеет огромное значение в клинике при дифференциальной диагностике различных форм желтух.
отличия конъюгированного и неконъюгированного билирубина по ряду свойств.
По этиопатогенезу различают три основных вида желтух:
1. Надпеченочные (гемолитические) – за счет чрезмерного разрушения эритроцитов и повышенной выработки билирубина
2. Печеночные (паренхиматозные, гепатоцеллюлярные) — нарушение улавливания клетками печени билирубина и связывания его с глюкуроновой кислотой
3. Подпеченочные (механические, обтурационные) – за счет наличия препятствия к выделению билирубина с желчью в кишечник и обратного всасывания связанного билирубина в кровь
При проведении дифференциальной диагностики желтух важно определить принадлежность желтухи к той или иной группе, а затем проводить диагностику внутри группы.
Дифференциальная диагностика желтух должна основываться на данных анамнеза заболевания, особенностях клиники, данных лабораторных и инструментальных методов исследования.
И необходимо отметить, что и по сей день, одним из важнейших методов диагностики является определение «биохимических индикаторов, или так называемых маркеров желтух.
Все индикаторы желтух можно подразделить на три группы:
Индикаторы холестатического синдрома: щелочная фосфатаза, 5-нуклеотидаза, γ-глютамилтрансфераза, желчные кислоты, холестерин, β-липопротеиды, прямой билирубин и др.
Индикаторы цитолитического синдрома (повреждение гепатоцитов) – АЛТ, АСТ, соотношение АСТ/АЛТ
Билирубин связанный (прямой)
Представление о билирубине мы дали выше. Сейчас же нам хотелось коротко остановится на некоторых других маркерах.
Щелочная фосфатаза – это фермент, участвующий в реакциях обмена фосфорной кислоты. Присутствует во всех органах человека, высокая активность определяется в печени, остеобластах, плаценте и кишечном эпителии. Каждая из этих тканей содержит специфичные изоферменты щелочной фосфатазы. Активность фермента повышается при механической желтухе и холестазе, незначительно повышается при первичном циррозе и новообразованиях печени, когда они протекают без желтухи.
5-Нуклеотидаза является фосфатазой, катализирующей гидролиз только нуклеотид-5-фосфатов. 5-Нуклеотидаза распространена во многих тканях человека (печень, мозг, мышцы, почки, легкие, щитовидная железа, аорта). Наибольшая активность 5-нуклеотидазы наблюдается при холестазах любой локализации. Активность фермента при холестазе возрастает параллельно со щелочной фосфатазой, но 5-нуклеотидаза более чувствительна по отношению к первичному и вторичному билиарному циррозу, а также к хроническому активному гепатиту. Главным отличием от щелочной фосфатазы является отсутствие реакции со стороны 5-нуклеотидазы на костные заболевания. Считается, что 5-нуклеотидаза представляет собой специфическую «желчную» фосфатазу.
γ-глютамилтрансфераза — то очень распространенный в тканях человеческого организма микросомальный фермент. Рост активность гамма-глютамилтрансферазы плазмы является чувствительным показателем патологии печени. Наивысшая активность наблюдается при непроходимости желчных протоков, но заметное повышение активности бывает также при остром паренхиматозном поражении, вызванном любой причиной.
Цитоплазменне ферменты АЛТ и АСТ находятся в цитоплазме и митохондриях и являются двумя самыми важными аминотрансферазами. Нормальная плазма характеризуется низкой активностью обеих ферментов. Никакой фермент не является специфическим для печени, но аланин- аминотрансфераза встречается в печени в намного высших концентрациях, чем в других органах, поэтому повышенная активность аланин-аминотрансферазы сыворотки специфичнее отображает патологию печени. Аланін- аминотрансфераза и аспартат- аминотрансфераза выделяются в кровь каждый раз, когда разрушаются печеночные клетки, поэтому повышенная активность ферментов плазмы является очень чувствительным показателем повреждения печени. Активность аланин- аминотрансферазы и аспартат- аминотрансферазы дает возможность проверять целостность клеток печени.
Определение уровней холестерина, общего белка и его фракций, позволяет судить о синтетической функции печени. А значительное повышение уровня у-глобулина характерно для хронического гепатита и цирроза печени.
А теперь перейдем к разбору отдельных видов желтух и выделеню их основных диагностических критериев.
Надпеченочные (гемолитические) желтухи.
Желтухи этой группы развиваются в результате повышенной продукции билирубина и недостаточности функции захвата его печенью. Основным в генезе этой желтухи является усиленный распад эритроцитов (гемолиз), поэтому обычно их и называют гемолитическими. Патология при этих желтухах лежит в основном вне печени.
Гемолиз бывает внутрисосудистым, когда эритроциты лизируются в крови, и внесосудистым — эритроциты подвергаются деструкции и перевариваются системой макрофагов.
Внутрисосудистый гемолиз может возникнуть вследствие механического разрушения эритроцитов при травмировании в малых кровеносных сосудах (маршевая гемоглобинурия), турбулентном кровяном потоке (дисфункция протезированных клапанов сердца), при прохождении через депозиты фибрина в артериолах (тромботическая тромбоцитопеническая пурпура, гемолитико-уремический синдром, ДВС-синдром), в результате несовместимости эритроцитов по системе АВ0, резус или какой-либо другой системе (острая посттрансфузионная реакция), под влиянием комплемента (пароксизмальная ночная гемоглобинурия, пароксизмальная холодовая гемоглобинурия), вследствие прямого токсического воздействия (яд змеи кобры, инфекции), при тепловом ударе.
Внесосудистый гемолиз осуществляется преимущественно в селезенке и печени. Селезенка способна захватывать и разрушать малоизмененные эритроциты, печень различает лишь эритроциты с большими нарушениями, однако поскольку ток крови к печени примерно в 7 раз больше, чем к селезенке, печень может играть существенную роль в гемолизе.
Удаление эритроцитов из крови макрофагами происходит в основном двумя путями. Первый механизм связан с распознаванием макрофагами эритроцитов, покрытых IgG-АТ и С3, к которым на поверхности макрофагов имеются специфические рецепторы — иммуногемолитические анемии.
Второй механизм обусловлен изменениями физических свойств эритроцитов, снижением их пластичности — способности изменять свою форму при прохождении через узкую фильтрационную сеть селезенки. Нарушение пластичности отмечается при мембранных дефектах эритроцитов (наследственный микросфероцитоз), аномалиях гемоглобина, ведущих к повышению вязкости внутриклеточной среды эритроцита (серповидно-клеточная анемия), наличии включений в цитоплазме эритроцитов (бета-талассемия, альфа-талассемия) и др.

Для решения вопроса о надпеченочном характере желтухи используют комплекс клинических и лабораторных данных
Желтушность кожи и склер умеренная, кожа, как правило, бледная
Печень и селезенка могут быть увеличенными, но функция печени существенно не нарушена.
— увеличение числа ретикулоцитов. Ретикулоцитоз отражает активацию костномозговой продукции эритроцитов в ответ на их разрушение на периферии.
— ускоренный выброс из костного мозга недозрелых эритроцитов, содержащих РНК, обуславливает феномен полихроматофилии эритроцитов в фиксированных окрашенных азур-эозином мазках крови.
Биохимический анализ крови:
— уровень общего билирубина в сыворотке крови повышен;
— уровень непрямого билирубина повышен, уровень его повышения зависит от активности гемолиза и способности гепатоцитов к образованию прямого билирубина и его экскреции.
— уровень прямого билирубина (связанного) в сыворотке крови нормальный или слегка увеличен;
— в моче повышается содержание стеркобилиногена (стеркобилинурия!), уробилиногена.
— билирубинурия отсутствует, так как через неповрежденный почечный фильтр проходит только прямой билирубин.
— приобретает более интенсивное окрашивание.
— повышение стеркобилиногена (темная окраска).
Отдельно хотелось бы остановится на желтухе, развивающейся при гемолитической болезни новорожденного.
Несовместимость крови матери и плода по группе или по резус-фактору. Накопление гидрофобной формы билирубина в подкожном жире обуславливает желтушность кожи. Однако реальную опасность представляет накопление билирубина в сером веществе нервной ткани и ядрах ствола с развитием «ядерной желтухи» (билирубиновая энцефалопатия).
Проявляется сонливостью, плохим сосанием, умственной отсталостью, ригидностью затылочных мышц, тоническими судорогами, тремором конечностей, изменением рефлексов с возможным развитием глухоты и параличей.
В крови выявляются выраженная анемия, ретикулоцитоз, эритро- и нормобластоз. Гипербилирубинемия за счет непрямой фракции от 100 до 342 мкмоль/л, в дальнейшем присоединяется и прямая фракция. Уровень билирубина в крови быстро нарастает и к 3-5 дню жизни достигает максимума. Важнейший момент в диагностике — выявление несовместимости по АВО-системе и/или Rh-фактору.
Дифференциальная диагностика печеночных желтух — один из трудных моментов врачебной практики, так как число заболеваний, протекающих с такими желтухами, достаточно велико. Причиной печеночных желтух могут быть как инфекционные, так и неинфекционные болезни.
Учитывая тот факт, что среди инфекционных болезней печеночная желтуха чаще всего обусловлена вирусными гепатитами, при проведении дифференциальной диагностики желтух, протекающих с признаками инфекционного процесса, прежде всего необходимо исключить у пациента вирусный гепатит (путем исследования специфических маркеров). В исключении острого вирусного гепатита важную роль играет сопоставление выраженности лихорадки и других проявлений общей интоксикации со степенью поражения печени.
Печеночные желтухи обусловлены поражением гепатоцитов. По ведущему механизму можно выделить несколько вариантов печеночных желтух. В одних случаях печеночная желтуха связана с нарушением экскреции и захвата билирубина, регургитацией билирубина. Это наблюдается при печеночно-клеточной желтухе, при остром и хроническом гепатитах, остром и хроническом гепатозе, циррозе печени. В других случаях нарушаются экскреция билирубина и его регургитация. Подобный тип отмечается при холестатической желтухе, холестатическом гепатите, первичном билиарном циррозе печени, идиопатическом доброкачественном возвратном холестазе, при печеночно-клеточных поражениях. В основе желтух может лежать нарушение конъюгации и захвата билирубина. Это отмечается при энзимопатической желтухе при синдромах Жильбера, Криглера — Найяра. Печеночная желтуха может быть связана с нарушением экскреции билирубина, например, при синдромах Дабина — Джонсона и Ротора.
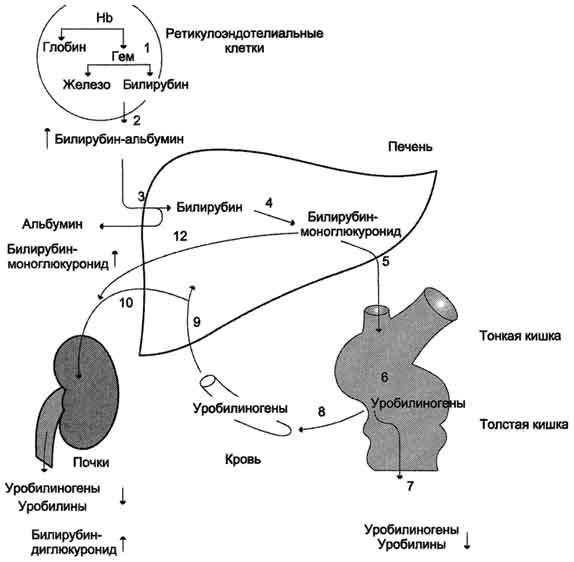
Для решения вопроса о печеночном характере желтухи используют комплекс клинических и лабораторных данных :
Общее состояние нарушено, симптомы интоксикации.
Желтушность кожи и склер умеренно выраженная, с оранжевым оттенком или с серым колоритом.
Печень и селезенка увеличены.
Наличие геморрагического синдрома.
Тяжесть и боль в области правого подреберья.
В общем анализе крови: при вирусных гепатитах возможны лейкопения, нейтропения, относительный лимфо- и моноцитоз.
Биохимический анализ крови:
— уровень общего билирубина в сыворотке крови повышен за счет повышения прямого билирубина (связанного) и относительного повышения непрямого билирубина.
— повышение индикаторов цитолитического синдрома (повреждение гепатоцитов) – повышение АЛТ, АСТ, особенно АлАТ, коэффициент де Ритиса менее 1,33.
источник
Желтуха – это не заболевание, а патологический синдром, для которого характерно скопление билирубина в крови (жёлчный пигмент). Это вещество является компонентом желчи и, как правило, формируется в печени и селезёнке вследствие распада эритроцитов (красные кровяные тельца). При повышении концентрации билирубина кожные покровы и белки глаз окрашиваются в жёлтый цвет. Желтушность является признаком нарушения функциональности печени и желчного пузыря. Чтобы выявить причину её развития, необходима дифференциальная диагностика желтух.
В некоторых случаях жёлтый оттенок кожных покровов не свидетельствует о патологии. Иногда желтушность возникает вследствие ежедневного употребления продуктов, которые содержат каротин (морковь, апельсины, тыква и т.д.). Так проявляется ложная желтуха, которая не связана с концентрацией билирубина.
Истинная желтуха является следствием различных заболеваний. Чтобы выявить причину и установить диагноз, необходимо оценить ряд факторов. Важно точно установить диагноз, чтобы купировать патологический процесс в организме.
Если у пациента пожелтела кожа, внутренние оболочки, белки глаз, то это свидетельствует о том, что развивается желтуха. Для постановки точного диагноза необходимо определить её тип, специфику течения и возможные осложнения.
Медики выделяют следующие разновидности желтухи.
В большинстве случаев эта болезнь обусловлена генетическими факторами и приобретёнными (частые болезни, малокровие). Поэтому патологию часто диагностируют у новорожденных. Для гемолитических желтух характерна невыраженная симптоматика, однако при своевременном выявлении и лечении заболевание имеет благоприятный клинический исход. Повышается вероятность обострения болезни в детском возрасте, длительное переохлаждение только усугубляет её течение.
Если грамотная терапия отсутствует, то желтуха переходит в хроническую форму, она имеет длительное течение, часто обостряется и сопровождается общим отравлением организма. Кожа и слизистые не окрашены в жёлтый цвет, печень не увеличена. В результате биохимии наблюдается умеренное скопление билирубина, который выходит с уриной. Если положительная динамика отсутствует, то желчные пути закупориваются твёрдыми конкрементами, а печень и селезёнка увеличиваются.
Эта разновидность заболевания возникает вследствие гепатита А, инфекций, контакта с заражённым человеком и т.д. Для паренхиматозных желтух характерно осложнённое течение и переход в хроническую форму.
Кожа приобретает жёлто-красноватый оттенок, присутствует зуд, воспаление лимфоузлов, увеличивается печень и селезёнка, повышается склонность к кровоизлияниям. Лабораторные исследования демонстрируют пониженную свёртываемость крови, снижение желчных кислот.
Особенности и течение заболевания обусловлены причинами, которые его спровоцировали. Патогенные факторы: резкое снижение веса, операция на жёлчных протоках, хроническая крапивница.
Кожа и белки глаз желтеют, а биохимия демонстрирует нестабильный результат. Если болезнь возникла вследствие новообразования на печени или органах желчевыводящей системы, то пациент систематически ощущает острую боль справа под рёбрами. Наблюдается увеличение желчного пузыря, который можно прощупать руками.
Заболевание может возникать по разным причинам, важно определить вид патологии, чтобы выбрать тактику лечения.
- Гемолитическая желтуха возникает вследствие интенсивного распада эритроцитов, как следствие, повышается уровень билирубина, который печень не успевает нейтрализовать. Как правило, такое состояние возникает вследствие болезней, которые имеют неинфекционное происхождение. Гемолитические патологии проявляются на фоне аутоиммунных заболеваний, интенсивных гематом, инфаркта, воспаления внутренней оболочки сердца, мегалобластной анемии (злокачественное малокровие).
- Паренхиматозная желтуха проявляется в результате повреждения печёночных клеток. Провоцируют патологический процесс гепатиты вирусного происхождения, цирроз, болезнь Филатова, гепатоцеллюлярная карцинома (рак печени), хроническая форма агрессивного гепатита. Кроме того, данное состояние может возникать вследствие поражения желчеобразующей железы (печень) алкогольными напитками или токсическими веществами.
- Механическая желтуха проявляется при обструкции (полная или частичная) желчных протоков. Как следствие, нарушается процесс выведения связанного билирубина. Факторы развития механической желтухи: воспаление желчного пузыря с хроническим течением, камни или опухоль в желчевыводящих путях, гельминтоз (заражение глистами), билиарная атрезия (патология, при которой желчные протоки непроходимы или отсутствуют с рождения).
При возникновении желтушности необходимо посетить врача, который проведёт диагностику и выявит истинную причину патологии.
Клиническая картина разных видов желтух отличается, только квалифицированный специалист сможет их отличить.
Далее будет представлена дифференциальная диагностика желтух в таблице:
| Показатели | Надпечёночная | Печёночная | Подпечёночная |
| Сведения об истории болезни | Наличие желтухи у кровных родственников, патология проявляется у детей, пигментация становится более выраженной после переохлаждения. | Чрезмерное или систематическое употребление алкоголя, отравление ядами или токсическими веществами, контакт с заражёнными людьми, наличие инфекционных заболеваний (чаще всего гепатита). | Нарастающая боль в правом подреберье при наличии желтушности или без неё, хирургическое лечение болезней желчевыводящих путей, резкое и значительное снижение веса, повторная крапивная лихорадка. |
| Выраженность симптомов | Слабо выраженная клиническая картина | Умеренные признаки | Слабые или ярко выраженные симптомы |
| Окрас кожи | Светлый жёлто-лимонный оттенок | Жёлто-оранжевый тон | Зеленовато-жёлтый оттенок |
| Зуд на коже | Отсутствует | Проявляется периодически | Возникает регулярно |
| Тяжесть в правом подреберье | Отсутствует | Проявляется на ранних стадиях патологии | Возникает редко |
| Боль в правом подреберье | Отсутствует | Проявляется иногда | Присутствует при наличии камней или новообразований |
| Размер печени | Орган имеет нормальный размер, увеличивается редко | Железа в нормальном состоянии, размер печени изменяется в сторону увеличение или уменьшения | Наблюдается гепатомегалия (увеличение печени) |
| Размер селезёнки | Увеличена | Размер больше нормального | Чаще имеет нормальный размер |
| Цвет урины | Нормальный оттенок, при наличии уробилина (производное билирубина) темнеет | Коричневый цвет (присутствует связанный билирубин) | Коричневый оттенок из-за связанного билирубина |
| Наличие уробилина в моче | Высокая концентрация | Сначала не наблюдается, потом обнаруживается в умеренной или повышенной концентрации | Отсутствует при полной обструкции желчных протоков |
| Окрас кала | Естественный или темноватый оттенок (при высоком уровне стеркобилина) | Кал становится светлым при снижении стеркобилина и повышении концентрации жира | Кал обесцвечивается при отсутствии стеркобилина и большом количестве жира |
| Аланинаминотрансфераза (АЛАТ) | В норме | Уровень повышен | Незначительно превышена концентрация |
| Аспартатаминотрансфераза (АСТ) | В норме | Количество повышено | Незначительное превышение концентрации |
| Уровень билирубина | Высокая концентрация несвязанного | Высокий уровень несвязанного и связанного | Превышено количество связанного |
| Уровень щелочной фосфатазы | Не высокий уровень | Незначительная концентрация | Высокой количество фермента |
Выделяют следующие подвиды гемолитической желтухи:
- Корпускулярная.
- Экстракорпускулярная.
- Дифференциальная диагностика желтухи 3 типа.
Корпускулярная желтуха имеет хроническое течение, проявляется жаром, потемнением урины, малокровием.
Экстракорпускулярная разновидность гемолитической желтухи возникает вследствие гемотрансфузии (переливание крови) несовместимой группы крови, инфекций, интоксикации ядовитыми веществами.
Желтуха 3 типа возникает в результате внутренних кровоизлияний, инфаркта внутренних органов, заражения крови, инфекций, травм. Тогда желтушность проявляется вследствие разрушения эритроцитов, гематом или разрывов.
Паренхиматозная желтуха сопровождается жаром, общим отравлением, болью справа под рёбрами, расстройствами пищеварения, отсутствием аппетита, желтушностью.
Желтуха проявляется на фоне инфекционного мононуклеоза, который проявляется гепатомегалией, головной болью, слабостью, жаром.
Жёлтая лихорадка сопровождается отёком век, лица, учащённым сердцебиением, тошнотой, извержением рвотных масс, гипотонией, кровоточивостью кожи и слизистых оболочек.
Лептоспироз (инфекция, которую провоцируют бактерии лептоспиры) проявляется желтушностью, лихорадкой, некрозом икр и других мышц, болью в нижних конечностях при резком движении.
- покраснение кожи лица и торса;
- мелкая сыпь;
- тёмно-розовый язык;
- лихорадка;
- поражение суставов;
- мезаденит (воспаление лимфоузлов в брюшине);
- общее отравление.
Подобные признаки наблюдаются при иерсиниозе (кишечная инфекция), желтуха возникает только в тяжёлом случае.
При механической желтухе наблюдается постоянная температура тела 38 – 39°, боль в печени, которая отдаёт в лопатку или плечо, тошнота, извержение рвотных масс. Кроме того, заболевание проявляется зудом на коже, увеличением размеров жёлчного пузыря, потемнением мочи.
Медики выделяют 3 вида индикаторов желтух, с помощью которых можно выявить принадлежность патологии к той или другой группе:
- Мракеры холестаза (застой желчи в печени) – холиевые кислоты, связанный билирубин, холестерин, щелочная фосфатаза, гамма-глютамилтранспептидаза (ГГТП), липопротеин с низкой плотностью, 5-нуклеотидаза.
- Индикаторы синдрома цитолиза – соотношение между АЛАТ и АСТ свидетельствуют о поражении печёночных клеток.
- Маркеры повышенной активности мезенхимы – тимол-вероналовая проба проводится для оценки синтезирующей способности печени.
Чтобы понять особенности проведения дифдиагностики, нужно некоторые маркеры изучить подробнее:
- АЛАТ и АСТ находятся во внутренней среде клеток и митохондриях, в норме их активность низкая. Но при разрушении печёночных тканей их концентрация повышается. Это свидетельствует о воспалении и поражении желчеобразующей железы.
- Щелочную фосфатазу можно найти во всех органах, участвует в реакциях метаболизма ортофосфорной кислоты. Самую высокую активность проявляет в печени, поэтому увеличение количества этого фермента указывает на холестаз и обтурационную желтуху. Также с помощью этого маркера можно определить цирроз.
- Повышение концентрации ГГТП свидетельствует о заболеваниях, связанных с расстройствами функциональности печени. Количество фермента увеличивается при непроходимости желчных ходов, так может проявляться желтуха на фоне поражения печени или желчного пузыря и протоков.
- 5-нуклеотидаза повышается при холестазе любой локализации. Этот индикатор позволяет выявить гепатит, ВБЦ (вторичный билиарный цирроз).
Изучив эти маркеры, пациент сможет провести дифференциальную диагностику желтух.
Дифференциальный диагноз при желтухе позволяет выявить точную причину заболевания и определить основные принципы лечения. Важное значение во время диагностики занимают лабораторные исследования.
При гемолитической желтухе основные функции печени не сильно нарушены, а состояние больного удовлетворительное. Чтобы выявить заболевание, следует сдать следующие анализы:
- Клинический анализ крови. При заболевании повышается концентрация ретикулоцитов (молодые эритроциты), так организм реагирует на массовое разрушение кровяных клеток.
- Биохимия крови. Свидетельствует о повышении концентрации связанного билирубина в крови. Активность несвязанного пигмента зависит от способности печёночных клеток формировать связанный билирубин.
- Исследование мочи. При гемолитической желтухе увеличивается количество уробилина стеркобилина. При этом билирубин в моче отсутствует, так как связанный пигмент не в состоянии пройти через почечный фильтр.
- Исследование каловых масс. Имеет значение только окрас испражнений. При гемолитической желтухе кал тёмный в результате увеличения концентрации стеркобилина.
Чтобы выявить обтурационную желтуху, проводят следующие исследования:
- Биохимия крови демонстрирует повышение связанного билирубина, АСТ и АЛАТ (при условии, что отсутствуют расстройства синтетической работы печени). Кроме того, следует проверит индикаторы холестаза.
- Исследование мочи. Диагностическая процедура позволяет определить связанный билирубин в урине. При этом моча темнеет.
- Анализ каловых масс. При этой разновидности желтухи кал обесцвечивается вследствие уменьшения количества или отсутствия стеркобилина.
Для выявления паренхиматозной желтухи назначают следующие анализы:
- Клинический анализ крови. Этот метод диагностики позволяет выявить гепатиты.
- Биохимия крови. Это исследование свидетельствует о повышении значений тимол-вероналовой пробы и расстройстве белковосинтетической функции печени. При этом повышается концентрация билирубина, АЛАТ и АСТ.
- Исследование урины. Моча темнеет, в ней повышается уровень билирубина, уробилина.
- Анализ каловых масс. Экскременты обесцвечиваются вследствие снижения уровня стеркобилина.
Лабораторные исследования позволяют точно определить тип желтухи.
Дифдиагностика с помощью механических приборов тоже достаточно эффективна, хотя применяется реже:
- УЗИ позволяет обнаружить конкременты в желчных ходах, увеличение печени, расстройства функциональности поджелудочной железы, диффузные и очаговые изменения печени.
- Прижизненный забор фрагментов живых тканей печени (биопсия). С помощью исследования можно выявить цирроз, даже когда первичные симптомы отсутствуют.
- КТ применяется для того, чтобы определить расширенные внутрипечёночные и внепеченочные протоки и общий уровень непроходимости.
- С помощью лапароскопии оценивают характер непроходимости желчных ходов.
- ЭРПХГ (эндоскопическая ретроградная панкреатохолангиография) применяется для оценки степени расширения общей желчевыводящей протоки и выявления причины непроходимости.
- Чрескожную чреспечёночную холангиографию относят к наиболее опасным методам исследования, так как во время его проведения существует риск проникновения желчи в брюшную полость, что грозит воспалением. Этот метод применяют для выявления нарушения вывода желчи и получения рентгеновского изображения желчных проток.
Лабораторные и инструментальные исследования применяют для получения высокоточной картины болезни.
Таким образом, для проведения полноценной дифдиагностики желтух понадобится много времени. Только врач сможет подобрать наиболее подходящие методы исследования для каждого пациента индивидуально. Часто перед диагностикой больной проходит осмотр у гематолога, инфекциониста и терапевта. Чтобы лечение было эффективным, необходимо выявить причину заболевания.
источник
Весь симптомокомплекс у данного больного позволяет поставить нам диагноз вирусного гепатита с гемоконтактным механизмом передачи. Но для постановки окончательного диагноза требуется проведение дифференциальной диагностики между сходными заболеваниями, как инфекционными (желтушные формы лептоспироза, псевдотуберкулеза), так и неинфекционными (острый алкогольный гепатит, токсические гепатиты, механическая желтуха).
Проведем дифференциацию между вирусным гепатитом и желтушной формой лептоспироза, так как при этих заболеваниях выявляется желтуха, болезненная увеличенная печень, высокая билирубинемия. Но для лептоспироза важны данные эпидимиологического анамнеза: купание в загрязненных водоемах и употребление воды из естественных и искусственных водоемов за 6-14 дней до заболевания, что больной отрицает. Различны и преджелтушные периоды. При лептоспирозе токсические проявления выражены ярче и имеют особенности: больные жалуются на высокую температуру тела, сильную головную боль, большую слабость; очень характерно — миалгии, особенно икроножных мышц; температура держится весь преджелтушный период, при этом могут выявляется герпетические высыпания, полиморфная сыпь, увеличение лимфатических узлов. При гепатите В или С (и у больного), выраженной лихорадки может не быть, выявляются более астенические симптомы (ухудшение аппетита, общая слабость и утомляемость), артралгические — боль в коленных и локтевых суставах. При лептоспирозе в желтушном периоде мы можем выявлять геморрагии и поражение почек (анурию, болезненность в поясничной области, протеинурию, азотемию), чего мы не видим у больного. Для лептоспироза не характерна и брадикардия, имеющаяся у больного и патогмоничная для гепатита. Окончательно отдифференцировать эти заболевания позволят лабораторные методы. В клиническом анализе крови при гепатите вирусной этиологии выявляем лейкопению, замедление СОЭ, может быть небольшой моноцитоз. При лептоспирозе в крови определяется нейтрофильный лейкоцитоз и ускоренная СОЭ. Очень важны биохимические показатели: при высоком уровне билирубина при лептоспирозе умеренно повышена активность АлАТ и АсАТ, в отличии от гепатита. При лептоспирозе же наблюдается повышение активности щелочной фосфотазы, небольшое снижение протромбинового индекса, белково-осадочные пробы обычно не изменяются. У больного высокая активность АлАТ при высоком уровне билирубина, щелочная фосфатаза в пределах нормы, протромбиновый индекс значительно снижен, изменены белковоосадочные пробы, что дает еще один «плюс» в пользу вирусного гепатита. И, наконец, лабораторные исследования, направленные на выявление возбудителя (бактериологический, серологический) дают выявление у больного HBsAg, что позволяет окончательно поставить диагноз вирусного гепатита В и исключить лептоспироз.
Очень трудна дифференциальная диагностика у данного больного вирусного гепатита и механических желтух, так как начало заболевания постепенное, без выраженных симптомов интоксикации, присутствует желтуха, посветление кала, потемнение мочи, высокий уровень общего билирубина, что характерно для обоих заболеваний. Механическая желтуха развивается в результате частичной или полной непроходимости желчевыводящих путей с нарушением пассажа желчи в кишечник. Она чаще обусловлена холедохолитиазом, стриктурой большого дуоденального сосочка, опухолью головки поджелудочной железы и желчевыводящих путей. В отличии от гепатита для механической желтухи не характерен особенный эпидемиологический анамнез. Заболевания развиваются постепенно, но для гепатита характерна цикличность (преджелтушный период, желтуха, период реконвалесценции, что и видим у больного), для механической желтухи — медленное, прогрессирующее нарастание симптомов. Так при подпеченочной желтухе кожный покров приобретает желтовато-зеленую окраску, а при обтурирующих желчевыводящие пути опухолях — характерный землистый оттенок. При очень длительной механической желтухе кожный покров приобретает черновато-бронзовую окраску. При вирусных гепатитах цвет кожи желтый с шафрановым оттенком, меняется только его интенсивность. При подпеченочной желтухе, обусловленной желчекаменной болезнью, в начале заболевания появляются, характерные приступообразные боли по типу печеночной колики, иногда желтуха появляется на фоне острого холецистита. Боли же при гепатите, если возникают, носят постоянный, тянущий характер, или больной чувствует тяжесть в правом подреберье (как данный больной). А вот при опухолях панкреатодуоденальной зоны желтуха появляется без предшествующих болевых ощущений, что затрудняет дифференциальную диагностику. Но при них выявляют положительный симптом Курвуазье, что для гепатитов не характерно и не выявляется у больного. Кожный зуд при механических желтухах выражен, при гепатитах он может быть только при явлениях холестаза. Печень при обтурационных желтухах стойко увеличена, безболезненная и эластической консистенции. У больного она увеличина, болезненна, плотноэластическая — что характерно для гепатита. В анализе крови отмечают увеличение СОЭ. Никогда у больного механической желтухой при биохимическом исследовании не выявляется гипо- и диспротеинемия, как это бывает при гепатитах, так как нарушается белковообразовательная функция печени и явно выявляется у пациента. Трансаминазы повышены очень незначительно при механической желтухи, а вот активность щелочной фосфатазы увеличена в несколько раз, белково-осадочные пробы не изменены. При гепатитах и у больного наоборот. Решающими в дифференциальной диагностики этих заболеваний будут инструментальные методы (для подтверждения механической желтухи) и серологические (для подтверждения вирусного гепатита и его идентификации). Данные за поражение паренхимы печени и нахождение HBsAg позволяет отвергнуть механическую желтуху у данного больного.
Острый вирусный гепатит В, желтушная форма, средне-тяжёлое течение.
Обоснование клинического диагноза:
Диагноз поставлен на основании:
Умеренную желтушность склер и кожных покровов
Тяжесть в правом подреберье
Общую слабость и утомляемость
которые отражают характерное развитие заболевания с цикличностью: постепенное начало, наличие преджелтушного периода, протекающего по смешанному (астено-вегетативному — ухудшение аппетита, утомляемость и общая слабость, и артралгическому — боли в коленных и локтевых суставах, потемнение мочи,) типу на протяжении 10 дней с симптомами интоксикации, последующего желтушного периода, причем при появлении желтухи самочувствие больного ухудшается (у больного было отмечено усиление интоксикационного синдрома, иктеричности склер и кожных покровов за счёт прогрессирующего нарастания уровня билирубина: 220 – 330 – 380 мкмоль/л, в связи с чем он был переведён в БИТ (15.09.02).
Данных клинического осмотра:
иктеричность склер, желтушность видимых слизистых и кожных покровов, обложеный белым налетом язык, брадикардия, болезненность при пальпации правого подреберья, печень выступает на 2 см из под края рёберной дуги, ее болезненности при пальпации, размеры печени по Курлову 13×9×8 см.
Данных инструментальных исследований:
УЗИ органов брюшной полости от 14.09.02:
Размеры печени увеличены + 7,2 см
Контуры неровные, чёткие. Структура однородная, эхогенность повышена
Заключение: Выраженная гепатоспленомегалия, утолщение стенки желчного пузыря.
Данных лабораторных методов исследования:
В биохимическом анализе крови наблюдается повышение показателей билирубина и его фракций и АЛТ.
Кровь на маркёры вирусных гепатитов от 14.09.02
Выявлены поверхностные антигены Гепатита В
Проведенного дифференциального диагноза, которым исключаем желтушную форму лептоспироза и механическую желтуху.
Учитывая анамнез, динамику клинических проявлений заболевания, выраженный цитолитический синдром, значительное ↑ АлАТ, тенденцию к снижению протромбина, сероподтверждение следует думать об Остром вирусном гепатите В, желтушной форме, средне-тяжёлом течении.
Больной, ФИО …года поступил в … 12.09.02 с жалобами на:
Умеренную желтушность склер и кожных покровов
Тяжесть в правом подреберье
Общую слабость и утомляемость
Предварительный диагноз: Острый вирусный гепатит В, желтушная форма, средне-тяжёлая форма
которые отражают характерное развитие заболевания с цикличностью: постепенное начало, наличие преджелтушного периода, протекающего по смешанному (астено-вегетативному — ухудшение аппетита, утомляемость и общая слабость, и артралгическому — боли в коленных и локтевых суставах, потемнение мочи) типу на протяжении 10 дней с симптомами интоксикации, последующего желтушного периода, причем при появлении желтухи самочувствие больного ухудшается (у больного было отмечено усиление интоксикационного синдрома, иктеричности склер и кожных покровов за счёт прогрессирующего нарастания уровня билирубина: 220 – 330 – 380 мкмоль/л, в связи с чем он был переведён в БИТ (15.09.02).
Данных первичного клинического обследования:
иктеричность склер, желтушность видимых слизистых и кожных покровов, обложеный белым налетом язык, брадикардия, болезненность при пальпации правого подреберья, печень выступает на 2 см из под края рёберной дуги, ее болезненности при пальпации, размеры печени по Курлову 13×9×8 см.
Клинический диагноз: Острый вирусный гепатит В, желтушная форма, средне-тяжёлое течение.
Данных инструментальных и лабораторных исследований:
УЗИ органов брюшной полости от 14.09.02:
Размеры печени увеличены + 7,2 см
Контуры неровные, чёткие. Структура однородная, эхогенность повышена
Заключение: Выраженная гепатоспленомегалия, утолщение стенки желчного пузыря.
В биохимическом анализе крови наблюдается повышение показателей билирубина и его фракций и АЛТ.
Кровь на маркёры вирусных гепатитов от 14.09.02
Выявлены поверхностные антигены Гепатита В
Во время пребывания в стационаре получал:Гемодез, NaCl, глюкозу, гептрал, гордокс, р-р Петрова, лазикс, инсулин с KCl, витаминотерапию.
Проводились следующие исследования с целью окончательного установления диагноза:Определение группы крови и Rh, ОАК, ОАМ, Б/х анализ крови, кровь на сахар, Кровь наRW, на ВИЧ и маркёры вирусных гепатитов, ЭКГ, УЗИ органов брюшной полости.
К моменту последней курации состояние больного значительно улучшилось,
температура держится в пределах нормы, наблюдается положительная динамика со стороны гепатобилиарной системы, утих интоксикационный синдром.
Для выздоровления: благоприятный
Для трудоспособности: благоприятный
Учитывая возраст больного (24 года), средне-тяжелую форму заболевания, поддающуюся терапии, адекватное поведение больного, отсутствие у него пристрастия к алкоголю и наркотическим веществам, отсутствие сопутствующей патологии, удовлетворительные бытовые условия, можно сказать, что процесс может полностью регрессировать, вплоть до полного клинического выздоровления больного, при соблюдении им должной диеты. Но у больного гепатит В, который часто может переходить в хронические формы, с развитием в дальнейшем цирроза печени, при влиянии неблагоприятных факторов (курение, несоблюдение диеты, употребление алкоголя даже в небольших количествах). Не исключено, что у больного в периоде выздоровления может развиться постгепатитный синдром, с астено-вегетативными жалобами. После клинического и морфологического выздоровления возможно полное восстановление работоспособности.
Рекомендации: Больному рекомендовано наблюдение у врача-инфекциониста в поликлинике минимум 6 месяцев и соблюдение диеты с исключением алкоголя, острого, жирного, жаренного.
Текущая дезинфекция в очаге:
С использованием хлорсодержащих средств (обеззараживание выделений больного и всех предметов, с которыми он соприкасался) Родственникам иметь личные предметы гигиены (зубная щётка, бритва) и столовые принадлежности. Медицинское наблюдение за очагом вирусного гепатита осуществляется в течение 45 дней с момента госпитализации больного и заключительной уборки. У ближайших родственников берут кровь на маркёры вирусных гепатитов.
источник
Диагностика вирусных гепатитов основана на клинико-эпидемиологических данных, результатах биохимических исследований, определении иммунологических и генетических маркеров вирусных гепатитов, а также на использовании дополнительных методов, в частности биопсии печени, УЗИ, МРТ.
На основании клинико-эпидемиологических данных на дого-. спитальном уровне диагностируют желтушные формы болезни.
В преджелтушном периоде предположительный диагноз вирусного гепатита основан на жалобах, характерных для поражения печени: непереносимость жирной пищи, отрыжка горечью, тяжесть и боли в правом подреберье, изменение окраски кала и мочи, иногда зуд кожи. Эти жалобы часто сочетаются с другими диспепсическими расстройствами (тошнота, рвота, изжога), астеновегетативным синдромом, лихорадкой, болями в суставах. В большинстве случаев больные с точностью до I—2 дней могут указать начало болезни. Из эпидемиологических данных следует выявить контакт с больными желтухой, хроническими болезнями печени. Для диагностики гепатитов с фекально-оральным механизмом передачи инфекции имеют значение прием пищи на предприятиях общественного питания, употребление необеззараженной воды из открытых водоисточников, поездки в эпидемически неблагополучные по вирусным гепа-
титам регионы. Для диагностики гепатитов с контактным механизмом передачи инфекции необходимо выявить все парентеральные вмешательства: инъекции, забор крови для анализа, вакцинацию, особенно переливание крови и ее препаратов, хирургические и стоматологические вмешательства, данные о внутривенном введении наркотиков, половой анамнез (сексуальная ориентация, количество половых партнеров, использование барьерных методов контрацепции и т.д.). Не следует забывать и о косметических процедурах.
В преджелтушном периоде возможно увеличение печени и селезенки.
В желтушном периоде важно оценить, помимо факта наличия желтухи, интенсивность окрашивания и цвет кожных покровов: ярко-желтый, с зеленоватым, зеленовато-бурым оттенком. Необходимо выявить наличие или отсутствие нреджелтушного периода, улучшение или ухудшение состояния после появления желтухи, наличие и выраженность зуда кожи, спросить об окраске кала и мочи, оценить размеры печени и селезенки.
Второй этап диагностики — исследование биохимических показателей, характеризующих состояние пигментного обмена и функционального состояния печени, которые в совокупности позволяют выявить признаки поражения печени и тип желтухи (над- печеночная, печеночная, подпеченочная), причем многие показатели характеризуют и тяжесть процесса.
Для желтушной формы всех вирусных гепатитов характерно повышение концентрации билирубина, причем преимущественно за счет связанной фракции (диглкжуронид билирубина). Количество свободного (неконъюгированного) билирубина также повышается, но в меньшей степени. Значительное повышение содержания свободного билирубина характерно для тяжелого течения болезни. При исследовании мочи в преджелтушном периоде выявляют уро- билинурию, затем определяют уробилин и билирубин, на высоте желтухи при ахолии ката уробилин не обнаруживают, определяют только билирубин. При восстановлении оттока желчи на спаде желтухи вновь выявляют оба пигмента.
Наиболее информативным показателем выраженности цито- литического синдрома служит уровень активности цитоплазматических ферментов, из которых наиболее широко используют определение активности аланинаминотрансферазы (АЛТ) и асиар- татаминотрансферазы (АСТ). Активность их при вирусных гепатитах значительно повышена (в 20—30 раз выше нормы) уже в пред- желтушном периоде, в том числе и у больных безжелтушными и стертыми формами болезни, при хронических формах вирусных гепатитов. При остром вирусном гепатите активность АЛТ больше активности АСТ, отношение АСТ/АЛТ составляет меньше единицы (коэффициент де Ритиса). При хронических гепатитах чаще коэффициент де Ритиса больше единицы, но активность амино- трансфераз редко превышает норму в 10 раз. Аминотрансферазы не являются органоспецифичными только для печени, их активность может повышаться при других патологических процессах (болезни сердца, щитовидной железы, кишечника, миопатии), поэтому повышение их активности имеет значение в сочетании с нарушениями обмена билирубина. Большое дифференциальнодиагностическое значение имеет определение активности ЩФ. Обычно ее активность повышается не более чем в 1,5—2 раза, в то время как при синдроме холестаза у больных подпеченочными желтухами — в 5—6 раз и более.
Информативны также показатели белковых осадочных проб, отражающих наличие диспротеинемии. Особенно часто регистрируют повышение показателя тимоловой пробы. Снижение сулемового титра наблюдают реже, оно свидетельствует о тяжелом повреждении печени, часто возникает при тяжелом течении острого гепатита, хронического гепатита и циррозе печени. Показателями тяжести вирусного гепатита служат также снижение количества альбуминов (при отечно-асцитическом синдроме), протромбиновой активности (острая и подострая дистрофия печени). Исследование концентрации холестерина имеет дифференциально-диагностическое и прогностическое значение. При тяжелом течении болезни содержание холестерина снижено вследствие нарушения его синтеза, при синдроме холестаза (холестатическам форма острого вирусного гепатита, подпеченочная желтуха) оно повышено.
Окончательный диагноз вирусного гепатита (третий этап диагностики) устанавливают на основании определения специфических маркеров — антигенных и антительных (определяемых методом И ФА), а также генных (определяемые с помощью ПЦР). Методы, основанные на обнаружении или выделении культуры вирусов, для практических целей не используют.
Специфический маркер гепатита А — антитела класса 1§М (анти-НАУ 1§М), которые появляются в крови уже в инкубационном периоде, достигают максимума на высоте желтухи, затем постепенно снижаются, а через 6—8 мес их не обнаруживают. Со 2—3-й недели болезни появляются анти-НАУ 1§0, титр их нарастает в течение 4—6 мес, затем снижается, но их обнаруживают у большинства взрослых людей, что указывает на перенесенный ранее гепатит А.
При гепатите Е маркером также служат анти-НЕУ 1сМ, которые появляются в крови на 10—12-й день болезни и циркулируют до 2 мес. Наличие анти-НЕУ 1§0 свидетельствует о перенесенной ранее болезни.
Для диагностики гепатита В используют антигенные (НВ8, НВЕ), антительные (анти-НВ. анти-НВс, анти-НВ,,) и генные (ДНК, НВУ-полимераза) маркеры. НВ5Аё появляется в крови уже через 3
5 нед после заражения, т.е. в инкубационном периоде. НВ5А§ может не обнаруживаться у части больных острым гепатитом В, в то же время он определяется постоянно у хронических носителей НВ,А8.
НВ^-А^ в крови не появляется, в то же время наличие анти- НВС 1§М — наиболее надежный маркер острого гепатита В, они появляются уже в конце инкубационного периода и сохраняются на протяжении всей болезни.
Одновременно с НВ3А§ в инкубационном периоде появляется 13 крови: НВрАй. Через несколько дней после появления желтухи его уже не выявляют. Наличие НВЕА§ (антигена заразительности) свидетельствует об активной репликации вируса. Сохранение этого антигена более 1 мес — прогностический признак возможной хронизации процесса. После исчезновения НВрА§ в крови появляются анти-НВЕ.
Ценную информацию дает обнаружение методом ПЦР в сыворотке крови и лимфоцитах ДНК вируса, что надежно свидетельствует об активной его репликации. Иногда наличие ДНК НВУ бывает единственным маркером, позволяющим диагностировать гепатит В.
Для диагностики гепатита И используют определение анти- Н ОУ. Одновременно с маркерами гепатита О обнаруживают маркеры гепатита В, причем при коинфекции выявляют НВ^А^, анти- НВС 1§М и другие маркеры, при суперинфекции анти-НВс 1§М не выявляют.
Для диагностики гепатита С используют определение анти-НСУ 1аМ и анти-НСУ 1§С, которые в большинстве случаев присутствуют с первых дней желтухи и служат основными маркерами болезни, но антитела выявляются непостоянно и появляются поздно. При остром гепатите С их обнаруживают после пика активности АЛТ через 20—60 сут, поэтому более информативным маркером служит обнаружение РНК НСУ методом ПЦР.
Дифференциальная диагностика желтушных форм вирусных гепатитов необходима практически со всеми болезнями, сопровождающимися синдромом желтухи, т.е. с надпеченочными желтухами (которые охватывают все варианты гемолитической желтухи), другими печеночными желтухами (при разных вирусных и бактериальных инфекционных болезнях, аутоиммунной патологии, отравлениях гепатотропными ядами, употреблении гепаготоксиче- ских медикаментов), пигментными ге патозам и, подпеченочньши желтухами (желчно-каменная болезнь, воспалительные процессы и новообразования холедохопанкреатической области).
Критерии дифференциальной диагностики надпеченочных желтух:
• наличие анемии и повторной желтухи в анамнезе;
• контакты с гемолитическими ядами;
• наличие признаков острого гемолиза (озноб, лихорадка, боли в животе, пояснице и др.). предшествующих появлению желтухи;
• доминирование в картине болезни симптомов анемии (бледность, головокружение, одышка, тахикардия и др.);
• слабая выраженность желтухи;
• отсутствие преджелтушного периода, зуда кожи, спленомега- лия;
• гипербилирубинемия преимущественно за счет свободного билирубина при отсутствии гиперферментемии, у роб ил и ну- рия, гиперхолия ка;т.
Подпечечная желтуха, обусловленная первичным раком головки поджелудочной железы, характеризуется появлением желтухи (нередко без диспепсических расстройств) и нарушений общего состояния, стойкой ахолией ката, интенсивным зудом кожи, который может предшествовать появлению желтухи. Возможны тупые боли в эпигастральной области. При этом нет увеличения селезенки, печень увеличена непостоянно, возможно похудание, нередко положителен симптом Курвуазье. При исследовании крови опреде- л я ют умеренное увеличение СОЭ. При биохимическом исследовании характерны значительное повышение количества связанного билирубина, гиперхолестеринемия, повышение активности ЩФ в 5—10 раз, не исключено повышение активности аминотрансфераз в 2—3 раза. В моче — положительная реакция на билирубин, уробилин отсутствует.
При раке фатерова соска картина отличается перемежающимся характером желтухи, нередко положительной реакцией кала на скрытую кровь. При первичных новообразованиях холедохопан- креатической области общие признаки рака могут отсутствовать или быть слабо выраженными. Сходную картину болезни дает и альвеолококкоз при центральной локализации паразитарной кисты. Характерная особенность — наличие бугристого, каменистой плотности образования, выступающего из-под края печени.
Для метастатических опухолей характерны общие симптомы рака: слабость, потеря массы тела, снижение аппетита, анемия, наличие увеличенной плотной бугристой печени. Ахолия кала возникает не во всех случаях. Биохимические сдвиги, так же как и при первичных опухолях, но менее выражены.
Желтухи вследствие калькулеза желчного пузыря и протоков характеризуются наличием в анамнезе повторных приступов болей в правом подреберье, длительной непереносимости жирной пищи, жареных блюд. Типично появление желтухи через 1—2 дня после болевого приступа, нередко сопровождающегося рвотой, ознобом и повышением температуры тела, потемнением мочи и ахолией кала. Характерны отсутствие четкого преджелтушного периода, наличие локальной болезненности в проекции желчного пузыря, симптома Ортнера, воспалительных изменений в крови. При биохимическом исследовании выявляют повышение количества связанного билирубина при отсутствии гиперферментемии.
Наиболее сложна дифференциальная диагностика вирусных гепатитов с другими печеночными и печеночно-подпеченочными желтухами различной этиологии. Дифференцирование с лептоспи- розом, гепатитом при иерсиниозе, инфекционном мононуклеозе, сепсисе, малярии основано на существенных различиях в клинической картине болезни. Гепатиты, вызванные вирусом простого герпеса, цитомегаловпрусом дифференцируют при помощи исследования маркеров вирусных гепатитов и указанных, болезней. Острая фаза описторхоза и фасциолеза, помимо желтухи, характеризуется лихорадкой, экссудативными высыпаниями на коже, гиперэозинофилисй.
Аутоиммунные гепатиты нередко по симптомам болезни и даже параметрам биохимического анализа крови трудно отличить от острых вирусных гепатитов. Дифференциальную диагностику проводят с использованием лабораторных тестов (наличие ЬЕ-клеток, антител против ДНК, отсутствие маркеров вирусных гепатитов, ги- поальбуминемия, гипергаммаглобулинемия, значительное увеличение СОЭ).
Для диагностики токсических состояний, включая медикаментозные гепатиты, большое значение имеют анамнестические данные, касающиеся применения лекарственных средств (тубер- кулостатиков, производных фенотиазина, барбитуратов, амино- гликозидов и др.), употребление суррогатов алкоголя или контакта с гепатотропными ядами (хлороформом, четыреххлористым углеродом, дихлорэтаном, ароматическими углеводородами, хлорор- ганическими пестицидами, динитрофенолом, токсином бледной поганки и др.). При биохимическом исследовании преобладают признаки внутрипеченочного холестаза, гиперферментемия незначительная. Часто поражение печени сочетается с поражением почек, ЦНС и других органов.
источник


