Ветрянка (ветряная оспа) – это высокозаразное заболевание, вызываемое вирусом герпеса 3 типа, который также известен под названием Варицелла-Зостер или Герпес Зостер. Распространено по всему миру, по некоторым данным каждый человек на 100% восприимчив первичному заражению.
Название «ветряная оспа» связано с ошибочным предположением, распространенным в средние века и новое время, что эта болезнь разновидность натуральной оспы – а за относительно быстрое и легкое течение ее прозвали «ветряной».
Не требуется дифференциальной диагностики с натуральной оспой, так как, во-первых, последнее болезнь практически не встречается в развитых странах, во-вторых, выявлены симптомы, присущие именно ветрянке, в-третьих, в единичных сомнительных случаях лабораторные анализы крови и содержимого пузырьков дают точный ответ.
Вирус Varicella Zoster относится к герпес-вирусам, и его действие на организм достаточно похоже на развитие других форм герпеса. Поведение Варицелла-Зостер обусловлено двумя его свойствами: дерматотропностью и нейротропностью, то есть «любовью» к клеткам кожи и нервным клеткам соответственно.
Ветрянка имеет несколько стадий, причем между некоторыми из них временной промежуток может составлять десятки лет.
Подхватить первичную инфекцию может как ребенок, так и взрослый человек, никогда не болевший ветрянкой, причем у взрослых течение болезни, как правило, тяжелее.
Наиболее распространенный возраст заболевания 4-7 лет.
Грудные дети болеют также тяжело и только в очень редких случаях:
- при внутриутробном заражении (мама заболевает в последнюю неделю беременности);
- при отсутствии грудного вскармливания и, соответственно, защитных антител мамы;
- при сильных иммунодефицитных состояниях (в т.ч. раковых заболеваниях и СПИДе).
Риск заражения здорового ребенка на грудном вскармливании есть, если у матери нет специфического иммунитета (она вообще не болела ветрянкой и не была привита).
- Заражение
Вирус попадает в организм воздушно-капельным путем и фиксируется на слизистой оболочке верхних дыхательных путей, где он накапливается и размножается – при этом каких-либо симптомов ветрянки не наблюдается. В среднем эта стадия длится около 2 недель, больной незаразен. - Первые симптомы
Постепенно вирус ветрянки начинает проникать в кровь и, когда его количество становится достаточным, иммунная система организма реагирует на чужеродное присутствие. У больного может подняться температура, появиться слабость, головная боль, боль в пояснице, но сыпи – еще нет. Этот период длится 1-2 дня, при этом больной может заражать других. - Первичная острая стадия
С током крови вирус достигает своих целей – кожных и нервных клеток. Поражения нервов пока еще нет, Варицелла Зостер только закрепляется в корешках спинного мозга, а вот на коже появляются специфичные симптомы – сыпь, которая возникает урывками в течение последующих 4-7 дней. Сыпь – это реакция организма на деятельность вируса ветрянки, сосредоточившегося в коже, в редких случаях практически незаметна, что усложняет диагностику. Больной остается заразным. - Сколько дней длится
Если у пациента здоровая иммунная система, то через 4-7 дней высыпания прекращаются, общее состояние улучшается, острая стадия заканчивается. Больной перестает быть заразным, но вирус прочно закрепляется в нервных клетках и остается там уже на всю жизнь. - Вторичная острая стадия
При ослаблении иммунитета или стимуляции нервной системы (в том числе и в результате частых стрессов) вирус ветрянки обнаруживает себя снова. В этот раз места высыпаний зависят от того, какой именно нерв больше поражен – чаще всего это подмышечная область или живот, отчего вторичное проявление Варицелла Зостер назвали опоясывающим лишаем (zoster (лат.) – опоясывать). Кожных проявлений на этой стадии может и не быть – симптомы ограничиваются болью по ходу нерва, что особенно распространено у пожилых людей. В периоды кожных высыпаний больной, также как и при ветрянке, остается заразным, в том числе для детей.
На сегодня не существует способов полного уничтожения вируса герпеса 3 типа в организме. Закрепившись в нервных окончаниях, Варицелла Зостер становится очень мало восприимчивым к противовирусным препаратам и иммунным агентам – их действие направлено, в основном, на лечение обострений, эффективно при локализации в эти периоды вируса в клетках кожи. Поэтому ветрянку можно охарактеризовать только как первый этап хронического заболевания – вируса герпеса 3 типа.
Тем не менее, после первого заражения у человека формируется стойкий иммунитет против Варицелла Зостер – поэтому повторно ветрянкой (то есть первой острой стадией) не болеют, все последующие проявления являются результатом деятельности уже присутствующего в организме вируса.
Учитывая такую природу иммунного ответа, во многих странах, в том числе и, частично, в России, считают целесообразным проводить вакцинацию, а не специально подвергать заражению детей в дошкольном возрасте, что также весьма распространено и в наше время.
Как мы уже отметили, вирус передается воздушно-капельным путем от инфицированного человека в период между первым и последним днем высыпаний, а также за 1-2 дня до появления пустул. В этом кроется одна из причин высокого распространения ветрянки в мире – продромный период практически невозможно распознать. Кроме того, отмечают очень высокую восприимчивость людей к вирусу герпеса 3 типа – им заражается каждый контактировавший.
Ветрянка передается только от человека к человеку, она не выживает во внешней среде или, например, в организме домашних животных. Источником первичной инфекции может являться и больной опоясывающим лишаем в острой стадии. В редких случаях заражение может происходить при контакте с содержимым пустул.
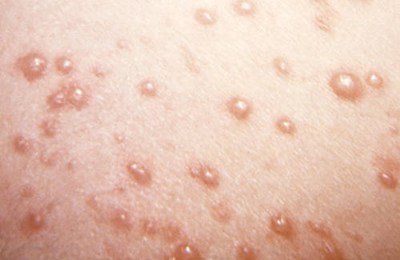
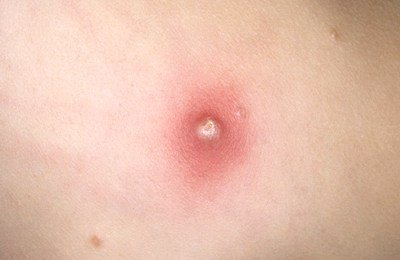
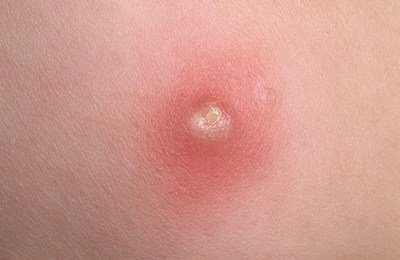
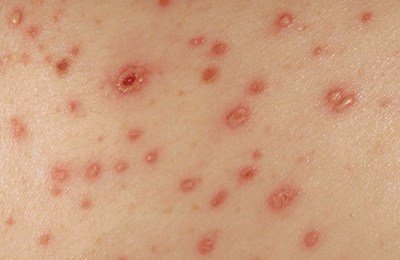
Специфическим симптомом ветрянки является сыпь, которая появляется только на вторую-третью неделю после инфицирования и на второй-третий день уже после того, как человек становится заразным.
Во-первых, отличительной особенностью является повсеместная локализация сыпи – ее обнаруживают даже на волосистой части головы, слизистых оболочках, конъюнктиве. Характерным для сыпи является зуд – от умеренного до сильного.
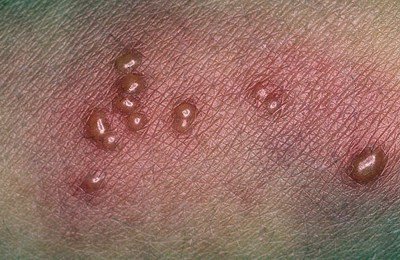
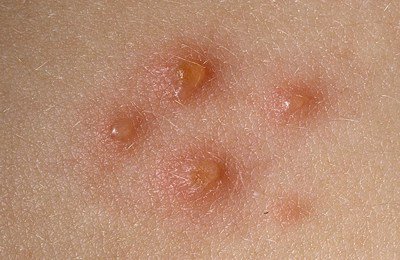
Во-вторых, сыпь при ветрянке достаточно неоднородна по внешнему виду, так как появляется урывками в течение 1-7 дней. На теле больного есть и свежие образования – небольшие розовые пятнышки; и папулы, и везикулы с гнойным содержимым, и рубцующиеся корочки.
Диагностика ветрянки, за исключением редких осложненных случаев, не представляет сложностей и осуществляется на основе осмотра, но существуют и лабораторные тесты, обнаруживающие вирус Herpes Zoster в крови и высыпаниях во время обострения.
Ветрянка у детей и взрослых требует назначения специальных препаратов, облегчающих течение болезни. В нашей стране, стандартной терапией считается назначение антигистаминных средств для избавления от зуда, жаропонижающих препаратов и антисептиков (как правило анилиновых красителей).
Раствор бриллиантовой зелени (зеленка) используется при ветрянке как стандартный антисептик для обеззараживания. Однако в мировой практике давно отказались от такого подхода, поскольку антигистаминные и противоаллергические препараты оказывают сильное системное действие на организм ребенка или взрослого и имеют ряд побочных действий, а зеленка или йод не всегда приемлемы с эстетической точки зрения.
Так как ветрянка вызывается вирусом, то антибиотикотерапия при ней неэффективна, в том числе и при осложнении ветряночной пневмонией. Кроме того, при нормальном течении специфичного лечения и не требуется – иммунная система организма в течение нескольких дней распознает и уничтожает вирус в крови и клетках кожи. А вот с вирусом Herpes Zoster, внедрившимся в нервные клетки, как правило, не справляется ни наш иммунитет, ни медикаментозные средства.
Терапевтическое лечение ветрянки у детей имеет несколько направлений:
- Облегчение симптомов, в том числе зуда. Для этого используют антигистаминные препараты системного действия, которые, впрочем, сегодня становятся менее популярными, так как торможение иммунного ответа, по предположениям, может привести к осложнениям. При общих симптомах воспаления также стремятся облегчить состояние больного – снять боль и температуру, для чего рекомендуют парацетамол или ибупрофен.
- Сокращение острого периода, особенно, в случаях высокого риска осложнений. Для этого используют противовирусные препараты, прежде всего ацикловир и интерферон, которые подавляют размножение вируса, стимулируют иммунную систему.
- Предотвращение осложнений, в том числе вторичной инфекции. Для этого элементы сыпи обрабатывают антисептиками, назначают постельный режим.
На период появления высыпаний необходимо ограничить контакты с больным, кроме того, карантину подлежат лица, не болевшие ветрянкой, общавшиеся с больным за 1-2 дня до появления сыпи.
Весьма спорным остается вопрос профилактики ветрянки. Ряд специалистов до сих пор не считает ее необходимой, несмотря на возможные побочные эффекты, в том числе отсроченные во времени. Вследствие того что дошкольники, как правило, переносят ветрянку легче других возрастных групп, иногда родители и врачи даже специально стремятся заразить ребенка, чтобы он раньше перенес заболевание.
Между тем, с 70-х годов прошлого века в цивилизованных странах успешно применяется весьма эффективная вакцина против ветрянки, которая дает стойкий иммунитет на десятки лет, согласно исследованиям крови взрослых, которые в детстве были привиты. Эта вакцина, в том числе ее доработанные варианты, доступна и в России, она особенно рекомендуется лицам с высоким риском осложнений – женщинам, планирующим беременность, раковым больным, ВИЧ-инфицированным и так далее.
Помните, что предсказать течение болезни даже у здорового ребенка невозможно, поэтому при решении о профилактике ветрянки посоветуйтесь с несколькими специалистами!
Примерно 5% случаев ветрянки проходят с различными осложнениями. Традиционно тяжелее протекает заболевание у людей с ослабленным иммунитетом, у пациентов старше 12 лет (при первичном заражении), а также у грудных детей.
В период беременности ветрянка может навредить плоду, наибольший риск (около 2%) наблюдается при заражении с 12 по 20 неделю. В этом случае эффективно лечение иммуноглобулином, специфичным к Герпес Зостер – оно значительно снижает риск врожденных аномалий развития. Достаточно опасно и заражение беременной в последнюю неделю перед родами, так как иммунная система не успевает срабатывать и у новорожденного наблюдается врожденная ветрянка, которая протекает очень тяжело.
Всего же насчитывают около 200 осложнений Варицелла-Зостер только со стороны нервной системы, также может поражаться кожа, легкие и другие внутренние органы. Рассмотрим некоторые случаи тяжелого течения ветрянки.
- Вторичная инфекция
Наиболее часто вторичная инфекция попадает в кожу при расчесывании папул и везикул. Именно поэтому маленьким детям при заболевании ветрянкой рекомендуют коротко состригать ногти. Что интересно, вторичная инфекция может как осложнить течение ветрянки, так и облегчить – например, очень неоднозначно ведет себя Герпес Зостер при скарлатине. По наблюдениям, если заражение скарлатиной произошло в начале высыпаний ветрянки, то оба заболевания могут протекать легче.Но в большинстве случаев вторичная инфекция утяжеляет течение ветрянки, удлиняет период выздоровления, ухудшает общее состояние. Самым тяжелым сценарием вторичной инфекции является сепсис крови – неотложное, опасное для жизни состояние. Кроме того, весьма неприятными могут быть абсцессы кожи и другие воспалительные процессы. - Ветряночная пневмония
Является частым осложнением у взрослых, которые в первый раз заболевают ветрянкой. У детей – на втором месте после вторичного инфицирования. Достаточно тяжело диагностируется – симптомы могут долгое время отсутствовать, патологический процесс обнаруживается при рентгенологическом исследовании. Симптомами являются одышка, боли в груди, ухудшение общего состояния, в запущенных случаях – мокрота с кровью. Лечение противовирусными препаратами только после подтверждения диагноза – следует отличать бактериальную пневмонию, которая может протекать параллельно с ветрянкой и требовать антибиотикотерапии. - Висцеральная ветрянка
Представляет собой поражения слизистой внутренних органов, сходные с сыпью на коже. Встречается у грудных детей, а также у лиц с сильно ослабленным иммунитетом, летальность очень высокая, прогноз зависит от своевременной диагностики и обширности поражений. - Ветряночный энцефалит
Поражение головного мозга вирусом Herpes Zoster. Проявления весьма разнообразны и зависят от локализации пораженных тканей – болезнь может протекать бессимптомно в течение многих лет, может сопровождаться нарушениями движений, поведения, нервными болями. В ряде случаев ветряночный энцефалит возникает в острый период на фоне тяжелого течения болезни вследствие интоксикации организма. Прогноз, как правило, благоприятный, но больному требуется срочная медицинская помощь. - Геморрагическая ветрянка
Встречается у лиц с нарушением свертываемости крови, а также считается нормальным явлением, если картина наблюдается только на отдельных редких папулах. В случае же если на протяжении всего острого периода сыпь содержит сукровицу, на коже появляются синяки – говорят о тяжелой форме геморрагической ветрянки. Такие случаи требуют срочной врачебной помощи, так как имеется риск внутренних кровотечений и летального исхода. - Гангренозная ветрянка
Очень тяжелое осложнение ветрянки, сопровождающееся некрозом участков ткани под воспаленными папулами и везикулами. Встречается редко, у лиц с очень сильно ослабленным иммунитетом или, наоборот, патологически сильным иммунным ответом (в т.ч. аллергической реакцией или некоторыми кожными заболеваниями).
источник
Ветряная оспа или ветрянка — это высококонтагиозная патология вирусной природы с острым течением. Характерным признаком ветрянки являются специфические везикулезные элементы (пузырьки), заполненные прозрачным содержимым. Контингент заболевших преимущественно находится в возрасте 3-6 лет, поэтому ветрянка считается “детским заболеванием”. В детских дошкольных учреждениях и начальных школах ветряная оспа способна к эпидемическому распространению.
Заболевание имеет вирусную природу. Возбудитель носит название “Varicella Zoster virus”, он же “Herpes Zoster”. Вирион принадлежит к ДНК-содержащим вирусам и содержит две цепочки нуклеотидов. По номенклатуре относится к семейству герпес-вирусов, подсемейству альфагерпесвирусов, третьему типу. Выявлен единственный серотип вируса, резервуаром которого становится исключительно человек.
Вирион Варицеллы зостер (VZV) характеризуется крупными размерами (150-200 нм) и шарообразной формой. Поэтому VZV различим при световой микроскопии содержимого везикул.
Механизм передачи — аэрогенный или контактный. Во внешней среде вирус ветрянки нестоек и погибает за 10 минут, при действии ультрафиолета и нагревании до 60°С жизнеспособен менее 1 минуты. Поэтому способ передачи в подавляющем большинстве заражений реализован воздушно-капельным путем (при разговоре, чихании, кашле) в радиусе 20 метров от источника инфекции, реже — при непосредственном контакте. Иные способы передачи неосуществимы вследствие нестойкости вириона.
Контагиозность при воздушно-капельном способе заражения может достигать 100%. Реализация контактного пути передачи приводит к заболеванию у 98% людей, не обладающих иммунитетом против ветрянки.
Выделение заболевшим человеком вируса ветрянки во внешнюю среду начинается за сутки до появления первых высыпаний и заканчивается спустя 120 часов от появления последнего везикулезного элемента. Весь период высыпаний больной высокозаразен для непереболевших или пациентов в состоянии иммунодефицита.
Заболевание развивается в случае адгезии вириона Варицеллы Зостер к слизистым оболочкам носа и рта неиммунизированного человека. После прикрепления Varicella проникает в клетки эпителия, где происходит накопление вирусных частиц. В результате размножения вируса ветряной оспы клетка-хозяин погибает, а вирионы транспортируются в регионарные лимфоузлы. Далее VZV попадают в кровоток, что вызывает лихорадку и другие проявления общей интоксикации.
У вируса ветрянки выявлена тропность к эпителиальным клеткам, в которых происходит репликация вирусной ДНК. В результате эпителиальная клетка погибает с образованием небольшой (2 мм) полости с прозрачным экссудатом. При вскрытии везикул почтовый слой эпидермиса не страдает, а результатом на становятся корочки. Образование пузырьков возможно также на слизистых пищеварительной и мочеполовой систем или глаз. Ростковый слой вирусом не повреждается, поэтому при отсутствии механического воздействия рубцов не образуется.
Важно! После перенесенной ветрянки вирус пожизненно персистирует в ганглиях, вызывая при иммунодефицитах клиническую картину опоясывающего лишая.
Ветрянка отличается склонностью к эпидемическому распространению в зимне-весеннее время года. В остальные периоды заболевание носит эпизодический характер, в некоторых случаях протекает в абортивной форме без кожных проявлений или с единичными высыпаниями.
С момента контакта с источником инфекции инкубационный период занимает в среднем 2 недели, но может длиться от 11 до 21 дня. В это время заболевший еще не выделяет VZV в окружающую среду. Патогенетически на инкубационном этапе вирус ветрянки реплицируется в эпителия слизистых и накапливается в регионарных лимфатических узлах.
Продрома при ветрянке составляет не более 2 суток у пациентов старше 30 лет. Ветрянка у детей может протекать с манифестацией в виде высыпаний. Патогенетически суть периода заключается в системной неспецифической иммунной реакции при первичной вирусемии.
Клинически заболевание проявляется:
головной болью, головокружениями,
чувством осаднения в горле,
В этот период начинается выделение вируса во внешнюю среду и пациент становится заразен для непереболевших.
В большинстве случаев диагноз ветряной оспы устанавливают на данном этапе болезни, так как первые признаки ветрянки в 12% — специфическая экзантема. В этот период происходит репликация вируса в клетках-мишенях с их дальнейшей гибелью, что морфологически проявляется везикулезной сыпью на кожных покровах. Пациент заразен.
Общие клинические признаки:
Фебрильная лихорадка волнообразного характера в течение 1-1,5 недель;
Выраженный зуд в зонах высыпаний, более характерный для пациентов старше 16 лет;
Отказ от еды, характерный если развивается ветрянка у детей грудного возраста;
Чувство общего недомогания.
Энантема при ветрянке имеет вид мелких пузырьков на слизистой рта, окруженных тонким ободком покраснения. Везикулы склонны к мацерации и образованию афт. Заживление происходит в течение 24-48 часов. Количество высыпаний в 80% не превышает 10 элементов, но у грудных детей может быть выше, что вызывает боль и отказ от бутылочки.
Сыпь при ветрянке располагается преимущественно на коже туловища, лицо поражается меньше.
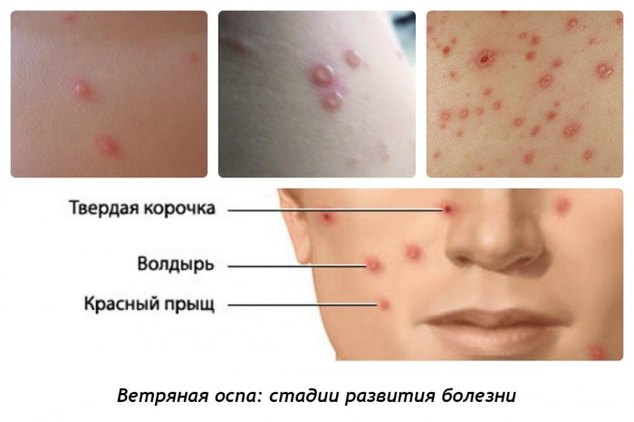
Существует 4 формы ветряной оспы (на фото показано, как выглядит ветрянка различных форм):
При типичном течении сыпь появляется волнами каждая 24-48 часов. Заживление элемента происходит через образование корочки через сутки-трое после развития везикулы. В целом процесс заживления составляет 10-14 дней, но может увеличиваться до 3 недель.
Период высыпаний длится 6-8 дней, соответственно пациент переживает 3-5 волн экзантемы. Поэтому к 4 суткам сыпь у больного ветрянкой становится полиморфной.
Прекращение высыпаний совпадает с копированием лихорадки. При отсутствии подсыпаний в течение последних 48 часов пациент переходит в период выздоровления. Одновременно с этим исчезает контагиозность пациента.
Выздоровление длится до 3 недель, пока не отпадут корочки.
При неосложненном течении болезни пузырьки заживают без рубцов. Прогноз для жизни и здоровья благоприятен. При ветрянке у беременных вероятность развития врожденных пороков не превышает 0,5% до 14 недели и 2% до 20. После 20 недель риск тератогенного действия вируса не выявлен.
Врожденная ветрянка возникает как результат заболевания беременной за 4-5 дней до родов. У каждого пятого новорожденного в такой ситуации развивается врожденная ветрянка, что в 30% приводит к гибели ребенка. Врожденная ветрянка у детей характеризуется тяжелым течением с осложнениями в виде:
Перфораций стенок тонкого кишечника;
Генерализованного поражения внутренних органов.
Отличается коротким инкубационным периодом в 6-11 дней. Требует активной интерферонотерапии.
У взрослых и более старших детей осложнения возникают на фоне вторичных форм:
Пиодермия при буллезной форме;
Миокардит и нефропатия при геморрагической ветрянке;
Менингоэнцефалит, лимфаденопатия, пневмонии при гангренозная форме.
В результате заболевания у переболевшего формируется стойкий, но не стерильный иммунитет против Варицеллы Зостер.
При умеренном иммунодефиците, возникающее вследствие стрессов, гиповитаминоза, старческого возраста, перенесенного гриппа и т.д. возможна активация персистирующие в нервных ганглиях вируса ветряной оспы. В результате у пациента развивается опоясывающий лишай. При этой патологии у больного возникают жгучие боли и высыпания в зоне, иннервируемой межреберным или черепно-мозговым нервом. Пациент становится контагиозен при непосредственном контакте с неиммунизированными гражданами.
Повторная клиника ветряной оспы возможна при выраженном иммунодефиците, возникающем как результат ВИЧ-инфекции, воздействия радиации или лечения цитостатиками.
При типичном течении ветряной оспы специфического лечения не требуется. Медицинское вмешательство направлено на профилактику бактериальной контаминации содержимого везикул. Для этого используют местные антисептики: раствор бриллиантового зеленого, краску Кастелляни, концентрированный раствор перманганата калия и др.
При высокой температуре тела и опасности развития фебрильных судорог допустимо использование антипиретиков.
Для борьбы с зудом применяют антигистаминные препараты.
Специфическая терапия проводится при лечении вторичных и осложненных форм, а так же при лечении пациентов с иммунодефицитом:
противовирусные средства: ацикловир, видарабин
человеческие интерфероны группы альфа.
Профилактика заключается в изоляции больных на 9 суток с момента появления сыпи. Контактные лица исключаются из неиммунизированного коллектива на 21 день для наблюдения и контроля.
С целью искусственной иммунизации против ветряной оспы разработаны вакцины Варилрикс и Окавакс, на данный момент не получившие широкого распространения.
источник
Ветряная оспа (варицелла, ветрянка) является острым и очень заразным заболеванием. Оно вызвано первичной инфекцией вирусом ветряной оспы. Вспышки ветряной оспы возникают во всём мире, и при отсутствии программы вакцинации затрагивают большую часть населения к середине молодого возраста.
Ветряная оспа была известна с древних времён. В течении некоторого времени она считалась лёгким течением натуральной оспы и только в 1772 году она была выделена в отдельное заболевание. А в 1909 году было установлено, что ветряная оспа и опоясывающий лишай имеют одного и того же возбудителя, что впоследствии было подтверждено лабораторными исследованиями. Последующее изучение особенностей вируса привело к разработке живой аттенуированной вакцины против ветряной оспы в Японии в 1970-х годах. Вакцина была лицензирована для использования в Соединенных Штатах в марте 1995 года.
Varicella zoster virus (VZV) – это вирус, который является возбудителем ветряной оспы и принадлежит к семейству герпесвирусов. Как и другие вирусы этой группы, он обладает способностью сохраняться в организме после первичной инфекции.
После того, как человек переболел ветрянкой, VZV не покидает его организм, а сохраняется в сенсорных нервных ганглиях.
Таким образом, первичная инфекция VZV приводит к ветряной оспе, а опоясывающий герпес является результатом реактивации скрытой инфекции этого вируса, которая обусловлена снижением иммунитета вследствии различных обстоятельств (переохлаждение, стрессы и др.) либо сопутствующими заболеваниями, которые сопровождаются иммунодефицитом (злокачественные заболевания крови, ВИЧ и т. д.). За наличие этого свойства вирус ветряной оспы и относится к группе возбудителей медленных инфекций. Стоит отметить, что вирус ветряной оспы и сам имеет иммунодепрессивное свойство.
Считается, что VZV имеет короткое время выживания в окружающей среде. Все герпесвирусы чувствительны к химическому и физическому воздействию, в том числе к высокой температуре.
Источником инфекции является человек больной ветряной оспой или опоясывающим герпесом. Вирус содержится на слизистых оболочках и в элементах сыпи. Заразным больной считается с момента появления сыпи до образования корочек (обычно до 5 дня с момента последних высыпаний).
Вирус ветряной оспы обладает высокой контагиозностью, то есть с очень большой вероятностью передаётся через респираторные капли или прямой контакт с характерными поражениями кожи инфицированного человека. С этим связан тот факт, что большая часть населения заболевает уже в детском возрасте.
На возраст до 14 лет приходится 80-90 % случаев. Также для ветряной оспы характерна высокая восприимчивость (90-95 %).
Большинство стран имеют тенденцию к более высокому уровню заболеваемости в городских населённых пунктах (700-900 на 100 000 населения) и значительно меньшему в сельских регионах. Эпидемиология заболевания отличается в разных климатических зонах, например, существенная разница наблюдается в умеренном и тропическом климатах. Причины этих различий плохо изучены и могут относиться к свойствам вируса (которые, как известно, чувствительны к теплу), климату, плотности населения и риску воздействия (например, посещение в детском саду или школе или число братьев и сестёр в семье).
Относительно нетяжёлое течение и невысокая летальность долгое время были причиной предельно спокойного отношения к этой инфекции.
Однако, на данный момент, как результат многочисленных исследований, было установлено, что возбудитель может поражать не только нервную систему, кожу и слизистые, но и лёгкие, пищеварительный тракт, мочеполовую систему.
Вирус оказывает неблагоприятное влияние на плод, при возникновении заболевания у беременных женщин. При этом стоит помнить, что мать может передать инфекцию плоду, если она больна ветряной оспой или опоясывающим герпесом (вирус способен проникать через плаценту на протяжении всей беременности).
Вирус ветряной оспы проникает через дыхательные пути и конъюнктиву. Считается, что вирус размножается в слизистой носоглотки и региональных лимфатических узлах.
Первичное попадание вируса в кровь возникает через несколько дней после заражения и способствует попаданию вируса в эпителиальные клетки кожи, где и происходит дальнейшее размножение вируса и соответствующие кожные изменения.
Затем происходит вторичное попадание в кровь. Следует помнить, что поражаться может не только эпителий кожи, но и слизистые желудочно-кишечного тракта, дыхательных путей, мочеполовая система. Учитывая то, что вирус является тропным к нервной ткани в нервных узлах, корешках чувствительных нервов и спинном мозге могут развиваться дегенеративные и некротические изменения.
Инкубационный период. Период от попадания вируса в организм до начала клинических проявлений составляет от 5 до 21 дня после воздействия, чаще 1-2 недели. Инкубационный период может быть более долгим у пациентов с ослабленным иммунитетом.
У инфицированных людей может быть мягкий продромальный период, который предшествует наступлению сыпи. У взрослых это может быть от 1 до 2 дней лихорадки и недомогания, но у детей чаще всего сыпь является первым признаком заболевания.
Начало чаще всего острое. Лихорадка длиться 2-7 дней, при тяжёлом течении дольше. Больные жалуются на возникновение зудящей сыпи, ломоту в теле, снижение аппетита, нарушение сна, головную боль. Могут наблюдаться тошнота и рвота.
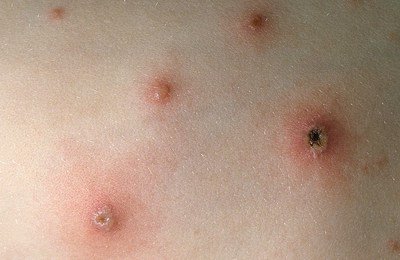
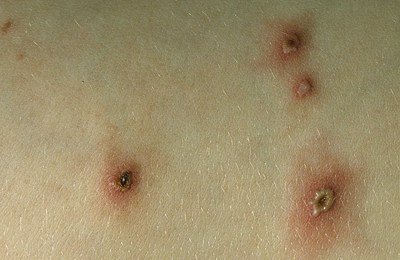
Первые элементы сыпи появляются на лице и туловище, а затем на волосистой части головы и конечностях; наибольшая концентрация поражений находится на туловище с появлением подсыпаний в течении 4-6 дней. При этом элементы сыпи присутствуют на нескольких стадиях развития (например, покраснения и папулы могут наблюдаться одновременно и в той же области, что и везикулы и корочки).
Сыпь также может возникать на слизистых оболочках ротоглотки, дыхательных путей, влагалища, конъюнктивы и роговицы.
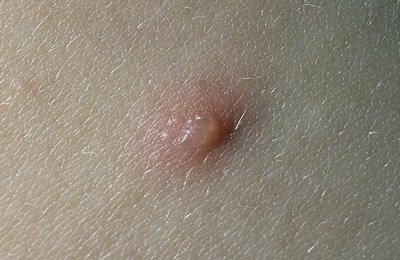
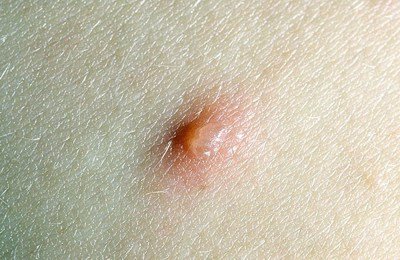
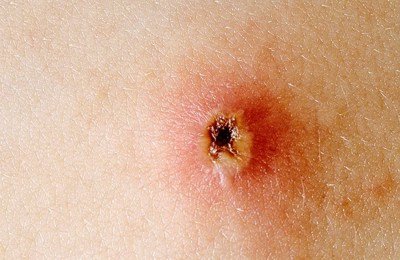
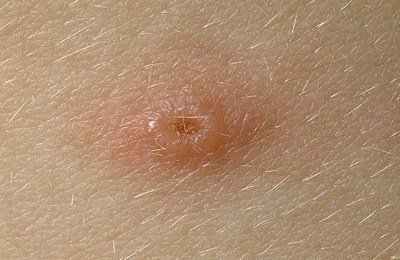
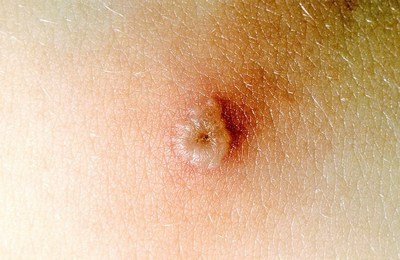
Элементы сыпи обычно имеют диаметр от 1 до 4 мм. Везикулы (пузырьки) являются поверхностными, однокамерными и содержат прозрачную жидкость, окружены красным ободком. Со временем они подсыхают и превращаются в корочки, после отторжения которых остается временная пигментация и изредка маленькие рубчики.
Количество элементов сыпи колеблется от единичных до множественных. Везикулы могут разорваться или загноиться до того, как они высохнут и приобретут вид корочек. Высыпания сопровождаются выраженным зудом.
У 20-25 % больных высыпания могут возникать на слизистых рта, дёснах. Обычно они быстро вскрываются, образуют эрозии и сопровождаются болезненностью, жжением и повышенным слюноотделением.
Около 2-5 % заболевших имеют элементы сыпи на коньюнктивах.
Также при ветряной оспе, как правило, увеличиваются лимфатические узлы (подчелюстные, шейные, подмышечные, паховые).
Восстановление от первичной инфекции ветряной оспы обычно приводит к пожизненному иммунитету. Но в последнее время всё чаще наблюдаются случаи повторного заболевания ветряной оспой. Это не является обычным явлением для здорового человека, и чаще всего происходит у лиц с ослабленным иммунитетом.
Болезнь обычно имеет нетяжёлое течение, но могут возникать осложнения, включая бактериальные инфекции (например, бактериальные кожные поражения, пневмония) и неврологические (например, энцефалит, менингит, миелит), которые могут закончиться летальным исходом.
Вторичные бактериальные инфекции кожных покровов, которые вызваны стрептококком или стафилококком, являются наиболее распространённой причиной госпитализации и амбулаторных медицинских визитов. Вторичная инфекция стрептококками инвазивной группы А может вызвать абсцессы и флегмоны.
Пневмония после ветряной оспы обычно является вирусной, но может быть и бактериальной. Вторичная бактериальная пневмония чаще встречается у детей моложе 1 года. Она характеризуется нарастанием температуры до 40⁰С, нарастанием бледности и цианоза кожи, появлением загрудинного сухого кашля и одышки. Больные могут принимать вынужденное положение в постели.
Поражение центральной нервной системы при ветряной оспе варьируются от асептического менингита до энцефалита. Вовлечение мозжечка с последующей мозжечковой атаксией является наиболее распространенным проявлением нарушений центральной нервной системы, но, как правило, имеет положительный исход.
Энцефалит – одно из самых опасных осложнений ветряной оспы (10-20 % заболевших имеют летальный исход). Проявляется это осложнение головной болью, тошнотой, рвотой, судорогами и часто приводит к коме. Диффузное вовлечение головного мозга чаще встречается у взрослых, чем у детей. Вместе с энцефалитом или самостоятельно может возникнуть ветряночный менингит.
Редкими осложнениями ветряной оспы являются синдром Гийена-Барре, тромбоцитопения, геморрагическая и буллёзная ветряная оспа, гломерулонефрит, миокардит, артрит, орхит, увеит, ирит и гепатит.
После заражения вирус остается скрытым в нервных клетках и может быть реактивирован, вызывая вторичную инфекцию — опоясывающий герпес. Обычно это происходит у взрослых в возрасте старше 50 лет или при ослаблении иммунитета и связано с болезненной сыпью, которая может привести к постоянному повреждению нервов.
Опоясывающий герпес (herpes zoster, опоясывающий лишай) возникает у людей, как проявление реактивации латентной инфекции, вызванной вирусом, который находился в нервных ганглиях, после перенесённой ветряной оспы. Локализация последующих высыпаний будет зависеть от того, в каком нервном узле находился вирус (VZV) в латентном (спящем) состоянии.
Локализация сыпи при поражении узла тройничного нерва – на волосистой части головы, в области лба, носа, глаз, нижней челюсти, нёба, языка; при наличии вируса в спинальных ганлиях — на шее, туловище, верхних и нижних конечностях.
Особенностями сыпи при опоясывающем герпесе являются:
- везикулы располагаются на коже группами вдоль соответствующего нерва,
- начинается заболевание чаще всего с болевых ощущений, после чего следует покраснение и соответствующие высыпания,
- со временем боль становится всё меньше и меньше,
- процесс всегда односторонний,
- обычно высыпания сопровождаются повышением температуры, недомоганием, слабостью.
Обычно диагноз ставится на основании клинической картины и объективного осмотра больного.
Для подтверждения диагноза лабораторными методами берут кровь, спинномозговую жидкость, а также содержимое пузырьков и пустул. Как ориентированный метод проводят микроскопию.
В современной практике используются серологические методы диагностики (ИФА, РСК, РНГА, РИА). При этом кровь берут дважды: в начале заболевания и в период реконвалесценции. Реакция считается положительной, если титр антител вырос в 4 раза и более.
Стоит заметить, что наиболее часто используются ИФА и ПЦР. Также существует метод культивирования вируса, но в связи с трудоёмкостью и большими затратами, сейчас не используется.
Пациентов с неосложненным течением чаще всего лечат в домашних условиях. Элементы сыпи обрабатывают концентрированным раствором перманганата калия. Кислород, который выделяется вследствии этого, предотвращает присоединение вторичной инфекции, а также снижает зуд. При небольшом количестве высыпаний можно использовать бриллиантовый зеленый.
Только при тяжелых или осложненных вариантах необходимо лечение, которое направлено на возбудителя. Это препараты ацикловир, валацикловир, фамцикловир, принимать которые можно только после консультации врача-инфекциониста или семейного доктора. Противовирусное лечение является обязательным при опоясывающем герпесе. Также возможно локальное применение мазей ацикловира.
При выраженном зуде заболевшим ветряной оспой необходимо принимать антигистаминные препараты. При сильных болях у пациентов с опоясывающим герпесом – анальгетики. Если имеет место высокая температура и сильная интоксикация показана дезинтоксикационная терапия (внутривенное введение определенных растворов). Лицам, у которых снижен уровень иммунитета, показан иммуноглобулин.
Ветряная оспа может быть предотвращена с помощью вакцинации. Специфическая профилактика проводится живыми вакцинами из ослабленного вируса ветряной оспы (например, бельгийская вакцина «Варилрикс»). Особенно вакцинация рекомендована детям раннего возраста, а в США и лицам пожилого возраста с целью профилактики опоясывающего герпеса и постгерпетической невралгии.
При проведении клинических испытаний было установлено, что лица, которые были вакцинированы, либо не подвержены ветряной оспе, либо переносят её в очень лёгкой форме.
Необходима вакцинация тем категориям людей, которые имеют сниженный иммунитет и, как следствие, высокую возможность тяжелого и осложненного течения заболевания. К ним относятся следующие категории:
- лица имеющие злокачественными заболевания,
- ВИЧ-инфицированные,
- те группы людей, которые имеют тяжёлую хроническую патологию,
- пациенты, которые принимают глюкокортикостероиды.
Показана вакцинация:
- с профилактической целью, особенно рекомендована категориям повышеного риска:
— обычная вакцинация в возрасте 12-15 месяцев,
— обычная вторая доза в возрасте 4-6 лет. - для экстренной профилактики тех, кто не болел ветряной оспой и не был привит, но при этом контактирует с больными.
Минимальный интервал между дозами вакцины против ветряной оспы составляет 3 месяца для детей в возрасте до 13 лет.
Хотя однодозовые программы эффективны для профилактики тяжёлой болезни ветряной оспы, что подтверждается исследованием, проведенным в Австралии (она является одной из немногих стран, которые включили вакцинацию против ветряной оспы в рамках своей национальной программы иммунизации), данные свидетельствуют о том, что для прерывания передачи вируса требуется введение двух доз. Возникающие школьные вспышки и высокие показатели ветряной оспы, хотя обычно и не тяжёлые, побудили некоторые страны осуществить двухдозовый график вакцинации.
Вакцинация — самое эффективное медицинское вмешательство, когда либо изобретённое человеком
- https://www.cdc.gov/vaccines/pubs/pinkbook/varicella.html — этиология, патогенез, клинические особенности, профилактика ветряной оспы
- http://www.who.int/immunization/sage/meetings/2014/april/5_The_potential_impact_Varicella_vaccination_Low_M >
Автор: Анастасия Лишневская, врач-инфекционист
Источник: ММК Формед
источник

Ветрянкой называют острое вирусное заболевание, передающее воздушно-капельным путем от человека к человеку. Характеризуется возникновением сыпи в виде небольших пузырьков, высокой температурой.
Возбудителем считается вирус герпеса третьего типа. Он внедряется в кровь через верхние дыхательные пути и поражает кожные покровы. Вне организма человека он теряет свою жизнеспособность уже через 10 минут. Микроб погибает при нагревании, воздействии ультрафиолетового излучения и солнечных лучей.
Восприимчивость к ветрянке составляет 100%, чаще всего она диагностируется у детей в возрасте от 6 месяцев до 7 лет. У взрослых встречается достаточно редко, так как большинство из них без осложнений переносит болезнь в детстве. Выработанный после перенесенной инфекции стойкий иммунитет сохраняется на протяжении жизни.
Выделяют 4 стадии течения заболевания:
- Инкубационная – бессимптомный период. В среднем составляет 11–21 день;
- Продромальная – характеризуется возникновением головных или мышечных болей, значительным подъемом температуры. У детей проявляется не всегда, у взрослых наблюдается достаточно часто и протекает с осложнениями. Данный период наступает за 1–2 суток до обнаружения первых высыпаний;
- Стадия высыпания характеризуется массовым появлением сыпи и волнообразным повышением температуры. Чаще всего лихорадочное состояние сохраняется на протяжении 2–5 дней, иногда температура держится до 10 суток. Высыпания наблюдаются в течение 2–9 дней. Обычно они не затрагивают глубоких кожных слоев и после выздоровления исчезают бесследно.
- Восстановительная – длится 1 месяц после выздоровления. В течение этого периода требуется ограничение физических нагрузок и прием витаминных комплексов.
Источником заболевания является инфицированный вирусом ветряной оспы человек. Опасность заражения сохраняется на протяжении всего инкубационного периода вплоть до момента исчезновения корочек. Болезнь передается воздушно-капельным путем, однако максимальная концентрация вируса обнаруживается в жидкости, содержащейся в типичных для ветрянки пузырьках.
Инфекция проникает в организм через верхние дыхательные пути и внедряется в слизистые оболочки. Затем попадает в кровеносную систему и распространяется на кожные покровы. Происходит расширение кровеносных сосудов, сопровождающееся покраснением, затем наблюдается образование папул – приподнятых над поверхностью кожи узелков, и везикул – пузырьков с жидкостью. Первые высыпания обычно фиксируются на туловище и конечностях, позднее – на лице и под волосами. Иногда сыпью покрываются слизистые оболочки.
Вследствие активного размножения вируса происходит рост температуры тела, отмечаются другие неспецифические реакции. После перенесенной инфекции у человека вырабатывается стойкий иммунитет.
Вирус может сохранять свою жизнеспособность в человеческом организме, и при наличии совокупности провоцирующих факторов, может вызвать опоясывающий лишай.
Ветрянка отличается длительным инкубационным периодом, составляющим от 7 до 21 дня. С момента инфицирования до появления первых симптомов проходит, как правило, не менее недели. Ребенок уже является источником заражения для других детей, однако внешне это никак не проявляется. Обычно сохраняется двигательная активность и хороший аппетит.

- головная боль;
- вялость, сонливость;
- отсутствие аппетита;
- тошнота;
- резкое повышение температуры до 38-40°C.
Вышеперечисленные симптомы сходны с признаками обычного ОРВИ, и только появление сыпи позволяет достоверно установить заболевание.
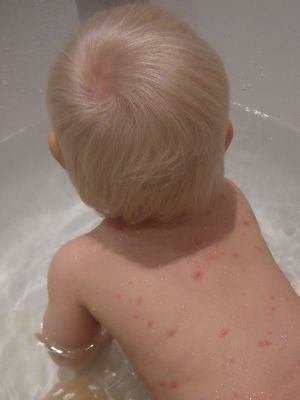
Высыпания обычно возникают не позднее суток после подъема температуры. Сначала на кожных покровах отмечаются одиночные плоские пятнышки розоватого цвета, затем их количество резко увеличивается, они становятся выпуклыми и трансформируются в заполненные жидкостью пузырьки. Их появление сопровождается сильным зудом, дети нередко расчесывают проблемные участки, способствуя проникновению в организм инфекции. Сыпь может покрывать верхние и нижние конечности, спину, живот, лицо и волосяную часть головы. На ступнях и ладонях пятна, как правило, отсутствуют.
Болезнь часто сопровождается увеличением ушных и шейных лимфоузлов.
Сыпь начинает подсыхать спустя 3 суток после возникновения, покрываясь красной корочкой. Однако ветрянка протекает волнообразно, поэтому каждые 2 дня на коже появляются новые очаги высыпаний, сопровождаемые очередным подъемом температуры и головной болью. Лишь спустя 7–10 дней все пузырьки покрываются коркой, и ребенок перестает быть источником заражения.
Для опытного врача диагностировать ветрянку не составляет труда. Яркая клиническая картина в большинстве случаев позволяет абсолютно точно определить заболевание:
- стадия высыпаний начинается через 7–21 день после контакта с инфицированным человеком;
- волнообразное течение данного периода;
- одновременное наличие на поверхности кожи ребенка всех форм развития сыпи – розовых пятен, плотных узелков, пузырьков с желтоватой жидкостью, подсохших корочек;
- инфекция проявляется в первую очередь на туловище и конечностях, затем переходит на лицо и волосяную часть головы. Наличие сыпи на ступнях и ладонях является нетипичным.
Если симптоматика выражена недостаточно отчетливо, специалисты прибегают к следующим лабораторным исследованиям:
- общий анализ крови. Увеличение СОЭ указывает на наличие инфекционного процесса. Рост числа нейтрофилов свидетельствуют о бактериальном осложнении;
- серологический анализ крови на антитела проводится в атипичных случаях, превышение показателей в 4 и более раз достоверно указывает на ветряную оспу;
- исследование под микроскопом или иммунофлюоресцентный анализ содержимого пузырьков.

- прием жаропонижающих препаратов. Для детей рекомендованы парацетамол и панадол (в дозировке, рассчитанной исходя из веса и составляющей 20 мг/кг 3 раза в сутки), а также нурофен в суспензии (5–10 мг/кг до 4 раз в день). Эти лекарственные средства позволяют быстро и эффективно снизить температуру и улучшить общее состояние. Категорически запрещен прием аспирина, вызывающего при ветрянке поражение печени;
- применение антигистаминных препаратов, уменьшающих зуд и препятствующих развитию аллергических реакций. Детям обычно прописывают супрастин (дозировка в зависимости от возраста составляет от ¼ до ½ таблетки в течение суток) или фенистил (принимается 3 раза в день по 3–10 капель);
- обработка кожных высыпаний. Традиционно для смазывания элементов сыпи используют раствор зеленки, который позволяет тщательно обработать каждое пятнышко. Средство способствует скорейшему образованию корочек и ненадолго уменьшает зуд. Более действенным является 5-процентный раствор перманганата калия (марганцовки) или жидкость Кастеллани, обладающие легким антибактериальным эффектом. Сыпь во рту и на половых органах смазывается перекисью водорода или водным раствором зеленки;
- соблюдение питьевого режима. Повышенное потребление жидкости необходимо для выведения токсинов из организма.
При протекании болезни в тяжелой форме врачом назначается дополнительное специфическое лечение: прием противовирусных, иммуномодулирующих и успокоительных препаратов.
Промежуток времени от момента проникновения вируса в организм до возникновения первых симптомов болезни называется инкубационным периодом. Для ветряной оспы его продолжительность составляет от 7 до 21 дня и зависит от состояния иммунной системы. Попавшие в дыхательные пути микробы проникают в слизистые оболочки и начинают там активно размножаться, накапливаясь в течение всего инкубационного периода. Достигнув критической массы, инфекция попадает в кровеносную систему и распространяется по всему организму, переходя тем самым в продромальную стадию.
В большинстве случаев на протяжении инкубационного периода человек является незаразным. Однако при ветряной оспе за 1–3 дня до его окончания и появлении первых клинических симптомов болезни уже происходит распространение инфекции.
Ветрянка относится к чрезвычайно заразным заболеваниям. В случае отсутствия иммунитета при контакте с инфицированным уберечься от болезни невозможно.
В детских садах и школах карантин объявляется на 21 день с момента выявления последнего заболевшего. Этот срок объясняется максимальной продолжительностью инкубационного периода.
Детям, контактировавшим с заболевшим, не запрещается посещать сад или школу. Тем учащимся, которые не общались с инфицированным более 3 недель, рекомендуется перейти в другую группу, класс или воздержаться от посещения занятий.
Карантин объявляется в конкретной группе или классе после окончательной постановки диагноза. В течение всего периода производится ежедневный осмотр воспитанников медицинским персоналом. При выявлении заболевшего, его изолируют от других детей и незамедлительно информируют родителей.
Нет необходимости прекращать работу детского сада или школы в целом. Существует ряд мероприятий, помогающих избежать массового инфицирования:
- регулярное проветривание и влажная уборка;
- использование разных входов для перемещения здоровых детей и групп на карантине;
- запрет на посещение физкультурного и музыкального залов.
Специфические мероприятия для дезинфекции помещений при выявлении случаев ветряной оспы не производятся, так как вирус обладает низкой жизнеспособностью вне человеческого организма.
На протяжении многих десятков лет пузырьки при ветрянке было принято мазать зеленкой. Считалось, что только так можно добиться скорейшего образования корочек и уменьшить нестерпимый зуд. В настоящее время специалисты ставят под сомнение этот способ, так как зеленка не влияет на скорость образования корок и процесс заживления, а также совершенно не справляется с зудом.
В качестве альтернативных способов предлагаются следующие препараты:
- лосьон «Каламин» – быстро снимает зуд и покраснение, способствует активной регенерации кожи. Подходит для детей, не окрашивает кожу;
- раствор марганцовки – используется с самого раннего возраста. Применение требует особой осторожности, так как превышение концентрации способно вызвать ожог. Чтобы этого не допустить, необходимо в стакане кипяченой воды растворить несколько кристаллов марганцовки до образования нежно-розового раствора;
- суспензия «Циндол» облазает подсушивающими и дезинфицирующими свойствами. Можно использовать до 6 раз в сутки.
- гель «Фенистил» способствует активному заживлению кожных покровов и эффективно устраняет зуд. Однако его применение рекомендовано только при тяжелом течение ветряной оспы после консультации с лечащим врачом.
Инфицирование ветряной оспой, особенно у взрослых, нередко приводит к развитию осложнений. Наиболее серьезными являются:
В случае, если человек не переболел ветрянкой в детстве, существует большая вероятность инфицирования в зрелом возрасте.
Симптоматика практически не отличается, однако у взрослых болезнь, как правило, протекает в тяжелой форме и проявляется следующими симптомами:
- высокая температура в течение продолжительного периода;
- ярко выраженные продромальные признаки – головные и мышечные боли, потеря аппетита, общетоксические проявления;
- обильная сыпь, позднее образование корочек;
- часто поражаются слизистые оболочки, увеличиваются лимфатические узлы.
Заболевание ветрянкой во время беременности, особенно на ранних сроках, может усугубить течение болезни у женщины и привести к инфицированию и даже гибели плода. После 20 недели риск для ребенка является незначительным.
Методы лечения зависят от формы течения болезни, состояния иммунной системы и возраста человека.
Как правило, при протекании болезни в лёгкой и среднетяжелой формах лечение производится амбулаторно. Инфекционистами рекомендуется:
- соблюдение постельного режима при наличии повышенной температуры;
- обильное питье для скорейшего выведения токсинов из организма;
- сбалансированное питание. Оптимальным является соблюдение белково-растительной диеты;
- обработка кожных покровов дезинфицирующими препаратами. Вместо традиционной зелёнки могут использоваться перманганат калия, суспензия «Циндол», «Фукорцин», «Каламин». Каждый элемент сыпи обрабатывается отдельно при помощи ватной палочки. Каламин может использоваться до 4 раз в сутки, фукорцин и циндол – до 6, марганцовка – без ограничений;
- проведение специальной медикаментозной терапии.
При легком течении специалисты рекомендуют ограничивать лечение обработкой высыпаний и приемом жаропонижающих средств. Хорошо зарекомендовали себя препараты, не оказывающие негативного влияния на иммунную систему пациента:
Запрещается использовать аспирин во избежание развития побочных эффектов.
Если наблюдается тяжелая форма болезни, врачами прописывается прием противовирусных препаратов. Рекомендованная доза ацикловира составляет 800 мг 5 раз в сутки на протяжении недели. В особо тяжелых случаях практикуется внутривенное введение препарата 3 раза в день в дозировке 10 мг/кг массы тела.
Антигистаминные средства помогают справиться с зудом и отечностью. Хорошо показали себя:
Их суточная доза не должна превышать 4 таблеток.
Допускается обработка кожных покровов специальными препаратами, уменьшающими зуд и другие кожные проявления. Например, «Фенистил-гель» допускается использовать многократно в течение суток.
Эффективным методом борьбы с ветряной оспой является вакцинация. В ряде стран – Японии, Австралии, США, Австрии вакцинирование от ветряной оспы включено в национальный прививочный календарь. Данная процедура позволяет сформировать иммунитет к болезни на всю жизнь.
Представители ВОЗ и производители вакцин рекомендуют проводить иммунизацию от ветряной оспы детям, достигшим годовалого возраста. Российские специалисты не советуют проводить процедуру детям до 2 лет. Взрослые не имеют ограничений по возрасту.
Для вакцинации используют живую вакцину и специфический иммуноглобулин.
При введении живого ослабленного вируса Varicella Zoster в организме развивается бессимптомная легкая форма ветряной оспы. Происходит образование антител, которые обеспечивают стойкий длительный иммунитет.
В России разрешено использование следующих вакцин:
- «Окавакс» (Япония) применяется для вакцинации детей с 12-месячного возраста и взрослых. Вводится однократно внутримышечно. Используется в качестве экстренной профилактики не позднее 3 суток после контакта с инфицированным человеком. Минимальная стоимость препарата составляет 1900 рублей;
- «Варилрикс» (Бельгия) вводится двукратно с интервалом 6–10 недель. Допускается для вакцинирования детей, начиная с 9 месяцев и взрослых. Средняя цена в аптеках составляет 2200 рублей.
Препарат «Зостевир» является специфическим иммуноглобулином к вирусу ветряной оспы. Он помогает облегчить протекание болезни и ускорить процесс выздоровления. Медикамент вводится внутримышечно 1 раз в сутки в дозировке от 1 до 3 мл в зависимости от показаний. Не содержит живого вируса и не обеспечивает пожизненный иммунитет.
Инфекционисты в ряде стран не видят необходимости во всеобщей иммунизации против ветряной оспы в детском возрасте, так как в большинстве случаев до достижения подросткового возраста наблюдается легкое течение этой болезни. Вакцинация назначается только при наличии объективных показаний, например, ослабленном иммунитете.
Британские инфекционисты выявили связь между иммунизацией в детстве и заболеванием опоясывающим лишаем, вызываемом тем же вирусом, в зрелом возрасте.
Для человека, не переболевшего ветрянкой в детском возрасте, вакцинация является 100-процентно правильным решением.
Единственным надежным способом предохранения от заражения ветрянкой является вакцинация. Остальные методы не дают стопроцентной гарантии. Однако вероятность инфицирования при заболевании одного из членов семьи можно снизить при соблюдении следующих мер предохранения:
- полная изоляция заболевшего;
- применение отдельной посуды;
- использование ватно-марлевых повязок;
- прием противовирусных препаратов или своевременная вакцинация.
Знание и соблюдение профилактических мер позволяет избежать заражения ветряной оспой или перенести ее без осложнений.
Узнать мнение специалистов о ветрянке вы можете, просмотрев видео.
источник
Одним из самых распространенных инфекционных заболеваний считается ветряная оспа – это болезнь, которая в большинстве случаев встречается в детском возрасте, реже данным недугом страдают взрослые. Эту болезнь сложно спутать с другой, поскольку она имеет характерные признаки в виде водянистых высыпаний по всему телу, которые вызывают зуд. При правильном и своевременном лечении болезнь проходит весьма быстро, но при расчесывании прыщей могут остаться некрасивые маленькие шрамы на теле. Как правило, страдают заболеванием один раз в жизни, после чего в организме вырабатываются клетки, которые способны бороться с вирусом ветрянки. Рецидивы возможны в исключительных случаях, когда в первый раз болезнь была в легкой форме.
Ветрянка (ветряная оспа) – инфекционное заболевание, которое развивается остро и характеризуется появлением ряда специфических признаков. Болезнь очень заразна, поэтому при появлении первых симптомов рекомендован карантинный режим для больного. Переносчиком ветрянки является вирус Varicella Zoster, а передается заболевание воздушно-капельным путем, поэтому в зоне риска находятся все люди, которые контактировали с больным, не имеют прививки от болезни и не болели ею.
Заболевание проходит несколько этапов развития, для которых характерны особые признаки. Стадии ветрянки:
- Заражение и инкубационный период. На данном этапе происходит попадание вируса в организм, чаще всего через слизистую оболочку рта или носа. Во время инкубационного периода болезнь никак себя не проявляет, отсутствуют любые признаки и человек не является заразным.
- Первые симптомы ветрянки. Вирус развивается в клетках и иммунитет начинает активную борьбу с ним, что провоцирует повышение температуры, появление головной боли. С появления первых симптомов человек становится заразным для окружающих, поэтому его следует поместить в карантин.
- Острая стадия развития болезни. На данном этапе происходит поражение нервных клеток и кожи, появляются первые высыпания.
- Финальная стадия характеризуется улучшением общего состояния здоровья, нормализацией температуры и прекращением появления высыпаний на коже. Человек больше не представляет угрозу для окружающих и он может вернуться к привычному образу жизни.
Различают несколько форм ветрянки типичная и атипичная, последняя, в свою очередь, подразделяется на несколько видов:
- Рудиментарная форма развивается у тех, кому в инкубационный период была сделана инъекция иммуноглобулина, а также у детей, у которых остался остаточный иммунитет. Для данного типа ветряной оспы характерно слабое течение болезни, сыпь проявляется в минимальных количествах, не наблюдается лихорадка или ухудшение самочувствия.
- Геморрагическая. Тяжелая форма течения болезни, которая проявляется у людей с иммунодефицитом или тех, кто принимает гормоны. Основными характерными симптомами является очень высокая температура, ярко выраженная интоксикация организма, нередко наблюдается кровоизлияние в кожу, носовые кровотечения. Главную опасность данной формы составляет высокая вероятность летального исхода.
- Висцеральная форма. Проявляется данный вид у недоношенных, новорожденных детей, людей с синдромом иммунодефицита. Форма характеризуется тяжелым и длительным течением, продолжительным периодом лихорадки и обильными высыпаниями на коже. Часто наблюдается поражение внутренних органов, нервной системы.
- Гангренозная форма. Редкая форма ветряной оспы, которая характеризуется высокой интоксикацией, длительным периодом лечения и появлением высыпаний больших размеров, на которых за короткое время образовываются корочки с некрозом. После отпадания корочек остаются язвы и рубцы. Как правило, для данной формы характерно осложнение в виде сепсиса, и нередко болезнь заканчивается смертью.
Главной причиной развития ветряной оспы является заражение вирусом. В медицине на данный момент нет четкого ответа, почему одни люди заражаются ветрянкой, а другие нет, но весомым фактором заражения является ослабленный иммунитет.
К причинам, способствующим развитию заболевания, относится:
- Ослабленный иммунитет, что может быть вызвано разными факторами: проведение химиотерапии, наличие иммунодефицита, детский ослабленный организм, прием медикаментозных препаратов определенной группы, например, антибиотиков.
- Тесный контакт с человеком, носителем вируса ветрянки и больного данным заболеванием.
- Отсутствие прививки от ветряной оспы.
Первые симптомы ветрянки могут появиться спустя 10-20 дней после контакта с больным и выражаются такими признаками:
- Значительное повышение температуры тела до сорока градусов, появление лихорадки.
- Увеличение лимфатических узлов.
- Появление головной боли.
- Отсутствие аппетита, общая слабость организма.
- Сыпь при ветрянке – специфический признак заболевания. По своей природе она представляет собой огромное количество одиночных волдырей, наполненных жидкость, которые очень зудят и доставляют массу дискомфорта. Изначально пузыри появляются на слизистых оболочках, на животе и лице, после чего распространяются по всему телу. Появление новых волдырей и сохранение высокой температуры может длиться несколько дней, после чего все симптомы стихают и остается лишь зудящая сыпь, которая также проходит со временем. Важно помнить, категорически запрещено расчесывать волдыри, иначе могут остаться рубцы, шрамы.
У взрослых заболевание протекает гораздо сложнее и тяжелее: очень высокая температура, которая сохраняется на протяжении длительного времени; обильные высыпания, локализация которых наблюдается на слизистых оболочках. Нередко больных с таким диагнозом госпитализируют и проводится лечение под контролем врачей.
Диагностировать заболевание весьма просто по специфическим признакам (появлении сыпи и повышении температуры), что можно сделать и самостоятельно в домашних условиях. Для получения консультации и подтверждения диагноза необходимо обратиться за помощью к педиатру или терапевту (не стоит отправляться в больницу, чтобы не допустить распространение заболевания, а следует вызвать врача на дом).
Лечить ветрянку можно дома самостоятельно, если нет осложнений. Врач после осмотра пациента назначает ряд медикаментозных препаратов и дает рекомендации, которые помогут облегчить состояние больного. Главное, правильно выполнять все рекомендации доктора и не царапать кожу, чтобы избежать инфицирования или образования некрасивых рубцов, шрамов.
Как лечить ветрянку в домашних условиях:
- Прием антигистаминных препаратов, которые помогут облегчить состояние пациента, снимут зуд. К таковым препаратам относится: Диазолин, Супрастин, Лоратадин. Дозировка противоаллергенных препаратов назначается врачом и зависит от возраста пациента, количества высыпаний и других факторов.
- Медикаменты, нормализующие температуру тела. Важно помнить, ребенку категорически запрещено давать препараты, содержащие аспирин (ацетилсалициловую кислоту), поскольку такие лекарства могут привести к развитию опасного заболевания – синдрома Рея. Для детей чаще всего используется Парацетомол, Панадол, Нурофен.
- Прием успокаивающих ванн, которые также помогут избавиться от зуда. Для приготовления может использоваться овсянка, перемолотая в порошок и добавленная в воду, или сода.
- Противовирусная терапия: Ацикловир, Фамцикловир, Герпевир. Прием препаратов данной группы позволяет уменьшить проявление симптомов.
- Важно соблюдать гигиену: часто менять постельное белье, одежду; тщательно протирать высыпания, чтобы не допустить инфицирования.
- Использование зеленки или раствора марганцовки, что поможет присушить волдыри и ускорит процесс их подсушивания. Кроме того, такая обработка поможет следить за появлением новых высыпаний и отследить момент появления последних волдырей.
- Если имеются высыпания в ротовой полости следует полоскать рот фурацилином, настоем трав (календулой, корой дуба). Кроме того, не следует есть острую, чрезмерно соленую или кислую пищу. При поражении конъюктивы следует использовать интерферон для закапывания.
- Обильное питье для выведения из организма токсинов, восстановления водного баланса и улучшения общего состояния здоровья.
- Ультрафиолетовое облечение используется после образования корочек – такая процедура ускорит процесс отшелушивания.
В случае отсутствия своевременного лечения могут развиваться осложнения, которые нанесут существенный вред здоровью. У детей они встречаются гораздо реже, поскольку они все вакцинированы от ветрянки и их организм быстрее справляется с болезнью. У людей пожилого возраста развитие осложнений встречается весьма часто, при чем мужчины гораздо тяжелее переносят болезнь, нежели женщины.
Особенную опасность составляет ветрянка при беременности, поскольку инфицирование в первом триместре может спровоцировать заражение плода и привести к патологическим изменениям плода. Находясь в интересном положении, девушкам следует ограничить контакт с больными ветряной оспой, даже если сами они уже болели или привиты.
Можно ли заболеть ветрянкой второй раз?
Рецидив ветрянки встречается крайне редко, ведь, как правило, после перенесенного заболевания вырабатывается иммунитет к вирусу ветряной оспы. Чаще всего второй раз болеют люди, у которых значительно ослаблен иммунитет (в частности, ВИЧ-инфицированные, с наличием лейкоза после химиотерапии, с донорскими органами).
Чем мазать ветрянку?
Для быстрого заживления волдырей врачи рекомендуют использовать 1% спиртовой раствор бриллиантовый зеленый или 5% раствор калия перманганата. Смазывание высыпаний позволит предотвратить развитие инфекции и ускорит подсушивание корочки. Снизить зуд поможет протирание кожи глицеролом или водой с уксусом или спиртом.
Какой инкубационный период ветрянки?
От момента контакта с больным человеком до появления первых признаков может пройти 10-21 дней.
Как лечить ветрянку у взрослых?
Лечение ветряной оспы у взрослых включает основную терапию, как и у детей (антигистаминные препараты, противовирусные, препараты для снижения температуры). Для людей старшего возраста используются более сильные препараты, в том числе может применяться аспирин для понижения температуры, лекарства для борьбы с вирусом сильного действия.
Главным методом профилактики является вакцина от ветрянки. Детям и подросткам делают прививки во время которых вводится живая вирусная инфекция, что способствует выработке иммунитета от болезни или снижает тяжесть заболевания. Нередко проводят комбинированную вакцинацию, которая включает прививку от кори, краснухи и ветрянки.
В особенных случаях проводят вакцинацию иммуноглобулином для повышения иммунного ответа на вирус ветрянки. Вводится данный препарат в организме не позже чем через 36 часов после контакта с больным ветряной оспой. Как правило, это такая прививка показана в таких случаях:
- Во время беременности женщинам, не болевшим ветрянкой и не привитым от данной болезни.
- Недоношенным детям.
- Новорожденным малышам, матери которых имеют явные признаки ветряной оспы.
- Взрослым и детям, у которых ослаблен иммунитет и не вырабатываются антитела к вирусу ветрянки.
источник