Вакциноассоциированный полиомиелит (ВАП) является грозным постпрививочным осложнением, развивающимся в результате использования живой полиовакцины Себина. Заболевание чаще протекает в абортивной (малосимптомной) форме, реже — с поражением мотонейронов передних рогов спинного мозга, характеризующимся развитием монопарезов и благоприятным исходом. Сегодня этот вид осложнения встречается крайне редко, в основном у лиц с ослабленным иммунитетом. Частота возникновения осложнения составляет 1 случай на 2 — 4 млн. прививок. Крайне низкий уровень осложнений объясняется тем, что первоначально делаются 2 прививки инактивированной полиовакциной (ИПВ), и только последующие прививки — живой оральной полиовакциной (ОПВ). Использование подобной схемы препятствует распространению вируса.
В XX веке была одержана победа над целым рядом опаснейших инфекционных заболеваний. Классический пример — оспа. Заболевание ликвидировано повсеместно к концу 1970 годов. Эта победа дала толчок продолжать работы в направлении ликвидации других опасных инфекционных заболеваний. Сегодня врачи и ученые всего мира работают над вопросом ликвидации полиомиелита. В случае успеха полиомиелит станет после оспы вторым инфекционным заболеванием, полностью ликвидированном на планете Земля. Эндемичными по заболеванию в настоящее время являются Пакистан и Афганистан. В других странах встречаются спорадические случаи заболевания.
Вакцинация от полиомиелита является главной защитой от заболевания. Охват 95% детского населения прививками является необходимым условием повсеместного уничтожения (эррадикации) заболевания. Очевидно, что при проведении массовой иммунизации с применением живой оральной полиовакцины непривитых детей или неполностью привитых детей и взрослых будут возникать случаи вакциноассоциированного полиомиелита. Заболевание чаще протекает в абортивной (малосимптомной) форме и заканчивается полным выздоровлением. В ряде случаев развивается вакциноассоциированный паралитический полиомиелит, протекающий с поражением мотонейронов передних рогов спинного мозга. Заболевание характеризуется развитием монопарезов, благоприятным течением и исходом.
Рис. 1. Полиомиелит у детей: последствия заболевания.
В России с целью профилактики полиомиелита используются два вида вакцин: импортная инактивированная полиовакцина (ИПВ) и отечественная живая оральная полиовакцина (ОПВ). Вакцинирование против полиомиелита проводится многократно:
- в 3 и 4,5 месяца ребенок прививается ИПВ, в 6 месяцев — ОПВ;
- в 18 и 20 месяцев и в возрасте 14 лет проводится ревакцинация вакциной ОПВ.
Вакцина ИПВ не содержит живых вирусов. Она обладает высокой степенью иммуногенности — обеспечивает развитие достаточно напряженного типоспецифического гуморального иммунитета.
Вакцина ОПВ содержит в своем составе резко ослабленные вирусы. Ее предназначение — поддержка ранее выработанного иммунитета. Исключительно редко вакцина вызывает развитие развитие вакциноассоциированного паралитического полиомиелита (ВАПП).
Рис. 2. Пероральная вакцина — самая популярная вакцина против полиомиелита.
Данный вид инфекции развивается у иммунизированных пациентов с иммунодефицитом и в случаях контактов с вакцинированными детьми.
Одной из главных причин развития постпрививочного осложнения является снижение иммунитета (состояние иммунодефицита) у детей на момент проведения вакцинации с применением живой вакцины Себина. Недиагностированная иммунологическая недостаточность в прививочный период может привести к развитию вялых параличей — вакциноассоциированному паралитическому полиомиелиту (ВАПП).
Одной из причин развития поствакцинного осложнения является применение у ранее непривитых детей живой оральной полиомиелитной вакцины (ОПВ) на фоне иммунодефицита.
Постпривичное осложнение развивается у одного ребенка из 150 тысяч привитых от полиомиелита ОПВ после первой прививки.
После прививки с использованием ОПВ дети представляют опасность для взрослых и детей, их окружающих, так как являются потенциальными носителями вируса полиомиелита. Фекально-оральный является основным путем распространения инфекции. Такие случаи осложнения чаще развиваются в коллективах и семьях, где много детей. Обыкновенная гигиена (частое мытье рук, горшков и игрушек) и разобщение детей не привитых от полиомиелита или не привитых 3-х кратно с детьми, привитыми ОПВ на срок 2 месяца, предотвратит развитие заболевания. Иммунодефицитные дети, привитые ОПВ, выделяют вирусы во внешнюю среду значительно дольше.
Одной из причин развития вакциноассоциированного полиомиелита является особенность некоторых вирусов при смене среды обитания (пассаж через кишечник) вновь обретать вирулентные свойства и поражать нейроны спинного мозга.
От детей, привитых ОПВ, могут заболеть взрослые с резко ослабленной иммунной системой по причине развития у них ряда заболеваний, в том числе СПИДА, онкологических заболеваний, при приеме подавляющих иммунитет препаратов. Таким лицам следует исключить на время контакт с привитым ОПВ ребенком и неукоснительно соблюдать правила гигиены памятуя, что фекально-оральный является основным путем распространения инфекции.
Рис. 3. Последствия полиомиелита. Парез верхних конечностей у взрослого и ребенка.
- Острый паралитический полиомиелит, развившийся через 4 — 30 дней после проведения вакцинации с использованием ОПВ, расценивается как вакциноассоциированный полиомиелит.
- Инкубационный период заболевания у лиц, находившихся в контакте с детьми, привитыми вакциной ОПВ может составлять 60 и более дней.
- У детей с резко ослабленным иммунитетом вакциноассоциированный паралитический полиомиелит может развиться даже через 6 мес.
Абортивная (апаралитическая) форма заболевания протекает с повышенной температурой тела, явлениями ОРЗ и нарушениями работы кишечного тракта. Признаки поражения центральной нервной системы отсутствуют. Течение заболевания благоприятное и заканчивается полным выздоровлением.
Выявляют острый вялый паралич педиатры и детские неврологи. Клинические симптомы заболевания сходны с таковыми при полиомиелите, вызванном природным вирусом.
- На ранних этапах развития заболевания симптомы ВАП напоминают ОРЗ и расстройства кишечника, у ребенка появляется сильная головная боль, бессонница, вялость, чувство усталости, отмечаются подергивания отдельных групп мышц.
- Далее развивается паралитическая стадия. Мышечный тонус (чаще нижних конечностей) снижается, отмечается ограничение объема произвольных движений, ребенок начинает прихрамывать и подволакивать ногу, развивается парез. Эти явления бывают слабо выраженными и часто просматриваются. В редких случаях произвольные движения полностью исчезают, развивается паралич мышц. Длительность паралитической фазы составляет от 1 до 2 недель.
- После стадии параличей наступает восстановительный период. Как правило, отмечается полное восстановление функции пораженных мышц, в ряде случаев может отмечаться слабая гипотония. Редко дефект полностью не восстанавливается и больной остается инвалидом пожизненно. Процесс восстановления длится месяцы и даже годы.
- В случае развития стойких параличей пораженные мышцы атрофируются, развиваются контрактуры, конечности укорачиваются и деформируются, в костях развивается остеопороз (резидуальный период). Больной остается пожизненно глубоким инвалидом.
Рис. 4. Полиомиелит у детей. Вялый парез левой конечности (фото слева). Паралич нижних конечностей и атрофия мышц (фото справа).
Критериями диагностики ВАПП являются:
- Появление первых симптомов заболевания после проведения вакцинации с использованием живой оральной полиовакциной в период с 4 до 30 дня после прививки и до 60 дней в случае контактирования с недавно вакцинированным ОПВ.
- Обнаружение вакцинного штамма вируса 1 и 2 типов в 2-х пробах кала, взятых с интервалов в 1 день.
- Выделение вируса по антигенам сходного с вакцинным штаммом.
- Увеличение титра специфических антител в крови в 4 и более раза.
- Наличие иммунодефицитного состояния, подтвержденного иммунологическими и биохимическими исследованиями.
Рис. 5. При вакциноассоциированном паралитическом полиомиелите поражаются мотонейроны передних рогов спинного мозга.
Лечение ВАП начинается с изоляции больного в стационар инфекционной больницы. Время пребывания в стационаре составляет 40 дней, при легком течении заболевания и быстром восстановлении — 21 день. В месте проживания проводится дезинфекция в полном объеме. Питание ребенка должно быть вкусным и разнообразным.
Строгий постельный режим рекомендуется сроком на 2 — 3 недели. Абсолютный покой — главный фактор профилактики параличей. Однообразное положение меняется каждые 2 часа.
Специфического лечения при ВАП не существует. Основное лечение — симптоматическое:
- Выраженный болевой синдром купируется парацетамолом, ибупрофеном или анальгином, накладыванием шины и тепловыми процедурами.
- Гамма-глобулин вводится с целью связывания антигенов возбудителя и удаления иммунных комплексов.
- Витаминотерапия проводится с первых дней заболевания и далее во всех стадиях заболевания. Показаны Аскорбиновая кислота, Витамин В2 и В12.
- В ранний восстановительный период применяются медиаторы и стимуляторы нервной системы. Прозерин, Галантамин и Дибазол восстанавливают нервно-мышечную проводимость. Глутаминовая кислота (аминокислота) оказывает возбуждающее влияние на нейроны. Возбуждают мышцы воздействие низкочастотного тока.
- Пассивная гимнастика и массаж пораженных конечностей проводятся со 2 — 3 недели болезни. Лечебная гимнастика проводится длительно.
- Одно из важных мест в лечении ВАП играют физиотерапевтические процедуры: УВЧ-терапия, диатермия, из тепловых процедур наилучший эффект дает озокерит.
Применяется гидро- и магнитотерапия, лечение грязями.
- Детям с последствиями вакциноассоциированного полиомиелита через 6 месяцев показано санаторное лечение. Морские купания, грязевые апликации и ванны благотворно влияют на исход заболевания.
Рис. 6. Последствия полиомиелита. Парез нижних конечностей у взрослого и ребенка.
Лучшей защитой от полиомиелита является вакцинация
источник
В 80-ых годах прошлого столетия, полиомиелит был распространен по всему миру и приводил в большинстве случаев к инвалидности и смертности. С 1988 года ВОЗ приняла решения начать глобальную профилактику опасной вирусной патологии путем вакцинации. Это позволило снизить заболеваемость на 99%.
В России для иммунизации применяют живые препараты. Отзывы о таких средствах довольно противоречивые. Иногда в СМИ публикуется информация о том, что прививка привела к развитию вакциноассоциированного полиомиелита. Важно понимать, что это за осложнение и почему оно возникает.
ВАПП или вакциноассоциированный полиомиелит развивается только после использования живых оральных прививок, которые содержат ослабленный вирус. Можно выделить две причины возникновения такой патологии. Появление ВАПП в большинстве случаев объясняется иммунодефицитным состоянием ребенка.
Оральную вакцину капают в рот. Когда препарат достигает кишечного тракта, ослабленный вирус начинает там размножаться и стимулировать иммунную систему вырабатывая антитела способные убить полиомиелитный патоген. Созданная в ходе такой реакции защита, сохраняется в течение длительного времени.

Повышают вероятность развития ВАПП такие состояния:
- ВИЧ-инфицирование;
- онкологическая болезнь;
- псориаз;
- слабость иммунной системы вследствие перенесенного инфекционного или неинфекционного заболевания.
Также ученые объясняют развитие ВАПП способностью возбудителя, содержащегося в прививке, мутировать и агрессивно воздействовать на организм. Так, японские ученые в ходе долгих исследований выявили, что штамм повысил свою нейровирулентность. Такой вирус обладает способностью негативно влиять на работу центральной нервной системы.
ВАПП развивается крайне редко. Инкубационный период длится от 5 до 30 дней. У лиц с иммунодефицитом патологические признаки могут начать появляться через полгода после прививки. Симптоматика зависит от вида патологии и состояния иммунной системы человека.

- инаппарантная. Признаки болезни отсутствуют. Полиомиелитный вирус обнаруживается лишь в результатах анализа крови. Такой тип патологии встречается редко;
- висцеральная. Это более распространенный вид ВАПП. У пострадавшего наблюдаются гипертермия, боль в горле, подташнивание, кашель, ринит и понос. Спустя неделю все проходит;
- непаралитическая. Возникают те же самые симптомы, что и при висцеральной форме, но они более выражены. Также для такого типа ВАПП характерны неврологические проявления, напряжение затылочных мышц. Наблюдаются сильные головные боли без параличей. Выздоровление наступает спустя месяц;
- паралитическая. Самый опасный и тяжелый вид ВАПП. Начинается патология с симптомов простуды. Потом самочувствие начинает стремительно ухудшаться: появляются эпизоды потери сознания, бред, судорожные припадки. При проведении пальцем по позвоночнику пострадавший испытывает сильную боль. При гибели одной четвертой части всех нервных клеток возникает паралич рук или ног. Полная обездвиженность встречается лишь в 1% случаев. Опасным для жизни считается атрофирование мышц дыхательной системы.
По статистическим данным, у 2/3 детей в начале развития патологии повышается температура. Кишечный синдром отмечается у 1/3 пострадавших. Вялые парезы наблюдаются на пятый день болезни. Они отличаются стойкостью и сохраняются в течение двух месяцев. Чаще всего ВАПП возникает у грудных малышей.
ВАПП очень похож на синдром Гийена-Барре, миелит поперечного типа. Поэтому первостепенной задачей медика является дифференциация патологии.
С этой целью применяются методы лабораторной диагностики. Для этого берется мазок из носоглотки, порция крови или образец каловых масс и проводится исследование. Это позволяет подтвердить диагноз.
При вирусном носительстве в каловых массах и мазке человека обнаруживаются патогены. При ВАПП в крови выявляется повышенная скорость оседания эритроцитов, лейкоцитоз. В спинномозговой жидкости определяется избыточное количество белка и мононуклеаров.
Доктор также обращает внимание на визуальные проявления болезни:
- нисходящие параличи;
- высокую температуру;
- сниженные сухожильные рефлексы.
При подозрении на вакциноассоциированный полиомиелит, пострадавшего госпитализируют в инфекционный стационар. Лечение проводится только в условиях больницы. Терапии, направленной на устранение причины ВАПП, не существует. Поэтому все действия врачей направлены на купирование негативной симптоматики.
Назначаются такие препараты:
Для реабилитации людей с параличами используют физиотерапевтические методики. Хорошо помогает восстановить активность движений ЛФК. С целью улучшения кровообращения показано выполнение пассивных упражнений.

Живые вакцины содержат ослабленные вирусы. После введения такого препарата человек начинает некоторое время выделять бациллы. Этих вакцинных патогенов слишком мало для заражения здорового ребенка, но для лица с иммунодефицитом вполне достаточно для развития контактного ВАПП.
Привитый ОПВ человек представляет опасность для ослабленных лиц в течение двух месяцев после манипуляции. Для здоровых людей контакт с недавно вакцинированным человеком может пойти на пользу: они получают порцию вирусных штаммов, которая способствует поддержке напряженности иммунитета.
Если прививка ОПВ была сделана человеку с низким защитным барьером, то у него может начаться ВАПП. В этом случае больной представляет угрозу даже для здоровых лиц. После заражения, у непривитого появляются все признаки вакциноассоциированного полиомиелита.

В целях защиты от заражения специалисты дают такие рекомендации ослабленным лицам:
- в период до двух месяцев не контактировать с недавно привитым;
- принимать иммуностимулирующие препараты, если вакцинированный ОПВ является членом семьи.
В России официальный учет и контроль поствакцинальных осложнений ведется с 1998 года. Подобную работу выполняют специалисты национальных научных институтов и эксперты ВОЗ. Но ситуация анализируется преимущественно в столице и крупных городах.
Около двадцати детей при этом были непривитыми против опасной вирусной болезни и заразились от лиц, получивших дозу ОПВ. По подсчетам специалистов, ВАПП после вакцины возникает в 1 случае из 9 млн.
В 2004 году было зарегистрировано 15 эпизодов ВАПП. В 2006 году вероятность развития вакциноассоциированного полиомиелита у детей до 14 лет составляла 1-2 случая на 100 тыс. привитых.
В 2015-2016 годах статистика не была опубликована. По данным, полученным из интернета, частота ВАПП составляла в этот период 1 эпизод на 1-3 млн человек. Сегодня вероятность заражения полиомиелитом от привитого еще ниже.
Такая статистика объясняется тем, что многие родители стали отдавать предпочтение инактивированным прививкам. В мире вакциноассоциированный полиомиелит возникает с вероятностью один случай на 4 млн привитых человек.
Безопасна ли прививка от полиомиелита и нужно ли ее делать ребенку? Ответы в видео:
Таким образом, ВАПП может возникать по причине мутации вакцинного вируса или слабости иммунной системы ребенка. Заражению подвержены не только привитые, но и те люди, которые с ними контактируют. Сегодня наблюдается тенденция к уменьшению случаев ВАПП. Это объясняется тем, что многие отдают предпочтение инактивированным вакцинам.
источник
Живая оральная вакцина против полиомиелита долго была стандартной частью графика иммунизации детей. Иногда она могла вызывать вакциноассоциированный полиомиелит. Позже стало ясно, что необходим переход на использование других форм вакцинации. Но было сложно изменить программу, которая работала хорошо в течение столь длительного времени. В здравоохранении не смогли сделать это до 1997 года. Последовательный график вакцинации был официально изменён только в 2000-е годы.
Процесс, возникающий в результате применения вакцины, когда ослабленный штамм полиовируса в пероральной вакцине мутирует и вызывает появление симптомов паралитического полиомиелита, называется «вакциноассоциированным полиомиелитом» (ВАП).
ВАП является редким явлением, возникающим по статистике только после введения примерно 1 из 2,7 миллиона доз оральной полиомиелитной вакцины.
Вспышки или циркулирующие штаммы различной формы полиомиелита вакцинного полиовируса, в основном, происходят, если большинство населения не привито и не имеет устойчивого иммунитета.
Вспышки вакцинного полиовируса наблюдались в:
Во всём мире, начиная с 2000 года, зафиксировано около 15 500 фактов паралитического вакциноассоциированного полиомиелита. Но за это же время применение вакцины позволило предотвратить более 5 миллионов случаев возникновения паралитической формы болезни.
Примерно 1 из 4 человек с полиовирусной инфекцией будет иметь признаки, напоминающие грипп, которые могут включать: ангину, лихорадку, усталость, тошноту, головную боль, боль в животе. Все эти симптомы обычно длятся от 2 до 5 дней и затем проходят самостоятельно.
На начальной стадии симптомы практически не проявляются, затем возникает лёгкое недомогание, которое ошибочно можно принять за симптомы обычной простуды. Далее следует стадия, когда появляются болевые ощущения в местах, где проходят нервные окончания, головная боль. Последняя стадия связанна с параличом конечностей, чаще всего нижних.
Иногда в течение 24 часов при вакциноассоциированном полиомиелите симптомы ухудшаются, появляются интенсивная головная боль, боли в шее и спине, острая слабость в ногах.
Изменения, в первую очередь, затрагивают кишечник человека, принявшего пероральную вакцину против полиомиелита. Наблюдаются повышение температуры, недомогание, головная боль, боль в горле и проблемы с кишечной функцией.
Болезнь сопровождается миалгией, сильными мышечными спазмами и менингизмом в течение нескольких дней. Затем происходит развитие параличей нижних конечностей. Всё это происходит в течение 48 часов.
ОПВ – оральная полиовирусная вакцина – не способна вызвать паралитическую форму заболевания. В поствакцинальном периоде антигены действуют в кишечнике, и таким образом развивается иммунитет к инфекции.
Одно из объяснений возникновения ВАП связано с изменением схемы иммунизации. Дело в том, что после перехода на график ИПВ (инъекций полиовирусной вакцины) с ОПВ после 1997 года было зафиксировано ещё несколько случаев. Исследования иммунных реакций у детей показали, что большинство пациентов, получавших две дозы ИПВ, продуцировали антитела к полиовирусу типов 1 и 2 (92 и 94 %), и только 74 % привитых вырабатывали антитела к полиовирусу типа 3.
Так, ребёнок не продуцирует достаточное количество антител к полиовирусу типа 3 после получения двух доз ИПВ. Как следствие, когда ему дадут ОПВ, у него может развиться вирус полиомиелита 3-го типа.
При каких обстоятельствах ВАП может возникнуть у взрослых:
- стандартная иммунизация не рекомендуется взрослым, которые не получали вакцины против полиомиелита в детстве;
- взрослым, которые никогда не были вакцинированы, иммунизация рекомендуется перед поездкой в районы, где возможно инфицирование полиомиелитом (такие как Индия, Пакистан, Афганистан и Нигерия);
- вакцинация рекомендуется ранее не привитым работникам здравоохранения, тесно контактирующим с пациентами, которые могут выделять полиовирусы, – как правило, прибывающими из стран, где вирус все ещё присутствует. Вакцинация также нужна лабораторным работникам, которые работают с образцами, содержащими полиовирусы;
- за первой дозой ИПВ должна последовать вторая через 4-8 недель. В идеале третью дозу следует давать через 6-12 месяцев после второй. Её разрешается назначать через четыре недели после второго укола, если это необходимо, чтобы путешественник мог получить все три дозы до отъезда.
Взрослый человек считается полностью защищённым от полиомиелита, если получил, по меньшей мере, три дозы ИПВ и три дозы ОПВ.
Связанный с иммунодефицитом вакцинно-производный полиовирус типа 3 у детей раннего возраста впервые был зафиксирован в Южной Африке в 2011 году.
Пациенты с первичным иммунодефицитом склонны к постоянному выделению вируса. После введения живой ослабленной оральной полиовакцины такие больные имеют повышенный риск возникновения паралитического полиомиелита, вызванного нею.
Живая аттенуированная оральная полиовакцина (ОПВ) по-прежнему является предпочтительным препаратом для использования в развивающихся странах. Возвращение к вирулентности может происходить во время репликации ОПВ у людей и приводить к редким случаям ассоциированного с вакциной паралитического полиомиелита у реципиентов и их близких контактов. Два дополнительных фактора, которые могут повлиять на эрадикацию полиомиелита и вызвать осложнения: длительная, постоянная инфекция производными ОПВ-вирусов у лиц с первичным гуморальным иммунодефицитом (так называемые иммунодефицитные полиовирусы, вызванные вакцинами); циркулирующие вакцинно-производные полиовирусы (ВДПВ) в районах с низким уровнем охвата вакцинацией.
Установлено, что лица, родившиеся с первичным иммунодефицитом, всегда заражаются ВДПВ после воздействия ОПВ. Иммунокомпетентные лица продуцируют вакцинные вирусы полиомиелита в течение 2-3 месяцев, в то время как длительная экскреция (от 6 месяцев до 10 лет) была обнаружена у лиц с первичным гуморальным иммунодефицитом. Риск заражения паралитическим полиомиелитом, связанным с вакциной, у этих пациентов в 3000 раз выше.
Когда детей вакцинируют ОПВ, ослабленный вирус остаётся в желудке и кишечном тракте в течение двух недель, в то время как организм вырабатывает антитела к нему. Вирус выделяется с фекалиями и может привести к загрязнению водоёмов, особенно в районах с плохими санитарными условиями, и инфицированию других детей в людных местах.
Когда уровни коллективной иммунизации высоки, это не имеет значения, потому что вероятность попадания вируса в контакт с непривитым ребёнком чрезвычайно мала. Но когда уровень иммунизации недостаточно высокий, возбудитель заболевания может воздействовать на человека, не прошедшего вакцинацию. Это не значит, что у ребёнка обязательно разовьётся полиомиелит. Однако если вирус распространяется от непривитого малыша к другому или к членам семьи, транспортная цепь функционирует на протяжении длительного периода (обычно вирус передается в течение 5 месяцев). Существует вероятность того, что ослабленный патоген закончит мутировать и вновь примет активную форму.
Вакциноассоциированный полиомиелит у непривитых детей фиксируется только в тех районах, где уровень вакцинации очень низкий.
Предполагается, что перианальный абсцесс является фактором риска (на основании некоторых ограниченных результатов ретроспективных исследований). Этот фактор риска, подобно множественным внутримышечным инъекциям, которые были идентифицированы исследователями в этой роли ещё в прошлом веке.
Два фактора риска говорят о том, что, помимо обычного пути заражения через кишечный тракт, не следует игнорировать путь воздействия через повреждения кожи (изъязвления), как ещё один способ вызвать полиомиелит. При локальных травмах и поражениях кожи может увеличиться вероятность попадания оральной полиовирусной вакцины в организм. Поэтому для дальнейшего снижения заболеваемости ВАП при первой прививке следует избегать перечисленных проявлений. Если есть перианальный абсцесс, особенно у маленьких детей, большое внимание надо уделить лечению и очистке детского кишечника от инфицированных каловых масс. При повреждении кожных покровов рекомендуется дождаться их заживления.
Полиомиелит является заразным заболеванием, но у большинства людей при попадании вируса в организм симптомы не проявляются. Однако у небольшого процента инфицированных пациентов полиовирус поражает нервные клетки головного и спинного мозга, в частности, нервные клетки спинного мозга, которые контролируют мышцы, участвующие в произвольных движениях, таких как ходьба. Постоянный паралич возникает в каждом из 200 случаев полиомиелита.
В развивающихся странах часть населения остаётся непривитой. Антисанитария и плохая гигиена способствуют распространению вируса и усложняют лечение полиомиелита у детей.
Подобное явление называется «постполиомиелитным синдромом» и является поздним осложнением паралитического полиомиелита.
Симптомы могут проявиться спустя 15-20 лет, приблизительно у 25-40 % из тех, у кого был паралитический полиомиелит. Симптомы постполиомиелита могут проявляться в виде мышечной боли, слабости и даже паралича.
Однако постполиомиелитный синдром не возникает после вакцинации живой вакциной против полиомиелита.
Лекарство от полиомиелита ещё не изобрели. При диагностировании этого заболевания реализуется симптоматическая терапия. Применяются гамма-глобулин, секуринин, галантамин, «Прозерин».
Однако полиомиелит близок к полной ликвидации. Тип полиомиелита 1 остаётся эндемичным только в трёх странах: Афганистане, Нигерии и Пакистане. В развитых странах применяется инактивированная полиомиелитная вакцина, поэтому количество случаев ВАП находится на рекордно низком уровне.
источник
Это одна из самых опасных вирусных инфекций, передающихся воздушно-капельным путем. Вакциноассоциированный полиомиелит может возникать у непривитых детей, входящих в контакт с ребенком, которому проведена вакцинация живой культурой.
Важно исключать подобные контакты у малышей. Особенно опасен вирус для деток, которые по возрасту или по медицинским показаниям пока что не были привиты от этой инфекции.
Вакциноассоциированный паралитический полиомиелит возникает при первичном заражении. После контакта с привитым человеком или носителем проходит 10 – 14 дней инкубационного периода. После этого появляются первые симптомы – у детей это может быть острое начало, подобное ОРВИ или гриппу. При контакте с малышом после вакцинации каплями у взрослого человека может развиваться вторичная иммунная реакция, но благодаря тому, что в организме присутствуют уже выработанные антитела, выздоровление наступает самостоятельно с кратчайшие сроки.
После проведенной вакцинации живой культурой вируса человек опасен для окружающих в течение 14 дней. В этот период следует соблюдать правила личной гигиенической безопасности всем без исключения членам семьи.
Медицинская статистика свидетельствует о том, что случаи ВАПП в нашей стране очень редкие. Вспышки случаются, но исключительно по причине халатного отношения медицинского персонала, отвечающего за инструктаж родителей перед и после вакцинации. Врач обязан предупредить родителей о том, чтобы бала использована живая культура. Также рассказывается, чем это опасно и как грамотно проводить профилактику заражения в домашних условиях.
Предлагаем узнать про пути передачи, симптомы заболевания и методы лечения этой инфекции в условиях современной медицины. Помните, что чем раньше вы обратитесь за квалифицированной медицинской помощью, тем выше шансы на успешное и быстрое выздоровление.
Преимущественно диагностируется вакциноассоциированный полиомиелит у непривитых детей, реже заболевают взрослые. Обычно в эту категорию попадают пожилые люди со сниженным иммунитетом. Давайте разберемся, как передается полиомиелит после вакцинации живой вакциной и каким образом происходит передача инфекции.
Возбудителем полиомиелита является полиовирус, который может входит в состав вакцины в живом или инактивированном виде. Считается, что убитая культура не дает достаточного иммунитета против опасной инфекции. Поэтому часто врачи используют для вакцинации культуру живого полиовируса, который по сути вызывает у ребенка легкую форму заболевания. Мало того, малыш становится активным распространителем вируса в окружающей среде.
Возбудитель после живой вакцины полиомиелита выделяется в огромном количестве со слюной и слизистым секретом носовых ходов, каловыми массами и мочой. Вакциноассоциированный полиомиелит у детей может возникать не только спустя 2 недели после контакта с источником инфекции.
В ряде случаев у привитого против полиомиелита после вакцинации возникает феномен носительства вируса. При этом он сохраняет свою заразность для окружающих на протяжение 4-6 месяцев. И только по окончанию этого срока наступает очищение тканей от вируса и выработка устойчивого иммунитета. Как правило, такие случая связаны с тем, что вакцинация проводится с нарушением медицинской инструкции. Например, прививаются дети, которые только что переболели ОРВИ и у них пока что очень слабый иммунитет, не способный справиться с живым вирусом полиомиелита.
Из первичного места внедрения (обычно это слизистые оболочки желудочно-кишечного тракта) вирус распространяется с током крови. При проникновении в нервное волокно он активируется и начинает свое разрушительное действие. Основной удар приходится на структуры спинного мозга. В результате этого развиваются параличи нижних и верхних конечностей, страдает мышечная структура дыхательной и сердечной систем.
Важно знать, заразен ли ребенок после капель против полиомиелита для того, чтобы предпринять активные меры профилактики. Стоит всегда уточнять у врача информацию о проводимых прививках и используемых для этих препаратов. Спрашивайте, заразен ли ребенок после живой вакцины полиомиелита или нет, поскольку эта информация может быть очень важной для вас. С помощью простого вопроса можно обезопасить свою семью от этой страшной инфекции.
Также уточняйте, с кем и сколько времени ребенку нельзя общаться после живой вакцины полиомиелита, как обеспечить безопасность других членов семьи. Вы должны с точностью знать о том, как передается полиомиелит после вакцинации для того чтобы исключить все вероятные пути передачи возбудителя.
На все эти вопросы вам должны быть предоставлены исчерпывающие ответы. Не решайтесь на вакцинацию если у вас сохраняются хоть какие-то непонятные вопросы.
Вопрос о том, может ли быть полиомиелит после капель, данных ребенку, волнует каждую современную мать. Ответ на этот вопрос зависит от множества факторов. Среди них существенными являются следующие аспекты:
- отсутствие у ребенка противопоказаний для проведения вакцинации;
- нормальный уровень иммунитета в период этой процедуры;
- применение только безопасных и проведенных препаратов;
- строгое соблюдение всех рекомендаций врача в период после прививки;
- соблюдение правил личной гигиены всеми членами семьи.
Важно знать, какой препарат используется. Всего в педиатрической практике применяется два вида вакцин: живые и инактивированные. «Пентаксим» относится ко второму типу, соответственно после этих капель никакой вакциноассоциированный полиомиелит у детей невозможен. В этом препарате нет живого вируса. К этому же поколению относится вакцина «Имовакс Полио».
К сожалению, далеко не всегда применяются именно эти составы. Часто детям дают живую вакцину и даже не предупреждают об этом родителей. В результате возникают следующие побочные эффекты:
- повышается риск развития вакциноассоциированного паралитического полиомиелита у контактных лиц;
- часто возникают первичные расстройства кишечника и желудка при внедрении ослабленного штамма вируса;
- носительство вируса ребенком на протяжение очень длительного периода;
- развитие паралитического вакциноассоциированного полиомиелита у привитого малыша в результате ослабления его иммунной системы.
Интересуйтесь тем, что ставят и дают вашему ребенку. Это право каждого родителя. Просите предоставлять исчерпывающую информацию. При непонимании отказывайтесь от медицинских манипуляций.
Как правило, симптомы вакциноассоциированного полиомиелита возникают после того, как пройдет инкубационный период. Он составляет в среднем 12 дней. После этого в зависимости от формы ВАПП могут развиваться неврологические и интоксикационные симптомы вакциноассоциированного полиомиелита у детей.
Причиной заболевания является либо прием живой вакцины при нарушении дозировки или правил проведения вакцинации, либо заражение от носителя (привитого живой вакциной).
Основные признаки развивающейся клинической картины следующие:
- острое начало, имитирующее ОРВИ или грипп с повышением температуры тела до 38 – 39 градусов по Цельсию;
- быстрое появление сильного насморка с отделением большого количества слизистого прозрачного секрета из носовых ходов;
- сухой надрывный кашель без выделения мокроты;
- спустя сутки присоединяется диспепсия (сильные рези в животе, схваткообразные боли по ходу тонкого кишечника, жидкий многократный стул, иногда – рвота);
- наблюдается расстройства сна (чередуются периоды беспокойства и бессонницы с сонливостью);
- спустя 3-4 дня присоединяются сильные боли по ходу позвоночника;
- еще спустя сутки начинают проявляться парезы и параличи верхних и нижних конечностей, может возникать затруднение при осуществлении дыхательных движений грудной клетки.
Симптомы проявляются с той остротой и интенсивностью, которая характерна для одной из форм течения патологии:
- легкая абортивная инфекция, обычно не требует лечения и проходит самостоятельно в течение 3-4 дней;
- средняя степень тяжести фиксируется при паралитическом полиомиелите;
- тяжелая форма обычно затрагивает центральную нервную систему и может привести к смерти малыша.
Наиболее опасна стволовая форма поражения спинного мозга. Она быстро приводит к полному поражению центральной нервной системы. Ребенок теряет способность самостоятельно дышать, поскольку поражаются межреберные мышцы и диафрагма. Наступает летальный исход от остановки сердца. Даже при удачном исходе параличи сохраняются на всю оставшуюся жизнь.
Паралитический вакциноассоциированный полиомиелит у детей дает стойкие парезы. Для их полного устранения потребуется не менее года интенсивной комплексной терапии. Лучше всего проводить реабилитацию с использованием методов мануальной терапии. Так можно избежать отставания в физическом и нервно-психическом развитии. Справиться с атрофией мышц и деструктивными изменениями в суставах помогут и некоторые лекарственные препараты. Важно строго соблюдать все рекомендации лечащего врача.
С целью лабораторной диагностики при наличии подозрения на легкую форму заболевания исследуют кровь, слюну и кал пациента. В них выделяется живой вирус. Также берется для анализа спинномозговая жидкость. В ней обнаруживаются характерные изменения, такие как мерцающий оттенок и повышение белков на фоне увеличения содержания мононуклеаров.
Медицинская статистика вакциноассоциированный полиомиелит у детей ставит в ряд редких инфекций. За 10 лет с 1994 по 2004 год на территории РФ было выявлено и диагностировано менее 100 случаев этой инфекции. Из них в 28 случаях заболевание развивалось без вакцинации. Дети были не привиты. В 47 случаях по результатам проведенного служебного расследования была доказана халатность медицинского персонала. В 14 случаях причиной развития вакциноассоциированного полиомиелита стало ослабление иммунитета и вторичный или врождённый иммунодефицит.
Для лечения вакциноассоциированного полиомиелита используются исключительно симптоматические методы. Нет препаратов, которые действуют на возбудителя заболевания. Поэтому врачам остается только ждать, когда организм пациента сам справиться с этой опасной инфекцией. В тяжелых случаях применяются гамма-глобулины и вытяжки из крови людей, которые обладают высоким уровнем антител к полиовирусу.
В острой стадии при любой форме заболевания лечение проводится в отделениях интенсивной терапии. Это важно для обеспечения возможности подключения аппаратов искусственного дыхания и проведения реанимационных мероприятий в случае возникновения такой необходимости.
Очень важна профилактика вакциноассоциированного полиомиелита после прививки живой вакциной. Все члены семьи должны быть проинформированы о том, что существует опасность заражения. Поэтому для привитого малыша выделяется отдельная посуда и предметы личной гигиены.
Важно проводить влажную уборку в помещениях не реже 1 раза в день с применением хлорсодержащих препаратов. Регулярное проветривание также уменьшит шансы вируса на выживание в окружающей среде.
Все проживающие с ребенком должны завести привычку регулярно мыть руки с мылом.
Шиловская Н.А. врач-инфекционист 1-ой категории
источник
Вакциноассоциированный полиомиелит — это крайне тяжелое постпрививочное осложнение. Оно может возникнуть после использования живой полиовакцины Себина. В большинстве случаев заболевание протекает в малосимптомной форме, но возможно и агрессивное развитие патологии, сопровождающееся поражением мотонейоронов, располагающихся в передних рогах спинного мозга.
Живые прививки от полиомиелита широко распространены, т. к. они вводятся путем закапывания ребенку в рот. Считается, что причина возникновения признаков полиомиелита кроется в сниженном иммунитете ребенка. В этом случае защитные механизмы организма не могут справиться с живым, хотя и ослабленным, вирусом. Наиболее часто развивается вакциноассоциированный полиомиелит у непривитых детей, которые не получили ранее инъекцию АКДС в мышцу бедра и другие базовые вакцины.
Так как из-за появления на рынке некачественных препаратов участились случаи возникновения нежелательных реакций, при использовании прививок проводится уведомление родителей о риске применения вакцин, способных защитить ребенка от самых опасных вирусных и бактериальных инфекций, и об отказе от них.
Для снижения риска развития нежелательных реакций нужно проводить вакцинацию только тогда, когда ребенок будет полностью здоровым.
Даже небольшая простуда, вызванная легким переохлаждением, является препятствием для прививки, т.к. ОРВИ указывает на снижение иммунитета.
В особую группу риска развития вакциноассоциированного полиомиелита входят дети, являющиеся носителями ВИЧ или страдающие СПИДом. Причина развития этого осложнения вакцинации может быть следствием не только нарушения медицинских инструкций, в которых четко указывается, что осуществлять вакцинацию детей со сниженным иммунитетом нельзя, — сильные проявления болезни у ребенка могут возникнуть, если препарат производился с нарушениями или хранился в ненадлежащих условиях.
Существует 2 формы вакциноассоциированного полиомиелита, в т.ч. абортивная и паралитическая. Первый вариант встречается намного чаще. Абортивная форма патологии часто не сопровождается появлением выраженной симптоматики. Нередко клинические признаки этого варианта течения заболевания почти невозможно отличить от ОРЗ. Это нарушение является благоприятным и всегда заканчивается выздоровлением.
Более редкой и опасной формой считается вакциноассоциированный паралитический полиомиелит.
На начальной стадии развития патология также проявляется симптомами ОРЗ, но в дальнейшем приводит к тяжелым неврологическим нарушениям.
Инкубационный период после введения вакцины может занять от 2 недель до 1 месяца. Если по прошествии данного периода возникают симптомы ОРЗ, это вакциноассоциированный полиомиелит у детей, который в дальнейшем может протекать в абортивной или паралитической форме.
Признаки вакциноассоциированного полиомиелита начинают нарастать сразу после завершения инкубационного периода. На начальной стадии развития как абортивной, так и паралитической формы патологии наблюдается появление следующих симптомов:
- диарея;
- боли в животе;
- бессонница;
- повышение температуры тела;
- вялость;
- подергивание отдельных групп мышц;
- головные боли.
При абортивной форме патологии данные проявления сохраняются на протяжении недели, а затем происходит выздоровление. При паралитической форме происходит усугубление признаков болезни. Наблюдается повышение мышечного тонуса, что приводит к сильному ограничению объема произвольных движений.
У ребенка отмечается нарастание признаков паралича мышц верхних или нижних конечностей. Длительность нарастания паралитических симптомов составляет 1-2 недели. После этого начинается восстановительный период. Он может занять около года. В большинстве случаев за этот период функция пораженных мышц восстанавливается.
Если нервные окончания, отвечающие за иннервацию мышц, поражены слишком сильно, развиваются стойкие параличи, которые в дальнейшем дополняются сильнейшей атрофией мышц. В этом случае пациент на всю оставшуюся жизнь остается инвалидом.
После внедрения вируса и завершения его инкубационного периода стремительно повышается количество патогена в крови. Он проникает в мотонейроны спинного мозга, а также в ствол головного. На наличие данного процесса указывает разрушение миелиновой оболочки.
Вирус дестабилизирует процесс продукции белка и нуклеиновых кислот. Данное состояние вызывает характерные паралитические симптомы. При неблагоприятном течении, когда до 1/3 нервных клеток оказываются поврежденными, у пациента выявляются стойкие параличи.
Если после проведения вакцинации у ребенка возникли признаки ОРЗ, его нужно как можно быстрее показать педиатру. Диагностика данного патологического состояния предполагает проведение следующих исследований:
- общий и биохимический анализы крови;
- анализ спинномозговой жидкости;
- ПЦР;
- биопсия нервных окончаний.
Нередко ребенку требуется дополнительная консультация невролога для выявления имеющихся признаков поражения нервных окончаний.
При этой патологии терапия направляется на устранение имеющихся симптоматических проявлений. Для связывания антигенов вируса вводится гамма-глобулин. Это позволяет понизить активность возбудителя. Для купирования болевого синдрома применяются анальгетики и нестероидные противовоспалительные средства.
На всех стадиях развития болезни пациентам необходим прием витаминов группы В и С. В восстановительный период в схему лечения вводятся стимуляторы и медиаторы нервной системы. Кроме того, пациентам требуется длительный курс физиопроцедур и занятий с инструктором ЛФК.
Профилактика вакциноассоциированного полиомиелита в первую очередь предполагает тщательное обследование ребенка еще до проведения прививки АКДС с целью выявления возможных противопоказаний. После осуществления вакцинации рекомендуется держать ребенка в тепле не менее 7 дней, чтобы снизить риск развития ОРВИ.
Сразу после введения вакцины не стоит давать ребенку еду или питье на протяжении часа. Перед использованием препарата необходимо осмотреть упаковку. Вакцина является чувствительной к температурному режиму. Для контроля данного параметра на упаковке имеется пометка с термометром, позволяющим точно определить, годится ли вакцина для применения.
источник
В наши дни в России ведётся полемика по вопросу вакцинации против этой болезни. В СМИ публикуется информация о тяжёлых последствиях прививки от полиомиелита живой вакциной. Обсуждается опасная вероятность возникновения вакциноассоциированного паралитического полиомиелита (ВАПП). Давайте проясним эту ситуацию и выясним, что это такое — вакциноассоциированный полиомиелит, после каких прививок он развивается? Какова статистика вакциноассоциированного полиомиелита по РФ?
Возбудитель заболевания — полиовирус. Период инкубации составляет 1–2 недели. Источник заражения — больной человек или носитель вируса этой болезни. Больной выделяет вирус с мочой, фекалиями, из слизистой носа в продолжение 7–14 дней.
Вирусоноситель же выделяет вирусы с фекалиями в течение 5 месяцев. Вирус передаётся по воздуху с частицами слюны при разговоре, кашле, а также фекально-оральным путём при пользовании предметами быта (посудой, игрушками, полотенцами).
Вирус попадает с загрязнённых предметов в желудок и кишечник человека. В организме вирус с током крови и лимфы попадает в центральную нервную систему. В сером веществе спинного мозга он вызывает разрушения, которые ведут к парезам и параличам.
Для профилактики полиомиелита существуют 2 вида вакцин.
- Живая оральная вакцина, которая содержит ослабленный вирус. Как раз эта вакцина может вызвать вакциноассоциированный полиомиелит. Вводится она путём закапывания в рот детям.
- Инактивированные вакцины, такие как «Пентаксим», «Имовакс Полио». Они содержат убитый вирус полиомиелита.
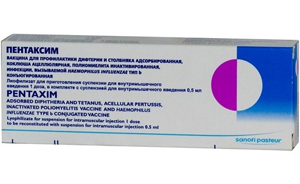
- полное исключение развития вакциноассоциированного полиомиелита;
- отсутствие побочного кишечного расстройства;
- выработка 100%-го иммунитета.
Последствия от применения живой оральной вакцины:
- возможность вызывать вакциноассоциированный паралитический полиомиелит;
- риск заражения окружающих после вакцинации, так как ребёнок после прививки выделяет живой вирус из носоглотки и с фекалиями в продолжение 2 месяцев;
- развитие кишечных расстройств.
Вакциноассоциированный полиомиелит у детей развивается после прививки ребёнка живой вакциной, которая вводится закапыванием в рот. Чаще всего ВАПП развивается у грудных детей с ослабленной иммунной системой или с иммунодефицитом. Симптомы вакциноассоциированного полиомиелита у детей появляются в разные периоды времени в зависимости от пути инфицирования:
-
после прививки живой вакциной признаки вакциноассоциированного полиомиелита могут появиться с 4 по 30 день;
- после контакта с лицом, привитым живой вакциной, симптомы вакциноассоциированного полиомиелита появляются в продолжение 2 или 3 месяцев;
- у иммунодефицитных лиц симптомы могут появиться даже через полгода.
По тяжести течения различают 3 формы ВАПП.
- Абортивная форма — лёгкая степень. Выздоровление наступает через месяц.
- Паралитическая форма характеризуется развитием параличей, в сочетании с повышенной хрупкостью костной ткани.
- Инвалидизация пациента вследствие выраженной мышечной атрофии или смертельный исход.
Симптомы абортивной формы вакциноассоциированного полиомиелита:
-
повышение температуры тела;
- кашель, насморк;
- головные боли;
- диспепсические расстройства;
- бессонница или сонливость;
- подёргивание мышц;
- боли в спине в области позвоночника и конечностях.
Симптомы заболевания проходят в течение 1 месяца.
При паралитической форме вакциноассоциированного полиомиелита у детей на фоне сниженной температуры развиваются парезы и параличи разных групп мышц. Чаще всего поражаются мышцы бедра, реже шеи и туловища, диафрагмы. Ребёнок не в состоянии нормально двигать конечностями.
При стволовой форме поражаются мышцы языка, глотки, шеи и лица. Ребёнок не в состоянии держать даже голову. Через 2 недели развивается мышечная атрофия, за которой следуют вывихи суставов.
Восстановление парезов происходит очень медленно в течение полугода. После этого периода остаётся стойкая мышечная атрофия и контрактура. Суставы не разгибаются и не сгибаются. Затем развиваются параличи, кифосколиоз (искривление позвоночника), укорочение и деформация парализованной конечности.
В случае поражения мышц диафрагмы и брюшных мышц наступает летальный исход в 10–25% случаев.
Взрослые болеют полиомиелитом сравнительно редко. Чаще всего они заражаются от больного ребёнка. В случае заболевания диким вирусом ребёнок заразен в течение 2 недель. У лиц с ослабленным иммунитетом заражение может произойти от ребёнка, привитого живой оральной вакциной. Ведь ребёнок после вакцинации 2 месяца выделяет вирус из носоглотки и с фекалиями.
Симптомы и течение вакциноассоциированного полиомиелита у взрослых такие же, как и у детей. К числу заразившихся с тяжёлыми последствиями относятся люди с ослабленным иммунитетом, с онкологическими заболеваниями, ВИЧ-инфицированные лица.

При вакциноассоциированном полиомиелите в крови выявляется увеличенная скорость оседания эритроцитов и лейкоцитоз (повышение количества лейкоцитов). В спинномозговой жидкости обнаруживаются опалесцирующий (мерцающий, переливающийся) оттенок, повышенное количество мононуклеаров и белка до 500 мг. В анализе кала выявляется вирус 1 и 2 типов.
Этиотропного лечения (направленного на устранение причины заболевания) нет. При лечении используется симптоматическая медикаментозная терапия. Назначаются гамма-глобулин, секуринин, «Прозерин», галантамин.
Реабилитации больных с параличами включает физиотерапевтические методы терапии. После восстановления активных движений применяется ЛФК. Для улучшения кровообращения у пациентов с параличами показаны пассивные движения. Физиотерапевтические процедуры в области передней части грудной клетки помогают предотвратить ателектазы — спадение доли лёгкого.

В среднем вакциноассоциированный полиомиелит после живой вакцины в России возникает в 1 случае из 9 миллионов. В 2004 году в России зафиксировано 15 случаев вакциноассоциированного полиомиелита. В 2006 году у детей до 14 летнего возраста было 1,5 случая ВАПП на 100 000 населения. В 2015–2016 годах точная статистика не опубликована, но в интернете встречаются данные о развитии ВАПП с частотой 1 случай на 1–3 миллиона после первой вакцинации и 1 на 6–12 миллионов от повторных прививок.
По мнению профессора В. М. Студеникина, вакциноассоциированный полиомиелит может совсем исчезнуть в случае использования для профилактики заболевания исключительно инактивированные полиовакцины, без применения живой вакцины.

Во время контакта при разговоре и пользовании предметов быта члены семьи могут заразиться полиомиелитом. Во избежание заражения нужно тщательно мыть руки с мылом всей семье. Посуду мыть горячей водой с применением чистящих средств. Рекомендуется проветривать комнату несколько раз в день и делать в квартире влажную уборку. Нельзя целовать ребёнка в губы.
В заключение напомним, что в ряде случаев после прививки живой оральной вакциной развивается паралитический полиомиелит. Такие случаи дают опрометчивый повод родителям отказаться от прививок против этой страшной болезни. В наше время почти все страны мира отказались от применения живой оральной вакцины, и перешли на применение вакцин, которые содержат убитый вирус. К таким вакцинам относятся «Имовакс Полио» и «Пентаксим». Они безопасны в любом возрасте, не вызывают паралич после прививки и вырабатывают 100% иммунитет. Решение о применении в России только инактивированных вакцин в инъекционной форме уже принято на федеральном уровне.
источник
Вакциноассоциированный полиомиелит, или как его еще называют – ВАПП, возможен при осложнении после введения вакцины против полиомиелита, согласно утвержденной прививочной схеме.
Для иммунизации от острозаразного заболевания нервной системы применяются 2 вида иммунобиологических средств:
- Инактивированный препарат для подкожного или внутримышечного введения, приготовленный из убитого вируса. Он не спровоцирует ВАПП. Вакцина используется для иммунизации детей до года. В результате у них создается первичный, начальный иммунитет против детского паралича.
- Живая вакцина, приготовленная из резко ослабленного, но живого вируса. Для ее введения необходимо закапать капельки в рот ребенка. Ее используют для проведения повторной вакцинации детей после года, для поддержания уже созданного иммунитета. С применением препарата и связано развитие ВАПП.
Вакциноассоциированный полиомиелит может развиться:
- у детей, что были привиты живой вакциной;
- у не привитых лиц от детского паралича, контактировавших с малышами, что получили живой вирус.
Слабый вирус у здорового ребенка проникает в эпителиальную клетку кишечника, и провоцирует стимулирующее воздействие на иммунные процессы, в результате чего начинает вырабатываться специальный иммунитет против «полио». Данные белковые соединения плазмы крови препятствуют развитию заболевания, уничтожают ослабленные вирусы.
Вакциноассоциированный полиомиелит у детей развивается при иммунодефицитном состоянии (врожденная патология или СПИД). Живую вакцину таким детям вводит запрещено.
Существует 3 типа заболевания, что отличаются друг от друга тяжестью течения:
- Абортивный тип – выделяется легким течением. Полное выздоровление наблюдается спустя месяц.
- Паралитический тип – сопровождается развитием паралича, особенно если у ребенка хрупкие кости.
- Инвалидность – тяжелая форма, развивающаяся в итоге активно прогрессирующего отмирания мышечных тканей. В редких случаях форма может стать причиной летального исхода.
Симптомы болезни возникают в разный период его протекания, в зависимости от инфицированного пути:
- Первые признаки абортивной формы ВАПП после попадания живого вируса наблюдаются в течение месяца;
- Признаки вакциноассоциированного типа детского паралича, развитого после контакта с привитым человеком, появляются в течение квартала;
- У детей с иммунодефицитом, симптомы ВАПП могут появиться по истечении полугода.
Симптомы ВАПП характерны типичному проявлению полиомиелита, что провоцируется природным вирусом.
У ребенка наблюдаются такие проявления:
- внезапно и резко повышается температура;
- повышается выделение слизи из носовой полости;
- ребенок часто кашляет и чихает;
- возможно увеличение уровня притока крови в зону скопления лимфоидной ткани;
- расстройство деятельности кишечника, проявляющееся в частых испражнениях;
- ребенок плохо и беспокойно спит;
- частые судороги;
- мигрени и т.д.
При прогрессировании заболевания после оральной противополиомиелитной вакцины возможны такие симптомы:
- вялость и слабость мышц и кора;
- трудность в координации движений и держании равновесия;
- сохранение чувствительности в заданных зонах;
- появление вялого паралича.
При своевременном лечении восстановление начинается спустя 60 дней, а полное выздоровление ребенка наступает спустя полгода, но иногда вся процедура восстановления занимает 2-3 года. В исключительных случаях выздоровление не наступает, ребенок становится инвалидом. Если произошел паралич дыхательных путей — летальный исход наступает в 90 процентах случаев.
Клинические симптомы отмечаются между 3 и 31 днем введения препарата, но при инфицировании в результате контакта с зараженным ребенком, инкубационный период может достигать 60 дней. Если состояние ребенка ухудшилось после плановой вакцинации против «полио» необходимо тут же обратиться к участковому педиатру, чтобы на корне предотвратить смертельные последствия!
Главное определить форму болезни, вычислив тесную связь именно с введением препарата. Результаты диагностического обследования должны подтверждаться несколькими клиническими анализами. Это позволит определить вирус детского паралича, а также нарастающие вирусные антитела.
В анализе крови определяется высокая концентрация эритроцитарных оседаний. Анализ цереброспинальной жидкости определит критическую опалесценцию, а также увеличенное количество мононуклеаров и белков. Кал ребенка позволит выявить вирус двух типов.
Эффективной терапии, устраняющей причину полиомиелита, пока не создано. Главным направлением считается симптоматическая диагностика. Чаще всего назначаются активные вещества Секуринина, Галантамина, Прозерина, гамма-глобулина и т. д. При поражении дыхательных путей назначается вентиляция легких.
При выявлении ВАПП больного немедленно изолируют в медицинский бокс с дальнейшей дезинфекцией места его жительства. Все, кто как-то контактировал с больным, должен соблюдать карантин, а непривитые дети в экстренном порядке получают необходимые вакцины против «полио». Карантин прекратится, если у взрослого или ребенка не проявятся симптомы заболевания на протяжении 41 дня.
В том случае, когда вакциноассоциированный полиомиелит сопровождается развитием детского паралича, в период реабилитации необходимо выполнять массажные процедуры, физиотерапию, ЛФК и тренировки в воде. Для повышения кровотока необходимый грамотный комплекс упражнений. Комплекс физиотерапевтических методик в области легких предотвращает их опадания.
Тяжелая форма заболевания может привести к параличу. Это встречается крайне редко, но такая вероятность существует, поэтому при первом негативном проявлении необходимо проконсультироваться с участковым педиатром!
Перед приемом капелек от детского паралича важно соблюдать такие условия:
- детям с 2-х месячного возраста рекомендуется вакцинироваться капельками только спустя несколько недель после использования инактивированной вакцины. Только так можно выработать стойкие иммунные реакции;
- женщина, во время ожидания малыша, не должна вакцинироваться, из-за возможных патологических нарушений в развитии эмбриона;
- перед процедурой необходимо проконсультироваться с педиатром, чтобы определить вероятные противопоказания;
- в период распространения вирусных инфекций, а также других сезонных заболеваний массового типа, вакцинацию стоит отложить до оптимизации эпидемиологической ситуации;
- в соответствии с утвержденным прививочным календарем, обязательная вакцинация проводится детям до наступления подросткового возраста;
- в том случаи, когда капельки даются грудничкам, и они выплюнули дозу при закапывании, необходимо повторно провести процедуру. Если же ребенок еще раз выплюнул или срыгнул капельки, вакцинацию необходимо отложить на 60 дней;
- после вакцинации запрещено кушать или пить в течение 60 минут;
- препарат крайне чувствительный к температурным перепадам, поэтому на нем есть специальные отметки с термометром, что указывает на их годность.
Даже незначительные погрешности правилах не обязательно станут причиной развития ВАПП. Риск провоцирования нежелательных последствий у малышей, конечно, очень велик, но даже неполноценный курс иммунизации позволит выработать стойкий иммунитет против вируса.
Чтобы предупредить разные виды поствакцинального осложнения, а также вакциноассоциированный полиомиелит, необходимо придерживаться составленной схемы введения вакцины двух типов. Детям до 12 месяцев, с высоким риском развития заболеваний, прививаются внутримышечно или внутривенно. При отсутствии противопоказаний, в дальнейшем ревакцинация будет проводиться капельками.
Антитела, что появляются в итоге введения инактивированного препарата, создают крепкую защиту от заболевания при следующем введении капелек. Исключение составляют малыши с врожденным иммунодефицитом, где риск развития заболевания сохраняется даже при смешанной схеме иммунизации. Таким детям препарат вводится только внутривенно или внутримышечно.
Кроме того, профилактика предусматривает:
- наблюдение у врача во время пост вакцины;
- необходимо избегать стресса и эмоционального напряжения;
- нельзя заниматься спортом или физически занимать ребенка;
- необходимо соблюдать диетического питания, избегая жирных, соленых, копченых блюд, а также продуктов аллергенов;
- во время сезонных ОРВИ и гриппа необходимо избегать мест скопления многих детей, не водить их в сад или школу.
Маленькому ребенку и взрослому стоит соблюдать гигиенические мероприятия, особенно детям или школьникам, так как немытые руки часто являются причиной инфекционных процессов. Если соблюдать все условия и меры предосторожности, шансы развить полиомиелит снижается на 50%.
Сегодня мнение специалистов, иммунологов, вирусологов и детских врачей о необходимости проведения вакцинации против полиомиелита капельками крайне противоречиво.
Одни горят, что процедура потенциально грозит опасностью детям, так как она очень часто становится причиной разных осложнений. Многие педиатры рекомендуют применять только инактивированные препараты, без участия капелек. Другие иммунологи и педиатры считают, что только капельки могут победить распространенность недуга и при регулярном использовании могут надежно защитить от массовых инфекций.
Статистика страны указывает, что в период с 1998-2004 год в стране было отмечено свыше ста случаев заболевания вакциноассоциированный полиомиелит, что чаще всего возникали у пациентов, что не привиты. При этом инфекция возникла при контакте, от ранее привитых пациентов. В ряде случаев это является причиной отказа от ранней вакцинации.
Необходимо учитывать, что практически все демократические страны отказались от использования капелек, перейдя на другие инактивированные аналоги (активные вещества Пентаксима и Имовакса Полио). Лабораторным путем доказано, что они действеннее, чем живая вакцина и крайне редко становятся причиной осложнений. Препарат демонстрирует результат при выработке устойчивых иммунных реакций.
Живая вакцина должна вводиться детям старше года, если у них отсутствуют противопоказания. Если иммунодефицит врожденный или приобретенный, применение препарата запрещено. В период после введения капелек, ребенка должен наблюдать врач. Не нужно допускать психологической нагрузки, развития инфекции у привитого. В это время рекомендуется соблюдать гипоаллергенную диету.
источник















 после прививки живой вакциной признаки вакциноассоциированного полиомиелита могут появиться с 4 по 30 день;
после прививки живой вакциной признаки вакциноассоциированного полиомиелита могут появиться с 4 по 30 день; повышение температуры тела;
повышение температуры тела;



