А98.5 Геморрагическая лихорадка с почечным синдромом (ГЛПС)
Инкубационный период от 8 до 35 дней
Начальный (лихорадочный) период:
- Гипертермия, симптомы общей интоксикации, миалгии (мышцы спины, поясничной области);
- Светобоязнь, возможно нарушение зрения (3-5 день болезни): ощущение «сетки» перед глазами и расплывчатость отдаленных предметов;
- Одутловатость и яркая гиперемия лица, шеи, зева, инъекция сосудов склер и конъюнктивы;
- геморрагический синдром: петехиальная сыпь в подмышечных областях и на боковых поверхностях туловища, в последующие дни — пурпура, при тяжелом течении — экхимозы, положительные симптомы «жгута» и «щипка», носовые кровотечения, кровоизлияния в склеры;
- рвота, абдоминальные боли, нарастание болей в поясничной области;
- возможна артериальная гипотензия, совпадающая с лизисом температуры тела.
Олигурический (олигоaнyрический) период (6-9 день болезни):
- Снижение температуры тела, без улучшения состояния;
- Выраженная цефалгия, сухость во рту, тошнота, рвота, икота, абдоминальные боли, метеоризм, возможна диарея;
- Жалобы на нестерпимые боли в поясничной области;
- Олигурия, анурия, возможно развитие ОПН, уремической комы;
- Брадикардия, артериальная гипотензия или гипертензия;
- Геморрагический синдром.
- Сбор анамнеза (одновременно с проведением диагностических и лечебных мероприятий);
- Осмотр врачом (фельдшером) скорой медицинской помощи или врачом специалистом выездной бригады скорой медицинской помощи соответствующего профиля;
- Пульсоксиметрия;
- Термометрия общая;
- Контроль диуреза;
- Регистрация электрокардиограммы, расшифровка, описание и интерпретация электрокардиографических данных.
Дополнительно при артериальной гипотензии или, и олигурии, анурии:
- Исследование уровня глюкозы в крови с помощью анализатора;
- Мониторирование электрокардиографических данных;
Для врачей анестезиологов- реаниматологов:
- Контроль ЦВД (при наличии центрального венозного доступа).
- Обеспечение лечебно-охранительного режима;
- Горизонтальное положение или горизонтальное положение с возвышенным положением верхней половины туловища;
- При артериальной гипотензии:
- Ингаляторное введение 100% О2 на постоянном потоке ч/з носовые катетеры (маску);
- Катетеризация кубитальной или, и других периферических вен;
- Натрия хлорид 0,9% — в/в капельно, со скоростью от 10 мл/кг/час, под аускультативным контролем легких, на месте и во время медицинской эвакуации;
- При гипертермии (t° тела > 38,5°С):
- Анальгин 50% — 2 мл в/м +
- Димедрол 1% — 1мл в/м +
- Папаверин 2% — 2 мл в/м;
- При геморрагическом синдроме:
- Этамзилат натрия — 500 мг в/в болюсом;
- Аскорбиновая кислота — 500 мг в/в болюсом;
- При артериальной гипотензии (САД 90% на фоне оксигенации 100% О2, уровне сознания > 12 баллов по шкале ком Глазго, САД > 90 мм рт.ст.:
- Проводить терапию;
- Выполнить медицинскую эвакуацию.
источник
Клинические рекомендации (протокол) по оказанию скорой медицинской помощи при острой лихорадке у детей
Российское общество скорой медицинской помощи Союз педиатров России
Настоящие клинические рекомендации утверждены на заседании Правления общероссийской общественной организации «Российское общество скорой медицинской помощи» 1 октября 2015 г. в г. Судаке (Республика Крым).
Настоящие клинические рекомендации подготовлены с участием членов профильной комиссии «Педиатрия», рецензированы, утверждены на заседании исполкома профессиональной ассоциации детских врачей Союз педиатров России на Конгрессе педиатров России 2015 г. Председатель исполкома — главный внештатный специалист педиатр Минздрава России, акад. РАН А.А. Баранов, зам. председателя — главный внештатный детский специалист аллерголог-иммунолог Минздрава России, чл.-корр. РАН Л.С. Намазова-Баранова.
1. Клинические рекомендации (протокол) по оказанию скорой медицинской помощи при острой лихорадке у детей
Баранов Александр Александрович — акад. РАН, директор ФГБУ «Научный центр здоровья детей» Минздрава России, главный внештатный специалист педиатр Минздрава России
Шайтор Валентина Мироновна — д-р мед. наук, проф. кафедры скорой медицинской помощи ГБОУ ВПО «Северо-Западный государственный медицинский университет им. И. И. Мечникова» Минздрава России
Таточенко Владимир Кириллович — д-р мед. наук, проф., главный научный сотрудник ФГБУ «Научный центр здоровья детей» Минздрава России
Лихорадка (febris, pyrexia) является неспецифической защитной приспособительной реакцией человека, выработанной в процессе эволюции, представляющей собой ответ организма на болезнь или иное повреждение, которая характеризуется повышением температуры организма.
Лихорадка является наиболее распространенным поводом к вызову врача-педиатра — 8 из 10 вызовов, а врача скорой медицинской помощи — до 30%.
R50.9 Лихорадка неуточненная.
Способы измерения температуры тела у детей: в аксиллярной зоне, ректальный способ, в паховых складках.
Лихорадка может быть обусловлена инфекционным либо неинфекционным процессом (кровоизлиянием, опухолью, травмой, отеком мозга и т.д.).
В отличие от перегревания (гипертермии), когда организм не может сохранить температуру тела в пределах нормы, при лихорадке все возможные механизмы терморегуляции направлены на усиленный нагрев тела за счет возрастания теплопродукции и ограничения теплоотдачи. Колебания температуры тела во время инфекционного заболевания зависят от степени прогрессирования или затихания инфекционного процесса, т.е. от взаимодействия микро- и макроорганизмов.
В большинстве случаев возникновения лихорадки первичным является попадание в организм инфекционных и некоторых неинфекционных патологических агентов, а также образование в самом организме субстанций, которые иммунная система воспринимает как чужеродные, которые активируют фагоцитарную систему организма (выделение биологически активных веществ, эндогенных пирогенов). Проникшие в головной мозг пирогены способствуют высвобождению арахидоновой кислоты, значительное количество которой метаболизируется в простагландины группы Е, которые повышают температуру тела в термоустановочном центре (области гипоталамуса), что, соответственно, определяет клиническую картину лихорадки.
В зависимости от степени повышения температуры тела выделяют варианты лихорадок:
субфебрильную — не выше 37,9 °C;
гипертермическую — более 41 °C.
В зависимости от клинических проявлений выделяют два вида лихорадки:
«красную» («розовую», «теплую», «доброкачественную»);
«белую» («бледную», «холодную», «злокачественную»).
Отдельную группу пациентов составляют дети с лихорадкой без очага инфекции (ЛБОИ) (см. «Клинические рекомендации по оказанию медицинской помощи детям с лихорадкой без очага инфекции»), согласно международному консенсусу, в возрасте до 3 лет с высокой лихорадкой, у которых на момент обращения отсутствуют катаральные явления и иные симптомы, указывающие на локализацию процесса или этиологию заболевания. В данную группу не входят больные, находящиеся в тяжелом состоянии, с резким нарушением самочувствия, признаками нарушения сознания, нежеланием принимать жидкость, периферическим цианозом, гипо- или гипервентиляцией.
Критерии лихорадки без очага инфекции:
температура тела более 39 °С у детей в возрасте от 3 до 36 мес;
температура тела более 38 °С у детей до 3 мес при отсутствии других признаков заболевания.
2. ОКАЗАНИЕ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ ВЫЕЗДНЫМИ БРИГАДАМИ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ
При «красной» лихорадке кожа ребенка горячая, влажная, умеренно гиперемированная, отсутствуют признаки централизации кровообращения.
«Белая» лихорадка сопровождается выраженными признаками централизации кровообращения. Кожа при этом бледная, с мраморным рисунком и цианотичным оттенком губ, кончиков пальцев; конечности холодные. Сохраняется ощущение холода. Характерны тахикардия, одышка, могут быть судороги, у старших детей — и бред. В тяжелых случаях, при быстром нарастании уровня эндогенных пирогенов в головном мозге (септицемии, малярии, токсическом гриппе и т.п.), включаются механизмы дрожательного термогенеза — озноба (спазма периферических сосудов).
Для лихорадки неясного происхождения характерны следующие признаки: продолжительность лихорадки более 3 нед или подъемы температуры тела в течение этого периода, температура тела до 38,3 °С и выше, неясность диагноза после стационарного общеклинического обследования.
Возможность осложнений у больного с лихорадкой определяется прежде всего абсолютной величиной температуры тела.
Для уточнения диагноза необходимы тщательный сбор анамнеза болезни и жизни ребенка, определение вакцинального статуса, продолжительности симптомов, сопутствующих проявлений и недавнего контакта с инфекционным больным.
Дифференциальную диагностику при лихорадке неясного происхождения необходимо проводить со следующими заболеваниями: острыми (тифопаратифозными заболеваниями, орнитозом, бруцеллезом, генерализованным хламидиозом, ВИЧ-инфекцией) и хроническими (токсоплазмозом, глистными инвазиями, хроническим гепатитом) инфекциями; внелегочными формами туберкулеза, различной очаговой инфекцией (отогенной, синусогенной, инфекционным эндокардитом, холециститом, урологической инфекцией); злокачественными опухолями (мозга, почек, печени, легких, желудка, кишечника), лимфогранулематозом; иммунокомплексными заболеваниями (системной красной волчанкой, системными васкулитами, узелковым периартериитом и др.).
Оценка общего состояния и жизненно важных функций: сознания, дыхания, кровообращения. Проводят термометрию, определяют число дыхания и сердечных сокращений в минуту, измеряют артериальное давление, осматривают кожу, видимые слизистые оболочки полости рта, грудную клетку, живот; проводят оценку скорости наполнения ногтевого ложа после его анемизации, аускультацию легких и сердца (стандартный соматический осмотр). Обязательно проверяют наличие менингеальных знаков, симптомов острой патологии органов брюшной полости, лор-органов (острого отита, эпиглоттита, синусита и др.).
Признаки токсикоза (болезненный вид, отказ от питья, апатия, повышенная раздражительность, трудность установления глазного контакта, удлинение времени наполнения капилляров ногтевого ложа более 2 с) требуют исключения бактериемии.
Показания к жаропонижающей терапии:
умеренная лихорадка (38 °С) у больных с эпилепсией, онкологической патологией, симптомами повышения внутричерепного и артериального давления, пороками сердца, гидроцефалией и другими прогностически неблагоприятными факторами риска;
умеренная лихорадка у детей первых 3 мес жизни;
умеренная лихорадка у детей до 3 лет жизни с последствиями перинатального повреждения ЦНС (особо — у детей с экстремально низкой массой тела при рождении);
все случаи высокой лихорадки (39 °С и выше) вне зависимости от возраста ребенка;
все случаи «белой» лихорадки.
Выбор антипиретика основан на его безопасности и переносимости, поэтому, по международным стандартам, предпочтение отдают двум базовым препаратам — парацетамолу и ибупрофену.
Терапия любого варианта лихорадки считается эффективной, если отмечается снижение аксиллярной температуры тела на 0,5 °С за 30 мин. Положительным эффектом при «бледной» лихорадке считают ее переход в «розовую». При «красной» лихорадке в качестве стартовой терапии используют:
парацетамол в разовой дозе 10–15 мг/кг внутрь или ректально;
или ибупрофен в разовой дозе 5–10 мг/кг детям старше 6 мес (В, 2++);
физические методы охлаждения (обтирание водой комнатной температуры, пузырь со льдом над головой ребенка) проводят сразу после введения жаропонижающих препаратов. Однократное применение физических мер должно продолжаться не более 30–40 мин (не подтверждено в многоцентровых исследованиях, международных и зарубежных национальных рекомендациях) (D, 3).
Повторное использование парацетамола и ибупрофена возможно не ранее чем через 4–5 ч после первого их приема.
В случае невозможности применения или отсутствия парацетамола и ибупрофена возможно использование 50% раствора метамизола натрия детям до 1 года из расчета 0,01 мл/кг, старше 1 года — 0,1 мл на год жизни в сочетании с 2% раствором хлоропирамина детям до 1 года в дозе 0,01 мл/кг, старше 1 года — 0,1 мл/год жизни, но не более 1 мл (D, 3) или по показаниям (при обеспечении венозного доступа) — введение парацетамола (внутривенно медленно!) из расчета разовой инфузии для детей от 1 года и старше — по 15 мг/кг.
При неэффективности проведенной терапии в течение 30 мин неотложные мероприятия проводят так же, как при «белой» лихорадке.
парацетамол или ибупрофен внутрь (дозы см. выше), при тяжелом состоянии ребенка и невозможности применения внутрь препаратов (при обеспечении венозного доступа) — введение внутривенно медленно раствора парацетамола из расчета разовой инфузии для детей от 1 года и старше по 15 мг/кг (В, 2++);
в случае невозможности применения или при отсутствии парацетамола и ибупрофена возможно внутримышечное введение 50% раствора метамизола натрия из расчета 0,1 мл на год жизни, 2% раствора папаверина детям до 1 года —0,1–0,2 мл, старше года — 0,1–0,2 мл на год или раствора дротаверина в дозе 0,1 мл на год жизни в сочетании с 2% раствором хлоропирамина из расчета 0,1 мл на год жизни, но не более 1 мл (D, 3). При использовании метамизола следует учитывать крайне высокий риск развития следующих нежелательных явлений: агранулоцитоза (1:1700), лейкопении, тромбоцитопении, аллергических реакций (ангионевротического отека, крапивницы), транзиторных нарушений функций почек (олигурии, анурии, интерстициального нефрита), а также вероятность развития анафилактического шока, синдромов Стивенса–Джонсона и Лайелла. Хлоропирамин обладает выраженными нежелательнымиэффектами, в том числе седативным, а также может оказывать антихолинергический, анти-α-адренергический и антисеротониновый эффекты: сухость слизистых оболочек, сгущение бронхиального секрета, запор или диарею, тошноту, и тахикардию. Регуляторное агентство по лекарственным препаратам и здравоохранению [the Medicines and Healthcare products Regulatory Agency (MHRA) in the United Kingdom] не рекомендует использовать у детей младше 6 лет препараты от кашля и простуды, содержащие Н1-антигистаминные препараты, в связи с нерациональным соотношением пользы и риска их применения. Получено 3000 сообщений о неблагоприятных реакциях на эти лекарственные средства, в том числе о смертельных исходах, при использовании препаратов, содержащих дифенгидрамин и хлорфенирамин;
при наличии у больного судорожного синдрома — введение 0,5% раствора диазепама из расчета 0,1 мл/кг массы тела, но не более 2 мл однократно (D, 3);
в более тяжелых случаях эпилептических проявлений и лихорадки — внутривенное введение (или внутрикостное) лиофилизата вальпроата натрия из расчета 10–15 мг/кг болюсно в течение 5 мин, растворяя каждые 400 мг в 4 мл растворителя (воды для инъекций), затем внутривенно капельно по 1 мг/(кг×ч), растворяя каждые 400 мг в 500 мл 0,9% раствора натрия хлорида или 20% раствора декстрозы (В, 2++).
Показания к доставке в стационар:
неэффективное использование двух схем терапии и более;
неэффективное применение стартовой терапии при «белой» лихорадке у детей 1 года жизни;
сочетание устойчивой лихорадки и прогностически неблагоприятных факторов риска (эпилепсия, артериальная и внутричерепная гипертензия, гидроцефалия, порок сердца и т.д.);
геморрагическая сыпь на фоне лихорадки, а также нарушение сна, отказ от еды и питья, беспокойство, тахикардия, одышка (исключить менингококкемию);
лихорадка на фоне болей в животе и рвоты (исключить аппендицит, инфекцию мочевыводящих путей).
3. ОКАЗАНИЕ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ НА ГОСПИТАЛЬНОМ ЭТАПЕ В СТАЦИОНАРНОМ ОТДЕЛЕНИИ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ
Все больные со стойким лихорадочным синдромом (в соответствии с показаниями к доставке) подлежат экстренной доставке в многопрофильный детский (или инфекционный) стационар скорой медицинской помощи, где имеются возможности для определения основного заболевания.
Больным в СтОСМП или (при его отсутствии) в боксированном инфекционном отделении, выполняют:
измерение ЧД, ЧСС, АД, проводят термометрию и по показаниям пульсоксиметрию, глюкометрию;
общий анализ крови, мочи, биохимический анализ крови (С-реактивный белок).
По показаниям — прокальцитонин, анализ кала (посев на микрофлору); вирусологическая экспресс-диагностика; бактериологическое исследование (слизь из ротоглотки, носа) для исключения дифтерии и менингококковой инфекции; спинномозговая пункция; консультация невролога, инфекциониста, анестезиолога-реаниматолога, оториноларинголога и др.; использование методов нейро-визуализации (КТ, МРТ головного мозга и т.д.), рентгенография органов грудной клетки, почек, УЗИ органов брюшной полости.
По показаниям назначается эмпирическая (или основанная на результатах экспресс-тестов) антибактериальная терапия, коррекция – после уточнения возбудителя.
По показаниям в целях регидратации назначают инфузионную терапию (под контролем диуреза) 10–20% раствором декстрозы или 0,9% раствором натрия хлорида из расчета 30–50 мл на кг массы тела в сутки.
Дальнейшее ведение больного зависит от выверенного диагноза заболевания в условиях стационара.
Прогноз может быть серьезным и сомнительным при лихорадке неинфекционного происхождения и в случаях молниеносных форм и выраженного прогрессивного течения инфекционных заболеваний.
Профилактика направлена на повышение реактивности организма ребенка, санацию очагов хронической инфекции и своевременное проведение активной иммунизации.
Скорая медицинская помощь: Краткое руководство / Под ред. А.Г. Мирошниченко, В.В. Руксина, В.М. Шайтор. — М.: ГЭОТАР-Медиа, 2010. — С. 220–223.
Лихорадочные синдромы у детей: рекомендации по диагностике и лечению / Под общ. ред. А.А. Баранова, В.К. Таточенко, М.Д. Бакрадзе. — М.: Союз педиатров России, 2011. — 211 с.
Шайтор В.М. Скорая и неотложная медицинская помощь детям на догоспитальном этапе: Краткое руководство для врачей. — СПб.: ИнформМед, 2013. — С. 72–77.
Wyatt J. et al. Oxford Handbook of Emergency Medicine. — 4th edition published. — Oxford: Oxford University Press, 2012. — P. 663–668.
источник
Лихорадка — защитно-приспособительная реакция организма, возникающая в ответ на воздействие патогенных раздражителей и характеризующаяся терморегуляторным повышением температуры тела. В зависимости от степени повышения температуры тела у ребенка выделяют субфебрильную 37,2-37,9°С, фебрильную 38,0-39,0°С, гипертермическую 39,1-41,0°С лихорадку. В нашей статье мы расскажем про симптоматику лихорадки и про то, как правильно оказывается неотложная помощь при лихорадке.
У детей важно различить «красную» и «белую» гипертермию.
«Красная» или «теплая» гипертермия:
- кожные покровы умеренно гиперемированы,
- кожа на ощупь горячая, может быть влажная (усилено потоотделение),
- конечности теплые,
- поведение ребенка практически не меняется,
- теплопродукция соответствует теплоотдаче,
- отсутствуют признаки централизации кровообращения,
- учащение пульса и дыхания соответствует повышению температуры (на каждый градус свыше 37°С одышка увеличивается на 4 дыхания в минуту, а тахикардия на 20 ударов в минуту). Этот вариант лихорадки прогностически благоприятный.
«Белая» или «холодная» лихорадка:
- сопровождается выраженными признаками централизации кровообращения,
- кожа бледная с «мраморным» рисунком,
- оттенок губ и кончиков пальцев цианотичный,
- конечности холодные,
- чрезмерная тахикардия, одышка,
- характерны ощущение холода, озноб,
- нарушения поведения — вялость, заторможенность, возможны возбуждение, судороги и бред,
- отсутствует эффект от жаропонижающих средств.
При выборе тактики врача скорой помощи необходимо учитывать степень выраженности, длительность и клинику лихорадки, возраст ребенка, степень эффективности предпринятых лечебных мероприятий, наличие в анамнезе сведений о перинатальной патологии нервной системы, судорожном синдроме (особенно фебрильных судорогах), врожденном пороке сердца, гипертензионном и гидроцефальном синдромах и других прогностически неблагоприятных факторах риска.
Когда необходима неотложная помощь больному при лихорадке?
- во всех случаях высокой лихорадки (39 °С) вне зависимости от возраста больного;
- при умеренной лихорадке (38 °С) у детей с эпилепсией, судорожным синдромом (фебрильными судорогами), выраженным гипертензионным синдромом, при перинатальной энцефалопатии и ее последствиях, при других неблагоприятных факторах риска;
- во всех случаях «бледной» лихорадки;
- при умеренной лихорадке у детей первых трех лет жизни.
Неотложная помощь при «красной» гипертермии:
- больного раскрыть, обеспечить доступ свежего воздуха;
- обильное питье (на 0,5-1 л больше возрастной нормы жидкости в сутки);
- назначить внутрь или ректально парацетамол (панадол, калпол, тайлинол, эффералган) в разовой дозе 10-15 мг/кг,
- детям старше 1 года в качестве стартовой терапии рекомендуется ибупрофен (ибуфен) в разовой дозе 5-10 мг/кг;
- использовать физические методы охлаждения не более 30-40 мин:
- обтирание водой комнатной температуры,
- холод на область крупных сосудов,
- прохладная мокрая повязка на лоб,
- пузырь со льдом на расстоянии примерно 4 см над областью головы,
- при лихорадке можно использовать обтирания водочно-уксусные: водка, 9 % столовый уксус, воду смешать в равных объемах (1:1:1), обтирание повторяют 2-3 раза;
- если температура тела не снижается, то жаропонижающие препараты при лихорадке вводят внутримышечно в виде литической смеси: 50 % раствор анальгина детям до года — из расчета 0,01 мл/кг, старше года- 0,1 мл/год жизни в сочетании с 2,5 % раствором пипольфена детям до года в дозе 0,01 мл/кг, старше 1 года — 0,1-0,15 мл/год жизни, но не более 1 мл (можно использовать растворы тавегила или супрастина) из расчета 10 мг/кг массы тела;
- при отсутствии эффекта через 30-60 минут можно повторить введение литической смеси.
Неотложная помощь при «бледной» гипертермии:
- при лихорадке внутримышечное введение: 50 % раствора анальгина из расчета 0,1 мл/год или аспизола из расчета 10 мг/кг, 2 % раствора папаверина детям до года — 0,1-0,2 мл, старше 1 года — 0,1-0,2 мл/год или раствора но-шпы в дозе 0,1 мл/год жизни (для детей школьного возраста- 1 % раствора дибазола в дозе 0,1 мл/год жизни) в сочетании с 2,5 % раствором пипольфена из расчета 0,1 мл/год жизни, вместо пипольфена возможно использование растворов тавегила или супрастина в тех же дозах;
- внутримышечное введение анальгина (аспизола) (дозы указаны выше) и 1 % раствора никотиновой кислоты из расчета 0,05 мл/кг более пригодно для детей старшего возраста;
- при нарастающих и выраженных признаках централизации кровообращения (разница между аксиллярной и ректальной температурами составляет более 1 0 С) назначают 0,25 % раствор дроперидола из расчета 0,1-0,2 мл/кг (0,05-0,25 мг/кг) внутримышечно в сочетании с жаропонижающими средствами.
Неотложная помощь при «судорожной готовности»:
Неотложная помощь при наличии у больного признаков «судорожной готовности»: тремор, положительные симптомы Люста, Труссо, Хвостека, Маслова или судорожного синдрома, лечение лихорадки независимо от ее варианта начинают с:
- введения 0,5 % раствора диазепама (седуксена, реланиума, сибазона, валиума) из расчета: 0,1 мл/кг массы тела, но не более 2,0 мл однократно;
- в более тяжелых случаях эпилептических проявлений используют раствор анальгина и дроперидола;
- оксигенотерапии.
Как оценить эффективность неотложной помощи при лихорадке?
При «красной» лихорадке эффективной считают неотложную помощь, если происходит снижение аксиллярной температуры тела на 0,5 °С за 30 мин.
Положительным эффектом при «бледной» лихорадке считают ее переход в «красную» и снижение аксиллярной температуры тела ребенка на 0,5°С за 30 мин.
После проведения неотложной помощи дети с гипертермическим синдромом и некупирующейся «бледной» лихорадкой должны быть госпитализированы.
источник
Российское общество скорой медицинской помощи (РОСМП). Клинические рекомендации по оказанию скорой медицинской помощи при острой лихорадке у детей
Баранов Александр Александрович — акад. РАН, директор ФГБУ «Научный центр здоровья детей» Минздрава России, главный внештатный специалист педиатр Минздрава России
Шайтор Валентина Мироновна — д-р мед. наук, проф. кафедры скорой медицинской помощи ГБОУ ВПО «Северо-Западный государственный медицинский университет им. И. И. Мечникова» Минздрава России
Таточенко Владимир Кириллович — д-р мед. наук, проф., главный научный сотрудник ФГБУ «Научный центр здоровья детей» Минздрава России
Определение
Лихорадка (febris, pyrexia) является неспецифической защитной приспособительной реакцией человека, выработанной в процессе эволюции, представляющей собой ответ организма на болезнь или иное повреждение, которая характеризуется повышением температуры организма.
Лихорадка является наиболее распространенным поводом к вызову врача-педиатра — 8 из 10 вызовов, а врача скорой медицинской помощи — до 30%.
Код по МКБ-10
R50.9 Лихорадка неуточненная.
Способы измерения температуры тела у детей: в аксиллярной зоне, ректальный способ, в паховых складках.
Этиология и патогенез
Лихорадка может быть обусловлена инфекционным либо неинфекционным процессом (кровоизлиянием, опухолью, травмой, отеком мозга и т.д.).
В отличие от перегревания (гипертермии), когда организм не может сохранить температуру тела в пределах нормы, при лихорадке все возможные механизмы терморегуляции направлены на усиленный нагрев тела за счет возрастания теплопродукции и ограничения теплоотдачи. Колебания температуры тела во время инфекционного заболевания зависят от степени прогрессирования или затихания инфекционного процесса, т.е. от взаимодействия микро- и макроорганизмов.
В большинстве случаев возникновения лихорадки первичным является попадание в организм инфекционных и некоторых неинфекционных патологических агентов, а также образование в самом организме субстанций, которые иммунная система воспринимает как чужеродные, которые активируют фагоцитарную систему организма (выделение биологически активных веществ, эндогенных пирогенов). Проникшие в головной мозг пирогены способствуют высвобождению арахидоновой кислоты, значительное количество которой метаболизируется в простагландины группы Е, которые повышают температуру тела в термоустановочном центре (области гипоталамуса), что, соответственно, определяет клиническую картину лихорадки.
Классификация
1. В зависимости от степени повышения температуры тела выделяют варианты лихорадок:
- субфебрильную — не выше 37,9 °C; умеренную — 38–39 °C;
- высокую — 39,1–41 °C;
- гипертермическую — более 41 °C.
2. В зависимости от клинических проявлений выделяют два вида лихорадки:
— «красную» («розовую», «теплую», «доброкачественную»);
— «белую» («бледную», «холодную», «злокачественную»).
Отдельную группу пациентов составляют дети с лихорадкой без очага инфекции (ЛБОИ) (см. «Клинические рекомендации по оказанию медицинской помощи детям с лихорадкой без очага инфекции»), согласно международному консенсусу, в возрасте до 3 лет с высокой лихорадкой, у которых на момент обращения отсутствуют катаральные явления и иные симптомы, указывающие на локализацию процесса или этиологию заболевания. В данную группу не входят больные, находящиеся в тяжелом состоянии, с резким нарушением самочувствия, признаками нарушения сознания, нежеланием принимать жидкость, периферическим цианозом, гипо- или гипервентиляцией. Критерии лихорадки без очага инфекции:
- температура тела более 39 °С у детей в возрасте от 3 до 36 мес;
- температура тела более 38 °С у детей до 3 мес при отсутствии других признаков заболевания.
Клиническая картина
При «красной» лихорадке кожа ребенка горячая, влажная, умеренно гиперемированная, отсутствуют признаки централизации кровообращения.
«Белая» лихорадка сопровождается выраженными признаками централизации кровообращения. Кожа при этом бледная, с мраморным рисунком и цианотичным оттенком губ, кончиков пальцев; конечности холодные. Сохраняется ощущение холода. Характерны тахикардия, одышка, могут быть судороги, у старших детей — и бред. В тяжелых случаях, при быстром нарастании уровня эндогенных пирогенов в головном мозге (септицемии, малярии, токсическом гриппе и т.п.), включаются механизмы дрожательного термогенеза — озноба (спазма периферических сосудов).
Для лихорадки неясного происхождения характерны следующие признаки: продолжительность лихорадки более 3 нед или подъемы температуры тела в течение этого периода, температура тела до 38,3 °С и выше, неясность диагноза после стационарного общеклинического обследования.
Возможность осложнений у больного с лихорадкой определяется прежде всего абсолютной величиной температуры тела.
Дифференциальная диагностика
Для уточнения диагноза необходимы тщательный сбор анамнеза болезни и жизни ребенка, определение вакцинального статуса, продолжительности симптомов, сопутствующих проявлений и недавнего контакта с инфекционным больным.
Дифференциальную диагностику при лихорадке неясного происхождения необходимо проводить со следующими заболеваниями: острыми (тифопаратифозными заболеваниями, орнитозом, бруцеллезом, генерализованным хламидиозом, ВИЧ-инфекцией) и хроническими (токсоплазмозом, глистными инвазиями, хроническим гепатитом) инфекциями; внелегочными формами туберкулеза, различной очаговой инфекцией (отогенной, синусогенной, инфекционным эндокардитом, холециститом, урологической инфекцией); злокачественными опухолями (мозга, почек, печени, легких, желудка, кишечника), лимфогранулематозом; иммунокомплексными заболеваниями (системной красной волчанкой, системными васкулитами, узелковым периартериитом и др.).
Осмотр и физикальное обследование
Оценка общего состояния и жизненно важных функций: сознания, дыхания, кровообращения. Проводят термометрию, определяют число дыхания и сердечных сокращений в минуту, измеряют артериальное давление, осматривают кожу, видимые слизистые оболочки полости рта, грудную клетку, живот; проводят оценку скорости наполнения ногтевого ложа после его анемизации, аускультацию легких и сердца (стандартный соматический осмотр). Обязательно проверяют наличие менингеальных знаков, симптомов острой патологии органов брюшной полости, ЛОР-органов (острого отита, эпиглоттита, синусита и др.).
Признаки токсикоза (болезненный вид, отказ от питья, апатия, повышенная раздражительность, трудность установления глазного контакта, удлинение времени наполнения капилляров ногтевого ложа более 2 с) требуют исключения бактериемии.
Лечение
Показания к жаропонижающей терапии:
- умеренная лихорадка (38 °С) у больных с эпилепсией, онкологической патологией, симптомами повышения внутричерепного и артериального давления, пороками сердца, гидроцефалией и другими прогностически неблагоприятными факторами риска;
- умеренная лихорадка у детей первых 3 мес жизни;
- умеренная лихорадка у детей до 3 лет жизни с последствиями перинатального повреждения ЦНС (особо — у детей с экстремально низкой массой тела при рождении);
- все случаи высокой лихорадки (39 °С и выше) вне зависимости от возраста ребенка;
- все случаи «белой» лихорадки.
Выбор антипиретика основан на его безопасности и переносимости, поэтому, по международным стандартам, предпочтение отдают двум базовым препаратам — парацетамолу и ибупрофену.
Терапия любого варианта лихорадки считается эффективной, если отмечается снижение аксиллярной температуры тела на 0,5 °С за 30 мин. Положительным эффектом при «бледной» лихорадке считают ее переход в «розовую».
При «красной» лихорадке в качестве стартовой терапии используют:
- парацетамол в разовой дозе 10–15 мг/кг внутрь или ректально;
- или ибупрофен в разовой дозе 5–10 мг/кг детям старше 6 мес (В, 2++);
- физические методы охлаждения (обтирание водой комнатной температуры, пузырь со льдом над головой ребенка) проводят сразу после введения жаропонижающих препаратов. Однократное применение физических мер должно продолжаться не более 30–40 мин (не подтверждено в многоцентровых исследованиях, международных и зарубежных национальных рекомендациях) (D, 3).
Повторное использование парацетамола и ибупрофена возможно не ранее чем через 4–5 ч после первого их приема.
В случае невозможности применения или отсутствия парацетамола и ибупрофена возможно использование 50% раствора метамизола натрия детям до 1 года из расчета 0,01 мл/кг, старше 1 года — 0,1 мл на год жизни в сочетании с 2% раствором хлоропирамина детям до 1 года в дозе 0,01 мл/кг, старше 1 года — 0,1 мл/год жизни, но не более 1 мл (D, 3) или по показаниям (при обеспечении венозного доступа) — введение парацетамола (внутривенно медленно!) из расчета разовой инфузии для детей от 1 года и старше — по 15 мг/кг.
При неэффективности проведенной терапии в течение 30 мин неотложные мероприятия проводят так же, как при «белой» лихорадке. При «белой» лихорадке:
- парацетамол или ибупрофен внутрь (дозы см. выше), при тяжелом состоянии ребенка и невозможности применения внутрь препаратов (при обеспечении венозного доступа) — введение внутривенно медленно раствора парацетамола из расчета разовой инфузии для детей от 1 года и старше по 15 мг/кг (В, 2++);
- в случае невозможности применения или при отсутствии парацетамола и ибупрофена возможно внутримышечное введение 50% раствора метамизола натрия из расчета 0,1 мл на год жизни, 2% раствора папаверина детям до 1 года — 0,1–0,2 мл, старше года — 0,1–0,2 мл на год или раствора дротаверина в дозе 0,1 мл на год жизни в сочетании с 2% раствором хлоропирамина из расчета 0,1 мл на год жизни, но не более 1 мл (D, 3). При использовании метамизола следует учитывать крайне высокий риск развития следующих нежелательных явлений: агранулоцитоза (1:1700), лейкопении, тромбоцитопении, аллергических реакций (ангионевротического отека, крапивницы), транзиторных нарушений функций почек (олигурии, анурии, интерстициального нефрита), а также вероятность развития анафилактического шока, синдромов Стивенса– Джонсона и Лайелла. Хлоропирамин обладает выраженными нежелательными эффектами, в том числе седативным, а также может оказывать антихолинергический, анти-α-адренергический и антисеротониновый эффекты: сухость слизистых оболочек, сгущение бронхиального секрета, запор или диарею, тошноту, и тахикардию. Регуляторное агентство по лекарственным препаратам и здравоохранению [the Medicines and Healthcare products Regulatory Agency (MHRA) in the United Kingdom] не рекомендует использовать у детей младше 6 лет препараты от кашля и простуды, содержащие Н1-антигистаминные препараты, в связи с нерациональным соотношением пользы и риска их применения. Получено 3000 сообщений о неблагоприятных реакциях на эти лекарственные средства, в том числе о смертельных исходах, при использовании препаратов, содержащих дифенгидрамин и хлорфенирамин;
- при наличии у больного судорожного синдрома — введение 0,5% раствора диазепама из расчета 0,1 мл/кг массы тела, но не более 2 мл однократно (D, 3);
- в более тяжелых случаях эпилептических проявлений и лихорадки — внутривенное введение (или внутрикостное) лиофилизата вальпроата натрия из расчета 10–15 мг/кг болюсно в течение 5 мин, растворяя каждые 400 мг в 4 мл растворителя (воды для инъекций), затем внутривенно капельно по 1 мг/ (кг×ч), растворяя каждые 400 мг в 500 мл 0,9% раствора натрия хлорида или 20% раствора декстрозы (В, 2++).
Показания к доставке в стационар:
- неэффективное использование двух схем терапии и более;
- неэффективное применение стартовой терапии при «белой» лихорадке у детей 1 года жизни;
- сочетание устойчивой лихорадки и прогностически неблагоприятных факторов риска (эпилепсия, артериальная и внутричерепная гипертензия, гидроцефалия, порок сердца и т.д.);
- геморрагическая сыпь на фоне лихорадки, а также нарушение сна, отказ от еды и питья, беспокойство, тахикардия, одышка (исключить менингококкемию);
- лихорадка на фоне болей в животе и рвоты (исключить аппендицит, инфекцию мочевыводящих путей).
Все больные со стойким лихорадочным синдромом (в соответствии с показаниями к доставке) подлежат экстренной доставке в многопрофильный детский (или инфекционный) стационар скорой медицинской помощи, где имеются возможности для определения основного заболевания.
Лечебно-диагностические мероприятия в СтОСМП
Больным в СтОСМП или (при его отсутствии) в боксированном инфекционном отделении, выполняют:
— измерение ЧД, ЧСС, АД, проводят термометрию и по показаниям пульсоксиметрию, глюкометрию;
— общий анализ крови, мочи, биохимический анализ крови (С-реактивный белок).
По показаниям — прокальцитонин, анализ кала (посев на микрофлору); вирусологическая экспресс-диагностика; бактериологическое исследование (слизь из ротоглотки, носа) для исключения дифтерии и менингококковой инфекции; спинномозговая пункция; консультация невролога, инфекциониста, анестезиолога-реаниматолога, оториноларинголога и др.; использование методов нейровизуализации (КТ, МРТ головного мозга и т.д.), рентгенография органов грудной клетки, почек, УЗИ органов брюшной полости.
По показаниям назначается эмпирическая (или основанная на результатах экспресс-тестов) антибактериальная терапия, коррекция – после уточнения возбудителя.
По показаниям в целях регидратации назначают инфузионную терапию (под контролем диуреза) 10–20% раствором декстрозы или 0,9% раствором натрия хлорида из расчета 30–50 мл на кг массы тела в сутки.
Дальнейшее ведение больного зависит от выверенного диагноза заболевания в условиях стационара.
Прогноз
Прогноз может быть серьезным и сомнительным при лихорадке неинфекционного происхождения и в случаях молниеносных форм и выраженного прогрессивного течения инфекционных заболеваний.
Профилактика
Профилактика направлена на повышение реактивности организма ребенка, санацию очагов хронической инфекции и своевременное проведение активной иммунизации.
источник
Общеврачебный уровень оказания помощи:
При температуре тела ребенка свыше 38º С, отсутствие фоновой патологии и предшествующих судорожных эпизодов:
Ребенка раскрыть, максимально обнажить; обеспечить доступ свежего воздуха, не допуская сквозняков;
Назначить обильное питьё (на 0,5-1 л больше возрастной нормы жидкости в сутки).
Использовать физические методы охлаждения:
Прохладная мокрая повязка на лоб;
Холод на область крупных сосудов;
Можно усилить теплоотдачу водочно-уксусными обтираниями: водку, 9% (!) столовый уксус, воду смешивают в равных объемах (1 : 1 : 1). Обтирают влажным тампоном, дают ребенку обсохнуть; повторяют 2-3 раза.
Парацетамол 10 мг/кг через рот, или ректально 15-20 мг/кг или ибупрофен в разовой дозе 5-10 мг/кг (для детей старше года);
Если в течение 30-45 минут температура тела не снижается, ввести антипиретическую смесь внутримышечно:
50% раствор анальгина детям до 1 года — в дозе 0,01 мл/кг, старше года — 0,1 мл/год жизни;
2,5% раствор пипольфена (дипразина) детям до 1 года — в дозе 0,01 мл/кг, старше 1 года — 0,1-0,15 мл/год жизни.
Допустима комбинация лекарственных средств в одном шприце.
Выяснить причину лихорадки и, в зависимости от этого
Обще врачебный уровень оказания помощи:
Вызов бригады интенсивной терапии;
Внутримышечно пипольфен 2,5% — 0,15 мл/год жизни и анальгин 50% — 0,1 мл/год:
Внутримышечно преднизолон 5 мг/кг.
Внутримышечно анальгин 50% — до 1 года — 0,01 мл/кг, старше года — 0,1 мл/год жизни;
Внутримышечно пипольфен 2,5% — до 1 года — 0,01 мл/кг, старше 1 года 0,1 — 0,15 мл/год жизни;
Внутримышечно папаверин 2% — до 1 года — 0,1-0,2 мл, старше года — 0,2 мл/год жизни;
Физические методы — растирание кожи;
Госпитализация в профильный стационар.
Квалифицированный уровень оказания помощи
При отсутствии геморрагической сыпи:
Внутривенно, струйно, медленно (осторожно) анальгин 50% — 0,1 мл/год, дроперидол 0,25% — 0,1 мл/кг внутривенно;
При появлении судорог — дормикум 0,2 мл/кг или седуксен — 0,3-0,5 мл/кг;
Ребенка раскрыть, провести растирание кожи конечностей и туловища.
При наличии геморрагической сыпи (подозрение на менингококцемию:
Преднизолон — 10-20 мг/кг внутривенно;
Инфузионная терапия — растворы кристаллоидов 20-30 мл/кг;
Левомицетин — 50-100 мг/кг/сутки с интервалом 8 часов.
Госпитализация в профильное отделение интенсивной терапии.
Уложить больного на плоскую поверхность (на пол) и подложить под голову подушку или валик; голову повернуть набок и обеспечить доступ свежего воздуха.
Восстановить проходимость дыхательных путей: очистить ротовую полость и глотку от слизи, вставить роторасширитель или шпатель, обернутый мягкой тканью, чтобы предотвратить прикусывание языка, губ и повреждения зубов.
Если судороги продолжаются более 3-5 минут, ввести 0,5% раствор седуксена (реланиума) в дозе 0,05 мл/кг (0,3 мг/кг) – 0,7-1,5 мл ШК в/м или в мышцу дна полости рта.
При возобновлении судорог и эпилептическом статусе обеспечить доступ к вене и ввести 0,5% раствор седуксена в дозе 0,05 мл/кг (0,3 мг/кг- 0,7-1,5 мл).
Ввести 25% раствор магния из расчета 1,0 мл/год жизни, или 1% раствор лазикса 0,1-0,2 мл/кг (1-2 мг/кг) в/в или в/м.
При отсутствии эффекта ввести 20% раствор оксибутирата натрия (ГОМК) 0,5 мл/кг (100 мг/кг) на 10% растворе глюкозы в/в медленно (. ) во избежание остановки дыхания.
Госпитализация после оказания неотложной помощи в стационар, имеющий неврологическое отделение.
50% раствор анальгина 0,01 мл/кг
2,5% раствор пипольфена 0,01 мл/кг внутримышечно.
При гипокальциемических судорогах:
При легких формах судорожных приступов назначить внутрь 5-10% раствор кальция хлорида или кальция глюконата 0,1-0,15 г/кг в сутки.
При тяжелых приступах ввести парентерально:
10% раствор кальция глюконата 0,2 мл/кг (20 мг/кг) в/в медленно после предварительного разведения его раствором 5% глюкозы в 2 раза;
при продолжающихся судорогах 25% раствор магния сульфата 0,2 мл/кг в/м или 0,5% раствор седуксена 0,05 мл/кг (0,3 мг/кг) в/м.
Госпитализация после купирования судорог при необходимости в соматическое отделение. В постприступном периоде необходимо продолжить приём препаратов кальция внутрь в сочетании с цитратной смесью (лимонная кислота и натрия цитрат в соотношении 2 : 1 в виде 10% раствора по 5 мл 3 раза в сутки).
При гипогликемических судорогах:
20% раствор глюкозы 1,0 мл/кг в/в струйно
При не купировании судорожного припадка при эпилепсии:
1% раствор гексенала 8-10 мг/кг в/в медленно (специализированная реанимационная бригада)
источник
Лихорадка является типичной защитно-приспособительной реакцией организма на действие специфических молекул (пирогенов). Повышение температуры тела выше 37 °C происходит в результате временной перестройки центров терморегуляции на новый уровень. Гипертермия сопровождает инфекционные и онкологические заболевания, развивается в результате обширных травм, перегревания и в ряде случаев по неустановленным причинам. В зависимости от природы патологических изменений выбирается тактика ведения лихорадящего больного.
Терморегуляторные структуры располагаются в лимбических отделах центральной нервной системы. В гипоталамусе выделяют области, отвечающие за восприятие информации об уровне температуры, установочную точку («термореле»), а также зоны теплоотдачи и теплопродукции. Под воздействием биологически активных веществ в передних отделах гипоталамуса начинают вырабатываться высокие концентрации простагландина E. Увеличение содержания этого медиатора является сигналом для переключения установочной точки температуры на повышенный уровень.
Организм начинает перестраиваться на поддержание новых значений терморегуляции. Теплоотдача уменьшается, а теплопродукция возрастает. После достижения определенных показателей нервная и эндокринная системы продолжают поддерживать температуру в заданном установочном диапазоне.
Существует несколько триггеров, способствующих появлению лихорадки:
- чужеродные антигены бактерий и вирусов;
- вещества, продуцируемые опухолевыми клетками;
- медиаторы активированных иммунных представителей, иммуноглобулины;
- прием некоторых препаратов (лекарственный субфебрилитет);
- гормональные нарушения (например, гипертиреоз);
- поражение гипоталамической области;
- перегревание.
Повышение температуры в разумных пределах приводит к активации защитных факторов организма. При лихорадке ниже 41 °C улучшаются обменные и восстановительные процессы. Продуктивнее работают антитела и внутриклеточные ферменты. Ускоряется перемещение макрофагов и лейкоцитов в область воспаления или повреждения. В условиях лихорадки выявлено более эффективное срабатывание антибиотиков. Существует постиммунизационный подъем температуры, сопровождающий знакомство организма с антигенами вакцины. Наиболее часто встречается поствакцинальная лихорадка после постановки АКДС, отражающая активность выработки иммуноглобулинов против опасных заболеваний.
Неспецифическая температурная реакция позволяет быстрее и качественнее ликвидировать возбудителя инфекции, способствует заживлению ран в раннем послеоперационном периоде.
Однако при срыве приспособительных механизмов установочная точка перестраивается на уровень значений свыше 41,1 °C. Состояние начинает выходить из-под контроля. Защитные механизмы сдают свои позиции. Возникает критическая ситуация, требующая срочного изменения тактики.
Лихорадку классифицируют по нескольким параметрам. В зависимости от показателей измеряемой температуры выделяются:
| Вид лихорадки | Диапазон цифровых значений |
| Субфебрильная | 37–38 °C |
| Фебрильная или умеренная | 38–39 °C |
| Пиретическая или высокая | 39–41 °C |
| Гиперпиретическая (чрезмерная) | свыше 41 °C |
Особое клиническое значение имеет характер лихорадочной реакции. Благоприятным считается подъем температуры, сопровождаемый покраснением кожных покровов (красный тип). Конечности пациента горячие на ощупь. Отмечается повышенное потоотделение.
Бледная лихорадка при высоких показателях термометрии является поводом для назначения дополнительных средств, способствующих изменению функционирования терморегуляции. У больного наблюдается озноб, мышечная дрожь. Характерным симптомом такой лихорадки становится бледность, похолодание кистей и стоп. Кожа тела сухая и горячая. Наблюдается прогрессирующее повышение теплопродукции на фоне значительного снижения теплоотдачи. Состояние может перейти в гиперпиретическую лихорадку. У маленьких детей повышены риски быстрого развития критической ситуации.
На фоне интоксикации у человека с высокой температурой часто отмечаются выраженная головная боль, тяжесть в надбровьях и пульсация в висках.
Лихорадочное состояние имеет несколько этапов развития. В самом начале определяется нарастание температуры до определенных значений. В этот период усиливается термогенез. На клеточном и тканевом уровне происходит интенсификация обменных процессов, увеличивается распад белков, жиров и углеводов. Больной испытывает озноб, потоотделение сокращается, сосуды спазмируются.
При достижении значений, соответствующих установочной точке, состояние несколько стабилизируется. Пациент отмечает жар, слабость, вялость. После естественного снижения концентрации пирогенов или под действием жаропонижающих ЦНС перестраивается на меньший температурный уровень. Кровь воспринимается горячей, требующей «охлаждения». Начинается спад лихорадки: литический (плавный) либо критический (резкий). На этой стадии теплоотдача превалирует над теплопродукцией. Сосуды расширяются, кожные покровы становятся чрезмерно влажными. Самочувствие пациента улучшается. Появляется ранее отсутствовавший аппетит.
Подъем и спад температуры может происходить неоднократно и наблюдаться в течение различных периодов времени. При регулярной регистрации показателей термометрии удается выявить один из типов лихорадочной реакции:
| Название | Характеристика | Вид | Состояние, при котором встречается |
| Постоянная | Суточные колебания температуры находятся в пределах 1 °C. Обычно составляют 38–39 °C | 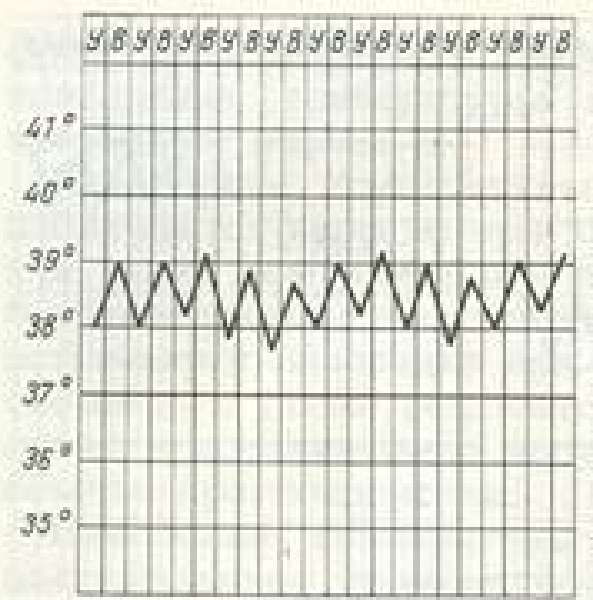 | Острые инфекционные заболевания. Часто при пневмонии и ОРВИ |
| Послабляющая (ремиттирующая) | За сутки температурный разброс составляет от 1 до 2 °C | 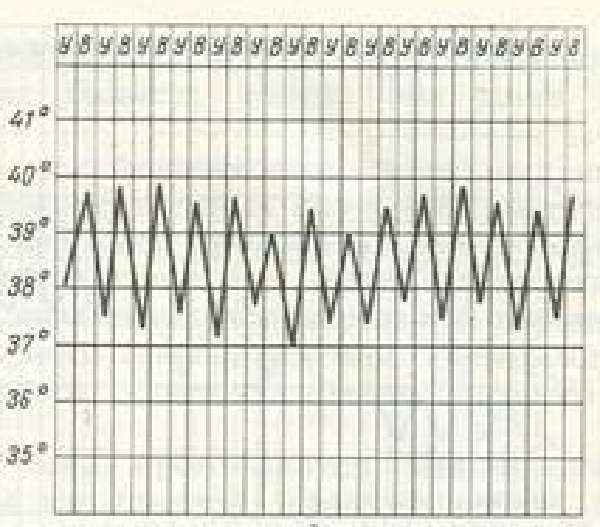 | Гнойная патология |
| Перемежающаяся (интермиттирующая) | Внезапное повышение температуры до 39–40 °C с резким спадом через несколько часов до нормальных и даже субнормальных значений. Повторяется спустя 1–3 дня | 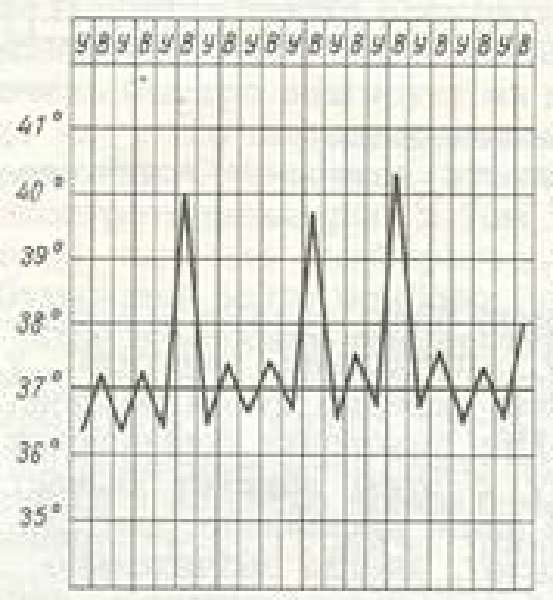 | Малярия |
| Возвратная лихорадка | Подъем температуры до высоких значений сохраняется несколько суток. После временного спада вновь повышается | 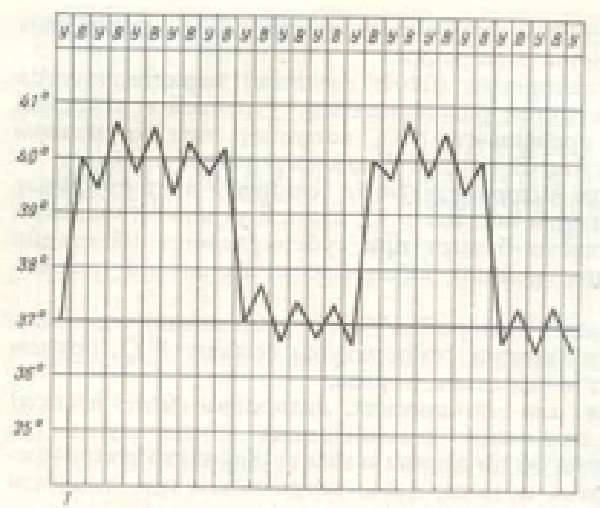 | Риккетсиозы. Возвратный тиф |
| Гектическая (истощающая, изнуряющая) | Суточные колебания температуры составляют 3–5 °C | 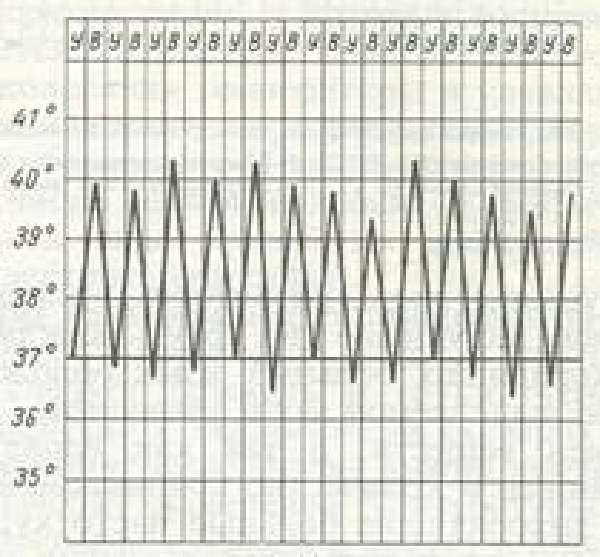 | Септические состояния |
| Волнообразная | Постепенно нарастает в течение нескольких дней, затем дает такой же длительный спад и повторяется | 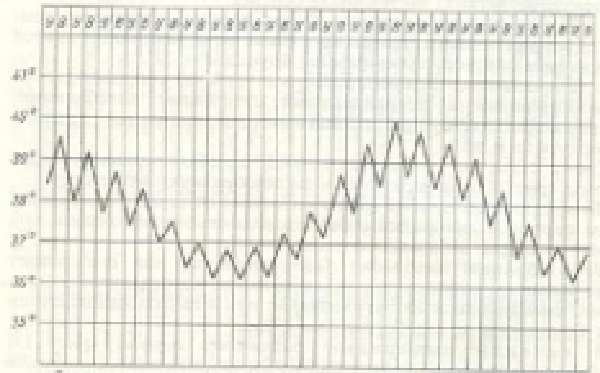 | Бруцеллез |
| Неправильная | Отсутствует какая-либо закономерность | 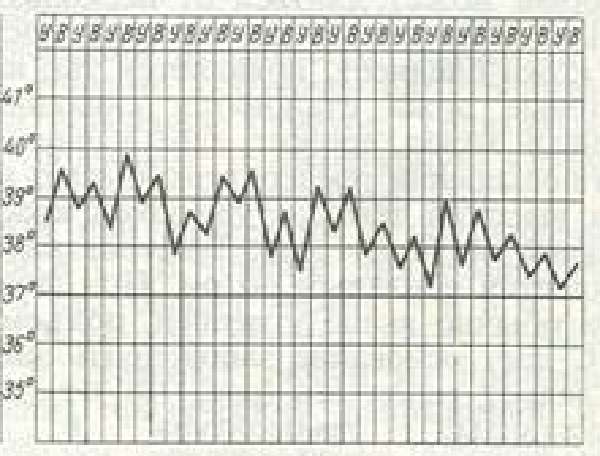 | Ревматизм. Дизентерия |
| Извращенная | Подъем температуры преимущественно в утренние часы. Ночные и вечерние измерения выявляют меньшие показатели | 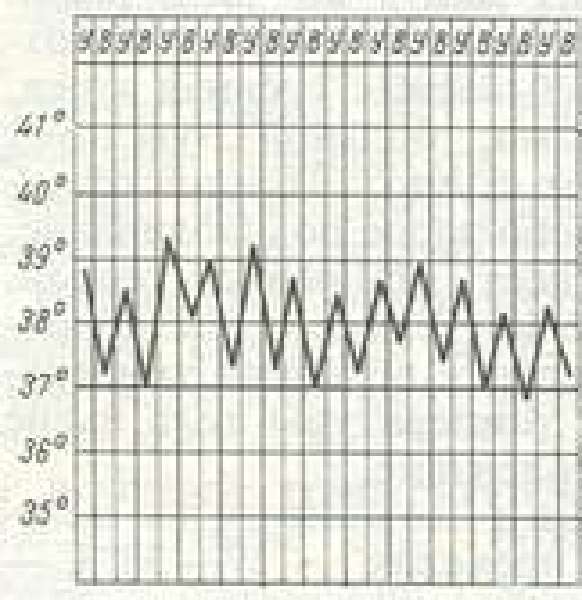 | Туберкулез. Инфекционно-воспалительные процессы, как правило, сопровождает преобладание значений температуры во второй половине дня над показателями утренней термометрии. Подъему температуры может предшествовать появление сухости, першения в горле. У пациентов с ОРВИ отмечается заложенность носа. Гриппозное состояние сопровождается ощущением ломоты в суставах. Лихорадка при специфических инфекциях развивается на фоне характерных симптомов. Могут присутствовать кожные высыпания, увеличение разных групп лимфатических узлов. Геморрагические лихорадки (Эбола, Марбург и др.) сопровождаются кровотечениями. У таких тяжелых пациентов выявляют просачивание крови из десен, желудка и кишечника, метроррагии. Подъем температуры наблюдается при менингитах и энцефалитах. Больные обращают на себя внимание особыми позами, специфическими двигательными и речевыми нарушениями. Длительный субфебрилитет без явных отклонений в состоянии здоровья зачастую сопровождает туберкулезное поражение и онкологические болезни, эндокринную патологию. Но существуют и доброкачественные формы незначительного повышения температуры, не находящие объяснений. Наличие лихорадки в пределах ниже 38–38,5 °C при относительно нормальной переносимости, имеющей явную связь с острой вирусной инфекцией, не требует приема жаропонижающих средств. В зависимости от самочувствия пациента его укрывают одеялом либо раскутывают. Показано обильное теплое питье, проветривание комнаты и постельный режим. При ухудшении состояния или развитии пирексии показан прием Парацетамола либо Ибупрофена (10 мг/кг детям, 1 таблетка взрослым). Если у больного отмечается спазм периферических сосудов, сопровождаемый прогрессированием температурного подъема, похолоданием конечностей, к жаропонижающим добавляют спазмолитик (в основном Папаверин, ребенку из расчета 0,1 мл на год жизни) под прикрытием антигистаминного препарата (Супрастин, Димедрол 0,1 мл/год). Помощь пациенту включает дополнительные методы физического охлаждения. Рядом с сосудами шеи и вокруг головы прикладывают холод через материю. Растирание водкой улучшает теплоотдачу с поверхности кожи. Подобная схема применима при всех видах гипертермической реакции. Снижению температуры при бактериальном воспалении способствует грамотное использование антибиотиков, назначаемых врачом. Появление высоких показателей термометрии у детей, отсутствие ответа на проводимые жаропонижающие мероприятия и ухудшение состояния более трех суток требуют обращения за специализированной помощью. Необходимо помнить, что появление опасных симптомов (звездчатой геморрагической сыпи, одышки, цианоза, кровотечения) становится поводом для экстренного вызова медиков. источник Высокая температура — это тревожный симптом, на который всегда нужно реагировать. Однако повышение температуры может иметь разную природу, и именно от нее зависит алгоритм действий и подход к нормализации состояния. Термин «лихорадка» знаком почти всем. Под лихорадкой понимается повышение температуры тела в ответ на действие патогенных раздражителей. Повышение температуры при инфекционном заболевании – не просто симптом болезни. Это явление имеет большое значение для выздоровления, поскольку при высокой температуре (до определенных значений) ускоряется обмер веществ, активизируется иммунная система, вырабатываются иммуноглобулины. В связи с этим лихорадку не стоит путать с гипертермией: их природа, а так же алгоритм действий при оказании помощи, совершенно разные. Гипертермия не имеет отношения к инфекционной патологии и возникает при перегревании или нарушении терморегуляции вследствие поражения нервной системы. По своим проявлениям лихорадка может быть разной. Виды и лихорадки выделяются на основании показателей термометра и особенностей реакции организма на повышение температуры. Классифицировать лихорадку необходимо для того, чтобы сориентироваться, какая доврачебная помощь понадобится пациенту, ведь алгоритм действий при каждом состоянии будет свой. По уровню повышения температуры лихорадка делится на несколько видов:
При лихорадке важно точно знать показания градусника, поскольку решение о том, что делать с больным, будет зависеть от степени повышения температуры. Кроме показателей градусника, характеристиками лихорадки являются реакции организма, возникающие в результате повышения температуры. По этим реакциям лихорадку можно разделить на «красную» («горячую») и «белую» («холодную»).
Доврачебная помощь необходима пациенту при любом типе лихорадки. В целом «красная» лихорадка имеет более благоприятный прогноз, поскольку является более физиологичной. Практически любая лихорадка протекает в 3 стадии. Каждый период имеет собственные физиологические закономерности. Алгоритм действий в каждом периоде лихорадки будет свой:
Помощь при лихорадке связана со снижением температуры тела, однако прежде, чем что-либо делать, нужно убедиться в целесообразности проведения жаропонижающей терапии и выбрать нужный алгоритм. Итак, бороться с лихорадкой нужно в следующих случаях:
Если неотложная помощь все же необходима, алгоритм ее оказания нужно выбирать исходя из типа и стадии лихорадки. Так, в первом периоде, когда происходит подъем температуры, проводить жаропонижающую терапию не имеет смысла. Нужно дождаться, когда наступит период стояния высокой температуры, и тогда уже что-либо делать. В третьем периоде, когда температура пошла на спад, ускорять этот процесс дополнительными методами тоже не стоит.
Если неотложная жаропонижающая терапия не дает эффекта – нужно вызывать «скорую» помощь или врача на дом. Стоит помнить при этом, что под эффектом понимается снижение температуры хотя бы на 1 градус, а не до нормальных значений. источник |

