Этот вид жара является очень опасным, поскольку сложно прогнозировать повышение температуры и длительность этого состояния.
«Белая лихорадка» представляет собой резкое и быстрое повышение температуры тела, при котором нарушается равновесие между производством организмом тепловой энергии и теплоотдачей.
- Вялость, слабость во всем теле;
- При температуре 37,5 и выше у ребенка холодные руки, бледная кожа, могут синеть губы, ногти. Бледность кожных покровов при жаре возникает вследствие спазмов периферических сосудов;
- Возникает аритмия, тахикардия;
- У малыша болит голова, появляется озноб, повышается артериальное давление;
- Возникают бред, галлюцинации, судороги (при температуре 39 и выше).
Если у малыша холодные ноги и руки, а температура 38 – это первые симптомы появления «белой», или, как её называют, «бледной» лихорадки. Родители должны срочно оказать первую помощь, а при температуре у ребенка от 39 и выше – вызвать врача.

При наличии вышеуказанных симптомов маленького пациента необходимо срочно согреть для быстрого снятия спазмов.
Если у детей холодеют ножки и ручки, нельзя применять механические способы снятия жара. Категорически запрещается:
- Обтирать тело уксусом или спиртовым раствором;
- Укутывать в холодную простынь;
- Для нормализации кровоснабжения конечности больного нужно согреть.
При симптомах белой лихорадки необходимо давать больному большое количество жидкости. Для питья подходят теплые чаи, отвары, настои.
Важно! Если у ребенка белая лихорадка, прием жаропонижающих препаратов нужно сочетать с растиранием конечностей ребенка, чтобы снизить спазм сосудов.
Спазм, который приводит к ледяным конечностям, снимается с помощью спазмолитических препаратов. Можно дать малышу препарат Но-Шпа в соответствующей возрасту дозировке. Препарат назначается детям с 1 года. Лекарство снимает спазм примерно на 5-8 часов.
Полугодовалому малышу для снятия спазмов подходит Папаверин. Средство выпускается в форме таблеток, жидкости для инъекций или свечей.
Важно! При диагностировании белой лихорадки, ребенку лучше давать жаропонижающие в форме сиропа, поскольку жаропонижающие в форме свечей могут не работать из-за, упомянутых выше, спазмов периферических сосудов.
- Детям, в возрасте до 3 месяцев включительно, а также детям, имеющим в анамнезе судороги, тяжелые заболевания легких и сердца, могут быть назначены жаропонижающие препараты при температуре ниже 38 градусов.
- При повышении температуры до 38,5 градусов ребенку при плохом самочувствии назначают жаропонижающее средство (Ибупрофен, Панадол, Парацетамол, Нурофен и т.д.). Препараты для снижения жара нельзя использовать без консультации педиатра более 3 дней.
- Если у ребенка температура поднялась до 39 градусов, рекомендуется её снизить на 1-1,5 градуса, дав малышу жаропонижающее. Температура выше 39 градусов может вызвать фебрильные судороги.
Важно! Если температура не превышает показателей 38,5°С и состояние ребенка не ухудшается, снижать ее не нужно (за исключением детей до 3 месяцев жизни). Температура — это не болезнь, а ответ иммунитета организма на вторжение вируса.
Жаропонижающие, которые не рекомендуется использовать для детей
Специалисты не рекомендуют давать детям такие лекарства:
- Амидопирин;
- Фенацетин;
- Антипирин;
- Нимесулид. Медикамент нельзя давать детям вследствие его гепатотоксичности;
- Метамизол (анальгин). Препарат может вызвать анафилактический шок. Его прием провоцирует агранулоцитоз, который часто приводит к смертельному исходу;
- Ацетилсалициловая кислота при вирусных заболеваниях, ветрянке, гриппе может привести к Синдрому Рея. Эта тяжелая эцефалопатия сопровождается печеночной недостаточностью. Летальный исход составляет 50%.
Основные симптомы «розовой» лихорадки у малыша:
- Теплая и влажная кожа;
- Горячие ножки и ручки;
- Общее самочувствие удовлетворительное.
Важно: Врачи рекомендуют понижать температуру тела только в том случае, когда она поднимется выше 38,5°С. При жаре, не достигающем данной отметки, детский иммунитет борется с воспалительными процессами в организме.
Первая помощь при «розовой» лихорадке:
- Обтирание тела водой. Отличный эффект дает использование раствора с добавлением мяты. Ментол обладает охлаждающим свойством, облегчает состояние малыша;
- Обильное питье. При высокой отметке на градуснике происходит испарение большого количества жидкости. Для восстановления водного баланса больного нужно часто поить теплыми напитками. При отказе от пищи маленькому пациенту следует давать аптечный раствор глюкозы, предварительно разведенный в теплой кипяченой воде.
- В случае значительного повышения температуры ее нужно сбивать жаропонижающими средствами. Наиболее безопасными для малышей являются препараты, в состав которых входят парацетамол или ибупрофен. Новорожденным и грудничкам подойдут свечи, детям постарше придется по вкусу сироп.
Важно! Розовая лихорадка – благоприятные признак борьбы иммунной системы с инфекцией.
Почему же у маленьких детей большое количество заболеваний протекают с повышенной температурой тела? Их иммунитет таким способом борется с микробами. Лихорадка представляет собой защитную функцию организма на инфекцию, вирусы и воспалительные процессы. В период лихорадки у детей:
- Активизируется работа и деятельность органов;
- Ускоряется обмен веществ;
- Эффективно работает иммунитет;
- Усиленно вырабатываются антитела;
- Практически прекращается размножение опасных микробов и бактерий;
- Повышается бактерицидное свойство крови;
- Из организма выводятся токсины и вредные вещества.
Повышение температуры у маленьких детей – очень важный симптом, который свидетельствует о борьбе иммунной системы с болезнью.
Помните, что поставить правильный диагноз может только врач, не занимайтесь самолечением без консультации и постановки диагноза квалифицированным врачом.
источник
Лихорадка является защитно-приспособительной реакцией организма на воздействие патогенных факторов (вирусы, бактериальная инфекция, иммунные комплексы и т. д.), важнейшим проявлением которой является перестройка терморегуляции на поддержание большего, чем в норме, уровня теплосодержания и более высокой температуры тела.
Другими важнейшими проявлениями лихорадки являются усиление иммунного ответа организма, стимуляция бактерицидной активности полиморфноядерных лейкоцитов, повышение выработки интерферона фибробластами при некоторых вирусных инфекциях, а также стимуляция других механизмов защиты организма, препятствующих размножению многих микроорганизмов и способствующих их гибели.
Кроме того, лихорадка важна как сигнал тревоги для других систем организма, указывающий на наличие в нем патологического процесса.
В некоторых случаях лихорадка может не сопровождаться повышением температуры тела.
Исходы инфекционных заболеваний, сопровождающихся повышением температуры тела, всегда лучше, чем протекающих без повышения температуры тела или при ее искусственном фармакологическом снижении (применении жаропонижающих средств).
Повышение температуры тела при лихорадке может играть адаптивную роль только при ее подъеме до определенного предела — 40-41 град С. При высокой гипертермии наблюдается усиление интенсивности обменных процессов, существенно увеличивается потребность тканей в кислороде, возрастает интенсификация кровотока для выноса большого количества тепла из тканей тела на его поверхность. Все это ведет к повышению нагрузки на дыхательную и сердечно-сосудистую системы. Усиление метаболических процессов при гипертермии сопровождается угрозой возникновения ацидоза, нарушения водно-солевого обмена, истощения энергетических ресурсов, что наиболее опасно для функции нервной системы, миокарда, почек. В первую очередь страдают функции ЦНС, что нередко проявляется развитием судорожного синдрома — фебрильных судорог (особенно у детей раннего возраста, имеющих перинатальное повреждение ЦНС). В момент судорог может наступить остановка дыхания, ведущая к гибели больного. При гипертермическом состоянии может развиться отек мозга, когда состояние ребенка резко ухудшается, нарастает угнетение центральной нервной системы, возникают нарушения сердечного ритма, снижается артериальное давление. Гипертермическое состояние само по себе может привести к смертельному исходу вследствие развивающихся энергетического истощения, внутрисосудистого свертывания крови и отека мозга.
В зависимости от величины подъема температуры тела лихорадка делится на субфебрильную (37-38 град С), умеренную (38,1-39 град С), высокую гипертермию (39,1-41 град С), гиперпиретическую (свыше 41 град С); по длительности повышения — на эфемерную (от нескольких часов до 2 дн), острую (до 15 дн), подострую (до 45 дн), хроническую (свыше 45 дн); по типу температурной кривой различаются постоянная, ремиттирующая, перемежающаяся, гектическая, возвратная, волнообразная и неправильная лихорадки.
Все причины возникновения лихорадки можно разделить на инфекционные и неинфекционные. В условиях умеренного и холодного климата она чаще связана с ОРВИ, в условиях жаркого — с кишечными инфекциями.
Любые инфекции (бактериальные, вирусные, микоплазменные, хламидийные, паразитарные, грибковые), а также введение вакцин (коклюшной — прививка от коклюша детям, детский медицинский центр «Маркушка», коревой, гриппозной и др.) могут быть причиной лихорадки. В условиях холодного и умеренного климата — это острые респираторные и другие вирусные инфекции. В регионах с жарким климатом наиболее часты кишечные инфекции. Возбудители инфекционных заболеваний попадают в организм ребенка через дыхательные пути, пищеварительный тракт или парентеральным путем. Такие инфекции, как цитомегаловирусная, герпетическая, энтеровирусная, хламидийная, токсоплазменная, и некоторые другие могут передаваться ребенку внутриутробно или интранатально (поражают детей раннего возраста). Вакцинация от гриппа — медицинский центр «Маркушка».
В клинической практике лихорадка чаще всего встречается при инфекционных болезнях. Это, в частности, получило отражение в том, что многие инфекции называются лихорадками (геморрагические, желтая, и пр.). Только некоторые инфекционные болезни протекают без повышения температуры тела — холера, ботулизм. Лихорадка при инфекциях рассматривается как основное проявление общетоксического синдрома. Ее патогенез связан с поступлением в организм больного экзогенных и образованием эндогенных пирогенов. Экзогенные пирогены представляют термостабильный комплекс полисахаридов с липидами, содержащийся в структуре многих бактериальных клеток. Эндогенные пирогены высвобождаются гранулоцитами и макрофагами при контакте с возбудителями. Наибольшим пирогенным действием обладают эндотоксины грамотрицательных бактерий. Точкой приложения действия пирогенов являются центры терморегуляции, расположенные в гипоталамусе. Причем реакция на них неоднозначна, например на фоне гипертиреоза повышена, а при гипотиреозе, наоборот, понижена. В первой стадии лихорадки, соответствующей быстрому повышению температуры, теплообразование преобладает над теплоотдачей. При этом возникают ознобы разной интенсивности — ощущение холода при высокой температуре тела, мышечная дрожь, «гусиная кожа». Вторая стадия характеризуется стабилизацией температуры на высоких цифрах, установлением равновесия между образованием и потерей тепла. В третью стадию происходит спад температуры. В эту фазу преобладают механизмы теплоотдачи. В связи с расширением периферических сосудов бледность кожи сменяется гиперемией, появляется обильное потоотделение. Быстрое, в течение одного дня или нескольких часов, снижение длительной высокой лихорадки до нормальных цифр называется критическим падением температуры (при крупозной пневмонии, внезапной экзантеме и др.). При таком критическом снижении температуры ребенку угрожает избыточная потеря хлоридов – «хлоридный кризис».
Многообразие причин лихорадки подтверждает ее неоднозначность. Степень повышения температуры далеко не всегда отражает тяжесть течения болезни. Так, при бруцеллезе, туберкулезе (проба Манту у детей — медицинский центр «Маркушка») больные нередко сохраняют удовлетворительное самочувствие при температуре 38-39 град С.
Известно, что при подъеме температуры тела увеличивается число сердечных сокращений. Однако такое соответствие при разных заболеваниях проявляется по-разному. Так, для классического течения брюшного тифа характерно известное отставание частоты пульса от степени повышения температуры (относительная брадикардия).
Поэтому целесообразно ориентироваться на сочетание лихорадки с другими симптомами.
Температура высокая (превышает 39 град С), с суточными колебаниями менее 1 град С. Протекает без ознобов, обильных потов, кожа горячая, сухая, белье не увлажнено. Такая температура характерна для крупозной пневмонии, рожистого воспаления, брюшного тифа классического течения, сыпного тифа.
Степень повышения температуры может быть разной. Суточные колебания составляют 1-2 град С, не достигая нормальных цифр. Характерны познабливания. В фазу снижения температуры наблюдается потоотделение. Типична для бруцеллеза, бронхопневмонии, ревматизма, вирусных заболеваний и др.
Характеризуется правильным чередованием повышения температуры с размахом в несколько градусов, чаще до высокого уровня с периодами нормальной или субнормальной температуры (1-2 дн). Подъем температуры сопровождается ознобом, жаром, спад — обильным потом. Следует учитывать, что иногда перемежающийся тип лихорадки устанавливается не сразу. В первые дни болезни ему может предшествовать так называемая инициальная лихорадка постоянного или неправильного типа. Типична для малярии, пиелонефрита, плеврита, сепсиса и др.
Суточные размахи температуры особенно велики, достигают 3-4 град С с падением до нормального или субнормального уровня (ниже 36 град С). Характерны сильные ознобы и обильные поты. Регистрируется при сепсисе, туберкулезе.
Отличается чередованием периодов высокой постоянной лихорадки в течение 2-7 дн. с безлихорадочными периодами такой же продолжительности. Температура снижается критически с обильным потоотделением. Типична для возвратного тифа.
Протекает с разными незакономерными колебаниями температуры. Характерны познабливание и потоотделение. Встречается при многих инфекциях, в частности при спорадическом брюшном тифе.
Характеризуется плавными подъемами и снижениями температуры тела с нормальными ее показателями в интервалах между подъемами температуры (некоторые формы лимфогранулематоза и злокачественных опухолей, бруцеллез).
В большинстве случаев причина лихорадки проясняется при появлении типичных для той или иной инфекции симптомов
В большинстве случаев причина лихорадки проясняется при появлении типичных для той или иной инфекции симптомов, или температура нормализуется самостоятельно через несколько дней. В случаях острой лихорадки неясной этиологии требуются повышенное внимание врача, тщательный сбор анамнеза, неоднократное обследование ребенка. Чем продолжительнее у ребенка лихорадка без характерных симптомов той или иной инфекции, тем менее вероятно наличие последней.
Лихорадки неинфекционного генеза достаточно многочисленны, повышение температуры при них редко превышает 38-38,5 град С, часто они имеют возрастные особенности.
Повышение температуры наблюдается при аллергических и ревматических заболеваниях, васкулитах, иммунных нарушениях, онкологических и гематологических, эндокринных болезнях (детский эндокринолог в клинике «Маркушка» — консультации), отравлениях и укусах насекомых.
Причинами неинфекционной лихорадки могут быть прием лекарств, некоторые метаболические заболевания, наследственные факторы, железодефицитная анемия, обширные поражения кожи.
Лихорадка может быть обусловлена усиленной мышечной работой, встречаться у подвижных, упитанных детей. Посттравматическая лихорадка — резорбтивная лихорадка при больших гематомах или после хирургических вмешательств. Консультация детский хирург поликлиника «Маркушка».
Конституциональная лихорадка бывает достаточно постоянной, может длиться месяцами, повышение температуры монотонное до 38 град С, особенно в период усиленного роста («лихорадка роста»). Самочувствие ребенка при этом практически не ухудшается, основной обмен не меняется. Температура тела может повышаться после крика, усиленной физической нагрузки и обычно нормализуется после короткого отдыха (30 мин — 1 ч), в летние месяцы температура нормальная.
Разновидностью конституциональной лихорадки является повышение температуры, возникающее при определенных переживаниях (страхе, возбуждении и т. п.). Психогенная лихорадка может быть вызвана интенсивным стрессовым воздействием (консультация детского психолога — поликлиника «Маркушка»). Следует предостеречь от необоснованно частой диагностики прорезывания зубов как причины лихорадки, так как известно, что в 99 % случаев повышение температуры у детей в этот период обусловлено другими причинами.
Нарушения терморегуляции могут наблюдаться при острых и хронических заболеваниях ЦНС. Высокая температура тела, как правило, имеет постоянный характер. Общее состояние ребенка практически не нарушается. Показатели сердечной деятельности повышаются незначительно и не соответствуют температуре тела, которая может достигать 41-43 °С. Длительность лихорадки (в течение месяцев и даже лет) свидетельствует о ее неинфекционной природе.
Наибольшие затруднения в диагностике вызывает лихорадка неясной этиологии, для которой характерно повышение температуры тела до 38,3 град С и более в течение 3 нед. Наиболее частой причиной субфебрильной лихорадки являются очаговые инфекции разной локализации (хронический тонзиллит, холецистит, гинекологические заболевания, пиелит), туберкулез, ревматизм, инфекционно-аллергический миокардит.
Гипертермический синдром (ГС) — резкое повышение температуры тела выше 41 град С с нарушением терморегуляции, вызывающее расстройства деятельности сердечно-сосудистой и центральной нервной систем, которые выражаются в нарушении сознания и появлении симптомов отека мозга. ГС развивается вследствие несоответствия механизмов теплоотдачи и наработки тепла. Инициируется этот процесс рядом биологически активных веществ, образующихся при воспалительном ответе организма. При гипертермии значительно увеличивается потребление кислорода, нарушается углеводный обмен, резко снижается уровень энергетических веществ. В ряде случаев гипертермический синдром развивается вследствие тяжелой вододефицитной дегидратации, гипертиреоидного криза или под влиянием некоторых лекарственных средств. ГС наблюдается в основном у детей раннего возраста с поражением нервной системы. Нередко сопровождается судорогами, беспокойством, пронзительным криком.
Группа наследственных заболеваний, характеризующихся резким повышением температуры до 39-42 град С в ответ на введение ингаляционных анестезирующих средств, а также миорелаксантов, кофеина, сердечных гликозидов и др. Она носит наследственный характер и обусловлена ферментными аномалиями мембран мышечных клеток. Злокачественная гипертермия требует интенсивного лечения.
источник
*Импакт фактор за 2017 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Актуальность В дебюте многих заболеваний у детей, и, в частности, инфекционных, часто отмечается такой важный клинический симптом, как повышенная температура тела. Не каждое повышение температуры является лихорадкой. При лихорадке в результате компенсаторной реакции организма на различные патогенные раздражители происходит повышение естественной реактивности организма [1,2,8]. Лихорадку принято оценивать по степени повышения температуры тела, длительности лихорадочного периода и характеру температурной кривой. По степени повышения температуры выделяют следующие виды лихорадок: субфебрильная – 37,2–38,0°С, низкая фебрильная – 38,1–39,0°С, высокая фебрильная – 39,1–40,1°С и чрезмерная (гиперпиретическая) – свыше 40,1°С. По продолжительности лихорадка может быть от нескольких часов до нескольких суток – эфемерная, до 15 дней – острая, до 45 дней – подострая (затяжная) и более 45 дней – хроническая. По характеру температурной кривой выделяют постоянную лихорадку (febris continua) – с повышением температуры тела, при ее суточных колебаниях не более 1°С; послабляющую лихорадку (febris remittens) – с повышением температуры тела, при котором ее суточные колебания превышают 1°С, температура при этом может опускаться ниже 38°С, но не достигает нормальных цифр; перемежающуюся лихорадку (febris intermittens) – с чередованием высоких подъемов температуры и ее снижением до нормы в утренние часы; истощающую лихорадку (febris hectica) – с подъемом температуры тела до высоких цифр с очень быстрым ее снижением, может быть несколько эпизодов подъема температуры и ее падения в течение суток; извращенную лихорадку (febris inverse) – с извращением суточного температурного ритма с более высокими подъемами температуры в утренние часы; возвратную лихорадку (febris recurrens) – с чередованием высоколихорадочных и безлихорадочных периодов длительностью до нескольких дней и неправильную лихорадку (febris atypical) – с отсутствием каких–либо закономерностей. В работе R.G. Petersdorf (1961 г.) лихорадка неясного происхождения (ЛНП) определена как температура тела выше 38,3°С, сохраняющаяся в течение более 3 недель с диагнозом, остающимся неясным после пребывания в стационаре одну неделю. Многие авторы подчеркивают, что ЛНП чаще обусловлена распространенными заболеваниями, протекающими атипично, чем редкими экзотическими заболеваниями [3,5,6]. Малаховский В.Б с соавт. (1998) выделяют ключевые параметры ЛНП – пирогенность, моносимптомность и безрецидивность. К лихорадке неясного происхождения не следует относить случаи неясных субфебрилитетов, которые требуют иного диагностического подхода. Причиной длительной лихорадки у детей чаще всего бывают 3 категории заболеваний: инфекционные заболевания, болезни соединительной ткани, новообразования [4,6,7]. По мере увеличения длительности лихорадки уменьшаются шансы на выявление инфекционных заболеваний.
В дебюте многих заболеваний у детей, и, в частности, инфекционных, часто отмечается такой важный клинический симптом, как повышенная температура тела. Не каждое повышение температуры является лихорадкой. При лихорадке в результате компенсаторной реакции организма на различные патогенные раздражители происходит повышение естественной реактивности организма [1,2,8]. Лихорадку принято оценивать по степени повышения температуры тела, длительности лихорадочного периода и характеру температурной кривой. По степени повышения температуры выделяют следующие виды лихорадок: субфебрильная – 37,2–38,0°С, низкая фебрильная – 38,1–39,0°С, высокая фебрильная – 39,1–40,1°С и чрезмерная (гиперпиретическая) – свыше 40,1°С. По продолжительности лихорадка может быть от нескольких часов до нескольких суток – эфемерная, до 15 дней – острая, до 45 дней – подострая (затяжная) и более 45 дней – хроническая. По характеру температурной кривой выделяют постоянную лихорадку (febris continua) – с повышением температуры тела, при ее суточных колебаниях не более 1°С; послабляющую лихорадку (febris remittens) – с повышением температуры тела, при котором ее суточные колебания превышают 1°С, температура при этом может опускаться ниже 38°С, но не достигает нормальных цифр; перемежающуюся лихорадку (febris intermittens) – с чередованием высоких подъемов температуры и ее снижением до нормы в утренние часы; истощающую лихорадку (febris hectica) – с подъемом температуры тела до высоких цифр с очень быстрым ее снижением, может быть несколько эпизодов подъема температуры и ее падения в течение суток; извращенную лихорадку (febris inverse) – с извращением суточного температурного ритма с более высокими подъемами температуры в утренние часы; возвратную лихорадку (febris recurrens) – с чередованием высоколихорадочных и безлихорадочных периодов длительностью до нескольких дней и неправильную лихорадку (febris atypical) – с отсутствием каких–либо закономерностей. В работе R.G. Petersdorf (1961 г.) лихорадка неясного происхождения (ЛНП) определена как температура тела выше 38,3°С, сохраняющаяся в течение более 3 недель с диагнозом, остающимся неясным после пребывания в стационаре одну неделю. Многие авторы подчеркивают, что ЛНП чаще обусловлена распространенными заболеваниями, протекающими атипично, чем редкими экзотическими заболеваниями [3,5,6]. Малаховский В.Б с соавт. (1998) выделяют ключевые параметры ЛНП – пирогенность, моносимптомность и безрецидивность. К лихорадке неясного происхождения не следует относить случаи неясных субфебрилитетов, которые требуют иного диагностического подхода. Причиной длительной лихорадки у детей чаще всего бывают 3 категории заболеваний: инфекционные заболевания, болезни соединительной ткани, новообразования [4,6,7]. По мере увеличения длительности лихорадки уменьшаются шансы на выявление инфекционных заболеваний.
Цель работы – изучить этиологическую структуру, особенности клинического течения длительных фебрильных лихорадок у детей.
Материалы и методы исследования
Под наблюдением находилось 48 пациентов в возрасте от 8 месяцев до 16 лет, госпитализированных в ОДКБ № 2 г. Воронежа в 2004–2008 годах с диагнозом при направлении – лихорадка неясного происхождения.
Используя рекомендации М.И. Лоурина, руководствуясь приказами МЗ РФ, мы разработали алгоритм диагностики ЛНП у детей, который применяли при обследовании больных с целью верификации диагноза. Сбор анамнеза и тщательное физикальное обследование больного, включающее обязательный осмотр специалистов – невропатолога, отоларинголога, окулиста, по показаниям – хирурга, кардиолога, онкогематолога, являются важными составляющими объективного осмотра. Однако у детей с ЛНП обычно не выявляются характерные специфические симптомы заболевания, поэтому основное значение приобретают лабораторно–инструментальные методы исследования, которые проводятся в три этапа.
1 этап: общий анализ крови с подсчетом ретикулоцитов, тромбоцитов, СОЭ; общий анализ мочи; туберкулиновая кожная проба; рентгенография органов грудной клетки; ЭКГ, биохимическое исследование крови 1 раз в неделю; бактериологические посевы кала, мочи на патогенную флору; посевы крови на стерильность трехкратно на высоте температуры, посев крови на гемокультуру; проведение серологических реакций на выявление титров сывороточных антител против сальмонеллеза, брюшного тифа и паратифа; исследование мазка крови на наличие плазмодий малярии.
2 этап: дополнительные тесты, если диагноз не установлен – общий анализ крови и общий анализ мочи в динамике (каждые 5–7 дней, даже при ранее нормальных показателях); повторные бактериологические посевы крови, включающие специальные среды для выявления как аэробных, так и анаэробных возбудителей; исследование в серологических реакциях титров сывороточных антител против возбудителей инфекционных заболеваний (брюшной тиф повторно, бруцеллез, туляремия, иерсиниозы, лептоспироз, орнитоз, сыпной тиф, болезнь Брилла, лихорадка КУ, токсоплазмоз, вирусы респираторной группы, энтеровирусы; ВИЧ, вирус Эпштейн–Барра (ВЭБ), цитомегаловирус (ЦМВ)); ПЦР ДНК ВЭБ и ЦМВ; маркеры парентеральных гепатитов В, С, D; определение антинуклеарных антител, ревматоидного фактора, LE–клеток; ультразвуковое исследование органов брюшной полости; исследование глазного дна; проведение люмбальной пункции.
3 этап: рентгенологическое (рентгенография, компьютерная томография, ядерно–магнитный резонанс) исследование костей, параназальных синусов, желудочно–кишечного тракта, внутривенная урография; электроэнцефалография; эхокардиография; стернальная пункция.
Первый этап лабораторных исследований проводили сразу же, как только был поставлен рабочий диагноз ЛНП. Если после этого диагноз не был установлен, то назначались тесты 2 этапа. Инструментальные методы исследования, объединенные в 3–ю группу, делались в последнюю очередь ввиду их малой информативности при обследовании больных без специфических симптомов и инвазивности (в том числе и лучевой нагрузки).
Полученные результаты
Продолжительные (более трех недель) фебрильные состояния, отвечающие критериям ЛНП, выделены нами у 36 детей (75%). У 25% имели место непродолжительные субфебрильные лихорадки, и из дальнейшей разработки эти дети были исключены.
При анализе историй болезни 36 пациентов установлено, что ЛНП регистрировались с одинаковой частотой у мальчиков и девочек (41 и 59% соответственно). 16 детей (46%) были в возрасте до 3 лет, от 3 до 6 лет – 6 детей (15%) и от 6 до 12 лет – 14 (39%). На догоспитальном этапе 20 из 36 детей получили по 2 курса антибиотикотерапии, 16 больных – по 1 курсу при продолжительности каждого от 5 до 7 дней. Использовались преимущественно аминопенициллины, аминогликозиды и их комбинации.
Изучение преморбидного фона у детей с длительными лихорадками показало, что у 6 пациентов отмечалась железодефицитная анемия, у 3 – врожденная патология почек, в единичных случаях встречались тимомегалия, дисбиоз кишечника, аллергодерматит.
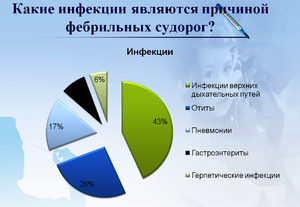
У всех 36 пациентов лихорадка развивалась остро с общеинфекционными проявлениями (слабость, головная боль, снижение аппетита), сочетаясь у 20 (55%) – с микролимфаденопатией, у 4 детей (11%) с минимальными желудочно–кишечными расстройствами (тошнота, непостоянная боль в животе), у 3 (9%)– с артралгическим синдромом (рис. 1). При этом у всех пациентов отсутствовала определенная локальная симптоматика.
Средняя продолжительность лихорадки составила 30,2±4,2 дней, средний уровень температуры 39,2±0,4°С; у 67% пациентов регистрировалась лихорадка интермиттирующего типа, у 22% – возвратного типа, у 5% – ремитирующая и у 6% (по 3% соответственно) – извращенная и неправильного типа. У большинства детей самочувствие при повышении температуры страдало мало. Островоспалительные изменения крови, в частности, увеличение СОЭ и наличие С–реактивного белка, выявлялись у 77% пациентов, при этом у половины эти изменения обнаруживались на 3–4–й неделе заболевания только в ходе 2 этапа обследования согласно алгоритму диагностики ЛНП. Осмотры узких специалистов ни в одном случае не выявили специфических изменений. При оценке данных УЗИ в стационаре незначительное увеличение печени обнаружено у 12 (33%) больных, у 11 (30%) – увеличение печени сочеталось с небольшим увеличением размеров селезенки.
В результате проведенного комплексного клинико–лабораторно–инструментального исследования соответственно предложенному алгоритму диагноз уточнен у 33 (91%) больных (рис. 2). Наиболее часто имела место инфекция мочевыводящих путей, протекавшая в сочетании с вирусными инфекциями: аденовирусной – 8 детей, первичной Эпштейна–Барра вирусной инфекцией – 5 больных, реактивацией ЭБВ инфекции – 4 больных. Клиническая картина смешанных вирусно–бактериальных заболеваний была атипичной, с минимально выраженными респираторными нарушениями (заложенность носа), микролимфаденопатией и отсутствием дизурических явлений, изменения в моче выявлялись только при многократных прицельных исследованиях, что затрудняло своевременную постановку диагноза. Изолированное поражение мочевыводящих путей отмечалось только у одного ребенка, диагноз был уточнен при дополнительном лабораторном и инструментальном исследованиях.
Реже диагностировались бактериальные моноинфекции: кишечный иерсиниоз – 5 пациентов, сальмонеллез группы В септическая форма – 1 пациент. Особенностью этих заболеваний являлось отсутствие диарейного и абдоминального синдромов на фоне длительной (более 3 недель) лихорадки, незначительной гепатоспленомегалии. У 3 детей с кишечным иерсиниозом отмечался артралгический синдром. При иерсиниозе специфические антитела в сыворотке крови появлялись поздно – на 4–й неделе заболевания. У 1 ребенка этиологию инфекции уточнить не удалось, но характер изменений периферической крови, повышение С–реактивного белка в биохимическом анализе крови, положительная клиническая и лабораторная динамика на антибактериальной терапии соответствовали бактериальному воспалительному процессу.
Вирусная моноинфекция в виде первичной ЭБВ выявлялась у 4 больных, у всех детей определялась незначительная гепатомегалия при отсутствии лимфаденопатии и атипичных мононуклеаров в крови.
В единичных случаях диагностированы соматические заболевания: острый лейкоз, ревмокардит, опухоль забрюшинного пространства и ВСД, термоневроз.
Несмотря на тщательное обследование у 3 пациентов верифицировать диагноз не удалось. Температура нормализовалась у них спонтанно на 28–30–й день болезни. Дети были выписаны домой с диагнозом «лихорадка невыясненной причины» под динамическое наблюдение участкового врача. По данным катамнеза, проведенного в течение 6 месяцев после выписки из стационара, рецидивов лихорадки у всех 3 детей в дальнейшем не было.
Жаропонижающие препараты (парацетамол, ибупрофен) получали 95% пациентов с температурой выше 38,6°–39°С. При хорошей переносимости лихорадки и температуре ниже 38,5°С жаропонижающие средства не назначались. В некоторых случаях использование нестероидных противовоспалительных препаратов (НПВП) помогало отдифференцировать инфекционную лихорадку от иммуноопосредованного фебриллитета. Парацетамол и ибупрофен (Нурофен для детей) применялись у детей в разовых дозах: парацетамол – 10–15 мг/кг, ибупрофен – 5–10 мг/кг. Предпочтение отдавалось препарату Нурофен для детей (Reckitt Benckiser Healthcare, Великобритания) в форме суспензии с приятным апельсиновым или клубничным вкусом, содержащей ибупрофен (100 мг/мл), без добавления сахара, алкоголя и искусственных красителей. По сравнению с парацетамолом препарат обладает не только выраженным жаропонижающим эффектом, сохраняющимся более продолжительное время – 8 часов, но, кроме того, противовоспалительным и обезболивающим действием.
Таким образом, в результате комплексного клинико–лабораторно–инструментального обследования в условиях стационара с применением алгоритма диагностики причины длительных фебрильных лихорадок у детей удалось уточнить в 91% случаев, при этом чаще имели место инфекционные заболевания. Среди инфекционных заболеваний в 47% случаев встречались смешанные вирусно–бактериальные инфекции, клиника которых была атипична и моносимптомна; нередко инфекции протекали на неблагоприятном преморбидном фоне, что затрудняло своевременную диагностику заболеваний.
Литература
1. Ветров В.П., Длин В.В. и др. Рациональное применение антипиретиков у детей: пособие для врачей / В.П. Ветров, Пособие для врачей. – М., 2002. – 23 с.
2. Геппе Н.А. Представления о механизмах лихорадки у детей и принципах жаропонижающей терапии / Н.А. Геппе, О.В. Зайцева // РМЖ. – 2003. – Т.11, №1 (173). – С. 31–37.
3. Дворецкий Л. И.. Лихорадки неясного генеза в клинике внутренних болезней: рекомендации для врачей. – М.:1997. – 44 с.
4. Илунина Л.М.. Лихорадочные состояния у детей: методические рекомендации / Л.М. Илунина, С.П. Кокорева, А.В. Макарова.– Воронеж: ВГМА, 2008. – 32 с.
5. Коровина Н.А.. Лихорадка у детей. Рациональный выбор жаропонижающих лекарственных средств: руководство для врачей / Н.А. Коровина, А.Л. Заплатников, И.Н. Захарова. – М.: Медицина, 2000. – 68 с.
6. Лоурин М.И.. Лихорадка у детей. – М.: Медицина,1985. – 256 с.
7. Малаховский В.Б. Подходы к диагностике лихорадки неясного происхождения у детей / В.Б. Малаховский // Педиатрия.– 1998. – №5. С. 61–63.
8. Таточенко В.К.. Рациональное применение жаропонижающих препаратов у детей // РМЖ. – 2000. т.8. – №3–4. С. 40–42.
источник
Для начала выясним, что такое температура тела. Это тепловой показатель состояния человека либо живого организма. Она зависит от разных факторов: время суток, беременность, возраст, воздействие окружающей среды на организм, состояния здоровья и другие.
Различают такие виды температур:
- пониженная — ниже 35 градусов;
- нормальная — с 35 до 37 градусов;
- субфебрильная — с 37 до 38 градусов;
- фебрильная — с 38 до 39 градусов;
- пиретическая — с 39 до 41 градуса;
- гиперпиретическая — выше 41 градуса.
На скачки показателей термометра зависят разные факторы. Начиная от вирусов и бактерий, а заканчивая обычным переохлаждением.

Нельзя игнорировать показатель выше 38 градусов, который держится длительное время. В этом случае, он может привести к нежелательным осложнениям. Последствия бывают необратимы, так как очаг заболевания находится в коре головного мозга. У взрослого человека — остановка дыхания, а если рассматривать детей — фебрильная лихорадка, которая доводит до потери сознания. В некоторых случаях жар не спадает в течение двух недель, но это происходит при таких заболеваниях, как туберкулёз, воспаление лёгких и ветрянка. Чтобы не навредить себе или своему ребёнку самолечением, желательно обратиться к врачу для выяснения вида и причин основного заболевания.
Причин для фебрильной температуры может быть множество. Самыми распространёнными являются заболевания с воспалительными процессами. Поэтому опасность для организма и здоровья человека представляет в первую очередь именно причина, при которой повышается показатель термометра. Зачастую на фоне таких факторов возникает фебрильная температура:
-
аллергия;
- заболевание сердца;
- слабая иммунная система;
- перегрев;
- заболевания эндокринной системы;
- инфекционные поражения;
- патология кровеносной системы;
- повреждение суставов, органов либо мягких тканей.
У детей жар может вызвать прорезание молочных зубов. Взрослых это обходит стороной. В единственном случае, на повышение температуры могут подействовать зубы мудрости, которые прорезаются уже при сформировавшемся организме и иммунитете. Но чаще приходится страдать действительно малышам.
Можно ли сбивать такую температуру?
Взрослым для начала необходимо выяснить причину появления жара, иначе жаропонижающие средства не помогут. Быстрее всего понижают его медикаменты, в которых присутствует парацетамол либо индометацин. Эффективны в действии лекарства, которые фасованы в таблетках. В некоторых случаях такие препараты не помогают, поэтому рекомендуется проводить инъекцию. Но это только в особо сложных ситуациях.
Детям в основном прописывают ректальные свечи, так как они способны быстро и безвозвратно сбить жар у ребёнка. У такого вида лечения есть преимущество: суппозитории не раздражают слизистую, так как нет контакта с желудочно-кишечным трактом.
Эти средства имеют хорошее жаропонижающее средство. Также существует метод обтирания больного. Необходимо взять воду, уксус и спирт в одинаковом количестве, смешать все компоненты и полученной смесью обтирать больного.
Температура тела — первый показатель, по которому можно быстро и легко узнать состояние здоровья человека. В течение дня у здорового человека она может меняться не раз начиная от 35,5 до 37 градусов. Щитовидная железа обеспечивает человеку нормальную температуру тела. Так как процесс терморегуляции организма очень сложный, то при любых отклонениях от норм показателей термометра не должны быть проигнорированы человеком.

Если своевременно не начать лечение при воспалительном процессе, то фебрильная температура может перерасти в пиретическую — показания термометра от 39,1 до 41 градуса. Её следует сбивать в обязательном порядке и в основном это происходит уже при госпитализации, так как в это случае у человека, кроме общей слабости, присутствует сильный озноб, аритмия и развитие судорог, в том числе и у детей. Её также называют лихорадкой — защитная реакция организма при воздействии различных раздражителей. Чаще всего проявляется при заболеваниях ангины, ОРВИ или пневмонии.
Чтобы выяснить причину появления лихорадки, больному рекомендуется посетить специалиста. Неправильно установленный диагноз и самолечение приводят к осложнениям, обострению заболевания и негативно влияют на здоровье организма.
источник
Фебрильная температура тела — это повышение показаний термометра от 38 до 39 градусов, которое проявляется чувством жара, головной болью, тахикардией и учащенным дыханием. Развивается при некоторых вирусных и всех бактериальных инфекциях, воспалительных процессах в брюшной полости, поражении головного мозга. Для верификации причины повышенной температуры применяют исследование на гемокультуру, серологические реакции, УЗИ, рентгенографию. Чтобы снизить лихорадку, назначают физические методы охлаждения в комбинации с жаропонижающими препаратами.
При этом вирусном процессе температура в большинстве случаев резко поднимается до 39°С в течение нескольких часов. Лихорадке предшествует короткий продромальный период, когда ощущается головная боль и ломота в теле, общее недомогание. При повышении показателей термометра больной гриппом чувствует сильный озноб, который сменяется жаром, гиперемией кожи. Глаза приобретают характерный блеск, сосуды конъюнктивы наполняются кровью. Длительность гипертермии при неосложненных формах гриппа — до 5 дней, затем происходит критическое падение температуры (иногда — ниже 35 градусов).
Болезнь развивается постепенно, в течение недели наблюдается продромальный период с разбитостью, ломотой в мышцах, першением в горле. Температура при инфекционном мононуклеозе повышается до фебрильной, при сниженном иммунитете ее значения могут достигать 40-41° С. Одновременно появляются сильные боли в горле и затруднение глотания, увеличиваются лимфоузлы. Длительность лихорадочного периода — 1-2 недели. Иногда после исчезновения клинических проявлений температура остается субфебрильной, что обусловлено поствирусным астеническим синдромом.
Микроорганизмы при попадании в кровоток стимулируют массивную выработку эндогенных цитокинов, влияющих на вегетативные центры гипоталамуса. Фебрильная лихорадка при бактериальных заболеваниях чаще постоянного типа, но температурная кривая может стать волнообразной — чередование периодов повышенной и нормальной температуры связано с циклическим выбросом бактерий в системный кровоток. Длительность симптомов от нескольких дней до нескольких недель, фебрильная температура сочетается с отсутствием аппетита, истощением организма. Основные причины гипертермии:
- Инфекции дыхательных путей: гнойный бронхит, очаговая и крупозная пневмония.
- Болезни ЛОР-органов: лакунарная и некротическая ангина, заглоточный абсцесс, гнойный отит.
- Кишечные инфекции: сальмонеллез, брюшной тиф, дизентерия.
- Урогенитальная патология: острый пиелонефрит, гнойный цистит, аднексит.
- Поражение кожи: фурункулы и карбункулы, рожистое воспаление.
Воспалительные процессы в органах брюшной полости провоцируют синтез пирогенов, которые быстро всасываются в кровоток и действуют на центр терморегуляции. Температура тела у пациента с острым животом обычно фебрильная, беспокоит озноб, мышечная дрожь. Несмотря на высокие показатели термометра, кожа остается бледной и холодной на ощупь, что связано с патологическим спазмом сосудов. Помимо лихорадки возникают локальные признаки — сильная боль в животе, диспепсия. При таких симптомах следует немедленно обратиться к врачу для диагностики и устранения причины.
При поражении мозговой ткани фебрильная температура связана не только с действием эндогенных пирогенов, но и с прямым влиянием на центры гипоталамуса. Гипертермия иногда достигает 41 градуса, общее состояние больного тяжелое — наблюдаются нестерпимые головные боли, менингеальные симптомы. Затем появляются нарушения сознания: бред, галлюцинации, патологическая сонливость. Подобные признаки характерны для гнойных менингитов, энцефалитов. Повышенная температура также встречается при тяжелых черепно-мозговых травмах.
Иногда в начале антибиотикотерапии сепсиса и массивной бактериемии отмечается реакция Яриша-Герксгеймера, обусловленная такими причинами, как распад микробных клеток, интоксикация организма чужеродными антигенами, неконтролируемый иммунный ответ. Симптомы возникают при лечении препаратами с бактерицидным действием — пенициллином, ванкомицином, сульфаниламидами. У пожилых фебрильная температура тела появляется после 1-2 недель применения психотропных препаратов, что потенцируется злокачественным нейролептическим синдромом. Лихорадку также вызывают:
- Психостимуляторы: амфетамин, кокаин, МДМА (экстази).
- Противоэпилептические: фенитоин, карбамазепин.
- Интерфероны.
- Прорезывание зубов у грудничков.
- Геморрагические лихорадки: Магбург, Эбола, Крым-Конго, желтая лихорадка.
- Паразитарные инфекции: токсоплазмоз, криптоспоридиоз, стронгилоидоз.
- Особо опасные инфекции: чума, бешенство, туляремия.
- Сосудистая патология: пилефлебит, тромбоз глубоких вен.
- Аллергические болезни.
- Ятрогенные состояния: трансфузионная реакция, ранний послеоперационный период, инфицирование мочевых путей при использовании катетера.
При лихорадке следует посетить врача-терапевта, осуществляющего сбор анамнеза заболевания и первичное обследование пациента. Для выявления причины, которой была спровоцирована фебрильная температура, проводят различные бактериологические исследования. Чтобы изучить состояние внутренних органов и выявить локальные патологические процессы, необходима инструментальная визуализация. В диагностическом плане наиболее важны:
- Бактериологический посев. Если фебрильная температура тела не сопровождается локальными симптомами, требуется трехкратный забор крови на высоте лихорадки и посев материала на селективные питательные среды. Для выделения возбудителя также используют образцы мокроты, гной, мазок из зева. Обязателен тест на чувствительность выделенных бактерий к антибиотикам.
- Анализы крови. В общем анализе выявляют лейкоцитоз и повышение СОЭ, при биохимическом исследовании обращают внимание на уровень острофазовых белков. Для быстрого определения инфекционной причины эффективны серологические реакции, позволяющие измерить уровень специфических антител. Количественно вирусную нагрузку оценивают с помощью ПЦР.
- Ультразвуковое исследование. При температуре и болях в животе показано обзорное УЗИ брюшной полости, во время которого обнаруживают признаки воспаления и гнойные очаги. По показаниям проводят УЗИ лимфатических узлов, чтобы исключить лимфопролиферативный процесс. При возможной сосудистой патологии делают дуплексное сканирование сосудов.
- Рентгенография. Всем больным выполняют рентгенограммы грудной клетки в двух проекциях. Для диагностики неврологических инфекций применяют МРТ или КТ головного мозга, дополнительно назначают ЭЭГ. При подозрении на заболевания мочеполовой системы учитывают результаты экскреторной урографии, которая помогает исследовать функциональное состояние почек.
Сбить лихорадку до 38,5° С можно при помощи физических методов охлаждения — обтирания тела водой пониженной температуры, поддержания в комнате влажности в пределах 50-60% и температурного режима до 20 градусов, использования вентилятора. Человеку необходимо регулярно давать теплое питье, чтобы предотвратить обезвоживание. При более высоких цифрах термометра допустимо применять жаропонижающие препараты (парацетамол, ибупрофен). При фебрильной температуре тела и резком ухудшении общего состояния пациенту требуется квалифицированная медицинская помощь.
У взрослых жаропонижающие препараты назначают только в случае повышении фебрильной температуры тела более 38,5 градусов. Детям лекарства дают при лихорадке выше 38° С, чтобы не допустить развития такого грозного осложнения, как фебрильные судороги. Используются лекарства из группы нестероидных противовоспалительных средств. В детском возрасте запрещен прием ацетилсалициловой кислоты, поскольку она может вызвать синдром Рея. Помимо симптоматических средств применяют препараты, которые воздействуют на причины повышения температуры тела:
- Антибиотики. Для предотвращения осложнений предпочтительны антибактериальные лекарства с бактериостатическим действием. Медикаменты продолжают принимать весь период фебрильной лихорадки и еще 4-5 дней после нормализации температуры тела.
- Противовирусные средства. При тяжелом течении гриппа рекомендованы специфические лекарства, которые блокируют сборку новых вирусов и снижают вирусемию. Дополнительно показаны рекомбинантные интерфероны и иммуноглобулины, стимулирующие работу иммунной системы.
- Инфузионные растворы. С их помощью устраняют симптомы интоксикации и ускоряют выведение токсических продуктов обмена веществ. При высокой лихорадке температура вливаемых растворов должна быть на 2-3° ниже. Одновременно вводят диуретики, чтобы предотвратить гипергидратацию организма.
источник

Фебрильная температура или же фебрильная лихорадка (от 38 до 39 градусов) — не самостоятельное заболевание, а, как правило, признак того, что организм активизировал защитные механизмы для ликвидации инфекционного очага. Большинство болезнетворных бактерий и вирусов погибают при повышении температурных показателей выше 38 градусов. Но игнорировать высокую температуру, надеясь, что иммунитет сам разберется, нельзя: фебрильная лихорадка должна стать поводом для обращения к врачу. Своевременное выявление причин недомогания и лечение помогут не допустить ухудшения состояния больного.
Фебрильная температура — это состояние, при котором показатели находятся в пределах от 38 до 39 градусов.
Такое состояние люди переносят по-разному. У кого-то умеренная фебрильная лихорадка, характеризующаяся температурой до 38,5 градуса, вызывает небольшое недомогание, ломоту в теле. В таком случае врачи рекомендуют принимать жаропонижающие лекарства лишь тогда, когда ртутный столбик на термометре превысит отметку 38,5.
Но немало больных очень тяжело реагируют на жар. Тем, кто страдает патологиями почек, сердечно-сосудистыми нарушениями, склонен к возникновению судорог, необходимо быть крайне внимательными к своему состоянию. Таким людям принимать антипиретики (жаропонижающие средства) следует уже при фебрильной лихорадке с температурой 38 градусов.
Жар в большинстве случаев спровоцирован воспалительными процессами, которые развиваются при внедрении в организм человека болезнетворных микроорганизмов. Так, столбик термометра поднимается до показателей 38-39 градусов при гриппе, пневмонии, детских инфекционных заболеваниях, тонзиллите и т.д.
Причиной повышения температуры тела может стать также тепловой удар после длительного пребывания в жарком помещении или на солнце.
Существуют и другие, более редкие патологии, способствующие возникновению гипертермии, то есть перегрева организма. Так, у девушек астенического телосложения (другими словами, у высоких и худых) фебрилитет может быть обусловлен особенностями строения тела. Подобное состояние связывают с нарушением работы вегетативной нервной системы во время стрессовых ситуаций или сильного эмоционального напряжения.
Спровоцировать повышение температуры тела у женщин до фебрильных показателей может гормональный сбой, связанный с недостаточной активностью яичников.
Заболевания гипофиза человека — гиперпролактинемия (повышение уровня гормона пролактина в крови), гипогонадизм (снижение уровня половых гормонов) и другие — также вызывают температурные скачки.
Возникают температурные нарушения также на фоне таких патологий:
- онкологические процессы на поздних стадиях (об особенностях температуры при раке читайте в нашей отдельной статье);
- ревматоидный артрит;
- СПИД;
- гипертиреоз.
При перечисленных патологиях возникает умеренная фебрильная лихорадка. Она характеризуется температурой в пределах 38-38,5 градуса.
При повышении температурных показателей более 38 градусов возникает общее недомогание, ломота в теле. Многие люди жалуются на ощущение, будто выкручивает зубы и крупные суставы. Практически всегда фебрильная температура тела сопровождается другими симптомами:
- резями в глазах;
- неприятными ощущениями в мышцах;
- болезненностью при касании кожных покровов;
- учащением сердцебиения и дыхания;
- головной болью, головокружением;
- ощущением общей интоксикации и слабости.
Фебрилитет сопровождается ознобом. Заболевший человек чувствует дрожь, холод внутри. При ознобе сужаются периферические кровяные сосуды, а поверхность тела покрывается гусиной кожей. Мышечный тремор настолько сильный, что человеку трудно разговаривать, у него стучат зубы. Часто при этом руки и ноги холодные. Выраженность озноба зависит от того, насколько быстро растет температура: чем стремительнее она повышается, тем озноб сильнее.
Еще один спутник фебрилитета — это сухая и в большинстве случаев горячая кожа. Она становится влажной, когда температура начинает падать. Интенсивное потоотделение способствует теплоотдаче.
Фебрильная температура у ребенка — наиболее частая причина вызова участкового педиатра на дом. Гипертермия развивается у детей на фоне острых респираторных заболеваний, гриппа или других болезней.
Прорезывание зубов у младенцев может сопровождаться повышением показателей на термометре до 38,5 градуса.
У самых маленьких гипертермия грозит возникновением фебрильных судорог. Поэтому, если малышу не исполнилось 3 месяца, нельзя допускать повышения температурных показателей выше 38 градусов. Такое же правило касается детей, входящих в группу риска в связи с патологиями нервной системы, сердца и сосудов, почек и печени.
Для старших деток лихорадка, при которой термометр показывает 38-38,5 градусов, не опасна. Снижать температуру нужно, если столбик термометра пополз за отметку 38,5 или если малыш тяжело переносит гипертермию и раньше у него уже были судороги. В таком случае сбивать нужно даже небольшой жар.
Не обязательно стремиться к снижению показателя до нормы 36,6. Достаточно сбить температуру в пределах от 1 до 1,5 градуса, чтобы самочувствие ребенка улучшилось и миновала опасность судорог.
Иногда фебрильная температура держится дольше трех недель, но признаки какого-либо заболевания отсутствуют. В таком случае речь идет о фебрилитете неясной этиологии у детей. Чтобы установить причину жара, педиатры рекомендуют тщательно обследовать ребенка. Первичные диагностические процедуры предполагают:
- клиническое и биохимическое исследование крови;
- анализ мочи;
- термометрию с интервалом 3 часа;
- реакцию Манту;
- рентгенографию органов грудной клетки;
- электрокардиографию;
- ультразвуковое сканирование почек, органов брюшной полости.
Может понадобиться компьютерная или магнитно-резонансная томография мозга. А также придется пройти консультацию у невролога, детского гинеколога, отоларинголога.
Как правило, на данном этапе выявляется патология, которая могла спровоцировать жар.
Чтобы избавиться от недомогания при высокой температуре, врачи рекомендуют принимать антипиретики. Оптимальным выбором считаются лекарства на основе парацетамола или ибупрофена. Такие медикаменты подходят как для взрослых, так и для детей.
Взрослым пациентам предлагают жаропонижающие в таблетках или порошках. Но необходимо помнить о том, что при температуре выше 38 градусов, которая держится дольше 3 дней, в любом случае следует обратиться за консультацией к терапевту. Специалист определит причину гипертермии и назначит лечение.
При попадании в организм болезнетворных микробов, а также в процессе их жизнедеятельности в кровь поступает большое количество токсичных веществ — и самочувствие больного ухудшается. Чтобы уменьшить интоксикацию при лихорадке, нужно пить много жидкости — минеральной воды без газа, компота из сухофруктов, травяных чаев и простой воды. Больному можно предложить липовый чай, отвар коры вербы, напиток из малиновых побегов, варенье из малины. Ограничиваться 1-2 чашками целебного напитка нельзя. Чтобы ускорить нормализацию температуры, в организм должно поступать много жидкости.
Фебрильная лихорадка у детей проходит после приема сиропов с парацетамолом или ибупрофеном. Если крохе трудно выпить сладкое лекарство, то можно воспользоваться ректальными свечами. Какое именно лекарство подходит в вашем случае, а также дозировку, должен подсказать педиатр, ориентируясь на возраст и вес малыша. Если жаропонижающее не срабатывает, это может означать, что вы приобрели в аптеке подделку.
Немного понизить температуру способны обтирания. Для взрослых используют смесь из теплой воды и уксуса или водки. Детей обтирают теплой водой без добавления алкоголя или кислоты. Облегчить состояние при фебрилитете помогает прикладывание намоченной ткани к внутренней стороне локтевых сгибов, под колени, к шее — то есть к местам, где находятся крупные лимфоузлы.
Фебрильная температура тела может стать причиной негативных последствий. Особенно часто они возникают у маленьких детей. В числе осложнений фебрилитета выделяют такие:
- нарушения работы сердечно-сосудистой системы;
- судороги;
- отек мозга;
- нарушение дыхательной функции.
Если ребенок не употребляет достаточно жидкости, то гипертермия приводит к обезвоживанию. Такое состояние крайне опасно для детей до 5 лет. В случае, когда ребенок совсем не может пить, можно впрыскивать ему в рот небольшими дозами воду из шприца. В особо тяжелых случаях врачи ставят капельницу.
При фебрилитете высок риск ухудшения состояния у людей с патологиями сердца и сосудов, почек и печени, центральной нервной системы. Опасна длительная гипертермия для беременных женщин: у них возникает риск выкидыша из-за гибели плода. Поэтому нужно как можно раньше обратиться к врачу, чтобы быстрее выяснить причину температуры и назначить грамотное этиотропное (направленное на искоренение причины патологии) и симптоматическое лечение.

источник

 аллергия;
аллергия;