Температурная реакция, развивающаяся при соответствующих заболеваниях, вызывается биологически активными веществами, которые принято называть пирогенами. С этиологической точки зрения различают лихорадку инфекционную и неинфекционную. Причинами инфекционной лихорадки являются бактерии и их продукты, а при неинфекционных лихорадочных заболеваниях — пирогенные вещества, образующиеся при повреждении клеточно-тканевых структур самого организма.
Т. о., пирогенами называют такие вещества, которые, попадая в организм извне или образуясь внутри его, вызывают лихорадку. Пирогены разделяют на бактериальные и небактериальные (экзогенные) и клеточно-тканевые (лейкоцитарные) — (эндогенные). Кроме того, по механизму действия различают первичные (этиологические) пирогены, т.е. вещества, которые в организме способствуют выработке специальных белков. Последние называются вторичными пирогенами (патогенетическими), которые действуют на механизмы теплорегуляции и приводят к лихорадке. Установлено, что эндотоксины бактерий состоят из трех частей: белковой, липидной и полисахаридной. Пирогенными свойствами обладают липиды (липоид А), а также липополисахариды. Белковые фракции микробов также вызывают лихорадку. Действие экзогенных пирогенов опосредуется через эндогенные пирогены.
В 60-е годы считалось, что в образовании эндогенных пирогенов большую роль играет фибрин, образующийся в результате фибринолитического действия бактериальных пирогенов. Свойствами эндогенного пирогена наделен и интерлейкин-1. Эндогенные пирогены образуются в фагоцитирующих клетках. Для этого процесса необходимо сохранение целостности лейкоцитов и состояния активной их жизнедеятельности. Лейкоцитарный пироген обладает видовой специфичностью. Клетки ретикуло- эндотелиальной системы печени и селезенки и системы мононуклеарных фагоцитов в результате ответных метаболических процессов, также синтезируют эндогенные пирогены. Некоторые стероидные гормоны способны стимулировать синтез вторичных пирогенов. Пирогены не содержатся в клетках в готовом виде, а образуются в них под воздействием соответствующего стимула. Стимулом для образования и выделения эндогенных пирогенов является фагоцитоз различных микроорганизмов, погибших или поврежденных клеток, клеточных фрагментов, иммунных комплексов, инородных частиц (например, латекса). В лимфоцитах пирогенные вещества, обладающие пирогенными свойствами, действуют на Т-лимфоциты, вследствие чего последние продуцируют лимфокины. Лимфокины, в свою очередь, действуют на моноциты, способствуя образованию и выделению из них эндогенных пирогенов.
Образование эндогенных пирогенов является основным патогенетическим фактором в развитии лихорадки
, независимо от вызывающей её причины. Лейкоцитарный пирогенал — это сложный белковый комплекс. Способность лейкоцитов продуцировать пироген закреплена в эволюции.
Механизм действия вторичных пирогенов.
Пирогены попадают в головной мозг, где они действуют на рецепторы нейронов центров терморегуляции. Взаимодействие пирогенала с рецептором активирует действие аденилатциклазной системы. В результате в клетках увеличивается образование циклической аденозинмонофрсфата (АМФ). Циклическая АМФ изменяет чувствительность терморецепторов к поступающим сигналам: так к тепловым — снижается, а к холодовым повышается. Установлено, что в перестройке чувствительности центров терморегуляции, большую роль играют простогландин Е1 и Е2, моноамин и циклическая АМФ. Простогландины Е1 и Е2 способны повышать активность ферментов фосфодиэстераза, в результате в нервных клетках накапливается циклическая АМФ, А последняя изменяет чувствительность нейронов центров терморегуляции. Пирогены действуют через ионы СА++, которые влияют на синтез ПГДЕ1 и ПГДЕ2. Исследованиями на экспериментальных животных установлено, что при охлаждении преоптической области гипоталамуса увеличивается выход Са++ из нейронов этой зоны, а при нагревании задерживается выход его из нервных клеток. Все агенты, вызывающие лихорадку при введении их в преоптическую область гипоталамуса, обуславливают выход Са++ из расположенных здесь нейронов.
Гигиена
Гигиена-медицинская наука, изучающая влияние окружающей среды и производственной деятельности на здоровье человека и разрабатывающая оптимальные, научно-обоснованные требования к условиям ж .
Закаливание
Любые средства защиты от болезней, дождя, ветра, холода, жары были бы бесполезны, если бы человеческий организм сам не обладал защитными свойствами. Представьте себе, группа юных тур .
источник
ПАТОГЕНЕЗ ЛИХОРАДКИ, МЕХАНИЗМ ДЕЙСТВИЯ АНТИПИРЕТИКОВ
Основы учения об этиологии и патогенезе лихорадки были заложены в ХIХ веке после того, как была открыта зависимость образования тепла от интенсивности обменных процессов в организме человека и животных. Было доказано, что в основе повышения температуры тела при лихорадке лежит изменение в деятельности нервных центров, регулирующих теплообмен и содержание тепла в организме. В 1902 году А.А. Лихачевым и П.П. Авроровым было показано, что развитие лихорадки связано как с ростом теплопродукции (в основном в период озноба), так и ограничением теплоотдачи. Эта работа заложила основы понимания физиологических механизмов изменений температуры тела при лихорадке как терморегуляторной реакции.
Основные центры терморегуляции, которые координируют многочисленные и сложные процессы, обеспечивающие сохранение температуры тела на постоянном уровне расположены в гипоталамусе. В осуществлении гипоталамической регуляции температуры тела участвуют железы внутренней секреции, главным образом щитовидная железа и надпочечники.
Различают инфекционную, встречающуюся наиболее часто, и неинфекционную (асептическую) лихорадки.
К этиологическим факторам, вызывающим лихорадку относятся вирусы и бактерии, продукты их распада, а также вещества, становящиеся в организме обьектом фагоцитоза и пиноцитоза.
Пирогенными (жаронесущими) веществами называют такие вещества, которые, попадая в организм извне или образуясь внутри него, вызывают лихорадку. По происхождению пирогены делят на экзогенные (бактериальные, небактериальные) и эндогенные (лейкоцитарные), а по механизму действия на первичные и вторичные.
Первичные пирогены, являясь факторами этиологическими, проникая в организм, еще не вызывают лихорадку, а только инициируют этот процесс, стимулируя собственные клетки к выработке специальных белковых веществ (вторичных пирогенов). Последние, в свою очередь, действуют на механизмы терморегуляции и приводят к лихорадке, являясь таким образом, факторами патогенетическими.
Первичные пирогены представляют собой чужеродные в антигенном отношении вещества, способные активировать макрофаг, обычно это липополисахариды и липоид А бактериальных мембран, обладающие свойством эндотоксина.
Источником образования вторичных пирогенов (интерлейкин-1, интерлейкин-6, интерферон-альфа, фактор некроза опухоли-альфа) являются лейкоциты, что и обусловило их название –лейкоцитарные пирогены. Лимфоциты выделяют лимфокины, которые индуцируют синтез пирогенных веществ в клетках системы фагоцитирующих мононуклеаров. Синтез лейкоцитарных пирогенов начинается с того момента, когда первичные (бактериальные) пирогены попадают в макрофаги и активируют в них синтез вторичных пирогенов.
Механизм действия вторичных пирогенов обусловлено тем, что синтезированные в лейкоцитах, пирогены проникают в ЦНС и действуют на нейроны передней гипоталамической области. Предполагается, что пироген влияет на интегративные элементы внутри гипоталамуса, в частности на тормозные интернейроны. Нейроны этой области на своих мембранах имеют специфические рецепторы, при контакте которых с пирогенами приводится в действие аденилатциклазная система. В результате в клетках увеличивается количество циклического аде-нозинмонофосфата (цАМФ), который изменяет чувствительность нейронов центра терморегуляции к холодовым и тепловым сигналам.
В отличие от первичных (бактериальных и небактериальных) пирогенов, вторичные строго специфичны, они являются истинными медиаторами лихорадки.
Механизм действия жаропонижающих средств обусловлен их влиянием на синтез простагландинов. Простагландины группы E, увеличивая концентрацию цАМФ в гипоталамусе, способствует повышенному поступлению кальция в клетки и их активации. В результате увеличивается теплопродукция и снижается теплоотдача за счет стимуляции сосудодвигательного центра и сужения периферических сосудов. Ингибируя синтез простагландинов группы E антипиретики тормозят его активирующее влияние на образование цАМФ, что приводит к уменьшению теплопродукции и увеличению теплоотдачи. Кроме того, действие указанных препаратов частично определяется их ингибирующим влиянием на синтез эндогенных пирогенов в полиморфноядерных фагоцитах, моноцитах и ретикулоцитах.
источник
Повышение температуры тела является распространенным клиническим симптомом, отмечается при самых различных заболеваниях и возникает разными путями. Понимание основ патофизиологии важно для рационального лечения детей с высокой температурой тела. Различают два типа повышения температуры тела — лихорадку и тепловые заболевания. Лихорадка — это состояние, при котором центр терморегуляции стремится к увеличению температуры тела. Тепловые заболевания — это такие состояния, при которых температура тела повышается в результате действия внутренних или внешних факторов вопреки попыткам центра терморегуляции удержать нормальную температуру.
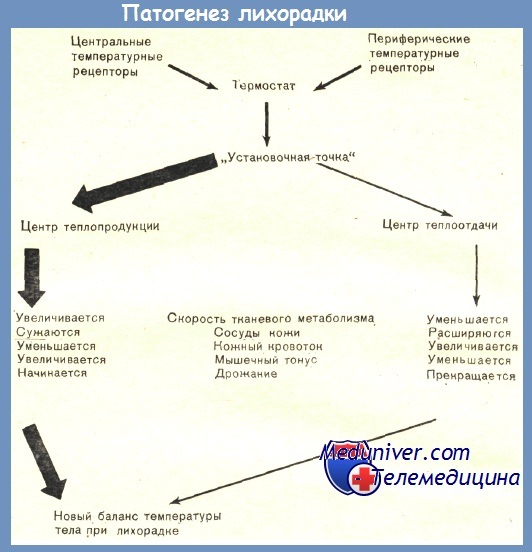
В клинической практике наиболее распространенным механизмом повышения температуры тела является увеличение референтной температуры «установочной точки», локализованной в преоптической области передней части гипоталамуса (ПОПГ). В этих условиях «установочная точка» настраивается на более высокую, чем в норме, температуру и воспринимает сущствующую температуру «ядра» как очень низкую, хотя на самом деле она является нормальной. «Установочная точка» дает команды на увеличение температуры тела путем повышения активности центра теплопродукции и снижения активности центра теплоотдачи.
Строго говоря, только такое состояние, при котором центр терморегуляции сам активно стремится к более высокой, чем в норме, температуре тела, имеет право называться лихорадкой. Все другие состояния, протекающие с повышением температуры, правильно именовать как повышенная температура тела (также правомерно использовать термины: пирексия, гиперпирекоия, гипертермия, или тепловая болезнь). Хотя в настоящее время все типы повышения температуры тела, часто весьма неточно, обозначаются термином лихорадка, в этой книге мы проведем различие между лихорадкой и другими типами гипертермии.
При лихорадке неверно программированная «установочная точка» заставляет препотическую область гипоталамуса функционировать таким образом, как если бы фебрильная температура была нормальной. При этом достигается новое равновесие между теплопродукцией и теплоотдачей уже на фоне повышенной температуры тела. Терморегуляторный контроль остается эффективным, но при более высоком, чем в норме, уровне. У собак при лихорадке отмечается избыточный термогенный ответ на холод и уменьшенный тер’молитический ответ на тепло.
Животные реагируют на изменения окружающей температуры таким образом, чтобы удержать организм в равновесии с новой температурой «установочной точки». Cooper описал несколько интересных больных с исходной гипотермией, вызванной различными заболеваниями ЦНС или неизвестными причинами. Возможно, что у этих больных механизм терморегуляции не был поврежден, но была более низкая, чем в норме, температура «установочной точки». При введении пирогена у них отмечалось повышение температуры тела.
Степень этого повышения была такой же, как у больных с нормальным исходным уровнем, однако температура, естественно, не достигала таких же абсолютных величин.
Lipton сообщил о больном с саркоидозом ЦНС и глубокой гипотермией. У этого больного сохранялась способность к развитию лихорадки, что указывает на независимость механизма контроля температуры тела от механизма возникновения лихорадки. Stitt подчеркнул, что повышение температуры тела при лихорадке представляет собой центрально регулируемый ее подъем, который полностью направляется, контролируется и защищается функциональными терморегуляторными механизмами.
Эндогенный пироген изменяет величину референтной температуры «установочной точки». В результате нормальная температура тела, измеряемая термометром, воспринимается им как очень низкая. Тогда «установочная точка» начинает регулировать работу центров теплопродукции и теплоотдачи, чем -достигается новый баланс при более высокой температуре тела.
Увеличение температуры «установочной точки» преоптической области гипоталамуса. Повышение температуры «установочной точки» преоптической области гипоталамуса почти всегда возникает под влиянием эндогенного пирогена — вещества, выделяемого фагоцитирующими лейкоцитами и макрофагами. Эндогенный пироген является конечным общим звеном при подавляющем большинстве фебрильных заболеваний. Исключением является действие облучения ЦНС, яда скорпиона и ДДТ, которые прямым путем увеличивают температуру «установочной точки». Было предложено, что адреналин и норадреналин при передозировке могут прямым образом повышать температуру «установочной точки» преоптической области гипоталамуса.
Некоторые виды опухолей выделяют эндогенные пирогены или эндогенные пирогеноподобные вещества. Повреждение мозга способно повлиять на «установочную точку», как и на другие области преоптической области гипоталамуса.
Бактериальный эндотоксин при внутривенном введении вызывает лихорадку только после латентного периода, продолжающегося около 90 мин. Эндогенный же пироген при том же способе введения вызывает лихорадку в течение нескольких минут. Человеческая кровь после инкубации с бактериальным эндотоксином при ее введении добровольцам также быстро вызывает лихорадку, что подтверждает мнение о выделении эндогенного пирогенного вещества лейкоцитами. Большинство исследований показало, что введение эндотоксина непосредственно в преоптической области гипоталамуса неэффективно, в то время как инъекция даже минимальной дозы эндогенного пирогена в ту же область немедленно вызывает лихорадку.
Однако в одной из работ описана лихорадка при прямом введении эндотоксина в желудочки или переднюю часть гипоталамуса мозга крыс.
Первоначально предполагали, что только циркулирующие полиморфноядерные лейкоциты могут выделять эндогенный пироген. Поэтому развитие лихорадки у больных с гранулоцитопенией казалось загадкой. Однако впоследствии было доказано, что большинство, если не все, фагоцитирующих клеток, развивающихся из костномозговых предшественников, выделяют эндогенный пироген. Некоторые клетки, не происходящие из костного мозга, например фибробласты, фагоцитируют частицы латекса в культуре тканей, но они не выделяют эндогенный пироген.
Продуцировать эндогенный пироген могут альвеолярные и перитонеальные макрофаги, а также ретикулоэндотелиальные клетки печени и селезенки. Эндотоксин, который быстро связывается с циркулирующими гранулоцитами, вызывает лихорадку прежде всего путем стимуляции выработки этими клетками эндогенного пирогена. С другой стороны, живые бактерии и вирусы элиминируются из крови главным образом ретикулоэндотелиальной системой и вызывают лихорадку путем стимуляции образования и освобождения эндогенного пирогена клетками этой системы в печени и селезенке. Хотя лимфоциты не образуют эндогенный пироген, они выделяют лимфокинин, который стимулирует продукцию и выделение эндогенного пирогена гранулоцитами и моноцитами.
Пока не ясно, участвуют ли эозинофилы в продуцировании эндогенного пирогена.
Освобождение эндогенного пирогена отмечается не только при инфекционных заболеваниях. Основным пусковым механизмом образования и выделения эндогенного пирогена является фагоцитоз микроорганизмов, комплексов антиген—антитело, погибших или поврежденных клеток, клеточных фрагментов. Например, при введении эритроцитов группы D больным с антителами против антигена D отмечаются озноб и лихорадка после латентного периода продолжительностью 90 мин, что подтверждает наличие промежуточного этапа в продукции эндогенного пирогена. Эндогенный пироген образуется при аллергических заболеваниях, болезнях соединительной ткани и воспалительных реакциях в ответ на опухоли. По-видимому, существует особый механизм развития лихорадки при травме и тканевой деструкции.
Эндогенный пироген — это белок с низкой молекулярной массой. После того как он выделился фагоцитирующими клетками, он покидает кровоток и быстро проникает в преоптическую область гипоталамуса. Эндогенный пироген является чрезвычайно мощным веществом и способен вызвать лихорадку у лабораторных животных при внутривенном введении в нанограммовых количествах. В настоящее время считается, что эндогенный пироген не содержится как таковой в фагоцитирующих клетках, а образуется в них под воздействием соответствующих стимулов. Этот этап требует определенного времени, так как включает синтез новой информационной РНК. Секреция эндогенного пирогена не ведет к лизису или гибели фагоцитов.
Есть серьезные основания предполагать, что нейрохимическим медиатором, повышающим температуру «установочной точки» преоптической области гипоталамуса при воздействии эндогенного пирогена, является простагландин. Минимальные дозы простагландинов E1 и Е2 при инъекции их в мозг лабораторных животных быстро вызывают лихорадку. Парентерально введенные простагландины, как правило, являются пирогенными только в больших дозах, возможно, из-за их инактивации в легких. Однако лихорадочные реакции были отмечены у больных после инъекций простагландина Е2; описана выраженная пирексия после его внутривлагалищного введения. Увеличение концентрации простагландинов обнаружено в мозге лабораторных животных во время лихорадки. Ингибирование простагландинсинтетазы ЦНС (ацетилсалициловой кислотой или парацетамолом) ведет к снижению температуры тела при лихорадке, но не влияет на нормальную температуру.
Это наблюдение подтверждает мнение о том, что значение простагландинов в преоптической области гипоталамуса ограничено повышением температуры «установочной точки» при лихорадке, а в нормальных условиях они не играют роли. Значение таких медиаторов, как циклический АМФ и моноамины, неясно .
Процесс развития лихорадки при повышении температуры «установочной точки» преоптической области гипоталамуса включает сложную серию эффекторных шагов. Нарастает метаболическая активность и повышается напряжение кислорода, вызванные в первую очередь увеличением мышечного тонуса, которое иногда может переходить в дрожание. Также отмечается общее увеличение скорости метаболизма, независимо от возрастания активности скелетной мускулатуры. После введения бактериального эндотоксина усиление метаболической активности является самым ранним термогенным эффектом . Вскоре после этого развивается вазоконстрикция сосудов кожи, что ведет к снижению ее температуры и уменьшению потерь тепла путем радиации, кон-дукции и конвекции. Это особенно заметно в конечностях. Замедление кожного кровотока также способствует снижению потоотделения.
Пилоэрекция, служащая у современного человека больше символом, чем способом сохранения тепла, является рудиментарным отголоском далеко прошлого, когда волосяной покров был для человека эффективной теплозащитой. Снижение температуры кожи субъективно воспринимается как ощущение холода, и больной старается согреться, несмотря на рост внутренней температуры тела. Ребенок сворачивается калачиком, что ведет к уменьшению площади открытой поверхности тела, и плотно натягивает на себя одеяло. Охлаждение кожи также включает сенсорную обратную связь с преоптической областью гипоталамуса, что еще больше вызывает усиление теплопродукции.
Нередко начало лихорадки, особенно внезапное, сопровождается ознобом — сильным ощущением холода в сочетании с интенсивным дрожанием. Хотя озноб считается типичным для гнойных инфекций и бактериемии, его диагностическое значение оказалось меньшим, чем ранее предполагалось. Озноб может наблюдаться при вирусных и бактериальных инфекциях, а также при неинфекционных заболеваниях, таких, как лимфома. Важно помнить, что жаропонижающие средства могут вызывать озноб при снижении температуры тела до нормального уровня. Такое побочное действие этих препаратов не следует путать с ознобом, обусловленным основным заболеванием.
Температура тела нарастает до тех пор, пока она не достигнет референтной температуры «установочной точки». При этом теплопродукция снова приходит в равновесие с теплоотдачей, хотя и при более высокой, чем в норме, температуре. Больной ощущает прилив тепла или по крайней мере больше не страдает от холода. Кожная температура при этом повышается, что отражает высокую температуру «ядра» и возросшую скорость метаболизма. Дальнейшему росту температуры кожи также способствует резко усиленная теплопродукция скелетной мускулатуры, расположенной под кожей. В одном из исследований при клиническом осмотре было обнаружено, что кожа была горячей у 60% детей с лихорадкой.
источник
Экспериментальные исследования на животных показали, что некоторые пирогены, которые вводили в гипоталамус, могут действовать непосредственно на терморегуляторный центр гипоталамуса, повышая его «заданную величину». Другие пирогены оказывают влияние непрямым путем, и могут потребоваться несколько часов латентного периода, прежде чем проявится их влияние. Это справедливо для многих бактериальных пирогенов, особенно для эндотоксинов грамотрицательных бактерий.
Если бактерии или продукты их распада присутствуют в тканях или крови, они фагоцитируются лейкоцитами крови, тканевыми макрофагами и крупными гранулярными лейкоцитами-киллерами. Все эти клетки переваривают бактериальные продукты, затем выделяют вещество интерлейкин-1, также называемый лейкоцитарным пирогеном, или эндогенным пирогеном, в жидкие среды организма. Интерлейкин-1, достигнув гипоталамуса, немедленно активирует реакции, приводящие к лихорадке, иногда заметно повышая температуру уже через 8-10 мин.
Такое ничтожно малое количество, как несколько нанограмм липополисахарида (эндотоксина бактерий), действуя совместно с лейкоцитами крови, тканевыми макрофагами и лейкоцитами-киллерами, может вызвать лихорадку. Количество интерлейкина-1, образующегося в ответ на действие липополисахаридов и способное вызвать лихорадку, составляет всего несколько нанограммов.
Некоторые экспериментаторы предполагают, что интерлейкин-1 вызывает лихорадку, индуцируя, прежде всего, образование одного из простагландинов (простагландина Е2) и подобных ему веществ, которые действуют на гипоталамус аналогичным образом. Когда образование простагландина блокируется медикаментами, лихорадка либо не развивается, либо снижается. Понятен способ действия аспирина, снижающего проявления лихорадочных состояний, т.к. аспирин препятствует образованию простагландинов из арахидоновой кислоты. Препараты, которые снижают лихорадку, называют антипиретиками.
Лихорадка, вызываемая повреждениями мозга. Если проводится хирургическая операция на мозге в области гипоталамуса, почти всегда в результате развивается тяжелая лихорадка; изредка наблюдают противоположный эффект — гипотермию, что демонстрирует две потенциальные возможности гипоталамических терморегуляторных механизмов и легкость, с которой гипоталамические нарушения могут изменять «заданную величину» температурного контроля. Другой причиной, быстро вызывающей продолжительное повышение температуры, является компрессия гипоталамуса опухолью мозга.
Если значение «заданной величины» гипоталамического центра терморегуляции внезапно смещается от нормального уровня к более высокому (в результате деструкции тканей, появления пирогенных веществ или дегидратации), температура тела обычно в течение нескольких часов также достигает этого нового значения.
На рисунке показан эффект внезапного повышения температуры «заданной величины» до 40°С. Температура крови теперь ниже, чем «заданная величина» гипоталамического терморегулятора, поэтому обычным результатом бывает повышение температуры тела. Весь этот период сопровождается ознобом и ощущением резкого холода, даже если температура тела выше нормы. Кроме того, кожа становится холодной вследствие сужения сосудов, при этом возникает мышечная дрожь. Озноб может продолжаться до тех пор, пока температура тела не достигнет значений гипоталамической «заданной величины».
С этого момента озноб проходит, равно как и ощущение избыточного жара или холода. Все время, пока фактор, вызвавший повышение «заданной величины» гипоталамического терморегулятора, присутствует в организме, терморегуляция осуществляется более или менее обычным способом, но от более высокого значения «заданной величины».
источник
Патогенез лихорадки. Вторичные пирогены, их происхождение, центральные и системные эффекты. Стадии лихорадки. Изменение процессов терморегуляции в различные стадии лихорадки
Первичные пирогены, проникая или образуясь в организме, лишь инициируют лихорадку, запускают её. Первичные пирогены оказывают свое действие на центры терморегуляции опосредовано, через образование в организме вторичных пирогенных веществ. Вторичные пирогены образуются в собственных клетках организма, действуют на центры терморегуляции, вызывая лихорадку. Образование пирогенных веществ в клетках животных, т.е. вторичных пирогенов, впервые было показано на примере лейкоцитов крови, что и обусловило их название — «лейкоцитарный пироген» (ЛП).
В настоящее время установлено, что наряду с лейкоцитами, вторичные пирогены вырабатывают моноциты крови, альвеолярные и перитонеальние макрофаги, фиксированные макрофаги селезенки, мононук-леарные клетки лимфатических узлов, глиальные и даже эндотелиальные клетки сосудов. Образование вторичных пирогенов возможно при действии различных экзо- и эндогенных факторов, вызывающих воспаление, а также при иммунопатологических процессах и аллергических состояниях организма. Эндогенные вторичные пирогены образуются в организме и при действии на лейкоциты крови и тканевые макрофаги комплексов АГ-АТ (при введении сыворотки с лечебной и диагностической целью, переливании крови и других содержащих белок жидкостей), а также некоторых стероидных гормонов (прогестерон). В чистом виде «лейкоцитарный пироген» до сих пор не выделен.Есть мнение что основным пирогенным началом «лейкоцитарного пирогена», по-видимому, являются освобождаемые лейкоцитами и макрофагами при их стимуляции эндотоксинами (или антигенами) иитокины интерлейкин-I (ИЛ-I) и фактор некроза опухолей (ФНО). Выявлено, что пирогенной активностью обладают также ИЛ-6, интерфероны, колониестимулирующие факторы.
Попадая в организм и оказывая воздействие на интерорецепторы — хеморецепторы сосудов и тканей от которых по афферентным волокнам в ЦНС идут сигналы о химических сдвигах на периферии, а также изменяя состав и свойства внутренней среды, первичные пирогены нарушают сбалансированность гомеостатических механизмов. Оказавшись в организме первичные пирогены рефлекторно ведут к возбуждению симпатической НС и к появлению, за счет активации клеточных механизмов защиты организма (системы полиморфно-ядерного лейкоцита, моноцитарно-фагоцитарная, иммунная, система фибробласта и коллагена) и «втягивания» в ответ на воздействие пирогенов важнейших гуморальных систем внутренней среды (пропердиновая, калпикреин-кининовая, свертывающая и противосвертывающая и система комплемента) массы клеточных и гуморальных «медиаторов» воспаления. Первичные пирогены стимулируют образование и освобождение лейкоцитами и макрофагами цитокинов (ИЛ-1 , ИЛ-6, ФНО) , лаброцитами, базофилами и тромбоцитами гистамина и серотонина. Взаимодействие на поверхности эндотелия сосудов эндотоксинов (или антигенов) , фактора контакта Хагемана, прекалликреина и высокомолекулярного кининогена приводит к образованию активного фактора Хагемана (ХНа) и активации свертывающей и противосвертывающей систем, а также через активацию плазмина, системы фибринолиза. В свою очередь ХНа фактор активируя калликреинкининовую систему, а также через гистамин, запускает механизм образования брадикинина., В тоже время образующиеся в плазме под влиянием первичных пирогенов пропердин, тромбин и плазмин активируют систему комплемента. ,В динамике развития лихорадки указанные системы и механизмы включаются не сразу, а в определенной последовательности
Таким образом, в условиях действия первичных пирогенов внутренняя среда перестраивает (адаптирует) свой состав, физико-химические и биологические свойства, обеспечивая организму защиту, условил наибольшего благоприятствования в борьбе с опасностью (инфекционное начало, антиген). Организм защищается от эндотоксинов, всевозможных чужеродных ему веществ, проникших в кровь и способных нарушать или нарушающих постоянство его внутренней среды развитием таких эащитно-приспособительных реакций как воспаление и лихорадка, повышением сопротивляемости. В условиях действия пирогенов формируются сложные связи между терморегуляторными структурами мозга и эффекторными системами терморегуляции и складываются определенные гуморально-клеточные кооперативные взаимоотношения. В итоге, в ответ на действие пирогенов, повышение симпатической активности на начальной стадии лихорадки, сопровождающееся стремительным нарастанием уровня катехоламинов в крови, поддерживающих напряженный тонус симпатоадреналовой системы, вызывает целый комплекс симпатических реакций: спазм сосудов, повышение артериального, давления, учащение сердцебиения, нарастание уровня сахара в крови и т.д. Спазм поверхностных сосудов приводящий к снижению температуры кожи и слизистых, уменьшению теплоотдачи, вызывает усиление афферентной импульсации от терморецепторов кожи и слизистых, повышение импульсной активности холодочувствительных нейронов в центрах терморегуляции и к усилению термогенеза.
Образующиеся и циркулирующие во внутренней среде организма вторичные пирогены, «медиаторы» воспаления, сигнализируя в ЦНС через многочисленные хеморецепторы о дискомфорте, надвигающемся неблагополучии в составе и свойствах внутренней среды организма, напряженности гомеостатических механизмов, в тоже время определяют особенности восприятия температурных сигналов из внутренней, а возможно и внешней среды, а также их переработку мозгом. Образующиеся биологически активные вещества меняют чувствительность клеток к медиаторам, гормонам, сродство рецепторов к нервным и гуморальным влияниям, а также, наряду с местным регуляторным действием, оказывают влияние на терморегупяторные центры. Загубляется восприятие теплочувствительными структурами внутренних органов, сосудов повышения температуры крови, внутренней среды организма.
Предполагается, что дальнейший механизм действия образовавшихся «вторичных» пирогенов, медиаторов воспаления состоит в следующем. Унесенные кровью и проникшие через ГЭБ эти вещества достигают головной мозг и там действуют непосредственно_на нейроны терморегуляторных структур мозга, и в частности на терморегуляторные нейроны гипоталамуса – ведущего центра терморегуляции.
Считается, что вторичные пирогены стимулируют синтез клетками гипоталамуса простагландинов Н, действие которых через угнетение активности фермента фосфодиэстеразы — фермента разрушающего цАМФ и лимитирующего его содержание в клетках, а возможно и через активацию аденилатциклаэной системы, вызывают увеличение в термо-регуляторных нейронах количества цАМф — универсального посредника регуляторных воздействий различных медиаторов, превращающих межклеточные сигналы, поступающие из внутренней среды, во внутриклеточные. В результате изменяется чувствительность терморегуляторных нейронов в центрах терморегуляции к афферентной импульсации от холодовых и тепловых рецепторов, изменяются пороги чувствительности «холодовых» и «тепловых» нейронов гипоталамической области мозга, таким образом, что нормальную температуру крови и нормальную афферентацию от терморецепторов центр воспринимает как сигналы охлаждения, в результате чего повышается активность холодочувствительных и угнетается активность теплочувствительных нейронов переднего гипоталамуса, включаются механизмы теплорегуляции, направленные на повышение температуры организма. Такой функциональной перестройке центра терморегуляции предшествующей повышению температуры тела способствует усиление в условиях вазоконстрикции афферентной импульсации от терморецепторов кожи и слизистых и особенности восприятия температурных сигналов от внутренних органов и сосудов. Это повышение биоэлектрической активности холодочувствительных нейронов и снижение активности теплочувствительных нейронов гипоталамической области мозга лежит в основе функциональной перестройки в центре терморегуляции, наблюдающейся при раздражении его вторичными пирогенами. Полагают, что эти перестройка центров терморегуляции может происходить и без участия пирогенов в результате модулирующего действия медиаторов воспаления проникающих из крови через ГЭБ на нейрональную активность холодо- и теплочувствительных нейронов гипоталамуса, а также в результате функциональных нарушений ЦНС при психических или невротических расстройствах. Однако, наряду с такими представлениями о механизме действия вторичных пирогенов, в последние годы в термофизиологии складывается мнение, что вторичные пирогены — цитокины (ИЛ-Ife, ФНО) достаточно большие гидрофильные пептиды, которые без помощи специальных транспортных систем не могут проникнуть в мозг. Известно что мозг, ЦНС от чужеродных веществ, случайно попавших в организм или образующихся в нем, защищает ГЭБ. Однако, есть участки мозга которые не защищены или менее защищены ГЭБ, это так называемые «внебарьерные зоны», которые выполняют функции «тригерных» (пусковых) зон. К этим зонам относятся ииркумвентрикулярные органы, а также небольшие участки ткани мозга, расположенные на дне 4-го желудочка на покрышке Сильвиего водопровода, соединяющего четвертый желудочек с третьим. Считают, что хотя большинство циркулирующих в крови медиаторов воспаления (особенно ПГЕ, кинины и т.д.) попадая в малый» круг кровообращения сразу же инактивируется, однако оставшееся их небольшое количество изменяет пронинаемость ГЭБ, как для самих так_ и по-видимому для вторичных пирогенов,стимулируют синтез эндотелиоцитами тригерных зон ПГЕ, которые через эти «внебарьерные зоны» проникают в ликвор. Не исключено, что в спиномозговую жидкость попадают через эти зоны ПГЕ и другие биологически активные вещества крови и межтканевой жидкости. Известно, что во время лихорадки в спинномозговой жидкости увеличивается количество ПГЕ. Считается что именно эти ПГЕ и оказывают действие на терморегуляторные нейроны гипоталамуса. Хорошо известно, что при изменении состава цереброспинальной жидкости изменяется реактивность и возбудимость соприкасающихся с ней нервных клеток. Цереброспинальная жидкость через свой состав, влияет на их функциональное состояние, активность и деятельность. Есть данные, что ПГЕ ликвора приводят к изменению соотношения концентрации К»1″ и Са++. Коэффициент К/Са при лихорадке изменяется. То он повышается до 2.5-3.0, то падает до 1.0 и ниже. Обычно в ликворе К* больше чем Са’м» и соотношение этих веществ равно 1.8 или 2.0 к одному. А как известно, при накоплении К и снижении Са , возбудимость нервных повышается, при уменьшении снижается. Не исключено, что ПГЕ, определяя концентрацию Са»»» в спиномозговой жидкости, а соответственно и степень активности аденилатциклаэной системы и содержание АЫФ в терморегуляторных нейронах, таким образом могут изменять пороги чувствительности холодо- и теплочувствительных терморегуляторных нейронов гипоталамической области к холодовым и тепловым сигналам.Необходимо отметить, что роль ПГЕ в механизмах лихорадки до конца еще не выяснена.
Стадии лихорадки: I). стадию подъема (повышения) температуры тела ( stadium incrementy );
2). стадию относительного стояния температуры на максимальных значениях ( stadium fastigii ), иногда ее называют стадией «плато » , «шатра» ; 3). стадию спада (понижения) температуры (stadium decrementi ).
1 Стадия_ — первая, обычно кратковременная стадия, характеризуется быстрым или постепенным подъемом температуры тела, которому предшествуют изменения в нервных центрах, характеризующиеся повышением «установочной точки» центра терморегуляции и выражающиеся объективно в изменении порогов чувствительности терморегуляторных нейронов гипоталамуса. а возможно и продолговатого мозга к поступающим к ним температурным ( Холодовым и тепловым) афферентным сигналам. Терморегуляторные нейроны гипоталамической области начинают воспринимать нормальную температуру тела как пониженную. Регуляторные влияния по симпатическим нервам поступают от терморегуляторных структур к эффекторным органам системы терморегуляции, хемореактивные свойства рецепторного аппарата которых под влиянием экзо- и эндотоксинов, гуморальных и гормональных факторов изменены.Повышается хемочувствитепьность адренорецепторов сосудов и тканей к катехоламинам- сужение периферических сосудов (кожи, слизистых),угнетение потоотделения, испарение, резкое ограничение теплоотдачи. Из-за уменьшения притока крови, вследствие спазма поверхностных сосудов, температура кожи снижается, иногда на несколько градусов. В результате чего афферентация от периферических терморецепторов воспринимается как сигналы охлаждения и включает механизмы теплорегуляпии, направленные на повышение температуры организма. Активируется сократительный термогенез, повышается образование тепла. Понижение температуры кожи является стимулом, рефлекторно вызывающим дрожание. Возникает дрожь, ощущени холода — озноб, появляется бледность, отмечается похолодание кожных покровов — «гусиная кожа». Вследствие повышения мышечного тонуса и сокращения отдельных мышечных групп теплопродукция усиливается. Одновременно с сократительным увеличивается и несократительный термогенез, т.е. образование тепла в печени, поперечнополосатой мускулатуре.
Наряду с быстрым, возможно и медленное, постепенное повышение температуры тела в первую стадию лихорадки, что имеет место в случае одновременного повышения теплопродукции и теплоотдачи при условии превышения степени увеличения продукции тепла над его выделением из организма. В этом случае периферические сосуды будут » расширены, кожные покровы будут теплые, розовые, увлажненные (за счет увеличения потоотделения) . При медленном нарастании температуры озноба как правило не бывает. Больной с самого начала развития лихорадки будет ощущать жар. Не исключены и другие варианты повышения температуры тела в первой стадии лихорадки. Повышение температуры тела в первую стадию лихорадки в любом случае отражает перестройку терморегуляции в том смысле, что теплопродукция превышает теплоотдачу. После того, как в первой стадии лихорадки в результате перестройки в центрах терморегуляции под влиянием эндогенных пирогенов (ИЛ-1^>, ФИО), а вероятно и комплекса других биологически активных веществ (ПГЕ, брадикинин .) температура тела, а соответственно крови повысилась до определенных значений; она остается на этих значениях, на этом уровне в течение некоторого времени (часы, дни). Чем определяется, от чего конкретно зависит новый уровень регулируемой температуры тела, до сих пор остается не ясным. Очевидно, что наряду с природой этиологического фактора, решающее значение здесь имеет реактивность организма, особенности возбудимости центров терморегуляции, тепло- и холодо-чувствительных терморегуляторных нейронов гипоталамической области мозга. Известно, что на один и тот же инфекционный раздражитель лихорадочная реакция у больных может протекать на более высоких или более низких значениях температуры тела. Есть мнение, что кровь, достигнув высоких значений температуры, омывая центры терморегуляици, а также действуя на терморецепторы сосудов и тканей способствует , по-видимому, пробуждению, включению теплочувствительных терморегуляторных нейронов гипоталамуса и продолговатого мозга, пороги возбудимоасти которых под влиянием «лейкоцитарного пирогена» в начале первой стадии лихорадки повышались, а возбудимость снижалась. Это приводит к смене вазоконстрикции поверхностных сосудов на вазодилятацию и соответственно к увеличению теплоотдачи и теплопродукции — к стадии «плато».
2 стадия характеризуется установлением баланса между теплопродукцией и теплоотдачей на более высоком, чем у здорового человека уровне. Этот баланс терморегуляторных процессов на новом более высоком уровне, чем в норме, обеспечивает удержание повышенной температуры тела. В эту стадию лихорадки, по сравнению с первой стадией, теплообразование относительно понижается, теплоотдача относительно возрастает и уравновешивается с теплопродукция действия пирогенов центр терморегуляции приходит в прежнее состояние, «установочная» точка регулируемой температуры возвращается к исходному, нормальному уровню, восстанавливается нормальный температурный гомеостаз.
3 стадия –хар-ся относительным преобладанием теплоотдачи над теплопродукцией. Усиление отдачи тепла происходит вследствие увеличения потоотделения, частого дыхания и расширения периферических сосудов (кожи, слизистых). Вместе с увеличением теплоотдачи наблюдается понижение теплопродукции, которое также способствует падению температуры. В конечном итоге в этой стадии теплопродукция и теплоотдача, а также температура тела возвращаются к норме. Снижение температуры тела до нормы происходит либо быстро либо медленно. Для образности все эти стадии лихорадки и их характерные особенности можно обозначить так: первая стадия — озноб, вторая стадия — жар и третья — пот.
67. Изменение функций органов и систем при развитии лихорадки. Биологическое значение лихорадочной реакции. Понятие о пирогенной терапии.
Повышение температуры тела и нарушение обмена веществ при лихорадке вызывает нарушение функций сердца, сосудов, дыхательного и пищеварительного аппарата, почек и центральной нервной системы. Нарушение функцни сердечно-сосудистой системы характеризуется изменением частоты сердечных сокращений и сосудистого тонуса. Ритм сердца учащается. Учащение сердечных сокращений находится в зависимости от уровня температуры. Повышение температуры тела на 10С вызывает учащение пульса на 8—10 ударов. Учащение ритма зависит не только от температуры, но и от степени интоксикации. Следует отметить, что тахикардия при лихорадке бывает не всегда. При ряде инфекционных заболеваний, сопровождающихся выраженной интоксикацией (брюшной и возвратный тиф) наряду с высокой температурой отмечается брадикардия. Учащение сердечного ритма при лихорадке связывают с раздражением симпатических нервов или параличем блужающих нервов. Не исключена возможность, что в основе учащения сердечного ритма лежит повышение автоматии водителя сердечного ритма за счет прямого влияния повышенной температуры тела на синусовый узел сердца. Ударный и минутный объем увеличивается. Наряду с увеличением частоты сердечных сокращений при инфекционных лихорадках нередко наблюдаются аритмии, главным образом типа экстрасистолий. Экстресистолии при лихорадке зависят от интоксикации, которая вызывает повышение возбудимости в различных участках проводящей системы.
Наряду с нарушением функции сердца при лихорадке имеет место и изменение сосудистого тонуса. В первый период лихорадки наблюдается возбуждение сосудодвигательного центра, вследствие чего наступает спазм кровеносньих сосудов и повышение кровяного давления. В период плато поверхностные сосуды расширены, наблюдается понижение кровяного давления. В третью стадию лихорадки кровяное давление еще больше снижается и в некоторых случаях падение кровяного давления может привести к коллапсу.
При лихорадке изменяется также и дыхание, которое имеет важное значение в механизмах теплоотдачи. На первой стадии лихорадки дыхание несколько замедляется, затем, при достижении максимальных значений темпер-ры, частота дыхания увеличивается, дыхание становится более поверхностным. Альвеолярная вентиляция при этом существенно не изменяется.
Что касается системы пищеварения, то при лихорадке понижается секреция слюны, желудочного и кишечного сока, желчи, наблюдается сухость слизистых оболочек рта и языка. Понижение секреторной и моторной функции ЖКТ влечет за собой задержку пищи в кишечнике, ее гниение, образование газов, метеоризм. Из-за повышенного всасывания воды в кишечнике и его атонии, довольно частым спутником лихорадочных заболеваний являются запоры. Нарушение функции нервной системы при лихорадке проявляется чувством обшей разбитости, усталости, быстрой утомляемости, головными болями. Нередко лихорадочные инфекционные заболевания сопровождаются потерей сознания, галлюцинациями, бредовыми состояниями. При лихорадке на ЭКГ отмечается появление медленного альта-ритма, который обычно наблюдается при торможении функциональной активности коры больших полушарий. Однако расстройства ЦНС, возникающее при ряде лихорадочных состояний инфекционной природы нельзя объяснить именно влиянием лихорадки, т.к. при других болезнях их может и не быть даже при более высоких значениях температуры тела.
Со стороны эндокринной системы лихорадка проявляется активацией гипоталамо- гипофузно—надпочечниковой системы. Под действием экзопирогенов увеличивается выброс в кровоток адреналина, гормонов щитовидной железы. Изменения эндокринной регуляпи и обеспечивают, по-видимому, необходимый уровень обменных процессов и лежит в основе некоторых явлений, сопровождающих лихорадку.
При лихорадке вредное и полезное сочетается в неразрывной связи. Ряд инфекнионных заболеваний, сопровождающихся лихорадкой, протекает легче, если вызвать искусственное повышение температуры тела. Повышенная температура тела препятствует размножению многих возбудителей — кокков, спирохет, вирусов. Так, при высоких значениях температуры тела резко тормозится репродукция вируса полиомиелита. При повышении температуры тела становится выше чувствительность и понижается устойчивость микроорганизмов к лек. препаратам. Так, чувствительность микробактерий туберкулеза к действию стрептомицина при 42°С примерно в 100 раз выше, чем при 370С. При лихорадке увеличивается выработка антител, интерферонов, повышается фагоцитарная активность лейкоцитов. Повышение окислительных процессов усиливает распад микробов и токсинов. Повышение температуры при лихорадочных состояниях активизирует иммунологические реакции и ускоряет очищение организма от микробов. В положительном влиянии лихорадки на течение основного заболевания большое значение принадлежит активации гипоталамо-гипофузно-надпочечниковой системы, повышающей неспецифическую резистентность организма.
Отсутствие температурной реакции или искусственное подавление лихорадки при том или ином заболевании сказывается весьма неблагоприятно на исходе болезни. Клиницисты давно обратили внимание на отрицательные последствия влияния антипиретинов на резистентность организма (при их длительном и интенсивном применении) на течение и исход болезни, особенно вирусной этиологии и в частности гриппа.
Лихорадка является неспецифической защитно-приспособительной реакцией организма( если бы она приносила только вред для особей данной популяции, она не могла бы закрепиться в процессе эволюции). Лихорадка и, в частности, высокая температура может оказывать в каких-то условиях (в зависимости от характера болезни, от возраста и индивидуальных особенностей больного в различных конкретных ситуациях) вредное действие. Так как лихорадка связана с дополнительной нагрузкой на ряд органов, в первую очередь на сердце и сосуды, то это приходится учитывать у больных, особенно с недостаточностью кровообрашения. При сердечной недостаточности лихорадк может стать чрезмерной нагрузкой на сердце. Резкое повышение температуры может вызвать даже смерть. Комплекс .защитно— приспособительных реакций, активируемый лихорадкой при естественном течении инфекционного процесса, может замаскировать интоксикацию, повреждение жизненно важных органов.
Пиротерапия — лечение искусственно вызванной лихорадкой — зародилось в середине ХIХ в. в связи с врачебными наблюдениями о более благоприятном протекании сифилиса в случаях одновременного заболевания остролихорадочными инфекциями — тифом, рожей, оспой и др.
В настоящее время установлено, что препараты бактериальных пирогенов, кроме способности вызывать повышение температуры тела обладают широким спектром физиологической активности, повышают общую резистентноеть организма. Повышение резистентности организма идет за счет повышения температуры тела, активации гипоталамо-гипофизарно-надпочечниковой системы, активации обменных и пластических процессов в клетках и тканях, повышения функциональной активности лейкоцитов и тканевых макрофагов, стимуляции образования антител, образования эндогенных пирогенов и других биологически активных веществ.
Учитывая разностороннее физиологическое действие бактериальных пирогенов, их влияние на резистентность и реактивность организма, пиротерапию применяют в целях ускорения репаративных процессов для устранения последствий травматических и воспалитеьных процессов в ЦНС, травматических повреждений спинного мозга и периферических нервов, ожогов глаз, для рассасывания рубцов, спаек, с целью повышения проницаемости ГЭБ для улучшения доступа лекарственных препаратов ,антител в головной мозг, что имеет особо важное значение при лечении сифилиса на поздних стадиях болезни.
Пиротералия применяется для лечения многих неспецифических и специфических воспалительных заболеваний внутренних органов, кожи, костносуставного аппарата. Хороший результат отмечается при лечении костносуставного туберкулеза, когда пиротералия применяется в сочетании со специфическими антимикробными средствами. Пиротерапи эффективна при лечении злокачественной гипертонии, полиартрита. В последние годы исследуется возможность применения пиротералии при онкологических заболеваниях, т.к. установлено опухоленекротизирующее действие образующегося в организме в значительных количествах при лихорадке такого биологически активного вещества как ФНО (фактор некроза овухоли), а также что высокая температура в некоторых случаях повышает чувствительность опухолей к химиотерапии и лучевому воздействию.
Не нашли то, что искали? Воспользуйтесь поиском:
источник
45.Лихорадка: термин, определение понятия, этиология, патогенез (механизмы реализации действия пирогенов). Патофизиологическое обоснование применения пиротерапии и жаропонижающей терапии.
Лихорадка — это патологический процесс, развивающимся организмом в ответ на пирогенные раздражители и проявляется перестройкой терморегуляции, направленной на активное повышение температуры тела.
а) инфекционные и неинфекционные;
б) естественные и искусственные;
в) экзогенные и эндогенные;
г) первичные и вторичные пирогены.
К инфекционным относятся: 1) эндотоксины грамотрицательных бактерий; 2) экзотоксины грамположительных бактерий (дифтерийный, столбнячный); 3) продукты деятельности патогенных грибов; 4) риккетсии; 5) вирусы.
Неинфекционные пирогены: 1) несовместимая по группам перелитая кровь (трансфузионная лихорадка); 2) экзогенные белки (белки молока при парентеральном его введении); 3) продукты распада тканей.
Естественные пирогены: существующие в природе или образующиеся естественным образом из непирогенных веществ.
Искусственные пирогены: получают путем обработки нативных бактериальных токсинов и используют с лечебной целью (пиротерапия). Пирогенал, полученный из Pseudomonas aeruginosa, и пирексаль -из Salmonella abortus equi.
Экзогенные пирогены поступают или вводятся извне.
Эндогенные пирогены образуются в организме. К ним относятся: 1) продукты первичной и вторичной альтерации, образовавшиеся в очаге воспаления; 2) продукты, поступающие в кровь из очагов некроза (при инфаркте миокарда); 3) метаболиты стероидных гормонов; 4) комплексы антиген-антитело; 5) лейкоцитарные пирогены — продукты деятельности нейтрофилов и макрофагов.
Первичные пирогены— не влияют на центр терморегуляции. Их действие опосредуется образованием и освобождением лейкоцитарных пирогенов.
1.Первичные пирогены имеют высокий латентный период действия (у человека 45 мин и больше), у вторичных пирогенов — 10 мин и меньше.
2. К действию первичных пирогенов развивается толерантность (привыкание), т.е. для получения лихорадки надо увеличивать дозу пирогена с каждым последующим введением. При повторных введениях вторичных пирогенов толерантность не возникает.
3. Если фагоцитарная функция нейтрофилов и макрофагов нарушена (при лейкопении, наполнении фагоцитов тушью), при введении первичных пирогенов лихорадка не возникает.
4. При введении первичных пирогенов в терморегуляторные центры гипоталамуса лихорадка не развивается, при введение в эти центры вторичных лейкоцитарных пирогенов сопровождается повышением температуры тела.
Вторичными лейкоцитарные пирогены— образуются и освобождаются лейкоцитами под влиянием первичных пирогенов. Вторичные пирогены способны влиять на центр терморегуляции и вызывать развитие лихорадки.
Вторичный лейкоцитарный пироген — интерлейкин-1. Это вещество образуется и освобождается лейкоцитами (нейтрофилами и макрофагами) в процессе активации фагоцитоза. Интерлейкин-1 действует на центр терморегуляции.
Лейкоцитарный пироген влияет на интегративные элементы внутри гипоталамуса, на тормозные интернейроны. Взаимодействие пирогена с рецептором активирует аденилатциклазную систему. В клетках увеличивается образование циклического аденозинмонофосфата (цАМФ). Циклический АМФ изменяет чувствительность терморецепторов к поступающим сигналам: к тепловым — снижает, а к холодовым — повышает. В перестройке чувствительности центров терморегуляции большую роль играют простагландины E1 и Е2, моноамин и цАМФ. Простагландины E1 и Е2 способны понижать активность фермента фосфодиэстеразы, в результате в нервных клетках и накапливается цАМФ, а последний изменяет чувствительность нейронов центра терморегуляции. Эти процессы приводят к понижению порога чувствительности центра терморегуляции к холоду (смещение «установочной точки» на более высокий уровень), и нормальная температура воспринимается как пониженная: снижается теплоотдача, температура тела повышается.
С лечебной целью применяют высокоочищенные препараты пирогенов — пирогенал, пирексаль. Пиротерапию используют для лечения поздних стадий сифилиса, костно-суставного туберкулеза и других инфекционных заболеваний.
Применение пирогенов при лечении сифилиса эффективно потому что на поздних стадиях болезни возбудитель находится в головном мозге, куда затруднен доступ лекарственных препаратов и антител из-за наличия гематоэнцефалического барьера. Проницаемость этого барьера увеличивается при повышении температуры тела, при котором поднимается общая реактивность и улучшается течение болезни.
Лихорадка – универсальный синдром, сопровождает многие заболевания, инфекционного характера. Она может сопровождать другие заболевания, онкологического и аутоиммунного характера.
Симптоматическая антипиретическая терапия инфекционных заболеваний должна проводиться на фоне этиотропного лечения антибактериальными или антивирусными средствами. Повышение температуры до 38-38,5°С при инфекционных заболеваниях не требует приема антипиретических средств. При аутоиммунных заболеваниях, системной красной волчанке, основная патогенетическая терапия одновременно является и антипиретической.
В ряде случаев врачам не удается установить причину лихорадки «лихорадка неясного генеза». Ведение таких пациентов сводится к подбору симптоматических и патогенетических средств.
Две группы антипиретических препаратов:
1.Нестероидные противовоспалительные средства (НПВС),
По выраженности жаропонижающего действия НПВС: вольтарен > анальгин > индометацин > напроксен > амидопирин > ибупрофен > бутадион > парацетамол = ацетилсалициловая кислота.
Если пациент с инфекционными заболеваниями проходит лечение на дому и прибегает к самолечению необходимо остановиться на безрецептурных жаропонижающих препаратах: парацетамол, ацетилсалициловая кислота (АСК), ибупрофен.
АСК уступает парацетамолу вследствие частых желудочно-кишечных нарушений и торможения агрегации тромбоцитов. Ибупрофен при высокой эффективности вызывает кожные реакции и желудочнокишечные заболевания.
Анальгин— снят с производства из-за высокой частоты осложнений.
Парацетамол— жаропонижающий препарат выбор для детском возраста . Это обусловлено, особенностями метаболизма парацетамола в печени ребенка (до 12 лет), исключают образование токсических метаболитов препарата в результате недостаточной зрелости системы цитохрома Р450 и преобладания сульфатного пути метаболизма. Парацетамол, в отличие от АСК, не вызывает синдром Рея- характеризуется летальностью. Парацетамол применяют при язвенной болезни и гастродуоденитами.
Растворимые формы АСК хороши для профилактики желудочно-кишечных нарушений у здоровых людей.
У больных бронхиальной астмой, особенно развивающейся после приема аспирина, в качестве жаропонижающего средства может применяться — парацетамол, под контролем врача.
Больным с нарушениями свертываемости крови (гемофилия, терминальные почечная и печеночная недостаточность) применение АСК противопоказано.
При «лихорадке неясного генеза» могут применяться стероидные препараты, лечение проводятся опытными специалистами
источник
Местные и общие типовые патологические процессы при инфекциях.
Лихорадка — эволюционно выработанная приспособительная по своей основе реакция аппарата терморегуляции высших гомойтермных животных и человека на высокомолекулярные раздражители (пирогены) инфекционной природы и связанная с повреждением тканей, характеризующаяся временной перестройкой регуляции теплообмена на поддержание более высокого уровня температуры внутренней среды организма (П.Н.Веселкин). В основе лихорадки лежит процесс перестройки терморегуляции, направленный на поддержание более высокой температуры тела.
Температурная реакция, развивающаяся при соответствующих заболеваниях, вызывается биологически активными веществами, которые принято называть пирогенами. С этиологической точки зрения различают лихорадку инфекционную и неинфекционную. Причинами инфекционной лихорадки являются бактерии и их продукты, а при неинфекционных лихорадочных заболеваниях — пирогенные вещества, образующиеся при повреждении клеточно-тканевых структур самого организма.
Т. о., пирогенами называют такие вещества, которые, попадая в организм извне или образуясь внутри его, вызывают лихорадку. Пирогены разделяют на бактериальные и небактериальные (экзогенные) и клеточно-тканевые (лейкоцитарные) — (эндогенные). Кроме того, по механизму действия различают первичные (этиологические) пирогены, т.е. вещества, которые в организме способствуют выработке специальных белков. Последние называются вторичными пирогенами (патогенетическими), которые действуют на механизмы теплорегуляции и приводят к лихорадке. Установлено, что эндотоксины бактерий состоят из трех частей: белковой, липидной и полисахаридной. Пирогенными свойствами обладают липиды (липоид А), а также липополисахариды. Белковые фракции микробов также вызывают лихорадку. Действие экзогенных пирогенов опосредуется через эндогенные пирогены.
Эндогенные пирогены. В 60-е годы считалось, что в образовании эндогенных пирогенов большую роль играет фибрин, образующийся в результате фибринолитического действия бактериальных пирогенов. Свойствами эндогенного пирогена наделен и интерлейкин-1. Эндогенные пирогены образуются в фагоцитирующих клетках. Для этого процесса необходимо сохранение целостности лейкоцитов и состояния активной их жизнедеятельности. Лейкоцитарный пироген обладает видовой специфичностью. Клетки ретикуло- эндотелиальной системы печени и селезенки и системы мононуклеарных фагоцитов в результате ответных метаболических процессов, также синтезируют эндогенные пирогены. Некоторые стероидные гормоны способны стимулировать синтез вторичных пирогенов. Пирогены не содержатся в клетках в готовом виде, а образуются в них под воздействием соответствующего стимула. Стимулом для образования и выделения эндогенных пирогенов является фагоцитоз различных микроорганизмов, погибших или поврежденных клеток, клеточных фрагментов, иммунных комплексов, инородных частиц (например, латекса). В лимфоцитах пирогенные вещества, обладающие пирогенными свойствами, действуют на Т-лимфоциты, вследствие чего последние продуцируют лимфокины. Лимфокины, в свою очередь, действуют на моноциты, способствуя образованию и выделению из них эндогенных пирогенов.
Образование эндогенных пирогенов является основным патогенетическим фактором в развитии лихорадки , независимо от вызывающей её причины. Лейкоцитарный пирогенал — это сложный белковый комплекс. Способность лейкоцитов продуцировать пироген закреплена в эволюции.
Механизм действия вторичных пирогенов. Пирогены попадают в головной мозг, где они действуют на рецепторы нейронов центров терморегуляции. Взаимодействие пирогенала с рецептором активирует действие аденилатциклазной системы. В результате в клетках увеличивается образование циклической аденозинмонофрсфата (АМФ). Циклическая АМФ изменяет чувствительность терморецепторов к поступающим сигналам: так к тепловым — снижается, а к холодовым повышается. Установлено, что в перестройке чувствительности центров терморегуляции, большую роль играют простогландин Е1 и Е2, моноамин и циклическая АМФ. Простогландины Е1 и Е2 способны повышать активность ферментов фосфодиэстераза, в результате в нервных клетках накапливается циклическая АМФ, А последняя изменяет чувствительность нейронов центров терморегуляции. Пирогены действуют через ионы СА++, которые влияют на синтез ПГДЕ1 и ПГДЕ2. Исследованиями на экспериментальных животных установлено, что при охлаждении преоптической области гипоталамуса увеличивается выход Са++ из нейронов этой зоны, а при нагревании задерживается выход его из нервных клеток. Все агенты, вызывающие лихорадку при введении их в преоптическую область гипоталамуса, обуславливают выход Са++ из расположенных здесь нейронов.
Стадии лихорадки. Терморегуляция. Патогенез лихорадочной реакции.
Лихорадочная реакция в своем развитии проходит 3 стадии: 1. Подъем температуры (st. incsrementi). 2. Состояние (st.fastigii), 3. Снижение температуры (st. discrementi). При длительной лихорадке, температурные кривые приобретают более сложные формы. Стадии лихорадки совпадают с основными стадиями развития болезни, лишь тогда, когда, быстро усилившись в конце продромального периода, лихорадка остается постоянной в течении всей болезни и падает с ее окончанием. При некоторых инфекционных заболеваниях лихорадка продолжается беспрерывно в течение всего периода клинических проявленийинфекционного процесса, но колебания температурной кривой настолько сложны и велики, что говорить о едином цикле развития лихорадочной реакции можно только очень условно.
В стадии повышения температуры объем теплопродукции превышает объем теплоотдачи. Уменьшение теплоотдачи связывают с сужением периферических сосудов, уменьшением притока крови к тканям, торможением потоотделения, снижением испарения, сокращения у животных мышц волосяных луковиц и взъерошиванием шерсти, увеличивающей теплоизоляцию. Увеличение теплоредукции происходит за счет активизации обмена веществ в мышцах на фоне повышенного тонуса мышц и мышечной дрожи. В свою очередь мышечная дрожь связана со спазмом периферических сосудов. При этом возможно значительное снижение температуры кожи. Ощущение холода — озноб возникает в результате возбуждения терморецепторов. Указанные изменения приводят к возникновению дрожи. В результате несократительного термогенеза увеличивается образование тепла в органах, таких, как печень, легкие, мозг.
В стадии состояния повышенной температуры происходит постепенное увеличение теплоотдачи, что не приводит к дальнейшему повышению температуры. В этой стадии периферические сосуды расширяются, кожа становится геперемированной и горячей на ощупь. При этом под влиянием лейкоцитарного пирогена меняется установочная точка центра регуляции температуры.
В стадию снижения температуры, прекращается действие пирогенов на центр регуляции и установочная точка температуры организма снижается до нормального уровня. Стадия снижения температуры. После того как, пирогены прекратят свое действие на организм, «установочная точка» опускается до нормального значения. Температура тела может снижаться постепенно, в течении нескольких дней, и быстро, в течении нескольких часов, (т.е. критически). В этой стадии теплоотдача превосходит процесс теплообразования.
На высоте болезни лихорадка может быть постоянной, если суточные колебания не превышают 1С. Если колебания достигают 1,5-2-3 С, но температура не опускается до нормальной, такая лихорадка называется послабляющая или ремиттирующая, (например, при бронхопневмонии). Если суточные размахи температуры сопровождаются спадением её по утрам до нормальных цифр или ниже — то такая лихорадка носит название — интермиттирующей (перемежающейся ) (острые гепатиты, острые формы тубер кулеза, септические заболевания). Крайние степени колебаний температуры с размахом до 3-4 С и даже 5 С (при сепсисе, тяжелом прогрессирующем туберкулезе) называют изнуряющей , или гектической лихорадкой. Иногда температурные кривые принимают извращенный характер с наибольшим подъемом утром и ремиссией в конце дня. В самых тяжелых случаях лихорадка может приобретать атипический характер, сопровождаясь несколькими размахами в течении суток с полным нарушением суточного ритма. Встречается неправильная лихорадка , отличается разнообразными и неправильными суточными колебаниями. Встречается при ревматизме, эндокардите, сепсисе, туберкулезе и др. Кроме того, по температурной кривой различают две формы: возвратную и волнообразную. Волнообразной лихорадке , как показывает свое название, свойственны периодические нарастания температуры, сменяющиеся её затуханиями, она нередко наблюдается при бруцеллезе и лимфогранулематозе. Возвратная лихорадка отличается чередованием периодов лихорадки с безлихорадочными периодами; она характерна для возвратного тифа.
По высоте подъема температур различают: 1. субфибрильную лихорадку (повышение температура в пределах 37,1-37,9С); 2. умеренную (38-39.5С); 3. высокую (39,6-40,9С); 4. чрезмерно высокую (40-41С); 5. гиперпиретическую (41С). Лихорадка у человека почти никогда не превышает 42С. Описаны лишь единичные случаи повышения температуры до 42,3С при скарлатине, туберкулезе легких, желтухах).
Лихорадка продолжительностью до 15 дней называется острой, длящаяся больше 45 дней — хронический. Можно предположить, что в поддержании лихорадки при инфекционном процессе, кроме продуктов лизиса возбудителя и образования эндогенных пирогенов, играет роль и комплекс антиген-антитело, образование которых становится возможным лишь по мере иммунологической перестройки в ходе инфекционного процесса. Характер лихорадки может зависеть не только от степени, объема и характера местных органнных изменений, но и от локализации их. Так например, воспалительные процессы в почках протекают почти без лихорадки. Высокая лихорадка сопровождается воспалительными поражениями мозговых оболочек, тогда как более обширные поражения слизистой оболочки кишечника могут протекать с субфебрильной температурой. Разница в температурных реакциях при разной локализации очаговых поражений может зависеть от условий образования и всасывания пирогенов в ток крови. Имеет значение, по видимому, особенности иннервации и характера рефлекторных импульсов, возникающих при воздействии пирогенов на тканевые хеморецепторы.
Воспаление представляет собой частую форму патологического процесса, который возникает при воздействии на организм патологичесого раздражителя. Воспалительный процесс является ведущим патогенетичесим звеном многих заболеваний, а его локализация в том или ином органе нередко определяет специфику болезни и ее нозологическую форму.
Одному из выдоющихся ученых древности А.Цельсу пренадлежит выражение, объединяющее проявление внешнего симптомокомплекса воспаления: Tumor et rubor cun calore at bolore, что в переводе с латинского обозначает: припухлость и краснота, сопровождающаяся жаром и болью. К этим четырем симптомам воспаления К.Гален присоединил пятый — functio laesa (нарушение функции). Однако не все признаки могут быть четко выражены, например, при воспалении печени краснота не видна, а боль не сопровождает воспаления некоторых внутренних органов.
Главным образом возбудителями воспаления являются патогенные микроорганизмы, паразиты, физические факторы, например, лучевая, электрическая энергия, тепло, холод, механические факторы, экзогенные химические вещества, кислоты, щелочи, и др. Воспаление также может быть вызвано эндогенными факторами.
Кроме того, существуют условия, способствующие развитию воспаления. Условия могут быть неблагоприятными или благоприятными для организма. Одни снижают сопротивляемость (резистентность) к патогенному фактору, а другие, наоборот, повышают устойчивость. Например, нарушение барьерной функции слизистых оболочек и кожи, иммунодефицитные состояния, гиповитаминозы, сахарный диабет, заболевания почек, недостаточность кровоснабжения и др. являются условиями, облегчающими условия развития инфекционного процесса в тканях. Кроме того, эти факторы уменьшают устойчивость организма и к другим воздействиям, вызывающим развитие воспалительного процесса, т.е. разнообразные неблагоприятные условия вызывают неспецифическое снижение растворимости тканей к различным патогенным факторам. Благоприятные условия, наоборот, ослабляют болезнетворное действие причины или усиливают защитные силы организма. Такая ситуация возникает при создании противоинфекционного иммунитета, рационального закаливания, полноценном сбалансированном питании и т.д.
Конституциональные особенности организма на разных уровнях его интеграции — от системного до субклеточного, опосредованные генетическими факторами, также являются условиями, повышающими и снижающими устойчивость организма к тем или иным патологическим факторам.
Воспаление — это типовой патологический процесс, заключающийся в преимущественно защитной реакции организма на различные болезнетворные воздействия, выражением которой является повреждение тканей (альтерация), нарушение микроциркуляции с повышением сосудистой проницаемости, экссудация и эмиграция лейкоцитов, а также образование новых тканевых элементов, т.е. пролиферация.
Таким образом, единый комплекс трех компонентов: альтерация, экссудация с эмиграцией и пролиферация составляют
сущность воспаления, как качественно своеобразный процесс. Без любого из этих компонентов нет воспаления, но каждый из них может существовать самостоятельно вне воспалительной ре-
Альтерация бывает первичная и вторичная. Под первичной альтерацией понимают изменение в тканях под влиянием самого патогенного агента. В результате повреждения и гибели клеток освобождаются вещества, активные в биологическом отношении, которые медиаторами воспалительной реакции, т.е. определяют качественную и количественную стороны всех ее компонентов. Вторичная альтерация в тканях это понятие, которое подразумевает структурные изменения, являющиеся выраженным сдвигом тканевого обмена в процессе развития воспаления. Вторичная альтерация охватывает клетки, межклеточное вещество и проявляется в форме различных дистрофий.
Сосудистая реакция — следующий компонент воспалительного процесса, проявляется в основном в терминальных сосудах: артериолах, прекапиллярах, капиллярах и венулах. В результате сосудистой реакции в очаге воспаления резко ограничивает-
ся распространение патогенного агента, нарушается обмен веществ, что вызывает дистрофию и некроз тканей, образование биологически активных веществ, экссудацию жидкой части крови в ткань и эмиграцию лейкоцитов, выполняющих при воспалении основную функцию — фагоцитоз болезнетворных факторов и участие в формировании других неспецифических механизмов защиты, а также иммунитета; необходимых для создания воспалительных барьеров.
Изменение микроциркуляции происходит по фазам.
1. В первую фазу может произойти как преходящее сужение артериол в результате болевой реакции и местного освобождения норадреналина, так и их расширение вследствие действия аксон-рефлекса, когда в окончаниях эфферентного аксона выделяется ацетилхолин. Визуально ранним проявлением повреждения ткани является усиление кровотока вследствие расширения артериол.
2. Вторая фаза носит название артериальной воспалительной гиперемии, которая имеет миопаралитическую природу и сопровождается расширением сосудов сопротивления и капилляров. Сосуды микроциркулярного русла, прежде всего прекапилляры, достигнув максимального расширения, перестают реагировать на сосудистое раздражение. Длится эта фаза от 30 минут до суток, в течение которых наблюдается покраснение, потепление тканей, ускорение кровотока, увеличение артериального давления в этих сосудах.
3. Затем наблюдается третья фаза сосудистой реакции — венозная, которая сопровождается замедлением тока крови, расширением сосудов, что внешне проявляется в виде синюшности, отека, снижения температуры. Венозная гиперемия завершается престазом и стазом. Существует несколько причин перехода артериальной гиперемии в венозную. Сосудистая реакция при воспалении сопровождается экссудацией. Имеются три основные причины экссудации:
-повышение проницаемости сосудистой стенки;
-увеличение фильтрационного давления в микрососудах;
Экссудация происходит главным образом в капиллярах и венулах и является одним из наиболее ранних явлений при воспалении. Повышение проницаемости среды обусловлено округлением эндотелиальных клеток с образованием щелей между ними, а также усилением транспорта жидкости через сами клетки. Ведущее значение в механизме повышения проницаемости принадлежит биологически активным веществам. К ним относятся прежде всего ацетилхолин, гистамин, кинины, и простогландины. В происхождении этих веществ принимают участие плазменные компоненты, пришедшие в ткань из сосудов, клетки эндотелия, тучные и др. клетки. Повышение проницаемости сосудов обусловлено также активными веществами лейкоцитов в ткань при воспалении. Значение экссудации:
-экссудат уменьшает концентрацию токсинов и тем самым ослабляет их действие на ткань;
-в экссудате содержатся ферменты, которые разрушают токсические вещества и лизируют некротизированные ткани;
-с экссудатом в ткань выделяются иммуноглобулины, которые оказывают антитоксическое действие (и антимикробное), а также оказывают и общее защитное действие в связи с наличием неспецифических факторов защиты: лизоцим, комплемент, интерферон, бета-лизины и др.;
-с экссудатом в ткань выделяется большое количество фибриногена, который переходит в фибрин и таким образом оказывает защитное действие, препятствуя распространению болезнетворного фактора, главным образом по межклеточным пространствам.
Процесс экссудации, т.е. выход жидкой части крови за пределы сосудистого русла, протекает одновременно с эмиграцией лейкоцитов, т.е. сосудистая стенка становится проницаемой не только для высокомолекулярных веществ, но и для форменных элементов крови. Количество вышедших лейкоцитов зависит от формы воспаления: при серозном их мало, при гнойном — огромное количество. Усиленный приток лейкоцитоов поддерживается увеличением их продукции в костном мозге. Большая часть лейкоцитов погибает, в мазке гноя обнаруживаются гнойные тельца, т.е. погибшие лейкоциты на разной стадии их распада, но часть клеток проскакивает в лимфатические сосуды и в лимфу, оттекающую от воспалительного очага. В зависимости от характера воспалительного процесса в ткани будут эмигрировать преимущественно эозинофилы (при воспалении, обусловленном аллергическими процессами немедленного типа) или лимфоциты (при аллергии замедленного типа), что связано с образованием в тканях химико-токсических веществ, возбуждающих преимущественно те или иные формы лейкоцитов.
Пролиферация . Она начинается уже с самого начала воспаления. Источником пролиферации являются ткани — производные мезенхимы, клетки капилляров, адвентеляционные клетки, фибропласты и др. Иммигрировавшие в ткань макрофаги и лимфоидные клетки также являются источником пролиферации. Стимуляторами пролиферации являются продукты тканевой альтерации — тканевые стимуляторы роста.
Все три компонента воспалительной реакции взаимосвязаны и происходят одновременно, но выражены в разной степени в зависимости от характера действия патогенного фактора, реактивности организма и фазы воспаления.
Обмен веществ в зоне воспаления.
В зоне острого воспаления происходят резкие изменения тканевого обмена, что обусловлено, во-первых, повреждением ткани, во-вторых, нарушением регионарного кровотока. В зоне воздействия болезнетворного фактора различные клеточные элементы находятся на разных стадиях острого повреждения. В области прямого действия этого фактора быстро развивается тотальное повреждение большого числа клеток, заканчивающееся их гибелью и разрушением. В дальнейшем, вследствие нарушения регионарного кровотока, возникновение венозного застоя с экссудацией, эмиграцией и отеком развивается местная гипоксия, которая вызывает нарушение аэробного обмена в более обширном участке ткани, чем зоне повреждения.
В очаге воспаления происходит:
-угнетение потребления кислорода и активация анаэробных процессов, в результате чего снижается дыхательный коэффициент до 0,5-0,7;
-активируется гликолиз и в тканях накапливается избыточное количество молочной кислоты, в несколько раз больше, чем в норме;
-происходят также нарушения жирового обмена. Расщепление жира преобладает над его окислением, в результате чего в ткани накапливаются жирные кислоты, глицерин, кетоновые тела (ацетон, оксимаслянная и ацетоуксусная кислота);
-нарушается белковый обмен, вследствие чего в очаге воспаления накапливается большое количество полипептидов, аминокислот, альбумоза, пентона, т.е. идет усиление протеолиз. Увеличивается и дисперсность белков. С нарушением белкового обмена связано и образование биогенных аминов: брадикардина, каллидина и др.;
-в тканях наблюдается также резкие сдвиги со стороны водно-солевого обмена. При этом из разрушенных клеток в экссудат выходит калий, который является внутриклеточным ионом. Концентрация кальция не меняется и по этому отношение калия к кальцию увеличивается в зависимости от вида воспаления;
-вследствие накопления недоокисленных продуктов обмена возникает местный ацидоз. При серозном воспалении имеет место небольшой сдвиг рН, при гнойном он значительный и достигает 6,3-6,4;
-увеличивается осмотическая концентрация экссудата: норме она равна 7,5-8,0 атм, при тяжелом воспалении достигает 19 атм.
Взаимоотношение между очагом воспаления и целостным организмом.
Острая воспалительная реакция оказывает выраженное влияние на весь организм. Со стороны обмена веществ наблюдается усиление анаэробных процессов: в связи с чем в крови возрастает концентрация недоокисленных продуктов обмена, особенно молочной кислоты. Возрастает концентрация азотных веществ в результате усиленного метаболизма белка и угнетения белкового синтеза. Для острого воспаления характерно развитие нейтрофильного лейкоцитоза с регенеративным сдвигом. Регенеративный сдвиг происходит, главным образом, за счет увеличения числа палочкоядерных нейтрофилов, появления уных форм и значительно реже миелоцитов. В большинстве случаев число лейкоцитовпри остром воспалении возрастает до 9-12 тыс. в мкл, но может достигать и 20-30 тыс. в мкл. Причиной лейкоцитоза и регенеративного сдвига является активация симпато-адреналовой системы, а также воздействие продуктов распада и токсинов, и, возможно, лейкопоэтинов на кроветворные органы.
Содержание общего белка в крови при воспалении как правило не меняется, но при тяжелых процессах, сопровождающихся сепсисом, обширной интоксикацией и т.д. имеет тенденцию к уменьшению. Вместе с тем закономерно изменяется соотношение белковых фракций: уменьшается содержание альбуминов, увеличивается а1 и а2-глобулины, в результате чего снижается альбумино-глобулиновый коэфициент. Содержание глобулинов при остром воспалении существенно не меняется. Лихорадка возникает при воспалении в результате воздействия на терморегулирующие центры пирогенами, образующимися в очаге. Пирогены продуцируются, главным образом, фагоцитами. В большинстве случаев интенсивность лихорадочной реакции соответствует степени воспаления.
При остром воспалении усиливается опсонизирующая способность сыворотки крови, повышается фагоцитарная и переваривающая способность лейкоцитов.
В результате активации лейкопоэза, эмиграции лейкоцитов в очаге воспаления, где они быстро разрушаются, в крови увеличивается содержание таких важнейших неспецифических факторов резистентности организма, как лизосом, комплемент, бета-лизины и др.
Увеличение антителообразования происходит, в основном, в регионарных лимфатических узлах. Однако содержаниесодержание в крови иммунобластов возрастает не ранее, чем через 10-14 дней после начала воспаления. Острое воспаление значительно не влияет на функциональную активность системы Т- и В-лимфоцитов.
Реакция организма на острое воспаление характеризуется также изменениями со стороны системы гемокоагуляции. У большинства больных с тяжелым воспалительными заболеваниями увеличивается толерантность плазмы к гепарину и время релактации плазмы, возрастает концентрация фибриногена и усиливается свертывание крови. В то же время фибринолитическая активность крови, как правило, снижается. Таким образом, при остром воспалении имеет место преобладание проагулянтной системы и наблюдается тенденция к гиперкоагуляции.
Нервная система. Нарушение функции коры больших полушарий, например, при неврозах снижает устойчивость ткани к действию различных раздражителей, в том числе к инфекции. Благоприятный эффект при воспалении оказывает длительный физиологический сон, так как он способствует усилению защитно-приспособительной реакции. Вегетативная нервная система оказывает влияние на течение воспаления: раздражение симпатического нерва замедляет, растягивает во времени воспалительный процесс, перерезка этого нерва, наоборот, способствует развитию гиперемии и бурному течению воспаления. Медиаторы симпатической нервной системы — адреналин, норадреналин, дофамин и др. ускоряют фагоцитоз, а медиатор парасимпатической системы ацетилхолин ослабляет его.
Гормоны щитовидной железы — тироксин и трийодтиронин стимулируют воспалительную реакцию путем повышения обмена веществ, ускорения образования грануляций. Поэтому при базедовой болезни воспаление протекает остро, а при миксидеме оно ослаблено. Половые гормоны повышают устойчивость ткани к действию патогенных факторов и замедляют развитие воспалительной реакции, т.е. являются противовоспалительными гормонами. Инсулин также является противовоспалительным гормоном, снижение его секреции уменьшает устойчивость ткани к патогенным факторам.
Глюкокортикоиды, особенно, гидрокортизон являются сильными противовоспалительными гормонами. Механизм действия их заключается в торможении образования и освобождения факторов проницаемости, таких как гистамин и кинины, а также в уменьшении активности гиалуронидазы. В результате происходит снижение проницаемости сосудов, что тормозит экссудацию и эмиграцию лейкоцитов. Глюкокортикоиды повышают чувствительность сосудов к адреналину, т.е. оказывают действие обратное гистамину. Глюкокортикоиды стабилизируют мембраны лизосом и уменьшают выход из них ферментов, имеющих большое значение в патогенезе воспалительной реакции. Глюкокортикоиды, наряду с выраженными противоэкссудативным действием, угнетают фагоцитоз и иммуногенез, а также тормозят репаративные тканевые процессы. Минералкортикоиды, вазопрессин, соматотропный гормон, в противоположность глюкокортикоидам, усиливают воспалительную реакцию. Например, альдостерон увеличивает проницаемость сосудов, активирует экссудацию и эмиграцию лейкоцитов, резко усиливает отек. В целом нейроэндокринные факторы, влияющие на воспаление участвуют в формировании его течения.
В зависимости от реактивности организма различают нормэргическое, гиперэргическое и гипоэргическое воспаление. Нормэргическая — это обычная воспалительная реакция при нормальной реактивности организма. Гиперэргическое воспаление возникает при повышенной чувствительности организма к действию раздражителя. По этому типу течет аллергическое воспаление, например, аллергический ринит, коньюктивит и др. Гипоэргическое воспаление характеризуется сниженной интенсивностью воспалительной реакции, оно развивается в иммунном организме, т.е. с повышенной сопротивляемостью. Однако, гипоэргическое воспаление может быть и в ослабленном оргазме, при белковом голодании, лучевой болезни, при авитаминозе, резком истощении. Гипоэргическое воспаление бывает также у эмбрионов и у новорожденных.
Значение воспаления для организма.
В условиях воспалительной реакции в организма формируются различные барьеры, предназначенные для локализации болезнетворного агента, его иммунобилизации и уничтожения. Защитные механизмы тканей развиваются вскоре после действия патогенного фактора. Одним из важнейших является сосудистый барьер, его назначение заключается в возникновении венозного и лимфатического застоя и стаза, а также тромбоза, что препятствует распространению патогенного фактора за пределы поврежденной ткани. В результате резкого увеличения проницаемости и гидростатического давления в сосудах микроциркуляторного русла, а также увеличение коллоидноосмотического давления в тканях развивается экссудация, в результате которой в зону действия патогенного фактора поступают защитные белки крови и клеточные элементы. К защитным белкам относятся различные бактерицидные факторы, а также фибриноген, который переходит в фибрин в результате активации прокоагулянтной системы тканевыми и гуморальными факторами. Нити фибрина, пронизывая очаг воспаления, также выполняют барьерную функцию, так как на них фиксируются болезнетворные факторы и они легче подвергаются фагоцитозу. Формированию защитных механизмов при воспалении важная роль принадлежит клеточным барьерам. (например, «нейтрофильный» барьер). Основной функцией нейтрофилов является фагоцитоз болезнетворных факторов, т.е. осуществление клеточной жащиты. Кроме того, нейтрофильные лейкоциты при разрушении выделяют лизоцим, катионные белки, бета-лизины, миелопероксидазу, а также лизосомальные ферменты и др., которые выполняют защитные функции. Примерно через 12 часов после начала острого воспаления в ткани начинают преобладать макрофаги. Они более устойчивы к кислой среде в очаге воспаления и поэтому их функции в ткани осуществляются длительнее по сравнению с нейтрофилами. Основной функцией макрофагов также является фагоцитоз и переваривание патогенных агентов, причем более крупных, чем объекты фагоцитируемые нейтрофилами. Макрофаги выделяют факторы неспецифической гуморальной защиты: лизосомальные ферменты, очищающие очаг воспаления отнекротических тканей путем их лизиса, лизоцим, интерферон и др. бактерицидные вещества, а также ростовые факторы, стимулирующие образование и активность фибропластов и капилляров, благодаря чему в очаге воспаления стимулируются репаративные процессы, отграничивающие поврежденные ткани от здоровых. Значительная барьерная функция пренадлежит также и лимфатической системе. Болезнетворный фактор попадает в лимфатические сосуды и вовлекает их в воспалительный процесс. Эндотелиальные клетки набухают, выделяют прокоагулянты, поэтому в лимфатических сосудах образуется тромб, состоящий главным образом из фибрина и затрудняющий распространение патогенного агента, особенно карпускулярной природы, за пределы очага воспаления. Кроме того, в лимфатических сосудах резко активируется функция макрофагов. Вовлечение лимфатических сосудов в воспалительный процесс клинически проявляется в виде лимфагиита. Барьерной функцией в тканях обладают и небольшие скопления лимфоидной ткани, независимые неинкапсулированными фолликулами, которые беспорядочно рассеяны по рыхлой соединительной ткани, находящейся под эпителием, однако их можно видеть и в других тканях. Функция лимфатических фолликулов заключается в образовании лимфоцитов, которые являются источником плазматических клеток продуцентов антител, выполняющих антиоксидантную и антимикрообразующую функцию. Если воспалительный процесс достигает лимфатического узла, то он становится также мощным барьером на пути распространения патогенного фактора.
Кроме того, токсические вещества с кровью попадают в печень, где соединяются с кислотами с образованием мало активных соединений, а также подвергаются окислению или удалении с желчью. Низкомолекулярные вещества фильтруются в почечных клубочках и выделяются с мочей. Слюнные и другие железы внешней секреции также выделяют патогенные факторы, которые в этих секретах соединяются с гликопротеинами и значительно менее активны. Как видно, патогенный фактор попадает в ткани, в которых капилляры имеют высокую проницаемость — окончатые и особенно межклеточноокончаты капилляры.
Таким образом, в воспаллительный процесс вовлекается не только ткань, поврежденная болезнетворным агентом, но и весь организм, участвующий в борьбе за сохранение постоянства внутренней среды. Барьерные функции организма иногда оказываются недостаточными для осуществления защиты. Чаще всего возникает дефект клеточных барьеров. количественные нарушения этого барьера происходят в результате лейкопении различного происхождения, например, при угнетении костного мозга вследствие интоксикации, облучения и др. Качественная неполноценность лейкоцитов связана с недостаточностью их фагоцитарной и периваривающей активности, например, при снижении активности ферментов, особенно фосфатазы. Лейкопении, вызываемые введением цитостатических препаратов, облучением или другими факторами, ослабляют развитие воспалительного отека, уменьшают интенсивность местных тканевых реакций и общей реакции организма на воспаление.
Сущность и биологическое значение воспаление.
Сущность воспалительного процесса состоит в фагоцитарной реакции живого организма, которая вне зависимости от вида животного и наличия у него кровеносной системы. Все остальные реакции, в том числе сосудистая, направлены на увеличение и облегчение притока фагоцитов к поврежденной зоне. Согласно современному учению, воспаление является патологическим процессом, в котором имеются элементы как повреждений, так и защиты. Развиваясь филогенетически как приспособительно-защитная реакция, она сохраняет эти свойства в целостном организме. Защитной реакцией при воспалении является фагоцитозом, а также активация ретикулоэндотелиальной системы, в частности плазматических клеток, которые являются продуцентами антител. Блокирование кровеносных и лимфатических путей также имеет защитное значение, так как из очага воспаления ограничивается всасывание токсинов и продуктов распада тканей. Важное значение также имеет возникновение демаркации воспаления на границе с омертвевшими тканями. Это приводит либо к изоляции омертвевшего очага с помощью грануляционной ткани, либо к отторжению его от живой части органа. Защитное значение имеют некоторые биохиимческие сдвиги как в самом воспалительном очаге, так и в целостном организме. Однако, воспаление, явлÿясь филогенетическим защитно-приспособительной реакцией, включает и элементы повреждения, наносящее ущерб организму. Причем то, что должно иметь защитный характер, может приобрести и противоположное, вредное значение. Например, экссудация с одной стороны приводит к ускорению завершения воспалительного процесса, так как с экссудатом к очагу повреждения подходят лейкоциты, ферменты, но с другой стороны этот экссудат может распространиться и на другие ткани и вызвать там развитие воспалительного процесса. При гиперэргии, т.е. чрезмерной реакции тканей на болезнетворный фактор, может развиться некроз значительной территории органа, что приведет к состоянию, несовместимому с деятельностью этого органа, системы и организма в целом.
Таким образом, воспаление является единством противоположностей, скрывая в себе две стороны одного и того же процесса. Дело науки и таланта врача разделить, что есть результат повреждения, а что — противодействие организма данному повреждению.
источник