Многие годы безуспешно боретесь с ПАРАЗИТАМИ?
Глава Института: «Вы будете поражены, насколько просто можно избавиться от паразитов просто принимая каждый день.
Лейшманиоз — одна из так называемых «забытых» болезней, во всяком случае, в цивилизованном мире с развитой медициной. Однако кожный лейшманиоз — напасть, с которой могут столкнуться и люди из благополучных стран, в особенности туристы и специалисты, работающие за границей по контракту.
Заражение кожи лейшманиями менее других форм этой паразитарной инфекции угрожает жизни пациентов, но безвозвратно меняет их жизнь, обезображивая внешность. Когда по запросу «лейшманиоз» поиск по фото в Интернете демонстрирует страшные язвы — речь идет о кожном лейшманиозе.
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Лейшманиоз — это паразитарная инфекция, которую провоцируют простейшие организмы, называемые лейшманиями. Транспортируют паразитов в человеческое тело кровососущие насекомые — москиты.
Тропические москиты очень похожи на отечественных комаров, только яйца откладывают во влажную почву, а не в воду.
С одной стороны кожный (дерматотропный) лейшманиоз — экзотическая болезнь, которая бушует там, где живут гориллы и злые крокодилы. С другой стороны, каждый год в России фиксируют несколько случаев малярии, лейшманиоза и других болезней, распространенных «где-то там». Да и не всегда заразиться можно на другом конце света, например, с висцеральным лейшманиозом можно столкнуться в близкой Грузии.
Известно три формы лейшманиоза:
- Висцеральный — наиболее тяжелая разновидность заболевания, вызывающая большинство случаев смерти.
- Слизисто-кожная форма деформирует и разрушает слизистые оболочки рта, носа и горла. Перекидываясь на органы дыхания, болезнь становится смертельной.
- Кожный лейшманиоз — самая распространенная разновидность болезни.
Заразиться с высокой вероятностью можно в регионах планеты с достаточно жарким климатом, где на протяжении 50-ти дней подряд температура воздуха не опускается ниже отметки 20°C. Редкие случаи болезни возможны и в более прохладных местностях.
В разных странах распространены региональные названия кожного лейшманиоза. В России он известен как болезнь Боровского — по имени исследователя, описавшего недуг в 1898 году. Также можно встретить названия пендинская язва, ашхабадка, годовик, пустынно-сельский лейшманиоз и другие.
Науке известно около 20-ти разновидностей лейшманий. Клиническая картина во многом зависит от конкретного паразита.
Болезнь Боровского делится на два подвида:
- остронекротизирующийся, также известный как сельский или зоонозный;
- поздно изъязвляющийся — городской или антропонозный.
Возбудитель первого, Leischmania tropica major, паразитирует в основном на грызунах, обитающих в песчаной местности, и собаках. Второй — дело Leischmania tropica minor, способных паразитировать только у человека, хотя переносчиком обоих разновидностей лейшманий служат одни и те же москиты.
Зоонозная разновидность болезни отличается сезонностью: заболеваемость активизируется весной, достигает пика летом и снижается в холодное время года, когда нет москитов. Городская разновидность не зависит от времени года. Характер антропонозной формы гораздо менее острый — человек может быть носителем лейшманий и источником инфекции, при этом у него самого заболевание может никак не проявляться.
Жизненный цикл лейшманий — это последовательный переход между двумя морфологическими (то есть связанными со строением) формами:
- Способные передвигаться промастиготы паразитируют в теле москитов.
- Неподвижные амастиготы паразитируют внутри клеток тел позвоночных существ, в том числе людей.
Круг природных хозяев лейшманий достаточно широк и помимо людей включает собак, грызунов, кошек, лошадей. В Новом Свете паразиты не гнушаются опоссумами, ленивцами, броненосцами.
С кровью животных лейшмании оказываются в пищеварительной системе насекомых, где в течение недели развиваются промастиготы. Затем паразиты блокируют просвет пищеварительного тракта своих хозяев, мешая им питаться — самки не могут глотать новую кровь. В результате переносчик совершает спастические движения, отрыгивая до тысячи промастигот в ранку от укуса на человеческом теле.
Иммунная система сначала ополчается на пришельцев — лейшманий поглощают лейкоциты нейтрофилы. Но последние вскоре гибнут, после чего их поглощают макрофаги — клетки, чья задача очищать организм от чужеродных элементов.
С лейшманиями макрофаги не умеют справляться, паразиты используют их как природный резервуар. Здесь промастиготы становятся амастиготами.
Питание, бедное железом и рядом других микроэлементов ослабляет иммунную защиту организма и повышает риск заражения.
Вырубка лесов приближает людей к местам обитания москитов, что также ухудшает эпидемиологическую ситуацию. Еще один неблагоприятный фактор — миграции людей без иммунитета в регионы, опасные в отношении лейшманиоза.
Изменения температуры и влажности, характерные для климатического климата последних десятилетий, изменяют привычную эпидемиологическую картину, в результате чего усиливается уровень заболеваемости в новых регионах.
Таблица основных проявлений обоих типов кожного лейшманиоза:
| Подтип | Длительность болезни | Основные проявления |
| Сельский (зоонозный) | 3-8 месяцев | Сужающиеся кверху бугорки с широким основанием на открытых участках кожи. Цвет красно-синюшного, иногда с бурым или желтым оттенком. Через 1-3 месяца образования вскрываются, появляется изъязвление с неровными краями и обильными серозно-гнойными выделениями, которые высыхают плотными корками. |
| Городской (антропонозный) | Тянется годами, отсюда одно из названий «годовик» | Небольшие розовые или красновато-бурые бугорки, количество инфильтрата после вскрытия небольшое. |
Основные разновидности кожного лейшманиоза имеют подвиды, часто существенно отличающиеся в течении, проявлениях и лечении. Туберкулоидный или металейшманиоз считается подвидом антропонозной формы. Кожные поражения в основном появляются на лице, чаще всего болезнь поражает подростков и молодых людей.
Одна из гипотез развития туберкулоидной формы связывает ее с недостаточностью иммунитета, когда хроническая инфекция, травма, переохлаждение и ряд других причин ослабляют защитные силы организма, который теряет способность сопротивляться возбудителю. Болезнь может тянуться годами и хуже других форм поддается воздействию препаратов.
Диффузный и кожно-слизистый лейшманиозы считаются атипичными формами антропонозного кожного лейшманиоза. Болезнь протекает медленно, кожные язвы появляются поздно либо вообще не образуются. Заживление длится до трех лет и дольше.
Начало кожно-слизистого лейшманиоза похоже на обычный антропонозный вариант болезни, но затем очаги распространяются на слизистую оболочку рта, носа, глотки.
Высыпания, которые вызывает диффузный лейшманиоз, склонны сливаться, после чего становятся схожи с кожными образованиями при лепре — современное название проказы. Для этого варианта болезни характерны кожные язвы, слизистые оболочки не затрагиваются. Болезнь без лечения не проходит, но и после него нередки рецидивы.
Еще одна разновидность кожного лейшманиоза может быть вторичной на фоне висцеральной формы инфекции. Она называется PDKL (пост кала-азар кожный лейшманиоз). 5-50% людей, заболевших висцеральным лейшманиозом в Восточной Африке и Индостане спустя полгода после кала-азар (альтернативное название висцеральной формы) отмечают появление характерной сыпи на лице, плечах, туловище. Такие пациенты становятся потенциальным источником инфекции висцерального лейшманиоза.
Первое, что должен сделать врач, к которому обратился пациент с кожными поражениями, вызывающими подозрения насчет лейшманиоза — выяснить о его возможных визитах в эндемичные по заболеванию регионы.
Осложняет своевременную диагностику и отсрочивает начало лечения дефицит информации об экзотических болезнях, к которым относится лейшманиоз у туристов и людей, работающих за границей. Обычно первые проявления болезни начинаются спустя месяцы после возвращения из путешествия, и человеку сложно связать свое состояние с пребыванием за границей, которое прошло без происшествий.
На разных стадиях развития проявления лейшманиоза схожи с поражениями кожи иного происхождения (сифилисом, туберкулоидной волчанкой, саркоидозом, злокачественными поражениями кожи), поэтому с целью диагностики важно определить возбудителя и исключить похожие болезни.
Для поверхностного надреза врач легко сдавливает бугорок или инфильтрат по краям кожного образования на начальной стадии изъязвления. Сделать это нужно своевременно, поскольку при заживлении язвы паразитов обнаружить сложнее.
Небольшое количество ткани и тканевой жидкости соскабливают и готовят мазок для окрашивания по методу Романовского-Гимзе. Протоплазма лейшманий становится светло-голубой, основное ядро красным (возможно с фиолетовым оттенком), а добавочное ядро — фиолетовым.
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Наличие в соскобе крови, гноя или отмерших эпителиальных тканей делает его непригодным. При туберкулоидной разновидности редко удается обнаружить лейшмании в свежем соскобе, поэтому врачи используют его для культурального посева. В зависимости от выбранного метода результата приходится ждать от недели до трех.
Помимо очагов кожных поражений, паразитов у человека обнаруживают в макрофагах и в периферической крови.
Среди других диагностических методик может использоваться кожный тест Монтенефо с лейшманином. Эта методика не имеет особой ценности, поскольку в острой фазе болезни всегда дает отрицательный результат. Положительным он становится не ранее, чем через полгода после выздоровления.
Интересный факт: туберкулиновая проба (Манту) при лейшманиозе также всегда показывает отрицательный результат, даже если пациент болен туберкулезом.
Лечение кожного лейшманиоза зависит от стадии заболевания. В раннем периоде, когда кожные поражения выглядят как бугорки на коже, их обкалывают растворами следующих препаратов:
Эффективны примочки и мази на основе этих лекарств.
Когда бугорки вскрываются и образуются язвы, лечение состоит во внутримышечных инъекциях Мономицина. Внутрь назначают прием Аминохинола — препарата, способного нарушать клеточный иммунитет, что приводит к гибели паразитов.
В тяжелых случаях болезни врачи для лечения кожного лейшманиоза назначают лекарства, используемые при висцеральной разновидности болезни. Это препараты пятивалентной сурьмы и Амфотерицин B.
Так выглядит общая схема лечения, но в каждом конкретном случае врачебная стратегия будет зависеть от ряда обстоятельств. Один из них — конкретная разновидность лейшманий. Например, лейшманиоз, привезенный из Нового Света, поддается лечению значительно хуже, чем тот, которым можно заразиться в Африке или Азии.
Даже своевременное применение сильных химиотерапевтических средств не гарантирует быстрое излечение и отсутствие ужасающих шрамов на месте кожных поражений при лейшманиозе. На народные методы, которым не удалось помочь странам третьего мира победить инфекцию, надеяться вовсе не приходится.
Основное направление ВОЗ для борьбы с малярией и лейшманиозом — разработка вакцин, способных предотвратить развитие этих заболеваний. Если работа над вакцинами против малярии и висцерального лейшманиоза еще ведется, то препараты против кожной разновидности болезни уже есть в наличии.
Вакцинирование проводят вне сезона зоонозной формы — осенью и зимой. Для этого под кожу вводят живые промастиготы возбудителя лейшманиоза сельского типа, после чего на коже довольно быстро образуется характерный для болезни кожный бугорок, который не образует язвы и оставляет после себя крошечный малозаметный шрам. В результате формируется иммунитет к обеим основным разновидностям кожного лейшманиоза.
Важно избегать укусов москитов — использовать специальные сетки-пологи над кроватью, обработанные веществами, отпугивающими насекомых, а на улице применять репелленты. Однако заражением чреват всего один пропущенный укус, поэтому эти меры всего лишь дополнительные.
Куда эффективнее снижать общую патогенность среды:
- бороться с грызунами, как основными переносчиками болезни;
- уменьшать зоны размножения москитов — осушать болотистые участки и подвалы зданий, контролировать стихийные скопления мусора.
Международное медицинское сообщество в лице ВОЗ заинтересовано в полной победе над забытыми болезнями, включая лейшманиоз. С этой целью организация поддерживает национальные программы по борьбе с заболеванием, распространяет информацию о лейшманиозе, повышая грамотность населения, собирает статистику, которая облегчает контроль над заболеваемостью и так далее.
Видео о возбудителе, симптомах и лечении лейшманиоза:
Лейшманиоз – паразитарное заболевание, вызванное микроорганизмами рода Leishmania семейства Trypanosomidae класса Mastigophora. Заражение человека происходит путём укуса ранее заражённого кровососущего насекомого. Основной природный резервуар паразитов широкий и зависит от видов лейшманий, охватывая несколько видов млекопитающих от грызунов до человека.
В зависимости от вида паразита заболевание также имеет и разные проявления. Существуют лейшманиоз висцеральной формы, а также кожной и кожно-слизистой. В этой статье речь пойдёт о висцеральном лейшманиозе (см. фото ниже).
Трансмиссивный способ заражения означает, что в ходе своего жизненного цикла паразит сменит несколько хозяев. Начинает свой путь лейшмания в природном очаге, которым является мелкий грызун, лиса, шакал, собака или вовсе другой человек. В теле первичного хозяина микроорганизм проходит амастиготную стадию своего развития.
Когда заражённого субъекта кусает москит, в его пищеварительный тракт вместе с кровью попадают и паразиты. Как правило, на территории Южной Европы, Ближнего Востока, Средней Азии, Северной и Западной Африки заболевание распространяется через укусы москитов из рода Phlebotomus.
В Латинской Америке переносчиком являются москиты из рода Lutzomiya.
Попав в организм промежуточного хозяина, лейшмания развивается дальше, отращивая жгутики и завершая в течение недели тем самым промастиготную стадию своего развития. Повторный укус переносчика уже заражает взрослыми паразитами новый организм, который может оказаться человеческим.
На месте укуса вскоре появляется уплотнение и гранулёма, заполненная множеством лейшманий и погибшими в результате локального фагоцитоза клетками.
Однако при висцеральном лейшманиозе локализация паразита не ограничивается лишь гранулёмой и ближайшими поражёнными лимфоузлами. Бактерии стремятся дальше и заражают внутренние органы, в основном селезёнку и печень.
Также могут быть поражены костный мозг, кишечник, надпочечники и почки. Оказавшись в человеческом теле, лейшмании начинают размножаться, а цикл повторяется заново.
Лейшманиоз может проявиться совершенно по-разному, что зависит от вида паразита, который является возбудителем болезни. Также разные виды лейшманий переносятся разными москитами, распространёнными в конкретных регионах планеты. Ввиду этого можно выделить основные клинические формы заболевания:
- Кожная. Язвенные поражения кожного покрова, оставляющие после излечения косметические дефекты. Воспаление лимфатических узлов. Возбудителями являются микроорганизмы L. aethiopica, L. major, L minor и некоторые другие.
- Кожно-слизистая. Вызывается паразитом L. tropica и представляет собой прогрессирующую форму кожного лейшманиоза, затрагивая слизистую органов дыхания, полости рта, век и так далее.
- Висцеральная. Как правило, в подавляющем большинстве случаев наблюдается на территории Старого Света. Вызван возбудителем висцерельного лейшманиоза в зависимости от региона являются микроорганизмы L. chagasi, L. donovani, L. infantum и некоторые другие. Его жертвам чаще всего являются дети и лица с ослабленным иммунитетом, Как правило, делят висцеральный лейшманиоз на несколько основных разновидностей:
- средиземноморский тип, несмотря на своё название, встречается на большом территориальном промежутке, протянувшемся от Средиземного моря до севера Китая, охватывая почти всю Среднюю Азию, а заражение сопровождается сильным воспалением лимфоузлов и высокой температурой;
- индийский тип, известный также как ассамская лихорадка, кала-азар, лихорадка дум-дум, распространён в Индии, Пакистане и восточных районах Китая, а характеризуется болезнь поражением надпочечников и появлением узелков на коже, в которых сохраняются лейшмании на протяжении многих месяцев;
- восточноафриканский тип, как правило, выражается через появление язвенных поражений на внутренних органах, а основным носителем лейшманий являются люди, проживающие в регионе от Сахары до Экватора.
Посредством кровотока паразиты распространяются от места укуса в лимфатические узлы, вызывая лимфангит и лимфаденит, а также поражают внутренние органы – преимущественно печень и селезёнку, а также костный мозг, кишечник, почки и надпочечники.
Общими признаками для всех типов висцерального лейшманиоза являются увеличение в размерах печени и селезёнки, асцитом, гипертензией кахексией. При оставлении болезни без лечения могут возникнуть язвенно-некротическая ангина, агранулоцитоз, тромбоцитопения и необратимые поражения костного мозга.
При появлении первых симптомов болезни необходимо обратиться к врачу. В России болезнь практически не встречается, поэтому врач может назначить сдачу нескольких анализов для постановки точного диагноза. Для получения достоверного результата обычно проводят биопсию костного мозга, иммуноферментный анализ крови и реакцию связывания комплемента.
После того как была проведена диагностика висцерального лейшманиоза, лечащий врач разрабатывает индивидуальное лечение.
Как правило, терапия осуществляется медикаментозным образом, основываясь на применении препаратов пятивалентной сурьмы при поддержке раствора глюкозы.
Наиболее популярными средствами являются Глюкантим, Пентостам, Солюсурмин, а также Амфотерицин для усиления эффекта. Употребление лекарств осуществляется путём внутривенных и внутримышечных инъекций. В случае возникновения кожных дефектов может быть применена ультрафиолетовая терапия и прогревание.
В тех случаях, когда применение лекарственных препаратов не даёт положительного результата, врач может назначить проведение спленэктомии – операции по удалению повреждённых фрагментов селезёнки.
После проведения процедуры, показатели крови заметно улучшаются, однако организм становится более уязвимым к другим инфекционным заболеваниям.
Успешное лечение болезни на ранних этапов обычно проходит для организма бесследно. В случае длительного развития лейшманиоза существует риск изменений в структуре скелета, повреждения костного мозга, а также нарушение функций некоторых внутренних органов.
источник
Лейшманиоз у человека — это группа инфекционных протозойных заболеваний, передающихся трансмиссивным путем (через укусы некоторых видов инфицированных москитов), вызываемое простейшими микроорганизмами (Leishmania), характеризующихся поражением кожи/слизистых оболочек (кожный лейшманиоз) или внутренних органов (висцеральный лейшманиоз).
Лейшманиозы – это природно-очаговые заболевания, которые периодически встречаются в 75 странах мира, преимущественно с тропическим/субтропическим климатом, расположенных в Средиземноморье, Ближнем Востоке, во всех регионах Африки, Центральной/Южной Америке. Наибольшее число заболеваний приходится на Индию, Бразилию, Кению, Эфиопию, Южный Судан и Сомали. Ниже приведены фото лейшманиоза у человека (ВОЗ).
Ареал распространения лейшманиоза различных форм чётко определить достаточно сложно, поскольку на распространенность заболевания значительное влияние оказывают экологические и социальные факторы (вырубка лесов, строительство ирригационных систем, отсутствие ресурсов для анти-москитных и дератизационных мероприятий, низкий уровень жизни — плохие жилищные условия, недостаточное питание, миграционные процессы, слабая иммунная система), которые могут как способствовать снижению заболеваемости в некоторых высоко эндемичных очагах, так и повышать распространенность лейшманиозов в слабо эндемичных очагах.
Согласно данным ВОЗ лейшманиозом поражено около 50 млн. млн. человек и ежегодно регистрируется около 1 миллиона новых случаев инфицирования, а смертность варьирует в пределах 20-30 тыс./год. Около 1/3 населения Земли постоянно проживает на территориях эндемичных по лейшманиозам и находятся под высокой угрозой заражения. Эти показатели не полностью отражают реальную эпидемиологическую ситуацию, так как подавляющее число заболевших приходится на развивающиеся страны, где учет больных систематически не проводится. В РФ регистрируются преимущественно завозные случаи в единичных количествах.
Однако, в ряде стран СНГ (Азербайджане, Грузии, Южном Казахстане, Узбекистане, Туркменистане) выявляются спорадические случаи заболеваний лейшманиозом. Отягощающим фактором является тенденция к росту общего числа заболевших лейшманиозом и расширение ареала, в том числе и увеличение количества случаев микст-инфекций (ВИЧ + висцеральный лейшманиоз), а у местного населения эндемических районов — лейшманиоза с туберкулезом.
Возбудитель лейшманиоза в жгутиковой форме (промастиготы) проникает в кожу человека в момент укуса и кровососания некоторых видов москитов. Возбудитель быстро проникает в макрофаги, где промастиготы переходят безжгутиковую форму (амастиготы) и активно размножаются бинарным делением, разрывая в конечном итоге клетку и проникая в рядом находящиеся макрофаги. При этом, в области входных ворот (на месте укуса) формируется лейшманиозная гранулема (первичный эффект), состоящая из макрофагов и различных клеток (ретикулярных, гигантских, эпителиоидных). Вначале визуально она схожа с бугорком (гранулемой), окруженного ободком воспаленной кожи, размер которого быстро прогрессирует до 8-12 мм в диаметре. Одновременно увеличивается воспалительный отек кожи вокруг него, иногда достигающий значительных размеров. Дальнейший процесс определяется видовой формой возбудителя и состоянием клеточного иммунитета человека: при кожной форме заболевания гранулема переходит в язву, а при висцеральной — рассасывается.
При кожном лейшманиозе через 7-15 дней начинается некроз центральной части гранулемы с образованием язвенного дефекта диаметром 2-4 мм с обрывистыми краями. Дно язвы покрыто налетом желтовато-серого цвета с обильным серозно-гнойным отделяемым. Язва окружена инфильтратом, который постепенно распадается, увеличивая язвенный дефект до 5-6 см. Число язв не ограничено и соответствует числу укусов.
При кожной форме инфекционный очаг ограничивается толщей кожи с формированием лейшманиновой реакции замедленного типа, протекающей на фоне выраженной инфильтрации лимфоцитами и снижения числа паразитов. Болезнь часто заканчивается спонтанным излечением. Однако, при кожно-слизистом лейшманиозе после полного/частичного заживления язвенного дефекта могут возникать метастатические поражения кожи и слизистых оболочек, что связывают с развитием гиперчувствительности организма к антигенам лейшманий.
Нетипичный характер развития кожной формы заболевания характерен для кожного диффузного лейшманиоза, при котором поражение кожи приобретает прогрессирующее хроническое распространение, протекающее на фоне отрицательной лейшманиновой реакции, отсутствия инфильтрации лимфоцитами и снижения количества возбудителей.
При висцеральной форме возбудитель из первичного очага с током лимфы разносятся по всему организму, поражая регионарные лимфатические узлы, вдоль которых могут формироваться несколько последовательно расположенных специфических язв (лейшманиом). Происходит генерализация процесса: лейшмании, продолжая активно размножаться в клетках мононуклеарных фагоцитов, диссимилируют в печень, селезенку, костный мозг, лимфатические узлы кишечника и другие органы.
В результате развивающихся процессов дистрофии и некроза увеличиваются размеры паренхиматозных органов и нарушаются их функции. Особенно страдает функция селезенки, в которой образуются геморрагические инфаркты и анемические очаги, подавляется гемопоэз, быстро развивается анемия, осложняющаяся поражением костного мозга, в котором развиваются некротические/дегенеративные процессы. В печени нарастают процессы гиперплазии купферовых клеток и развивается интерглобулярный фиброз, что приводит к с атрофии гепатоцитов. Развивается гранулоцитопения, снижается выработка протромбина, что в сочетании с тромбоцитопенией вызывает кровотечения в слизистых оболочках.
В основе квалификации лейшманиоза лежат различные этиологические, эпидемиологические, патогенетические и клинические признаки, в соответствии с которыми выделяют несколько клинических форм заболевания:
- Висцеральный с преимущественным поражением и вовлечением в процесс органов ретикуло-эндотелиальной системы (лимфатические узлы, костный мозг, селезенка, печень).
- Кожный с развитием процесса в структурах кожи (синонимы — пендинская язва, болезнь Боровского, пендинка).
- Кожно-слизистый (носоглоточный лейшманиоз) с поражение кожных покровов и слизистых оболочек, верхних дыхательных путей.
Висцеральный лейшманиоз в свою очередь подразделяется на несколько вариантов:
- Антропоноз — кала-азар (индийский лейшманиоз), вызываемый L. Donovani.
- Зооноз — средиземноморско-среднеазиатский лейшманиоз, вызываемый L. donovani infantum.
- Зооантропоноз — восточноафриканский лейшманиоз, вызываемый L. donovani archibaldi.
Кожный/кожно-слизистый лейшманиозы также подразделяется на несколько типов:
- Антропонозный кожный лейшманиоз (ашхабадская форма, городской тип болезни Боровского).
- Зоонозный (сельский тип болезни Боровского, пендинская язва).
- Кожный эфиопский лейшманиоз.
В зависимости от источника инфекции выделяют:
- Антропонозные лейшманиозы, при которых источником заражения может быть только человек. При этом, от него могут заражаться москиты, которые в ряде случаев могут инфицировать различных животных, но животные источниками инфекции для москитов не являются. К таким возбудителям относятся Leishmania donovani и Leishmania tropica.
- Зоонозные лейшманиозы — источником инфекции служат животные — грызуны, псовые (лисы, собаки, шакалы), дикобразы, ленивцы.
Еще одним признаком разделения лейшманиозов является их географическое распространение, в соответствии с которым выделяют лейшманиозы:
- Старого Света — Европы, Азии и Африки (лейшманиозы, перечисленные выше).
- Лейшманиозы Нового Света (стран американского континента) — висцеральный американский лейшманиоз. Кожно-слизистые лейшманиозы различных биотопов: язва Чиклеро (мексиканский лейшманиоз), Ута (перуанский лейшманиоз), лесная фрамбезия (гвианский лейшманиоз), панамский лейшманиоз, венесуэльский лейшманиоз, кожно-слизистый лейшманиоз (эспундия), диффузный кожный лейшманиоз и другие.
Разделение по географическому признаку обусловлено видовой самостоятельностью лейшманий, при этом каждый из видов включает большое количество рас, отличающихся степенью патогенности, характером вызываемых заболеваний, географическим распространением, клинико-эпидемиологическим разнообразием болезни.
Лейшманиозы относятся к группе природно-очаговых заболеваний, существующих в различных биогеоценозах. Развитие заболеваний такого типа связанно с комплексом природных условий, а их поддержание обусловлено наличием трофических связей.
Циркуляция возбудителя в таких очагах не зависит от человека, осуществляется неопределенного длительный период времени без заноса его извне. Основными компонентами природного очага являются возбудитель заболевания, переносчики, восприимчивые к конкретному возбудителю организмы и условия среды. Ареал природных очагов лейшманиоза определяется ареалом обитания естественных хозяев возбудителя и ареалом распространения переносчика.
Выявлено почти 70 видов животных, в том числе человек, являющихся естественными резервуарами лейшманий. Наибольшую значимость имеют мелкие дикие/синантропные грызуны (песчанки, мыши, крысы, суслики, даманы), дикие и домашние хищные животные (собаки, лисы, шакалы), реже — обезьяны, сумчатые. У животных, больных лейшманиозом на теле присутствуют язвы, отмечается резкое истощение, сухость кожи.
Возбудители различных видов лейшманиоза относятся к роду Leishmania.
Жизненный цикл возбудителя развивается со сменой хозяев и включает 2 последовательные стадии: безжгутиковую (амастиготную стадию), протекающую в организме теплокровного животного/грызуна или человека и жгутиковую (промастиготную), протекающую в организме переносчика.
Путь передачи — трансмиссивный через укус москита (инокуляция). Специфическим переносчиком лейшманий в Старом Свете является москиты рода Phlebotomus и в Новом Свете — рода Lutzomyia. Москиты обитают в лесных массивах, заболоченной местности, сырых жилых и подвальных помещениях, на мусорных свалках. Распространение возбудителя происходит во время кровососания инфицированных млекопитающих при заглатывании самкой москита амастогиты. Далее в пищеварительном тракте москита происходит размножение паразитов, которые преобразуются в жгутиковую стадию (промастиготу) и их накопление в хоботке.
Заражение человека осуществляется во время укуса москитом, при котором самка, освобождая свой пищеварительный тракт, срыгивает в ранку укуса промастиготы. При попадании в организм позвоночных (человека, млекопитающих) промастиготы теряют жгутик, преобразуясь в асмастиготы и начинается процесс интенсивного размножения и активного паразитирования. Процесс выплода москитов происходит в норах грызунов, скоплениях гниющей растительности, термитниках, скальных расщелинах, гнёздах птиц, норах во влажном теплом микроклимате. Человек, при попадании в такой природный очаг имеет высокий риск заражения лейшманиозом.
В населенных пунктах москиты обитают в сырых жилых и подвальных помещениях, на мусорных свалках, а зараженность лейшманиозом домашних собак, являющихся естественным резервуаром лейшманиоза в местах компактного проживания людей, также формирует высокий риск заражения. Наибольшая активность насекомых характерна в период солнечного заката. Передача заболеваний от человека к человеку (кроме случаев индийского кала-азара), встречается чрезвычайно редко. Крайне редко передается инфекция во время инъекций, при переливаниях крови.
Схематически жизненный цикл возбудителя лейшманиоза приведен на рисунке:
Низкий уровень жизни (нищета), сопровождаемый плохими условиями проживания, антисанитарным состоянием прилегающих территорий (отсутствие системы канализации и утилизации отходов, скученные жилищные условия, привычка спать вне помещений) способствуют увеличению численности мест для пребывания/размножения москитов и расширению их доступа к людям.
Недостаточное потребление продуктов, содержащих животные протеины, микроэлементы (цинк, железо), витамина А ослабляет иммунитет и увеличивают риск развития лейшманиоза после инфицирования.
Эпидемические вспышки висцерального и кожного лейшманиоза во многом обусловлены миграцией и передвижением большого количества людей, не имеющих иммунитета, в места, эндемичные по лейшманиозу.
На уровень заболеваемости существенно влияют процессы урбанизации, связанные с обезлесением территорий и их освоением для проживания и ведения сельскохозяйственных работ.
Заболеваемость лейшманиозом тесно коррелирует с климатическими условиями, что обусловлено выпадением большого количества осадков и повышением влажности/температуры, благоприятно воздействующим на выживаемость и расширение ареала популяций естественных хозяев лейшманий и интенсивность выплода москитов.
Переносчиками висцерального лейшманиоза (кала-азар), являются инвазированные Leishmania donovani москиты рода Phlebotomus, заражающие человека через укус. Заражение от доноров с латентной инвазией при гемотрансфузиях (переливании инфицированной крови) и вертикальная передача возбудителя висцерального лейшманиоза встречается значительно реже. B эндемичных регионах висцеральный лейшманиоз часто возникает как оппортунистическая инфекция на фоне ВИЧ-инфицирования, а также у лиц, получающих иммуносупрессивную терапию, поэтому такие лица относятся к особой группе риска. Заражение животных может происходить при поедании мяса зараженных (больных) животных. Болеют преимущественно дети 1-5 лет, а взрослые в основном представлены приезжими лицами из неэндемичных районов.
Заболеваемость может носить как спорадический характер, так и протекать в виде локальных эпидемических вспышек. Основной период заражения – лето, а пик заболеваемости приходится на осень того же года или весну следующего.
Общая характеристика кала-азара во всех районах мира аналогична, однако существуют местные особенности клинических проявлений и длительность периодов его эндемичности на различных территориях, что является основанием разделения висцерального лейшманиоза на несколько типов.
- Африканский кала-азар встречается преимущественно в восточной части Африки. В других частях континента встречаются спорадические случаи. Болеют дети и лица молодого возраста (10-25 лет), чаще мужского пола. Заболевание устойчиво к препаратам сурьмы относительно других форм кала-азара на других территориях мира.
- Индийский кала-азар. Отличительной особенностью является то, что при этой форме лейшманиоза единственным резервуаром возбудителя является человек, а переносчики — антропофильные виды москитов. По всем основным характеристикам (возрастному и половому распределению) сходен с африканским кала-азаром.
- Средиземноморский висцеральный лейшманиоз, вызываемый L. Infantum/L. Chagasi распространен преимущественно в районах Средиземноморья, Латинской Америке, Китае, и на территории стран СНГ (Азербайджан, Казахстан, Грузия). Болеют дети и взрослые. Резервуаром возбудителя служат шакалы, лисицы, собаки, крысы.
Перекрестный иммунитет отсутствует, но формируется иммунитет против гомологичного штамма. Реинфекция аналогичным штаммом возможна в случаях выраженного иммунодефицита.
Кожный и кожно-слизистый лейшманиозы в Старом и Новом Свете вызываются целым рядом возбудителей. Для этих видов лейшманиозов характерно развитие единичных/множественных изъязвляющих поражений, локализующихся в местах укусов переносчика кожного лейшманиоза (москитов рода Phlebotomus). Для кожного лейшманиоза Старого Света более характерно спонтанное заживление изъязвлений, что значительно реже встречается в Новом Свете. Заживление язвенного дефекта происходит на протяжении 1-2 лет с остаточным явлением в виде депигментированного рубца.
- Кожный лейшманиоз Старого Света (возбудитель L. Tropica) вызывает антропонозную (городскую, сухую) форму кожного лейшманиоза (восточная язва). Эндемическое заболевание встречается среди детей и лиц молодого возраста. Основным резервуаром возбудителя является человек, в качестве синантропного хозяина могут быть домашние собаки. Встречают преимущественно в городах и поселках на протяжении всего года. Заболеваемость носит спорадический характер, эпидемические вспышки чрезвычайно редкие. Распространен на территории Средиземноморья, в Индии, на Ближнем Востоке и юге СНГ.
- Кожный лейшманиоз (возбудитель L. Major) вызывает зоонозную (сельскую, влажную острую,) форму заболевания, которая эндемична в странах Ближнего Востока (районах пустынь), Африке на юге СНГ. Резервуаром возбудителя являются грызуны.
- Кожно-слизистый лейшманиоз является разновидностью кожного лейшманиоза Нового света. Ареал — леса Южной Америки, протекает с чрезвычайно обширным поражением кожных покровов и слизистых оболочек верхних дыхательных путей, часто с глубоким разрушением мягких тканей и хрящей.
У лиц, после перенесенного кожного лейшманиоза формируется нестерильный пожизненный иммунитет ко всем формам этого заболевания.
Инкубационный период варьирует в широких пределах (от 2-3 недель до 3–6 месяцев и более). В местах укуса инфицированных москитов (места внедрения паразита) формируется первичный аффект, проявляющийся в виде гранулемы (папулы), покрытой иногда чешуйкой. Первичный эффект появляется задолго до манифестации общих проявлений заболевания. В течении висцерального лейшманиоза выделяют три периода:
- Начальный, для которого характерны появление слабости, нарастающей адинамии, понижение аппетита, незначительная спленомегалия (увеличение селезенки).
- Разгар болезни — начинается с появлением основного симптома – волнообразной лихорадки с подъемами температуры тела до 39–40°C, которая сменяется периодами ремиссии.
- Продолжительность лихорадочных периодов варьирует от 4-6 дней до 3-4 месяцев, продолжительность ремиссий – от нескольких дней до 2 месяцев. К характерным признакам заболевания относятся увеличение и уплотнение печени и, особенно, селезенки, которая существенно увеличивается в размерах, может занимать значительную часть брюшной полости. Пальпаторно оба органа безболезненны и плотные. Для висцерального лейшманиоза средиземноморско-среднеазиатского типа характерно вовлечение в процесс лимфатических узлов различной локализации с развитием лимфаденита, бронхоаденита и мезаденита. Зачастую присоединяются пневмонии, вызванные вторичной бактериальной флорой. При неправильном лечении или его отсутствии состояние больных прогрессивно ухудшается — развивается анемия, течение которой усугубляемая поражением костного мозга. Возникает агранулоцитоз/гранулоцитопения, геморрагический синдром с периодическими кровоизлияниями в кожу, слизистые, сопровождаемый кровотечениями из органов ЖКТ и носа. Возможны инфаркты селезенки. Часто развивается диарея. На фоне гепатоспленомегалии и прогрессирующего фиброза печени развивается портальная гипертензия с появлением отеков и асцита. Артериальное давление понижено. Отмечается снижение половой активности у лиц мужского пола, а у женщин олиго/аменорея. В крови — снижение гемоглобина, уменьшение числа эритроцитов и цветового показателя. Имеет место лейкопения, анэозинофилия, тромбоцитопения. Характерно резкое (до 90 мм/час) повышение СОЭ.
- Терминальной период. Отмечается резкое снижение мышечного тонуса, истончение кожи и приобретение нею «фарфорового» вида с восковой окраской, развивается дефицит массы тела, вплоть до кахексии. Через брюшную стенку визуально проступают контуры увеличенной селезенки и печени.
Висцеральный лейшманиоз средиземноморско-среднеазиатского типа может протекать в острой, подострой и хронической формах. - Острая форма, встречается редко, чаще встречается у детей младшего возраста, течение бурное и при несвоевременном обращении за помощью заканчивается летально.
- Более часто встречается подострая форма: течение тяжело, продолжающееся 5–6 месяцев, с нарастанием симптомов и развитием осложнений. При отсутствии своевременного лечения отмечается высокая смертность.
- Чаще всего больные переносят хроническую форму, которая является самой благоприятной, протекающая с длительными ремиссиями и при своевременном лечении заканчивается выздоровлением.
На современном этапе значительное число случаев лейшманиоза протекает в латентной или субклинической формах. При кала-азаре в Индии у небольшой прослойки больных (5-10 %) развивается кожный лейшманоид, появляющийся в виде пятнистых и узелковых высыпаний, которые появляются после успешного лечения через 1-2 года. В этих высыпаниях содержатся лейшмании, сохраняющиеся в них на протяжение нескольких лет.
У пациентов, имеющих сочетанную инфекцию (ВИЧ-инфицированные с висцеральным лейшманиозом) заболевание имеет более злокачественное течение с высокой резистентностью к традиционным противопаразитарным препаратам. Висцеральный лейшманиоз у ВИЧ-инфицированных больных часто протекает с обильными кожными высыпаниями и последующим изъязвлением этих элементов и резким увеличением интенсивности инвазии.
Инкубационный период составляет 1-6 недель, чаще 10-20 дней. В местах укуса инфицированных москитов формируется лейшманиома, число которых может достигать несколько десятков с локализацией на открытых участках кожи (лице, верхних/нижних конечностях). Они небольшого размера, неправильной формы, чаще с подрытыми, реже ровными краями. Язвы практически безболезненны, однако при присоединении вторичной бактериальной микрофлоры появляется болезненность с гнойно-некротическим отделяемым.
Для кожного лейшманиоза характерен регионарный лимфаденит с выраженным лимфангоитом. Через 2-4 месяца уменьшается инфильтрат, язвенный дефект очищается от гнойно-некротического налета и появляется свежие грануляции, постепенно заполняющие дно язвы, и начинается формирование рубцов, которые в дальнейшем атрофируются, но пигментация на коже остается на всю жизнь. При лимфадените нижних конечностях могут возникать отеки стоп и голеней вследствие нарастающего лимфостаза. Весь процесс от появления папулы до формирования рубца длится 2-6 месяцев.
Инкубационный период варьирует от 2-3 месяцев до 2 лет, реже до 4-5 лет. По истечении инкубационного периода в месте укуса инфицированных москитов появляются единичные, реже множественные малозаметные бугорки с гладкой, блестящей поверхностью диаметром до 3 мм, которые постепенно увеличиваются, достигая размеров 8-10 мм через 3-4 месяца, приобретая бурую окраску с синюшным оттенком. Постепенно на протяжении 5-6 месяцев бугорки могут рассосаться и исчезнуть практически бесследно, однако такое абортивное течение встречается редко.
Наиболее частым вариантом является появление незначительного кратера, покрытого чешуйками, которые превращаются позже в плотную корочку, отпадающую впоследствии с формированием неглубокой эрозии или кратерообразной язвы с мелкозернистым дном, покрытым гнойно-некрозным налетом. Через 3-5 месяцев (реже на протяжении 1-2 лет) язва постепенно рубцуется. У 10-12% больных, преимущественно с наличием иммунодефицита, после перенесенного заболевания развивается хронический туберкулоидный вялотекущий рецидивный кожный лейшманиоз, клиника которого аналогична туберкулезной волчанке, длительность течения которой может составлять 10-20 лет.
Диагноз «лейшманиоз» ставится на основании данных эпидемиологического анамнеза (нахождение, а районах эндемичных по лейшманиозу), жалоб пациента, физикальных проявлений и лабораторных данных.
- Исследования крови: лейкопения, относительный лимфоцитоз анэозинофилия, нейтропения, гипергаммаглобулинемия, повышенное СОЭ, тромбоцитопения, агранулоцитоз, анизохромия, пойкилоцитоз.
- Паразитологические исследования: выделение возбудителя (бакпосев на питательной среде NNN) из биопсийного материала лимфатических узлов, селезенки, печени костного мозга, крови при висцеральном лейшманиозе или в мазках из содержимого, отделяемого язвенных дефектов при кожной форме.
- Серологические тесты (положительная ПЦР, прямая реакция агглютинации, ИФА). Инструментальные исследования назначаются по показаниям (ЭКГ, УЗИ брюшной полости, рентгенография).
Внутрикожная аллергологическая проба лейшманином (аллергеном из лейшманий), так называемый кожный тест Монтенегро используется преимущественно для ретроспективной диагностики, так как он всегда отрицателен в острой фазе. Позитивная проба появляется только в периоде реконвалесценции не ранее, чем через 6 месяцев после выздоровления. Он не является специфическим и большой диагностической ценности не представляет. Поэтому тест Монтенегро на лейшманиоз в Москве чаще практикуется при проведении эпидемиологических исследований.
Подтвержденным диагнозом может считаться случай при наличии:
- Положительной микроскопии материала биопсии лимфатических узлов, селезенки, печени костного мозга, содержимого язвенных дефектов.
- Положительного иммуноферментного анализа.
- Положительной реакции иммунофлуоресценции/полимеразной цепной реакции.
Обязательным является проведение дифференциального диагноза с тифо-паратифозными заболеваниями, малярией, бруцеллезом, лейкозом, лимфогранулематозом. При обследовании больного особое внимание необходимо обратить на основные отличительные признаки: длительную лихорадку и ее характер, увеличение селезенки и печени, лимфаденопатию, похудание, анемию и специфическую картину крови.
Выбор препаратов и тактика лечения лейшманиозов зависит от ряда факторов: вида лейшманиоза, стадии и тяжести заболевания, присоединения вторичной микрофлоры, общего состояния больного, сопутствующих осложнений. Основой лечения лейшманиозов являются препараты, основным действующим веществом которых является пятивалентная сурьма. Ее действие базируется на угнетении энергетических процессов у безжгутиковой формы лейшманий за счет блокировки процесса гликолиза и нарушения процесса окисления жирных кислот в глизосомах, что препятствует восстановление АТФ.
Другой механизм действия обусловлен неспецифическим связыванием белков амастигот с сульфгидрильными группами, что приводит к угнетению процессов их размножения и развития. В отличие от ранее применявшихся трехвалентных препаратов сурьмы пятивалентные соединения обладают меньшей токсичностью, что позволяет использовать их в более высоких концентрациях. Препараты сурьмы назначаются преимущественно при висцеральном лейшманиозе, поскольку при кожной форме заболевания их эффективность значительно меньше.
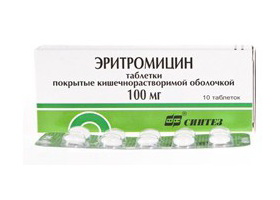
При недостаточной эффективности препаратов сурьмы, в частности, в регионах с высокой устойчивости к сурьме при кожной форме лейшманиоза широко используется как препарат первой линии препарат Амфотерицин. В ряде случаев эффективным средством является антибиотик-аминогликозид Паромомицин, который оказывает протозоацидное действие на простейшие, вызывая нарушение синтеза белка рибосомами. Может использоваться как для монотерапии, так в сочетании с препаратами сурьмы.
Модифицированным способом лечения висцерального лейшманиоза является вариант с включением иммунотропных лекарственных средств (Тактивин), воздействующих на Т-звено иммунной системы. Препараты этой группы повышают синтез интерферона, восстанавливают синтез факторов, нарушающих процессы миграции макрофагов, усиливают дифференцировку клеток Т-ряда. Также, эффективность противолейшманиозных препаратов усиливает одновременно назначаемый Интерферон гамма человеческий рекомбинантный.
источник
Лейшманиоз – инфекция протозойного типа, распространяющаяся по принципам трансмиссивного механизма. Может поражать кожный покров или внутренние органы пациента из-за жизнедеятельности внутриклеточных паразитов – лейшманий. Заболевание может иметь несколько форм протекания.
Причиной развития этой болезни являются семнадцать видов паразитов, которые принадлежат к роду Leishmania. Эти простейшие паразитирующие организмы проходят через стадии своего развития в клетках человеческого организма. Предпочтительно возбудитель лейшманиоза проходит стадии своего развития в макрофагах или же ретикулоэндотелиальной системе, точнее, некоторых ее элементах. Жизненный цикл лейшмании предполагает смену паразитом двух хозяев. Позвоночные животные переносят паразитов, которые находятся в безжгутиковой форме.
Строение лейшмании переходит в жгутиковую форму в организмах членистоногих животных. Отличительными характеристиками являются чувствительность к компонентам сурьмы пятивалентной и устойчивость к препаратам антибиотической группы.
В большинстве случаев источником и хранилищем инфекционных процессов являются животные. И лишь некоторые виды лейшмании считаются антропонозами. Одним из таких видов паразита считается лейшмания Донована. При этом список животных, способных быть переносчиками паразитов, достаточно ограничен. Это влияет на то, что заболевание носит очаговый характер поражения. Болезнь распространена в 69 странах, 13 из которых входят в список беднейших, а подавляющее большинство – находятся на стадии развития.
Возбудитель заболевания переносится трансмиссивным способом посредством москитов. Возбудитель попадает к насекомым после укуса животного, зараженного лейшманией. Далее через укус паразит передается здоровым людям. Москиты становятся переносчиками возбудителей через 5 дней после попадания лейшманий в их желудок. Заразность сохраняется всю жизнь москита.
Люди и животные считаются переносчиками паразита на протяжении всего времени нахождения возбудителей заболевания. Человек обладает высоким уровнем восприимчивости к лейшманиям. Однако после того, как пациент перенес кожную форму заболевания, его организм формирует длительный иммунитет к повторному инфицированию. Висцеральная форма лейшманиоза не вызывает у организма человека формирование иммунной реакции.
Стоит отметить, что возбудители кожной формы лейшманиоза в большей степени принадлежат к антропонозами, в то время как болезнетворный процесс висцеральной формы передается посредством переноски возбудителя животными. Это значит, что большая часть лейшманий, вызывающая висцеральные лейшманиозы, принадлежат к группе зоонозов.
Общая классификация данного заболевания включает в себя два основных вида, а именно:
Более подробное разделение видов заболевания подразделяет каждую из форм на другие виды, которые напрямую зависят от того, какая именно лейшмания поразила организм пациента.
Кожная форма болезнетворного процесса делится на следующие виды:
- багдадский фурункул;
- эфиопский кожный лейшманиоз;
- болезнь Боровского (городская антропонозная форма);
- болезнь Боровского (сельский зооноз);
- ашхабадская и пендинская язвы.
Лейшманиоз у человека, протекающий в висцеральной форме, подразделяется на категории следующим образом:
- индийский кала-азар;
- лихорадка дум-дум;
- Средиземноморско-среднеазиатский висцеральный лейшманиоз (детский кала-азар);
- Носоглоточный лейшманиоз (лейшманиоз Нового Света, носоглоточный висцеральный лейшманиоз).
Возбудитель попадает в организм пациента благодаря укусам переносчика, а именно москитов. При этом в области ворот происходит формирование лейшманиозной гранулемы. Висцеральный лейшманиоз протекает с дальнейшим рассасыванием гранулемы, в то время как кожный лейшманиоз развивается с преобразованием сформированной гранулемы в язву. Далее паразиты распространяются по организму с током лимфы.
Лейшмания висцеральная распространяется в организме больного человека попадая в костный мозг, селезенку или печень. В более редких это могут быть такие органы, как легкие, надпочечники и почки, стенку кишечника. В Южной Америке известны случаи, когда болезнь может поражать слизистые оболочки верхних дыхательных путей, носоглотки и полости рта. При этом патологический процесс сопровождается грубыми деформациями тканей. Также при таких формах заболевания возможно развитие образований, которые носят полипозный характер.
Иммунитет человеческого организма, пытаясь защититься от инфекции, вызываемой паразитом, может подавлять инфекционные процессы. Это может привести к тому, что симптомы лейшманиоза могут быть не особо заметными. Также вследствие иммунного ответа организма болезнетворный процесс может протекать в латентной форме.
Для того, чтобы выявить у человека наличие лейшманий, медиками принимается ряд диагностических мер, а именно:
- общий анализ крови;
- проведение биохимического анализа крови пациента;
- посев крови на стерильность;
- биопсия лимфоузлов или внутренних органов;
- анализ выделений с пораженных участков кожного покрова.
Анализ крови общего характера позволяет специалистам обнаружить пониженный уровень концентрации тромбоцитов. Также этот анализ показывает наличие признаков анэозинофилии, нейтропении и гипохромной анемии при относительном уровне лимфоцитоза и повышенный уровень СОЭ.
Биохимический анализ указывает на гипергаммаглобулинемию.
Проверка крови на стерильность может помочь выявить, есть ли в организме возбудитель висцерального лейшманиоза.
Кожный лейшманиоз может быть диагностирован благодаря проведению анализа выделений с язв и бугорков на коже.
Биопсия применяется медиками в качестве дополнительного диагностического средства, к которому прибегают в случае такой необходимости.
В частном порядке может проводиться специфическое исследование с микроскопом, проведение исследований на лабораторных животных.
Также возможно применение средств диагностики, основанных на серологических методах исследования.
Лечение лейшманиоза, которое носит этиологический характер, предполагает использование препаратов сурьмы пятивалентной. При диагностировании висцеральной формы болезнетворного процесса препараты применяются внутривенным способом на протяжении 7-10 дней с постепенным увеличением дозировки. Если эффективность такого лечения недостаточна, то сурьму дополняют таким препаратом, как амфотерицин, который вводят совместно с раствором глюкозы концентрацией в 5% внутривенно с небольшой скоростью. Лейшманиоз, находящийся на ранней стадии развития, можно лечить с помощью таких препаратов, как уротропин, сульфат берберина и мономицин. Их применение может быть в двух формах:
При наличии сформировавшихся язв мирамистин вводится внутримышечно. Для того, чтобы ускорить процесс заживления, может применяться такой метод, как лазерная терапия. Также возможно назначение и последующее применение резервных препаратов, в которые входят:
Данные препараты назначают в том случае, когда у пациента наблюдается рецидив инфекционного процесса или же возбудитель заболевания оказался резидентным к традиционно применяемым препаратам. Эффективность лечения лейшманиоза может повысить использование человеческого рекомбинантного гаммаинтерферона. Также известны случаи развития болезни, требующие удаления селезенки пациента хирургическим путем.
Осложнения данного заболевания находятся в прямой зависимости от того, какая тактика лечения была выбрана специалистами. Также на них влияет то, как рано была начата терапия.
После протекания кожного лейшманиоза могут быть такие последствия:
В случае ранней диагностики и незамедлительного проведенного лечения болезнь может не оставить следов вовсе.
При заболевании лейшманиозом особо стоит бояться кожно-слизистой формы болезнетворного процесса, поскольку это чревато своими последствиями, а именно:
- шрамы, являющиеся инвалидизирующими в плане косметологии;
- повышенный риск вторичных осложнений бактериального характера;
- повышенная вероятность развития септических вторичных осложнений.
В случае протекания болезни на протяжении длительного отрезка времени прогресс лейшманиоза может сопровождаться развитием таких заболеваний, как пневмония, агранулоцитоз, геморрагический диатез, нефрит. Также возможно протекание болезни, сопровождающееся появлением гнойно-некротических воспалительных процессов.
Меры, принимаемые для профилактики такого заболевания, как лейшманиоз, имеют достаточно широкий спектр. В первую очередь проводится благоустройство населенных пунктов, которые находятся в регионе очага поражения лейшманиозом. Также осуществляется устранение тех мест, которые москиты считают благоприятными для своей жизни. Это могут быть затопленные подвалы, свалки и пустыри. Также в меры массовой профилактики входит дезинсекция помещений, предназначенных для проживания.
Профилактические меры индивидуального направления включают в себя использование средств, предоставляющих защиту человека от москитов и их укусов. Если больного лейшманиозом удалось обнаружить, стоит незамедлительно провести коллективную профилактику химическими веществами, а именно Пириметамином.

Вакцинация, считающаяся специфической профилактической мерой, осуществляется в отношении лиц, которые собираются посещать места, где возможно развитие данного заболевания. Также ее проводят в отношении населения очагов поражения лейшманиозом, у которых ослаблена иммунная система организма.
Никто не будет спорить с тем, что висцеральный лейшманиоз или кожная форма заболевания достаточно опасны для человеческого организма. Поэтому оказание своевременной квалифицированной помощи медиков предельно важна. Но у многих людей может возникать вопрос, к кому именно стоит обращаться для того, чтобы провести диагностику и как можно скорее вылечить это заболевание. Наиболее квалифицированную помощь в этом вопросе оказывают дерматологи и инфекционисты. Поэтому в случае малейших подозрений на прогресс лейшманиоза стоит обращаться именно к этим врачам.
Висцеральный лейшманиоз, возбудитель которого может быть выявлен только в лабораторных условиях, является очень опасным заболеванием. Не менее опасной является и его кожная форма. Чтобы предотвратить разрушительное влияние патологического процесса на Ваш организм, важно, чтобы качественная диагностика и своевременное эффективное лейшманиоз лечение были предоставлены как можно быстрее. Только в этом случае можно будет избавить себя от неприятных последствий этого заболевания.
Следующее видео содержит материалы не рекомендуемые к просмотру впечатлительным людям со слабой нервной системой и детям.
источник