Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Энтерит – это заболевание воспалительного характера, которое развивается в тонком кишечнике и доставляет немалый дискомфорт больному. При этом кишечник претерпевает ряд изменений: нарушаются его функции, происходят дистрофические изменения слизистой оболочки. Заболевание протекает либо в острой, либо в хронической форме. В первом случае болезнь имеет аллергическую природу или вызвана инфекцией, также она может говорить об остром отравлении.
Острая форма энтерита начинается с признаков интоксикации организма: появляются тошнота, рвота, расстройство стула, боли в голове, слабость. Больной замечает болевые ощущения вверху живота, у него пропадает аппетит и может подняться температура тела. При осмотре специалист может обнаружить такую картину: кожные покровы больного имеют бледный цвет, сухой язык с белым налетом, запавшие глаза. При проведении пальпации живота в области слепой кишки слышно урчание, наблюдается вздутие живота. Кал, как правило, имеет водянистую структуру, обильный. Для точной постановки диагноза необходимо провести лабораторные исследования.
Для хронической формы энтерита характерны общие и местные симптомы. Основной из них – это частый стул, понос, который повторяется около шести раз в сутки. Но болезнь в редких случаях может сопровождаться запорами, или стул не изменяется. Кала очень много, он содержит включения непереваренной пищи, жидкий либо в виде кашицы, желто-зеленого цвета. Болевые ощущения сосредоточены в области пупка, они имеют тупой характер. Появляется урчание в животе, после приема пищи – чувство распирания, переполненности. При прощупывании живота его средняя часть болезненна, если пальпировать проекцию слепой кишки – слышится своеобразный плеск. Сопутствуют и общие симптомы – больной чувствует постоянную утомляемость, он раздражителен, теряет аппетит, плохо спит, худеет, падает его трудоспособность. Все это объясняется нарушением процессов всасывания в тонком кишечнике, пищеварения.
Хроническая форма энтерита сопровождается трофическими изменениями. Это проявляется ломкостью ногтей, ухудшением состояния волос, кожи. При тяжелом течении болезни может наступить обезвоживание организма. Так как при болезни нарушены процессы всасывания полезных веществ, организм больного испытывает нехватку витаминов, а это в свою очередь приводит к нарушению нормального функционирования нервной системы, развитию судорог, парестезий. Может появиться повышенная кровоточивость, так как проницаемость капилляров увеличивается. Болезненным изменениям подвержена полость рта: на языке появляются трещины, он изъязвляется, покрывается эрозиями, атрофируются сосочки языка. Нехватка минералов и электролитов ведет к развитию анемии, учащенному сердцебиению, остеопорозу, сухости слизистых оболочек. Из-за проблем с всасыванием белков развивается гипопротеинемия, сопровождающаяся отеками, снижением массы тела. Вместе с тем, падает секреция желудка, развивается панкреатит, увеличивается печень.
Для хронического энтерита характерно протекание, сопровождающееся периодическими обострениями и ремиссиями. Первая степень заболевания характеризуется, в основном, кишечными симптомами местного характера, общие проявления выражены не четко. Если заболевание средней тяжести – оно сопровождается и местными, и общими симптомами. В тяжелой стадии состояние больного довольно плохое, у него наблюдаются отеки, выражена анемия, организм истощается.
Одна из основных причин развития энтеритов – инфекция, заражение кишечника бактериями или вирусами. Это брюшной тиф, сальмонелла, холера. Помимо этого энтерит вызывают: токсические отравления, как ядовитыми веществами (мышьяк), так и растениями и ядовитыми частями животных, ягодами, грибами, плодами, переедание жирной пищей, острой, соленой, избыток пряностей, злоупотребление алкоголем. Кроме этого, причиной энтерита может стать аллергическая реакция на тот или иной пищевой продукт, лекарство.
Хроническая форма болезни развивается из-за постоянного раздражения кишечника при заселении его гельминтами, простейшими, постоянном употреблении алкоголя, грубой пищи, регулярного попадания в организм отравляющих веществ – тяжелых металлов, при лучевой болезни.
Способствуют развитию энтерита в хронической форме – вредные привычки, атеросклероз, патологии почек, воспаление брыжеечных сосудов, аллергии, энзимопатии и аутоиммунные процессы. Нарушения всасывания могут быть врожденными, обусловленными генетически, либо приобретенными в результате проведенных оперативных вмешательств.
Для лечения острой формы болезни необходимо нахождение больного в стационаре. При энтерите токсической природы лечение происходит в отделении гастроэнтерологии, при инфекционном – госпитализация происходит в инфекционный бокс.
Лечение сводится к общеукрепляющему и симптоматическому. Больной должен соблюдать постельный режим, ему обеспечивается диетическое питание со снижением потребления жиров и углеводов, обильное питье. Для устранения расстройства стула применяют вяжущие средства. При дисбактериозе кишечную флору корректируют при помощи соответствующих медикаментов. Белковый обмен восстанавливают при помощи полипептидных растворов. Такое лечение в большинстве случаев продолжается не больше недели – когда основные симптомы стихают, больного выписывают из стационара.
При хроническом энтерите лечение в стационаре проводят в периоды обострений. Лечение заключается в соблюдении диеты №4 и постельном режиме. Ограничиваются углеводы и жиры, пища насыщена белками. Не желательны продукты, содержащие много клетчатки, из рациона убирается молоко, грубая пища, острая, кислая. В период ремиссии количество жиров и углеводов в пище увеличивают постепенно, требуется сбалансированная, насыщенная полезными веществами еда.
При нехватке пищевых ферментов проводится терапия с помощью фестала, панкреатина, панцитрата. Функционирование клеточных мембран эпителия кишечника восстанавливают такие препараты, как карсил, эссенциале. Абсорбция стимулируется при помощи нитронга, сустака – препаратов, в составе которых имеются нитраты. При продолжительной диарее хорошо помогают народные фитотерапевтические средства – отвары черемухи, ромашки, черники, шалфея, зверобоя. Для устранения дисбактериоза используют эубиотики и пробиотики. Если энтерит проявился на фоне новообразований в кишечнике – требуется их лечение.
Чтобы свести к минимуму вероятность развития данного заболевания, необходимо придерживаться правил рационального питания. Тщательным образом соблюдайте гигиену при приготовлении пищи и во время еды, хорошо обрабатывайте продукты. Избегайте употребления в пищу тех продуктов, в безопасности которых вы не уверены – это могут быть самостоятельно собранные грибы, ягоды непонятного происхождения. Лекарственные препараты необходимо принимать строго в соответствии с рекомендациями доктора. Не употребляйте препараты, срок годности которых уже истек.
Следите за своим здоровьем: обращайте внимание на неполадки системы пищеварения, старайтесь вовремя выявить и устранить любые заболевания, связанные с желудочно-кишечным трактом, эндокринной системой. Проходите периодические профилактические осмотры. В поддержании здоровья важную роль играет образ жизни. Не пренебрегайте посильной физической активностью.
Запором является невозможность дефекации на протяжении 3 дней и более.
Запор проявляется всегда по-разному, не только ощущается дискомфорт в животе, может появиться сильная усталость, боли в голове, плохой сон и зуд.
Частые запоры могут вызвать развитие других заболеваний в результате постоянного отравления организма, чаще всего появляется геморрой. Поэтому важно знать, как бороться с запорами.
Существует несколько способов, которые позволяют избавиться от запора.
Сегодня много людей быстро питается, использует бутерброды и прочие блюда быстрого питания, при этом основное питание, в котором есть жидкое, уходит на второй план. За счет такого рациона возникают запоры.
Чтобы стул был нормальным, и не появились его задержки, потребуется следовать определенным правилам:
- Обильное питье. В сутки каждый взрослый человек должен потреблять суммарно около 2 литров жидкости. Конечно, лучше, чтоб такой показатель составляла только чистая вода, а остальное было в качестве дополнения.
- Питаться необходимо спокойно и некуда не спешить, каждый продукт пережевывается тщательно, чтобы в организм не попадали большие куски.
- Когда происходить борьба с запорами потребуется избегать стрессов и вести максимально правильный образ жизни.
- Запрещено откладывать испражнение, его терпеть нельзя, поэтому, как только организм дает посыл, необходимо справлять нужду. В противном случае снижается чувствительность толстой кишки, орган перестает подавать посылы, и появляется запор.
- Для профилактики следует заниматься спортом и проводить минимальные физические упражнения, дабы организм пребывал в тонусе.
Как правило, описанных правил придерживается очень мало людей, поэтому, как только появляются проблемы со стулом, многие идут в аптеку и покупают слабительные препараты для борьбы.
Эффективность такого метода заключается в определенном лекарстве, а также его активных веществах, в дозе и личной чувствительности к препаратам.
К примеру, если запор спастической формы, то необходимо использовать спазмолитические средства.
Если стул не появляется на протяжении 2-3 суток, при этом корректировка режима дня и слабительные средства не дают результатов, то потребуется устанавливать клизму для очищения кишечника.
Дабы твердый кал не причинил вреда стенкам и слизистой, в воду для клизмы добавляется по 2-3 ст.л. растительного масла. Для клизм используется только кипяченая вода, комнатной температуры.
Если у человека запор сопровождается панкреатитом, то необходимо использовать некоторые советы, которые позволяют качественно бороться со стулом:
- Необходимо использовать в питании отруби. Они добавляются в любое блюдо по 1 ст.л. Если проблема сопровождается болями в животе, то отруби не используются, они только усложнять обстановку.
- У человека есть много точек на теле, которые отвечают за разные органы. Таким образом, за пищеварительную систему отвечают точки на стопах. Рекомендуется проводить массаж стоп, чтобы улучшить пищеварение, и побороть запор.
- На протяжении дня необходимо проводить легкие физические упражнения и расслабляющие движения.
Чтобы избавиться от запора, можно использовать различные отвары и настои. Так при панкреатите поможет настойка, сделанная из ромашки, хмеля и фенхеля.
Если лечение проводится народными методами и медикаментозными препаратами, то получить максимальный результат можно только после корректировки питания, дня и сна.
Отвечая на вопрос, как бороться с запорами, всегда самое первое правило заключается в питании. Оно должно быть качественным, правильным и сбалансированным. Запор нередко появляется от недостаточного питания.
При запорах прием еды должен быть дробный, от 5 раз на день, с минимальными промежутками по времени. Не допускается делать большой временной интервал, между трапезой.
Запрещается кушать на ходу или всухомятку. В питании должен быть суп или борщ, другие жидкие блюда на ежедневной основе.
Если используется хлеб, то только черный. Дополнительно следует увеличить потребление овощей и фруктов, а для нормальной работы кишечника и желудка пить кисломолочную продукцию.
Дефекацию могут задержать различные продукты, к примеру, крепко заваренный чай, какао, вино, вязкие супы, манка или рис. Каждое утро нужно пить до завтрака по 200 мл воды и проводить зарядку на протяжении 10 минут.
Чтобы бороться с запором продуктами питания, необходимо использовать только те, что улучшают активность и функции кишечника. Так необходимо принимать:
- Черный хлеб или хлеб из зерна, отрубей.
- Различные каши, типа гречневой, перловой и овсяной. Главное, чтобы в составе было много клетчатки. Они должны готовиться на воде, и оставаться рассыпчатыми.
- Мясо используется не жирное и при готовке его рекомендуется варить целиком, а не кусочками.
- Применять морковку в питании, капусту в разном виде, томаты и огурцы, зелень (укроп, петрушка). Из таких продуктов можно готовить салаты, а для большего эффекта против запора использовать масло.
- Расслабит кишечник слива или сок из слив.
- Свеклу также рекомендуется кушать или пить сок из корнеплода.
- Если используется вино, то только белое из винограда.
- Морская капуста очень полезна для человека и ЖКТ. Она является легким слабительным средством и можно применять как в сушеном виде, так и в готовом.
- Для нормализации работы кишечника используется отвар из овса.
- Бороться с запором можно горохом. Для этого необходимо измельчить его в порошок, через кофемолку и принимать по 1 ч.л. в сутки.
- В борьбе с затрудненным стулом помогает охлажденная продукция.
В питании должны быть и другие продукты, которые помогут справиться со стулом. Народные средства рекомендуют использовать сухофрукты, они могут быть любыми.
Для их использования надо вечером замочить их в воде, чтобы те набухли. На протяжении дня кушать сухофрукты по 5 ягод, не менее 3 раз на день.
Из сухофруктов можно готовить компоты, которые надо пить вместо воды. В таком напитке много клетчатки, есть пектин, что убирает гниение еды в кишечнике и улучшает состояние микрофлоры.
От запора рекомендуется использовать средство на основе кураги, изюма и чернослива. Ингредиенты берутся по 100 грамм и заливаются кипятком с вечера. Утром убираются косточки, а фрукты измельчаются через мясорубку. В смесь кладется 6-7 ст.л. меда и 1 ч.л. сенны.
Еще хорошо помогает сам чернослив. На 500 грамм такого сухофрукта надо добавить 3,5 литра воды и поставить варить на протяжении 20 минут на медленном огне.
Когда отвар остынет, добавляется кора крушины, примерно 3 ст.л. и вновь средство ставится на малый огонь на 20 минут.
Теперь нужно отвару остыть, после чего пропустить через марлю, чтобы получить чистый отвар и добавить вытяжку из шиповника, которая продается в аптеках, ее достаточно будет 2 ч.л.
Принимать средство необходимо перед сном по 150 мл. Вкус приятный, напиток полезным и позволит справиться с запорами.
Полезно пить кисломолочную продукцию, к примеру, кефир, ацидофилин и другие средства. Использовать их можно только свежие, дважды в день по 1 стакану. В обязательном порядке подобный напиток используется перед сном.
В домашних условиях можно сделать продукт под названием «Активиа». Для этого покупается в магазине одна упаковка «Активиа», без каких-либо наполнителей.
Йогурт кладется в литровую банку, и остаток дополняется молоком. Емкость оставляется для прокисания в теплом месте.
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Через 5-6 часов домашняя «Активиа» готова к использованию и по вкусу, качеству не хуже магазинной. Можно использовать для последующего приготовления йогурта.
Бороться с запорами можно слабительным чаем. Принимать его нужно не более 3 дней, после чего делать перерыв, чтобы не вызвать привыкание.
Для приготовления чая используется трава сенны, кора крушины, солодка, укроп, столетник. При плохом стуле используют сок алоэ в количестве 1 ст.л. до трапезы дважды в день. Курс лечения составляет 30 дней.
Если есть запор и дует живот, то используются настои на основе трав:
При использовании клизм для промывания кишки, необходимо процедуру делать лежа на правом боку или на спине. Также можно стать в собачье положение для проведения операции.
Клизма используется не чаще раза в неделю, в противном случае может быть привыкание. Использовать такой метод можно в экстренных случаях.
В народных средствах, есть очень сильное растение при запорах, которое называется сенна. Для приготовления слабительного средства на 2 ч.л. растения необходимо добавить 100 грамм чернослива и влить 750 мл кипятка.
Настой будет готов через 3 часа, его потребуется сцедить и пить каждые 2 часа по 4 ст.л., пока не начнется дефекация.
У такого напитка почти нет побочных действий и противопоказаний, а эффект будет максимум через 10 часов, но зачастую результат оказывается раньше. В редких случаях у больных может пропадать аппетит, появится боль в районе живота.
Чтобы бороться с запорами у детей лучше использовать советы педиатров, особенно если речь идет о грудничках. Из народных средств хорошо подходит средство из ревеня.
Для приготовления используется корень растения. Его нужно измельчить в состояние порошка и давать детям по 0,2-2 грамма за раз.
Дозировка зависит от возраста и массы тела малыша. В качестве дополнения используется отвар из крыжовника.
Грудничкам помогает и не оказывает негативного влияния укропная вода, которую следует давать по 2 раза на день. Можно каждый день до грудного вскармливания дать малышу простерилизованное масло подсолнуха.
Начинать необходимо с одной капли, через день давать 2 капли и постоянно увеличивать дозировку, пока не будет 0,5 ч.л. Именно в таком количестве дается масло, чтобы нормализовать и восстановить функции кишечника.
Для стерилизации нужно налить масло в банку и оставить ее в холодной воде. Емкость с банкой поставить на медленный огонь и довести все до кипения, варить масло 30 минут.
Если появляется запор спастической формы у пожилого человека, то бороться можно соком алоэ с добавлением меда. Чтобы приготовить средство нужно отрезать 3 листа алоэ 3-летнего и положить их в холодильный шкаф на 14 дней.
Через 2 недели листы пропускаются через мясорубку, кашица кладется в марлю и выдавливается сок.
В полученный объем добавляется половина меда, 2 ст.л. лимонного сока и белого вина. Принимать лекарство надо ежедневно по 1 ч.л. натощак. Курс лечения составляет 2-3 недели.
С запорами можно бороться природными слабительными, из которых делается лекарство. Для приготовления надо:
- Мед – 180 грамм.
- Инжир – 300 грамм.
- Курага – 300 грамм.
- Чернослив – 300 грамм.
- Листы сенны – 50 грамм.
Все составляющие измельчаются, и в кашицу добавляет мед. Принимать средство нужно по 1 ст.л. каждый день утром и вечером перед сном.
Курс лечения составит 60 дней. Если у человека хронический запор, то такое средство нужно принимать периодами, за год по 2-3 раза.
Если запор упорный и не помогают описанные выше средства, то необходимо дополнить их соком из сельдерея или морковки перед сном, а также кушать целый день тертые на терке яблоки.
Бороться с запорами можно по-разному, все зависит от возраста, личных особенностей, дополнительных заболеваний.
Любой способ из народной медицины оказывает положительный эффект, если принимать средство по инструкции, но перед использованием лучше проконсультироваться с доктором.
С запорами у беременных сталкивается много женщин. По сути, такая реакция организма нормальная и легко объясняется на физиологическом уровне.
Существует ряд причин, которые провоцируют задержки стула в период беременности и после родов, если устранить их, то проблема пропадет:
- Во время беременности матка увеличивается и оказывает сильное давление, поэтому появляется запор. Кроме того, ее состояние сохраняется на протяжении длительного времени, даже после рождения ребенка. Проблема проходит сама по себе, через некоторый промежуток времени.
- Смещение органов ЖКТ, в том числе кишечника могут вызвать проблему. При беременности это явление относится к норме, но за счет изменения места, кишечник работает не так как надо и появляется запор.
- Неправильное питание может вызвать запоры. Для борьбы с запорами по причине неправильного питания нужно скорректировать его и проконсультироваться с лечащим доктором.
- К психологическому фактору следует отнести боязнь женщин. Молодые мамы могут бояться, что после родов разойдутся швы во время дефекации или при беременности тужение повлияет на ребенка. Кроме запора может развиться геморрой.
Как видно от некоторых причин можно избавиться, чтобы побороть запор, а некоторые нуждаются во времени, чтобы органы начали нормально работать. Для облегчения дефекации можно применять народные средства и общие правила.
Бороться с запорами можно при помощи физической активности и для этого есть несколько удобных упражнений, которые легко выполнять даже в кровати:
- Массаж живота. Если стул нечастый, то нужно массажировать живот, движения будут круговыми, по часовой стрелке. Массаж делается рукой на протяжении 10 минут, внизу живота необходимо немного нажимать, чтобы размягчать кал.
- Подтягивания. В кровати, лежа на спине, нужно положить руки за голову и потянуться. Для этого правая нога и рука тянутся в разные стороны, после чего проводится повтор с другими конечностями. Так необходимо проделать по 10 раз на обе стороны. Упражнение помогает избавиться от запора, а также снимает боли в спине.
- В лежачем положении нужно обхватить спинку кровати за головой, максимально вытянуть ноги, и повернуть стопы в одну и другую стороны. Делать по 20 повторений.
- Положить ногу на ногу и повернуть стопы то вправо, то влево. Выворот делается максимальный, чтобы достать стопой до постели. Делается по 20 повторений.
- Положить ногу на ногу, но согнуть их в коленях. В таком положении положить колени в одну и другую стороны. После чего сменить ноги, и повторить упражнение. Необходимо сделать по 10 повторений.
- Положить руки за голову, и согнуть ноги. Из такого положения надо приподнять и положить таз, проводится 10 повторений.
Подобные упражнения стимулируют работу ЖКТ, а также оказывают положительный эффект для всего организма. Описанные занятия рекомендуется делать утром, и она должна составить не более 15 минут.
Также можно бегать, ходить пешком, плавать или кататься на велосипеде. Чтобы вызвать позывы к дефекации надо садиться на корточки на протяжении суток.
Под понятием «инфекционный колит» подразумевается большая полиэтиологическая группа воспалительных заболеваний кишечника; все они развиваются при попадании в организм какого-либо возбудителя.
Клиническая картина в каждом случае различается, однако имеет и ряд типичных черт.
Прочитать полностью
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
При обострении заболевания рекомендуются стационарное лечение, постельный режим.
Лечение хронического энтерита должно быть комплексным, включающим средства, воздействующие на этиологические и патогенетические факторы, а также на местные и общие проявления заболевания. Согласно исследованиям, положительный результат от комплексного лечения, включающего диету, ферментные и слабые желчегонные препараты, антибактериальные, обволакивающие, вяжущие, адсорбирующие, нейтрализующие органические кислоты средства наряду с препаратами, нормализирующими пассаж содержимого по кишечнику и уменьшающими в нем воспалительные процессы при местном применении получили 84% больных хроническим энтеритом. У больных прекращались диарея, боль в животе, вздутие, урчание, что в 52% случаев сочеталось с уменьшением степени заселения верхних отделов тонкой кишки микроорганизмами.
Лечебное питание при хроническом энтерите. Непременным компонентом комплексной терапии является механически, химически и термически щадящая диета. Лечебное питание положительно влияет на основные звенья патогенеза диареи: снижает не только повышенное осмотическое давление в полости кишечника, но и кишечную секрецию, приводя к нормализации пассажа содержимого по кишечнику.
Сначала при обострении назначают диеты № 4 и 4а, которые способствуют устранению воспаления, бродильных процессов в кишечнике, нормализации кишечной перистальтики. Через 3-5 дней больного переводят на полноценную диету (№ 4b), богатую белком (до 135 г), содержащую нормальное количество жиров и углеводов (100-115 и 400-500 г соответственно). Исключают продукты, содержащие грубую растительную клетчатку (сырые овощи и фрукты, ржаной хлеб, чернослив, орехи, изюм), а также сдобное тесто, закусочные консервы, копчености, пряности, острые и соленые блюда, мороженое, цельное молоко, газированные напитки, жилистое мясо; свиной, говяжий, бараний жир, бобовые, пиво, квас, спиртные напитки. Ограничивают употребление поваренной соли до 7-9 г в день, картофеля. В диету вводят повышенное количество витаминов, микроэлементов, кальция, железа, фосфора, липотропных веществ. Энергетическая ценность диеты 3000-3500 ккал.
Пищевой рацион больных хроническим энтеритом должен включать продукты и блюда, способствующие устранению воспалительного процесса и восполняющие дефицит необходимых организму веществ. При обострении заболевания рекомендуются супы на слизистых отварах круп и слабом мясном бульоне; протертые или хорошо разваренные каши на воде с добавлением небольшого количества сливочного масла из рисовой, манной, гречневой, овсяной, перловой круп; отварные и протертые овощи, кроме белокочанной капусты, репы, бобовых; гомогенизированные овощи и мясо (детское питание); нежирные и нежилистые сорта мяса, рыбы в виде кнелей, фрикаделей, паровых котлет, тефтелей, суфле, паштета, яйца всмятку, паровые омлеты, сыр неострый и нежирный, свежий творог домашнего приготовления, свежая простокваша (при переносимости), сметана свежая для добавления в блюда, вчерашний белый хлеб, фруктовые желе, муссы, кисели, компоты, печеные некислые яблоки, соки, содержащие дубильные вещества (из черники, черемухи, черной смородины, граната, кизила, айвы, груши), пастила, мармелад, зефир, некислое варенье из мягких непослабляющих ягод и фруктов в небольшом количестве. Рекомендуется дробное питание (5-6 раз в день).
Диету № 4б назначают на 4-6 нед до полной нормализации стула. Поскольку она физиологична, ее можно соблюдать продолжительное время. В период ремиссии показан «непротертый» вариант указанной диеты № 4в (количество белка увеличивают до 140-150 г), несколько расширив ее: разрешают некоторые овощи и фрукты до 100-200 г в день: листья салата, укроп, петрушка, зрелые помидоры без кожицы, мягкие груши (дюшес), сладкие яблоки, апельсины и мандарины, черника, голубика, малина, клубника, земляника.
Пищу дают в вареном, запеченном или паровом виде.
Медикаментозную терапию хронического энтерита проводят с учетом этиологии и патогенеза заболевания, характера и выраженности кишечных проявлений и изменений общего состояния больного, сопутствующих заболеваний.
Для лечения хронического энтерита с повышенным инфицированием верхних отделов желудочно-кишечного тракта, при сопутствующих очаговых инфекциях (тонзиллит, цистит, пиелит и др.) назначают антибактериальные препараты (например, тетрациклин по 250 мг 4 раза в день в течение 5-8 дней, левомицетин по 0,5 г 4 раза в день, эритромицин по 200 000 ЕД 3 раза в день по 5-7 дней и др.). При анаэробной флоре эффективны линкомицина гидрохлорид, клиндамицин и метронидазол — 7-10-дневные курсы, в тяжелых случаях — повторные недельные курсы каждые 6 нед. Рекомендуют также сульфаниламидные препараты (фталазол, сульгин, бисептол, этазол) и средства нитрофуранового ряда (фуразолидон, фуразолин по 0,1 г 4 раза в день в течение 5-10 дней). Благоприятный эффект оказывают препараты оксихинолинового ряда, обладающие антибактериальной и антипротозойной активностью, в частности интетрикс, энтеросептол. Доказано, что производные оксихинолина не следует назначать при заболеваниях зрительного нерва, периферической нервной системы, печени, почек, непереносимости йода. Лечение этими препаратами следует проводить короткими курсами и только под контролем врача. В последние годы из-за боязни побочных эффектов их стали применять редко; чаще используют интетрикс, так как входящие в его структуру метилированные производные снижают его токсичность.
Для лечения хронического энтерита, связанного с лямблиозом, рекомендуется метронидазол — по 0,25 г 3 раза в день в течение 2-3 нед либо по 2,0 г в сутки в течение 3 дней.
При инфицировании верхних отделов желудочно-кишечного тракта микроорганизмами, устойчивыми к сульфаниламидам и антибиотикам, либо протеем, а также при сочетании хронического энтерита с воспалительными заболеваниями мочеполовой системы назначают невиграмон (по 0,5-1,0 г 4 раза в день в течение 7-14 дней). Обнаружение патогенных грибов (особенно при кандидозе) требует назначения нистатина или леворина по 500 000 ЕД 3-4 раза в день в течение 10-14 дней. Если при посеве кала выделены кампилобактерии, то показаны эритромицин, гентамицин, а также тетрациклин, интетрикс, или фуразолидон.
При сочетании хронического энтерита с хроническим холециститом на фоне гипо- и ахлоргидрии хороший эффект можно получить от никодина, оказывающего бактерицидное, бактериостатиче-ское и желчегонное действие. Препарат рекомендуется принимать по 1,0 г 4 раза в день после еды, учитывая содержащуюся в препарате амидникотиновую кислоту, на 10-14 дней. При необходимости проводят 2-3 курса с 10-дневным перерывом.
После применения антибактериальных препаратов назначают бактериальные — бифидумбактерин и бификол по 5 доз 2 раза в день, колибактерин и лактобактерин по 3 дозы 3 раза в день. Благодаря такому последовательному приему указанных препаратов удается достигнуть более стойкого клинического эффекта. Этому способствует и постепенная отмена бактериальных препаратов. При этом исчезают явления дисбактериоза, кишечная микрофлора нормализуется.
Для воздействия на одно из важных кишечных проявлений заболевания — диарею назначают противодиарейные средства, арсенал которых продолжает пополняться. Эффективным антидиарейным средством является лоперамид (имодиум), назначаемый по 1 капле на 2 кг массы тела 3 раза в день или по 1 капсуле 2-3 раза в день. Препарат хорошо переносится при длительном приеме; он угнетает пропульсивную перистальтику, усиливает непропульсивные сокращения, повышает тонус кишечных сфинктеров, замедляет пассаж, тормозит секрецию воды и электролитов, стимулирует всасывание жидкости. Выраженное антидиарейное действие оказывает реасек (по 1-2 таблетки или 30-40 капель 3 раза в день).
Не утратили своего значения вяжущие и адсорбирующие средства (нитрат висмута, дерматол, танальбин, мел, белая глина, смекта), в том числе растительного происхождения (ольховые шишки, дубовая кора, корки граната, корневище кровохлебки, змеевика, лапчатки, цветы пижмы, зверобой, щавель, подорожник, спорыш, шалфей, корень алтея, окопника, черная смородина, черемуха, черника) в виде отваров и настоев. Закрепляющим и антиспастическим свойством обладают средства, ингибирующие моторную функцию кишечника: настойка опия, кодеин, атропин, метацин, экстракт белладонны, платифиллин, папаверин, но-шпа в обычных терапевтических дозах.
Для улучшения процесса пищеварения рекомендуют ферментные препараты: панкреатин (по 0,5-1,0 г 3-4 раза в день), абомин (по 0,2 г 3 раза в день), панзинорм-форте (по 1-2 драже 3 раза в день), фестал (по 1 таблетке 3-4 раза в день), дигистал (по 1 таблетке 3-4 раза в день), панкурмен (по 1-2 драже 3 раза в день), мезим-форте, трифермент и др. Ферментные препараты следует принимать до или во время еды в течение 1-2 мес (при необходимости показаны повторные курсы). Если больной хроническим энтеритом с пониженной секреторной функцией желудка принимает ферменты, необходимости в приеме разведенной соляной кислоты или желудочного сока нет. Исключение составляют больные с ахлоргидрией, которые длительно принимают эти средства и отмечают их благоприятное действие на самочувствие и характер стула. Нормализации полостного пищеварения способствуют также препараты (лиобил), содержащие желчные кислоты.
При наклонности к запорам показано постепенное введение в рацион пищевых волокон. К назначению слабительных средств следует подходить с большой осторожностью. Солевые слабительные при хроническом энтерите противопоказаны.
При выраженном метеоризме назначают растительные ветрогонные средства (цветы ромашки, листья мяты, корень валерианы, семена укропа, петрушки, тмина, корневище аира, трава душицы, золототысячника, исопа) в виде настоя или отвара, а также карболен.
При одновременном поражении тонкой и толстой кишки, особенно нижнего отрезка последней, проводят лечение микроклизмами с протарголом, бальзамом Шостаковского, рыбьим жиром, отваром ромашки и антипирином, отваром эвкалипта и др. в сочетании со свечами с экстрактом белладонны, новокаином, ксероформом, дерматолом, ромашкой и т. д.
Тепловые процедуры на область живота: согревающие, полуспиртовые компрессы, припарки; аппликации парафина, озокерита; диатермия, неэритемные дозы кварца и т.п., купируют боль в животе, уменьшают частоту стула.
К трансдуоденальным и ректальным промываниям кишечника следует подходить осторожно и строго дифференцированно во избежание усиления боли в животе и поноса. Они могут быть рекомендованы лишь больным с легким течением заболевания без признаков раздражения кишечника, у которых превалирует его атония.
Для ликвидации изменений общего состояния больных и расстройства обменных процессов показана заместительная терапия. Для восполнения дефицита витаминов назначают парентерально на 4-5 нед витамины B1 и В6 по 50 мг, РР — 10-30 мг, С — 100 мг. Рекомендуется парентеральное введение витамина B12 — 100-200 мкг не только при гиперхромой анемии, но и в сочетании с жирорастворимыми витаминами при стеаторее. Предлагают в 1-й день вводить B12 и С, во 2-й — В6, в 3-й — B1 и РР, внутрь рибофлавин по 0,02 г, фолиевую кислоту по 0,003 г 3 раза в день, витамин А по 3300 ME 2 раза в день.
Курсы парентерального введения витаминов проводят 2-3 раза в год; между ними назначают поливитаминные препараты в лечебной дозе (1 драже 3 раза в день).
При хроническом энтерите, протекающем с белковой недостаточностью, наряду с диетой рекомендуется парентеральное введение плазмы, сыворотки (по 150-200 мл), белковых гидролизатов и смесей аминокислот (аминопептид, аминокровин, аминазол, полиамин, альвезин и др.) по 250 мл в течение 20 дней в сочетании с анаболическими гормонами: неробол по 0,005 г 2-3 раза в день, метиландростендиол (по 0,01 г 2-3 раза в день), нероболил, ретаболил (по 2 мл 1 раз в 7-10 дней в течение 3-4 нед), а также жировых смесей (интерлипид). Одновременное введение анаболических препаратов с аминокислотами повышает эффективность терапии больных хроническим энтеритом.
Длительно применять анаболические стероиды не следует, так как они обладают некоторыми андрогенными свойствами, а неробол, кроме того, подавляет выработку тонкой кишкой моноглицеридлипазы. Отмечено, что преднизалон стимулирует выработку указанного фермента и нивелирует отрицательное влияние на нее неробола, а также уменьшает поступление белков плазмы в кишечник. Однако стероидные гормоны при хроническом энтерите показаны лишь в тяжелых случаях при резко выраженной гипопротеинемии, связанной с синдромом гиперкатаболической экссудативной энтеропатии, который чаще бывает при других тяжелых заболеваниях тонкой кишки. Рекомендуются они в тех случаях, когда имеется четкая клиническая картина недостаточности коры надпочечников, подтвержденная специальными исследованиями, в частности определением 17-ОКС в моче и крови. Кроме того, кортикостероидная терапия целесообразна больным с выраженным аллергическим компонентом, не купирующимся назначением антигистаминных препаратов.
Функциональная недостаточность органов эндокринной системы тесно обусловлена белковым дефицитом в организме и часто исчезает или уменьшается по мере его ликвидации. Лишь в тяжелых случаях, протекающих с выраженными эндокринными нарушениями, приходится назначать специальные гормональные препараты: тиреоидин при недостаточности функции щитовидной железы (по 0,1 г 2-3 раза в день), паратиреоидин — при недостаточности паращитовидных желез (по 0,5-0,1 мл внутримышечно), адиурекрин — при недостаточности гипофиза (по 0,03-0,05 г 2-3 раза в день вдыхать носом).
Для ликвидации минеральной недостаточности и коррекции водно-электролитных нарушений при заболевании средней степени тяжести (снижение уровня кальция в сыворотке крови до 4,0-4,3 мэкв/л, калия — до 3,0-3,5 мэкв/л при неизмененном содержании натрия и нормальных показателях кислотно-основного состояния) вводят внутривенно капельно 20-30 мл панангина, 2000-3000 мг глюконата кальция в 5% растворе глюкозы или изотоническом растворе хлорида натрия — 250-500 мл. Растворы электролитов вводят 4-5 раз в неделю в течение 25-30 дней.
При тяжелом течении заболевания (снижение содержания кальция ниже 2,0 мэкв/л, калия — ниже 3 мэкв/л, гипонатриемия, гипомагниемия, сдвиги кислотно-основного состояния) к коррекции водно-электролитных нарушений подходят дифференцированно. Однако столь выраженные водно-электролитные нарушения чаще наблюдаются при других тяжелых заболеваниях тонкой кишки.
При анемии или дефиците железа без анемии препараты железа принимают внутрь после еды — ферроплекс, феррокаль по 2 таблетки 3 раза в день или гемостимулин по 1 таблетке 3 раза в день; при выраженной железодефицитной анемии их вводят парентерально: феррум-лек, эктофер по 2 мл внутримышечно через день — 10-15 инъекций. Препараты железа следует принимать длительно — даже после нормализации содержания гемоглобина. Во избежание поноса можно уменьшить дозу.
При макроцитарной анемии внутримышечно вводят витамин B12 по 500 мкг еженедельно в течение 3-4 нед.
При хроническом энтерите, обусловленном иммунодефицитом, дают хороший терапевтический эффект, а также способствуют нормализации всасывания (по результатам пробы с D-ксилозой) и исчезновению стеатореи средства, ликвидирующие дисбактериоз на фоне гемотрансфузий и введения у-глобулина.
При эозинофильном энтерите назначают препараты, воздействующие на аллергические реакции, при радиационном — кортикостероиды, сульфасалазин, салицилаты, антибиотики широкого спектра действия, холестирамин.
Минеральные воды при хроническом энтерите при отсутствии поноса следует принимать с осторожностью в теплом виде, без газа, не более 1/4-1/3 стакана на прием. Могут быть рекомендованы только слабоминерализированные воды: славяновская, смирновская, ессунтуки № 4, ижевская, нарзан и др. Время приема минеральной воды зависит от состояния кислотовыделительной функции желудка: при пониженной кислотности — за 15-20 мин, при нормальной — за 40-45 мин, при повышенной — за 1 ч 30 мин до еды.
Прогноз зависит от частоты рецидива, выраженности изменений общего состояния и степени вовлечения в патологический процесс ряда органов и систем. Заболевание длительное, течение рецидивирующее. При ранней диагностике, своевременном назначении этиологического и патогенетического лечения возможно выздоровление с восстановлением структуры слизистой оболочки тонкой кишки. При тяжелом прогрессирующем течении, сопровождающемся частыми обострениями, истощением, анемией, эндокринной, витаминной, минеральной недостаточностью и дистрофическими изменениями внутренних органов, может быть летальный исход. Однако это, по мнению ряда авторов, бывает редко. Некоторые врачи подчеркивают, что для хронического энтерита характерны доброкачественное течение и благоприятный прогноз.

источник
Энтерит – это изменение морфологии и функциональных способностей тонкой кишки воспалительного и невоспалительного генеза. Острое заболевание, особенно инфекционного происхождения, протекает быстро и без серьезных последствий. Хроническое поражение тонкой кишки приводит к тяжелым нарушениям всех видов обмена веществ (минерального, липидного, углеводного, белкового), существенно снижает качество жизни больного.
В основе классификации этого заболевания лежат несколько принципов:
- преимущественная локализация патологического процесса;
- предположительная причина заболевания;
- характер происходящих морфологических и функциональных изменений;
- степень тяжести состояния больного;
- фаза болезни (ремиссии или обострения).
- острый энтерит (продолжительность менее 3 месяцев);
- хронический энтерит (продолжительность клинической симптоматики превышает 6 месяцев).
В некоторых случаях представляется возможным определить преимущественную локализацию патологического процесса:
- дуоденит (поражение двенадцатиперстной кишки);
- еюнит (изменения тощей кишки);
- илеит (патология подвздошной кишки).
Наиболее важной составляющей классификации является этиология энтерита, то есть причины, спровоцировавшая развитие клинической симптоматики:
-
паразитарный (амебиаз, лямблиоз, балантидиаз);
- инфекционный (сальмонеллез, шигеллез, стафилококковый, парвовирусный, коронавирусный);
- токсический (воздействие свинца, цинка, ртути, фосфора, мышьяка);
- медикаментозный (длительный прием НПВС, антибиотиков, цитостатиков);
- алиментарный (длительное несбалансированное питание);
- радиационный;
- после перенесенных оперативных вмешательств на кишечнике;
- как результат врожденных или приобретенных аномалий строения кишечника (короткая тонкая кишка, недостаточность илеоцекального клапана);
- вторичные (на фоне ишемической болезни сердца, системные болезни соединительной ткани).
Нередко отмечается сочетанное поражение пищеварительного канала, то есть поражение не только тонкой кишки, но и толстой. В соответствии с локализацией патологического процесса выделяют:
- гастроэнтерит (изменения внутри желудка и кишечника);
- энтероколит (сочетанное поражение тонкой и толстой кишки).
Вопросы классификации энтерита важны, так как в лечении различных видов этого заболевания применяется строго определенная лечебная тактика.
Клиническая симптоматика острого и хронического энтерита существенно отличается не только продолжительностью, но и выраженностью метаболических нарушений.
Как правило, острый энтерит имеет инфекционную этиологию, поэтому отмечаются все типичные признаки кишечной инфекции:
- повышение температуры тела, иногда до 39 °С;
- общая слабость, сонливость, отсутствие аппетита;
- мучительная тошнота, эпизоды повторной рвоты;
- боли в животе разлитого характера или вокруг пупка;
- болевые ощущения спастического характера;
- диарея водянистого характера, объем каловых масс значителен, патологические примеси (кровь, гной, слизь), как правило, отсутствуют;
- развитие симптомов болезни бурное, связано с употреблением недоброкачественной еды или нарушением санитарно-гигиенических правил.
Острый энтерит при своевременном обращении к доктору и адекватном лечении заканчивается благополучно. Осложнения с наибольшей вероятностью развиваются у маленьких детей (первые 3 года жизни), пациентов с хронической патологией сердца и эндокринной системы. Иногда возможно затяжное течение заболевания, формирование дисбактериоза кишечника.
Хронический энтерит характеризуется периодами ухудшения состояния больного (обострение) и улучшения (ремиссия). В клинической картине доминируют не воспалительные, а дистрофические процессы (атрофия слизистой кишечника), нарушения процессов всасывания (мальабсорбция) и переваривания (мальдигестия), недостаточность одного или нескольких ферментов.
Клинические признаки хронического энтерита уместно разделить на локальные и общие. Среди локальных отмечают:
- расстройства стула в виде частой водянистой диареи;
- каловые массы жидкие, желтого цвета с участками непереваренных мышечных волокон или сероватого оттенка с участками жира;
- увеличение количества дефекаций 4-20 в сутки;
- практически постоянный метеоризм, который усиливается во второй половине дня, уменьшается после отхождения газов и дефекации;
- болевые ощущения в животе умеренной интенсивности, связанные со скоплением газов, повреждением нервных окончаний;
- непереносимость определенных продуктов (сладкого, молочного, мучного), которая проявляется ухудшением клинической симптоматики.
Изменение общего состояния больного хроническим энтеритом обусловлено тяжелыми нарушениями всасывания и переваривания питательных веществ. Клиническая симптоматика зависит от преимущественного поражения того или иного вида обмена веществ.
| Вид обмена веществ | Чем проявляется |
| Расстройство белкового обмена |
|
| Расстройство липидного обмена |
|
| Расстройство углеводного обмена |
|
| Расстройство минерального обмена |
|
Все больные со среднетяжелым и тяжелым хроническим энтеритом имеют несколько сходных признаков:
- нарастающая слабость и усталость;
- снижение аппетита;
- раздражительность, ухудшение памяти;
- ухудшение состояния кожи, волос, ногтей.
Причины развития энтерита острого или хронического – это предполагаемая этиология заболевания, которая указана в классификации (см. выше). Целесообразно остановиться на возможных предрасполагающих факторах, провоцирующих развитие этой болезни. Среди них наиболее значимы:
-
нерациональное питание (всухомятку, с большими перерывами, с перееданием, с преимущественным употреблением пряной, сладкой острой пищи);
- другая патология пищеварительного канала (язвенная болезнь, рефлюкс-эзофагит);
- обширные оперативные вмешательства (удаление язвы кишечника или желудка, части желудка с наложением анастомоза, резекция части кишечника);
- работа в условиях вредного производства (горячий цех, химический комбинат, ионизирующее излучение);
- случаи хронических заболеваний кишечника среди прямых родственников;
- повторные эпизоды кишечных инфекций (например, при проживании в условиях тропической климатической зоны).
В большинстве случаев играет роль комбинация нескольких провоцирующих факторов, особенно если речь идет о формировании хронического энтерита.
Доктор может заподозрить энтерит уже в процессе осмотра и опроса больного. При объективном обследовании пациента наблюдаются:
-
увеличение размеров живота;
- болезненность при поверхностной и глубокой пальпации, особенно в околопупочной зоне;
- при аускультации – интенсивный шум кишечных газов, звуки переливающейся жидкости внутри петель кишечника.
Подтвердить или опровергнуть диагноз энтерита, необходимы специальные лабораторные, реже инструментальные исследования. В комплексной диагностике острого энтерита применяются:
- общеклинические анализы мочи и крови (подтверждают косвенно бактериальную или вирусную этиологию процесса);
- копрограмма;
- микробиологическое (паразитологическое, бактериологическое) исследования каловых масс с целью определения конкретного возбудителя.
В диагностике хронического энтерита более важно оценить степень выраженности метаболических нарушений, а также моторно-эвакуаторную функцию кишечника. Для этого используются:
-
общеклинические тесты крови и мочи (обнаруживаются анемия; в моче – протеин и микрогематурия);
- биохимические показатели (снижение общего белка и его фракций, гипогликемия, снижение показателей липидограммы);
- копрограмма (увеличение количества каловых масс, примеси непереваренной пищи, мышечных волокон, жировых и крахмальных зерен);
- различные пробы для оценки всасывательной функции (с Д-ксилозой, лактозой, йодидом калия, хлоридом кальция, с альбумином, мечеными липидами, водородный тест);
- тесты для оценки выделительной функции кишечника (проба Трибуле, электрофореграмма, радионуклидная методика);
-
реакции для определения пищеварительной функции кишечника (активность щелочной фосфатазы, энтерокиназы);
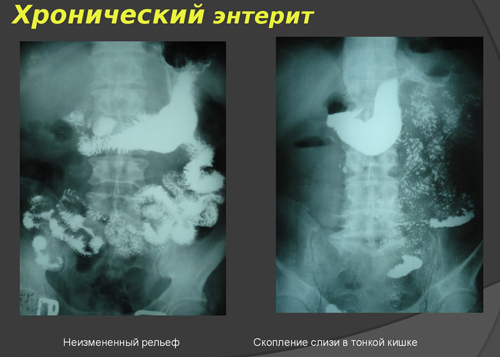
- рентгенологическое исследование с контрастным веществом;
- эндоскопическое изучение состояние слизистой с последующей биопсией (при необходимости).
Дифференциальная диагностика – это сложный даже для доктора процесс поиска общих и отличительных моментов для энтерита различной этиологии и болезни Крона, болезни Уиппла, неспецифического язвенного колита.
Терапия острого и хронического энтерита существенно отличается. При острой форме заболевания необходимо восполнить потери водно-электролитного баланса, уничтожить микробный агент. При хронической патологии более важно компенсировать происходящие метаболические нарушения.
Включает диетическое питание, назначения лекарственных препаратов. Допускается лечение в домашних условиях, желательно под контролем врача.
В первые сутки полагается голод. По мере улучшения состояния пациента разрешаются сухарики, кефир нежирный, овощной суп без мяса, каши, сваренные на воде. В последующие дни разрешается постепенное расширение пищевого рациона.
Все медикаментозные назначения должен сделать доктор. В комплексной терапии острого энтерита применяются:
-
антимикробные препараты (фтазин, фталазол, фуразолидон);
- растворы для пероральной регидратации (Оралит, Регидрон);
- ферментные препараты для улучшения процессов переваривания (панкреатин);
- сорбенты (Энтеросгель);
- про- и пребиотики.
Длительность терапии острого энтерита обычно не превышает 5-7 дней.
Вылечить хронический энтерит полностью возможно только в редких случаях. Главная цель терапии – достичь длительного периода ремиссии. Лечение назначает врач, а пациент соблюдает все его рекомендации в домашних условиях. Терапия в стационаре требуется только в случае тяжелого общего состояния больного и выраженных метаболических нарушений.
Пищевые ограничения пациенту с хроническим энтеритом показаны постоянно, то есть необходимо полностью пересмотреть свой рацион, так как некоторые продукты подлежат полному исключению.
| Нерекомендуемые продукты | Рекомендуемые продукты |
|
|
Медикаментозные назначения определяются степенью выраженности метаболических нарушений. Могут быть назначены:
-
ферментные препараты (панкреатин);
- препараты железа и витаминов группы В;
- лоперамид (для уменьшения моторики кишечника);
- спазмолитики (дротаверин).
Длительность применения того или иного средства устанавливает доктор.
Неполноценное пищеварение – это причина метаболических нарушений и ухудшения качества жизни пациента. Угрозу для жизни представляет только хроническое заболевание без адекватной терапии. Острый энтерит без лечения, особенно тяжелый вариант болезни, может привести к летальному исходу вследствие развития шокового состояния.
Универсальных средств нет. Все, что знакомо каждому человеку, как здоровый образ жизни может быть рассмотрено как профилактика развития острого и хронического энтерита.
источник
Быстрый переход по странице
Что это такое? Энтерит (Enteritis) — это собирательный термин, обозначающий различные патологические процессы, вызывающие воспалительные реакции в кишечных стенках. Поражению могут подвергаться слизистая, мышечная и сывороточная оболочка, но чаще других страдает слизистое покрытие тонкой кишки.
Воспалительные реакции провоцируют катаральные, либо дифтеритические изменения в кишечном покрытии, способны проявляться различным характером поражения — гиперемией и набуханием слизистого покрытия, геморрагическими, гнойными и язвенными процессами.
Причины возникновения энтерита обусловлены бактериальным, паразитарным и гельминтозным инфицированием кишечника (глисты), воздействием химического и алиментарного влияния, разрушительным действием вредных привычек и некачественных продуктов.
Провоцирующим фактором энтерита может быть длительный прием лекарственных средств, аутоиммунные и аллергические процессы, болезни и нарушения в ферментативной и ЖКТ системах, генетически обусловленные патологии и многое другое.
Виды энтерита классифицируют:
- По характеру причинного фактора – инфекционные, паразитарные, токсические, медикаментозные, алиментарные, послеоперационные, радиационные, как следствие аномального кишечного развития и т.д.
- По локализации воспалительных процессов. Даже при непродолжительных воспалительных реакциях в тонком кишечнике, процесс способен охватить различные отделы ЖКТ, проявляясь дуоденитом (воспалением оболочек 12-ти перстной кишке), еюнитом (воспалительные процессы в среднем отделе тонкой кишки – тощей), либо илеитом – воспалением в ее нижнем отделе (в подвздошной ямке). Но чаще, воспаления охватывают весь тонкий кишечник, сочетаясь с развитием гастрита (гастроэнтерита), либо с колитом (энтероколитом), или и с тем и другим одновременно (гастроэнтероколитом). В этом случае говорят о развитии тотального процесса.
- По характеру поражения выделяют – энтерит с умеренным или субтотальным поражением функциональных отделов слизистого слоя и его трубчатых углублений (крипт), либо патологию без таковых признаков.
- По клиническому течению, заболевание проявляется острой быстротечной формой, либо затяжным хроническим энтеритом у взрослых пациентов и у детей.
Проявляться энтерит может, как самостоятельная форма (первичная, идиопатическая), либо как вторичная, симптоматическая форма, сопутствующая фоновым патологиям (в основном болезням почек и печени).
В развитии хронического энтерита у человека основная роль отводится нескольким факторам — воспалительные реакции в кишечнике развиваются, как ответная реакция на постоянные повреждающие факторы, воздействующие на кишечные стенки (раздражение, токсины). Такие нарушения становятся предпосылкой к развитию дисбактериоза.
- Обычно тонкий кишечник стерилен, либо содержит в своей полости скудную бактериальную флору. Ее заселенность, отмечается в основном, в зоне дистального отрезка кишки.
Дисбактериоз, в свою очередь, провоцирует усиленное заселение кишечной полости нетипичными для кишечника микроорганизмами (флоры и условно-патогенных организмов), происходит их трансформация (изменяются их особенности и функции), увеличивается агрессия к кишечному слизистому покрову. Усугубляются и без того нарушенные процессы пищеварения. В процессе токсического влияния конечных продуктов метаболизма микробов, происходит постоянное повреждение кишечных стенок.
Образованию хронического энтерита способствуют нарушения иммунологического характера, обусловленные развитием реакции пищевой гиперчувствительности и аутоаллергизацией организма к продуктам тканевого распада. При затяжной болезни, под влиянием токсинов изменяется белковая структура оболочки кишечника, играющая впоследствии, антигенную роль в развитии аутоаллергических проявлений.
Важной составляющей в формировании энтерита у взрослых, являются ослабленные процессы защитных факторов и дефицит lgA иммуноглобулина (секреторного).
Под воспалительным влиянием нарушаются процессы ферментативной секреции, что приводит к дисфункции в полостном и пристеночном пищеварении, и развитию синдрому мальабсорбции в тонкой кишке.
Не последнее значение в причинах возникновения энтерита играет двигательная и тонусная функции кишечника, отвечающие за смешивание продуктов с пищевым секретом и перемещение кишечного содержимого по ЖКТ. При энтерите хронического течения у взрослых часто выявляются вторичные нарушения во внутренней среде организма – иммунной, эндокринной и инкреторной, нервной и др.
Симптоматика и признаки болезни вариативны, а варианты проявления зависят от формы и тяжести течения патологии. Несмотря на то, что энтерит проявляется острым и хроническим процессом, чаще первоначальная диагностика констатирует хроническое течение.
Это связано с тем, что ярко выраженные симптомы острого энтерита взрослые люди часто пытаются купировать самостоятельно. И именно в этот период «успешного» самостоятельного лечения симптоматики энтерита взрослыми, болезнь, как правило, вступает в свою хроническую фазу.
- При этом, у пациентов могу проявляться внекишечные и кишечные признаки заболевания.
Внекишечные признаки обусловлены синдромом мальабсорбции (нарушение функций всасывания в кишечнике). По их проявлению не трудно заподозрить неполадки в организме, которые проявляются:
- Стремительным похудением. За пару месяцев, человек с нормальным аппетитом может потерять свыше 15 кг. массы тела;
- Хронической усталостью, характерной признакам быстрого похудения;
- Психосоматическими расстройствами –ночной инсомнией и сонливостью днем, неуравновешенностью и несдержанностью;
- Изменениями во внешнем виде – сухостью и ломкостью волос, истончением и расслоением ногтей, серым оттенком кожного покрова;
- При отсутствии лечения, возможно развитие тахикардии, гипорефлексии и мышечных судорог.
Энтерит и колит (воспаление толстой кишки) по отдельности встречаются редко, поэтому воспалительные реакции чаще всего развиваются во всех отделах ЖКТ, проявляясь:
- Нарушением дефекации (запоры, либо диарея);
- Метиоризмом, флатуленцией (отхождением зловонных газов) и тенезмами;
- Периодическими болями, возникающими в подвздошной и нижней зоне живота.
Если болезнь протекает в сопровождении холецистита, больные испытывают ксеростомию (сухость рта), неприятную горечь после еды. Если генезис болезни обусловлен гастритом, признаки энтерита у человека будут проявляться изжогой в сопровождении неприятного запаха отрыжки.
Генезис развития энтерита у детей обусловлен прежде всего, снижением иммунной защиты ребенка на фоне инфекционных заболеваний, авитаминоза и кишечного дисбактериоза, провокационного воздействия холодных напитков и продуктов, богатых клетчаткой. Часто, первым проявлениям симптомам энтерита у детей, предшествуют гастрит и перенесенные недавно инфекции.
- Основной симптом развития энтерита у ребенка – понос.
Испражнения могут быть желтого цвета с включением множества частичек не переваренной еды и слизи. Иногда кал имеет серую окраску с характерным глинистым блеском и зловонным запахом, что свидетельствует о нарушении усвоения жиров. При наличии в кишечнике бродильного процесса, испражнения могут быть пенистой структуры.
В качестве дополнительных признаков выступают:
- Болезненность при опорожнении кишечника;
- Повышенная частота опорожнения (более 15 раз/сутки);
- Метеоризмы и кишечные урчания;
- Схваткообразная, тупая, либо распирающая болезненность в зоне пупка;
- Интоксикационная симптоматика в виде рвоты и тошноты;
- Высокие температурные показатели.
В остальном, течение болезни у детей мало чем отличается от проявления у взрослых. Назначения правильных и адекватных терапевтических процедур при лечении энтерита у детей, проводятся только врачом, после установления провокационного фактора и степени тяжести поражения кишечника воспалительными реакциями.
Лечебная терапия при энтерите, основана на комплексном лечении медикаментозными средствами совместно с диетическим рационом. При этом, лечебный процесс направлен не на устранение причинного фактора, а имеет симптоматическую направленность – устранение симптоматики.
Препараты лечения хронического энтерита включают:
- Антисекреторные средства, способствующие купированию диареи – это «Имодиум» и его аналоги, к примеру, «Лопреамид».
- Антибактериальная терапия препаратами «Мономицина», «Эритромицина», «Левомецитина»,»Рифампицина» и «Олеандомицина». После этого, назначаются препараты, восстанавливающие кишечную микрофлору — «Бифидумбактерин», «Лактобактерин».
- Витаминные комплексы, восстанавливающие дефицит железа – «Мальтофера», «Ферокаля», «Ферум-лека», «Актиферина».
- При расстройствах всасывания и переваривания пища – препарат «Панангин», витаминные комплексы, «Кальция глюконат», «Белковые гидролизаты» и поливитамины.
- Признаки метеоризма устраняются назначением ветрогонных средств, к примеру «Эспумизана».
- В виде заместительной терапии, применяют препараты ферментов – «Фестала», «Мезима», «Креона» и др.
- В комплексную терапию могут быть включены препараты стероидных гормонов, способствующие уменьшению выраженности кишечного воспаления и улучшению функции всасывания.
- Для восстановления массы тела назначаются препараты способствующие белковому усвоению – это внутривенное введение «Интралипида» или «Липофундина», что способствует быстрой регенерации слизистого покрытия кишечных стенок.
Положительный эффект от медикаментозной терапии может быть достигнут, лишь при соблюдении определенных правил питания. Диета при энтерите, является основным направлением терапии.
Время соблюдение диеты обуславливает тяжесть клинических симптомов и индивидуальные характеристики организма пациента. Рацион диетического питания должен быть полноценным, сбалансированным и калорийным. Недопустимо утрирование диеты и «мучить» больного голодом.
Кроме соблюдений правил, предусматривающих щадящий режим для кишечника (механическое и химическое воздействие), в диетическом рационе должна преобладать белковая пища, в первую очередь мясная, что способствует противодействию бродильных процессов в кишечнике. Основное направление в лечебной диете – это максимально восстановить нарушенные функции кишечника и иных органов, охваченных патологическим процессом.
По влиянию на кишечные функции, питательные вещества разделяют на группы:
1) Оказывающие воздействие на функции кишечного опорожнения, это кефир, соки из фруктов, хлеб черный, минеральная вода, жиры, продукты богатые клетчаткой, соль и продукты употребленные в холодном виде.
2) Оказывающие задержку опорожнения, это еда, содержащая дубильные вещества (танины) – настойки, соки или кисели из черники, какао, крепкий, терпкий чай, красное вино, протертая пища и теплое питье, супы слизистой консистенции.
3) Имеющие индифферентные свойства – рыбные и мясные продукты, приготовленные рубленным способом, либо в виде паст, хорошо пропеченный хлеб, пресный, свежий творог.
Руководствуясь этими показателями, можно составить отличное меню для больного. Обычно, в диете при энтерите, рекомендуется диетический стол № 4 (а, б и в), многим, это ни о чем не говорит. Если проще, то это означает, что при остром течении с признаками профузного поноса, назначается щадящий рацион, содержащий нормальное количество белковой пищи с ограничением углеродов и не более 10 гр. соли в сутки.
Блюда должны быть протерты или приготовлены паровым способом. Общая калорийность суточного рациона не должна превышать 2100 ккал. Такое питание должно быть в течение первых пяти дней. Затем можно переходить к (б) варианту, на период от одного до двух месяцев.
Такой вариант питания, это полноценный рацион с энергетической калорийностью до 3500 ккал. Исключаются продукты, стимулирующие секрецию желудка и содержащие растительную клетчатку. Приготовление – вареное и паровое.
- В фазе ремиссии — (в) вариант применяется при ослаблении боли и отсутствии диспепсических признаков.
Начинается постепенное расширение рациона. Продукты не протираются. Возможно, включение в рацион вымоченной сельди, нежирной ветчины, вареные овощи в виде салата, до 200 гр./день, сырых фруктов и овощей, соки, зелень (петрушка укроп), заливной язык и рыба.
При острой форме заболевания, легкая и среднетяжелая клиника болезни быстро купируется, при правильной терапии. Тяжелые процессы, плохо поддающиеся медикаментозному лечению, могут спровоцировать развитие различных осложнений в виде кишечных геморрагий, прободения тонкой кишки, некротических участков или тяжелое обезвоживание, что требует экстренных лечебных вмешательств.
Хроническая картина обусловлена периодами ремиссии и обострений. Постепенное прогрессирование усугубляет воспалительные процессы, распространяя реакцию воспаления по всей системе ЖКТ и усиливая мальабсорбцию кишечника.
Отсутствие адекватного лечения при длительном течении болезни, опасно тяжелыми осложнениями и присоединением инфекции. Как правило, не леченное хроническое течение заболевания, заканчивается летальностью от истощения и тяжелых внутренних нарушений.
источник
 паразитарный (амебиаз, лямблиоз, балантидиаз);
паразитарный (амебиаз, лямблиоз, балантидиаз);
 нерациональное питание (всухомятку, с большими перерывами, с перееданием, с преимущественным употреблением пряной, сладкой острой пищи);
нерациональное питание (всухомятку, с большими перерывами, с перееданием, с преимущественным употреблением пряной, сладкой острой пищи); увеличение размеров живота;
увеличение размеров живота; общеклинические тесты крови и мочи (обнаруживаются анемия; в моче – протеин и микрогематурия);
общеклинические тесты крови и мочи (обнаруживаются анемия; в моче – протеин и микрогематурия); реакции для определения пищеварительной функции кишечника (активность щелочной фосфатазы, энтерокиназы);
реакции для определения пищеварительной функции кишечника (активность щелочной фосфатазы, энтерокиназы);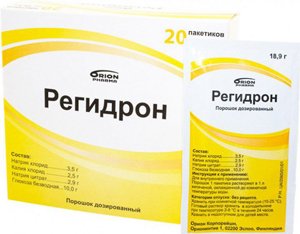 антимикробные препараты (фтазин, фталазол, фуразолидон);
антимикробные препараты (фтазин, фталазол, фуразолидон); ферментные препараты (панкреатин);
ферментные препараты (панкреатин);