Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Антитела к Entamoeba hystolitica в сыворотке крови в норме отсутствуют.
Возбудитель амебиаза — Entamoeba hystolitica, существует в трёх формах: тканевой (forma magna), просветной (forma minuta) и цистной (forma cystica). Заболевание встречают повсеместно. Во многих районах здоровые носители составляют 14-20% всего населения. Диагноз кишечного амебиаза устанавливают на основании обнаружения возбудителя в фекалиях или тканях (исследуют биоптат) с использованием специальных красителей. В кале антигены Entamoeba hystolitica (адгезин) можно обнаружить методом ИФА. Диагностическая чувствительность ИФА для обнаружения адгезина Entamoeba hystolitica в кале составляет 96,9-100%, специфичность — 94,7-100%. В части случаев диагностика внекишечного амебиаза затруднена, так как тест-системы для обнаружения антигенов Entamoeba hystolitica могут давать ложноположительные результаты. Нередко они обусловлены наличием других кишечных патогенов (Ascaris lumbricoides, Blastocystis hominis, Clostridium difficile, Cryptosporidium, Еntamoeba coli, Salmonella typhimurium, Shigella zonnei и др.) Для разрешения таких случаев исследуют уровень специфических антител в сыворотке крови.
Самые чувствительные из серологических методов — РПГА (чувствительность и специфичность при титре более 1:128 — около 95%), РИФ и ИФА (выявляет антитела IgM и IgG, более чувствителен и специфичен). Антитела к Entamoeba hystolitica в сыворотке при использовании РПГА выявляют почти у всех больных с амёбным абсцессом печени (АСТ и АЛТ повышены в 2-6 раз, щелочная фосфатаза — в 2-3 раза) и у большинства лиц с острой амёбной дизентерией. Диагностическим считают нарастание титра антител при исследовании парных сывороток через 10-14 сут не менее чем в 4 раза или при однократном исследовании титр выше 1:128. Антитела обычно не выявляют у бессимптомных цистовыделителей (только в 9% случаев), что свидетельствует о том, что для синтеза антител необходимо внедрение возбудителя в ткани, и у пациентов с иммуносупрессией. Повышенный титр антител может сохраняться в течение нескольких месяцев или лет после полного выздоровления.
Специфические антитела в РИФ с амёбным антигеном выявляют в 98-100% случаев клинически выраженного амёбного абсцесса печени, РИФ даёт положительный результат у 75-80% больных инвазивным амебиазом кишечника, особенно при молниеносном колите, амебоме и перитоните. При интерпретации результатов РИФ следует учитывать, что титр антител 1:320 и выше свидетельствует, как правило, о клинически выраженной, чаще внекишечной форме амебиаза. В титре 1:80-1:160 антитела обнаруживают у больных амебиазом в момент обследования или переболевших в недавнем прошлом, а также в случае вялотекущих, стёртых форм кишечного амебиаза. Титр антител 1:40 может быть выявлен у лиц с симптомами кишечного амебиаза при соответствующем эпидемическом анамнезе и неотягощённом статусе больного. В этом случае эффективно исследование парных сывороток. Подъём титра антител после лечения свидетельствует в пользу амёбной этиологии процесса. Ложноположительный результат в титре 1:40 может быть зарегистрирован у больных с системными и онкологическими заболеваниями. Низкий титр антител (1:20-1:40) нередко обнаруживают среди бессимптомных носителей возбудителя амебиаза. Последовательное неуклонное снижение у переболевших титра антител ниже 1:20 — показатель эффективности лечения, подъём титров и появление клинических симптомов следует расценивать как рецидив болезни.
Антитела IgM к Entamoeba hystolitica в сыворотке при использовании ИФА выявляют почти у всех больных с амёбным абсцессом печени (более чем у 90%) и у большинства лиц с острой амёбной дизентерией (в 84% случаев). Они исчезают в течение 6 нед после эффективного лечения. Антитела IgG выявляют примерно с такой же частотой, что и IgM, они указывают на текущую (при нарастании титра антител) или ранее перенесённую (если содержание антител не изменяется) инфекцию. При наличии симптомов диареи серологические тесты обычно положительны более чем у 90% больных, при их отсутствии — менее чем у 50%.
Определение антител к Entamoeba hystolitica применяют для диагностики амебиазной инфекции (амёбной дизентерии), наблюдения за динамикой заболевания и последствий инфекции.

источник
Диагностика амебиаза направлена на выявление и идентификацию возбудителя, определение характера и степени тяжести течения патологического процесса. Это дает возможность подобрать наиболее эффективное лечение, которое нередко включает хирургическое вмешательство.
Целью лабораторной диагностики амебиаза является идентификация Entamoeba histolytica в кале. Иммунологическая диагностика (определение антигенов Entamoeba histolytica) позволяет отличить патогенный микроорганизм E. histolytica от непатогенных E. dispar и E. moshkovskii (морфологически это сделать невозможно).
В общем и биохимическом анализах крови могут отмечаться:
- лейкоцитоз без эозинофилии (80% случаев);
- повышение уровня щелочной фосфатазы (80% случаев);
- повышение уровня трансаминаз;
- незначительное повышение уровня билирубина
- снижение уровня альбумина;
- легкая анемия;
- ускорение скорости оседания эритроцитов (СОЭ).
Другие лабораторные тесты, применяемые для диагностики амебиаза, включают микроскопию, культуральные, серологические и молекулярно-генетические исследования.
Микроскопия. Лабораторная диагностика кишечного амебиаза в развивающихся странах, все еще базируется на проведении трудоемких и нечувствительных методов, предусматривающих покраску и микроскопическое исследование свежих мазков кала на трофозоиты, содержащие поглощены эритроциты. Идентификация внутрицитоплазматических эритроцитарных включений в трофозоитах с большой вероятностью позволяет предположить наличие E. histolytica, однако такое явление может наблюдаться и у E. dispar. Однократное исследование образца кала имеет чувствительность только 33-50%, в то время как трехкратное исследование образцов кала в течение 10 дней характеризуется чувствительностью 85-95%. Следует помнить, что микроскопия не позволяет отличить E. histolytica от E. dispar, E. bangladeshi и Е. moshkovskii.
В кале могут определяться лейкоциты, однако не в таком большом количестве, как при шигеллезе.
При амебном абсцессе печени однократное микроскопическое исследование кала обычно неинформативно. Повторный анализ у больных позволяет идентифицировать возбудителя в 8-40% случаев. В аспирате печеночного абсцесса возбудитель удается идентифицировать только в 20% случаев.
Таким образом, микроскопическое исследование кала не является специфическим методом диагностики амебиаза. Вместе с тем микроскопия позволяет провести дифференциальную диагностику с другими инфекционными болезнями.
Культуральное исследование. Материалом для проведения культурального исследования могут быть образцы кала, ректальной биопсии, аспират печеночного абсцесса. Проведение культуральной диагностики амебиаза связано со значительными техническими трудностями. Чувствительность метода ниже, чем микроскопического.
Выявления антигенов возбудителя. Метод ELISA (Enzyme-linked immunosorbent assay, иммуноферментный анализ – ИФА) используется для выявления антигенов E. histolytica в образцах кала. Наборы тестов ELISA содержат моноклональные антитела против GAL/GalNAc-специфического лектина дизентерийной амебы. Чувствительность метода составляет 71-100%, специфичность — 93-100%. У больных с амебным абсцессом печени выявление антигенов дизентерийной амебы методом ELISA в аспирате абсцесса характеризуется 100% чувствительностью в сыворотке крови – 96% чувствительностью. Также существуют наборы тестов ELISA, содержащие моноклональные антитела против богатого серином мембранного белка E. histolytica. Специфических тестов, которые позволяют выявить антигены E. dispar и Е. moshkovskii в клинических образцах, не существует.
Выявление антител к возбудителю. Сывороточные противоамебные антитела определяются у 70-90% больных с кишечным амебиазом, вызванным E. histolytica, и в 99% лиц с абсцесом печени, если симптомы заболевания длятся более 1 недели. Серологические тесты не позволяют различить острый и хронический амебиаз. Чувствительность ИФА по выявлению антител к E. histolytica у пациентов с амебным абсцессом печени составляет 97,9%, специфичность – 94,8%. Ложноотрицательные результаты могут отмечаться в течение первых 7-10 дней после заражения. Иммунофлуоресцентный метод (реакция иммунной флюоресценции – РИФ) также является надежным серологическим тестом: чувствительность метода у пациентов с амебным абсцессом печени составляет 93,6%, специфичность – 96,7%.
Молекулярно-генетические методы диагностики. Для диагностики амебиаза применяется полимеразная цепная реакция (ПЦР), которая позволяет идентифицировать E. histolytica в образцах кала и аспирате печеночного абсцесса. Несмотря на то, что Всемирная организация здравоохранения (ВОЗ) одобрила ПЦР как метод диагностики амебиаза, его применение на сегодня остается ограниченным.
Рентгенография органов грудной полости (ОГП) позволяет выявить элевацию (подъем) правого купола диафрагмы, правосторонний плевральный выпот у больных с амебным абсцессом печени.
Ультразвуковая диагностика (УЗИ) органов брюшной полости (ОБП) и компьютерная томография (КТ) ОБП чувствительны, но малоспецифичные методы диагностики амебного абсцесса печени. При УЗИ ОБП обычно обнаруживают единичные гомогенные гипоэхогенное округлые очаги в задневерхней части правой доли печени (70-80%). У некоторых пациентов обнаруживают множественные абсцессы. У больных с амебным абсцессом печени КТ с внутривенным контрастированием позволяет идентифицировать округлое образование с четкими краями и слабым затуханием сигнала, с уровнем жидкости или без.
Полное разрешение амебного абсцесса печени продолжается до 2 лет. Пациентам с удовлетворительным самочувствием повторная визуализация не является необходимой.
Наличие неврологических симптомов является показанием к проведению магнитно-резонансной томографии (МРТ) головного мозга. Аспирация абсцесса печени под контролем УЗИ или КТ проводится с целью определения этиологии заболевания. При амебиазе аспират представляет собой желто-коричневую жидкость без запаха, которая напоминает «пасту из анчоусов». Показаниями к проведению аспирации абсцесса печени являются большие размеры абсцесса (> 10 см), высокий риск разрыва абсцесса, расположение его в левой доле печени (риск разрыва в перикард) и неэффективность медикаментозного лечения. Аспират должен быть направлен на микроскопию, культуральное исследование, выявление антигенов и ПЦР, если это возможно. Целесообразно проведение окраски материала по Граму в случае подозрения на наличие пиогенной флоры.
Показаниями к проведению ректосигмоскопии и колоноскопии с биопсией (материал должен быть взят из края язвы толстой кишки) являются:
- Отрицательные результаты исследования кала при положительных результатах серологического исследования сыворотки крови.
- Отрицательные результаты исследования кала и крови на наличие антител к дизентерийной амебе на фоне клиническая картина амебиаза.
- Необходимость оценки тяжести поражения кишечника.
- Подозрение на фульминантной колит является относительным показанием к проведению колоноскопии, поскольку при этом существенно возрастает риск перфорации кишечника.
При эндоскопическом исследовании наблюдаются небольшие изъязвления слизистой оболочки, покрытые экссудатом желтого цвета. Слизистая оболочка между язвами выглядит «нормальной». Эндоскопическая картина при кишечном амебиазе напоминает такую же, как при воспалительных заболеваниях кишечника. В слепой и восходящей ободочной кишке иногда визуализируются амебомы. Исследование биоптата, взятого из края язвы, позволяет идентифицировать трофозоиты. Характерные гистологические изменения также включают утолщение слизистой оболочки, множественные дискретные язвы, разделенные участками «нормальной» слизистой оболочки толстой кишки, диффузное воспаление и отек слизистой оболочки, некротические изменения стенки кишечника.
Большинство больных с амебиазом могут лечиться в амбулаторных условиях. Показаниями к госпитализации больных с амебиазом являются:
- Тяжелый колит и гиповолемия, что требует парентеральной регидратации.
- Абсцесс печени, этиология которого не определена, или если не наблюдается улучшения состояния при проведении эмпирического лечения.
- Фульминантный колит.
- Подозрение на разрыв абсцесса печени, перитонит.
Серьезной ошибкой является восприятие кишечного амебиаза как воспалительного заболевания кишечника и назначения кортикостероидов – последние существенно ухудшают течение заболевания. Поэтому при подозрении на воспалительное заболевание кишечника важно исключить амебиаз.
Лечение больных с амебиазом может потребовать консультаций врача-инфекциониста, хирурга и гастроэнтеролога. Потребности в назначении специальной диеты нет.
Этиотропное лечение. Все больные амебиазом требуют проведения лечения (в том числе пациенты с бессимптомными формами, учитывая риск развития инвазивных форм заболевания в будущем). Для лечения больным с бессимптомным амебиазом рекомендуется применять только внутрипросветные препараты: Паромомицин, Йодохинол и Дилоксанида фуроат, которые практически не всасываются в кишечнике.
Метронидазол является препаратом выбора для лечения больных с инвазивным амебиазом. Препарат уничтожает вегетативные формы дизентерийной амебы, однако не устраняет цисты амеб в кишечнике. Метронидазол применяется в дозе 500-750 мг 3 раза в сутки внутрь в течение 7-10 дней.
Тинидазол также одобрен Управлением по контролю за пищевыми продуктами и лекарственными средствами США (Food and Drug Administration – FDA) для лечения больных с кишечным амебиазом и амебным абсцессом печени. Препарат применяется в дозе 2000 мг 1 раз в сутки внутрь в течение 3 дней при кишечном амебиазе и в течение 5 дней при амебном абсцессе печени.
Применение препаратов производных нитроимидазола характеризуется клинической эффективностью в 90% случаев. Применение тинидазола может быть более эффективным и ассоциируется с меньшим количеством побочных явлений, чем метронидазола.
Лечение больных с амебным колитом должно включать как препарат группы нитроимидазолов, так и «внутрипросветный» препарат (Паромомицин в дозе 25-35 мг/кг/сут в 3 приема внутрь 5-10 дней или Дилоксанида фуроат 500 мг 3 раза в сутки 10 дней). «Внутрипросветный» препарат применяется после завершения терапии Нитроимидазолом.
Лечение амебного абсцесса печени размером менее 10 см состоит в проведении консервативной терапии. Если в течение 72 часов от начала этиотропной терапии не наблюдается клинического улучшения, а также если размеры абсцесса больше 10 см или очаг локализуется в левой доле печени, показано проведение дренирования.
Антибиотики широкого спектра действия могут быть добавлены в схему лечения больных с амебиазом при подозрении на вторичную бактериальную суперинфекцию (в случаях фульминантного амебного колита, при перфорации). Иногда наблюдается бактериальная коинфекция амебного абсцесса печени. В таком случае добавление антибиотиков в схему лечения необходимо при отсутствии быстрой реакции на терапию Нитроимидазолами. При лечении больных следует избегать применения лоперамида.
Хирургическое лечение амебиаза показано в случаях перфорации кишечника, массивного кишечного кровотечения, токсического мегаколон (развивается на фоне применения кортикостероидов).
Первичная профилактика амебиаза включает предупреждение контаминации воды и пищевых продуктов цистами дизентерийной амебы, а также выявление и лечение бессимптомных носителей E. histolytica. Важно проводить скрининг на амебиаз всех членов семьи или сожителей, которые проживают вместе с больным амебиаз (вторичная профилактика).
Следует помнить, что цисты амеб не обезвреживаются слабыми растворами хлора, йода или мылом. Поэтому в эндемичных регионах перед употреблением воды важно кипятить ее в течение 1 мин. Овощи необходимо замачивать в уксусной кислоте за 10-15 мин до еды. Вакцины против амебиаза не существует.
источник
В подавляющем большинстве случаев инвазивного амебиаза с локализацией поражений в толстой кишке наиболее надежными диагностическими процедурами представляются ректороманоскопия с немедленным микроскопическим исследованием ректальных мазков (эффективно для постановки диагноза в случаях, когда поражения слизистой находятся в нижних отделах толстого кишечника — прямая и сигмовидная кишка) и/или свежих проб фекалий на наличие подвижных трофозоитовE.histolyticaгематофагов.Паразитологический диагноз должен выполняться лаборантами, хорошо квалифицированными в этой области.
Основными методами являются исследование нативного неокрашенного мазка и свежего мазка, окрашенного йодом. Промежуток времени от момента выделения фекалий до исследования не должен превышать 15-20 мин. Под термином «теплые фекалии» следует понимать фекалии, не остывшие после выделения их из организма, но не подогретые искусственно. Если препараты фекалий не могут быть просмотрены немедленно, материал следует заключить в поливиниловый спирт или заморозить, так как при комнатной температуре трофозоиты разрушаются через 30 мин. Исследуемый материал должен собираться в чистую сухую посуду, стерилизованную кипячением, так как вегетативные формы амеб весьма чувствительны к химическим веществам (дезсредствам).
Доставленный в лабораторию материал прежде всего подвергают макроскопическому осмотру. При осмотре отмечают консистенцию, наличие крови и слизи. В первую очередь подлежат исследованию неоформленные фекалии со слизью и кровью, так как в них есть основание предполагать наличие вегетативных форм амеб. Практически у всех больных с острым амебным колитом реакция на скрытую кровь положительна. Учитывая, что проведение этого теста несложное, его следует рекомендовать в тех случаях, когда вероятность диагноза амебной дизентерии высока, а в фекалиях больного макроскопически прожилки крови не определяются.
Жидкие кровянисто-слизистые фекалии могут быть исследованы без добавления физиологического раствора. В оформленных фекалиях обнаруживают только цисты, в таких случаях мазок приготавливают с добавлением физиологического раствора. Если больной обратился к врачу в период, когда у него функция кишечника нормальная и при исследовании обнаруживается малое количество цист, или они совсем не обнаруживаются при обычном исследовании, а есть основания предполагать, что расстройства кишечника в прошлом обусловлены паразитированием E.histolytica, применяются методы обогащения цист. Наиболее часто применяют метод отстаивания или метод центрифугирования (формалин-эфирного осаждения).
Характеристика вегетативных форм и цист E.histolytica в нативных мазках приведена в разделе «Морфология».
В свежих, окрашенных раствором Люголя, препаратах вегетативные формы теряют подвижность, приобретая круглую форму. Цитоплазма окрашивается в коричневый цвет. Если ядро располагается близко к поверхности, его можно заметить в виде кольца, окрашенного в более светлый цвет, чем цитоплазма. В центре маленькая кариосома в виде блестящей точки.
В препаратах, окрашенных раствором Люголя, цисты правильной круглой формы, иногда овальные, с гладкой оболочкой желтого со светло-коричневым оттенком цвета. Размеры цист 10-15 мкм. Мелкозернистая цитоплазма окрашивается в равномерный золотисто-коричневый цвет, видны ядра: одно или два в незрелых цистах и четыре — в зрелых. Для правильного подсчета ядер необходимо непрерывно вращать микровинтом, так как ядра редко лежат в одной плоскости. Ядра правильной круглой формы с тонким ободком и точечной кариосомой в центре. Гликогеновая вакуоль окрашивается в светло-бурый цвет, она имеет расплывчатые контуры и не резко отграничена от цитоплазмы. В молодых цистах гликогена много. Хроматоидные тела представлены в виде бесцветных и блестящих глыбок и брусочков с тупыми закругленными концами.
Исследование свежих препаратов (нативный препарат и окрашенный раствором Люголя) должно применяться при каждом анализе на простейшие кишечника.
В некоторых случаях для уточнения морфологических признаков обнаруженных амеб пользуются методом исследования постоянных, окрашенных железным гематоксилином по Гайденгайну, препаратов.
Вегетативные формы дизентерийной амебы в препаратах, окрашенных по Гайденгайну, хорошо выделяются на фоне многочисленных эритроцитов, отдельных лейкоцитов и бактерий. Размеры трофозоитов варьируют от 12-25 до 22-45 мкм в диаметре, в среднем около 23 мкм. Форма амеб вытянутая, часто округлая, в большинстве случаев хорошо обнаруживается светло-серая гомогенная эктоплазма и мелкозернистая темно-серая эндоплазма. Ядро круглое, пузырьковидное, с темной оболочкой, под которой в один слой располагаются мелкие, одинаковой величины, правильной формы зернышки периферического хроматина. В центре ядра находится точечнаякариосома. В препаратах могут встречаться амебы на различных стадиях дегенерации. Цитоплазма грубо вакуолизирована, ядро уплотнено (пикнотическое), темно-окрашенное.
В мелких просветных формах дизентерийной амебы при окраске по Гайденгайну, зерна периферического хроматина нередко образуют серповидное скопление под ядерной оболочкой, что отличает его от ядра тканевой формы.
Цисты при окраске железным гематоксилином имеют общий вид и размеры такие же, как и окрашенные раствором Люголя. В одном и том же препарате могут быть обнаружены незрелые одно- и двуядерные цисты и зрелые четырехядерные. Размеры ядер в цистах различной степени зрелости неодинаковые : в одноядерных цистах ядро крупное (3-5 мкм), в двуядерных ядра средней величины (2-4 мкм), в четырехядерных — самые мелкие (2-3 мкм). Как и в ядрах тканевых форм зерна периферического хроматина также располагаются под ядерной оболочкой тонким равномерным слоем. В цитоплазме многих цист обнаруживаются хроматоидные тела в виде коротких толстых палочек с закругленными концами. В наибольшем количестве они содержатся в одноядерных цистах, в наименьшем — в четырехядерных.
Можно производить окраску препаратов фекалий ускоренным методом по Гурвичу: на фиксированный мазок наливают 3% раствор железоаммиачных квасцов и подогревают до появления паров, споласкивают в дистиллированной воде , наливают на стекло гематоксилин и также нагревают до появления паров, снова споласкивают в дистиллированной воде и дифференцируют обычным методом в 1,5-2% железоаммиачных квасцах, затем промывают в проточной воде, проводят через спирты, ксилол, заключают в канадский бальзам. Приготовленные таким образом препараты кишечных простейших исследуют с иммерсионной системой. В ряде случаев дизентерийную амебу необходимо дифференцировать от непатогенных амеб, в основном от кишечной амебы.
источник
Амебиаз (амебная дизентерия) – протозойное заболевание, вызванное дизентерийной амебой (Entamoeba histolytica) характеризующееся язвенным поражением кишечника (кишечный амебиаз) и, в осложненных случаях, – формированием абсцессов печени, мозга и др. органов (внекишечный амебиаз). Кишечный амебиаз регистрируется в различных регионах мира, но наибольшую распространенность имеет в странах с тропическим и субтропическим климатом. Источником заболевания является больной человек или носитель, выделяющий цисты амеб с фекалиями. Цисты обладают высокой устойчивостью во внешней среде, что определяет водный, алиментарный и контактно-бытовой пути передачи возбудителя. Особенностью амебиаза является длительный инкубационный период (20–40 дней, в некоторых случаях до 3 месяцев).
Показания к обследованию: Пациенты с ОКИ с синдромом гемоколита.
Материал для исследований
- Образцы фекалий – микроскопические исследования, выявление ДНК E.histolytica;
- сыворотка крови – выявление АТ.
Этиологическая лабораторная диагностика включает визуальное обнаружение E.histolytica с использованием микроскопии, выявление ДНК E.histolytica, выявление АТ к АГ микроорганизма.
Сравнительная характеристика методов лабораторных исследований
Наиболее распространенным методом диагностики кишечного амебиаза является микроскопия образцов фекалий, которая позволяет выявить большую вегетативную (тканевую) форму амебы с фагоцитированными эритроцитами. Микроскопическое исследование рекомендуется проводить в два этапа. На первом этапе исследуют нативные или окрашенные препараты фекалий для выявления вегетативных форм возбудителя. При отрицательных результатах исследования необходимо провести предварительное обогащение образца, которое позволяет выявить цисты амеб.
Ложноположительные результаты исследования могут быть связаны с наличием в исследуемых образцах сапрофитных амеб. макрофагов, содержащих эритроциты, ферментированной клетчатки и др.
Обнаружение ДНК E. histolytica с использование методов АНК (преимущественно ПЦР), дает возможность с наибольшей специфичностью выявлять патоген, находит в последние годы все большее применение в диагностике кишечного амебиаза. Обнаружение ДНК методом ПЦР не позволяют дифференцировать острое заболевание от носительства просветных форм E. histolytica на фоне ОКИ другой этиологии.
Для выявления специфических АТ используют ИФА, РНИФ, РНГА. Методы определения АТ просты в применении, однако не позволяют дифференцировать текущее и недавно перенесенное заболевание и выявлять носителей просветных форм.
Для выявления амебных абсцессов при внекишечном амебиазе наиболее информативны различные формы лучевой диагностики.
Показания к применению различных лабораторных исследований
При проведении исследований в регионах с высокой распространенностью амебиаза (тропические и субтропические зоны), при наличии квалифицированных специалистов, имеющих опыт микроскопической диагностики амебиаза, целесообразно применение микроскопии как скринингового метода, обладающего большей универсальностью по отношению к спектру возбудителей, характерных для данных территорий.
При проведении исследований в неэндемичных регионах целесообразно применение комплекса методологически унифицированных тестов для выявления ДНК возбудителя методом ПЦР и исследований по выявлению специфических АТ для дифференцировки стадии заболевания и выявления носительства E. histolytica.
Применение инструментальных методов исследований является обязательным для исключения внекишечных осложнений амебиаза (наиболее частая форма – амебные абсцессы печени).
Особенности интерпретации результатов лабораторных исследований
При кишечном амебиазе безусловным подтверждением амебной этиологии поражения кишечника является обнаружение вегетативных форм амеб, фагоцитирующих эритроциты, при исследовании окрашенного или нативного препарата фекалий без их обогащения. Диагностическая чувствительность такого исследования у пациентов с подострым и хроническим течением заболевания бывает невысокой. Более высокая чувствительность достигается при использовании методов обогащения фекалий, однако они позволяют проводить концентрирование только цист амеб. Выявление цист имеет меньшее диагностическое значение и не позволяет подтвердить этиологию острых форм язвенного поражения кишечника. Результаты выявления ДНК тоже не позволяют проводить дифференцировку между вегетативными и просветными формами патогена, а также его цистами.
Выявление АТ к E.histolytica позволяет дифференцировать носительство просветных форм от заболевания, но может давать положительные результаты при недавно перенесенном заболевании. Особенно высокие уровень уровни АТ выявляют у пациентов с внекишечными осложнениями в виде амебных абсцессов.
Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
Copyright ФБУН Центральный НИИ Эпидемиологии Роспотребнадзора, 1998 — 2019
Центральный офис: 111123, Россия, Москва, ул. Новогиреевская, д.3а, метро «Шоссе Энтузиастов», «Перово»
+7 (495) 788-000-1, info@cmd-online.ru
! Продолжая использовать наш сайт, вы даете согласие на обработку файлов cookie, пользовательских данных (сведения о местоположении; тип и версия ОС; тип и версия Браузера; тип устройства и разрешение его экрана; источник откуда пришел на сайт пользователь; с какого сайта или по какой рекламе; язык ОС и Браузера; какие страницы открывает и на какие кнопки нажимает пользователь; ip-адрес) в целях функционирования сайта, проведения ретаргетинга и проведения статистических исследований и обзоров. Если вы не хотите, чтобы ваши данные обрабатывались, покиньте сайт.
источник
· Микроскопический метод — выявление тканевых форм паразитов и их цист в фекалиях.
· Серологические методы – выявление антител к амебе.
Микроскопические методы
· Нативно исследуют свежие теплые фекалии, т.к. амебы вне кишечника выживают не более 40 мин.
· Выбирают комочки слизи, готовят мазок на предметном стекле в капле 0,9 % раствора NaCl (физиологический раствор).
· Желательно использовать нагревательный столик для усиления подвижности амеб.
· При увеличении х 400 ищут подвижные вегетативные формы.
· Другой мазок свежих фекалий окрашивают раствором Люголя для идентификации ядра.
· При выявлении в фекалиях только forma minuta или цист диагноз «Амебиаз» не ставят, т.к. они могут быть признаком носительства. При наличии клиники исследование повторяют.
Окрашенные препараты готовят из свежих фекалий или из фиксированных образцов, что позволяет выявить цисты и вегетативные формы простейших.
· Окраска Люголем, гематоксилином по Гейденгайну, трихромом по Массону, метиленовым синим.
· При пункции абсцесса амебы обнаруживаются в пробах, взятых на внутренней поверхности капсулы абсцесса, в гное их меньше. Антибиотикотерапия может обусловить отрицательный результат.
· Рентгенография, КТ, УЗИ позволяют выявить амебные абсцессы, для них характерно неполное заполнение полужидким содержимым.
· ИФА, НРИФ результативны на 75 – 80 % при амебной дизентерии и на 95 % при амебных абсцессах. Носительство просветных форм не вызывает образование антител.
· Молекулярный анализ (ПЦР) важен для дифференциальной диагностики E. histolytica c E. Dispar (непатогенна).
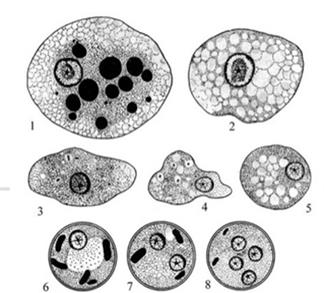 | Рис. 2. Различные формы дизентерийной амебы: 1 — E. histolytica forma magna с фагоцитированными эритроцитами; 2 — E. histolytica forma magna без фагоцитированных эритроцитов; 3 – 5 — E. histolytica forma minuta; 6 – 8 – одно-, двух- и четырехъядерные цисты. |
Профилактика
· Личная гигиена: чистота рук, мытье горячей водой овощей и фруктов, защита продуктов питания от тараканов и мух.
· Выявление и лечение больных амебиазом и носителей.
· Планово на амебиаз обследуются работники системы водоснабжения и питания.
· Наблюдение за санитарным состоянием водоисточников, пищевых предприятий, продовольственных магазинов и рынков.
· Санитарно-просветительская работа среди населения.
· При выявлении любой формы амеб проводится лечение.
· Контроль излеченности – трехкратный отрицательный результат анализа на дизентерийную амебу.
· Диспансерное наблюдение за переболевшими в течение года с контрольными анализами 1 раз в квартал.
2. Кишечная амеба Entamoeba coli
· Чаще других встречается в фекалиях человека (инфицированность до 50 %), локализуется в просвете толстого кишечника, не выделяет протеолитические ферменты и не повреждает стенку кишки.
· Обычно непатогенна.
· В цитоплазме трофозоитов (15 – 50 мкм) – бактерии, грибы, вегетативные формы и цисты других простейших. Псевдоподии широкие, расплывчатой формы.
· У живых кишечных амеб видно ядро. Ядрышко расположено эксцентрично, хроматин неравномерный, в виде крупных глыбок или зёрен.
· Цитоплазма сильно вакуолизирована, вакуоли имеют характерную продолговатую или щелевидную форму.
· Цисты округлые, реже овальные (10 – 20 мкм), содержат 1 – 8 ядер. Незрелые цисты (чаще 2 ядра): гликогеновые вакуоли (темно-коричневые при окраске раствором Люголя) оттесняют ядра к краю цисты. Зрелые цисты: вакуолей нет. Кишечная амеба схожа с дизентерийной, поэтому в сомнительных случаях продолжают исследование до обнаружения типичной 8-ядерной цисты.
3. Амёба Гартмана Entamoeba hartmanni
· Сходна с просветной формой E. Histolytica.
· Размеры трофозоита 5 – 12 мкм, ядро – 2,5 мкм. Встречаются 2-ядерные особи.
· Цитоплазма сильно вакуолизирована. Движения активные.
· Цисты округлые (5 – 7 мкм), число ядер и их строение, как у E. Histolytica. Незрелые (одно- и двухъядерные) цисты: гликогеновые вакуоли. При окраске гематоксилином имеют более интенсивную окраску. Обильные палочковидные хроматоидные тельца могут маскировать ядра и затруднять их подсчет.
4. Йодамёба Бючли Iodamoeba bütschlii
· D 6 – 23 мкм, сильно вакуолизированная цитоплазма содержит множество пищевых частиц.
· Ядро (3 – 5 мкм) видно на окрашенных препаратах. Ядрышко крупное, расположено центрально. Периферический хроматин отсутствует.
· Цисты неправильной продолговатой формы (5 – 20 мкм), имеют одно ядро, расположенное на периферии или пристеночно.
· Ядро не окрашивается раствором Люголя, имеет вид светлого пятнышка. Крупная гликогеновая вакуоль бурого цвета. Хроматоидные тельца отсутствуют. При окрашивании гематоксилином в ядрах цист можно увидеть эксцентрично расположенное ядрышко.
5. Карликовая амёба Endolimax nana
· Самая маленькая из амеб, обитающих в человеке (5 – 14 мкм).
· Псевдоподии тупые, короткие, образуются медленно. Цитоплазма вакуолизированная, содержит бактерии.
· Ядро (около 2 мкм) редко видно в неокрашенных препаратах. Ядрышко крупное, располагается чаще центрально, иногда имеет неправильную форму. Периферический хроматин отсутствует.
· Цисты овальные (5 – 14 мкм). Встречаются как незрелые одно- и двухъядерные цисты, так и зрелые четырехъядерные. Хроматоидные тельца отсутствуют.
6. Диентамёба Dientamoeba fragilis
· Относится к жгутиконосцам, но морфологически сходна с амёбами.
· Трофозоит – 4 – 18 мкм. Цитоплазма мутная, вакуолизированная, содержит бактерии.
· При окраске по Гайденгайну (железным гематоксилином)видны два ядра (диагностический признак).
7. Амёба Полеки Entamoeba polecki
· Обычно обитает в толстой кишке животных, у человека обнаруживается редко.
· Трофозоиты (10 – 25 мкм) округлые, с широкими тупыми псевдоподиями. Цитоплазма гранулированная, содержит крупные вакуоли.
· Ядра (3,5 мкм) иногда различимы в нативных препаратах. При окраске по Гайденгайне в ядрах видны мелкие ядрышки (часто больше одного), расположены эксцентрично. Периферический хроматин мелкогранулярный, равномерный, но может концентрироваться в крупные скопления под ядерной мембраной.
· Цисты сферические или овальные (9 – 17 мкм), имеют одно ядро (редко два). Ядрышко эксцентричное, периферический хроматин в виде глыбок. Хроматоидные тельца многочисленные, мелкие или несколько крупных овальной, палочковидной и неправильной формы. Цисты имеют крупную вакуоль, не окрашивающуюся раствором Люголя.
Рис. 3. Сравнительная характеристика кишечных амеб
8. Ротовая амёба Entamoeba gingivalis
· Обычно непатогенна, рассматривается как комменсал человека.
· Локализация: десневые карманы, между зубами, в кариозных полостях, в лунках небных миндалин при хроническом тонзиллите.
· Питание: бактерии ротовой полости, лейкоциты и частицы пищи.
· Способ передачи от человека при поцелуях, воздушно-капельным путем, через общие зубные щетки.
· Цитоплазма трофозоита (5 – 35 мкм): светлая эктоплазма и вакуолизированная эндоплазма. Псевдоподии широкие, многочисленные. В пищеварительных вакуолях: грибы, бактерии, эпителий, лейкоциты.
· Ядра (1,7 – 6,7 мкм) у живых амеб не видны. При окраске по Гейденгайну в ядре выявляется мелкое ядрышко. Периферический хроматин – в виде отдельных глыбок, разных по величине и размеру.
9. Blastocystis hominis – бластоцистис
· В настоящее время бластоцисты отнесены к амебам.
· В большинстве случаев рассматривается как комменсал кишечника у практически здоровых людей.
· Blastocystis hominis –возбудитель бластоцистоза человека.
· Отнесен к оппортунистическим инфекциям у лиц с иммунной недостаточностью, в т.ч. у ВИЧ-инфицированных.
· Клинические проявления неспецифичны. Характерен неустойчивый стул, диарея, боли в животе, тошнота. Способствуют развитию синдрома раздраженной толстой кишки.
· Распространение повсеместное практически у всех видов животных и человека. Может передаваться от животных к людям и наоборот.
· Бластоцист – наиболее часто встречающийся (до 65 %) кишечный паразит человека. Обнаружен у людей всех возрастов, полов. Заражение круглогодичное.
Локализация – слепой отдел толстого кишечника.
Способ заражения – фекально-оральный.
· Вакуолярная стадия чаще других встречается в фекалиях человека. Форма – округлая или овальная, размер – 8 – 18 мкм. Характерная морфологическая особенность – наличие центральной вакуоли («центрального тела»), занимающей почти весь объем паразита. По периферии бластоцист тонким слоем располагается цитоплазма, в которой находятся ядра, чаще – 1 – 4. нередко хроматин собирается в виде полумесяца на одном из полюсов.
· Амебоидная стадия (5 – 15 мкм) – псевдоподии формируются медленно и не участвуют в поступательном движении, их количество – 1 – 2.большую часть клетки занимает центральная вакуоль.
· Гранулярная стадия (5 – 10 мкм) – похожа на вакуолярную стадию, в центральной вакуоли содержатся гранулы разной формы и размеров (миелоподобные включения, капли липидов, кристаллические образования, мелкие пузырьки).
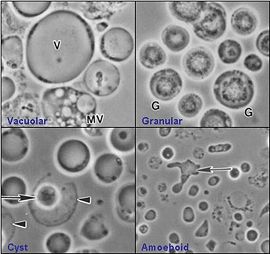 | Способ размножения – прямое бинарное деление. Диагностика. Микроскопическое исследование мазка фекалий (копрологический метод). Профилактика. Правила личной гигиены. Рис. 4. Различные стадии развития Blastocystis hominis |
10. Амёбы группы Limax
(свободноживущие амёбы – факультативные паразиты человека)
Акантамебы Acanthamoeba
Заболевание — акантамебиаз– протозооз.
Локализация в организме человека — поражают глаза, кожу, центральную нервную систему.
Распространение – повсеместное. Заболеваемость спорадическая, заражение возможно во все сезоны года. Наиболее часто случаи заболевания регистрируются в странах с тропическим и субтропическим климатом.
· Амебы рода Acanthamoeba — аэробы, обитают в почве и теплых пресноводных водоемах. Особенно много их в водоемах, образованных сбросами электростанций и загрязненных сточными водами.
· Обычно свободноживущие организмы, попадая в организм человека, способны переходить к паразитизму и заканчивать в организме хозяина свой цикл развития, образуя цисты.
· Контактно-бытовой — при попадании амеб с зараженной водой на травмированную кожу, роговицу глаз.
· Воздушно-капельный – через носоглотку при попадании пыли, содержащей цисты акантамеб.
Инвазионная стадия
Источник заражения – внешняя среда – контаминированные амебами вода и почва.
Стадии:трофозоит и циста.
· Трофозоит – овальный, треугольный, неправильной формы. D 10 – 45 мкм. Сферическое ядро с крупной кариосомой. В цитоплазме – сократительная и пищеварительные вакуоли. Псевдоподии — шиловидные, нитевидные, игловидные.
· Цисты – D 7 – 25 мкм, одноядерные, с многослойной оболочкой. Устойчивы к высыханию. Эксцистируются при температуре выше 28 °С.
Рис. 5. Цикл развития акантамебы:
d – диагностическая стадия;
1 – инвазия акантамебы через роговицу глаз приводит к острому кератиту;
2 – развивается гранулематозный амебный энцефалит (ГАЭ) и/или генерализованное заболевание у людей с ослабленной иммунной системой;
3 – развиваются ГЭА, генерализованное заболевание или поражение кожи у людей с ослабленной иммунной системой.
Жизненный цикл
· Наличие большого количества органических веществ и высокая температура воды (28°С и выше) в этих водоемах способствуют резкому увеличению в них популяций амеб.
· При понижении температуры воды, изменении рН или подсыхании субстрата акантамебы инцистируются.
· Цисты устойчивы к высыханию, охлаждению и действию многих антисептиков в стандартных концентрациях.
Дата добавления: 2017-06-02 ; просмотров: 3083 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
источник
Основной метод диагностики — бактериологическое исследование кала. Для выявления гистологических амёб исследуют их содержание в свежевыделенных испражнениях. При этом анализ нужно проводить не позднее 10 — 20 минут с момент взятия материала, так как амёбы спустя это время теряют свою подвижность, что делает невозможной достоверную диагностику. Готовят нативный мазок и наблюдают подвижные вегетативные формы. Анализы проводят многократно. При невозможности исследования свежевыделенных испражнений, допустимо консервирование. Для диагноза, кроме выявленных вегетативных форм амёб в испражнениях; должны быть и клинические проявления. Выявление цист не даёт основания для постановки диагноза, но может говорить о носительстве.
Паразитологическую диагностику кишечных протозойных болезней следует поручать только опытным лаборантам, имеющим специальную подготовку и способным от дифференцировать друг от друга весьма сходные между собой патогенные и непатогенные виды. В бланках лабораторных анализов необходимо точно указывать, какие виды и формы простейших, в том числе и непатогенных, обнаружены.
Специфичный метод ПЦР, позволяющий относительно просто и быстро идентифицировать в фекалиях одновременно Е. histolytica и Е. dispar.
При клинических данных, указывающих на возможное поражение кишечника, рекомендуется проведение ректо- или колоноскопии с получением биопсийного материала. Этими методами можно выявить наличие язв в кишечнике, амебомы, стриктуры и другие патологические изменения. Характерной чертой изменений при амебиазе является очаговый, а не диффузный тип поражения.
Диагностика внекишечного амебиаза, в частности абсцесса печени, проводится путем УЗИ и Компьют. Томографии, которые позволяют определить локализацию, размеры, число абсцессов, а также контролировать результаты лечения. Рентгенологическое исследование позволяет |выявить высокое стояние купола диафрагмы, наличие выпота в плевральную полость, абсцессы в легких.
Специфические противоамебные антитела с помощью серологических методов (ИФА, НРИФ)
Лечение. Все препараты, используемые для лечения амебиаза, можно разделить на 2 группы: контактные (просветные), воздействующие на кишечные просветные формы, и системные тканевые амсбоциды.
Для лечения неинвазивного амебиаза (бессимптомных носителей) используют просветные амебоциды: дилоксанида фуроат, этофамид, клефамид, паромомицин.
Для лечения инвазивного амебиаза применяют системные тканевые амебоциды. Препаратами выбора являются 5-нитроимидазолы: метронидазол, тинидазол, орнидазол, секнидазол. Их используют как для лечения кишечного амебиаза, так и абсцессов любой локализации. Помимо препаратов из группы 5-нитроимидазолов для лечения инвазивного амебиаза и прежде всего амебных абсцессов печени иногда используют дегидроэметин дигидрохлорид и хлорохин.
Для противопаразитарного лечения больных инвазивным кишечным амебиазом применяют следующие ЛС:
метронидазол — 30 мг/кг в 3 приема в течение 8—10 дней; тинидазол — 30 мг/кг/сут однократно в течение 3 дней; орнидазол — 30 мг/кг/сут однократно в течение 5 дней; секнидазол — 30 мг/кг/сут однократно в течение 1—3 дней. Для лечения больных с амебными абсцессами печени и других органов применяют те же ЛС из группы 5-нитроимидазолов более длительными курсами:
метронидазол — 30 мг/кг/сут в/в или перорально в 3 приема в течение 10 дней;
тинидазол — 30 мг/кг/сут однократно в течение 10 дней; орнидазол — 30 мг/кг/сут однократно в течение 10 дней; секнидазол — 30 мг/кг/сут однократно в течение 5 дней. В качестве альтернативной схемы лечения амебного абсцесса печени могут быть использованы:
дегидроэметин дигидрохлорид — 1 мг/кг/сут однократно в/м (не более 60 мг/сут) в течение 4—6 дней;
хлорохин — 600 мг основания в день в течение 2 дней, затем по 300 мг основания в течение 2—3 нед. — одновременно или сразу же после завершения курса дегидроэметина. После завершения курса лечения системными тканевыми аме-Гюцидными ЛС с целью элиминации оставшихся амеб в кишечнике применяют следующие просветные амебоциды:
дилоксанида фуроат по 500 мг 3 раза/сут 10 дней (детям 20 мг/кг/сут);
этофамид — 20 мг/кг/сут в 2 приема в течение 5—7 дней; паромомицин — 1000 мг/сут в 2 приема в течение 5—10 дней. Эти же препараты применяют для санации паразитоносителей. Тяжелым больным с амебной дизентерией из-за возможной перфорации кишечника и развития перитонита рекомендуется дополнительно назначать препараты группы тетрациклина.
После успешной химиотерапии абсцесса печени остаточные полости обычно исчезают в течение 2—4 мес., однако возможно и позднее.
Аспирация (или чрескожное дренирование) абсцесса рекомендуется при больших размерах (более 6 см в диаметре), локализации абсцесса в левой доле или высоко в правой доле печени, сильных болей в животе и напряжении брюшной стенки из-за возможной угрозы разрыва абсцесса, а также при отсутствии эффекта от химиотерапии в течение 48 ч от ее начала.
источник
Амебиаз – протозойное антропонозное заболевание, характеризующееся развитием язвенного колита и абсцедированием внутренних органов. Оно широко распространено в странах с субтропическим и тропическим климатом. В последние годы амебиаз стал диагностироваться и в других регионах, что объясняется развитием зарубежного туризма и ростом миграции населения, однако эпидемиологические вспышки здесь практически не наблюдаются, заболевание регистрируется в виде спорадических случаев.
Амебиаз чаще всего поражает детей старших возрастных групп и людей среднего возраста. В общей структуре смертности от паразитарных инфекций он занимает второе место, уступая только малярии.
Иммунитет при заболевании нестерильный. Невосприимчивость к инфекции сохраняется только на период обитания в просвете кишечника возбудителя амебиаза.
Возбудителем амебиаза является Entamoeba histolytica (гистолитическая амеба), относящаяся к простейшим. Жизненный цикл паразита представлен двумя сменяющими друг друга в зависимости от условий окружающей среды стадиями: цисты (стадия покоя) и трофозита (вегетативной формы). Трозофит проходит ряд стадий развития, в каждой из которых может пребывать длительно:
- тканевая форма – характерна для острого амебиаза, обнаруживается в пораженных органах, изредка в кале;
- большая вегетативная форма – обитает в кишечнике, поглощает эритроциты, обнаруживается в фекалиях;
- просветная форма – характерна для хронического амебиаза, обнаруживается также в стадии ремиссии в кале после приема слабительного средства;
- предцистная форма – так же, как и просветная, характерна для хронического амебиаза и амебиаза в стадии ремиссии (реконвалесценции).
Источником инфекции являются больные хронической формой амебиаза в стадии ремиссии и цистоносители. При острой форме заболевания или обострении хронической больные выделяют в окружающую среду нестойкие вегетативные формы Entamoeba histolytica, не представляющие эпидемиологической опасности.
Механизм заражения – фекально-оральный. Путь передачи возбудителя амебиаза – пищевой, водный, контактный. Попав в нижние отделы желудочно-кишечного тракта зрелые цисты превращаются в просветную непатогенную форму, которая питается кишечными бактериями и детритом. В дальнейшем эта форма либо вновь превращается в цисты, либо становится большой вегетативной формой паразита. Последняя выделяет протеолитические ферменты, позволяющие ей проникнуть в толщу кишечной стенки, где она превращается в тканевую форму.
Тканевая форма возбудителя амебиаза паразитирует в подслизистом и слизистом слое стенок толстого кишечника, приводя к постепенному разрушению эпителиальных клеток, образованию микроабсцессов и нарушениям микроциркуляции. Все это в результате становится причиной образования множественных язв толстого кишечника. Патологический процесс локализуется преимущественно в области слепой кишки и восходящей части ободочной кишки, значительно реже поражает прямую и сигмовидную кишку.
С током крови гистолитические амебы разносятся по организму и попадают во внутренние органы (поджелудочная железа, почки, головной мозг, легкие, печень), приводя к образованию в них абсцессов.
Факторами, повышающими риск заражения амебиаза, являются:
- низкий социально-экономический статус;
- проживание в регионах с жарким климатом;
- несоблюдение правил личной гигиены;
- несбалансированное питание;
- стресс;
- дисбактериоз кишечника;
- иммунодефицит.
По рекомендации ВОЗ, принятой в 1970 году, выделяют следующие формы амебиаза:
Российские инфекционисты расценивают кожную и внекишечную форму заболевания как осложнение кишечной формы.
Наиболее опасным осложнением внекишечного амебиаза является перфорация амебного абсцесса. Она наблюдается 10–20% случаев амебиаза печени и сопровождается очень высокой летальностью (50-60%).
Кишечный амебиаз может протекать в виде острого или хронического (рецидивирующего или непрерывного) процессов разной степени тяжести.
Часто амебиаз регистрируется в виде микст-инфекции, одновременно с другими протозойными и бактериальными кишечными инфекциями.
Инкубационный период продолжается от недели до нескольких месяцев, но чаще всего составляет 3–6 недель.
Симптомы амебиаза определяются клинической формой заболевания.
При кишечном амебиазе у пациента возникают и постепенно нарастают боли в области живота. Возникает частый стул. Каловые массы содержат значительное количество слизи и крови, в результате чего приобретают характерный вид малинового желе.
Одновременно с появлением симптомов колита развивается интоксикационный синдром, для которого характерны:
- субфебрильная лихорадка (реже она может носить фебрильный характер, т. е. свыше 38 °С);
- общая слабость, снижение работоспособности;
- артериальная гипотензия;
- тахикардия;
- снижение аппетита.
Острое течение кишечной формы амебиаза без лечения продолжается 4–6 недель. Самопроизвольное выздоровление и полная санация организма больного от возбудителя наблюдается крайне редко. Чаще всего без лечения заболевание переходит в хроническую рецидивирующую форму, при которой через каждые несколько недель или месяцев возникают обострения.
Хроническая форма кишечного амебиаза без адекватной терапии длится десятилетиями. Для нее характерно развитие нарушений всех видов обмена веществ (анемия, эндокринопатия, гиповитаминоз, истощение вплоть до кахексии). При сочетании хронического амебиаза с другими кишечными инфекциями (сальмонеллез, шигеллез) формируется типичная клиническая картина тяжело протекающего кишечного заболевания, сопровождающегося выраженными признаками интоксикации и серьезными нарушениями водно-электролитного баланса.
Внекишечным проявлением амебиаза чаще всего является амебный абсцесс печени. Подобные абсцессы представляют собой локализованные в правой доле печени множественные или одиночные гнойники, лишенные пиогенной оболочки.
Заболевание начинается с внезапного повышения температуры до 39-40 °С, что сопровождается сильным ознобом. У больного возникают сильные боли в правом подреберье, которые усиливаются при изменении положении тела, чихании, кашле. Общее состояние быстро ухудшается. Печень значительно увеличивается в размерах и становится резко болезненной при пальпации. Кожные покровы приобретают землистый цвет, в некоторых случаях развивается желтуха.
Амебная пневмония протекает с выраженными воспалительными изменениями в легочной ткани. Заболевание имеет длительное течение и при отсутствии специфической терапии может приводить к образованию абсцессов легкого.
Амебный менингоэнцефалит (амебный абсцесс головного мозга) протекает с выраженными явлениями интоксикации и появлением общемозговой и очаговой неврологической симптоматики. Для амебного менингоэнцефалита характерным является образование множественных абсцессов, преимущественно локализующихся в левом полушарии.
Внимание! Фотография шокирующего содержания.
Для просмотра нажмите на ссылку.
Основной симптомом кожного амебиаза – малоболезненные язвы с подрытыми неровными краями, обладающие неприятным запахом. Чаще всего язвы образуются на коже промежности, половых органов, а также в области послеоперационных ран и свищей.
Диагностика амебиаза проводится на основании характерных клинических симптомов, данных эпидемиологического анамнеза, а также результатов лабораторных и инструментальных исследований.
Диагноз подтверждается обнаружением большой вегетативной и тканевой форм возбудителя амебиаза в каловых массах, мокроте, содержимом абсцессов, отделяемом со дна язвенных дефектов. С целью их обнаружения выполняют микроскопию нативных мазков, окрашенных по Хайдерхайну или раствором Люголя. Обнаружение в мазке просветных, прецистных форм Entamoeba histolytica или цист свидетельствует только об инфицировании обследуемого, а не о наличии у него заболевания.
В лабораторной диагностике амебиаза применяют следующие методы:
- культивирование амеб на искусственных питательных средах;
- заражение лабораторных животных;
- серологическое исследование (ИФА, РИФ, РНГА).
При необходимости выполняют колоноскопию или ректороманоскопию, компьютерную томографию, обзорную рентгенографию брюшной полости.
В общем анализе крови выявляют изменения, характерные для любого острого воспалительного процесса (лейкоцитоз, сдвиг лейкоцитарной формулы влево, увеличение скорости оседания эритроцитов).
Амебиаз широко распространен в странах с субтропическим и тропическим климатом.
Амебиаз требует дифференциальной диагностики со следующими заболеваниями:
- острые кишечные инфекции, протекающие с признаками колита (балантидиаз, сальмонеллез, эшерихиоз, шигеллез);
- неинфекционные колиты (ишемический колит, болезнь Крона, неспецифический язвенный колит);
- гнойный холецистохолангит;
- злокачественные новообразования толстого кишечника;
- гепатоцеллюлярная карцинома;
- эхинококкоз печени;
- малярия;
- правосторонний экссудативный плеврит;
- дерматомикоз;
- туберкулез;
- рак кожи.
Госпитализация при амебиазе показана только в случае тяжелого течения заболевания или развития его внекишечных форм. В остальных случаях лечение амебиаза проводится в поликлинических условиях.
При бессимптомном носительстве гистолитической амебы, а также с целью профилактики обострений назначают просветные амебоциды прямого действия. В терапии кишечного амебиаза, а также амебных абсцессов применяют тканевые амебоциды, оказывающие системное действие. Специфическое лечение амебиаза нельзя проводить во время беременности, так как данные препараты обладают тератогенным эффектом, т. е. способны вызывать аномалии развития плода.
При неэффективности консервативной терапии и угрозе распространения гнойного процесса возникают показания к оперативному вмешательству. При небольших единичных амебных абсцессах возможно проведение их пункции (выполняется под контролем УЗИ) с последующей аспирацией гнойного содержимого и промывания полости раствором амебоцидных препаратов. При крупных абсцессах выполняют хирургическое вскрытие их полости с последующим ее дренированием.
Выраженный некроз стенки кишечника вокруг амебной язвы или ее перфорация являются показаниями к экстренному хирургическому вмешательству – резекции участка толстого кишечника, в некоторых случаях может потребоваться наложение колостомы.
Осложнениями кишечной формы амебиаза являются:
- перфорация стенки кишечника с развитием перитонита – осложнение характерно для тяжелых форм заболевания и является причиной летальности у 20–45% умерших от амебиаза. Клинически проявляется возникновением и быстрым нарастанием интенсивности выраженности симптомокомплекса острого живота;
- пенетрация язв толстого кишечника в другие органы брюшной полости;
- периколит – регистрируется у 10% больных амебиазом. Для него характерно развитие слипчивого фиброзного перитонита чаще в области слепой кишки или восходящего отдела ободочной кишки. Основным клиническим признаком заболевания является образование болезненного инфильтрата диаметром 3–15 см, повышение температуры тела, локальное напряжение мышц передней брюшной стенки. Периколиты хорошо поддаются специфическому лечению и не требуют хирургического вмешательства;
- амебный аппендицит – острое или хроническое воспаление червеобразного отростка. Хирургическое вмешательство в данном случае нежелательно, так как может спровоцировать генерализацию инвазии;
- кишечная непроходимость – развивается вследствие рубцовых стриктур толстой кишки, характеризуется клиникой низкой динамической кишечной непроходимости с типичным болевым синдромом, пальпируемым болезненным плотным инфильтратом, вздутием и асимметричностью живота;
- амебная опухоль (амебома) – редко встречающееся осложнение амебиаза. Образуется в восходящей или слепой кишке, значительно реже в селезеночном или печеночном изгибах толстой кишки. Хирургического лечения не требует, так как хорошо поддается специфической консервативной терапии.
Более редкими осложнениями кишечной формы амебиаза являются выпадение слизистой оболочки прямой кишки, полипоз толстого кишечника, кишечное кровотечение.
Амебиаз чаще всего поражает детей старших возрастных групп и людей среднего возраста. В общей структуре смертности от паразитарных инфекций он занимает второе место, уступая только малярии.
Наиболее опасным осложнением внекишечного амебиаза является перфорация амебного абсцесса. Прорыв печеночного амебного абсцесса может произойти в ограниченную спайками поддиафрагмальную область, брюшную полость, желчные протоки, грудную клетку, подкожную или паранефральную клетчатку. Данное осложнение наблюдается 10–20% случаев амебиаза печени и сопровождается очень высокой летальностью (50-60%).
Без адекватного лечения амебиаз принимает затяжное хроническое течение, сопровождается развитием абсцессов во внутренних органах, нарушением всех обменных процессов и со временем становится причиной гибели пациента.
На фоне проводимой специфической терапии у больных быстро наступает улучшение состояния здоровья.
У части пациентов после окончания курса терапии амебиаза на протяжении нескольких недель сохраняются жалобы на проявления синдрома раздраженной кишки.
Возможны рецидивы амебиаза.
Для предотвращения дальнейшего распространения инфекции проводят следующие санитарно-эпидемиологические мероприятия:
- изоляцию пациента с амебиазом прекращают только после полной санации кишечника от гистолитических амеб, что должно быть подтверждено результатами шестикратного исследования каловых масс;
- реконвалесценты находятся на диспансерном наблюдении у инфекциониста на протяжении 6–12 месяцев;
- в окружении больного проводят регулярную текущую дезинфекцию с применением 2% раствора крезола или 3% раствора лизола.
С целью профилактики заражения амебиазом следует:
- тщательно соблюдать меры личной профилактики;
- мыть овощи и фрукты под проточной водопроводной водой, обдавать их кипятком;
- не пить воду из сомнительных источников (лучше всего отдать предпочтение бутилированной воде от известных производителей).
Лицам, направляющимся в эпидемиологически неблагоприятные по амебиазу регионы, назначается индивидуальная химиопрофилактика с использованием универсальных амебоцидных средств.
Видео с YouTube по теме статьи:
Образование: окончила Ташкентский государственный медицинский институт по специальности лечебное дело в 1991 году. Неоднократно проходила курсы повышения квалификации.
Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
источник


