Распознать аденовирус бывает не так просто. Симптомы этой инфекции похожи на симптомы ОРВИ или гриппа. Именно поэтому важно вовремя обратиться к врачу и сдать анализы, а также наблюдать за состоянием ребенка и фиксировать любые изменения в самочувствии и поведении.
Аденовирусная инфекция — это острое инфекционное заболевание, при котором поражается:
- слизистая оболочка дыхательных путей,
- пищеварительного тракта,
- глаз,
- лимфатическая ткань.
Причиной заболевания являются ДНК-содержащие вирусы семейства Adenovirida. Заразится можно только от больного человека или носителя.
Все аденовирусы имеют три антигена:
- А‐антиген, обладающий способностью связывать комплемент;
- токсический В‐антиген;
- типоспецифический с цитотоксическими способностями С‐антиген.
За ними различают около ста сероваров (совокупности микроорганизмов одного вида с общими антигенными свойствами, которые различаются по эпидемиологическим особенностям).
Для человека опасны не более 40 видов. Аденовирус у ребенка (в особенности у маленьких детей), в основном, вызывают серотипы 1,2 и 5.
Пути передачи:
- воздушно-капельным,
- алиментарным,
- контактно-бытовым через предметы (в редких случаях).
Вместе с капельками слюны возбудители попадают на открытые слизистые оболочки здорового ребенка (нос, конъюнктива, губы) со следующим распространением по дыхательным путям. Попадая в эпителиальные клетки слизистого покрова, вирусы начинают размножиться и перемещаться на соседние клетки, после чего эпителиальные клетки гибнут.
Организм начинает реагировать на чужеродные тела, расширяя сосуды и делая их проницательнее для иммиграции защитных клеток из крови. Но вместе с этими защитными клетками (фагоцитами и макрофагами) из кровеносного русла выходить жидкость, из-за которой подслизистый слой отекает.
Аналогичные изменения происходят в тонком кишечнике, если возбудитель сможет выжить после контакта с соляной кислотой желудка. Эндокриноциты кишечника также разрушаются под влиянием вируса, а поверхностная оболочка и субмукозный слой заполняются гистиоцитарной и лейкоцитарной инфильтрацией.
Кроме гематогенного (через кровь), возбудитель может распространятся лимфогенным (через лимфу) путем. Таким образом инфекционные агенты попадают в лимфоидную ткань фолликулов, миндалин и узлов, ведя к лимфаденопатии (увеличении лимфотичеких узлов).
Эти процессы угнетают иммунную систему, что способствует присоединению бактериальной микрофлоры.
В 90% случаев болеют дети от 6 месяцев до 5 лет. Это связано с особенностью развития иммунной системы. Первые полгода малыш редко может встретится с возбудителем и заболеть. Это связано с материнскими иммуноглобулинами, которые передались трансплацентарно или во время грудного вскармливания. Когда срок их защитной «работы» истекает, организм малыша становится уязвим до того, пока не «созреет» иммунитет, то есть до 5-6 лет.
Аденовирусная инфекция у детей, симптомы которой схожи с другими заболеваниями верхних дыхательных путей, имеет инкубационный период от нескольких часов до двух недель, в среднем 6-9 дней. Болезнь начинается остро с классических симптомов респираторных вирусных инфекций в сочетании с выраженным фарингоконъюктивальным синдромом (воспалением конъюнктивы и фарингитом с высокой температурой).
В клинической картине наблюдаются следующие признаки:
- повышенная температура 37-39 градусов, озноб;
- интоксикация, которая проявляется отказом от еды, вялостью, нарушением сна, эмоциональной лабильностью;
- боль в горле, особенно при глотании;
- обильное выделение из носа (по началу прозрачное слизистое, а потом густое зеленовато-желтое);
- ухудшившееся носовое дыхание, одышка;
- сухой кашель, который на 3-4 день стает влажным с густой мокротой;
- конъюнктивит (слезотечение, отек, резь в глазах). Обычно поражается один глаз, спустя несколько дней второй. При присоединении бактерий в глазах обнаруживают гнойное отделяемое, которое может склеивать ресницы;
- диспепсия (диарея, рвота, тошнота, метеоризм);
- судороги на фоне лихорадки, особенно у грудных детей.
Классическим проявлением аденовирусной инфекции является сочетание:
Различить аденовирусную инфекцию от других ОРЗ только по клиническим симптомам трудно, особенно в начале заболевания.
Для постановки диагноза нужно собрать подробный анамнез (жалобы ребенка, инфекции, которыми ребенок недавно болел, контакт с больным, вспышки инфекций в коллективе).
При осмотре ребенок бледный, лимфатические узлы при пальпации приобретают плотную консистенцию, их конгломераты спаяны с окружающим тканями. В горле покраснение, гнойная слизь на задней стенке глотки.
Характерным признаком болезни является увеличение печенки и селезенки (гепатолиенальный синдром). Его можно определить с помощью УЗИ органов брюшной полости.
Лабораторная диагностика включает общий и специфический анализы крови. В крови будет повышение лимфоцитов и СОЭ. В биохимическом анализе диспротеинемия (дисбаланс белка и наличие С-реактивного протеина).
Для выявления инфекционного возбудителя используют метод ИФА (иммунофлюоресцентный анализ) или ПЦР (полимеразная цепная реакция) с групповым антигеном из мазков:
- слизистой оболочки носа,
- задней стенки носоглотки,
- конъюнктивы.
Что говорит Комаровский
По мнению врача, аденовирусная инфекция ничем не тяжелее любой другой болезни из группы ОРЗ. Как бы родители не оберегали свои детей, контакт с возбудителем неизбежен. Но дальнейший прогноз зависит только от тактики родителей.
Одноразовые маски или целая купа медикаментов не спасет от простуды. Поскольку вирус не может жить на открытом воздухе, главная задача создать неблагоприятные условия для развития инфекции (для этого необходимо проветривать комнату и заниматься влажной уборкой).
Больные дети в это время должны пить много теплых и любимых напитков. Ни в коем случае не стоит заставлять кушать ребенка. Таким образом, выздоровление наступит гораздо быстрее и с минимальным риском осложнений.
Врач-инфекционист Г. Виноградова об аденовирусе:
источник
Патогенез аденовирусной инфекции обусловлен развитием под воздействием вируса местных воспалительных реакций в слизистой оболочке верхних дыхательных путей и конъюнктивы, гиперплазией лимфоидной ткани и общим токсическим воздействием на организм.
Заболевание может протекать бессимптомно или с клиническими проявлениями умеренно выраженной респираторной инфекции (в виде сочетания ринита с фарингитом или сочетания ринита, фарингита и тонзиллита), кератита в конъюнктивита (катарально-фолликулярный или пленчатый конъюнктивит), гастроэнтерита или пневмонии.
В период эпидемических вспышек диагностируется по клиническим и эпидемиологическим данным, при абортивном течении и в спорадических случаях аденовирусная инфекция подтверждается микробиологическими методами диагностики.
Лечение заболевания в неосложненных случаях — симптоматическое.
- Эпидемиология
Источником инфекции являются больные с клинически выраженными или стертыми формами болезни, в меньшей степени — вирусоносители. Возбудитель выделяется из организма с секретом верхних дыхательных путей до 25-го дня болезни, более 1,5 месяцев — с фекалиями.
Механизм передачи инфекции — аэрозольный (с капельками слюны и слизи), путь передачи – воздушно-капельный, не исключается возможность и фекально-орального механизма заражения (алиментарный путь передачи).
Естественная восприимчивость людей высокая. Перенесенное заболевание оставляет типоспецифический иммунитет, возможны повторные заболевания.
Распространено заболевание повсеместно, составляет 5-10% от всех вирусных болезней. Заболеваемость регистрируют в течение всего года с подъемом в холодное время. Наблюдаются как спорадические случаи, так и эпидемические вспышки. Наиболее восприимчивы к инфекции дети от 6 месяцев до 5 лет, а также военнослужащие. Особенно высока заболеваемость во вновь сформированных коллективах детей и взрослых (в первые 2-3 месяца). У 95% взрослого населения в сыворотке крови обнаруживаются антитела к наиболее распространенным сероварам вируса.
- Классификация Клиническая классификация учитывает преимущественную локализацию процесса. Выделяют следующие формы аденовирусной инфекции:
- Острое респираторное заболевание.
Начинается с катаральных явлений в виде ринита, сочетания ринита с фарингитом, ринита с фарингитом и тонзиллитом, или ларинготрахеита. Клинические проявления бронхита встречаются редко. Общетоксический синдром (головная боль, ломота в теле, озноб, слабость) выражен умеренно. Лихорадка продолжительная, чаще субфебрильная. - Фарингоконъюнктивальная лихорадка.
Имеет четкую клиническую картину с 4-7 дневной температурой, общетоксическим синдромом, симптомами ринита и фарингита, конъюнктивитом, нередко пленчатым. - Аденовирусная пневмония.
Клинически характеризуется длительной волнообразной лихорадкой, прогрессированием симптомов интоксикации, усилением кашля, одышкой при физической нагрузке, акроцианозом. - Конъюнктивит и кератоконъюнктивит.
Характеризуется тяжелым поражением конъюнктив: конъюнктивит фолликулярный или пленчатый, может присоединяться кератит. Заболевание начинается остро и протекает тяжело. Температура тела повышается до 39-40 °С и сохраняется до 5-10 дней. Заболевание сопровождается увеличением периферических лимфатических узлов, особенно передне- и заднешейных, иногда – подмышечных и паховых.
По степени тяжести:
- Легкая форма.
При легкой форме возникают острое катаральное воспаление верхних дыхательных путей (острый риноларинготрахеобронхит), глотки (острый фарингит), регионарный лимфаденит и острый конъюнктивит. - Среднетяжелая форма.
Проявляется выраженными катаральными явлениями, гиперплазией лимфоидных образований ротоглотки, лимфаденопатией. Конъюктивит катарально-фолликулярный или пленчатый. - Тяжелая форма.
Эта форма заболевания обусловлена генерализацией вируса или присоединением вторичной инфекции. При генерализации инфекции вирусы размножаются в эпителиальных элементах кишечника, печени, почек, поджелудочной железы, ганглиозных клетках головного мозга, вызывая расстройство кровообращения и воспаление.
- Острое респираторное заболевание.
- Код МКБ-10
- A08.2 — Аденовирусный энтерит.
- A85.1 — Аденовирусный энцефалит (G05.1).
- A87.1 — Аденовирусный менингит (G02.0).
- B30.0 — Кератоконъюнктивит, вызванный аденовирусом (H19.2).
- B30.1 — Конъюнктивит, вызванный аденовирусом (H13.1).
- B34.0- Аденовирусная инфекция неуточнённая.
- J12.0- Аденовирусная пневмония.
Возбудители заболевания человека – ДНК-содержащие вирусы, относящиеся к семeйству Adenoviridae. У людей выделено более 40 сероваров аденовирусов, которые различаются по эпидемиологическим характеристикам: серовары 1, 2 и 5 вызывают поражения дыхательных путей и кишечника у маленьких детей с длительной персистенцией в миндалинах и аденоидах, серовары 4, 7, 14 и 21 — ОРВИ у взрослых, серовар 3 вызывает острую фарингоконъюнктивальную лихорадку у детей старшего возраста и взрослых, несколько сероваров вызывают эпидемический кератоконъюнктивит. Вспышки заболеваний чаще бывают обусловлены типами 3, 4, 7,14 и 21.
Аденовирусы устойчивы во внешней среде, сохраняются до 2 недель при комнатной температуре, неустойчивы к нагреванию, воздействию ультрафиолетовых лучей и хлорсодержащих препаратов. Хорошо переносят замораживание. В воде при температуре 4 °С сохраняют жизнедеятельность 2 года.
- Патогенез Основные входные ворота инфекции — верхние дыхательные пути. Репродукция вируса в эпителии верхних дыхательных путей вызывает дистрофию и дегенерацию клеток. Проникновение и накопление вирусных частиц в лимфоидных образованиях слизистых оболочек ротоглотки и регионарных лимфатических узлах подавляет фагоцитарную реакцию макрофагальной системы. Входными воротами инфекции кроме слизистых оболочек верхних дыхательных путей могут быть глаза и желудочно-кишечный тракт, куда вирус попадает при заглатывании слизи из верхних дыхательных путей. В клетках эпителия вирус размножается. В очагах поражения развивается воспалительная реакция, сопровождаемая расширением капилляров слизистой оболочки и гиперплазией подслизистой ткани с инфильтрацией мононуклеарными лейкоцитами. Клинически это проявляется тонзиллитом, фарингитом, конъюнктивитом (чаще пленчатым) и диареей. Лимфогенным путем возбудитель попадает в регионарные лимфатические узлы, вызывая гиперплазию лимфоидной ткани, проявлениями которой является периферическая лимфаденопатия и мезаденит. Поражение трахеи и бронхов выражено в меньшей степени, но изменения в них и иммуносупрессия, свойственная вирусной инфекции, облегчают присоединение бактериальных осложнений, чаще в виде бактериальной пневмонии.
Подавление активности макрофагов и повышение проницаемости тканей приводят к развитию вирусемии с диссеминацией возбудителя по различным органам и системам и проникновением вируса в клетки эндотелия сосудов, приводящее к их повреждению. При этом часто наблюдается синдром интоксикации. Фиксация вируса макрофагами в печени и селезенке вызывает изменения в этих органах с увеличением их размеров (гепатолиенальный синдром).
При аденовирусной инфекции чаще, чем при других ОРВИ, может развиваться продолжительная вирусемия, что ведет к вовлечению в патологический процесс печени, селезенки, новых лимфоидных образований, а также к появлению длительной волнообразной лихорадки.
Аденовирусные заболевания начинаются остро с повышения температуры тела, симптомов интоксикации: озноб, головная боль, слабость, снижение аппетита, мышечные боли. Но даже при высокой лихорадке общее состояние больных остается удовлетворительным и токсикоз организма не достигает степени, свойственной гриппу
Лихорадка в типичных случаях продолжительная, длится до 6-14 дней, может носить двухволновой характер. При аденовирусных заболеваниях, протекающих с поражением только верхних дыхательных путей, температура сохраняется 2-3 дня и нередко не превышает субфебрильных цифр.
Продолжительность заболевания в среднем от нескольких дней до 1 недели, но при длительной задержке вируса в организме возможно рецидивирующее течение, при этом инфекция затягивается на 2-3 недели.
Основными клиническими формами аденовирусной инфекции являются:
- Острое респираторное заболевание (ринофарингит, ринофаринготонзиллит, ларинготрахеобронхит).
- Фарингоконъюнктивальная лихорадка.
- Конъюнктивиты и кератоконъюнктивиты.
- Аденовирусная пневмония.
- Острое респираторное заболевание
Протекает в виде ринофарингита, ринофаринготонзиллита, ларинготрахеобронхита. Проявляется заложенностью носа и ринитом, неприятными ощущениями в ротоглотке в виде жжения и сухости, умеренной болезненности при глотании. Острый ларинготрахеобронхит наблюдается у детей младшего возраста. Характеризуется осиплостью голоса, появлением грубого «лающего» кашля, развитием стенотического дыхания. В некоторых случаях может возникнуть синдром ложного крупа.
При распространении воспалительного процесса на носоглотку развивается ринофарингит (ринофаринготонзиллит), на гортань, трахею, бронхи — ларинготрахеобронхит. Короткий (1-2 дня) период развития ларинготрахеита, сопровождается непродуктивным навязчивым ночным кашлем. В период развития бронхита кашель становится глубоким, продуктивным. В легких при этом выслушиваются жесткое дыхание и рассеянные сухие хрипы в разных отделах. Увеличиваются и становятся болезненным лимфатические узлы. Возможны боли в животе и дисфункция кишечника, диарея особенно характерна для детей младшего возраста.
- Фарингоконъюнктивальная лихорадка
Встречается чаще у детей. Характеризуется высокой 4-7-дневной температурой, общетоксическим синдромом, ринофарингитом и конъюнктивитом, нередко пленчатым (чаще односторонним). Длительность конъюнктивита — 6-12 дней.
- Конъюнктивит и кератоконъюнктивит
Для этих форм характерно более тяжелое поражение конъюнктив: конъюнктивит фолликулярный или пленчатый, может присоединяться кератит. Пленчатые конъюнктивиты встречаются преимущественно у детей дошкольного возраста. Заболевание начинается остро и протекает тяжело. Температура тела повышается до 39-40 °С и сохраняется до 5-10 дней. В большинстве случаев увеличиваются периферические лимфатические узлы, особенно передне- и заднешейные, иногда – подмышечные и паховые.
Присоединение кератита может быть обусловлено инфицированием роговицы при травмах или медицинских манипуляциях. В этих случаях возможно развитие эрозий роговицы, вплоть до потери зрения.
- Аденовирусная пневмония
Может развиться через 3-5 дней от начала заболевания, у детей до 2-3 лет чаще возникает внезапно. Способствует этому наличие иммунодефицита. Клинически характеризуется длительной волнообразной лихорадкой, прогрессированием симптомов интоксикации, усилением кашля, одышкой при физической нагрузке, акроцианозом. У детей раннего возраста в тяжелых случаях вирусной пневмонии возможна пятнисто-папулезная сыпь, энцефалит, очаги некроза в легких, коже и головном мозге.
- Течение заболевания в разных возрастных группах У детей раннего возраста аденовирусная инфекция протекает тяжелее и длительнее, с наличием повторных волн заболевания, сравнительно частым присоединением пневмонии. Лица пожилого возраста болеют аденовирусной инфекцией редко.
- Осложнения Могут возникать на любом сроке аденовирусного заболевания и зависят от присоединения бактериальной флоры. Наиболее часто встречается пневмония , реже – синуситы (гайморит, фронтит). С присоединением пневмонии состояние больного ухудшается, температура тела достигает 39-40 °С, появляется одышка, цианоз, усиливаются кашель, интоксикация. Клинически и рентгенологически пневмония является очаговой, но может быть сливной. Лихорадка сохраняется до 2-3 недель, а изменения в легких (клинические и рентгенологические) до 30-40 дней от начала болезни.
- Диагностика
- Цели диагностики
- Выявление клинической формы аденовирусной инфекции.
- Определение степени тяжести течения заболевания.
- Своевременно диагностировать осложненное течение заболевания.
- Сбор анамнеза При сборе анамнеза учитывается острое начало заболевания с характерного сочетания экссудативного воспаления слизистых оболочек ротоглотки, глаз, с системным увеличением лимфатических узлов (преимущественно шеи).
Устанавливается наличие факторов, повышающих риск развития осложнений (возраст больного, наличие хронических заболеваний легочной, сердечно-сосудистой, мочевыводящей, эндокринной систем, у женщин детородного возраста – возможность беременности).
При сборе эпидемиологического анамнеза выявляется групповой характер заболеваемости.
- Физикальное исследование
При осмотре ротоглотки выявляется гиперемия и отечность передних и задних небных дужек, мягкого язычка, задней стенки глотки с гипертрофированными фолликулами, иногда с белесоватыми налетами. Миндалины увеличены в размерах, гиперемированы, могут быть с беловатыми рыхлыми, легко снимаемыми налетами в виде островков, в лакунах может образовываться желеобразный экссудат серовато-белого цвета.
Конъюнктивы век гиперемированы, отечны, со скудным отделяемым. Фолликулов немного, они мелкие, иногда наблюдаются точечные кровоизлияния. На роговице могут появляться точечные эпителиальные инфильтраты, исчезающие бесследно и не влияющие на остроту зрения. Сосуды склер инъецированы, глазная щель сужена.
При пальпации лимфатических узлов выявляется увеличение и болезненность подчелюстных, шейных, подмышечных, медиастинальных и мезентериальных лимфоузлов.
В некоторых случаях возможна гепатоспленомегалия.
Аскультативно в легких при присоединении бронхита выслушиваются жесткое дыхание и рассеянные сухие хрипы в разных отделах. При развитии пневмонии перкуторно выявляется укорочение перкуторного звука над зоной воспаления, аускультативно — ослабление дыхания и влажные мелкопузырчатые хрипы. Пневмония носит очаговый или сливной характер.
- Лабораторная диагностика
- Анализ крови клинический . При неосложненных формах болезни – нормоцитоз, реже – лейкопения. СОЭ не увеличена. При пневмонии наблюдается лейкоцитоз и увеличение СОЭ.
- Анализ мочи . Без изменений.
- Биохимический анализ крови. При неосложненном течении болезни изменений не наблюдается. При развитии пневмонии повышается содержание сиаловой кислоты свыше 2,5 мкмоль/л, положительные пробы на С-реактивный белок , повышение содержания фибриногена свыше 4 г/л.
- Микробиологическая диагностика.
- Метод экспресс-диагностики. Для раннего лабораторного подтверждения используется обнаружение специфического вирусного антигена в эпителиальных клетках слизистой оболочки носоглотки с помощью иммунофлюоресцентного метода (зеленое свечение).
- Серологические исследования. Проводятся с целью ретроспективной диагностики. Используется метод реакции связывания комплемента (РСК). Исследуются парные сыворотки, взятые в острый период заболевания и в период реконвалесценции. Диагностически значимым считается нарастание титров антител в парных сыворотках в 4 раза и больше.
- ПЦР- диагностика аденовируса . Методом полимеразной цепной реакции выявляется ДНК-вируса в крови или в мазке из зева.
- Исследование мокроты. Определяется возбудитель и выявляется чувствительность выделенных микроорганизмов к антибиотикам.
- Инструментальные методы исследования. Рентгенограмма органов грудной клетки. Выполняется при подозрении на аденовирусную пневмонию: признаки мелкоочаговой или сливной пневмонии. Характерна выраженная реакция лимфоузлов корней, усиление легочного рисунка, особенно в прикорневых зонах. На этом фоне появляются одиночные или немногочисленные малоинтенсивные облаковидные затемнения. Гиперплазия лимфоузлов двухсторонняя, а инфильтраты чаще – односторонние.
- Тактика диагностики В период эпидемических вспышек по клиническим данным диагноз аденовирусной инфекции затруднений не вызывает. В случаях абортивного течения и при спорадических случаях болезни проводится лабораторная диагностика методами серологической и экспресс-диагностики.
- Цели диагностики
- Дифференциальный диагноз Проводится с гриппом, парагриппом, инфекционным мононуклеозом, микоплазменной инфекцией, брюшным тифом и паратифами А и В, иерсиниозом, энтеровирусной инфекцией.
- Цель лечения
- Устранение симптомов заболевания
- Профилактика бактериальных осложнений
- Повышение иммунологической реактивности организма.
Легкие и среднетяжелые формы заболевания при отсутствии осложнений лечатся в амбулаторных условиях.
Госпитализация в инфекционный стационар проводится по клиническим и эпидемиологическим показаниям.
- Показания для госпитализации
- Клинические показания для госпитализации:
- Тяжелое состояние больного.
- Осложненное течение заболевания (сохранение высокой лихорадки и интоксикации).
- Больные со средней степенью тяжести при неблагоприятном преморбидном фоне (наличие хронических заболеваний легких, сердечно-сосудистой, эндокринной систем).
- Эпидемиологические показания:
- Больные из организованных и закрытых коллективов (военнослужащие, учащиеся интернатов, студенты, проживающие в общежитиях) при невозможности их изоляции от окружающих по месту жительства.
- Больные, за которыми невозможно организовать постоянное медицинское наблюдение (жители удаленных и труднодоступных районов).
- Клинические показания для госпитализации:
- Методы лечения
- Немедикаментозное лечение
- Режим. Постельный режим показан в течение всего лихорадочного периода и интоксикации, а также до ликвидации острого периода осложнений. После нормализации температуры и исчезновения симптомов интоксикации назначают полупостельный, через три дня – общий режим.
- Диета. Механически и химически щадящая. В первые дни болезни — рацион преимущественно молочно-растительный, по мере выздоровления рацион расширяют, повышая его энергетическую ценность. Прием жидкости до 1500-2000 мл, дробно, небольшими порциями. Диета должна содержать продукты, богатые витаминами, с достаточным количеством белка.
- Медикаментозное лечение
- Этиотропное лечение Антибиотики широкого спектра действия назначают при осложнениях, вызванных вторичной бактериальной флорой, а также лицам преклонного возраста, страдающим хроническими заболеваниями дыхательной системы, и больным с проявлениями иммуносупрессии.
- Патогенетическая терапия
- Комбинированные патогенетические средства.
- «Антигриппин» по 1 порошку 3 раза в день в течение 3-4 дней;
- «Антигриппин-Анви» применяется у детей старше 12 лет; или
- «Фервекс» , или
- «Терафлю» по 1 пакетику на стакан горячей воды 2-3 раза в сутки.
- Гомеопатические средства.
- Оциллококцинум в гранулах в начальной стадии заболевания 1 доза однократно, при необходимости повторить 2-3 раза с интервалом в 6 часов, выраженная стадия заболевания – 1 доза утром и вечером в течение 1-3 дней или
- Афлубин капли детям до 1 года по 1 капле, детям 1-12 лет – 5 капель, взрослым и подросткам – 10 капель 3 раза в сутки в течение 5-10 дней.
- Десенсибилизирующие средства:
- Мебгидролин ( Диазолин ) по 1 драже 3 раза в сутки; или
- Клемастин ( Тавегил ) внутрь взрослым и детям старше 12 лет по 1 таб, детям в возрасте 6-12 лет по 1/2 таб. или
- Хлоропирамин ( Супрастин ) взрослым и подросткам старше 14 лет по 1 таб 3-4 раза в сутки, детям от 7 до 14 лет по 1/2 таб 3 раза в сутки, от 2 до 6 лет по 1/3 таб 2-3 раза в сутки, детям т 1 до 12 мес по 1/4 таб 2-3 раза в сутки в растертом до порошка виде; или
- Ципрогептадин (Перитол) сироп детям от 6 мес до 2 лет по 0,4 мг/кг в сутки, 2-6 лет 6 мг в 3 приема, старше 6 лет и взрослым по 4 мг 3 раза в сутки; или
- Эбастин ( Кестин ) взрослым и детям старше 15 лет по 1-2 таб или 10-20 мл сиропа 1 раз в сутки, детям от 6 до 12 лет по 1/2 таб или 5 мл сиропа 1 раз в сутки, детям от 12 до 15 лет по 1 таб или 10 мл сиропа 1 раз в сутки; или
- Лоратадин ( Кларитин таблетки ) взрослым и детям старше 12 лет по 1 таб или в виде сиропа ( Кларитин сироп ) по 10 мл сиропа 1 раз в сутки, детям от 2 до 12 лет 5 мл сиропа или 1/2 таб 1 раз в сутки (при массе тела менее 30 кг), при массе тела 30 кг и более по 10 мл сиропа или 1 таб 1 раз в сутки.
- Иммуномодулирующая терапия. Заключается в назначении комплексных препаратов — витаминов (рутин, Аскорутин , или) и микроэлементов:
- Витрум , или
- Алфавит , или
- Мульти-табс .
- растительные адаптогены назначают при астеническом синдроме в период реконвалесценции-
- Настойка женьшеня , или
- Настойка аралии, или
- Китайского лимонника, или
- Настойка элеутерококка по 1 капле на год жизни (до 30 капель) 3 раза в день за 30 мин до еды.
- Комбинированные патогенетические средства.
- Симптоматическая терапия
- Противокашлевые средства и отхаркивающие:
- Бромгексин ( Бромгексин таблетки или Бромгексин драже ) по 8-16 мг 2-3 раза в день; или
- Амброксол ( Лазолван таблетки , Амброгексал таблетки , Амбросан таблетки , Халиксол таблетки взрослым по 1 таб 3 раза в день, детям до 12 лет по 1/2 таб 3 раза в день, или
- Лазолван сироп , Амброгексал сироп , Халиксол сироп ) по 4 мл 3 раза в день, сироп детям до 2-х лет по 2,5 мл , старше 5 лет по 5 мл 2-3 раза в день, взрослым в первые 2-3 дня по 10 мл 3 раза в день, затем по 5 мл 3 раза в день; или Пренокдиазин ( Либексин ) — по 1 таб 2-3 раза в день; или
- Коделак по 1 таб 2-3 раза в день или Коделак Фито сироп внутрь детям от 2 до 5 лет — по 5 мл в сутки, детям от 5 до 8 лет — по 10 мл в сутки, детям от 8 до 12 лет — по 10-15 мл в сутки, детям от 12 до 15 лет и взрослым — по 15-20 мл в сутки; или
- « Таблетки от кашля » внутрь по 1 таб 2-3 раза в день, или
- Ацетилцистеин ( АЦЦ 100 ) по 1 пакетику на стакан горячей воды или 1 шипучей таблетке, растворенной в 100 мл воды, от 2 до 5 лет по 100 мг 2-3 раза в сутки, до 2-х лет по 50 мг 2-3 раза в сутки, АЦЦ 200 таб. или АЦЦ 200 гранулят взрослым и подросткам старше 14 лет по 200 мг 3 раза в сутки, детям от 6 до 14 лет по 200 мг 2 раза в сутки или АЦЦ лонг 600 мг 1 раз в сутки.
- Сосудосуживающие капли (спреи) в нос.
- Нафазолин ( Санорин в виде эмульсии или санорин 0,1% раствор, или нафтизин 0,05% раствор детям или нафтизин 0,1% раствор взрослым ), или
- спреи растворов оксиметазолина гидрохлорида 0,05% ( «Назол» ; или «Називин» в возрастных дозировках), или
- ксилометазолина гидрохлорида 0,1% — 10,0 мл : Галазолин ; или «Длянос» ; или «Ксимелин» ; или «Отривин» ) 2-3 раза в день. Длительность непрерывного (2-3 раза в день) введения сосудосуживающих капель не должна превышать 3-5 дней. При необходимости более длительного применения сосудосуживающих капель (спреев) после каждого курса делают перерыв, заменяя сосудосуживающие капли на физиологический раствор «Аква-Марис» в виде капель детям до 1 года по 2 капли в каждую ноздрю 4 раза в день, или «Аква-Марис» в виде спрея детям с года до 7 лет по 2 впрыскивания в каждый носовой ход 4 раза в день, с 7 до 16 лет 4-6 раз в день по 2 впрыскивания, взрослым 4-8 раз в день по 2-3 впрыскивания и/или масляные капли «Пиносол» по 1-2 капли в каждую ноздрю 3-4 раза в день.
- Антипиретики и анальгетики. Применяются нестероидные противовоспалительные препараты:
- Колдрекс , или
- ацетилсалициловая кислота ( упсарин Упса или упсарин Упса с витамином С ), или
- анальгин , или
- панадол по 1 таблетке 2-3 раза в день, детям – в виде сиропа ( «Калпол» , «Нурофен» ) по схеме в зависимости от возраста, или в свечах. Применяются при температуре выше 38,5 °С.
- При конъюнктивитах местно используют глазные капли Офтан Иду , препараты интерферона и индукторы интерферона ( полудан ). При гнойном или пленчатом конъюнктивите и кератоконъюнктивите (исключая случаи с изъязвлениями роговицы) за веко закладывают 1% гидрокортизоновую или преднизолоновую мазь.
- Противокашлевые средства и отхаркивающие:
Лечение легких форм аденовирусной инфекции может быть ограничено применением средств симптоматической терапии.
Лечение среднетяжелых форм при отсутствии бактериальных осложнений включает в себя патогенетическую и симптоматическую терапию.
Лечение тяжелых форм аденовирусной инфекции.
К перечисленным средствам патогенетической терапии добавляется дезинтокикационная.
- При тяжелых формах заболевания внутривенно капельно вводятся реополиглюкин 200- 400 мл, гемодез по 200-400 мл в день в течение не более 4 дней;
- Форсирование диуреза проводится 1% раствором лазикса или фуросемида по 2 — 4 мл для предупреждения или лечения начинающегося отека легких или мозга;
- Кортикостероиды назначаются при выраженном токсикозе: преднизолон раствор для инъекций по 300-500 мг/сут внутривенно или эквивалентные дозы других глюкокортикоидов.
Также патогенетическая терапия включает в себя назначение следующих препаратов:
- Дыхательные аналептики назначаются с целью нормализации гемодинамики в малом круге кровообращения: сульфокамфокаин 10% по 2 мл подкожно или внутримышечно, 2-3 раза в день; кордиамин по 2-4 мл подкожно, внутримышечно или внутривенно 3 раза в день при выраженной артериальной гипотензии;
- Сердечные гликозиды. Назначаются в случае значительного снижения сократительной способности левого желудочка (при развитии инфекционно-аллергического миокардита) – коргликон 0,06% до 1 мл; строфантин 0,05% до 1 мл внутривенно капельно в небольших дозах.
- Седативные препараты. При появлении судорог, психомоторном возбуждении внутримышечно «литическая смесь» — по 1 мл 2,5 % раствора аминазина, 1 % раствор димедрола , 1 % раствор промедола или натрия оксибутират 20 % раствор 10 мл внутривенно медленно.
При развитии пневмонии наряду с патогенетическим лечением назначается рациональная антибактериальная терапия на основании анамнестических данных, клинико-рентгенологической картины и вероятной природы воспаления, поскольку бактериологическое исследование дает отсроченные и порой неопределенные результаты.
- Тактика лечения Госпитализация проводится по клиническим и эпидемиологическим показаниям. Комплекс лечебных мероприятий включает в себя базисную (режим и рациональное лечебное питание), патогенетическую и симптоматическую терапию. При необходимости проводится физиотерапевтическое лечение. При присоединении вторичной бактериальной флоры оправдано применение антибактериальных препаратов.
- Правила выписки
Переболевшие аденовирусной инфекцией выписываются после полного клинического выздоровления, при нормальных контрольных результатах общих клинических анализов крови и мочи, ЭКГ, но не ранее, чем через 3 дня после установления нормальной температуры тела. Средние сроки временной нетрудоспособности перенесших заболевание в легкой форме составляют не менее 6, средней тяжести — не менее 8, тяжелые формы — не менее 10-12 дней. При выписке из стационара больничный лист может оформляться на срок до 10 суток.
Больные аденовирусной инфекцией, осложненной острой пневмонией, должны выписываться на работу при полном клиническом выздоровлении, рассасывании воспалительной инфильтрации в легких, нормализации лабораторных показателей крови, мочи.
Критерии эффективности лечения. Критерием эффективности терапии является исчезновение симптомов заболевания.
- Немедикаментозное лечение
источник
Аденовирусная инфекция – это одна из распространенных разновидностей ОРВИ. Код по МКБ 10: А08.2. По статистике встречается в 20% случаев. Заболевание чаще всего поражает детей в осенний и зимний периоды. У малышей до 3 лет обычно протекает в тяжелой форме, поскольку их иммунная система еще не сформирована до конца. Для заболевания характерна интоксикация организма, катар верхних дыхательных путей, лихорадка, конъюнктивит и поражение нормальной работы всей лимфатической системы.
Аденовирусную инфекцию вызывают вирусы Adenoviride. Ученые выявили 50 серотипов, но самыми распространенными считаются 3 и 7 серотипы.
Возбудители устойчивы к изменениям окружающей среды. Они способны жить в обычных условиях около двух недель. Погибают при получасовом нагревании свыше температуры 55 градусов. Также для них губительны препараты, содержащие хлор, солнечные и ультрафиолетовые лучи.
При заморозке вирусы перестают размножаться, но не погибают. После размораживания восстанавливают все свои свойства.
Аденовирусная инфекция у детей и взрослых передается несколькими способами. Среди них:
- Воздушно – капельный путь. В данной ситуации больной выделяет вирусы вместе с носоглоточной слизью. Микроорганизмы могут попасть в дыхательные пути здорового человека после обыкновенного контакта. Этот путь заражения характерен на ранней стадии болезни.
- Фекальный способ передачи. На поздних периодах болезни аденовирусы выходят из организма вместе с фекалиями. Этот метод встречается у тех людей, которые не придерживаются правил личной гигиены.
- Водный путь заражения. Аденовирусы живут в водной среде. Ими можно заразиться при плавании в бассейне (если не были соблюдены правила дезинфекции).
Вирусы попадают на слизистые оболочки организма, достигают лимфатических узлов, поражают клетки и синтезируют в их ядрах свои ДНК. После окончания инкубационного периода возбудители проникают в кровоток и разносятся по всему организму. Это приводит к поражению слизистых оболочек носоглотки, легких, бронхов, миндалин, даже конъюнктивы глаз. Течение аденовирусной инфекции у детей может носить легкий, средний или тяжелый характер.
- Катар слизистых оболочек дыхательных путей – это самый частый вид развития болезни. У ребенка резко повышается температура до 39 – 40 градусов. Далее развиваются симптомы интоксикации: тошнота, вялость, боли в голове, мышцах и суставах. Наряду с этим у малыша затруднено дыхание, из носа выделяется гнойный экссудат, горло отечно, а на миндалинах точечный налет. У ребенка диагностируется лающий кашель и сипота голоса.
- Острый конъюнктивит – это аденовирусная инфекция глаз у детей, при которой воспаляются оба глаза. Ребенок избегает яркого света. Диагностируется постоянная слезоточивость, резь в глазах, ощущение того, что в глазах инородное тело. На конъюнктиве появляется серозная пленочка.
- Диарея – чаще всего наблюдается у детей до 1 года. Ребенок ходит в туалет 8 – 10 раз в день. Кал жидкий, в нем примеси слизи, но крови нет.
- Мезаденит – это воспаление, при котором диагностируются сильные схваткообразные боли в животе. По ощущениям напоминает приступы аппендицита. Также наблюдается рвота и повышение температуры.
- Фарингоконъюнктивальная лихорадка – это состояние возникает на фоне воспаленных миндалин. У ребенка может увеличиться печень или селезенка, также повышается температура. В некоторых случаях она не сбивается до 1 – 2 недель. Лимфоузлы сильно увеличены, их можно легко пальпировать.
Родителей беспокоит, сколько длится аденовирусная инфекция у детей. Обычно болезнь продолжается 7 – 10 дней. При тяжелой форме ребенка кладут в больницу, симптомы могут беспокоить малышей до 3 недель.
Если поражены лимфоузлы брюшной полости, то развивается мезаденит. Это может привести к воспалению аппендикса и оперативному вмешательству. При инфицировании восьмым типом вируса у малыша повреждается конъюнктива глаз, что ведет к развитию катаракты.
Внимание! Иногда после улучшения состояния болезнь может обостриться. При этом у малыша повышается температура, ухудшается самочувствие. В таких ситуациях речь идет о волнообразной форме аденовирусной инфекции.

У ребенка берут анализ крови и мочи. Кровь при аденовирусной инфекции у детей показывает повышенное количество лейкоцитов и увеличенный показатель СОЭ. Диагностируются изменения в общей лейкоцитарной формуле. Также у малыша берут слизь носа и глотки и проводят бакпосев. Это исследование позволяет поставить точный диагноз.
Лечение назначает врач, исходя из возраста маленького пациента, степени тяжести заболевания, сопутствующих заболеваний. Помимо медикаментов рекомендуется придерживаться следующих правил успешной терапии:
- Обильное теплое питье – ребенка рекомендуется поить почаще поить. Минимальное количество жидкости – 1 литр в день. Вместе с мочой из организма будут побыстрее выходить все токсины.
- Проветривание комнаты – регулярно проводите влажную уборку и проветривайте помещение, избегайте спертого воздуха. Это уменьшит количество микробов в комнате. Врачи советуют проветривать комнату не реже 3 – 4 раз в день по пятнадцать минут.
- Соблюдение постельного режима – при высокой температуре малышу следует избегать физических нагрузок. Ночной сон должен продолжаться не менее 9 часов, а дневной отдых – не менее двух с половиной часов.
- Прием витаминов – зачастую врачи прописывают витаминные комплексы с повышенным содержанием витамина С. Это помогает скорее справиться с болезнью.
Внимание! Рекомендуется дезинфицировать игрушки, с которыми играет заболевший ребенок. Так как на них могут оставаться болезнетворные микробы. Это правило поможет избежать дальнейшего развития инфекции.
Как лечить аденовирусную инфекцию у детей медикаментами? 
- Жаропонижающие средства – их применяют, если температура поднимается выше 38.5 градусов или в случае риска судорог у малыша при более низкой температуре тела. Обычно рекомендуют сиропы: «Нурофен», «Парацетомол для детей», «Ибупрофен». Детям школьного возраста можно давать таблетки. При употреблении жаропонижающих следует соблюдать дозировку, прописанную в инструкции.
- Сосудосуживающие капли – они помогают при заложенности носа. Нельзя использовать дольше 5 дней, так как вызывают привыкание. Прежде чем закапать носовые пазухи необходимо их промыть солевым раствором Аквамариса или Аквалора. Из капелек врачи прописывают Санорин, Виброцил, Називин.
- Средства против кашля – они зависят от типа кашля (сухого или мокрого). В первом случае прописывают препараты, которые переводят сухой кашель в мокрый (Аскорил, сироп корня солодки или алтея). Во второй ситуации необходимы средства, улучшающие отхождение мокроты. Среди них Лазолван, Амбробене и тп.
- Противовирусные препараты – средства широкого спектра действия. Они блокируют синтез ДНК вирусов. Среди противовирусных лекарств: Арбидол, Рибовирин и тп.
- Капли для глаз – применяются при конъюнктивите. Лекарства подбирает врач с учетом особенностей малыша.
- Иммуностимуляторы – это препараты, укрепляющие иммунитет. Например: Циклоферон, Анаферон и тп. Чаще всего идут в виде свечек.
- Антибиотики при аденовирусной инфекции у детей прописывают при подсоединении бактериальной инфекции. Это можно определить, если повышенная температура держится дольше 5 дней и по ряду других признаков (зеленые сопли и тп).
Внимание! Также рекомендуется орошать зев спреями: Мирамистином, Тантум-Верде, Ингалиптом, Люголем и тп.
Профилактика аденовирусной инфекции у детей позволяет снизить риски заражения. Но это не панацея. Родителям рекомендуется укреплять иммунитет малыша, проводя регулярные закаливания, почаще гулять с ребенком при любой погоде. Также не стоит водить детей в садик во время вспышек вирусных инфекций, соблюдать положенный карантин.
Выполнение несложных правил уменьшит вероятность развития аденовирусной инфекции. А в случае болезни малыш легче перенесет ее и скорее поправится.
Аденовирусная инфекция встречается у многих детей в период массовых эпидемий (осенью и зимой). В редких случаях она диагностируется и в теплое время года. При первых признаках болезни следует обратиться к врачу и пройти курс лечения. В случае отсутствия терапии инфекция перетекает в пневмонию, бронхит или более серьезные патологии.
источник

Болезнь провоцируется одним из 45 подтипов инфекционных аденовирусов. Симптомы заболевания и места локализации в человеческом теле зависят от вида возбудителя. Аденовирусная инфекция у детей относится к стойкой инфекции, так как не разрушаются при действии холода. Органические растворители (эфир, хлороформ) не действуют на микроорганизмы. Гибель вирусов наблюдается при действии повышенной до 60ºС температуре в течение часа.
В качестве источника заражения выступает пациент, заболевший инфекцией. Наиболее интенсивно вирус выделяется в первые недели с момента появления симптомов. Подхватить микроб можно, вдыхая воздух рядом с инфицированным больным, так как основным путем распространения инфекции признается капельный. Аденовирус распространяется еще и пищевым путем, поэтому микроорганизмы одновременно считаются и кишечной инфекцией.
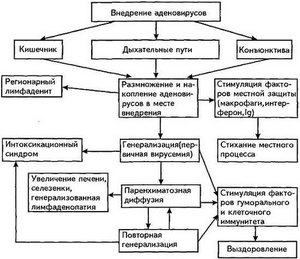
После попадания на слизистые слои кишечника, носоглотки или глаз вирус активно внедряется в эпителиальные клетки, достигают цитоплазмы, затем тела ядра, где начинается размножение. Клетки, подвергнувшись такому вмешательству, прекращают деление и в течение суток гибнут. Такой же способ размножения наблюдается и в клетках лимфатической системы. Инкубационный период составляет сутки и считается с момента попадания в организм вируса до появления первых симптомов.
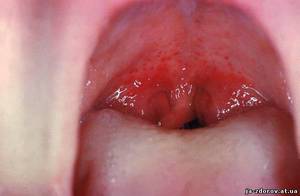
Разрушенная клетка продуцирует новое поколение микроорганизмов и посредством крови инфекция разносится по телу, некоторая часть локализуется в близлежащих областях. Первоначальное действие приходится на эпителиальный слой носоглотки, зева, миндалин. Нарастает воспалительный процесс слизистой оболочки, сопровождающийся отеком и серозным выделением.
При поражении слизистого слоя конъюнктивы у ребенка и взрослого появляется слезотечение, болезненная реакция на яркий свет, выделение массы фиброзного характера, способствующий склеиванию век и ресниц. Дальнейшее распространение микроорганизмов приводит к поражению новых лимфатических областей. Ели аденовирус попадает в легочную ткань, то развивается бронхит или пневмония. С током крови вирус попадает в селезенку, печень или почки, развивается патологическое заражение организма с возможными тяжелыми последствиями в виде токсического поражения.
Иногда в развитии болезни участвует аденовирус, с присоединившейся бактериальной флорой вторичного характера. Если не предпринимать действенных методов лечения, то может наступить летальный исход.
В некоторых случаях инкубационный период затягивается до двух недель, при этом симптомы нарастают медленно:
-
в качестве первых признаков поднимается температура тела, присоединяется насморк, заложенность носовых ходов, боль при глотании;
- у пациентов отмечается вялость, слабость, дальнейшее развитие болезни характеризуется поднятием температуры до 39ºС;
- в обычных случаях при начале болезни серозные выделения из носовых пазух приобретают гнойный характер, дыхание возможно только с помощью рта, наблюдается увеличение размера миндалин, покраснение и отек небных дужек и задней стенки носоглотки;
- отмечается слизевой налет на фолликулах, легко удаляющийся физически.
Если не назначить соответственную терапию, то у взрослых пациентов и ребенка развивается интоксикация организма, это выражается нарушением работы кишечного тракта и желудка (тошнота, рвота, понос, боль в области брюшины).
Относится к осложнениям аденовирусной инфекции у детей и взрослых, возникает быстро и наблюдается у трети пациентов. Симптомы в виде сухого кашля нарастают с первых дней проникновения аденовируса. В легких слышны сухие хрипы, которые смягчаются при назначении соответствующих отхаркивающих средств и антибиотиков.
Симптомы поражения глаз проявляются в разной степени почти у всех пациентов с явным заражением аденовирусной инфекцией. Это случается в первый день или постепенно возникает на пятые сутки, чаще всего отмечается болезненное состояние одного глаза, которое без лечения переходит на второй. У взрослых и ребенка ощущается резь в глазах, текут слезы, при ярком свете проявления усиливаются. Веки отечные, слизистая оболочка с красными прожилками, на ресницах засохшие корочки желтоватого цвета.
Внешний вид ребенка и взрослого пациента является типичным:
-
отек на лице, выделения из носоглотки и глаз;
- белки глаз с красноватыми прожилками;
- увеличены в размере при пальпации и не спаяны с соседними тканями подчелюстные и шейные лимфатические узлы, при этом нет болезненности;
- выявляется увеличение селезенки и печени, но это происходит редко;
- повышение температуры тела до 39ºС;
- у ребенка наблюдаются нарушения работы кишечника в виде жидкого стула.
Лабораторные показатели обычно в норме, исключение составляют результаты анализов, полученные в период обострения аденовирусной инфекции у детей и взрослых. В этом случае характерно повышение уровня лейкоцитов, показателя СОЭ. Течение аденовирусной инфекции может быть тяжелым средним и легким, в зависимости от вида аденовируса и степени локализации выделяют клинические разновидности заболеваний:
- фарингоконъюнктивальное лихорадочное состояние;
- тонзилофарингит;
- катар верхних путей;
- кератоконъюнктивит;
- лимфаденит мезентеральный.
При этом заболевании резко и до высоких уровней поднимается температура тела, симптомы поражения верхних дыхательных путей выражены ярко. Отмечается укрупнение миндалин, покраснение задней стенки зева, увеличение лимфатических узлов, иногда селезенки и печени. Отмечается слезотечение и другие проявления конъюнктивита. Отмечается длительное течение, болезнь может длиться до двух недель, при этом температура отличается скачкообразным течением.
Отличается выраженными симптомами поражения именно ротовой полости и глотки, остальные проявления выражены слабо. Миндалины и шейные лимфоузлы заметно укрупняются в размере, на поверхности первых виден белый налет. В этом случае говорят об объединенном действии вирусов и бактерий. У ребенка после 7 лет часто отмечается боль при глотании.

Состояние усугубляется симптоматической рвотой, позывы которой не приносят видимого облегчения, осмотр больного ребенка выявляет признаки брюшинного поражения. При лабораторном исследовании анализов не обнаруживаются отклонения от нормы. Если назначают операцию, то внутри выявляются увеличенные лимфоузлы в области кишечника.
Клиническая картина проявляется в повышении показателей температуры, отмечаются симптомы интоксикации (слабость, сонливость, потеря аппетита, насморк, бронхит, трахеит, увеличение лимфоузлов). Характерен сухой кашель без отхождения мокроты, чувство мучительного раздражения в глотке. При таких симптомах следует внимательно отнестись к состоянию больного, так как может возникнуть ложный круп, который потребует срочной госпитализации.
Тяжелое заболевание, объединяющее в себе патологические изменения глазной роговицы и слизистой оболочки века, в совместном проявлении встречается редко. Отмечается внезапным проявлением, характеризуется лихорадочным состоянием и сильной головной болью. Больной ребенок боится света, который вызывает неприятную боль в глазах. Перед глазами кружатся беловатые точки, вызывающие ухудшение зрения. В случае соответствующего лечения болезнь проходит в течение месяца.

У детей наблюдается врожденное течение болезни, которая имеет симптомы воспаления легких или острых заболеваний верхнего отдела дыхательных путей. При таком состоянии наблюдаются стандартные симптомы. Хроническая аденовирусная инфекция поражает много органов и систем организма.
При постановке диагноза учитывают клинические проявления и симптоматику. Проводят лабораторные исследования, в случае подозрения на бронхит и пневмонию делают рентген. Если есть подозрения на поражение внутренних органов брюшины, то разобраться в ситуации поможет компьютерная томография. В любом случае врач обращает внимание на эпидемиологическую картину в окружающем кругу ребенка.
Если течение болезни стандартное, то госпитализация не показана, назначают домашнее терапевтическое лечение. Если же появляются осложнения болезни, то ребенка помещают в стационар и предписывают постельный режим. Для домашнего лечения характерно установление щадящего режима, покоя и постельного режима на период повышения температуры. Нельзя подвергать ребенка физическим нагрузкам с подвижными играми, бегом. Ребенок должен питаться полноценно, если заболевание осложнено рвотой, то насильно кормить не следует, пока состояние не стабилизируется.
При высокой температуре следует использовать жаропонижающие препараты, но если показатели находятся в пределах до 37,5ºС, то рекомендуется не сбивать температуру. Помимо лекарственных средств, применяют спиртовые обтирания, уксусные компрессы.

При развитии аденовирусной инфекции в глазах ребенка ограждают от большого яркого света. Для уменьшения воспалительного процесса назначают промывание слабым раствором марганцовки или разреженным чайным раствором. В качестве химических лекарственных средств назначают макситрол или раствор оксалина в концентрации 0,2%. Хороший результат дает применение оксалиновой мази.
Насморк лечат некрепким солевым раствором или сосудорасширяющими каплями. В качестве укрепляющего средства назначают витаминные и минеральные комплексы, особенно в зимнее время, хорошо работает витамин С.
Назначают в индивидуальном порядке в зависимости от сложности течения болезни. К ним относят лизоцим, метилурацил, пентоксил. Это природные ферменты и биологические препараты, которые угнетающе действуют на вирусы и приостанавливают их размножение.
Прогноз течения заболевания, вызванного аденовирусной инфекцией, является благоприятным и при правильном лечении наступает полное выздоровление. Особенно внимательно следует относиться к возникающим вторичным осложнениям, которые могут добавить много хлопот.
источник
Существует множество респираторных заболеваний, вызывающих лихорадку и сильный насморк. Довольно часто такие симптомы вызывает аденовирусная инфекция.
Острое респираторное заболевание, сопровождающееся появлением обильного насморка и протекающее с явлениями лихорадки, называется аденовирусной инфекцией. Источником болезни являются аденовирусы.
В настоящее время их насчитывается около 50 различных подвидов. Они очень маленькие по размеру, что способствует легкому их проникновению от больного ребенка к здоровому. В окружающей среде аденовирусы сохраняются прекрасно. Даже минусовая температура воздуха не оказывает на них губительного действия. Только при кипячении они погибают за несколько секунд.
Врожденного иммунитета к аденовирусной инфекции нет. Это обуславливает легкую восприимчивость малышей к заражению. Груднички первых 5-7 месяцев жизни заболевают гораздо реже. Это связано с наличием у них пассивного иммунитета, полученного от мамы в результате грудных вскармливаний.
Малыш старше года легко может заразиться. Аденовирусы попадают в детский организм через верхние дыхательные пути, а также, в ряде случаев, — через пищу. Источником инфекции является любой взрослый или ребенок, который уже заболел этой инфекцией.
После болезни обычно иммунитет не формируется. Это приводит к частым и повторным случаям заболевания в последующем.
Вспышки аденовирусной инфекции регистрируются, как правило, в холодное время года. Мальчики и девочки могут заразиться одинаково часто. Преимущественно заражаются детки 3-7 лет. В более старшем возрасте случаев аденовирусной инфекции регистрируется гораздо меньше. Некоторое ученые объясняют это тем, что после многократных инфицирований одной и той же инфекцией у малышей формируется постинфекционный иммунитет.
Попадая в организм во время дыхания, аденовирусы быстро поселяются на эпителиальных клетках. Уже через несколько часов их количество возрастает многократно. В ряде случаев первичный очаг поражения — кишечник. Туда вирусы попадают вместе с пищей. С током крови они стремительно распространяются по всему организму, попадая практически во все внутренние органы.
Через сутки вирусы достигают лимфатических узлов. Они могут там поселиться и оказывать свое негативное токсическое действие. Это несколько ослабляет работу иммунной системы. Обычно вирусы гибнут через 18-22 часа после активного размножения. Однако, при отсутствии лечения, образуются новые вирусные генерации, которые поддерживают воспаление.
Пораженный эпителий верхних дыхательных путей, конъюнктивы, слизистая оболочка носо- и ротоглотки начинают плохо функционировать. Сильный воспалительный процесс приводит к развитию неблагоприятных симптомов. Они приносят малышу выраженный дискомфорт, а также значительно ухудшают его общее самочувствие.
Высокая концентрация вирусов в крови приводит к быстрому проникновению их в различные органы. При неоказании лечения и тяжелом течении болезни у больного ребенка часто возникают различные осложнения. В этом случае поражаются легкие, бронхи, а при некоторых ситуациях даже почки и печень.
С момента попадания вируса в организм до проявления первых неблагоприятных симптомов обычно длится 1-2 дня. Однако, в некоторых случаях такой период может растягиваться даже до недели. Это объясняется исходно разным уровнем иммунитета у малышей. У детей грудного возраста инкубационный период даже может быть 2 недели.
Обычно в это время ребенка ничего не беспокоит, он ведет привычный образ жизни. Лишь у некоторых деток можно заметить некоторое изменение поведения. Они становятся более вялыми, меньше играют в игрушки, нередко появляется плохое настроение или снижение аппетита.
Инкубационный период заканчивается первыми признаками аденовирусной инфекции. Проявляться они могут по-разному. Обычно в течение 1-2 дней выраженность симптомов заметно нарастает.
Все об аденовирусной инфекции нам расскажет доктор-инфекционист в следующем видео.
К клиническим проявлениям аденовирусной инфекции относятся:
Повышение температуры. Обычно она поднимается до 37-38 градусов. Только у сильно ослабленных малышей или при тяжелом течении болезни наблюдается ее повышение до 39. В некоторых случаях болезнь может быть и без температуры. В этом случае требуется проведения дополнительной диагностики.
Сильный насморк. Он обусловлен воспалением слизистой оболочки, которая приводит к отеку носа. Выделения обильные, слизистые. Наиболее часто они прозрачное или с желтоватым оттенком. При присоединении вторичной бактериальной инфекции у малыша выделения становятся с зелеными или ярко желтыми.
Краснота в зеве. Слизистая оболочка ротоглотки быстро вовлекается в воспалительный процесс. Это приводит к ее разрыхлению и сильному покраснению. Такая раневая поверхность становится благоприятной средой для развития и роста болезнетворных микроорганизмов.
Головная боль и выраженная общая слабость. Являются проявлениями интоксикации. Вирусные токсины оказывают свое негативное действие на все органы. Это приводит к появлению интоксикации. Обычно головная боль усиливается на фоне очень высокой температуры тела.
Боли в мышцах. Возникают практически по всему телу. Выраженность болезненности зависит от степени тяжести болезни.
Дискомфорт в животе с развитием тошноты и рвоты. Данные симптомы возникают преимущественно при первоначальном попадании вирусов вместе с пищей. Рвота чаще всего бывает однократной, в небольшом количестве.
Ухудшение самочувствия. Малыши становятся очень вялыми, могут плакать или хныкать. У них заметно снижается или полностью отсутствует аппетит. Детки становятся более сонливыми, не хотят играть, стараются проводить больше времени в кроватке.
Конъюнктивит. Проявляется сильным слезотечением и покраснением глаз. Обычно отделяемое мутное с небольшим желтым оттенком. При аденовирусной инфекции поражаются оба глаза. При присоединении вторичной бактериальной инфекции выделения из глаз становятся гнойными.
Увеличение шейных лимфатических узлов. При их ощупывании можно определить плотные, увеличенные и плотно спаянные с кожей округлые образования. Такой осмотр и пальпация не вызывает у малыша болезненности. В тяжелых случаях или у очень ослабленных малышей воспаленные лимфатические узлы становятся видными даже со стороны.
Все варианты аденовирусных инфекций принять разделять на несколько категорий. В основном, врачи используют классификации, в которых подразумевается выделение инфекций по клиническим формам, а также по степени тяжести.
В зависимости от характера проявлений аденовирусная инфекция может протекать в виде:
Тонзиллофарингита. В этом случаев преимущественно поражается зев и ротоглотка. Поверхность миндалин становится бугристой и разрыхляется. Малыши жалуются на болезненность при глотании. У грудничков сильно снижается аппетит. Они даже могут отказываться от грудных кормлений. Миндалины — увеличенные и болезненные.
Фарингоконъюнктивальной лихорадки. Для этой формы заболевания характерно преимущественное поражение глаз и зева. Воспалительный процесс приводит к сильному слезотечению и покраснению. Малышам трудно проглатывать пищу. Горячая или холодная еда может вызывать усиление болезненности.
Мезентериального лимфаденита. У малышей живот становится очень вздутым и даже несколько напряженным, болит. В ряде случаев возникает рвота и сильная тошнота. Часто врачам приходится исключать даже хирургическую патологию, так как заболевания имеют сходные симптомы.
Катара верхних дыхательных путей. Самый частый вариант течения заболевания. Характеризуется появлением сильного насморка и нарушением носового дыхания. При несвоевременно начатом лечении присоединяется лающий кашель. Это свидетельствует о вовлечении в воспалительный процесс бронхов с развитием трахеобронхита.
Кератоконъюнктивита. Этот вариант заболевания встречается наиболее редко. Кроме воспаления конъюнктивы и роговицы у малыша больше нет никаких других повреждений. Симптомы могут проявляться ярко или быть выраженными незначительно. Для установления диагноза врачи прибегают к назначению дополнительных обследований.
По степени тяжести аденовирусная инфекция может быть:
легкой. Характеризуется незначительно выраженными симптомами. Температура достигает 37-37,5 градусов. Симптомы интоксикации выражены незначительно. Неблагоприятные проявления болезни проходят быстро. Через неделю ребенок полностью выздоравливает;
средне тяжелой. Сопровождается более выраженными симптомами интоксикации. У малыша появляется лихорадка или озноб. Температура тела повышается до 38 градусов. Течение болезни более затяжное. Могут развиться осложнения;
тяжелой. Состояние ребенка сильно страдает. Болезнь грозит осложнениями и может привести к неблагоприятным последствиям. Часто наблюдаются симптомы бронхита, увеличивается селезенка и печень. Лечение проводится в условиях стационара.
Малыши первых месяцев жизни сравнительно редко болеют аденовирусной инфекцией. Это обусловлено наличием защитных антител, полученных от мамы во время грудного вскармливания. Такая защита способна обезопасить ребенка только на период прикладывания к груди. После отмены таких вскармливаний уже через несколько месяцев пассивный иммунитет исчезает.
Заболеть грудной малыш может также легко, как и любой другой. Обычно мельчайшие частички вирусов попадают в детский организм вместе с воздухом. У грудничков может быть более длительное течение болезни. Инкубационный период составляет обычно 5-7 дней.
После его окончания у ребенка появляется умеренный насморк, повышается температура, а также начинается незначительный кашель. У малышей меняется общее состояние. Они плохо прикладываются к груди вследствие сниженного аппетита. Некоторые детки больше спят, могут капризничать и чаще проситься на руки.
Обычно для установления диагноза достаточно лишь наличия определенного набора клинических симптомов. В период вспышек заболевания определить болезнь достаточно просто. Однако в некоторых случаях требуется проведение вспомогательных методов диагностики, так как болезнь имеет сходные проявления с гриппом или другими острыми респираторными инфекциями.
Базовый анализ, который позволяет заподозрить вирусную причину болезни – это общий анализ крови. При аденовирусной инфекции наблюдается умеренное повышение общего количество лейкоцитов, ускоряется СОЭ, а также видны изменения в лейкоцитарной формуле. Общее количество лимфоцитов может повышаться.
Для точного выявления возбудителя можно провести микроскопическое исследование отделяемого из носа или ротоглотки. В ряде случаев проводится бакпосев с определением чувствительности к фагам. Такое исследование помогает врачам провести точную дифференциальную диагностику болезни и также назначить верное лечение.
Большинство случаев аденовирусной инфекции протекает достаточно легко. Через 7-10 дней с момента первого появления симптомов болезнь полностью проходит. Некоторое время малыша может беспокоить только незначительный остаточный насморк. Но и этот симптом исчезает полностью через 2 недели.
Если же у ребенка есть сопутствующие хронические болезни, то течение заболевания не всегда может быть легким. В таких случаях обычно развиваются неблагоприятные осложнения. Довольно часто при присоединении вторичной бактериальной флоры воспаление переходит на легкие и бронхи. В этом случае может развиться бронхит или даже пневмония.
Для составления правильной тактики лечения врачи используют клинические рекомендации. Эти медицинские пособия содержат весь необходимый алгоритм действий при выявлении у ребенка первых признаков аденовирусной инфекции.
Лечить аденовирусную инфекцию стоит сразу же после появления первых клинических симптомов. Во время назначенная терапия поможет малышу быстро выздороветь.
Лечение осложнений проводится только в условиях стационара. Тяжелая пневмония сопровождается появлением симптомов дыхательной недостаточности. У очень ослабленных малышей в результате сильного воспаления может возникнуть даже сепсис. Однако это встречается крайне редко.
У грудничков аденовирусная инфекция часто вызывает осложнения в виде воспаления среднего уха. Вирусный отит сопровождается снижение слуха и нарушением восприятием звуков. Для лечения этого состояния применяются лекарственные капли. Данное осложнение проходит обычно за 10-14 дней.
Лечить аденовирусную инфекцию стоит сразу же после появления первых клинических симптомов. Во время назначенная терапия поможет малышу быстро выздороветь.
Для лечения заболевания применяются следующие средства и способы:
Правильное полноценное питание. Помогает обеспечивать хорошую работу иммунной системы. Ребенок должен кушать не реже 5-6 раз в сутки. Во время болезни в детский рацион следуют включать белковые продукты. Мясо, птица, рыба и свежие кисломолочные продукты станут отличными источниками белков. Эти продукты нужны детскому организму для укрепления иммунитета и быстрого выздоровления.
Теплое обильное питье. Для выведения вирусных токсинов из организма малыш обязательно должен получать не менее литра жидкости в сутки. Детей-грудничков следует дополнительно выпаивать кипяченной водой, остуженной до комнатной температуры. Малышам постарше хорошо подойдут фруктовые и плодово-ягодные соки, морсы, а также домашние компоты.
Режим дня. Для того, что у малыша появились силы справляться с инфекцией, он обязательно должен регулярно и качественно спать. Длительность ночного сна во время болезни — 8-9 часов. Днем также малыш должен отдыхать. Обычно дневной отдых составляет 2,5-3 часа.
Лекарственные препараты. Помогают устранить кашель, нормализуют температуру, а также справляются с дискомфортными катаральными симптомами. Для устранения насморка применяются специальные назальные капли. При присоединении вторичной бактериальной флоры требуется назначение антибиотиков.
Витаминотерапия. В период обострения болезни малышам назначаются поливитаминные комплексы с повышенным содержанием аскорбиновой кислоты или витамина С. Это вещество помогает справляться с вирусами и активирует работу клеток иммунной системы.
Проветривание помещений. Учитывая способность вирусов хорошо сохраняться во внешней среде, детскую комнату следует регулярно проветривать. Это поможет значительно уменьшить концентрацию патогенных микробов в воздухе. Проводить проветривания следует не реже, чем 3-4 раза в сутки, обычно по 15-20 минут.
Дезинфекция игрушек и всех предметов, с которыми часто контактирует ребенок. При появлении первых признаков инфекции все детские вещи обязательно следует мыть под горячей водой со специальным антибактериальным моющим средством. Такая обработка поможет предотвратить дальнейшее распространение инфекции.
источник

 в качестве первых признаков поднимается температура тела, присоединяется насморк, заложенность носовых ходов, боль при глотании;
в качестве первых признаков поднимается температура тела, присоединяется насморк, заложенность носовых ходов, боль при глотании; отек на лице, выделения из носоглотки и глаз;
отек на лице, выделения из носоглотки и глаз;