Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Постинъекционный абсцесс – это одна из разновидностей абсцессов, возникающая после какого-либо инъекционного введения препаратов. Такой абсцесс после укола, будь то внутримышечная или внутривенная инъекция, проявляется развитием болезненного воспалительного элемента с гнойным содержимым.

- По статистике, постинъекционные абсцессы чаще развиваются у пациентов, старше 50 лет. На втором месте – пациенты от 30 до 50 лет, однако их примерно в два раза меньше, чем в первой группе.
- Абсцессы после уколов чаще возникают у женщин. Специалисты связывают это с тем, что у женщин подкожно-жировой слой выражен сильнее, чем у мужчин.
- Основное количество постинъекционных абсцессов возникают при проведении инъекций самостоятельно, в домашних условиях.
- Чаще всего абсцессы возникают после уколов сульфата магния и обезболивающих препаратов (анальгин, баралгин и т. п.).
- Риск развития абсцессов после уколов выше у тех пациентов, кто страдает сахарным диабетом или иммунодефицитными заболеваниями.

Главной причиной, по которой чаще всего образуется постинъекционный абсцесс, считается игнорирование правил дезинфекции при проведении инъекции. Так, бактерии могут проникнуть в кожу пациента посредством немытых рук медперсонала, через нестерильные шприцы или вводимый раствор, с плохо обработанных кожных покровов человека, которому проводится процедура.
Кроме несоблюдения надлежащих мер дезинфекции, известны и другие факторы риска, которые могут привести к появлению абсцесса после укола:
- Неправильное введение медикаментозных растворов (к примеру, если препарат для подкожного введения вводят внутримышечно, то лекарство не распределяется по тканям, а преобразуется в воспалительный инфильтрат, который затем переходит в постинъекционный абсцесс).
- Неправильное выполнение инъекции (к примеру, если для внутримышечной инъекции использовать укороченную иглу, либо недостаточно глубоко её ввести, то лекарство просто не попадет в мышцу, а останется в вышележащих слоях кожи).
- Продолжительные курсы инъекций, выполняемых на одном и том же участке тела.
- Малый мышечный слой на фоне увеличенной жировой прослойки (к примеру, у человека с ожирением даже стандартная игла, введенная до канюли, может не достигнуть мышечного слоя).
- Повреждение сосуда во время инъекции, когда происходит внутритканевое кровоизлияние с последующим формированием абсцесса после укола.
- Несоблюдение пациентом правил гигиены (если пациент постоянно трогает или расчесывает место, где была сделана инъекция).
- Дерматиты и другие болезни кожных покровов, особенно в тех местах, где стандартно делают инъекции.
- Сильно ослабленный иммунитет, аутоиммунные патологии, гипертрофированный аллергологический статус.

Абсцесс после укола чаще всего вызывается стафилококками либо стрептококками. При попадании инфекционного агента запускается воспалительная реакция с дальнейшим некрозом пораженных тканей, скоплением экссудативных выделений и формированием полостного элемента, в котором накапливаются лейкоциты.
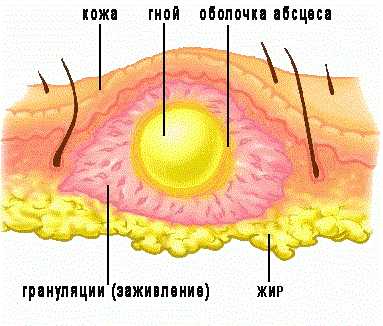
Для такого постинъекционного абсцесса характерно формирование ограниченной капсулы с пиогенной оболочкой, из-за которой попадание антимикробных препаратов из кровообращения непосредственно в воспаленную гнойную полость затруднено.
В запущенных случаях, когда пиогенная оболочка повреждается (например, при гнойном расплавлении или при внезапном создании высокого внутриполостного давления), инфекция попадает в кровоток, что может вызвать септические осложнения.

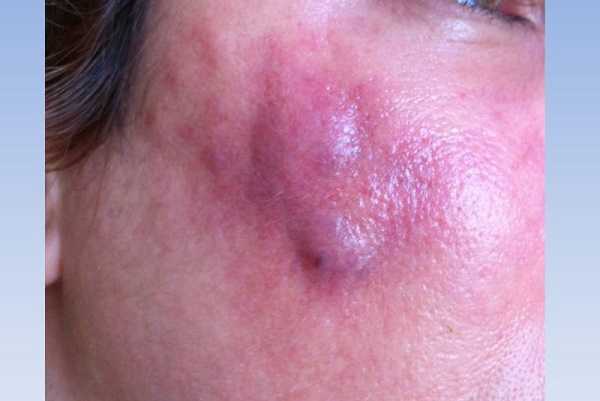
Первые признаки абсцесса после укола можно наблюдать уже на начальных стадиях развития. Вначале формируется уплотнение без четких контуров, и только после этого постепенно проявляется истинный постинъекционный абсцесс, обладающий общеизвестными характерными симптомами – это боль, покраснение, тканевой отек, подвижность капсулы, высокая температура.
Если очаг расположен в поверхностных тканях, то подвижность капсулы (т. н. флюктуацию) можно заметить практически сразу, а при глубокой локализации очага иногда приходится использовать дополнительные методы диагностики (УЗИ, пункция).
Абсцесс после укола в ягодицу может быть достаточно глубоким – это необходимо учитывать при назначении лечения гнойника.
Абсцесс на руке после укола чаще всего имеет поверхностное расположение.
Абсцесс на бедре после укола отличается особенной болезненностью, так как мышцы бедра имеют большое количество нервных окончаний. Кроме этого, подобный вариант постинъекционного абсцесса может сопровождаться небольшим мышечным спазмом и подергиванием мышц.
Для удобства можно выделить местные и общие признаки развития постинъекционного абсцесса:
- К местным признакам относятся:
- покраснение места, где был сделан укол;
- припухлость;
- боли при надавливании;
- боли без надавливания;
- подвижность капсулы (как бы «играет» между пальцами);
- местное повышение температуры.
- К общим признакам относятся:
- чувство слабости, усталости;
- отсутствие тяги к приему пищи;
- потливость;
- повышение температуры;
- разбитость, сонливость.
Как начинается абсцесс после уколов?
- После неправильно сделанной инъекции на месте укола вначале образуется уплотнение (так называемый инфильтрат), который при благоприятных обстоятельствах рассасывается, а при неблагоприятных – трансформируется в абсцесс: появляется боль при нажатии на уплотнение, затем – боль без надавливания, покраснение и другие признаки, перечисленные выше.
Абсцесс после укола у ребенка часто возникает в ответ на введение вакцин. Сначала появляется боль и небольшой узелок, который позже краснеет и отекает. Такая реакция объясняется скоплением в месте введения чужеродного вещества огромного количества лимфоцитов, отвечающих за иммунную защиту организма. В норме внешняя реакция с покраснением должна быть небольшой, при этом уплотнение должно рассасываться самостоятельно. Ускорять данный процесс не стоит, так как из ложного абсцесса может развиться полноценный постинъекционный абсцесс, который придется вскрывать и дренировать.
Развитие абсцесса после укола медикаментов у ребенка иногда сопровождается общим повышением температуры и выраженными местными проявлениями. Как правило, процесс протекает достаточно быстро, с нарастанием симптоматики. Если такое случилось, то обращение к врачу должно быть не просто обязательным, но и немедленным: правильно выполненная инъекция не должна иметь описанной выше реакции.
Постинъекционный абсцесс чаще всего развивается в виде гнойного инфильтрата, четко ограниченного от ближайших тканей. Гнойный абсцесс после укола начинается с покраснения и постепенного уплотнения очага. В завершающей стадии очаг становится мягким, с гнойным скоплением внутри капсулы.
Гной представляет собой массу, содержащую лейкоциты, протеины и другие структуры, которые исполняют роль ограничителя распространения болезнетворных микроорганизмов. При гнойном абсцессе всегда присутствует ряд типичных признаков. Это покраснение, отечность (припухлость), местное повышение температуры, болезненность и подвижность капсулы. Как правило, такие симптомы развиваются на протяжении трех-четырех суток от момента попадания инфекции. Общее повышение температуры наблюдается при уже сформировавшемся постинъекционном абсцессе.
Холодный абсцесс после укола развивается намного реже: «холодным» его называют потому, что он не сопровождается описанными выше местными симптомами воспаления, несмотря на то, что гной в нем накапливается так же, как и в обычном абсцессе.

Благоприятным отличием постинъекционного абсцесса от прочих воспалительно-гнойных образований считается наличие плотной пиогенной оболочки, или капсулы, благодаря которой воспалительная реакция имеет четкую локализацию и не распространяется за её пределы.
Тем не менее, если гнойный процесс не лечить, либо лечить неправильно, то количество гноя в капсуле может достичь такого уровня, когда её стенки не выдерживают и прорываются. Такое состояние сопровождается попаданием гнойного содержимого в близкорасположенные ткани: образуется обширное флегмонозное воспаление, которое со временем может осложниться появлением свищей и перфораций.
Чем опасен абсцесс после укола, кроме развития флегмоны? В запущенных ситуациях может развиваться септическое поражение – генерализованное инфекционное заболевание, вызванное попаданием бактерий из локализованного очага в общий кровоток. Другое общепринятое название сепсиса – это заражение крови, считающееся тяжелой патологией. Также попадание патогенной флоры в систему кровообращения может обернуться развитием остеомиелита, при котором наблюдаются гнойно-некротические процессы в костной ткани, костном мозге и рядом расположенных мягких тканях.

У большинства больных диагноз постинъекционного абсцесса устанавливается лишь на основании визуального осмотра и опроса: признаки такого заболевания достаточно характерны. Более того, во время осмотра врач способен определить стадию процесса:
- при начальной стадии наблюдается припухлость, болезненность и покраснение;
- при следующей стадии инфильтрат смягчается, появляется гнойный «венчик», нарастают общие проявления;
- в завершающей стадии происходит самопроизвольное вскрытие гнойника.
Осматривая пациента, врач обязательно проверит состояние ближайших к воспаленному очагу лимфатических узлов: они могут быть увеличены, но боли в них быть не должно. Если же боль присутствует, то можно заподозрить развитие лимфаденита – одного из возможных осложнений, указывающих на начало распространения инфекции.
После осмотра доктор назначит необходимые анализы, которые сдаются в лаборатории:
- Общий анализ крови – позволит убедиться в наличии воспалительного процесса. На это указывает повышение уровня лейкоцитов, повышение СОЭ.
- Бактериальный посев гноя, взятого из очага – помогает определить типовую принадлежность возбудителя, для более точного подбора эффективного антибактериального препарата.
Бакпосев делают далеко не во всех случаях абсцессов после укола: дело в том, что результаты такого анализа можно получить только спустя несколько дней. А, так как лечение обычно назначают немедленно, то врач просто выписывает антимикробный препарат с наиболее широким спектром антибактериальной активности.
Инструментальная диагностика применяется тоже не всегда, а только в сложных или запущенных случаях постинъекционного абсцесса. Среди инструментальных исследований чаще всего используют ультразвуковое сканирование, компьютерную томографию или магнитно-резонансную томографию.

Дифференциальная диагностика абсцесса после укола проводится с флегмоной, гематомой, лимфаденитом, гемангиомой, актиномикозом. Для того, чтобы не ошибиться при постановке диагноза, доктор может прибегнуть к ангиографии и ультразвуковому сканированию (при подозрении на гемангиому или аневризму), к диагностической пункции и УЗИ (при подозрении на гематому и лимфаденит), к серологическим реакциям (при подозрении на актиномикоз).

Лечение незначительных по размерам постинъекционных абсцессов разрешается проводить амбулаторно. Большие и глубоко расположенные абсцессы подлежат лечению в стационаре. При любом варианте абсцесса после укола проводится немедленное хирургическое вскрытие воспаленного очага.
Хирургическое лечение состоит из вскрытия и дренирования гнойной полости с одновременной её санацией. Процедуру можно проводить как с использованием местного, так и общего наркоза, в зависимости от ситуации.
Хирург делает разрез вдоль силовых линий на участке с максимально выраженной флюктуацией. При осмотре патологического очага он разделяет все межкамерные мембраны, чтобы вычистить все возможные карманы с гноем, после чего удаляет омертвевшие ткани. Далее доктор выполняет промывку полости антисептическим раствором, просушивает её при помощи тампонов, устанавливает дренаж для оттока образующейся жидкости. После этого рана ушивается.
Другой вариант завершающей стадии операции может применяться при глубоких постинъекционных абсцессах: доктор проводит дренирование полости под контролем УЗИ, с дальнейшей её дезинфекцией антисептическим раствором посредством дренажного устройства. После того, как воспаление утихнет, дренаж устраняют.
После операции вскрытия абсцесса после укола врач прописывает эмпирическое антибактериальное лечение с применением пенициллинов, цефалоспоринов, препаратов фторхинолонового ряда, аминогликозидов. Если был проведен бакпосев с идентификацией возбудителя, то препарат назначается в зависимости от полученных результатов исследования.
Какие лекарства могут применяться для лечения абсцесса после укола?
При больших и глубоких гнойных очагах назначают:
- антибиотики – например, пенициллин в количестве 600 000 – 1 млн. ЕД ежедневно;
- сульфаниламидные средства – стрептоцид от 0,5 до 1 г трижды в сутки;
- нитрофурановые препараты – фуразидин внутрь по 0,1-0,2 г трижды в сутки после приема пищи, на протяжении недели;
- антигистаминные препараты, обезвреживающие свободный гистамин – например, тавегил внутрь по 0,001 г дважды в сутки, либо супрастин по 25 мг трижды в сутки с едой.
Если постинъекционный абсцесс был небольшим и поверхностным, то антибиотикотерапия может не назначаться: лечение ограничивается местной обработкой раны – например, фукорцином или перекисью водорода.
При начинающейся интоксикации, при повышении температуры и болях в голове следует предпринять меры по дезинтоксикации:
- пить достаточное количество щелочной жидкости;
- принимать внутривенно капельно по 200 мл физиологического раствора ежедневно, на протяжении 4 дней.
При выраженной боли в месте абсцесса после укола назначают бутадион по 0,2 г трижды в сутки, парацетамол по 0,4 г трижды в сутки, антипирин по 0,5 г 4 раза в сутки.
Лечение проводят в течение 5-7 дней. Изредка во время приема вышеперечисленных средств могут появляться побочные симптомы, которые выражаются в расстройстве пищеварения, головной боли, изжоге, головокружении. После окончания лечения неприятные симптомы проходят самостоятельно.
Витамины группы B (особенно B6), аскорбиновая кислота, витамины A и E являются природными активными веществами, которые способствуют увеличению резистентности и нормализуют реактивность организма. Их назначают в качестве общеукрепляющего и поддерживающего лечения, учитывая их совместимость с остальными препаратами, входящими в состав терапевтической схемы.
Если отсутствуют противопоказания, то на всех стадиях развития постинъекционного абсцесса можно назначать физиотерапию, на фоне общего противовоспалительного лечения.
- В первой фазе воспалительной реакции, после оперативного вскрытия гнойника, важно уменьшить отечность и устранить боль, а также ускорить очищение раны. Этому способствуют такие физиотерапевтические процедуры, как УФО, лазерная терапия, аэрозольтерапия, электротерапия УЗ частоты, микроволновая терапия, УЗ терапия, диадинамотерапия, гипербарическая оксигенация.
- Во второй фазе процедуры должны быть направлены на уменьшение воспалительного инфильтрата, улучшение местного кровообращения и питания тканей, на ускорение восстановления тканей и образования грануляций, на предупреждение развития осложнений. Всем перечисленным требованиям соответствуют такие методы физиотерапии: электротерапия УЗ частоты, ультрафонофорез, лазерная терапия, электрофорез с медикаментами, магнитотерапия, дарсонвализация, терапия инфракрасным излучением.
- В третьей фазе физиолечение должно способствовать ускорению эпителизации раневой поверхности, формированию качественной рубцовой ткани. Для этих целей подходят такие процедуры, как медикаментозный электрофорез, ультрафонофорез, аппликатурное нанесение парафина и озокерита, лазерная терапия.
Физиотерапию нельзя применять до момента адекватной хирургической обработки постинъекционного абсцесса, а также при склонности к тромбозам и кровотечениям, при беременности, при повышенной температуре, а также при туберкулезе и сифилисе.
На начальной стадии формирования абсцесса после укола для остановки воспалительного процесса вполне можно воспользоваться и обычными домашними средствами. Но при этом нужно помнить, что такое лечение не может исключать или полностью заменить традиционную медикаментозную терапию. Поэтому, если ситуация с постинъекционным абсцессом ухудшается, либо не улучшается, то нужно без промедлений обратиться к медицинскому специалисту.
Так, многие утверждают о пользе йодной сетки для устранения абсцесса после укола. Ватную палочку окунают в пузырек с йодом и наносят йод в виде сеточки на пораженный участок кожи. Процедуру необходимо повторять дважды в день, и обязательно на ночь.
Кроме этого, действенным считается и следующий способ: качественное хозяйственное мыло натирают на терке и смешивают в металлической емкости с двойным количеством молока, ставят на малый огонь и кипятят в течение 90 минут. За это время масса обычно уваривается до сметаноподобного состояния. Теплую массу прикладывают к пораженному месту.
Не менее полезно прикладывать к месту постинъекционного абсцесса тертый сырой картофель. Такой компресс меняют через каждые три часа, до стойкого облегчения состояния.
Постинъекционный абсцесс можно устранить такими народными способами:
- прикрепить к месту развития абсцесса свежий капустный лист, который предварительно следует немного отбить молоточком (лист меняют каждые 5-6 часов);
- приложить к пораженному месту смесь из черного бородинского хлеба и меда;
- прикрепить к больному месту свежий лист лопуха, желательно на ночь;
- прикладывать к больному месту компресс из настойки коровяка (медвежье ухо);
- вместо настойки коровяка можно использовать настойку прополиса, которая продается в аптеке.
Чтобы избежать осложнений, народное лечение допускается использовать только на начальных стадиях развития постинъекционного абсцесса. Но и в этом случае консультация врача должна быть обязательной.

Чтобы предупредить появление абсцесса после укола, можно использовать некоторые рецепты с применением трав:
- Настойка эхинацеи принимают внутрь по 30 кап. трижды в сутки.
- Настой эвкалипта (2 ст. л. на 200 мл кипятка) пьют в теплом виде по 50 мл трижды в сутки после приема пищи.
- Спиртовую настойку эвкалипта принимают по 20 кап. трижды в сутки после приема пищи.
- Настой полевого хвоща (4 ст. л. на 200 мл кипятка) принимают внутрь по 50-80 мл трижды в сутки через 60 минут после приема пищи.
- Настой семян тмина (3 ст. л. на 200 мл кипятка) принимают в теплом виде по 100 мл дважды в сутки за 15 мин. до приема пищи.
Комплексные гомеопатические препараты при лечении абсцесса после укола помогают как предотвратить нагноение, так и созреть абсцессу быстро и без осложнений. После вскрытия постинъекционный абсцесс заживает скорее и качественнее, без негативных последствий.
- Арника Сальбе Хеель С отлично переносится большинством пациентов, и лишь в редких случаях может возникать аллергия при использовании препарата. Мазь наносят на место воспалительного инфильтрата – постинъекционного абсцесса – и понемногу втирают, дважды в сутки (с утра и вечером). В самом начале развития абсцесса после укола можно использовать мазь под повязку.
- Белладонна гоммакорд в виде капель успешно устраняет воспалительный процесс. Стандартно принимают по 10 капель с утра, перед обедом и на ночь, однако в острой стадии болезни препарат можно принимать в течение двух часов через каждые 15 минут, после чего следует перейти к обычной дозировке.
- Эхинацея композитум С представляет собой раствор в ампулах, который можно вводить инъекционно, либо выпивать, предварительно растворив в небольшом количестве воды. Обычная дозировка для взрослых – это одна ампула препарата 1-3 раза в неделю, в зависимости от интенсивности процесса.
- Диархеель С назначают в качестве вспомогательного препарата при нарастании симптомов интоксикации при постинъекционном абсцессе. Обыкновенно принимают под язык по 1 таблетке трижды в сутки, а при остром течении заболевания – по 1 таблетке через каждые 15 минут на протяжении 2-х часов.
В качестве профилактических мер следует использовать такие правила:
- для проведения инъекций следует использовать только одноразовые шприцы и иглы;
- нельзя использовать тупые или искривленные иглы;
- для внутримышечного введения лекарств нельзя применять иглы, изначально предназначенные для других видов инъекций;
- при частых инъекциях необходимо менять место введения препаратов;
- нельзя вводить инъекционный раствор, предназначенный для внутривенного или подкожного вливания, для внутримышечной инъекции;
- нельзя вводить препарат, который заведомо не стерилен, либо негоден, либо содержит посторонние примеси или осадок;
- непосредственно перед введением препарата следует провести обеззараживание кожи в месте инъекции спиртом;
- во время проведения инъекции нельзя прикасаться к игле пальцами, даже если они обработаны дезинфицирующей жидкостью;
- нельзя проводить инъекцию, если накануне на этом месте образовалось внутритканевое кровоизлияние;
- нельзя смешивать в одном шприце несколько препаратов, если нет уверенности в том, что они являются фармакологически и химически совместимыми;
- внутримышечное и подкожное введение препаратов не должно быть резким, чтобы лекарство могло постепенно распределиться в тканях.
Инъекции следует проводить в асептических условиях, со строгим соблюдением всех правил дезинфекции и гигиены.

Если абсцесс после укола был подвергнут адекватному и своевременному лечению, без последующего развития осложнений, то прогноз в таком случае можно считать благоприятным. Спонтанное вскрытие постинъекционного абсцесса чаще всего завершается прорывом гноя наружу, а при неадекватном течении формируется свищ. При незначительных абсцессах может происходить фиброз капсулы с дальнейшим разрастанием рубцовой ткани.

источник
Часто на месте уколов образуются уплотнения и шишки, болезненные на ощупь и доставляющие дискомфорт человеку. Уплотнения от инъекций могут образоваться в любом месте укола. Но, как правило, после введения внутримышечного раствора.
Для эффективного лечения зарекомендовал себя капустный лист от шишек.
Шишки от инъекций по-другому называются инфильтрат. На небольшом участке кожи образовывается застой крови с концентрацией кровяных клеток. Поводом служит повреждение, нанесенное иголкой. Игла от шприца проходит сквозь слой кожи, жировую клетчатку и мышцу. Таким образом лекарство вызывает так называемый ожог ткани. Если укол выполнен неправильно, по техническим причинам, в зону с малым снабжением крови, возникает затвердение. Лекарство остается в мышце, не поступает в кровь и не оказывает нужного действия.
После такой инъекции, организм защищаясь от инородного тела, образует уплотнение, которое доставляет боль человеку. В некоторых случаях может случиться нагноение. Больному трудно лежать, сидеть и двигаться. Рекомендуется начать лечение сразу при обнаружении уплотнения, во избежание последствий. Необходимо использовать мази широкого назначения: Вишневского, Гепариновую, Троксевазин. Очень часто, и эффективно применяется народная медицина в лечении уплотнений.

Капуста является панацеей от болей различного характера, укрепляет организм, снимает воспаление, убивает микробы. Может справится с лишней массой тела. При сердечно-сосудистых болезнях и заболеваниях органах дыхания чрезвычайно полезна для человека.
Капуста эффективна при лечении мастопатии, экземе, прыщиках и угревой сыпи. А еще в качестве масок для лица и для увядающей кожи. Капуста способна снимать головную боль, лечит ангину, хорошо помогает для лечения ожогов, ран, артроза. Капустный лист от шишек после уколов пользуется большой популярностью.
Листок капусты на пару секунд опускают в горячую воду, делая надрез на нем. Это делается, чтобы сок выделился и прикладывают на место укола, накрыв лист пергаментом и платком.
Сначала нужно подготовить лист для компресса. Толстую среднюю прожилку срезать ножом, а сам лист раскатать скалкой на столе. Надо тщательно раскатывать лист, чтобы он стал гладким и влажным. Влажный лист, прикладывается к проблемному месту до полного высыхания.
Убрать шишки после укола поможет капуста с медом. Мед оказывает разогревающий эффект, кожа под его воздействием согревается, становится мягче и происходит рассасывание сгустков крови.
Свежий лист ножом нужно надрезать в некоторых местах, до выделения сока, сверху смазать теплым медом. Компресс тщательно закрепить на воспаленном месте и оставить на всю ночь.
Лист капусты опустить в кипящую воду, смазать медом и приложить на проблемное место, накрыть лист пищевой пленкой, размером 10 на 10 сантиметров, затем тщательно утеплить.
Такой компресс поможет убрать шишки. Процедуры надо выполнять до полного выздоровления.
- Капустный сок от шишек после уколов и инъекций. Великолепно размягчает уплотнения сок капусты. Лист хорошо помять, до образования сока, приложить на воспаленное место, укрыть целлофаном, так чтобы сок не протекал и закрепить. Держать с ночи до утра. По мере необходимости, процедуру повторить.
- Поможет от болезненных шишек сок алоэ. Он способен рассасывать уплотнения. Для компресса смешать сок алоэ, мед, намазать этой смесью лист капусты и приложить к шишке. Оставить на всю ночь. Перед употреблением алоэ выдержать в холоде двенадцать часов, завернув в бумагу.
- Застарелые шишки также может спасти капуста. Ее надо натереть на терке, перемешать с тертым картофелем и кашицу аккуратно положить на больное место. Сверху наложить пленку и теплый шарф. Оставить примочку на время.
- Для обезболивания места образования шишки используется таблетка аспирина, мед и капуста. Таблетку нужно размять, добавить одну ложку меда и щепотку муки, чтобы медовая кашица не растекалась. Всю массу намазать на капустный лист. А после, приложить к шишке. Наверх листа накладывается пленка и теплый шарф или платок.
- Капустный лист намылить хозяйственным мылом 65% жирности, приложить к больному месту. Затем обернуть повязкой и закрепить. Хозяйственное мыло, благодаря щелочи, нейтрализует болезненные ощущения, снимает воспаление.
Еще один рецепт против шишек после инъекций:
Капустный лист отбить кухонным молотком, смазать сливочным маслом, желательно натуральным и закрепить на месте образования шишки. Закрепить повязку и оставить на несколько часов. Сливочное масло размягчит уплотнение и снимет болевые симптомы.
Использование капусты для лечения наружных болезней не имеет противопоказаний. Лишь индивидуальная непереносимость этого продукта не позволит лечиться этим народным средством. Необходимо помнить, что перед применением примочек, необходимо очистить кожу. А после его снятия поддерживать личную гигиену. Листы капусты должны быть тщательно промыты, а кожа продезинфицирована во избежание осложнений. Если появятся сомнения по поводу лечения, обязательна консультация с врачом.
источник
Среди постинъекционных осложнений абсцесс – самое распространенное. Ограниченное гнойное воспаление на начальной стадии характеризуется только локальным покраснением и припухлостью, в острой – нарывом и общим ухудшением самочувствия. Без лечения капсула вскрывается, что может привести к попаданию бактерий в общий кровоток.
Согласно статистике, гнойное воспаление после укола чаще наблюдается у лиц старше 50 лет, имеющих иммунодефицитные заболевания, сахарный диабет. При домашнем проведении инъекций риск возникновения абсцесса выше, чем в больнице, поскольку основной причиной считается несоблюдение санитарных норм: тот, кто ставит укол, плохо вымыл руки, использовал нестерильный инструмент, плохо обработал кожные покровы. К возможным причинам абсцесса после укола также относят:
- врачебные ошибки – раствор для внутримышечного укола был введен подкожно, врач взял иглу неправильной длины, лекарство попало в верхние слои вместо глубоких;
- частые уколы в один и тот же участок;
- повреждение сосуда при введении раствора, приводящее к внутритканевому кровоизлиянию;
- нарушение правил гигиены со стороны пациента (прикосновение к месту укола грязными руками и поверхностями, расчесывание при зуде);
- наличие дерматологических заболеваний в зоне проведения инъекции;
- большое количество жировой прослойки (требует очень длинной иглы, чтобы добраться до мышцы).
Абсцесс возникает на фоне активности патогенных микроорганизмов – стафилококков или стрептококков, что вызывает воспалительный процесс. Ткани начинают отмирать (некротизация), расплавляться – это приводит к образованию полости, где скапливаются лейкоциты. Формируется капсула, которая препятствует проникновению гноя в соседние ткани. Абсцесс может появиться спустя 48 часов после того, как был сделан укол, или позднее – сроки индивидуальны. Гнойный очаг в своем развитии проходит 2 стадии, требующие разной тактики лечения:
- Стадия инфильтрации (начальная): наблюдается уплотнение в зоне укола. После возникают покраснение, болезненность, отек, местное повышение температуры. Не исключены признаки общего недомогания: слабость, усталость, снижение аппетита. Чем глубже абсцесс, тем меньше выражены местные симптомы.
- Стадия нагноения (острая): появляется подвижная капсула с мягким центром, болезненность зоны укола сохраняется и усиливается. В клинической картине наблюдаются симптомы интоксикации: тошнота, повышение температуры тела, головные боли.
Возможность проведения амбулаторной (домашней) терапии определяет хирург, которому показался больной.
Самостоятельное лечение абсцесса в домашних условиях допускается при небольших размерах гнойного очага и на стадии инфильтрации. В остальных случаях может потребоваться лечь в стационар. Прогноз зависит от клинической картины, сопутствующих заболеваний и действий больного:
- при тяжелом сепсисе есть вероятность летального исхода;
- при спонтанном вскрытии нарыва происходит изъявление гноя, в редких случаях наблюдается формирование свища;
- при ранней терапии инфильтрата нагноение не происходит;
- при грамотном и своевременном лечении даже готового гнойного очага прогноз благоприятный.
Отказ от дальнейших уколов в пораженный участок – первое, что требуется сделать при первых симптомах постинъекционного абсцесса. Схема лечения, используемая на стадии образования инфильтрата, составляется для предотвращения нагноения и предполагает:
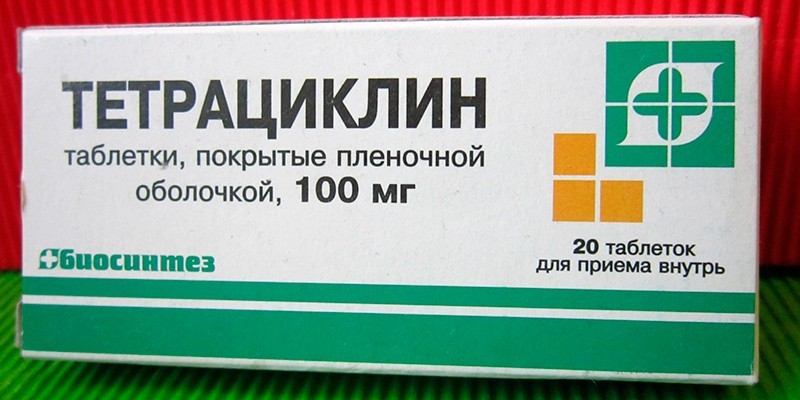
- Пероральное применение антибиотиков (полный курс согласно инструкции, а не до устранения симптомов абсцесса), чтобы подавить активность патогенных микроорганизмов. Врачи назначают Тетрациклин, Амоксициллин.
- Симптоматическую терапию: прием жаропонижающих (Парацетамол, Нурофен), анальгетиков (Нимесил, Анальгин).
- Местное использование гомеопатических препаратов для аппликаций и пероральный прием для ускорения рассасывания инфильтрата и предотвращения нагноения.
- Проведение физиопроцедур – электрофорез с гамма-глобулином, протеолитическими ферментами, лечение динамическими токами, что уменьшает воспалительный процесс.
Скопление гноя в мягких тканях опасно тяжелыми осложнениями. По этой причине лечение острой стадии нацелено на вытягивание гноя, удаление некротических масс и очищение полости для предотвращения распространения патогенных бактерий.
Основных терапевтических схем 2, выбор зависит от клинической картины:
- Нарыв вскрылся сам: врач может назначить компрессы с мазями – Гепариновой, Вишневского, которые вытянут гнойный экссудат и будут стимулировать заживление тканей. Дополнительно проводится местная обработка раны перекисью водорода.
- Нарыв требуется вскрыть: назначается хирургическое лечение. Операция проводится с местной анестезией и предполагает вскрытие абсцесса, дренирование участка поражения, удаление мертвых тканей и обработку антибактериальными составами. При глубоком абсцессе некрэктомия проводится под внутривенным наркозом в хирургическом стационаре с иссечением тканей. Пациент остается под наблюдением врачей для регулярных перевязок и смен марлевых турунд в ране. После операции могут назначаться антибиотики и противовоспалительные препараты.
При активном прогрессировании воспалительного процесса после укола гной накапливается в большом количестве, что приводит к повреждению или разрыву защитной оболочки. Попадание экссудата в близлежащие ткани провоцирует:
- флегмону – неограниченный гнойный очаг, который устраняется хирургическим путем с последующей антибиотикотерапией и посещением физиопроцедур;
- свищевые ходы – осложнение флегмоны, канал, по которому гной выходит наружу или в соседнюю полость, требует местного антибактериального лечения, противовоспалительного и хирургического дренирования;
- сепсис – заражение крови, системное воспаление, при котором пациента зачастую госпитализируют для проведения комплексного лечения с операцией, иммунотерапией, антибиотикотерапией;
- остеомиелит – гнойно-некротические процессы в костной ткани, костном мозге, требующие хирургического вмешательства и внутрикостного введения антибиотиков.
Традиционное медикаментозное лечение абсцесса в стадии инфильтрации, осуществляемое дома, можно дополнять средствами, приготовленными по рецептам народной медицины. При отсутствии положительной динамики или ухудшении состояния больного от них отказываются. Самые действенные варианты:
- Ватной палочкой, смоченной в растворе йода, рисовать вечером и утром сетку на зоне поражения, но не проводя по самой точке укола. Лечение проводят не дольше 3-х суток.
- Снять лист с кочана капусты, сделать несколько надрезов, помять руками, приложить к набухающей шишке. Через каждые 6 часов менять компресс.
- Смешать 1:2 спиртовую настойку прополиса и жидкий мед, приложить на куске марли к абсцессу после укола. Держать 5-6 часов, повторять процедуру утром и на ночь. Лечение проводить до рассасывания инфильтрата.
источник
Абсцесс после уколов – разновидность воспалений, которые возникают после инъекции. При этом прогрессирует болезненное инфекционное образование с гнойным содержимым. При постинъекционном абсцессе лечение лучше проводить на начальной стадии патологического процесса. Для предотвращения осложнений важно вовремя устранить проблему.
Основной причиной появления постинъекционного абсцесса остается несоблюдение правил дезинфекции во время прививки. Бактерии попадают в кожу из-за игнорирования норм гигиены.
Среди прочих факторов риска можно выделить:
- Медикаментозный раствор вводится некорректно.
- Медсестра сделала инъекцию неправильно.
- Длительный курс проведенных инъекций, которые выполнялся на одном участке кожи.
- Недостаток мышечного слоя при большой жировой прослойке.
- Сосуд повреждается иглой, вызывая кровоизлияние внутри тканей.
- Пациент не соблюдает элементарные правила гигиены.
- Дерматит или другие патологии эпителия в месте проведения инъекции.
- Ослабленная иммунная система, аутоиммунные патологии, аллергические реакции.
Постинъекционный абсцесс часто вызывают стафилококки или стрептококки. Инфекционный агент провоцирует воспаление с развивающимся некрозом пораженного участка. Начинается накапливание экссудативных выделений, и формируется полостной элемент с накопившимися лейкоцитами.
Заметить абсцесс можно сразу после прогрессирования. Сначала появляется уплотнение, не имеющее четких контуров. Абсцесс ягодицы после инъекции, как правило, очень глубокий. Этот факт нужно учитывать, приступая к лечению гнойника.
Симптомы патологического образования бывают местными и общими.
- Гнойник начинает болеть даже без касаний.
- Место укола краснеет.
- Ягодицы после укола напухают.
- При надавливании появляются болевые ощущения.
- Капсула с гнойником подвижная.
- Место воспаления горячее.
Среди общих признаков можно выделить:
- Отсутствие аппетита.
- Повышенная потливость.
- Общее чувство слабости и усталости.
- Повышенная температура тела.
- Чувство разбитости и сонливости.
К лечению абсцесса после укола нужно приступать при первых признаках, что позволит предотвратить возможные негативные последствия.
Перед началом терапии в обязательном порядке нужно проконсультироваться со специалистом.
В случае абсцесса после укола, лечение в домашних условиях можно проводить лечение с применением средств народной медицины, но только на начальной стадии формирования патологического образования. Запрещается вскрытие или выдавливание образовавшегося нарыва. При ухудшении ситуации потребуется квалифицированная помощь.
Как лечить нарыв самостоятельно? Рассмотрим наиболее эффективные методы:
- Йодная сетка. Йод наносится в виде сетки на пораженный участок. Процедура выполняется два раза в день.
- Смесь из хозяйственного мыла. Небольшое количество мыла натереть на терке и смешать с молоком в соотношении 1:2. Смесь прокипятить полтора часа на маленьком огне. Должна получиться масса, похожая на сметану, ее нужно прикладывать к месту воспаления еще теплой.
- Тертый сырой картофель. Компресс меняется каждые три часа, пока состояние не облегчится.
- К проблемному месту прикладывается лист капусты, заранее отбитый молоточком. Его нужно менять каждые пять-шесть часов.
- Мазь из прополиса. 100 г несоленого жира расплавить, довести до кипения, затем немного охладить. Добавить 10 г измельченного прополиса. Очистить смесь, пропустив через марлю.
Делать домашние примочки и компрессы можно только на начальной стадии развития абсцесса, но даже в этом случае нужно предварительно проконсультироваться со специалистом.
Вылечить инъекционное новообразование можно простыми, но действенными рецептами:
- Полевой хвощ. 4 ст. л. растения залить 200 мл кипятка. Принимается процеженный настой через час после еды по 70 мл.
Если лечить абсцесс грамотно и своевременно, можно предотвратить появление осложнений. В этом случае прогноз будет благоприятным.
Любое патологическое проявление проще предотвратить, нежели лечить. Профилактика появления абсцесса:
- В использовании должны быть только одноразовые шприцы и иглы.
- Нужно менять место введения препарата.
- Не трогать иглу, даже после обработки рук.
- Препараты вводятся постепенно, для равномерного их распределения в тканях.
- Внутримышечно лекарство нельзя вводить иглами, которые предназначены для других типов инъекций.
- В одном шприце не смешиваются разные медпрепараты, если они фармакологически несовместимы.
При выполнении инъекции должна соблюдаться стерильность, правила дезинфекции и гигиены.
источник
Введение лекарств в виде инъекций назначается врачами довольно часто. Это удобно тогда, когда лекарство необходимо быстро доставить в кровеносное русло. Этот метод введения лекарств имеет много преимуществ, так как лекарство быстро попадает в кровь, терапевтический эффект наступает быстрее и при этом не идет нагрузка на пищеварительный тракт. Нередко развивается осложнение абсцесс после укола в ягодицу (постинъекционный абсцесс). Это происходит в результате несоблюдения правил асептики при введении лекарства. Но есть и другие причины. Тема сегодняшнего разговора – постинъекционный абсцесс, почему он образуется, что делать если он вдруг образовался?
Это гнойное расплавление тканей в мягких подкожных тканях в результате воспалительного процесса. Представляет собой полость, наполненную гноем. Чаще возникает в ягодичной области, куда внутримышечно вводят лекарства, чуть реже в области бедра, на руке или под лопаткой. Образуется больше у тучных людей, причем чаще у женщин.
Основной причиной возникновения является нарушение стерильности в момент введения лекарства. Согласно статистике (и по моим наблюдениям во время работы) абсцессы чаще возникают, когда пациенты делают инъекции на дому, где нет условий для соблюдения стерильности. На втором месте – инъекции, сделанные скорой помощью, это и понятно, так как работникам службы 03 часто приходится делать инъекции в «полевых» условиях.
Причинами возникновения абсцессов может быть:
- Введение препаратов, обладающих раздражающим действием, которые не способны быстро рассосаться в подкожной клетчатке. К ним можно отнести сернокислую магнезию, нестероидные противовоспалительные препараты (диклофенак, ортофен и т.д.), ненаркотические анальгетики, биостимуляторы, витамины, масляные растворы. Следует заметить, что после введения антибиотиков такой проблемы не возникает.
- Несоблюдение правил асептики, антисептики, гигиены рук при проведении инъекций.
- Несоблюдение техники введения: при проведении инъекции короткой иглой лекарство вместо мышцы попадает в подкожно-жировой слой. Сюда можно отнести и недостаточное погружение иглы.
- При попадании в кровеносный сосуд возникает тромб, который впоследствии воспаляется и нагнаивается.
- Неправильно выбранная область для введения лекарства. Так, у полных женщин не всегда удается точно выделить верхне-наружный квадрант ягодицы, поэтому укол бывает сделан в нижнюю область поясницы, где мало мышечной ткани.
- При неоднократном введении лекарства в одно и то же место нарушается питание тканей и возникают благоприятные условия для размножения патогенной микрофлоры.
Абсцесс после укола может возникнуть, если у пациента слабый иммунитет, он болен сахарным диабетом или больной длительное время прикован к постели.
Нагноение может произойти, если после процедуры была занесена инфекция в место прокола в результате несоблюдения личной гигиены или при расчесывании.
В 90% случаев постинъекционные осложнения вызываются золотистым стафилококком (St. aureus), реже синегнойной палочкой, эшерихией коли или протеем.
Если в рану занесена инфекция, то буквально сразу начинается воспалительный процесс и образуется небольшое уплотнение – инфильтрат. При благоприятном течении и вовремя начатом лечении инфильтрат рассасывается.
Неблагоприятный вариант развивается следующим образом. В воспаленном участке скапливается эксудат, он образует полость, в котором накапливаются лейкоциты, как ответная реакция на воспаление. Через 2-3 дня на этом месте уже может развиться некроз.
Что чувствует больной, когда развивается абсцесс?
- Боль при прикосновении или надавливании на месте введения лекарства;
- сильная болезненность может быть и без прикосновений, что характерно при развившемся большом гнойнике;
- отмечается припухлость;
- область укола горячая на ощупь;
- на месте укола ограниченная гиперемия;
- флюктуация (отмечается подвижность капсулы).
В целом организм тоже реагирует на интоксикацию: повышается температура тела, порой до высоких цифр. Больной чувствует себя разбитым, отмечается слабость, разбитость, снижение трудоспособности, потливость, потеря аппетита.
Диагностика не вызывает затруднений, если гнойник расположен в поверхностных тканях. Поставить верный диагноз поможет сбор анамнеза, в котором имеет место проведение инъекций. Если же гнойник расположен глубоко в тканях, то придется сделать дополнительно УЗИ или пункцию гнойника.
В общем анализе крови отмечается повышенное СОЭ и количество лейкоцитов, что говорит о серьезном воспалительном процессе. Также врач обязан взять мазок гнойного содержимого для идентифицирования возбудителя – это необходимо для правильного подбора антибактериальных препаратов.
Обычно гной находится в изолированной полости за счет пиогенной оболочки, которая не дает распространиться гною дальше.
Если абсцесс не лечить или лечить неправильно, то эта оболочка повреждается, может лопнуть. Инфекция попадает в рядом расположенные ткани, в данном случае развивается обширная флегмона, которая со временем осложняется образованием свищей.
При попадании инфекции в кровяное русло, может развиться сепсис (заражению крови), остеомиелит в рядом расположенных костях или некроз мягких тканей.
В зависимости от размера постинъкционного абсцесса лечение проводится в амбулаторных или стационарных условиях. Но однозначно, гнойник необходимо вскрывать и это может сделать только хирург в соответствующих условиях.
После вскрытия гнойника обязательно назначаются антибиотики. Если был сделан бак. посев гноя на чувствительность к антибиотикам, то врач сразу назначает соответствующий антибиотик. Кроме этого назначается общеукрепляющая терапия и проведение перевязок послеоперационной раны.
При отсутствии противопоказаний (склонность к образованию тромбов, кровотечению, беременность, туберкулез, сифилис, повышенная температура) рекомендовано проведение физиопроцедур, которые направлены на уменьшение боли, отечности, воспалительного инфильтрата. Врач назначает соответствующее физиолечение в зависимости от стадии развития абсцесса.
Если вы после укола заметили, что что-то пошло не так и образовался инфильтрат, то не тяните, начинайте действовать сразу. Народная медицина рекомендует следующее:
- Йодная сетка. На месте инъекции нарисуйте решетку – несколько перпендикулярных линий. Для этого ватную палочку смочите в пузырьке с йодом, а затем нарисуйте йодную сетку. Подобную процедуру проводите дважды в день, второй раз – на ночь.
- Капустный лист. Возьмите свежий капустный лист, срежьте толстые прожилки, а лист слегка отбейте кухонным молоточком, а затем приложите лист на место инфильтрата, закрепите и оставьте на 5-6 часов. В течение дня меняйте лист 3-4 раза. Эффект от лечения усилится, если капустный лист смазать медом.
- Листья лопуха. 5 листьев лопуха или корневище размолоть и прикладывать к абсцессу на полчаса.
- Листья подорожника. Возьмите свежие листья подорожника, помните их руками и приложите к абсцессу.
- Спиртовый компресс. Смочите спиртом или водкой кусок ваты и приложите к проблемному месту, сверху прикройте пленкой и закрепите, чтобы компресс не спал. Можно делать несколько раз в день, после того, как вата высохнет. Подобные компрессы можно делать из настойки коровяка или прополиса, которые можно купить в аптеке. Можно использовать домашние настойки, приготовленные из березовых почек, софоры японской.
Чтобы абсцесс быстрее созрел и вышел гной применяйте любой из этих методов:
- Лепешка из черного хлеба и меда. Возьмите мякиш черного хлеба, раскрошите его, добавьте ложку меда, тщательно перемешайте и приложите лепешку к инфильтрату, сверху прикройте пленкой и завяжите.
- Репчатый лук. Очищенную луковицу отварите в молоке или запеките в духовке. Разрежьте ее напополам и приложите к абсцессу. Можно поступить по-другому. Молодую свежую луковицу хорошо измельчите на терке или блендером и кашицу приложите к больному месту на 5 часов, сверху прикройте пленкой и зафиксируйте. Повторите несколько раз. Вместо луковой кашицы можно использовать чесночную или картофельную кашицу, но только на 3 часа.
- Листья алоэ. Лист алоэ промойте, обрежьте боковые колючие места, разрежьте напополам и приложите внутренней стороной к абсцессу. Закрепите, чтобы лист держался хорошо. Оставьте на несколько часов.
- Порошок семян льна или пажитника сенного. В 100 мл теплой воды растворите 1 ст. л. порошка. Сделайте примочку на полчаса.
Следуйте этим советам, если вы часто или долго проводите курс инъекций препаратов, которые могут вызвать подобное гнойное осложнение.
- Всегда проводите курс инъекций в медицинском учреждении, где соблюдаются все требования ОСТа 42-21-2-85 и техники введения лекарства.
- Для проведения инъекций используются только одноразовые стерильные шприцы.
- При проведении инъекций меняйте место инъекций каждый раз, например, сегодня вы делаете укол в правую ягодицу, значит в следующий раз его делаете в левую.
- Нельзя делать укол в одну и ту же точку, всегда следует отступать от прежнего места хотя бы несколько сантиметров.
- После инъекции делайте легкий массаж в месте введения препарата для лучшего рассасывания.
- После проведения укола не садитесь на холодные поверхности.
Более подробно, как проводить внутримышечные инъекции при необходимости в домашних условиях. И это видео вам в помощь.
И если вы заметили какие-то неприятные симптомы, не тяните – идите сразу же в больницу.
Я очень надеюсь, что мы с вами еще долго будем общаться, на блоге будет еще много интересных статей. Чтобы их не пропустить, подпишитесь на новости блога.
источник
Как лечить абсцесс после укола в домашних условиях – Как лечить абсцесс после укола в ягодицу в домашних условиях — Сам себе Доктор
Абсцесс после уколов – разновидность воспалений, которые возникают после инъекции. При этом прогрессирует болезненное инфекционное образование с гнойным содержимым. При постинъекционном абсцессе лечение лучше проводить на начальной стадии патологического процесса. Для предотвращения осложнений важно вовремя устранить проблему.
Основной причиной появления постинъекционного абсцесса остается несоблюдение правил дезинфекции во время прививки. Бактерии попадают в кожу из-за игнорирования норм гигиены.
Среди прочих факторов риска можно выделить:
- Медикаментозный раствор вводится некорректно.
- Медсестра сделала инъекцию неправильно.
- Длительный курс проведенных инъекций, которые выполнялся на одном участке кожи.
- Недостаток мышечного слоя при большой жировой прослойке.
- Сосуд повреждается иглой, вызывая кровоизлияние внутри тканей.
- Пациент не соблюдает элементарные правила гигиены.
- Дерматит или другие патологии эпителия в месте проведения инъекции.
- Ослабленная иммунная система, аутоиммунные патологии, аллергические реакции.
Постинъекционный абсцесс часто вызывают стафилококки или стрептококки. Инфекционный агент провоцирует воспаление с развивающимся некрозом пораженного участка. Начинается накапливание экссудативных выделений, и формируется полостной элемент с накопившимися лейкоцитами.
Заметить абсцесс можно сразу после прогрессирования. Сначала появляется уплотнение, не имеющее четких контуров. Абсцесс ягодицы после инъекции, как правило, очень глубокий. Этот факт нужно учитывать, приступая к лечению гнойника.
Симптомы патологического образования бывают местными и общими.
- Гнойник начинает болеть даже без касаний.
- Место укола краснеет.
- Ягодицы после укола напухают.
- При надавливании появляются болевые ощущения.
- Капсула с гнойником подвижная.
- Место воспаления горячее.
Среди общих признаков можно выделить:
- Отсутствие аппетита.
- Повышенная потливость.
- Общее чувство слабости и усталости.
- Повышенная температура тела.
- Чувство разбитости и сонливости.
К лечению абсцесса после укола нужно приступать при первых признаках, что позволит предотвратить возможные негативные последствия.
Перед началом терапии в обязательном порядке нужно проконсультироваться со специалистом.
В случае абсцесса после укола, лечение в домашних условиях можно проводить лечение с применением средств народной медицины, но только на начальной стадии формирования патологического образования. Запрещается вскрытие или выдавливание образовавшегося нарыва. При ухудшении ситуации потребуется квалифицированная помощь.
Как лечить нарыв самостоятельно? Рассмотрим наиболее эффективные методы:
- Йодная сетка. Йод наносится в виде сетки на пораженный участок. Процедура выполняется два раза в день.
- Смесь из хозяйственного мыла. Небольшое количество мыла натереть на терке и смешать с молоком в соотношении 1:2. Смесь прокипятить полтора часа на маленьком огне. Должна получиться масса, похожая на сметану, ее нужно прикладывать к месту воспаления еще теплой.
- Тертый сырой картофель. Компресс меняется каждые три часа, пока состояние не облегчится.
- К проблемному месту прикладывается лист капусты, заранее отбитый молоточком. Его нужно менять каждые пять-шесть часов.
- Мазь из прополиса. 100 г несоленого жира расплавить, довести до кипения, затем немного охладить. Добавить 10 г измельченного прополиса. Очистить смесь, пропустив через марлю.
- Сок алоэ. Нижние листья растения измельчить, отжать сок. Смоченный в соке бинт приложить к пораженному участку. Менять повязку каждые 10 часов.
- Репчатый лук. Примочка из свежего натертого лука прикладывается к нарыву на пять часов. Луковицу можно варить в молоке или запекать. Еще теплый овощ приложить к больному месту на пять часов.
- Мазь из меда. В равных количествах следует взять мед, мазь Вишневского и спирт (запрещено заменять водкой). Компоненты смешать до получения однородной смеси. Нанести на ночь для снятия воспаления. Чтобы образование полностью рассосалось, понадобится несколько дней.
- Ржаной хлеб. Кусок хлеба распарить, еще теплым приложить к образованию. Сверху накрыть капустными листьями, укутать бумагой и забинтовать. Такой компресс нужно держать на протяжении суток.
Делать домашние примочки и компрессы можно только на начальной стадии развития абсцесса, но даже в этом случае нужно предварительно проконсультироваться со специалистом.
Вылечить инъекционное новообразование можно простыми, но действенными рецептами:
- Полевой хвощ. 4 ст. л. растения залить 200 мл кипятка. Принимается процеженный настой через час после еды по 70 мл.
- Настой эвкалипта. 2 ст. л. сухих листьев заливаются 200 мл кипятка. Принимается теплый настой по 50 мл после еды три раза в день.
- Семена тмина. 3 ст. л. семян залить 200 мл кипятка. Теплый настой принимается три раза в день за пятнадцать минут перед едой.
- Настойка эхинацеи принимается три раза в день по 30 капель.
- Эвкалиптовая настойка на спирту принимается по 20 капель три раза в сутки после еды.
Если лечить абсцесс грамотно и своевременно, можно предотвратить появление осложнений. В этом случае прогноз будет благоприятным.
Любое патологическое проявление проще предотвратить, нежели лечить. Профилактика появления абсцесса:
- В использовании должны быть только одноразовые шприцы и иглы.
- Нужно менять место введения препарата.
- Не трогать иглу, даже после обработки рук.
- Препараты вводятся постепенно, для равномерного их распределения в тканях.
- Внутримышечно лекарство нельзя вводить иглами, которые предназначены для других типов инъекций.
- В одном шприце не смешиваются разные медпрепараты, если они фармакологически несовместимы.
При выполнении инъекции должна соблюдаться стерильность, правила дезинфекции и гигиены.
Введение лекарств в виде инъекций назначается врачами довольно часто. Это удобно тогда, когда лекарство необходимо быстро доставить в кровеносное русло. Этот метод введения лекарств имеет много преимуществ, так как лекарство быстро попадает в кровь, терапевтический эффект наступает быстрее и при этом не идет нагрузка на пищеварительный тракт. Нередко развивается осложнение абсцесс после укола в ягодицу (постинъекционный абсцесс). Это происходит в результате несоблюдения правил асептики при введении лекарства. Но есть и другие причины. Тема сегодняшнего разговора – постинъекционный абсцесс, почему он образуется, что делать если он вдруг образовался?
Это гнойное расплавление тканей в мягких подкожных тканях в результате воспалительного процесса. Представляет собой полость, наполненную гноем. Чаще возникает в ягодичной области, куда внутримышечно вводят лекарства, чуть реже в области бедра, на руке или под лопаткой. Образуется больше у тучных людей, причем чаще у женщин.
Основной причиной возникновения является нарушение стерильности в момент введения лекарства. Согласно статистике (и по моим наблюдениям во время работы) абсцессы чаще возникают, когда пациенты делают инъекции на дому, где нет условий для соблюдения стерильности. На втором месте – инъекции, сделанные скорой помощью, это и понятно, так как работникам службы 03 часто приходится делать инъекции в «полевых» условиях.
Причинами возникновения абсцессов может быть:
- Введение препаратов, обладающих раздражающим действием, которые не способны быстро рассосаться в подкожной клетчатке. К ним можно отнести сернокислую магнезию, нестероидные противовоспалительные препараты (диклофенак, ортофен и т.д.), ненаркотические анальгетики, биостимуляторы, витамины, масляные растворы. Следует заметить, что после введения антибиотиков такой проблемы не возникает.
- Несоблюдение правил асептики, антисептики, гигиены рук при проведении инъекций.
- Несоблюдение техники введения: при проведении инъекции короткой иглой лекарство вместо мышцы попадает в подкожно-жировой слой. Сюда можно отнести и недостаточное погружение иглы.
- При попадании в кровеносный сосуд возникает тромб, который впоследствии воспаляется и нагнаивается.
- Неправильно выбранная область для введения лекарства. Так, у полных женщин не всегда удается точно выделить верхне-наружный квадрант ягодицы, поэтому укол бывает сделан в нижнюю область поясницы, где мало мышечной ткани.
- При неоднократном введении лекарства в одно и то же место нарушается питание тканей и возникают благоприятные условия для размножения патогенной микрофлоры.
Абсцесс после укола может возникнуть, если у пациента слабый иммунитет, он болен сахарным диабетом или больной длительное время прикован к постели.
Нагноение может произойти, если после процедуры была занесена инфекция в место прокола в результате несоблюдения личной гигиены или при расчесывании.
В 90% случаев постинъекционные осложнения вызываются золотистым стафилококком (St. aureus), реже синегнойной палочкой, эшерихией коли или протеем.
Если в рану занесена инфекция, то буквально сразу начинается воспалительный процесс и образуется небольшое уплотнение – инфильтрат. При благоприятном течении и вовремя начатом лечении инфильтрат рассасывается.
Неблагоприятный вариант развивается следующим образом. В воспаленном участке скапливается эксудат, он образует полость, в котором накапливаются лейкоциты, как ответная реакция на воспаление. Через 2-3 дня на этом месте уже может развиться некроз.
Что чувствует больной, когда развивается абсцесс?
- Боль при прикосновении или надавливании на месте введения лекарства;
- сильная болезненность может быть и без прикосновений, что характерно при развившемся большом гнойнике;
- отмечается припухлость;
- область укола горячая на ощупь;
- на месте укола ограниченная гиперемия;
- флюктуация (отмечается подвижность капсулы).
В целом организм тоже реагирует на интоксикацию: повышается температура тела, порой до высоких цифр. Больной чувствует себя разбитым, отмечается слабость, разбитость, снижение трудоспособности, потливость, потеря аппетита.
Диагностика не вызывает затруднений, если гнойник расположен в поверхностных тканях. Поставить верный диагноз поможет сбор анамнеза, в котором имеет место проведение инъекций. Если же гнойник расположен глубоко в тканях, то придется сделать дополнительно УЗИ или пункцию гнойника.
В общем анализе крови отмечается повышенное СОЭ и количество лейкоцитов, что говорит о серьезном воспалительном процессе. Также врач обязан взять мазок гнойного содержимого для идентифицирования возбудителя – это необходимо для правильного подбора антибактериальных препаратов.
Обычно гной находится в изолированной полости за счет пиогенной оболочки, которая не дает распространиться гною дальше.
Если абсцесс не лечить или лечить неправильно, то эта оболочка повреждается, может лопнуть. Инфекция попадает в рядом расположенные ткани, в данном случае развивается обширная флегмона, которая со временем осложняется образованием свищей.
При попадании инфекции в кровяное русло, может развиться сепсис (заражению крови), остеомиелит в рядом расположенных костях или некроз мягких тканей.
В зависимости от размера постинъкционного абсцесса лечение проводится в амбулаторных или стационарных условиях. Но однозначно, гнойник необходимо вскрывать и это может сделать только хирург в соответствующих условиях.
После вскрытия гнойника обязательно назначаются антибиотики. Если был сделан бак. посев гноя на чувствительность к антибиотикам, то врач сразу назначает соответствующий антибиотик. Кроме этого назначается общеукрепляющая терапия и проведение перевязок послеоперационной раны.
При отсутствии противопоказаний (склонность к образованию тромбов, кровотечению, беременность, туберкулез, сифилис, повышенная температура) рекомендовано проведение физиопроцедур, которые направлены на уменьшение боли, отечности, воспалительного инфильтрата. Врач назначает соответствующее физиолечение в зависимости от стадии развития абсцесса.
Если вы после укола заметили, что что-то пошло не так и образовался инфильтрат, то не тяните, начинайте действовать сразу. Народная медицина рекомендует следующее:
- Йодная сетка. На месте инъекции нарисуйте решетку – несколько перпендикулярных линий. Для этого ватную палочку смочите в пузырьке с йодом, а затем нарисуйте йодную сетку. Подобную процедуру проводите дважды в день, второй раз – на ночь.
- Капустный лист. Возьмите свежий капустный лист, срежьте толстые прожилки, а лист слегка отбейте кухонным молоточком, а затем приложите лист на место инфильтрата, закрепите и оставьте на 5-6 часов. В течение дня меняйте лист 3-4 раза. Эффект от лечения усилится, если капустный лист смазать медом.
- Листья лопуха. 5 листьев лопуха или корневище размолоть и прикладывать к абсцессу на полчаса.
- Листья подорожника. Возьмите свежие листья подорожника, помните их руками и приложите к абсцессу.
- Спиртовый компресс. Смочите спиртом или водкой кусок ваты и приложите к проблемному месту, сверху прикройте пленкой и закрепите, чтобы компресс не спал. Можно делать несколько раз в день, после того, как вата высохнет. Подобные компрессы можно делать из настойки коровяка или прополиса, которые можно купить в аптеке. Можно использовать домашние настойки, приготовленные из березовых почек, софоры японской.
Чтобы абсцесс быстрее созрел и вышел гной применяйте любой из этих методов:
- Лепешка из черного хлеба и меда. Возьмите мякиш черного хлеба, раскрошите его, добавьте ложку меда, тщательно перемешайте и приложите лепешку к инфильтрату, сверху прикройте пленкой и завяжите.
- Репчатый лук. Очищенную луковицу отварите в молоке или запеките в духовке. Разрежьте ее напополам и приложите к абсцессу. Можно поступить по-другому. Молодую свежую луковицу хорошо измельчите на терке или блендером и кашицу приложите к больному месту на 5 часов, сверху прикройте пленкой и зафиксируйте. Повторите несколько раз. Вместо луковой кашицы можно использовать чесночную или картофельную кашицу, но только на 3 часа.
- Листья алоэ. Лист алоэ промойте, обрежьте боковые колючие места, разрежьте напополам и приложите внутренней стороной к абсцессу. Закрепите, чтобы лист держался хорошо. Оставьте на несколько часов.
- Порошок семян льна или пажитника сенного. В 100 мл теплой воды растворите 1 ст. л. порошка. Сделайте примочку на полчаса.
Следуйте этим советам, если вы часто или долго проводите курс инъекций препаратов, которые могут вызвать подобное гнойное осложнение.
- Всегда проводите курс инъекций в медицинском учреждении, где соблюдаются все требования ОСТа 42-21-2-85 и техники введения лекарства.
- Для проведения инъекций используются только одноразовые стерильные шприцы.
- При проведении инъекций меняйте место инъекций каждый раз, например, сегодня вы делаете укол в правую ягодицу, значит в следующий раз его делаете в левую.
- Нельзя делать укол в одну и ту же точку, всегда следует отступать от прежнего места хотя бы несколько сантиметров.
- После инъекции делайте легкий массаж в месте введения препарата для лучшего рассасывания.
- После проведения укола не садитесь на холодные поверхности.
Более подробно, как проводить внутримышечные инъекции при необходимости в домашних условиях. И это видео вам в помощь.
И если вы заметили какие-то неприятные симптомы, не тяните – идите сразу же в больницу.
Я очень надеюсь, что мы с вами еще долго будем общаться, на блоге будет еще много интересных статей. Чтобы их не пропустить, подпишитесь на новости блога.
Будьте здоровы! С вами была Таисия Филиппова.
Понравилась статья, поделись с друзьями
Воспаление в мягкой ткани после прививки или инъекции возникает по ряду причин:
- Иголка повредила сосуд и он лопнул. Под кожей появилась небольшая гематома, которую поленились лечить.
- Вводился агрессивный и раздражающий препарат, который скапливался и вызвал воспаление. К таким препаратам относятся: анальгин, кофеин, магния сульфат. Вводить эти медикаменты нужно максимально длинной иглой и очень медленно.
- Медикамент был введен не в мышцу, а подкожно. Образовалась шишка, которая перешла в воспаление.
- Ослабленная иммунная система организма больного не справляется, любые вмешательства, как укол или прививка, вызывают заражения.
- Укол делался непрофессионально и в недостаточно стерильных условиях.
Все эти причины в комплексе, или каждая отдельно могут вызвать абсцесс у пациента. Характеризуют воспаление некоторые признаками — симптомы:
- В месте прививки или укола появляется инфильтрат или, как говорят в простонародье, шишка.
- Инфильтрат вызывает боль, причем интенсивность зависит от глубины воспалительного процесса.
- Шишка не рассасывается, а только твердеет и увеличивается.
- Температура пациента повышается.
- Абсцесс после прививки — это небольшое уплотнение, которое вызывает боль при контакте.
Как только появились любые симптомы после инъекции, рекомендуем обратиться к специалистам. Врач возьмет общий анализ крови, осмотрит место инфильтрата и назначит лечение.
Общий анализ крови сразу покажет, что воспалительный процесс начался. Лейкоциты будут выше нормы.
Стадия у абсцесса после инъекции или прививок может быть различна:
- Начальный абсцесс, когда воспалительный процесс только начался. Характеризуют симптомы: уплотнения в мягких тканях, тянущая боль.
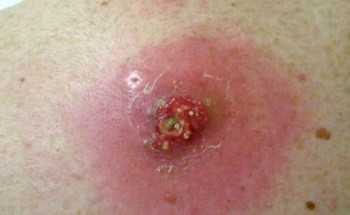
- Острый абсцесс — запущенная форма, с нагноением. Нарыв может быть внутри или нарвать. Характерны симптомы: высокая температура, острая и стреляющая болью, гной в мягких тканях ягодицы или предплечья, как на фото.
Только определив стадию заболевания и учтя все симптомы, можно понять как правильно лечить заболевание.
На начальном этапе абсцесс после инъекции следует лечить при помощи физиопроцедуры УВЧ и антибиотиков широкого сектора действия: амоксицилин, тетрациклин, ампиокс. Лечение антибиотиками проходит курсом, который нужно пропить не в зависимости прошла боль или нет. Если закончить курс раньше, чем очаг воспаления угаснет, абсцесс вернется.
Симптомы высокой температуры помогут снять жаропонижающие препараты: ибуклин, нурофен, парацетамол. Боль помогут снять: анальгин, немесил.
На начальной стадии можно попробовать народные методы: прикладывают лист капусты на ночь, лепешки из меда и муки, йодную сеточку. Подробнее на видео:
Хуже обстоят дела с острой формой абсцесса. Гной уже образовался в мягких тканях и лечить медикаментозно нет возможности. Если нарыв уже произошёл, то можно прикладывать вытягивающие мази: Вишневского, Гепариновая. Но в большинстве случаев, нарыв вскрывается хирургическим путем. Больному назначают курс антибиотиков и противовоспалительные препараты. В самых сложных случаях необходима госпитализация.
Внимание, вскрывать нарыв самостоятельно нельзя. Это может привести к заражению. А заражение крови нередко заканчивается смертью пациента.
Предупредить воспаление после уколов или прививки можно следующими действиями:
- инъекции делайте только одноразовыми шприцами;
- внутримышечный препарат нужно вводить только иглой от 5-10 кубового шприца;
- чередуйте ягодицы для внутримышечных инъекций;
- осуществляйте инъекции и прививки только в стерильном помещение и при помощи квалифицированного персонала.
Несложные действия помогут пациенту избежать тяжелых последствий и здоровье быстро вернется.
Главная » Уколы » Чем лечить абсцесс после укола в домашних условиях
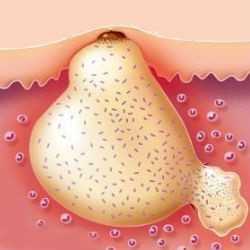
В основе формирования абсцесса лежит бактериальная инфекция. Какие именно бактерии являются этиологическим агентом к появлению заболевания, зависит от расположения гнойника. В упрощенном виде все абсцессы можно разделить на кожные (расположенные в кожных слоях) и внутренние (расположенные в печени, легких и других внутренних органах). Очень часто абсцессы возникают после операции или неправильно сделанного укола, но есть и другие факторы, предполагающие к данному недугу.
- Каланхоэ
- Куркума
- Мед и прополис
- Тмин
- Лук
- Коллоидное серебро
Лечение абсцесса зависит от его локализации. Так, абсцесс брюшной полости часто требует оперативного вмешательства. Но большинство гнойников можно удалить в домашних условиях, если воспользоваться проверенными рецептами от знахарей и целителей.
По своей сути абсцесс – это защитная реакция тканей, которая направлена на предотвращение распространения инфекции по всему организму. Инородные частицы или микроорганизмы, повреждая защитный барьер вокруг клетки, продуцируют цитокин. Именно эти белковые молекулы инициируют иммунный ответ, что приводит к накоплению большого количества белых клеток в крови и увеличение кровотока в пораженном месте. На конечной стадии абсцесс окружается капсулой, образованной окружающими здоровыми тканями для того, чтобы не пустить гной и предотвратить заражение соседних структур.
Тяжесть симптомов, связанных с абсцессом, в первую очередь зависит от местоположения гнойника. В случае поверхностного расположения (в пределах кожных покровов) на начальной стадии можно наблюдать местные симптомы, такие как:
- болезненная припухлость кожи и окружающих тканей;
- покраснение этой области;
- повышение температуры кожи на месте абсцесса.
Когда гнойник созреет, при пальпации можно прочувствовать жидкость. Кожа становится тонкой, блестящей и натянутой. На конечной стадии из абсцесса начинает выходить гной.
Однако, если такое новообразование расположено внутри тканей, органов и полостей тела (например, абсцесс брюшной полости), кожные симптомы появляются позже или не появляются вообще. В этом случае пациент часто жалуется на повышение температуры и боль в пораженном органе. Его состояние может быть очень тяжелым.
В случае легкой степени кожного абсцесса можно провести лечение самостоятельно в домашних условиях. После операции по дренированию гноя вы тоже можете помочь коже быстрее восстановиться, воспользовавшись методами народной медицины.
Помните! Ни в коем случае нельзя пытаться выдавить гнойник самостоятельно! Содержимое абсцесса должно самостоятельно прорваться наружу.

Очень хорошим средством является куркума. Смешайте порошок этой специи с тёплой водой для того, чтобы создать густую пасту, нанесите эту субстанцию непосредственно на пораженное место, это поможет вам уменьшить количество гной. Куркуму можно наносить три раза в день, компресс держат полчаса.
После операции присыпайте кожу куркумой, чтобы не допустить развития инфекции. Так делают в Индии. Дополнительно можете пользоваться в домашних условиях другими народными средствами и методиками.
Мед и прополис являются продуктами пчеловода, и, если соединить эти компоненты вместе, получится мощное средство, способное лечить кожные абсцессы. Вам понадобится столовая ложка натурального мёда и чайная ложка спиртовой настойки прополиса. Смешайте ингредиенты до однородной массы, после чего смочите в данной смеси кусок марли и приложите к пораженному месту на несколько часов, сверху прикрыв клеенкой. Делайте такие компрессы каждый день, и гнойник рассосется.
В борьбе с абсцессом станут полезными семена тмина. Измельчите их в порошок и смешайте с небольшим количеством горячей воды, чтобы образовалась паста. Эту пасту нужно нанести на место нарыва и утеплить повязкой, через полчаса компресс снять. Лечение повторяйте 4 раза в день. В первый день исчезнут отек, абсцесс станет мягким, уменьшится боль, на 2-4 день выйдет гной, и рана начнет засыхать.
Дополнительно вы можете использовать другие методы, используемые в домашних условиях.

Есть еще один отличный рецепт. Сварите в небольшом количестве воды или молока луковицу, нарезанную на четвертинки, и приложите к гнойнику. Компресс должен быть теплым. Повторяйте лечение несколько раз в день. Народная мудрость сохранила рецепт сильнодействующей луковой мази. Она поможет даже в запущенных случаях. Итак, натрите на терке сырую луковицу и ¼ бруска хозяйственного мыла. Соедините эти компоненты, поставьте на огонь и проварите на малом огне 2-3 минуты, после чего немного остудите. Добавьте в мазь чайную ложку мёда и чайную ложку скипидара, все снова хорошенько перемешайте. Нанесите тёплую субстанцию на абсцесс толстым слоем, сверху прикройте марлей, сложенной в несколько слоёв. Меняйте компресс несколько раз в день, и очень скоро от абсцесса не останется и следа.
Хорошо помогает лечение коллоидным серебром. Этот натуральный антибиотик долгое время применялся в медицине вплоть до 30-х годов прошлого века, пока не были изобретены антибиотики. Сегодня мы снова возвращаемся к этому препарату. Наносите его на ватный тампон и прикладывайте к области абсцесса несколько раз в день на полчаса, после чего промывайте кожу водой с мылом. Коллоидное серебро – одно из самых сильных средств, которое помогает даже при гнойниках с осложнениями.
Напишите в комментариях о своём опыте в лечении заболеваний, помогите другим читателям сайта!Поделитесь материалом в соцсетях и помогите друзьям и близким!
Каждый хоть раз в жизни испытывал на себе то неприятное чувство, когда врач говорит, что без уколов не обойтись. Приходится готовить место для укола и, сцепив зубы, терпеть, пока медсестра не закончит процедуру. Да, процедура неприятная, но в большинстве случаев жизненно необходимая. Не всегда она проходит так, как хотелось бы. Иногда могут возникать осложнения, к таким и относится постинъекционный абсцесс.
В чем причина осложнения и можно ли его избежать? Так как укол – это проникновение через природные барьеры человека, он, как и любые другие вмешательства в мягкие ткани, может стать причиной возникновения абсцесса ягодицы. Самая распространенная причина – несоблюдение норм стерильности:
- Плохо обработаны руки медсестры.
- Через шприцы, вату или раствор, который ввели.
- Плохо обработанная кожа пациента, которую, к слову, должны обрабатывать до и после проведения инъекции.
Также существуют и другие факторы:
- Неправильное использование препарата. Так, если лекарственное средство должно использоваться для внутривенных или подкожных инъекций, но ошибочно было введено в ягодицу, то лекарство полностью не рассасывается. На месте укола образуется инфильтрат.
- Неправильная техника выполнения манипуляции. В основном сюда относится выбор слишком маленькой иглы или неполное введение в мышцу.
- Длительное лечение пациента, в результате чего в мышцу вводится слишком много лишней жидкости.
- Абсцесс ягодицы возникает и в результате введения раздражающих препаратов, таких как антибиотики или сульфат магния.
- Абсцесс наблюдается у людей, склонных к ожирению и имеющих внушительный слой подкожного жира.
- Пролежни.
- Повышенный аллергостатус. Абсцесс может развиться в результате аллергической реакции.
- Гнойные инфекции кожи тоже могут стать причиной нагноения.
- Абсцесс после укола в ягодицу может возникнуть и на фоне сниженного иммунитета, особенно у пожилых людей и истощенных разнообразными болезнями.
- Наличие аутоиммунных заболеваний.
Для того чтобы определиться с методом лечения, нужно установить тяжесть осложнения, а также выявить возбудителя, который высеивают из содержимого, отделяемого из раны. Для более эффективного лечения подбирают антибиотик, который лучше всего справляется с возбудителем. Также прописывают антибактериальные средства и обезболивающие. Но только терапии медицинскими препаратами для лечения абсцесса ягодицы будет недостаточно. Хирург посоветует вскрыть гнойник и очистить рану от гноя. Иначе возможно обширное поражение тканей с последующим некрозом тканей и слизистых. Только комплексное лечение даст желаемый результат.
Лечение на разных этапах отличается друг от друга. Их лучше рассматривать отдельно. Этап образования инфильтрата:
- Первое, что нужно сделать, – прекратить лечение препаратом и сразу приступить к лечению воспаленной области.
- Очень эффективными являются физиопроцедуры и введение в место воспаления протеолитических ферментов.
- Обязательно нужно следить за динамикой развития гнойника. Если через 4 часа не видно улучшения, то больного оформляют в стационар для хирургического лечения.
Глубина поражения может быть разной, поэтому визуально определить наличие воспаления иногда невозможно. При надавливании на область скопления гноя больной чувствует сильную боль. Различают местные симптомы и общие.
- Покраснение ягодицы в месте укола.
- Припухлость.
- Ощущение боли при надавливании, в дальнейшем и без надавливания.
- В месте воспаления кожа горячая.
- Если положить пальцы на воспаленную область и легонько нажать одной их частью, то другая из-за наличия жидкости в ягодице приподнимется.
- На более запущенных стадиях наблюдается образование свищей, инфекция захватывает все большие территории.
- Плохой аппетит.
- Повышенная потливость.
- Повышение общей температуры тела.
- Быстрая утомляемость.
- Слабость в организме.
Абсцесс после укола на ягодице, лечение которого может затянуться, возникает не сразу. А это значит, что время протекания осложнений можно значительно уменьшить. Для этого важно распознать проблему на стадии инфильтрации. Общее состояние больного во многом зависит от степени и размера области поражения. Чем сильнее – тем токсинов в крови больше.
Абсцесс ягодицы, фото которого не вызывает приятных ощущений, может привести к серьезным проблемам. Отличительная его черта – наличие инфильтрационной капсулы. Поэтому воспалительный процесс не распространяется, а находится приблизительно в одном месте. Но если абсцесс от укола на ягодице не лечить, то капсула под напором большого количества гноя прорывается, и содержимое распространяется по тканям. На фоне этого может развиться флегмона или свищевой ход. Они, в свою очередь, могут спровоцировать сепсис и остеомиелит.
Как правило, врачу достаточно одного осмотра пациента, чтобы поставить правильный диагноз. Для уточнения масштабов поражения организма назначаются ОАК, ОАМ, биохимический анализ мочи и посев на микрофлору. При хронических проявлениях назначают УЗИ, смотрят локализацию и степень поражения тканей.
Не стоит заниматься самостоятельным врачеванием, оно может сильно навредить, и тогда лечение абсцесса ягодицы может затянуться надолго и иметь плачевные последствия. Наилучшим методом лечения является хирургический, при котором абсцесс вскрывается, и содержимое капсулы отсасывается вакуумным аспиратором.
При наложении шва обязательно оставляют дренажи для лучшего промывания пораженной области. Для этой процедуры используют протеолитические ферменты. Это позволяет не только вымывать гной, но и предотвратить возможные новые очаги воспаления.
Покажут всю серьезность абсцесса после укола в ягодицу фото, которые находятся в свободном доступе. Поэтому не стоит запускать и доводить до такого состояния, ведь болезнь можно предотвратить, нужно лишь придерживаться простых правил. Также одним из неприятных моментов, который появляется после лечения абсцесса ягодицы, считается косметический дефект. После прорывания остается некрасивый рубец. В результате деформации жирового слоя на коже видна впадина. А значит, не стоит затягивать с походом к врачу, и нужно сделать это как можно быстрее.
- Очень важно соблюдать правила введения медицинских препаратов. Всегда стоит учитывать скорость введения лекарственного средства, совместимость и соотношение в шприце.
- Обязательное соблюдение техники ввода инъекции. Иголку нужно вводить полностью, чтобы она проникла в мышцу.
- После укола медсестра должна сделать легкий массаж места проникновения, чтобы лекарство лучше рассосалось.
- Никогда не стоит вводить препарат в одно место несколько раз подряд. Лучше чередовать одну сторону с другой.
- Не стоит забывать о таких важных понятиях, как антисептика и асептика. Весь медицинский персонал обязан обеззараживать руки необходимыми для этого составами. Кожу больного также нужно обрабатывать до и после введения укола. Для инъекции используется только стерильный и одноразовый расходный материал.
- Правильный выбор места укола. Если пациенту по каким-либо причинам невозможно сделать правильный укол в ягодицу, то лучше искать другое, подходящее для этого место. Это касается и людей с ожирением, у которых не так-то и просто найти подходящий участок.
Если проводится хирургическое лечение, то пациент должен находиться под присмотром врача не меньше двух недель. Прогноз выздоровления чаще всего зависит от наличия осложнений и общего протекания болезни. Стоит учитывать возраст больного и состояние его иммунной системы. Реабилитационные мероприятия направлены на возобновление нормальной мышечной активности. Отдельное внимание стоит уделить восстановлению кожных покровов. Обязательно нужно посвятить время мероприятиям, которые направлены на возобновление привычной работоспособности и нормального самочувствия.
Главная → Домашнее лечение → Кожные заболевания → Абсцесс
Главная причина возникновения постинъекционного абсцесса – несоблюдение антисептических норм в момент введения лекарства. Это один из видов осложнения после введения лекарства. Так, инфекция может попасть вследствие необработанных рук медицинского работника, нестерильного шприца или ваты, а также, если кожа на месте введения инъекции не обрабатывалась антисептиком. Для того чтобы избежать таких ситуаций, следует корректно выполнять процедуру с соблюдением технических правил. Очень важно попасть иглой именно в мышечную ткань.
Также существуют факторы, которые способствуют появлению абсцесса:
- образование гематомы при попадании иглой в кровеносный сосуд с последующим нагноением;
- введение сильнодействующих препаратов не в мышечную ткань, а под кожу, то есть неправильно проведенная процедура;
- постоянный постельный режим, в результате чего кровь слабо циркулирует;
- большое количество подкожного жира, возникающее у людей с лишним весом;
- слабая иммунная система, это касается людей с иммунодефицитом и лиц преклонного возраста;
- аллергические реакции.
Читайте! Паратонзиллярный абсцесс, что это.
Сроки возникновения абсцесса после инъекции составляют от 2 дней и более.
Важно знать! В период проведения курса инъекций место введения инъекции следует каждый день менять! Ни в коем случае не делать укол в одной и той же области кожи.
Чаще всего после проведенной процедуры страдает ягодичная часть, внешняя область плеча или бедра. В первые сутки наблюдается незначительное уплотнение, а уже через сутки проявляются такие признаки:
- раздражение кожных покровов в месте введения лекарства;
- местная опухлость;
- болезненные ощущения при касании или надавливании;
- местная повышенная температура, область укола становится горячим на ощупь;
- образование наружных свищей, которые начинают распространять воспаление.
Узнайте! О лечении абсцесса бартолиновой железы.
Кроме того, человек начинает чувствовать общие недомогания. Это проявляется такими симптомами:
- общая слабость организма;
- быстрая утомляемость, в результате чего снижается работоспособность;
- повышенная потливость;
- потеря аппетита.
В зависимости от степени распространения воспалительного процесса, признаки проявляются с разной тяжестью.
Важно помнить! После прохождения процедуры введения инъекции, требуется внимательно наблюдать за местом укола несколько дней! Если вокруг него образовалось уплотнение, это свидетельствует о начале воспалительного процесса. В таком случае требуется осмотр специалиста.
Что делать при постинъекционном абсцессе? Методы лечения в каждом индивидуальном случае подбираются отдельно. Существуют такие способы воздействия на образованный нарыв:
- Хирургическое вмешательство. Данный метод применяется при скоплении большого количества гнойных образований. Заключается в том, что проводится вскрытие постинъекционного абсцесса с использованием местного обезболивания. После чего пораженное место освобождается от гноя. Если абсцесс очень глубокий, то пациента определяют на стационарное лечение. Местной анестезии для удаления нарыва не достаточно, она делается внутривенно. Полость гнойника обрабатывается антисептическими средствами после выведения жидкости. В конце операции накладывается марлевая повязка, которую требуется менять ежедневно.
- Физиотерапевтические процедуры – воздействие на пораженный участок кожи процедурой электрофореза. Еще место инъекции смазывается йодом, а также применяются теплые компрессы.
Важно помнить! Способ воздействия на постинъекционный абсцесс может выбрать только специалист! Ведь следует учитывать степень поражения кожи.
Постинъекционный абсцесс ягодичной области является наиболее распространенным. Поэтому специфике его лечения следует уделить особое внимание. Такой абсцесс может достигать значительных размеров. Лечение на ранних стадиях направлено на рассасывание уплотнений. Можно нанести йодную сетку, а также воздействовать теплом.
Народная медицина предлагает нанесение компрессов для избавления от абсцесса на ягодице, которые можно наносить в домашних условиях. На ранней стадии развития их использование дает положительный результат.
Потребуется несколько листьев свежей капусты, которые следует немного отбить молотком для отбивных. Приложить их на больное место, сверху наложить кусочек марли и зафиксировать лейкопластырем. Данный компресс следует оставить на всю ночь. Утром промыть очищенной водой и повторить манипуляцию. Продолжать такую процедуру до тех пор, пока воспаление не уйдет полностью.
У каждого человека в аптечке всегда найдется аспирин. Поэтому приготовить данное лекарство не составит особого труда. Следует взять 2 ст. л. спирта или водки, развести в этой жидкости 1 таблетку аспирина. Следует наносить полученную смесь на пораженный участок с помощью небольшого куска марли, предварительно смазав его детским кремом или маслом. На марлю наложить полиэтилен и зафиксировать пластырем. Выполнять данную процедуру лучше на ночь, чтобы тело было максимально обездвижено. Средство очень эффективное – дает положительный результат уже через 3 процедуры.
Для приготовления мази потребуется по 2 ст. л. таких ингредиентов: измельченный репчатый лук, мед, спирт, тертое хозяйственное мыло. Тщательно перемешать все компоненты и поставить на водяную баню до полного растворения. Немного остывшую смесь нанести на бинт и приложить к больному месту, после чего наложить полиэтилен и укутать плотной тканью. Процедуру проводить несколько раз в день. Мазь сильнодействующая, поэтому может помочь даже в тяжелых случаях.
Важно помнить! Перед применением средств народной медицины требуется консультация специалиста!
Данное образование в результате лечения оставляет небольшой шрам, которого невозможно избежать по причине обязательного надреза. Поэтому соблюдение профилактических норм после введения инъекции очень важно:
- соблюдение правил проведения процедуры. Важную роль играет скорость введения и правильная техника;
- после введения лекарства следует размять кожу легкими движениями для более качественного распространения препарата;
- не проводить процедуру в одном и том же месте;
- обработка рук медицинского работника и области введения лекарства антисептическими средствами;
- использование одноразового шприца.
Важно! Узнайте в нашей статье о причинах и симптомах заглоточного абсцесса.
Также не забывать о том, что помещение, в котором проводится процедура, должно быть чистым, пол следует мыть с использованием хлорированного раствора.
На коже человека живет большое количество опасных микроорганизмов, которые могут через открытые раны попадать в кровь и вызывать острые гнойные воспаления, которые в медицине называют абсцессами. Возникает абсцесс на ягодице в результате отсутствия стерильности во время проведения инъекций или при попадании стафилококка в открытую рану на коже.
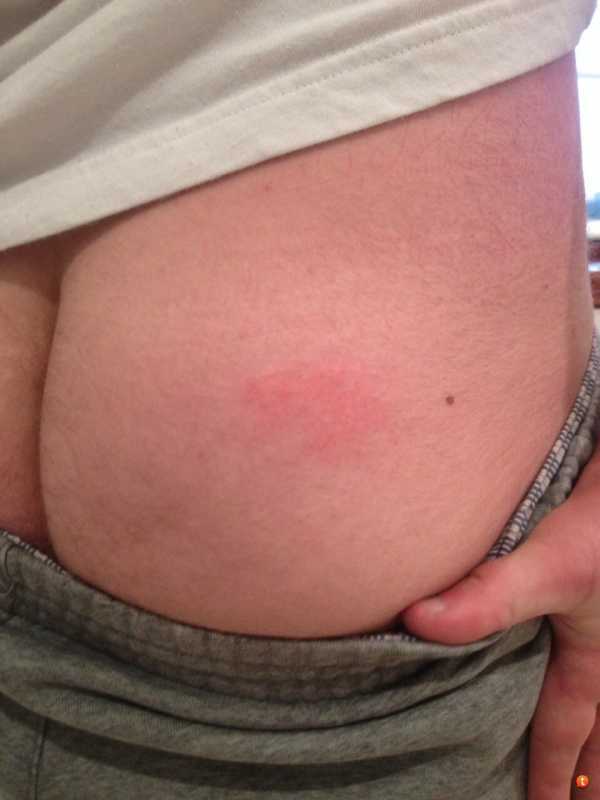
- нестерильные иглы в шприце, используемом при инъекции, немытые руки медперсонала и необработанный участок кожи, куда делается укол;
- появление асептического некроза, который вызывают некоторые лекарственные препараты, например, анальгин или сульфат магния;
- короткая игла шприца, вводимая в подкожную клетчатку;
- повреждение кровеносного сосуда, по которому инфекция попадает в организм во время инъекций;
- сниженный иммунитет человека, которому делают уколы.
Любая причина вызывает появление в подкожном слое абсцесса ягодицы, который потенциально опасен тяжелыми осложнениями и летальным исходом при отсутствии должного лечения.
Абсцесс ягодицы проявляется покраснением в месте укола и воспалением, которое начинает вызывать болезненные ощущения. На месте укола возникает уплотнение. Если своевременно начать лечение, то уплотнение может рассосаться и не перейти в гнойник. Проще вылечить абсцесс на начальных стадиях, не дожидаясь появления гнойника.
У больного при появлении гнойного воспаления повышается температура до 40 градусов, ощущается общая слабость, возникает острая боль в месте укола. Все эти симптомы вызывает гной, скопившийся в месте проведения инъекции. Также могут наблюдаться на гнойной стадии заболевания:
- тошнота;
- головокружение;
- отсутствие аппетита;
- жажда;
- лихорадка.
На гнойной стадии воспаления симптомы обостряются.
Следует обращаться к врачам, которые подберут наиболее эффективную схему лечения и удалят гной, вызывающий повышение температуры и интоксикацию организма. Диагностика проводится по анализу крови, в котором обращают внимание на уровень лейкоцитов.
Для каждого пациента медики индивидуально подбирают схему лечения, включающую в себя на гнойной стадии оперативное вмешательство. Важно всегда обращаться к квалифицированным специалистам, если абсцесс возникает у ребенка. Лечение гнойных воспалений у детей должны проводить только квалифицированные медики, это позволит избежать тяжелых осложнений и сепсиса.
Интересное по теме Как избавиться от целлюлита на попе и бедрах
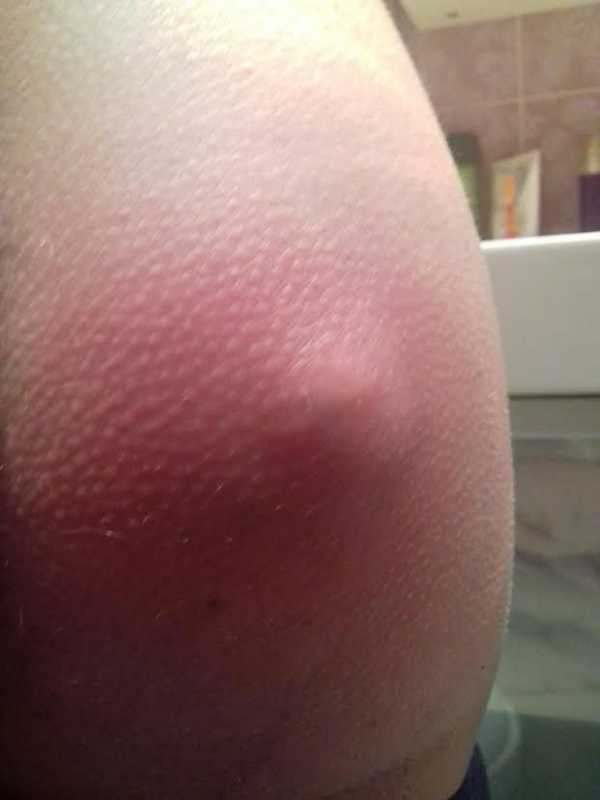
Чем раньше обратится больной за квалифицированной помощью, тем быстрее удастся вылечить воспаление, избежав появления нагноения.
При гнойном воспалении врачи проводят очищение пораженного участка операционным способом, удаляя гнойник и ставя дренаж. Пациенту назначают курс антибиотиков, проводят курс физиотерапии.
Обычно удаление гнойника проводится при местной анестезии, но если возник большой очаг, то делают общий наркоз. После операции через систему дренажа отводят появляющийся инфильтрат, не давая ему превращаться в гной. При медицинском удалении очага воспаления проводится полное очищение капсульной сумки от гноя, что позволяет избежать выхода гнойника внутрь.
Следует помнить, что лечение гнойных абсцессов на любых участках тела требует использования антибиотиков. Эти препараты врачи всегда подбирают индивидуально, исходя из результатов анализа крови пациента и типа обнаруженного возбудителя. Без антибиотиков невозможно полностью вылечить воспаление, а самостоятельно приобрести такие препараты в аптеках сегодня нельзя. Их продают только по рецептам врача.
Поэтому не стоит заниматься самолечением при воспалении места укола, тем более если там появился гнойник. Это чревато не только тяжелыми осложнениями, но и летальным исходом. Современная медицина может подобрать для каждого типа абсцесса на ягодицах эффективную методику лечения, которая поможет избежать осложнений.
Только начальная стадия заболевания может лечиться самостоятельно народными и аптечными наружными средствами. Вскрывать самостоятельно гнойник нельзя ни в коем случае, так как это нужно делать в стерильных условиях.
Для лечения на начальных этапах воспаления можно использовать:
- аптечные мази, которые убивают микробы, снимают воспаление и не дают образовываться гнойнику;
- отвары для примочек из лекарственных трав;
- составы из свежих лекарственных растений, приготовленные самостоятельно.
Следует придерживаться комплексного подхода в лечении. Кроме наружных средств на раннем этапе абсцесса следует проводить общее лечение в домашних условиях с помощью природных антибиотиков, горячего чая с медом, приема витаминных комплексов и прогревания назревающего гнойника. Мазь должна накладываться на очищенный участок воспаленной кожи несколько раз в день на протяжении недели. Следует избегать повреждения кожи в месте воспаления на этапе его уплотнения. Для этого нужно регулярно накладывать марлевые повязки с лечебными составами и своевременно очищать больное место от болезнетворных микробов антисептическими средствами.
Интересное по теме Несколько советов для удаления растяжек на ягодицах
В аптеках продается много мазей и наружных составов, помогающих уменьшить воспаление, эффективно борющихся с инфекцией и болезнетворными организмами, от продуктов жизнедеятельности которых образуется гной. Традиционно используются мази — ихтиоловая, Вишневского. В их состав входят ихтиол и деготь. Эти вещества оказывают благотворное воздействие на воспаление. Эти средства назначают и врачи при лечении абсцессов в амбулаторных условиях. Обычно мази накладывают на больной участок два раза в сутки до момента полного исчезновения уплотнения и воспаления.
При лечении абсцесса в домашних условиях можно использовать запеченный лук, который поможет рассосаться уплотнению. Кашицу, полученную после запекания луковицы в духовке, наносят на место воспаления и накладывают марлевую повязку. Лечебный состав следует наносить два раза в день на протяжении недели.
Можно использовать свежий сок из листа алоэ, который измельчают и смешивают с медом, обладающим бактерицидными свойствами. Такую маску наносят на больной участок и накрывают марлевой повязкой.
Полезно использовать сок подорожника и отвар лопуха. Сделанную из листьев подорожника кашицу накладывают на место укола и закрывают повязкой. Из отвара, приготовленного из свежего листа лопуха, делают специальные примочки. Марлевую повязку, смоченную в отваре, накладывают на абсцесс.
Все эти средства хороши только на начальной стадии и в тех случаях, когда к врачам невозможно обратиться.
Следует помнить, что народные средства можно использовать лишь на начальной стадии заболевания и лишь в тех случаях, когда невозможно обратиться к врачам по объективным обстоятельствам. При появлении гнойника нельзя его вскрывать самостоятельно. В обязательном порядке следует обращаться в больницу за квалифицированной помощью. Лечить гнойный абсцесс народными средствами опасно для жизни, так как может возникнуть сепсис при попадании гноя с кровью в различные органы.
Интересное по теме Как быстро увеличить ягодицы девушке при помощи уколов
Также следует соблюдать рекомендации, которые дают медработники после проведения инъекций. Главной причиной появления абсцессов являются отсутствие стерильности и неправильно подобранные иглы. Опытные медсестры никогда не допускают ошибок при проведении инъекций, что обеспечивает безопасность пациентов в ходе такой процедуры.
Проводя курс инъекций в условиях медицинского стационара или при помощи квалифицированных медработников в домашних условиях, можно будет свести к минимуму вероятность появления такого заболевания. Даже если оно появится, в условиях больницы проще будет устранить его симптомы на ранней стадии, не довести до появления гнойника.
Чтобы инъекции не провоцировали воспалительные процессы в подкожных тканях, следует соблюдать рекомендации медиков после проведения уколов: не стоит сразу же мочить место, куда вводилось иглой лекарство, посещать бани, бассейны и открытые водоемы. Также следует отказаться от самостоятельных бесконтрольных инъекций в домашних условиях или иной нестерильной обстановке. Важно чтобы уколы детям делали только квалифицированные медсестры, которые не будут допускать врачебных ошибок и нарушать стерильность при введении иглы в кожу.
Также следует вести здоровый образ жизни и регулярно принимать витамины. Это позволит укрепить иммунитет, который сможет более эффективно бороться с болезнетворными микроорганизмами.
Постинъекционный абсцесс в области ягодиц – самое распространенное осложнение после уколов, поскольку именно в это место делают большую часть внутримышечных инъекций. Данная область особенна тем, что в ней хорошо развита жировая клетчатка, которая является идеальной средой для размножения микроорганизмов, попавших в нее.
Второе место, где распространены постинъекционные абсцессы, – область бедра. Часто пациенты, которые предпочитают сами вводить себе лекарство, выбирают местом для инъекции боковую или переднюю поверхность бедра.
При постинъекционном абсцессе выраженность симптоматики зависит от глубины протекания воспалительного процесса: чем она больше, тем менее видны снаружи симптомы, однако при надавливании пациент ощущает сильную боль. Поэтому определить визуально воспалительный процесс в мышечных тканях можно не всегда.
В классическом течении постинъекционный абсцесс имеет все характерные симптомы гнойного воспалительного процесса, который протекает внутри организма.
Местные признаки абсцесса
Общие симптомы
Покраснение кожного покрова в месте инъекции.
Болезненность при надавливании и даже прикосновении к припухлости. В дальнейшем болезненность развивается независимо от прикосновений к коже.
Повышенная температура кожи, пораженной инфекцией (кожа становится горячей на ощупь).
Наблюдается симптом флюктации: при накладывании пальцев на пораженную область кожи и надавливании пальцами одной руки вследствие скопления в тканях жидкости приподнимаются пальцы другой руки.
При запущенном гнойном воспалительном процессе возникают осложнения с образованием наружных и внутренних свищей, которые распространяют инфекцию.
Повышенная температура тела (до 40°C).
Даже при занесении инфекции абсцесс после укола образуется не сразу – перед гнойным расплавлением протекает инфильтративная стадия. Если заняться своевременным лечением инфильтрата, можно предотвратить формирование гнойного очага.
Выраженность симптомов зависит от распространенности и тяжести гнойного процесса: чем сильнее общесоматические проявления – тем большее число токсических компонентов попало в систему кровообращения.
Абсцесс после укола, по аналогии с другими разновидностями абсцессов, отличается от иных гнойно-воспалительных заболеваний наличием инфильтративной капсулы или пиогенной мембраны. Из названия становится понятно, что воспалительный процесс локализован в этой капсуле и ограничен от окружающих тканей, благодаря чему инфекция не распространяется далее. Но при запущенном гнойно-воспалительном процессе скапливается большое количество гноя, что приводит к прорыву капсулы. При этом наблюдается проникновение гноя в межмышечные пространства и ткани мышц с формированием обширной флегмоны и свищевых ходов.
Наиболее распространенной формой осложнений является образование обширной флегмоны. В более тяжелых случаях возможно возникновение сепсиса и остеомиелита.
Обычно врач ставит диагноз на основании жалоб пациента на первом медицинском осмотре. Чтобы определить степень выраженности абсцесса, проводят ряд исследований: общие анализы крови и мочи, посев на микрофлору инфильтрата, биохимическое исследование мочи.
При хроническом протекании патологии пациенту назначается прохождение УЗИ, с помощью чего можно легко определить масштабы и локализацию воспалительного процесса. В тяжелых случаях с поражением гнойным процессом внутренних органов проводят компьютерную или магнитно-резонансную томографию тканей.
Что нужно делать, чтобы вылечить абсцесс после инъекции? Нужно отметить, что самолечение не вариант, необходимо незамедлительно обратиться к врачу. Мягкие ткани под воздействием некротических масс быстро расплавляются, из-за чего увеличивается область распространения гнойной инфекции.
Самый эффективный метод лечения постинъекционного абсцесса – это хирургическая некрэтомия с формированием первичного шва, ферментативным некролизом, вакуумной аспирацией гнойной массы через дренажи с последующим использованием проточно-промывного дренирования. Заживление ран будет протекать в 3 раза быстрее, чем при открытом ведении лечения.
При проточно-промывном дренировании используют протеолитические ферменты и гипохлорит натрия. Кроме непосредственного вымывания из раны гнойных масс, этот способ является профилактическим и препятствует присоединению вторичной инфекции.
Ранее используемая открытая техника обработки раны без образования первичного шва приводила к повторному инфицированию каждого третьего пациента. В отделяемом слое раны превалировали синегнойные палочки.
Лечение абсцесса после укола на ягодицах можно проводить путем пункции очага, но данный способ на сегодняшний день теряет актуальность ввиду влечения за собой частых осложнений в форме гнойных затеков и флегмон, а также перехода в хроническую стадию.
Абсцесс после укола фото
В случае быстрого и успешного лечения абсцесса после укола на коже человека остается некрасивый рубец, под которым деформируется подкожный жировой слой и образуется ямка. Поэтому важнейшую роль играет профилактика постинъекционных осложнений:
Соблюдение строгих правил введения лекарственных препаратов. Это касается скорости введения, дозы, совместимости лекарств и их кратности в одном шприце.
Соблюдение техники проведения укола: игла должна полностью проникнуть в мягкие ткани и достичь мышцы.
После инъекции нужно делать легкий расслабляющий массаж для лучшего рассасывания лекарства.
Нельзя вводить лекарства в одну и ту же точку.
Необходимо соблюдать правила антисептики и асептики: медицинский персонал должен обрабатывать руки обеззараживающими составами, также следует обрабатывать кожу антисептическим средством до и после укола, использовать одноразовые и стерильные расходные материалы.
Верное определение топографических точек для проведения инъекции. Это тяжело сделать при работе с пациентами, склонными к ожирению, у которых в верхнем наружном квадранте большой слой подкожного жира. В таком случае нужно искать другое место для введения укола.
При хирургическом лечении пациент нуждается в наблюдении врача в течение двух недель. Во многом прогноз выздоровления зависит от протекания сопутствующих заболеваний.
Мероприятия по реабилитации направлены на восстановление мышечной активности, кожных покровов и общей работоспособности.
Некоторые заболевания у людей можно вылечить только с помощью введения лекарства в организм посредством шприца и иголки. В большинстве случаев эта процедура проводится высококлассными специалистами. Но даже это не может гарантировать стопроцентную защиту от абсцесса после укола – воспаления в месте введения иглы под кожу. При этом в тканях могут образовываться полости.
Появление этого недуга можно заметить по таким признакам:
- покраснение кожи в месте введения иглы;
- припухлость;
- болезненные ощущения во время прикосновения;
- повышенная температура в месте образования абсцесса;
- появление гноя.
На запущенной стадии у человека начинают проявляться не только местные, но и общие признаки абсцесса после укола:
- общая слабость организма;
- утомляемость;
- пониженная работоспособность;
- повышается температура всего тела;
- плохой аппетит;
- повышенная потливость.
При обнаружении недуга, нужно срочно пройти осмотр у специалиста, так как только с помощью анализов можно установить стадию развития болезни. У пациента берется кровь и моча. В случае необходимости, врач может даже порекомендовать пройти УЗИ или томографию.
Главное, что нужно запомнить – нежелательно лечить подобные нарывы своими силами. Во-первых, человек может некорректно или вовсе не правильно поставить диагноз, отчего и процедура восстановления пройдет неправильно. Во-вторых, при определенных обстоятельствах, патология дает серьезные осложнения на весь организм.
Именно поэтому самым эффективным методом лечения на начальных стадиях является очистка пораженного места с вакуумным удалением гноя. После этого накладывается первичный шов и постоянно проводятся промывающие процедуры. Таким образом рана затягивается в три раза быстрее, чем при открытом лечении. Постоянная очистка осуществляется с использованием антисептика — гипохлорита натрия. Это также предотвращает присоединения вторичных инфекций.
Отдельно нужно сказать о лечении абсцесса после укола на ягодицах. Самым известным методом считается пункция очага. Но за последние несколько лет у пациентов все чаще наблюдаются осложнения в виде гнойных затеков и перехода недуга в хроническую стадию. Именно поэтому от такого лечения все чаще отказываются в сторону более современных методов.
Кроме процедуры восстановления в определенном месте на теле, также может понадобится общее лечение. Для этого на первой стадии определяется точное состояние развития патологии и устанавливается возбудитель. Затем назначаются антибактериальные медикаменты с широкой линейкой применения. Вместе с их введением вводят препараты, снимающие боль и выводящие токсины из организма.
При этом общее лечение не всегда оказывает эффективным, так как часто оставшийся гной в тканях может все же дать некоторые осложнения. Именно поэтому его нужно полностью удалять из тела.
Если при появлении недуга общее состояние человека не изменилось, то в таком случае можно попробовать убрать патологию своими силами. Для этого любым удобным способом нужно максимально очистить пораженное место от гноя. Затем при помощи гипохлорита натрия (средство продается в каждой аптеке) провести промывку раны и наложить стерильную повязку. В случае повторного образования недоброкачественной жидкости, нужно опять провести подобную процедуру.
Но если и это не помогло, то с проблемой уже лучше обратиться к специалисту, который точно сможет вылечить.
источник