Гнойный абсцесс — это опасное и неприятное состояние может поразить здоровье ребенка в любой момент и в любом возрасте. Чтобы не допустить серьезных осложнений, родители должны уметь вовремя распознать симптомы, чтобы обратиться за медицинской помощью.
Гнойный абсцесс — это воспалительный процесс, который возникает от скопления под кожей гноя. Нагноение отграничено мембраной, мешающей инфекции распространиться дальше на здоровые ткани. Однако пострадать от развития абсцесса может не только пораженная область, но и прилегающие к ней органы, так как разрастание воспаления, так как нагноении давит на ткани, вызывая сильную боль. Например, в случае развития гнойного абсцесса на ушной раковине может деформироваться хрящ и пострадать все ухо ребенка.
Абсцесс может поразить не только кожные покровы, но и внутренние органы ребенка. В зависимости от локации и протекания заболевания определяется несколько видов этого заболевания. Инфекция мягких тканей поражает области под кожей, где возникает нагноение. При паратонзиллярном абсцессе воспаляется клетчатка вокруг небных миндалин. Легочный абсцесс развивается вследствие неспецифического воспаления легких. Если инфекция поражает головной мозг ребенка, внутри черепа может образоваться ограниченное скопление гноя. Также абсцесс может возникнуть после проведения внутримышечной или подкожной инъекции, если кожа малыша очень чувствительна, или манипуляция была выполнена некорректно.
Любой абсцесс возникает вследствие вредоносной деятельности бактерий. Стрептококки, стафилококки, кишечная палочка и прочая патогенная микрофлора может проникнуть в организм ребенка извне. Многие из этих бактерий в небольшом количестве присутствуют на коже ребенка постоянно и при нормальных условиях не причиняют вреда здоровью. Но они могут активироваться и сильно размножиться в результате снижения иммунитета — например, если ребенок недавно переболел, или здоровье пострадало в результате стрессовой ситуации (например, акклиматизации). Нередки случаи активации патогенной микрофлоры в тот период, когда у малыша режутся зубки — в это время происходит небольшое общее ослабление организма.
Если абсцесс не глубокий, его симптомы легко обнаруживаются визуально. Родители могут заметить на коже малыша отек, покраснение и припухлости. Если абсцесс располагается глубоко в тканях, распознать его на вид будет сложно, но ребенок пожалуется на боль, если надавить в месте нагноения. У ребенка также можно наблюдать общие симптомы — поднимается температура тела, отмечается общая слабость, вялость, отказ от игры.
Гнойный абсцесс может развиваться стремительно, за считанные часы небольшое воспаление может развиться в гнойник больших размеров. Это весьма опасно — если давление содержимого в полости будет столь велико, что прорвутся стенки пиогенной мембраны, гной может попасть в кровяное русло, и это чревато развитием сепсиса. Это уже серьезная угроза здоровью.
Поэтому очень важно как можно скорее обратиться за медицинской помощью. Как только родители заподозрят вероятность развития гнойного абсцесса у ребенка, они должны немедленно посетить врача. После изучения всех симптомов малышу будет назначен общий анализ крови, чтобы определить уровень лейкоцитов в крови — защитную реакцию иммунной системы организма на чужеродное воздействие. Также возможна пункция гноя, чтобы подробно изучить его. В особых случаях может быть назначено рентгенологическое исследование или МРТ. Для определения тактики лечения важно и расположение абсцесса — в зависимости от локации нагноения могут понадобиться различные меры.
Родители должны понимать — самостоятельное лечение абсцесса в домашних условиях допустимо только в том случае, если воспаление удалось застать в самом начале. Но на такой стадии развития заболевания симптомы практически не выражены. Обычно обращение к врачу происходит тогда, когда развитие абсцесса уже зашло слишком далеко и здоровье ребенка в опасности. Серьезные нагноения лечатся только путем хирургического вмешательства. Капсулу с гноем необходимо вскрыть и очистить ткани. Чтобы воспаление не началось опять, ребенку понадобится активная антибактериальная терапия. Если здоровье ребенка пострадало очень сильно, есть вероятность удаления части прилежащих тканей органа.
Обычно такие манипуляции — перевязки и прием лекарств, — производятся в условиях стационара. Гнойный абсцесс — слишком опасное заболевание, чтобы рисковать вероятностью неправильной терапии или нарушения санитарных условий.
Любое заболевание проще предотвратить, чем лечить. Чтобы не допустить развития у ребенка гнойного абсцесса, родители должны с самого раннего детства приучать малыша к строгому соблюдению норм гигиены в быту, в каких бы условиях ни пришлось оказаться. Главный залог здоровья — это чистые руки. Дети должны совершать эту процедуру автоматически перед каждым приемом пищи и после того, как вернутся с улицы. Ежедневные водные процедуры также обязательны.
Особое внимание родители должны уделить укреплению иммунной системы ребенка, так как только она защищает здоровье организма. Лучше всего в этом вопросе поможет закаливание — оно должно стать естественным образом жизни для всей семьи. Также важно соблюдение режима дня и полноценное сбалансированное питание. Все эти меры на первый взгляд имеют мало отношения к процессам нагноения, но именно они позволят организму ребенка окрепнуть настолько, что у патогенной микрофлоры не будет шанса начать свою разрушительную деятельность.
А вот иммуномодулирующими препаратами увлекаться не стоит. Их ребенок может начать принимать только по рекомендации врача. Их воздействие на организм индивидуально в каждом случае, и даже хорошо зарекомендовавший себя препарат может не сработать в определенной ситуации.
источник
Абсцесс — гнойник, сопровождается гиперемией и инфильтрацией глубоких слоев кожи с флюктуацией в центре. У новорожденных флюктуация определяется позже, чем образуется гнойная полость, поэтому при подозрении на абсцесс производят прокол предполагаемого гнойника с попыткой отсосать гной.
Лечение гнойно-воспалительного заболевания
При наличии гноя делают разрез, обеспечивающий его отток, в рану вставляют турунду с гипертоническим раствором. До образования гнойной полости эффективны УВЧ-терапия и повязки с мазью Вишневского. При угрозе генерализации процесса и нарушении общего состояния назначают антибиотики. Если абсцесс является септическим очагом, проводится соответствующее лечение.
Мастит у новорожденных – тяжелое заболевание, начинается на фоне физиологического нагрубания грудных желез, чаще увеличивается одна грудная железа, в первые дни может быть покраснение (гиперемия), ощутив прикосновение, ребенок плачет, проявляет беспокойство. Вскоре гиперемия кожи над железой усиливается, состояние ребенка обычно ухудшается, он плохо сосет, повышается температура тела, появляются симптомы интоксикации. Пальпация железы вызывает беспокойство, плач. Вскоре появляется гиперемия кожи над железой и флюктуация. Из выходных протоков грудной железы при надавливании на нее или спонтанно появляется гнойное отделяемое. При нерациональном лечении гнойного заболевания воспалительный процесс склонен к распространению, переходу в флегмону грудной клетки с осложнениями. Заболевание опасно метастатическими гнойно-септическими осложнениями.
Лечение мастита у новорожденных
Лечение хирургическое (разрез).
Омфалит – воспаление кожи и подкожной клетчатки в области пупка. Инфицирование может произойти сразу после рождения ребенка во время первого туалета и позднее, после отпадения пуповинного остатка, когда пупочная ранка еще не покрылась эпителием, особенно при плохом уходе за пупочной ранкой.
Симптомы омфалита у новорожденного
Омфалит начинается на 2 – 3-й неделе жизни ребенка. Кожа вокруг пупка краснеет, становится отечной и напряженной. Пупочная ранка обычно покрыта гнойной корочкой, на ее дне грануляции. Ребенок беспокоен. При выраженной картине заболевания повышается температура, ребенок перестает прибавлять в весе или худеет, начинает срыгивать. В ряде случаев отделяемое из пупка приобретает гнойный характер. Гной скапливается в складках формирующегося пупка. В таких случаях говорят о пиорее пупка. Затянувшееся заживление гноящейся пупочной раны может привести к язве пупка. Это круглый или овальный дефект ткани с подрытыми и инфильтрированными краями. Дно язвы покрыто гнойными налетами.
Гораздо серьезнее, когда развивается воспаление дна пупочной ранки, пупочного кольца, подкожно-жировой клетчатки вокруг пупочного кольца, пупочных сосудов. Заболевание начинается на 2-й неделе жизни с симптомов катарального омфалита, когда через несколько дней появляется гнойное отделяемое из пупочной ранки – пиорея пупка, отек, гиперемия пупочного кольца, подкожная жировая клетчатка уплотняется, происходит инфильтрация, и пупок выбухает над поверхностью передней брюшной стенки. Кожа вокруг пупка краснеет, горячая на ощупь. Расширяются сосуды передней брюшной стенки, появляются красные полосы, характерные для присоединяющегося лимфангоита, расширенные поверхностные вены, а при пальпации определяют признаки поражения пупочных сосудов – вены и артерии. Состояние ребенка быстро ухудшается, появляются вялость, отказ от груди, срыгивания, он начинает терять в весе. Температура тела может быть повышена до фебрильной.
Лечение гнойно-воспалительного заболевания
Лечение омфалита у детей состоит в ежедневной обработке пупочной ранки 3% раствором перекиси водорода с последующим подсушиванием 70% спиртом, 1-2% спиртовым раствором бриллиантового зеленого или 3 — 5% раствором перманганата калия.
При гнойных выделениях накладывают повязку с гипертоническим раствором, а при значительной инфильтрации ткани — повязки с мазью Вишневского.
Для ускорения эпителизации пупочной ранки рекомендуется ультрафиолетовое облучение, а при глубоких воспалительных процессах — УВЧ.
При нарушении общего состояния ребенка и угрозе генерализации инфекционного процесса, особенно у недоношенных и ослабленных другими заболеваниями, показаны антибиотики в средних для новорожденных дозах, растворы глюкозы, плазма, кровь, иммунноглобулин.
Фунгус прижигают нитратом серебра (ляпис).
Мокнущий пупок (катаральный омфалит) — симптомы и лечение
Развивается при появлении серозной жидкости из пупочной ранки при ее неправильной обработке и замедлении сроков ее эпителизации. В некоторых случаях отмечается легкая гиперемия и незначительная инфильтрация пупочного кольца. При образовании кровянистых корочек в первые дни после отпадения пуповинного остатка возможно скопление под корочками необильного серозно-гнойного отделяемого. Состояние новорожденного не нарушено, температура тела нормальная. Изменений в анализе крови нет. Пупочные сосуды не пальпируются.
Лечение гнойно-воспалительного заболевания – обработка пупочной ранки 3% раствором перекиси водорода, 2% спиртовым раствором бриллиантовой зелени.
Пемфигус новорожденных (пузырчатка) — контагиозное инфекционное заболевание, при котором на коже образуются поверхностные, вялые, разной величины пузыри с мутным содержимым. Локализуются они преимущественно на груди, животе, внутренних поверхностях конечностей, легко лопаются, оставляя эрозивную поверхность, которая быстро покрывается корочкой. Реакции глубоких слоев кожи, как правило, не бывает. Течение в большинстве случаев доброкачественное, наблюдается преимущественно у доношенных детей. Иногда пемфигус протекает у новорожденных в тяжелой злокачественной форме эксфолиативного дерматита Риттера, при котором слущивание эпидермиса происходит большими пластинками, оставляя обнаженный сосочковый слой кожи. Эксфолиативный дерматит нередко осложняется сепсисом.
Лечение пемфигуса новорожденных (пузырчатки)
Если пузыри самостоятельно не вскрываются, их прокалывают. Обнаженную поверхность обрабатывают 5 % раствором перманганата калия. Выздоровление ускоряется при введении антибиотиков группы полусинтетических пенициллинов в средних дозах.
Флегмона новорожденных — гнойное воспаление подкожной клетчатки с расплавлением ее и последующим некрозом кожи. Начинается с быстро распространяющегося покраснения кожи, позже появляется инфильтрация. Процесс быстро прогрессирует.
Лечение гнойно-воспалительного заболевания
Лечение этого гнойно-воспалительного заболевания только хирургическое.
Парапроктит — воспалительный процесс в клетчатке, окружающей прямую кишку.
Симптомы парапроктита у грудничков
Клинически проявляется припухлостью и гиперемией кожи около анального отверстия, часто сочетается с опрелостью ягодиц и промежности, при этом нередко наблюдается патологический стул со слизью. Может протекать в форме местного воспалительного процесса или как проявление сепсиса (септикопиемия).
Лечение парапроктита у грудничков
После вскрытия гнойника грудничку назначают местное и общее противовоспалительное лечение заболевания.
Пузырчатка новорожденных (пемфигус, пиококковый пемфигоид) — это заболевание неизвестной этиологии, характеризующееся возникновением на слизистых оболочках и коже пузырей и эрозий.
Доброкачественная форма характеризуется появлением на фоне эритематозных пятен пузырьков и небольших пузырей (до 0,5 – 1 см в диаметре) с серозно-гнойным содержимым. Пузыри могут находиться на разных стадиях развития, имеют незначительно инфильтрированное основание, вокруг пузыря отмечается венчик гиперемии, Локализуются обычно на коже нижней половины живота, около пупка, на конечностях, в естественных складках. Высыпание пузырей может продолжаться несколько дней. Характерно, что на месте бывших пузырей появляются поверхностные эрозии, но корки потом не образуются. Состояние новорожденных может не нарушаться или быть среднетяжелым. Возможно повышение температуры тела новорожденного до субфебрильной. Интоксикация при данной форме заболевания обычно отсутствует, вместе с тем дети могут становиться беспокойными или вялыми. Прибавка в массе тела отсутствует. При своевременно начатом лечении выздоровление наступает через 1 – 2 недели от начала заболевания.
Симптомы пузырчатки новорожденных
Злокачественная форма пузырчатки характеризуется появлением на коже новорожденного большого количества вялых пузырей, преимущественно больших размеров – до 2 – 3 см в диаметре (такие пузыри называют фликтенами). Кожа между отдельными пузырями может слущиваться. Состояние новорожденного ребенка тяжелое, выражены симптомы интоксикации. Температура тела поднимается до фебрильной. Внешний вид ребенка напоминает таковой у больного с сепсисом.
Остеомиелит у новорожденных часто является отражением сепсиса. Локализуется преимущественно в эпифизе длинных трубчатых костей (возможно поражение метафиза и диафиза) с вовлечением в патологический процесс близлежащего сустава.
Симптомы гнойно-воспалительного заболевания
Сопровождается нарушением общего состояния: ребенок становится беспокойным при пеленании, пораженная конечность находится в вынужденном положении, подвижность ее ограничена. Рентгенологически деструктивные изменения в эпифизе выявляются не ранее чем через 2 нед.
Лечение гнойно-воспалительного заболевания
Лечение остеомиелита у новорожденных хирургическое и общее противовоспалительное.
Конъюнктивит — сравнительно частое заболевание новорожденных. Может быть катаральным и гнойным, протекает в основном как местный процесс; инфицирование происходит обычно при прохождении плода через родовые пути.
Симптомы конъюнктивита у новорожденных
Характеризуется отеком и гиперемией век. которые иногда с трудом раздвигаются; может быть гнойное отделяемое. При обильном гноетечении необходимо исключить гонорею глаз по результатам микроскопического и бактериологического исследований. Длительное течение заболевания иногда поддерживается воспалением слезного мешка.
Лечение конъюнктивита у новорожденных
Лечение гнойно-воспалительного заболевания: промывание глаз из пипетки 2 % раствором борной кислоты с последующим закапыванием 20% раствора альбуцида или растворов антибиотиков направленного действия (при уточнении возбудителя). Эти процедуры производят не менее 3 раз в день.
Везикулопустулез — единичные или множественные мелкие поверхностные пузыри и пустулы, иногда окруженные гиперемированным ободком; локализуются преимущественно на внутренних поверхностях конечностей, туловище, в естественных складках кожи. Как и омфалит, везикулопустулез может являться одной из форм септического очага.
Лечение везикулопустулеза у новорожденных
Лечение новорожденного заключается в обработке пораженных участков спиртом, 1-2% спиртовым раствором бриллиантового зеленого, 5% раствором перманганата калия, раствором краски Кастеллани. Пузырь можно проткнуть иглой, гной снимают тампоном. При угрозе сепсиса ослабленным и недоношенным детям назначают антибиотики в средних дозах.
Гнойный менингит — одна из самых тяжелых и опасных для жизни форм гнойной инфекции новорожденных. Вызывается преимущественно условно-патогенной кишечной флорой, стафилококками, стрептококками. Предрасполагающим фактором является повреждение центральной нервной системы в анте- и интранатальном периодах. Заболевание может проявиться уже в конце 1-й недели жизни и позднее; рассматривается как самостоятельное заболевание или как гнойный метастаз при сепсисе.
Симптомы гнойного менингита у детей
Клиническая картина гнойно-воспалительного заболевания характеризуется стертостью. Выраженные менингеальные знаки (ригидность затылочных мышц, симптомы Кернига и Брудзинского) обычно отсутствуют. Отмечаются некоторая вялость ребенка, сменяющаяся периодически беспокойством, снижение аппетита или отказ от груди, срыгивания и рвота, подъемы температуры, снижение массы тела, бледность кожных покровов, акроцианоз, вздутие живота. Возможны также вздрагивания, гиперестезия (при пеленании и прикосновении ребенок болезненно кричит), напряженный взор, блеск глаз, симптом Грефе, плавающие движения глазных яблок, иногда увеличение размеров и выбухание большого родничка, тремор, судорожная готовность и судороги, вынужденная поза, ригидность затылочных мышц.
При немотивированном появлении одного какого-либо или нескольких из перечисленных симптомов необходимо произвести спинномозговую пункцию. При гнойном менингите опалесцирующая или мутная жидкость вытекает под повышенным давлением, частыми каплями или струей. Цитоз преимущественно нейтрофильный. Исследование спинномозговой жидкости повторяют каждые 4 — 5 дней до полной санации. Отмечается воспалительная реакция крови: лейкоцитоз выше 15 o 109/л, нейтрофилез, сдвиг влево.
Лечение гнойного менингита у новорожденных
Антибактериальное лечение проводят двумя антибиотиками одновременно в максимальных возрастных дозах удлиненным курсом со сменой препаратов через 2 — 3 нед. При назначении антибиотиков учитывают чувствительность флоры к ним и клинический эффект. Если возбудитель не выявлен, лучшей комбинацией считается сочетание ампициллина с гентамицином или канамицином в суточных дозах соответственно 200-300, 5 — 7 или 15 мг/кг. Антибиотиком второй очереди для лечения гнойно-воспалительного заболевания может быть левомицетина сукцинат натрия (30 — 50 мг/кг в сутки) один или в сочетании с бензилпенициллином. При стрептококковом и стафилококковом менингите с успехом используется бензилпенициллин (200000 — 500000 ЕД/кг в сутки). Для предупреждения грибковых заболеваний одновременно с антибиотиками назначают внутрь нистатин или леворин — 50000-100000 ЕД/кг в 4 приема.
Средства лечения гнойно-воспалительного заболевания
Противосудорожная и дегидратационная терапия (устранение отека мозга) включает:
- введение 0,2 мл/кг 25 % раствора сульфата магния внутримышечно;
- 0,1-0,2 мл 0,5% раствора сибазона (седуксена) внутримышечно или внутривенно;
- 1 мл 0,25% раствора аминазина;
- 0,3 мл 2% раствора пипольфена;
- 3 — 4 мг/кг 1-2% раствора хлоралгидрата в клизме.
Эти препараты можно вводить в любых комбинациях.
Одновременно для дегидратации вводят 20% раствор глюкозы или альбумина, 1 — 3 мг/кг в сутки фуросемида, 1 — 1,5 г/кг в сутки маннитола.
Терапия дезинтоксикационная, повышающая сопротивляемость организма к инфекции и нормализующая метаболические нарушения, такая же как при сепсисе.
Прогноз лечения. При адекватном лечении, начатом в первые дни заболевания, можно рассчитывать на благоприятный исход. После выздоровления довольно часто остаются органические изменения со стороны центральной нервной системы и формируются гидроцефалия, эпилепсия, наблюдается задержка психомоторного развития ребенка. Летальность составляет 20-40%.
источник
Абсцесс является нарывом и местом скопления гноя. Гной может появиться из-за острой или хронической местной инфекции. При абсцессе происходит разрушение тканей в очаге, поражённом инфекцией. Возникнуть гнойник может не только на кожном покрове, но и внутри организма в каком-либо органе. При возникновении абсцесса происходит образование стенки-мембраны, которая закрывает гнойный участок от других здоровых тканей. Таким образом происходит защита здоровых тканей от возможного заражения. Различается несколько видов абсцессов в зависимости от их расположения. Но образование нарыва на любом органе или ткани сопровождается сильной болью, и при отсутствии своевременного лечения возможны осложнения.
Заболевание является инфекционным. В качестве его возбудителя выступают грибы и бактерии. Причиной является острое локализованное воспаление в том месте, куда проникли микроорганизмы, которые активно размножаются. Также болезнь может развиться из-за нетипичных микроорганизмов или возбудителей определённых инфекций. В организм новорожденного они могут проникнуть такими способами, как:
- через небольшие повреждения кожных покровов,
- в результате гематом,
- через ранения проникающего типа,
- в результате распространения инфекции из другого очага,
- на фоне хронических болезней.
Абсцесс может возникнуть у новорожденного в результате несоблюдения правил гигиены, антисептики. Воспалительный очаг включает микробные массы, расплавленные клетки, окружающие ткани, межтканевую жидкость. В гной может добавляться кровь. Полость всегда окружается пиогенной мембраной, которая представляет собой участок живой ткани.
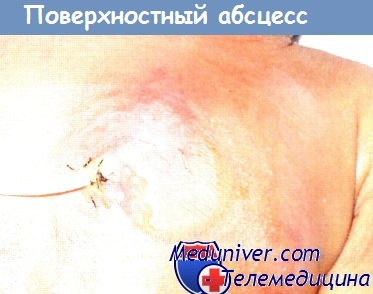
Воспаление может локализироваться как во внутренних органах и тканях, так и на коже. Поверхностные абсцессы имеют такие классические проявления, как:
- покраснение кожных покровов,
- локальная болезненность,
- повышение температуры тела,
- припухлость.
Также существуют общие симптомы, характерные для воспалительных процессов, которые имеют самое разное месторасположение.
- Головные боли.
- Общее недомогание.
- Повышенная температура тела.
- Частичная потеря аппетита.
- Чувство слабости, вялость и усталость.
В большинстве случаев поставить диагноз при наличии ярко выраженных симптомов достаточно легко. Однако существуют и те случаи, когда заболевание протекает незаметно или имеет место вторичное инфицирование. В таких ситуациях достаточно сложно определить первичный очаг воспаления.
В обследовании применяются самые разные методы. Среди основных диагностических исследований выделяют:
- анализ крови, мочи который может говорить об увеличении уровня лейкоцитов;
- рентген органа, места поражения для выявления размера и точного месторасположения очага;
- КТ для того, чтобы определить характер и структуру абсцесса (абсцесс мозга или лёгкого);
- магнитно-резонансная томография;
- УЗИ (абсцесс печени).
Также может браться отпечаток с абсцесса. Предварительный диагноз включает общий осмотр пациента. В ходе обследования врач изучает историю появления болезни (например, были ли получены новорожденным травмы кожных покровов, ожоги). В случае с поверхностными и заглоточными абсцессами может браться пункция с забором гнойных масс.
Своевременное лечение заболевания, правильно подобранная терапия существенно сокращает процент возможных осложнений. В противном случае развитие абсцесса может привести к серьёзным последствиям. Выделяют следующие осложнения:
- прорыв абсцесса наружу или внутрь (после него могут инфицироваться другие внутренние органы или весь организм, остаться рубцы);
- попадание бактерий в кровь (заражение, сепсис);
- аррозивные кровотечения;
- переход болезни в хроническую форму;
- дисфункция жизненно важных систем и органов;
- истощение.
Некоторые из вышеперечисленных последствий могут угрожать жизни новорожденного. Поэтому очень важно, чтобы абсцесс был выявлен на ранних стадиях развития во избежание летального исхода, процент которого хоть и не большой, но все-таки существует.
При возникновении даже самых незначительных симптомов у новорожденного, родителям в обязательном порядке нужно обратиться к доктору. Самостоятельно начинать лечение, использовать какие-либо медикаменты, средства народной медицины категорически запрещено. Такие действия недопустимы, так как могут возникнуть серьёзные осложнения.
После постановки точного диагноза, доктор назначает курс терапии. Он подбирается в зависимости от того, где расположен абсцесс, как протекает заболевание. Симптоматическое лечение включает использование ряда медикаментов, среди которых выделяют:
- антибиотики (внутривенное введение);
- муколитики для разжижения вязких масс;
- средства, которые имеют разную эффективность (отхаркивающие, жаропонижающие, обезболивающие, стимулирующие);
- препараты для дезинтоксикации;
- витамины и полезные микроэлементы для общего укрепления организма, восстановления пораженных участков.
Также существует хирургическое лечение. Внешние абсцессы могут вскрываться с последующим удалением гнойных масс, промыванием лекарственными препаратами, установкой дренажа. Такие процедуры проводятся под местным или общим наркозом.
Внутренние абсцессы могут прокалываться специальной иглой. Также в них вводится трубка для отсоса гноя. Крайней стадией лечения является частичная или полная резекция органа.
Новорожденный должен постоянно находиться в комфортных, максимально безопасных условиях. Желательно, чтобы родители оградили его от переохлаждения, исключили риски получения травм и ранений. Должны соблюдаться все правила гигиены и асептики, антисептики. Полученные раны должны правильно обрабатываться соответствующими дезинфицирующими средствами.
Родителям необходимо следить за питанием новорожденного. Лучше, если они будут вместе проводить больше времени на свежем воздухе, гуляя.
источник
В последние недели беременности гипофиз женщины начинает вырабатывать лактотропный гормон (ЛТГ), который легко проходит через плаценту и попадает в кровь плода. Вследствие этого у всех новорожденных, как мальчиков, так и девочек в первые трое суток после рождения наблюдается нагрубание сосков, возможны выделения из сосков типа молозива. Иммунная система новорожденных крайне несовершенна. Инфицирование открытых протоков молочных желез приводит к развитию тяжелого септического процесса, требующего срочного оперативного лечения и интенсивной антибактериальной и дезинтоксикационной терапии в условиях специализированного стационара.
В результате воспалительного процесса и хирургических манипуляций происходит повреждение зачатка молочной железы, что в последующем у девочек приводит к гипотрофии или даже полному отсутствию развития молочной железы, что проявляется тяжелым косметическим дефектом.
Абсцессом называют ограниченное скопление гноя в тканях и органах, отграниченное от окружающих тканей пиогенной мембраной.
Абсцессы развиваются в результате отграничения очага гнойного воспаления от здоровых тканей зоной воспаления и склероза. Чаще всего абсцессы возникают на месте первичного проникновения микробов в ткани (нестерильная инъекция, инородное тело, фурункул). При сепсисе в форме септикопиемии (очень редко) могут наблюдаться метастатические абсцессы вследствие гематогенного метастазирования возбудителей инфекции. При попадании в ткани веществ вызывающих некрозы ткани (скипидар, керосин) может возникнуть асептический гнойник.
Возбудителями инфекции при абсцессах чаще являются грам-положительные кокки (стафилококки, стрептококки), вызывающие в тканях гнойное воспаление с четкой линией демаркации. Грам-отрицательная и анаэробная флора встречается реже, поскольку для инфекционных процессов, вызываемых этими возбудителями характерен не гнойный, а гнилостный характер с распространенным некрозом тканей, опережающим развитие демаркационного воспаления.
Абсцессы чаще формируются в плотных (дерма, кость) либо хорошо васкуляризированных тканях и органах (мышцы, печень, селезенка), в которых быстрее происходят процессы демаркации за счет механических свойств ткани либо формирования мощного воспалительного вала. В слабо васкуляризированных рыхлых тканях инфекционный процесс протекает по типу флегмоны, то есть без отграничения.
Развитие абсцесса начинается с образования воспалительного инфильтрата, в центре которого, за счет экссудативного компонента воспаления, появляется полость с гноем, а по периферии, за счет продуктивного компонента воспалительной реакции формируется рубцовая соединительно-тканная капсула. Пораженные ткани в центре абсцесса постепенно лизируются ферментами лейкоцитов и микробов, в результате чего формируется полость с гноем, окруженная плотной капсулой. В дальнейшем спонтанное развитие абсцесса возможно тремя путями:
Прорыв гноя на поверхность кожи или слизистой оболочки. При этом происходит опорожнение гнойника. Полость абсцесса выполняется грануляционной тканью и происходит самоизлечение. В тех случаях, когда сообщение с внешней средой происходит через узкий извилистый ход или стенки абсцесса очень плотные, в полости абсцесса остается инфицированное инородное тело, самоизлечения не наступает. Развивается хронический абсцесс, гной из которого периодически опорожняется через свищ.
Прорыв гноя в клетчаточные пространства или серозные полости. При этом развиваются флегмоны или гнойные воспаления серозных полостей (эмпиема плевры при прорыве абсцесса легкого).
Развитие хронического абсцесса без свища за счет прогрессирования рубцовых процессов в капсуле абсцесса и постепенной резорбции содержимого гнойника (абсцесс Броди, как форма гематогенного остеомиелита).
Клиника и диагностика. Клиника складывается из общих симптомов гнойной интоксикации (гектическая лихорадка, общее недомогание, лейкоцитарная реакция со сдвигом формулы влево) и местных симптомов воспаления и объемного образования (пульсирующая боль и болезненность при пальпации и движении, наличие инфильтрата, гиперемия кожных покровов). При хронических абсцессах общие симптомы значительно регрессируют. Местные симптомы зависят от локализации и размеров абсцесса.
источник
Абсцесс — это острое гнойно-воспалительное заболевание. Возникает из-за проникновения гноеродной инфекции в организм. Абсцесс у ребенка встречается реже, но имеет более тяжелые последствия из-за несовершенства иммунитета в раннем возрасте. Чтобы вовремя вылечить патологию, нужно учитывать механизм развития гнойника и причины его появления.
Воспаление сопровождается ограниченным скоплением экссудата в тканях и органах. Гнойники возникают у взрослых и детей.
Причина появления — патогенные микроорганизмы, которые проникают из других очагов инфекции или внешней среды. Вероятность появления абсцесса у ребенка зависит от патогенности микроорганизма, иммунной резистентности.
Иммунитет человека имеет основное значение в защите от инфекций. Его снижение увеличивает риск инфекционных заболеваний.
Внедрившиеся микроорганизмы несут на себе антигены, благодаря которым взаимодействие с клетками иммунной системы ребенка вызывает каскад биохимических реакций, провоцирующих воспаление. В результате появляется отек, боль, кожа становится красной, горячей. К месту инфицирования устремляются лейкоциты, микрофаги, иные клетки, которые уничтожают носителей антигена. Образуется содержимое абсцесса — смесь ферментов и тел микроорганизмов, иммунных клеток, омертвевших тканей.
В условиях воспаления, рефлекторного стаза и гипоксии начинается образование соединительной ткани – пиогенной оболочки, которая отделяет гной от здоровых тканей. Экссудат продолжает накапливаться, симптоматика — усиливаться. У ребенка появляется высокая температура, признаки интоксикации, размеры образования увеличиваются.
Яркие проявления у ребенка или взрослого характерны для поверхностного расположения. В случае локализации абсцесса глубоко в тканях симптоматика может быть сглаженной.
Ребенок рождается с несовершенными защитными и адаптационными механизмами. С возрастом организм перестраивается, что может отразиться на общей резистентности к факторам внешней среды.
Несовершенные навыки самообслуживания, склонность пренебрегать правилами личной гигиены могут стать причиной инфицирования и формирования абсцесса.
Причины гнойничков у новорожденного на теле разнообразны. У ребенка чувствительная, нежная кожа. Количество слоев ороговевающего эпителия меньше, чем у взрослых, она хуже защищает.
Другая причина появления абсцесса у младенцев — заражение при проведении лечебных манипуляций.
Возможно проникновение инфекции через катетер, введенный в пупочную вену, при внутримышечных инъекциях, прививках.
Причина множественных абсцессов — сепсис, который развивается вследствие заражения ребенка при прохождении по родовым путям, разрыве плодного пузыря, инфекции половых путей матери, воспалительных процессах в плаценте, инфицировании культи пуповины и иных состояниях. Гнойники могут локализоваться в любом органе.
Гнойнички у новорожденного на теле могут появиться на фоне повреждений кожи, особенно при опрелостях. Важен правильный уход за малышом. Необходимо следить за заживлением культи пуповины. Она является входными воротами для инфекции при неправильном уходе.
Риск развития абсцесса повышается при недоношенности, длительной катетеризации, язвенно-некротическом энтероколите, врожденном иммунодефиците.
Возможные причины абсцесса у ребенка дошкольного возраста:
- гематомы, царапины, ссадины, другие повреждения кожи, слизистых;
- хроническая форма инфекций;
- паразитарные инвазии;
- острые заболевания органов брюшной и грудной полости.
- вторичный иммунодефицит на фоне частых заболеваний вирусной или бактериальной этиологии;
- острые и хронически заболевания ушей, горла, носа, зубов, десен;
- неправильная техника выполнения инъекций;
- патологии иммунной системы.
Детей дошкольного возраста отдают в сады, где они находятся в одном помещении с другими малышами. Риск заболеть повышается. Могут обостриться хронические инфекции ЛОР-органов, что приводит к распространению инфекционного агента на соседние органы.
Популярная проблема в дошкольном возрасте — кариес. Кариозные зубы могут стать причиной паратонзиллярного абсцесса при распространении воспаления на паратонзиллярную клетчатку. Осложнение характерно для детей, у которых в анамнезе есть хронический тонзиллит – воспаление глоточных миндалин.
Когда требуется экстренная хирургическая помощь, есть опасность гнойных осложнений. Особенно это касается патологий брюшной полости, когда происходит выход содержимого ЖКТ в полость, развивается перитонит – воспаление листков брюшины. Создаются условия для размножения патогенной микрофлоры в глубине тела. Иногда гной скапливается локально, формируется абсцесс, который необходимо вскрыть.
Развитию гнойных инфекций способствуют сопутствующие заболевания эндокринной и иммунной системы. Из-за сахарного диабета раны плохо заживают, создавая угрозу проникновения микроорганизмов вглубь тканей. Гнойнички на теле у ребенка могут появиться на фоне иммунодефицита, перейти в фурункулез, при котором прыщи появляются массово.
Доктор Комаровский утверждает, главным возбудителем абсцесса является золотистый стафилококк. Требуется терапия, направленная на стимуляцию иммунитета ребенка. Препараты для лечения доступны в любой аптеке.
Лечением абсцессов у детей занимается хирург. Сложностью для врача является поиск общего языка с маленьким пациентом, привлечение его внимания.
Первый этап лечения — диагностика. Нужно сдать кровь и мочу на анализы. После, учитывая самочувствие пациента, приступают к операции.
В случае расположения абсцесса во внутреннем органе требуется полостная операция. Подобное вмешательство тяжело переносится организмом. Были разработаны другие способы удаления. Используя УЗИ, вводят иглу в полость, удаляют гной. После вводят ферменты или антибиотики. Но такие операции проводятся редко, классический вариант дает результаты лучше.
Наиболее безопасный в плане осложнений метод — иссечение в пределах здоровых тканей. Нет инфицированной раны, кожу обрабатывают антисептиками, вырезают абсцесс, не вскрывая пиогенной оболочки. После накладывают швы. Нет риска распространения инфекции, рана заживает быстрее, косметический дефект менее заметен. При использовании косметических швов шрамы практически незаметны.
Ткани организма ребенка пластичны, раны заживают быстрее.
После удаления гноя проводят общую терапию. Назначают препараты разных групп: антибиотики, витамины, кровезаменители.
В случае фурункулеза, когда образуются множественные абсцедирующие прыщи, рекомендуется иммуностимулирующая терапия. Этим занимается иммунолог. Перед лечением абсцессов проводится исследование иммунного статуса организма ребенка.
Если у ребенка изменяется резко поведение — он становится вялым, капризным, отказывается от кормления — это свидетельствует о наличии заболевания, необходимо принимать меры.
Самолечение противопоказано. Самостоятельное назначение препаратов при абсцессе может навредить.
Если появилась сыпь с множественными гнойничками на теле у ребенка, нужно сразу проконсультироваться педиатром и дерматологом для уточнения диагноза. На первой неделе жизни у младенцев могут появиться высыпания на щеках, спине, подбородке, лбу. Это акне новорожденных, возникающее из-за перестройки гормонального фона. Проходит без лечения, когда произойдет восстановление нормального уровня гормонов.
Если в любой области появился инфильтрат красного цвета, горячий на ощупь, отмечается повышенная температура — нужно вызвать врача. Симптомы указывают на острое воспаление.
Последствия абсцесса у ребенка могут быть серьезными, лучше предупредить их развитие.
источник
Абсцесс (гнойник) в подкожной клетчатке возникает от разных причин. Чаще всего абсцесс является исходом острого гнойного процесса при лимфадените, фурункулах, флегмоне, несколько реже развивается после повреждения кожных покровов (ссадины, уколы, раны) и при занесении инфекции с инородным телом. Гнойник может возникнуть также вследствие гематогенного метастазирования при наличии других очагов (метастатический абсцесс).
Происхождение постинъекционного абсцесса в части случаев бывает связано с недостаточной стерилизацией шприцев, игл и рук медицинского персонала, отчего данное осложнение получило название «шприцевой болезни», но иногда может явиться своеобразной реакцией тканей на вводимое вещество.
В начале формирования абсцесса его полость окружает воспалительный инфильтрат, на основе которого в дальнейшем образуется оболочка (капсула). При постинъекционном абсцессе и инородном теле капсула, как правило, бывает довольно плотной и отграничивает гнойник от окружающих тканей, благодаря чему такие абсцессы редко вскрываются наружу.
Клиническая картина абсцесса подкожной клетчатки. Локализация абсцессов самая разнообразная, соответственно исходной причине (подчелюстной, шейный, паховой лимфаденит, фурункулы головы и другие участки тела, места инъекций и травмы и т. п.).
Абсцесс может развиваться в течение нескольких дней и характеризуется наличием ограниченной припухлости, гиперемии кожи, местным и общим повышением температуры, резкой болезненностью. Классическим патогномоничным признаком абсцесса при этом является феномен зыбления (флюктуация) при пальпации (рис. 64). При остром абсцессе участок капсулы, прилегающий к коже, быстро разрушается и гнойник вскрывается наружу. После опорожнения наступает заживление с образованием рубца. В некоторых случаях процесс формирования гнойника затягивается, местные и общие явления выражены не столь резко. Такое подострое течение процесса в последние годы наблюдается весьма нередко и, по-видимому, связано с изменением вирулентности микрофлоры в условиях широкого применения антибиотиков.
Рис. 64. Схема выявления симптома флюктуации при гнойном расплавлении тканей.
Постинъекционные абсцессы и гнойники, развивающиеся вокруг инородного тела, как правило, принимают хроническое течение. В начальной стадии формирования отмечается небольшая ограниченная припухлость, часто без гиперемии кожи и общей температурной реакции. Субъективные жалобы отсутствуют. Постепенно, в течение нескольких недель, месяцев и даже лет, припухлость слегка увеличивается, а затем стабильно держится. При пальпации патологическое образование имеет четкие границы, слегка подвижно и малоболезненно. Определяется симптом флюктуации. В некоторых случаях возникает обострение: появляется болезненность, увеличивается припухлость, кожа становится гиперемированной, затем истончается и абсцесс вскрывается наружу. Образуется свищ с постоянным гнойным отделяемым. Однако самоизлечение при хроническом абсцессе не наблюдается ввиду наличия пиогенной капсулы или инородного тела, поддерживающего воспалительный процесс.
Дифференциальный диагноз. Диагноз абсцесса обычно затруднений не вызывает. Однако, если стенка гнойника толстая или он расположен в глубине, выявить феномен флюктуации не всегда возможно. Диагностические трудности возникают чаще при подостром и хроническом течении процесса. При этом приходится дифференцировать банальный гнойник с натечником туберкулезного происхождения, а также опухолями, пороками развития сосудов. В сомнительных случаях прибегают к пробной пункции толстой иглой.
Распознаванию постинъекционного абсцесса помогают тщательно собранный анамнез и локализация в характерных местах: подлопаточная область, ягодицы, наружная поверхность плеча.
Основные принципы лечение абсцессов подкожной клетчатки
Лечение абсцесса в большинстве случаев проводят амбулаторно. Лишь при заметном нарушении общего состояния, а также при подозрении на метастический гнойник показана госпитализация больного.
Основным методом лечения абсцесса является его вскрытие одним или несколькими разрезами с обеспечением хорошего оттока гноя. Операцию производят под местным или кратковременным общим обезболиванием. Разрез следует делать по ходу кожных складок. После разреза и опорожнения полости от гноя в нее вводят дренаж-выпускник для предупреждения преждевременного склеивания краев раны и обеспечения беспрепятственной эвакуации гноя. Обычно применяют тонкие полоски из марли или перчаточной резины. На рану накладывают повязку с гипертоническим раствором натрия хлорида, магния сульфата, риванола и др. Дренаж оставляют до прекращения выделения гноя из полости, после чего его удаляют и применяют мазевые повязки (мазь Вишневского, рыбий жир, эмульсии антибиотиков) до заживления (см. «Инфицированная рана»).
Кроме указанного метода лечения абсцесса, существуют другие, выбор которых зависит от локализации гнойника и его характера. Например, при абсцессах, расположенных на открытых частях тела, из косметических соображений прибегают к пункционному методу. После аспирации содержимого в полость абсцесса вводят концентрированный раствор антибиотиков. По нашим наблюдениям, данный метод себя оправдывает. Однако, если после 2 — 3 пункций, произведенных через 1—2 дня, не наступает излечения, необходимо произвести небольшой разрез.
Иной подход к лечению хронических абсцессов, которые иссекают вместе с капсулой. При наличии в полости инородного тела вводят профилактическую дозу столбнячного анатоксина. При постинъекционном абсцессе некоторые детские хирурги применяют небольшой разрез с последующим выскабливанием пиогенной капсулы острой ложечкой. Незашитую рану затем лечат по общим правилам.
Руководство по детской поликлинической хирургии.-Л.:Медицина. -1986г.
источник
Нарыв — это ограниченное скопление гноя в тканях
Ограниченное скопление гноя в тканях называют нарывом (абсцессом или гнойником). Он может формироваться в любой части организма, например, во внутренних органах, костях, мышцах и даже в головном мозге.
Нарывы у ребёнка чаще всего образуются в подкожной клетчатке. Их причиной является попадание микробов через различные повреждения кожи.
Формирование происходит постепенно, так как сначала появляется болезненное покраснение кожи, затем припухлость, и только потом – сам гнойник.
Причинами нарыва у детей могут стать различные факторы, но в целом — это попадание внутрь вирусов или бактерий при нарушении целостности кожных покровов.
Дети чаще всего страдают от нарывов вследствие царапин, порезов, ссадин, уколов и ушибов.
Нарывы появляются у детей и на слизистой оболочке. Последствия вросшего ногтя или ушиба ногтевой пластины при попадании в ранку золотистого стафилококка – это нарыв. Флюс при травме десны – это тоже нагноение. А любое нагноение – это нарыв.
Это заболевание может быть безопасным, а может привести к тяжёлым последствиям. Поэтому лучше не надеяться на «авось», а своевременно обратиться к врачу за помощью.
Начальная стадия развития абсцесса – это самый болезненный процесс. В это время ощущаются сильные боли, дёргающие спазмы, скопление гноя и выход сукровицы наружу.
Нагноение провоцирует сам организм, так как это делается для вывода отрицательных веществ, для отторжения инородных тел.
Во время формирования капсулы нарыва возможно повышение температуры тела у ребёнка, состояние быстрой утомляемости и нервозность.
Для лечения нарыва необходимо обращаться к хирургу
Когда нарывы у детей уже сформированы, нужно обращаться к хирургу, и здесь домашние средства уже не помогут.
Гнойник нужно вскрыть, гной удалить и делать антисептические перевязки, пока рана не заживёт. Более того, врач может прописать антибиотики, чтобы купировать воспалительный процесс.
А вот на начальных стадиях формирования нарыва можно использовать домашние средства и попытаться не довести заболевание до хирургического вмешательства. Прежде всего, старайтесь не переохлаждать нарыв, он может затвердеть, тогда уж точно его нужно будет вскрывать.
Хорошо смягчает и вытягивает гной лист алоэ. Просто разрежьте его и прибинтуйте к нарыву мякотью внутрь. Меняйте повязку через каждые 2-3 часа.
Другое народное средство для вытягивания гноя – смесь из тёртого хозяйственного мыла и печёного лука. Смесь прикладывается к месту воспаления. Меняют каждые 4 часа.
Существует лечение мёдом. При этом делается смесь из мёда, спирта и мази Вишневского, накладывается как повязка на воспаление и выдерживается 12 часов. Таким методом нарыв проходит за 2-3 дня.
Можно воспользоваться проверенными медицинскими препаратами, такими как мазь Вишневского, ихтиоловая мазь или мазь Левомиколь. Можно применять препарат Кремнезем, который поможет нарыву созреть.
Обязательно надо содержать место воспаления в чистоте, поэтому следует периодически обрабатывать его раствором марганцовки, фурацилина или хлоргексидина. Эти препараты не причинят неудобства и боли, в отличие от спиртосодержащих средств.
Медикаментозное лечение вправе назначить только врач. Возможно применение антибиотиков, если появились осложнения.
Раны и царапины нужно обрабатывать антисептическими средствами
Чтобы не допустить образование нарыва, нужно каждую ранку или царапину малыша хорошо обрабатывать антисептическими средствами.
Дети весьма активны, особенно в тёплое время года. Обычно не обходится без мелких травм, таких как ссадины, порезы, ожоги. Это могут быть и крупные раны, требующие обращения к врачу. Однако чаще всего обходится без вмешательства медиков.
Что же делать, если ребёнок получил небольшую травму? Как поступить и что предпринять для того, чтобы ранка не стала началом воспалительного процесса и возникновения абсцесса?
Конечно, в первую очередь родители должны предпринять всё возможное, чтобы оградить своё чадо от падений, ушибов и прочих несчастных случаев.
Если же травма произошла, надо максимально быстро успокоить ребёнка, обработать ранку дезинфектором и оценить ситуацию о необходимости привлечения медиков.
Если рана небольшая, с малой кровопотерей, без резких изменений кожных покровов и тканей, то обращаться к врачу вовсе необязательно (если, конечно, травма не в области головы или позвоночника).
Ссадины лучше просто промыть и позволить заживать ей на свежем воздухе после обработки дезинфектором. Можно использовать бактерицидный пластырь, периодически его меняя.
Занозы, которые так часто любят получать ребятишки после контакта с палками, кактусами, деревьями требуют иного подхода. Сначала следует удалить саму занозу. Если это не получается сразу, то возникает риск появления нарыва.
Можно обработать ранку и попробовать удалить инородное тело при помощи пинцета, продезинфицировав предварительно ранку и пинцет. Затем можно использовать бактерицидный пластырь.
Если ранка у ребёнка загрязнена, то надо её очистить. Лучшее средство очистки – кровь из ранки. Мягко постукивая по краям пальцами, надо спровоцировать выделение капель крови. Это вымоет грязь из капилляров и тканей. И только потом необходимо промыть ранку водой и провести дезинфекцию. Впоследствии следует наложить стерильную повязку с салфеткой пропитанной антисептиком.
Еще больше информации о том, как правильно обработать рану, вы узнаете из видео доктора Комаровского.
Никогда нельзя наносить мази и спреи на открытую кровоточащую рану. Все эти препараты используют потом. Хорошими дезинфекторами являются Мирамистин и Хлоргексидин, Перекись водорода, раствор марганцовки, Фурацилин. Желательно как можно реже использовать зелёнку и йод. При заживлении ранки можно смазывать края детским кремом. Правильная обработка ранки не даст развиться нагноению и стимулирует быстрое заживление.
источник
Особенности дренирования абсцессов мягких тканей:
1. Используют принципы изоляции для предупреждения заболеваний других новорожденных.
2. После дренирования берут кровь для посева.
3. Полость абсцесса не ушивают после вскрытия и дренирования.
4. Удаляют все ткани, подвергшиеся гнойному расплавлению, и полностью некротизированные.
5. Выполняют разрез кожи:
а. В соответствии с естественными складками кожи для уменьшения формирования рубца.
б. Достаточно широкий для полноценного удаления мертвых тканей и дренирования.
в. Простой линейно-крестообразный или овальный разрез, которые могут привести к формированию более грубого рубца.
6. Для абсцессов, расположенных на участках кожи, где необходим хороший косметический эффект, участках, подвергающихся значительному натяжению (то есть разгибательные поверхности) или участках с разросшейся рубцовой тканью (то есть местах, где ранее проводилось дренирование) отдают предпочтение колотому разрезу или игольной аспирации. Могут потребоваться многократные декомпрессии и/или отсроченный полноценный разрез и дренирование, если возникает повторное скопление гноя.
7. С особой осторожностью следует оперировать на участках, изобилующих сосудистыми и нервными структурами, например в паховой области, подколенной, локтевой ямке и области шеи.
8. В случае подозрения на инородное тело следует выполнить рентгенографию.
1. Распыляют хлорэтил над поверхностью абсцесса до побеления кожи. При необходимости местной анестезии лидокаин вводят подкожно иглой 25-го размера в свод абсцесса.
2. Проводят подготовку как для объемного вмешательства при дренировании абсцесса и как для малого вмешательства в случае его пункти-рования.
3. Обрабатывают ограниченный участок антисептиком (например, содержащим йод).
4. Аспирация. Можно выполнять одновременно с вскрытием и дренированием для подтверждения наличия гноя и сбора материала для посева. Проводят только аспирацию при расположении абсцесса в области, где лучше обойтись без разреза:
а. Присоединяют стерильную иглу к шприцу.
б. Вводят иглу в пустулу, полость абсцесса или продвигают на границе флегмоны.
в. Аспирируют материал из глубоких слоев патологического образования.
г. В случае если не удается получить материал, вводят 0,1-0,2 мл физиологического раствора и сразу аспирируют.
д. Обрабатывают материал для посева. Проводят окраску по Граму и посев на анаэробные или аэробные бактерии, окраску по Гимзе при подозрении на герпес. По показаниям выполняют другие специальные окраски.
5. Вскрытие и дренирование:
а. Вкалывают лезвие скальпеля и рассекают в точке максимальной флюктуации. Размер разреза должен быть наименьшим для адекватного дренирования (то есть равен длине полости абсцесса).
б. Берут образец для посева палочкой с ватным наконечником, если образец не был получен ранее при аспирации с помощью шприца и иглы.
в. Эвакуируют экссудат из абсцесса, осторожно надавливая пальцем или кровоостанавливающим зажимом, обернутым марлей. Соблюдают осторожность при зондировании абсцесса пальцем в случаях подозрения на инородные тела или фрагменты, поэтому рекомендуется обернуть кровоостанавливающий зажим марлей.
г. В случае необходимости вставляют кровоостанавливающий зажим типа «Москит» в полость абсцесса и раздвигают бранши, чтобы разрушить перегородки и удалить оставшийся гной. Следует помнить, что это может вызвать дискомфорт. Процедуру необходимо проводить бережно.
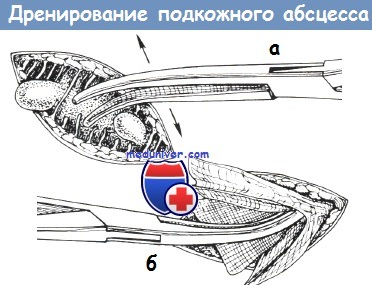
а — разрушение перегородок зажимом;
б — тампонирование раны.
6. Промывают область стерильным физиологическим раствором для удаления остатков гноя.
7. По показаниям вставляют полоску марли в полость абсцесса для остановки кровотечения и/или в качестве тампона в целях дренирования.
8. Накладывают сухую стерильную повязку.
9. Удаляют половину тампонирующей марли через 24 ч, а оставшуюся часть — через 48 ч. При некоторых крупных абсцессах может быть необходима многократная смена тампонов.
10. Проверяют рану в месте абсцесса и накладывают стерильные теплые примочки на 20-30 мин три раза в день до начала заживления, на что указывают следующие признаки:
а. Прекращение оттока отделяемого.
б. Формирование грануляционной ткани.
в. Разрешение местного воспаления тканей.
1. Инфицирование абсцесса или гематомы.
2. Ограниченное кровотечение.
3. Повреждение кровеносных сосудов, нервов или сухожилий (залегающих глубже полости абсцесса).
4. Неполное дренирование с рецидивирующим абсцедированием.
5. Генерализация инфекции.
6. Формирование рубца в месте дренирования, требующее пересадки кожи.
7. Уменьшение размеров молочной железы после неполного дренирования ее абсцесса.
— Вернуться в оглавление раздела «акушерство»
источник
Гнойный абсцесс — это опасное и неприятное состояние может поразить здоровье ребенка в любой момент и в любом возрасте. Чтобы не допустить серьезных осложнений, родители должны уметь вовремя распознать симптомы, чтобы обратиться за медицинской помощью.
Гнойный абсцесс — это воспалительный процесс, который возникает от скопления под кожей гноя. Нагноение отграничено мембраной, мешающей инфекции распространиться дальше на здоровые ткани. Однако пострадать от развития абсцесса может не только пораженная область, но и прилегающие к ней органы, так как разрастание воспаления, так как нагноении давит на ткани, вызывая сильную боль. Например, в случае развития гнойного абсцесса на ушной раковине может деформироваться хрящ и пострадать все ухо ребенка.
Абсцесс может поразить не только кожные покровы, но и внутренние органы ребенка. В зависимости от локации и протекания заболевания определяется несколько видов этого заболевания. Инфекция мягких тканей поражает области под кожей, где возникает нагноение. При паратонзиллярном абсцессе воспаляется клетчатка вокруг небных миндалин. Легочный абсцесс развивается вследствие неспецифического воспаления легких. Если инфекция поражает головной мозг ребенка, внутри черепа может образоваться ограниченное скопление гноя. Также абсцесс может возникнуть после проведения внутримышечной или подкожной инъекции, если кожа малыша очень чувствительна, или манипуляция была выполнена некорректно.
Любой абсцесс возникает вследствие вредоносной деятельности бактерий. Стрептококки, стафилококки, кишечная палочка и прочая патогенная микрофлора может проникнуть в организм ребенка извне. Многие из этих бактерий в небольшом количестве присутствуют на коже ребенка постоянно и при нормальных условиях не причиняют вреда здоровью. Но они могут активироваться и сильно размножиться в результате снижения иммунитета — например, если ребенок недавно переболел, или здоровье пострадало в результате стрессовой ситуации (например, акклиматизации). Нередки случаи активации патогенной микрофлоры в тот период, когда у малыша режутся зубки — в это время происходит небольшое общее ослабление организма.
Если абсцесс не глубокий, его симптомы легко обнаруживаются визуально. Родители могут заметить на коже малыша отек, покраснение и припухлости. Если абсцесс располагается глубоко в тканях, распознать его на вид будет сложно, но ребенок пожалуется на боль, если надавить в месте нагноения. У ребенка также можно наблюдать общие симптомы — поднимается температура тела, отмечается общая слабость, вялость, отказ от игры.
Гнойный абсцесс может развиваться стремительно, за считанные часы небольшое воспаление может развиться в гнойник больших размеров. Это весьма опасно — если давление содержимого в полости будет столь велико, что прорвутся стенки пиогенной мембраны, гной может попасть в кровяное русло, и это чревато развитием сепсиса. Это уже серьезная угроза здоровью.
Поэтому очень важно как можно скорее обратиться за медицинской помощью. Как только родители заподозрят вероятность развития гнойного абсцесса у ребенка, они должны немедленно посетить врача. После изучения всех симптомов малышу будет назначен общий анализ крови , чтобы определить уровень лейкоцитов в крови — защитную реакцию иммунной системы организма на чужеродное воздействие. Также возможна пункция гноя, чтобы подробно изучить его. В особых случаях может быть назначено рентгенологическое исследование или МРТ. Для определения тактики лечения важно и расположение абсцесса — в зависимости от локации нагноения могут понадобиться различные меры.
Родители должны понимать — самостоятельное лечение абсцесса в домашних условиях допустимо только в том случае, если воспаление удалось застать в самом начале. Но на такой стадии развития заболевания симптомы практически не выражены. Обычно обращение к врачу происходит тогда, когда развитие абсцесса уже зашло слишком далеко и здоровье ребенка в опасности. Серьезные нагноения лечатся только путем хирургического вмешательства. Капсулу с гноем необходимо вскрыть и очистить ткани. Чтобы воспаление не началось опять, ребенку понадобится активная антибактериальная терапия. Если здоровье ребенка пострадало очень сильно, есть вероятность удаления части прилежащих тканей органа.
Обычно такие манипуляции — перевязки и прием лекарств, — производятся в условиях стационара. Гнойный абсцесс — слишком опасное заболевание, чтобы рисковать вероятностью неправильной терапии или нарушения санитарных условий.
Любое заболевание проще предотвратить, чем лечить. Чтобы не допустить развития у ребенка гнойного абсцесса, родители должны с самого раннего детства приучать малыша к строгому соблюдению норм гигиены в быту, в каких бы условиях ни пришлось оказаться. Главный залог здоровья — это чистые руки. Дети должны совершать эту процедуру автоматически перед каждым приемом пищи и после того, как вернутся с улицы. Ежедневные водные процедуры также обязательны.
Особое внимание родители должны уделить укреплению иммунной системы ребенка, так как только она защищает здоровье организма. Лучше всего в этом вопросе поможет закаливание — оно должно стать естественным образом жизни для всей семьи. Также важно соблюдение режима дня и полноценное сбалансированное питание. Все эти меры на первый взгляд имеют мало отношения к процессам нагноения, но именно они позволят организму ребенка окрепнуть настолько, что у патогенной микрофлоры не будет шанса начать свою разрушительную деятельность.
А вот иммуномодулирующими препаратами увлекаться не стоит. Их ребенок может начать принимать только по рекомендации врача. Их воздействие на организм индивидуально в каждом случае, и даже хорошо зарекомендовавший себя препарат может не сработать в определенной ситуации.
источник






