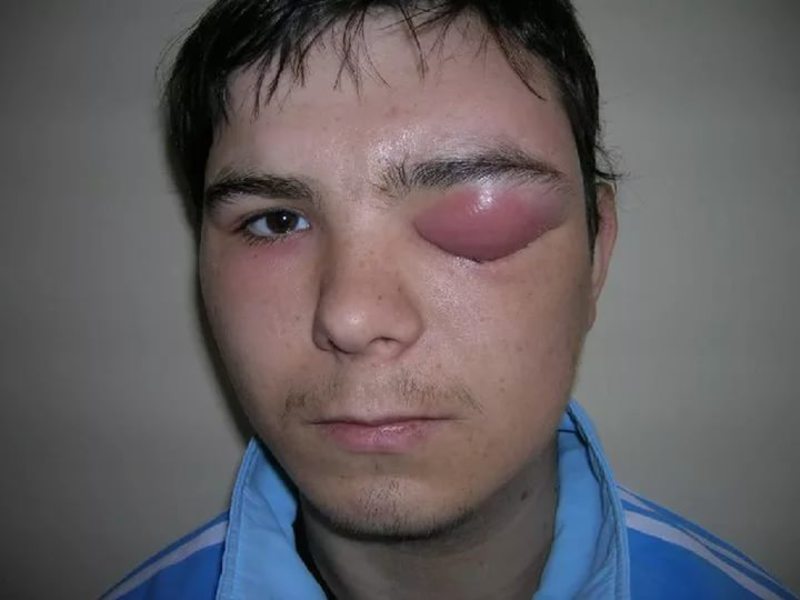
Гнилостная инфекция развивается только в ране, где есть омертвевшие ткани, которые в результате жизнедеятельности гнилостных бактерий подвергаются распаду. Наблюдается как осложнение при обширных ранах мягких тканей, открытых переломах и пролежнях. Развитие гнилостной инфекции вызывают неклостридиальные анаэробы — бактероиды, фузобактерии, пептококи, которые в основном обнаруживаются на слизистых оболочках пищеварительного тракта, дыхательных путей, женских половых органов.
Существует мнение, что около 90% хирургических инфекций имеют эндогенное происхождение. Поскольку большая часть нормальной микрофлоры человека представлена анаэробами, то анаэробные и смешанные (анаэробно-аэробные) инфекции составляют одну из самых значительных категорий гнойно-воспалительных заболеваний человека. Особенно важную роль они играют в развитии стоматологических, абдоминальных и гинекологических заболеваний и осложнений, а также при некоторых инфекциях мягких тканей. Опыт свидетельствует, что основная масса инфекций, которые протекают с участием анаэробов, не являются мономикробными. Чаще всего они бывают вызваны ассоциацией анаэробов или сочетанием анаэробов с аэробами (стафилококки, кишечная палочка).
Самостоятельно гнилостная инфекция наблюдается в ране сравнительно редко, обычно она присоединяется к уже развитой анаэробной или гнойной (аэробной) инфекции. В связи с этим клиническая картина этого осложнения часто бывает не достаточно чёткой и сливается с клиникой анаэробной или гнойной инфекции.
Общие симптомы гнилостной инфекции: подавленное состояние, сонливость, снижение аппетита, развитие анемии. Появление внезапного озноба — ранний признак гнилостного распада в ране. Наиболее важным и постоянным его признаком является наличие резкого неприятного запаха экссудата. Дурной запах обусловлен летучими сернистыми соединениями (сероводород, диметилсульфид и др.) — продуктами жизнедеятельности гнилостных бактерий. Вторым симптомом анаэробного поражения является гнилостный характер раны. Очаги поражения содержат омертвевшие ткани в виде бесструктурного детрита серого или серо-зёленого цвета, в некоторых случаях с чёрными или коричневыми участками. Эти очаги редко имеют форму полостей, ограниченных правильными очертаниями, чаще они приобретают причудливые формы или заполняют межтканевые щели. Цвет экссудата также имеет некоторые особенности. Он обычно бывает серо-зелёным, иногда коричневым. Окраска экссудата не однородна, он содержит маленькие капельки жира. При больших скоплениях гноя в клетчатке экссудат, как правило, жидкий, а при поражении мышц — мизерный, диффузно пропитывает ткани. В то же время, при аэробных инфекциях гной имеет густую консистенцию, чаще жёлтого или белого цвета, однородный, без запаха.
На начальной стадии присоединения гнилостной инфекции во время осмотра раны часто невозможно обнаружить наличие отёка, крепитации, газообразования, гнойного заплыва. Внешние признаки поражения тканей часто не соответствуют глубине поражения. Гиперемия кожи может отсутствовать, в результате чего хирург не проводит своевременную расширенную хирургическую обработку очага поражения.
Гнилостная инфекция сначала распространяется по подкожной клетчатке, в последствии распространяется на межфасциальное пространство, вызывая при этом некроз фасций, мышц, сухожилий. Развитие гнилостной инфекции в ране может протекать в трёх формах:
- с преобладанием явлений шока;
- с бурно прогрессирующим течением;
- с вялым течением.
Первые две формы отличаются явлениями значительной общей интоксикации — повышается температура, появляется озноб, снижается артериальное давление, развивается печёночная и почечная недостаточность.
Лечение гнилостной инфекции предусматривает проведение следующих мероприятий:
- создание неблагоприятных условий для развития патологической микрофлоры — удаление омертвевших тканей, широкое дренирование гнойников, антибактериальная терапия;
- детоксикационная терапия;
- коррекция гомеостаза и иммунного статуса организма.
При наличии гнилостной инфекции в ране проводят удаление поражённых тканей. По причине анатомической локализации, распространенности и других особенностей течения, добиться радикального результата удаётся не всегда. В таких случаях операция заключается в широком разрезании гнойного очага, иссечении некротизированных тканей, дренировании раны и местного применения антисептиков. Для профилактики распространения гнилостного процесса на здоровые ткани производят ограничивающие разрезы.
При лечении анаэробных инфекций применяются орошения или постоянная перфузия раны растворами перекиси водорода и перманганата калия. Эффективным является применение гидрофильных мазей на полиэтиленоксидной основе (левосин, левомекольи др.). Эти средства обеспечивают хорошее всасывание экссудата и способствуют быстрому очищению раны.
Большинство бактероидов являются устойчивыми к антибиотикам, поэтому антибактериальную терапию проводят под обязательным контролем антибиотикограммы. Медикаментозное лечение гнилостной инфекции заключается в применении эффективных антибиотиков (тиенам, линкомицин, рифампицин), противомикробных препаратов метронидазолового ряда (метронидазол, метрагил, тинидазол).
Комплекс мероприятий по коррекции гомеостаза и детоксикации определяется индивидуально для каждого случая в зависимости от характера течения инфекции. В случаях бурного септического течения назначают интракорпоральные методы детоксикации: гемоинфузионную детоксикацию, эндолимфатическую терапию. Проводят ультрафиолетовое облучение крови (УФОК), внутривенное лазерное облучение крови (ВЛОК), аппликационную сорбцию — наложение на рану сорбентов, иммобилизованных ферментов в сочетании с антибиотиками. В случае печёночной недостаточности применяют гемосорбцию, плазмаферез. При развитии почечной недостаточности назначается гемодиализ.
источник
Запах гноя почти полностью вызван типом бактерий, вызывающих основную инфекцию. Большинство бактерий, вызывающих запах, являются анаэробными по своей природе, а это значит, что им не нужен кислород для выживания, вместо этого они вырабатывают свои собственные соединения серы по мере их роста и распространения. Сера обычно является тем, что в конечном итоге несет ответственность за запах, с которым сталкиваются люди. Люди, у которых есть заполненные гноем раны, населенные аэробными или кислородоподобными бактериями, обычно не замечают никакого запаха. Тяжесть инфекции также может быть фактором, поскольку организм имеет тенденцию вырабатывать больше гноя, чем более распространенное состояние. Личная гигиена обычно не влияет на то, как гной пахнет, но в некоторых случаях это может случиться. В целом, медицинские эксперты рекомендуют, чтобы каждый, кто обеспокоен запахом раны, получил быстрое лечение, поскольку медицинское вмешательство может остановить распространение многих вредных штаммов бактерий и болезней.
Гной – это жидкость, которую люди и многие животные производят в ответ на инфекцию, и обычно это одна из основных защит в попытке иммунной системы сбросить вредные бактерии из организма. Это обычно происходит наиболее часто и наиболее заметно на ранних участках, это может включать простые проблемы, такие как прыщи прыщей, а также более серьезные инфекции, такие как абсцессы и инфекции язвы желудка. Когда бактерии попадают в открытую рану или нежную область кожи, организм посылает белые кровяные клетки для борьбы с инфекцией. Он также продуцирует вещества, помогающие вымыть патогены.
Эти вещества в сочетании с маслами, мертвыми клетками кожи и другим веществом в сочетании с бактериями и лейкоцитами в сочетании с образованием гноя. Само по себе эти материалы обычно не имеют большого запаха. Когда люди замечают зловоние, исходящее из их ран, оно обычно связано больше с бактериями, которые организм борется в первую очередь, чем сам состав слизистой жидкости.
Тип бактерий, ведущих инфекцию, обычно является основной причиной любого запаха. Это объясняет, почему некоторые гнойные раны практически не имеют запаха, и почему у других очень сильный запах. Чем больше присутствуют серусодержащие бактерии, тем вероятнее, что запах гноя будет сильным и оскорбительным. Во многих случаях сильный пахнущий гной может указывать на то, что состояние более заразное и, следовательно, более распространено, поскольку в целом концентрация концентрированного бактерий выше.
Часто также верно, что тяжелые инфекции пахнут хуже, чем более мелкие. Это особенно характерно, когда сильные запахи выходят из того, что в противном случае кажется небольшими ранами или ранами. Чем выше концентрация серы и других загрязняющих неприятный запах микробных побочных продуктов, тем хуже может быть зловоние.
Запах гноя обычно не имеет ничего общего с гигиеной или чистотой. Люди часто испытывают соблазн более агрессивно чистить или стерилизовать раны, которые очень плохи, но это обычно не очень хорошо, так как абразивные моющие средства могут усугубить место заражения. Даже очень чистые люди могут заразиться зловонным гноем. Многие формы инфекции влияют на кожу, когда бактерии попадают в поры, волосяные фолликулы или сальные железы. Они относительно распространены и влияют на большинство людей время от времени. Более серьезные инфекции могут возникать после травмы или болезни, и они, скорее всего, потребуют медицинского лечения.
Тем не менее, гигиена может сыграть свою роль. Люди, которые не содержат чистую и защищенную инфекцию, чаще заражаются вторичными инфекциями, которые часто могут включать анаэробные штаммы, а сложные раны часто пахнут хуже из-за общей силы бактерий. Даже здесь, однако, это не такая гигиена, которая на самом деле вызывает запах, а просто способствует этому.
Это нормально для гноя, чтобы иметь запах в некоторой степени, но любые серьезные инфекции должны проверяться врачом. Фактор, который определяет серьезную инфекцию, обычно не так много, имеет ли гной запах, а скорее степень других симптомов. Открытые раны, которые широко распространены или очень велики или сопровождаются лихорадкой, обычно должны быть исследованы врачом. В некоторых случаях необходимы антибиотики, чтобы убить оскорбительные бактерии и восстановить здоровье.
источник
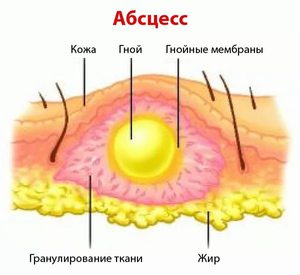
Абсцесс (нарыв, гнойник) – это гнойное воспаление, сопровождающееся расплавлением тканей и образованием заполненной гноем полости. Он может образовываться в мышцах, подкожной клетчатке, костях, во внутренних органах или в окружающей их клетчатке.
Причиной абсцесса является гноеродная микрофлора, которая проникает в организм пациента через повреждения слизистых оболочек или кожных покровов, или же заносится с током крови из другого первичного очага воспаления (гематогенный путь).
Возбудителем в большинстве случаев становится смешанная микробная флора, в которой преобладают стафилококки и стрептококки в сочетании с различными видами палочек, например, кишечной палочкой. В последние годы значительно возросла роль анаэробов (клостридий и бактероидов), а также ассоциации анаэробных и аэробных микроорганизмов в развитии абсцессов.
Иногда бывают ситуации, когда полученный при вскрытии абсцесса гной при посеве на традиционные питательные среды не дает роста микрофлоры. Это свидетельствует о том, что в данных случаях заболевание вызывается нехарактерными возбудителями, обнаружить которые обычными диагностическими приемами невозможно. В определенной мере это объясняет случаи абсцессов с атипичным течением.
Абсцессы могут возникать как самостоятельное заболевание, но чаще являются осложнением какой-либо другой патологии. Например, пневмония может осложниться абсцессом легкого, а гнойная ангина – паратонзиллярным абсцессом.
При развитии гнойного воспаления защитная система организма стремится локализовать его, что и приводит к образованию ограничивающей капсулы.
В зависимости от места расположения:
- поддиафрагмальный абсцесс;
- заглоточный;
- паратонзиллярный;
- окологлоточный;
- мягких тканей;
- легкого;
- головного мозга;
- предстательной железы;
- пародонтальный;
- кишечника;
- поджелудочной железы;
- мошонки;
- дугласова пространства;
- аппендикулярный;
- печени и подпеченочный; и др.
Абсцессы подкожной клетчатки обычно заканчиваются полным выздоровлением.
По особенностям клинического течения выделяют следующие формы абсцесса:
- Горячий, или острый. Сопровождается выраженной местной воспалительной реакцией, а также нарушением общего состояния.
- Холодный. Отличается от обычного абсцесса отсутствием общих и местных признаков воспалительного процесса (повышение температуры тела, покраснение кожи, боль). Данная форма заболевания характерна для определенных стадий актиномикоза и костно-суставного туберкулеза.
- Натечный. Образование участка скопления гноя не приводит к развитию острой воспалительной реакции. Образование абсцесса происходит на протяжении длительного времени (до нескольких месяцев). Развивается на фоне костно-суставной формы туберкулеза.
Клиническая картина заболевания определяется многими факторами и, прежде всего, местом локализации гнойного процесса, причиной абсцесса, его размерами, стадией формирования.
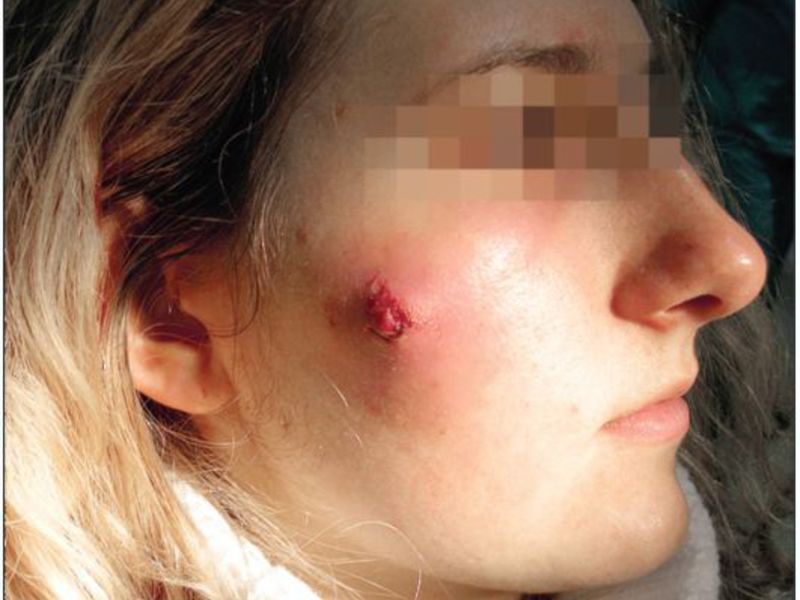
Симптомами абсцесса, локализованного в поверхностных мягких тканях, являются:
- отечность;
- покраснение;
- резкая болезненность;
- повышение местной, а в некоторых случаях и общей температуры;
- нарушение функции;
- флюктуация.
Абсцессы брюшной полости проявляются следующими признаками:
- перемежающаяся (интермиттирующая) лихорадка с гектическим типом температурной кривой, т. е. подверженной значительным колебаниям в течение суток;
- сильные ознобы;
- тахикардия;
- головная боль, мышечно-суставные боли;
- отсутствие аппетита;
- резкая слабость;
- тошнота и рвота;
- задержка отхождения газов и стула;
- напряжение мышц брюшной стенки.
При локализации абсцесса в поддиафрагмальной области пациентов могут беспокоить одышка, кашель, боль в верхней половине живота, усиливающаяся в момент вдоха и иррадиирующая в лопатку и плечо.
При тазовых абсцессах происходит рефлекторное раздражение прямой кишки и мочевого пузыря, что сопровождается появлением тенезмов (ложных позывов на дефекацию), поноса, учащенного мочеиспускания.
Забрюшинные абсцессы сопровождаются болью в нижних отделах спины, интенсивность которых усиливается при сгибании ног в тазобедренных суставах.
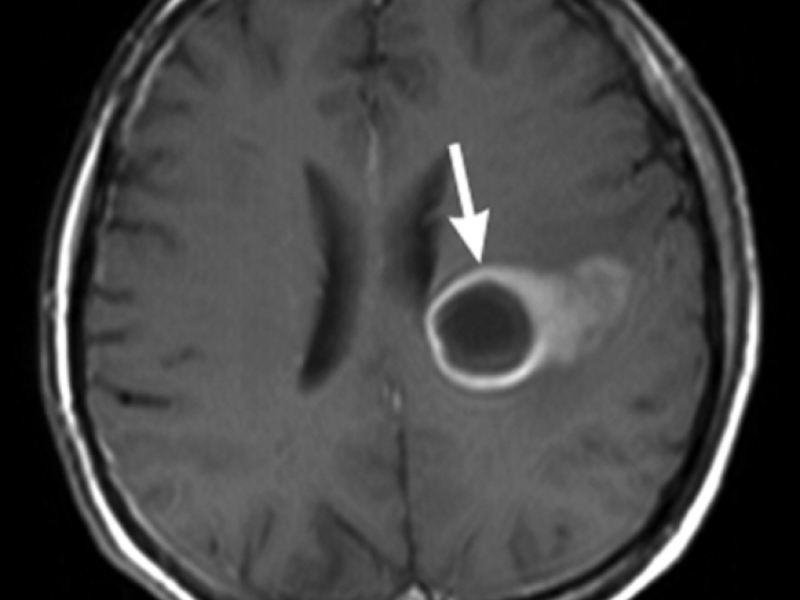
Симптомы абсцесса головного мозга схожи с симптомами любого другого объемного образования (кисты, опухоли, гематомы) и могут варьировать в очень широком пределе, начиная от незначительной головной боли и заканчивая тяжелой общемозговой симптоматикой.
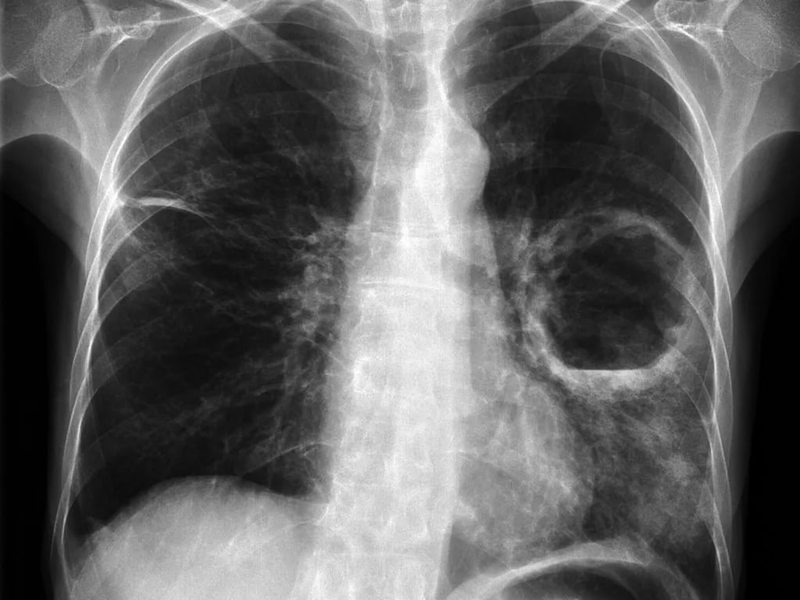
Для абсцесса легкого характерно значительное повышение температуры тела, сопровождаемое выраженным ознобом. Пациенты жалуются на боли в области грудной клетки, усиливающиеся при попытке глубокого вдоха, одышку и сухой кашель. После вскрытия абсцесса в бронх возникает сильный кашель с обильным отхождением мокроты, после чего состояние больного начинает быстро улучшаться.
Абсцессы в области ротоглотки (заглоточный, паратонзиллярный, окологлоточный) в большинстве случаях развиваются как осложнение гнойной ангины. Для них характерны следующие симптомы:
- сильная боль, отдающая в зубы или ухо;
- ощущение инородного тела в горле;
- спазм мышц, препятствующий открыванию рта;
- болезненность и припухлость регионарных лимфатических узлов;
- повышение температуры тела;
- бессонница;
- слабость;
- гнусавость голоса;
- появление изо рта неприятного гнилостного запаха.
Поверхностно расположенные абсцессы мягких тканей затруднений в диагностике не вызывают. При более глубоком расположении может возникнуть необходимость в выполнении УЗИ и/или диагностической пункции. Полученный во время пункции материал отправляют на бактериологическое исследование, позволяющее выявить возбудителя заболевания и определить его чувствительность к антибиотикам.
Абсцессы ротоглотки выявляют во время проведения отоларингологического осмотра.
Абсцессы могут возникать как самостоятельное заболевание, но чаще являются осложнением какой-либо другой патологии. Например, пневмония может осложниться абсцессом легкого, а гнойная ангина – паратонзиллярным абсцессом.
Значительно сложнее диагностика абсцессов головного мозга, брюшной полости, легких. В этом случае проводится инструментальное обследование, которое может включать:
- УЗИ органов брюшной полости и малого таза;
- магниторезонансную или компьютерную томографию;
- рентгенографию.
В общем анализе крови при любой локализации абсцесса определяют признаки, характерные для острого воспалительного процесса (повышение количества лейкоцитов, сдвиг лейкоцитарной формулы влево, увеличение СОЭ).
В начальной стадии развития абсцесса поверхностных мягких тканей назначается противовоспалительная терапия. После созревания гнойника производится его вскрытие, обычно в амбулаторных условиях. Госпитализация показана только при тяжелом общем состоянии пациента, анаэробном характере инфекционного процесса.
В качестве вспомогательного средства при лечении, а так же для профилактики осложнений абсцессов подкожно-жировой клетчатки, рекомендуется использовать мазь Илон. Мазь следует наносить на пораженный участок под стерильную марлевую повязку или пластырь. В зависимости от степени нагноения, менять повязку необходимо один или два раза в день. Срок лечения зависит от тяжести воспалительного процесса, но, в среднем, для получения удовлетворительного результата нужно применять мазь не менее пяти дней. Мазь Илон К продается в аптеках.
Лечение абсцесса легкого начинается с назначения антибиотиков широкого спектра действия. После получения антибиотикограммы проводят коррекцию антибиотикотерапии с учетом чувствительности возбудителя. При наличии показаний с целью улучшения оттока гнойного содержимого выполняют бронхоальвеолярный лаваж. Неэффективность консервативного лечения абсцесса является показанием к хирургическому вмешательству – резекции (удалению) пораженного участка легкого.
Лечение абсцессов головного мозга в большинстве случаев хирургическое, так как они могут привести к дислокации мозга и стать причиной летального исхода. Противопоказанием к удалению абсцессов является их локализация в глубинных и жизненно важных структурах (подкорковые ядра, ствол мозга, зрительный бугор). В таком случае прибегают к пункции полости абсцесса, удалению гнойного содержимого аспирационным способом с последующим промыванием полости раствором антисептика. Если требуется многократное промывание, катетер, через который оно проводится, оставляют в полости на некоторое время.
При абсцессах головного мозга прогноз всегда очень серьезный, летальный исход наблюдается в 10% случаев, а у 50% пациентов развивается стойкая утрата трудоспособности.
Абсцессы брюшной полости удаляют хирургическим путем.
Абсцессы при несвоевременном лечении могут приводить к тяжелым осложнениям:
- неврит;
- остеомиелит;
- флегмона;
- гнойное расплавление стенки кровеносного сосуда с возникновением угрожающего жизни кровотечения;
- гнойный менингит;
- эмпиема плевры;
- перитонит;
- сепсис.
Прогноз зависит от локализации абсцесса, своевременности и адекватности проводимого лечения. Абсцессы подкожной клетчатки обычно заканчиваются полным выздоровлением. При абсцессах головного мозга прогноз всегда очень серьезный, летальный исход наблюдается в 10% случаев, а у 50% пациентов развивается стойкая утрата трудоспособности.
Профилактика развития абсцессов направлена на предупреждение попадания патогенной гноеродной микрофлоры в организм пациента и включает следующие мероприятия:
- тщательное соблюдение асептики и антисептики при проведении медицинских вмешательств, сопровождающихся повреждением кожных покровов;
- своевременное проведение первичной хирургической обработки ран;
- активная санация очагов хронической инфекции;
- повышение защитных сил организма.
Видео с YouTube по теме статьи:
Образование: окончила Ташкентский государственный медицинский институт по специальности лечебное дело в 1991 году. Неоднократно проходила курсы повышения квалификации.
Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
источник
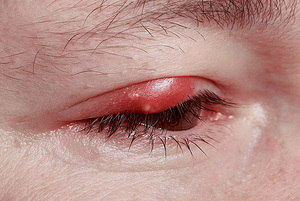
Возбудителями заболевания являются разные патогенные бактерии, которые попадают в организм. Причинами могут являться:
- травматическое повреждение тканей внутренних органов, слизистых оболочек или кожного покрова;
- попадание гноеродных патогенных организмов во время несоблюдения правил антисептики и асептики при врачебных манипуляциях;
- не в полном объеме или несвоевременно выполненное лечение воспалительного заболевания (к примеру, пневмонии или ангины).
Как правило, возбудителем гнойных процессов, которые приводят к нарыву, является смешанная микрофлора, когда преобладают стафилококки и стрептококки, куда могут присоединяться легионелла (анаэробы), кишечная палочка, клостридии, бактероиды, токсоплазма, микоплазма, менингококки или простейшие грибки (аспергиллус, кандида). В некоторых случаях, вследствие жизнедеятельности возбудителей развивается абсцесс, который отличается атипичным прохождением.
Глубина и площадь процесса воспаления зависит от локализации и размера гнойника. На характер гноя, который образуется в защитной капсуле (консистенция, цвет, запах) влияет разновидность инфекционного возбудителя. Клинические общие признаки нарывов типичны для всех воспалительных гнойных процессов:
-
слабость;
- увеличение температуры тела (от высокой до субфебрильной – в тяжелых случаях до 40 градусов);
- анализ крови показывает увеличение СОЭ и лейкоцитоз (уровень их выраженности обусловлен тяжестью воспалительного процесса);
- снижение аппетита;
- головная боль.
С учетом локализации может быть несколько видов абсцессов, и у каждого существуют свои признаки.
Как правило, выражается скоплением гноя на небольшом участке, без общих или местных проявлений воспаления (покраснение кожи, боль, высокая температура тела), что свойственно обычному абсцессу. Обычно данный вид гнойников чаще всего наблюдается во время костно-суставного туберкулеза или актиномикоза.
Это скопление под диафрагмой гнойной жидкости. Появляется в органах брюшной полости как осложнение острых процессов воспаления (аппендицит, холецистит, прободная язва желудка или кишечника, панкреатит) либо травм органов полости брюха, которые сопровождаются перитонитом.
Воспалительный процесс, который локализуется в околоминдаликовой клетчатке. Как правило, он случается в результате осложнения стрептококкового фарингита или ангины. В этом случае располагающим фактором является табакокурение. Его характерные симптомы:
-
лихорадка;
- местное покраснение;
- при глотании – боль в горле;
- увеличение в размерах воспаленного участка;
- изо рта выходит неприятный запах;
- увеличение лимфоузлов;
- в редких случаях тризм.
Осложнения заболевания:
- некроз тканей;
- ангина Людвига;
- медиастинит;
- инфекционно-токсический шок;
- появление сепсиса.
Появляется вследствие нагноения клетчатки лимфатических узлов и заглоточного пространства. Болезнетворные организмы попадают в эту часть из носовой полости, носоглотки, слуховой трубы и среднего уха по лимфатическим путям. Данный вид заболевания может быть осложнением скарлатины, гриппа, кори, а также появится при ранениях слизистой глотки инородным предметом или твердой пищей.
- поперхивание;
- резкая боль во время глотания;
- нарушение дыхания носом;
- появление гнусавости;
- попадание в нос пищи.
Когда гной переходит на нижние отделы глотки, то может появиться одышка, которая сопровождается хрипением. Зачастую наблюдается припухлость возле переднего края грудинно-ключично-сосцевидной мышцы.
Основными осложнениями абсцесса являются: острая отечность входа в гортань либо прорыв абсцесса с удушьем (по причине прохождения гноя в гортань), гной может проходить в полость груди и вызвать гнойный медиастинит или передавливание трахеи.
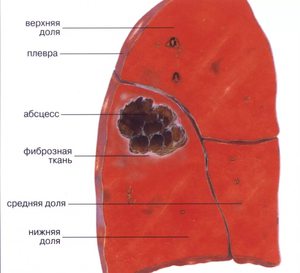
Множественные очаги вероятны во время инфицирования с потоком крови, что, как правило, случается у инъекционных наркоманов. Признаки острого абсцесса отличаются такими симптомами:
- кашель (основной признак);
- повышенная температура, которую невозможно сбить при помощи жаропонижающих препаратов;
- выраженная интоксикация;
- озноб;
- тошнота.
Кашель навязчивый до дренирования полости, возможны прожилки крови, отделяемая гнойная скудная и мокрота. С кашлем выделяется после дренирования гнойная обильная мокрота с неприятным запахом, которая может быть с примесью небольшого количества крови.
Если не лечить острый абсцесс на протяжении двух месяцев, то он характеризуется субфебрилитетом, истощением организма, утомляемостью. Признаки наличия абсцесса легкого заметно отличаются с учетом того, дренирована ли полость или нет. Помимо этого, важна и продолжительность течения болезни.
Данный абсцесс может проявиться такими осложнениями: прорыв гноя в плевральную полость, заполнение его и появление тяжелого воспалительного процесса – эмпиемы плевры. В данном случае прогноз болезни ухудшается.
Когда абсцесс легких появился около крупного сосуда, то вероятно разрушение его стенки и возникновение кровотечения, которое может быть опасно для жизни.
В случае, когда гной переходит по легким после дренирования полости, может появиться тяжелая пневмония, результатом которой является респираторный дистресс-синдром, который приводит к летальному исходу.
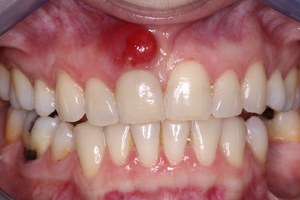
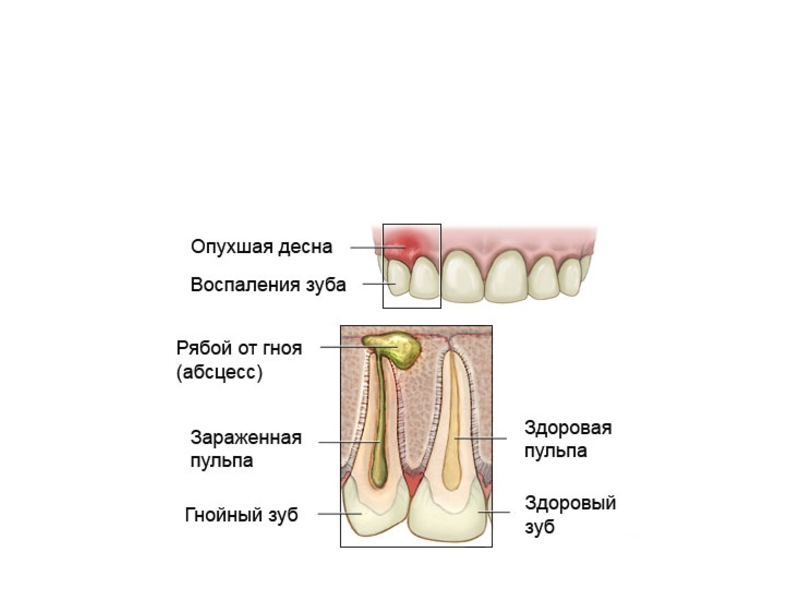
При надавливании на нее, можно из-под десневого края увидеть выделение гнойного содержимого. Хронический же абсцесс выражается свищевым ходом около проекции корня зуба. Периодически из десны выходит гнойный экссудат. Как правило, данный вид нагноения проходит без симптомов. При осмотре видны открытый свищевой ход, гиперемия десны и отечность.
Данное заболевание локализуется между зубом и десной или возле корня зуба. Причиной этого абсцесса может являться травма зуба, гингивит или запущенный кариес. От зубного корня воспалительный процесс может перейти на костную ткань. Проявлениями заболевания являются: увеличение шейных лимфатических узлов, пульсирующая сильная боль, отечность участка челюсти, увеличение температуры.
При установлении этого диагноза необходима срочная помощь стоматолога, которая заключается в ликвидации очага воспаления. Стараются по возможности сохранить зуб, не допустив осложнения. Естественно, на запущенных этапах зуб удаляют. Прописываются обезболивающие препараты и антибиотики. Посещение стоматолога и соблюдение гигиены ротовой полости исключают риск появления болезни.
Данное заболевание может быть ложным и истинным. Истинное заболевание появляется чаще всего из-за гонококков, в результате гнойного расплавления окружающей клетчатки непосредственно железы и ее тканей. Ложный же абсцесс появляется при образовании кисты или воспалении протока бартолиновой железы. Данное заболевание отличается выраженной болью, которая усиливается в сидячем положении, при дефекации, ходьбе. Обезболивающие средства приносят только временное облегчение.
Диагностирование признаков абсцесса, помимо лабораторного обследования крови и тщательного сбора анамнеза, также подразумевает:
- компьютерную томографию и рентгенографию (при гнойнике в легких);
- диагностическую пункцию и фарингоскопию (при заглоточном абсцессе);
- компьютерную томографию и УЗИ во время подозрения на абсцесс печени.
Помимо этого, необходимо исследовать на микрофлору гнойное содержимое, чтобы выявить чувствительность к лекарственным средствам и выбрать необходимые антибиотики.
Порядок действий следующий:
-
Вскрытие абсцесса.
- Дренаж полости, чтобы организовать постоянный выход гнойного содержимого.
- Терапия антибиотиками. Антибиотики прописываются с учетом от тяжести прохождения заболевания, локализации абсцесса и чувствительности микроорганизмов к препаратам. Не редко прибегают к комбинированному лечению. К примеру, лечение абсцесса, который развился в легком, подразумевает введение доз антибиотиков, существенно превышающих обычные терапевтические нормы.
- Дезинтоксикационная терапия.
- Использование обезболивающих средств.
- Удаление абсцесса с помощью хирургического вмешательства. Надо знать, что, например, нагноение печени оперируется в редких случаях, но вот операция во время абсцесса мозга — это основной способ лечения.
Чтобы исключить появление острого нарыва, можно использовать некоторые народные средства:
- Отвар эвкалиптовых листьев. 3 ст. л. на 250 мл воды, принимать теплым по четверти стакана трижды в сутки после приема пищи.
- Настойку эвкалиптовых листьев на 70% спирте в соотношении 1:5 принимать по 20 капель трижды в сутки после приема пищи.
- Отвар полевого хвоща (5 ст. л. на 250 мл воды) пить по 1/3 стакана трижды в сутки через час после приема пищи.
- Отвар соцветий песчаного тмина (4 ст. л. на 250 мл воды) принимать теплым по 1/2 стакана дважды в сутки за 25 минут до приема пищи.
Профилактика гнойников состоит в своевременном лечении любой воспалительной болезни, даже, вроде бы, такой неопасной, как фурункул. Так как при этом вероятно распространение инфекции по лимфатическим путям и кровотоку в иные органы. Затем абсцедирование развивается, преобразуясь в нарыв легких, печени, мозга и т.д.
Очень важно своевременно побороть любые воспалительные болезни внутренних органов, чтобы не допустить хирургического вмешательства. Для предупреждения появления различных нарывов в обязательном порядке необходима профилактика иммунодефицита.
источник
Абсцесс – воспалительный процесс в тканях любой локации с образованием гнойной полости. Ему свойственно формироваться в костных тканях, мышцах, подкожной клетчатке. Новообразование диагностируют на органах и между ними.
Патологии свойственно развиваться самостоятельно либо формироваться на фоне травм, воспаления легких либо быть осложнением при ангине.
Чрезмерное скопление экссудата, последовательно приводит к нагнетанию на стенки капсулы, разрыву и выходу гноя наружу.
Гноеродные микроорганизмы, через очаг заносят возбудителя в лимфатическое и кровеносное русло, что в дальнейшем вполне может стать причиной сепсиса, расплавления кровеносного сосуда, под действием гноя.
Развитие процесса зависит от состояния барьерных функций организма. Чтобы выстроить защиту и не допустить распространение гноя, в очаге формируется капсула, купирующая возможности патогенной микрофлоры интенсивно проникать в здоровые ткани.
Для того, чтобы заболевание стало прогрессировать, необходимо иметь врата инфекции – рану, через которую в организм попадают гноеродные патогенные бактерии. Активная жизнедеятельность микроорганизмов в благоприятной среде, приводит к расплавлению эпидермиса и образованию капсулы, заполненной гноем. Стоит заметить, что процесс настолько стремительный, что в него втягивается полезная микрофлора и при ускоренном размножении, она увеличивает объемы выделяемого гноя.
Излюбленные места локализации микроорганизмов – слизистые ткани ротовой полости, носа, кишечника, глаз и половых органов, но стоит заметить, что выявить и идентифицировать патогенного агента сложно.
Лишь точно определив бактерию, спровоцировавшую гнойное образование, может быть назначено адекватное лечение абсцесса с положительным результатом.
Из многообразия существующих микроорганизмов, стоит рассмотреть наиболее популярные виды в практике хирургов:
- Staphylococcus aureus – золотистый стафилококк, определяют в 30% случаев при возникновении нагноений. При бактериальном посеве, наблюдают чистую культуру, без примесей сопутствующей микрофлоры.
Подобрать губительные для золотистого стафилококка антибиотики при абсцессе мягких тканей достаточно сложно, так как штаммы не всегда реагируют на медикамент.
При формировании патологического очага, ограниченный участок наполняется гноем и сопровождается воспалительным процессом рыхлой клетчатки. Такое явление можно наблюдать в следующих случаях:
- в раневых полостях герметично закрытых швами;
- в колотых ранах;
- в углублении от огнестрельного ранения;
- в месте образования гематом, лимфоэкстравазатов;
- в участках размозжения тканей;
- как следствие образования метастаз из других очагов инфекции;
- после подкожной инъекции скипидара, керосина, хлоралгидрата.
Терапевтические схемы могут быть эффективными при определении точной причины, спровоцировавшей признаки абсцесса.
Для патологии в остром течении, которая подлежат визуализации, свойственны классические проявления болезни:
- гиперемия очагов;
- местная болезненность;
- гипертермия на месте новообразования;
- отек, припухлость тканей;
- нарушение процессов и дисфункция органа;
- упадок сил;
- отсутствие аппетита;
- повышение температуры тела.
Симптоматика острого абсцесса может отличаться, так как место локации влияет на клиническую картину.
| МЕСТО ЛОКАЦИИ | ПРИЗНАКИ АБСЦЕССА |
|---|---|
| Абсцесс легкого | Кашель с выделением гнойных мокрот, боль в грудной клетке, нарушение дыхания |
| Абсцесс горла | Вызывает боль при глотании, может спровоцировать удушье; при паратонзиллярном, заглоточном абсцессе, осложнение требует срочного вмешательства врача, так как исход может быть летальным |
| Абсцесс ноги | Поверхностный абсцесс мягких тканей, легко диагностировать по внешним признакам (боль, покраснение, местная температура, симптом флюктуации); при глубоком очаге – пациент жалуется на слабость, разбитость, головную боль, озноб и высокую температуру 39+ |
| Абсцесс печени | Гипертермия до 38+; боль под ребрами с правой стороны; гепатомегалия; мышечная дрожь, асцит; отсутствие аппетита, желтуха; «гусиная кожа» |
| Абсцесс ягодицы | Если в области ягодицы развивается абсцесс после укола:
|
| Абсцесс зуба | Интенсивная ноющая, пульсирующая боль; чувствительность зуба к температурам; зловонный, гнилостный запах; гипертермия, увеличение лимфатических узлов; раны, язвы на деснах |
| Абсцесс бартолиновой железы | Характерный признак – объемное новообразование на половых губах; увеличение паховых лимфатических узлов, боль; гиперплазия слизистых тканей, отек |
| Абсцесс головного мозга | Сильные головные боли; высокое внутричерепное давление, приступы тошноты, рвота; на поздних сроках возможно развитие бреда и галлюцинаций |
| Абсцесс почки | Гипертермия до +40, озноб; болевые ощущения в пояснице; упадок сил; тошнота; болезненное мочеиспускание; потеря веса; профузная потливость |
| Абсцесс брюшной полости | В начале болезни у пациента наблюдают общие симптомы, далее проявляются признаки отравления, тошнота, рвота; паралитическая непроходимость; боль в очаге; плотность, напряженность брюшины |
| Абсцесс миндалин | Резкая односторонняя боль при глотании; иррадиация болезненности в ухо; лихорадка до 38+, упадок сил; нарушение сна; увеличение лимфатических узлов; гиперсаливация; гнилостный запах изо рта |
| Абсцесс бедра | Гной может скапливаться без локальных и общих проявлений и свойственно такое явление при определенных фазах костно-суставного туберкулеза, актиномикоза; могут образовываться свищи с крошкообразным выделением гноя |

Гнойные новообразования бывают доброкачественными — содержат густой гной. При лабораторных исследованиях в структуре содержимого выявляют большие объемы лимфоцитов.
В содержимом капсулы почти отсутствуют микроорганизмы. При диагностировании злокачественного очага, гной включает в себя большое количество микроорганизмов.
Перед назначением лечения, врач определяет место расположения пораженного участка. По локации гнойные образования классифицируют следующие абсцессы:
- мягких тканей — охватывает мышцы и жировую клетчатку;
- Бецольда — глубоко расположенный гнойник в мышцах шеи;
- мозга головы;
- легочной;
- малого таза;
- бактериальный, амебный либо печеночный;
- осложнение аппендицита в острой форме либо аппендикулярный нарыв;
- заглоточный;
- гнойный очаг между петлями кишечника и брюшиной;
- осложнение ангины — паратонзиллярный;
- поражение клетчатки, вокруг оболочки спинного мозга — спинальный эпидуральный абсцесс.
Патологию принято классифицировать по продолжительности течения на хроническую и острую.
Острая — развивается молниеносно и имеет явно выраженную, докучающую симптоматику.
Хронический абсцесс — сложно поддается лечению, создает дискомфорт и сопровождается частыми рецидивами.
Клиническое течение болезни не однозначно, так как на него влияет причина, место локации, индивидуальные особенности пациента и наличие сопутствующих патологий. Соответственно наблюдают следующие отличия:
- Холодные абсцессы — проявляются при занесении палочки Коха либо грибка актиномикоза. Особенностью течения считается медленное развитие и полное отсутствие признаков воспаления.
- Поддиафрагмальный — гнойная капсула под диафрагмой, как следствие хирургического вмешательства (послеоперационный абсцесс), травм.
- Натечный абсцесс — скопление гноя в ограниченном количестве. При таком течении не наблюдается острое воспаление.
- Горячие — дают высокую местную температуру из-за жизнедеятельности гноеродных бактерий в коже, крови, лимфе. После вскрытия абсцесса, боль устраняется, и температура приходит в норму.
Устанавливать диагноз и назначать терапевтические схемы, может только врач.
Преимущественно, проблема такого рода устраняется оперативным вмешательством.
Врач устанавливает окончательный вердикт после осмотра пациента, выслушивания жалоб. Диагностика острого абсцесса, расположенного на поверхности, не представляет сложности. Скрытые в глубоких слоях очаги обнаружить труднее. Для выявления патологии применяют:
- рентгенографию;
- ультразвук;
- КТ;
- МРТ;
- общий анализ крови;
- биохимическое исследование.
Основанием для установки точного диагноза являются результаты анализов и инструментальных исследований.
Появление подкожного абсцесса либо других видимых гнойных новообразований, сигнал требующий вмешательства хирурга.
Самостоятельно вскрывать очаги недопустимо, так как это чревато усугублением проблемы.
Медикаментозная терапия предусматривает назначение антибиотиков, введение ферментных препаратов в полость вскрытого очага.
Сформировавшийся гнойник требует оперативного вмешательства.
В зависимости от сложности случая, удалить абсцесс можно открытым и закрытым способами:
- Открытый — удаляют экссудат из очага, предварительно выполнив широкое рассечение. Для оттока жидкости устанавливают дренирующую трубку и проводят смену повязок ежедневно.
- Закрытая операция — маленькая надсечка, для удаления гноя. После устранения новообразования, в образовавшееся отверстие вставляют трубочку для дренирования. Место операции промывают дезинфицирующими препаратами, накладывают повязку.
Вскрытый абсцесс после операции требует соблюдения стерильности, периодических обработок медикаментами бактерицидного действия.
Для скорейшего созревания абсцессов народный опыт рекомендует следующие средства:
- Луковый пластырь.
Взять 2 части печеного лука и 1 часть натертого мыла. Компоненты хорошо смешать. Приготовить из смеси пластырь и приложить на больное место. Пластырь менять несколько раз в сутки. Помогает быстрому созреванию и очищению нарывов.
- Прополисная мазь.
Кусочек прополиса величиной с грецкий орех помещают в морозильную камеру холодильника, а когда застынет, измельчают.
Затем растапливают 200 г топленого сливочного масла и добавляют туда прополис. Перемешивая, греют на водяной бане минут 30 — до полного растворения прополиса. Смесь охлаждают и процеживают.
Полученную таким образом мазь намазывают на бинт и накладывают на пораженное нарывом место, забинтовывают. Повязку меняют 2-3 раза в сутки. Через несколько часов боль утихает.
Лечатся до выздоровления. Иногда достаточно 2-3 дня лечения, если болезнь не запущена.
- Солевые компрессы.
Повязка из льняной или х/б ткани (в крайнем случае из марли), смоченная в солевом прокипяченном растворе (на 1 л. воды 100 г поваренной соли) и сложенная в 4 слоя (а марля в 8 слоев) накладывается на больные места на ночь, до полного излечения.
Этот метод эффективен при лечении абсцессов, панарициев, не вскрывшихся фурункулов.
Несвоевременное обращение за помощью в медицинское учреждение при гнойном нарыве, несоблюдение рекомендаций врача, нарушение дозировок, могут спровоцировать развитие осложнений. Инфицирование при бездействии прогрессирует, распространяется, сопровождается бактериемией.
Следует понимать, что объемная гнойная капсула, может самопроизвольно разорваться как наружу, так и в соседние полости и ткани, вызвать аррозивные кровотечения.
Если дренирование проведено неадекватно либо упущено время, инфекция переходит в генерализированную форму, а воспаление преобразовывается в хроническое течение патологии.
Запущенная болезнь, приводит к дисфункции жизненно важных органов, анорексии, истощению, распаду тканей.
Не допустить развитие гнойного очага можно выполняя правила асептики и антисептики. Инъекции, обработку ран, должны осуществлять медицинские специалисты с соблюдением техник выполнения манипуляций. Травмы, раны, повреждения, следует своевременно обследовать и если необходимо, прибегнуть к помощи хирурга.
Если проблему своевременно купировать, определить и устранить причину развития патологии, после удаления абсцесса, прогноз на выздоровление — благоприятный. Запущенные формы, могут стать причиной достаточно серьезных осложнений, привести к интоксикации, сепсису и даже летальному исходу.
Гнойные абсцессы – опасное состояние, которое нельзя игнорировать, так как результат жизнедеятельности гноеродных микробов, бывает необратимым. В случае если, иммунитет ослаблен и не помогла операция, симптоматика проявляется более агрессивно, врач назначает антибиотики, симптоматическую терапию, лечение, направленное на дезинтоксикацию.
источник
Абсцесс печени — ограниченное скопление гноя в паренхиме печени. Это вторичное заболевание, представляет собой осложнение гнойных заболеваний органов брюшной полости (аппендицит, холецистит, холангит, дивертикулит, панкреатит, болезнь Крона), сепсиса, остеомиелита, амебной дизентерии и др. Летальность при абсцессе печени составляет 30 %, а при холангиогенном абсцессе — 60-80 %.
По этиологии различают пиогенные (бациллярные), паразитарные (амебные), грибковые абсцессы, нагноившиеся эхинококковые кисты печени.
Микроорганизмы попадают в печень чаще всего (60 %) по желчным путям, т.е. это восходящий путь инфицирования с формированием холангиогенных абсцессов. В 20 % случаев инфицирование происходит гематогенным путем через систему воротной вены. Гематогенный занос возбудителей, минуя систему воротной вены, наблюдают при сепсисе, когда первичным источником являются остеомиелит, гнойные раны, абсцесс легкого, эмпиема плевры и др.
Контактный путь распространения инфекции возможен при гнойном холецистите, подпеченочном, поддиафрагмальном абсцессе. Лимфогенный путь инфицирования не исключается, но подтверждения не находит.
Среди возбудителей бактериальных абсцессов печени основное место занимают Е. coli, энтерококки, реже встречаются Klebsiella sp., Proteus sp., Pseudomonas sp. и анаэробы — бактероиды, фузобактерии, клостридии. У 60 % больных обнаруживают полимикробную аэробную флору, у 9 % — аэробную и анаэробную грамотрицательную микрофлору.
До внедрения антибиотиков при пиогенных абсцессах печени гематогенный путь распространения инфекции через систему воротной вены был основным. В современных условиях более 60 % абсцессов печени имеют холангиогенное происхождение. Восходящий гнойный холангит, особенно при нарушении пассажа желчи при холедохолитиазе, Рубцовых стриктурах желчных путей, приводит к формированию множественных абсцессов печени, часто милиарных.
При тяжелом гангренозном или гнойном аппендиците, панкреонекрозе возможно развитие гнойного тромбофлебита системы воротной вены — восходящий тромбофлебит (пилефлебит) с переходом процесса на воротную вену и далее на печень, что приводит к образованию множественных гнойников в печени. Абсцессы печени на почве пилефлебитов встречаются редко, но протекают крайне тяжело. В связи с улучшением экстренной помощи при острых хирургических заболеваниях и широким применением антибиотиков острый аппендицит лишь в 0,03—0,05 % случаев осложняется пилефлебитом и абсцессами печени.
Несмотря на возможность развития метастатических абсцессов печени при отдаленном расположении первичного гнойника, главным путем проникновения микроорганизмов (дизентерийная амеба, дизентерийные шигеллы, стрептококк, стафилококк, Е. coli и др.) в паренхиму печени остается воротная вена.
К редким причинам развития абсцесса печени относят нагноение внутрипеченочной гематомы, инфицирование печени при биопсии или оперативном вмешательстве.
Абсцессы локализуются в основном в правой доле печени, редко в левой и содержат густой гной, порой зловонный запах, участки секвестрированной печеночной ткани. При развитии абсцесса печень увеличивается.
Амебный абсцесс печени развивается при заносе в печень через систему воротной вены Entamoebia histolytica, которая проникает в кровь через стенку кишки. Заболевание встречается в странах с жарким климатом в Южной Америке, Азии, Африке, а также в Грузии, Азербайджане, Таджикистане, в России — в Дагестане. В европейских странах, США на долю амебного абсцесса приходится 1 % случаев абсцессов печени. Заражение амебной дизентерией происходит во время поездки граждан этих стран в эндемические районы. Путь заражения — энтеральный. Ежегодно в мире от осложнений амебиаза умирает около 40 тыс. человек.
Амебные абсцессы печени чаше возникают летом, т.е. во время подъема заболеваемости дизентерией, но могут встречаться зимой и осенью как осложнения хронической формы дизентерии. Развитие пиогенных абсцессов печени не связано с временем года и с пребыванием в эпидемических зонах амебиаза.
Грибковые абсцессы печени встречаются крайне редко, основным возбудителем является Candida albicans, а путь инфицирования — гематогенный. Такие абсцессы в основном множественные (одновременно может быть и бактериальный абсцесс) и развиваются у ослабленных больных, в условиях выраженного иммунодефицита при кандидозе внутренних органов, кандидасепсисе.
Нагноение эхинококковой кисты печени развивается так же, как и абсцесс печени; причиной нагноения служит проникновение гноеродной микрофлоры в кисту контактным или гематогенным путем.
В детском возрасте абсцессы печени встречаются чрезвычайно редко, на возраст 20-50 лет приходится наибольшее число заболеваний, причем болеют преимущественно мужчины.
В последние 20-30 лет резко уменьшилось число абсцессов печени как амебного, так и пиогенного происхождения. Эта связано со своевременной операцией при острых хирургических заболеваниях органов брюшной полости, широким внедрением антибактериальной профилактики и терапии. Профилактические мероприятия привели к ликвидации больших эпидемий дизентерии и, естественно, к уменьшению частоты ее осложнений — амебных абсцессов печени.
Патологоанатомические изменения при пиогенных абсцессах печени развиваются в определенной последовательности. Сначала отмечается резко выраженная гиперемия очага поражения, затем формируется очаговый гепатит с центральным размягчением и образованием гнойника, стенки которого покрыты грануляционной тканью, вокруг гнойника образуется соединительнотканная капсула.
Острые абсцессы печени в результате пилефлебита множественные, тяжелые и быстро приводят к смерти от сепсиса или перитонита, поэтому вокруг них обычно не успевает развиться соединительнотканная капсула.
В большинстве случаев абсцессы располагаются в правой доле печени, но часть множественных пиогенных абсцессов может быть и в левой доле. В некоторых случаях при пилефлебите печень буквально нафарширована гнойниками разных размеров. Содержимое пиогенных абсцессов не отличается от содержимого обычных гнойников.
Гной при стафилококковой инфекции жидкий, желтого цвета, без запаха, при гнилостной инфекции гной серого цвета, с колибациллярным запахом, при анаэробной микрофлоре гной грязно-серого цвета, иногда с пузырьками газа. При невысокой вирулентности микрофлоры и хроническом гнойнике жидкая часть гноя всасывается и содержимое гнойника приобретает вид творожистого распада.
Амебные абсцессы печени обычно одиночные. При всяком абсцессе, кроме небольшого центрально расположенного, величина и конфигурация печени изменяются. Изменения в паренхиме зависят от вида, величины и фазы развития абсцесса, числа гнойников. В начальных фазах развития амебных абсцессов в печени, как правило, находят серо-коричневые некротические участки, вокруг которых расположена зона с увеличенным количеством расширенных сосудов. Изменения в паренхиме этих участков являются результатом токсического воздействия амебы. В дальнейшем в центре происходит размягчение и образуется гнойник.
Длительное существование гнойника вызывает реактивное воспаление по периферии и развитие соединительнотканной оболочки. При амебных абсцессах печени гной шоколадного цвета, без запаха, сливкообразной консистенции. При микроскопическом исследовании в нем не находят микроорганизмов, но обнаруживают печеночные клетки и даже кусочки ткани печени, т.е. по существу гной состоит из продуктов распада ткани печени. Вокруг абсцесса при длительном его существовании обычно развивается мощный слой соединительной ткани.
Абсцесс печени — процесс вторичный, клинические проявления болезни развиваются и проявляются на фоне основного заболевания.
Клиническая картина абсцессов печени многообразна и непостоянна.
Абсцессы печени развиваются медленно, поэтому и симптоматика выявляется постепенно. При амебных абсцессах в анамнезе обычно есть дизентерия, а при пиогенных абсцессах — гнойные заболевания, чаще в брюшной полости, причем наиболее часто встречается аппендицит или гнойный холангит.
Больной жалуется на боли в правом подреберье, распространяющиеся на всю правую половину живота и грудной клетки. При пиогенном абсцессе боли бывают сильными, постоянными, но при амебных абсцессах в начальных стадиях нередко болей вообще нет. По мере увеличения абсцесса или абсцессов печени растягивается ее капсула, что приводит к значительному усилению болей, которые могут стать мучительными, распирающими.
Подкапсульные абсцессы проявляются более выраженными болями, чем абсцессы в глубине паренхимы. Боли обычно иррадиируют в правое плечо, правую лопатку. Иррадиация болей зависит от расположения и величины абсцесса, спаек печени с соседними органами. Так, при образовании спаек или прорыве гнойника в какой-либо соседний орган появляются соответствующие симптомы, а иррадиация болей определяется иннервацией вовлеченного в процесс органа (диафрагма, диафрагмальная плевра или брюшина).
Обычно больные ощущают давление и напряжение в правой половине живота и грудной клетки, которые по мере развития болезни усиливаются. При больших абсцессах больные щадят правую половину грудной клетки и живота, в связи с чем изменяются походка, положение в кровати, поведение. Позвоночник сгибается в больную сторону, пациент ходит, согнувшись вправо, поддерживая рукой область печени, в постели лежит неподвижно на правом боку с согнутыми в тазобедренных суставах ногами, так как каждое движение или толчок усиливает боли в области печени.
У больных с пиогенными абсцессами или при вторичном инфицировании амебных абсцессов имеются все признаки тяжелой гнойной интоксикации (высокая лихорадка, озноб, частый пульс, отсутствие аппетита, лейкоцитоз, нейтрофилез, сдвиг лейкоцитарной формулы влево, субиктеричность склер и кожи). Довольно быстро наступают выраженная общая слабость и истощение. При больших абсцессах печени заметно некоторое выпячивание в нижней половине грудной клетки справа и правом верхнем квадранте живота.
При пальпации отмечают небольшое напряжение мышц брюшной стенки в правом подреберье и болезненность, которые усиливаются по мере приближения пальпирующей руки к абсцессу. Болезненность и мышечное напряжение более выражены при поверхностно расположенных абсцессах. При амебных гнойниках боли всегда менее интенсивны, чем при пиогенных. Боль — частый и важный симптом заболевания, но у ряда больных ее не бывает.
Большое значение имеет поверхность печени, выявляемая при пальпации. После введения анальгетиков иногда удается при поверхностно расположенных гнойниках пальпировать напряженное эластичное образование.
Амебные абсцессы обычно сопровождаются субфебрильной температурой. С присоединением вторичной инфекции или при пиогенных абсцессах температурная кривая определяется видом и вирулентностью инфекции и реакцией организма. Так, при абсцессах, развившихся в результате пилефлебита, отмечается высокая температура с периодическим потрясающим ознобом несколько раз в сутки. Температура иногда держится постоянно на высоких цифрах (39—40 °С), иногда дает суточные колебания в 2—2,5. Кроме того, отмечаются профузные поты.
Пульс слабого наполнения, до 120-140 в минуту, причем остается частым и при утренних снижениях температуры. Артериальное давление снижается.
Исследование крови при пиогенных абсцессах выявляет лейкоцитоз до 30—40 х 109/л, а при амебных абсцессах не выше 12—15 х 109/л, сдвиг лейкоцитарной формулы влево, высокую СОЭ. Эти изменения неспецифичны, их выраженность определяется тяжестью эндотоксикоза.
При обзорной рентгенографии живота можно определить уровень жидкости в зоне проекции печени, как это бывает при анаэробной инфекции. Чаще выявляют косвенные признаки абсцесса — высокое стояние диафрагмы, увеличение тени печени, ограничение подвижности диафрагмы, ателектазы базальных сегментов легкого и выпот в плевральной полости справа. При соответствующей клинической картине это помогает установлению диагноза. В половине случаев для эхинококка определяются кольцевидные кальцинаты.
УЗИ показывает круглое или овальное образование в печени неравномерной эхогенности, увеличение печени. Пиогенные абсцессы с ровными краями, амебные имеют неровные контуры. Кандидозные абсцессы представлены в виде мелких (диаметром 1—3 см) очагов в печени и селезенке с гипоэхогенным ободком («бычий глаз»).
При КТ абсцесс печени определяется в виде очага низкой плотности с гиперэхогенным ободком. Можно определить скопление мелких пузырьков газа при гнилостной микрофлоре. При эхинококковой кисте определяют жидкостное образование с краевой кальцификацией, дочерние кисты.
При абсцессах печени МРТ — более информативный метод по сравнению с УЗИ и КТ, он позволяет определить кистозное образование с высокой интенсивностью сигнала.
Оценку данных специальных исследований (УЗИ, КТ, МРТ) проводят в комплексе с результатами клинических и лабораторных исследований. Выбор и последовательность выполнения специальных исследований могут быть различными, но начинают с УЗИ как простого и информативного метода исследования. К пункционному методу прибегают в последнюю очередь.
Перечисленные клинические проявления абсцессов печени могут встречаться и при других заболеваниях; патогномоничных симптомов заболевания нет, что очень затрудняет дифференциальную диагностику. Абсцессы печени необходимо дифференцировать с поддиафрагмальным абсцессом, правосторонним гнойным плевритом, нагноившейся эхинококковой кистой, холангитом, кистами, опухолями печени, желчнокаменной болезнью и др.
Для отличия абсцесса печени от поддиафрагмального абсцесса большое значение имеют рентгенологическое исследования и УЗИ. Гнойник под диафрагмой может быть результатом прорыва абсцесса печени в поддиафрагмальное пространство.
Осумкованный правосторонний гнойный плеврит отличают от гнойника печени на основании данных анамнеза и объективного обследования. Легче отличить амебный абсцесс, при котором имеется характерный анамнез. Большую помощь в дифференциальной диагностике оказывает УЗИ. Определенное значение имеет диагностическая пункция.
При дифференциации абсцесса с ненагноившейся эхинококковой кистой печени большую помощь оказывает специфическая иммунологическая реакция — РНГА с эхинококковым антигеном. Трудности встречаются при определении нагноившейся эхинококковой кисты печени, но в этих случаях тщательно собранный анамнез и менее выраженная гнойная интоксикация при эхинококке, результаты УЗИ, КТ позволяют установить диагноз.
Холангиты сопровождаются проявлениями генерализованной инфекции и желтухой, но они могут наблюдаться и при абсцессах печени. Некоторые авторы указывают на менее выраженное увеличение печени и меньшую интенсивность болей при холангите; при абсцессе эти симптомы выражены резче. При УЗИ, КТ находят те или иные нарушения проходимости желчных путей (камни, рубцовые стриктуры и др.).
Иногда абсцесс печени трудно отличить от гнойного холецистита или эмпиемы желчного пузыря. В таких случаях помощь оказывает анамнез, из которого выясняют бывшие ранее приступы такого же заболевания, характерное начало и течение холецистита, данные УЗИ.
Для уточнения диагноза можно прибегнуть к пункции печени под контролем УЗИ. Пункция позволяет подтвердить диагноз, верифицировать возбудитель, удалить гной, при необходимости дренировать абсцесс.
При соблюдении всех предосторожностей пункция печени тонкой иглой не представляет большой опасности. При амебных абсцессах она обычно также не сопровождается осложнениями, но при пиогенных абсцессах может привести к затеканию гноя в плевру или брюшину. Для обнаружения абсцесса к пункции печении прибегают во время операции или непосредственно перед ней. Точку для пункции определяют при УЗИ.
Гной шоколадного цвета, полученный при пробном проколе, свидетельствует об амебной этиологии абсцесса. Гной при абсцессах, вызванных стрептококком, кишечной палочкой или их ассоциациями, обычно не отличается от гноя при абсцессах других локализаций. Диагностическую пункцию выполняют под контролем УЗИ, КТ или лапароскопии.
При амебном абсцессе, как правило, не требуется диагностической или лечебной пункции, если диагноз амебиоза подтвержден серологически — в реакции непрямой гемагглютинации (РИГА).
Абсцесс печени возникает вторично, поэтому устранение источника инфицирования является непременным условием комплексного лечения: устранение гнойного очага (аппендэктомия, холецистэктомия, санация гнойника в поджелудочной железе) наряду с восстановлением проходимости желчных путей.
Для лечения амебного абсцесса печени используют антипротозойные препараты: метронидазол по 600—800 мг 3 раза в сутки в течение 8—10 дней, тинидазол по 2 г 1 раз в сутки в течение 6—8 дней. В тяжелых случаях или при невозможности приема лекарств внутрь метронидазол вводят внутривенно капельно по 500 мг в 100 мл растворителя со скоростью 5 мл/мин с интервалом 8 ч.
При небольших амебных абсцессах печени, особенно в начальных фазах развития, энергичное лечение этими препаратами приводит к ликвидации процесса. При больших скоплениях гноя такое лечение может быть недостаточным, его дополняют хирургическими мероприятиями на фоне энергичной терапии метронидазолом. Повторные пункции гнойника должны сопровождаться промыванием его полости 0,5 % раствором метронидазола. Пункцию проводят под контролем УЗИ или КТ.
При пункции амебных абсцессов печени из-за густого гноя обычно пользуются довольно широкой иглой; несмотря на это, осложнений не наблюдается. Просачивание небольшого количества содержимого в брюшную полость обычно не имеет нежелательных последствий. Приступая к лечебной пункции, необходимо быть полностью уверенным в том, что у больного «стерильный» амебный абсцесс печени, так как пункция вторично инфицированных абсцессов пиогенного происхождения может привести к развитию перитонита.
Для лечения пиогенных абсцессов печени диаметром до 3 см применяют пункционный метод, используя для этого специальный инструмент и дренажные трубки. Пункцию, установку и положение дренажа контролируют с помощью УЗИ или КТ. Во время пункции аспирируют гной, полость промывают раствором антисептиков (хлоргексидин, диоксидин, метронидазол). Пункцию заканчивают установкой дренажа и его фиксацией швом к коже.
В последующем ежедневно промывают полость абсцесса раствором антисептика, перед каждой санацией гнойника с помощью УЗИ и КТ проверяют положение дренажа, определяют также изменения размеров полости. Санацию гнойной полости в печени проводят на фоне общей антибактериальной терапии с использованием антибиотиков широкого спектра действия (фторхинолоны, карбопенемы, цефалоспорины), а при получении антибиотикограммы проводят коррекцию антибиотикотерапии.
Нормализация температуры тела или ее снижение до субфебрильных цифр, прекращение выделений из дренажа служат показанием к его удалению. При пункционном лечении абсцессов небольших размеров (диаметром до 3 см) активная санация приводит к самостоятельному рубцеванию образовавшейся полости в печени за счет разрастания грануляционной ткани и последующего ее рубцевания.
При множественных, милиарных холангиогенных абсцессах вынужденно проводят консервативное лечение — восстановление проходимости желчных путей и антибактериальную терапию. Неэффективность закрытых методов лечения, перфорации абсцесса, контактный холангит, секвестры в полости абсцесса, большие гнойники определяют показания к открытому хирургическому лечению.
Хирургический доступ должен обеспечить широкое обнажение печени и последующий хороший отток гноя из полости абсцесса. Предварительное клинико-рентгенологическое исследование, уточняя расположение абсцесса печени, помогает выбрать наиболее выгодный операционный доступ. Разрез может быть на передней, боковой поверхности брюшной стенки, на грудной стенке справа или сзади.
Подход к поверхности печени может быть трансплевральным, трансдиафрагмальным, чрезбрюшинным и внебрюшинным.
При локализации абсцесса в боковом отделе, в области купола печени применяют внеплевральный доступ по Мельникову. Чресплевральный доступ с диафрагмотомией применяют при локализации абсцесса в области купола печени.
При абсцессах, расположенных в латеральных частях правой доли печени, обычно по подмышечным линиям, резецируют 2—3 ребра; париетальную плевру с внутригрудной фасцией и межреберными мышцами подшивают к диафрагме и производят диафрагмотомию для обнажения печени. При этом же доступе иногда отслаивают плевру вверх, не вскрывая ее. Такой же доступ удобен при расположении гнойника у верхней поверхности печени. Абсцессы левой доли печени вскрывают срединным разрезом брюшной стенки между мечевидным отростком и пупком с добавлением при необходимости пересечения прямой мышцы живота.
Расположение гнойника в задненижних отделах печени позволяет применить внебрюшинный доступ. В месте прикрепления к печени lig. triangulare часть паренхимы на протяжении 3-4 см не покрыта брюшиной. Внебрюшинный подход к этому участку осуществляется путем резекции XII ребра, пересечения мышц, мягких тканей, отодвигания почки и брюшины книзу. Это дает возможность тупо обнажать не покрытую брюшиной поверхность печени и вскрыть абсцесс.
Если абсцесс локализован на нижней поверхности печени, используют лапаротомный доступ.
Если точная локализация внутрипеченочного абсцесса не известна, оперативное вмешательство следует начинать с лапаротомного разреза в правом подреберье. Больного укладывают с максимально приподнятым головным концом туловища, при этом печень опускается и ее выпуклая поверхность становится более доступной для исследования. При трансдиафрагмальном доступе по Мельникову удобнее положение больного на левом боку.
Трудности в определении локализации абсцесса возникают и во время операции, и тогда помогает пункция печени.
После диафрагмотомии, лапаротомии обнаженную поверхность печени внимательно осматривают и ощупывают. Определяемый участок уплотнения или размягчения паренхимы печени и флюктуация указывают на расположение и величину абсцесса. Если не удается получить ясного ощущения размягчения и флюктуации, прибегают к пункции.
Прежде чем приступить к вскрытию или пункции абсцесса, тщательно изолируют данный участок от свободной брюшной полости, плотно окружив его марлевыми салфетками. Затем помощник фиксирует печень, что позволяет избежать боковых смещений иглы, которые могут привести к разрыву печеночной ткани. Оперирующий выбирает место для пункции и вводит иглу строго перпендикулярно к поверхности печени, продвигая иглу вглубь и одновременно создавая разрежение в шприце. Появление гноя в шприце говорит о проникновении иглы в полость абсцесса.
Неглубоко расположенные гнойники вскрывают скальпелем; в связи с изменением паренхимы печени над абсцессом обычно большого кровотечения не бывает, его легко останавливают тампонированием. Если при пункции находят, что абсцесс расположен глубоко в паренхиме печени, то после надсечения ее капсулы гнойник вскрывают, проводя корнцанг по введенной игле. После вскрытия глубокого абсцесса корнцанг выводят и, проведя по образованному каналу палец, ориентируются в величине, расположении полости гнойника, что позволит более эффективно его дренировать.
Чтобы уменьшить опасность растекания гноя, делают небольшой разрез и сразу же электроотсосом аспирируют содержимое гнойника, в последующем в его полость вводят наконечник отсоса и продолжают аспирацию. Затем рассекают фиброзную оболочку печени (глиссонова капсула) на нужном для дренирования протяжении, а печеночную ткань разделяют тупым путем пальцем или инструментом, расширяя разрез. Полость обследуют, удаляют свободно лежащие секвестры, осторожно легкими движениями пальца разделяют перемычки.
Плотные тяжи, пальпируемые в глубине, могут быть внутрипеченочными желчными протоками или кровеносными сосудами. Полость обрабатывают салфетками, смоченными 3 % раствором перекиси водорода, осушают и дренируют трубкой. Края раны ушивают, дренажи выводят через контрапертуру.
Использование электроножа или термокаутера не предупреждает кровотечения при ранении крупных сосудов, а термическое повреждение паренхимы печени ухудшает регенеративные процессы. В тех редких случаях, когда абсцесс локализован в задних отделах печени, его вскрывают, используя задний внебрюшинный доступ. Этим разрезом удается вскрыть гнойник внеплеврально и внебрюшинно и дренировать его через забрюшинное пространство.
К трансплевральному доступу прибегают редко, при высокой локализации абсцесса, когда вскрыть и дренировать его, используя лапаротомный и внеплевральный доступы не представляется возможным. Применяют трансплевральный (трансдиафрагмальный) доступ Фолькмана—Израэля — первый этап операции. Разрез кожи длиной 10—12 см производят по ходу VIII или IХ ребра от лопаточной до средней подмышечной линии. Обнажают и поднадкостнично резецируют 2 ребра, пересекают межреберные мышцы и обвивным швом сшивают плевральные листки диафрагмального синуса.
Если состояние больного позволяет, то вскрытие гнойника производят через 3-4 дня (второй этап операции), за это время образуются спайки между сшитыми листками плевры, что уменьшает риск инфицирования плевральной полости. Если сразу определяется сращение листков плевры в области синуса или состояние больного не позволяет отложить операцию на второй этап, то операцию выполняют одномоментно.
В центре сшитых листков диафрагмальной и реберной плевры рассекают диафрагму. Спайки между печенью и париетальной брюшиной, покрывающей диафрагму, позволяют не изолировать тампонами поддиафрагмальное пространство, а сразу же пунктировать и по игле вскрыть гнойник.
Осложнениями при вскрытии абсцесса печени могут быть кровотечение и образование желчных свищей. Избежать этих осложнений можно, если проводить оперативное вмешательство с учетом локализации внутрипеченочных кровеносных сосудов и желчных протоков. Наиболее опасной зоной в отношении возможного повреждения кровеносных сосудов являются ворота и задневерхняя часть печени. Разрез печени должен быть небольшим, по ходу крупных сосудов, после рассечения капсулы и вскрытия гнойника разрез расширяют тупым путем.
Если началось кровотечение во время операции, то его можно остановить при помощи тампонирования полости абсцесса или обшивания краев раны печени матрацным швом. При значительном кровотечении следует пережать печеночно-дуоденальную связку (не более чем на 12 мин), полость абсцесса освободить от сгустков крови и тампонировать. Образовавшиеся небольшие желчные свищи закрываются самостоятельно, при упорных свищах в последующем требуются сложные реконструктивные операции по созданию билиодигестивных анастомозов.
Для дренирования полости гнойника применяют трубчатые дренажи, так как введение марлевых тампонов; особенно тугое тампонирование глубоких абсцессов, выполняемое вслепую, чревато опасным повреждением кровеносных сосудов, желчных протоков. При кровотечении, желчеистечении можно использовать тампоны.
После вскрытия абсцессов печени, вызванных гноеродной микрофлорой, состояние больных долго остается тяжелым, что требует настойчивого применения различных антибиотиков, средств, улучшающих сердечно-сосудистую деятельность, дезинтоксикационной терапии, коррекции белковых и электролитных нарушений.
Питанию таких больных следует уделять такое же внимание, как питанию больных сепсисом: оно должно быть высококалорийным, богатым белками и витаминами и обладать хорошими вкусовыми качествами.
В качестве осложнений абсцессов печени возможны прорыв гнойника в брюшную полость и развитие перитонита; развитие сепсиса; вскрытие абсцесса в поддиафрагмальное пространство, в плевральную полость и формирование поддиафрагмального абсцесса или гнойного плеврита; прорыв гнойника в полый орган (желудок, кишка, бронх и др.); кровотечение. При абсцессах печени осложнения значительно ухудшают и без того тяжелый прогноз.
Прогноз при абсцессах печени всегда очень серьезен и значительно хуже при пиогенных абсцессах. Множественные пиогенные, холангиогенные, пилефлебитические абсцессы печени, несмотря на активную антибиотикотерапию до сих пор чаще всего заканчиваются смертью больного от сепсиса, печеночно-почечной недостаточности, перитонита. При лечении амебных абсцессов печени закрытым способом (пункциями) в настоящее время летальность колеблется от 1 до 5 %.
При абсцессах, вызванных гноеродной флорой, или амебных абсцессах, леченных открытым методом, если присоединяется вторичная инфекция, летальность достигает 20 %. Факторами риска при абсцессах печени служат милиарные абсцессы, перфорация абсцесса, сепсис, бактериально-токсический шок, неадекватное дренирование желчных путей, полиорганная недостаточность.
источник
 слабость;
слабость;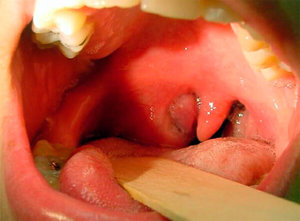 лихорадка;
лихорадка;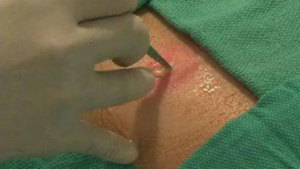 Вскрытие абсцесса.
Вскрытие абсцесса.