При изолированных и сочетанных ранениях груди, в зависимости от тяжести повреждений, степени кровопотери и инфицирования тканей, нагноение ран грудной стенки после хирургической обработки наблюдается в 6,1-16% наблюдений, после торакотомии — в 4-10% наблюдений [Колесов А.П., Бисенков Л.Н., Trankey D.D., Richardson J. D. et al.].
Лечение нагноений ран обычно не представляет особых трудностей, причем с учетом большой длины поверхностного нагноения торакотомной раны наиболее эффективным методом является ее активное дренирование. Для этого достаточно снять один кожный шов и на всю длину образовавшегося гнойного кармана ввести перфорированную двухпросветную силиконовую трубку ТММК, фиксировав ее к герметизирующему шву, наложенному рядом с трубкой. Постоянное капельное промывание гнойной полости с аспирацией содержимого быстро приводит к очищению гнойной полости и ее спадению, после чего дренажную трубку постепенно извлекают, /юбиваясь облитерации дренажного канала.
Более тяжелым и опасным осложнением является флегмона мягких тканей грудной стенки. При огнестрельных ранениях причиной развития флегмоны является бактериальное загрязнение ран и наличие некротических тканей. Сочетанные ранения груди и живота с повреждением органов желудочно-кишечного тракта также сопровождаются обширной контаминацией тканей грудной стенки.
Однако чаще всего флегмона грудной стенки является вторичной и развивается в процессе лечения плевролегочных гнойных осложнений путем многократных пункций или длительного дренирования плевральной полости или, что встречается реже, периферического абсцесса легкого.
Даже в случаях эффективной функции дренажа вдоль его стенки через дефект париетальной плевры инфекция распространяется на фасциально-мышечный слой и на фоне иммуносупрессии не может быть отграничена защитными силами организма. В таких случаях гнойная инфильтрация может распространяться на брюшную стенку и поясничную область и при неклостридиальной анаэробной флоре быстро привести пострадавшего к гибели.
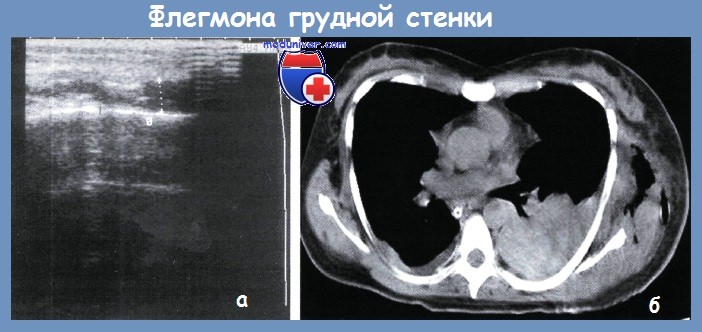
а — ультрасонограмма; б — СКТ
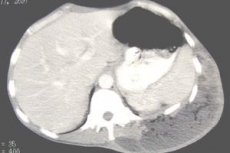
Диагностика неклостридиальных анаэробных флегмон, несмотря на обширный некроз мягких тканей, затруднительна из-за отсутствия яркой клинической картины. Ранней диагностике способствует УЗИ, при котором на фоне инфильтрации и отека мягких тканей выявляются жидкостные скопления (рис. а). При СКТ определяется утолщение мягких тканей грудной стенки в зоне стояния дренажа с образованием на границе подкожной клетчатки и мышечного слоя зоны неправильной формы с нечеткими контурами и неоднородной структуры с плотностью жидкости и пузырьками газа (рис. б).
Лечение флегмоны заключается прежде всего в рассечении кожи с тем расчетом, чтобы дренажные трубки были расположены без перегибов во всех отрогах флегмонозного воспаления. При этом некротическую клетчатку по возможности удаляют, все фасциальные перемычки разрушают с образованием единой полости и все карманы этой полости дренируют двухпросветными силиконовыми трубками ТММК, которые выводят через проколы кожи и надежно фиксируют. Разрез кожи ушивают, создавая условия для герметичного активного дренирования гнойного очага с промыванием его растворами антисептика и аспирацией.
Наш многолетний опыт применения этого метода при лечении гнойников различного происхождения и локализации (в том числе — флегмон грудной стенки) свидетельствует о его эффективности.
Этот метод закрытого активного дренирования является высокоэффективным, сокращает время лечения и дает хорошие косметические результаты.
Второй метод ведения флегмон грудной стенки — открытое ведение. Для этого рана тампонируется рыхло салфетками с растворами антисептиков, в большинстве случаев применяется порошок борной кислоты и йодинол.
Антибактериальная, иммунная, трансфузионная, дстоксикационная терапия проводится по общим правилам.
Общая летальность при развитии флегмоны грудной стенки в сочетании с эмпиемой плевры у пострадавших с сочетанными ранениями груди в наших наблюдениях составила 19,2%. У одного пациента обширный некроз кожи грудной стенки потребовал выполнения в последующем аутодермопластики.
источник
Воспалительные заболевания грудной стенки могут быть как кожи, подкожной клетчатки, так и костного каркаса (ребра, грудина, позвоночник).
Воспалительные заболевания имеют острый характер (абсцесс, флегмона, фурункул), а иногда и хронический характер (остеомиелит, туберкулез). Возбудители данных заболеваний могут быть специфическими (туберкулез — палочка Коха, сифилис -бледная трепонема) и неспецифическими (флегмона -стафилококк, стрептококк, кишечная палочка и т.д.).
К острым гнойным воспалениям кожи и подкожной клетчатки относятся фурункул, карбункул, гидраденит, абсцесс, флегмона.
Карбункул грудной клетки чаще располагается в межлопаточной и лопаточной областях, а также на передней поверхности груди.
При осмотре обращают внимание на инфильтрат с пустулой, который увеличивается в размере. В данной области кожа приобретает багровый оттенок, отечна. Эпидермис в нескольких местах некротизируется, в результате чего образуются отверстия, из которых выделяется гной. Отверстия между собой сливаются, при этом образуется большой дефект кожи.
Субъективно больные ощущают боль, повышается температура тела до 39-40° С, больных беспокоит тошнота, рвота, бессоница, потеря аппетита, головная боль из-за интоксикации. При пальпации боль усиливается, отмечается повышенная местная температура, возможна флюктуация.
Гидраденит («сучье вымя») — гнойное воспаление потовых желез. Наиболее часто локализуется в подмышечной впадине, т.к. здесь наибольшее скопление потовых желез.
В фазе инфильтрации при осмотре отмечается узелок, кожа над ним не изменена, а затем она приобретает красный цвет. При прорыве гнойника выделяется гной.
При пальпации отмечается повышенная местная температура, в фазе инфильтрации — болезненный узел, связанный с кожей. В фазе абсцедирования определяется флюктуация, а при вскрывшемся гнойнике выделяется гной.
Флегмона — это острое разлитое воспаление клечаточных пространств. Наиболее часто встречающиеся флегмоны грудной клетки — флегмона подмышечной впадины и субпекторальная флегмона. При аденофлегмоне подмышечной впадины больной укажет, что вначале у него имелся какой-либо гнойно-воспалительный процесс в области верхних конечностей (фурункул, панариций, флегмона кисти), затем в подмышечной области появился болезненный лимфатический узел, который увеличивался в размерах.
При осмотре в начальной стадии заболевания определяются лимфоузлы, которые в последующем увеличиваются в размерах, контуры их сглаживаются, отдельные узлы спаиваются между собой, появляется краснота кожи.
При пальпации в начальной стадии заболевания лимфатические узлы увеличены, болезненны, подвижны, а в последующем становятся малоподвижными. Приведение плеча к грудной клетке болезненно. Если появились гнойные затеки в подмышечной области, то при пальпации в данном месте появляется боль, флюктуация.
Субпекторальная флегмона располагается под грудными мышцами — большой и малой. При осмотре определяется припухлость в области большой грудной мышцы, более выраженная в верхнем ее отделе.
К воспалительным заболеваниям костного каркаса относятся остеомиелит и туберкулез ребер, грудины, позвонков.
Остеомиелит может быть острым и хроническим. При остром остеомиелите в месте поражения имеется боль, при появлении гноя — флюктуация, повышена общая и местная температура. В случае хронического остеомиелита,при осмотре выявляется свищевое отверстие с характерными гнойными выделениями. Чаще остеомиелит локализуется в переднем конце ребра, у самого соединения с хрящем, и в заднем конце, вблизи capitulum costae. В последнем случае образуется периплевральный абсцесс, которого часто принимают за эмпиему плевры.
источник
Локализация стенки грудной клетки у детей — очень редкая форма туберкулеза. Его диагноз часто затрудняет использование хирургической биопсии. Мы сообщаем случай 14-летней девочке, представляющей опухоль передней грудной стенки в течение полутора месяцев. Торакальная компьютерная томография (КТ) показала процесс параболической париетальной травмы с неточными ограничениями, связанными с эрозией грудины. Анатомо-патологическое исследование биопсий оболочки абсцесса подтвердило диагноз казео-фолликулярного туберкулеза. Антибациллярное лечение благоприятно развивалось.
Туберкулез возвращается к злободневному заболеванию и может принимать обманчивые клинические формы и интересовать необычные места. Локализация к стенке грудной клетки встречается редко. Это необычная презентация внелегочного туберкулеза и составляет менее 5% остеоартикулярного туберкулеза, который, в свою очередь, оценивается в 15% от внелегочного туберкулеза [1]. Это исключительно относится к ребенку, даже в районах с высокой эндемичностью [2-5]. Диагноз основан на анатомопатологическом анализе тканей и / или бактериологических образцов. Мы сообщаем о случае туберкулеза грудной стенки у 14-летнего иммунокомпетентного пациента с обзором литературы.
ТК 14-летний ребенок, вакцинированный от туберкулеза, представляет безболезненную правую грудную тумоустойчивость, развивающуюся с полутора месяцев. На физическом обследовании была обнаружена прямая пара-стернальная опухоль с длиной 4 см в длину, колеблющаяся в центре, с воспалительной кожей, противоположной (рис. 1). Остальная часть соматического исследования выявляет двусторонние подмышечные аденопатии. Биологическая оценка выявила лейкоцитоз при 12500 / мм3 и скорость седиментации при 50 мм в первый час. Серология вируса иммунодефицита человека и фтизиологическая оценка отрицательны. Ультрасонография грудной клетки показывает гетерогенную гипоэхогенную коллекцию с неправильной передней стенкой и подкожными стенками, размером 41 мм / 22 мм, связанными с остеолитическими изменениями грудины (рис. 2). Торакулярная компьютерная томография (КТ) показала партеральный париетальный процесс с неточными ограничениями 51 мм / 32 мм, незаметно усиленными после инъекции контрастной среды, ответственной за эрозию грудины и, как представляется, в непрерывности с фокусом паренхиматозной конденсации внутреннего сегмента средней легочной доли (рис. 3), это связано с медиастино-подмышечными аденопатиями. Мы выполнили биопсию подмышечного лимфатического узла, сглаживание массы абсцесса с помощью биопсий в банке, образец гноя для бактериологического исследования и поиск бациллы Koch, который вернулся после культивирования твердой среды Löwenstein-Jensen. Анатомо-патологическое исследование биопсий отмечает вызывающий воспоминания аспект казео-фолликулярного туберкулеза с реактивным аденитом. Пациентка лечится антибактериальными средствами в течение девяти месяцев. Эволюция благоприятна после трехмесячного курса лечения рубцеванием грудного теменного поражения (рис. 4).
Внешний вид после сглаживания абсцесса передней грудной стенки
Ультрасонография мягких тканей грудной клетки: гетерогенный гипоэхогенный сбор с нерегулярными границами на уровне передней грудной стенки и подкожный размер 41 мм / 22 мм, связанный с остеолитическим изменением грудины
Торакальная компьютерная томография: партеральный париетальный процесс правого теменного течения с неточными пределами измерения 51 мм / 32 мм, ответственный за эрозию грудины и продолжающийся с центром паренхиматозной конденсации внутреннего сегмента средней легочной доли
Осколок кожи после травмы грудной клетки после 3 месяцев антибактериального лечения
Туберкулез грудной стенки редок. Его частота составляет от 1 до 5% от остеоартикулярных мест и 0,1% от всех форм туберкулеза [1]. Туберкулезные абсцессы грудной стенки редки. Частное причастность часто происходит из-за лимфатического дренажа через зараженную плевру или при соприкосновении, когда туберкулезная эмпиема ломается в мягких частях. Эти париетальные массы иногда могут обсуждать опухолевое происхождение [6]. Туберкулез грудной стенки может быть выделен или связан с легочной или средостенной или даже многофокальной локализацией [2, 4]. История туберкулеза обнаружена в абсцессе сундуков грудной клетки у 83% пациентов [7], а активный туберкулез — с 17,4% до 62,5% случаев [8]. Холодный абсцесс часто располагается в передней части грудной клетки [9, 10]. Масса редко колеблется, что приводит к тому, что ее инфекционное происхождение редко упоминается [1]. Эмпиема необходимости туберкулезного происхождения характеризуется отсутствием воспалительных признаков. Плевральная боль, сухой кашель, умеренная лихорадка, ночная потливость и похудение могут присутствовать или могут отсутствовать. Симптомы могут отсутствовать, если есть бронхоплевральная фистула или эмпиема необходимости [6].
Рентген грудной клетки часто обнаруживает плевральный выпот или утолщение плевры или кальцификацию плевры. В другом месте можно визуализировать теменную непрозрачность [6]. Что касается ультразвука, он может показать смягченную природу массы и направлять биопсию [1].
Торакальная компьютерная томография демонстрирует небольшие характерные аномалии, помимо эмпиемы необходимости [1]. Это может даже ввести диагноз в опухолевое происхождение [1]. В случае холодного абсцесса, вторичного по отношению к эмпиеме необходимости, компьютерная томография может выявить хорошо инкапсулированную плевральную массу, фистулированную на груди или брюшной стенке; фистула часто не обнаружена из-за ее небольшого размера [6]. Эти обследования позволяют оценивать поражение и выполнять пунктирную пункцию биопсии для бактериологических и / или гистологических исследований [10].
Окончательный диагноз туберкулезного происхождения основан на выделении Mycobacterium tuberculosis в проколотой жидкости и / или в биопсийных фрагментах или гистологическом исследовании биопсий или хирургических удалений [8, 10] , Использование метода полимеразной цепной реакции может иметь большую пользу и может быть быстро диагностировано, чтобы начать антитуберкулезное лечение в начале [7]. Лечение холодного абсцесса противоречиво. Комбинация хирургии и противотуберкулезного лечения является единственной гарантией окончательного лечения [1], и она рекомендуется для уменьшения рецидивов [6]. Обычное лечение туберкулеза основано на двухмесячной противотуберкулезной комбинированной терапии (изониазид, рифампицин, этамбутол и пиразинамид) с последующей двойной терапией (изониазид и рифампицин) с общей продолжительностью лечения от 9 до 12 месяцев [1, 7]. , 8]. Этому медицинскому лечению предшествует хирургическое лечение для эвакуации или даже резекции всего абсцесса и удаления скрытой некротической ткани [7]. Прогноз чаще всего благоприятный, хотя он зависит от задержки в диагностике и скорости начала лечения [1, 8].
В отсутствие других легочных или внелегочных поражений, указывающих на туберкулез, иногда бывает трудно различать холодный туберкулезный абсцесс и опухоль стенки грудной клетки. Клиническая симптоматика не очень специфична. Изображения и, в частности, ультрасонография и торакальная КТ могут иногда помочь в диагностике. Хирургическая биопсия и гистологические данные необходимы для исключения неопластического происхождения, особенно у иммунокомпетентных пациентов. Прогноз обычно хорош при терапии множественной лекарственной терапии в сочетании с полным хирургическим удалением абсцесса.
Авторы не заявляют о каком-либо конфликте интересов.
Все авторы способствовали написанию этой рукописи и прочли и утвердили окончательную версию.
источник
Врожденные хирургические заболевания грудной клетки и ее органов.
Классификация пороков развития грудной клетки и ее органов.
I Пороки развития грудной клетки.
1. воронкообразная грудная клетка – напоминает варианты нормальной грудной клетки, но в нижней части грудины имеет воронкообразное углубление,
2. ладьевидная грудная клетка –отличается от воронкообразной тем, что углубление, по форме схожее с углублением лодки, располагается в верхней и средней части передней поверхности грудины.
II Пороки развития органов грудной клетки
1. пороки развития легких: поликистоз легких, врожденная бронхоэктатическая болезнь,
дефекты межпредсердной и межжелудочковой перегородок, различные аномалии расположения магистральных сосудов, их сужение, открытый артериальный проток, открытое овальное отверстие, дефекты клапанов/.
Подробно со всеми этими пороками развития Вы познакомитесь в курсе педиатрии и терапии.
С фурункулами, карбункулами и абсцессами мы с Вами подробно познакомились при изучении темы хирургическая инфекция. Их клиническое течение при локализации на грудной стенке не имеет каких – либо особенностей, чего не скажешь о флегмонах.
Локализуется под грудными мышцами, они могут возникнуть как первичное заболевание /при ранениях/ и как осложнение других гнойных заболеваний грудной клетки. Клинически они проявляются в виде припухлости большой грудной мышцы, болезненной при пальпации, краснота и флюктуация отсутствуют из-за большой толщины мышечного слоя. Плечо приведено к грудной клетке, попытка отвести его вызывает усиление боли. Выражены симптомы общей интоксикации. Тактика фельдшера заключается в оказании неотложной помощи по общим принципам и госпитализации больного в отделение хирургической инфекции.
Причинами его развития являются распространение гнойного процесса с шеи, травмы пищевода, ранения средостения. Медиастенит протекает на фоне крайне тяжелого состояния больного, обусловленного тем, что в средостении располагается
ряд важнейших образований, обеспечивающих жизнедеятельность организма. для него характерны боли в грудине, усиливающиеся при постукивании по ней, при откидывании головы назад, появление отечности в области яремной ямки, боль при глотании, появляются признаки сдавления трахеи и бронхов /затруднение дыхания/, характерно положение больного – полусидит, опустив голову. Лечение этого заболевания хирургическое. Тактика фельдшера заключается в оказании неотложной помощи, направленной на снижение температуры, проведении симптоматической терапии, и госпитализации санитарным транспортом в положении полусидя.
Абсцесс легкого представляет собой ограниченную капсулой гнойную полость. Причиной его развития является затекание в бронхи рвотных масс, попадание инородных тел и гематогенный занос инфекции. Абсцессы могут быть единичными и множественными.
Заболевание начинается с подъема температуры постоянного или интермитирующего типа, болей в грудной клетке, кашля с умеренным количеством кровянистой мокроты на фоне выраженной общей интоксикации организма. При прорыве абсцесса резко увеличивается количество мокроты, у нее появляется зловонный запах, мокрота разделяется на три слоя: нижний – густой гной, средний –мутная жидкость, верхний –слизисто-пенистая масса. После прорыва гнойника состояние улучшается. Абсцесс легкого может носить и хронический характер.
Гангрена легкого – это некроз легочной ткани под воздействием токсинов и нарушения питания, который не имеет четких границ. Гангрена легкого может быть как стадия абсцесса легкого, или осложнением пневмонии, или развиться при эмболии легочных сосудов при других гнойных заболеваниях. Клиническая картина мало чем отличается от таковой при абсцессе легкого. Характерен для гангрены характерный запах при дыхании и выделение двуслойной мокроты: нижний слой гнойно-некротические массы, верхний пенистая чаще геморрагическая жидкость. Тактика фельдшера такая же, как при абсцессе легкого.
Гнойное воспаление плевры возникает в результате прорыва абсцесса в плевральную полость, инфицирования серозного выпота при воспалении легких или ранении грудной клетки, при нагноении гемоторакса. эмпиемы плевры могут быть осумкованными и разлитыми.
Отмечаются признаки выраженной интоксикации, на фоне которой появляются боли в грудной клетке, цианоз. при осмотре соответствующая половина грудной клетки отстает в акте дыхания, при перкуссии определяется притупление перкуторного звука по линии Демуазо, при аускультации – ослабление дыхания и голосовое дрожание. Диагноз подтверждается рентгенологически. Тактика фельдшера аналогична.
Острый мастит – воспаление молочной железы. железы. Заболевание встречается у женщин любого возраста, но чаще в период лактации.
Основной причиной заболевания является занос микробов в железу либо гематогенно, либо через протоки, либо через трещины сосков. Предрасполагающим фактором является застой молока в железе.
В клинической картине мастита различают следующие формы:
1. серозный мастит – начинается остро на фоне застоя молока в железе с подъема температуры, озноба, резких болей в молочной железе; последняя плотная, горячая, резко болезненная, молоко выделяется по каплям;
а/ абсцедирующий – в железе образуются полости, заполненные гноем, они могут располагаться ретромаммарно /между молочной железой и передней грудной стенкой/, интрамаммарно / в толще долек железы/, в протоках и в области ареолы; при этой форме мастита температура высокая постоянного типа, железа болезненна, в ее толще пальпируется уплотнение, молоко выделяется по каплям;
б/ флегмонозный – железа пропитана гноем, температура гектического типа, пальпация железы болезненна, от пальцев остаются следы;
3. деструктивный/гангренозный мастит/ — железа дряблая серого цвета, на ее поверхности имеются пузыри, заполненные геморрагической жидкостью со зловонным запахом; температура тела либо гектическая, либо пониженная, выражены симптомы интоксикации, может быть нарушение сознания в виде бреда; молоко не выделяется.
Лечение серозного мастита консервативное – назначение антибиотиков, сцеживание молока, физиотерапия; при гнойном мастите производится вскрытие и дренирование полости абсцесса, при деструктивном мастите производится ампутация молочной железы. В процессе лечения возникает вопрос о возможности кормления ребенка грудью. Для его решения необходимо исследовать молоко на стерильность. В перевязочной, до начала работы в ней, железа обрабатывается по одному из способов обработки операционного поля, затем стерильными руками сцеживается несколько капель молока в лоток, оставшееся в железе молоко сцеживается в стерильную банку до последней капли, затем молоко перемешивается стерильной палочкой и берется 2-3 мл в стерильную пробирку, которая и отправляется в бактериологическую лабораторию. При получении отрицательного ответа женщине разрешается кормить ребенка больной грудью, в противном случае молок можно только сцеживать и утилизировать. Второй важный вопрос, который решается при хирургическом лечении – это раннее протезирование молочной железы для профилактики ротации позвоночника. До заживления раны «протезирование» проводится с помощью перевязочного материала, после его заживления – путем вкладывания мешочка с крупой в чашечку бюстгалтера, а затем с помощью вкладыша или создания молочной железы оперативным путем.
Учитывая относительно большую заболеваемость маститом, огромное значение имеет его профилактика. Профилактика мастита должна начинаться при первом обращении беременной в женскую консультацию: должны быть осмотрены железы и соски. Форма соска может быть цилиндрической
— это самая благоприятная форма соска, которая нуждается в проведении мероприятий по огрублению кожи соска/ его растирание, ношение грубой прокладки в лифчике/.
Вторая форма соска коническая
— при этой форме соска затруднено удержание соска во рту ребенка, что приводит к возникновению трещин и затрудняет процесс сосания.
Следующая разновидность формы соска — распластанный сосок.
— эта форма соска делает невозможным захват его и удержание во
рту ребенка, что делает грудное вскармливание невозможным.
Следующая форма соска – втянутый сосок.
— эта форма соска делает кормление ребенка грудью невозможной.
Для подготовки к кормлению трех последних форм соска необходимо попробовать исправить их форму, что делается с помощью молокоотсоса – сосок вытягивается, возникающие при этом трещины лечатся и процесс повторяется до тех пор пока ни исправится форма соска.
После родов профилактика мастита заключается в соблюдении личной гигиены женщиной, сцеживании избытка молока, остающегося после кормления ребенка, в предохранении от простуды.
при серозном мастите – сцедить молоко, назначить жаропонижающие, слабительные и антибактериальные препараты, согревающие компрессы на молочную железу, УВЧ, ультразвук – если симптомы мастита не проходят в течение 3х дней, то госпитализация; при остальных формах введение жаропонижающих средств и госпитализация.
Дата добавления: 2014-01-20 ; Просмотров: 2845 ; Нарушение авторских прав? ;
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
источник
ЛУГАНСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
Диагноз: абсцесс области грудной клетки справа
Е) Температура при поступлении: 36,7º С
Ж) Диагноз, указанный при поступлении: абсцесс области грудной клетки справа
З) Диагноз, указанный при первичном осмотре врача: абсцесс области грудной клетки справа
И) Диагноз клинический: абсцесс области грудной клетки справа
Л) Дата производства операции и назначение операции: 31.08.05 г.11 40
Н) Количество проведённых дней в клинике: 5 дней.
На момент поступления больной предъявлял жалобы на наличие на передней поверхности грудной клетки справа болезненного образования округлой формы; кроме того отмечались жалобы на возникновение боли в области правого плеча при попытке движения рукой.
По словам больного, около 7 дней назад впервые на передней поверхности грудной клетки справа появился участок ограниченной припухлости, округлой формы, до 1 см в диаметре, болезненный на ощупь. Каких-либо изменений со стороны других органов и систем не отмечалось.
Впоследствии данное образование увеличивалось в размерах, присоединилась гиперемия кожных покровов в данной области и местное повышение температуры.
В связи с этим больной обратился за медицинской помощью в 3 ДГБ, где был осмотрен хирургом. С диагнозом абсцесс области грудной клетки справа направлен в отделение гнойно-септической хирургии ЛОДКБ для проведения дальнейшего лечения.
Сам больной возникновение данной патологии связывает с предшествующим термическим ожогом (около 1 месяца назад) на коже передней поверхности грудной клетки в области правой груди.
Родился от первой беременности, роды первые, срочные, без особенностей. Масса при рождении 4300 г. На грудном вскармливании не находился. Прививался по возрасту согласно календарю прививок. Рос и развивался в соответствии с возрастными нормами. Материально-бытовые условия в детском возрасте удовлетворительные.
Операции отрицает. Из перенесенных заболеваний отмечает: ОРВИ (1 раз в два года).
Болезнь Боткина, детские инфекции, туберкулёз, вирусный гепатит, малярию, брюшной тиф, кожные и венерические заболевания — отрицает.
Материально-бытовые условия в семье — удовлетворительные.
Семейный анамнез: отец — слесарь; мать — экономист. По словам больного, хронических заболеваний не имеют.
Наследственный анамнез: не отягощён.
Аллергологический анамнез: не отягощён.
Объективное обследование больного
Общее состояние больного средней степени тяжести. Положение в постели — активное. Сознание полное. Вид больного соответствует возрасту. Поведение адекватное. Выражение лица нормальное, спокойное. Телосложение правильное, нормостеническое. Рост — 173 см., вес — 55,5 кг.
Кожные покровы нормальной окраски, умеренно влажные, эластичность и тургор сохранены, рубцовых изменений, пятен и опрелостей нет. На коже грудной клетки в области правой груди отмечается след от ожога белесовато-красного цвета.
Видимые слизистые оболочки розового цвета, патологических изменений не обнаружено.
Подкожно — жировая клетчатка развита умеренно и распределена равномерно. Толщина складки в области пупка — 2 см., углов лопатки — 1 см.
Лимфатические узлы: пальпируются подчелюстные лимфатические узлы: единичные, 3 степени (6-8 мм в диаметре), эластичной консистенции, подвижные, не спаянные друг с другом и с окружающими тканями, безболезненные, кожа над ними не изменена. Также пальпируются подмышечные лимфатические узлы: слева — единичные, третьей степени (5-6 мм в диаметре), эластичной консистенции, подвижные, не спаянные друг с другом и с окружающими тканями, безболезненные, кожа над ними не изменена; справа — множественные (5 лимфатических узлов), третьей (7-8 мм в диаметре) и четвертой (10-12 мм в диаметре) степени, эластичной консистенции, подвижные, не спаянные друг с другом и с окружающими тканями, безболезненные при пальпации, кожа над ними не изменена. Кроме того, пальпируются паховые лимфатические узлы: единичные, 3 степени (6-7 мм в диаметре), эластичной консистенции, подвижные, не спаянные друг с другом и с окружающими тканями, безболезненные, кожа над ними не изменена.
Мышечная система развита нормально, сила и тонус мышц сохранены, при пальпации безболезненны.
Костно-суставной аппарат без изменений. Болезненности нет. Объём активных и пассивных движений в суставах сохранён. Кожа над суставами не изменена, местной гипертермии не отмечается.
Артериальное давление — 110/70 мм рт. ст.
Нервная система: в контакт вступает хорошо, спокоен. Внимание и память не нарушены. Сон сохранён. Сухожильные рефлексы в норме. Реакция зрачков на свет содружественная. Дрожания рук нет. Патологических рефлексов, парезов, параличей, обмороков не выявлено.
Органы шеи: состояние надключичных областей не изменено.
Дыхательная система: носовое дыхание свободное. Форма грудной клетки нормостеническая. Деформаций, асимметрий не выявлено. Над — и подключичные ямки выражены умеренно, симметричные. Межрёберные промежутки не изменены. Лопатки прилежат к грудной клетке и находятся на одном уровне. Обе половины грудной клетки симметрично участвуют в акте дыхания. Тип дыхания — смешанный. Дыхание умеренной глубины, ритм правильный. Частота дыхательных движений составляет 18/мин.
При пальпации грудная клетка безболезненная, эластичная, голосовое дрожание не изменено. При сравнительной перкуссии над симметричными участками грудной клетки определяется ясный легочной звук.
При аускультации лёгких выслушивается везикулярное дыхание. Патологических шумов не обнаружено. Бронхофония не изменена.
Органы кровообращения: грудная клетка в области сердца не изменена. Верхушечный толчок визуально не определяется. Видимой пульсации крупных сосудов нет.
При пальпации верхушечный толчок определяется в 5 межреберье на 0.5 см кнутри от левой среднеключичной линии, ограниченный, площадью около 2 см 2 , средней высоты и силы, умеренной резистентности.
Пульс на лучевых артериях синхронный, ритмичный, ЧП = 70/мин., умеренного напряжения, среднего наполнения, обычной формы. Дефицита пульса нет. Сосуды нижних конечностей не расширены. Артериальное давление 110/70 мм. рт. ст. При перкуссии сердца определено следующее:
Границы относительной сердечной тупости:
| Граница | Локализация |
| Правая | по правому краю грудины |
| Левая | на 0.5 см кнутри от левой среднеключичной линии |
| Верхняя | на уровне 3 ребра слева |
Границы абсолютной сердечной тупости:
| Граница | Локализация |
| Правая | по левому краю грудины |
| Левая | на 1,5 см кнутри от левой среднеключичной линии |
| Верхняя | на уровне 4 ребра слева |
При аускультации сердца в вертикальном и горизонтальном положении тоны сердца ясные, ритмичные, ЧСС = 70 уд. /мин. Соотношение звучности тонов в пяти точках аускультации правильное.
Органы пищеварения: слизистая оболочка ротовой полости розового цвета. Дёсны без изъязвлений, кровоточивости нет, не разрыхлённые.
Язык розового цвета, влажный, без налёта.
Слизистая зева бледно-розового цвета, патологические изменения не отмечаются. Глотание свободное. Миндалины не выступают за нёбные дужки, без налёта и пробок.
Органы брюшной полости: живот округлой формы, симметричный, участвует в акте дыхания.
При поверхностной пальпации живот мягкий, безболезненный, расхождения прямых мышц живота не обнаружено, пупочное кольцо закрыто, объёмные образования в брюшной полости не пальпируются. При глубокой методической пальпации живота по Образцову:
в левой подвздошной области сигмовидная кишка в виде гладкого, плотного цилиндра диаметром около 2 см., не урчащего, легко смещаемого и безболезненного;
в правой подвздошной области пальпируется слепая кишка в виде гладкого, умеренно — упругого цилиндра до 4 см. в диаметре, урчащего, умеренно — подвижного и безболезненного;
в правом и левом флангах пальпируются восходящий и нисходящий отделы толстого кишечника, соответственно в виде цилиндров мягко — эластичной консистенции, диаметром около 2 см., не урчащих, подвижных и безболезненных;
поперечно — ободочная кишка пальпируется на уровне пупка в виде мягко — эластичного цилиндра около 3,5 см. в диаметре, подвижного, без урчания и безболезненного;
нижний край печени пальпируется у края рёберной дуги справа, мягкий, эластичный, гладкий, ровный, заострённый, безболезненный.
Размеры печени по Курлову:
| Линии | Размер (см) |
| Lin. medioclavicularis dextra | 10 |
| Lin. media | 9 |
| Lin. obliqua sinistra | 8 |
Размер селезёнки ≈ 6х8 см. Перкуторно наличие свободной жидкости в брюшной полости не определяется. При аускультации брюшной полости — перистальтические движения ритмичные, умеренной интенсивности.
Прямая кишка: мягкие ткани вокруг заднепроходного отверстия не изменены, трещин заднего прохода и выпадений прямой кишки нет.
Мочевыделительная система: при осмотре области проекции мочевого пузыря и почек патологических изменений не выявлено. Почки не пальпируются. Мочеточниковые точки при пальпации безболезненные.
Симптом Пастернацкого отрицателен с обеих сторон. При осмотре и пальпации яичек и семенного канатика изменений не выявлено.
Мочеиспускание свободное, безболезненное, в среднем 3-4 раз в сутки.
Эндокринная система: область щитовидной железы не изменена. Железа не пальпируется. Патологических изменений со стороны других желез внутренней секреции и симптомов их поражения не обнаружено.
На передней поверхности грудной клетки, в области правой груди, отмечается опухолевидное болезненное образование овальной формы, размером 6 х 4 см, с гиперемией кожи, отёком окружающих тканей; пальпаторно определяется местное повышение температуры и положительный симптом флюктуации.
Обоснование предварительного диагноза
Учитывая жалобы больного на наличие на передней поверхности грудной клетки справа болезненного образования округлой формы, данные анамнеза заболевания (предшествующий термический ожог на коже передней поверхности грудной клетки в области правой груди), а также данные объективного обследования (опухолевидное болезненное образование овальной формы, размером 6 х 4 см, с гиперемией кожи, отёком окружающих тканей; пальпаторно определяется местное повышение температуры и положительный симптом флюктуации) можем выставить предварительный диагноз:
Абсцесс области грудной клетки справа.
Перианальный соскоб на энтеробиоз.
Результаты лабораторных исследований
Анализ крови клинический.01.09.05
| ПОКАЗАТЕЛЬ | ПОЛУЧЕННЫЕ ДАННЫЕ | НОРМА |
| Гемоглобин | 135г/л | 130-160 г/л |
| Эритроциты | ||
| СОЭ | 14мм/ч | 2-15мм/ч |
| Гематокрит | 0,55 | |
| Палочкоядерные | 8% | 1,0-6,0% |
| Сегментоядерные | 51% | 47-72% |
| Эозинофилы | 1% | 0,5-5,0% |
| Моноциты | 5% | 3,0-11,0% |
| Лимфоциты | 35% | 19,0-37,1% |
Анализ крови клинический.04.09.05
| ПОКАЗАТЕЛЬ | ПОЛУЧЕННЫЕ ДАННЫЕ | НОРМА |
| Гемоглобин | 135г/л | 130-160 г/л |
| Эритроциты | ||
| СОЭ | 10мм/ч | 2-15мм/ч |
| Гематокрит | 0,55 | |
| Палочкоядерные | 8% | 1,0-6,0% |
| Сегментоядерные | 51% | 47-72% |
| Эозинофилы | 1% | 0,5-5,0% |
| Моноциты | 5% | 3,0-11,0% |
| Лимфоциты | 35% | 19,0-37,1% |
2. Анализ крови на сахар (01.09.05) — 4,0 ммоль/л (3,3-5,5ммоль/л)
источник
Субпекторальные флегмона, абсцесс в основном бывают вторичными, когда гнойный процесс распространяется в клетчатку под большой грудной мышцей из подмышечной впадины при ее флегмоне, с ребра при остром остеомиелите, из плевральной полости (empyema necessitatis), из молочной железы при гнойном мастите, или метастатические абсцессы при септикопиемии. Редко первичная флегмона развивается как нагноившаяся гематома или как аденофлегмона. В большинстве случаев субпекторальная флегмона протекает в сочетании с подмышечной флегмоной.
Воспалительный процесс в субпекторальном клетчаточном пространстве проходит все стадии развития от отечно-инфильтративной фазы до абсцесса. Поскольку это пространство замкнутое, гнойный инфильтрат большой и абсцессы бывают больших размеров. Гнойный процесс может сопровождаться разрушением фасций с распространением гноя на переднебоковую поверхность стенки грудной клетки. В тяжелых случаях воспаление распространяется на большую грудную мышцу, подкожную жировую клетчатку, кожу.
Субпекторальная флегмона протекает тяжело, с высокой лихорадкой (до 39-40 °С), выраженной интоксикацией, тахикардией.
Больных беспокоят боли в области воспаления, которые усиливаются при попытках движения рукой, резком повороте туловища. Иногда боли в плечевом суставе сильные, как при ревматизме. Пальпация большой грудной мышцы болезненна, но инфильтрацию, уплотнение тканей из-за мышечного массива и молочной железы выявить не удается. При распространении воспаления на грудную мышцу она становится плотной, резко болезненной, кожа над ней отечна, уплотнена.
Одним из существенных симптомов субпекторальной флегмоны является приведение руки к туловищу, а попытка отвести ее кнаружи вызывает резкую боль. Это объясняется натяжением большой грудной мышцы при отведении руки, уменьшением подмышечного пространства и сдавлением гнойника вследствие уменьшения вместимости клетчаточного пространства.
При УЗИ большой грудной мышцы выявляют полость или несколько полостей, наполненных жидкостью. Пункция, при которой получают гной, делает диагноз бесспорным, а операцию — неотложной.
При вскрытии субпекторальной флегмоны ограничиваются двумя разрезами: под ключицей и по нижнему внутреннему краю большой грудной мышцы. Третий разрез у нижненаружного края мышцы нежелателен, так как приводит к инфицированию подмышечной ямки. При вторичной субпекторальной флегмоне, явившейся следствием распространения процесса из подмышечной ямки, такой разрез крайне необходим, так как позволяет одновременно обследовать и дренировать подмышечную ямку.
Разрез кожи производят параллельно ключице и ниже ее на 2-3 см. Рассекают кожу, подкожную клетчатку, наружный листок фасции большой грудной мышцы, ключичную часть мышцы расслаивают по ходу волокон и проникают тупым путем в субпекторальное пространство. Удаляют гной, обследуют пальцем гнойную полость, разделяют перемычки. Полость промывают раствором перекиси водорода, осушают.
Адекватное дренирование обеспечивает второй разрез в нижнем полюсе субпекторального пространства. Разрез кожи длиной около 10 см производят по нижнему краю большой грудной мышцы. Рассекают кожу, подкожную клетчатку, передний листок фасции. Мышцу расслаивают по ходу волокон и частично пересекают. Ориентиром для выбора нижнего разреза служит конец корнцанга, проведенного через верхний разрез, которым и выпячивают ткани у нижнего полюса гнойника.
Таким образом двумя разрезами широко вскрывают верхний и нижний полюса субпекторального пространства. После санации в полость вводят дренажные трубки, что обеспечивает возможность периодического промывания полости гнойника после операции растворами протеолитических ферментов и антисептиков.
источник
Абсцесс молочной железы – ограниченный воспалительный очаг в толще мягких тканей грудной железы, представляющий собой инкапсулированную гнойную полость. Заболевание развивается и протекает остро, со значительным повышением температуры и явлениями интоксикации, интенсивной болью, покраснением и отеком груди, гнойным отделяемым из соска. В диагностике важны данные анамнеза и жалобы, объективный осмотр и дополнительные методы исследования (УЗИ молочной железы, рентгенография, бактериологический посев отделяемого из груди). Лечение абсцесса грудной железы только хирургическое (вскрытие гнойника) с параллельным назначением антибиотиков.
Абсцесс молочной железы – это всегда вторичная патология, являющаяся осложнением ранее возникшей болезни грудной железы (гематомы, мастита и других гнойно-воспалительных процессов). Заболевание чаще встречается у женщин, в 2% случаев развивается у кормящих матерей, но также может поражать мужчин, подростков и новорожденных. Абсцесс груди, ассоциированный с лактацией, возникает на протяжении первых шести недель после родов. У новорожденных гнойные образования молочных желез развиваются в возрасте 1-1,5 месяцев. Гнойник, как правило, формируется с одной стороны, двусторонние абсцессы диагностируются крайне редко, обычно у младенцев.
Заболевание обусловлено проникновением в ткань молочной железы патогенных бактерий (стафилококки, стрептококки, протей, кишечная палочка или их ассоциации). Расплавление ткани железы с формированием осумкованного гнойника происходит вследствие следующих заболеваний:
- Мастит. Возникает в результате застоя молока в груди. Воспаление молочной железы приводит к активному размножению бактерий в ее тканях, что в 6–11% заканчивается абсцедированием.
- Травма груди. Ушиб молочной железы нередко сопровождается формированием гематомы. При отсутствии лечения гематома нагнаивается и инкапсулируется.
- Галактофорит. Это воспаление млечных протоков, наиболее частой причиной которого является травма молочной железы. Заболевание относится к нелактационным маститам.
- Киста или доброкачественная опухоль. Новообразования сдавливают молочные протоки, вызывая их закупорку. В результате присоединения вторичной инфекции происходит формирование осумкованного гнойного образования.
- Гормональный сбой. Гормональные расстройства провоцируют застой лимфы и крови в молочных железах, что активизирует размножение патогенной микрофлоры. Дисбаланс гормонов наблюдается при мастопатиях, в период новорожденности и при различных эндокринных патологиях.
- Гнойно-воспалительные заболевания. Причиной абсцесса груди могут быть следующие заболевания: фурункулез, подмышечный лимфаденит, пиодермия, карбункул. Патогенные микробы гематогенным путем проникают в ткани грудных желез, вызывают в них воспалительный процесс с последующим формированием абсцесса.
Существует ряд предрасполагающих факторов, наличие которых повышает риск развития заболевания. К ним относятся ослабление иммунитета, лактостаз, трещины сосков молочной железы, курение, эндокринные заболевания. Проведение инвазивных медицинских манипуляции (дуктография, малые оперативные вмешательства на груди), пирсинга соска с несоблюдением условий асептики может поспособствовать проникновению инфекции.
Входными воротами для инфекции чаще служит сосок или его поврежденная ареола. В некоторых случаях инфекционные агенты попадают в молочную железу с током крови из других гнойных образований. Бактерии по молочным протокам распространяются в тканях железы, начинают активно размножаться, выделяя токсины и продукты распада, что приводит к развитию интоксикационного синдрома. Воспалительный отек, возникающий в стенках молочных ходов, является результатом иммунного ответа на действие антигенов бактерий и вызывает расстройство микроциркуляции. Проницаемость сосудистой стенки увеличивается, межклеточная жидкость выходит в просвет молочных протоков, возникает их закупорка. Лактостаз усугубляет воспалительный процесс в молочных ходах, который распространяется и на окружающие ткани. В дальнейшем происходит расплавление воспаленных тканей, отграничение их от здоровых плотной капсулой и формирование полости, содержащей гной.
В маммологии используют общепринятую классификацию абсцессов груди. Систематизация гнойных образований молочной железы проводится по их локализации, количеству гнойников, поражению одной или обеих желез. В зависимости от расположения выделяют:
- Подкожный абсцесс. Находится поверхностно, легко диагностируется ввиду просвечивания гноя.
- Субареолярный абсцесс. Располагается под соском и его ареолой. Чаще встречается у лактирующих женщин.
- Интрамаммарный абсцесс. Располагается в толще железистой ткани груди.
- Ретромаммарный абсцесс. Находится между ретромаммарной жировой клетчаткой и грудными мышцами. Самая опасная форма заболевания, представляющая высокий риск гнойного расплавления мышц и прорыва абсцесса в грудную полость.
В зависимости от вовлечения в патологический процесс одной или обеих молочных желез различают односторонний и двусторонний абсцессы. По количеству гнойников в одной железе абсцессы подразделяются на одиночные и множественные.
Заболевание начинается остро, с подъема температуры до 38–39°С. В случае предшествующей травмы груди признаки сформировавшегося гнойного образования появляются на 3–5 сутки. Больных беспокоит резкая, пульсирующая боль в молочной железе, покраснение кожи над гнойным очагом, его болезненность при пальпации. Боль в железе усиливается при тряске в автомобиле, ходьбе и прыжках. При ощупывании железы можно точно выявить эпицентр боли. Молочная железа отекает, из соска возможно появление гнойного отделяемого, нередко с кровяными сгустками. Подмышечные лимфоузлы со стороны поражения увеличены в размерах и болезненны при пальпации. К местным симптомам добавляются общие признаки интоксикации: тошнота и рвота, слабость, адинамия, отсутствие аппетита, учащение сердцебиения.
Ведущие симптомы зависят от локализации абсцесса. При субареолярном расположении гнойного образования имеют место увеличение соска и его ареолы за счет отека. Под околососковой зоной пальпируется плотное и болезненное образование. При расположении интраммамарного абсцесса на незначительной глубине в месте его локализации имеется плотный и гиперемированный участок. В случае глубокого залегания гнойника внешние изменения молочной железы отсутствуют. Если сформировался ретромаммарный абсцесс, то железа приподнимается и приобретает вид полусферы, направленной вперед и вверх.
Отсутствие своевременного лечения приводит к прорыву абсцесса и развитию осложнений. При поверхностном расположении гнойного образования высока вероятность формирования свища. Также возможно развитие флегмоны молочной железы, прорыв гнойника в млечные ходы с последующим выделением молока с примесью гноя и кровяных сгустков. Длительно существующее гнойное воспаление в млечных протоках разрушает их стенки и вызывает метаплазию (перерождение) эпителиальных клеток, что чревато формированием злокачественных процессов. Самым опасным осложнением абсцесса груди является развитие сепсиса, при котором бактерии с током крови разносятся по всему организму, что приводит к образованию новых множественных гнойных очагов в разных органах и тканях.
Диагностикой абсцесса груди занимается маммолог или хирург. Врач выясняет анамнез, уточняет связь заболевания с лактацией, снижением иммунитета или травмой, проводит осмотр молочной железы и выявляет характерные признаки гнойного образования: гиперемия кожи, болезненность и флюктуация определенного участка железы, увеличенные подмышечные лимфоузлы. Также в диагностике абсцессов груди применяются лабораторные и инструментальные методы исследования:
- Клинические анализы. В периферической крови выявляется лейкоцитоз со сдвигом влево, ускорение СОЭ (признаки воспаления), в моче возможны протеинурия и лейкоцитурия.
- Бактериологический посев секрета груди. Исследуется отделяемое из соска или содержимое абсцесса, полученное с помощью пункции, определяется возбудитель и его чувствительность к антибиотикам.
- УЗИ молочной железы. Уточняется локализация, размеры, глубина нахождения и количества гнойников, их сообщение с молочными протоками и друг с другом.
- Маммография. Помогает определить форму и размеры гнойного образования, его примерную локализацию и провести дифференциальную диагностику с невоспалительными болезнями груди.
- КТ молочной железы. Незаменима при неудовлетворительных результатах маммографии и УЗИ, при наличии ретромаммарного абсцесса и при проведении дифференциальной диагностики гнойного образования с другими патологиями молочной железы.
Дифференциальную диагностику абсцесса груди проводят с флегмоной, гематомой, фиброаденомой, карциномой молочной железы, с жировым некрозом и рядом других заболеваний. С этой целью выполняется цитограмма отделяемого из соска, пункция образования и анализ пунктата, биопсия подозрительного участка с последующим гистологическим исследованием.
В основе лечения сформировавшегося гнойника лежит экстренное хирургическое вмешательство – вскрытие абсцесса и его дренирование. Разрезы производятся от центра (ареолы соска) к периферии (основанию железы). В некоторых ситуациях целесообразней производить разрез в складке под молочной железой. Рану осматривают, вскрывают все обнаруженные гнойники и соединяют их в одну полость, гной удаляют и промывают рану раствором антисептика. Затем устанавливают дренаж и рану частично ушивают. Дренаж оставляют в ране на 3 – 4 дня, до прекращения отделяемого, после чего рану ушивают наглухо. Возможна пункционная аспирация гноя из абсцесса и введение в его полость раствора антибиотика. Подобное вмешательство малотравматично и не оставляет рубца после заживления, но недостаточно эффективно. Пункция выполняется только при наличии небольшого единичного абсцесса.
Параллельно с хирургическим вмешательством назначаются антибиотики соответственно чувствительности выделенных возбудителей (пенициллины, цефалоспорины, фторхинолоны), с целью дезинтоксикации проводится инфузионная терапия. Также показан прием НПВС, которые устраняют болевой синдром, снижают температуру и уменьшают признаки воспаления. С целью стимуляции иммунитета рекомендован прием иммуномодуляторов.
При своевременном обращении к врачу и проведении адекватного лечения прогноз благоприятный. Функция молочной железы восстанавливается полностью, последствия, кроме рубца, отсутствуют. Профилактика абсцесса груди в период лактации заключается в соблюдении правил грудного вскармливания: полноценное сцеживание молочных желез, прием воздушных ванн для груди, обмывание желез до и после кормления, предупреждение и своевременнее лечение трещин сосков, ежедневная смена бюстгальтера. К мерам общей профилактики относятся здоровое питание, соблюдение режима дня и отдыха, выявление и коррекция эндокринных нарушений, отказ от вредных привычек и пирсинга соска, укрепление иммунитета.
источник
Из острых воспалительных заболеваний мягких тканей грудной стенки по трудности распознавания и по тяжести течения заслуживает особого описания субпекторальная флегмона.
Различают поверхностное субпекторальное пространство, располагающееся непосредственно под большой грудной мышцей, включающее часть подкрыльцовых лимфатических узлов, и глубокое, располагающееся под малой грудной мышцей, содержащее подключичные лимфатические узлы. Гной из поверхностного субпекторального пространства прободает подкрыльцовую фасцию и находит выход наружу. Гной из глубокого субпекторального пространства встречает препятствие в виде малой грудной мышцы и плотной fascia coracoclavipectoralis и направляется вглубь подкрыльцовой впадины, затекая на шею или на грудную стенку.
Входными воротами для микробов служат главным образом мелкие поверхностные зараженные раны, ссадины и гнойнички пальцев руки. Микробы задерживаются в подкрыльцовых или в подключичных лимфатических узлах, или в тех и других и служат исходным пунктом аденофлегмоны.
Местные явления, в особенности при глубоком расположении воспалительного процесса, обнаруживаются поздно, и заболевание в связи с тяжелым общим септическим состоянием больного и высокой температурой очень часто принимают за тиф или грипп. К ранним симптомам относится боль в боку, контрактура плечевого сустава в положении приведения, сглаживание рельефа подключичной области. Характерен свойственный гнойным заболеваниям лейкоцитоз крови, в особенности взятой местно над воспалительным очагом. Позже появляется разлитая припухлость и резкая болезненность в подмышечной и подключичной области. Болезнь, предоставленная собственному течению, зачастую заканчивается смертью.
Для спасения больного необходим возможно ранний, до появления красноты и зыбления, глубокий разрез, проникающий до воспалительного очага. Разрез проводят по краю большой грудной мышцы, под наркозом. При наличии гнойных затеков последние вскрывают. Показано лечение пенициллином.
Остеом и элит ребер, вызываемый гноеродными микроорганизмами, обычно стафилококками, встречается редко и почти исключительно у детей. Послетифозный остеомиэлит встречается еще реже и имеет подострое течение. Первоначально на ребре образуется болезненная припухлость, затем гнойник, после вскрытия которого обычно остается свищ. Секвестр образуется не всегда, особенно при послетифозных остеомиэлитах. Гнойники при остеомиэлите ребер вскрываются наружу.
При остеомиэлите ребра в остром периоде гнойник вскрывают, в хроническом — иссекают пораженный участок ребра.
Послетифозный реберный хондрит — осложнение возвратного и сыпного тифа, паратифа N, редко других инфекционных болезней. Микробы проникают в хрящ по кровеносным сосудам, наличие которых в хрящах доказано Б. Э. Линбергом. На третьей-четвертой неделе после тифа появляется боль в области хряща, затем инфильтрат, который редко подвергается обратному развитию. Обычно следует размягчение и вскрытие наружу с выделением небольшого количества слизисто-гнойной жидкости. Образуется свищ, ведущий в полость, содержащую иногда хрящевые секвестры. Чаще поражаются V—VIII хрящи. Из микроорганизмов большинство авторов находило паратифозную палочку, иногда стафилококки, кишечную палочку.
Закрытые хондриты лечат консервативно (йодистый калий, физиотерапия, рентгенотерапия), а вскрывшиеся — преимущественно оперативно (иссечение хряща в пределах здоровых тканей). При операции следует всемерно избегать повреждения плевры, для чего нужно сохранить надхрящницу.
Остеомиэлит грудины встречается редко, обычно в юношеском возрасте. Гной, вследствие толщины переднего апоневроза, нередко прокладывает путь в средостение. Если на передней поверхности грудины нет признаков воспалительного процесса, распознавание затруднительно. Болезнь протекает тяжело. При поверхностном расположении воспалительного очага достаточно разреза до кости, при глубоком — прокладывают путь через грудину, иссекая кость кусок за куском.
Туберкулез ребер встречается преимущественно в среднем возрасте, поражает чаще III—VIII ребра, главным образом их передние концы. Туберкулезный процесс развивается либо в форме специфического остеомиэлита, либо в форме периостита. При остеомиэлитической форме костная ткань расплавляется и образуется полость, выполненная грануляциями и гноем, иногда включающая небольшой секвестр. Ребро утолщается, процесс с кости переходит на надкостницу. После прободения надкостницы гной выступает на поверхность ребра и образуется туберкулезный гнойник. Гнойник вскрывается наружу, причем иногда он предварительно проходит длинный путь среди мягких тканей. После вскрытия гнойника остается долго не заживающий свищ.
Туберкулез ребер иногда излечивается самостоятельно. Лечение начинают с консервативных методов. При неудаче консервативного лечения пораженный участок ребра иссекают.
Не все туберкулезные гнойники и свищи на груди имеют костное происхождение. Исходным пунктом иногда служит пораженный туберкулезом лимфатический узел, например, из числа узлов, расположенных вдоль a. marnmaria interna, наддиафрагмальных или околопозвоночных (пара-плеврит).
Туберкулезный параплевральный гнойник лечат закрыто — проколами — или иссекают вместе с капсулой гнойника.
Туберкулез грудины развивается в форме специфического остеомиэлита и сопровождается образованием полостей, наполненных туберкулезным гноем. Лечение состоит в широкой резекции грудины.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Абсцессом брюшной полости является воспаление органов брюшной полости гнойного характера с дальнейшим их расплавлением и образованием в них гнойной полости различного размера с наличием пиогенной капсулы. Он может сформироваться в любой части брюшной полости с формированием целого ряда клинических синдромов: септического, интоксикационного, лихорадочного.

Количество проводимых хирургических вмешательств на органах брюшной полости постоянно растет. Это, применение огромного числа самых разнообразных антибиотиков, а также сильное ослабление иммунной системы организма вследствие быстрой урбанизации приводит к частому развитию послеоперационных абсцессов брюшной полости. По статистике, послеоперационный осложнения в виде образования абсцессов развиваются у 0,8% пациентов после плановых полостных оперативных вмешательств и у 1,5% — после экстренных операций.

Как правило, абсцессы брюшной полости развиваются после получения различных травм, перенесения инфекционных заболеваний ЖКТ, воспалительных процессов в органах, которые находятся в брюшной полости, а также вследствие перфорации дефекта при язве желудка или двенадцатиперстной кишки.
- Следствие вторичного перитонита, (перфоративный аппендицит; несостоятельность анастомозов после полостных операций, панкреонекроз после операции, травматические повреждения) и т. д.
- Воспаления внутренних женских половых органов гнойного характера (сальпингиты, воспаление придатков яичников, гнойные параметриты, пиосальпинксы, тубоовариальные абсцессы).
- Острый панкреатит и холецистит, неспецифический язвенный колит.
Остеомиелит позвоночника, спондилит туберкулезной этиологии, воспаление околопочечной клетчатки.
Основными возбудителями абсцессов являются аэробная (Escherichia coli, протеи, Staphylococcus и Streptococcus и др.) и анаэробная (Clostridium, Bacteroides fragilis, Fusobacteriales) бактериальная флора.

Очень часто абсцессы органов брюшной полости развиваются вследствие хирургических вмешательств на органах брюшной полости (чаще всего, после операций на желчных путях поджелудочной железы, кишечнике). Бывают случаи, когда брюшина инфицируется уже после проведения вмешательства, особенно, при несостоятельности анастомоза.
В 70% случаев абсцесс развивается в внутрибрюшинно или в забрюшинной области, в 30% он локализуется внутри какого-либо органа.

Абсцесс брюшной полости развивается вследствие гиперреактивности иммунной системы при активном росте и размножении стрептококковой и стафилококковой флоры, а также кишечной палочки (аппендикулярный абсцесс). Возбудители проникают в брюшную полость лимфогенным или гематогенным путем, а также контактно через фаллопиевые трубы, когда происходит деструктивное воспаление органов или органа, ранение, перфорация, несостоятельность швов, которые были наложены в процессе хирургического вмешательства.
Основным отличием абсцесса брюшной полости является тот факт, что очаг воспаления четко ограничивается от здоровых тканей, которые его окружают. Если пиогенная оболочка разрушается, развивается сепсис и гнойные затеки. Гнойники могут быть как одиночными, так и многочисленными.

Первые признаки абсцесса брюшной полости варьируются, но в большинстве случаев у пациентов наблюдаются:
- Резкая лихорадка, озноб, которое сопровождается слабо выраженными тянущими ощущениями в области живота, которые усиливаются при пальпации.
- Частые позывы к мочеиспусканию (так как брюшная полость находится недалеко от мочевого пузыря.
- Запоры.
- Тошнота, которая может сопровождаться рвотой.
Также другими объективными симптомами абсцесса брюшной полости являются:
- Тахикардия, повышенное артериальное давление.
- Напряжение мышц передней стенки живота.
Если абсцесс поддиафрагмальный, то среди основных симптомов также присутствуют:
- Болевые ощущения в районе подреберья, которые могут усиливаться во время вдоха и иррадиировать в лопатку.
- Изменением в ходьбе пациента, он начинает наклонять туловище в сторону дискомфорта.
- Высокая температура тела.

Если не диагностировать абсцесс брюшной полости вовремя и не начать правильное лечение, могут возникнуть достаточно серьезные последствия:
Именно поэтому, если вы почувствовали какой-либо дискомфорт или боль в области живота, необходимо сразу же обратиться за помощью к гастроэнтерологу или терапевту.

Основными методами диагностики являются:
- Рентген органов грудной и брюшной полости.
- Ультразвуковое исследование.
- КТ и МРТ как вспомогательные методы диагностики.
- Взятие пункции из заднего свода влагалища или передней стенки прямой кишки (если существует подозрение на развитие абсцесса дугласовой зоны).

Если диагностировать абсцесс не удается из-за отсутствия каких-либо симптомов, на могут быть назначены анализы, в том числе и общий анализ крови. При этом заболевании у пациента практически всегда наблюдается лейкоцитоз, иногда нейтрофиллез (резкий сдвиг лейкоцитарной формулы влево), а также увеличение СОЭ.

С помощью рентгена органов грудной полости можно заметить, что на пораженной стороне купол диафрагмы высоко стоит. В плевральной зоне можно увидеть реактивный выпот. При поддиафрагмальном абсцессе на рентгенологических снимках можно заметить газовый пузырь и уровень жидкости под ним.
«Золотым» стандартом диагностики абсцессов брюшной полости различной локализации является ультразвуковое исследование. УЗИ-признаками являются: четко очерченное жидкостное образование в капсуле, содержимое которого неоднородное и имеет вид нитевидной структуры или эхогенной взвеси. Имеет место так называемый эффект реверберации из-за газов, когда многократные отражения звука постепенно уменьшают его интенсивность.
Лечение заключается в проведении хирургической операции, целью которой является устранение гнойника и дренирование с помощью катетера.
Медикаментозное лечение не дает возможности вылечить абсцесс брюшной полости, но с помощью различных антибиотиков можно ограничить распространение инфекции. Именно поэтому врачи назначают их пациентам до и после хирургического вмешательства. Преимущественно используют препараты, которые способны подавить развитие кишечной микрофлоры. В некоторых случаях также рекомендованы антибиотики, которые проявляют активность по отношению к анаэробным бактериям, в том числе и к Pseudormonas.
Метронидазол. Эффективное противомикробное и противопротозойное средство. В лекарстве находится активное вещество метронидазол. Он способен восстанавливать 5-нитрогруппу внутриклеточными протеинами у простейших и анаэробных бактерий. После восстановления данная нитрогруппа взаимодействует с ДНК бактерий, вследствие чего происходит угнетение синтеза нуклеиновых кислот возбудителей и они погибают.
Метронидазол эффективен в борьбе с амебами, трихомонадами, бактероидами, пептококками, фузобактериями, эубактериями, пептострептококками и клостридиями.
Метронидазол обладает высокой абсорбцией и эффективно проникает в пораженные ткани и органы. Дозировка является индивидуальной и устанавливается лечащим врачом в зависимости от состояния пациента. Больным с непереносимостью метронидазола, эпилепсией в анамнезе, заболеваниями центральной и периферической нервной системы, лейкопенией, неправильной работой печени использовать препарат запрещено. Также нельзя назначать во время беременности.
В некоторых случаях применение средства может вызывать: рвоту, анорексию, диарею, глоссит, панкреатит, мигрени, вертиго, депрессию, аллергию, дизурию, полиурию, кандидоз, частое мочеиспускание, лейкопению.
Профилактические меры основываются на адекватном и своевременном лечении различных заболеваний органов, которые находятся в брюшной полости. Также очень важно вовремя поставить правильный диагноз при остром аппендиците и сделать операцию по его удалению.

Смертность при абсцессе брюшной полости составляет от 10 до 40%. Прогноз в большой мере зависит от того, насколько серьезная фоновая патология, какое состояние больного, где локализован гнойник.

источник