Парапроктит или параректальный абсцесс – это воспаление тканей, расположенных вокруг прямой кишки. Среди проктологических заболеваний параректальный абсцесс занимает одно из ведущих мест по частоте встречаемости.
По разным данным среди пациентов, обратившихся к проктологу, от 20 до 40% имеют парапроктит. При позднем обращении к врачу или неправильной тактике лечения данного заболевания развиваются осложнения, а острый процесс переходит в хронический, что ухудшает прогноз.
Для того, чтобы лучше понимать патогенез заболевания, необходимо немного знать об анатомических особенностях данной области.
Прямая кишка – это конечный отдел толстой кишки. Ее длина составляет около 15 см. Анатомически она делится на ампулу и анальный канал, который завершается анальным отверстием. Гистологически прямая кишка представлена слизистой оболочкой, подслизистым слоем и мышечным слоем.
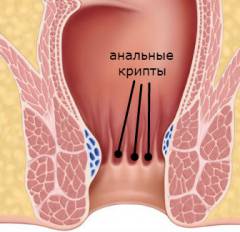
В дистальном отделе кишки слизистая оболочка образует столбики Морганьи, внешне они похожи на вертикальные складки. Между этими складками образуются углубления, которые слепо заканчиваются небольшим карманом, который называется крипта. В этих криптах иногда могут задерживаться частички каловых масс или мелкие инородные тела, что приводит к гнойному парапроктиту.
Прямая кишка окружена большим количеством клетчатки. Выделяют несколько клетчаточных пространств в этой области.
- Седалищно-прямокишечное пространство – между прямой кишкой и седалищной костью.
- Тазово-прямокишечное пространство – на границе с брюшной полостью, над мышцами тазового дна.
- Позадипрямокишечное пространство – сзади от прямой кишки.
- Подслизистое пространство – в стенке прямой кишки, в подслизистом слое.
Так как это воспалительное заболевание, то причиной парапроктита становится инфицирование параректальных тканей, чаще всего патогенная флора смешанная, но основную роль играет Е. Coli.
Вероятные пути попадания инфекции в параректальную клетчатку и пути распространения:
- Через поврежденную слизистую оболочку прямой кишки легко проникает патогенная флора и распространяется с током крови и лимфы по клетчатке, вызывая воспаление. Эти повреждения могут быть в результате анальных половых контактов, частых запоров, хронических заболеваниях толстого кишечника, протекающих с формированием язв и эрозий (болезнь Крона).
- При воспалительных процессах органов малого таза гематогенным или лимфогенным путем возможно распространение инфекции на прямую кишку и ткани, располоденные вокруг нее.
- Через крипты слизистой оболочки прямой кишки – такой путь возможен даже без сопутствующего повреждения слизистой. При воспалении крипты формируется отверстие свища, оно является внутренним. Далее инфекция распространяется в подслизистый и мышечный слой кишки, а затем и по рыхлой параректальной клетчатке.
В связи с тем, что клетчатка по своей структуре очень рыхлая, воспаление и гной распространяются очень легко, формируя множество затеков и карманов. Поэтому внешне на коже очаг гиперемии может быть небольшим, но оперативное вмешательство может оказаться достаточно обширным, вследствие необходимости дренирования всех затеков и карманов. В результате распространения инфекции может сформироваться внешнее отверстие свища, оно может быть на коже в области промежности, в редких случаях на коже бедра или передней брюшной стенки. Иногда дренирование гноя может быть в ампулу прямой кишки.
Существует несколько факторов, которые увеличивают риск развития параректального абсцесса, к ним относятся:
- Острый параректальный абсцесс – имеет острое начало, ярко выраженные симптомы.
- Инфильтративный – имеется инфильтрация окружающих тканей.
- Хронический – образуются свищи, которые необходимо иссекать оперативным путем.
По локализации очага воспаления:
- Подкожный абсцесс
- Подслизистый абсцесс
- Ишиоректальный абсцесс
- Тазово-прямокишечный абсцесс
По локализации внутреннего отверстия свища:
- Заднее расположение
- Переднее расположение
- Боковое расположение
По глубине поражения тканей воспалительным процессом:
- Глубокий абсцесс
- Поверхностный абсцесс
Рассмотрим сначала общие симптомы парапроктита:
- Повышение температуры до 39-40 ⁰С
- Общая интоксикация — слабость, повышенная утомляемость, снижение аппетита, озноб, головные боли
- Задержка или учащенное мочеиспускание и дефекация (болезненные и безрезультатные позывы на дефекацию, боль при мочеиспускании)
- Боли в области промежности и малого таза (боли внизу живота, возле ануса), усиливающиеся при дефекации
В настоящее время считается, что острый и хронический парапроктит – это этапы одного процесса. Хроническая форма может протекать почти безболезненно. При этом имеются свищевые ходы. Наружные отверстия свищей, как правило, располагаются либо рядом с анальным отверстием, либо на коже ягодиц. Если свищ открытый, то из него периодически выделяется гной и кал. Иногда может быть только внутреннее отверстие со слепо заканчивающимся каналом. В этом случае происходит скопление гноя и кала, что вызывает развитие нового абсцесса.
Клиническая картина острого парапроктита зависит от локализации воспалительного процесса, в зависимости от этого симптомы могут значительно изменяться, поэтому рассмотрим отдельно все виды абсцессов.
Характеризуется появление уплотненного очага воспаления рядом с анусом. Кожа в области воспалительного инфильтрата гиперемирована, отечная. При пальпации резкая болезненность. Боль усиливается при присаживании и натуживании. Боль может носить пульсирующий характер. Именно подкожный парапроктит может быть у детей, другие типы у них бывают значительно реже.
Он расположен в подслизистом слое стенки прямой кишки. Клинические проявления схожи с симптомами подкожного абсцесса. Отличие заключается в том, что нет ярко выраженных проявлений на коже. Боли могут быть умеренной интенсивности. Температура чаще всего субфебрильная. Подслизистый абсцесс может спонтанно вскрыться в прямую кишку, после чего наступит облегчение.
Он расположен на границе с брюшной полостью над мышцами, формирующими тазовое дно. Так как воспалительный инфильтрат расположен глубоко, то местных симптомов может долго не быть. Начало характеризуется появлением общих симптомов и схоже с простудным заболеванием. По мере увеличения очага воспаления появляются затруднения со стулом и мочеиспусканием.
Если пациент вовремя не обратится к врачу, то произойдет формирование гнойных затеков. При относительно благоприятном стечении гнойник может вскрыться в просвет прямой кишки или во влагалище у женщин, в этом случае появятся гнойные выделения с кровью. Но также существует большая вероятность того, что гнойник может прорваться в брюшную полость, так как находится очень близко к ней. При этом разовьется перитонит и необходимо будет обширное оперативное вмешательство.
Клинические проявления смазанные, могут быть пульсирующие боли в области малого таза без четкой локализации. Боль усиливается при кашле, натуживании. Через 6-7 дней от начала заболевания появляются местные симптомы в виде покраснения, отечности и болезненности при пальпации в области промежности. Также характерно усиление общих симптомов – головной боли, температуры, утомляемости.
Эта форма выделяется отдельно ввиду специфичности клиники. Особенностью этой формы является то, что процесс очень быстро распространяется в тканях параректальной клетчатки и вызывает их некроз. Это тяжелейшая форма заболевания. Причиной такого течения становятся некоторые возбудители, среди них клостридии, фузобактерии, анаэробные бактероиды, гнилостные бактерии, протей и некоторые другие микроорганизмы.
Симптомы появляются в промежутке от 2 до 24 часов от начала заболевания. К ним относятся проявления интоксикации (температура, головные боли, тахикардия), падение давления, чрезвычайно интенсивные боли в области промежности. В зоне воспаления появляется распад тканей (некроз). Распадаются все ткани, в том числе мышцы и подкожная жировая клетчатка. Выделяется зловонная жидкость, в которой могут быть пузырьки газа.
Происходит это в результате жизнедеятельности указанных микроорганизмов, вызывающих гниение. Некроз может захватывать обширные участки. У мужчин может развиваться гангрена Фурнье – некротизируются ткани мошонки и полового члена. Лечение некротического парапроктита только путей операции, иссекаются все пораженные ткани. Часто в дальнейшем требуются оперативные вмешательства для пластики и восстановления иссеченных тканей.
Самопроизвольно этот процесс не прекратится. Хронический парапроктит подлежит лечению в обязательном порядке!
Новые обострения хронического процесса ведут к распространению воспаления и ухудшают прогноз. При своевременном обращении к врачу проктологу еще при наличии острого абсцесса является наилучшим решением для пациента. Хронический процесс может не излечиться даже оперативно. Поэтому лучше произвести качественное лечение еще в острой стадии заболевания.
Для диагностики, как правило, достаточно сбора жалоб, анамнеза заболевания и внешнего осмотра. В редких случаях, особенно при глубоком расположении гнойника, могут быть трудности с дифференцированием диагноза. Тогда могут потребоваться инструментальные методы исследования, например, компьютерная томография или УЗИ ректальным датчиком.
При наличии свищей проводят фистулографию – окрашивание свищевого хода, для определения глубины его, протяженности и направлении хода.
Лабораторные методы исследования определяют наличие воспаления.
В острой стадии заболевания проводится экстренное оперативное лечение. Операция проводится под общим или эпидуральном наркозом. Производится вскрытие гнойника, по возможности удаление пораженной крипты, также необходимо дренировать все карманы и затеки, образованные при парапроктите. После операции возможен рецидив заболевания, так как не всегда удается сразу устранить причину развития заболевания.
При хронической форме необходима плановая операция. Главной задачей вмешательства является устранение образовавшегося свища. Существует несколько методов лечения свищей.
- Введение проводника в свищ, рассечение свища и полное его удаление. Излечение происходит в 90% случаев. Недостатками метода является вероятность осложнений в виде недостаточности сфинктера, медленное заживление.
- Очистка свищевого хода и введение в него фибринового клея. Несмотря на простоту и малотравматичность метода, применять его не рекомендуется ввиду низкой эффективности.
- Установка тампона из животной ткани (например, кишечник свиньи). Тампон вводится в свищевой ход, герметизируя его, затем происходит заращение свища. На ранних стадиях этот метод обладает высокой эффективностью.
- Введение проводника в фистулу, рассечение ее и удаление с последующей пластикой кишечным лоскутом. Проводится в случае обширного поражения, при этом иссекается большая часть сфинктера, поэтому требуется пластика. Часто осложняется недержанием кала ввиду нарушения работы сфинктера. Эффективность метода составляет 50-80%.
- Иссечение фистулы с последующим зашиванием поврежденного сфинктера. Эффективность 80-90%. Часто осложняется недостаточностью сфинктера.
Вид операции выбирается хирургом-проктологом в зависимости от тяжести процесса и локализации свища.
В послеоперационном периоде проводится обезболивание при необходимости. Обязательна диета, умеренная активность. Нужно следить за состоянием стула, а также выполнение всех рекомендаций врача.
К сожалению, в настоящее время еще многих может интересовать народное лечение парапроктита. С уверенностью можно сказать, что парапроктит лечению народными средствами не поддается. Это лишь затягивает процесс, увеличивает риск хронизации процесса и ухудшает прогноз.
источник
В 20% случаев причиной обращения к проктологу является гнойный парапроктит. Он представляет собой воспалительный процесс в области прямой кишки, сопровождающийся подкожными абсцессами, гнойными выделениями, болезненными ощущениями. Болезнь представляет угрозу организму, при ней нередко появляются свищи. Если появился парапроктит: лечение должно быть своевременным. Разберемся подробнее, какие средства и методы используют для устранения такой патологии.
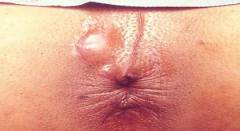
Парапроктит представляет собой опухоль – гнойный абсцесс, который вследствие различных факторов возникает на области параректальной клетчатки или расположенных вокруг прямой кишки других тканей (смотрите на фото: a — подкожный, b – ишиоректальный, c – пельвиоректальный, d – подслизистый).
Заболевание может протекать в острой и хронической форме. Острым парапроктитом называют болезнь, которая диагностируется врачом впервые. Хронический парапроктит является рецидивом острого парапроктита.
При острой форме болезни пациент может почувствовать облегчение в момент вскрытия гнойного абсцесса – в данном случае из заднего прохода будут наблюдаться неприятные выделения (гной, сукровица). Однако это влечет за собой осложнение – возникновение отверстия (свища), которое требует оперативного вмешательства.
Знание причин и условий появления парапроктита поможет избежать лечения и получить своевременную помощь. Главный фактор, вызывающий гнойный парапроктит – инфекция. Возбудители, которые способствуют инфекционному заражению тканей заднего прохода – анаэробная флора, кишечная палочка и др. В основном инфицирование тканей наступает из-за запоров и геморроя, сопровождающихся появлением трещин на стенках прямой кишки или ранок. Через них инфекция и попадает внутрь организма.
Очагом инфекционного заражения может стать слизистая оболочка анальной железы, которая имеет крипты – углубления, воспаляющиеся вследствие воздействия возбудителей. Позже инфекция переходит на саму железу и на подкожную клетчатку. Повлечь за собой парапроктит также могут послеоперационные или случайные травмы ануса, проктит, диабет.
Подробнее о парапроктите, причинах его возникновения и оперативных мерах лечения болезни смотрите в видео:
Гнойный парапроктит появляется резко и требует немедленного лечения. При обнаружении у себя патологических симптомов, обратитесь к врачу-проктологу, который поможет справиться с болезнью. Признаки парапроктита:
- Интоксикация – высокая температура, общая слабость, головная боль, снижение аппетита, ломота в мышцах.
- Стул становится твердым, вызывая запоры. У пациента наблюдаются многочисленные безрезультатные позывы к дефекации и боли во время нее .
- Мочеиспускательный процесс сопровождается болями.
- Больной испытывает острые болезненные ощущения внизу живота, около ануса, в малом тазу.
Локализация воспалений влияет на симптоматику парапроктита. Например, подкожный парапроктит характеризуется покраснением, болью при сидении, отеками, уплотнениями в области ануса.
Другие виды диагностировать сложнее, так как процесс проходит глубже, в подкожных тканях. Из-за общих признаков интоксикации пациент воспринимает свое состояние как гриппозное, начинает лечиться своими силами, что влечет ухудшение состояния и осложнения. При появлении общей симптоматики, важно обратиться к врачу, который поставит диагноз, назначит лечение, проведет необходимое хирургическое вмешательство.
Парапроктит имеет разные клинические формы. В зависимости от них течение заболевания будет отличаться по симптоматике, лечению, тяжести. Выделяют острый, хронический, гнойный, подкожный и ишиоректальный парапроктит.
Острая форма парапроктита начинается неожиданно, имеет ярко-выраженные проявления, отличается только локализацией очага инфекции и видом возбудителя. Тяжесть заболевания зависит от иммунитета пациента. Присутствуют все общие симптомы, но лечение подбирается индивидуально.
Хроническая форма болезни сопровождается формированием патологического прохода, который начинается в прямой кишке, заканчивается на коже области ануса. Свищ образуется после разрыва гнойника в подкожной параректальной клетчатке, но в основном гной «пробивает» себе путь наружу, образуя внешнее отверстие. Если канал хорошо дренируется, жидкость выходит, больные не испытывают сильных болезненных ощущений, но периоды ремиссий обязательно сменяются обострениями.
Этот вид парапроктита требует оперативного лечения – рассечения или иссечения образовавшегося свища.
При парапроктите формируется полость, заполненная гноем. Пациент испытывает дискомфорт в области анального прохода, присутствуют интоксикация, припухлости, покраснения анальных зон. Состояние требует немедленного лечения, чтобы предупредить появление свища, однако неправильные хирургические мероприятия наоборот только поспособствуют его образованию.
Подкожный гнойный парапроктит характеризуется локализацией гнойника рядом с анальным отверстием, под кожей промежности. Диагностика проходит просто, благодаря проявлениям на коже – отекам, выпуклости места, где локализуется абсцесс, покраснению.
Ишиоректальный вид парапроктита диагностируется тяжелее из-за того, что абсцесс находится на уровне глубокого слоя подкожной параректальной клетчатки. Во время болезни люди самостоятельно прибегают к неправильному лечению, принимая симптомы парапроктита за респираторную инфекцию.
Детский парапроктит – явление редкое, но не имеет особых различий с болезнью взрослых. Его появлению способствует нарушенная микрофлора кишечника ребенка, инфекционное заражение, которое, как правило, происходит при внешних обстоятельствах – ранках или раздражениях кожи. В основном болезнетворный процесс вызывается возбудителями стафилококками.
Хирургическое вмешательство – эффективный способ лечения, помогающий избавиться от парапроктита. При этом хирург вскрывает гнойное воспаление, проводит дренирование участка, устраняет очаг инфекции. Такую процедуру нельзя проводить под местной анестезией, поэтому в основном используется общий наркоз или эпидуральное обезболивание (лекарства вводят в эпидуральный отдел позвоночника). Если после операции не происходит деформация стенок, и свищ не появляется – пациент полностью выздоравливает.
Сам по себе свищ (фистула) возникает во время хронической формы парапроктита. Поэтому лечение проводится, когда у больного наступает период ремиссии и болезненные ощущения его не беспокоят. Однако длительный ремиссионный период хронической формы может помешать провести операцию – свищевой ход может «затянуться». После лечения больному необходимо соблюдать профилактические мероприятия.
Антибиотики (метронидазол, амикацин, гентамицин и др.) не являются обязательной частью лечения – чаще назначаются антибактериальные средства. Есть случаи, когда их необходимо использовать:
- Момент после операции, когда проведен окончательный анализ состояния больного.
- После иссечения свища при хронической форме болезни.
- Когда у больного остается повышенная температура тела.
Поддерживающая терапия с помощью свечей (антибактериальных, заживляющих, с антибиотиками) применяется в лечении, когда:
- Больной проходит послеоперационный период, для профилактики.
- Для облегчения симптомов, если не представляется возможным проведение операции.
- Во время лечения хронического гнойного парапроктита у детей, которым не исполнился год.
- Наличие геморроя, трещин (свечи помогут заживлению микро-ран).
Народные средства помогут справиться с тяжелыми симптомами, поспособствуют заживлению, однако нужно помнить, что при лечении гнойного парапроктита всегда необходимо хирургическое вмешательство. Полезные народные средства лечения, применяющиеся для ослабления симптомов, легко приготовить дома:
- Микроклизмы. Их применение требует выполнения техники безопасности – использовать нужно груши с резиновым наконечником, смазанным маслом. Вводить наконечник следует осторожно, чтобы не вызвать дополнительное раздражение. Перед микроклизмой, как правило, ставят обычную клизму, чтобы вещества лучше действовали. В качестве наполнителя подойдет настойка календулы, мед, разбавленный на 100 мл воды (выполнять курсом – две недели).
- Мумие. Десять таблеток средства необходимо растворить в стакане воды, процедить. Наполнить таз пятью литрами теплой воды, добавить смесь, принимать ванну 15 минут.
- Барсучий жир. Тампоны с жиром на ночь вводятся в анальное отверстие.
- Рябина. Выдавить на день полстакана сока из ягод, принимать 3 раза перед едой. Компресс из выжатых свежих ягод прикладывать к анусу.
- Зверобой поможет от гнойного парапроктита. Необходимо вскипятить воду, засыпать 3 столовые ложки зверобоя, варить 15 минут. Затем настой процедить, а горячую траву положить на тряпку или целлофан и сесть на нее сверху пораженным участком. Сидеть, пока не остынет. После такого лечения гной начнет выходить самостоятельно.
Простые профилактические меры дадут возможность избежать появления парапроктита, необходимо внимательно отнестись к болезням, вызывающим его – геморрою, диабету, колиту, запорам. Нужно:
- принимать витамины, чтобы укрепить иммунитет;
- избегать местного и общего переохлаждения;
- соблюдать диету, употреблять продукты, не вызывающие запоры, не раздражающие слизистую прямой кишки;
- не пренебрегать интимной гигиеной.
В видео ниже показано, как лечить хронический парапроктит оперативным методом иссечения образовавшегося свища:
Парапроктит – заболевание, которое может вызвать серьезные осложнения. Отнеситесь внимательно к появившимся симптомам болезни. При их наличии сразу обратитесь к врачу.
Если у вас есть опыт лечения парапроктита, оставьте комментарий внизу страницы.
источник
Почти всегда причиной развития свища прямой кишки (или перианального свища) является перенесенный перианальный абсцесс. Внутри заднего прохода (ануса) располагаются маленькие анальные железы. Когда эти железы забиваются, то они могут инфицироваться, и тогда возникает перианальный абсцесс.
Свищ – это ход, который формируется под кожей и соединяет воспаленную анальную железу и кожу ягодиц за пределами заднего прохода. Перианальный абсцесс возникает в результате острого инфекционного воспаления анальной железы, при проникновения в ее ткань бактерий или инородного вещества. При некоторых заболеваниях, например, колитах или других воспалительных заболеваниях кишечника, эти инфекции могут возникать чаще.
После дренирования перианального абсцесса может образоваться ход между кожей и анальной железой, которая послужила причиной возникновения парапроктита. Если из наружного отверстия свища продолжается выделение гноя, это может свидетельствовать о функционировании свища. Даже если наружное отверстие свища зажило самостоятельно, это не гарантирует того, что повторное возникновение (рецидив) парапроктита не случится.
Перианальные абсцессы могут являться симптомом заболеваний:
Проявлениями парапроктита являются боль, припухлость и отек в области заднего прохода. При этом также могут наблюдаться слабость, лихорадка и озноб. К дополнительным жалобам, характерным для свища, можно отнести раздражение кожи вокруг ануса, отхождение гноя (с которым связано облегчение состояния больного), лихорадку и общее недомогание.
Свищи прямой кишки образуются лишь у половины больных с парапроктитом, и на сегодняшний день нет метода, который мог бы достоверно определить, возникнет свищ или нет.
Симптомы острого перианального абсцесса яркие и появляются одномоментно, иногда после 2-3 дней незначительной слабости и повышения температуры тела до 37°С. Проявляется перианальный абсцесс следующими симптомами:
- повышением температуры тела (38-39°С);
- ознобом;
- сильными болями в области прямой кишки без связи с дефекацией.
- расстройства мочеиспускания;
- безрезультатные позывы к дефекации;
- задержка стула.
Лечение заключается в разрезе кожи около заднего прохода для удаления гноя из инфицированной полости и снижения давления внутри нее. Достаточно часто это можно выполнить в амбулаторных условиях с использованием местной анестезии.
Для лечения больших или глубоких абсцессов может потребоваться госпитализация в специализированный стационар, в котором имеется возможность обеспечить адекватное обезболивание во время операции.
Госпитализация показана больным со склонностью к серьезным инфекционным осложнениям (больные сахарным диабетом и снижением иммунитета). Консервативное (нехирургическое) лечение с помощью только антибиотиков не является таким же эффективным, как дренирование (удаление гноя). Это связано с тем, что антибиотики не могут проникнуть в полость абсцесса и воздействовать на находящуюся там гнойное содержимое
Лечение свища прямой кишки только хирургическое. Несмотря на то, что разработано много вариантов хирургического лечения свищей прямой кишки, вероятность развития осложнений остается достаточно высокой. Поэтому предочтительнее, чтобы операция выполнялась врачом-колопроктологом (колоректальным хирургом).
Возможно одномоментное лечение свища и парапроктита, хотя обычно свищ развивается в период от 4 до 6 недель после дренирования абсцесса, в отдельных случаях он может возникнуть спустя месяцы и годы.
Главным принципом хирургического лечения свищей прямой кишки является раскрытие свищевого хода. Зачастую это сопровождается иссечением небольшой порции анального сфинктера, т.е. мышцы, которая контролирует удержание стула.
Соединение внутреннего и наружного отверстий, раскрытие свищевого хода и преобразование его в открытое состояние, позволяет обеспечить быстрое заживление полученной раны в направлении от дна к краям.
Зачастую хирургическое лечение свищей прямой кишки может проводится в амбулаторных условиях. Однако, лечение глубоких или распространенных свищей может потребовать госпитализации в стационар.
В первую неделю после хирургического лечения свища пациента может беспокоить умеренный болевой синдром, который можно контролировать обезболивающими таблетками. Период вынужденной нетрудоспособности минимален.
После хирургического лечения свища или парапроктита необходим период долечивания в домашних условиях с применением сидячих ванночек 3-4 раза в день. Рекомендуется добавлять к рациону пищевые волокна или слабительные средства.
Для предотвращения загрязнения нижнего белья возможно использование марлевых повязок или прокладок. Нормальный стул никак не влияет на заживление раны. При условии правильного заживления риск рецидива заболевания минимален. Тем не менее, необходимо следовать рекомендациям врача-колопроктолога (колоректального хирурга).
Хирурги-колопроктологи – это высококвалифицированные специалисты по хирургическому и нехирургическому лечению заболеваний толстой и прямой кишок. Они имеют сертификат о законченном образовании по общей хирургии и специализированном обучении по лечению заболеваний толстой и прямой кишок.
Хирурги-колопроктологи могут лечить доброкачественные и злокачественные образования, проводить обследование пациентов и при необходимости выполнять хирургическое лечение заболеваний.
источник
Подкожный парапроктит — это гнойное воспаление жировой клетчатки, расположенной вокруг прямой кишки недалеко от анального отверстия.
Данный вид парапроктита является самым легким по течению болезни. В большинстве случаев он имеет ярко выраженную симптоматику и хорошо поддается лечению.
Главной причиной возникновения гнойного образования в параректальной области являются вредные микроорганизмы, обитающие в прямой кишке, которые, проникая в подкожные слои, приводят к воспалительному процессу.
Основными возбудителями парапроктита считаются:
Эти бактерии могут проникнуть в подкожные слои через крипты Морганьи, анальные синусы, гнойники и ранки, находящиеся на коже. При этом вредоносные микроорганизмы могут инфицировать любое из клетчаточных пространств, размещенных возле прямой кишки: жировую прослойку, подслизистый слой, тазовую область и т.п. В особо тяжелых случаях болезнь поражает одновременно несколько областей.
Существуют определенные факторы, наличие которых повышает риск возникновения подкожного парапроктита. К ним относятся:
- частые расстройства пищеварительной системы, вызывающие запоры и поносы;
- сахарный диабет;
- половой акт, осуществляющийся ректальным путем;
- наличие ранок и трещин около ануса;
- геморрой;
- ослабленный иммунитет.
Парапроктит может протекать в разных клинических формах, которые отличаются между собой тяжестью, признаками и методами лечения. В медицине выделяют острый и хронический подкожный парапроктит.
Острая форма в большинстве случаев возникает неожиданно и имеет четко выраженную симптоматику. Она характеризуется образованием флегмона или абсцесса. Основными симптомами данного заболевания являются:
- острый болевой синдром в области заднего прохода, который усиливается при испражнениях;
- нарушение стула (запор или понос);
- повышенная температура тела, до 39°C;
- зияние сфинктера;
- общая усталость организма;
- плохой сон;
- потеря аппетита.
На первых стадиях заболевания при прощупывании в окружности ануса в глубине подкожной зоны может определяться болезненное уплотнение (гнойник). Через некоторое время образуется покраснение в этой зоне и незначительная припухлость, связанная с наличием воспалительного процесса. Если больному не будет назначено эффективное лечение, то воспаление может затронуть ишиоректальную зону, хотя обычно на 4-7 день гнойник вскрывается самостоятельно через кожу или слизистую оболочку. После этого рана заживает и наступает полное выздоровление пациента.
Однако в некоторых случаях может возникнуть повторное заражение. Это обусловлено тем, что отверстие бывшего гнойника зарастает непрочным рубцом. При этом гнойник может возникнуть не только на месте бывшего абсцесса, но и поразить новый участок на промежности. Повторное воспаление может возникнуть в любое время: через неделю, месяц или год. Пусковым механизмом рецидива заболевания является расстройство пищеварительной системы, переохлаждение, травма в заднем проходе, ослабленный иммунитет и т.п. Признаки хронического подкожного парапроктита абсолютно аналогичны острой форме.

Чтобы точно определить месторасположение абсцесса, производится пальпация ректального отверстия. Так как данная процедура может сопровождаться сильными болями, перед обследованием пациенту назначается местная анестезия.
При подтверждении диагноза пациента госпитализируют и проводят операцию по удалению гнойника.
В случае возникновения каких-либо затруднений при постановке правильного диагноза дополнительно проводится УЗИ промежности. С его помощью можно более точно определить локализацию и размеры абсцесса, а также характер изменения близлежащих тканей.
В некоторых случаях может использоваться фистулография и рентгенография. Первый метод диагностики позволяет оценить направление свищевого входа, а второй определить врожденную опухоль.

В некоторых случаях проводить одномоментное хирургическое вмешательство не представляется возможным. Причинами этого могут быть:
- тяжелое состояние пациента;
- неизвестная локализация абсцесса и гнойного прохода.
В этом случае операция состоит из 2-х этапов. Сначала производится экстренное вскрытие и очищение абсцесса. А на втором этапе (через несколько дней после проведения первой операции) осуществляется удаление пораженных желез и крипты.
После операционного вмешательства пациенту необходимо делать ежедневные перевязки с антибактериальными и антисептическими мазями.
В этот период также назначается физиотерапевтическое лечение с помощью микроволновой терапии, ультразвука и ультрафиолета. В послеоперационный период также можно применять и некоторые средства народной медицины, способствующие ускоренному заживлению раны. К ним относятся:
- Микроклизмы. В качестве наполнителя может выступать разбавленный в воде мед или настойка календулы. Ставить клизмы следует очень осторожно, чтобы не спровоцировать дополнительное раздражение. При этом рекомендуется использовать только груши с резиновым наконечником, смазанным в масле.
- Барсучий жир. Ватные тампоны, смоченные в жире, вводятся в ректальное отверстие на ночь.
- Мумие. Десять таблеток данного средства следует растворить в 1 ст. воды и процедить. После этого наполнить таз 4-6 л теплой воды, добавить раствор мумие и принимать ванну около 10 мин по 2-3 раза в день.
Чтобы избежать появления подкожного парапроктита, необходимо внимательно следить за своим здоровьем, особенно если вы страдаете геморроем, диабетом или частыми запорами. В качестве профилактических мер можно принимать витамины для укрепления иммунной системы, избегать переохлаждения организма, не употреблять в пищу продукты, вызывающие запоры, придерживаться правил личной гигиены и т.п.
источник
Чирей в заднем проходе может появиться в местах на теле, где находятся волосяные фолликулы, в том числе и на попе. Появление фурункула может вызывать дискомфорт. Заболевание связано с образованием бактерий, вирусов или грибков в волосяном мешочке. Чирей в анальности появляется из-за развития в ней бактерий, находящихся в кале. Фурункулез имеет классификацию МКБ-10 J34.0 и L02.
Фурункул – образование гноя, появляется в волосяном мешочке. Выглядит чирей внешне как обычный прыщ. Заболеванию подвержены женщины и мужчины в возрасте до 45 лет. Причиной образования патологии является стафилококк.
В начале патологии появляется уплотнение рядом с анальным отверстием. Внутри заднего прохода из-за отсутствия волосяных луковиц чирей не возникает. При прикосновении образование причиняет боль пациенту, кожа на месте фурункула становится красной. Фаза нарыва примерно 3 суток, вскоре происходит появление гнойно-некротического стрежня. За данный период образуется воспаление, припухлость около анальности в размере становится больше, начинаются боли. При большом количестве гноя фурункул приобретает красный, яркий цвет. Центральная часть имеет желтый цвет. У больного наблюдается высокая температура.
После созревания заднепроходного чирея происходит его нарыв, состав гноя может иметь зелено-желтый цвет. Вскоре воспаление полностью проходит. Образование вылечивать легко через 3 дня. Если случай тяжелый, могут возникнуть: парапроктит, абсцесс и другие. Лечить заболевание следует незамедлительно. Нельзя самостоятельно выполнять вскрытие чирея или выдавливать гной.
Фурункул возле ануса вызывает боль, неприятные ощущения, которые усиливаются при ношении одежды или сидении на стуле.
Чирей на анусе может быть вызван рядом причин, в том числе появлением микроорганизмов:
- стрептококки, стафилококки, протеи. При обычной патологии в гнойнике наблюдаются различные микроорганизмы;
- анаэробные бактерии. Они могут появляться в условиях без кислорода. В этом случае заболевание имеет тяжелую форму. Возникают болезни: газовая флегмона таза, гнилостный парапроктит, анаэробный сепсис;
- специфические инфекции. Образование туберкулеза, сифилиса. Распознавать инфекции очень сложно, возможность 1 %.
Появление фурункулеза может возникать при других проблемах со здоровьем:
- стрессах;
- переохлаждении;
- гормональном сбое;
- сахарном диабете;
- при попадании инфекции, при не соблюдении гигиены;
- ношении неудобного нижнего белья;
- ослабленном иммунитете.
Симптомами заболевания являются появление в месте волосяного мешочка гнойного образования маленького размера, напоминает фолликулит. Спустя день процесс воспалительный продолжается. Гной становится больше, возвышается над кожным покровом. В области заболевания появляются боли при легком касании.
- Появление гнойного стержня. В это время расположен чирей внутри, но снаружи его можно распознать. Есть небольшая выпуклость.
- Увеличение размера. Рост фурункула продолжается, размер его увеличивается. Выражены болевые ощущения. Кожа рядом с анусом становится красной и зудит.
- Образуется головка стрежня. На поверхности проявляется белая точка, кожа становится тонкой. Не рекомендуется выполнять никаких действий с чиреем в момент воспаления.
- Созревание. Воспаление продолжается, кожа надрывается и естественным путем гной выходит наружу. Процесс вызывает боль. Однако в данный момент следует не допустить проникновения бактерий в рану. Лучше использовать антибиотики, они смогут вовремя обезвредить бактерии.
- Образование дырки. На месте чирея появляется небольшая ранка.
- Заживление раны. Период занимает от 7 до 10 дней.
Фурункул около заднего прохода лечится около 3 недель — место трудное для ухода. Если чирей большой, возможно потребуется и хирургическое вмешательство. Только врач сможет предотвратить дальнейшего развития болезни. Доктор назначит антибиотики, терапию, которые уничтожат бактерии, оказывающих воздействие на заражение.
Если после лечения в домашних условиях никаких улучшений нет, обращайтесь к врачу. Это необходимо сделать, если самочувствие дома стало хуже и появилась температура.
При появлении воспаления потребуется выполнять обработку области йодом. Данное средство является дезинфицирующим, легко проникает вглубь и борется с заболеванием.
Если появился фурункул на анусе необходимо обрабатывать место заражения медицинским спиртом. После этого потребуется чирей накрыть бинтом, и наклеить лейкопластырь. При грамотном лечении можно избежать дальнейшего развития болезни.
Мазь Вишневского. Является отличным средством, которое содержит касторовое масло, ксероформ, деготь. При использовании поможет устранить воспаление, за короткий срок восстановит эпителии. Чтобы вывести гной, нужно мазью пропитывать повязку, и накладывать на участок кожи на 2 часа. Процедуру повторять в неделю 4 раза. С противопоказаниями ознакомиться обязательно.
Ихтиоловая мазь. Антисептик, за короткое время с кожного покрова устранить инфекцию, проходит воспаление не сразу. Средство отлично воздействует на эпителии. Немного средства наносить на участок кожи, втирать до полного впитывания. Оно эффективно для ребенка и для взрослых. Имеются и побочные явления.
Антибиотики. В зависимости от сложности заболевания, назначают сильные средства. Их можно принимать только по назначению врача. Больным прописывают: эритромицин, линкомицин, амоксиклав.
Хирургическое вмешательство проводят при условии, если консервативная терапия никаких результатов не дала. При операции вскрывают гнойники.
Рецепт 1. Потребуется взять хозяйственное мыло 100 грамм измельчить, затем добавить в него мед 3 ст. ложки и на водяной бане нагреть, затем состав смешать. После в содержимое положить муку 100 грамм, сделать из смеси лепешку, прикладывать к месту заражения.
Рецепт 2. Повторить предыдущий рецепт, но можно в марлю добавить спирт. Налить его сверху приготовленной лепешки и накрыть больное место слюдой и тканью. В течение 4 часов держать на зараженном участке кожи.
Рецепт 3. При формировании чиряка применяют средство и другое. Чеснок перемолоть в кашицу, положить на место нарыва и закрепить. В данную смесь добавить немного подсолнечного масла.
Хроническое заболевание может вызвать серьезные осложнения:
- подтекание каловых масс из-за повреждения анальных волокон;
- раковое образование;
- прорыв абсцесса в брюшную полость.
Если в заднем проходе образовался чирей, он не вскрывается, через 7 дней, необходимо вызвать врача, чтобы предотвратить риск попадания инфекции в кровеносные сосуды. При несвоевременном хирургическом лечении может произойти разрушение стенок мочеиспускательного канала у мужчин, и прорыв у женщин во влагалище гноя. Опасно, если гной проникнет в таз. Это приводит к летальному исходу пациента.
Главным моментом является правильная диагностика на основании жалоб больного. Распознать болезнь можно при проведении медосмотра. Выявить патологию легко врач сможет при пальпации прямой кишки. Для того, чтобы исключить заболевание мужчинкам нужно обратиться к урологу, а женщинам к гинекологу.
Острый фурункулез лечится только хирургическим способом. Цель операции — удаление гноя и вскрытие гнойника. После окончания операции пациенту выполняют перевязки и назначают прием витаминов, средства для повышения иммунитета. Операции проводится в стационаре.
Чтобы не допустить хронического заболевания, при первом появления фурункула нужно принять меры для его лечения. Затягивать лечение дома не следует, это может приводить к негативным последствиям и развитию заболевания.
источник
Нарастающие боли в промежности, высокая температура и проблематичное сидение на стуле — проблемы хоть и деликатные, но настолько мешающие привычному темпу жизни, что заставляют даже самых стеснительных людей обратиться за медицинской помощью.
В четверти случаев патологии прямой кишки врач-проктолог ставит диагноз парапроктит и назначает операцию.
В поисках возможности избежать хирургического вмешательства больной должен четко понимать опасность осложнений парапроктита в случае несвоевременного или неполноценного его лечения.
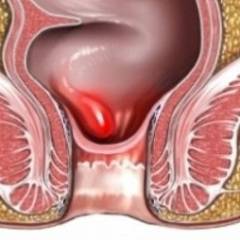
Парапроктит — это острое, при отсутствии или неэффективности лечения переходящее в хроническую форму гнойное воспаление клетчатки параректальной зоны. Иначе говоря, в околопрямокишечном пространстве, заполненном жировой тканью, формируется гнойник — абсцесс.
Начавшийся гнойный процесс нельзя остановить: в любом случае происходит некроз инфицированных тканей. К тому же острый парапроктит имеет высокие шансы перейти в хроническую форму.
Самопроизвольное вскрытие абсцесса дает лишь временное облегчение, а повторное нагноение чревато формированием свища, выходящего либо в просвет прямо кишки, либо через кожу анальной зоны.
Чаще всего парапроктит диагностируется у мужчин. Крайне редко заболевание формируется у детей после оперативного устранения врожденных дефектов развития анального отверстия и сужения прямой кишки.
Тяжесть симптоматики парапроктита, отсутствие шансов на самоизлечение и эффективность безоперационной терапии, а также серьезные осложнения требуют незамедлительной медицинской помощи при появлении первых симптомов болезни и квалифицированной хирургической помощи.
- по течению — острый (впервые сформировавшийся) и хронический (сформировавшиеся свищи);
- по глубине расположения патологии — поверхностный, глубокий;
- по локализации гнойных очагов — подкожный, подслизистый, интрасфинктеральный (расположен между волокнами внешнего и внутреннего сфинктера), ишио-ректальный (абсцесс расположен в промежности, за пределами анального сфинктера), пельвио-ректальный (высокое расположение высокая угроза тотального гнойного процесса);
- по наличию свищевого выхода — неполный (имеется только вход через анальную крипту) и полный (абсцесс нашел выход через кожу, в брюшное пространство или в просвет прямой кишки);
- по отношению свища к анальному сфинктеру — интра-, экстра- и транссфинктеральный;
- по сложности структуры свищевых ходов — простые и сложные (наличие нескольких ходов, затеков и гнойных карманов).
Главные виновники парапроктита — анаэробные бактерии: кишечная палочка, нередко в содружестве со стафилококками и стрептококками.
Инфекция попадает в клетчатку, окружающую прямую кишку, через открывающиеся внутрь анального канала протоки желез (морганиевы крипты) или через микроповреждения слизистой прямой кишки.
Не исключен и гематогенный/лимфогенный путь распространения инфекции. Возбудитель из хронических очагов инфекции (кариес, гайморит, хронический тонзиллит) с током крови или лимфы достигает анальной зоны и размножается в околопрямокишечной клетчатке.
Факторы, провоцирующие развитие парапроктита:
- геморрой,
- неспецифический язвенный колит,
- анальные и прямокишечные трещины,
- болезнь Крона,
- запоры,
- сниженный иммунитет,
- атеросклероз прямокишечных сосудов,
- гинекологические болезни у женщин и простатит у мужчин,
- сахарный диабет,
- оперативное вмешательство на прямой кишке.
Острый парапроктит всегда начинается внезапно.
Общие симптомы:
- повышение температуры,
- слабость,
- мышечные боли, отсутствие аппетита.
Cпецифические признаки парапроктита:
- резкие боли пульсирующего/дергающего характера в области прямой кишки, распространяющиеся при дефекации на всю область малого таза;
- болезненное мочеиспускание;
- расстройство стула и болезненные позывы к опорожнению кишечника;
- при поверхностном расположении гнойного очага — отек и покраснение кожи с возможным вскрытием и истечением гноя.
Симптомы парапроктита, фото
Самостоятельное вскрытие абсцесса может произойти через кожу (наиболее благоприятный вариант), в просвет влагалища у женщин, в прямую кишку, в брюшное пространство с формированием перитонита.
Стенки гнойной полости и свищевого хода постепенно выстилаются эпителием, формируется хронический парапроктит с периодическим обострением и выходом гнойного содержимого.
Во время ремиссии характеризуется мнимым выздоровлением: нормализуется самочувствие пациента, восстанавливается работоспособность, рана затягивается рубцовой тканью. Однако вновь повторяющиеся обострения могут привести к бессоннице, неврастении, импотенции у мужчин.
Осложнения парапроктита, фото 3
Диагностическое обследование призвано точно определить локализацию свища и степень повреждения сфинктеральных мышечных волокон для выбора эффективного лечения парапроктита.
Больному с подозрением на парапроктит проводится:
- пальцевое обследование прямой кишки (выявление внутреннего устья свища);
- обследование с помощью зонда;
- трансректальное УЗИ;
- фистулография.
Операция парапроктит, фото 4
Для многих пациентов возникает вопрос: обязательна ли операция при парапроктите? В этом случае ответ категоричен — лечение парапроктита без операции невозможно, а промедление лишь усугубит гнойный процесс.
Радикальное лечение проводится в два этапа:
- Вскрытие сформировашегося абсцесса и удаление гноя, нередко с постановкой дренажа. При остром парапроктите после операции по вскрытию гнойной полости почти всегда формируется свищ.
- Удаление свищевого хода и закрытие связи между прямой кишкой и гнойной полостью.
Нередко при оперативном удалении свища проводится хирургическое лечение геморроя.
Хирургическое вмешательство переносится достаточно легко, послеоперационный период не отличается сильной болезненностью.
Одновременно проводится антибиотикотерапия и иммуностимуляция.
Только такое лечение парапроктита, предполагающее проведение двух операций под общей анестезией и лекарственную терапию, дает полное излечение больного.

Хронический парапроктит характеризуется высоким риском развития осложненний:
- Спонтанное вскрытие абсцесса.
- Гнойное расплавление и некротизация стенок влагалища, мочеиспускательного канала.
- Выход каловых масс в околопрямокишечную клетчатку через некротизированную стенку прямой кишки, молниеносное распространение гнойного процесса.
- Прорыв абсцесса в брюшное пространство и развитие перитонита, угрожающего смертельным исходом.
- Недостаточность анального сфинктера вследствие тяжелого повреждения его волокон, подтекание каловых масс.
- Разрастание рубцовой ткани и снижение эластичности стенок анального канала.
- Раковое перерождение при наличии свища более 5 лет.
- Своевременное и полноценное лечение патологии прямой кишки.
- Борьба с запорами.
- Правильная гигиена анальной области во избежание формирования трещин заднего прохода.
- Поддержание иммунитета, устранение хронических очагов инфекции в организме.
В международном классификаторе болезней патология находится:
Класс XI. Болезни органов пищеварения (K00—K93)
K55-K63 — Другие болезни кишечника
K61 — Абсцесс области заднего прохода и прямой кишки (Включая: aбсцесс или флегмонa области заднего проходa и прямой кишки со свищом или без него)
- K61.0 Анальный (заднепроходный) абсцесс
K62 — Другие болезни заднего прохода и прямой кишки
- K62.8 Другие уточнённые болезни заднего прохода и прямой кишки /прободение (нетрaвматическое) прямой кишки / проктит БДУ
источник
Парапроктит (от греч. para – «вокруг, около» и proktos — «задний проход») – это гнойное воспаление жировой клетчатки, расположенной вокруг прямой кишки. Заболевание может протекать в острой или хронической форме. Часто парапроктит также называют параректальным абсцессом.
Парапроктит в цифрах и фактах:
- Это одно из самых распространенных проктологических заболеваний, которое составляет 20-40% от всех патологий прямой кишки.
- По распространенности парапроктит уступает только анальным трещинам, геморрою и колитам (воспаление толстого кишечника).
- Мужчины заболевают в 1,5-4 раза чаще по сравнению с женщинами.
- Парапроктит встречается практически только у взрослых. Случаев у детей описано очень мало.
- Распространенность парапроктита среди населения – 0,5% (заболевание имеется у 5 человек из 1000).
- Чаще всего заболевают люди в возрасте 30-50 лет.
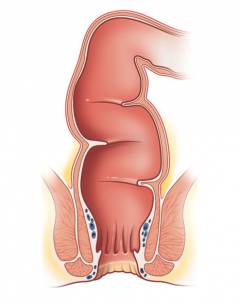
Слои стенки прямой кишки:
- Слизистая оболочка – внутренний слой. Она не имеет, в отличие от слизистой оболочки толстой кишки, ворсинок и содержит большое количество клеток, вырабатывающих слизь.
- Мышечный слой. Состоит из двух слоев: в одном мышцы идут в продольном направлении, а в другом – в поперечном. В области заднего прохода мышцы образуют два мощных кольца – сфинктеры. Одно из них работает непроизвольно, второе подчиняется воле человека. Сфинктеры предназначены для удержания кала. Во время дефекации происходит их расслабление.
- Серозная оболочка. Наружный слой, состоящий из соединительной ткани.
Микроорганизмы, которые могут вызывать парапроктит:
- Чаще всего: стафилококки, стрептококки, кишечная палочка, протей. При обычном парапроктите в гнойнике, как правило, обнаруживают сочетание разных видов перечисленных микроорганизмов.
- Анаэробные бактерии – обитающие в бескислородных условиях. Заболевание, вызванное этими возбудителями, протекает в тяжелых формах:
- гнилостный парапроктит;
- газовая флегмона таза;
- анаэробный сепсис.
- Специфические инфекции. Парапроктит может быть одним из проявлений таких заболеваний, как туберкулез, сифилис, актиномикоз. Распространенность таких видов парапроктита составляет 1-2% от общего количества.
- При воспалении прямокишечных крипт и анальных желез. Обычно инфекция из крипты попадает в проток, а затем в саму железу. Происходит закупорка протока, в результате чего железа превращается в гнойник. По мере распространения воспаления вглубь, развивается парапроктит.
- Попадание инфекции из прямой кишки через лимфатические сосуды при проктитах.
- Травмы слизистой оболочки прямой кишки. Могут происходить при попадании в кишку инородного тела, присутствии острых предметов в кале, во время различных медицинских процедур и вмешательств на прямой кишке.
- Травмы таза и заднего прохода. При этом инфекция попадает в жировую клетчатку из внешней среды.
- Распространение воспаления из соседних органов: предстательной железы (при простатите), мочеиспускательного канала (при уретрите), женских половых органов (при аднексите, сальпингоофорите).
Факторы, предрасполагающие к развитию парапроктита:
- ослабление иммунитета;
- истощение, длительное голодание;
- алкоголизм;
- тяжелые, частые инфекции;
- хронические инфекции;
- поражение мелких сосудов при сахарном диабете;
- атеросклероз;
- нарушение функций кишечника: поносы, запоры;
- геморрой;
- трещины заднего прохода;
- хронический воспалительный процесс в органах малого таза: простатит (воспаление предстательной железы); цистит (воспаление мочевого пузыря); уретрит (воспаление мочеиспускательного канала), сальпингоофорит (воспаление придатков матки);
- неспецифический язвенный колит;
- болезнь Крона.
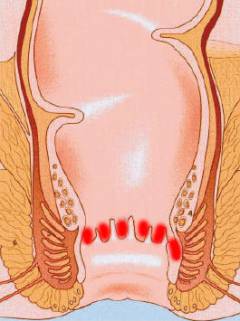
- Острый. Протекает в виде острого гнойного воспаления. В околопрямокишечной клетчатке образуется абсцесс (гнойник).
- Хронический (свищ прямой кишки). Почти всегда (в 95% случаев) развивается после перенесенного острого парапроктита.
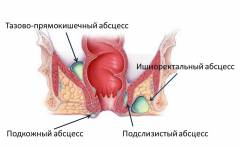
Виды острого парапроктита в зависимости от расположения гнойников:
- подкожный – под кожей в области заднего прохода;
- подслизистый – в непосредственной близости к прямой кишке, под слизистой оболочкой;
- ишиоректальный – возле седалищной кости;
- пельвиоректальный (тазово-прямокишечный) – в полости малого таза;
- ретроректальный – позади прямой кишки.
Положение гнойника имеет значение во время диагностики и хирургического лечения.
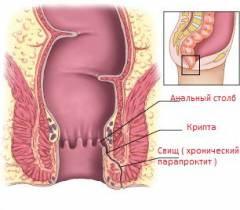
- полные – имеют два отверстия: на слизистой оболочке внутри прямой кишки и на коже;
- неполные – имеют одно отверстие, а второй конец свища заканчивается слепо, наподобие мешка;
- наружные – отверстие находится на коже;
- внутренние – отверстие находится на слизистой оболочке прямой кишки.
| Симптом | Описание |
| Сильные боли в области прямой кишки или промежности (промежуток между задним проходом и наружными половыми органами). | Вызваны воспалением, раздражением нервных окончаний токсинами бактерий и воспалительными веществами. По мере того как гнойник увеличивается в размерах, боли становятся все более сильными, пульсирующими, дергающими. |
| Повышение температуры тела, озноб. | Причина: проникновение токсинов и воспалительных веществ в кровь, интоксикация (буквально отравление) организма. Токсины и воспалительные агенты, проникшие в кровоток из очага воспаления, разносятся по всему организму и нарушают работу органов. Парапроктит может переходить в генерализованное воспаление – сепсис. При этом состояние больного сильно ухудшается. |
Нарушение общего самочувствия:
| |
| Головные боли. | |
| Бессонница. | |
| Нарушение аппетита. | |
| Мучительные позывы на дефекацию. | Причина: раздражение нервных окончаний в прямой кишке в результате воспаления. |
| Задержка стула. | Причина: поражение стенки кишечника токсинами. В результате она менее интенсивно сокращается, слабее проталкивает пищу. При тяжелом воспалении развивается кишечная непроходимость. |
| Нарушение мочеиспускания. | Причина: рефлекторно, в результате воспаления, постоянных болей. |
| Вид гнойника | Описание, симптомы |
| Подкожный | Самая распространенная разновидность парапроктита – встречается примерно у половины больных. Гнойник находится под кожей. Симптомы:
|
| Ишиоректальный | Вторая по распространенности разновидность острого парапроктита. Встречается у 30-40% пациентов. Гнойник расположен рядом с седалищной костью. Симптомы:
|
| Подслизистый | Встречается в 2-6% случаев. Гнойник расположен под слизистой оболочкой и выпячивается в просвет прямой кишки. Симптомы:
|
| Пельвиоректальный | Встречается у 2-7% пациентов. Это наиболее тяжелая разновидность парапроктита, так как гнойник расположен наиболее глубоко, в полости таза. Симптомы в начале заболевания:
Симптомы на 7-20-й день заболевания (когда происходит нагноение в околопрямокишечной клетчатке):
|
| Ретроректальный | Встречается у 1-2% пациентов. Симптомы:
|
При остром парапроктите, по мере расплавления тканей и увеличения размеров гнойника, состояние больного постепенно ухудшается. Затем гнойник прорывается – образуется свищ, и гной выходит наружу. Состояние пациента улучшается, симптомы стихают.
Иногда после этого происходит выздоровление. В других случаях свищ остается – в него постоянно заносится кал и газы, благодаря чему воспалительный процесс поддерживается.
Причины перехода острого парапроктита в хронический:
- отсутствие адекватного лечения;
- обращение пациента к врачу уже после того, как гнойник вскрылся;
- ошибки врачей, недостаточно эффективное лечение.
Гнойная инфекция может распространяться на жировую клетчатку таза. Иногда в результате этого происходит расплавление стенки прямой кишки, мочеиспускательного канала. Известны случаи, когда гной прорывался в брюшную полость, приводя к развитию перитонита.
Чаще всего хронический парапроктит протекает волнообразно. Вслед за улучшением состояния и кажущимся выздоровлением наступает очередное обострение.
| Стадия парапроктита | Описание | Симптомы |
| Обострение | В закрывшемся свище накапливается большое количество гноя. Состояние больного ухудшается. В определенный момент времени свищ снова вскрывается, из него начинает выделяться гной. |
|
| Улучшение состояния | После очищения свища от гноя воспаление стихает. Постепенно свищ закрывается. Но заболевание не проходит. | Состояние больного улучшается. Температура снижается, боль уменьшается и проходит совсем. |
Сначала доктор опрашивает пациента.
Он может задать вопросы:
- Какие симптомы беспокоят?
- Как давно они появились? После чего? Как изменялись со временем?
- Повышалась ли температура тела? До каких значений?
- Нормален ли сон и аппетит?
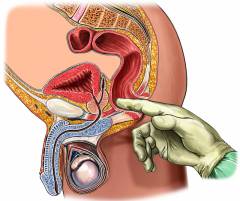
В целом диагностика острого парапроктита достаточно проста. Обычно врач устанавливает диагноз сразу после осмотра.
При остром парапроктите диагноз ясен без дополнительного обследования. Хирург назначает общий анализ крови, мочи. Исследования, при которых в прямую кишку вводят специальные инструменты (аноскопия, ректороманоскопия) не проводят, так как при остром парапроктите они очень болезненные, а диагноз ясен и без них.
Обследование при хроническом парапроктите:
| Название исследования | Описание | Как проводится? |
| Зондирование свища | Исследование, во время которого в свищ вводят металлический зонд. Цели проведения:
| Обычно пациента укладывают на спину с раздвинутыми ногами на гинекологическом кресле. Процедура может быть болезненной, поэтому врач, как правило, вводит пациенту анестетики или обезболивающие препараты. Зонд представляет собой тонкий металлический стержень, на конце которого находится округлое булавовидное расширение. Одновременно врач может ввести в прямую кишку палец для того, чтобы ощупать ткани между пальцем и зондом, определить их толщину (это косвенный признак сложности свища). 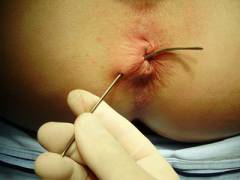 |
| Аноскопия | Эндоскопическое исследование, во время которого в прямую кишку вводится специальный инструмент, — аноскоп, — диаметром примерно 1 см, с миниатюрной видеокамерой на конце. | В среднем исследование занимает 15 минут. Обычно оно безболезненное. Если пациента беспокоят боли, то врач может использовать анестетик, например, лидокаин. Пациента укладывают на бок, либо просят встать на кушетку на четвереньки, опершись на колени и локти. Врач вводит аноскоп в задний проход пациента и проводит осмотр. При этом можно оценить состояние слизистой оболочки, увидеть крупные свищевые отверстия, рубцы. 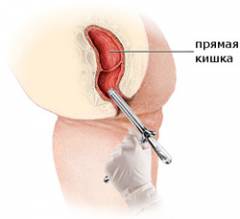 |
| Ректороманоскопия | Эндоскопическое исследование, во время которого в прямую кишку вводят ректороманоскоп – металлический инструмент с видеокамерой. От аноскопии ректороманоскопия отличается тем, что инструмент вводится глубже, врач может осмотреть прямую кишку и вышележащий отдел кишечника – сигмовидную кишку. | Пациента укладывают на левый бок или просят встать на кушетку на четвереньки. Врач смазывает ректороманоскоп вазелином и вводит в задний проход пациента. В это время пациента просят расслабить правое плечо. Продвигая инструмент, врач проводит осмотр слизистой оболочки прямой, сигмовидной кишки. Обычно ректороманоскопию проводят для того, чтобы отличить парапроктит от других заболеваний. 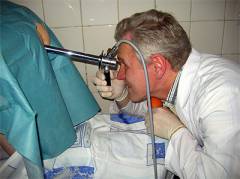 |
| Проба с красителем | Цель: Обнаружить внутреннее отверстие свища, которое находится на слизистой оболочке прямой кишки. Суть метода: В наружное отверстие свища на коже вводят краситель. Он проходит через весь свищ и достигает внутреннего отверстия, из которого начинает выделяться. | Для проведения пробы с красителем обычно используют 1% раствор метиленового синего. Это вещество имеет яркий синий цвет и является антисептиком. Для обнаружения выделения метиленового синего из внутреннего отверстия свища применяют аноскопию. 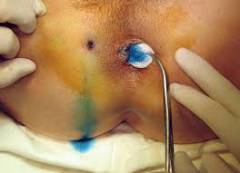 |
| Фистулография | Рентгеновское исследование, во время которого свищ прокрашивается рентгенконтрастным веществом. При этом становятся видны все ответвления, карманы, имеющиеся по ходу свища. | В наружное отверстие свища вводят рентгенконтрастный раствор. После этого выполняют рентгенографию. На снимках хорошо виден свищ и все его ответвления. Исследование безболезненно и безопасно. 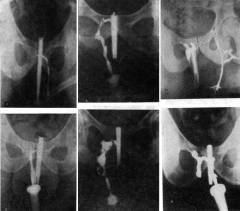 |
| УЗИ с применением ректального датчика | Используют специальный УЗ-датчик, который вводят в прямую кишку. При этом врач может обнаружить пораженную крипту и свищевой ход. | Подготовка к исследованию: Перед проведением УЗИ пациенту ставят очистительную клизму. Проведение исследования: Используется специальный тонкий датчик, который вводится в прямую кишку. В целях гигиеничности врач надевает на датчик презерватив. Пациента укладывают на левый бок или просят встать на четвереньки на кушетку. При положении на левом боку в момент введения датчика просят расслабить правое плечо. Врач оценивает состояние прямой кишки, крипт, наличие свищевого хода по изображению, которое видит на мониторе. Исследование безопасное и безболезненное (но стоит приготовиться к тому, что будет некий дискомфорт).  |
При остром парапроктите показана операция. Её необходимо выполнить как можно раньше (хирургическое вмешательство при остром парапроктите относится к категории неотложных). В противном случае возможно развитие осложнений и переход острого парапроктита в хронический.
Перед операцией назначается стандартное обследование, включающее:
- общий анализ мочи;
- общий анализ крови;
- электрокардиографию;
- осмотр анестезиолога.
Предварительно хирург и анестезиолог информируют пациента об особенностях операции и наркоза, рассказывают о возможных осложнениях и рисках. Пациент должен подписать письменное согласие на проведение хирургического вмешательства и наркоза.
Местное обезболивание при операции по поводу острого парапроктита применять нельзя, так как оно чаще всего не способно полностью устранить боль. Введение иглы может способствовать распространению гноя.
Применяется общий наркоз: масочный или внутривенный.
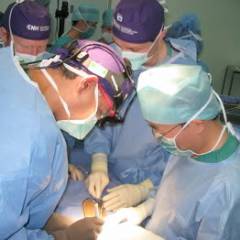
- Хирург уточняет расположение гнойника при помощи осмотра прямой кишки на ректальных зеркалах.
- Затем вскрывают гнойник и очищают от гноя. Хирург должен внимательно исследовать полость, вскрыть все карманы, разрушить имеющиеся перегородки.
- Полость гнойника промывают раствором антисептика.
- В ране оставляют дренаж (выпускник, через который оттекает гной, сукровица).
- В прямую кишку может быть вставлена специальная трубка для отвода газов.
- В дальнейшем ежедневно проводятся перевязки, больному назначают антибиотики.
Консервативное лечение хронического парапроктита
Хронический парапроктит удается вылечить без операции крайне редко.
Показания к консервативной терапии:
- у пожилых пациентов, имеющих противопоказания к хирургическому вмешательству;
- во время подготовки к операции.
Методы лечения:
| Метод | Описание | Применение* |
| Сидячие ванны | Теплая ванна помогает облегчить течение болезни, уменьшить симптомы. | Сидячие ванны принимают после акта дефекации 1 раз в сутки в течение 15 минут. Можно добавлять в воду отвары лекарственны растений (ромашка, календула). Продолжительность курса лечения – 2 недели. |
| Промывание свища антисептическими растворами | Антисептики, введенные в свищевой ход, способствуют уничтожению инфекции, быстрому и эффективному очищению. | Раствор антисептика вводят в свищ на коже при помощи тонкого катетера или шприца. Можно использовать разные растворы, например, хлоргексидина, фурацилина, «Декасана». В свищ вводят по 5-10 мл антисептика 1 раз в день.  |
| Введение антибиотиков в свищевой ход | Антибактериальные препараты уничтожают возбудителей парапроктита. Перед началом лечения нужно провести бактериологическое исследование гноя из свища, определить чувствительность возбудителей к антибиотикам. | Применяются разные антибиотики по назначению врача. Их вводят в свищ на коже в виде растворов при помощи катетера или шприца. |
Микроклизмы:
| Свойства облепихового масла:
Свойства колларгола: | Для микроклизмы используют резиновую спринцовку или шприц на 150-200 мл. В них набирают облепиховое масло или раствор колларгола, подогретые до температуры 37°C. Проведение процедуры:
|
*Информация представлена исключительно в ознакомительных целях. Лечение должно проводиться только по назначению и под контролем врача.
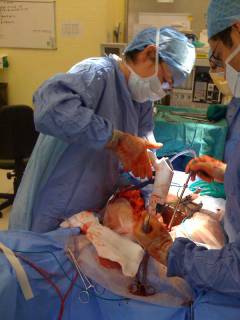
- во время обострения – срочное хирургическое вмешательство, не откладывая;
- при подостром течении (когда в стенке прямой кишки имеются воспалительные уплотнения): операция проводится после консервативного лечения в течение 1-3 недель;
- во время улучшения состояния – проводится консервативная терапия до очередного обострения.
Операция по поводу хронического парапроктита и свища прямой кишки проводится под общим наркозом. Предварительно пациент проходит обследование, подписывает согласие на проведение операции и наркоза.
В ходе хирургического вмешательства иссекают свищ и рубцы, вскрывают и очищают все гнойные полости. Хирургическая тактика, которую выбирает хирург, и тяжесть операции зависят от расположения, размеров свища.
При остром и хроническом парапроктите не существует специальной диеты. Но соблюдение некоторых рекомендаций по режиму питания поможет облегчить течение заболевания:
источник