Давайте для начала разберем, что же такое гепатит. Под гепатитом принято понимать воспалительный процесс тканей печени. Вызывать вирусный гепатит может огромное количество вирусов. Такие как: вирус гепатита А, вирус гепатита В, вирус гепатита С, вирус гепатита D, вирус гепатита Е и так далее. По клинической картине различают 3 вида гепатитов:
- острый вирусный;
- первично-хронический;
- вторично-хронический.
Пути передачи гепатитов различны. Давайте рассмотрим несколько видов гепатитов.
| Вид гепатита | Пути передачи |
| А | через кал и слюну (биологическую жидкость) |
| B | половой контакт, сперму, кровь, перинатально, (биологическую жидкость) |
| C | через кровь |
| E | через кал и слюну (биологическую жидкость) |
| D | половой контакт, кровь, сперму (биологическую жидкость) |
У всех вирусных болезней есть период инкубации — отрезок времени после заражения до появления начальных симптомов. Инкубационный период гепатита определяется его разновидностью. Гепатит в инкубационный период никак себя не проявляет, поэтому человек не подозревает о присутствии плохих клеток в организме.
| А | от недели до 6 недель |
| B | от 7 недель до 23 недель |
| C | от 5 недель до трех месяцев |
| E | от недели до двух месяцев |
| D | не известен |
По статистике часто встречающиеся виды гепатитов — это В и С. Во всем мире люди, страдающие хроническими гепатитами: В — около 245 млн., С — около 155 млн.
При этом смертность от данных гепатитов в среднем 510 тысяч больных в год по причине отсутствия симптоматики у 40% зараженных. Без лечения развивается цирроз — на протяжении 12-22 лет.
– Насколько распространён гепатит С в нашей стране?
– В российском регистре больных гепатитом С около 500 тысяч человек. На самом деле их гораздо больше. По данным профессора Владимира Чуланова, в нашей стране выявлено лишь 43% больных гепатитом С. Остальные живут и не знают о своём диагнозе или же врачи просто не внесли их в регистр. Ведь в его составлении участвует лишь 70 регионов нашей страны из 82.
Источник: http://www.aif.ru/, 03/10/2017
Статья из газеты: Лекарственное обозрение № 18 26/09/2017
Гепатит В опасен тем, что определить его можно не сразу. Если сразу не диагностировать и не лечить гепатит, то это приводит к летальному исходу. Также гепатит В может быть причиной развития:
- диффузных изменений печени,
- синдрома Жельбера,
- поражения сердца, почек.
Немало случаев осложнений гепатита В, а именно отека мозга.
Гепатит С тяжело поддается лечению, в основном у 80% зараженных гепатитов С происходят осложнения. А именно:
- цирроз печени,
- печеночная недостаточность,
- печеночная энцефалопатия,
- печеночно-клеточный рак.
К парентеральным гепатитам относятся те, которые передаются через кровь, сперму и любые другие выделяемые жидкости зараженным человеком. В группу парентеральных гепатитов входят гепатиты B, D, C, F, G.
В основном, симптомы парентеральных гепатитов не проявляются, что несет огромную опасность для зараженного человека. Бессимптомное развитие болезни без необходимого лечения приводит к необратимым последствиям, вплоть до цирроза печени и рака. Но имеются признаки, при которых необходимо срочно обратиться для начала к терапевту:
- незначительное изменение цвета кожи и белков глаз в желтый цвет;
- повышение температуры тела;
- частое чувство тошноты;
- заметное потемнение мочи;
- изменение цвета кала (светлый);
- снижение аппетита;
- общая слабость.
Хронический гепатит долгое время может протекать без симптомов. Заболевший может жаловаться на гастрит, синдром хронической усталости, артрит или что-то другое, а может с этими недомоганиями и не обратиться к доктору вовсе. Со своей стороны, врачи, также могут пропустить гепатит, если не возьмут специальные анализы на печёночные пробы.
Парентеральные гепатиты передаются от больного человека к здоровому. Выделяют несколько путей:
- использование одноразовых медицинских инструментов ни один раз, а несколько раз (наркоманы);
- от матери к ребенку через плаценту;
- через грудное молоко;
- несоблюдение правил личной гигиены (использование бритвенных станков, носового платка и т.д);
- незащищенный половой контакт.
Непосредственно каким гепатитом можно заразиться описано выше в таблице.
Что относится к биологическим жидкостям, через которые непосредственно происходит заражение? Это: кровь, материнское молоко, желчь, моча, сперма, влагалищные выделения, слюна.
Любая медицинская процедура, связанная с проникновением через естественные внешние барьеры организма (кожа, слизистые оболочки) несет в себе фактор риска, если используется неодноразовый инструментарий.
Совсем недавно гепатит С считался неизлечимым заболеванием, однако сегодня у больных появилась надежда на полное выздоровление. Для лечение главными правилами считаются: соблюдение диеты и курс приема антибиотиков. В настоящее время в лечении гепатита С произошли большие сдвиги.
– Когда же произошёл этот прорыв в лечении гепатита?
– В Европе первые препараты прямого противовирусного действия были зарегистрированы в 2011 году, в России – в 2013‑м. Вслед за этим за короткий отрезок времени на рынок было выведено много лекарственных средств, в том числе и препаратов прямого противовирусного действия, у которых эффективность порядка 95–100% – в зависимости от разновидности вируса, состояния печени. Причём эти препараты пероральные – не требуются инъекции. В нашей стране первый безинтерфероновый режим, состоящий из трёх препаратов прямого противовирусного действия, был зарегистрирован в 2015 году.
Источник: http://www.aif.ru/, 03/10/2017
Статья из газеты: Лекарственное обозрение № 18 26/09/2017
- Основа — это вакцина, которая способная защитить организм. Вакцина показана определенным категориям:
- детям — трехкратно;
- студентам не привитым ранее;
- пациентам перед переливанием крови;
- люди которые имеют контакт с больным;
- перед операцией, если ранее не было вакцинации.
- Постоянный половой партнер.
- Презервативы.
- Правильная личная гиена (использование только своих средств — бритв, зубных щеток, ножниц и тд).
- Отказ от алкоголя.
Во время беременности женщина становится на учет в женскую консультацию. Там она сдает анализы, в том числе и на гепатиты.
Если анализ приходит положительный, то ее направляют на повторный анализ. Если женщина все таки заражена парентеральным гепатитом, то ей назначают кесарево сечение. Так как ребенок может заразиться при прохождение по родовым путям во время родов.
Ребенку при этом в первый же день делают иммуноглобулин и вакцинацию по стандартной схеме.
Возбудитель данного заболевания является вирус, содержащий молекулу ДНК. В частицах которых имеется молекула Дейна, которая и вызывает инфекционной заболевание опасное для организма. В её состав входят:
- HBsAg (которое способствует длительному существованию в организме),
- HBcAg (отвечает за внедрения вируса).
Сам вирус имеет следующие свойства:
- не выдерживает высоких температур, гибнет при кипячении в течении одного часа;
- хорошо переносит мороз и заморозку;
- помимо человека в окружающей среде может существовать в течении одного месяца;
- не поддается воздействию химии (например, не погибает от хлорки);
- гибнет от воздействия спирта 80%.
- Парентеральный путь — через медицинские манипуляции, например, такое как переливание крови. А также: неправильно продезинфицированный медицинский инструмент, через маникюрные и педикюрные манипуляции. Реже встречается в парикмахерских.
- Половой путь — незащищенный половой акт с зараженным человеком. Также возможно заражение при нетрадиционном сексе — анальном, оральном. Вирус передается через биологические жидкости: сперму, выделения из влагалища, кровь и слюну.
- Бытовой путь — несоблюдение правил личной гигиены. Когда пользуются не своими предметами (бритва, зубная щетка и даже полотенце).
- Вертикальный путь — от матери к ребенку через родовые пути во время родов.
Само воздействие вируса на организм происходит по следующей схеме:
- вирус проникает в организм одним из путей передачи и внедряется в кровеносную систему, затем распространяется на печени;
- далее в печени происходит размножение частиц вируса;
- потом начинается разрушение клеток печени, которые способны внедряться в кровеносную систему, что способствует поражению других органов;
- затем медленно наступают необратимые изменения самой печени.
Инкубационный период гепатита В от 7 недель до 23 недель. Как показывает практика, в среднем составляет около трех месяцев. За это время зараженный человек ничего не подозревает о своей болезни. Никаких признаков нет.
После инкубационного периода, начинают появляться первые признаки и их называют безжелтушный период, который длиться, в среднем, две недели. При этом наблюдаются:
- появление простуды;
- слабость организма;
- заложенность носа;
- головные боли;
- повышение температуры тела;
- может возникнуть тошнота и рвота;
- ближе к концу периода геморрагический синдром (кровоточивость десен, носовые кровотечения).
Потом наступает желтушный период. Его продолжительность около месяца (но может наблюдаться и более). Он характеризуется:
- все первоначальные симптомы обостряются;
- отсутствует аппетит;
- больной начинает терять массу тела;
- чувство постоянной тошноты;
- рвота;
- моча меняет цвет на более темный;
- потом начинают желтеть склеры глаз, слизистые и ладони;
- самым последним этапом — желтеет кожа.
Когда начинается изменять цвет кожи, то это все сопровождается зудом, у женщин может придти менструация.
Со стороны сердечно-сосудистой системы наблюдается снижение АД, пульс становится редким.
Как правило наступает не ранее чем через 4-5 месяцев. Характеризуется изменением в лучшую сторону анализов. Уменьшением объема печени, постепенным снижением симптоматики. Но данный период зависит только от: ранней диагностики, правильного лечения, соблюдения лечения и диеты. Так у многих пациентов выздоровления не наступает.
Основной диагностикой считаются лабораторные исследования. Выделяют несколько видов:
- Метод ИФА. Определяют наличие вируса в организме.
- ПЦР диагностика. Выделяет ДНК вируса, является 100% достоверным.
- Биохимический анализ крови. Говорит о наличии воспалительных процессов в печени.
Исследования на анти-тела при гепатите В
| Наименование вещества | В норме |
| HBsAg | Отрицательный маркер |
| HBeAg | Отрицательный маркер |
| Anti-НВс IgG | Положительный (свидетельствует об формировании иммунитета к заболеванию) /отрицательный маркер |
| Anti-НВс IgM | Отрицательный маркер |
| Anti-НВе | Положительный (формирование иммунитета)/отрицательный маркер |
| Anti-HBs | Положительный (формирование иммунитета)/отрицательный маркер |
| Билирубин | Непрямого — не более 17 мкмоль/л Всего — не более 20,5 мкмоль/л |
| Альбумин | От 35 до 50 г/л |
| Общий белок | У взрослых от 65 до 84 г/л |
| ГГТ | У мужчин — 10-71 ед/л Лечение гепатита В в основном проводят в стационаре. Лечение назначает врач, строго индивидуально. Схему лечения назначают по результатам анализов. Общие рекомендации такие:
Непосредственно схемы лечения врач назначает в зависимости от степени заражения и поражения печени. В основном используют такие схемы:
При необходимости назначают диуретики, препараты улучшающие пищеварение, спазмолитики. Эффективность лечения наблюдается путем постоянной сдачи анализов.
Основными осложнениями считаются — острая печеночная недостаточность и печеночная энцефалопатия. Гепатит С вызывается вирусной частицей размером 30-60 нм, которая относится к Flaviviridae (семейство вирусов, которое передается членистоногими). Вирусы HCV содержатся в крови. Заражение происходит через кожу (слизистые), в основном, поврежденные, через кровь.
Выделяют две формы: острая и хроническая. Хронический гепатит долгое время протекает без симптомов. Определить можно с помощью специальных анализов на печёночные пробы. От непосредственного заражения проходит от 5 недель до трех месяцев. В среднем, клинику можно уже распознать через полтора, два месяца. Но как показывает практика, в 55% клинические симптомы не возникают. И человек не догадывается о наличии заболевания в течении многих лет. Но при этом является потенциально опасным для окружающих людей. В основном, узнают о своей болезни при прохождении лабораторных анализов. Зараженный человек может через 20 лет с момента заражения почувствовать симптомы заболевания. В первые 5-10 лет с момента заражение симптомы, как правило, не проявляются. За это время гепатит С переходит в хроническую форму. При этом могут ощущаться:
Диагностика делится на 2 этапа.
Затем, сделав определенные анализы, оценивают степень поражение печени. Для этого проводят ультрозвуковое исследование и делают биопсию. Также проводят тест на выявление генотипа штамма гепатита С. Так как известно 6 генотипов, которые могу по разному себя вести. Ранняя диагностика может не только предотвратить серьезные проблемы со здоровьем, но и исключить смертельный исход. Поэтому тестирование рекомендуют проходить людям, имеющим большой риск к заражению:
Полное излечение организма зависит от штамма вируса и характера заболевания. Прежде всего прописывается строгое соблюдение диеты № 5, в которой строго ограниченно употребление жиров, соленного, жаренного, консервации. Рекомендуют увеличение количества жидкости, клетчатки. Исключен алкоголь. Специфическое лечение. Стандартные схемы лечения Гепатита С постоянно меняются. В настоящее время ВОЗ рекомендует схему лечения пангенотипическими ППД и упрощенного лабораторного мониторинга. В основном назначают интерферон с рибавиром, также включают препараты антидепрессанты. В индивидуальных случаях добавляют спазмолитические препараты, антигистамины и витамины. При осложненной ситуации в курс лечения вводят схемы лечения цирроза печени. Например, комбинированное лечение с курсом химиотерапии.
Источник: http://www.aif.ru/, 03/10/2017 При раннем выявлении и правильном лечении, с соблюдением всех правил прием таблеток и диеты, наступает выздоровление. Или гепатит С становится хронической формой, что приводит к циррозу и летальному исходу. источник Вирусный гепатит А представляет собой острое инфекционное заболевание, поражающее печень. Болезнь Боткина (другое название заболевания) характеризуется доброкачественным течением и сопровождается некрозом гепатоцитов. Заболевание относится к группе кишечных патологий, так как имеет фекально-оральный путь передачи. В клинической картине патологии выделяют несколько периодов:
Диагностика заболевания осуществляется на основании биохимического анализа крови и по результатам РИА и ИФА. Диспансеризация при вирусном гепатите А требуется только в случаях тяжелого течения болезни, грозящего человеку появлением серьезных осложнений в организме. Проведение амбулаторного лечения гепатита А предполагает соблюдение диетического питания и использование симптоматической терапии.
При комнатной температуре жизнеспособность вирусных частиц сохраняется на протяжении нескольких недель, при проведении кипячения гибель наступает спустя 5 минут, а под воздействием УФ-излучения гибель наступает спустя одну минуту. Вирус способен сохранять жизнеспособность на протяжении некоторого времени в водопроводной хлорированной воде. Передаваться возбудитель патологии может при помощи фекально-орального механизма. Чаще всего инфицирование происходит водным и алиментарным путем. В некоторых случаях возможно инфицирование контактно-бытовым путем при использовании предметами общего пользования и посудой. Вспышки инфекции происходят при попадании инфекции в водные резервуары, пищевой путь заражения возможен при потреблении в пищу загрязненных продуктов питания. Чаще всего контактно-бытовым путем происходит передача вируса в детских коллективах при недостаточном внимании санитарно-гигиеническому состоянию. У человека естественная восприимчивость к возбудителю является высокой, наибольшая в детском допубертатном возрасте. Вырабатываемый иммунитет длительный.
Больной человек с калом выделяет в окружающую среду большое количество вирусных частиц. После выделения в окружающую среду вирус способен попасть в воду, на продукты питания и предметы для бытового использования. При проникновении вирусных частиц в ротовую полость здорового человека, восприимчивого к инфекции, то наблюдается инфицирование и развитие гепатита. Для патологии не характерно наличие передачи воздушно-капельным и трансмиссивным путем. Инфекция передается исключительно контактным путем. Врачами выделяется несколько факторов передачи гепатита А. Наиболее распространенными ситуациями, при которых происходит инфицирование, являются следующие:
Существует целый спектр факторов риска развития патологии в организме человека, основными среди них являются следующие:
Первые признаки интоксикации проявляются в конце инкубационного периода. Интоксикация организма проявляется появлением общего недомогания, повышенной утомляемости, вялости и потерей аппетита. Преджелтушный период может характеризоваться повышением температуры, ознобом и лихорадкой. Появление этих симптомов связано с реакцией иммунной системы на присутствие в крови вируса гепатита. Повышение температур является аутоиммунным ответом организма на появление вирусных частиц в составе крови. Длительность преджелтушного периода может колебаться от 3 до 7 суток. Желтушный период болезни характеризуется накоплением в крови желчного пигмента билирубина, представляющего собой продукт распада эритроцитов в печени. В нормальном состоянии продукт связывается белками плазмы крови, но при нарушении функционирования печени билирубин не транспортируется в желчь и возвращается назад в состав крови. На начальном этапе желтушной стадии наблюдается пожелтение слизистой под языком, следом начинается пожелтение склеры глаз и кожных покровов. Кожные покровы желтеют при достижении концентрации билирубина в крови 200-400 мг/л. После появления желтухи происходит нормализация температуры тела. В желтушный период наблюдается потемнение мочи. Изменение окраски возникает вследствие того что избыток билирубина и уробилина начинает выводиться почками в составе мочи. В этот же период наблюдается обесцвечивание кала, которое вызвано снижением поступления в кишечник стеркобилина – пигмента, получаемого при разрушении эритроцитов в печени. Желтушный период болезни сопровождается появление болевых ощущений в правом подреберье, что вызвано поражением клеток печени вирусом и их гибель. Этот процесс приводит к формированию отечности печени. Размер органа увеличивается и растягивает чувствительную капсулу, что и вызывает боль. Еще одно проявление патологии в желтушный период – увеличение размеров селезенки. Одновременно с указанными признаками у больного появляются:
Дальнейшее прогрессирование заболевания провоцирует появление болевых ощущений в мышцах и ломоты во всем теле. Может возникать чувство кожного зуда, который спровоцирован повышением желчных кислот в составе плазмы крови, что приводит к развитию аллергической реакции. Для диагностики заболевания проводится осмотр больного и взятие крови и мочи для общего анализа. В крови регистрируется понижение количества лейкоцитов и увеличение числа лимфоцитов, помимо этого повышается СОЭ. Обработка данных полученных при биохимическом анализе крови выявляет повышенную активность аминотрансфераз и повышенное количество билирубина. В крови при биохиманализе выявляется снижение количества альбумина и протромбинового индекса. Для специфической диагностики применяется ИФА и РИА, которые выявляют наличие специфических антител. ПЦР применяется для выявления характерной для вируса гепатита РНК. Выделение возбудителя является возможным, но в эпидемиологии при диагностировании заболевания такая процедура не проводится.
Используемая терапия направлена на устранения характерных для болезни симптомов, снятие интоксикации организма и ускорение процессов обеспечивающих восстановление функциональных возможностей печеночной ткани. В процессе проведения лечения применяется комплексный подход. Такая терапия предполагает использование для медикаментозного воздействия на организм препаратов относящихся к разным фармакологическим группам. Основными группами медикаментов, применяемыми при лечении вирусного гепатита А, являются:
В период инфекции следует придерживаться принципов дробного питания. В сутки должно быть не менее 5-6 приемов пищи, употреблять еду нужно небольшими порциями. Такой подход к построению режима питания позволяет максимально качественно переваривать поступающую в органы ЖКТ еду и значительно снизить нагрузку на органы пищеварения. При наличии у больного гепатита А, в число разрешенных продуктов входят:
Исключения из рациона питания требуют следующие компоненты рациона:
Диетическое питание следует соблюдать на протяжении болезни и в период восстановления функционирования печени. Длительность восстановительного периода составляет от 3 до 6 месяцев. Ограничение в потреблении углеводов и жиров позволяет предупредить развитие жировой дегенерации органа.
Исход вирусного гепатита А зависит от тяжести течения патологии, но, как правило, прогноз на выздоровление положительный. Чаще всего гепатит А не провоцирует развитие осложнений в работе организма. Последствия по данным медицинской статистики регистрируется только у 2% пациентов, заболевших этой болезнью. Проблема возникает только в случаях нарушения принципов лечения болезни. К группе риска относятся люди, не соблюдающие в период лечения рекомендации, полученные от лечащего врача, а также пациенты, не соблюдающие принципы правильного диетического питания и злоупотребляющие алкоголем.
Профилактика распространения заболевания предполагает проведение в очаге возникновения болезни противоэпидемических мероприятий. В помещении, где находится больной, требуется регулярно проводить мероприятия по дезинфекции. Для предупреждения инфицирования рекомендуется проведение вакцинации населения. Стоимость вакцины является достаточно высокой, поэтому она не включена в список обязательных прививок. Помимо этого, для предупреждения распространения болезни требуется соблюдать элементарные санитарно-гигиенические правила. источник Именно такой вопрос возникает у человека любого возраста после контакта с больным человеком. Как передается гепатит А, насколько велики шансы заболеть этим заболеванием, какие меры предосторожности следует соблюдать – на все эти вопросы существуют достаточно конкретные ответы. Соблюдая простые и понятные правила, человек практически не может заразиться этим вирусным заболеванием. Ваш ребенок постоянно болеет? В этом виновато много факторов. От плохой экологии, до ослабления иммунитета ПРОТИВОВИРУСНЫМИ ПРЕПАРАТАМИ! Чтобы в корне изменить ситуацию, необходимо не губить иммунитет, а ПОМОГАТЬ ЕМУ. От свойств возбудителя, в данном случае определенных характеристик вируса гепатита А, напрямую зависят возможные пути передачи инфекции. Вирус размножается преимущественно в клетках печени, в меньшей степени – в желчевыводящих путях и клетках эпителия пищеварительного канала. Вирус гепатита А устойчив к действию ряда факторов внешней среды, а именно к хлору и дезинфектантам, низкой температуре. Таким образом, данный возбудитель может проникать в водопроводную воду и прекрасно в ней сохраняться, а инфекция – передаваться несмотря на традиционное хлорирование водопроводной воды. Гепатит А относится к группе антропонозных инфекций с преимущественным фекально-оральным механизмом передачи. Это означает, что в любой ситуации источником инфекции является больной человек. Выделение вируса достаточно длительное: начинается в инкубационном (скрытом) периоде и заканчивается иногда даже несколько позднее, чем клиническое выздоровление пациента. Таким образом, человек представляет опасность для окружающих в течение всей болезни и даже до появления клинической симптоматики. В течении вирусного гепатита А выделяют следующие периоды:
Еще одна важная деталь: в одинаковой степени опасен человек с явно желтыми кожными покровами (так называемая манифестная форма болезни) и без существенного изменения общего состояния (так называемая безжелтушная форма). Кроме того, при гепатите А достаточно часто развивается так называемые скрытые или абортивные формы болезни. Человек никак не ощущает признаки заболевания собственного организма, при этом он выделяет возбудитель инфекции в окружающую среду и заразен для других людей. С этой точки зрения, для здоровых людей наибольшую опасность представляет человек с безжелтушной формой болезни. Никакие противоэпидемические мероприятия в данном случае не проводятся, так как такое состояние редко диагностируется. Человек с явной желтухой подлежит госпитализации и изоляции, все окружающие его предметы – дезинфекции. Многим знакомы эти ситуации:
Необходимо укреплять ИММУНИТЕТ ВАШЕГО РЕБЕНКА! Современные медицинские книги указывают следующие возможные пути заражения гепатитом А: Все способы передачи предполагают определенные ситуации, опасные в плане инфицирования. В одних случаях заражение мало вероятно, в других – с точностью до наоборот. Для гепатита А не типична передача воздушно-капельным путем и трансмиссивным. Воздушно-капельный механизм передачи – это инфицирование при вдыхании воздуха, содержащего капельки слизи с носоглотки больного. Поскольку вирус гепатита не размножается в дыхательных путях, инфицирование только при общении (без непосредственного контакта) с больным человеком невозможно.
Чаще всего гепатит А передается именно через контаминированную (загрязненную вирусом) воду. Для так называемых «водных вспышек» типичны: быстрое увеличение количества заболевших, массовость заболевания среди проживающих в определенной местности или зоне. Реализация водного пути передачи возможна в следующих ситуациях:
Вирусный гепатит А при реализации водного пути передачи может охватывать целый населенные пункты, организованные детские коллективы закрытого и открытого типа. Вирусный гепатит А нередко передается пищевым путем, для реализации которого опасны следующие ситуации:
Пищевой путь передачи наиболее типичен для детских коллективов, которые питаются в одном учреждении общепита (например, школьная столовая). Распространению способствуют несоблюдение гигиенических навыков, отсутствие мыла и прочее. Заражающий окружающих больной человек прикасается к множеству предметов, посредством которых вирус передается другим людям. Контактный путь передачи реализуется:
Все способы заражения гепатитом А могут быть реализованы как в домашних условиях, так и на общественной территории. Посещение предприятий общественного питания любого класса, туалетов общего пользования повышает риск инфицирования. Гепатит А, передающийся «через грязные руки», имеет ряд закономерностей:
Передача гепатита А – процесс достаточно легкий, но правила предупреждения этой болезни также просты, понятны и доступны человеку любого возраста. источник Гепатит А – это заболевание Боткина или же желтуха, которая известна многим, потому что болезнь встречается среди пациентов самого разного возраста. Ученые смогли установить, что ежегодно в больницах фиксируется примерно 1,5 млн. инфицированных людей, но это не окончательное число. Известно, что недуг способен протекать без явных признаков и осложнений для больного, потому некоторые люди даже не знают, что произошло заражение и не обращаются за помощью к врачу. Распространённая аудитория для гепатита А – дети в возрасте от трех до десяти лет. Необходимо внимательно отнеситься к заболеванию, чтобы избежать осложнений. В статье вы найдете информацию о том, кто наиболее подвержен заражению, вероятность и ппути передачи инфекции, а также способы уберечь себя от гепатита А. Гепатит А называют детской инфекцией. В большинстве случаев это касается стран, которые развиваются и имеют пока пониженный уровень социального, а также экономического развития. Многие дети болеют заболеванием еще до 10 лет и имеют к нему пожизненный крепкий иммунитет. Исследования показали, что количество больных, у которых проявлялись симптомы гепатита А намного меньше числа людей, имеющих антитела к этому вирусу. Данный факт говорит о том, что заболевание часто себя никак не проявляет и не имеет вирыженных признаков. В хорошо развитых и стабильных странах «недуг грязных рук» не так распространен, потому как там на высоком уровне соблюдается личная гигиена, а коммунальные службы прекрасно справляются со своими задачами. Чтобы выяснить вероятность самого риска инфицирования, проводят специальное исследование крови на малейшее наличие в организме антител к гепатиту А класса обозначенного иммуноглобулина группы G. При обнаружении этих частиц в крови можно говорить о наличии сильного иммунитета к инфекции, то есть возможность заражения близится нулю, а вакцинация для защиты организма не требуется. Если же антител нет, то риск возрастает, а потому нужно отправляться на прививку в больницу. Специалисты выделяют несколько групп людей, которые нуждаются в вакцинации по причине высокого риска инфицирования:
Можно контактировать с больным гепатитом А, если вы соблюдаете обычные правила гигиены. Детям же лучше быть изолированными от инфицированных. Если учесть все простые правила, можно запросто проживать на одной территории с членом семьи, который уже получил инфекцию. Такой способ передачи является самым известным и распространенным. Вирус гепатита типа А в достаточно большом количестве выделяется вместе с фекалиями в период всего бессимптомного периода течения болезни, а иногда и на ранних стадиях развития недуга, когда есть первичные клинические проявления. Инфицированный больной может и не подозревать, что в организме уже активно развивается болезнь. Огромную роль во всем этом играет и личная гигиена, которую многие просто не соблюдают. Передача вирусной инфекции гепатита может произойти и после тесного контакта с ранее инфицированным человеком. Это возможно в том случае, если выполняется уход за больным, который страдает от недержания кала или же мочи. Иногда приходится ухаживать за людьми, которые не могут самостоятельно применять меры личной гигиены, что и способствует заражению вирусом гепатита типа А. Вспышки гепатита часто фиксируются в детсадах, школах, больницах, домах для престарелых. В этих помещениях персонал постоянно находится в тесных контактах с людьми, за которыми надо ухаживать. В домашних условиях контакты также несут за собой угрозу инфицирования, которой просто невозможно иногда избежать. При половых контактах, особенно в случае его орально-анальной формы, происходит частое заражение гепатитом типа А, потому рекомендуется пользоваться презервативами. В период первичного развития болезни не стоит заниматься донорством, потому что повышается риск инфицирования плазмы. У вируса этого типа нет оболочки, потому он не может быть остановлен с помощью применения растворителей и детергентов. Обычные продукты крови, которые не были правильно и заранее обработаны, могут достаточно быстро привести к активной вспышке гепатита А у больных гемофилией. Но все же частота заражения опасным для здоровья вирусом в случае переливания крови не так высока, как при других способах передачи вирусной инфекции. Не заболеть данным гепатитом после произошедшего заражения вирусными клетками можно только тогда, когда ранее проводилась специальная вакцинация от этой инфекции и организм сформировал к ней имунитет. Если же тел для защиты нет, а вирус уже попал в кровь, то самого гепатита уже никак не избежать. Есть специализированный препарат — иммуноглобулин, который вводится в организм непосредственно перед возможным инфицированием или в ближайшее время после полученного заражения. Это дает возможность на определенный период защитить себя от заражения или активного развития болезни при уже состоявшемся инфицировании. Помните, что повторного заражения гепатитом типа А не происходит. Если в вашей семье уже есть больной, надо провести обследование абсолютно всех членов семье на распространение в организме антител, работающих против гепатита. Когда антител в организме нет, рекомендована вакцинация. Она проводится по направлению врача, который проверял ваше здоровье. Всегда соблюдайте обозначенные везде правила гигиены, которые помогут избежать недуга при контакте с болеющим:
Стоит обращать внимание на то, что вы едите, никогда не брать пищу грязными руками, на которых может быть ведь не только гепатит А, но и другие опасные недуги. Необходимо с раннего детства приучать детей мыть руки после улицы, контактов с животными. Еду стоит предавать термической обработке, чтобы в ней не содержалось никаких опасных вирусных инфекций и их возбудителей, которые приносят огромный вред организму. Пути попадания инфекции гепатита А в организм достаточно различны и требуют внимания среди взрослых, родителей и детей. Всегда обращайте внимание на то, что едите, чтобы не получалось контакта с грязной пищей или же блюдами, которые не имели должной термической обработки до подачи на стол. Для своевременного лечения необходимо сразу после контакта с больным или же повышенным риском заражения обратиться к специалисту, который сможет диагностировать у вас инфекцию посредством проведения необходимых развернутых анализов и осмотра пациента. Если в семье уже есть зараженный гепатитом типа А, также надо обратиться за медицинской помощью в виде вакцинации. Правильное соблюдение простых советов помогут избежать желтухи и инфицирования членов семьи. Также рекомендуется в странах с пониженным уровнем развития улучшить информирование людей о болезни, ее распространении и методах борьбы. Информация поможет людям не бояться данного недуга, а уметь его остановить и обезопасить себя от гепатита А, а также свою семью и детей. Многие болезни начинаются только по той причине, что люди не информированы о них и не знают правильных методов борьбы. Если же этот нюанс учесть, можно избежать вспышек гепатита А и его последствий. Если же инфицирование таки произошло, надо обратиться за квалифицированной помощью к лечащему врачу, который проведет точную диагностику с постановкой окончательного диагноза и лечением эффективными современными методами. Своевременное обращение к врачу поможет избежать нежелательных и опасных последствий болезни, а также инфицирования других людей, с которыми происходят последующие контакты. источник Пути передачи гепатита А – это наиболее распространённый вопрос среди людей любой возрастной категории и половой принадлежности, которые имели контакт с заражённым человеком. Подобное заболевание относится к группе кишечных инфекций, чем и отличается от других разновидностей поражения печени. Вирус гепатита А – HAV характеризуется своей устойчивостью к неблагоприятным внешним условиям. В окружающей среде при условии комнатной температуры он способен сохранять свою жизнеспособность неделями, в условиях холода — месяцами и годами при замораживании ниже двадцати градусов. Убить возбудителя можно только путём кипячения – гибель наступает примерно через пять минут. Гепатит А относится к группе антропонозных инфекций. Это означает, что источником инфицирования во всех случаях является человек, причём неважно, в какой форме протекает у него подобная патология. Основную роль в широкой распространённости подобного заболевания играют больные атипичными формами недуга, к которым можно отнести:
Из этого следует, что больные, в большинстве случаев, ведут активный образ жизни и контактируют с другими людьми, в частности детьми, что делает заразившегося человека скрытым и мощным источником инфицирования. Стоит отметить, что именно атипичное течение заболевания преобладает над типичными формами. Наибольшую опасность представляют люди, находящиеся в начале или конце инкубационного периода, длительность которого варьирует от двух недель до полутора месяцев, но зачастую не превышает трёхнедельного срока. Ещё одной важной детально считается то, что одинаково опасным будет человек как с манифестной формой недуга, так и с безжелтушной. Современная медицина выделяет следующие основные способы передачи вирусного гепатита А: Подобные пути того, как может передаваться болезнь Боткина, составляют общий механизм – фекально-оральный. Водный путь передачи гепатита А считается наиболее распространённым, поскольку вирус находится в загрязнённой воде. Для такого вида инфицирования типичны:
Осуществление водного пути заражения возможно в таких случаях:
Подобный способ инфицирования может вызвать вспышку гепатита А в целых населённых пунктах, детских и взрослых коллективах закрытого или открытого типа. Вторым путём того, как передаётся гепатит А является пищевой. Для его реализации опасны следующие случаи:
Помимо этого, заболеть можно в следующих случаях:
Такая возможность заражения наиболее характерна для детских коллективов в дошкольных и школьных учебных учреждениях. Передаваться вирус также может через заражённые предметы, к которым прикасался переносчик вируса. Контактный механизм передачи гепатита А может реализоваться на фоне:
Парентеральный путь заключается в контакте здорового человека с кровью больного. Как можно заразиться гепатитом А через кровь:
Среди менее распространённых механизмов того, как передаётся гепатит А можно выделить:
Стоит отметить, что болезнь Боткина не передаётся воздушно-капельным путём, даже при сильном кашле или чихании. Также не зарегистрированы случаи передачи вируса от матери к ребёнку во время беременности, родовой деятельности или грудного вскармливания малыша. Для подобного заболевания характерные сезонные вспышки и периодичность заболеваемости. Так, количество больных гепатитом А возрастает в летне-осеннее время года. Существует несколько групп людей, которые наиболее подвержены инфицированию таким вирусом. Основную категорию риска составляют:
Именно такие факторы передачи вируса гепатита А требуют вакцинации от такого заболевания, которую необходимо проводить как взрослым, так и детям. Такая мера является обязательной, несмотря на то, что недуг зачастую имеет благоприятный прогноз и довольно редко приводит к развитию осложнений. Стоит отметить, что основным отличием болезни Боткина от других вирусных поражений печени, является то, что после выздоровления у пациента формируется пожизненный иммунитет. Однако это не повод отказываться от вакцинации. Помимо этого, на сегодняшний день существует большое количество профилактических рекомендаций, соблюдение которых сводит к минимуму вероятность заражения этим вирусом. источник Инфекционное заболевание гепатит А вызывает поражение структур печеночной паренхимы вирусными агентами, которые поступают в организм энтеральным путем. Основной путь заражения гепатитом А – это фекально-оральный. Вирус присутствует в грязной воде, пищевых продуктах и на руках. Источником инфекции является больной человек. Заболевание возникает в виде вспышек. Заражаются гепатитом в основном дети до 7 лет. У некоторых патология протекает легко, у других возникает множество осложнений. Но после выздоровления формируется иммунитет к заболеванию. Вирус в организм попадает оральным путем. В желудочном тракте он всасывается в лимфатические пути и кровеносные сосуды. После чего поступает в печень, где начинает развиваться. Клетки иммунитета начинают активно уничтожать чужеродные агенты и поврежденные клетки. Поэтому происходит нарушение функции печени, и развивается острая печеночная недостаточность.
Гепатит А протекает остро. Но бывают и исключения, когда человек не знает о заболевании. В зависимости от признаков и стадии заболевания выделяют: легкую, среднюю и тяжелую форму. Выраженность симптоматической картины зависит от формы гепатита. При легкой и средней выраженности признаки интоксикации не выражены. При тяжелых формах присутствует желтуха и значительное ухудшение общего состояния. Вирусы активно развиваются при теплом микроклимате. Поэтому вспышки заражения часто регистрируются в летнее время года. Но распространение не всегда связано только с погодными условиями. Возбудитель гепатита А хорошо адаптируется к различным условиях, не погибает в воде и кислотах. В организм попадает через ротовую полость или кровь.
Опасность несут поездки в страны, где высокий риска возникновения заболевания, если не была сделана специальная вакцина. Гепатит легко распространяется внутри семьи, если не соблюдать меры предосторожности. Заболевание чаще всего диагностируется у дошкольников. Патология редко поражает взрослых и стариков. Но по статистике заболевание перенес каждый третий человек. Болезнь Боткина протекает по стадиям. Выделяют: период инкубации, преджелтушный, желтушный период и стадию выздоровления. Инкубационный период длится до двух месяцев (в среднем 1 месяц), в это время происходит выделение вирусных агентов, которые могут поразить печень других людей. Продромальная стадия характеризуется появлением первых симптомов, их длительность не превышает недели. Также возникают признаки интоксикации в виде общей слабости, лихорадки, головной боли и насморке. Может появиться дискомфорт в области живота, развиться тошнота, диарея и позывы к рвоте. Иногда эти проявления отсутствуют и больной испытывает только нарушения пищеварения. Продромальный период может протекать в скрытой форме и патология сразу проявляется желтухой. Во время разгара гепатита больной испытывает боли в правом боку. Вызывается такое состояние увеличением печени или давлением на капсулу. В биохимическом анализе крови повышаются печеночные показатели, может увеличиваться селезенка. Все симптомы сохраняются. На первый план при заболевании выходит пожелтение кожных покровов, слизистых структур и склер. При появлении желтухи температура снижается. Диагностическим признаком считается темный цвет мочи и просветление кала. Этап выздоровления наступает через 2 месяца. Вся симптоматика проходит, восстанавливается работа печени, но пожелтение кожи и глазных яблок проходит долго. Человек полностью выздоравливает через 5-9 месяцев. Пути заражения гепатитом А разнообразны. Но проникновение вирусного агента происходит следующими способами чаще остальных: Перечисленные способы инфицирования предполагают возникновение ситуаций, которые способствуют заражению. Без провоцирующих факторов проникновение вируса в организм не заканчивается гепатитом.
Воздушно-капельный путь предполагает заражение при вдыхании воздушных масс, в котором присутствуют микроорганизмы с носоглотки больного . Возбудитель, который поражает печень, не размножается в верхних дыхательных путях. Поэтому заразить человека при разговоре невозможно. Для предупреждения возникновения патологии делаются прививки. От гепатита А прививают людей, которые ежедневно рискуют заразиться во время профессиональной деятельности. Касается это медицинских работников, тех, кто работает в обслуживающих сферах и пищевой промышленности. Обязательно вакцинируют людей, которые выезжают в регионы со вспышками заражения этим заболеванием. Врачи советуют делать прививку во время повышения риска заражения. Период инкубации достигает 7 недель, а для формирования иммунной защиты требуется 4 недели. Такая разница в сроках помогает предупредить поражение печени. После первой прививки через полгода необходима ревакцинация. Для предупреждения заражения необходимо соблюдать правила личной гигиены:
Эти правила помогут предотвратить заражение. При появлении первых симптомов гепатита обращаются к врачу для обследования. источник |
 Вирус гепатита А относится к РНК-вирусам рода Hepatovirus. Возбудитель обладает достаточно сильной устойчивостью к неблагоприятным факторам внешней среды. Сохраняет свою патогенность в течение нескольких месяцев при температуре 4 градуса Цельсия, а при температуре -20 градусов его патогенность может сохраняться на протяжении нескольких лет.
Вирус гепатита А относится к РНК-вирусам рода Hepatovirus. Возбудитель обладает достаточно сильной устойчивостью к неблагоприятным факторам внешней среды. Сохраняет свою патогенность в течение нескольких месяцев при температуре 4 градуса Цельсия, а при температуре -20 градусов его патогенность может сохраняться на протяжении нескольких лет. Инкубационный период у вирусного гепатита А составляет 3-4 недели. Начало заболевания, как правило, является острым. Дожелтушный период может протекать в различных клинических формах – лихорадочной, диспепсической и астеновегетативной.
Инкубационный период у вирусного гепатита А составляет 3-4 недели. Начало заболевания, как правило, является острым. Дожелтушный период может протекать в различных клинических формах – лихорадочной, диспепсической и астеновегетативной. Специфического медикаментозного лечения болезни Боткина не существует.
Специфического медикаментозного лечения болезни Боткина не существует. При лечении заболевания соблюдение диетического питания является неотъемлемой частью терапии. Диета способствует снижению нагрузки на клетки печени, что повышает их защиту от инфекционного процесса.
При лечении заболевания соблюдение диетического питания является неотъемлемой частью терапии. Диета способствует снижению нагрузки на клетки печени, что повышает их защиту от инфекционного процесса. Наиболее распространенными осложнениями при несоблюдении принципов лечения являются дискинезия желчевыводящих путей, холецистит и хронический панкреатит.
Наиболее распространенными осложнениями при несоблюдении принципов лечения являются дискинезия желчевыводящих путей, холецистит и хронический панкреатит.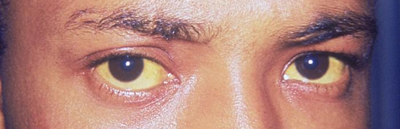

 Заболевание часто передается через немытые руки
Заболевание часто передается через немытые руки Не стоит пить воду из неизвестных источников, употребляйте чистую
Не стоит пить воду из неизвестных источников, употребляйте чистую Соблюдение правил гигиены позволит избежать заражения гепатитом А
Соблюдение правил гигиены позволит избежать заражения гепатитом А