Гепатитом называют большую группу воспалительных заболеваний печени. Название болезни уже включает указание на локализацию и характер, поэтому говорить «гепатит печени» неправильно. Обязательным признаком гепатита служат типичные изменения в печеночной паренхиме.
На определенной стадии процесса нарушаются функции органа и человек страдает от интоксикации вредными шлаковыми веществами, потери белка, витаминов, нарушенного метаболизма.
Изучение разновидностей гепатита позволило установить природу болезни, выявить возбудителей некоторых видов воспаления печени, разработать оптимальные подходы к лечению, предотвратить переход в стадию цирроза.
Существующая классификация гепатитов предусматривает выделение разновидностей по причинам, клиническому течению, активности воспалительного процесса. Учитывая причины возникновения гепатита, патологию делят на инфекционную и неинфекционную.
Воспаление печени инфекционного характера включает:
- группу вирусных гепатитов, они получили название по латинскому наименованию вируса (вирусный гепатит А, В, С и далее до G), каждый имеет свои особенности, но все отличаются особым избирательным поражением печеночных клеток (гепатотропностью);
- вторичные гепатиты, когда печень поражают другие вирусы (краснухи, герпеса, гриппа, эпидемического паротита, мононуклеоза, желтой лихорадки, СПИДа), они не обладают целенаправленным воздействием и попадают в печеночную ткань из других очагов;
- бактериальные гепатиты, вызванные возбудителями лептоспироза, листериоза, сифилиса, пневмококком, стафилококком, стрептококком;
- паразитарные гепатиты — могут возникать при токсоплазмозе, амебиазе, фасциолезе, шистосомозе, описторхозе.
К неинфекционным гепатитам относятся:
- токсический — в свою очередь, делится на алкогольный, лекарственный и гепатиты, вызванные отравлениями химическими веществами;
- лучевой — является составной частью лучевой болезни;
- аутоиммунный — чаще встречается у женщин и детей, основной механизм связан с врожденной недостаточностью ферментов, входящих в оболочку гепатоцитов.
Формы гепатита определяются клиническим течением, ответом организма на лечение воспаления печени. Клиницисты выделяют следующие формы. Острый гепатит — чаще вызывается отравлением, энтеровирусами, патогенными кишечными бактериями, проявляется резким ухудшением состояния, повышенной температурой, симптомами интоксикации.
В анализах крови обнаруживают повышение трансаминаз, щелочной фосфатазы и других показателей, указывающих на срыв работы печени. Длится до трех месяцев. В большинстве случаев расстройства удается остановить, болезнь считается излечимой.
Затяжная форма — длится до полугода, проявления гепатита «уходят» постепенно, течение вялое, но прогноз благоприятный. Хронический — может возникать при недолеченном переходящем остром гепатите или являться самостоятельной формой. Острые формы характеризуются таким показателем, как частота хронизации.
Коварность патологии заключается в длительном скрытном периоде, постепенном переходе воспалительных явлений в дистрофию ткани печени. Лечение длительное (более 6 месяцев), вылечить заболевание удается редко. Типична трансформация в цирроз.
Причины гепатита инфекционного вида чаще всего определяются характером вируса. Известные возбудители имеют свои особенности в строении и путях заражения. Обязательно имеют ядро с ДНК или РНК, определяющими генетическую информацию.
Наибольшие трудности для определения чем лечить пациента представляют вирусы-мутанты (например, гепатита С) своей способностью изменять геном. Фекально-оральный механизм передачи характерен для вирусных гепатитов Е и А. Микроорганизмы устойчивы во внешней среде, поступают к человеку с зараженной водой, продуктами, через контакт с больным.
Такие виды гепатитов, как С, В, D и G имеют парентеральный путь поступления. Их активность ниже вируса типа А. В организм человека проникают с компонентами крови при переливании, с медицинскими манипуляциями, мелкими травмами (маникюр, татуаж), через общие шприцы наркоманов, половым путем, сквозь плаценту от матери к плоду.
Попадая в кровь человека из кишечника или при непосредственном заражении шприцем, вирусы продвигаются к печени, внедряются в печеночные клетки, размножаются внутри и уничтожают их.
Токсические гепатиты, кроме алкоголя и его суррогатов, вызывают:
- контакт на производстве и в быту с соединениями белого фосфора, четыреххлористого углерода, промышленными ядами;
- отравление грибами (бледной и белой поганкой, мухомором);
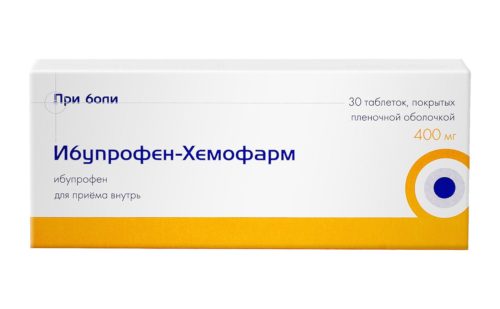
- длительный прием лекарственных средств (Парацетамола, противотуберкулезных препаратов, Метилдопы, Амиодарона, Нифедипина, Азатиоприна, антибиотиков тетрациклинов, Кларитромицина, Индометацина, Ибупрофена, гормональных средств, контрацептивов).
Аутоиммунный гепатит — ежегодно выявляется у 15–20 человек на 100 тыс. населения, считается самостоятельным заболеванием. Основная причина развития — дефект в иммунной системе человека, при котором собственные клетки печени принимаются за инородные. Часто сопровождается вовлечением поджелудочной, щитовидной и слюнных желез.
При этом в организме пациента не находят маркеров вирусных гепатитов, нет данных об алкоголизме, но обнаруживаются антинуклеарные и антитела к гладкой мускулатуре, высокий уровень иммуноглобулина типа IgG и печеночно-почечные микросомальные антитела.
Симптомы воспаления печени делят на печеночные и внепеченочные, ранние и поздние. К печеночным проявлениям гепатита относят: боли в животе с локализацией в подреберье справа и в эпигастрии, тошноту, отрыжку, пожелтение кожи и слизистых, увеличение печени и селезенки.
Внепеченочные признаки воспаления печени образуются за счет влияния нарушений, вызванных гепатитом, на функции разных органов и систем (головной мозг, метаболизм, сосуды, эндокринные железы). Они включают:
- печеночную энцефалопатию;
- сыпь на коже, мучительный зуд;
- сосудистые «звездочки» (телеангиэктазии), капилляриты;
- кровоточивость десен, носовые кровотечения, у женщин длительные менструальные выделения;
- красные ладони и «малиновый» язык;
- желудочное кровотечение из расширенных вен пищевода;
- бесплодие.
Признаки каждого нарушения объясняются характерными морфологическими и функциональными изменениями, подтверждаются диагностическими методами (биохимическими тестами, исследованием биоптата при пункции печени). Поэтому они объединены в типичные для гепатита синдромы.
Особенностью некоторых видов хронических гепатитов является длительное бессимптомное течение (например, при вирусном гепатите В и С). Практически первые симптомы гепатита заметить невозможно. При ретроспективном опросе пациенты отмечают периодическую слабость, неясные высыпания на коже, чувство тяжести в подреберье справа после еды.
Для диагностики инфекционных гепатитов важно то, что в этот период пациенты уже заразны для окружающих. Задача выявить и лечить обусловлена не только предупреждением тяжелых осложнений у больного, но и предотвращением распространения заболевания.
На первые признаки гепатита могут указывать боли в мышцах, повышение утомляемости на работе, периодические подъемы температуры, ухудшение аппетита. Поздние симптомы вызваны развивающимся осложнением. Выявляются по признакам цирроза печени, кровотечения из вен пищевода, печеночной недостаточности, подозрении на злокачественное новообразование.
Диагностика гепатитов требует учета сочетания клинической картины, биохимических и иммунологических лабораторных показателей, результатов морфологических исследований биопсии ткани. Не все функции печени нарушаются одновременно. Развитие воспаления сопровождается преимущественным поражением и проявляется определенными клинико-лабораторными синдромами.
Синдром цитолиза — связан с дистрофией, а затем некрозом гепатоцитов, вызванными непосредственным воздействием инфекционных агентов, ядовитых веществ, токсинов. В клинике можно обнаружить повышенную температуру, болевые ощущения и увеличение печени (особенно после физической нагрузки), возможно увеличение селезенки, моча становится темной, а кал — серым.
Лабораторными признаками служат:
- повышение уровня печеночных трансаминаз (аланиновой и аспарагиновой), ферментов (глутамилтранспептидазы, лактатдегидрогеназы, холинэстеразы, аргиназы), эти данные считаются маркерами процесса цитолиза;
- рост концентрации общего билирубина за счет неконъюгированного (непрямого), в меньшей степени — прямого.
Синдром холестаза — основным нарушениям является срыв синтеза и выделения по внутрипеченочным протокам желчи в двенадцатиперстную кишку. В результате формируется застой немеханического характера (без блокирования ходов камнями).
Признаки холестаза выявляются при осмотре и обследовании пациента:
- на коже лица и тела желто-коричневые пятна (ксантомы), на веках ксантелазмы в виде маленьких бородавок;
- интенсивное пожелтение склер, кожи, слизистой во рту;
- потемнение мочи и обесцвечивание кала;
- тупые боли в подреберье справа усиливаются после еды;
- кровоточивость связана с прекращением синтеза витамина К;
- ухудшение зрения в сумерки и ночью из-за недостатка витамина А;
- повышенная сухость кожи, зуд.
Среди биохимических тестов обнаруживают:
- рост в крови прямого билирубина, холестерина, желчных кислот, липопротеидов, триглицеридов, фосфолипидов, фермента щелочной фосфатазы, гамма-глутамилтранспептидазы, меди;
- нарушение свертываемости вызывает изменения в коагулограмме;
- в крови снижается содержание кальция и жирорастворимых витаминов (Е, А, Д, К).
Иммуновоспалительный синдром — клинически не проявляется, но обнаруживается при проверке показателей иммунитета. Характерно повышение уровня гаммаглобулинов (снижение альбумин-глобулинового коэффициента), наличие антител к ДНК или РНК, к гладкомышечным волокнам.
Для исследования применяются иммуноферментный анализ, иммуноблоттинг, радиоиммунологический анализ. Методы позволяют вычислить вирусную нагрузку при инфекционных гепатитах. При помощи полимеразной цепной реакции выявляют генетическую информацию о типе вируса.
Печеночно-клеточная недостаточность — синдром формируется при гибели части гепатоцитов и утрате печенью функций синтеза и дезинтоксикации. Основные лабораторные признаки печеночной недостаточности:
- снижением белка в крови за счет альбуминов, проконвертина, протромбина;
- падение показателей жирового метаболизма (холестерина, триглицеридов, фосфолипидов, липопротеидов);
- положительные тимоловая и сулемовая пробы;
- проведение функциональных проб (бромсульфалеиновой, антипириновой, аммиачной, феноловой) дает положительный результат.
Фульминантная печеночная недостаточность как синдром отличается быстрым течением, с развитием энцефалопатии, парезом сосудистого тонуса, коагулопатией. У пациента внезапно появляется тошнота, рвота, нарастающая слабость, желтуха.
Одновременно падает артериальное давление, учащается сердцебиение и дыхание, повышается температура, нарушается сознание (больной впадает в коматозное состояние). Состояние тяжелеет настолько быстро, что сделать ничего уже невозможно. Летальный исход вызывается отеком мозга.
Синдром печеночной энцефалопатии — выявляется по признакам неврологических и психических изменений. У пациента:
- нарушается координации движений;
- выявляют общую апатию, исчезновение интереса к близким людям;
- поведение изменяется на склонность к раздражительности или заторможенность;
- нарушается речевая функция;
- наблюдается непроизвольная дефекация, недержание мочи;
- изо рта окружающие ощущают специфический запах (печеночный);
- возможен тремор и судороги в конечностях;
- сознание постепенно утрачивается, переходит в кому.
Синдром портальной гипертензии — вызван развитием цирроза и повышением давления в системе воротной вены. В этом случае у пациента появляются:
- постоянная тошнота;
- вздутие живота;
- неустойчивый стул;
- кровоточивость, склонность к желудочным и кишечным кровотечениям;
- боли и чувство тяжести в эпигастрии и правом подреберье после еды;
- спленомегалия;
- увеличивается объем живота из-за скопления жидкости (асцит);
- расширенные вены пищевода, желудка, прямой кишки, подкожные вокруг пупка.
Если гепатит протекает с преимущественным накоплением жидкости в полостях (плевральной, брюшной) и тканях, то синдром называют отечным. Обычно он развивается как последствие портальной гипертензии, в поздней стадии болезни. К асциту присоединяются отеки на конечностях, лице (анасарка). Дыхание затруднено из-за выпота в плевральную полость.
Гепаторенальный синдром — представляет одновременное прекращение функционирования печени и почек. Клинически признаки печеночной недостаточности усугубляют симптомы нарушения выделительной работы почек.
Появляются вкусовые извращения, олигурия при суточном диурезе до 500 мл, изменения формы пальцев рук («барабанные палочки») и ногтей («часовые стекла»), значительное увеличение печени и селезенки, у мужчин происходит рост молочных желез.
Изменяются лабораторные показатели не только печеночных проб, но и растет накопление креатинина, остаточного азота. С мочой выходит белок, а в крови он еще больше падает. Нарастают электролитные потери в связи с прекращением реабсорбции в почечных канальцах.
Активность воспаления оценивают при каждом виде гепатита по сочетанию биохимических показателей (в случае неинфекционного поражения) и вирусной нагрузки. Отдельно проводится расшифровка морфологических изменений по исследованию биопсии.
Для выбора тактики терапии необходимо выявить фазу активности иммунных клеток в ответ на повреждающий фактор. Она служит показателем выраженности механизма аутоагрессии. При 1 степени активности — лимфоциты и макрофаги лежат вдоль внутрипеченочных сосудов, возможно нахождение иммунных клеток внутри долек, но повреждения терминальной пластины нет.
Картина соответствует 1 степени общей активности патологического процесса, при вирусном поражении — стадии размножения возбудителя. 2 степень — разрастание иммунных клеток разрушает терминальную мембрану печеночных долек и направляется к центральной зоне. Особо агрессивные лимфоциты внедряются в цитоплазму гепатоцитов.
Морфологическая картина совпадает со 2 степенью активности гепатита. 3 степень — изменения характеризуются обширными участками разрушений, некрозом клеток. В течении вирусных гепатитов выделяют 4 стадии:
- инкубационная;
- преджелтушная (продромальная);
- желтушная;
- реконвалесценции (выздоровления).
В лечении гепатитов обязательно используют щадящую диету, постельный режим. Для противодействия поражающим факторам и поддержки печеночных клеток пациенту назначают:
- внутривенно растворы с дезинтоксикационными свойствами (Глюкоза 5%, Гемодез, электролиты Трисоль, Лактосоль);
- вводится гепатопротекторный препарат Гептрал;
- внутримышечно необходимы большие дозы витаминов;
- при вирусных гепатитах единственным этиологическим лечением являются Интерферон-альфа, Рибаверин;
- бактериальные гепатиты потребуют использования антибиотиков;
- дозировка кортикостероидов зависит от активности процесса.
Чтобы как-то снять симптоматические нарушения врач назначает желчегонные препараты, при анемии лекарства, содержащие железо, комплексные витамины и микроэлементы.
При токсических гепатитах необходимо прекратить контакт с ядовитым веществом. Для лиц, страдающих алкоголизмом, важно отказаться от любых видов алкоголя. Выявить точную причину гепатита бывает сложно, поэтому необходимо начать обследование и симптоматическое лечение при ранних признаках заболевания.
источник
Вирусный гепатит – это патология инфекционного характера, которая поражает всю печень и приводит к воспалению тканей этого органа. Ограничений относительно возрастной категории и половой принадлежности заболевание не имеет и поражает мужчин, женщин и детей разной возрастной категории.
Основным источником заболевания является вирус, который проникает в организм здорового человека от инфицированного. Для каждой разновидности болезни характерен свой механизм передачи вируса.
Симптоматика в большинстве случаев не является специфической, отчего только на проявлении клинических признаков поставить правильный диагноз не представляется возможным.
Для выявления разновидности вирусного поражения печени применяются лабораторные исследования, но в дополнение может понадобиться инструментальная диагностика.
Тактика лечения зачастую носит консервативный характер, но в некоторых случаях принимается решение о необходимости хирургического вмешательства.
Вирусные гепатиты имеют собственные значения в Международной классификации болезней. Код по МКБ-10 – В15-В19.
Тот или иной вирусный гепатит вызывается своим типом возбудителей – HAV, HBV, HCV, HDV, HEV, HFV и HGV или их комбинацией. В независимости от разновидности заболевания, переносчиком вируса всегда является человек.
Гепатит А или болезнь Боткина может передаваться через загрязнённые продукты питания или воду, или путём использования общих предметов обихода с заражённым человеком.
Вирусные гепатиты В и С в большинстве случаев передаются через непосредственный контакт с заражённой кровью или секс с переносчиком вируса без использования защитных средств.
Особенностью гепатита D считается то, что для его формирования человек должен ранее перенести вирусное поражение печени типа В. Из этого следует, что он не является самостоятельной болезнью.
Гепатит Е относится к группе парентеральных вирусных гепатитов, передающихся через кровь. Но, кроме этого, инфицирование может быть осуществлено путём потребления загрязнённой пищи или воды.
Вирус гепатита G проникает в организм здорового человека через кровь, от матери к ребёнку и путём использования общих бытовых предметов.
Последняя разновидность вирусного заболевания печени – гепатит F, возбудитель которого передаётся фекально-оральным и гематогенным путём.
Из всего вышеуказанного следует, что основными способами передачи вирусов являются:
- контактирование с заражённой кровью;
- приём внутрь загрязнённых продуктов питания и воды;
- переливание крови;
- незащищенный секс с больным человеком;
- «вертикальный» механизм инфицирования – заражение ребёнка осуществляется от матери;
- использование таких общих предметов, как бритвенные станки, маникюрные ножницы и зубные щётки;
- процесс нанесения татуировок или пирсинга;
- инъекционное введение наркотических веществ шприцем, который использовал переносчик вируса;
- посещение маникюрных салонов и стоматологического кабинета.
Помимо этого, выделяют наиболее редкие пути передачи инфекции:
- воздушно-капельным путём – так можно заразиться только гепатитом А, что и обуславливает его широкую распространённость среди детей;
- грудное вскармливание младенца, но только при условии нарушения структурной целостности сосков матери или слизистой оболочки рта новорождённого;
- поцелуи – в таких случаях инфицирование происходит при тяжёлом протекании болезни, в частности, гепатита С, а также при наличии ран или язвочек в ротовой полости как здорового, так и больного человека;
- оральный секс.
Стоит отметить, что восприимчивость человека к тому или иному вирусу будет зависеть от состояния его иммунной системы.
Некоторые этиологические факторы можно исключить самостоятельно, стоит лишь соблюдать правила профилактики вирусных гепатитов.
Существует несколько классификаций вирусных гепатитов, первая из которых подразумевает разделение недугов в зависимости от характера протекания. Таким образом, они бывают:
- острыми – до трёх месяцев. К этой группе стоит отнести инфекцию типа А;
- затяжными – до полугода. Среди подобной категории выделяют – гепатит С, Е и В;
- хроническими – более шести месяцев может длиться гепатит G, D, B, F и C.
В зависимости от того, как выражается симптоматика, выделяют:
- бессимптомное течение – наиболее характерно для вирусных гепатитов типа В или С. Исходя из названия, клинические проявления на протяжении долгого времени отсутствуют;
- субклиническую форму – отличается тем, что может наблюдаться при любой разновидности недуга. В таких случаях выражается неспецифическая симптоматика, которая не даёт возможности с точностью поставить диагноз. Выявление недуга осуществляется при помощи данных, полученных во время лабораторного обследования;
- манифестное течение, которое, в свою очередь, делится на желтушную или безжелтушную форму.
Как и любое другое заболевание, тот или иной вирусный гепатит существует как в острой, так и в хронической форме.
В отличие от того, какой вирус поразил человека, продолжительность инкубационного периода болезни будет разная:
- гепатит А – от 14 дней до 6 недель;
- гепатит В – от 8 до 24 недель;
- гепатит С – от 2-х недель до 150 суток;
- гепатит D – от 20 до 180 дней;
- гепатит Е – от 2-х до 8 недель;
- гепатит G – 30 дней;
- гепатит F – не более 28 дней.
Каждая из форм имеет несколько степеней тяжести протекания:
- лёгкую;
- среднетяжелую;
- тяжёлую или осложнённую.
Типичное течение той или иной инфекции имеет четыре периода:
- инкубационный – время, которое проходит с момента заражения до проявления первой симптоматики;
- продромальный – характеризуется незначительным выражением клинических признаков, которые в большинстве случаев игнорируются людьми;
- желтушный – считается разгаром заболевания;
- выздоровление, которое в некоторых случаях можно спутать с хронизацией недуга.
Кроме типичной формы течения, вирусный гепатит бывает безжелтушным и стёртым.
Отдельно стоит выделить самое опасное течение какого-либо вирусного поражения печени – молниеносную форму или фульминантный гепатит. В таких случаях состояние человека ухудшается за несколько часов, а развитие угрожающих жизни осложнений наступает примерно через две недели.
Каждый подвид подобного заболевания имеет свою клиническую картину. Однако есть несколько признаков, характерных для любой инфекции, поражающей печень. Таким образом, выделяют следующие первые симптомы вирусного гепатита:
- беспричинная слабость и усталость;
- недомогание и снижение работоспособности;
- головные боли;
- незначительное повышение температуры, но не более 37,5 градуса;
- снижение аппетита;
- болезненность в мышцах и суставах;
- расстройство стула;
- дискомфорт в области правого подреберья.
Наиболее характерные симптомы вирусного гепатита А:
- тяжесть в животе, в особенности после приёма пищи;
- тошнота, которая практически всегда заканчивается обильной рвотой;
- сильный болевой синдром в зоне под правыми рёбрами;
- увеличение размеров поражённого органа, что хорошо определяется во время пальпации.
Среди клинических признаков гепатита В стоит отметить:
- резкое отвращение к запаху любой пищи;
- изменение объёмов селезёнки;
- нарушение сна;
- сухость во рту;
- тяжесть в голове;
- приступы тошноты, изредка приводящие к рвотным позывам;
- беспричинный кожный зуд.
Гепатит С отличается тем, что в подавляющем большинстве случаев протекает совершенно бессимптомно, но иногда могут проявляться:
- сильные головные боли;
- бессонница;
- непереносимость ранее любимых блюд;
- увеличение печени, что вызывает сильный дискомфорт в правом подреберье;
- нарушение стула.
Признаки вирусного гепатита D и G аналогичны клинической картине инфекции типа В.
Вирусное поражение печени типа Е имеет следующие отличительные симптомы:
- снижение артериального давления;
- заложенность носа;
- першение в горле;
- периодическая тошнота;
- слабость и разбитость;
- гепатоспленомегалия.
В остальном протекание соответствует гепатиту А.
Вирусный гепатит F характеризуется:
- повышенным потоотделением;
- ознобом;
- кровоточивостью дёсен;
- депрессивным состоянием;
- вздутием живота;
- расстройством стула;
- сильными головокружениями;
- увеличением печени.
Если какой-либо тип инфекции протекает в желтушной форме, то появятся наиболее специфические признаки поражения печени, среди которых:
- появление высыпаний неясной этиологии на коже;
- кожный зуд;
- приобретение кожным покровом и видимыми слизистыми оболочками желтоватого оттенка;
- горечь во рту;
- отрыжка и изжога;
- потемнение мочи;
- обесцвечивание фекалий.
Наиболее тяжело протекает патология у детей, людей пожилой возрастной категории, а также у лиц с ВИЧ-инфекцией или СПИДом и у женщин в период вынашивания ребёнка.
Чтобы поставить правильный диагноз и отличить одну инфекцию от другой, необходимо осуществление лабораторных исследований крови. Однако перед их назначением инфекционисту необходимо самостоятельно провести несколько мероприятий. Таким образом, первичная диагностика вирусных гепатитов включает в себя:
- выполнение детального опроса пациента – даст возможность клиницисту определить клиническую картину протекания болезни;
- ознакомление врача с историей болезни и анамнезом жизни пациента – укажет причины появления и пути передачи недуга;
- осуществление тщательного физикального осмотра, направленного на пальпацию и перкуссию передней стенки брюшной полости, при этом особое внимание уделяется области под правыми рёбрами, измерение температуры и АД, изучение состояния кожи и склер.
Лабораторные обследования направлены на проведение:
- общего и биохимического анализа крови;
- ПЦР – для выявления маркеров вирусных гепатитов;
- общего анализа мочи;
- микроскопического изучения каловых масс;
- оценивания способности крови к свёртыванию;
- иммуноферментных анализов.
Среди инструментальных обследований пациента наибольшей диагностической ценностью обладают:
Устранение того или иного вирусного гепатита осуществляется следующими консервативными методами:
- приёмом лекарственных препаратов;
- соблюдением щадящего рациона. Абсолютно всем патентам при вирусном гепатите показана диета номер пять;
- физиотерапевтическими процедурами;
- применением рецептов народной медицины, но только после предварительной консультации у лечащего врача.
Медикаментозное лечение вирусных гепатитов составляется в индивидуальном порядке для каждого пациента, но зачастую назначается приём:
- гепатопротекторов;
- противовирусных веществ;
- иммуномодуляторов;
- витаминных комплексов;
- желчегонных средств;
- препаратов, стабилизирующих работу ЖКТ;
- болеутоляющих лекарств.
В некоторых случаях при тяжёлом течении недуга может понадобиться пересадка донорского органа.
Бессимптомное течение, игнорирование клинических признаков и несвоевременно начатое лечение вирусного гепатита нередко приводит к формированию опасных для жизни осложнений. Среди них:
- поражение печени циррозом;
- печёночная энцефалопатия;
- развитие онкологического процесса;
- печёночная и почечная недостаточность;
- печёночная кома.
Все профилактические мероприятия делятся на специфические и неспецифические. Первая группа методов профилактики вирусного гепатита подразумевает осуществление вакцинации. Стоит отметить, что на сегодняшний день есть прививка только от гепатита А и В. Все остальные разновидности инфекции подразумевают соблюдение общих правил:
- ведение здорового и активного образа жизни;
- соблюдение всех правил безопасности при контакте с биологическими жидкостями человека и при лечении больных;
- употребление в пищу только проверенных продуктов питания и жидкости;
- отказ от посещения стоматологического или маникюрного кабинета, а также нанесения татуировок или пирсинга, в случаях подозрения на использование подозрительных инструментов;
- избегания пользования общих предметов быта с инфицированным человеком;
- занятие только защищённым сексом;
- регулярное прохождение профилактических медицинских осмотров.
Благоприятный прогноз имеет только вирусный гепатит А и Е, поскольку после выздоровления у людей формируется пожизненный иммунитет к недугу. Самыми опасными считаются инфекции типа В и С, потому что они склонны к рецидивам и хронизации. Любой острый вирусный гепатит может стать причиной летального исхода.
источник
Рассказывает Аня Белоусова, биолог, автор телеграм-канала о женском здоровье OVOSTI.
Гепатит – это воспалительное заболевание печени. Из-за поражения печеночной ткани снижается ее функциональная активность: пораженные клетки больше не способны выполнять свою работу. Существует несколько способов заразиться гепатитом (например, при алкоголизме или в результате передозировки лекарств), но самая частая причина заболевания – вирусные инфекции.
Печень выполняет жизненно важные функции: помогает в переваривании пищи и выведении токсинов из кровотока, синтезирует белки, поддерживает постоянный состав плазмы крови. И это еще неполный список ее задач – она также участвует в метаболизме лекарств и выполняет роль энергетического депо. Совсем без печени человек жить не может, но даже если в рабочем состоянии остается только 25% от исходного объема клеток, она продолжает выполнять свои функции. Поэтому заметить гепатит порой сложно и лучше узнать основные его симптомы.
Заподозрить развитие гепатита можно по характерному изменению самочувствия. Заболевание имеет как общие проявления, которые похожи на симптомы любой вирусной инфекции, так и особенности, по которым можно определить сбой в работе печени.
Основные признаки гепатита:
- необычная утомляемость и усталость;
- повышение температуры, потливость или озноб;
- потемнение мочи и осветление стула;
- боли в животе;
- потеря аппетита;
- резкое снижение веса;
- пожелтение белков глаз и кожи (это называют желтухой).
Вирусный гепатит – это развитие воспаления в клетках печени. Оно связано с активацией иммунной системы: частицы вируса, проникая в клетки печени, заставляют организм наносить ответный удар. При этом иммунные клетки уничтожают зараженные клетки печени и травмируют орган.
Иногда при заживлении ткани печени замещаются соединительной тканью – на печени остаются рубцы, которые не могут выполнять функции здоровых клеток. При большом объеме поражения развивается цирроз – необратимое замещение функциональной ткани печени соединительной.
Существует пять наиболее распространенных типов вируса гепатита, которые различаются по способу передачи и последствиям.
- Гепатит A – это острая кратковременная инфекция. По течению она похожа на кишечное отравление. Самый частый способ заражения: употребление воды или пищи, загрязненной фекалиями человека с гепатитом А.
- Гепатит B – это инфекция, опасная тем, что при переходе в хроническую форму может приводить к циррозу или к раку печени, а также к развитию печеночной недостаточности – неспособности печени полноценно выполнять свои функции. Обычно гепатит B начинается как легкая простуда или течет вовсе бессимптомно: поставить диагноз в таких случаях можно только по анализу крови. Заболевание передается с кровью и половым путем, поэтому в группе высокого риска находятся люди, которые делятся с другими одноразовыми шприцами, пренебрегают методами барьерной контрацепции или проводят какие-либо манипуляции с кровью.
- Гепатит C – инфекция, которая, как и гепатит В, при переходе в хроническую форму может привести к нарушению работы печени. Способы заражения аналогичны описанным для гепатита B: инфекция передается с кровью и половым путем. Гепатит С отличается высокой степенью хронизации инфекции: у 60–70% инфицированных взрослых людей заболевание переходит в хроническую фазу (для гепатита В этот показатель составляет 6–10%).
- Гепатит D – особенный вирус, который может размножаться в организме только при наличии вируса гепатита B, а самостоятельно поражать клетки печени не способен. Это редкий тип заболевания, который опасен скорее осложнением течения вируса гепатита B. Заражение происходит через контакт с кровью инфицированного человека.
- Гепатит E – распространен в развивающихся странах с неблагоприятными санитарно-эпидемиологическими условиями: загрязненная вода, большие скопления людей, неправильное приготовление пищи. Он протекает в форме острой инфекции и не переходит в хроническую форму. Основной способ передачи: употребление в пищу загрязненной воды или еды.
Если у вас появились подозрения о возможном заражении, стоит проконсультироваться со специалистом: инфекционистом или гепатологом. На приеме врач оценит размеры печени и состояние кожных покровов, подробнее расспросит про жалобы. Для подтверждения диагноза необходимо сдать анализы крови: биохимический анализ покажет, есть ли нарушения функций печени, анализ на выявление антител определяет вероятность присутствия вируса в крови.
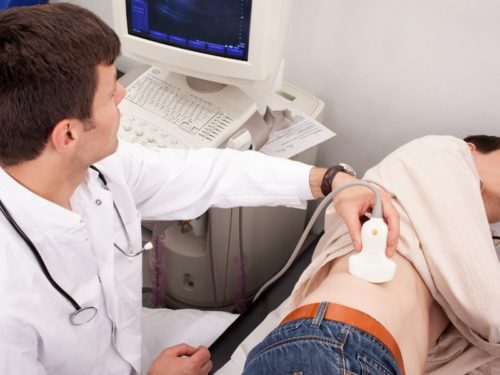
Для определения степени поражения печени используют визуальную диагностику – оценку структуры печени по УЗИ. Иногда необходимо микроскопическое исследование фрагмента ткани печени, который получается путем биопсии: для этого под контролем УЗИ небольшой иглой забирают столбик ткани печени.
Терапию должен назначить специалист. Например, острая кишечная инфекция, вызванная вирусом гепатитом А, не требует специального лечения – достаточно пить много жидкости, придерживаться здоровой диеты, соблюдать постельный режим. Беременным женщинам и детям требуется наблюдение специалиста. Терапия при вирусах гепатита B и C определяется индивидуально – как минимум необходим контроль за возможным переходом острой инфекции в хроническую форму, которая требует специального лечения.
В России в настоящий момент можно сделать прививки от вирусов гепатита A и B, проконсультируйтесь с инфекционистом.
Предотвратить инфицирование можно с помощью соблюдения правил гигиены:
- барьерная контрацепция;
- использование гигиенических или медицинских принадлежностей только однократно и в индивидуальном порядке;
- тщательное мытье рук с мылом;
- термическая обработка пищи;
- аккуратный выбор заведения общественного питания;
- употребление в путешествии бутилированной воды;
- промывание антисептическими растворами ран или мелких повреждений.
Перед тем как отправиться в путешествие – географическое, гастрономическое или сексуальное – сделайте прививку. Если совсем нет времени – будьте осторожны и помните про основные правила гигиены.
источник
Гепатит печени – это воспалительное заболевание, которое может возникать по различным причинам и поражает, как правило, желчевыводящие пути.
Причины поражения печени, зачастую протекающего в форме гепатита, могут быть связаны с практически любым неблагоприятным воздействием внешней среды напрямую или косвенно затрагивающим этот важный орган.
Общепринятой является классификация гепатита в зависимости от причин, его вызвавших:

- Вирусный: по типу А, Е, В, С, D.
- Бактериальный – проявление инфекционных заболеваний или сепсиса.
- Аллергический – возникает при тяжелой реакции на те агенты, к которым человек имеет повышенную чувствительность.
- Лекарственный – возникает в случае неблагоприятного воздействия медикаментов или их сочетания на печень.
- Алкогольный – выражается в токсическом поражении печени из-за чрезмерного пристрастия к алкоголю.
- Аутоиммунный – прогрессирует в форме воспаления тканей органа, гипергаммаглобулинемии и характеризуется присутствием антител в крови.
- Наследственный – сопровождается нарушениями различных уровней обмена веществ.
- Вторичный – возникает при беременности, так и у больных сахарным диабетом, при нарушении работы щитовидной железы.
Следует отметить, что самыми распространенными заболеваниями печени являются вирусные типы гепатита. В качестве источника распространения выступает зараженный человек. Гепатит А часто передается через немытые руки, грязную посуду. Гепатиты В и С распространяются во время переливания крови, при использовании необработанных медицинских инструментов, а также половым путем.
Явный симптом при заболеваниях печени – желтоватый цвет кожных и слизистых покровов. Больные страдают от немотивированной слабости, быстрой утомляемости, снижения аппетита, тошноты, болей или чувства тяжести справа в подреберье. Зачастую у пациента ноют суставы, моча темная, а стул – светлый.
Для хронического гепатита отсутствует особая симптоматика. Поражение печени часто сопровождается кожными высыпаниями и зудом, аллергическими реакциями, прежде всего на солнце. В большинстве случаев у больного повышена температура тела. При прогрессировании болезни может развиться варикозное расширение вен органов пищеварительной системы, которое сопровождается кровотечением.
При наличии совокупности описанных клинических проявлений необходимо обратиться в медицинское учреждение.
Опрос больного поможет выявить этиологические факторы, ставшие потенциальной причиной развития хронической формы гепатита. Помимо этого, пациент может вспомнить проявление тех или иных симптомов в прошлом.
Для адекватного определения диагноза врач, предварительно осмотрев пациента, должен назначить лабораторное исследование и УЗИ, а в случае необходимости – оформить направление на биопсию тканей печени.
В силу большого распространения вирусных гепатитов рассмотрим специфику использования лабораторных методов диагностики.
Анализ крови дает наиболее полную информацию относительного данного типа заболеваний. Низкая эффективность инструментальных методов анализа обусловлена тем, что они характеризуют состояние и структуру печени, а не сам вирус.
Анализ крови зараженного характеризуется:
- повышение уровня трансаминаз (для вирусного гепатита в неактивных фазах показатель может быть в пределах нормы);
- повышение щелочной фосфатазы, билирубина;
- положительное значение маркеров гепатитов;
- снижение гемоглобина;
- гамма-глобулины увеличены;
- альбумин, протромбин, холестерин, снижены.
УЗИ печени может не выявить специфических признаков, следует обратить внимание на увеличение данного органа, на неоднородность ее участков и признаки воспалительного процесса.
Во время проведения биопсии печени гепатоциты исследуются на предмет наличия воспалений, инфильтрации, некротических участков.
Когда точный диагноз поставлен, врач направляет больного на лечение в соответствующее учреждение. Если это необходимо, медицинскому работнику следует направить рекомендации и предписания семье пациента. Чтобы минимизировать осложнения, лечение начинают на ранних стадиях. Народные средства применительно к этой болезни могут только усугубить ситуацию.
Специфической программы лечения гепатита печени не существует. Больному рекомендуют отдыхать, придерживаться правильного питания и ждать ослабления симптомов. Таким образом, на первый план выходят: улучшение состояния человека и предотвращение распространения болезни на окружающих. Членам семьи зараженного стоит периодически сдавать анализ крови для контроля собственного состояния.
Злоупотребление алкогольными напитками обычно провоцирует или ухудшает любые формы гепатита печени, а также замедляют процесс выздоровления. Пациентам стоит избегать употребления таблеток без консультации с лечащим врачом.

С учетом того, что при гепатите нарушается механизм участия печени в пищеварительном процессе, рекомендована легко усваиваемая пища, имеющая достаточное количество калорий. Следует избегать жирного, увеличить долю потребления фруктов, сложных углеводов.
Выписавшись из лечебного учреждения, больной должен регулярно показываться врачу. Сдавая кровь на анализ несколько месяцев подряд, пациент дает возможность отследить процесс выздоровления печени и своевременно выявить воспаление.
Лечение вирусного гепатита сопровождается приемом противовирусных препаратов в соответствующей комбинации.
Аутоиммунный гепатит требует назначения глюкокортикостероидных препаратов. Кроме описанных методов терапии, лечить необходимо и осложнения гепатита печени в хронической стадии.
Зачастую гепатит печени долгое время протекает бессимптомно, затрудняя тем самым его лечение.
Меры профилактики для наиболее распространенных вирусных типов гепатита:

- Гепатит А. Важные профилактические меры связаны с необходимостью мытья рук после туалета, перед приготовлением и принятием пищи. Во время путешествий в потенциально опасные районы не стоит пить некипяченую воду, а также есть немытые и неочищенные фрукты и овощи. При заболевании одного из членов семьи, остальным могут быть назначены иммуностимулирующие препараты и вакцинация.
- Гепатит В, С. Следует избегать незащищенного секса, употребления наркотиков, контактов с открытой раной или кровью больного. У каждого члена семьи должны быть свои бритва, зубная щетка, инструменты для маникюра. Сегодня предусмотрен плановый порядок вакцинации детей.
При несоблюдении рекомендаций врача или общей ослабленности организма гепатит может привести к осложнениям. Основные из них перечислены ниже:
- Дискинезия желчевыводящих путей обычно возникает из-за нарушения диеты при лечении, а также в тяжелых формах гепатита печени. Больной страдает от приступообразных болей или чувства тяжести в правом подреберье, появляющегося при употреблении острой, жирной пищи и алкогольных напитков.


Все осложнения гепатита печени способны нанести критический вред здоровью человека, а их лечение и прогноз развития зависит от тяжести заболевания.
источник

Доктор медицинских наук проф., гепатолог, инфекционист, педиатр, ведущий научный сотрудник
ФГУН Центральный НИИ эпидемиологии Роспотребнадзора
И в глазах такой ужас, как будто речь идет о смертельном приговоре или пожизненном заключении. У человека, далекого от медицины, со словом «гепатит» связано нечто страшное, близкое по значению к СПИДу или онкологии. В некоторых случаях это имеет отношение к истине, но чаще все обстоит иначе. И чтобы разобраться в этой проблеме, для начала следует понять, что стоит за этим термином.
Что такое «Гепатит»?
В буквальном смысле слово «Гепатит» — это воспаление печени, как гастрит — воспаление желудка, а артрит — воспаления сустава. Воспаление любого органа или ткани в организме в медицине принято обозначать словом с окончанием «ит» (отит, конъюнктивит, гайморит, пиелонефрит,колит и т.д.).
Но воспаление это может быть вызвано разными причинами и протекать с различной тяжестью и остротой от легчайшего насморка (ринит) до тяжелейшего воспаления мозговых оболочек (менингит).
К воспалению печени (гепатиту) это относится в полной мере. Отличается воспаление печени от всех других лишь тем, что узнают о нем чаще случайно , т.к. оно может ничем не проявляться. Единственным сигналом нередко бывает только один, причем лабораторный «симптом»- повышение активности в крови (при её биохимическом исследовании) специальных ферментов — трансаминаз: аланиновой (АЛТ) и аспарагиновой (АСТ). Их повышение (особенно – АЛТ) равнозначно диагнозу «гепатит» (за редчайшими исключениями, когда оно «обязано» тяжелому поражению мышц — наследственному, травматическому и др. и имеет известные специалисту отличительные черты).
Но вот причин повышения АЛТ/АСТ, т.е. гепатита, может быть много. И от того, какова эта причина, как давно процесс уже идет и как далеко зашел, прямо зависит, что делать, чего ожидать и как предотвратить неблагоприятные последствия. Поэтому прямая задача врача — все это попытаться выяснить, а задача пациента, у которого при обследовании обнаружено повышение АЛТ/АСТ, за этим к врачу обратиться. Не паниковать, но не оставлять без внимания, поскольку другого случая рассказать вам о том, что она больна, вашей печени может и не представиться.
И скрытое воспаление будет тлеть до той поры, пока воистину огромные компенсаторные возможности печени будут исчерпаны, и она не сможет более выполнять свои многообразные жизненно необходимые функции. При своевременном распознавании этой стадии мы можем и должены не допустить, т.к. здесь нам остаются только крайние героические меры, такие как пересадка донорской печени.
Причиной поражения печени, которое чаще всего и протекает в виде её воспаления (гепатита), может служить практически любое неблагоприятное воздействие внешней среды, поскольку оно во всех случаях прямо или опосредованно затрагивает печень.
В зависимости от причины гепатиты могут быть разными:
- вирусными (вирусы гепатита A и E, B, C, D, цитомегаловирус, вирус Эпштейн-Барр и др.)
- бактериальными (как одно из проявлений инфекций, таких как иерсиниоз, сальмонеллез; сепсиса вызванного другими микробами, и др.)
- аллергическими (на фоне тяжелой аллергической реакции на любой агент, к которому у человека повышенная чувствительность-аллергия)
- лекарственными (токсическими, когда медикамент или их сочетание прямо неблагоприятно действуют на печень, или токсико-аллергическими, связанными и с токсическим, и с аллергическим действием лекарства)
- алкогольными (весьма распространенная, к сожалению, тяжелая разновидность токсического поражения печени)-обменными (вызванными нарушением обмена веществ, чаще всего жирового – жировая болезнь печени, и д.р.)
- аутоиммунными (связанными с тем, что на фоне особого стечения обстоятельств иммунная система человека перестает «узнавать» клетки собственной печени и ополчается против них, пытаясь уничтожить, как она это делает с любыми потенциальными врагами)
- наследственными (при передаваемых генетически, по наследству, нарушениях различных видов обмена на разных уровнях: обмена меди
- болезнь Вильсона-Коновалова, обмена железа – гемохроматоз, гликогеноз, муковисцидоз и др.)
- вторичными по отношению к огромному числу заболеваний других органов и систем (при сахарном диабете, заболеваниях щитовидной железы, беременности, системных заболеваниях соединительной ткани, гранулематозах, в том числе саркоидозе и др.)
И весь этот огромный пласт заболеваний может стоять за одним случайно выявленным повышением активности трансаминаз, тех самых АЛТ/АСТ.И надо сказать, что с подобной ситуацией врачи, занимающиеся патологией печени, в последние годы сталкиваются все чаще.
Как это обычно происходит? Человеку предстоит какая-то операция или он ложится в больницу по поводу имеющегося заболевания сердца, почек, суставов и т.д., или в учреждении проводится диспансеризация, или женщина забеременела и т.д., и т.п. Во всех этих случаях обязательно проводится биохимическое обследование крови, которое всегда включает так называемые печеночные пробы: уровень билирубина (отвечающий за желтуху) и трансаминазы (АЛТ/АСТ). И эти последние нередко оказываются повышенными. Подобная «находка» всегда требует внимания и объяснения.
Во всех случаях: и тогда, когда дополнительное обследование впервые выявляет гепатиты B или C, и тогда, когда они не обнаруживаются, пациент должен попасть в поле зрения специалиста – гепатолога и вместе с ним попытаться выяснить, что же происходит с печенью, какой это гепатит?
Это может быть гепатит легкий и кратковременный, а может оказаться впервые выявленным давно существующим хроническим. Это может быть любой из вышеперечисленных вариантов поражения печени, как в периоде его начальных проявлений, так и в далеко зашедших стадиях. И все это принципиально важно постараться узнать, поскольку лечение любого гепатита прямо зависит от его причины и стадии.
В дальнейшем мы поместим на сайте главы, специально посвященные основным, наиболее часто встречающимся в практике гепатолога поражениям печени таким, как вирусные гепатиты B и C, лекарственные поражения печени, аутоиммунные гепатиты, алкогольные и неалкогольные жировые поражения печени и др. Там на конкретных примерах из практики речь пойдет об их распознавании и лечении.
источник
Гепатит печени – воспаление, спровоцированное различными факторами. В большинстве случаев это вирусная инфекция. Согласно статистическим данным 2016 года, от гепатита также часто умирают, как от малярии, ВИЧ инфекции, туберкулеза. Гепатит может самостоятельно излечиваться либо приводит к рубцеванию тканей, нарушению функционирования органа. Выделяют несколько форм, стадий, видов. Лечение медикаментозное, народное, гомеопатическое, хирургическое.
Воспаление печени, спровоцированное различными факторами. Самая распространенная причина заболевания – вирусы. Кроме них спровоцировать воспалительные процессы могут инфекции, токсины, медикаменты, аутоиммунные нарушения.
Разрушаются клетки печени, на их месте появляются патологические клеточные соединения. Замещение вызывает нарушение функций органа, увеличение его размеров, возникновение рубцов, уплотнений. В конечном итоге это приводит к циррозу, раку.
Если гепатит появился на фоне неправильного питания либо временного употребления медикаментов, клетки печени могут восстановиться самостоятельно, болезнь исчезает. В иных случаях требуется постоянная поддерживающая терапия, здоровый образ жизни.
Острая форма присутствует при вирусных гепатитах, отравлении сильным ядом. Длится несколько суток. При оказании квалифицированной помощи печень полностью восстанавливается, в иных случаях болезнь переходит в хроническую форму. Вялое течение наблюдается при регулярном токсическом отравлении медикаментами, алкоголем, неправильном питании, плохой экологии.
Острая форма характеризуется яркой клинической картиной. Проявляются симптомы интоксикации, болезненные ощущения под правым ребром. При токсическом отравлении болезнь развивается постепенно, симптомы появляются, когда в патологический процесс вовлекается оболочка органа, желчный пузырь.
Острая форма:
- Диарея;
- Тошнота;
- Головная боль;
- Слабость;
- Головокружение;
- Рвота;
- Желтушность кожи, глаз;
- Повышение температуры;
- Боль под ребром с правой стороны либо опоясывающая.
Симптоматика хронического гепатита:
- Слабость;
- Раздражительность;
- Бессонница, кошмары;
- Тошнота;
- Снижение работоспособности;
- Неприятные ощущения в желудке, под ребром с правой стороны;
- Головокружение;
- Незначительное повышение температуры;
- Горький привкус во рту;
- Нарушение пищеварения, непереносимость жирных блюд;
- Вздутие, метеоризм;
- Диарея;
- Головная боль;
- Увеличенная печень при пальпации;
- Темнеет моча, кал становится бесцветным;
- Боль под правым ребром усиливается при смене положения тела поднятии тяжести, физических нагрузках;
- Повышенная утомляемость;
- Синяки;
- Маточное кровотечение у женщин;
- Снижение показателей гемоглобина;
- Изменение артериального давления.
Хронический гепатит может долгое время развиваться бессимптомно либо с незначительными проявлениями. По мере прогрессирования болезни происходят обострения. Лечение зависит от сложности заболевания, этимологии.
В зависимости от причины подразделяют на:
- Вирусные;
- Аутоиммунные;
- Инфекционные;
- Лекарственные;
- Алкогольные;
- Специфические, что развиваются на фоне иных заболеваний.
По течению болезни выделяют:
- Острую форму с яркой клинической симптоматикой. Длится около 2 месяцев, хорошо поддается лечению.
- Хроническую со слабыми проявлениями. Болезненное ощущение присутствует около 6 месяцев. Чередуются периоды улучшения, ухудшения самочувствия. Трудно поддается терапии. В тяжелых случаях приводит к циррозу, раку.
- А, болезнь Боткина. Развитие болезни происходит в течение 2 месяцев. Первые симптомы могут появиться спустя 14 дней. Инфекция передается через пищу, вещи больного, грязные руки. Выздоровление происходит самопроизвольно либо требуется медицинская помощь. После квалифицированной терапии функции печени полностью восстанавливаются. Ставят очистительные капельницы, чтобы вывести токсины. Гепатит протекает с наличием желтухи и без нее. Вирус попадает в окружение с каловыми массами. Основные симптомы – ломота в мышцах, рвота, диарея, лихорадка, увеличение печени, повышение температуры, боль под правым ребром разной интенсивности. Наиболее легкая форма, часто заканчивается выздоровлением.
- Гепатит В. Люди инфицируются через кровь, половой акт, контактным путем, при инъекции зараженными шприцами, в процессе родов. Развивается в течение 180 дней. Имеет острые, хронические проявления. Через кровь вирусные клетки попадают в печень, приводят к разрушению тканей. Поражение органа намного сильнее, чем при болезни Боткина, восстанавливается печень сложнее. По мере прогрессирования болезни на коже появляются высыпания, желтый цвет, остальные симптомы аналогичные. Лечение осуществляется в стационаре под присмотром специалистов. Основной препарат – противовирусные лекарства. Медикаменты дают возможность полностью вылечить болезнь. Для предотвращения заражения делают вакцину.
- С. Наиболее тяжелая форма, часто приводит к осложнениям. В организм возбудитель попадает через кровь, реже – половой контакт. Согласно статистическим данным, 20% инфицированных излечиваются самостоятельно, если иммунная система сможет выработать антитела к вирусу. В клинической картине симптомов присутствует слабость, недомогание, снижение работоспособности, раздражительность, утомляемость, головная боль, нарушение сна. По мере прогрессирования развивается цирроз, который заканчивается смертью. В США курс терапии обходится в 70 тыс. Дол. На территории нашей страны применяются зарубежные медикаменты, отечественные. Цена лечения около 1 тыс. Дол. Длительность терапии около 2 лет.
- D. Возбудитель был обнаружен в 1977 году. При тщательных исследованиях выяснили, что это разновидность гепатита В. Отличается острым началом, стремительным поражением печени. Получает возможность развиваться лишь при наличии вируса В. Заражение — через кровь, половой контакт. Развивается в течение 2 месяцев. Клиническая картина схожа с гепатитом В, но протекает более тяжело, чаще приводит к осложнениям.
- Имеет много общего с вирусом А. Передается через воду, продукты, грязные руки, кровь. Тяжелое течение болезни в большинстве случаев заканчивается смертью. Вирус распространен в Азии, Африке. Обнаружен, описан в 80-х годах прошлого столетия группой отечественных ученых.
- F. Предполагается существование еще одного вида гепатита отличного от А, В, С, D, Е. К такому выводу пришли ученые, проводя опыты на обезьянах. У людей с повышенным риском заражения – наркоманы, больные гемофилией обнаруживался вирус гепатита не похожий на другие формы.
- Малоизученная форма. Вирус впервые описали в 1995 году. Указаны возможные пути передачи через кровь, половой контакт. Неустойчив к внешней среде, мгновенно погибает при кипячении.
Симптоматика гепатитов схожа между собой, отличия заключаются в степени поражения клеток печени. В одних случаях орган способен восстановиться, в других нет.
Развивается при накоплении в организме токсических веществ. Печень перестает справляться со своими функциями, начинаются воспалительные процессы. Развивается при попадании токсических веществ в организм через органы пищеварения, дыхательную систему. Часто причиной токсического гепатита становится алкоголь, наркотики, жирная пища, лекарства.
Медикаменты, вызывающие заболевание:
- Ибупрофен;
- Нурофен;
- Галотан;
- Противотуберкулезные средства;
- Кетоконазол;
- Антибиотики, в особенности группы тетрациклинов;
- Нифедилин;
- Амиодарон;
- Зидовудин;
- Парацетамол;
- Мелбек, др.
Тяжелые формы токсического гепатита появляются при отравлении грибами – Мухомором, Бледной поганкой, инсектицидными веществами, промышленными ядами.
Аутоиммунный гепатит развивается по причине патологий в иммунной системе. Иммунитет отторгает собственные клетки печени, разрушая ткани. Болезнь трудно поддается лечению, носит хронический характер.
На начальной стадии симптомы отсутствуют, что не дает возможности обнаружить патологии сразу. В печени отсутствуют болевые рецепторы, поэтому клетки разрушаются, не привлекая к себе внимания. Когда патологический процесс коснется оболочки органа либо желчного пузыря, начинает ощущаться боль в правой стороне под ребром. Печень непосредственно связана с желчным пузырем, поэтому воспаление переходит и на соседний орган.
При разрешении клеток выделяются токсические вещества, которые вызывают ухудшение самочувствия. Застой желчи препятствует нормальному пищеварению, появляется тяжесть, тошнота, рвота, изменение стула. Со временем гепатит провоцирует приступы панкреатита, препятствует нормальному кровообращению.
При отсутствии своевременной терапии гепатит приводит к циррозу. На начальном этапе процесс обратим, поскольку печень имеет высокую способность к обновлению, восстановлению. Для ускорения терапевтического эффекта назначают препараты гастропротекторы, которые ускоряют регенерацию тканей.
Тяжелые формы гепатитов приводят к стойкому циррозу. Со временем клетки отмирают, на их месте появляется заместительная ткань. Орган перестает выполнять свои функции, увеличивается в размерах. Продлить жизнь пациенту может пересадка донорской печени, но не всегда прогнозы оптимистические.
Постановка диагноза начинается с беседы. Специалист составляет общую клиническую картину, выясняет причины заболевания по версии пациента. Оценивает образ жизни, род деятельности, события в течение последних 2 месяцев. На следующем этапе осуществляется пальпация живота. При ощупывании наблюдается увеличение печени, желчного пузыря, селезенки, боль с правой стороны, вздутие, метеоризм.
Для выяснения причин и природы заболевания назначают лабораторные исследования кала, мочи, крови. Определяется наличие воспалительного процесса, вирусы, наблюдается снижение гемоглобина, ухудшение свертываемости крови. Оценивается работа пищеварительной системы.
УЗИ органов брюшины дает возможность оценить размер печени, структуру, наличие уплотнений. Дополнительно проводят исследование печеночного кровотока, желчевыводящих путей, осуществляют пункцию. Назначают исследование органов ЖКТ при помощи гастроскопии.
Усилия направлены на ликвидацию болезненной симптоматики, восстановление функций больного органа. Медикаменты подбираются в зависимости от причины, стадии. Острые проявления лечатся в стационаре. Ставят капельницы для очищения организма от токсинов. Прописывают гепатопротекторы для ускорения восстановления клеток. Регулируют обменные процессы с помощью витаминов, препаратов кальция, марганца, калия. Противовирусные средства при острой форме гепатита, иммуномодуляторы используются не так часто. Ускоряет процесс выздоровления кислородотерапия, оксигенобаротерапия.
Терапия хронического гепатита:
- Медикаменты для улучшения пищеварения, нормализации функций поджелудочной железы. Мезим, Панкреатин, Домрид. Для устранения метеоризма, вздутия Коликид, Эспумизан.
- От сильной боли разрешается принимать спазмолитики – Но-Шпа, Дротаверин, Меверин, Папаверин.
- Гепатопротекторы для восстановления клеток печени – Гаслстена, Расторопша, Эссенциале, Силимарин. Курс терапии не менее 2 месяцев.
- Сорбенты для выведения токсинов из ЖКТ – Активированный уголь, Энтерол, Энтеросгель, Смекта. Для очищения крови вводят раствор глюкозы с витамином С.
- Противовирусные лекарства назначают при гепатитах В, С, D. При аутоиммунном гепатите назначают гормональные средства из группы глюкокортикостероидов.
- Для повышения иммунитета прописывают фитопрепараты, иммуномодуляторы.
Длительность лечения не менее 2 месяцев. Кроме этого, нужно ограничить физические нагрузки, не поднимать тяжести, обеспечить нормальную психо-эмоциональную обстановку.
На время терапии нужно отказаться от алкоголя, жирных, жареных блюд, продуктов с содержанием консервантов, ароматизаторов, усилителей вкуса, прочих химических добавок. Нельзя пить газированные напитки, крепкий черный чай.
Нормализовать режим питания, не переедать, не голодать. Разрешается кушать кисломолочную продукцию, крупы, овощи, фрукты, ягоды. Готовят суп, кашу, мясные изделия из фарша, рыбу, яичницу. Кушать следует теплые блюда, запрещаются холодные, горячие. Больше пить минеральной воды, а также отваров из лекарственных трав. Помогает восстановить печень шиповник, бессмертник, чистотел, полынь, пижма, ромашка, мята, мелисса, календула. Чтобы ускорить отток желчи, утром натощак рекомендуется употреблять 1 десертную ложку растительного масла.
Чтобы избежать вирусного заболевания, надо соблюдать правила личной гигиены, при половом акте использовать презерватив, с ответственностью относиться к подбору партнера, кушать продукты после термической обработки. Кроме этого, делать вакцинацию.
Для предупреждения токсического гепатита не злоупотреблять алкоголем, принимать медикаменты в случае острой необходимости, соблюдать меры осторожности во время работы с промышленными ядами.
Профилактическими мероприятиями являются здоровый образ жизни, правильное питание, защищенный секс, сильный иммунитет.
Прогнозы при гепатите при квалифицированной терапии благоприятные. В некоторых случаях организму удается полностью победить болезнь. Тяжелые формы приводят к осложнению, могут стать причиной смерти.
Обратиться за помощью можно в государственную, частную клинику. Средние расценки по Москве таковы:
- УЗИ брюшной полости — 2000 руб.;
- Консультация специалиста – 1000 руб.;
- УЗИ печени, желчного пузыря – 1500 руб.;
- АСТ, АЛТ – 220 руб.;
- Билирубин общий – 230 руб.;
- Коагулограмма – 1200 руб.;
- Биохимические пробы печени – 1300 руб.;
- Магнитотерапия – 800 руб.;
- Церулоплазмин – 700 руб.;
- Гирудотерапия – 1800 руб.;
- МРТ печени – 8000 руб.;
- ДМВ-терапия – 700 руб.;
- Желчные кислоты – 1000 руб.;
- Электронейростимуляция – 900 руб.;
- Инфракрасная терапия – 500 руб.
В целом же, стоимость лечения, это цена препаратов. Дорогие эффективные средства по типу Пегинтрон, Пегасис, Ребетол в месяц обойдутся в 45 тыс. Руб. Отечественный противовирусный интерферон обойдется в 20 тыс. Руб. Лечение длится полтора года. Весь курс по минимуму обойдется в 800 тыс. Руб. Что же касается невирусного гепатита, лечение значительно дешевле, поскольку придется прикупить гепатопротекторы, противовоспалительные средства, витамины, прокинетики, сорбенты. В среднем курс на 2 месяца обойдется в 10 тыс. Руб.
Дорогие читатели, нам очень важно ваше мнение — поэтому мы будем рады отзыву о гепатите печени в комментариях, это также будет полезно другим пользователям сайта.
Три года назад попали с мужем в жуткую аварию, он разбился, меня собирали по частям, делали переливание крови. Через год анализы – гепатит. Лечение не начинаю, потому что нет возможности собрать несколько тысяч долларов. Сама содержу трое детишек. Сижу на диете, контролирую вес, никакого алкоголя, врачей в больнице предупреждаю, что у меня эта болезнь. Доктора сказали, что лет через 5 лекарства станут более доступными по цене либо государство поможет, надеюсь на это.
После диагноза сразу шоковая реакция. Жизнь закончена, денег на лечение нет. Потом посидела на форуме, убедили меня, что стоит начинать терапию, не сдаваться. Деньги скребли всем семейством. Пролечилась почти 2 года. На последних анализах вирус в крови не обнаруживается, а был гепатит С.
источник