Определение. Острый гепатит (ОГ) – острый некроз и воспаление печени. Это самое частое заболевание печени.
Основные этиологические факторы.
б) другие инфекционные агенты. Это острые гепатиты при инфекционных заболеваниях. В ряде случаев они определяют клинику заболевания (лептоспироз, желтая лихорадка), в других случаях не имеют самостоятельного значения ( инфекционный мононуклеоз, тифы, паратифы, бруцеллез, пневмонии, малярия, некоторые вирусные болезни – герпес, энтеровирус, цитомегаловирус)
2.Токсические и лекарственные поражения.
Различные химические вещества подвергаются биотрансформации в печени либо путем деструкции, либо путем связывания. При этом метаболиты могут быть токсичны. Прямое цитотоксическое действие оказывают на гепатоциты хлорированные углеводороды, которые широко применяются в машино-, авиа и автостроении, обувном производстве, химчистке, для дегельминтизации, дезинфекции и дезинсекции. Можно указать также хлорированные нафталины и дифинилы – заменители смол, воска и каучука, бензол и его гомологи – ароматические соединения, органические краски, взрывчатые вещества. К гепатотоксичным веществам относятся некоторые металлы и металлоиды – свинец, ртуть, золото, мышьяк, марганец, фосфор. Серьезным фактором возникновения острых гепатитов является алкоголь, при этом острый алкогольный гепатит может возникать и на фоне хронических алкогольных заболеваний печени (хронический гепатит, цирроз).
Наиболее важны вирусные гепатиты (ВГ). Еще в 1978 г. в материалах ВОЗ борьба с ВГ рассматривалась как одна из основных проблем здравоохранения. Это определяется широким распространением заболеваний, огромным экономическим ущербом. В разных странах ежегодно регистрируются миллионы заболевших, много больных остается неучтенными (латентные формы). Заболеваемость не падает, а даже растет. На современном этапе заболеваемость вирусными гепатитами уступает лишь гриппу. Проблема сопоставима с проблемой СПИДа, а может быть на данном этапе для нашей страны еще важнее. Опасность инфицирования ВИЧ составляет 0,5% , а ВГ 7-30%. По данным ВОЗ, вирусами гепатитов инфицирован каждый третий житель планеты. В России острыми вирусными гепатитами (ОВГ) заболевает более 500000 человек в год.
Относительные показатели летальности не велики, но, учитывая высокую заболеваемость, достаточно значимы. В мире ежегодно фиксируется 1-2 миллиона смертей от ОГ. И пока радикальных средств снижения летальности нет, за исключением пересадки печени. И, наконец, ВГ – главная причина хронических заболеваний печени, в специальном эпидемиологическом исследовании было показано, что это не менее 70%. Надо также учитывать , что вирус В и С – онкогенные вирусы.
Этиология вирусных гепатитов. ВГ известны со времен Гиппократа, инфекционную природу предположил С.П.Боткин в 1888 г., а верификация возбудителя произошла только около 3 десятилетий тому назад.
С 40-х годов на опытах с заражением добровольцев было доказано, что существует по крайней мере 2 этиологически самостоятельных типа вирусов. Их условно обозначили А (эпидемический гепатит, болезнь Боткина) и В (сывороточный гепатит).Позднее выделили еще вирусы, назвали эту группу «ни А, ни В». В дальнейшем вирусы этой группы постепенно расшифровывались. В настоящее время известно не менее 9 вирусов (А, В, С, Д, Е, G,TTV,GBA,GBB).
Вирус Авначале был обнаружен в экстрактах фекалий инфицированных добровольцев, затем удалось заразить приматов и обнаружить у них те же частицы. И, наконец, эти частицы нашли в фекалиях больных в период эпидемических вспышек. Этот РНК-содержащий вирус из группы пикорновирусов прост по структуре, методам индикации. Он устойчив к высокой температуре, кислотам, эфиру, длительно сохраняется в воде, пищевых продуктах, сточных водах и др. В СССР в прошлом на долю вируса А приходилось 70-80% заболевших, но сейчас превалирует заболеваемость вирусами В и С. Острому гепатиту А присущи эпидемические вспышки и основные закономерности кишечных инфекций. Больной человек выделяет вирус через 3-4 недели после заражения в течение 2-3-х недель. Помимо крови он может быть обнаружен в кале и желчи. Это обычно соответствует продромальному и преджелтушному периоду. После появления желтухи выделение вируса прекращается. Длительное носительство вируса А не регистрируется. Есть точка зрения, что больных не целесообразно изолировать. Большую опасность представляют латентные, безжелтушные формы, они остаются нераспознанными, не изолируются. Основной путь заражения – фекально-оральный, но нельзя полностью исключить воздушно-капельный. Описаны отдельные случаи передачи вируса парэнтерально и половым путем (в период вирусемии). Вертикальная передача (от матери к плоду) не установлена. Крупные вспышки связаны с загрязнением водоемов (водный, пищевой путь), контактами в коллективах. Наблюдаются сезонные колебания заболеваемости (ноябрь – январь) и циклические ее подъемы через 5-8 лет, возможно связанные с колебаниями напряженности коллективного иммунитета.
В прошлые годы острый гепатит А (ОГА) считали преимущественно детской инфекцией. Это объяснялось отсутствием протективного иммунитета, а также гигиеническими особенностями детского возраста. В настоящее время в развитых странах инфицированность детей и подростков вирусом А неуклонно снижается. Вырастает население, которое может быть подвержено риску ОГА. Течение заболевания в большинстве случаев легкое и средней тяжести, молниеносные формы развиваются крайне редко, чаще у больных старше 50 лет с отягощенным анамнезом (в Европе 8,01 %). ОГА не переходит в хроническую форму.
Вирус В принципиально отличается от вируса А. Прежде всего это связано с возможностью его персистирования в печени, развития хронического гепатита в 10-20% случаев. Заболеваемость острым гепатитом В (ОГВ) растет, инфицированность некоторых стран достигает 15-30%, наибольший уровень отмечен в странах Юго-Восточной Азии и Южной Африке. Это вирус с парентеральным путем передачи инфекции, для заражения достаточно ничтожно малых количеств крови больного человека. В прежние годы ОГВ возникал чаще после 30 лет, в настоящее время ОГВ «помолодел» и часто встречается у подростков, по-видимому, в связи с распространением наркомании, у детей при медицинских манипуляциях (Дома ребенка). По рекомендациям ВОЗ, выделяют регионы малой, промежуточной и высокой эндемичности.
Вирус В открыт раньше, сначала обнаружили его антиген у аборигенов Австралии (1964, Блюмберг). Позже из крови больных выделили вирус (частицы Дейна, 1970). Вирус имеет сложную структуру, двойную оболочку, 3 антигена. Поверхностный антиген S(австралийский антиген), сердцевинный (С), антиген инфекциозности Е – секретируемая растворимая часть антигена С. Вирус В относится к группе крупных оболочечных ДНК-содержащих вирусов, представляющих самостоятельную группу, а вирус А – один из энтеровирусов. ДНК генома вируса представлена двойной спиралью, одна из которых неполная и может быть завершена соответствующими нуклеотидами, доставленными посредством ДНК-полимеразы. При мутациях вирус В может терять антиген Е. Поверхностный антиген разный в различных регионах, это как бы географическая метка. вируса. Вирус устойчив к низким и высоким температурам, химическим и физическим воздействиям. При комнатной температуре сохраняется 3 месяца, в холодильнике – 6, в замороженном виде 15-20 лет, в высушенной плазме – 25 лет. Кипячение только в течение 60 мин. дает гарантию его разрушения. В растворе формалина инактивация достигается только при 7-дневной экспозиции. Вирус находят у больных в слюне, крови, церебро-спинальной и асцитической жидкости, слезах, грудном молоке, желудочном соке, синовиальной жидкости.
ВГВ– антропонозная кровяная инфекция. Уникально разнообразие путей заражения — множество естественных и искусственных путей. Источниками заражения являются больные с манифестной, латентной и хроническими формами заболевания. Больные острым гепатитом В заразны в инкубационном и продромальном периоде. В некоторых случаях вирус находят у лиц, не болевших гепатитом, так в республиках Средней Азии это явление наблюдается у 4-5% населения. Механизм передачи инфекции — парэнтеральный – через кровь, инфицирующая доза бесконечно мала (0,0005-0,0010 мл), т.е. следы. Вирус также может попадать в организм человека через поврежденную кожу и слизистые оболочки (половой путь). Важны медицинские манипуляции, что особенно важно в наш век «медицинской интервенции». Прокол ушей, тату и, конечно, наркомания. – бытовые пути заражения вирусом В. Возможен перинатальный путь – во время родов. ОГВ не имеет сезонности заболевания и эпидемических вспышек. Совсем в недавние времена чаще болели взрослые люди (после 30 лет), в настоящее время, в связи с все большим распространением наркомании, ОГВ «помолодел», возросла заболеваемость подростков. Высока заболеваемость детей младшего возраста, подвергающихся частым медицинским манипуляциям (Дома ребенка). В целом, сейчас преобладают искусственные пути заражения – дань прогрессу медицины.
Вирус С– РНК-содержащий вирус, флавивирус, имеет диаметр 30-38 нм, покрыт липидной оболочкой. Выделяют по крайней мере 6 генотипов вируса и насколько подтипов, имеется разница в географическом распределении генотипов. ОГС заканчивается хронизацией в 60-80%, в дальнейшем у 20 % в течение 5 лет развивается цирроз печени (ЦП), на фоне которого нередко возникает гепатоцеллюлярная карцинома (первичный рак печени). В последние годы наблюдается значительный рост заболеваемости ОГС, он составляет до 90% гепатитов с парэнтеральным путем передачи. Высокая персистенция вируса, вызывающая столь частую хронизацию процесса, связана с его чрезвычайной мутабильностью под действием иммунного пресса. В организме больного он существует в виде группы родственных штаммов, каждый из которых может стать доминирующим (квазиштаммы), тем самым «обманывает» иммунную систему. Вирусом С инфицировано около 1% населения мира.
Острый вирусный гепатит может быть вызван вирусом Е. ОГЕ напоминает ОГА по эпидемиологии и клинической картине. Это РНК-содержащий вирус, вызывающий острый гепатит, в основном, в странах с жарким климатом (частая заболеваемость ОГЕ наблюдалась у наших солдат во время войны в Афганистане). Вызывает легкое, среднее и иногда тяжелое течение, в том числе, фулминантное с острой почечной недостаточностью вследствие гемолиза эритроцитов. Представляет особую опасность для беременных в 111 триместре. Может наслаиваться на ОГВ, в этом случае летальность достигает 75-80%.
Д (дельта вирус)– дефектный РНК — содержащий вирус, по размеру меньше всех вирусов животных, прежде такие дефектные вирусы обнаруживались только у растений. Использует в качестве оболочки поверхностный антиген В, это необходимо для его экспрессии и проявления патогенности. Оказывает прямое цитопатогенное действие на гепатоцит. Передача инфекции осуществляется парэнтеральным путем, половым, возможна вертикальная передача от матери ребенку. При одновременном заражении вирусами В и Д (коинфекция) у большинства больных наступает выздоровление, при суперинфекции (наслоение инфекции Д на ОГВ) наблюдается быстрое прогрессирование заболевания в ЦП, выздоровление редко, возможно развитие фулминантных форм с высокой летальностью.
Эпидемиология вируса Fеще не вполне выяснена, по данным французских гепатологов, этот вирус имеет фекально-оральный путь передачи, в США считают, что путь заражения посттрансфузионный.
Вирус G– РНК-содержащий флавивирус, почти совпадает по эпидемиологии и клинике с вирусом С, частота хронизации уточняется.
Вирус ТТУнаходят у больных при гепатите В и С, преимущественно перенесших гемотрансфузии,но еще не выяснено, вызывает ли он гепатит.
Велика распространенность сочетанных форм – В+Д, В+С, В+С+Д. Считается, что в западно-европейской и американской популяции сочетанная инфекция В и С встречается у 3% взрослого населения. В 2002 г. сочетанной инфекцией было обусловлено 17% ОВГ в России, из них 68% В+С.
Патогенез острых вирусных гепатитов. Обобщенная схема патогенеза сформулирована Г.П. Рудневым: внедрение возбудителя, генерализация инфекции или первичная вирусемия, паренхиматозная диффузия (локализация в печеночных клетках), вторичная вирусемия и резидуальная фаза. Вирусы обладают тропностью к гепатоцитам, но сейчас считают, что вирус может жить в клетках крови, лимфоузлах, костном мозге (с этим связаны так называемые гематологические маски гепатитов), реплицируется в клетках системы мононуклеарных фагоцитов. Механизм цитолиза разный. Это может быть прямое цитопатогенное действие (вирус Д): репликация вируса обусловливает нарушение регуляции метаболических процессов сначала в мембране клетки, а затем и в других ее компонентах. Накопление свободных радикалов вызывает активацию перекисного окисления липидов, это приводит к дезорганизации структуры мембран, появляются «дыры», нарушается автономия клетки, происходит перераспределение биологически активных веществ, электролитов, гепатоциты набухают, изменяется вутриклеточная рН, возникает ацидоз и гипоксические сдвиги, падает выработка энергии. Наблюдается повреждение органелл, гидралазы лизосом вызывают цитолиз гепатоцитов. В норме клетка живет 150 дней. Второй механизм цитолиза – иммунно-опосредованный. Внедрение вируса и его репликация вызывают реакцию Т-лимфоцитов, направленную на его распознавание и уничтожение. Происходит дифференцировка субпопуляций лимфоцитов, завершающим ее этапом является киллерный эффект с цитолизом инфицированных гепатоцитов (клеточная цитотоксичность). Имеет значение также антителозависимая клеточная цитотоксичность. Эти процессы обусловливают некроз гепатоцитов. При ОГВ и ОГС нередко наблюдаются внепеченочные поражения, которые вызываются аутоиммунными (появления «чужих» вирусиндуцированных компонентов гепатоцитов), иммуннокомплексными воздействиями (гломерулонефрит, лимфоаденопатии, артралгии и др.). Вирусы А, В и С оказывают как прямое цитопатогенное, так и иммунно-опосредованное воздействие.
Различают стадии повреждения клетки – преморфологическая и морфологическая. При ВГА объем некротической ткани всегда ограничен. Купированию цитолиза способствует интенсивная и адекватная иммунная реакция, блокирующая репликацию вируса и его распространение, возникает прочный иммунитет (в начале заболевания коротко находят антиген, затем иммуноглобулины класса М и позднее G).
Вирус В вызывает обширный цитолиз не только фокальный, но и мостовидный. Гепатит В протекает более тяжело, отличается клиническим полиморфизмом, что зависит от генотипа больного. Чрезмерно сильно реагирующий генотип вызывает фулминантные формы, слабый – вирусоносительство и маломанифестные формы, адекватная реакция приводит к выздоровлению. После внедрения вируса в гепатоцит происходит высвобождение ДНК вируса, которая поступает в ядро клетки и выполняет роль матрицы для нуклеиновых кислот, идет сборка нуклеокапсида вируса, который через ядерную мембрану переходит в цитоплазму, где завершается сборка полного вириона с презентацией вируса или его антигенов на мембране гепатоцита. Имеются 2 пути взаимоотношений вируса и гепатоцита: репликация и интеграция. При репликации продуцируются мощные иммуногенные антигены Е и С, которые вызывают мощный иммунный ответ. При интеграция вируса в геном гепатоцита продуцируется только антиген HBs, который обусловливает слабое воздействие на иммунную систему, что может привести к персистенция вируса и развитию хронического гепатита или вирусоносительства. Неадекватный иммунный ответ (недостаточность эндогенного интерферона) также способствует персистенции вируса и хронизации заболевания. Причины, определяющие репликацию или интеграцию не вполне ясны. Вероятна генетическая детерминированность.
После перенесенного гепатита В развивается прочный иммунитет, но возможна суперинфекция другими вирусами.
Клиническая картина острых вирусных гепатитов. В клинической картине заболевания выделяют 4 периода: инкубационный (от момента заражения до появления первых симптомов), продромальный (преджелтушный), желтушный, реконвалесценции. У ОГС стадийность не выражена, часто начало не заметно, манифестные формы ОГС составляют менее 25%.
Продолжительность инкубационного периода при ОГА – 2-4 недели (минимум-7 дней, максимум – 7 недель), при ОГВ – 2-4 месяца (минимум – 6 недель, максимум – 6 месяцев).
Преджелтушный периодхарактеризуется неспецифичными сипмтомами интоксикации, он развивается на фоне первичной вирусемии. Его клинические варианты – гриппоподобный, астеновегетативный, диспептический, артралгический, чаще смешанный. Но уже в это время может быть горечь во рту, тяжесть в правом подреберье, зуд кожи (больше ночью), можно обнаружить увеличение печени и селезенки, за 1-2 дня до появления желтухи – потемнение мочи, возможен светлый кал. При ОГВ длительность преджелтушного периода больше, чем при ОГА (соответственно 7-12 дней и 4-5).
Желтушный период– это манифестация поражения печени, совпадает с периодом паренхиматозной диффузии. Сначала появляется иктеричность склер, слизистой оболочки зева, потом кожи. Больной отмечает потемнение цвета мочи и светлый кал. При ОГА общее самочувствие в этот период улучшается, уходят признаки интоксикации, при ОГВ этого не наблюдается, сохраняется диспептический синдром. Печень увеличена, мягкая, болезненная, возможно небольшое увеличение селезенки. Иногда находят «печеночные ладони», «звездочки». Выражен астеновегетативный синдром. При ОГВ и С возможны внепеченочные проявления, связанные с иммунокомплексными реакциями – артралгии, полимиалгия, миокардит, гломерулонефрит и др.
Период реконвалесценция – это обратное развитие заболевания.
По тяжести выделяют легкую, средней тяжести, тяжелую форму, последняя характеризуется развитием тяжелой печеночно-клеточной недостаточности. Различают следующие клинические формы заболевания – желтушная, безжелтушная, стертая, латентная, холестатическая (с признаками внутрипеченочного холестаза и длительной, до 4 месяцев, желтухой), фулминантная или молниеносная (острый печеночный некроз), отечно-асцитическая. Варианты течения: острое циклическое – до 2 месяцев, затяжное (3-12 месяцев). Исходы — выздоровление, смерть, переход в хронический гепатит, остаточная гепатомегалия (постгепатитный фиброз), доброкачественная гипербилирубинемия типа Жильбера. Осложнения – печеночная кома, поражение желчных путей, отечно-асцитический синдром.
Отягощающие факторы – сопутствующие заболевания, алкоголизм, беременность, физическая активность и несоблюдение диеты, ранний детский и пожилой возраст, медикаментозные влияния.
Летальность связана с фулминантными формами, практически никогда не наблюдается при ОГА, менее 1 % при ОГВ, 2% — ОГС, наиболее часто сопровождает сочетанные формы. До 70% фулминантных форм ОВГ обусловлено сочетанной инфекцией. Суперинфекция вирусом гепатита А повышает риск развития фатального гепатита у больных ХГС до 35%, а ХГВ – до 12%. В связи с этим в Австралии принято соглашение об обязательной вакцинации больных хроническими заболеваниями печени от гепатита А. Если больной выживает после молниеносной формы заболевания, то наблюдается переход в постнекротический цирроз печени.
Фулминантный гепатит – это массивный некроз печеночной паренхимы, развивается печеночная кома вследствие токсического воздействия аммиака, фенолов, индола, индикана, меркаптанов, низкомолекулярных жирных кислота, все эти токсические продукты в норме обезвреживает печень. Клиника фулминантного гепатита: нарастает слабость, желтуха, характерны головные боли, анорексия, тошнота, рвота, развитие геморрагического синдрома, гипотония, глухость тонов сердца, «хлопающий» тремор и, наконец, кома. Печень прогрессивно уменьшается (пустое подреберье), появляется печеночный запах (обусловлен выделением мекаптанов при распаде белков), нарастают лабораторные признаки ПКН. Осложнения фулминантного гепатита – отек мозга, массивные желудочно-кишечные кровотечения, острая почечная недостаточность, пневмония, сепсис.
Диагнозуточняется при лабораторной диагностике. В клиническом анализе крови при вирусных гепатитах отмечают лейкопению с относительным лимфоцитозом. СОЭ может быть низким (влияние желчных кислот на поверхностную активность эритроцитов).
Биохимическое исследование выявляет синдром цитолиза (ферменты повышаются уже в продромальный период и даже инкубационный), который сопровождается иммунно-воспалительным синдромом. Иногда обнаруживается синдром холестаза (при холестатических вариантах течения заболевания) и разной степени выраженности синдром печеночно-клеточной недостаточности (ПКН).
Специфические маркеры гепатитов позволяют провести этиологическую диагностику. Используются иммунологические методы. ОГА подтверждается выявлением антител к вирусу А (иммуноглобулины класса М), их обнаруживают уже в инкубационном периоде и титр быстро нарастает. Для ОГВ маркером присутствия вируса является обнаружение НВsантигена (австралийский антиген), в фазу репликации помимоHBsантигена выявляют НВе антиген (маркер репликации). НВс антиген может быть выявлен только в пунктате печени, в сыворотке крови в остром периоде (в период репликации) находят антитела к НВс класса М, они уходят по мере стихания процесса, а появляются антитела классаIgG. В период реконвалесценции исчезает НВе антиген и появляются антитела к этому антигену (сероконверсия). Маркером репликации является также положительная ПЦР реакция на ДНК вируса. Если вирус ОГ В мутантный (без НВе антигена), тогда для определения фазы репликации вируса ориентируются по ДНК. Для ОГС характерно обнаружение антител к вирусу и маркером репликации является РНК вируса. РНК вируса гепатита С появляется в сыворотке крови больного уже через 1-2 недели после контакта с вирусом, а повышение АЛТ отстает на 10-12 недель. У выздоровевших от ОГС РНК исчезает, а антитела остаются.
Для ОГД маркерами заболевания являются антитела к вирусу и РНК.
Лечение острых вирусных гепатитов. Режим в острый период постельный, диета — стол № 5 или 5а (протертый), содержит 80-100 г белка, 80 г жира, 450-500 углеводов, 3000-3500 ккал. Больной должен получать достаточное количество жидкости (соки, минеральные воды). Необходимо обеспечивать регулярный стул.
При легком течении заболевания медикаментозную терапию ограничивают до минимума – обильное питье, частично в виде 5% глюкозы, витаминотерапия, лучше в натуральном виде. По мере нарастания тяжести, развития интоксикации проводят парентеральную инфузионную терапию для стабилизации содержания электролитов и рН крови – растворы Рингера, 5% глюкозы, гемодез, реополиглюкин, При ацидозе – раствор бикарбоната натрия, при алкалозе – 5% аскорбиновая кислота. Лечение фулминантных форм трудно и ни один метод не дает гарантии. Для обеспечения жизненно важных функций больного помещают в реанимационное отделение. Проводится массивная инфузионная терапия, вводятся аминокислотные смеси, специальные гепатотропные растворы — аминоплазмаль Гепа, аминостерил Н-Гепа, гепатамин, аминосол, гепасол А. Назначается гепа-мерц и другие препараты, обеспечивающие связывание и метаболизм аммиака. Используются антипротеазы (гордокс, контрикал и др.) В этот период необходимо ограничение белка в пище. С целью внепеченочного очищения применяют обменные переливания крови, плазмаферез, гемосорбцию, в прошлом с этой целью использовали печень животного (свинья). Для подавления аммониогенной флоры кишечника назначают антибиотики широкого спектра, лактулозу. Наиболее радикальным средством лечения фулминантного гепатита является пересадка печени.
Этиологическое лечение – интерферон применяют только при ОГС.
Больные остаются на диспансерном наблюдении в течение года с регулярными осмотрами через 1,3,6,9 и 12 мес.
Для профилактики острых вирусных гепатитов проводится вакцинация. Имеются вакцины против вируса гепатита А и В (в том числе и генно-рекомбинантная). Ведутся упорные работы по созданию вакцины, защищающей от вируса С. Вакцинация в настоящее время проводится широко (дети, подростки, медицинские работники и др.).
источник
Острые вирусные гепатиты (ОВГ) составляют группу самых распространенных заболеваний печени. Ежегодно в мире фиксируется 1–2 млн смертельных исходов ОВГ. Острый вирусный гепатит может выступать как самостоятельная нозологическая форма (гепатиты
Острые вирусные гепатиты (ОВГ) составляют группу самых распространенных заболеваний печени. Ежегодно в мире фиксируется 1–2 млн смертельных исходов ОВГ.
Острый вирусный гепатит может выступать как самостоятельная нозологическая форма (гепатиты А, В, С, D, E, F) и как «спутник» общей вирусной инфекции (герпетической, аденовирусной, инфекции, вызываемой вирусом Эпштейна–Барра, и др.).
По механизму заражения, биологическим особенностям возбудителей и характеру течения острые вирусные гепатиты можно разделить на две группы.
Первая группа — ОВГ с энтеральным (фекально-оральным) механизмом заражения. Основные пути передачи — водный, пищевой, контактно-бытовой. Возбудителями в этих случаях являются безоболочечные вирусы: вирус гепатита А (HAV — hepatitis A virus), вирус гепатита Е (HEV) и предположительно вирус гепатита F (HFV). ОВГ с энтеральным механизмом заражения разрешается без формирования вирусоносительства.
Вторая группа — ОВГ с парентеральным механизмом заражения. Возбудители гепатита этого типа — вирусы гепатитов B, C, D, G (соответственно, HBV, HCV, HDV, HGV) — имеют оболочку. Особенностью течения болезни является наклонность к персистенции вирусов и развитию хронического поражения печени.
Прежде чем перейти к рассмотрению особенностей острой инфекции вирусом гепатита А, целесообразно кратко рассмотреть некоторые клинические особенности, присущие всем острым вирусным гепатитам.
Клиническая картина ОВГ характеризуется широким спектром проявлений. Однако можно выделить следующие основные типы течения ОВГ: самоограничивающийся, фульминантный (молниеносный), холестатический, рецидивирующий (рис. 1).
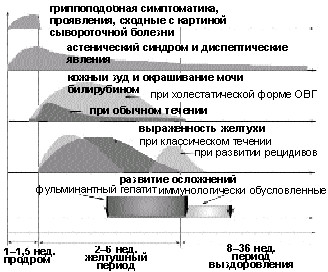 |
| Рисунок 1. Динамика клинических проявлений при ОВГ |
Cамоограничивающийся (циклический) тип течения ОВГ. Тяжесть течения болезни варьирует от субклинических до тяжелых форм. Независимо от этиологии заболевания, характерно его начало с продромального периода, во время которого у больного появляются неспецифические общие (астения) и желудочно-кишечные (снижение аппетита, тошнота, рвота, боли в правом подреберье, изменения стула) симптомы; могут отмечаться гриппоподобные явления. В редких случаях развивается синдром, подобный сывороточной болезни (кожные сыпи, артралгии, симметричная артропатия, полимиозит). Длительность продромального периода составляет 7–10 дней. Следует отметить, что в подавляющем большинстве случаев возникновение симптоматики продромального периода вследствие ее неспецифичности ни пациент, ни врач не связывают с развивающимся ОВГ, и изменения в состоянии больного расцениваются как острое респираторное заболевание, грипп, пищевая токсикоинфекция или переутомление.
Выраженность продромальных явлений уменьшается с развитием желтушного периода (периода разгара болезни), в котором выделяют фазы нарастания, максимального развития и уменьшения желтухи. Появлению желтухи предшествует потемнение мочи. В фазу нарастания желтухи может отмечаться преходящий кожный зуд. В этот период общее самочувствие пациента обычно улучшается, выраженность астении уменьшается. При осмотре выявляют умеренно увеличенную болезненную печень, непостоянным признаком является увеличение селезенки и лимфатических узлов заднешейной группы. Длительность желтушного периода составляет от 1–2 дней до нескольких месяцев (в среднем — 2–6 нед).
Начиная с острого периода инфекции, у пациента могут манифестировать разнообразные внепеченочные проявления, имеющие иммунокомплексное происхождение (кожные сыпи, артралгии, хронический мембранозный гломерулонефрит, узелковый артериит, миокардит, синдром Гийена–Барре, эссенциальная смешанная криоглобулинемия). Возможно, их развитие обусловлено также изменением функций мононуклеарных фагоцитов.
В ряде случаев даже в разгар болезни она может протекать стерто, без желтухи и заметного изменения цвета мочи и кала. Поэтому даже в этот период ОВГ может остаться нераспознанным.
В крови обнаруживают увеличение активности аланиновой аминотрансферазы (АЛТ) и аспарагиновой аминотрансферазы (АСТ) в 10–100 раз, а также увеличение концентрации билирубина в 2–10 раз (количественное соотношение «общий билирубин / прямой билирубин» близко таковому при механической желтухе, что отражает развитие внутриклеточного холестаза).
Достоверной связи между степенью повышения активности сывороточных трансаминаз и тяжестью поражения печени не выявлено.
Тяжесть течения ОВГ в большей степени отражает не столько выраженность гипербилирубинемии, сколько длительность желтушного периода.
Уровень щелочной фосфатазы, протромбиновый индекс и уровень сывороточного альбумина обычно остаются в пределах нормы. Наблюдается лейкопения с развитием относительного лимфоцитоза или без него.
Гистологические изменения в печени в фазе разгара ОВГ включают: гидропическую баллонную дистрофию и некрозы гепатоцитов, апоптозные тельца, сходные с тельцами Каунсильмена, эндофлебит центральных венул, мононуклеарную инфильтрацию портальных трактов (в составе инфильтрата преобладают цитотоксические лимфоциты и клетки — натуральные киллеры) с сегментарным разрушением терминальной пластинки и паренхимы долек. Клетки Купфера увеличены в размерах, содержат липофусцин и клеточный детрит.
Фаза реконвалесценции продолжается 2–12 мес и сопровождается остаточными астеновегетативными и диспепсическими проявлениями. В этой фазе в течение нескольких месяцев происходит новообразование соединительной ткани в портальных и перипортальных зонах ацинуса.
При отсутствии нормализации клинико-лабораторных параметров в течение 3 мес болезнь расценивают как «ОВГ затянувшегося течения».
Фульминантный гепатит. Такое течение отражает острый массивный лизис инфицированных клеток с ускоренной элиминацией вируса на фоне чрезмерной активации иммунной системы. Сроки развития — 2–8 нед от начала ОВГ. Данные о риске развития фульминантного течения ОВГ в зависимости от этиологии представлены в таблице.
Клиническая картина характеризуется быстрым нарастанием признаков печеночной недостаточности (желтуха, печеночная энцефалопатия, коагулопатия, асцит, анасарка), развитием полиорганной недостаточности (респираторный дистресс-синдром взрослых, гипотензия, нарушения сердечного ритма, гепато-ренальный синдром). При динамическом осмотре отмечается уменьшение размеров печени.
При лабораторном исследовании выявляют тяжелую коагулопатию, лейкоцитоз, гипонатриемию, гипокалиемию, гипогликемию. Уровни билирубина и трансаминаз значительно повышены. При повторных исследованиях уровни трансаминаз могут снижаться до нормы, несмотря на прогрессирование заболевания.
Биопсию печени при фульминантном гепатите проводят редко из-за наличия противопоказания — тяжелой коагулопатии. Гистологическая картина изучена на аутопсийном материале; в подобных случаях выявляют массивные участки некроза паренхимы (с тотальным вовлечением ацинуса) и коллапс ретикулярной стромы.
Летальность при этой форме течения ОВГ составляет около 60%. Основными причинами смерти являются отек мозга и легких, массивное желудочно-кишечное кровотечение.
Холестатический гепатит. Такой вариант течения наиболее характерен при инфекции, обусловленной HAV. Характерный клинический симптом — выраженная желтуха, которая сохраняется в течение 2–5 мес и сопровождается кожным зудом и лихорадкой. У части больных отмечаются длительный период снижения или полного отсутствия аппетита и диарея.
Характерно значительное повышение уровней билирубина (до 20 раз) и щелочной фасфатазы в крови. Уровни трансаминаз умеренно повышены и могут достигать нормальных значений на фоне сохраняющегося холестаза.
При гистологическом исследовании печени выявляют дистрофию и некроз гепатоцитов, воспалительную инфильтрацию, такую же, как при самоограничивающемся течении гепатита, большое количество желчных цилиндров в расширенных желчных канальцах, накопление билирубиновых гранул в гепатоцитах и их псевдогранулярную трансформацию. Прогноз при этой форме течения гепатита обычно благоприятный.
Рецидивирующий гепатит. Основной этиологический фактор при этой клинической форме ОВГ — это HAV.
На фоне разрешения острого гепатита или уже после клинического выздоровления у больного повторно появляются клинико-лабораторные признаки, наблюдающиеся в остром периоде, включая иммунологически опосредованные внепеченочные проявления (см. выше). Гистологические признаки соответствуют таковым при самоограничивающемся течении гепатита. Заболевание заканчивается выздоровлением.
Представляется, что с предшествующим ОВГ могут быть патогенетически связаны такие патологические состояния, как синдром Гийена–Барре, апластическая анемия, панмиелофтиз.
В случае развития ОВГ на фоне уже имеющегося хронического заболевания печени может наблюдаться выраженная декомпенсация функции печени. Если причины резкого ухудшения состояния больного с хронической патологией печени, нарастания уровня трансаминаз и билирубина неясны, следует заподозрить присоединение ОВГ.
При самоограничивающемся течении госпитализация больного не является обязательной в том случае, если у него отсутствуют многократная рвота, анорексия, диарея (которые могут привести к дегидратации и нарушениям электролитного обмена), а также если ухаживающие за пациентом на дому способны обеспечить необходимые санитарно-противоэпидемические меры. В течение всего периода течения ОВГ необходим периодический врачебный контроль состояния больного для своевременного распознавания фульминантной формы течения.
Следует обеспечить пациенту достаточную калорийность пищи и прием жидкости в нужном объеме. Необходимости придерживаться строгих диетических предписаний нет. В острой фазе болезни противопоказано употребление алкоголя. Целесообразно избегать интенсивных или длительных физических нагрузок. Степень физической и умственной активности во многом определяется самочувствием пациента.
Специфических методов лекарственной терапии не разработано. В ряде случаев по показаниям назначают противорвотные средства, спазмолитики, анальгетики, при дегидратации проводят инфузионную терапию (внутривенное введение раствора глюкозы). Кортикостероиды, в связи с опасностью повышения частоты хронизации инфекции, не показаны.
При ОВГ С и ОВГ G показано проведение противовирусной терапии для снижения риска формирования хронической инфекции.
При появлении признаков развития фульминантного гепатита необходима срочная госпитализация больного, по возможности в гепатологические центры, где возможно проведение трансплантации печени. В клинике устанавливают наблюдение за состоянием пациента, проводят контроль рН, содержания электролитов и глюкозы в крови, мониторинг центрального венозного и внутричерепного давления, осуществляют мероприятия по поддержанию жизненно важных функций и лечение осложнений. В частности, назначают маннитол при прогрессировании отека мозга, антибиотики для подавления кишечной микрофлоры и лечения инфекционных осложнений. При отсутствии положительной динамики больного готовят к трансплантации печени.
При холестатическом варианте течения с целью уменьшения выраженности кожного зуда и ускорения разрешения холестаза проводят лечение преднизолоном (30 мг/сут в течение 3 нед) или препаратами урсодеоксихолевой кислоты. Возможно назначение холестирамина и антигистаминных средств.
Рекомендации по ведению пациента с рецидивирующим гепатитом аналогичны тем, которые даются при самоограничивающемся течении заболевания.
Возбудитель. HAV представляет собой РНК-содержащий вирус из группы Picornaviridae (подкласс Hepatovirus), не имеющий оболочки, диаметром 27–30 нм, с кубической симметрией (рис. 2). Белки капсида образуют 60 центромер. Одноцепочечная линейная молекула РНК кодирует структуру белков капсида, протеаз Р2, Р3 и РНК-полимеразы. Идентифицирован один серотип и несколько генотипов HAV.
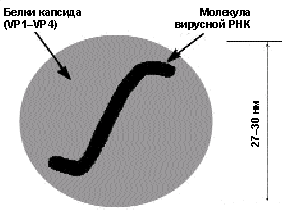 |
| Рисунок 2. Схематическое изображение строения вируса гепатита А |
Эпидемиология. Источником заражения является больной ОВГ А.
Вирус выделяется из организма больного в течение 1–2 нед в преджелтушном и по меньшей мере 1 нед — в желтушном периоде.
HAV обладает высокой устойчивостью во внешней среде.
Механизм передачи инфекции — преимущественно фекально-оральный. Число случаев заражения парентеральным (при переливании крови инфицированного донора) и половым (у гомосексуалистов, рассматриваемый как фекально-оральный) путем небольшое. Нельзя полностью исключить возможность воздушно-капельной передачи. Вертикальная передача вируса (от матери плоду) не установлена.
Восприимчивость к инфекции высокая. Уровень заболеваемости значительно различается в разных регионах. В странах Восточной Европы он составляет в среднем 250 случаев на 100 тыс. населения в год. В северных широтах выражена сезонность заболеваемости с повышением в осенне-зимний период. ОВГ А регистрируется спорадически, в виде вспышек или в виде эпидемий, которые в развивающихся странах возникают с периодичностью 4–5 лет.
Основные факторы риска развития ОВГ А: перенаселенность, несоблюдение правил гигиены, поездки за рубеж, контакты с больным в быту, гомосексуальные контакты, контакты с детьми из детских садов, наркомания.
Инкубационный период — среднем 30 (15–50) дней.
Патогенез. Из желудочно-кишечного тракта вирус попадает в печень. Вирионы реплицируются в цитоплазме гепатоцита и выделяются в желчь (рис. 3).
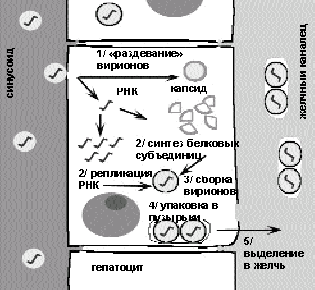 |
| Рисунок 3. Репликация HAV в клетках печени |
Лизис гепатоцитов опосредован иммунным ответом на инфекцию при участии цитотоксических Т-лимфоцитов и/или механизма антителозависимой клеточно-опосредованной цитотоксичности. Предполагается, что HAV не обладает значительной прямой цитопатогенностью.
Клиническая картина. Субклиническое течение, часто под маской острого гастроэнтерита, как правило (до 90% случаев), наблюдается у детей. У взрослых ОВГ А обычно протекает в манифестной форме.
В продромальном периоде возможна лихорадка (до 39° С). С появлением желтухи отмечается улучшение самочувствия.
В острый период может наблюдаться кореподобная или сходная с крапивницей кожная сыпь. В целом частота внепеченочных проявлений существенно ниже, чем при ОВГ В или С.
В фазе реконвалесценции у незначительного числа больных развиваются преходящий асцит, не являющийся неблагоприятным прогностическим признаком, а также преходящая протеинурия и гематурия. Происхождение этих симптомов не установлено.
Для ОВГ А наиболее характерно развитие холестатических форм с мучительным кожным зудом. Чаще, чем при других ОВГ, наблюдаются рецидивы, особенно в детском возрасте. Они развиваются спустя 30–90 дней от начала болезни, что связано, как предполагают, с повторным заражением или реактивацией первичной инфекции. Картина рецидива напоминает таковую при первой атаке, с повторным выделением вируса. Рецидивы заканчиваются выздоровлением, изредка сопровождаются артритом, васкулитом, криоглобулинемией. Прогнозировать развитие рецидива можно по отсутствию тенденции к снижению уровня сывороточной АЛТ.
Серологическая диагностика. В крови, кале, дуоденальном содержимом в остром периоде может быть обнаружен антиген HAV (HААg) с помощью реакции иммунофлюоресценции, метода фиксации комплемента, радиоиммунного метода или иммуноферментного метода (ELISA). Однако в клинической практике эти методики не нашли широкого применения.
Наиболее доступными методами вирусологической диагностики служит выявление антител классов IgM и IgG к вирусу.
Высокоспецифичные для ОВГ А анти-HAV класса IgM можно обнаружить в сыворотке крови на протяжении всей острой фазы болезни и последующих 3– 6 мес (до 1 года в низком титре).
Анти-НАV класса IgG, по всей вероятности, обеспечивают стойкий иммунитет и сохраняются в течение всей жизни после перенесенного ОВГ А.
Течение и прогноз. Длительность заболевания в среднем составляет 6 нед. Как правило, больные выздоравливают без специального лечения.
Вероятность летального исхода не превышает 0,001%.
Хронизации инфекции не наблюдается. Функция и гистологическая картина печени обычно нормализуются в течение 6 мес.
 |
| Таблица Риск развития острой печеночной недостаточности при острых вирусных гепатитах |
Среди осложнений описано развитие мезангиопролиферативного гломерулонефрита с нефротическим синдромом. Имеются данные о пусковой роли ОВГ А в развитии аутоиммунного гепатита I типа у лиц с нарушениями функции Т-лимфоцитов-супрессоров.
Профилактика. Неспецифические методы профилактики включают изоляцию больных и лиц, контактировавших с ними на протяжении 2 последних недель преджелтушного и 1 нед желтушного периода, дезинфекцию предметов, которыми пользуется больной, мытье рук, соответствующую кулинарную обработку пищи во время болезни.
Профилактические меры до контакта с больным (профилактика с «отсроченным эффектом») включают в себя активную иммунизацию инактивированной HAV-вакциной.
Вакцинация показана жителям областей с низким и средним уровнем заболеваемости, лицам, входящим в группы риска: выезжающим в эндемичные районы; пациентам, которым часто производят инъекции лекарственных препаратов; детям и молодым людям, проживающим в условиях скученности; военнослужащим; пациентам с хроническими заболеваниями печени; работникам лабораторий, контактирующим с HAV; гомосексуалистам; иногда — работникам детских учреждений и предприятий пищевой промышленности.
Режим дозирования: взрослым старше 19 лет — введение вакцины в два этапа по 1440 Elisa Units (EU) с перерывом в 6–12 мес. Детям старше 2 лет вакцинацию проводят с использованием трехэтапного режима — по 360 ЕU c перерывом в 1 и 6–12 мес, — или двухэтапного — по 720 ЕU с перерывом в 6–12 мес.
Однократная вакцинация обеспечивает иммунитет в течение 1 года, повторная («усиливающая») — в течение 5-10 лет.
Профилактическая эффективность вакцины составляет 95–100%. Иммуногенность весьма высока: почти у 100% здоровых пациентов вакцина вызывает продукцию анти-HAV (у 85% вакцинированных — в течение 15 дней). Переносимость хорошая. Отсутствует опасность заражения других лиц после вакцинации.
Введение живой аттенуированной вакцины также служит эффективным способом профилактики ОВГ А, однако он еще не нашел широкого применения.
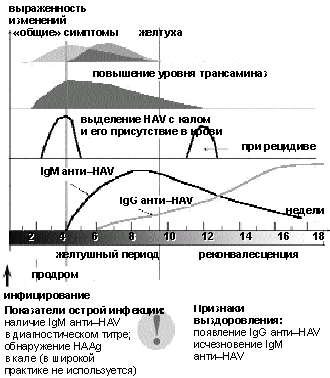 |
| Рисунок 4. Изменения серологических показателей при ОВГ А |
Профилактические меры после контакта с больным (профилактика с «немедленным эффектом») подразумевают проведение пассивной иммунизации сывороточным иммуноглобулином. Показания к ее проведению: внутрисемейные и близкие контакты с больным ОВГ А (иммунизируют, в том числе и грудных детей). Не применяют при случайных спорадических контактах вне дома. Иммунизация больших групп оправдана при реальной опасности возникновения эпидемий.
Режим дозирования иммуноглобулина: 0,02 мл/кг массы тела вводят в дельтовидную мышцу не позднее 14 дней после контакта с больным.
Метод может быть также использован для быстрой иммунизации лиц, выезжающих в эндемичные районы, но в более высокой дозе — 0,06 мл/кг массы тела (предварительно желательно определить у пациента наличие анти-HAV в крови).
При сохранении напряженной эпидемиологической обстановки возможна повторная иммунизация.
Эффективность пассивной иммунизации в предупреждении клинически манифестных форм ОВГ А составляет 100% при введении до контакта и 80–90% — при введении в пределах шести дней после контакта. Переносимость иммуноглобулина оценивается как хорошая.
Возможны одновременное проведение активной и пассивной вакцинации с контралатеральным введением (при выезде в эндемичные районы), а также одновременная активная вакцинация против гепатитов А и В.
Ю.О. Шульпекова, кандидат медицинских наук
ММА им. И. М. Сеченова, Москва
По вопросм литературы обращайтесь в редакцию.
источник
Острый вирусный гепатит представляет собой диффузное воспаление печени, вызванное специфическими гепатотропными вирусами, характеризующимися разными путями передачи и эпидемиологией. Неспецифический продромальный период при вирусной инфекции сопровождается анорексией, тошнотой, часто лихорадкой и болью в правом верхнем квадранте живота. Часто развивается желтуха, обычно после того, как другие симптомы начинают исчезать. В большинстве случаев инфекция разрешается спонтанно, но иногда прогрессирует в хронический гепатит. В редких случаях острый вирусный гепатит прогрессирует с развитием острой печеночной недостаточности (фульминантный гепатит). Соблюдение гигиены может предотвратить заражение острым вирусным гепатитом. В зависимости от специфичности вируса профилактика до и после заболевания может проводиться путем вакцинации или применения сывороточных глобулинов. Лечение острого вирусного гепатита гепатита, как правило, симптоматическое.
Острый вирусный гепатит является широко распространенным и важным заболеванием во всем мире, имеющим различную этиологию; каждый вид гепатита имеет свои клинические, биохимические и морфологические особенности. Инфекции печени, вызванные другими вирусами (например, вирусом Эпштейна-Барр, вирусом желтой лихорадки, цитомегаловирусом), вообще не называют острым вирусным гепатитом.

По крайней мере пять специфических вирусов вызывают острый вирусный гепатит. Причины острого вирусного гепатита могут быть и другие, неизвестные, вирусы.
Отдельные заболевания или возбудители, вызывающие воспаление печени
Заболевания или возбудители
У новорожденных: гепатомегалия, желтуха, врожденные дефекты. У взрослых: мононуклеозоподобное заболевание с гепатитом; возможно после переливания крови
Инфекционный мононуклеоз. Клинический гепатит с желтухой в 5-10 %; субклиническое поражение печени в 90-95 %. Острый гепатит у молодых (важно)
Желтуха с общей интоксикацией, кровотечениями. Некроз печени с небольшой воспалительной реакцией
Редко гепатит, вызванный вирусами herpes simplex, ЭХО, Коксаки, кори, краснухи или ветряной оспы
Гранулематозная реакция печени с прогрессирующими некротическими абсцессами
Тяжелое инфекционное осложнение портальной пиемии и холангита; также возможен гематогенный путь или прямое распространение. Различные микроорганизмы, особенно грамотрицательные и анаэробные бактерии. Заболевание и интоксикация, только умеренная дисфункция печени. Дифференцировать от амебиаза
Печень часто бывает вовлечена. Гранулематозная инфильтрация. Обычно проявления субклинические; редко желтуха. Диспропорциональное повышение уровня щелочной фосфатазы
Незначительный очаговый гепатит при различных системных инфекциях (часто, обычно субклиническое течение)
Гистоплазмоз (болезнь Дарлинга)
Гранулемы в печени и селезенке (обычно субклиническое течение), с последующей кальцификацией
Гранулематозная инфильтрация при криптококкозе, кокцидиомикозе, бластомикозе и других
Имеет важное эпидемиологическое значение, часто без выраженного расстройства стула. Обычно одиночный большой абсцесс с расплавлением. Увеличенная, болезненная печень с умеренной дисфункцией. Дифференцировать от пиогенного абсцесса
Гепатоспленомегалия в эндемичных областях (главная причина). Желтуха отсутствует или умеренная, если нет выраженного гемолиза
Трансплацентарная инфекция. У новорожденных: желтуха, поражение ЦНС и другие системные проявления
Инфильтрация ретикулоэндотелиальной системы паразитом. Гепатоспленомегалия
Билиарная обструкция взрослыми особями, гранулемы в паренхиме, вызванные личинками
Инвазия билиарного тракта; холангит, конкременты, холангиокарцинома
Острый: предполагает гепатомегалию, лихорадку, эозинофилию. Хронический: билиарный фиброз, холангит
Перипортальная гранулематозная реакция на яйца с прогрессирующей гепатоспленомегалией, pipestem fibrosis (фиброз Симмерса), портальная гипертензия, варикоз вен пищевода. Гепатоцеллюлярная функция сохранена; не является истинным циррозом печени
Синдром висцеральной миграции личинки. Гепатоспленомегалия с гранулемами, эозинофилия
Острая лихорадка, прострация, желтуха, кровотечение, поражение почек. Некроз печени (часто умеренный, несмотря на тяжелую желтуху)
Врожденный: неонатальная гепатоспленомегалия, фиброз. Приобретенный: вариабельное течение гепатита во вторичной стадии, гуммы с неравномерным рубцеванием в третичной стадии
Боррелиоз. Общие признаки, гепатомегалия, иногда желтуха
Идиопатический гранулематозный гепатит
Активное хроническое гранулематозное воспаление неизвестной этиологии (потипусаркоидоза). Общие признаки (могут доминировать), лихорадка, недомогание
Гранулематозная инфильтрация (общие признаки, обычно субклиническое течение); редко желтуха. Иногда прогрессирующее воспаление с фиброзированием, портальной гипертензией
Язвенный колит, болезнь Крона
Сочетается с заболеваниями печени, особенно при язвенном колите. Включает перипортальное воспаление (перихолангит), склерозирующий холангит, холангиокарциному, аутоиммунный гепатит. Небольшая корреляция с активностью процесса в кишечнике или лечением
Вирусный гепатит А — пикорнавирус, содержащий однонитевую РНК. Инфекция HAV является самой частой причиной острого вирусного гепатита, особенно распространена среди детей и подростков. В некоторых странах более 75 % взрослых подвергаются экспозиции HAV, прежде всего за счет фекально-орального пути передачи, поэтому гепатит этого типа встречается в районах с низкой гигиеной. Перенос инфекции через воду и пищу и эпидемии наблюдаются наиболее часто в слаборазвитых странах. Иногда источником инфекции может быть съедобный инфицированный сырой моллюск. Встречаются также спорадические случаи, обычно в результате контакта человек-человек. Вирус выводится из организма с калом раньше, чем развиваются симптомы острого вирусного гепатита А, и обычно этот процесс заканчивается спустя несколько дней после появления симптомов; таким образом, когда гепатит проявляется клинически, вирус уже не обладает инфекционностью. Хроническое носительство HAV не описано, гепатит не принимает хронического течения и не прогрессирует в цирроз печени.
Вирусный гепатит В является сложным и наиболее полно охарактеризованным вирусом гепатита. Инфекционная частица состоит из вирусного ядра и внешней поверхностной оболочки. Ядро содержит циркулярную двойную спираль ДНК и ДНК-полимеразу, репликация происходит в ядре зараженного гепатоцита. Поверхностная оболочка образуется в цитоплазме, по неизвестным причинам в большом избытке.
HBV — вторая по частоте причина острого вирусного гепатита. Недиагностированные инфекции встречаются часто, но распространены гораздо меньше, чем инфекции HAV. Вирусный гепатит В наиболее часто передается парентерально, обычно через инфицированную кровь или препараты крови. Стандартное обследование донорской крови на гепатит В (определение поверхностного антигена HBsAg) практически исключило возможность передачи вируса при переливании крови, но остается опасность инфицирования через общую иглу при введении наркотиков. Риск инфекции HBV повышен среди пациентов отделений гемодиализа и онкологических отделений, а также у больничного персонала, контактирующего с кровью. Непарентеральный путь инфицирования характерен для половых контактов (гетеро и гомосексуальных), а также в закрытых учреждениях, таких как психиатрические больницы и тюрьмы, но инфекционность данного вируса намного ниже инфекционности HAV, а путь передачи часто остается неизвестным. Роль укусов насекомых в передаче не выяснена. Во многих случаях острый гепатит В возникает спорадически при невыясненном источнике.
По неизвестным причинам HBV иногда ассоциируется прежде всего с некоторыми внепеченочными проявлениями, включая узелковый полиартериит и другие заболевания соединительной ткани, мембраноз-ный гломерулонефрит и идиопатическую смешанную криоглобулинемию. Патогенетическая роль HBV при этих заболеваниях неясна, но предполагаются аутоиммунные механизмы.
Хронические носители HBV создают мировой резервуар инфекции. Распространенность широко варьирует и зависит от ряда факторов, включая географические зоны (например, менее 0,5 % в Северной Америке и Северной Европе, более 10 % в некоторых регионах Дальнего Востока). Часто происходит прямая передача вируса от матери ребенку.
Вирус гепатита С (HCV) содержит однонитевую РНК и относится к семейству флавивирусов. Существует шесть основных подтипов HCV, которые различаются по последовательности аминокислот (генотипов); эти подтипы различаются в зависимости от географической зоны, по своей вирулентности и ответу на терапию. HCV может также изменять аминокислотную структуру с течением времени в организме инфицированного пациента (квазивиды).
Инфекция обычно передается через кровь, прежде всего при использовании наркоманами общей иглы для введения внутривенных препаратов, но также при татуировке и бодипирсинге. Передача вируса при половом контакте и прямая передача от матери ребенку относительно редки. Передача вируса при переливании крови стала большой редкостью после введения скринингового обследования донорской крови. Некоторые спорадические случаи встречаются у пациентов без очевидных факторов риска. Распространенность HCV изменяется с географией и другими факторами риска.
Вирусный гепатит С иногда наблюдается одновременно со специфическими системными заболеваниями, включая идиопатическую смешанную криоглобулинемию, позднюю кожную порфирию (приблизительно 60-80 % пациентов с порфирией имеют HCV, но только у некоторых пациентов вирусный гепатит С развивается порфирия) и гломерулонефрит; механизмы не выяснены. Кроме того, вирусный гепатит С выявляется у 20 % пациентов с алкогольной болезнью печени. Причины такой высокой ассоциации неясны, так как только в ряде случаев наркомания сочетается с алкоголизмом. У этих пациентов вирусный гепатит С и алкоголь действуют синергически, усиливая повреждение печени.
Вирусный гепатит Д, или дельта-фактор, является дефектным РНК-содержащим вирусом, репликация которого может происходить только в присутствии HBV. В редких случаях наблюдается в виде коинфекции с острым гепатитом В или в виде суперинфекции при хроническом гепатите В. Пораженный гепатоцит содержит дельта-частицы, покрытые HBsAg. Распространенность HDV варьирует в широком диапазоне в зависимости от географического региона, в некоторых странах существуют локализованные эндемические очаги. К группе относительно высокого риска относятся лица, употребляющие внутривенные наркотики, но, в отличие от HBV, HDV не распространен среди гомосексуалистов.
Вирусный гепатит Е представляет собой РНК-содержащий вирус с энтеральным путем передачи. Вспышки острого гепатита Е зарегистрированы в Китае, Индии, Мексике, Пакистане, Перу, России, центральной и северной Африке и вызваны попаданием в воду вируса вместе с нечистотами. Эти вспышки имеют эпидемиологические особенности, подобные эпидемиям HAV. Наблюдаются также и спорадические случаи. Не отмечено вспышек в США или в Западной Европе. Как и гепатит A, HEV не вызывает хронический гепатит или цирроз печени, хроническое носительство отсутствует.
Острая инфекция имеет прогнозируемые фазы развития. Острый вирусный гепатит начинается с инкубационного периода, в течение которого вирус размножается и распространяется бессимптомно. Продромальная, или преджелтушная, фаза имеет неспецифические симптомы острого вирусного гепатита, такие как выраженная анорексия, недомогание, тошнота и рвота, часто наблюдаются лихорадка и боли в правом верхнем квадранте живота, иногда крапивница и артралгии, особенно при инфекции HBV. Спустя 3-10 дней моча темнеет, возникает желтуха (желтушная фаза). Общие симптомы острого вирусного гепатита часто регрессируют, самочувствие пациента улучшается, несмотря на прогрессирующую желтуху. В течение иктеричной фазы печень обычно увеличена и болезненна, но край печени остается мягким и гладким. Умеренная спленомегалия наблюдается у 15-20 % пациентов. Желтуха обычно достигает максимума между первой и второй неделями и затем исчезает в течение от 2 до 4 недель (фаза восстановления). Аппетит восстанавливается после первой недели. Острый вирусный гепатит, как правило, разрешается спонтанно спустя 4-8 недель.
Иногда острый вирусный гепатит протекает по типу гриппоподобного заболевания без желтухи, что является единственным проявлением инфекции. Это наблюдается чаще, чем гепатит с желтухой, при инфекции HCV и у детей с инфекцией HAV.
У некоторых пациентов может наблюдаться рецидивирующий гепатит, характеризующийся рецидивом симптомов в течение фазы восстановления. Проявления холестаза могут развиться в течение желтушной фазы (холестатический гепатит), но они обычно разрешаются. В случае персистирующего течения, несмотря на общий регресс воспаления, желтуха может длительное время сохраняться, приводя к повышению уровня щелочной фосфатазы и появлению кожного зуда.
HAV часто не вызывает желтуху и не проявляется никакими признаками. Он почти неизменно разрешается после острой инфекции, хотя может быть ранний рецидив.
HBV вызывает широкий спектр заболеваний печени, от субклинического носительства до тяжелого или фульминантного острого гепатита, особенно у пожилых людей, смертность у которых может достигать 10-15 %. При хронической инфекции HBV в конечном итоге может развиться гепатоцеллюлярная карцинома, даже без предшествующего цирроза печени.
Вирусный гепатит С может протекать бессимптомно в течение острой фазы инфекции. Степень тяжести часто меняется, с обострениями гепатита и волнообразными повышениями уровня аминотрансфераз в течение нескольких лет или даже десятилетий. HCV имеет самый высокий риск развития хронического процесса (приблизительно 75 %). Хронический гепатит является обычно бессимптомным или с незначительными проявлениями, но всегда прогрессирует к циррозу печени у 20-30 % пациентов; цирроз печени до своей манифестации часто развивается десятилетиями. Гепатоцеллюлярная карцинома может быть следствием HCV-индуцированного цирроза печени и очень редко является результатом хронической инфекции без цирроза (в отличие от инфекции HBV).
Острая инфекция HDV обычно протекает как необычно тяжелая острая инфекция HBV (коинфекция), как обострение при хроническом носительстве HBV (суперинфекция) или как относительно агрессивно протекающая хроническая инфекция HBV.
HEV может иметь тяжелое течение, особенно у беременных.
В продромальном периоде острый вирусный гепатит напоминает различные неспецифические вирусные заболевания, в связи с чем диагностика острого вирусного гепатита затруднена. У пациентов без желтухи и при подозрении на гепатит при наличии факторов риска вначале исследуются неспецифические функциональные печеночные тесты, включая аминотрансферазы, билирубин и щелочную фосфатазу. Обычно подозрение на острый гепатит возникает только в желтушный период. Поэтому необходима дифференциальная диагностика острого вирусного гепатита от других заболеваний, вызывающих желтуху.
Как правило, острый вирусный гепатит дифференцируется от других причин желтухи по повышению ACT и АЛТ (обычно > 400 МЕ/л). Уровень АЛТ, как правило, выше уровня ACT, но абсолютной корреляции уровней ферментов с тяжестью клинического течения почти нет. Уровни ферментов повышаются рано в продромальной фазе, пик повышения предшествует максимальному проявлению желтухи, а снижение происходит медленно в течение периода восстановления. Билирубин в моче обычно предшествует желтухе. Гипербилирубинемия при остром вирусном гепатите может быть выражена в разной степени, определение фракций билирубина не имеет никакой клинической ценности. Щелочная фосфатаза обычно повышается умеренно; значительное ее повышение может указывать на внепеченочный холестаз и требует инструментального обследования (например, УЗИ). Биопсии печени в общем не требуется, если диагноз не вызывает сомнений. Если результаты лабораторных тестов предполагают острый гепатит, особенно если АЛТ и ACT > 1000 МЕ/л, исследуется MHO. Манифестация портосистемной энцефалопатии, геморрагический диатез и пролонгирование MHO указывают на фульминантный гепатит.
Если имеется подозрение на острый вирусный гепатит, необходимо верифицировать его этиологию. Сбор анамнеза может быть единственной возможностью диагностики лекарственного или токсического гепатита. Анамнез должен также выявить факторы риска вирусного гепатита. Продромальные боли в горле и диффузная аденопатия могут указывать на инфекционный мононуклеоз, а не вирусный гепатит. Алкогольный гепатит предполагает злоупотребление алкоголем в анамнезе, постепенное развитие симптомов, наличие сосудистых звездочек или признаков хронического злоупотребления алкоголем либо хронического заболевания печени. Уровни аминотрансфераз редко превышают 300 МЕ/л, даже в тяжелых случаях. Кроме того, в отличие от алкогольного поражения печени, при вирусном гепатите АЛТ обычно выше ACT, хотя это не является надежным дифференциально-диагностическим признаком. В сомнительных случаях отличить алкогольный гепатит от вирусного помогает биопсия печени.
Пациентам с подозрением на вирусный гепатит следует выполнить следующие исследования для идентификации вируса гепатита А, В или С: анти-HAV IgM, HBsAg, IgM к ядерному антигену вируса гепатита В (анти-НВс IgM) и анти-HCV. Если некоторые из них окажутся положительными, может потребоваться дальнейшее серологическое исследование для дифференциальной диагностики острого гепатита от перенесенной ранее или хронической инфекции. Если серология предполагает гепатит В, обычно проводится анализ на е-антигены гепатита В (НВеАд) и анти-НВе для более точного прогнозирования течения заболевания и проведения антивирусной терапии. При тяжелом течении серологически подтвержденного HBV проводится анализ на анти-HDV. Если пациент недавно находился в эндемическом очаге, должен быть проведен анализ на анти-HEV IgM.
HAV присутствует в сыворотке только в течение острой инфекции и не обнаруживается известными клиническими тестами. Антитела IgM обычно появляются рано при развитии инфекции, и их титр достигает максимума приблизительно через 1-2 недели после развития желтухи, постепенно снижаясь в течение нескольких недель; это сопровождается появлением протективных антител IgG (анти-HAV), которые сохраняются, как правило, в течение всей жизни. Таким образом, IgM являются маркером острой инфекции, тогда как анти-HAV IgG просто указывают на перенесенный HAV и наличие иммунитета к данной инфекции.

источник
