(академик Н.И.Нисевич, академик В.Ф.Учайкин)
| Этиология | Тип | Форма тяжести | Течение |
| Вирусный гепатит А Вирусный гепатит Е Вирусный гепатит В Вирусный гепатит D (Дельта-инфекция) Вирусный гепатит С Вирусный гепатит G (GBV-A,GBV-B,GBV-C) Вирусный гепатит TTV (transfusen transmissen virus) Вирусный гепатит неуточненной этиологии | Типичный Атипичный: — безжелтушный; — стертый; — субклинический | Легкая Среднетяжелая Тяжелая Фульминантная (злокачественная) | Острое (до 3 мес.) Затяжное (до 6 мес.) Хроническое (более 6 мес.) |
ЭНТЕРАЛЬНЫЕ ВИРУСНЫЕ ГЕПАТИТЫ У ДЕТЕЙ.
КЛАССИФИКАЦИЯ.
Международная классификация болезней (М.К.Б. – Х.)
В. 15.0 Гепатит А с печеночной комой
В. 15.9 Гепатит А без печеночной комы
В. 17 Другие острые вирусные гепатиты
В. 17.8 Другие уточненные острые вирусные гепатиты
В. 19 Вирусный гепатит неуточненный
В. 19.0 Неуточненный вирусный гепатит с печеночной комой
В. 19.9 Неуточненный вирусный гепатит без печеночной комы
ВИРУСНЫЙ ГЕПАТИТ А.
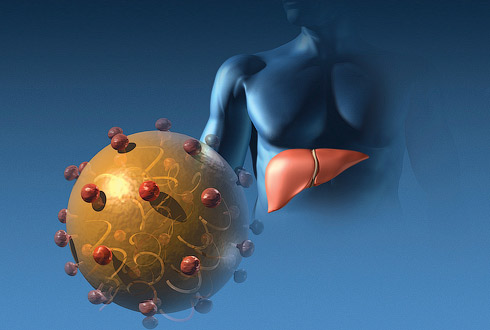
Вирусный гепатит А (ВГА) – острое инфекционное заболевание, вызываемое РНК-содержащим вирусом, относящимся к семейству пикорнавирусов рода энтеровирусов с фекально-оральным механизмом заражения, характеризующееся острым началом, кратковременными симптомами интоксикации, быстро преходящими нарушениями печеночных функций, циклическим течением и, как правило, доброкачественным течением.
Возбудитель – вирус гепатита А (Hepatitis A virus, НАV)– энтеровирус тип 72, относится к роду Enterovirus, семейству Picornaviridae, имеет диаметр около 28 нм (от 28 до 30 нм).
Рис. Вирус гепатита А при электронной микроскопии.
РНК вируса гепатита А упакована в безоболочечный икосаэдральный нуклеокапсид, сформированный структурными белками VP1, VP2, VP3, VP4.
Рис. Строение вируса гепатита А.
Геном ВГА представлен однонитчатой РНК позитивной полярности, протяженностью около 7500 нуклеотидов, имеющей одну открытую рамку считывания, кодирующую структурные и нечтруктурные белки.
Рис.Строение генома вируса гепатита А.
Установлено наличие, по крайней мере, 7 различных генотипов вируса гепатита А (I-VII), при этом у человека встречаются генотипы I, II, III и VII.
НАV выявляется в сыворотке крови, желчи, фекалиях и цитоплазме гепатоцитов у зараженных лиц в конце инкубации, продромальном и начальной фазе периода разгара болезни и крайне редко в более поздние сроки. НАV устойчив во внешней среде: при комнатной температуре может сохраняться в течение нескольких недель или месяцев, а при 4°С – несколько месяцев или лет. НАV инактивируется при кипячении в течение 5 мин, чувствителен к формалину и ультрафиолетовому облучению, относительно устойчив к хлору.
Эпидемиология.
Источником инфекции чаще всего являются больные с бессимптомной (субклинический и инаппарантный варианты) формой, безжелтушным и стертым течением инфекции или больные, находящиеся в инкубационном, продромальном периодах и начальной фазе периода разгара болезни, в фекалиях которых обнаруживаются HAV.
Ведущий механизм заражения ВГА – фекально–оральный, реализуемый водным, пищевым и контактно–бытовым путями передачи.
Восприимчивость к ВГА всеобщая. Наиболее часто заболевание регистрируют у детей старше 1 года (особенно в возрасте 3-12 лет и в организованных коллективах) и у молодых лиц (20-29 лет). Дети до 1 года маловосприимчивы к заражению ввиду сохранения у них пассивного иммунитета, переданного от матери. У людей в возрасте старше 30-35 лет вырабатывается активный иммунитет, подтверждаемый обнаружением антител к вирусу (Anti–HAV IgG) в сыворотке крови 60-97% доноров.
Рис. Распространенность гепатита А.
ВГА свойственно сезонное повышение заболеваемости в летне-осенний период. Наряду с сезонным отмечается и циклическое повышение заболеваемости ВГА через 3-5, 7-20 лет, что связано с изменением иммунной структуры популяции хозяев вируса.
ВГА – острая циклическая инфекция, характеризующаяся четкой сменой периодов.После заражения НАV из кишечника проникает в кровь и далее в печень, где после фиксации к рецепторам гепатоцитов проникает внутриклеточно. На стадии первичной репликации отчетливых повреждений гепатоцитов не обнаруживается. Новые поколения вирусов выделяются в желчные канальцы и далее поступают в кишечник и выделяются с фекалиями во внешнюю среду. Часть вирусной массы проникает в кровь, обусловливая развитие интоксикационной симптоматики продромального периода. Повреждения гепатоцитов, возникающие в ходе дальнейшего течения ВГА, обусловлены не репликацией вируса, а иммуноопосредованным цитолизом. В периоде разгара ВГА морфологическое исследование позволяет выявить воспалительные и некробиотические процессы, происходящие преимущественно в перипортальной зоне печеночных долек и портальных трактах. Эти процессы лежат в основе развития основных клинико-биохимических синдромов: нарушения пигментного обмена (обмена билирубина), цитолитического, мезенхимально-воспалительного и холестатического.
При вирусных гепатитах нарушения в пигментном обмене развиваются, прежде всего, на этапе экскреции гепатоцитом конъюгированного (связанного) билирубина. Главной причиной нарушения экскреции билирубина следует считать поражение ферментных систем и снижение энергетического потенциала гепатоцитов. Образующийся в гепатоцитах конъюгированный билирубин в конечном итоге поступает не в желчный капилляр, а непосредственно в кровь.
К лабораторным признакам цитолитическского синдрома относят повышение активности ферментов АлАТ и АсАТ (аланинамино- и аспартатаминотрансферазы), уровня железа в сыворотке крови, снижение синтеза альбумина, протромбина и других факторов свертывания крови, эфиров холестерина. Начальным этапом цитолитического синдрома является повышение проницаемости мембраны гепатоцитов. Это обусловливает выход в кровь прежде всего АлАТ – фермента, находящегося в цитоплазме печеночной клетки. Повышение активности АлАТ – ранний и надежный индикатор повреждения гепатоцита. Однако следует подчеркнуть, что цитолитический синдром развивается в ответ на любое повреждающее воздействие (токсины вирусов, микробов, гипоксия, медикаменты, яды и пр.), поэтому повышение активности АлАТ характерно не только для вирусных гепатитов.
Мезенхимально–воспалительный синдром характеризуется повышением уровня α и γ-глобулинов всех классов, изменением коллоидных проб (снижение сулемового титра и повышение показателя тимоловой пробы). Холестатический синдром проявляется повышением в крови уровня связанного билирубина, желчных кислот, холестерина, меди, активности щелочной фосфатазы, а также билирубинурией, уменьшением (исчезновением) уробилиновых тел в моче.
Благодаря действию комплексных иммунных механизмов (усиление интерферонопродукции, активизация естественных киллеров, антителопродукция и активность антителозависимых киллеров) репликация вируса прекращается, и происходит его элиминация из организма человека. Для ВГА не характерны ни длительное присутствие вируса в организме, ни развитие хронической формы болезни. Однако иногда течение заболевания может быть модифицировано в случаях коинфекции или суперинфекции другими гепатотропными вирусами. У лиц с генетической предрасположенностью возможно развитие хронического активного аутоиммунного гепатита 1-го типа.
Различают следующие формы ВГА:
– по степени выраженности клинических проявлений: бессимптомная (субклиническая и инаппарантная), манифестная (желтушная), безжелтушная, стертая;
– по длительности течения: острая, затяжная;
– по степени тяжести течения: легкая, средней тяжести, тяжелая;
– осложнения: рецидивы, обострения, поражения желчевыводящих путей;
– исходы: выздоровление без остаточных явлений, с остаточными явлениями – постгепатитный синдром, затяжная реконвалесценция, поражение желчных путей (дискинезия, холецистит).
В манифестных случаях болезни выделяют: инкубационный, преджелтушный (продромальный), желтушный периоды и период реконвалесценции.
Клиника.Инкубационный период ВГА составляет в среднем 35 дней (от 7 до 50 дней). Продромальный (преджелтушный) период, продолжительностью в среднем 5–7 дней, характеризуется острым началом с повышения температуры тела до 38-40°С в течение 1-3 дней, головной болью, снижением аппетита, тошнотой и чувством дискомфорта в эпигастральной области. Спустя 2-4 дня отмечается изменение окраски мочи, приобретающей цвет темного пива или крепкого чая. В этот период увеличивается печень, пальпация которой становится весьма чувствительной, и иногда (у 10-20 % больных) – селезенка. При биохимическом исследовании выявляют повышение активности АлАТ.
Период разгара продолжается в среднем 2-3 недели. Как правило, возникновение желтухи сопровождается ахолией кала, снижением температуры тела до нормального или субфебрильного уровня, уменьшением головной боли и других общетоксических проявлений, что служит важным дифференциально-диагностическим признаком ВГА. В первую очередь приобретают желтушное окрашивание слизистая оболочка полости рта (уздечка языка, твердое небо) и склеры, в дальнейшем — кожа; при этом, как правило, степень желтушности соответствует тяжести болезни. При обследовании больных в этот период, наряду с желтухой, отмечаются астенизация, тенденция к брадикардии и гипотензии, глухость сердечных тонов, обложенностъ языка, увеличение печени, край которой закруглен и болезнен при пальпации. В 20% случаев имеет место небольшое увеличение селезенки. Фаза угасания желтухи протекает обычно медленнее, чем фаза нарастания, и характеризуется постепенным исчезновением признаков болезни.
Рис. Клинические проявления вирусного гепатита, типичного.
Период реконвалесценции, продолжительность которого весьма вариабельна: от 1-2 до 6-12 мес. В это время у больных нормализуется аппетит, ликвидируются астеновегетативные нарушения, восстанавливаются размеры печени, селезенки и функциональные печеночные тесты. У 5-10% больных наблюдается затяжное течение болезни, продолжительностью до нескольких месяцев, характеризующееся монотонной динамикой клинико-лабораторных показателей. Затяжное течение у подавляющего большинства больных заканчивается выздоровлением.
В период угасания симптомов у отдельных пациентов наступают обострения болезни, проявляющиеся ухудшением клинических и лабораторных показателей. Рецидивы возникают в период реконвалесценции через 1-3 мес. после клинического выздоровления и нормализации функциональных тестов, характеризуются повторными клинико-биохимическими изменениями. Больные с затяжным течением ВГА, обострениями и рецидивами болезни нуждаются в тщательном обследовании для исключения возможной сочетанной инфекции (ВГВ и др.) и связанной с ней хронизацией процесса.
Исход ВГА. Обычно благоприятный. Полное выздоровление наблюдается у 90% больных, у остальных отмечаются остаточные явления в виде гепатофиброза, астеновегетативного (постгепатитного) синдрома, поражения билиарной системы при неизмененных функциональных печеночных тестах. После перенесенного ВГА иногда наблюдается синдром Жильбера, характеризующийся повышением в сыворотке крови уровня свободного билирубина при отсутствии изменений в других биохимических тестах.
ВИРУСНЫЙ ГЕПАТИТ Е.
Синонимы: вирусный гепатит ни А ни В с фекально-оральным механизмом передачи.
Вирусный гепатит Е (ВГЕ) – антропонозное вирусное заболевание с фекально-оральным механизмом заражения, склонное к эпидемическому распространению, протекающее преимущественно в доброкачественных циклических формах, но с большой частотой неблагоприятных исходов у беременных.
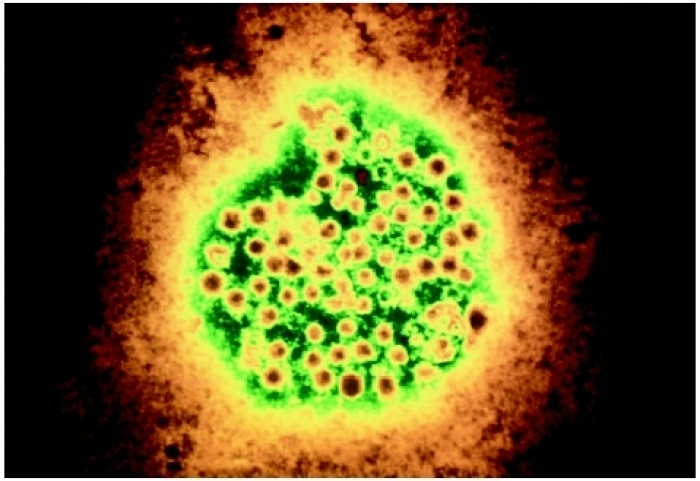
Возбудитель – вирус гепатита Е (Hepatitis Е virus, НЕV), относится к семейству Hepeviridae, роду Hepevirus. Частицы вируса представляют собой округлые образования диаметром около 32 нм (от 27 до 34 нм) без наружной оболочки.
Рис. Вирус гепатита Е при электронной микроскопии.
Геном ВГЕ представлен однонитчатой РНК позитивной полярности, протяженностью около 7500 нуклеотидов. Вирус гепатита Е генетически неоднороден: по мнению разных авторов, существует от 4 до 8 генотипов ВГЕ.
Эпидемиологические данные указывают на значительно меньшую вирулентность возбудителя по сравнению с НАV, что объясняет необходимость больших доз НЕV для заражения.
Эпидемиология.
Резервуаром и источником возбудителя инфекции является больной человек, выделяющий вирусы с фекалиями преимущественно в ранние сроки заболевания. Механизм заражения фекально–оральный. Основное значение имеет водный путь передачи инфекции, что определяет в основном эпидемическое распространение инфекции. Значительно реже, чем при ВГА, наблюдается спорадическая заболеваемость, обусловленная алиментарным и контактно-бытовым путями передачи возбудителя.
Восприимчивость к НЕV всеобщая. Преимущественно поражаются взрослые, особенно в возрасте 15-29 лет, представляющие наиболее активную часть трудоспособного населения. НЕV наиболее опасен в плане прогноза летального исхода для беременных женщин.
Для ВГЕ эндемичны районы с жарким климатом и крайне плохим водоснабжением населения. Заболевание широко распространено в Азии и Африке. Известны эндемичные районы в Туркмении, Узбекистане, Кыргызстане, Таджикистане.
Заболевание может протекать в виде исключительно мощных водных эпидемий, охватывающих в течение сравнительно короткого периода времени многие десятки тысяч людей (взрывной характер эпидемии). Первое предположение о существовании вирусного гепатита с фекально-оральным механизмом передачи, этиологически отличающегося от ВГА, возникло при ретроспективном расследовании крупной водной вспышки гепатита в Индии в 1955-1956гг. Вспышка охватила 35 тыс. жителей. Отличительной особенностью вспышек ВГЕ является избирательная и высокая летальность среди беременных во второй половине беременности.
После перенесенного заболевания, по-видимому, формируется напряженный типоспецифический иммунитет.
источник
По клинике, лабораторной диагностике, лечению и диспансеризации
При вирусных гепатитах
Общие положения
1. Основные понятия, используемые в настоящей инструкции:
1) Стандартное определение случая острого вирусного гепатита (А, Е, В, С, Д): вирусный гепатит — это острое воспаление печени с длительностью меньше 6 месяцев, при наличии специфических маркеров.
2) Энтеральный механизм — передача инфекции через желудочно-кишечный тракт. Вирус проникает в организм с загрязненной водой, пищевыми продуктами, через грязные руки.
3) Парентеральный механизм — передача инфекции при переливании крови, инъекциях и других манипуляциях, сопровождающихся нарушением целостности кожных покровов и слизистых, а также от матери ребенку при прохождении через родовые пути.
Классификация острых вирусных гепатитов
(Международная статистическая классификация болезней и проблем, связанных со здоровьем, X пересмотр)
2. Вирусные гепатиты с энтеральным механизмом передачи:
1) острый вирусный гепатит А;
2) острый вирусный гепатит Е.
3. Вирусные гепатиты с парентеральным механизмом передачи:
1) острый вирусный гепатит В;
2) острый вирусный гепатит D;
3) острый вирусный гепатит С.
4. Вирусные гепатиты неустановленной этиологии.
Клинические проявления острых вирусных гепатитов (далее — ОВГ) не имеют существенных различий ни в возрастном, ни в этиологическом аспекте.
1) Субклиническая — нет клинических проявлений болезни, однако в крови больных выявляются специфические маркеры вирусов в сочетании с повышенным содержанием аланинаминотрансферазы (далее — АЛТ).
2) Инаппарантная форма ОВГ (вирусоносительство) — полное отсутствие клиники, нормальные показатели АЛТ. Выявляются специфические маркеры вирусов.
3) Манифестная диагностируется на основании субъективных и объективных клинических симптомов характерных для острого вирусного гепатита. Манифестные формы ОВГ имеют цикличное течение, включающее преджелтушный (продромальный), желтушный (разгар) и период реконвалесценции. Преджелтушный период характеризуется совокупностью клинических симптомов, представленных гриппоподобным, астеновегетативным, диспептическим, артралгическим и смешанным синдромами. В периоде разгара заболевания появляется желтушное окрашивание кожных покровов и слизистых, гепатомегалия.
4) Типичная желтушная циклическая – сочетание желтухи с цитолитическим синдромом с четким разграничением 3-х периодов болезни.
5) Типичная желтушная с холестатическим компонентом – желтуха более интенсивная, высокая билирубинемия, незначительная трансаминаземия, имеется тенденция к повышению показателя щелочной фосфатазы (далее — ЩФ). Более продолжителен желтушный период болезни.
6) Атипичная желтушная – наблюдается редко, у больных пожилого возраста. Желтуха интенсивная с выраженным зудом кожи. Гипербилирубинемия, гиперхолестеринемия, повышена ЩФ и гаммаглютаминтранспептидаза. Тенденция к ускорению скорости оседания эритроцитов и субфебрилитет в желтушном периоде.
7) Атипичная безжелтушная – полное отсутствие желтухи. Клинические симптомы не выражены и близки преджелтушному периоду, гепатомегалия. Специфические маркеры вирусных гепатитов в сочетании с повышенным уровнем АЛТ.
Вирусный гепатит А чаще протекает в виде безжелтушной, субклинической и инаппарантной формы.
Безжелтушная форма при всех ОВГ и, особенно, хроническом течении встречается чаще, чем желтушная.
8) Острая циклическая – в течение 1-1,5 месяцев прекращается репликация (размножение) вируса, он элиминируется (выводится) из организма и наступает полная санация. Для гепатитов А и Е – это типичное течение болезни. При гепатитах В, С и Д – один из возможных вариантов.
9) Острое прогредиентное течение ОВГ – фаза активной репликации вируса сохраняется 1,5-3 месяца. Завершение инфекционного процесса неоднозначное: либо санация организма с исходом в выздоровление, либо трансформация в хроническое течение. Прогредиентное течение в основном при гепатитах В, С и Д. При гепатитах А и Е иногда отмечается затяжное течение при отягощенном преморбидном фоне, но завершается полным выздоровлением.
Течение ОВГ может быть легким, среднетяжелым и тяжелым. Существует злокачественное течение – фульминантный гепатит. Преимущественно тяжелое течение регистрируется при гепатитах В и Д. Доля тяжелых форм при гепатитах А, С и Е (кроме беременных) значительно меньше.
1) Легкое течение — отсутствует интоксикация или она слабо выражена. Желтуха легкая. Величина протромбинового индекса (далее — ПИ) в пределах нормы. Содержание общего билирубина не выше 80 — 85 микромоль/литр.
2) Среднетяжелое течение — характеризуется умеренно выраженными симптомами интоксикации. Желтуха умеренная. ПИ снижается до 60%. Содержание общего билирубина в пределах 100 — 180 микромоль /литр.
3) Тяжелое течение — отмечается выраженная интоксикация центральной нервной системы, нарушение ритма сна, эйфория или сонливость, вялость, анорексия, повторная рвота, геморрагический синдром, интенсивная желтуха, тахикардия, снижение суточного диуреза, ПИ ниже 55%. Содержание общего билирубина превышает 180 микромоль/литр, достигая 400, 1/8 от общего билирубина составляет свободная фракция. Альбумин сыворотки крови снижается до 47 — 45%, повышено содержание гаммаглобулинов.
7. Фульминантный (злокачественный) гепатит с массивным и субмассивным некрозом печени.
Сверхострый вариант соответствует подлинно фульминантному течению ОВГ с развитием печеночной комы и летальным исходом на 1-8 день болезни;
Острый – продолжительность до 28 дней от начала болезни.
Подострый (субмассивный) вариант, когда развитию некроза печени предшествует период обычного течения ОВГ в сроки 15 дней – 12 недель до энцефалопатии.
Фульминантное течение при гепатите А встречается в 0,01 — 0,5%, гепатите В — 0,5-1,0%, гепатите С — 0,5-1%, гепатите Д — 1-25% и гепатите Е — 2% (15-25% у беременных) случаев. Летальность высокая: 80-100%.
1) отек – набухание головного мозга;
2) массивное желудочно-кишечное кровотечение;
3) острая почечная недостаточность, острая дыхательная недостаточность;
4) генерализованная вторичная инфекция.
Достоверный этиологический диагноз вирусных гепатитов устанавливается только путем выявления специфических маркеров в сыворотке крови больных.
Вирусный гепатит А
9. Республика Казахстан относится к региону с высокой эндемичностью распространения вирусных гепатитов. Ежегодно, в разных областях республики от 60 до 90% случаев заболеваний приходится на вирусный гепатит А (далее — ВГА), наиболее высокий уровень ее регистрируется среди детей младших возрастов. В ряде регионов регистрируются водные вспышки, с последующим распространением инфекции контактно-бытовым путем.
10. Инкубационный период в среднем составляет 35 дней (диапазон 7-50 дней).
1) контактно-бытовой (в семьях и организованных коллективах);
2) через контаминированную воду, пищу (алиментарный);
12. Желтушные формы — удельный вес среди возрастных групп составляет:
1) у детей младше 6 лет – менее 10%;
2) у детей от 6 до 14 лет – 40-50%;
3) у лиц старше 14 лет – 70-80%.
13. Клинические исходы ВГА:
1) острый гепатит А в 99% приводит к выздоровлению;
2) тяжелые формы, нередко с летальным исходом, характерны для взрослых, иногда регистрируются у больных микст-инфекцией, когда больные хроническими вирусными гепатитами В и С заражаются гепатитом А;
3) редкие осложнения: фульминантный, холестатистический, рецидивирующий гепатит;
4) хронизация при ВГА отсутствует.
14. Лабораторная диагностика. Серологические маркеры ВГА:
1) Антитела класса IgM к ВГА (IgM anti-HAV) указывают на острую инфекцию ВГА и могут сохраняться в течение 6 месяцев после перенесенного заболевания; у многих больных исчезают в течение 3 месяцев.
2) Общие антитела к ВГА (anti-HAV total) указывают на перенесенную ранее инфекцию или на наличие иммунитета к ВГА (после перенесенного заболевания или вакцинации); у большинства больных сохраняется в течение жизни.
Вирусный гепатит Е
15. Инкубационный период вирусного гепатита Е (далее — ВГЕ) в среднем составляет 40 дней (диапазон 20-60 дней).
16. Путь передачи вируса гепатита Е — водный.
17. Эпидемический процесс при ВГЕ характеризуется:
1) эпидемическими вспышками водного происхождения с интервалами 7-8 лет;
2) взрывным характером заболеваемости;
3) преимущественным поражением лиц молодого возраста 15-29 лет;
4) низкой квартирной очаговостью;
5) летальностью до 20% в третьем триместре беременности.
18. Начало подъема заболеваемости характерно для летних месяцев, что связано с наибольшим водопотреблением и максимальным загрязнением грунтовых вод, являющихся источником хозяйственно-питьевого водоснабжения.
19. Лабораторная диагностика. Серологические маркеры ВГЕ:
1) антитела класса IgM к ВГЕ (IgM anti-HEV) указывают на острую инфекцию ВГЕ;
2) антитела класса IgG к ВГЕ (IgG anti-HEV) указывают на перенесенную инфекцию; у большинства больных сохраняется в течение жизни.
Вирусный гепатит В
20. Инкубационный период вирусного гепатита В (далее — ВГВ) в среднем составляет 60-90 дней (диапазон от 45 до 180 дней).
21. Желтушные формы регистрируются у детей в возрасте до 5 лет в 10%, детей старше 5 лет и взрослых — в 30-50%.
22. Вирус гепатита В вызывает как острое, так и хроническое заболевание.
23. Пути передачи – парентеральный (переливание крови, манипуляции, сопровождаемые повреждением слизистых оболочек и кожных покровов, бытовой контакт через микротравмы), половой, а также от инфицированной матери ребенку при прохождении родовых путей.
24. Клинические исходы ВГВ зависят от возраста, в котором произошло заражение. Острая инфекция проявляется клиническими симптомами менее чем у 10 % детей, впервые столкнувшихся с возбудителем в возрасте до 5 лет. Однако при этом, хроническая форма болезни развивается в 30-90 % случаях. У детей старше 5 лет и взрослых острая манифестная инфекция возникает у 30-50% заразившихся вирусом гепатита В, но только у 5-10% инфицированных развивается хроническое заболевание.
25. Исходы острого ВГВ – выздоровление, хронизация с переходом в цирроз печени (далее — ЦП) и развитием гепатоцеллюлярной карциномы.
27. Серологические маркеры ВГВ:
1) HBsAg — поверхностный антиген указывает на острую или хроническую форму инфекции;
2) anti-HBs total — антитела к HBsAg указывают на естественный контакт с вирусом в прошлом (перенесенное заболевание) или поствакцинальный иммунитет;
3) изолированные IgG anti-HBc — антитела к HBcAg указывают на ранее перенесенную инфекцию, IgG anti-HBc в сочетании с другими маркерами HBV инфекции — показатель хронического вирусного гепатита;
4) IgM anti-HBc — антитела IgM к HBcAg указывает на острую инфекцию, выявляются в крови в течение 3-6 месяцев;
5) HBeAg — антиген гепатита В указывает на высокую инфекционность;
6) anti-HBe – указывают на сероконверсию или наличие мутантного вируса.
7) ПЦР-DNA-HBV указывает на наличие ДНК вируса гепатита В.
Вирусный гепатит Д
28. Вирус гепатита Д — дефектный, для репродукции которого необходимо присутствие вируса гепатита В, поэтому вирусный гепатит Д (далее – ВГД) протекает в виде:
1) ко-инфекции (одновременное заражение ВГВ и ВГД);
2) суперинфекции (наслоение ВГД на текущую ВГВ инфекцию, как правило, хроническую).
29. ВГД имеет острое (15%) и хроническое (70-80%) течение.
30. Фульминантные формы при ко-инфекции — 10%, при суперинфекции — 20%. На желтушные формы приходится 50-70%.
31. Осложнения и исходы: наиболее часто развивается острая печеночная энцефалопатия и прогрессирующий цирроз печени.
32. Серологическими маркерами BГД являются IgM anti-HDV, total anti-HDV.
Вирусный гепатит С
33. Инкубационный период вирусного гепатита С (далее — ВГС) в среднем составляет 180-210 дней (с колебаниями от 14 до 780 дней).
34. Источники инфекции: больные острой и хронической формой заболевания.
35. Пути передачи аналогично ВГВ.
36. Желтушные формы имеют место в 10-20% случаев. В 90% случаев ВГС является причиной посттрансфузионных гепатитов.
37. Клинические исходы: выздоровление (в 15%), переход в хроническую форму (в 75% — 85%).
38. Серологическим маркером ВГС является total anti-HCV, anti-HCV (IgM, IgG) .
39. Исходы: цирроз печени (в 25-50%), гепатоцеллюлярная карцинома (в 15-20%).
источник
36. Вирусы гепатитов. Классификация. Свойства. Особенности патогенеза и эпидемиологии вирусных гепатитов. Лабораторная диагностика. Профилактика и терапия. Эпидемиология.
Гепатит А. Острая инфекционная болезнь, с лихорадкой, поражением печени. Антропоноз.
Таксономия, морфология, антигенная структура: Семейство Picornaviridae род Hepatovirus. Типовой вид —имеет один серотип. Это РНК-содержащий вирус, просто организованный, имеет один вирусоспецифический антиген.
Культивирование: Вирус выращивают в культурах клеток. Цикл репродукции более длительный, чем у энтеровирусов, цитопатический эффект не выражен.
Резистентность: Устойчивостью к нагреванию; инактивируется при кипячении в течение 5 мин. Относительно устойчив во внешней среде (воде).
Эпидемиология. Источник-больные. Механизм заражения — фекально-оральный. Вирусы выделяются с фекалиями в начале клинических проявлений. С появлением желтухи интенсивность выделения вирусов снижается. Вирусы передаются через воду, пищевые продукты, руки.
Болеют преимущественно дети в возрасте от 4 до 15 лет.
Патогенез: Обладает гепатотропизмом. После заражения репликация вирусов происходит в кишечнике, а оттуда через портальную вену они проникают в печень и реплицируются в цитоплазме гепатоцитов. Повреждение гепатоцитов возникает в результате иммунопатологических механизмов.
Клиника. Инкубационный период — от 15 до 50 дней. Начало острое, с повышением т-ры и тошнотой, рвотой). Возможно появление желтухи на 5-й день. Клиническое течение заболевания легкое, без особых осложнений. Продолжительность заболевания 2 нед. Хронические формы не развиваются.
Иммунитет. После инфекции — стойкий пожизненный иммунитет, связанный с IgG. В начале заболевания в крови IgM, которые сохраняются в организме в течение 4 месяцев и имеют диагностическое значение. Помимо гуморального, развивается и местный иммунитет в кишечнике.
Микробиологическая диагностика. Материал для исследования — сыворотка и испражнения. Диагностика основана главным образом на определении в крови IgM с помощью ИФА, РИА и иммунной электронной микроскопии. Этими же методами можно обнаружить вирусный антиген в фекалиях. Вирусологическое исследование не проводят.
Профилактика. Неспецифическая профилактика. Для специфической пассивной профилактики используют иммуноглобулин. Иммунитет сохраняется около 3 мес. Для специфической активной профилактики – инактивированная культуральная концентрированная вакцина. Рекомбинантная генно – инженерная вакцина.
Вирус гепатита В — семейство Hepadnaviridae род Orthohepadnavirus.
Морфология: ДНК-содержаший вирус сферической формы. Состоит из сердцевины, состоящей из 180 белковых частиц, составляющих сердцевинный НВс-антиген и липидсодержащей оболочки, содержащей поверхностный HBs-антиген. Внутри сердцевины находятся ДНК, фермент ДНК-полимераза, обладающая ревертазной активностью, и концевой белок НВе-антиген.
Геном представлен двунитевой ДНК кольцевой формы.
Культуральные свойства. Не культивируется на куриных эмбрионах, не обладает гемолитической и гемагглютинирующей активностью. ВГВ культивируется только в культуре клеток.
Резистентность. Высокая к факторам окружающей среды и дезинфицирующим веществам. Вирус устойчив к длительному воздействию кислой среды, УФ-излучению, действию спирта, фенола.
Антигенная структура. Сложная. В суперкапсиде вируса находится HBs-антиген, который локализован в гидрофильном слое на поверхности вириона. В формировании HBs-антигена участвуют 3 полипептида в гликозилированной форме:preSl — большой полипептид; preS2 — средний полипептид; S — малый полипептид.
Эпидемиология: Развитие инфекционного процесса при попадании в кровь. Заражение происходит при парентеральных манипуляциях (инъекциях, хирургических вмешательствах), переливании крови.
Патогенез и клиника заболевания. Инкубационный период 3—6 месяцев. Инфекционный процесс наступает после проникновения вируса в кровь. ВГВ из крови эндоцитозом проникает в гепатоцит. После проникновения вируса происходит достраивание плюс-нити ДНК ДНК-полимеразой до полноценной структуры. Клиническая картина характеризуется симптомами поражения печени, в большинстве случаев сопровождается развитием желтухи.
Иммунитет. Гуморальный иммунитет, представленный антителами к HBs-антигену, защищает гепатоциты от вируса, элиминируя его из крови.
Клеточный иммунитет освобождает организм от инфицированных гепатоцитов благодаря цитолитической функции Т-киллеров. Переход острой формы в хроническую обеспечивается нарушением Т-клеточного иммунитета.
Микробиологическая диагностика. Используют серологический метод и ПЦР. Методами ИФА и РНГА в крови определяют маркеры гепатита В: антигены и антитела. ПЦР определяют наличие вирусной ДНК в крови и биоптатах печени. Для острого гепатита характерно обнаружение HBs антигена, НВе антигена и анти-HBc-IgM антитела.
Лечение. Использование интерферона, интерфероногенов: виферона, амиксина, ингибитора ДНК-полимеразы, препарата аденинрибонозида.
Профилактика. Исключение попадания вируса при парентеральных манипуляциях и переливаниях крови (применением одноразовых шприцев, проверкой на гепатит В по наличию HBs-антигена в крови доноров крови).
Специфическая профилактика осуществляется вакцинацией рекомбинантной генно-инженерной вакциной, содержащей HBs-антиген. Вакцинации подлежат все новорожденные в первые 24 часа жизни. Длительность поствакцинального иммунитета — не менее 7 лет.
Вирус гепатита С относится к семейству Flaviviridae роду Hepacivirus.
Морфология. Сложноорганизованный РНК-содержащим вирус сферической формы. Геном представлен одной линейной «+» цепью РНК, обладает большой вариабельностью.
Антигенная структура. Вирус обладает сложной антигенной структурой. Антигенами являются:
2. Сердцевинный антиген НСс-антиген
Культуральные свойства. ВГС не культивируется на куриных эмбрионах, не обладает гемолитической и гемагглютинирующей активностью. Резистентность. чувствителен к эфиру, УФ-лучам, нагреванию до 50С.
Эпидемиология. Заражение ВГС аналогично заражению ВГВ. Наиболее часто ВГС передается при переливаниях крови, трансплацентарно, половым путем.
Клиника: Часто встречаются безжелтушные формы, течение инфекции в острой форме, в 50 % случаев процесс переходит в хроническое течение с развитием цирроза и первичного рака печени.
Микробиологическая диагностика: Используются ПЦР и серологическое исследование. Подтверждением активного инфекционного процесса является обнаружение в крои вирусной РНК ПЦР. Серологическое исследование направлено на определение антител к NS3 методом ИФА.
Профилактика и лечение. Для профилактики – тоже, что и при гепатите В. Для лечения применяют интерферон и рибовирин. Специфическая профилактика – нет.
Вирус гепатита D — дефектный вирус, не имеющий собственной оболочки. Вирион имеет сферическую форму, который состоит из однонитчатой РНК и сердцевинного HDc-антигена. Эти белки регулируют синтез генома вируса: один белок стимулирует синтез генома, другой — тормозит. Различают три генотипа вируса. Все генотипы относятся к одному серотипу.
Резервуаром BFD в природе являются носители ВГВ. Заражение BFD аналогично инфицированию ВГВ.
Микробиологическая диагностика осуществляется серологическим методом путем определения антител к BFD методом ИФА.
Профилактика: все те мероприятия, которые используют для профилактики гепатита В. Для лечения используют препараты интерферона. Вакцина против гепатита В защищает и от гепатита D.
Антропоноз, фекально – оральным механизмом передачи.
Таксономия: семейство Caliciviridae. Недавно переведен из семейства в группу гепатит Е-подобных вирусов.
Структура. Вирион безоболочечный, сферический.. Геном — однонитевая плюс-РНК, которая кодирует РНК-зависимую РНК-полимеразу, папаинподобную протеазу и трансмембранный белок, обеспечивающий внедрение вируса в клетку.
Эпидемиология, клиника. Основной путь передачи — водный. Инкубационный период 2—6 недели. Поражение печени, интоксикацией, желтухой.
Иммунитет. После перенесенного заболевания стойкий.
Микробиологическая диагностика: 1) серологический метод — в сыворотке, плазме крови с помощью ИФА определяют: антитела к вирусу (анти-HEV IgM, анти-HEV IgG); 2) молекулярно-генетический метод — применяют ПЦР для определения РНК вируса (HEV RNA) в кале и в сыворотке крови больных в острой фазе инфекции.
Лечение. Симптоматическое. Беременным рекомендуется введение специфического иммуноглобулина.
Профилактика. Неспецифическая профилактика — улучшение санитарно-гигиенических условий и снабжение качественной питьевой водой. Созданы неживые цельновирионные вакцины, разрабатываются рекомбинантные и живые вакцины.
источник
Необходимо отметить, что среди всей инфекционной патологии в России ВГ наносят наибольший экономический ущерб на 1 случай заболевания, а по суммарному экономическому ущербу уступают только гриппу и ОРЗ. Последнее десятилетие, с одной стороны, характеризовалось новейшими достижениями в молекулярной биологии, вирусологии, генной инженерии, что позволило открыть новые гепатотропные вирусы, более детально изучить патогенез, значительно усовершенствовать систему диагностики и разработать новые подходы к противовирусной терапии и специфической профилактике вирусных гепатитов. С другой стороны, в частности в России, происходило изменение этиологической структуры ВГ вследствие влияния нескольких процессов: подверженного резким колебаниям уровня заболеваемости гепатитом А, увеличения заболеваемости гепатитом В, введения методов диагностики и регистрации гепатита С, возникновения и прогрессирующего увеличения числа микст-гепатитов, 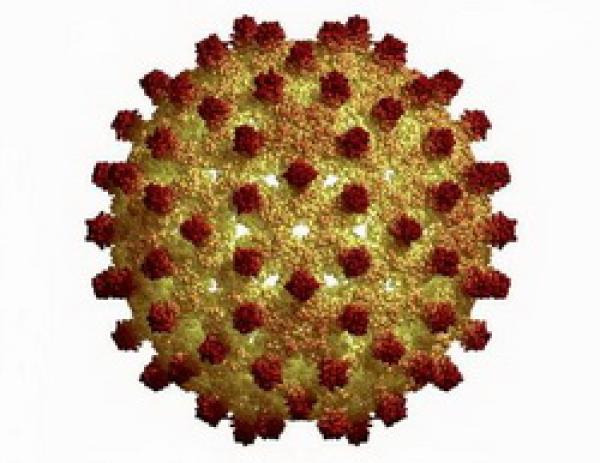
Вирусные гепатиты (ВГ) — группа инфекционных заболеваний, характеризующихся преимущественным поражением печени. В настоящее время выделяют вирусный гепатит А (ГА), вирусный гепатит В (ГВ), С (ГС), D(ГD), Е(ГЕ), возбудители которых различаются по таксономическим признакам, а заболевания — по эпидемиологическим, патогенетическим особенностям и по вероятности перехода в хронические формы. Недавно открыт ВГ гепатит G (rG), а также новые вирусы (TTV, SEN), роль которых в поражении печени еще малоизучена.
Гепатиты В, С, D и G распространяются парентеральным путем. Это предполагает более низкую активность механизмов передачи инфекции, осуществляемых при переливаниях крови или ее компонентов, при инвазивных диагностических и лечебных процедурах, при внутривенном введении наркотиков и т. п. Возможны половой, анте-, пери- или постнатальный, а также ге-моперкутанный пути заражения. Более низкая активность механизмов передачи возбудителей этой группы заболеваний компенсируется длительной вирусемией инфицированных, недостаточной манифестацией заболевания (ГС) и хронизацией патоло гического процесса, что в конечном итоге ведет к увеличению численности популяции «вирусоносителей».
Гепатотропность возбудителей ВГ объясняет сходность клинических проявлений, общность методов диагностики и патогенетической терапии, а также систем реабилитации и диспансерного наблюдения реконвалесцентов. Для всех ВГ характерны общие патогенетические процессы в печени в виде цитолитиче-ского, холестагического и иммуновоспалительного синдромов.
Цитолиз гепатоцитов различной степени выраженности закономерно развивается при ВГ разной этиологии. Он может быть обусловлен прямым цитопатическим либо иммуноопосре-дованным (ГВ) действием вирусов. В основе цитолиза лежит нарушение внутриклеточных метаболических процессов, активация прооксидантных и угнетение антиоксидантных систем клеток. В результате на мембранах гепатоцитов происходит накопление свободных радикалов, усиливается перекисное окисление липидов, что приводит к повышению их проницаемости, выходу из гепатоцитов внутриклеточных ферментов (аминотрансфераз и др.), ионов калия. Последние заменяются натрием и кальцием, что ведет к задержке жидкости и набуханию клеток, изменению их pH, нарушению окислительного фосфорилирова-ния со снижением биоэнергетического потенциала гепатоцитов. В результате нарушаются их весьма разнообразные функции, в том числе детоксицирующая, синтетическая, ухудшаются утилизация глюкозы, эстерификация холестерина, процессы переами-нирования и дезаминирования аминокислот.
Наиболее ранним проявлением цитолитического синдрома является повышение активности в сыворотке крови таких внутриклеточных ферментов, как аланинаминотрансфераза (АлАТ), аспартатаминотрансфераза (АсАТ), холинэстераза, сорбитде-гидрогеназа, аргиназа и др. Повышенный уровень сывороточного железа также рассматривается как маркер цитолиза при заболеваниях печени.
Клинически значимым отражением нарушения пигментного обмена, детоксицирующей и секреторной функции печени является гипербилирубинемия, обусловленная снижением процессов захвата свободного билирубина гепатоцитами, его глюкурониди-рования и экскреции в желчные пути.
Угнетение синтетической функции печеночных клеток приводит к гипоальбуминемии, уменьшению практически всех факторов свертывания крови, особенно протромбина, ингибиторов коагуляции и фибринолиза. При критическом падении коагуляционного потенциала появляются кровоизлияния, а в тяжелых случаях — массивные кровотечения (геморрагический синдром).
В случаях тяжелого цитолитического синдрома процесс дезинтеграции мембран распространяется на внутриклеточные органеллы. В результате нарушения целостности лизосом-ных мембран происходит массивный выход протеолитических ферментов — гидролаз, что ведет к саморазрушению клеток, которое может приобрести характер своеобразной цепной реакции с развитием острой печеночной недостаточности.
Холестаз отражает нарушение оттока желчи, как правило, в результате снижения секреторной функции печеночных клеток (гепатоцеллюлярный холестаз) и причем в сочетании с цитолизом. В крови накапливаются не только различные фракции билирубина, но и желчные кислоты, холестерин, экскреторные ферменты (щелочная фосфатаза, гамма-глутамилтранспептидаза — ГГТП и др.) и некоторые микроэлементы, в частности, медь.
Синдром общей инфекционной интоксикации не всегда соответствует уровню гипербилирубинемии. В начальном (преджелтуш-ном) периоде он может быть отражением фазы вирусемии и проявляться лихорадкой, недомоганием и другими свойственными ему общими симптомами. В периоде разгара существенное значение имеет цитолитический синдром с нарушением детоксицирующей функции гелатоцитов (анорексия, тошнота, рвота, слабость, вялость и т. п.). С его углублением и развитием острой печеночной недостаточности интоксикация приобретает черты специфических нарушений функций центральной нервной системы, проявляющихся в так называемой инфекционно-токсической или печеночной энцефалопатии.
Общность патофизиологических процессов позволяет классифицировать ВГ (табл. 1) по клинической форме, степени тяжести и характеру течения. В последние годы нередко диагностируются микст-гепатиты (чаще гепатиты В+С), что обусловлено общими механизмами инфицирования. По клиническим проявлениям гепатиты могут быть манифестными (желтушные, безжелтушные) и латентными, или бессимптомными (субклинические, инаппарантные).
источник
1. По выраженности клинических проявлений
Клинические варианты: желтушный, безжелтушный, стертый
Субклинический (иннапаратный) вариант
С рецидивами, обострениями (клиническими, ферментативными).
Фульминантная (молниеносная) форма.
Функциональные и воспалительные заболевания желчных путей.
Вирусные гепатиты с фекально-оральным механизмом передачи
Анти-ВГА IgM – маркер острой инфекции
Анти-ВГА IgG – маркер свидетельствующий о
предыдущей встрече с ВГА и об
иммунитете к этой инфекции
РНК ВГА – маркер наличия ВГА и его активной
Анти –ВГЕ IgМ – маркер острой инфекции
Анти-ВГЕ IgG — маркер, свидетельствующий о
предыдущей встрече с ВГЕ и об
иммунитете к этой инфекции
Аg ВГЕ — маркер наличия ВГЕ
РНК ВГЕ – маркер наличия ВГЕ и его активной
Вирусные гепатиты с парентеральным механизмом передачи
НВşАg — маркер контакта с вирусом В, возможно-
го наличия ВГВ при острой или хрони-
ческой инфекции или носительстве вируса
Анти-НВs — маркер, свидетельствующий о ранее
перенесенной инфекции или о наличии
Анти-НВс IgМ – маркер активной репликации ВГВ
Анти-НВс IgG – маркер, свидетельствующий о
НвеАg – маркер, ассоциированный с высокой ин-
фекционностью сыворотки крови, активной репликацией ВГВ, высоким риском перинатальной передачи ВГВ
анти-НВе – маркер, свидетельствующий о возмож-
но завершенной репликации ВГВ (за
исключением мутантных форм ВГВ)
ДНК ВГВ – маркер наличия ВГВ и его активной
ДНК-полимераза – маркер наличия ВГВ и его
Гепатит В с δ-агентом (коинфекция)
НВs Аg — см. выше; анти НВс IgМ – см. выше; НвеАg – см. выше
Анти-ВГD IgМ– маркер активной репликации ВD
Анти-ВГD IgG — маркер, свидетельствующий о пре-
дыдущей встрече с ВГD и возмож-
РНК ВГD — маркер наличия ВГD и его активной
Острая δ-супер-инфекция ви-русоносителя гепатита В
НВsАg – см. выше; анти НВс IgG -см. выше; анти-НВе – см.. выше
анти-ВГD IgM -маркер активной репликации ВГD
анти-ВГD IgG – маркер, свидетельствующий о пре-
дыдущей встрече с ВГD и воз-
РНК ВГD – маркер наличия ВГD и его активной
Анти ВГС IgM – маркер активной репликации ВГС
Ати-ВГС IgG – маркер, свидетельствующий о воз-
можном наличии ВГС или о пре-
дыдущей встрече с вирусом
анти-ВГС –маркер наличия ВГС (при определении
РНК ВГС – маркер наличия ВГС и его активной
Анти – ВГG – маркер, свидетельствующий о пре-
дыдущей встрече с ВГG и его
Вирус гепатита А (ГА) распространен повсеместно, содержит РНК, имеет 7 генотипов, устойчив во внешней среде, поэтому может длительно сохраняться в воде, пищевых продуктах, сточных водах и др.
ГА является антропонозом, единственный источник инфекции – человек. Механизм передачи инфекции – фекально-оральный. Пути передачи – алиментарный и контактно-бытовой. Возбудитель выделяется из организма человека с фекалиями, при этом экскреция вируса и соответственно риска заражения максимальны в инкубационном и преджелтушном периодах. Факторами передачи являются вода, термически не обработанные пищевые продукты, грязные руки. При ГА присутствие вируса в крови непродолжительно, поэтому передача вируса с кровью и половым путем происходит крайне редко. Чаще ГА болеют дети (около 80% заболевших). После перенесенного заболевания остается пожизненный иммунитет.
ГА обычно имеет острое циклическое течение. Инкубационный период составляет от 7 до 50 дней (чаще 15-30 дней).
Преджелтушный период обычно характеризуется гриппоподобным, реже – диспепсическим или астеновегетативным вариантом клинических проявлений. Начинается остро, характерно повышение температуры тела до 38-39 0 С, головная боль, общее недомогание, слабость, ломота в мышцах и костях. Снижается аппетит, появляется тошнота, горечь во рту, чувство тяжести в правом подреберье и эпигастрии. Стул может быть учащенным, но чаще отмечается запор. Через несколько дней от начала болезни увеличивается печень, иногда селезенка. В сыворотке крови повышается активность аминотрансфераз (АЛТ и АСТ). К концу преджелтушного периода, продолжительность которого обычно составляет 5-7 дней (с колебаниями от 2 до 14 дней), моча становится темной, в ней повышается количество уробилина и появляются желчные пигменты; кал нередко обесцвечивается.
Присоединяется желтушность склер, свидетельствуя о наступлении следующего – желтушного – периода. В 2-5 % случаев желтуха является первым симптомом ГА. Обычно с появлением желтухи самочувствие больных улучшается, нормализуется температура тела. Интенсивность желтухи нарастает в течение 2-5 дней, в последующие 5-10 дней сохраняется на том же уровне, а затем уменьшается. Средняя продолжительность желтушного периода составляет около 2 недель. В сыворотке крови определяется гипербилирубинемия за счет преобладания прямой фракции билирубина, гиперферментемия, характерно значительное повышение показателя тимоловой пробы. В фазу обратного развития желтухи светлеет моча, кал приобретает нормальную окраску, исчезает желтушное окрашивание кожи. Циклическое течение ГА наблюдается примерно у 90-95% больных, у 5% и более инфекционный процесс приобретает волнообразный характер – отмечается одно или два обострения, обычно в пределах 1-3 мес от начала болезни, иногда позднее. ГА, даже при затянувшейся фазе реконвалесценции, как правило, заканчивается полным выздоровлением больных.
Безжелтушный вариант ГА характеризуется теми же клиническими (кроме желтухи) и биохимическими (кроме гипербилирубинемии) признаками, что и желтушный, однако выраженность их обычно меньше. Субклинический (инаппарантный) вариант в отличие от безжелтушного не сопровождается ни нарушением самочувствия, ни увеличением печени, ни появлением желтухи. Выявляется в эпидемических очагах по повышению активности АЛТ и АСТ и наличию специфических маркеров ГА в сыворотке крови.
Диагноз ГА устанавливается на основании эпидемиологических, клинических и лабораторных данных. Специфическим маркером ГА являются антитела к вирусу гепатита А класса М (анти-ВГА lgM), выявляемые с помощью иммуноферментного анализа (ИФА) в сыворотке крови с первых дней болезни и далее в течение 3-6мес. Анти-ВГА lgM вырабатываются у всех больных ГА независимо от клинического варианта и формы тяжести.
Лечение ГА осуществляется с применением базисной терапии, включающей диету (стол № 5) и щадящий режим. Противовирусные препараты не используются. Самостоятельно вирус гепатита А не вызывает хронического гепатита. В некоторых случаях в периоде реконваленсценции ГА наблюдается манифестация синдрома Жильбера. После перенесенного ГА возможно поражение желчевыводящих путей дискинетического или воспалительного характера.
Профилактика ГА состоит, прежде всего, в улучшении санитарно-гигиенических условий жизни населения. В качестве пассивной иммунизации используется иммуноглобулин, однако он не способен предотвратить развитие субклинической инфекции. Для создания стойкого активного иммунитета применяют инактивированные вакцины.
Гепатит Е. ГЕ характеризуется выраженной неравномерностью распространения. Вспышки ГЕ регистрируются в Индии, Непале, Китае, Индонезии, ряде стран Африки и Латинской Америки. На территории бывших среднеазиатских республик СССР существуют стойкие очаги ГЕ. В Москве ГЕ встречается редко, в виде завозимых случаев (около 3 % всех заболевших вирусными гепатитами – приезжие из Средней Азии).
ГЕ так же, как и ГА, относится к группе кишечных инфекций. ГЕ имеет фекально-оральный механизм передачи инфекции, отличается от ГА водным путем распространения.
Клинические и биохимические признаки ГЕ сходны с таковыми при ГА. Продолжительность инкубационного периода 20-65 дней, чаще около 35. В начальном периоде, в отличие от гепатита А, лихорадка не выражена. С появлением желтухи выраженность синдрома общей интоксикации не уменьшается, что отличает ГЕ от ГА. Особого внимания заслуживает тяжелое течение гепатита Е у беременных (преимущественно во второй половине беременности или в раннем послеродовом периоде). У 20-25 % пациенток отмечается злокачественное течение по фульминантному типу с быстрым развитием массивного некроза печени и острой печеночной энцелофалопатии . При этом нередко возникает ДВС –синдромом и отмечается усиленный гемолиз, сопровождающийся гемоглобинурией , которая приводит к развитию острой почечной недостаточности. Тяжелое течение ГЕ часто сопровождается самопроизвольным прерыванием беременности, в результате чего, как правило, происходит значительное ухудшение состояния больных. Даже при доношенной беременности более половины детей, родившихся живыми, умирают в течение первого месяца жизни.
Специфическим маркером, подтверждающим диагноз ГЕ, являются антитела к вирусу ГЕ класса lg M (анти-ВГЕ lgM), выявляемые с помощью ИФА в сыворотке крови в остром периоде заболевания. Интересен факт обнаружения анти-ВГЕ lgG у некоторых здоровых субъектов и лиц, получающих частые гемотрансфузии или находящихся на гемодиализе, у наркоманов, использующих внутривенное введение наркотиков.
Лечение противовирусными препаратами не проводится. Выздоровление при ГЕ наступает у подавляющего большинства больных (кроме беременных женщин) в течение 1-1,5 мес. Летальность в целом то ГЕ составляет около 0,4 %, среди беременных женщин достигает 20-40 % . Хронизации инфекционного процесса не бывает. Профилактика ГЕ, как и при других кишечных инфекциях. Разрабатывается генно-инженерная вакцина.
источник
Гепатит – это острое или хроническое воспалительное заболевание печени, которое возникает вследствие инфицирования специфическими вирусами или влияния на паренхиму органа токсических веществ (например, алкоголя, лекарств, наркотиков, ядов). Помимо этого, воспалительные процессы в печени могут иметь аутоиммунный характер.
Проблема гепатитов является очень актуальной ввиду широкого распространения этого недуга среди людей, частым бессимптомным его течением и высоким риском заражения (это касается инфекционных гепатитов). Кроме того, особенную серьезность этой проблеме придает еще и тот факт, что длительное воспалительное заболевание печени может закончиться развитием необратимых фиброзных изменений в органе и выраженной печеночной недостаточностью, которая практически не поддается лечению.
В зависимости от причины заболевания выделяют следующие виды гепатитов:
- Инфекционные или вирусные. Существует пять основных типов вирусов гепатита (A, B, C, D и E), которые могут вызвать воспаление печени. Кроме того, гепатит может быть одним из проявлений других инфекционных заболеваний – цитомегаловирусной инфекции, эпидемического паротита, краснухи и пр.
- Токсические. К ним относят лекарственные, алкогольные и развивающиеся при отравлениях промышленными и растительными ядами гепатиты. Среди лекарств особой гепатотоксичностью обладают противотуберкулезные, противовирусные, сульфаниламидные препараты, антибиотики, жаропонижающие средства (парацетамол, ибупрофен), противосудорожные и противоопухолевые лекарства.
- Аутоиммунные, при которых по неизвестным медицине причинам иммунная система начинает атаковать собственные гепатоциты (клетки печени).
В зависимости от особенностей течения также выделяют две формы заболевания:
- Острый гепатит. Развивается внезапно, сопровождается симптомами интоксикации, повышенной температурой тела, желтухой (но не всегда). По такому сценарию развивается большинство вирусных гепатитов и токсический гепатит, вызванный отравлением какими-то сильными ядами. Если своевременно больной пройдет необходимое лечение, после острого заболевания в большинстве случаев наступает выздоровление.
- Хронический гепатит. Он может быть следствием острого вирусного гепатита, аутоиммунных процессов, результатом злоупотребления алкоголем или длительного лечения гепатотоксическими лекарствами. Кроме того, вирусные гепатиты B и C могут развиваться сразу как первичное хроническое заболевание. Протекает хронический гепатит, как правило, без выраженных симптомов, поэтому довольно часто диагностируется, когда в печени уже есть серьезные повреждения.
Механизм развития инфекционных и неинфекционных гепатитов несколько отличается. При вирусном гепатите Б вирусы внедряются в клетки печени и меняют набор белковых структур на их поверхности, поэтому иммунная система начинает убивать гепатоциты. Чем в большее количество клеток внедрены вирусы, тем более обширное повреждение печени возникает. Далее нормальная паренхима печени замещается соединительной тканью, то есть осложняет гепатит цирроз. При этом не может не страдать функция органа. Заметнее всего нарушается дезинтоксикационная способность печени, вследствие чего в организме накапливается билирубин и другие токсические вещества.
Гепатит C развивается несколько по иному механизму: вирусы повреждают гепатоциты самостоятельно, поэтому при этом недуге фиброзные изменения в печени появляются быстрее, и в разы повышается риск возникновения рака. При токсическом гепатите, вызванном сильными ядами, поражение печени может быть фульминантным, сопровождающимся массивным некрозом органа.
Лекарственные гепатиты также имеют различные механизмы развития, поскольку у каждого лекарства свое особенное действие. Например, одни блокируют ферменты и нарушают биохимические процессы, происходящие в гепатоцитах, другие повреждают клеточную мембрану и внутриклеточные структуры (митохондрии) и т.д.
При хроническом алкоголизме сначала развивается жировая дистрофия печени, а уже на следующем этапе – гепатит. Кроме того, ацетальдегид (продукт метаболизма этанола) оказывает выраженное токсическое действие на гепатоциты, поэтому если его много образуется, например, при сильном отравлении алкоголем, может развиться некроз органа.
Заразным является только вирусный гепатит. Причем инфицироваться им можно разными путями:
- Через грязные руки, посуду, загрязненную воду и продукты. Так передаетсягепатит A и E.
- Через контакт с кровью больного. В этом плане опасны многие медицинские и стоматологические манипуляции, процедуры маникюра, педикюра, татуажа, пирсинга, инъекционное употребление наркотиков и т.п. Этот путь передачи характерен для вирусных гепатитов B, C, D.
- Половым путем. Сперма и вагинальные выделения больных гепатитом B, C, D также могут содержать вирусы. Особенно высок риск заражения при гомосексуальных отношениях.
Первые признаки острого гепатита:
- Повышение температуры тела.
- Болезненность и тяжесть в правом подреберье.
- Желтушность кожи и глаз.
- Обесцвечивание кала.
- Кожный зуд.
- Тошнота.
- Потемнение мочи.
- Выраженная слабость.
Однако стоит отметить, что наличие этих признаков не обязательно. В легких случаях заболевание может начаться незаметно для больного – просто как легкое недомогание.
Хронические гепатиты протекают бессимптомно намного чаще, чем острые. Больные зачастую узнают о заболевании в процессе каких-то плановых обследований. Если же симптомы есть, то они обычно невыраженные и неспецифичные. Так, больных может беспокоить:
- Чувство тяжести и распирания в правом боку, усиливающееся после еды.
- Склонность к вздутию живота.
- Периодическая тошнота.
- Ухудшение аппетита.
- Повышенная утомляемость.
При возникновении описанных симптомов необходимо обращаться к терапевту, инфекционисту или гепатологу.
Для диагностики гепатита и выявления его причины больному необходимо провести комплексное обследование:
- Клинический осмотр (врач может обнаружить увеличение печени, изменение цвета кожи и слизистых).
- УЗИ органов живота.
- Лабораторный анализ на гепатит. При подозрении на вирусные гепатиты необходимо искать в крови маркеры гепатитов. Для этого применяются два метода – ПЦР, ИФА. При подозрении на аутоиммунное воспаление печени ищут антитела к клеточным структурам гепатоцитов (ядру, микросомам, антигенам плазматической мембраны и т.д.).
- Биохимическое исследование крови, которое дает возможность выявить признаки нарушения функции органа и разрушения его клеток. Больному проводят анализ на так называемые печеночные пробы (АЛТ, АСТ, общий, прямой и непрямой билирубин, щелочную фосфатазу, белки).
- Биопсия печени. Этот диагностический метод позволяет точно оценить состояние печени (есть ли признаки воспаления, склерозирования и т.д.).
В лечении любого гепатит важны три момента: правильно подобранная медикаментозная терапии, диета и отказ от всех вредных для здоровья привычек.
Медикаментозное лечение преследует две цели:
- Устранить причину недуга.
- Восстановить функцию печени и предупредить дальнейшее повреждение органа.
Терапия, предназначенная для выполнения первого пункта, определяется этиологией гепатита:
- если доказана вирусная природа недуга, больному назначают противовирусные препараты и интерфероны;
- если токсическая – специфические антидоты, сорбенты, дезинтоксикационную терапию;
- если аутоиммунная – глюкокортикостероиды.
Для восстановления функции печени и защиты органа от вредных воздействий назначают гепатопротекторы. Таких препаратов существует большое количество, активным компонентом в них может быть одно из следующих веществ:
- Силимарин, получаемый из расторопши пятнистой. Это вещество останавливает процессы перекисного окисления и разрушения гепатоцитов.
- Эссенциальные фосфолипиды, которые являются элементами клеточных мембран гепатоцитов, способствуют их восстановлению и нормализации метаболических процессов в клетках печени.
- Орнитин. Он защищает не только клетки печение, но и очищает организм от токсинов.
- Лецитин (это также фосфолипид).
- Адеметионин – производное от аминокислоты метионин вещество, которое нормализует биохимические процессы, происходящие в печени.
Основные правила диеты, показанной при гепатитах:
- Полный отказ от алкоголя.
- Сведение к минимуму употребления животных жиров (мясо и рыба только нежирных сортов, молочные продукты обезжиренные).
- Транс-жиры, содержащиеся в маргаринах, спредах, майонезах и других подобных продуктах, а также копчености, соленья, острые специи, чеснок употреблять нельзя.
- Обогащение рациона овощами и фруктами как в сыром, так и термически обработанном виде. Особенно полезны яблоки, тыква, кабачки, морковь. Супы лучше всего варить на овощном бульоне.
- Из овощей нельзя употреблять следующие: щавель, грибы, острые салаты, кукурузу, шпинат, редьку.
- В рационе обязательно должен быть обезжиренный творог, кефир, простокваша.
- Можно баловать себя полезными сладостями в умеренных количествах. К таким сладостям относится мед, сухофрукты, натуральный мармелад.
- Среди каш предпочтение необходимо отдавать рису, гречке, овсянке.
- Кофе и какао лучше заменить травяными чаями, компотами, морсами.
Блюда должны быть варенными, приготовленными на пару, запеченными без корочки. Употреблять пищу следует часто, но понемногу.
После гепатита также важно соблюдать диету, поскольку для полного восстановления печени необходимо время.
Основные меры профилактики вирусных гепатитов:
- Прививка от гепатита B (от гепатита A перед выездом в регионы с высокой заболеваемостью этой инфекцией).
- Чистые руки, пища, вода.
- Защищенные половые отношения.
- Аккуратное обращение с кровью и выделениями больных парентеральными гепатитами (B, C, D).
Ну а для предупреждения развития неинфекционных гепатитов важно принимать лекарства только по назначению врача, вести здоровый образ жизни, быть внимательным с промышленными ядами, грибами, ядовитыми растениями.
Зубкова Ольга Сергеевна, медицинский обозреватель, врач-эпидемиолог
21,245 просмотров всего, 1 просмотров сегодня
источник