Осуществляется при приеме населения в АПУ и ЛПУ, проведении профилактических и периодических медицинских осмотров, серологических исследований на наличие маркеров по эпидемическим показаниям.
Диагноз устанавливается на основе клинических проявлений заболевания (важно учитывать клинические особенности начального периода, наличие стертых и безжелтушных форм), данных лабораторного исследования на специфические и неспецифические маркеры и эпидемиологического анамнеза.
Первичными документами учета информации о заболевании являются: а) медицинская карта амбулаторного больного (ф. 025у); б) история развития ребенка (ф. 112у), медицинская карта (ф. 026у). Случай заболевания регистрируется в журнале учета инфекционных заболеваний (ф. 060 у). Все случаи носительства HBsAg, анти-HCV и хронического гепатита заносят в картотеку КИЗа по месту жительства и территориальный ЦГЭ. Истории болезни и амбулаторные карты больных и переболевших маркируют: красный треугольник – острый гепатит В, С или D, красный квадрат – хронический вирусный гепатит В и носители HbsAg или анти-HCV.
1.4 Экстренное извещение в ЦГЭ.
Больные вирусными гепатитами В, С, D подлежат индивидуальному учету в территориальных ЦГЭ. На каждого вновь выявленного больного (или подозреваемого) заполняется и направляется в территориальный ЦГЭ эктренное извещение (ф.058/у).
Больные острыми формами заболевания подлежат госпитализации в инфекционные больницы (отделения) или изолируются в отдельные терапевтические палаты. Больных с обострением хронических форм ВГВ (С,D), носители HBsAg и анти-HCV изолируют по клиническим показаниям.
Производится после клинического выздоровления и нормализации или стойкой тенденции к уменьшению уровня билирубина и других биохимических показателей крови.
1.8 Порядок допуска в организованные коллективы и на работу.
Не ранее чем через 1 месяц при удовлетворительных клинико-биохимических показателях крови. Реконвалесценты освобождаются от тяжелой физической работы, работы в ночную смену, от командировок, дети – от спортивно-оздоровительных мероприятий сроком на 6-12 мес в зависимости от самочувствия. Детям в течение 6 мес противопоказаны прививки, взрослым – прием алкоголя, проведение плановых операций. Показано соблюдение диеты.
1.9 Диспансерное наблюдение.
На каждого переболевшего острой или хронической формой ВГВ, или носителя заполняется карта диспансерного наблюдения (ф.030/у) и маркируется: парентеральные гепатиты – красный треугольник, хронические гепатиты, носители HBsAg и анти-HCV – красный квадрат. При остром вирусном гепатите с рок диспансеризации – 12 мес после выписки из стационара. Диспансерное наблюдение в объеме клинического осмотра, биохимического исследования крови (билирубин, активность АлАТ, HbsAg) проводится через 1 мес лечащим врачом, если отклонений не обнаружено, далее наблюдение провлдится каждые 3 мес консультативно-диспансерном кабинете стационара или в КИЗе. При наличии отклонений в периоде реконвалесценции больного продолжает осматривать 1 раз в мес лечащий врач. При сохранении биохимических изменений в крови срок диспансеризации продляется до нормализации показателей. При хроническом гепатите осуществляется наблюдение не реже 2 раз в год в КИЗе по месту жительства в течение всей жизни. При клинико-ферментативном обострении проводят госпитализацию и лечение. После выписки диспансерное наблюдение проводят 1 раз в 3 мес, а если присоединился цирроз печени, то ежемесячно. Носители. При первичном обнаружении носительства HBsAg и анти-HCV проводят углубленное клинико — лабораторное обследование. Дальнейшее наблюдение через 3,6,12 мес и далее 2 раза в год. При повторном обнаружении носительства в эти сроки и наличии минимальных клинико-лабораторных изменений ставят диагноз «хронический гепатит» и госпитализируют для лечения. Далее – см. диспансеризацию при хроническом гепатите. Снятие с учет при 3-х кратном отрицательном результате обнаружения HbsAg, выполненном через 3 месяца Носителей анти-HCV снимают с учета при отсутствии хронизации процесса в печени в течение 1 года.
2.Мероприятия, направленные на механизм передачи
Проводится по месту жительства до госпитализации больного. Обеззараживаются те предметы, которые могут быть контаминированы кровью больного или носителя. Больному выделяют строго индивидуальные предметы личной гигиены, постельные принадлежности. Они должны храниться и стираться отдельно от вещей других членов семьи. Члены семьи должны знать и строго соблюдать правила личной профилактики, пользоваться индивидуальным предметами личной гигиены, механическими контрацептивами. В стационаре проводят ежедневную текущую дезинфекцию выделений больного, посуды, изделий медицинского назначения, предметов ухода за больным.
2.2 Заключительная дезинфекция
К 74.3 Первичный билиарный цирроз печени — хронический холестатическое, гранулематозно-деструктивное воспаление междольковых и септальных желчных протоков, обусловленное аутоиммунными реакциями, способное прогрессировать до цирроза печени или быть ассоциированным с ним.
Первичный склерозирующий холангит — хроническое холестатическое заболевание печени, характеризующееся прогрессирующим воспалением и фиброзом внутри- и внепеченочных желчных протоков, что приводит к развитию билиарного цирроза печени, печеночной недостаточности.
К 83.0 Болезнь Вильсона — редкое наследственное заболевание, аутосомно-рецессивное заболевание, связанное с нарушением обмена меди и с избыточным ее отложением в органАХ, с поражением печени и ЦНС.
Цирроз печени – необратимый диффузный процесс, характеризующийся фиброзом, перестройкой печени с образованием узлов-регенератов и внутрипеченочных сосудистых анастомозов, вовлечением желчных протоков.
Цирроз печени – финальная стадия хронического гепатита или самостоятельное заболевание.
1.Соблюдение рекомендаций по образу жизни и питанию.
2.Выполнение лечебных рекомендаций.
3.Своевременное информирование врача об изменении в своем состоянии, нарушении диеты и образа жизни.
4.Своевременное информирование врача о проводимом самолечении.
ЦЕЛЬ ДИСПАНСЕРИЗАЦИИ БОЛЬНЫХ ХРОНИЧЕСКИМИ ГЕПАТИТАМИ
Главная цель – предотвращение развития цирроза печени и гепатоцеллюлярной карциномы.
1. Проведение этиотропной терапии.
2. Патогенетической терапии.
3. Поддержание стабильной ремиссии.
4. Симптоматическая терапия.
5. Профилактика осложнений.
ГРУППЫ ДИСПАНСЕРНОГО НАБЛЮДЕНИЯ
1 этап. Детальное обследование и верификация диагноза при взятии на диспансерное наблюдение
§ Клиническое обследование больного
§ Клинический анализ крови (включая определение тромбоцитов, ретикулоцитов)
§ Анти-ВИЧ, реакция Вассермана ( в соответствии с приказом № от. при информированном согласии пациента)
§ Биохимический анализ крови: общий белок, альбумин, общий билирубин и прямой, глюкоза, креатинин, АЛТ, АСТ, общий холестерин, триглицериды, щелочная фосфатаза, ГГТП, протромбиновый индекс, протромбиновое время, сывороточное железо, мочевина
§ HbsAg, антитела к HCV инфекции
§ Ферритин, ЖССС, коэффициент насыщения трансферрина
§ Церулоплазмин, медь сыворотки и в моче
§ Количественное определение меди в суточной моче
§ HbsAg, anti-HBs, anti-HBc, anti-HBс Ig M, anti-Hbe, HbeAg, HBV DNA, anti-HCV, anti-HDV, HCV RNA.
§ Выявление иммуноглобулинов, ЦИК.
§ Определение антимитохондриальных антител (АМА), количественное определение антимитохондриальных антител (АМА – М2) (при холестазе, лекарственном гепатите, аутоиммунном гепатите)
§ антинуклеарных антител (АНА), антител к микросомам печени и почек (анти-ЛПМ-1) (лекарственном, аутоиммунном гепатите)
§ Альфа-фетопротеин (при циррозе)
§ Тестостерон, ТТГ, фруктозамин, гликозилированный гемоглобин (при необходимости)
§ Рентгенография органов грудной клетки
§ Денситометрия позвоночника (при необходимости и при холестазе)
§ КТ брюшной полости (при необходимости)
§ Фиброгастродуоденоскопия (при необходимости)
§ Ректороманоскопия / колоноскопи (при необходимости)
§ Консультация ревматолога (при необходимости)
§ Консультация генетика (болезни накопления)
§ Консультация невролога (болезнь Вильсона)
Хронический активный гепатит — длительное воспалительное заболевание печени с большой наклонностью переходить в цирроз. Гистологическая особенность — выявление в портальных трактах лимфоцитарной и плазмоклеточной инфильтрации, которая распространяется на перипортальную зону в виде ступенчатых некрозов. Другие феномены — мостовидные, мультилобулярные некрозы, кол- лагенобразование и фиброз с активным образованием септ.
Под влиянием лечения или спонтанно заболевание может стабилизироваться, но возможно излечение с исходом в фиброз.
В качестве этиологических факторов могут выступать вирусы гепатита В, реже С, дельта-вирус, лекарства, алкоголь, метаболические нарушения при болезни Вильсона — Коновалова, я^-анти-
трипсиновая недостаточность. К идиопатическому хроническому активному гепатиту относят аутоиммунный и криптогенный варианты.
Мы рассматриваем раздельно два варианта хронического активного гепатита — хронический активный вирусный гепатит (хронический активный гепатит с преимущественно печеночными проявлениями) и хронический аутоиммунный гепатит (хронический активный гепатит с выраженными внепеченочными проявлениями).
Хронический активный гепатит при лекарственных, алкогольных поражениях и метаболических нарушениях изложен в соответствующих разделах.
Хронический активный вирусный гепатит
Хронический активный гепатит (ХАГ) — это хроническое забо-левание печени, обусловленное воздействием трех типов гепато- тропных вирусов и вызывающих хронический гепатит типа В, хро-нический гепатит типа А (дельта) и хронический гепатит типа С.
В большинстве случаев при морфологическом исследовании печени обнаруживается зернистая и вакуольная дистрофия гепатоцитов с формированием ацидофильных телец, реже — хроническая гидро- пическая дистрофия и мелкие очаговые некрозы. Дистрофические изменения клеток сходны с острым вирусным гепатитом. Довольно часто наблюдаются разнообразные патологические изменения ядер и гепатоцитов.
Для этой формы гепатита характерны регенераторные процессы. Встречаются крупные гепатоциты с большими ядрами и ядрышками, диффузно разбросанные по всей паренхиме или образующие островки — регенераты. Цитоплазма клеток этих островков усиленно базофильна (ярко пиронинофильна при окраске по Браше). В отдельных пунктатах обнаруживают многочисленные двуядерные печеночные клетки и утолщенные печеночные балки. Патогенетическое значение регенерации двояко. С одной стороны, она обеспечивает сохранение функции печени в условиях выраженной дистрофии и некрозов гепатоцитов. С другой стороны, узлы регенератов создают давление на окружающую ткань, сосуды, вызывая постси- нусоидальную гипертензию.
Изменения в портальных трактах и пери портальной зоне обычно наиболее выражены. Портальные тракты заметно утолщены, скле- розированы, с тяжами фибробластов и фиброцитов, а также умеренным разрастанием мелких желчных протоков. От некоторых трактов внутрь долек проникают тонкие фиброзные прослойки с мелкими кровеносными сосудами и тяжами фибробластов. Во всех портальных полях обнаружены обширные лимфомакрофагальные инфильтраты с примесью лейкоцитов, при этом в большинстве пунктатов инфильтрация резко выраженная, диффузная (рис. 20). В составе инфильтратов можно обнаружить также небольшое количество плазматических клеток.
Ядра большинства звездчатых ретикулоэндотелиоцитов сохраняют присущую им удлиненную форму, их цитоплазма малозаметна. Однако в некоторых наблюдениях клетки, выстилающие синусоиды, напоминают по форме ядер лимфоидные элементы и моноциты. У большинства больных в отдельных участках зведчатые ретику- лоэндотелиоциты образуют небольшие скопления — пролифераты.
Воспалительная инфильтрация обычно распространяется за пределы портальных полей, внутрь долек. У большинства больных с ХАГ она резко выражена, при этом целостность пограничной пластинки нарушена.
Периферические ступенчатые некрозы паренхимы характеризу-ются замыканием гепатоцитов лимфоцитами, плазматическими клетками и макрофагами, внедряющимися от портальных трактов в окружающую паренхиму. Инфильтрат разрушает пограничную пластинку, отсюда возникло название «ступенчатый некроз». В от-дельных участках между балками появляются толстые фуксино- фильные коллагеновые волокна и очажки склероза.
В очагах ступенчатых некрозов можно обнаружить лимфоциты с признаками агрессии, внедряющиеся внутрь печеночных клеток.
Рис. 20. Хронический активный гепатит вирусной (НВ
источник
это воспалительные заболевания печени продолжительностью более 6 мес.
Болезни, сгруппированные в этом разделе, имеют этиологические, патогенетические и клинические различия, но все они дифференцируются только в результате углубленного обследования. Современные же классификации в основном основываются на этиологическом принципе ( это аутоиммунные, вирусные, лекарственные, генетически опосредованные заболевания).
Первичное обследование, предшествующее взятию больного под диспансерное наблюдение, включает:
Сывороточный холестерин, Общий белок, его фракции, АсАТ, АлАТ, ЩФ,ГГТП, железо, амилаза
Группу крови , резус фактор
Гистологическое исследование биоптата печени ( по показаниям)
Маркеры вирусного гепатита
УЗИ печени, ЖП, поджелудочной железы, селезенки)
В зависимости от предполагаемого диагноза с целью исключения других заболеваний нередко возникает необходимость исследовать в сыворотке крови содержание мочевой кислоты, меди Афпротеина, аутоантитела,)
По показаниям проводят и другие исследования- ферритин и церулоплазмин в крови, медь в моче, коагулограмму, ЭФДГ, КТ, ЭРХПГ, чрезкожную биопсию печени.
Ведение таких пациентом должно осуществляться врачом кабинета инфекционных заболеваний, если природа патологии печени имеет вирусное происхождение, либо гастроэнтерологом, если доказана иная причина поражения печеночной ткани.
Показания к амбулаторному лечению:
Лечебно- профилактические мероприятия в нерепликативной фазе вирусного хронического гепатита
Фаза ремиссии других вариантов хронического гепатита
Показания для госпитализации в терапевтический стационар (инфекционный?):
Подозрение на хронический гепатит ( для верификации диагноза, степени активности воспаления)
Обострение хронического гепатита с умеренной и выраженной степенью активности.
Подозрение на трансформацию в цирроз.
Цель лечения больных гепатитом- ремиссия- это нормализация трансаминаз, подтвержденная повторными исследованиями их уровня в процессе лечения с интервалом в 1 месяц, прекращение репликации вируса в случае вирусного генеза заболевания.
Основной комплекс терапевтических мероприятий будет зависеть от природы поражения печени ( это иммунодепрессанты при аутоиммунном гепатите, противовирусные препараты при вирусных гепатитах в фазе репликации, гепатпротекторная и элименационная терапия при лекарственных заболеваниях печени и т.д.)
Отдельным заболеванием в МКБ10 стоит алкогольное поражением печени, где выделено 3 следующих типа –
Острый и хронический гепатиты ( жировая дистрофия с некрозами гепатоцитов и мезенхимальной реакцией)
Обязательные исследования не отличаются от пациентов в группе хронических гепатитов.
Но при этом обязательными являются консультации нарколога, невропатолога и инфекциониста.
Лечебные мероприятия проводятся с целью обеспечения ремиссии заболевания в условиях воздержания от приема от алкоголя. Ремиссия включает устранение активности гепатита с нормализацией лабораторных показателей.
Терапия должна быть начата в стационаре и включать 10 дневный курс интенсивной терапии ( в/в эссенциале и глюкозы, ВитВ6,пирацетам, гемодез№3, фолиевая кислота, ферментные препараты).
Далее в течение 2 мес. В амбулаторных условиях проводится терапия ферментными препаратами (креон, панцитрат)+эссенциале или хофитол, пикамилон. На фоне такой терапии проводится симптоматическое лечение, в том числе и по поводу возможных осложнений ( портальная гипертензия, асцит, кровотечение, энцефалопатия и пр.)Диспансеризация проводится терапевтом и инфекционистом.
Диспансеризация при хронических гепатитах
Врачебные осмотры с определением биохимических показателей активности воспаления и маркеров вирусной репликации проводятся регулярно 1 раз в полгода, а при поддерживающей терапии иммунодепрессантами – 1 раз в месяц. Выявленные серологические маркеры репликации вируса у больных вирусными гепатитами служит показанием для их госпитализации и назначения противовирусной терапии даже при отсутствии клинических и лабораторных признаков активности патологического процесса, что возможно в случае персистирующего морфологического варианта хронического гепатита.
источник
Классификация острых вирусных гепатитов
1. Вирусные гепатиты по механизму передачи подразделяются на:
1) вирусные гепатиты с энтеральным механизмом передачи:
острый вирусный гепатит А;
острый вирусный гепатит Е;
2) вирусные гепатиты с парентеральным механизмом передачи:
острый вирусный гепатит В;
острый вирусный гепатит D;
острый вирусный гепатит С;
3) вирусные гепатиты неустановленной этиологии.
2. Формы острых вирусных гепатитов (далее – ОВГ):
1) субклиническая – нет клинических проявлений болезни, в крови больных выявляются специфические маркеры вирусов в сочетании с повышенным содержанием аланинаминотрансферазы (далее – АЛТ);
2) инаппарантная – протекает при полном отсутствии клинико-биохимических признаков, но в организме человека наблюдаются иммунологические, функциональные и морфологические изменения. Выявляются специфические маркеры вирусов;
3) манифестная – диагностируется на основании субъективных и объективных клинических симптомов характерных для острого вирусного гепатита. Манифестные формы ОВГ имеют цикличное течение, включающее преджелтушный (продромальный), желтушный (разгар) и период реконвалесценции. Преджелтушный период характеризуется совокупностью клинических симптомов, представленных гриппоподобным, астеновегетативным, диспептическим, артралгическим и смешанным синдромами. В периоде разгара заболевания появляется желтушное окрашивание кожных покровов и слизистых, гепатомегалия;
4) типичная желтушная циклическая – сочетание желтухи с цитолитическим синдромом с четким разграничением 3-х периодов болезни;
5) типичная желтушная с холестатическим компонентом – желтуха более интенсивная, высокая билирубинемия, незначительная трансаминаземия, имеется тенденция к повышению показателя щелочной фосфатазы (далее – ЩФ). Более продолжителен желтушный период болезни;
6) атипичная желтушная (холестатическая) – наблюдается редко, у больных пожилого возраста. Желтуха интенсивная с выраженным зудом кожи. Гипербилирубинемия, гиперхолестеринемия, повышена ЩФ и гаммаглютаминтранспептидаза. Тенденция к ускорению скорости оседания эритроцитов и субфебрилитет в желтушном периоде;
7) атипичная безжелтушная – характеризуется полным отсутствием желтухи при слабовыраженных общих проявлениях заболевания с увеличением печени и субъективными признаками нарушений ее функций. Специфические маркеры вирусных гепатитов в сочетании с повышенным уровнем АЛТ. Часто они наблюдаются при гепатите А;
8) острая циклическая – в течение 1-1,5 месяцев прекращается репликация (размножение) вируса, он элиминируется (выводится) из организма и наступает полная санация. Для гепатитов А и Е – это типичное течение болезни. При гепатитах В, С и Д – один из возможных вариантов;
9) острое прогредиентное течение ОВГ – фаза активной репликации вируса сохраняется 1,5-3 месяца. Завершение инфекционного процесса неоднозначное: либо санация организма с исходом в выздоровление, либо трансформация в хроническое течение. Прогредиентное течение в основном при гепатитах В, С и Д. При гепатитах А и Е иногда отмечается затяжное течение при отягощенном преморбидном фоне, но завершается полным выздоровлением.
3. Тяжесть ОВГ может быть легкой, средней и тяжелой степени:
1) легкая степень – отсутствует интоксикация или она слабо выражена. Желтуха легкая. Величина протромбинового индекса (далее – ПИ) в пределах нормы. Содержание общего билирубина не выше 100 микромоль/литр;
2) средняя степень – характеризуется умеренно выраженными симптомами интоксикации. Желтуха умеренная. ПИ снижается до 65%. Содержание общего билирубина в пределах 100 — 180 микромоль/литр;
3) тяжелая степень – отмечается выраженная интоксикация центральной нервной системы, нарушение сна, эйфория или сонливость, вялость, анорексия, повторная рвота, геморрагический синдром, интенсивная желтуха, тахикардия, снижение суточного диуреза, ПИ ниже 55%. Содержание общего билирубина превышает 180 микромоль/литр, 1/8 от общего билирубина составляет свободная фракция. Альбумин сыворотки крови снижается до 47 — 45%, повышено содержание гаммаглобулинов. Регистрируется преимущественно при гепатитах В и Д; при гепатитах А, С и Е (кроме беременных) – значительно меньше.
4. Существует злокачественное течение – фульминантный гепатит. Фульминантный (злокачественный) гепатит с массивным и субмассивным некрозом печени.
Сверхострый вариант соответствует подлинно фульминантному течению ОВГ с развитием печеночной комы и летальным исходом на 1-8 день болезни.
Острый вариант – продолжительностью до 28 дней от начала болезни.
Подострый (субмассивный) вариант, когда развитию некроза печени предшествует период обычного течения ОВГ в сроки 15 дней — 12 недель до энцефалопатии.
5. Осложнения ОВГ – острая печеночная недостаточность с развитием острой печеночной энцефалопатии и массивного геморрагического синдрома:
1) отек и набухание головного мозга;
2) массивное желудочно-кишечное кровотечение;
3) острая почечная недостаточность, острая дыхательная недостаточность;
4) генерализованная вторичная инфекция.
Достоверный этиологический диагноз вирусных гепатитов устанавливается только путем выявления специфических маркеров в сыворотке крови больных.
Классификация хронических вирусных гепатитов
6. Виды хронических вирусных гепатитов:
1) хронический вирусный гепатит В с дельта агентом;
2) хронический вирусный гепатит В без дельта агента;
3) хронический вирусный гепатит С.
7. Фазы вирусного гепатита: обострение и ремиссия.
8. Инкубационный период ВГА в среднем составляет 35 дней (диапазон 7-50 дней).
1) контактно-бытовой (в семьях и организованных коллективах);
2) через контаминированную воду, пищу (алиментарный);
10. Инкубационный период ВГЕ в среднем составляет 40 дней (диапазон 20-60 дней).
11. Путь передачи вируса ВГЕ – водный.
12. Эпидемический процесс при ВГЕ характеризуется:
1) эпидемическими вспышками водного происхождения с интервалами семь-восемь лет;
2) взрывным характером заболеваемости;
3) преимущественным поражением лиц молодого возраста 15-29 лет;
4) летальностью до 20% в третьем триместре беременности.
13. Начало подъема заболеваемости характерно для летних месяцев, что связано с наибольшим водопотреблением и максимальным загрязнением грунтовых вод, являющихся источником хозяйственно-питьевого водоснабжения.
14. Инкубационный период ВГВ в среднем составляет 60-90 дней (диапазон от 45 до 180 дней).
15. Желтушные формы регистрируются у детей в возрасте до 5 лет в 10%, детей старше 5 лет и взрослых – в 30-50%.
16. Вирус ВГВ вызывает как острое, так и хроническое заболевание.
17. Пути передачи парентеральный (переливание крови, манипуляции, сопровождаемые повреждением слизистых оболочек и кожных покровов, бытовой контакт через микротравмы), половой, а также от инфицированной матери ребенку при прохождении родовых путей.
18. Вирус гепатита Д – дефектный, для репродукции которого необходимо присутствие вируса гепатита В, поэтому ВГД протекает в виде:
1) коинфекции (одновременное заражение ВГВ и ВГД);
2) суперинфекции (наслоение ВГД на текущую ВГВ инфекцию, как правило, хроническую). ВГД имеет острое и хроническое течение.
19. Осложнения и исходы: наиболее часто развивается острая печеночная энцефалопатия и прогрессирующий цирроз печени.
20. Инкубационный период ВГС в среднем составляет 180-210 дней (с колебаниями от 14 до 780 дней).
21. Источники инфекции: больные острой и хронической формой заболевания.
22. Пути передачи аналогично ВГВ.
23. Желтушные формы имеют место в 10-20% случаев. В 90% случаев ВГС является причиной посттрансфузионных гепатитов.
Госпитализация больных ОВГ
24. Госпитализация больных энтеральными гепатитами проводится по клиническим показаниям (средне-тяжелые и тяжелые формы, легкие формы при наличии сопутствующей патологии печени и желудочно-кишечного тракта), раздельно от больных с парентеральными гепатитами. Эпидемиологические показания для госпитализации (изоляции) больных отсутствуют, так как зачастую случаи выявляются в разгар заболевания. В этот период заболевшие перестают выделять вирус в окружающую среду и не представляют эпидемиологической опасности.
25. Беременные с ОВГ до 30 недель беременности по клиническим показаниям госпитализируются в инфекционные стационары, с 30 недель беременности и родильницы в изолированные палаты (боксы) родильных домов и отделений.
26. Выписка переболевших ОВГ проводится по клинико-лабораторным показателям, после полного клинического выздоровление.
27. Диспансеризация переболевших ОВГ осуществляется по клиническим показаниям в гепатологическом центре или в кабинете инфекционных заболеваний территориальной организации здравоохранения с письменной рекомендацией лечащего врача, выдаваемой на руки больному.
Диспансерное наблюдение проводится за переболевшими среднетяжелой и тяжелой формами ВГА – три месяца, ВГВ – шесть месяцев, острым ВГС – постоянно, учитывая высокую вероятность хронизации (в том числе при нормальных показателях биохимических проб и отсутствии репликации вируса в крови).
Хронический вирусный гепатит – один из исходов ОВГ, диффузный воспалительный процесс в печени, не разрешающийся на протяжении шести и более месяцев.
Диспансеризация больных ВГВ показана (особенно при наличии HBsAg) в связи с возможным суперинфицированием Д-инфекцией.
Длительность диспансерного наблюдения определяется наличием клиники продолжающегося гепатита и ферментемии.
Реконвалесценты вирусных гепатитов состоят на ДУ при сохраняющейся ферментемии с осмотром через месяц после выписки.
Снятие с учета проводится при отсутствии клинических проявлений.
Лицам, перенесшим ОВГ, противопоказаны профилактические прививки в течение шести месяцев после выписки из стационара, кроме (при наличии показаний) противостолбнячного анатоксина и антирабической вакцины.
28. Не допускаются к работе медицинские работники, принимающие участие в хирургических операциях и манипуляциях, при получении положительных результатов полимеразной цепной реакции, подтверждающих репликацию вирусов гепатитов В и С в крови.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Студент — человек, постоянно откладывающий неизбежность. 10168 — 

195.133.146.119 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
VII. Организация диспансерного наблюдения за больными гепатитом C и лицами с наличием антител к вирусу гепатита C
VII. Организация диспансерного наблюдения за больными
гепатитом C и лицами с наличием антител к вирусу гепатита C
7.1. Диспансерное наблюдение за больными ОГС проводится с целью оценки эффективности противовирусной терапии и установления исхода заболевания (выздоровление — элиминация вируса гепатита C из организма или переход в хроническую форму).
Диспансерное наблюдение за больными ХГС проводится с целью уточнения диагноза, определения оптимального времени начала и тактики противовирусной терапии и оценки ее эффективности.
Важными задачами диспансерного наблюдения при гепатите C являются повышение осведомленности больного о заболевании, мотивирование его к регулярному наблюдению, формирование приверженности лечению, профилактика осложнений и своевременное их выявление.
Диспансерное наблюдение за лицами с наличием антител к вирусу гепатита C (при отсутствии у них РНК вируса гепатита C) проводится с целью подтверждения либо отмены диагноза гепатита C.
7.2. Больные ОГС, больные ХГС, а также лица, у которых при скрининге выявлены антитела к вирусу гепатита C (при отсутствии у них РНК вируса гепатита C), подлежат обязательному диспансерному наблюдению у врача-инфекциониста в медицинской организации по месту жительства или в территориальном гепатологическом центре.
7.3. Больные ОГС проходят клинический осмотр и лабораторное обследование с обязательным исследованием сыворотки (плазмы) крови на наличие РНК вируса гепатита C через 6 месяцев после выявления заболевания. При этом в случае выявления РНК вируса гепатита C данные лица считаются больными ХГС и подлежат диспансерному наблюдению в соответствии с пунктом 7.4 настоящих санитарных правил. В случае если через 6 месяцев РНК вируса гепатита C не выявляется, данные лица считаются реконвалесцентами ОГС и подлежат динамическому наблюдению в течение 2 лет и обследованию на наличие РНК вируса гепатита C не реже одного раза в 6 месяцев.
7.4. Диспансерное наблюдение за больными ХГС и лицами, у которых при скрининге выявлены антитела к вирусу гепатита C (при отсутствии у них РНК вируса гепатита C), осуществляется не реже одного раза в 6 месяцев с проведением комплексного клинико-лабораторного обследования с обязательным исследованием сыворотки (плазмы) крови на наличие РНК вируса гепатита C.
7.5. Лица с наличием anti-HCV IgG, у которых отсутствует РНК вируса гепатита C при динамическом лабораторном обследовании в течение 2 лет с периодичностью не реже одного раза в 6 месяцев, считаются реконвалесцентами и подлежат снятию с диспансерного наблюдения.
7.6. Дети, рожденные от инфицированных вирусом гепатита C матерей, подлежат диспансерному наблюдению в медицинской организации по месту жительства с обязательным исследованием сыворотки (плазмы) крови на наличие anti-HCV IgG и РНК вируса гепатита C. Выявление у таких детей anti-HCV IgG самостоятельного диагностического значения не имеет, так как могут выявляться антитела к вирусу гепатита C, полученные от матери во время беременности.
Первое обследование ребенка проводится в возрасте 2 месяцев. При отсутствии в этом возрасте РНК вируса гепатита C проводится повторное обследование ребенка на наличие в сыворотке (плазме) крови anti-HCV IgG и РНК вируса гепатита C в возрасте 6 месяцев. Выявление у ребенка РНК вируса гепатита C в возрасте 2 месяцев или 6 месяцев свидетельствует о наличии ОГС.
Дальнейшее обследование ребенка проводится в возрасте 12 месяцев. Повторное выявление РНК вируса гепатита C в данном возрасте свидетельствует о ХГС в результате перинатального инфицирования и последующее диспансерное наблюдение ребенка проводится в соответствии с пунктом 7.4 настоящих санитарных правил.
При первичном выявлении РНК вируса гепатита C в возрасте 12 месяцев необходимо исключить инфицирование ребенка в более поздние сроки при реализации других путей передачи вируса гепатита C. При отсутствии РНК вируса гепатита C в возрасте 12 месяцев (если РНК вируса гепатита C выявлялась ранее в 2 или 6 месяцев) ребенок считается реконвалесцентом ОГС и подлежит обследованию на наличие anti-HCV IgG и РНК вируса гепатита C в возрасте 18 и 24 месяцев.
Ребенок, у которого не выявляется РНК вируса гепатита C в возрасте 2 месяцев, 6 месяцев и 12 месяцев, подлежит снятию с диспансерного наблюдения при отсутствии у него anti-HCV IgG в 12 месяцев жизни.
Ребенок, у которого не выявляется РНК вируса гепатита C в возрасте 2 месяцев, 6 месяцев и 12 месяцев, но выявляются anti-HCV IgG в возрасте 12 месяцев, подлежит дополнительному обследованию на наличие в сыворотке (плазме) крови anti-HCV IgG и РНК вируса гепатита C в 18 месяцев жизни. При отсутствии в возрасте 18 месяцев anti-HCV IgG и РНК вируса гепатита C ребенок подлежит снятию с диспансерного наблюдения. Выявление anti-HCV IgG в возрасте 18 месяцев и старше (при отсутствии РНК вируса гепатита C) может быть признаком перенесенного ОГС в первые месяцы жизни.
Диагностика гепатита C у детей, рожденных от инфицированных вирусом гепатита C матерей и достигших возраста 18 месяцев, осуществляется так же, как у взрослых.
7.7. Организации родовспоможения должны осуществлять передачу сведений о детях, рожденных от инфицированных вирусом гепатита C матерей, в детскую поликлинику по месту регистрации (или проживания) для дальнейшего наблюдения.
источник
2. Значение изучения темы:
Полное клинико-морфологическое выздоровление к моменту выписки из стационара наступает лишь у незначительного числа перенесших ВГ (10-15%). У остальных больных сохраняются остаточные явления с медленным, постепенным выздоровлением при энтеральных гепатитах, либо имеет место прогредиентное течение или формирование хронического гепатита (преимущественно при парентеральных ВГ) с выходом в цирроз и инвалидизацию. В связи с этим для профилактики неблагоприятных исходов, перенесшие ВГ дети, подлежат диспансерному наблюдению с активной реабилитацией.
3. Цель занятия:научиться диагностировать неблагоприятные исходы, лечить больных и проводить противоэпидемические мероприятия и профилактику ВГ.
Перечень обязательных знаний.
А) Студент должен знать, что
— Исходы и последствия ВГ.
—Острые ВГ могут завершаться полным выздоровлением, в том числе с постгепатитным синдромом или принять хроническое течение.
—Полное клиническое выздоровление раньше или позже происходит у всех больных ВГА и ВГЕ. Хроническое течение свойственно только ВГВ, ВГС и ВГД, при этом гораздо чаще хронизация развивается при ВГС.
—Возможно первично хроническое течение ВГ, диагностика которого особенно трудна.
—К клиническому выздоровлению, с так называемым постгепатитными синдромами, относится астеновегетативный синдром, гепатомегалия, функциональная гипербилирубинемия, фиброз печени, а также дискинезия или воспаление желчевыводящих путей, критерии диагностики которых должны знать студенты.
—Диагноз хронического гепатита устанавливается при продолжении инфекционного процесса с отсутствием санации организма на протяжении 6 месяцев и больше.
—Хронические вирусные гепатиты, а также возможное формирование цирроза печени, следует рассматривать не как исход или, тем более, осложнение острых, а как фазы единого инфекционного процесса.
—Классификация ХВГ (Лос-Анджелес, 1994г включает: этиологию (В, С, Д, микст); фазу/стадию (репликации, интеграции; обострение, ремиссии), степень активности, стадию (фиброз, цирроз), нарушение функции печени. Студент должен знать критерии диагностики этих форм.
—Под фазой репликации понимают активную продукцию вируса в гепатоцитах, под фазой интеграции – встраивание вируса в геном гепатоцита без активной репродукции возбудителя. Они определяются на основании клинических проявлений ВГ и наличия маркеров (IgM HBcor, HBeAg и т.д.).
—Диспансерное наблюдение включает клинико-лабораторное обследование и при необходимости лечение. Длительность его зависит от вида гепатита и результатов обследования в динамике.
Б) Студент должен уметь:
— Проводить диспансеризацию больного перенесшего ВГ.
— Провести опрос и обследование больного перенесшего ВГ.
— Диагностировать остаточные явления после ВГ.
— Диагностировать ХВГ.
— Обосновать и сформулировать диагноз ХВГ в соответствии с классификацией.
— Реабилитировать и лечить больного с неблагоприятными исходами и последствиями ВГ.
В) Студент должен иметь представление о:
— Патогенезе и патоморфологии остаточных явлений ВГ;
— Патогенезе хронических гепатитов;
— Морфологических изменениях печени при хронических гепатитах и циррозах;
— Изменениях показателей белкового обмена при гепатитах;
— Механизмах формирования асцита при циррозах печени;
— Патогенезе печеночной энцефалопатии;
— Клинических проявлениях синдрома портальной гипертензии;
— Современных методах лечения ХГ;
— Структуре хронических гепатитов в Тюменском регионе.
Г) Перечень обязательных практических навыков:
Студент должен уметь:
—Охарактеризовать размеры печени у больных с острым, хроническим, фульминантным гепатитом и циррозом печени.
— Охарактеризовать изменения мочи и кала при ВГ и других
— Оценить результаты биохимического анализа крови у больных ВГ.
— Расшифровать результаты серологического маркерного спектра у больных ВГ А, В, С, Д.
— Провести комплекс противоэпидемических мероприятий в очаге ВГ.
— Провести вакцинацию против ВГВ.
— Оценить данные УЗ сканирования печени у больных с острыми и хроническими гепатитами.
5. Вопросы базовых дисциплин, необходимых для усвоения данной темы:
— микробиология – свойства возбудителя, таксономическая характеристика вирусов гепатита, методы диагностики вирусных инфекций;
— биохимия– методика постановки и интерпретация биохимических проб;
— патологическая анатомия – морфология заболеваний печени;
— патофизиология – синдромология;
— пропедевтика детских болезней– методика обследования больного, семиотика;
— фармакология – характеристика, механизмы действия и дозы препаратов, использующихся для лечения ВГ.
6. Структура содержания темы:
При выписке ребенка из стационара в обычные сроки (1-1,5 мес. от начала заболевания) говорить о полном выздоровлении рано.
1. При нормализации самочувствия и отсутствии жалоб.
3. При нормализации или значительном уменьшении (по сравнению с острым периодом) размеров печени.
4. При нормальных показателях билирубина, активности печеночных ферментов.
Следует подчеркнуть, что полное анатомическое и функциональное восстановление органа достигается не ранее 3-6 мес. от начала заболевания. Целесообразно обратить внимание на особенности рекомендуемого режима, диеты, физической нагрузки, установить параметры дальнейшего наблюдения за реконвалесцентами.
Важно напомнить, что почти 70% больных, перенесших ВГ, выписываются из стационара с теми или иными остаточными явлениями. Под этим термином принято понимать состояние еще не закончившегося острого процесса, его медленное обратное развитие.
Клинически остаточные явления могут выражаться в жалобах на некоторую слабость, снижение аппетита, в незначительных диспепсических явлениях, некотором увеличении и уплотнении печени, небольшом отклонении от нормы биохимических проб (тимоловая проба, уробилин в моче и др.). Поставить диагноз «остаточные явления вирусного гепатита» можно только при регулярном диспансерном наблюдении за выписанным из стационара ребенком, поскольку коренным отличием остаточных явлений от других постгепатитных состояний является тенденция к обратному развитию, угасание симптомов. Это особенно важно потому, что подобной клинической картиной может поначалу проявляться и формирующийся ХГ, но при этом нарушения упорно держатся или даже нарастают.
Период остаточных явлений – закономерная и чрезвычайно важная стадия заболевания. От того, в какие условия попадает ребенок в этот период неполной реконвалесценции, может зависеть окончательный исход гепатита.
Как известно, течение ВГ может быть различным. Согласно клинической классификации предусматривается характеристика течения по характеру и продолжительности.
При разборе истории болезни больного с затяжным или негладким течением заболевания целесообразно обратить внимание на возможные причины неблагоприятного течения болезни (преморбидный фон, иммунологический статус, наличие очагов хронической инфекции, интеркуррентные заболевания и др.). ВГ характеризуется длительностью течения, медленной обратной динамикой патологического процесса в печени и возможностью тяжелых не только ближайших, но и отдаленных последствий, которые могут развиваться при любой его форме.
При выписке из стационара различают следующие исходы вирусных гепатитов:
1. Полное выздоровление — характеризуется отсутствием жалоб и полной нормализацией клинико-биохимических показателей.
2. Затянувшаяся реконвалесценция. Основным показателем является повышенная активность АлАТ в течение нескольких месяцев после выписки из стационара, которая может сочетаться с другими клиническими и лабораторными отклонениями от нормы или являться единственным регистрируемым признаком. В основе затянувшейся реконвалесценции лежит замедление репаративных процессов в печени и более поздняя стабилизация клеточных мембран гепатоцитов, причиной чего часто служит преморбидная гастродуоденальная патология и патология желчевыводящих путей.
3. Постгепатитный синдром. В основе его лежат функциональные нарушения моторной и секреторной деятельности желудочно-кишечного тракта, нейроэндокринной регуляции и вегетативной нервной системы. Постгепатитный синдром выявляется через 1—1,5 мес. после выписки из стационара в связи с расширением диеты и увеличением физической нагрузки и характеризуется слабостью, плаксивостью, раздражительностью, утомляемостью, ослаблением внимания, головной болью, тяжестью и ощущением дискомфорта в эпигастрии, подреберьях. При объективном осмотре отклонения от нормы не выявляются, биохимические пробы не изменены.
4. Остаточная гепатомегалия обусловлена фиброзом печени — выздоровление с «анатомическим дефектом». Состояние не нарушено, отклонений в биохимических показателях нет. При осмотре выявляется увеличение размеров печени, консистенция ее — плотноватая. У детей с возрастом обычно происходит обратный процесс развития соединительной ткани.
5. Постгепатитная гипербилирубинемия типа Жильбера. Клинически проявляется легкой иктеричностью склер, иногда кожи. Общее состояние остается удовлетворительным, несколько ухудшается в период обострения, что сопровождается слабостью, повышенной утомляемостью, нерезко выраженными диспепсическими расстройствами. Печень нормальных размеров или нередко увеличена. В крови обнаруживается постоянное, или периодическое повышение уровня билирубина, в основном за счет неконъюгированной фракции. Постгепатитная гипербилирубинемия отмечается преимущественно в препубертатном и пубертатном периодах. Полагают, что перенесенные острые вирусные гепатиты провоцируют манифестацию генетически детерминированной неполноценности глюкоронилтрансфераз гепатоцитов.
6. Поражение желчных путей чаще проявляется в виде дискинезии. Клинически характеризуется чувством тяжести и умеренными болями в правом подреберье после еды, иногда ощущением горечи во рту, поташниванием. При объективном осмотре определяется положительная симптоматика со стороны желчного пузыря. Нередко имеет место преморбидное поражение желчевыводящих путей, которое обостряется после перенесенных вирусных гепатитов. Определенную роль играет широко распространенная гастродуоденальная патология, в настоящее время формирующаяся у детей уже в дошкольном возрасте.
7. Поражение поджелудочной железы характеризуется жалобами на тупые боли в левой половине живота, диспептическими расстройствами, склонностью к метеоризму,неустойчивым стулом. Активность диастазыв моче существенно не повышается. Развитие панкреатита после перенесенных вирусных гепатитов чрезвычайно редко и возникающие признаки следует расценивать как диспанкреатизм.
Неблагоприятным исходом является формирование хронического течения вирусных гепатитов.
Следует иметь в виду, что в определении исходов и характеристике остаточных явлений имеется немало затруднений. Лишь тщательное клиническое наблюдение за больным и систематическое обследование помогают решить вопрос о характере изменений в печени при затяжном прогредиентном течении заболевания. Велико значение лабораторных и инструментальных обследований таких больных: функциональные пробы печени, включая определение билирубина, активности ферментов (АлТ, АсТ), тимоловой и сулемовой пробы, исследование белковых фракций, специфических иммуноглобулинов, обнаружение HBsAg и других маркеров, проведение инструментального обследования (рео-эхографии, изотопного). При формировании ХГ у детей значительно чаще, чем при остаточных явлениях, отмечается увеличение и уплотнение печени, субиктеричность склер менее показательный симптом, но он значительно чаще встречается при выписке у детей с хроническим гепатитом и исчезает в более поздние сроки, чем у детей с остаточными явлениями. Очень показательным при ХГ является более частое и длительное увеличение селезенки.
Показатели активности трансаминаз имеют относительное значение в дифференциальной диагностике остаточных явлений и последствий ВГ. Большое значение имеют показатели белково-синтетической функции печени и маркеры, особенно наличие специфических IgM, показателей острой фазы.
Ранней диагностике ХГ надо уделять особое внимание, при этом важно подчеркнуть, что в случаях, заканчивающихся формированием ХГ, наблюдается более медленная динамика клинических симптомов острого периода и более медленная нормализация биохимических сдвигов. Уже в первые полгода от момента выписки из стационара удается выделить группу детей, подозрительных в отношении ХГ, и подвергнуть их более тщательному обследованию.
Особенно трудно диагностировать ХГ с низкой активностью. В этих случаях даже клинико-лабораторные данные могут быть весьма умеренными. Однако такие симптомы как плотность и болезненность печени, значительное увеличение размеров селезенки, гиперферментемия (даже незначительная), изменения показателей белкового обмена с выраженной гипергаммаглобулинемией дают основание думать о прогрессирующем течение процесса. Необходимо определить активность гепатита, от этого показателя зависит объем терапии и возможность исхода в цирроз печени. Прогрессирующий ХГ требует проведения более активной терапии, чем в случаях доброкачественного ХГ.
Очень сложна диагностика первично выявленных ХГВ, В+Д и С. Их клиническая симптоматика скудна и часто единственным манифестным признаком является гепатомегалия, выявленная случайно, но и она может отсутствовать. В этих ситуациях необходима оценка маркеров с дифференциацией фаз репликации и интеграции.
Хронические гепатиты – это заболевания ,обусловленные различными этиологическими факторами ( в данном случае гепатотропными вирусами В, С, Д), длящиеся 6 месяцев и более, характеризующиеся персистирующими некрозами, инфильтрацией и фиброзом ткани печени при сохранении ее архитектоники.
Лабораторная диагностика здесь направлена на характеристику стадии заболевания (обострение, ремиссия), определение активности воспалительного процесса. При невозможности проведения пункционной биопсии печени с оценкой морфологической активности поражения печени фазу активности ХГ устанавливают по наличию и выраженности цитолитического и/или мезенхимально-воспалительного синдромов.
ХРОНИЧЕСКИЕ ГЕПАТИТЫ В, С, Д
| Нозологическая форма | Серологические маркеры | Степень активности | Степень фиброзирования |
| Хронический гепатит В | HbsAg, HbeAg, ЛНКНВУ | Минимальная Низкая Умеренная Выраженная | Нет фиброза Слабо выраженный фиброз Умеренный фиброз Выраженный фиброз Цирроз |
| Хронический гепатит D | HbsAg, анти-HDV, РНК HDV | ||
| Хронический гепатит С | анти-HCV, РНК HCV | ||
| Хронический гепатит G | анти-HGV, РНК HGV | ||
| Аутоиммунный: тип I тип II тип III | антитела к ядерным антителам | ||
| антитела к микросомам печени и почек | |||
| антитела к растворимому печеночному и печеночно-панкреатическому антигенам | |||
| Лекарственно-индуцированный | нет маркеров вирусных гепатитов и редко обнаруживаются аутоантитела | ||
| Криптогенный | нет маркеров вирусных и аутоиммунного гепатитов |
Последнее изменение этой страницы: 2017-01-26; Нарушение авторского права страницы
источник
Актуальность хронических вирусных гепатитов не вызывает сомнений. В общей структуре хронических заболеваний печени на вирусный гепатит В приходится до 8-10% случаев. В настоящее время пациентов с хроническим вирусным гепатитом В зарегистрировано более 3 млн. человек, однако ситуация с инфицированием вирусом гепатита С и развитием хронизации процесса более сложная. Хронический вирусный гепатит С находится на ведущей позиции в общей структуре заболеваний печени и составляет более 40 % больных. Такие показатели еще раз обращают наше внимание к данной проблеме.
Также остро стоит проблема обнародования диагноза в социальной среде, которая порой неприветлива к пациентам такого типа. До сих пор некоторые пациенты скрывают свой диагноз и от работодателя, и от друзей, и даже в собственных семьях, опасаясь непонимания и усложнения отношений в социуме. Вместе с тем это заболевание не такое контагиозное, как принято думать в обществе, и при соблюдении мер предосторожности человек с хроническим вирусным гепатитом совсем не отличается от больного, к примеру, с герпесом на губах или колитом в кишечнике.
В настоящее время появились существенные изменения и в социальной структуре заболевших. Если раньше было принято связывать вирусные гепатиты с исключительно социально-неблагополучными людьми, то сейчас инфекция выявляется и у вполне социально-адаптированных и образованных пациентов, которые не имели вредных привычек и вели здоровый образ жизни и инфицировались случайно. Чтобы понять, почему произошло заражение, нужно знать его механизмы и, соответственно, знать, как можно это предотвратить ну если не для пациента, то хотя бы для его близких.
Основной механизм передачи – парентеральный. Для вирусного гепатита В ведущее значение имеют естественные пути заражения – половой, вертикальный (от матери к ребенку – до 70%), также искусственные пути – медицинские: инъекции, гемотрансфузии и др. Для вирусного гепатита С существенную роль имеют немедицинские искусственные пути – (в/в наркомания, тату, обрезной маникюр) и медицинские — хронические вирусные гепатиты являются скрытым и мощным источником инфекции для больниц, учреждений закрытого типа (колонии), онко-гематологических стационаров, туберкулезных учреждений, кожно-венерологических диспансеров.
Однми из частых жалоб при хроническом гепатите В являются недомогание, быстрая утомляемость, слабость, снижение аппетита, тошнота, тяжесть и боли в правом подреберье, увеличение печени. Могут наблюдаться миалгии, боли в суставах. Классические «печеночные» симптомы, такие как пожелтение кожи и склер, кожный зуд, увеличение селезенки, «сосудистые звездочки», покраснение ладоней и стоп встречаются в основном на поздних стадиях болезни. Активность фермента сыворотки крови — АЛТ может быть несколько повышена, другие показатели часто остаются в пределах нормы.
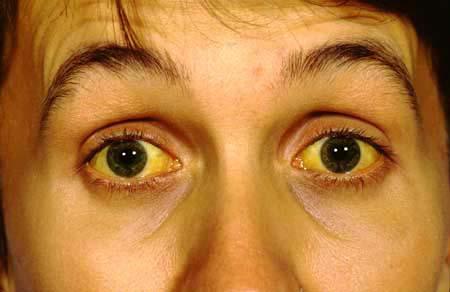
Высокая частота хронизации инфекции HCV (вирус гепатита С) обусловлена, главным образом, характеристиками вируса, способностью вируса ускользать от иммунной системы хозяина, а прогрессирование болезни печени — характеристиками самого больного. В среднем фиброз печени (или цирроз) формируется через 25-30 лет с момента инфицирования и регистрируется у трети пациентов. У лиц мужского пола старшего возраста, злоупотребляющих алкоголем, цирроз печени формируется быстрее, чем у женщин, которые могли инфицироваться даже в молодом возрасте. У большинства больных гепатит длительно протекает бессимптомно и случайно выявляется при обследовании. Стойко нормальный уровень сывороточных ферментов (АЛТ, АСТ, ГГТП) не исключает возможности тяжелого поражения печени, а у больных с высокими показателями АЛТ могут иметь место низкая вирусная активность, что обусловливает необходимость проведения биопсии или исследование фиброскан печени всем больным хроническим гепатитом С. Из лабораторных признаков для больных ХГ С более, чем при других вирусных гепатитах, характерны тромбоцитопения и раннее повышение гамма — глобулинов сыворотки.
Внепеченочные проявления ХВГ. Вирус гепатита С характеризуется тропностью не только к ткани печени, но и лимфатической системе, что обусловливает широкий спектр внепеченочных проявлений болезни. Основными являются: смешанная криоглобулинемия (заболевание крови), клиническими проявлениями которой могут быть васкулиты, мезангио — капиллярный гломерулонефрит (поражение почек), лимфоцитарный сиалоаденит (воспаление слюнных желез); развитие лимфопролиферативных заболеваний, тиреоидит (воспаление ткани щитовидной железы), красный плоский лишай (кожное заболевание).
Что нужно делать, если у Вас выявлены маркеры гепатитов (вирусы, антигены и антитела) или Вы заподозрили у себя гепатит?
Прежде всего, знать, что в каждой поликлинике есть специальный доктор – инфекционист, который занимается данной проблемой. Согласно определенным приказам МЗ России и санитарным правилам пациенты с гепатитами В и С подлежат бесплатной диспансеризации с оказанием квалифицированной помощи и на этапе обследования, и на этапе наблюдения.
Методы для полного обледования при подозрении на ХВГ:
- биохимическое исследование крови (билирулин общий и прямой, ферменты АЛТ, АСТ, ГГТП, ЩФ, тимоловая проба, ПТИ при выраженных жалобах);
- маркеры вирусного гепатита (при гепатите В – HbsAg, HBeAg, антитела IgM кHBcorAg, IgG к HBeAg, а также ДНК-HBV методом ПЦР) и при гепатите С (антитела IgM к HCV, IgG к HCV (к NS 3,4,5 белкам HCV), а также выявление РНК-HCV методом ПЦР);
- УЗИ органов брюшной полости;
- фиброскан при необходимости.
Организационно-режимные мероприятия – госпитализация больных с обострением хронического гепатита и выраженным нарушением здоровья, чаще больные лечатся амбулаторно. Общие принципы терапии: ограничение двигательной активности, соблюдение диеты № 5 по Певзнеру, исключение токсичных для печени лекарств и алкоголя.
Патогенетическая терапия: — назначение гепатопротекторов (гептрал, гептор, эссенциале и его производные, гепатрин, овесол, резалют и дргуие, а при появлении энцефалопатии гепа-мерц); — энтеросорбенты (белый и черный уголь, полифепам, энтеросгель); — витамины (А и Е); ферментативные препараты (креон, микразим, энтераль, панкреатин); при необходимости иммуномодуляторы.
Этиотропная терапия (с целью снизить вирусную нагрузку и нормализовать функцию печени, а в некоторых случаях и избавиться от вируса). Применяются: интерфероны: альфа-ИФН – нативный или рекомбинантный (интрон, роферон, реаферон, энтераль, пег-интрон, пегасис и др.); синтетические нуклеозиды: рибавирин, видарабин и др.; противовирусные: бараклюд, себиво (при ХВГ В). Эффективность терапии зависит от генотипа вируса, степени его активности и поражения печени, наличия сопутствующей патологии, состояния иммунной системы. Выраженные побочные симптомы, высокая стоимость ограничивает круг пациентов, получающих противовирусную терапию.
Диспансеризация проводится врачом инфекционистом КИЗ (кабинета инфекционных заболеваний) поликлиники. Для чего нужно посещать врача? Напомню о последствиях ХВГ – развитие цирроза печени, в некоторых случаях рака, развития иммунодефицита и других. Только доктор сможет распознать появление тех или иных симптомов серьезного нарушения здоровья. Если ничего не беспокоит, зачем вообще ходить? Это нужно для того, чтобы контролировать с помощью лабораторных анализов свое состояние и состояние вируса и при малейшем изменении начать лечебные мероприятия. Часто бывает, что жалобы отсутствуют, а печень воспалена. Диспансеризация проводится 1 раз в 6 месяцев при удовлетворительном состоянии и чаще, если есть какие-то изменения.
источник
Все дети, перенесшие вирусный гепатит, нуждаются в последующем врачебном наблюдении, которое имеет целью предотвращение формирования и своевременное распознавание хронического гепатита и других неблагоприятных исходов заболевания.
Длительность и кратность наблюдения зависят от типа перенесенного гепатита (вирусные гепатиты А, В, ни-А, ни-В, недифференцированный) и течения заболевания.
I. Частота осмотров, где и кем осуществляются
1. Все переболевшие через 1 мес. после выписки обследуются амбулаторно при стационаре, в котором находились на лечении.
2. Дети, у которых клинико-лабораторные показатели при I обследовании нормальны, далее обследуются в поликлинике инфекционистом или гастроэнтерологом (при их отсутствии — участковым педиатром) — через 3 и 6 мес.
3. Дети с измененными клинико-биохимическими показателями продолжают наблюдаться 1 раз в месяц амбулаторно при стационаре.
4. При значительных и нарастающих клинико-лабораторных отклонениях и обострениях заболевания показана повторная госпитализация.
При вирусных гепатитах В, дельта-инфекции, ГНАНВ и недифференцированном ВГ —
1. Все реконвалесценты обследуются амбулаторно при стационаре, в котором находились на лечении, в течение всего периода наблюдения.
2. Дети, у которых клинико-лабораторные показатели при I обследовании нормальны, далее обследуются через 3, 6, 9 и 12 мес.
3. Дети с измененными клинико-лабораторными показателями обследуются 1 раз в месяц до их нормализации.
4. Дети со значительными или нарастающими клинико-лабораторными изменениями, обострениями заболевания или подозрением на формирование хронического гепатита повторно госпитализируются.
II. Длительность наблюдения и критерии снятия с учета
1. Снятие с учета через 6 мес. после выписки из стационара при отсутствии жалоб, желтушности покровов, увеличения печени и селезенки и нормальных показателей печеночных биохимических проб.
2. При сохраняющихся изменениях клинико-лабораторных показателей наблюдение продолжается до их нормализации независимо от календарных сроков.
При вирусных гепатитах В, дельта-инфекции, ГНАНВ и недифференцированном ВГ
1. Снятие с учета через 12 мес. после выписки из стационара при нормализации всех клинико-биохимических параметров.
2. То же, что при гепатите А.
III. Содержание клинико-лабораторного наблюдения за переболевшими вирусными гепатитами детьми (при всех типах ВГ)
1. При осмотре обращать особое внимание на:
а) тщательный опрос о наличии жалоб на снижение аппетита, вялость, утомление, боли в животе, тошноту, рвоту и т.д.;
б) цвет кожи и слизистых (бледность, желтушность), наличие сосудистых «звездочек», пальмарной эритемы;
в) размеры и консистенцию печени и селезенки;
г) пузырные и панкреатические симптомы.
2. При каждом посещении определять:
а) уровень билирубина и его фракций;
IV. Основные пути оздоровления (при всех типах ВГ)
Детям, перенесшим ВГ, назначается щадящий режим, включающий:
2. Освобождение от прививок.
3. Освобождение от занятий физкультурой по общей программе и спортом.
4. Ограждение от интеркуррентных инфекций, психического перенапряжения, переохлаждения, перегревания, повышенной инсоляции.
Щадящий режим назначается не менее, чем на 6 мес.
В дальнейшем — в зависимости от течения восстановительного периода:
а) при нормализации всех клинико-лабораторных показателей он может быть отменен;
б) при сохранении клинико-биохимических отклонений режим должен быть продолжен до выздоровления.
Медикаментозная терапия (желчегонные препараты, гепатопротекторы), санаторно-курортное лечение и др. назначаются при специальных показаниях.
71.Гипогликемическая кома развивается при резком снижении уровня глюкозы в крови до 2-1 ммоль/л. Возникает при нарушении режима питания, при передозировке инсулина, наличии гормональной опухоли (инсулинома).
Клиническая картина гипогликемической комы характеризуется потерей сознания, психомоторным и двигательным нарушением, галлюцинациями, клоническими и тоническими судорогами. Кожные покровы и слизистые оболочки резко бледные, влажные, отмечается профузный пот, тахикардия при относительно нормальных цифрах АД, дыхание учащённое, поверхностное, ритмичное. Уровень глюкозы в крови снижается
Интенсивная терапия: немедленно в/в вводят 20-80 мл 40% раствора глюкозы. Если есть возможность контроля уровня глюкозы в крови, поддерживают его в пределах 8-10 ммоль/л путём введения 10% раствора глюкозы с инсулином.
По показаниям используют глюкагон, адреналин, гидрокортизон, кокарбоксилазу, аскорбиновую кислоту.
Для профилактики и лечения отёка головного мозга проводят ИВЛ в режиме гипервентиляции, внутривенные инфузии 20% маннитола.
Гипергликемическая кома. Концентрация глюкозы в крови иногда достигает
Клиническая картина гипергликемической комы характеризуется отсутствием сознания, кожные покровы и слизистые оболочки сухие, тёплые, умеренно бледные или гиперемированные. Нередко чувствуется запах ацетона изо рта. Глазные яблоки запавшие, «мягкие», пульс учащённый, АД снижено. Отмечается брадипноэ, нарушение ритма дыхания (типа Куссмауля), полиурия, возбуждение, судороги, повышена рефлекторная активность.
Интенсивная терапия. Коррекция гипергликемии осуществляется введением инсулина. Предпочтение отдают инсулину короткого действия как более «управляемому». Наиболее эффективно в/в капельное введение с помощью дозаторов со скоростью 6-10 ЕД в час под постоянным контролем концентрации глюкозы в крови. В зависимости от уровня гипергликемии первая доза может быть увеличена до 20 ЕД. Коррекция метаболического ацидоза должна быть направлена на активацию буферных систем и нормализацию функций сердечно-сосудистой и дыхательной систем, оксигенацию крови, улучшение микроциркуляции и перфузии органов и тканей.
Что такое гипергликемическая (диабетическая) кома
Гипергликемическая (диабетическая) кома— сравнительно медленно развивающееся состояние, связанное с повышением уровня глюкозы в крови при сахарном диабете и накоплением токсических продуктов превращения
Что провоцирует гипергликемическая (диабетическая) кома:
- Бесконтрольное лечение сахарного диабета с недостаточным введением инсулина.
- Отказ от применения инсулина.
- В начале сахарного диабета, когда больной еще вообще не знает о своем заболевании, до постановки диагноза, как правило, начинает развиваться диабетическая (гипергликемическая) кома.
- Различные погрешности в питании, травмы и инфекционные заболевания могут спровоцировать у больных сахарным диабетом развитие диабетической (гипергликемической) комы.
- Встречается, когда сахарный диабет длительно протекает с малой симптоматикой и больной не получает инсулин или получает малые дозы.
Симптомы гипергликемической (диабетической) комы:
Прекоматозное и коматозное состояние больных сахарным диабетом требует их неотложной госпитализации. Комплексное лечение комы включает восстановление дефицита инсулина, борьбу с дегидратацией, ацидозом, потерей электролитов. В начальную стадию диабетической комы необходимо в первую очередь ввести инсулин. Вводят только кристаллический (простой) инсулин и ни в коем случае не препараты пролонгированного действия. Дозировку инсулинарассчитывают в зависимости от глубины коматозного состояния. При легкой степени комы вводят 100 ЕД, при выраженной коме — 120-160 ЕД и при глубокой — 200 ЕД инсулина. В связи с нарушением периферического кровообращения при развитии сердечно-сосудистой недостаточности в период диабетической комы замедляется всасывание введенных препаратов из подкожной клетчатки, поэтому половину первой дозы инсулина, следует вводить внутривенно струйно на 20 мл изотонического раствора хлорида натрия.
Гипергликемическая гиперкетонемическая кома
Грозное осложнение сахарного диабета, являющееся следствием резко выраженной инсулиновой недостаточности и снижения утилизации глюкозы тканями, что приводит к тяжелейшему кетоацидозу, нарушению всех видов обмена веществ, расстройству функции всех органов и систем, в первую очередь нервной системы и потере сознания.
Алгоритм оказания неотложной помощи:
- Срочно вызвать врача для оказания квалифицированной медицинской помощи;
- Обеспечить контроль за состоянием пациента (АД, пульс, ЧДД);
- Взять у пациента кровь и мочу на исследования;
- Приготовить к приходу врача препараты для оказания неотложной помощи:
- для внутривенного капельного введения — р-р Рингера, 4% р-р бикарбоната натрия, 5% р-р глюкозы, 0,9% р-р хлорида натрия;
- препараты инсулина короткого действия (хоморап, актрапид, инсулрап, хумалог);
- сердечные гликозиды: 0,05% р-р строфантина или 0,06% р-р коргликона, 10% р-р кофеина, 1 % р-р мезатона;
- кокарбоксилазу, аскорбиновую кислоту;
- теплый 2% р-р соды для клизмы;
5. Обеспечить введение лекарственных препаратов по назначению врача
Возникает в результате резкого снижения уровня сахара крови (гипогликемии), чаще всего у больных сахарным диабетом, получающих инсулин. В основе патогенеза гипогликемии лежит несоответствие инсулинемии уровню гликемии. В типичных случаях гипогликемия возникает вследствие передозировки инсулина, значительной физической нагрузки или недостаточного приёма пищи после его введения и развивается через 1 — 2 часа после инъекции инсулина (иногда позднее). При введении препаратов инсулина продлённого действия гипогликемическое состояние и кома могут развиться через 4-5 часов, но так же при недостаточном, не соответствующем введённой дозе препарата приёме пищи.
Алгоритм оказания неотложной помощи:
- Ввести внутривенно 10-20 мл. 40% раствора глюкозы;
- При снижении АД ввести внутривенно плазму и ее заменители: полиглюкин, реополиглюкин, альбумин и сердечные гликозиды: коргликон — 0,06% раствор 0,5 мг/кг внутривенно медленно, гормоны, преднизолон, гидрокортизон 5 мл/кг;
- При судорогах ввести диазепам 0,3-0,5 мл/кг внутривенно медленно или натрия оксибутират 20% раствор 0,5-0,75 мл/кг.
Основные признаки диабетической и гипогликемической комы
|
72) Неотложная помощь при острой дыхательной недостаточности. Профилактики первичная и вторичная
Ответ:
Синдром дыхательной недостаточности – это состояние, при котором внешнее дыхание не обеспечивает нормального газового состава крови или поддерживает его ценой чрезмерных энергетических затрат.
Механизмы синдрома дыхательной недостаточности у детей при разных патологических состояниях органов дыхания достаточно разнообразны. Для их понимания следует уточнить термины:
- Обструкция – запирание, преграда.
- Обтурация – закрытие просвета полого органа с нарушением его проходимости.
- Рестрикция – ограничение.
1.Вызвать врача через третье лицо.
2. Освободить дыхательные пути от слизи с помощью аспиратора или электроотсоса.
3. Создать возвышенное положение в кровати для обеспечения максимальной проходимости дыхательных путей и увеличения притока воздуха в клетки (подложить под спину ребенка подушки).
4. Не допускать тугого пеленания ребенка, освободить от стесняющей одежды, убрать тяжелое одеяло.
5. Обеспечить постоянный приток свежего воздуха, чаще проветривать помещение (оптиматьная температура воздуха 18 – 20 градусов).
6. Обеспечить подачу увлажненного кислорода.
7. Чаще менять положение в кровати, чаще брать на руки для предупреждения застойных явлений в легких.
8. По назначению врача – 2,4% раствор эуфиллина внутривенно медленно струйно или капельно в изотоническом растворе хлорида натрия.
9. При остановке дыхания – искусственное дыхание.
10. Продолжить наблюдение за состоянием ребенка.
Объем неотложной помощи в случае острой дыхательной недостаточности зависит от формы и степени дыхательной недостаточности и причины, вызвавшей ее. Неотложная помощь направлена на устранение причины, вызвавшей неотложное состояние, восстановление газообмена в легких, обезболивание (при травмах), предупреждение инфекции.
При I степени недостаточности необходимо освободить пациента от стесняющей одежды, обеспечить доступ свежего воздуха.
При II степени недостаточности необходимо восстановить проходимость дыхательных путей. Для этого можно использовать дренаж (уложить в постель с приподнятым ножным концом, слегка поколачивать по грудной клетке при выдохе), устранить бронхоспазм (внутримышечно или внутривенно вводят раствор Эуфиллина). Но Эуфиллин противопоказан при сниженном кровяном давлении и выраженном учащении сердечных сокращений. Для разжижения мокроты применяют в виде ингаляции или микстуры разжижающие и отхаркивающие средства. Если добиться эффекта не удалось, то содержимое верхних дыхательных путей удаляют с помощью электроотсоса (катетер вводят через нос или рот).
Если восстановить дыхание все же не удалось, используют искусственную вентиляцию легких безаппаратным методом (дыхание «рот в рот» или «рот в нос») или при помощи аппарата искусственного дыхания.
При восстановлении самостоятельного дыхания проводится интенсивная кислородотерапия и введение газовых смесей (гипервентиляция). Для кислородотерапии используют носовой катетер, маску или кислородную палатку. Улучшения проходимости воздухоносных путей можно добиться и с помощью аэрозольной терапии: проводят теплые щелочные ингаляции, ингаляции протеолитическими ферментами (химотрипсин и трипсин), бронхолитическими средствами (Изадрин, Новодрин, Эуспиран, Алупен, Сальбутамол). При необходимости в виде ингаляций можно вводить и антибиотики. При явлениях отека легких создают полусидячее положение пациента со спущенными ногами или с приподнятым головным концом кровати.
При этом используют назначение мочегонных средств (Фуросемид, Лазикс, Урегит). В случае сочетания отека легких с артериальной гипертензией внутривенно вводят Пентамин или Бензогексоний. При выраженном спазме гортани применяют миорелаксанты (Дитилин). Для устранения гипоксии назначают Оксибутират натрия, Сибазон, Рибофлавин.
При травматических поражениях грудной клетки применяют ненаркотические и наркотические анальгетики (Анальгин, Новокаин, Промедол, Омнопон, Оксибутират натрия, Фентанил с Дроперидолом).
Для ликвидации метаболического ацидоза (накопления недоокисленных продуктов обмена веществ) используют внутривенное введение Гидрокарбоната натрия и Трисамина. Для коррекции метаболических расстройств назначается также внутривенное введение поляризующей смеси (витамин В6, Кокарбоксилаза, Панангин, Глюкоза).
При метеоризме (парезе кишечника), при высоком стоянии диафрагмы показана очистительная клизма, удаление из желудка содержимого с помощью зонда, массаж живота.
Параллельно с оказанием неотложной помощи проводится лечение основного заболевания.
Дата добавления: 2017-02-28 ; просмотров: 1540 | Нарушение авторских прав
источник
