Этиология. Возбудителем заболевания является вирус из группы герпетических вирусов. Возбудитель ветряной оспы нестоек в окружающей среде, чувствителен к ультрафиолетовому облучению, дезинфектантам. При низкой температуре сохраняется долго, устойчив к повторному замораживанию.
Ветряная оспа – строгий антропоноз. Распространителем инфекции является больной ветряной оспой и, в редких случаях, больной опоясывающим лишаем. Заразность больного ветряной оспой очень высока и длится с последнего дня скрытого периода до 8-го дня от момента возникновения последнего элемента сыпи. Больной опоясывающим лишаем может стать источником ветряной оспы при длительном и очень тесном контакте с ним. Более 90 % заболевших составляют дети в возрасте до 10 лет. Пик заболеваемости приходится на возрастную группу 5–9 лет, но заболевают лица любого возраста, в том числе новорожденные. Вторичные случаи заболеваний среди восприимчивых к ветряной оспе лиц, контактировавших с больным в семье, составляют примерно 90 %. Инфекция распространяется воздушно-капельным или контактным путем через различные предметы (детские игрушки). Описаны случаи внутриутробного заражения. Характерна сезонность заболевания, вспышки ветряной оспы отмечаются в период с января по май. После заболевания формируется стойкий, напряженный, пожизненный иммунитет. Повторные случаи ветряной оспы встречаются исключительно редко.
Клиника. Инкубационный период составляет 11–21 день, но чаще 13–17 дней. К концу его появляются продромальные симптомы, проявляющиеся недомоганием, раздражительностью, плаксивостью, снижением аппетита. Как правило, первыми симптомами инфекции являются высыпания и незначительное повышение температуры тела. Элементы сыпи проходят закономерную эволюцию: розовое пятно (розеола) – папула – везикула – корочка. Пятна диаметром 2–4 мм в течение нескольких часов превращаются в папулы и везикулы. Везикулы наполнены прозрачным содержимым, которое может становиться мутным, гнойным и даже геморрагическим. В течение нескольких дней идет «подсыпание» новых элементов. Обычно высыпания обильные, появляются в течение 3–4 дней сначала на туловище, затем на лице и волосистой части головы и минимально на дистальных отделах конечностей. Одновременно с сыпью на коже может появляеться сыпь на слизистых оболочках полости рта, а иногда и половых органов, особенно у девочек. В отдельных случаях пузырьки располагаются на конъюнктиве и роговице, что угрожает потерей зрения. Слизистая оболочка гортани редко вовлекается в процесс. Может развиваться генерализованная лимфоаденопатия. Для ветряной оспы характерен ложный полиморфизм сыпи – одни и те же элементы проходят разные фазы развития. У одного и того же больного одновременно можно видеть и пятно, и папулу, и везикулу, и корочку. Сыпь при ветряной оспе обычно сопровождается зудом и располагается на нормальном фоне кожи без всякого порядка. Общая продолжительность периода высыпаний варьирует: от появления первых элементов до образования корочек на месте лопнувших везикул проходит 2–3 дня. Корочки отпадают через 5-10 дней без следа, при их «срывании» и образовании на их месте вторичных, как правило, инфицированных корочек, этот срок удлиняется еще на 1–2 недели, а на их месте могут оставаться рубцы. Тяжесть течения инфекции может значительно варьировать. При легких формах отмечается скудное число везикул, разбросанных по всему телу, и слабовыраженные общие нарушения. При тяжелых формах выражены симптомы интоксикации, температура тела повышается до 39–40 °C. Системные проявления сохраняются не более первых 3–4 дней в период высыпания. В большинстве случаев заболевание протекает нетяжело, но могут наблюдаться и тяжелые формы: геморрагическая, гангренозная, буллезная. У некоторых больных развивается вирусная пневмония, что чаще встречается у детей до 2 лет. В особо тяжелых случаях поражаются печень, селезенка, желудочно-кишечный тракт, почки, эндокринная система.
Особую опасность представляет ветряная оспа для беременных, так как возможна передача вируса через плаценту. Врожденная ветряная оспа может привести к гепатиту, пневмонии, миокардиту, интерстициальному нефриту, язвам кишечника. При появлении сыпи в первые 4 дня болезнь протекает нетяжело. Очень тяжело протекает ветрянка (летальность 30 %) и при появлении сыпи у матери в течение 5 дней после родов. Доказано, что в тех случаях, когда мать болела ветрянкой в 8-20 недель беременности, у 1/3 детей отмечались мертворождения и неонатальная смерть; у 2/3 выживших – гипопластические пороки скелета и неврологические аномалии, 1/4 – глазные, мочеполовые и желудочно-кишечные аномалии.
К поздним осложнениям врожденной ветряной оспы относятся: задержка развития, энцефалопатия, слепота, сахарный диабет, повышенная частота злокачественных опухолей, лейкозов в связи с тем, что вирус вызывает хромосомные аберрации.
Диагностика основана на клинических данных.
Осложнения. Как правило, осложнения обусловлены присоединением условно-патогенной флоры, тем более что вирус обладает иммунодепрессивным действием. К основным осложнениям ветряной оспы относится вторичная бактериальная инфекция на месте кожных поражений.
Пневмонией, вызванной возбудителем ветряной оспы, редко заболевают дети. Выздоровление наступает быстро, но остаточные рентгенографические изменения могут сохраняться в течение 6-12 недель.
Описаны случаи развития миокардита, гепатита, гломерулонефрита, артрита. Наиболее тяжелым осложнением является энцефалит. Везикулярный конъюнктивит и кератит встречаются редко и обычно заканчиваются благоприятно.
Прогноз. В абсолютном большинстве случаев благоприятный, при осложненном течении и особенно энцефалите – серьезный.
Лечение. Основой лечения является тщательный уход за кожей, ногтями, постельным бельем, одеждой больного. В период высыпаний растирать полотенцем ребенка нельзя. Расчесывание необходимо предупреждать, надевая ребенку рукавицы и обрезая ногти. Элементы сыпи следует смазывать растворами анилиновых красителей (1 %-ный раствор метиленового синего, раствор бриллиантового зеленого). При ветряночных афтозных стоматитах рот обрабатывают растворами 3 %-ной перекиси водорода и 0,1 %-ного риванола, чередуя обработки. В тяжелых случаях ветряной оспы вводят нормальный человеческий иммуноглобулин. В случае возникновения гнойных осложнений назначают антибиотики в возрастных дозах. Энцефалиты лечат, как и другие вирусные энцефалиты. Больным пневмонией также показано поддерживающее лечение, антибиотики на-значают только при присоединении вторичной бактериальной инфекции. Госпитализировать больных ветряной оспой детей следует только при условии содержания их в палатах, обеспечивающих достаточную изоляцию.
Профилактика. Больного ветряной оспой изолируют дома (или по показаниям в боксовом отделении стационара) до момента отпадения последней корочки. В дошкольных учреждениях контактных детей, не болевших ветряной оспой, разобщают на 21 день. Если день контакта с больным точно установлен, разобщение проводят не сразу, а с 11-го дня после контакта. По показаниям проводится вакцинация.
источник
Ветряная оспа — острое инфекционное заболевание, преимущественно детского возраста, характеризующееся лихорадкой, умеренной общей интоксикацией и пузырьковой сыпью.
Возбудитель — вирус из семейства герпесвирусов (Varicella zoster – Варицелла Зостер, подсемейство З-го типа).
Особенности вируса:
- содержит ДНК;
- неустойчив во внешней среде;
- инактивируется при температуре 50-52 градуса в течение 30 минут;
- чувствителен к ультрафиолетовому облучению;
- хорошо переносит низкие температуры, повторные замораживания и оттаивания.
Источник инфекции:
- больной ветряной оспой ребенок или взрослый. Заразен больной с последних 2-х дней инкубационного пероид до 5-го дня с момента появления последнего пузырька;
- больной герпесом зостер (опоясывающим лишаем).
Пути передачи:
- воздушно-капельный;
- реже – контактно-бытовой, вертикальный. Возбудитель потоком воздуха может переноситься на большие расстояния (в другие комнаты, на другие этажи).
Восприимчивость к ветряной оспе высокая, болеют преимущественно дети.
Иммунитет: в настоящее время отмечаются повторные случаи ветряной оспой (приблизительно 1:500 случаев). Вирус сохраняется в организме пожизненно в клетках нервной ткани и при снижении защитных сил организма, стрессах, может развиться клиническая картина герпес зостер — опоясывающего лишая.
Процесс развития болезни. Вирус, попав на слизистые оболочки верхних дыхательных путей, проникает в них, размножается и попадает в кровь, с которой разносится по всему организму, но преимущественно оседает в коже. Здесь происходит его дальнейшее размножение и повреждение кожи с образованием пузырьков.
Типичные высыпания также отмечаются на слизистых оболочках полости рта, верхних дыхательных путей, реже – мочевыводящих путей.
При генерализованных формах поражаются внутренние органы: печень, почки, мозговые оболочки, вещество головного мозга.
Основные клинические признаки ветряной оспы:
- симптомы интоксикации;
- острое начало с повышения температуры тела;
- типичная пятнисто-пузырьковая сыпь на коже, волосистой части головы, слизистых оболочках щек, языка, нёба;
- каждая новая волна высыпаний сопровождается подъемом температуры тела;
- параллелизм между тяжестью состояния и количеством сыпи на слизистых и коже.
Инкубационный период продолжается от 10 до 23 дней. В начале заболевания появляется слабость, повышается температура тела до 38 градусов, на коже любого участка тела, в том числе и волосистой части головы, обнаруживается сыпь. Вначале это пятнышки, которые вскоре начинают несколько возвышаться над уровнем кожи, розового или красного цвета, с четкими контурам, округлой формы. Через несколько часов на них образуются прозрачные блестящие пузырьки от 1 до 5 мм диаметре, похожие на капли воды и окруженные узким розово-красным ободком. Через 2-3 дня пузырьки подсыхают и дают плоские поверхностные желтые или светло-коричневые корочки, которые спустя 6-8 дней отпадают, иногда оставляя единичные рубчики – визитную карточку ветряной оспы. Сыпь появляется на туловище и распространяется на лицо и конечности
Этапность развития элементов сыпи:
- пятна (макулы);
- папулы (узелки);
- пузырьки (везикулы)- по форме напоминающие лепестки розы. «Капли росы на лепестках розы» — типичный симптом ветряной оспы;
- пустулы (пузырек с гноем) — пузырьки пупкообразно втягиваются, приобретают неправильные очертания, жидкость в них мутнеет (за счет гноя), и через 8-12 часов они вскрываются;
- корочки.
Ежедневно появляются новые элементы сыпи между старыми, которые претерпевают те же изменения. Общее число их увеличивается. В результате на теле больного одновременно имеются пятнышки, пузырьки, корочки. У трети больных на небе и других участках полости рта, слизистых оболочках половых органов также появляется сыпь в виде пятнышек, затем пузырьков, которые вскрываются и на их месте остаются поверхностные язвочки, покрытые беловатым или светло-желтым налетом. При этом больной испытывает затруднение при жевании и глотании пищи, беспокоит усиленное слюноотделение. Лихорадка, высыпание на коже и слизистых оболочках продолжается в течение 5-10 дней. Отпадение корочек и полное очищение кожи от остатков сыпи затягивается еще на несколько дней. Выраженность кожных проявлений зависит от возраста больного: у маленьких детей они могут вообще отсутствовать, у взрослых они более выраженные.
Атипичные формы ветряной оспы:
рудиментарная. Характеризуется появлением мелких пятнистых высыпаний розового цвета, температура тела не повышается, интоксикация не выражена.
Пустулезная. Развивается при присоединении вторичной бактериальной инфекции. Характерны повторный подъем температуры тела, нарастание интоксикации, гнойная сыпь, большое количество рубчиков после исчезновения сыпи.
Буллезная. У детей на фоне тяжело протекающей болезни с выраженной интоксикацией образуются большие пузыри с гнойным содержимым.
Геморрагическая. Чаще наблюдается у ослабленных детей на фоне приема медикаментов и у пациентов с патологией крови. Высыпания заполнены кровью, возможны кровоизлияния в кожу, слизистые оболочки, носовые кровотечения, кровавая рвота.
Гангренозная. Вокруг пузырьков развивается обширная воспалительная реакция с последующим образованием некрозов и глубоких язв. Данная форма ветряной оспы может трансформироваться в сепсис.
Генерализованная (висцеральная). Чаще развивается у ослабленных детей, чьи матери не болели ветряной оспой. Протекает очень тяжело с поражением внутренних органов.
Врожденная ветряная оспа:
развивается при инфицировании в первые 4 месяца беременности;
клинически проявляется недоразвитием конечностей из-за рубцов, патологией глаз, отставанием в психомоторном развитии;
при инфицировании за 5-6 дней до родов у ребенка симптомы заболевания могут проявиться сразу после рождения;
при заболевании беременной непосредственно перед родами ветряная оспа у новорожденного проявляется на 5-10-й день жизни.
Диагностика:
опорные клинические признаки: контакт с больным ветряной оспой или герпес зостер, интоксикация, неправильный тип температурной кривой, характерная сыпь на коже и слизистых оболочках, сочетание различных элементов сыпи.
Вирусологическая: экспресс-метод электронной микроскопии, иммунофлюоресцентный (антигены вируса обнаруживают внутри клеток в мазках-отпечатках из элементов сыпи).
Серологическая: анализ крови (реакция связывания комплемента — РСК) на определение титра антител против возбудителя заболевания.
Показатели периферической крови.
Выделение вируса на эмбриональных культурах клеток.
Дифференциальный диагноз проводят с различными формами стрептодермии (гнойничковыми поражениями кожи), с герпетической ангиной, простым герпесом, укусами насекомых.
проводится на дому при неосложненном течении;
госпитализация в боксированное отделение инфекционной больницы показана при тяжелом, осложненном течении или под эпидпоказаниям (проживание в общежитии и др.);
режим: постельный на острый период;
диета: по возрасту, механически щадящая, с ограничением мясных продуктов, обогащенная витаминами;
уход: особое внимание уделяется чистоте постельного и нательного белья. С целью ускорения подсыхания пузырьков рекомендуется смазывать их 2-5 % раствором марганцевокислого калия или 1 % спиртовым раствором бриллиантового зеленого; на слизистых оболочках высыпания обрабатывают водными растворами анлиновых красителей или специальными обезболивающими гелями (калгель). На лице высыпания можно смазывать мазью, содержащей ацикловир (зовиракс, герпевир). Для предотвращения расчесов кожи необходимо следить за регулярной короткой стрижкой ногтей. После подсыхания всех пузырьков показаны теплые гигиенические ванны. При повышенной потливости и зуде кожи ребенка можно купать и в период высыпаний.
Симптоматическая терапия: жаропонижающие средства (аспирин противопоказан!), антибиотики при развитии гнойных осложнений и другие препараты в зависимости от особенностей течения болезни.
Противогерпетические препараты (ацикловир, зовиракс) применяют только при очень тяжелых формах заболевания в условиях стационара.
Специфический варицелло-зостер иммуноглобулин (только под контролем врача);
Препараты интерферона и его индукторы (реаферон, лаферон, амиксин и др.) по покзаниям.
Профилактика:
изоляция больного до 5-го дня с момента появления последних высыпаний;
разобщение детей до 7 лет, не болевших ветряной оспой с 9-го по
21-й день с момента контакта с больным;
ежедневное медицинское наблюдение за контактными детьми с измерением температуры, осмотром кожи и слизистых;
вакцинация здоровых не болевших ветрянкой детей в первые 72 часа после контакта варицелло-зостер вакциной (в Украине не зарегистрирована);
достаточное проветривание помещений и влажная уборка;
активная специфическая иммунизация — за рубежом используют живую аттенуированную варицелла-зостер вакцину (или “Окавакс”);
пассивная специфическая профилактика иммуноглобулином варицелла-зостер показана контактным детям из “группы риска” с заболеваниями крови, иммунодефицитными состояниями и беременным женщинам, которые не болели ветряной оспой (опоясывающим лишаем).
Инфекционные болезни у детей/Под ред.проф. В.Н. Тимченко и проф.Л.В. Быстряковой.-СПб.: СпецЛит, 2001.- С. 183-188.
. Полин Р.А., Дитмар М.Ф. Секреты педиатрии/Пер. с англ.-М.-СПб.: “Издательство БИНОМ”- “Невский диалект”, 1999.- С.387-426.
источник
Ветряная оспа – острое инфекционное заболевание, которое характерно преимущественно для детского возраста. Основные симптомы ветрянки: лихорадка, умеренная общая интоксикация и пузырьковая сыпь. Кандидат медицинских наук Ирина Сапа рассказала о ветряной оспе максимально подробно.
Возбудитель – вирус из семейства герпесвирусов (Varicella zoster – Варицелла Зостер, подсемейство З-го типа).
- содержит ДНК;
- неустойчив во внешней среде;
- инактивируется при температуре 50-52 градуса в течение 30 минут;
- чувствителен к ультрафиолетовому облучению;
- хорошо переносит низкие температуры, повторные замораживания и оттаивания.
- больной ветряной оспой ребенок или взрослый. Заразен больной с последних 2-х дней инкубационного пероид до 5-го дня с момента появления последнего пузырька;
- больной герпесом зостер (опоясывающим лишаем).
- воздушно-капельный;
- реже – контактно-бытовой, вертикальный. Возбудитель потоком воздуха может переноситься на большие расстояния (в другие комнаты, на другие этажи).
Восприимчивость к ветряной оспе высокая, болеют преимущественно дети.
В мае 2017 года в США зафиксирована вспышка кори и ветряной оспы из-за малого охвата вакцинацией.
Иммунитет: в настоящее время отмечаются повторные случаи ветряной оспы (приблизительно 1:500 случаев). Вирус сохраняется в организме пожизненно в клетках нервной ткани и при снижении защитных сил организма, стрессах, может развиться клиническая картина герпес зостер – опоясывающего лишая.
Процесс развития болезни. Вирус, попав на слизистые оболочки верхних дыхательных путей, проникает в них, размножается и попадает в кровь, с которой разносится по всему организму, но преимущественно оседает в коже. Здесь происходит его дальнейшее размножение и повреждение кожи с образованием пузырьков.
На коже вирус ветрянки размножается, повреждая эпидермис с образованием пузырьков.
Типичные высыпания при ветрянке также отмечаются на слизистых оболочках полости рта, верхних дыхательных путей, реже – мочевыводящих путей.
При генерализованных формах поражаются внутренние органы: печень, почки, мозговые оболочки, вещество головного мозга.
- симптомы интоксикации;
- острое начало с повышения температуры тела;
- типичная пятнисто-пузырьковая сыпь на коже, волосистой части головы, слизистых оболочках щек, языка, нёба;
- каждая новая волна высыпаний сопровождается повышением температуры тела;
- параллелизм между тяжестью состояния и количеством сыпи на слизистых и коже.
Инкубационный период продолжается от 10 до 23 дней. В начале заболевания появляется слабость, повышается температура тела до 38 градусов, на коже любого участка тела, в том числе и волосистой части головы, обнаруживается сыпь. Вначале это пятнышки, которые вскоре растут, возвышаются над уровнем кожи, розового или красного цвета, с четкими контурам, округлой формы. Через несколько часов на них образуются прозрачные блестящие пузырьки от 1 до 5 мм диаметре, похожие на капли воды и окруженные узким розово-красным ободком. Через 2-3 дня пузырьки подсыхают и дают плоские поверхностные желтые или светло-коричневые корочки, которые спустя 6-8 дней отпадают, иногда оставляя единичные рубчики – визитную карточку ветряной оспы. Сыпь появляется на туловище и распространяется на лицо и конечности.
Пузырьковая сыпь при ветрянке
- пятна (макулы);
- папулы (узелки);
- пузырьки (везикулы) – по форме напоминающие лепестки розы. «Капли росы на лепестках розы» — типичный симптом ветряной оспы;
- пустулы (пузырек с гноем) – пузырьки пупкообразно втягиваются, приобретают неправильные очертания, жидкость в них мутнеет (за счет гноя), и через 8-12 часов они вскрываются;
- корочки.
Ежедневно появляются новые элементы сыпи между старыми, которые претерпевают те же изменения. Общее число их увеличивается. В результате на теле больного одновременно имеются пятнышки, пузырьки, корочки.
Пузырьковая сыпь на слизистой ротовой полости
У трети больных на небе и других участках полости рта, слизистых оболочках половых органов также появляется сыпь в виде пятнышек, затем пузырьков, которые вскрываются и на их месте остаются поверхностные язвочки, покрытые беловатым или светло-желтым налетом. При этом больной испытывает затруднение при жевании и глотании пищи, беспокоит усиленное слюноотделение. Лихорадка, высыпание на коже и слизистых оболочках продолжается в течение 5-10 дней. Отпадение корочек и полное очищение кожи от остатков сыпи затягивается еще на несколько дней. Выраженность кожных проявлений зависит от возраста больного: у маленьких детей они могут вообще отсутствовать, у взрослых они более выраженные.
рудиментарная. Характеризуется появлением мелких пятнистых высыпаний розового цвета, температура тела не повышается, интоксикация не выражена.
Пустулезная. Развивается при присоединении вторичной бактериальной инфекции. Характерны повторный подъем температуры тела, нарастание интоксикации, гнойная сыпь, большое количество рубчиков после исчезновения сыпи.
Буллезная. У детей на фоне тяжело протекающей болезни с выраженной интоксикацией образуются большие пузыри с гнойным содержимым.
Геморрагическая. Чаще наблюдается у ослабленных детей на фоне приема медикаментов и у пациентов с патологией крови. Высыпания заполнены кровью, возможны кровоизлияния в кожу, слизистые оболочки, носовые кровотечения, кровавая рвота.
Гангренозная. Вокруг пузырьков развивается обширная воспалительная реакция с последующим образованием некрозов и глубоких язв. Данная форма ветряной оспы может трансформироваться в сепсис.
Генерализованная (висцеральная). Чаще развивается у ослабленных детей, чьи матери не болели ветряной оспой. Протекает очень тяжело с поражением внутренних органов.
Врожденная ветряная оспа развивается при инфицировании в первые 4 месяца беременности.
- развивается при инфицировании в первые 4 месяца беременности;
- клинически проявляется недоразвитием конечностей из-за рубцов, патологией глаз, отставанием в психомоторном развитии;
- при инфицировании за 5-6 дней до родов у ребенка симптомы заболевания могут проявиться сразу после рождения;
- при заболевании беременной непосредственно перед родами ветряная оспа у новорожденного проявляется на 5-10-й день жизни.
- опорные клинические признаки: контакт с больным ветряной оспой или герпес зостер, интоксикация, неправильный тип температурной кривой, характерная сыпь на коже и слизистых оболочках, сочетание различных элементов сыпи.
- Вирусологическая: экспресс-метод электронной микроскопии, иммунофлюоресцентный (антигены вируса обнаруживают внутри клеток в мазках-отпечатках из элементов сыпи).
- Серологическая: анализ крови (реакция связывания комплемента – РСК) на определение титра антител против возбудителя заболевания.
- Показатели периферической крови.
- Выделение вируса на эмбриональных культурах клеток.
Дифференциальный диагноз проводят с различными формами стрептодермии (гнойничковыми поражениями кожи), с герпетической ангиной, простым герпесом, укусами насекомых.
- проводится на дому при неосложненном течении;
- госпитализация в боксированное отделение инфекционной больницы показана при тяжелом, осложненном течении или под эпидпоказаниям (проживание в общежитии и др.);
- режим: постельный на острый период;
- диета: по возрасту, механически щадящая, с ограничением мясных продуктов, обогащенная витаминами;
- уход: особое внимание уделяется чистоте постельного и нательного белья.
Раньше рекомендовали смазывать пузырьки 2-5 % раствором марганцевокислого калия или 1 % спиртовым раствором бриллиантового зеленого; на слизистых оболочках высыпания обрабатывали водными растворами анлиновых красителей или специальными обезболивающими гелями (калгель), а на лице – мазью, содержащей ацикловир (зовиракс, герпевир). Но если следовать современному подходу, пузырьки на теле малыша ничем не смазываются. Гигиена и только.
- Для предотвращения расчесов кожи необходимо следить за регулярной короткой стрижкой ногтей. После подсыхания всех пузырьков показаны теплые гигиенические ванны. При повышенной потливости и зуде кожи ребенка можно купать и в период высыпаний.
- Симптоматическая терапия: жаропонижающие средства (аспирин противопоказан!), антибиотики при развитии гнойных осложнений и другие препараты в зависимости от особенностей течения болезни.
- Противогерпетические препараты (ацикловир, зовиракс) применяют только при очень тяжелых формах заболевания в условиях стационара.
- Специфический варицелло-зостер иммуноглобулин (только под контролем врача);
- Препараты интерферона и его индукторы (реаферон, лаферон, амиксин и др.) по покзаниям.
- изоляция больного до 5-го дня с момента появления последних высыпаний;
- разобщение детей до 7 лет, не болевших ветряной оспой с 9-го по
- 21-й день с момента контакта с больным;
- ежедневное медицинское наблюдение за контактными детьми с измерением температуры, осмотром кожи и слизистых;
- вакцинация здоровых не болевших ветрянкой детей в первые 72 часа после контакта варицелло-зостер вакциной (в Украине не зарегистрирована);
- достаточное проветривание помещений и влажная уборка;
- активная специфическая иммунизация — за рубежом используют живую аттенуированную варицелла-зостер вакцину (или “Окавакс”);
- пассивная специфическая профилактика иммуноглобулином варицелла-зостер показана контактным детям из “группы риска” с заболеваниями крови, иммунодефицитными состояниями и беременным женщинам, которые не болели ветряной оспой (опоясывающим лишаем).
Инфекционные болезни у детей/Под ред.проф. В.Н. Тимченко и проф.Л.В. Быстряковой.-СПб.: СпецЛит, 2001.- С. 183-188.
Полин Р.А., Дитмар М.Ф. Секреты педиатрии/Пер. с англ.-М.-СПб.: “Издательство БИНОМ”- “Невский диалект”, 1999.- С.387-426.
источник
Ветряная оспа – острое инфекционное заболевание вирусной этиологии, характеризующееся возникновением характерной пузырьковой сыпи в фоне общего интоксикационного синдрома. Возбудитель ветряной оспы — вирус герпеса 3 типа, передающийся от больного воздушно-капельным путем. Ветряная оспа относится к наиболее распространенным детским инфекциям. Она проявляется характерными обильными зудящими пузырьковыми высыпаниями, появляющимися на высоте лихорадки и общеинфекционных проявлений. Типичная клиника позволяет диагностировать заболевание, не проводя никаких дополнительных исследований. Лечение ветряной оспы в основном симптоматическое. Для профилактики вторичного инфицирования рекомендована антисептическая обработка элементов сыпи.
Ветряная оспа – острое инфекционное заболевание вирусной этиологии, характеризующееся возникновением характерной пузырьковой сыпи в фоне общего интоксикационного синдрома.
Ветряную оспу вызывает вирус Varicella Zoster семейства герпесвирусов, он же – вирус герпеса человека 3 типа. Это ДНК-содержащий вирус, мало устойчивый во внешней среде, способный к репликации только в организме человека. Инактивация вируса происходит довольно быстро при воздействии солнечного света, ультрафиолетового облучения, при нагревании, высушивании. Резервуаром и источником ветряной оспы являются больные люди в течение 10 последних дней инкубационного периода и пятых-седьмых суток периода высыпания.
Ветряная оспа передается по аэрозольному механизму воздушно-капельным путем. Ввиду слабой устойчивости вируса контактно-бытовая передача труднореализуема. Распространение вируса с мелкодисперсным аэрозолем, выделяемым больными при кашле, чихании, разговоре, возможно на достаточно большое расстояние в пределах комнаты, вероятен занос с током воздуха в смежные помещения. Существует вероятность передачи инфекции трансплацентарно.
Люди обладают высокой восприимчивостью к инфекции, после перенесения ветряной оспы сохраняется напряженный пожизненный иммунитет. Дети первых месяцев жизни защищены от инфекции полученными от матери антителами. Ветрянкой чаще всего болеют дети дошкольного и младшего школьного возраста, посещающие организованные детские коллективы. Порядка 70-90% населения переболевают ветряной оспой в возрасте до 15 лет. Заболеваемость в городах более чем в 2 раза выше, чем в сельских населенных пунктах. Пик заболеваемости ветрянкой приходится на осенне-зимний период.
Входными воротами инфекции является слизистая оболочка дыхательных путей. Вирус внедряется и накапливается в клетках эпителия, распространяясь в последующем в регионарные лимфоузлы и далее в общий кровоток. Циркулирование вируса с током крови вызывает явления общей интоксикации. Вирус ветряной оспы имеет сродство к эпителию покровных тканей. Репликация вируса в эпителиальной клетке способствует ее гибели, на месте отмерших клеток остаются полости, наполняющиеся экссудатом (воспалительной жидкостью) – формируется везикула. После вскрытия везикул остаются корочки. После отделения корочки под ней обнаруживается вновь сформированный эпидермис. Высыпания при ветряной оспе могут образовываться как на коже, так и на слизистых оболочках, где достаточно быстро везикулы прогрессируют в эрозии.
Ветряная оспа у лиц с ослабленной иммунной системой протекает в тяжелой форме, способствует развитию осложнений, вторичному инфицированию, обострению хронических заболеваний. При беременности вероятность передачи ветрянки от матери плоду составляет в первые 14 недель 0,4% и увеличивается до 1% вплоть до 20 недели, после чего риск заражения плода практически отсутствует. В качестве эффективной профилактической меры беременным женщинам, болеющим ветряной оспой, назначают специфические иммуноглобулины, помогающие снизить вероятность передачи инфекции ребенку до минимума. Более опасна ветряная оспа, развившаяся за неделю до родов и в последующий после родов месяц.
Стойкий пожизненный иммунитет надежно защищает организм от повторной инфекции, однако при значимом снижении иммунных свойств организма взрослые, болевшие ветрянкой в детстве, могут заразиться ей вновь. Имеет место феномен латентного носительства вируса ветряной оспы, накапливающегося в клетках нервных узлов и способного активизироваться, вызывая опоясывающий лишай. Механизмы вирусной активации при таком носительстве пока недостаточно ясны.
Инкубационный период ветряной оспы колеблется в пределах 1-3 недель. У детей продромальные явления слабо выражены, либо вовсе не наблюдаются, в целом — течение легкое с незначительным ухудшением общего состояния. Взрослые склонны к более тяжелому течению ветряной оспы с выраженной симптоматикой интоксикации (озноб, головная боль, ломота в теле), лихорадкой, иногда отмечается тошнота, рвота. Высыпания у детей могут возникнуть неожиданно на фоне отсутствия какой-либо общей симптоматики. У взрослых период высыпаний нередко начинается позднее, лихорадка при появлении элементов сыпи может некоторое время сохраняться.
Сыпь при ветряной оспе носит характер буллезного дерматита. Высыпания представляют собой единичные элементы, возникающие на любых участках тела и распространяющиеся без какой либо закономерности. Элементы сыпи первоначально представляют собой красные пятнышки, прогрессирующие в папулы, а затем — в мелкие ровные однокамерные везикулы с прозрачной жидкостью, спадающиеся при прокалывании. Вскрывшиеся везикулы образуют корочки. Для ветряной оспы характерно одновременное существование элементов на разных стадиях развития и возникновение новых (подсыпание).
Сыпь при ветряной оспе вызывает интенсивный зуд, при расчесывании возможно инфицирование везикул с формированием пустул. Пустулы при заживании могут оставить после себя рубец (оспину). Неинфицированные везикулы рубцов не оставляют, после отделения корочек обнаруживается здоровый новый эпителий. При нагноении сыпных элементов общее состояния обычно ухудшается, интоксикация усугубляется. Сыпь у взрослых обычно более обильна, и в подавляющем большинстве случаев из везикул формируются пустулы.
Сыпь распространяется практически по всей поверхности тела за исключением ладоней и подошв, преимущественно локализуясь в области волосистой части головы, на лице, шее. Подсыпания (возникновение новых элементов) возможно на протяжении 3-8 дней (у взрослых, как правило, они сопровождаются новыми лихорадочными волнами). Интоксикация спадает одновременно с прекращением подсыпаний. Сыпь может появляться на слизистых оболочках ротовой полости, половых органов, иногда — на конъюнктиве. Сыпные элементы на слизистых прогрессируют в эрозии и язвы. У взрослых сыпь может сопровождаться лимфоаденопатией, для детей поражение лимфатических узлов не характерно.
Помимо типичного течения, различают стертую форму ветряной оспы, протекающую без признаков интоксикации и с кратковременной редкой сыпью, а также тяжелые формы, различающиеся на буллезную, геморрагическую и гангренозную. Буллезная форма характеризуется сыпью в виде крупных дряблых пузырей, оставляющих после вскрытия долго заживающие язвенные дефекты. Такая форма характерна для людей с тяжелыми хроническими заболеваниями. Геморрагическая форма сопровождается геморрагическим диатезом, на коже и слизистых оболочках отмечаются мелкие кровоизлияния, могут возникать кровотечения из носа. Везикулы имеют коричневатый оттенок за счет геморрагического содержимого. У лиц со значительно ослабленным организмом ветряная оспа может протекать в гангренозной форме: быстро растущие везикулы с геморрагическим содержимым вскрываются с формированием некротических черных корок, окруженных ободком воспаленной кожи.
В подавляющем большинстве случаев течение ветряной оспы доброкачественное, осложнения отмечаются не более чем у 5% больных. Среди них преобладают заболевания, вызванные вторичной инфекцией: абсцессы, флегмоны, в тяжелых случаях – сепсис. Опасным, трудно поддающимся терапии осложнением является вирусная (ветряночная) пневмония. В некоторых случаях ветряная оспа может провоцировать кератит, энцефалит, миокардит, нефрит, артриты, гепатит. К осложнениям склонны тяжелые формы заболеваний у взрослых, в особенности при сопутствующих хронических патологиях и ослабленной иммунной системе. У детей осложнения отмечаются в исключительных случаях.
Диагностика ветряной оспы в клинической практике производится на основании характерной клинической картины. Общий анализ крови при ветряной оспе неспецифичен, патологические изменения могут ограничиваться ускорением СОЭ, либо сигнализировать о воспалительном заболевании с интенсивностью, пропорциональной общей интоксикационной симптоматике.
Вирусологическое исследование подразумевает выявление вирионов при электромикроскопии везикулярной жидкости, окрашенной серебрением. Серологическая диагностика имеет ретроспективное значение и производится с помощью РСК, РТГА в парных сыворотках.
Ветряную оспу лечат амбулаторно, за исключением случаев тяжелого течения с интенсивными общеинтоксикационными проявлениями. Этиотропная терапия не разработана, в случае формирования пустул прибегают к антибиотикотерапии непродолжительным курсом в средних дозировках. Лицам с иммунной недостаточностью можно назначать противовирусные препараты: ацикловир, видарабин, интерферон альфа (интерферон нового поколения). Раннее назначение интерферона способствует более легкому и кратковременному течению инфекции, а также снижает риск развития осложнений.
Терапия ветрянки включает меры по уходу за кожей с целью предупреждения гнойных осложнений: везикулы смазываются антисептическими растворами: 1%-й раствор бриллиантового зеленого, концентрированный – перманганата калия («зеленка», «марганцовка»). Изъязвления слизистой обрабатываются перекисью водорода в 3%-ном разведении или этакридина лактатом. Интенсивный зуд в области высыпаний облегчают, смазывая участки кожи глицерином или обтирая разведенным уксусом, спиртом. В качестве патогенетического средства назначают антигистаминные препараты. Беременным женщинам и больным с тяжелой формой назначают специфический противоветряночный иммуноглобулин.
Прогноз благоприятный, заболевание заканчивается выздоровлением. Везикулы исчезают без следов, пустулы могут оставлять оспенные рубцы. Значительное ухудшение прогноза у лиц с иммунодефицитом, тяжелыми системными заболеваниями.
Профилактика ветряной оспы заключается в предупреждении заноса инфекции в организованные детские коллективы, для чего при выявлении случаев заболевания производятся карантинные мероприятия. Больных изолируют на 9 дней с момента появления высыпаний, контактировавшие с больными дети разобщаются на 21 день. В случае если день контакта с больным точно определен, ребенок не допускается в детский коллектив с 11 по 21 день после контакта. Контактным детям, не болевшим ранее ветряной оспой, с ослабленным иммунитетом в качестве профилактической меры назначают противоветряночный иммуноглобулин.
Последнее время стала применяться вакцинация против ветряной оспы. С этой целью используются вакцины Варилрикс (Бельгия) и Окавакс (Япония).
источник
Ветряная оспа — эта острая вирусная инфекция, характеризующаяся лихорадкой, толчкообразным появлением на коже и слизистой своеобразной пятнисто-везикулезной сыпи. Возбудителем ветряной оспы является вирус крупных размеров
Ветряная оспа — эта острая вирусная инфекция, характеризующаяся лихорадкой, толчкообразным появлением на коже и слизистой своеобразной пятнисто-везикулезной сыпи.
Возбудителем ветряной оспы является вирус крупных размеров (от 150 до 200 нм) из семейства Herpetosviridae. Этот вирус в большом количестве содержится в ветряночных пузырьках в первые 3-4 дня болезни, затем его количество быстро снижается, и после 7-го дня обнаружить его не удается.
В настоящее время установлена идентичность вируса, вызывающего опоясывающий герпес, и вируса ветряной оспы. Вирус имеет центральное ядро, липидную оболочку, содержит ДНК. Живет и размножается только в человеческом организме. К основным свойствам вируса относятся его летучесть и чрезвычайно малая устойчивость. Во внешней среде вирус быстро погибает, в капельках слизи, слюны сохраняется не более 10–15 мин; нагревание, солнечные лучи, УФ-излучение быстро инактивируют его.
Ветряная оспа встречается повсеместно и является чрезвычайно контагиозным заболеванием со 100-процентной восприимчивостью. Источник инфекции — больные ветряной оспой, иногда опоясывающим лишаем. Больные ветряной оспой становятся заразными в конце инкубационного периода (за 48 ч до появления сыпи) и продолжают представлять опасность для окружающих до 5-го дня с момента появления последнего элемента сыпи. Механизм передачи — воздушно-капельный, при этом вирус выделяется в огромном количестве при кашле, разговоре, чихании. Возможен вертикальный механизм передачи вируса плоду от матери, болевшей ветряной оспой в период беременности. Ветряной оспой болеют преимущественно дети в возрасте от 1 до 10 лет, причем пик заболеваемости приходится на 3-4 года.
Входными воротами инфекции является слизистая оболочка верхних дыхательных путей. Размножаясь на слизистых оболочках, вирус в конце инкубационного периода попадает в кровь, обусловливая вирусемию. С током крови он разносится по всему организму. Возбудитель фиксируется преимущественно в эпителии кожи и слизистых оболочек, где, размножаясь, приводит к появлению патогномоничной для ветряной оспы сыпи.
Вирус не только дерматотропен, но,в известной степени, и нейротропен, что проявляется в его способности вызывать поражения со стороны нервной системы. Пузырьки при ветряной оспе образуются в результате вакуолизации клеток с очень незначительной сетчатостью. На ранних стадиях ядра пораженных клеток содержат сферические эозинофильные включения (тельца Тиццера). В процессе дегенерации ядер эти тельца выходят в цитоплазму. Клеточные вакуоли быстро сливаются со смежными, образуя везикулу. Вначале везикула бывает многокамерной, состоит из маленьких полостей, отделяемых друг от друга клеточными тяжами, которые в дальнейшем быстро разрываются благодаря наполнению везикул жидкостью. Поражается в основном мальпигиевый слой. Изменения на слизистых оболочках носят тот же характер, что и в эпидермисе. Элементы сыпи на слизистых оболочках при ветряной оспе не оставляют после себя рубцов, так как некроз эпителия при ветряной оспе обычно не проникает глубже герминативного слоя.
В течении ветряной оспы выделяют 4 периода: инкубационный, продромальный, периоды высыпания и образования корочек. Инкубационный период составляет при ветряной оспе 10–21 день. Продромальные явления могут отмечаться в течение 1-2 сут до начала высыпания. При этом больной испытывает недомогание, снижается аппетит, возникают головная боль, тошнота, иногда рвота. Если продромальный период отсутствует, то заболевание начинается с появления сыпи. Период высыпания у большинства больных протекает без особых нарушений общего состояния. Лихорадка совпадает с периодом массового появления сыпи, при этом у взрослых она достигает значительных цифр. Высыпания появляются толчкообразно, поэтому лихорадка может носить волнообразный характер.
Первые элементы сыпи могут появиться на любом участке тела, но чаще на лице, волосистой части головы, спине, реже — на животе, груди, плечах, бедрах. На ладонях и подошвах сыпь, как правило, отсутствует.
Клинический пример: больной С.,23 года, студент, обратился к участковому врачу с жалобами на повышение температуры до 38,8°С , головную боль, слабость, недомогание, высыпания на лице, волосистой части головы, туловище и конечностях. Со слов пациента, он заболел два дня назад; возникли недомогание, слабость, температура повысилась до 37,4°С. На следующий день состояние ухудшилось, температура поднялась до 38,0°С, отмечалась головная боль, была однократно рвота. К вечеру появилась обильная сыпь (рис. 1).
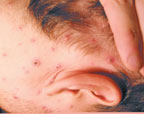 |
| Рисунок 1. Полиморфная сыпь при ветряной оспе на лице и волосистой части головы |
Объективно: состояние средней тяжести. Температура тела — 39,0°С. На коже лица, волосистой части головы, туловище, конечностях имеется обильная полиморфная сыпь. На одном участке можно встретить папулы, везикулы, пустулы. Беспокоит кожный зуд. Слизистая ротоглотки гиперемирована, на мягком небе и язычке отмечаются в небольшом количестве везикулы и эрозии. Пальпируются увеличенные болезненные лимфатические узлы шеи. В легких дыхание везикулярное, хрипов нет. ЧДД — 22/мин. Тоны сердца приглушены, ритм правильный. ЧСС — 92/мин. АД — 90/60 мм рт. ст. Язык сухой, обложен белым налетом. Живот при пальпации мягкий, безболезненный во всех отделах. Печень, селезенка не увеличены. Мочевыделение не нарушено. Менингеальной, очаговой неврологической симптоматики нет. В группе, где учится пациент, отмечались подобные случаи болезни.
Учитывая острое начало болезни, наличие лихорадки, симптомов интоксикации, а также полиморфной сыпи на волосистой части головы, лице, туловище, конечностях и слизистой ротоглотки(рис. 2), пациенту можно поставить предварительный диагноз «ветряная оспа».
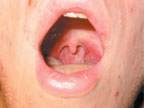 |
| Рисунок 2. Эрозия на слизистой ротоглотки |
Элементы ветряной оспы проходят следующие стадии развития: пятна, папулы, везикулы, корочки. Вначале появляется красное пятнышко размером от булавочной головки до чечевичного зерна круглой или овальной формы. В течение нескольких часов пятна приобретают характер папул с четко очерченным контуром. Через несколько часов либо на следующий день в центре элементов образуется пузырек-везикула с ровными краями и прозрачным серозным содержимым. В случае нагноения везикул образуются пустулы, при этом отмечается глубокое поражение кожи, что может приводить к образованию небольших западений в центре пустул, которые оставляют рубцы. Нередко отмечаются высыпания на конъюнктивах глаз, слизистой оболочке рта (твердом небе, слизистой оболочке щек, деснах, язычке, задней стенке глотки), иногда гортани и половых органах. Ветряночные пузырьки напоминают афты, однако везикулы быстро повреждаются, образуя небольшие поверхностные язвочки (эрозии). Для ветряной оспы характерны многократные высыпания, появляющиеся в несколько приемов, последовательно, в течение 2–5 дней. Такое волнообразное высыпание приводит к тому, что на одном и том же ограниченном участке кожи отмечаются элементы ветряной оспы, находящиеся на различных этапах развития, что придает ветряной оспе полиморфный характер. Помимо специфического высыпания в некоторых случаях в продромальном периоде ветряной оспы отмечается появление на коже продромальной сыпи, английское ее название «rash» («реш»), которая предшествует ветряночному высыпанию. Продромальная сыпь обычно появляется на груди, изредка на верхних конечностях, реже — на лице. Она не обильна, эфимерна, бывает скарлатиноподобной, кореподобной, реже носит геморрагический или эритематозный характер.
В зависимости от течения различают следующие клинические формы ветряной оспы.
Типичные и атипичные. Среди атипичных, в свою очередь, различаются следующие формы: рудиментарная, геморрагическая, буллезная, гангренозная, генерализованная.
По тяжести формы заболевания могут быть легкие, средние и тяжелые. Последние бывают: а) с выраженной общей интоксикацией; б) с выраженными изменениями на коже.
При типичной форме общее состояние больного страдает редко, температура кратковременно повышается до 37-38°С, обычно в период массового высыпания. Полиморфизм сыпи хорошо выражен. Общая продолжительность высыпания при типичной форме составляет 3–5 дней. Энантема наблюдается в 70% случаев. Осложнения встречаются редко.
При атипичном течении ветряной оспы отклонения от обычного возможны как в стороны легких (рудиментарных), так и редко встречающихся тяжелых форм болезни с необычными кожными проявлениями, нередко с летальным исходом.
Рудиментарная форма протекает без сыпи или со скудным высыпанием, при этом элементы сыпи не достигают своего полного развития, ограничиваясь только появлением мелких красных пятнышек. Иногда сыпь может состоять всего лишь из нескольких папул и мелких, едва заметных пузырьков, при этом полиморфизм сыпи слабо выражен. Высыпания на слизистых также единичны.
При геморрагической форме на 2-3- день болезни высыпания наблюдается скопление геморрагического содержимого в пузырьках при одновременном появлении петехий и крупных кровоизлияний на коже и слизистых оболочках. Возможны кровотечения из десен, носа и желудочно-кишечного тракта. Корочка, образующаяся при этой форме, черного цвета, глубоко находящаяся в коже, нередко изъязвляется (рис. 3).
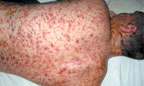 |
| Рисунок 3. Полиморфные высыпания с геморрагическим компонентом у больного ветряной оспой |
Эта форма болезни наблюдается у больных с предшествующими геморрагическими явлениями — при капилляротоксикозе, болезни Верльгофа.
При буллезной форме на коже наряду с типичными ветряночными пузырьками наблюдаются большие дряблые, тонкостенные пузырьки с желтовато-мутным содержимым, которые подсыхают медленнее, чем обычно, и образуют корочку или же, лопаясь, превращаются в длительно не заживающие мокнущие поверхности. При буллезной форме самостоятельно образованные пузырьки, быстро увеличиваясь по периферии, могут сливаться в большие пузыри.
Для гангренозной формы характерен прогрессирующий некроз. Через несколько дней после появления везикул вокруг некоторых из них появляются гангренозные ободки, распространяющиеся по периферии. Пузырьки круглые, крупные, диаметром в несколько сантиметров, наполненные гнойно-кровянистым содержимым. После вскрытия на их месте образуется некротический струп, при отторжении которого обнаруживаются долго не заживающие язвы различной глубины с подрытыми краями, с грязным гнойным дном. Для этой формы характерна выраженная интоксикация, высокая летальность. Гангренозная форма наблюдается редко, главным образом у детей со сниженной реактивностью организма.
Генерализованная (висцеральная) форма возникает при лечении стероидными гормонами, у людей, ослабленных тяжелыми заболеваниями. Характерно поражение внутренних органов. Течение болезни очень тяжелое, нередко с летальным исходом.
Ветряная оспа считается доброкачественным заболеванием, однако в ряде случаев могут развиться осложнения (примерно у 5% больных), иногда очень тяжелые.
Среди осложнений ветряной оспы наиболее часты различные гнойные поражения кожи — абсцессы, фурункулы, флегмоны. В основе гнойных осложнений кожи лежит суперинфекция стафилококками или стрептококками. Одной из частых причин инфицирования является расчесывание больным зудящих мест кожи. В большинстве случаев входными воротами гнойной инфекции становится поврежденный ветряночный пузырек.
Менее распространенные осложнения: энцефалит, миокардит, пневмония, кератит, нефрит, артрит, гепатит.
Клинически выраженная картина ветряночной пневмонии — одна из особенностей ветряной оспы взрослых. При этом непосредственно перед высыпанием, чаще одновременно с массовым высыпанием и повышением температуры, у больного появляются одышка, цианоз, кашель с кровянистой мокротой, боли в груди. Физикальные изменения часто отсутствуют или очень незначительны. На рентгенограмме видны обильные мелкие очажки на всем протяжении. Клинические проявления пневмонии наблюдаются в течение 7–10 дней, рентгенологические изменения — до 1-2 месяцев.
Поздние ветряночные энцефалиты появляются чаще во время угасания сыпи с 5–15-го дня болезни, но могут возникать и позже. Для поздних ветряночных энцефалитов обычны более плавное развитие и независимость от характера высыпания и тяжести течения ветряной оспы. Одновременно с кратковременными подъемами температуры у больных к концу ветряночного высыпания наблюдаются вялость, головная боль, рвота, а через несколько дней основные симптомы. Энцефалиты могут быть различной локализации: атактические формы, миелиты и энцефаломиелиты, энцефалиты с поражением психики, изолированное поражение нервов, менингоэнцефалиты, при этом чаще регистрируется атактический синдром. Наблюдались поздние ветряночные энцефалиты с парезом конечностей и полной временной потерей зрения. Среди энцефалитов, дающих менее благоприятный прогноз, можно упомянуть формы с поражениями подкорковых узлов. К исключительно редким последствиям ветряночных менингоэнцефалитов относится поражение психики с последующей идиотией. Для ветряночного энцефалита и других неврологических осложнений ветряной оспы характерна обратимость процесса.
Поражение почек — редкое осложнение. Нефрит при ветряной оспе чаще появляется на 2-й неделе к концу высыпания. Он начинается остро: с подъема температуры до высоких показателей, рвоты, головной боли и болей в животе. Изменения в моче бывают умеренными и выражаются в появлении незначительного количества белка, небольшой гематурии, единичных цилиндров. Это осложнение протекает легко и к 12–15-му дню болезни исчезает.
Ветряная оспа представляет значительную опасность для будущих матерей, особенно в первые месяцы беременности. Возможно патологическое влияние на развитие плода, иногда выкидыш, в поздние сроки могут возникнуть тяжелые висцеральные формы ветряной оспы у новорожденных, способные привести к летальному исходу.
Диагностика ветряной оспы в типичных случаях не представляет затруднений. Диагноз устанавливается, главным образом, на основании клиники, при этом учитываются данные эпидемиологического анамнеза. Из лабораторных методов используют вирусоскопический, вирусологический, молекулярно-биологический и серологический. Вирусоскопический метод заключается в окрашивании содержимого пузырька серебрением, вирус обнаруживается с помощью обычного светового микроскопа.
Основным вирусологическим методом можно считать ПЦР, так как она очень информативна. Этим способом определяют ДНК-вируса. Кроме того, можно выделить вирус в культуре тканей, но данный метод очень дорогостоящий и занимает много времени. Из серологических методов используют РСК, РИМФ и ИФА.
Ветряную оспу следует дифференцировать с натуральной оспой, опоясывающим герпесом, полиморфной экссудативной эритемой, импетиго, везикулезным риккетсиозом (табл. 1).
Большое место в терапии больного занимают гигиенические мероприятия, цель которых — предотвращение вторичной инфекции. В период высыпания и лихорадки требуется соблюдение постельного режима. Элементы сыпи смазывают раствором анилиновых красителей: 1-2% водным или спиртовым растворами бриллиантового зеленого, генцианового фиолетового, метиленового синего. Очень хорошо смазывать элементы сыпи водными растворами марганцовокислого калия в разведении 1:5000 или 2-3% йодной настойки. При поражении слизистых полости рта необходимо полоскание слабым раствором марганцовокислого калия. Афты смазывают раствором бриллиантового зеленого. Эффективна обработка 3% раствором перекиси водорода. Для уменьшения зуда кожу можно смазывать глицерином, обтирать водой с уксусом или спиртом. Показаны антигистаминные препараты (псило-бальзам, фенистил). При тяжелой форме заболевания с выраженными симптомами интоксикации проводится дезинтоксикационная терапия. Эффективны в отношении лечения ветряной оспы противовирусные препараты (ацикловир, видарабин) (табл. 2). Антибиотики при ветряной оспе назначают в случае присоединения вторичной бактериальной инфекции и гнойных осложнений.
Общая профилактика ветряной оспы заключается в своевременной диагностике, ранней изоляции больного с последующим проветриванием и влажной уборкой помещения. Изоляция больного прекращается через 5 дней после появления последнего свежего элемента сыпи. Дети до 7 лет, вступавшие в контакт с больными ветряной оспой, не болевшие и посещающие детские учреждения, изолируются до 21-го дня с момента контакта.
- Зубик Т. М. и др. Дифференциальная диагностика инфекционных болезней. — Л., 1991.
- Руководство по инфекционным болезням // Под ред. Ю. В. Лобзина. — СПб., 2001.
- Юнусова Х. А., Шамсиев Ф. С. Ветряная оспа. — М., 1999.
- Баран В. М., Талапин В. И. Фармакотерапия инфекционных болезней. — Минск, 1995.
- Детские инфекционные болезни // Под ред. В. В. Фомина. — Екатеринбург, 1992.
- Беренбейн Б. А. и др. Дифференциальная диагностика кожных болезней. — М., 1989.
- Соринсон С. Н. Неотложные состояния у инфекционных больных. — Л.: Медицина, 1990.
Т. К. Кускова, кандидат медицинских наук
Е. Г. Белова, кандидат медицинских наук
Т. Э. Мигманов, кандидат медицинских наук
Московский медико-стоматологический университет
источник
- Авторы: Тимченко В.Н. 1 , Каплина Т.А. 1 , Баннова С.Л. 1 , Субботина М.Д. 1 , Суховецкая В.Ф. 1 , Булина О.В. 1
- Учреждения:
- ФГБОУ ВО «Санкт-Петербургский государственный педиатрический медицинский университет» Минздрава России
- Выпуск: Том 9, № 1 (2018)
- Страницы: 100-105
- Раздел: Статьи
- URL:https://journals.eco-vector.com/pediatr/article/view/8742
- DOI:https://doi.org/10.17816/PED91100-105
Ветряная оспа может быть как приобретенной, так и врожденной. В статье представлены сведения о заболеваемости ветряной оспой по Санкт-Петербургу. Показано, что среди детского населения наиболее часто болеют дети в возрасте от 3 лет до 6 лет, а также рассмотрены краткая этиология вируса ветряной оспы, клиническая картина с описанием типичной и атипичных форм болезни. Воздушно-капельный путь передачи и высокая контагиозность ветряной оспы увеличивают риск заражения серонегативных беременных, который составляет 50 %. Установлено, что на 1000 родов приходится от 1 до 5 случаев ветряной оспы. Описаны особенности инфекции у беременных и плода, тяжесть внутриутробного заражения, зависящие от сроков инфицирования. Кроме того, течение ветряной оспы и летальность зависят от возможности передачи от матери к ребенку защитных специфических материнских антител. Представлены характеристика синдрома ветряной оспы и неонатальной ветряной оспы, а также неспецифические клинические проявления инфекционного процесса у новорожденного. Описано собственное клиническое наблюдение врожденной ветряной оспы у 6-дневного ребенка, который родился от матери, заболевшей за четыре дня до родов. Включение в комплексную терапию детей с врожденной ветряной оспой рекомбинантного интерферона-α2β с антиоксидантами (виферон суппозитории ректальные) способствует быстрой положительной динамике клинических симптомов, более легкому течению, предупреждает наслоение острых респираторных инфекций, снижает материальные затраты на лечение.
Ветряная оспа (Varicella) — острое инфекцион ное заболевание, передающееся воздушно-капельным путем, характеризующееся лихорадкой, умеренно выраженной интоксикацией и распространенной пятнисто-везикулезной сыпью [8]. Возбудителем ветряной оспы является ДНК-со держащий вирус Varicella Zoster (VZV), который принадлежит семейству α-герпесвирусов и вызывает ветряную оспу и опоясывающий герпес [1, 4, 6, 8, 10, 12, 16].
Ветряная оспа — типичная детская инфекция. Большинство населения переболевает ею до 14 лет. Заболеваемость ветряной оспой до сих пор сохраняется на стабильно высоком уровне, болеют дети различного возраста, в том числе новорожденные, а также взрослые [7, 11]. Заболеваемость ветряной оспой у детей дошкольного возраста, по данным Роспотребнадзора, по Санкт-Петербургу представлена на рис. 1.
Рис. 1. Заболеваемость ветряной оспой у детей дошкольного возраста в Санкт-Петербурге (на 100 тыс. чел.)
В большинстве случаев заболевание протекает в легкой и среднетяжелой формах и заканчивается клиническим выздоровлением. Однако существуют атипичные формы ветряной оспы (геморрагическая, гангренозная, рудиментарная, пустулезная, буллезная, висцеральная), при которых возможен неблагоприятный прогноз. Атипичные формы ветряной оспы встречаются у новорожденных, детей старшего возраста с тяжелыми иммунодефицитными состояниями и/или соматическими заболеваниями (нарушение свертывающей системы крови, гемобластозы), кахексией, которые нередко протекают достаточно тяжело и заканчиваются летальным исходом [6, 8–11, 16].
В связи с высокой контагиозностью инфекции существует риск заражения серонегативных беременных, он составляет около 50 %. Установлено, что на 1000 родов приходится от 1 до 5 случаев заражения ветряной оспы [8]. В то же время трансплацентарная передача VZV может приводить к спонтанному прерыванию беременности и/или гибели плода [18]. При инфицировании с 8-й по 20-ю неделю гестации вероятность развития фетального ветряночного синдрома составляет до 2 %, который проявляется поражением центральной нервной системы (пороки развития, ДЦП, микроцефалия, судорожный синдром, эпилепсия и др.), нейросенсорной тугоухостью, поражением органа зрения (хориоретинит, увеит, помутнение хрусталика, катаракта и др.), пороками развития кожи (кожные дефекты, гипопигментация, рубцы), поражением конечностей (аномалии развития, гипоплазия, атрофия мышц) [5, 8, 10, 13–15, 17, 19].
Особую актуальность ветряная оспа представляет у новорожденных детей. Различают синдром врожденной ветряной оспы (ветряночная фетоэмбриопатия) в случае инфицирования с 5-й по 24-ю неделю беременности и неонатальную ветряную оспу при заболевании беременной за несколько дней до родов (4–5 дней) и за несколько дней после родов (1–2 дня) [1–3, 17, 18].
В случае заболевания матери ветряной оспой за 4–5 дней до родов и в течение 1–2 дней после родов риск неонатальной ветряной оспы составляет 20 %, риск летального исхода новорожденного — 20–25 %, так как ребенок не успевает получить трансплацентарно материнские антитела. При заболевании матери ранее 5 дней до родов риск инфекции для новорожденного составляет 20–50 %, однако риск летального исхода и тяжести ветряной оспы у новорожденного отсутствует, так как ребенок получает специфические антитела от матери [2, 3, 6, 14, 15].
Клиника врожденной ветряной оспы появляется в течение 11 дней периода новорожденности. Инкубационный период укорачивается до 6–16 дней. Чаще заболевание протекает в среднетяжелой и тяжелой формах, возможно развитие генерализованного течения с поражением висцеральных органов (легких, миокарда, кишечника и др.) и развитием бактериальных осложнений [5]. Реже встречаются легкие формы болезни. При инфицировании матери более чем за 5–10 дней до родов у новорожденных первые клинические признаки ветряной оспы появляются сразу после рождения, в этом случае течение болезни более легкое за счет трансплацентарной передачи специфических антител от матери [7, 9–11].
При инфицировании ребенка в первые двое суток после родов развивается типичная клиническая картина ветряной оспы различной степени тяжести. Летальность при этом достигает 30 % [2, 3, 6, 15, 19].
Неспецифическими клиническими проявлениями инфекционного процесса у новорожденного могут быть снижение аппетита, вялость, задержка прибавки массы тела, гипотрофия, бледность или иктеричность кожи, респираторные нарушения, желудочно-кишечная симптоматика, кардиоваскулярные расстройства, признаки поражения ЦНС, гематологические отклонения [2, 14, 18].
Девочка А., 6 дней (20.05.2017 г. р.), переведена из СПб ГУЗ (роддом № 9), доставлена скорой медицинской помощью с диагнозом «ВАИ (внутриутробная антенатальная инфекция) с поражением кожи» в ДГКБ № 5 им. Н.Ф. Филатова. Заключительный диагноз: «Врожденная ветряная оспа от 21.05.17 с вторичным инфицированием элементов. Неонатальная желтуха».
Ребенок от первой беременности, протекавшей на фоне гипотиреоза, кандидозного кольпита, вагинита, ОРВИ на 34-й неделе беременности. Роды первые на 39-й неделе, самостоятельные, масса тела при рождении — 2800 г, длина — 50 см, окружность головы — 36 см, окружность груди — 37 см, оценка по шкале Апгар 8/9 баллов. Вакцинация против вирусного гепатита В и туберкулеза не проводилась. В биохимическом анализе крови (25.05.17) общий билирубин — 224 мкмоль/л. Ребенка планировали выписать из роддома, но мать обнаружила элементы сыпи на волосистой части головы.
Из анамнеза болезни матери известно, что 17.05.17 на фоне нормальной температуры тела появился зуд в области волосистой части головы, затем мать заметила единичные элементы сыпи на лице и животе размером до 5 мм, на слизистых оболочках полости рта элементы сыпи отсутствовали. Со слов матери, контактов с инфекционными больными не было. После амбулаторного обращения к дерматологу был поставлен диагноз «Дерматит беременных». При дальнейшем лабораторном обследовании у матери выявлены антитела класса IgM к VZV.
Из анамнеза болезни ребенка известно, что 21.05.17 появились единичные высыпания на лице. 22.05.17 мать заметила обильные элементы (пятна, папулы, везикулы) на волосистой части головы. В динамике элементы сыпи распространились на туловище и конечности. Температура тела — 36,6 °C. Катаральных явлений (ринит, кашель) не отмечалось. Ребенок находился на грудном вскармливании, сосал активно, в весе прибавлял.
26.05.17 ребенок поступил по переводу из роддома № 9 в ДГКБ № 5 им. Н.Ф. Филатова на 6-й день болезни с жалобами на повышение температуры тела до 37,4 °C, с обильными высыпаниями на волосистой части головы, туловище и конечностях. Масса тела при поступлении — 2980 г, состояние средней степени тяжести. Большой родничок размером 1,5 × 1,5 см на уровне костных краев. Сознание ясное, рефлексы новорожденных живые. Кожные покровы иктеричные, на волосистой части головы, туловище, конечностях полиморфные ветряные элементы (папулы, везикулы, единичные корочки), шелушение кожи стоп и кистей. На слизистой оболочке полости рта и половых органов элементов не выявлено. Язык умеренно обложен беловатым налетом. Периферические лимфатические узлы мелкие, эластичные, подвижные, до 0,5 см. ЧСС — 150 ударов в минуту, тоны сердца звучные, ритмичные. ЧД — 46 ударов в минуту, дыхание пуэрильное, проводится во всех отделах легких, хрипов нет. Живот мягкий, безболезненный, доступен глубокой пальпации, печень +1,0 см, селезенка не увеличена. Пупочный остаток отпал, под сухой геморрагической корочкой. Диурез не нарушен, стул до 6 раз кашицеобразный, желтый.
27.05.17 (7-й день болезни) самочувствие удовлетворительное, не лихорадит. У ребенка на всех участках тела отмечались обильные элементы ветряночной сыпи в виде папул, везикул, на лице и руках появились единичные пустулезные элементы. При этом на слизистых оболочках полости рта и половых органах высыпаний не обнаружено.
28.05.17 (8-й день болезни) состояние и самочувствие прежние, не лихорадит (температура — 36,6 °C). Обильные элементы ветряночной сыпи (папулы, везикулы) отмечались на всех участках тела, наросли инфицированные элементы (пустулы). Высыпаний на слизистых оболочках полости рта и половых органах не обнаружено.
29.05.17 (9-й день болезни) самочувствие удовлетворительное, ребенок активный, сосет хорошо, в весе прибавил 126 г.
31.05.17 (11-й день болезни) состояние и самочувствие девочки удовлетворительное, не лихорадит. Наблюдались подсыхающие элементы ветряночной сыпи на всех участках тела.
Вторичные элементы сыпи (корочки) отмечались на 12-е сутки болезни.
Ребенок выписан в удовлетворительном состоянии на 13-е сутки под наблюдение участкового педиатра. Клинический анализ крови ребенка представлен в табл. 1.
Таблица 1 (Table 1). Клинический анализ крови ребенка Clinical blood test
источник