В 1768 году в Петербург был срочно приглашен знаменитый английский доктор Димсдейл, который успешно сделал прививку от оспы императрице Екатерине II и наследнику престола, будущему императору Павлу I. Незадолго до этого от оспы скончался 15-летний император Петр II, поэтому перепугавшийся русский двор обратил столь пристальное внимание на предохранительные оспенные прививки. К слову, крестьянский мальчик Марков, который дал материал для этой прививки царственным особам, был возведен в дворянское сословие. Эта была натуральная (черная) оспа, массовые эпидемии которой уносили в те далекие времена огромное количество человеческих жизней. В XX веке натуральная оспа в нашей стране была ликвидирована, а сегодня делают прививки только от ветряной оспы.
Большинство людей считает ветряную оспу, или ветрянку, довольно безобидной детской инфекцией. Ветряная оспа – распространенное заболевание, которым многие переболели, особенно в раннем возрасте. Как правило, ветрянка у маленьких детишек протекает достаточно легко, без особых осложнений. Это заболевание вызывает вирус, который относится к группе вирусов герпеса. Ветряная оспа очень легко передается от больного человека здоровому воздушно-капельным путем. При заражении этим вирусом появляются недомогание, зудящие пузырчатые кожные высыпания, повышается температура. Со временем сыпь проходит и не оставляет следов на коже.
Вполне естественно, что многие люди задаются вопросом: если ветрянка является банальной детской инфекцией, то нужно ли делать прививку от оспы? Медиками зарегистрировано, что приблизительно 5% случаев заболевания ветряной оспой протекает с серьезными осложнениями в виде воспаления легких, поражения нервной системы, менингита или менингоэнцефалита (воспаление головного мозга). Кроме того, вирус ветряной оспы полностью не удаляется из организма переболевшего человека, он перемещается в спинной мозг, где «засыпает». После воздействия стрессовых ситуаций или переохлаждения вирус может «проснуться» и вызвать опоясывающий лишай.
Обычно риск возникновения осложнений существует у людей с иммунодефицитными состояниями, включая сахарный диабет, ВИЧ-инфекцию, бронхиальную астму, аллергические заболевания. Поэтому, прививка от оспы позволяет существенно снизить угрозу заболевания ветрянкой и обеспечить индивидуальную защиту особо уязвимого контингента людей.
В настоящее время обязательная вакцинация против ветряной оспы в календаре профилактических прививок нашей страны не предусмотрена, но прививку можно получить на платной основе. В практике используются вакцина «Варилрикс», изготовленная в Бельгии, и вакцина «Окавакс» японского производства. Эти препараты содержат живой вакцинный вариант вируса и зарегистрированы в Министерстве здравоохранения России.
Для формирования защиты от ветрянки детям в возрасте от 12-ти месяцев до 13-ти лет необходимо ввести 0,5 миллилитров вакцины. После 13-ти лет и старше делают две аналогичные прививки с интервалом между введениями, составляющим 6 – 10 недель. Длительность защиты – 20 лет и более.
Вообще, рекомендуемым возрастом введения прививки от оспы считается 12 – 15 месяцев жизни ребенка. Поэтому обычно вакцина против ветряной оспы вводится одновременно с вакцинами от кори, краснухи, эпидемического паротита. Вакцина от ветряной оспы вводится подкожно в наружную часть плеча, под лопатку или в переднюю поверхность бедра. Иногда после введения прививки наблюдаются общие поствакционные реакции или местные, выраженные в виде уплотнения и небольшого покраснения в месте укола.
Необходимо отметить высокую эффективность прививки от оспы. Если непривитый ребенок находился в контакте с больным ветрянкой, ему необходимо ввести вакцину в течение 3 – 4 дней с момента контакта. Такая быстрая вакцинация позволяет практически полностью предупредить заболевание.
Вакцинация против ветряной оспы уже планируется для включения в обязательный календарь прививок. Берегите себя!
источник
Ветряная оспа – это инфекционное заболевание, которое можно предотвратить с помощью вакцины.
Давайте посмотрим, из чего состоит это лекарство и как оно работает. Кроме того, проанализируем его эффективность у взрослых и детей, и каковы побочные эффекты вакцины.
Вакцина против ветряной оспы представляет собой раствор, содержащий химически ослабленный живой вирус ветряной оспы (способность размножаться ограничена в несколько раз).
Как таковые, эти вирусы не способны вызвать полноценную болезнь, но могут быть полезными, чтобы быть распознанными иммунной системой, которая сохранит их в своей памяти и будет готова к отражению реальной атаки вируса.
Вакцина против ветряной оспы появилась в продаже в начале девяностых, и продаётся в двух возможных формах:
- Специально против ветряной оспы
- Тетравалентная MRPV вакцина, которая позволяет за один раз провести профилактику заражения сразу четырех заболеваний: кори, краснухи, эпидемического паротита и ветряной оспы.
| Через какое время после выздоровления делается прививка от оспы | Заболевание |
| Сразу после выздоровления | Анемия вследствие дефицита железа, фолиевой кислоты, витамина В12 и т.д. |
| Бронхит | |
| Через 2 месяца | Любая острая патология |
| Ожоги | |
| Герпетические высыпания на коже | |
| Ветряная оспа | |
| Гнойничковые поражения кожи | |
| Хронический тонзиллит | |
| Аденоиды | |
| Любые операции | |
| Через 3 месяца | Хронический отит |
| Через полгода | Инфекционный гепатит (за исключением С) |
| Инфекция, вызванная менингококком | |
| Хронические инфекции, в том числе сепсис | |
| Патология желчевыводящих протоков | |
| Токсическое поражение почек (отравление солями тяжелых металлов и т.д.) | |
| Аллергические реакции | |
| Через год | Хроническое воспаление легких |
| Через три года | Пиелонефрит |
При наличии некоторых заболеваний прививка от оспы может быть поставлена только после осмотра узким специалистом, который оценит состояние человека, и способность адекватно перенести вакцинацию. К состояниям, при наличии которых необходим обязательный допуск специалиста к прививке от оспы, относят следующие:
- гидроцефалия;
- синдром Дауна;
- болезнь Литтля;
- травматические повреждения центральной нервной системы;
- судороги в прошлом, на фоне высокой температуры;
- патология психики;
- гипертония;
- порок сердца;
- стенокардия.
Осложнения прививки от натуральной оспы развиваются исключительно на фоне недиагностированных состояний организма, при которых вакцинация должна была быть отложена, или противопоказана в принципе. Основой развития осложнений после прививки от черной оспы является наличие любых аллергий и иммунодефицитов любого происхождения.
Прививка от натуральной оспы может привести к развитию следующих осложнений:
- генерализованная вакциния (появление множественных оспенных высыпаний);
- некротическая и гангренозная вакциния (отмирание тканей в области появления оспенных высыпаний на различных участках кожи);
- вакцинальная экзема;
- менингоэнцефалит;
- энцефаломиелит;
- полирадикулоневрит;
- обострение любых имеющихся хронических патологий.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник
Натуральная оспа – одна из двух инфекционных болезней, которую человечество смогло победить путем иммунопрофилактики. С 80-х годов прошлого века плановая вакцинация от заболевания была отменена в календарях всех стран. Однако возбудитель по-прежнему сохраняется в научно-исследовательских лабораториях, чтобы при необходимости иметь материал для создания прививки. Отсутствие иммунитета и тяжелое течение заболевания требуют проведения специальной профилактики у работников станций и контактных людей. Для создания активной защиты проводится вакцинация живым и ослабленным материалом возбудителя.
Прививание людей от оспы проводится в 2 этапа с последующей ревакцинацией через каждые 5 лет. На первом этапе используется инактивированный материал, который способствует выработке иммунитета без возможности развития заболевания. Второй этап подразумевает использование живого возбудителя, который формирует напряженный иммунитет с постоянной циркуляцией активных антител – вируснейтрализующих белков.
Важно! Первичное использование прививки с убитым возбудителем препятствует развитию оспы после введения живой
На втором этапе используется вакцина оспенная живая сухая. Препарат выпускается в таком комплекте: порошок и растворитель для накожного и внутрикожного введения.
В одном флаконе порошка находится не менее 1 000 000 оспообразующих единиц, для стабилизации которых используется пептон. Вещество представлено пористой массой, цвет которой варьирует от белого до светло-желтого.
Растворитель представлен 50%-м раствором глицерина по 0,3 мл в ампуле – прозрачная бесцветная жидкость без запаха. Препарат выпускается в комплектах по 10 и 20 доз вакцины в одном флаконе.
Прививка для оспы с живым возбудителем представлена концентратом вируса, культивированного на коже молодых телят. Патологический материал обрабатывается раствором антисептика (хлоргексидина биглюконата) для обезвреживания бактериальных микроорганизмов.
Введение возбудителя, полученного от телят, в организм человека через кожу вызывает местные и общие изменения. После первого этапа вакцинации в крови циркулируют антитела, выработанные на инактивированный антиген. После вторичного попадание живого вируса, происходит местная воспалительная реакция с миграцией клеток крови и вируснейтрализующих белков в очаг поражения (место введения).
Система макрофагов поглощает вирус и пораженные клетки, предоставляя возможность лимфоцитам выработать достаточное количество новых антител в ответ на попадание антигена. Адекватная концентрация белков полностью нейтрализует вирус оспы в организме человека и создает напряженный иммунитет на 5 лет (путем циркуляции антител в крови).
После 1980-го года вакцинация от оспы проводится отдельным категориям населения, которые имеют непосредственный риск заражения.
Живая оспенная прививка используется для профилактики заболевания у:
- Работников эпидемиологического надзора.
- Работников (врачей, лаборантов, технического персонала) вирусологических лабораторий.
- Медицинского персонала, работающего в очаге заражения.
- Контактным лицам.
После 2000 года вакцинация от оспы не проводится персоналу инфекционных стационаров.
Живая оспенная вакцина вводится для профилактики и иммунизации населения накожным путем.
Первое введение препарата (при одномоментной вакцинации) и второй этап двухэтапной иммунизации проводится с использованием специальных инструментов:
- Оспенного пера – тонкий скарификатор для создания неглубокого надреза кожи.
- Бифуркационная игла – с раздвоенным концом.
Прививка против оспы вводится на боковой поверхности плеча (чаще всего – левого), отступив 10 см от сустава. Непосредственно перед вакцинацией место обрабатывается антисептиком (например, спиртом). Для разведения 1 флакона с препаратом используется весь объем растворителя, полученная жидкость с помощью стеклянной палочки наносится на поверхность плеча (общая площадь 0,5-1 см2).
В случае использования оспенного пера – врач делает разрез 5 мм в области нанесения препарата. Вакцина втирается в область надреза в течение 5 минут, после чего рана остается открытой на 10 минут.
Важно! Царапина не должна кровоточить. Попадание возбудителя в кровь сопровождается высоким риском развития осложнений
При использовании бифуркационной иглы в области нанесения вакцины делают 5 двойных уколов (для ревакцинации – 15) на площади 1см2, после чего оставляют поверхность открытой на 10-15 минут.
По истечению времени на область введения препарата накладывается стерильная марлевая повязка. Оценка эффективности процедуры проводится на 8-й день.
После вакцинации от натуральной оспы в месте введения препарата формируются местные изменения:
- На 3-4-й день – небольшой отек и увеличивающийся в размерах узелок (папула) на фоне покраснения кожи.
- 6-й день – формирование полостного образования на месте папулы – везикула. Внутри элемента – прозрачная серозная жидкость.
- 7-й день – расширение зоны гиперемии (покраснения) кожи.
- 8-й день – трансформация везикулы в пустулу (гнойничок). Местные изменения наиболее выражены, поэтому учет реакции проводится на 8-й день.
После угасания воспаления (с 10-го дня) формируется корочка, которая отпадает к концу 3-й недели и формируется плотный рубец диаметром до 10 мм.
Использование в препарате живого возбудителя сопровождается риском развития осложнений и вакцин-ассоциированного заболевания, поэтому существуют противопоказания для использования живой прививки от оспы.
Вакцинация не проводится:
- Детям до года.
- Женщинам во время беременности (все 9 месяцев) и лактации.
- Аллергия на любой из компонентов препарата.
- Тяжелые аллергические реакции в анамнезе: анафилактический шок, генерализированная крапивница, ангионевротический отек Квинке.
- Детский церебральный паралич, болезнь Дауна.
- Системные заболевания соединительной ткани (склеродермия, дерматомиозит, узелковый периартериит, ревматоидный артрит и др.).
- Бронхиальная астма.
- Хронический гломерулонефрит.
- Злокачественные новообразования.
- Тяжелые иммунодефициты: болезнь Бруттона, синдром Ди-Джорджи, ВИЧ-инфекция и др.
Существуют относительные противопоказания, при которых вакцинация проводится после компенсации состояния больного:
- Сахарный диабет.
- Гипотиреоз и тиреотоксикоз (сниженная или повышенная функция щитовидной железы).
- Инфаркт миокарда, острое нарушение мозгового кровообращения (инсульт).
- Болезнь Аддисона – недостаточность надпочечниковых желез.
- Врожденные ферментопатии.
Совет врача. Прививка не рекомендуется пациентам, которые принимают системно химиотерапевтические препараты или глюкокортикоиды. После длительного курса антибиотиков вакцинация разрешена через 21 день
Возникновение местных или системных реакций организма после вакцинации связано с индивидуальными особенностями пациента и вирулентностью возбудителя. В норме иммунная система человека вызывает каскад химических изменений, которые направлены на формирование иммунитета.
Физиологические реакции организма на прививку от оспы:
- Локализованная гиперемия (покраснение) и боль в области введения.
- Регионарный аксиллярный лимфаденит (воспаление подмышечных лимфатических узлов).
- Общая слабость, недомогание и головная боль.
- Повышение температуры до 38,5° С.
Важно! После прививки от оспы нередко на месте введения препарата развиваются воспалительные изменения, которые в норме исчезают в течение 7 дней
Осложненная вакцинация сопровождается выраженными изменениями и патологическими реакциями организма, которые требуют медицинской помощи:
- Развитие оспы (аутоинокуляция, вакциния) – чаще всего возникает при попадании возбудителя в кровь во время неправильно выполненной процедуры. Лечение заболевания проводится специальным иммуноглобулином, дезинтоксикационными мероприятиями и антигистаминными средствами.
- Некроз или гангрена в области плеча – отмирание тканей обусловлено повышенной реактивностью организма привитого человека. Состояние требует хирургического лечения и антибиотикотерапии.
- Вакцинальная экзема – везикуло папуллезная сыпь, которая возникает на разных участках тела (не зависимо от места введения вакцины). Лечение подразумевает использование антибиотиков широкого спектра, антигистаминных препаратов и противооспенного иммуноглобулина.
- Энцефалопатия, судорожный синдром – патология с нарушением сознания, клоническими судорогами на фоне высокой температуры.
- Менингоэнцефалит – воспаление ткани мозга и оболочек.
Возникновение неврогенных осложнений связано с повреждением гематоэнцефалического барьера и проникновением возбудителя в ткани мозга.
Высокая контагиозность (заразность) натуральной оспы и использование для профилактики заболевания материала живого возбудителя определяет условия вакцинации для людей разных категорий.
Сроки введения вакцины и доза
Острые инфекционные патологии
Полная доза через 2 месяца после выздоровления
Сепсис, менингококцемия, вирусные гепатиты А, В
Через 6 месяцев стойкой ремиссии или выздоровления
После завершения активной фазы заболевания (с разрешения фтизиатра)
Гипертоническая болезнь, компенсированные пороки сердца, стенокардия напряжения 1-2-го функционального класса
Через 6 месяцев достижения стойкой ремиссии (стабильности артериального давления, ограниченного количества болевых приступов)
ЛОР-заболевания (отит, синусит, тонзиллит)
Через 3 месяца после санации или операции
Пациентам с аллергическими реакциями (не на компоненты вакцины) – препарат вводится под прикрытием антигистаминных препаратов.
После открытия флакона и растворения порошка – препарат можно использовать в течение 6-ти часов. Для выполнения манипуляций используются стерильные одноразовые инструменты и перевязочный материал.
С целью предотвращения развития бактериальных осложнений в месте введения препарата используется ежедневная смена марлевой повязки в течение 10 дней. В этот период необходимо носить одежду с длинными рукавами из натуральных материалов, место укола нельзя чесать или тереть.
Снятая марля должна быть чистой и сухой. При появлении признаков гнойного или геморрагического (с примесью крови) содержимого – необходимо обратиться к врачу.
Совет врача. Использование препарата живой оспенной вакцины возможно через 30 дней после вакцинации от другого заболевания
Препарат сохраняется в недоступном для детей месте при температуре 2-8° С в течение 2-х лет, растворитель – 3-х лет.
Допускается изменение температурного режима при транспортировке: 9-20° С на термин не более 24 часов. После истечения срока хранения или при несоблюдении условий – использование препарата категорически запрещено.
источник
WAVE (Международный совет по вопросам профилактики и борьбы с ветряной оспой) создан в 2005 году на базе Европейской группы по вакцинации EuroVar. В состав Совета входят 14 экспертов, которые еще в 2010 году настоятельно рекомендовали России ввести прививку от ветряной оспы в Национальный календарь, мотивируя в первую очередь спасенными жизнями. Ну, и экономическими показателями заодно!
От ветрянки прививают с 1986 года в Японии, с 1988 года в Южной Корее, с 1995 года в США , и даже в Уругвае с 1999. Причем экономическая эффективность от двукратной вакцинации совпадает и в богатой Америке и бедной южно-американской стране.
Но, несмотря на то, что у вакцинации от ветрянки очень высокая экономическая привлекательность (дети болеют массово, их приходится госпитализировать, родителям оплачивать больничные листы на время лечения и карантина), денег на включение вакцины в Национальный календарь прививок у Российской Федерации не нашлось… Что ж, забота о здоровье детей – в первую очередь дело родителей. Но вот не слишком ли легкомысленно мы относимся к ветрянке? Узнаем немного больше о вакцине от этого заболевания!
Зимний период это всегда подъем эпидемических заболеваний, передающихся воздушно-капельным путем. Причин несколько:
- сезонность: грипп успевает дойти до нас из природного очага, Юго-Восточной Азии, к ноябрю;
- учебный год у детей: любой организованный коллектив это естественный резервуар возбудителей болезней;
- неблагоприятные климатические условия – мы больше времени проводим в закрытых помещениях, короткий световой день и экстремальные температуры, изменчивый климат подрывают адаптационные возможности организма, угнетают иммунитет.
Подъем заболеваемости ветрянкой также приходится на зимний период. Отношение к ветрянке довольно легкомысленное, большинство родителей убеждены, что ветрянкой надо переболеть, это не опасно, красишь папулы зеленкой и 21 день сидишь дома.
” А ведь заболевание это довольно неприятное, есть у него и опасные осложнения: ветряночный энцефалит (5% от всех заболевших), поражение роговицы глаза – кератит и генерализованная форма ветрянки, когда очень много пустул (ветряночных пузырьков) поражают большую площадь кожи, слизистых оболочек и покровов внутренних органов (ткани мозга при энцефалите — это частный случай). Заболевший может даже погибнуть от дыхательной, сердечной или надпочечниковой недостаточности (обычно — от всего сразу)!
Смертность невелика, но она есть. В США, в эпоху до массовой вакцинации, от ветряной оспы и ее осложнений умирало ежегодно 100-150 человек (при населении 400 млн человек), из них половина — здоровые дети в возрасте до 15 лет. Для сравнения: смертность от менингита в 2003 году в США составила 31 человек. Всего! С введением прививки в национальный календарь смертность от ветрянки упала до нуля.
Первая вакцина была получена в Японии, в конце 70-х годов прошлого века. Культуру взяли от мальчика по имени Ока. В разработке участвовал университет города Осака. Около сорока лет прошло от момента выделения ослабленного штамма профессором Такахаши до получения разрешения на массовую вакцинацию. И сегодня все имеющиеся противоветряночные вакцины в своей основе содержат штамм Ока: варилрикс и оковакс, комбинированная вакцина варивакс (последняя не зарегистрирована в РФ, нет разрешение на применение).
К сожалению, сейчас и оковакс на территорий РФ недоступен. По слухам вакцина на перерегистрации. Зато есть варилрикс!
- профилактика ветряной оспы с 12 месяцев, для детей, не болевших ветряной оспой и не привитых ранее;
- экстренная профилактика ветряной оспы у лиц, не болевших ветряной оспой и не привитых ранее, находившихся в тесном контакте с больными ветряной оспой (члены семей, врачи, средний и младший медицинский персонал, а также другие лица) первые 96 часов контакта.
Вакцины дотошно исследованы на эффективность и безопасность. И, по мнению независимых исследователей, ничем, кроме производителя не отличаются. В сотый раз повторю, как мантру, вакцинация не вызывает аутизм, не вызывает паралич, не приводит к инвалидности и смерти. А болезнь — может.
” Есть ведь еще и отдаленные плюсы – вакцинация от ветрянки защищает и от развития опоясывающего лишая. Это вирусное заболевание поражающее кожу и нервные окончания, имеет того же возбудителя – вирус герпеса III типа. После перенесенной ветрянки вирус долгие годы сохраняется в организме и при неблагоприятных условиях (снижение иммунитета, стресс, переохлаждение) активируется. Особенно тяжело протекает поражение лицевого нерва: со слезотечением и светобоязнью, выраженным длительным болевым синдромом и асимметрией лица. Заболевание плохо поддается терапии, имеет многолетнее упорное течение, сильно снижает качество жизни пациента.
Опоясывающим лишаем часто болеют люди со сниженным иммунитетом, беременные женщины и старики.
” Эффективность постэкспозиционной вакцинации (когда вам в детском саду сообщают, что сегодня Вася, друг вашего ребенка, не придет, у него ветрянка, и вы с порога разворачиваетесь и уходите в центр вакцинопрофилактики) составляет до 97% первые 72 часа.
Процент успешно вакцинированных ниже среди тех кто:
- Принимает ингаляционные кортикостероиды (астматики) – приблизительно 75%.
- Иммуно-скомпроментированных людей (с ВИЧ, принимающие препараты подавляющие иммунитет – например, после пересадки органов) — у них эффективность 60-70%.
Пока я уламывала медицинскую музу помочь сочинить рассказ о пользе прививок, не входящих в Национальный календарь вакцинации, пришла свежая новость из рассадника заразы – города Екатеринбурга. В преддверии новогодних праздников здесь предприняты карантинные меры по кори (прививка от которой, между прочим, входит в национальный календарь вакцинопрофилактики).
«Роспотребнадзор ввел в Екатеринбурге ограничительные мероприятия в связи с ростом заболеваемости корью. Непривитые от кори и не болевшие дети не смогут посещать общеобразовательные учреждения. Те же ограничения касаются преподавателей. Кроме того, запрещено проведение массовых мероприятий. Число заразившихся стремительно растет, на сегодняшний день зарегистрировано уже 60 случаев подозрения на корь. Несмотря на это, екатеринбуржцы продолжают массово отказываться от прививок, хотя вакцинация остается единственным способом защититься от заражения корью.»
Поэтому в заключение хочется процитировать доктора Витаутаcа Усониса, участник совета Европы по детским инфекционным болезням, который однозначно выразил отношение врачебного сообщества к профилактике ветрянки:
«Народное мнение, что ветрянка нужна, и каждый ребенок должен ей переболеть, существует до сих пор. Впервые эту мысль сформулировал более 1000 лет назад восточный мыслитель и врач Разес – оспа это переход от детства к взрослению, а ветряная оспа — проба перехода. Мы же должны говорить, что к любой болезни должно быть следующее отношение: если ее можно предотвратить, ее нужно предотвратить. Семья должна радоваться здоровому ребенку».
источник
Сегодня, при слове оспа каждому приходит на ум улыбающийся ребенок в мелких красных пятнах. Ветрянка — не особенно опасное заболевание, если им переболеть в детском возрасте. Однако всего пол века назад человечество вступило на трудный путь борьбы с другой, более опасной оспой — натуральной. На протяжении многих веков 1/6 — 1/8 часть всех заболевших натуральной оспой погибала. Прививка от оспы в нашей стране стала ставиться в 1924 году, а уже к 1936 году страшное заболевание было побеждено. Была еще одна незначительная вспышка в Москве в 1960 году, после чего в СССР перестали делать прививки от оспы в 1978 — 1982 году. Связано это было с тотальной массовой вакцинацией во всем мире и с тем, что в 1980 году ВОЗ объявил о ликвидации оспы.
На сегодняшний день прививка от черной (натуральной) оспы в России не ставится, иммунизация от оспы в России отменена. Вирус существует только в 2 лабораториях в мире: в США в CDC и в ГНЦ ВБ Вектор в России. В США последняя вакцинация среди военнослужащих проводилась в 2001 году в связи с опасениями применения вируса в качестве биологического оружия. Тем не менее, прививка от натуральной оспы существует и хранится на случай возобновления заболевания.
С 2020 года в национальный прививочный календарь вводится вакцинация от ветряной оспы. И сегодня прививки от оспы могут поставить все желающие. В странах, в которых прививка от ветрянки входит в прививочный календарь заболевают ветряной оспой всего 3% людей в легкой форме. Заболевание протекает без осложнений и сопутствующих смертей. Вакцинация против ветряной оспы необходима по ряду следующих причин:
- ветрянка может привести к летальному исходу;
- ветрянка может вызвать следующие осложнения: пневмонию, энцефалит, менингит, воспаление сосудов, инфекции крови, костей, сосудов, кожные инфекции. С возрастом летальность и риск осложнений увеличиваются до 50%;
- у 10-20% переболевших ветрянкой спустя годы заболевания возникает болезненный опоясывающий герпес;
- при заболевании в первые двадцать недель беременности и непосредственно перед родами ветрянка может вызвать патологии и поражения плода;
- заболевание может очень легко передаваться от человека к человеку. Заразиться можно даже в помещении, в котором 2 часа назад находился больной человек.
Как называется прививка от ветряной оспы? В России зарегистрированы 2 вакцины:
- французская вакцина Окавакс;
- бельгийская Варилрикс.
Оба препарата содержат ослабленные живые вирусы-Зостер. У обоих вакцин примерно одинаковая эффективность, но есть различия в количестве доз и в технике вакцинации.
И Окавакс и Варилрикс подходят и для профилактики заболевания и при необходимости вакцинации после контакта с больным ветряной оспой. Если ввести Варилрикс в течение 72 часов после встречи с больным, то заболевание будет эффективно предотвращено. Достоверно известно, что прививка поставленная в первые 3 дня после контакта более чем 90% случаев эффективна. На 4-е сутки ее эффективность снижается, но предотвращается развитие тяжелых форм инфекции.
Вакцина для профилактики ветряной оспы Окавакс ставится 1 раз в дозе 0,5 мл. В комплекте идут 2 флакона: с высушенными вирусами и с растворителем. Весь препарат вводится одномоментно. Обычно Окавакс ставится подкожно, в плечо, но можно поставить Окавакс и внутримышечно.
После Окавакса в течение 2 недель нельзя ставить любые препараты крови и иммуноглобулины, так как они снижают эффективность вакцинации. Окавакс можно ставить со всеми другими прививками в разные части тела, кроме БЦЖ. После любой другой прививки иммунизация Окаваксом проводится только через месяц.
Варилрикс лицензирован больше чем в 92 странах, в том числе в Германии, Великобритании, Франции, Италии, Испании, Канаде. На сегодняшний день поставлено больше одиннадцати миллионов прививок по всему миру.
Вакцина Варилрикс представляет собой комплект, состоящий из шприца, наполненного раствоителем и флакона с порошком. Варилрикс вводится в/м или подкожно в плечо. Необходимо сделать 2 прививки с промежутком в 1,5 – 3 месяца. Для профилактики после контакта ставится одна доза. Если ветрянка предотвращена, для выработки иммунитета ставится вторая доза через 1,5 – 2 месяца. Эффективность двух прививок составляет 98–100%. Варилрикс нельзя делать одновременно с БЦЖ и прививкой от бешенства. Если прививка ставится одновременно с другими, то вводятся они в разные участки тела.
После первой прививки от оспы через 1 – 3 недели может подняться температура и на коже может появиться сыпь. Это признаки активного формирования иммунитета, которые связаны с попаданием в организм живого вируса. Это не инфекция, а всего лишь ветряноподобные симптомы, которые проходят сами собой через несколько дней.
В случае, когда вакцинация от ветряной оспы была проведена человеку с низким иммунитетом (после перенесенного онкозаболевания, лечения кортикостероидами, химиотерапии и пр.) может проявиться заболевание в легкой форме. Такая ветрянка осложнений не вызывает практически никогда.
Нужно отметить, что как и после любой прививки, после прививки от ветряной оспы могут развиться некоторые неопасные локальные реакции. Отечность, краснота, уплотнение, небольшая болезненность — все это проявляется в первый день и проходит буквально через сутки-двое.
У 5% людей могут проявиться так называемые отсроченные реакции:
- небольшая температура;
- появление сыпи аналогичной, как при ветрянке;
- зуд кожи;
- недомогание;
- слабость;
- увеличение лимфоузлов.
Такие реакции могут развиться в течение 1-3 недель после прививки. Проходят реакции, как правило, самостоятельно и не требуют какого-либо лечения.
Чтобы уменьшить вероятность возникновения постпрививочных реакций не следует вакцинироваться в следующих случаях:
- при беременности и кормлении грудью, состояниях острого иммунодефицита, аллергических проявлениях после первой прививки — вакцинация не проводится;
- при ОРЗ и кишечных инфекциях — прививку от оспы можно ставить через 2-4 недели после выздоровления;
- после обострения хронических заболеваний — через месяц;
- после менингита — через полгода;
- за месяц перед проведением хирургических операций.
Некоторых беспокоит шрам от прививки от оспы. Образование шрама на месте укола считается нормальной реакцией организма, свидетельствующей об эффективности иммунизации. Шрам после введения вакцины от ветряной оспы образуется поэтапно. Сначала появляется припухлость с покраснением, потом формируется папула. Около папулы образуется красный ободок. Потом постепенно формируется везикула, покрывающаяся коростой.
После отпадения коросты на месте укола образуется рубец. Постепенно шрам на плече немного рассасывается и становится практически незаметным. Процесс может сопровождаться повышением температуры до 39°С, слабостью, головной болью, воспалением лимфоузлов.
Восприимчивость к вирусу у не привитого и не переболевшего человека очень высока: из 100 контактировавших с заболевшим человеком заболевают практически все. В каком возрасте вакцинируются от оспы? Вакцину можно поставить в любом возрасте, однако ВОЗ дает рекомендации ставить прививку от одного года до двух лет. Дети до 13 лет получают одну дозу вакцины.
Иммунитет после прививки работает до 30 лет. Программ ревакцинации от ветряной оспы не разработано, прививка ставится один раз. Однако в развитых странах периодически проводятся дополнительные иммунизации, когда прививку получают не привитые и не болевшие граждане. Это необходимо для уменьшения количества дикого вируса.
В России ревакцинация проводится только больным из группы риска, у которых эффективность прививок ниже.
К группам риска относятся:
- больные лейкозом;
- пациенты перед трансплантацией органов;
- онкобольные проходящие все виды лечения;
- лица, получающие иммунодепрессанты.
На сегодняшний день прививка от оспы ставится платно. То есть, человек может приобрести вакцину в аптеке и привезти ее в поликлинику, соблюдая правила транспортировки, где ее поставят бесплатно. Можно поставить в любом медицинском центре, где она есть.
источник
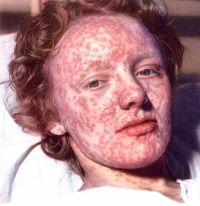 Сегодня массовая вакцинация от натуральной оспы в России не проводится, поскольку инфекция была ликвидирована еще в 1980 году. Однако есть ряд категорий людей, которые имеют потенциальный риск заразиться черной оспой ввиду особенностей своей работы. Эти люди относятся к группе риска, и прививаются от оспы в обязательном порядке. Согласно постановлениям Министерства Здравоохранения России, в настоящий период времени обязательная прививка от оспы делается следующим категориям людей:
Сегодня массовая вакцинация от натуральной оспы в России не проводится, поскольку инфекция была ликвидирована еще в 1980 году. Однако есть ряд категорий людей, которые имеют потенциальный риск заразиться черной оспой ввиду особенностей своей работы. Эти люди относятся к группе риска, и прививаются от оспы в обязательном порядке. Согласно постановлениям Министерства Здравоохранения России, в настоящий период времени обязательная прививка от оспы делается следующим категориям людей: