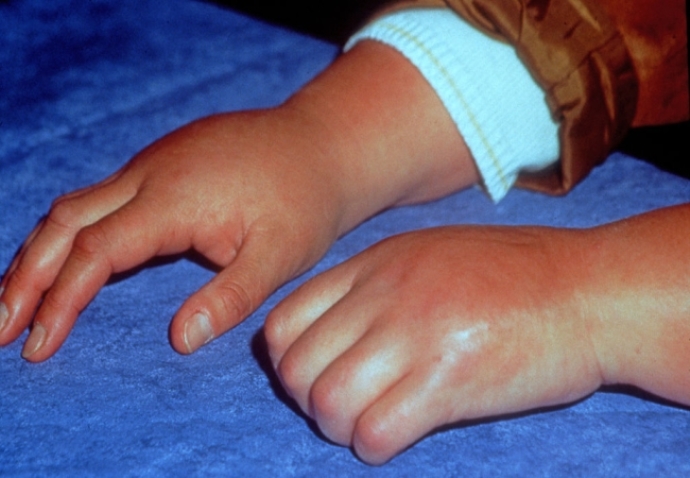
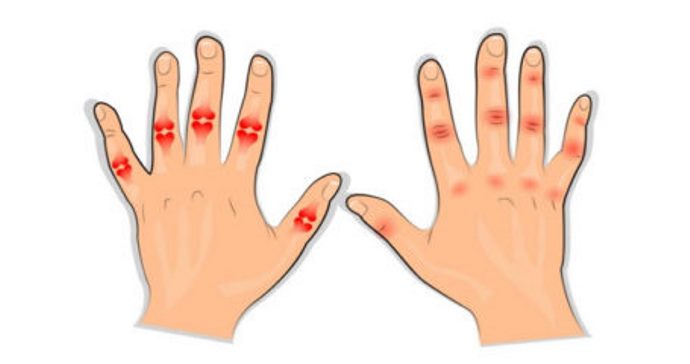
Обычно, артрит, проявляющийся болями, припухлостью, нарушением подвижности суставов – удел взрослых людей. Однако бывает, что на боль в коленных, локтевых суставах, в кистях рук или в стопах жалуется ребенок, тогда это тревожный сигнал: возможно, у ребенка развивается ревматоидный артрит, серьезное системное заболевание.
Ювенильный ревматоидный (идиопатический) артрит – что это за болезнь?
Ювенильный ревматоидный артрит (или Ювенильный идиопатический артрит- название, которое было принято международной лигой против ревматических заболеваний) — это отдельное заболевание, которое отличается от ревматоидного артрита взрослых как клиническими, так и лабораторными особенностями.
Ювенильный ревматоидный артрит (ЮРА) это системное мультифакторное заболевание: причина его до сих пор неизвестна, однако часто провоцирующим фактором является инфекция, которая, по- видимому, вызывает нарушение иммунной системы организма. Определенную роль играет наследственная предрасположенность: известно, что в тех семьях, где имеются случаи ревматических заболеваний, у детей чаще развивается ювенильный идиопатический артрит.
Ювенильный ревматоидный артрит имеет аутоиммунную природу: в ходе заболевания организм начинает «иммунную атаку» на собственную соединительную ткань. Поражаются преимущественно суставы.
Но поражение суставов – не единственное клиническое проявление ювенильного ревматоидного артрита. Заболевание очень многогранное, с разными проявлениями. Иногда поражаются глаза, вплоть до полной слепоты. При системной форме, когда в процесс вовлекаются внутренние органы, у ребенка развиваются такие симптомы, как сыпь, длительная лихорадка, а суставы при этом могут быть поражены слабо.
Как у ребенка можно заподозрить ревматоидный артрит?
Болезнь может появиться после респираторной инфекции, травмы, вследствие пережитого тяжелого стресса, изредка – после неправильно проведенной вакцинации. В ряде случаев провоцирующих факторов выявить не удается.
Если ребенок жалуется на боль в суставах (или только в одном суставе), и эта боль не проходит в течение 1-2 недель, — это повод обратиться к врачу-ревматологу.
Как диагностируется ревматоидный артрит?
К счастью, достижением последних лет стала быстрая диагностика системных заболеваний. Еще десять лет тому назад ребенок вынужден был обойти много врачей, и диагноз устанавливался уже тогда, когда состояние пациента становится достаточно тяжелым.
Сейчас, чтобы установить диагноз, требуется консультация специалиста — ревматолога и ряд исследований. Как правило требуется от месяца до полутора, чтобы установить ювенильный ревматоидный артрит, в таком случае диагноз считается поставленным своевременно.
При суставной форме ревматоидный артрит устанавливается по клинической картине: если в течение 2-3 недель у ребенка сохраняется боль, отечность, ограничение подвижности в суставах, скорее всего, у него ювенильный ревматоидный артрит.
При системной форме у ребенка наблюдаются симптомы, которые свойственны целому ряду заболеваний, сопровождающихся высокой лихорадкой. Поэтому, как правило, диагноз устанавливается методом исключения, с использованием лабораторных и инструментальных методов в условиях стационара.
Иногда у ребенка развивается кратковременный артрит, чаще после перенесенной вирусной инфекции (послевирусный артрит)– как осложнение после перенесенной инфекции. В этом случае, заболевание несет меньшую угрозу здоровью ребенка и проходит значительно быстрее: за несколько дней, за неделю. С послевирусным артритом, как правило, может справиться ваш участковый педиатр.
Еще одно частое заболевание, сопровождающееся воспалением суставов — это реактивный артрит, который развивается на фоне перенесенной кишечной или урогенитальной инфекции (иерсиниоз, дизентерия, сальмонеллез, хламидиоз.) Для выявления реактивного артрита требуется исследование на маркеры этих инфекций. Лечение с использованием антибиотиков позволит прервать это заболевание.
Иногда, из-за неясности симптомов, участковые педиатры при жалобе на суставы направляют ребенка к ортопеду, хирургу, физиотерапевту. К несчастью, подобная тактика только отнимает у пациента драгоценное время, и назначаемая терапия может только ухудшить его состояние. Важно, чтобы ребенка также как можно скорее посмотрел врач-ревматолог.
Когда ревматоидный артрит лечится в стационаре?
Ребенку показано лечиться в стационаре в одном из трех случаев:
1. У него подозрение на ювенильный ревматоидный артрит, требуется установить диагноз и подобрать терапию;
2. С целью контроля эффективности и безопасности терапии 1 раз в 6-12 месяцев;
3. Для проведения внутривенного лечения высокотехнологичными генно-инженерными биологическими препаратами.
При ревматоидном артрите целесообразна госпитализация, так как необходимо:
Исключить другие опасные заболевания. Иногда при системной форме ревматоидный артрит схож по симптомам с такими тяжелыми заболеваниями, как лейкоз, туберкулез. Наша задача – исключить эти тяжелые заболевания. Для этого проводится полноценное обследование.
Уточнить диагноз. Для этого ребенку придется сдать ряд анализов: кровь на маркеры активности заболевания, ревмапробы, с-реактивный белок, антинуклеарный фактор.
Оценить степень поражений. При суставной форме, в стационаре ребенку быстро сделают УЗИ, рентгенологическое исследование, при необходимости МРТ суставов, в зависимости от формы заболевания.
Обеспечить постоянное наблюдение за состоянием ребенка. Иногда при ревматоидном артрите состояние ребенка очень тяжелое, возникает угроза для его жизни. В такой ситуации необходимо, чтобы 24 часа в сутки рядом с ребенком находился врач, который следит за всеми изменениями его состояния.
Как долго будет проходить лечение?
Как правило, это заболевание требует длительного лечения. Мы используем, как и во всем мире, многоступенчатый метод: начинаем с простой и щадящей терапии, если она не помогает – переходим на следующую ступень, и так до тех пор, пока лечение не даст должного результата.
ЮРА- заболевание аутоиммунное. То есть, иммунная система организма перестает отличать некоторые собственные ткани организма от чужеродных, и начинает против них иммунную агрессию. Задача лечения – подавить эту агрессию.
На первом этапе — используются нестероидные противовоспалительные препараты, хорошо известные не только специалистам ревматологам — ибупрофен, диклофенак , мелоксикам и другие. Эта терапия, как правило проводится на этапе диагностического поиска и при обострении болевого синдрома. Ее назначение – уменьшение боли и других проявлений воспаления. Важно помнить что эти препараты не останавливают развитие заболевания и не предотвращают разрушение суставов, поэтому при ее неэффективности в течение 2-3 месяцев назначаются базисные препараты.
На втором этапе — назначаются базисные препараты — метотрексат или, значительно реже, другие иммуносупессивные препараты- сандиммун неорал, лефлуномид. Метотрексат является «золотым стандартом лечения ЮИА» и наиболее широко используется во всем мире для лечения ЮРА. При относительно нетяжелом течении заболевания и определенных клинических особенностях может быть использован препарат сульфасалазин.
На третьем этапе; при неэффективности метотрексата назначается генно- инженерная биологическая терапия — это препараты, блокирующие главные провоспалительные вещества, лежащие в основе развития заболевания. Терапия очень дорогостоящая и требующая постоянного контроля.
Несколько лет назад практически все аутоиммунные заболевания лечили при помощи гормональной терапии. Сейчас гормоны для лечения ЮРА используют намного реже и способами, позволяющими избежать влияния на развитие организма: при внутривенном и внутрисуставном введении, гормоны выводятся из организма в течение нескольких часов. Длительно и в виде перорально приема гормоны назначаются в исключительных случаях, при угрозе жизни.
Лечение от ревматоидного артрита – дорогостоящее?
Для пациента – нет. У большинства пациентов все лечение проводится в рамках полиса ОМС, пациенты получают все необходимые препараты. В случае тяжелых вариантов заболевания пациенты получают терапию высоких технологий — генно-инженерные препараты, которыми государство также обеспечивает бесплатно.
Можно ли полностью вылечиться от ревматоидного артрита?
Ювенильный ревматоидный артрит – это хроническое заболевание. Однако современная терапия позволяет достичь ремиссии, когда, получая препараты жизнь ребенка не будет ничем ограничена, примерно в трети случаев , при раннем начале современного лечения –есть шанс достигнуть даже безлекарственной ремиссии (то есть, ребенок будет жить полноценной жизнью, не принимая постоянно какие-либо препараты).
Обычно, если в течение двух лет после наступления ремиссии симптомы болезни не возвращается, мы постепенно отменяем поддерживающую терапию. В настоящий момент до 95% детей, у которых диагностирован ревматоидный артрит, избегают инвалидизации (еще 12-15 лет назад не становились инвалидами всего 40% детей).
При благоприятном исходе, после достижения ремиссии заболевания дети смогут танцевать, заниматься спортом и вести полноценный образ жизни. При этом не исключено, что во взрослом состоянии ревматоидный артрит снова даст о себе знать, изменить форму и проявление – поэтому стоит быть внимательными к своему здоровью.
источник
Ювенильный ревматоидный артрит – прогрессирующее деструктивно-воспалительное поражение суставов у детей, развившееся в возрасте до 16 лет и сочетающееся с внесуставной патологией. Суставная форма заболевания проявляется отеком, деформацией, контрактурой крупных и мелких суставов конечностей, шейного отдела позвоночника; системная форма сопровождается общими симптомами: высокой лихорадкой, полиморфной сыпью, генерализованной лимфаденопатией, гепатоспленомегалией, поражением сердца, легких, почек. Диагноз ювенильного ревматоидного артрита основан на данных клинической картины, лабораторного обследования, рентгенографии и пункции суставов. При ювенильном ревматоидном артрите назначаются НПВС, глюкокортикостероиды, иммунодепрессанты, ЛФК, массаж, физиопроцедуры.
Ювенильный (юношеский) ревматоидный артрит – диффузное заболевание соединительной ткани с преимущественным поражением суставов, развивающееся в детском и подростковом возрасте. Ювенильный ревматоидный артрит является самым распространенным заболеванием в детской ревматологии. Согласно статистике, он диагностируется у 0,05-0,6% юных пациентов во всем мире. Обычно патология проявляется не раньше двухлетнего возраста, при этом в 1,5-2 раза чаще встречается у девочек. Ювенильный ревматоидный артрит относится к инвалидизирующей ревматической патологии, часто приводит к потере трудоспособности уже в молодом возрасте.
Предположительно, к развитию ювенильного ревматоидного артрита приводит сочетание различных экзогенных и эндогенных повреждающих факторов и гиперчувствительность организма к их воздействию. Манифестации ювенильного ревматоидного артрита может способствовать перенесенная острая инфекция, (чаще всего, вирусная, вызванная парвовирусом B19, вирусом Эпштейна-Барра, ретровирусами), травма суставов, инсоляция или переохлаждение, инъекции белковых препаратов. Потенциально артритогенными стимулами могут выступать белки коллагена (типов II, IX, X, XI, олигомерный матриксный белок хряща, протеогликаны). Важную роль играет семейно-генетическая предрасположенность к развитию ревматической патологии (носительство определенных сублокусов HLA-антигенов).
Одним из ведущих звеньев патогенеза ювенильного ревматоидного артрита является врожденное или приобретенное нарушение иммунитета, приводящее к развитию аутоиммунных процессов. В ответ на воздействие причинного фактора образуются модифицированные IgG (аутоантигены), на которые происходит выработка аутоантител – ревматоидных факторов. Входя в состав циркулирующих иммунных комплексов, РФ запускает ряд цепных патологических реакций, приводящих к повреждению синовиальной оболочки и эндотелия сосудов, развитию в них негнойного хронического воспаления экссудативно-альтеративного, а затем пролиферативного характера.
Отмечается образование микроворсинок, лимфоидных инфильтратов, разрастаний грануляционной ткани (паннуса) и эрозий на поверхности суставного хряща, деструкция хряща и эпифизов костей, сужение суставной щели, атрофия мышечных волокон. Прогрессирующее фиброзно-склеротическое поражение суставов возникает у детей с серопозитивным и системным вариантом ювенильного ревматоидного артрита; приводит к необратимым изменениям в суставах, развитию подвывихов и вывихов, контрактур, фиброзного и костного анкилоза, ограничению функции суставов. Деструкция соединительной ткани и изменения в сосудах также проявляются в других органах и системах. Ювенильный ревматоидный артрит может протекать и при отсутствии ревматоидного фактора.
Ювенильный ревматоидный артрит — самостоятельная нозологическая единица, напоминающая ревматоидный артрит у взрослых, но отличающаяся от него по суставным и внесуставным проявлениям. Классификация американской коллегии ревматологов (AKP) выделяет 3 варианта ювенильного ревматоидного артрита: системный, полиартикулярный и олиго- (пауци-)артикулярный (типы I и II). На олигоартрит типа I приходится до 35-40% случаев заболевания, болеют в основном девочки, дебют — в возрасте до 4 лет. Олигоартрит типа II отмечается у 10-15% больных, в основном у мальчиков, начало – в возрасте старше 8 лет.
По иммунологическим характеристикам (наличию ревматоидного фактора) ювенильный ревматоидный артрит подразделяют на серопозитивный (РФ+) и серонегативный (РФ-). По клинико-анатомическим особенностям различают:
- суставную форму (с увеитом или без него) в виде полиартрита с поражением более 5 суставов или олигоартрита с поражением от 1 до 4-х суставов;
- суставно-висцеральную форму, включающую синдром Стилла, синдром Висслера-Фанкони (аллергосептический);
- форму с ограниченными висцеритами (поражением сердца, легких, васкулитом и полисерозитом).
Течение ювенильного ревматоидного артрита может быть медленно, умеренно или быстро прогрессирующим. Существует 4 степени активности ювенильного ревматоидного артрита (высокая — III, средняя — II, низкая – I, ремиссия – 0) и 4 класса заболевания (I–IV) в зависимости от степени нарушения функции суставов.
В большинстве случаев ювенильный ревматоидный артрит начинается остро или подостро. Острый дебют более характерен для генерализованной суставной и системной форм заболевания с рецидивирующим течением. При более распространенной суставной форме развивается моно-, олиго- или полиартрит, часто симметричного характера, с преимущественным вовлечением крупных суставов конечностей (коленных, лучезапястных, локтевых, голеностопных, тазобедренных), иногда и мелких суставов (2-го, 3-го пястно-фаланговых, проксимальных межфаланговых).
Возникают отечность, деформация и локальная гипертермия в области пораженных суставов, умеренная болезненность в покое и при движении, утренняя скованность (до 1 ч и более), ограничение подвижности, изменение походки. Маленькие дети становятся раздражительными, могут перестать ходить. Встречаются кистозные образования, грыжевые выпячивания в области пораженных суставов (например, киста подколенной ямки). Артрит мелких суставов рук приводит к веретенообразной деформации пальцев. При ювенильном ревматоидном артрите часто поражается шейный отдел позвоночника (боль и скованность в области шеи) и ВНЧС («птичья челюсть»). Поражение тазобедренных суставов развивается обычно на поздних стадиях заболевания.
Может отмечаться субфебрилитет, слабость, умеренная спленомегалия и лимфаденопатия, снижение массы тела, замедление роста, удлинение или укорочение конечностей. Суставная форма ювенильного ревматоидного артрита нередко сочетается с ревматоидным поражением глаз (увеитом, иридоциклитом), резким падением остроты зрения. Ревматоидные узелки характерны для РФ-положительной полиартрической формы заболевания, возникающей у детей старшего возраста, имеющей более тяжелое течение, риск развития ревматоидного васкулита и синдрома Шегрена. РФ-отрицательный ювенильный ревматоидный артрит возникает в любом детском возрасте, имеет сравнительно легкое течение с редким образованием ревматоидных узелков.
Системная форма характеризуется выраженными внесуставными проявлениями: упорной фебрильной лихорадкой гектического характера, полиморфной сыпью на конечностях и туловище, генерализованной лимфаденопатией, гепатолиенальным синдромом, миокардитом, перикардитом, плевритом, гломерулонефритом. Поражение суставов может проявиться в начальный период системного ювенильного ревматоидного артрита или спустя несколько месяцев, принимая при этом хроническое рецидивирующее течение. Синдром Стилла чаще наблюдается у детей дошкольного возраста, для него характерен полиартрит с поражением мелких суставов. Синдром Висслера-Фанкони обычно возникает в школьном возрасте и протекает с доминированием полиартрита крупных, в т. ч. тазобедренных суставов без выраженных деформаций.
Осложнениями ювенильного ревматоидного артрита являются вторичный амилоидоз почек, печени, миокарда, кишечника, синдром активации макрофагов с возможным летальным исходом, сердечно-легочная недостаточность, задержка роста. Олигоартрит типа I сопровождается хроническим иридоциклитом с риском потери зрения, олигоартрит типа II – спондилоартропатией. Прогрессирование ювенильного ревматоидного артрита приводит к стойкой деформации суставов с частичным или полным ограничением их подвижности и ранней инвалидизации.
Диагностика ювенильного ревматоидного артрита основана на данных анамнеза и осмотра ребенка детским ревматологом и детским офтальмологом, лабораторных исследований (Hb, СОЭ, наличие РФ, антинуклеарных антител), рентгенографии и МРТ суставов, пункции сустава (артроцентеза).
Критериями ювенильного ревматоидного артрита являются: дебют до 16 лет; длительность заболевания свыше 6 недель; наличие минимум 2-3-х признаков (симметричный полиартрит, деформации мелких суставов кистей, деструкция суставов, ревматоидные узелки, позитивность по РФ, положительные данные биопсии синовиальной оболочки, увеит).
Рентгенологическая стадия ювенильного ревматоидного артрита определяется по следующим признакам: I — эпифизарный остеопороз; II — эпифизарный остеопороз с сужением суставной щели, единичными краевыми дефектами (узурами); III — деструкция хряща и кости, многочисленные узуры, подвывихи суставов; IV — деструкция хряща и кости с фиброзным или костным анкилозом.
Лечение ювенильного ревматоидного артрита длительное и комплексное, начинается сразу после установления диагноза. В период обострения ограничивается двигательная активность (исключаются бег, прыжки, активные игры), запрещается пребывание на солнце. В питании ограничения касаются соли, белков, углеводов и жиров животного происхождения, сладостей. Рекомендуется пища с высоким содержанием растительных жиров, кисломолочная продукция с низкой жирностью, фрукты, овощи, прием витаминов группы В, РР, С.
Медикаментозная терапия ювенильного ревматоидного артрита включает симптоматические (противовоспалительные) препараты быстрого действия и патогенетические (базисные) средства. В острый период суставного синдрома назначаются НПВС (диклофенак, напроксен, нимесулид), при необходимости — глюкокортикостероиды (преднизолон, бетаметазон) внутрь, местно и внутрисуставно или в виде пульс-терапии. Длительное применение базисных препаратов-иммунодепрессантов (метотрексата, сульфасалазина) позволяет снизить потребность в симптоматических препаратах, предупредить прогрессирование, продлить ремиссию и улучшить прогноз ювенильного ревматоидного артрита.
Важным компонентом терапии ювенильного ревматоидного артрита является ЛФК, массаж, физиопроцедуры (лекарственный фонофорез, грязевые, парафиновые, озокеритовые аппликации, УФО, лазеротерапия) и лечение природными факторами. При выраженных деформациях суставов и развитии тяжелых анкилозов показано протезирование суставов.
Ювенильный ревматоидный артрит является пожизненным диагнозом. При адекватном лечении и регулярном наблюдении ревматолога возможна длительная ремиссия без выраженных деформаций и утраты функции суставов с удовлетворительным качеством жизни (учёба, работа по профессии). Риск обострения может сохраняться многие годы. Более неблагоприятный прогноз при раннем дебюте, непрерывно рецидивирующем течении, РФ+ полиартритной и системной формах ювенильного ревматоидного артрита, приводящих к развитию осложнений, выраженным ограничениям движений в суставах и инвалидизации. Для профилактики обострений ювенильного ревматоидного артрита нужно избегать инсоляции, переохлаждения, смены климатического пояса, ограничить контакты с инфекционными больными, исключить профилактические прививки и прием иммуностимуляторов.
источник
Ревматический артрит является одним из проявлений ревматизма. Современное и более правильное название этого заболевания – ревматическая лихорадка.
Острая ревматическая лихорадка (ревматизм, болезнь Сокольского-Буйо) – это системное воспалительное заболевание с преимущественной локализацией поражения в сердечно-сосудистой системе (кардит, формирование клапанных пороков сердца), развитием суставного (артрит), кожного (ревматические узелки, кольцевидная эритема) и неврологического (хорея) синдромов, возникающее на фоне иммунного ответа организма на антигены β-гемолитического стрептококка группы А и перекрёстной реактивности со схожими тканями организма человека.
Ревматический артрит в настоящее время встречается значительно реже, чем раньше. Но учитывая то, что в 20-30 годах прошлого века смертность от ревматизма доходила до 40%, а пороки сердца формировались в 50-75% случаев, то врачи по-прежнему с настороженностью относятся к данной патологии.
Заболевание, как правило, развивается у лиц, имеющих предрасположенность к нему. Обычно возникает у детей и подростков в возрасте 7-15 лет, чаще у девочек.
Ни в коем случае не следует путать ревматический артрит с ревматоидным. Помимо схожих названий и ряда лабораторных показателей, у этих процессов нет ничего общего. Подробнее о ревматоидном артрите вы можете прочитать в соответствующем разделе сайта.
В настоящее время доказано, что ревматизм возникает после перенесенной организмом инфекции, вызванной β-гемолитическим стрептококком группы А. Этот микроорганизм может служить причиной целого ряда заболеваний: скарлатины (при первом контакте организма с возбудителем), ангины, обычной острой респираторной инфекции (тонзиллита, фарингита) и других.
К предрасполагающим факторам возникновения ревматизма относят молодой возраст, переохлаждение, отягощенную наследственность. Доказана роль определенных генов в возникновении этого заболевания (наследование определенных вариантов гаптоглобина, аллоантигена В-лимфоцитов, антигенов HLA А11, В35, DR5, DR7, HLA А3, B15 и ряда других).
Считается, что за развитие заболевания отвечают токсико-иммунологические реакции. Стрептококк вырабатывает токсины, которые вызывают воспаление в клетках соединительной ткани, в том числе, суставах и клетках оболочек сердца (токсический механизм – прямое повреждение факторами патогенности стрептококка). Помимо этого, антигены микроорганизма схожи с собственными антигенами организма человека.
Таким образом, вырабатываемые антитела «атакуют» не возбудителя, а свои же органы (аутоиммунная реакция). Формируются иммунные комплексы, которые откладываются в тканях и еще более усугубляют ситуацию. Поражение сосудов миокарда по вышеописанным механизмам ведет к дисциркуляторным изменениям – ишемии и ацидозу.
В результате воспалительного процесса возникает дезорганизация соединительной ткани, которая включает следующие стадии:
- мукоидное набухание (обратимое разволокнение соединительной ткани),
- фибриноидный некроз (необратимый процесс, заканчивающийся распадом коллагеновых волокон),
- формирование специфических гранулем (гранулемы Ашоффа-Талалаева),
- склероз гранулем.
Начиная от мукоидного набухания до склероза гранулем проходит около 6 месяцев. Помимо описанного процесса, в тканях отмечается отек, пропитывание белками плазмы и фибрином, инфильтрация нейтрофилами, лимфоцитами и эозинофилами.
Морфологическим признаком активного ревматизма является обнаружение специфической гранулемы и неспецифического воспаления.
- наличие диффузных заболеваний соединительной ткани (ревматическая лихорадка, системная красная волчанка, склеродермия и другие) или дисплазии соединительной ткани (синдром Марфана, синдром Элерса-Данлоса, недифференцированные виды дисплазий) у ближайших родственников;
- наличие в ближайшем окружении (семье или коллективе) больного острым инфекционным заболеванием, вызванным β-гемолитическим стрептококком группы А (скарлатина, ангина и прочие), или носителя данного микроорганизма;
- возраст 7-15 лет;
- женский пол;
- недавно (обычно 1-3 недели назад) перенесенное острое инфекционное заболевание стрептококковой этиологии или обострение хронической патологии (например, тонзиллита);
- частые острые респираторные инфекционные заболевания (более 3-4 раз в год);
- носительство В-клеточного маркера D8/7 или наличие его у ближайших родственников, наличие определённых групп крови (А и В), фенотипы кислой эритроцитарной фосфатазы и локусами системы HLA (DR5–DR7, Cw2–Cw3);
- неблагоприятные социально-экономические условия (например, доказано, что частота встречаемости ревматической лихорадки выше в развивающихся странах, а в Российской Федерации подъем заболеваемости отмечался в начале 90-х гг.).
Классическими критериями для диагностики первичной ревматической атаки являются диагностические критерии ревматизма Киселя-Джонса-Нестерова.
Несколько модифицированные, в соответствии с современными данными, они включают:
- Большие критерии:
- кардит;
- артрит (полиартрит);
- хорея;
- кольцевидная эритема;
- подкожные ревматические узелки.
- Малые критерии:
- лихорадка;
- артралгии;
- появление показателей острой фазы: лейкоцитоз со сдвигом «влево», СОЭ, повышение С-реактивного белка, диспротеинемия (повышение α2– и γ-глобулинов), гиперфибриногенемия, повышение мукопротеидов и гликопротеидов, специфические серологические маркеры (стрептококковый антиген в крови, повышение титров антистрептолизина-О (АСЛ-О), антистрептогиалуронидазы (АСГ), антистрептокиназы (АСК)), повышение проницаемости капилляров, изменение иммунологических показателей (уровень иммуноглобулинов, количество В- и Т-лимфоцитов, РБТЛ, реакция торможения миграции лейкоцитов и другие);
- удлинение интервала PR на ЭКГ, блокады.
Помимо перечисленных признаков, необходимо установить наличие предшествующей стрептококковой инфекции группы А. Для этого делается мазок из зева и носа для выделения носительства стрептококка путем посева и определения антигена стрептококка, анализ крови на наличие противострептококковых антител. В ряде случаев подтверждение и не потребуется, например, после недавно перенесенной скарлатины.
Диагноз считается вероятным при наличии двух больших или одного большого и двух малых критериев с данными о предшествующей стрептококковой инфекции.
К дополнительным признакам, которые должны навести на мысль о наличии стрептококковой инфекции – улучшение на фоне противовревматической терапии в течение 3-5 дней. Также обращают внимание на общие симптомы: утомляемость, слабость, бледность кожи, потливость, носовые кровотечения, боли в животе.
Для диагностики повторных ревматических атак и определения активности ревматического процесса обычно ограничиваются лабораторными показателями и дополнительными исследованиями (например, эхокардиография для определения кардита).
Рентгенография пораженных суставов обычно не информативна, так как при ревматическом артрите она не выявляет изменений. Ее назначают лишь в спорных случаях (например, при стертом течении заболевания или изолированном суставном синдроме). Но обычно этого не требуется, и диагноз ставится на основании клинической картины и специфических изменений в лабораторных анализах.
Для исключения ревмокардита проводятся:
- ЭКГ: нарушения ритма и проводимости, снижение амплитуды зубца Т и интервала S-T.
- Эхокардиография: утолщение и уменьшение экскурсии створок клапанов (при их воспалении), выявление приобретенного порока сердца.
- Рентгенография органов грудной клетки: при наличии кардита отмечается расширение границ сердца.
Для исключения нефрита: общий и биохимический анализ мочи (в пределах нормы или протеинурия, гематурия).
Клинико-диагностические критерии острой ревматической лихорадки Киселя-Джонса:
- Большие (ревматическая клиническая пентада):
- ревмокардит;
- полиартрит;
- малая хорея;
- ревматические узелки;
- анулярная (кольцевидная) эритема.
- Малые:
- клинические (лихорадка, артралгии);
- абдоминальный синдром;
- серозиты;
- лабораторно-инструментальные.
Первоначально возникает острое инфекционное заболевание стрептококковой этиологии или обострение хронического процесса. Спустя 2-3 недели после болезни или затянувшегося выздоровления возникают типичные проявления ревматической атаки, которая постепенно стихает. Затем может следовать латентный период продолжительностью 1-3 недели. В это время возможно полное отсутствие симптомов, легкое недомогание, артралгии, принимающиеся за обычную усталость, субфебрильная температура, изменение лабораторных показателей (повышение уровней СОЭ, АСЛ-О, антистрептокиназы, антистрептогиалуронидазы). Далее может идти период ревматической атаки, который проявляется полиартритом, кардитом, нейроревматизмом и другими симптомами, сдвигами в лабораторных анализах.
Для заболевания характерно чередование периодов обострений и ремиссий. Рецидивы возникают на фоне нового или обострения хронического инфекционного процесса стрептококковой этиологии.
- У детей заболевание часто начинается остро или подостро. Характерны полиартрит, кардит, хорея и кожные проявления (кольцевидная эритема и ревматические узелки).
- В подростковом возрасте болезнь чаще развивается постепенно. Ревмокардит обычно носит затяжной рецидивирующий характер с формированием пороков сердца. Хорея возникает реже.
- В молодом возрасте (18-21 год) характерно острое начало, классический полиартрит с высокой температурой (часто поражаются мелкие суставы стоп и кистей, грудинно-ключичные и крестцово-подвздошные суставы). Самочувствие значительно страдает.
Тем не менее, заболевание часто проходит без следа, пороки сердца формируются примерно в 20% случаев. - У взрослых болезнь проявляется в основном поражением сердца, примерно у половины из них формируется порок. При артрите часто поражаются крестцово-подвздошные суставы. Нередко и бессимптомное течение болезни.
- В пожилом возрасте болезнь практически не встречается, но возможны ее рецидивы.
За последние годы редко встречается тяжёлое течение ревмокардита, отмечается тенденция к моносиндромной форме заболевания, уменьшается частота и кратность повторных атак.
- острая ревматическая лихорадка (первая атака);
- повторная ревматическая лихорадка (рецидив).
- В зависимости от вовлеченности сердца:
- без поражения сердца;
- ревматическая болезнь сердца: без порока, с пороком, неактивная фаза).
В зависимости от наличия сердечной недостаточности:
- без сердечной недостаточности, сердечная недостаточность I, II A, II Б или III ст.;
- функциональный класс I, II, III, IV.
В зависимости от степени выраженности проявлений заболевания (соответственно, и выраженности системного воспаления), выделяют следующие степени активности:
- максимальная: соответствует выраженному экссудативному воспалению и характеризуется яркими симптомами с лихорадкой, острым полиартритом, диффузным миокардитом или панкардитом, серозитом, пневмонитом и другими проявлениями;
- умеренная: без выраженного экссудативного воспаления с субфебрильной лихорадкой или без нее, полиартралгией, хореей и кардитом;
- минимальная: слабо выраженные симптомы, часто без экссудативного воспаления.
Лечение острой ревматической лихорадки складывается из следующих этапов:
- I – стационарное лечение острого периода,
- II – долечивание и реабилитация в местном ревматологическом санатории;
- III – наблюдение в кардиоревматологическом диспансере.
- Строгий постельный режим на 15-20 дней при тяжелом течении болезни, при легком течении – полупостельный режим на 7-10 дней.
- Диетическое питание с ограничением поваренной соли.
- Медикаментозная терапия (гормоны, нестероидные противовоспалительные средства, психотропные препараты – при хорее, антибактериальные препараты пенициллинового ряда и другие, сердечные гликозиды и мочегонные – при сердечной недостаточности, витамины и ряд других средств). Выбор того или иного лекарственного препарата и его дозы зависит от степени активности ревматического процесса и сопутствующих проявлений.
- Физиотерапевтические процедуры – применяются редко, так как многие из них противопоказаны. При правильном лечении процесс и так проходит без остаточных изменений.
- Санаторно-курортное лечение – применяется при переходе заболевания в неактивную фазу или для продолжения начатой в стационаре противоревматической терапии (Кисловодск, санатории Южного берега Крыма). Противопоказано при активности ревматизма II и III степени, тяжелых комбинированных или сочетанных пороках сердца с недостаточностью кровообращения II или III степени.
Прогноз зависит от степени выраженности проявлений заболевания и от наличия ревмокардита.
Ревматический кардит, по различным данным, приводит к формированию пороков сердца в 25-75% случаев. Также на его фоне могут возникать жизнеугрожающие нарушения ритма и сердечная недостаточность.
Остальные проявления – артрит, нейроревматизм, кожные изменения, серозиты – обычно протекают благоприятно и не оставляют после себя изменений.
Меры профилактики ревматизма следующие:
- Первичные: санация очагов хронической инфекции и своевременное лечение острых инфекционных заболеваний, мазки из зева и носа при ангинах, при хроническом тонзиллите (особенно, при гипертрофии миндалин III-IV степени), при обнаружении носительства стрептококка, при повышенных цифрах АСЛ-О, АСК, АСГ или других показателей активности стрептококкового процесса решается вопрос о профилактике препаратами пенициллинового ряда. Также проводится неспецифическая профилактика, например, закаливание.
- Вторичная: после перенесенной острой ревматической лихорадки назначаются антибиотики пенициллинового ряда (бициллин, экстенциллин и др.) 1 раз в 3 недели курсом на 5 лет. При повторной ревматической атаке до подросткового возраста или в подростковом возрасте, но без порока сердца – профилактика продлевается до 18 лет, а при наличии порока сердца – до 25 лет.
- Текущая: при возникновении на фоне острой ревматической лихорадки каких-либо инфекционных заболеваний обязательно назначение антибактериальных препаратов (преимущественно пенициллинового ряда) и нестероидных противовоспалительных средств.
источник
Ревматоидный артрит у детей — это заболевание неизвестной этиологии со сложными аутоиммунными процессами патогенеза, которое характеризуется хроническим прогрессирующим течением с преимущественным поражением суставов.
По отношению к детям и подросткам наиболее приемлем термин «ювенильный (juvenilis — юношеский) ревматоидный артрит» (ЮРА).
По данным эпидемиологических исследований РА страдает от 0,4 до 1,3% взрослого населения. дети болеют реже. Выборочное обследование детской популяции одного из городов отразило частоту ЮРА, равную 0,05%. Заболевание начинается преимущественно у детей дошкольного возраста, из них в 50% до 5 лет.
Несмотря на то что ЮРА является редкой патологией, он представляет собой социальную проблему, так как вследствие тяжелых нарушений опорно-двигательного аппарата приводит к ранней инвалидизации больных с последующей утратой трудоспособности. Это, а также развитие вторичного нанизма, т. е. отставание в росте и развитии, является источником психической травмы у детей с ЮРА. В последние годы внимание врачей и исследователей сосредоточено на изучении основных истоков болезни, роли инфекции, неспецифической белковой сенсибилизации, климатических влияний, значении наследственности и пола в возникновении ЮРА.
Этиология. Причина возникновения РА остается недостаточно выясненной. Известная роль в возникновении болезни отводится инфекции, в том числе бактериальной, стрепто- и стафилококкам или их фильтрующимся формам (L-формам), а также вирусам и микоплазмам (мельчайшим микроорганизмам на грани между бактериями и вирусами). В пользу инфекционной теории развития ЮРА у детей свидетельствуют частое выявление очагов инфекции в миндалинах, желчных протоках и мочевыводящих путях, а также развитие болезни непосредственно после катара верхних дыхательных путей, ангины. Подтверждением этого является и факт обнаружения вирусоподобных включений в клетках синовиальной оболочки пораженных суставов, а также содержание в сыворотке крови больных РА антител к вирусу кори, парагриппа типа 1 и к вирусу краснухи. Принимается во внимание и то, что из синовиальной оболочки и жидкости пораженных суставов удается выделить микроорганизмы класса микоплазм и гальпровий. Однако в настоящее время нет достаточно убедительных данных о прямом участии микроорганизмов в возникновении РА. Поэтому справедливым следует считать мнение Е. М. Тареева о том, что в основе ревматоидного артрита как у взрослых, так и у детей лежат измененная реактивность больных, их сверхчувствительность к различным факторам внешней среды.
Патогенез. Большинство исследователей относит РА к иммунопатологическим болезням, в развитии которых определенное значение имеют возраст, пол, наследственная предрасположенность. Наиболее полно изучены нарушения гуморального иммунитета. Основным пораженным органом является синовиальная оболочка сустава, богатая иммунокомпетентными клетками. Здесь, по мнению специалистов, развертывается массивная иммуновоспали-тельная реакция с формированием в последующем сложного аутоиммунного механизма патогенеза РА. Предполагается, что неизвестный пока первичный антиген (бактерии, микоплазмы и т. д.) вызывает гиперпродукцию измененных иммуноглобулинов, которые воспринимаются иммунокомпетентной системой как аутоантигены. В ответ на это плазматические клетки синовиальной оболочки сустава продуцируют антитела — так называемые ревматоидные факторы. Реакция аутоантиген -аутоантитело, происходящая в синовиальной ткани при участии комплемента, приводит к образованию иммунных комплексов и сопровождается агрегацией тромбоцитов с выделением серотонина и других биологически активных веществ. Указанные агенты действуют на сосудистую стенку, повышая ее проницаемость, вызывают расширение сосудов. Активированные компоненты комплемента стимулируют миграцию (хемотаксис) нейтрофильных лейкоцитов в полость сустава. В процессе фагоцитоза иммунных комплексов нейтрофильными лейкоцитами происходит выброс в синовиальную жидкость протеолитических ферментов. Последние активируют медиаторы воспаления (кинины, простагландины и др.). Это в свою очередь ведет к повреждению клеточных структур хряща с образованием аутоантигенов, что поддерживает цепную реакцию нарушения иммунитета, столь типичную для РА.
Иммунные комплексы могут длительно сохраняться в синовиальной ткани и обусловливать повреждение сустава, а также циркулировать в крови, вызывая внесуставные проявления РА, в основе которых лежит воздействие сенсибилизированных лимфоцитов и иммунное воспаление. Изучение клеточного иммунитета при РА показало, что в активной фазе заболевания уменьшается общее количество Т-клеток в периферической крови и увеличивается их число в синовиальной жидкости. В то же время количество В-клеток в синовиальной жидкости значительно снижается. Возможно, это связано с тем, что большая часть В-клеток превращается в зрелые плазматические клетки, в изобилии обнаруживаемые в синовиальной ткани. Гиперпродукцию аутоан-тител при РА можно объяснить дефектностью Т-супрессоров или появлением аутоагрессивного клона В-лимфоцитов.
Изучается и роль генетических факторов при этом заболевании. Распространение РА среди родственников больных в 2 раза выше, чем в контроле, но доказательств истинного наследственного характера болезни пока нет.
Патологическая анатомия. Ведущим клиническим признаком РА является артрит, а в начале заболевания — синовит. Поэтому в полости сустава содержится увеличенное количество синовиальной жидкости. Макроскопически синовиальная оболочка сустава выглядит набухшей, гиперемированной. В последующем, по мере прогрессирования заболевания, происходит микроворсинчатое разрастание ее в виде плаща или так называемого паннуса, состоящего из пролиферирующих фибробластов, лимфоцитов, макрофагов. Паннус наползает на суставную поверхность, проникает в суставной хрящ, вызывая там дистрофические и деструктивные изменения в виде сухости, трещин, эрозий. Синовиальная жидкость становится мутной, вязкой, опалесцирующей. Дальнейшее прогрессирование болезни приводит к фиброзу и склерозу капсулы сустава, образованию фиброзных спаек. Эпифизы костей приобретают изъеденный вид, а при значительных эрозиях полностью разрушаются. Конечной стадией суставных изменений при РА является костный анкилоз.
В патологический процесс могут вовлекаться все органы (сердце, легкие, почки, печень) с преимущественным поражением мелких артерий. Возможно
развитие ревматоидного васкулита, в основном в сосудах мелкого и среднего калибра, проявляющегося эписклеритом, язвами на голенях и другими симптомами. Сердечные поражения характеризуются очаговым, реже диффузным, миокардитом с явлениями васкулита, затрагивающего мелкие артерии, венулы, капилляры. Реже обнаруживаются ревматоидные узелки, представляющие собой бесструктурные некротические массы, окруженные валом гистиоцитов. В очагах некроза обнаруживаются иммуноглобулины G и М, ферменты клеток, ядер, коллагеновых волокон. Наиболее типичен перикардит, имеющий фиброзно-спаечный характер. Спайки, утолщение листков перикарда могут приводить к облитерации его полости. Поражение эндокарда встречается редко.
Заболевания легких и плевры также встречаются нечасто и характеризуются очаговым или диффузным пневмосклерозом, плевритом с исходом в фиброз плевры, легочным артериитом. Значительно чаще наблюдаются изменения почек в виде амилоидоза, гломерулонефрита или межуточного нефрита. Возможны три типа изменений печени: 1) амилоидоз, 2) воспаление и склероз в портальных трактах, 3) дистрофия и некроз паренхимы. Желудочно-кишечный тракт чаще всего поражается в результате развития общего амилоидоза, при котором появляются массивные отложения амилоида в стенках сосудов и межуточной ткани.
Клиническая картина. Основной клинический синдром болезни — артрит. Сначала болезненность и припухлость появляются в одном суставе, чаще всего в коленном, а затем, на протяжении 1-3 мес, в процесс включается другой такой же сустав с противоположной стороны. Симметричность поражения суставов — один из главных признаков РА как у взрослых, так и у детей. Но у детей процесс начинается с крупных суставов (коленных, голеностопных), в то время как у взрослых в начале болезни чаще страдают мелкие суставы пальцев рук — межфаланговые и пястно-фаланговые. Вследствие болезненности и отечности пораженных суставов движения в них становятся ограниченными, положение — вынужденным, обеспечивающим наименьшее болевое ощущение. Это так называемая начальная, экссудативная, фаза воспаления. В дальнейшем процесс прогрессирует за счет продуктивной фазы воспаления. Появляется дефигурация пораженных суставов, обусловленная изменениями в периартикулярных тканях, бурситами и тендовагинитами, характерными для ЮРА.
Деформируясь, суставы могут приобретать различную форму, например коленные — чаще всего шаровидную, более мелкие (лучезапястные, межфаланговые суставы пальцев) — веретенообразную. Нарастают ограничение подвижности в суставах, мышечная атрофия, общая дистрофия, анемия. Этот симптомокомплекс наиболее часто характеризует клиническую картину ЮРА. Однако отдельные клинические формы его имеют существенные различия. Выделяют две основные клинические формы заболевания: преимущественно суставную, встречающуюся в 65 — 70 % случаев, и более редкую — суставно-висцеральную.
При суставной форме ЮРА поражение суставов может быть множественным в виде полиартрита, ограниченным, захватывающим 2 — 4 сустава, т. е. по типу олигоартрита; примерно у 10% детей ЮРА протекает как моноартрит. В случаях полиартрита в процесс вовлекаются все суставы конечностей, шейного отдела позвоночника (что особенно типично для детей), гру-динно-ключичные сочленения, челюстно-височные суставы. Олигоартрит чаще протекает с вовлечением в патологический процесс крупных суставов — коленных, тазобедренных, но могут поражаться и мелкие — межфаланговые суставы пальцев рук и ног, пястно- и плюснефаланговые. Моноартикулярное поражение чаще всего представлено гонитом — изменениями коленного сустава. Полиартикулярная форма ЮРА в активной фазе заболевания характеризуется, помимо суставного синдрома умеренной лихорадкой, увеличением периферических лимфатических узлов, выраженными вегетативными расстройствами. Одним из ярких клинических симптомов является прогрессирующая мышечная дистрофия, особенно в группах мышц, расположенных прокси-мальнее пораженного сустава. В случаях олиго- и тем более моноартрита общие проявления заболевания выражены слабо. В активной фазе болезни, как правило, выражен болевой синдром. Артралгии могут быть настолько сильными, что даже прикосновение простыни вызывает у ребенка резкие боли (синдром простыни). Это объясняется отеком воспалительного происхождения периартикулярных тканей и выпотом в полость сустава. При менее выраженной активности процесса боли в суставах возникают только при движении и пальпации. Рассасывание экссудата может сопровождаться хрустом в суставах при движениях, напоминающим хруст снега.
Пролиферативные и склеротические изменения в тканях, окружающих суставы, приводят к развитию контрактур, вследствие чего суставы фиксируются в определенном положении. Сгибательные контрактуры наблюдаются чаще всего из-за слабости разгибательных мышц. В этот период могут формироваться вывихи и подвывихи суставов, в результате чего голени ротируются кнаружи, развиваются ульнарное отведение кистей и другие деформации конечностей.
Особого внимания заслуживает симптом утренней скованности, хотя его трудно проследить у детей моложе 4 — 5 лет. В более старшем возрасте больные часто отмечают значительное затруднение движения в пораженных суставах именно по утрам. Этот симптом очень типичен для РА и является одним из диагностических критериев болезни.
Суставно-висцеральная форма ЮРА протекает тяжелее, чем суставная, вследствие вовлечения в патологический процесс внутренних органов.
В соответствии с клиническими особенностями в ней можно выделить: а) синдром Стилла, б) аллергосептический вариант и в) вариант с отдельными висцеритами.
Синдром Стилла характеризуется острым началом, лихорадкой, нередко аллергическими сыпями на коже, а также выраженным суставным синдромом, увеличением лимфатических узлов, печени и селезенки. Для него типичен полиартрит с вовлечением в процесс мелких суставов и шейного отдела позвоночника. В активной фазе заболевания дети страдают от резких болей в суставах. Последние отечны, выражена их дефигурация, затруднены не только активные, но и пассивные движения. Даже прикосновение к пораженным суставам болезненно. дети, как правило, обездвижены из-за резко выраженного болевого синдрома и общей слабости, занимают вынужденное положение, чаще всего на боку с согнутыми и приведенными к туловищу руками и ногами, самостоятельно не садятся и не могут себя обслужить. Быстро развиваются атрофия мышц, общая дистрофия, анемия, присоединяются изменения в других органах, часто поражается сердце. Может развиться миокардит, перикардит, миоперикардит и крайне редко — эндокардит. Клинические проявления сердечных изменений не всегда отчетливы, особенно это касается перикардита, который чаще бывает фибринозным, очаговым и определяется только с помощью инструментальных методов исследования (электро-, фоно-и эхокардиография). Примерно у 10% больных возникают аортиты. Возможно вовлечение в патологический процесс органов дыхания, преимущественно плевры, реже — паренхимы легких в виде пневмонита как проявления диффузного васкулита.
Синдром Стилла как вариант суставно-висцеральной формы ЮРА имеет быстро прогрессирующее течение с частыми рецидивами. В результате рецидивов усугубляются изменения в суставах, доминирующими становятся проли-феративно-склеротические процессы, весьма характерны эрозивные изменения суставных поверхностей, костные анкилозы.
Не менее тяжелым является и аллергосептический вариант ЮРА. Ему также свойственны острое начало, высокая лихорадка с ознобом и проливным потом во время снижения температуры. Лихорадка, как правило, упорная и может длиться от 2 — 3 нед до 2 — 3 мес. Типична обильная стойко удерживающаяся аллергическая сыпь, чаще полиморфная, пятнисто-папулезная, реже — уртикарная.
Уже в начальном периоде заболевания выявляется висцеральная патология, чаще всего в виде миоперикардита и плевропневмонита. При миопери-кардите дети предъявляют жалобы на боли за грудиной, становятся беспокойными, при значительном скоплении жидкости в сердечной сорочке занимают вынужденное положение в кровати, предпочитая сидеть. Обращает внимание выраженная «одышка, нередко — акроцианоз. Могут появиться приглушенность тонов и расширение границ сердца. При слипчивом перикардите удается выслушать нежный шум трения перикарда. Одновременное развитие плевропневмонита еще более утяжеляет состояние больных. Нарастают одышка и цианоз, появляется вначале сухой, а затем влажный кашель. В легких обычно с двух сторон выслушиваются влажные разнокалиберные хрипы, а также шум трения плевры, преимущественно в заднебоковых отделах. Однако в противоположность синдрому Стилла, вовлеченность в патологический процесс суставов ограничивается лишь резкими артралгиями, объективные изменения появляются спустя месяцы, а иногда и годы от начала заболевания.
Вариант с отдельными висцеритами является как бы промежуточным между преимущественно суставной и суставно-висцеральной формами. Начало болезни редко бывает острым, чаще оно подострое или первично-хроническое. Число пораженных суставов, как правило, невелико, не более 4-6. Характерно раннее развитие фиброзных изменений в суставах при почти полном отсутствии экссудативного выпота. Могут развиться фиброзный перикардит, плеврит, диффузные фиброзно-склеротические изменения в легких. Характерно неуклонное прогрессирование фиброза как опорно-двигательного аппарата, так и внутренних органов.
Особое место среди вариантов ЮРА занимает форма, протекающая с поражением глаз. Ее нельзя причислить к суставно-висцеральным формам, но это и не чисто суставной процесс. Суставные изменения при этой форме болезни могут быть минимальными и часто представлены моноолигоартритом. Отмечаются случаи первичного ревматоидного поражения глаз чрезвычайно трудные для диагностики. Страдает преимущественно сосудистая оболочка глаза. Возникает иридоциклит или увеит. Появляется типичная триада симптомов: иридоциклит, катаракта и лентовидная дистрофия роговицы. При запоздалой диагностике и терапии развивается значительное снижение зрения или полная его утрата.
Для ЮРА характерно медленно прогрессирующее и быстро прогрессирующее течение, что определяется динамикой клинико-лабораторных показателей. Более благоприятно протекает суставная форма с вовлечением в процесс 2 — 3 суставов без признаков активности по лабораторным данным. Полиартикулярная и суставно-висцеральная формы чаще всего характеризуются быстропрогрессирующим течением с массивными поражениями опорно-двигательного аппарата и развитием необратимых изменений внутренних органов. Примерно у 10 — 20% детей, обычно при аллергосептическом варианте и быстропрогрессирующем течении ЮРА, развивается амилоидоз. Амилоидная дистрофия чаще всего возникает в почках. При этом на ранних этапах отмечается нерезко выраженная протеинурия, которая в последующем нарастает, появляются диспротеинемия, гиперлипид- и холестеринемия. Заметно нарушается функция почек, появляются признаки хронической почечной недостаточности. Больные умирают в результате нарастающей азотемии. Амилоидоз может приобретать и генерализованный характер с отложением амилоида в стенках кишечника, печени, селезенке, сосудах, даже в сердце. В процессе заболевания появляются изменения лабораторных показателей, отражающие воспалительно-аллергический характер патологического процесса, его глубину и активность. В периферической крови отмечаются увеличение СОЭ, иногда до 50 — 60 мм/ч, лейкоцитоз (преимущественно при аллергосептическом варианте ЮРА) с выраженным нейтрофилезом и палочкоя-дерным сдвигом. При длительном течении болезни развивается гипохромная анемия. При биохимическом исследовании крови отмечаются повышенный уровень серомукоида, дифениламиновая реакция. Типичными являются также повышенное содержание иммуноглобулинов М и G, сниженный уровень сывороточного комплемента. Однако ревматоидный фактор, являющийся ценным диагностическим критерием РА у взрослых, у детей определяется не более чем в 24% случаев.
Наиболее объективно отражают тяжесть поражения суставов и эволюцию суставного процесса рентгенологические данные, на основе которых выделяют 4 стадии костно-суставных изменений при РА: I стадия — остеопороз без деструктивных рентгенологических изменений; II стадия — незначительное разрушение хряща и кости, сужение суставной щели, единичные костные узуры; III стадия — значительное разрушение хряща и кости, выраженное сужение суставной щели, множественные подвывихи костей; IV стадия — симптомы III стадии в сочетании с анкилозами.
У детей по сравнению со взрослыми реже наблюдаются грубые деструктивные изменения костей. В то же время у них отмечаются нарушение их роста, изменения в ядрах окостенения (ранние сроки созревания) и увеличение размеров эпифиза на стороне поражения в связи с ускорением созревания ядер окостенения. Особенностью ЮРА является высокая частота поражения шейного отдела позвоночника: сужение суставной щели атлантоокципитального сочленения, слияние позвонков С] -Сз, уменьшение высоты отдельных позвонков.
источник
Воспаление суставов у детей и подростков младше 16 лет, причину которого установить не удается, называется ювенильным ревматоидным артритом. Этот диагноз ставят, если воспаление длится дольше 6 недель.
Болезнь чаще поражает девочек. Ее распространенность на территории РФ — 62 человека на 100 000 детского населения. Ежегодно в нашей стране регистрируется около 40 новых случаев заболевания. Это невысокие цифры, но ЮРА часто приводит к инвалидизации детей. Поэтому его ранняя диагностика и лечение имеют очень большое значение.
Ученым удалось установить, что ЮРА имеет полигенный тип наследования. Пусковым моментом начала болезни служит инфекция:
- перенесенная острая респираторная или кишечная;
- инфицирование микоплазмами, хламидиями, бета-гемолитическим стрептококком;
- внутриутробное инфицирование вирусами ( Эпштейна — Барра , Коксаки, парвовирусом ).
Были редкие случаи, когда заболевание возникало после прививок от краснухи, кори, гепатита, паротита.
В основе развития ЮРА лежат дефекты иммунитета. Когда чужеродный антиген встречается с клетками синовиальной оболочки, информация о нем поступает в иммунную систему. Она стимулирует выработку цитокинов (противовоспалительных веществ). Эти вещества вызывают рост и пролиферацию клеток в структурах сустава — макрофагов, плазматических клеток, синовиоцитов, моноцитов, хондроцитов. Они вырабатывают иммуноглобулины, которые воспринимаются как чужеродные, и вновь активируют иммунную систему. После чего снова начинается выработка цитокинов. Физиологическая воспалительная реакция трансформируется в хроническое прогрессирующее воспаление, из-за которого хрящи и кости постепенно разрушаются.
Ювенильным ревматоидным артритом дети болеют, начиная с 2-3 лет. В более раннем возрасте он встречается крайне редко.
Существуют разные классификации болезни, в которых можно встретить другие названия ювенильного ревматоидного артрита: юношеский (код по МКБ М08), идиопатический, хронический.
В нашей стране врачи пользуются классификацией Американской коллегии ревматологов, согласно которой выделяют 3 варианта болезни:
- с ранним началом;
- с поздним началом;
- встречающийся в любом возрасте.
Заболевание имеет 4 степени активности (0 — минимальная, III — максимальная). По течению оно бывает медленно-, умеренно-, быстропрогрессирующим.
Этот вариант болезни еще называется болезнью Стилла . Он составляет до 20% всех случаев заболевания, встречается одинаково часто у мальчиков и девочек всех возрастов.
Клинически системный ЮРА проявляется:
- артритом — припухлостью, болезненностью суставов, ограничением их подвижности;
- лихорадкой. Температура поднимается до 38-40 градусов, преимущественно по утрам, сопровождается ознобом, проливным потом;
- сыпью. На коже лица, ягодиц, конечностей, по бокам туловища, около суставов появляются пятна и бугорки. На высоте лихорадки их становится больше, после снижения температуры — меньше;
- воспалением серозных оболочек сосудов, сердца, легких, других органов;
- увеличением многих групп лимфузлов;
- увеличением печени, селезенки.
Для постановки диагноза обязательны два условия: наличие артрита и лихорадки на протяжении 2 недель (лихорадка может предшествовать артриту). Из остальных признаков должны присутствовать два или более.
Системный вариант детского ревматоидного артрита протекает с поражением 2-3 или многих суставов. Причем суставной синдром может быть отсроченным, то есть возникать через несколько месяцев и даже лет после внесуставных проявлений.
Болезнь Стилла — тяжелая патология, осложнениями которой бывают:
- задержка роста;
- легочно-сердечная недостаточность;
- амилоидоз;
- инфекции, включая сепсис;
- синдром активации макрофагов. Его суть заключается в том, что макрофаги разрушают кровообразующие клетки в костном мозге. Из-за этого снижается свертываемость крови, нарушаются функции многих органов.
Осложнения болезни Стилла могут привести к гибели ребенка.
Полиартикулярный артрит развивается у 30-40% детей с ЮРА. Он имеет два подтипа:
Первый подтип чаще встречается у девочек (80%) 8-15 лет. Для него характерны:
- подострое течение;
- симметричное воспаление коленей, запястий, стоп, кистей, голеностопных суставов;
- изменение структуры хрящей и костей в течение первого полугодия заболевания;
- формирование анкилозов (неподвижности) в запястьях к концу 1-го года болезни.
Серонегативный подтип встречается в три раза реже, в основном, у девочек (90%) 1-15 лет. Его особенности:
- подострое или хроническое, относительно доброкачественное течение;
- симметричное поражение разных суставов, в том числе височно-нижнечелюстных, шейного отдела позвоночника;
- сопутствующий увеит (воспаление сосудистой оболочки глаз);
- иногда увеличение лифузлов, субфебрилитет .
Осложнениями полиартикулярного ревматоидного артрита могут быть задержка роста, сгибательные контрактуры , деструкция суставов. Вероятность их возникновения тем выше, чем младше ребенок.
Олигоартикулярный артрит составляет половину случаев заболевания. Он имеет три подтипа:
1. С ранним началом (от 1 до 5 лет). 85% болеющих — девочки. Поражаются локти, колени, запястья, голеностопы , часто асимметрично. У половины больных развивается иридоциклит (воспаление цилиарного тела, радужки глаз).
2. С поздним началом (8-15 лет). 90% больных — мальчики. Асимметрично поражаются тазобедренные суставы, поясничный отдел позвоночного столба, крестцово -подвздошные сочленения, суставы стоп, пяточной области. У 10% детей возникает иридоциклит .
3. Встречающийся в любом возрасте — доброкачественный, начинается обычно в 6-7 лет, не вызывает деструкции суставов.
К осложнениям олигоартикулярного артрита относятся:
- асимметричный рост конечностей в длину;
- последствия иридоциклита (глаукома, катаракта, слепота);
- инвалидизация .
Из лабораторных методов для подтверждения диагноза имеют значение общий и биохимический анализ крови, обнаружение ревматоидного и антинуклеарного фактора, специфических антигенов.
Изменениями в крови, характерными для ЮРА, являются:
- ускорение СОЭ (при системном варианте — до 50-80, полиартикулярном — до 40 мм/час);
- лейкоцитоз (при системном варианте — со сдвигом влево до юных форм);
- гипохромная анемия;
- тромбоцитоз;
- увеличенные значения СРБ, иммуноглобулинов G, M;
- обнаружение антинуклеарного фактора.
При полиартикулярном артрите в крови могут определяться РФ (серопозитивный подтип) и антиген HLA DR 4, при олигоартикулярном — антигены HLA A2 (подтип с ранним началом), HLA B27 (подтип с поздним началом).
При ювенильном ревматоидном артрите с помощью инструментальной диагностики определяют степень повреждения суставов и выявляют внесуставные поражения.
Чтобы установить, насколько изменены суставы, делают рентгенографию. Рентгенологические изменения имеют 4 степени:
I — остеопороз в эпифизах костей;
II — единичные эрозии, сужение суставных щелей, остеопороз;
III — деструкция хряща и костных структур, подвывихи в суставах, костно-хрящевые эрозии;
IV — анкилоз (сращение костей).
Для диагностики внесуставных поражений применяются:
- ЭКГ;
- рентгенограмма легких;
- УЗИ сердца;
- УЗИ почек;
- офтальмологические исследования.
В лечении юношеского ревматоидного артрита большую роль играют:
Во время обострения двигательный режим ограничивают, но полная иммобилизация суставов лонгетами противопоказана. Она может привести к контрактурам, анкилозу, атрофии мышечной ткани, усилению остеопороза. В период ремиссии дети должны спать на жестком матрасе, следить за своей осанкой. Рекомендуется до минимума ограничить пребывание на солнце, исключить психоэмоциональные перегрузки, переохлаждения.
Диета предпочтительна белковая. Для профилактики остеопороза ребенку нужно давать больше продуктов, богатых кальцием, витамином Д.
Лечебная физкультура устраняет сгибательные контрактуры, увеличивает подвижность суставов, восстанавливает мышечную массу. Комплекс физических упражнений подбирает ортопед.
Ежедневная физическая нагрузка необходима для сохранения функции суставов. Детям, страдающим ЮРА, полезно ездить на велосипеде, плавать, гулять. Нежелательны прыжки, бег, активные игры.
Для ортопедической коррекции используются:
- статические ортезы (лонгеты, шины, стельки). Днем их нужно снимать несколько раз для стимуляции мышц (на время занятий в школе, ЛФК, туалета и т.д);
- динамические ортезы (корсет, реклинирующая система, головодержатель).
Схемы лечения разных форм ювенильного ревматоидного артрита указаны в национальных клинических рекомендациях. В них задействованы 4 основные группы лекарственных средств:
- НПВС (диклофенак, мелоксикам, нимесулид).
- Глюкокортикоиды (метилпреднизолон).
- Иммунодепрессанты (метотрексат, циклоспорин).
- Биологические препараты, полученные генно-инженерными методами (ритуксимаб, тоцилизумаб, инфликсимаб, этанерцепт).
НПВС и гормоны уменьшают боль и воспаление в суставах, улучшают их функции, но не препятствуют деструкции. Иммунодепрессанты и биопрепараты подавляют иммунное воспаление, предотвращают разрушение суставов.
В зависимости от степени активности артрита лекарства назначаются внутривенно, внутримышечно или внутрь. Инъекции глюкокортикоидов делают также внутрисуставно. По показаниям проводят симптоматическую терапию антибиотиками, антикоагулянтами, антиагрегантами и т.д. Пациентов с увеитом, иридоциклитом лечит не только ревматолог, но и окулист.
Показаниями к нему являются:
- асептический некроз головок бедренных костей;
- контрактуры, не поддающиеся лечению другими методами.
- анкилозы;
- деформации суставов, значительно ограничивающие подвижность.
Из видов оперативного лечения чаще всего применяются эндопротезирование суставов, капсулотомия (рассекается капсула сустава и санируется его полость), тенотомия (рассекаются сухожилия).
Системный, полиартикулярный и олигоартикулярный ЮРА с ранним началом имеют неблагоприятные последствия. Они часто приводят к деструкции суставов и инвалидизации .
Когда ювенильный ревматоидный артрит сопровождается стойкой лихорадкой, тромбоцитозом или длительно лечится кортикостероидами, у детей прогноз на будущее также ухудшается из-за высокого риска осложнений. Чаще всего это тяжелые инфекции, вторичный амилоидоз.
Остальные формы болезни протекают относительно благоприятно. У 75% детей удается достигнуть долгой ремиссии без потери функции суставов и ограничения жизнедеятельности. Они могут учиться в школе, получить среднее или высшее образование и в дальнейшем работать по профессии.
источник