Сегодня современной медицине известно очень много патологий 12-перстной, прямой кишки и других отделов кишечника, которые требуют зачастую срочного хирургического вмешательства. Немаловажную роль играет и точная постановка диагноза. В этом может помочь эндоскопическое обследование.
Совет: очень важно для получения более достоверных результатов соблюдать бесшлаковую диету перед колоноскопией, чтобы избежать опасных осложнений. Для женщин будет важным уточнить у лечащего врача, можно ли делать колоноскопию при месячных.
Однако сейчас речь не о том, что такое колоноскопия и как ее делают, попробуем более детально разобраться в нюансах восстановления после хирургического вмешательства при перитоните (воспалении одного из листков брюшины), прободении язвы 12 перстной кишки (опасного осложнения язвенной болезни), тромбозах, геморрое прямой кишки и других заболеваниях. Перитонит характеризуется множеством симптомов, среди которых находятся: острая боль в животе, тошнота с рвотой и лихорадка.
Ни одно оперативное вмешательство в области кишечника не может не сказаться на функционировании организма в целом. Причем это может быть абсолютно любая операция:
- Удаление аппендицита;
- Оперативное лечение перитонита вследствие прободения язвы 12-перстной кишки;
- Хирургическое вмешательство при тромбозе сосудов брыжейки (часть брюшины, за счет которой полые органы прикрепляются к задней стенке живота);
- Оперативные манипуляции при геморрое прямой кишки;
- Удаление какой-либо части толстого или тонкого кишечника или его ушивание.
Все это очень сильно влияет на весь организм. В большинстве случаев происходит ослабление перистальтики кишечника, что чревато появлением запоров. Также возможно вздутие кишок, в результате чего кишечник начинает давить на диафрагму, а она, в свою очередь, оказывает воздействие на остальные органы, создавая помехи их правильному функционированию.
После операции требуется определенное количество времени для восстановления организма. На этот период времени пациенту дается полное освобождение от работы. Именно в это время следует делать все, чтобы полностью восстановились все функции организма. Неграмотное ведение реабилитационного периода может привести к появлению кишечного свища после операции (дефект в стенке кишки, через который вытекает слизь с него в брюшную полость).
В первое время после выхода из больницы необходимо соблюдать режим, который был установлен еще во время пребывания в хирургическом отделении. Кстати, для каждого вида операции режим разный.
Многие люди после выписки обманываются удовлетворительным состоянием и слишком переоценивают свои силы. Особенно к этому склонна молодежь. Они стараются как можно быстрее начать тот образ жизни, который привыкли вести до операции. Очень часто женщины после своего возвращения домой начинают заниматься домашними делами – стирать белье, мыть полы. Ее домочадцы в силу своей неопытности или безалаберности не считают нужным ее остановить. А это может вызвать значительные осложнения.
Для избежания возникновения спаек после операции рекомендуются ежедневные пешие прогулки
После перенесенной операции на кишечнике можно выполнять легкую домашнюю работу. Но в первые дни даже от такой работы может чувствоваться усталость. В этом случае рекомендуется отдохнуть. Также это следует делать до или спустя пару часов после обеда. После отдыха можно в течение двух минут провести легкое поглаживание живота в положении лежа на спине, согнув ноги в коленях. Движения нужно делать по часовой стрелке.
Самое главное, избегать подъема тяжестей. В первое время не следует поднимать грузы тяжелее 10 килограмм. Если пренебречь этим правилом, то могут возобновиться боли и появиться послеоперационная грыжа. Кроме этого, противопоказано длительное статическое напряжение. Чтобы избежать этого, нужно каждые несколько минут менять позу и разнообразить движения, чтобы нагрузка на мышцы распределялась равномерно.
Совет: в период 14-21 день после выписки мыться следует только под душем. Категорически не рекомендуется прикасаться мочалкой к послеоперационному рубцу. В противном случае может возникнуть его нагноение.
Категорически запрещено употреблять алкогольные напитки после операции на кишечнике
Также хорошо способствует полному выздоровлению после операции на кишечнике полноценное правильное питание. Это профилактика запоров, поносов, рвоты, недержания каловых масс и других расстройств желудочно-кишечного тракта. В первые 2-4 месяца рекомендуется употреблять молочно-растительную пищу. Также легко усваиваются (что имеет большое значение в первые дни после выписки) такие продукты, как кефир, яйца, овощное пюре.
Если вдруг захочется поесть свежей рыбы или мяса, то следует выбирать нежирные части и употреблять их в отварном виде. Различные острые продукты, например, горчицу, уксус, чеснок, перец и другие употреблять в пищу не стоит, потому что они могут привести к раздражению слизистой оболочки кишечника. Необходимо дополнять рацион фруктами, овощами и ягодами – они полны витаминов и способствуют нормализации функций кишечника, что позволяет избежать такого неприятного явления, как запор.
При оперативных манипуляциях при язвах, геморрое прямой кишки, тромбозах возможны следующие осложнения:
- Атонический запор. Постоянные запоры, от которых не могут помочь даже слабительные лекарства, скорее всего, являются следствием атонии. Атония – это патологическое состояние, характеризующееся нарушением функции кишечника, которая и приводит к невозможности дефекации. При атонии больной может жаловаться на дискомфорт, боль и вздутие живота.
- Парез кишечника – является серьезным приходящим нарушением функции перистальтики. Парез чаще всего диагностируется после хирургического вмешательства, в результате чего нарушается водно-электродный баланс. Среди факторов, способных вызвать парез, находятся такие, как перитонит, различные опухоли и воспаления. Парез характеризуется тремя стадиями: угнетение перистальтики, скопление газа и сильная интоксикация. При парезе наблюдается рвота, сильное вздутие живота и боль.
- Рвота. После проведения хирургического вмешательства рвота может наблюдаться на протяжении некоторого времени, пока организм приводит себя в порядок и восстанавливает свои функции.
- Понос. В первые дни после вмешательства может наблюдаться понос, но потом функции организма восстановятся и стул нормализуется. Если это продолжается длительное время, то необходимо обратиться за консультацией к врачу.
- Температура. Первое время после хирургического вмешательства у любого пациента может наблюдаться повышение температуры. В связи со стрессом, вызванным этим процессом и нарушением некоторых функций, организм вынужден временно повысить свою температуру, чтобы восстановить их. В худшем случае повышенная температура может свидетельствовать о занесенной инфекции.
- Недержание каловых масс. В результате хирургического вмешательства может проявиться осложнение в виде недержания кала. Причиной недержания может быть полученная в процессе этого травма или повреждение запирательного аппарата. Для восстановления функций организма и излечения от недержания рекомендуется делать специальные упражнения или обратиться к врачу, чтобы он назначил оптимальный метод лечения.
- Боль. Очень часто после хирургического вмешательства пациенты могут ощущать боль из поврежденных органов. Это является сильным стрессом, мешающим правильному заживлению ран. Поэтому врачи могут прописать обезболивающее.
Кроме описанных выше осложнений могут быть и другие, прогнозировать которые вряд ли кто-то в состоянии.
Прогнозировать, сколько живут после операции по поводу рака прямой кишки, оперативного лечения язвы и других патологий, не возьмется ни один врач. Но грамотное и ответственное соблюдение всех рекомендаций в реабилитационном периоде будет способствовать быстрому восстановлению нормальной жизнедеятельности организма.
источник
Нормальная температура “ядра” человека колеблется в диапазоне 36-38°С. Поскольку ночью мы бездействуем, к утру мы остываем до 36°С. В течение дня паши “механизмы” постоянно работают, и к ночи мы нагреваемся (вплоть до 38°С).
Лихорадка — это патологическое состояние, отражающее системный ответ па воспалительный процесс. Внутренняя температура превышает 38°С и иногда даже 40°С.
Злокачественная гипертермия — это редкая угрожающая жизни реакция на ингаляционные анестетики или некоторые мышечные релаксанты. Температура «ядра» превышает 40°С. Патологический метаболизм кальция в скелетных мышцах вызывает жар, ацидоз, гинокалиемию, мышечную ригидность, коагулонатию и коллапс.
• Прекратить анестезию
• Бикарбонат натрия (2 мэкв/кг внутривенно)
• Дантролен (блокатор кальциевых каналов в дозе 2,5 мг/кг внутривенно)
• Продолжить дантролен (1 мг/кг каждые 6 часов в течение 48 часов)
• Охлаждать больного (обтирание спиртом и льдом)
P.S. Dantrolene (Dantrium). Дозируется в флаконы по 20 мг. Обладает уникальной способностью проявлять спазмолитичекую активность вне центральной нервной системы. В РФ не зарегистрирован.
Макрофаги активируются бактериями и эндотоксином. Активированные макрофаги освобождают интерлейкин-1, фактор некроза опухоли и интерферон, которые воздействуют па гипоталамический центр терморегуляции.
Да. Аспирин, ацетоминофен и ибупрофен являются ингибиторами циклооксигеназы, которые блокируют образование простагландинов (PGE2) в гипоталамусе и эффективно лечат лихорадку.
Этот вопрос остается спорным. Нет доказательств того, что подавление повышенной температуры улучшает исход заболевания. Однако субъективно больные чувствуют себя гораздо лучше, и постовые сестры реже вызывают хирургов.
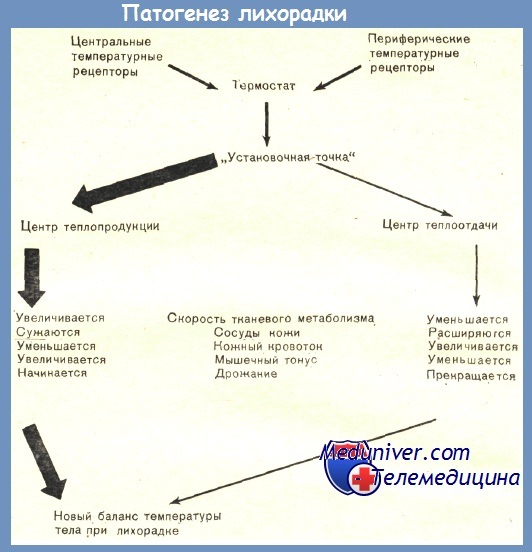
Эндогенный пироген изменяет величину референтной температуры «установочной точки». В результате нормальная температура тела, измеряемая термометром, воспринимается им как очень низкая. Тогда «установочная точка» начинает регулировать работу центров теплопродукции и теплоотдачи, чем -достигается новый баланс при более высокой температуре тела.
Безусловно. Лихорадка свидетельствует о развитии патологического процесса (часто излечимого). Порог поиска причины лихорадки зависит от больного. Температура 38°С после трансплантации органов требует пристального внимания. В то же время такую же температуру у здорового студента-медика через 24 часа после аппендэктомии можно проигнорировать.
• Назначьте бактериальный посев крови, исследование мочи но Граму и бактериальный посев мочи, исследование мокроты по Граму и посев мокроты
• Осмотрите зону хирургического разреза
• Осмотрите места прежних инъекций и стоящих катетеров па предмет тромбофлебита
• Если при аускультации вы услышали подозрительные шумы, назначьте рентгенографию грудной клетки
Традиционной причиной считается ателектаз, хотя тотальный пневмоторакс не вызывает лихорадку. Почему же небольшой ателектаз сопровождается повышением температуры, а тотальный ателектаз (пневмоторакс) нет? Наиболее вероятно, что при стерильном ателектазе нет причин для развития лихорадки (в раннем послеоперационном периоде коллабированное легкое обычно не инфицировано).
Безусловно. Спустя 24 часа после хирургических вмешательств у большой группы больных исследовалась жизненная емкость легких. Наиболее низкие показатели отмечены после операций на верхних отделах живота. Следом идут операции на нижних отделах живота, затем (вопреки ожиданию) — торакотомии, стернотомии и операции па конечностях.
Да, но не спасает от лихорадки.
Условно рана считается инфицированной, если на каждый грамм тканей приходится 10 5 микроорганизмов.
У человека в каждом миллилитре слюны содержится до 108 аэробных и анаэробных, грамположительпых и грамотрицательных бактерий. Поэтому все рапы от укуса человека должны считаться «загрязненными». Как ни странно, рапы от укуса животных менее инфицированы (безопаснее поцеловать собаку, чем жениха или невесту).
В случае лихорадки (t = 39°С) хирургический разрез нужно осмотреть в первые 12 часов после операции. Обратите внимание на возможный гнилостный запах, серозное отделяемое и повышенную болезненность раны (все послеоперационные рапы болят), наличие или отсутствие крепитации. Микроскопическое исследование серозного отделяемого с окраской препарата на грамположительные палочки подтвердит или опровергнет диагноз клостридийиой инфекции.
• Рану нужно немедленно открыть и провести инфузионную дезинтоксикационную терапию. Основным методом лечения является хирургическая обработка рапы с иссечением некротических участков в пределах здоровых тканей (кожи, мышц, фасций). Расширьте рану и не пытайтесь ее зашивать
• Назначьте пенициллин по 12 млн. ЕД/сутки внутривенно в течение 1 педели
• Положительное воздействие гипербарической оксигенации достоверно не доказано
Встречаются гемолитическая стрептококковая гангрена, идиопатическая гангрена мошонки и некротические флегмоны, вызванные синергическими грам-отрицательными микроорганизмами. Каждое из этих заболеваний является самостоятельным, по все они объединены в единую категорию некротических фасциитов. Первостепенные лечебные мероприятия заключаются в:
1. Поддержке водно-электролитного баланса
2. Назначении антибиотиков широкого спектра действия (трехвалентная терапия)
3. Широкой хирургической обработке раны с иссечением некротических тканей.
Трехвалентная антибактериальная терапия направлена па уничтожение угрожающей жизни инфекции, когда больной находится в тяжелом состоянии, а хирург очень обеспокоен.
1. Антибиотики, действующие на грамположительную флору (ампициллин).
2. Антибиотики, действующие на грамотрицательную флору (гентамицин).
3. Антибиотики, действующие на анаэробную флору (флагил).
Чтобы избежать кандидоза и развития резистентной инфекции, нужно как можно быстрее определить чувствительность возбудителя к антибиотикам и продолжить лечение соответствующим препаратом.
Это операции на желудочно-кишечном тракте, особенно при вскрытии толстого кишечника.
От 12 часов и до 7 дней после операции.
Рану нужно раскрыть и полностью дренировать.
Орошение раны водой уменьшает бактериальное загрязнение и способствует заживлению. Спирт оказывает токсическое действие па ткани. Гидрохлорит натрия (раствор Дакина) и перекись водорода разрушают фибробласты и замедляют эпителизацию. Существует простое правило: не вводите в рану ничего такого, что бы вы не закапали в свой глаз.
Чем дольше стоит мочевой катетер (Фолея), тем вероятнее развитие инфекции. К 5-7 дню после операции у большинства больных развивается восходящая инфекция мочевых путей.
Рост микроорганизмов в посеве мочи, превышающий 105 бактерий/мл, указывает на инфекцию мочевых путей. Большое подозрение на инфекцию мочевых путей вызывает наличие лейкоцитов в моче.
Септический тромбофлебит (вызванный катетеризацией вен) и скрытые (часто внутрибрюшинные) абсцессы могут проявиться даже спустя 2 недели и более после операции.
источник
Содержание статьи
Температура после операции – нормально ли это? Такой вопрос может возникнуть у любого пациента, перенёсшего хирургическое вмешательство. Результаты термометрии, то есть измерения температуры тела – данные, на которые опирается врач, оценивая состояние больного в динамике. Высокие цифры говорят о возникновении лихорадки, но для установления точной причины требуется дополнительное обследование. Повышение температуры после операции – неспецифический симптом, встречающийся при множестве состояний, не все из которых можно назвать болезнью.
Послеоперационной лихорадкой считают увеличение температурных показателей выше 38,5 °C, которое регистрируется не менее 2 раз в течение первых 24 часов с момента завершения операции.
Однако температура тела при развитии послеоперационных осложнений может быть субфебрильной – это зависит от типа патологии, возраста и состояния пациента, ряда дополнительных факторов. Поэтому используются и другие критерии определения лихорадки – повышение температуры более 37,2 °C в утренние часы и более 37,7 °C в вечернее время.
Температура после операции у ребёнка или взрослого может быть обусловлена:
- Инфекцией.
- Флеботромбозом.
- Тиреотоксическим кризом.
В некоторых случаях лихорадка объясняется иммунными нарушениями, развитием реакции отторжения после трансплантации, наличием новообразования, обострением хронических сопутствующих заболеваний. Повышение температуры в сочетании со снижением артериального давления характерно для острой надпочечниковой недостаточности.

Температура в пределах 37,1–37,4 °C после операции на брюшной и грудной полости может сохраняться в течение нескольких дней. Если пациент чувствует себя удовлетворительно, отсутствуют патологические изменения в области операционной раны, повода думать об инфекции или другом осложнении нет.
Лихорадку, как правило, сопровождают:
- Общее недомогание, сонливость.
- Дрожь, озноб, сменяющийся ощущением жара.
- Снижение или отсутствие аппетита.
- Снижение массы тела.
- Боль в мышцах, суставах.
- Повышенная чувствительность кожи.
Повышение артериального давления и тахикардия (увеличение частоты сердечных сокращений) – это классические симптомы температурной реакции.
При некоторых заболеваниях они отсутствуют, может наблюдаться обратное явление – брадикардия.
Инфицирование – одна из наиболее распространённых причин повышения температуры после операции на коленном суставе или при другом варианте хирургического вмешательства. В группу часто встречающихся инфекционных осложнений включают:
- хирургическую раневую инфекцию;
- инфекции мочевыводящих путей;
- инфекции респираторной системы.
Согласно клиническим наблюдениям, предположение об инфекции тем вернее, чем позже появилась лихорадка.
В первые часы после операции на лёгком температура имеет неинфекционное происхождение, но при возникновении лихорадочной реакции на вторые сутки и в более отдалённый срок необходимо включить в диагностический поиск инфекционную патологию.
Вероятность развития осложнений во многом зависит от степени бактериального загрязнения раны.
Температура после операции на брюшной полости по поводу аппендицита наблюдается, как правило, при запоздалом вмешательстве и наличии перитонита. Если вскрывается просвет пищеварительного, респираторного и мочевыводящего тракта, рана считается условно загрязнённой, риск гнойной инфекции повышается на 5–10% по сравнению с чистой раневой поверхностью (во время протезирования, грыжесечения). Открытые переломы, каловый перитонит относят к группе загрязнённых ран, инфицирование при которых наблюдается почти в 50% случаев.
Кроме раневой инфекции, осложнения могут быть обусловлены проведением искусственной вентиляции лёгких (пневмония), использованием уретрального катетера (цистит), венозного доступа (тромбофлебит). Температура после операции по удалению жёлчного пузыря выше 38,5 °C должна натолкнуть на мысль о вероятной гнойной инфекции (абсцесс печени, поддиафрагмальный абсцесс, перитонит). Перечень вероятных инфекционных заболеваний, так или иначе связанных с оперативным вмешательством, достаточно широк. Предполагать инфицирование необходимо при наличии повышенной температуры после операции, боли, покраснения и отёка в области операционной раны, наличия гнойных выделений.
Необходимо обращать внимание не только на наличие лихорадки.
Важно оценить её длительность, время возникновения, присутствие резких спадов и подъёмов температуры, а также симптомов, указывающих на локализацию поражения.
Например, если температура после операции на сердце сочетается со слабостью, ознобом и появлением сердечных шумов, есть основания предположить инфекционный эндокардит.
Основой лечения является антибактериальная терапия. Если проникновение инфекции связано с уретральным или венозным катетером, его необходимо удалить. При формировании гнойного очага (абсцесса, флегмоны) требуется хирургическое вмешательство.

Клинические проявления тромбоза глубоких вен нижних конечностей:
- Слабость, повышение температуры тела.
- Отёк и боль в конечности.
- Бледная или синюшная окраска кожи.
Пациентам необходим постельный режим, возвышенное положение и эластическое бинтование конечности. Назначаются антикоагулянты (фраксипарин, гепарин, фенилин), дезагреганты (курантил, трентал). Тромболизис (растворение тромба при введении стрептокиназы, стрептазы) применяется по строгим показаниям из-за риска кровотечения. Удаление тромба возможно осуществить также хирургическим путём.
Одним из наиболее вероятных эндокринных нарушений в послеоперационном периоде является тиреотоксический криз – состояние, обусловленное резким повышением уровня гормонов щитовидной железы в крови.
Возникает у пациентов с диффузным токсическим зобом в случае несвоевременного выявления патологии и/или отсутствия адекватной терапии. Во время операции организм испытывает стресс, связанный с анестезией и хирургическим вмешательством – это является пусковым фактором развития тиреотоксического криза. Наблюдаются следующие симптомы:
- беспокойство и возбуждение;
-
мышечная слабость, дрожание конечностей;
- тошнота, рвота, боль в животе, диарея;
- уменьшение количества выделяемой мочи;
- тахикардия, снижение артериального давления;
- лихорадка, профузное потоотделение.
Высокая температура после операции на щитовидной железе, кишечнике и других органах, представляющая собой проявление тиреотоксического криза – показание для неотложной медицинской помощи. Используются тиреостатические препараты (мерказолил), бета-блокаторы (анаприлин, пропранолол), глюкокортикостероиды (преднизолон), инфузионная терапия.
источник
Лихорадка — распространенная проблема после хирургического вмешательства.
Важно тщательно оценить состояние пациенток для выявления тех, кто требует выжидательного подхода, тех, кому необходимо обследование, и тех, кого следует срочно обследовать и оперировать. Лихорадка — серьезный признак начала синдрома системного воспалительного ответа и синдрома мультиорганной недостаточности. Если лихорадка продолжается 2-3 нед и при повторном клиническом и лабораторном обследовании не выявлено ее причины, устанавливают предварительный диагноз «лихорадка неизвестного происхождения».
Для повышения экономической эффективности обследования некоторых пациенток с послеоперационной лихорадкой необходимо обследовать более тщательно. К ним относят пациенток с высокой температурой, умеренным лейкоцитозом, длительной лихорадкой, после операций на кишечнике, онкологических операций и тех, кто выглядит больной.
Лихорадка — повышение температуры тела, которое превышает нормальные суточные колебания и возникает в связи с увеличением контрольной температурной точки в гипоталамусе.
Средняя температура в ротовой полости здоровых людей 18-40 лет — 36,8±0,4 °С (98,2±0,7 °F). В течение суток самую низкую температуру тела отмечают в 6 ч утра — 37,2 °С (98,9 °F), самую высокую в 16-18 ч — 37,7 «С (99,9 °F). Утреннюю температуру выше 37,2 °С (98,9 °F) и вечернюю температуру выше 37,7 °С (99,9 °F) называют лихорадкой.
При клинически значимой послеоперационной лихорадке температурные показатели >38 °С (100,4 °F) по данным двух измерений с интервалом по крайней мере 4 ч, за исключением первых суток после операции, или при однократном измерении температура >38,6 °С (101,5 °F), и сохраняются более 2 сут после операции.
По данным литературы, частота послеоперационной лихорадки — 14-91%. Она имеет инфекционное и неинфекционное происхождение. У многих пациенток послеоперационная лихорадка имеет неинфекционную этиологию. В первые сутки после операции инфекция обычно отсутствует у 80-90% пациенток с лихорадкой, при появлении лихорадки через 5 сут после операции инфекцию выявляют у 80-90% пациенток. Инфекция более вероятна, если лихорадка появляется через 2 сут после операции.
- дрожь;
- озноб, который чередуется с ощущением жара;
- общее недомогание;
- сонливость;
- анорексию;
- артралгию, миалгию, гиперестезию кожи;
- отсутствие потоотделения;
- гипертензию и тахикардию.
Лихорадка различного происхождения возникает в разное время. Такая зависимость от времени приблизительна и не является абсолютным правилом. Во многих случаях отсутствуют четкие временные рамки появления лихорадки, и лихорадка
различной этиологии может возникать в одно и то же время.
Интраоперационные причины послеоперационной лихорадки:
- сепсис;
- интраоперационная септицемия;
- трансфузионная реакция;
- тепловой удар;
- злокачественная гипертермия.
В общей популяции эти причины встречаются редко, однако для определенной группы пациенток они представляют опасность. К ним относят:
- синусит (длительная назогастральная интубация);
- фарингит;
- инфицированные центральные катетеры;
- пневмония, связанная с ИВЛ;
- нозокомиальные инфекции;
- инфицированная гематома;
- острая подагра или внезапное ее обострение;
- синдром острой отмены алкоголя;
- гипертиреоз/тиреотоксикоз/тиреотоксический криз;
- надпочечниковая недостаточность;
- феохромоцитома;
- инфаркт миокарда;
- эмболия легочной артерии;
- злокачественный нейролептический синдром;
- внутричерепная патология;
- менингит;
- лекарства (анестезия и др.);
- лекарственная лихорадка в сочетании с кожными высыпаниями и/или эозинофилией, например: противоэпилептические препараты — фенитоин; антибиотики — бета-лактамные, сульфаниламидные препараты, пиперациллин, тазобактам; противовоспалительные препараты — индометацин; интраоперационные препараты — сукцинил холин.
Причины послеоперационной лихорадки традиционно запоминают с использованием простого мнемонического правила пяти W.
Причины послеоперационной лихорадки в зависимости от прошедших суток после операции (5Ws)
- 1-2-е сутки: Дыхание (Wind) — ателектаз, возникающий в течение 24-48 ч, аспирационная пневмония, пневмония, связанная с ИВЛ
- 3-5 -е сутки: Вода (Water) — цистит, или инфекция мочевых путей, особенно у пациенток с катетером
- 4-6-е сутки: Вены [‘W(V)eins’] — тромбоз глубоких вен, флебит в области пребывания внутривенного катетера
- 5-7-е сутки: Рана (Wound) — определение раневой инфекции. В некоторых случаях проводят дренирование,иссечение тканей и снятие швов. Важно вовремя диагностировать такие серьезные заболевания, как некротический фасциит и перитонит из-за несостоятельности кишки (внутренняя рана)
Лекарственные препараты (Wonder drugs) — редкие реакции на лекарственные препараты, включая вводимые во время операции — антибиотики, препараты для переливания, противовоспалительные препараты
Злокачественная гипертермия — редкое генетическое заболевание с доминантным типом наследования, возникающее интра-операционно в ответ на введение сукцинил холина. Заболевание развивается в течение 30 мин после начала общей анестезии, но может появиться даже через 10 ч после анестезии. Лихорадка угрожает жизни и достигает 41-42 °С (105-107 °F). Клинические признаки: ригидность мышц, ацидоз, гипоксия, аритмии. Лечение: отмена всех анестетиков, гипервентиляция с кислородом, введение дантролена натрия и прокаинамида, охлаждение и диурез для предотвращения осаждения миоглобина.
Надпочечниковая недостаточность обычно наступает у пациенток, длительно получавших стероиды, из-за ятрогенного угнетения оси гипоталамус-гипофиз-надпочечники; развиваются лихорадка и рефрактерная гипотензия. Для спасения жизни необходимо своевременное применение стероидов.
Признаки послеоперационной тромбоэмболии легочной артерии: внезапная гемодинамическая нестабильность и коллапс. Лихорадку наблюдают редко.
Лихорадка часто возникает при синдроме острой отмены алкоголя. Быстрая диагностика и лечение предотвращают значительное число заболеваний и случаев смерти.
В большинстве случаев некроз мышц возникает при инфицировании раны микроорганизмами рода Clostridium или стрептококками группы А, это неотложное хирургическое заболевание. Пациентки поступают в первые сутки после операции в состоянии шока, с тахикардией, лихорадкой и тяжелой септицемией. Диагноз легко поставить, сняв повязку и осмотрев рану: имеются жидкие коричневатые обильные зловонные выделения. Цвет кожи изменен, определяют крепитацию, образование пузырей. Пациентки испытывают сильную боль и возбуждение. Без своевременного лечения развиваются сосудистый коллапс, почечная недостаточность, гемоглобинурия и желтуха. Необходимы радикальная хирургическая обработка раны с иссечением всех нежизнеспособных тканей и неотложное введение пенициллина или тетрациклинов. Редкий дифференциальный диагноз — метастатический некроз мышц при аденокарциноме кишечника.
При поздней диагностике и лечении некротического фасциита возникает генерализованный сепсис, поскольку это быстропрогрессирующая опасная для жизни бактериальная инфекция.
Это полимикробная раневая инфекция с наличием гемолитических стрептококков, стафилококков, анаэробов или смешанной микрофлоры, при которой происходит некроз поверхностной фасции, не затрагивающий подлежащую мышцу. Клинические признаки: лихорадка, лейкоцитоз, гипертермия или гипотермия, гипотензия, тахикардия, вялость, но наиболее значителен токсический эффект. В области раны кожа темная, сухая, имеются отек подкожно-жировой клетчатки, индурация, крепитация, гиперестезия и образование кожных пузырей. Развиваются гемоконцентрация, гипокальциемия, гемолиз, гипербилирубинемия, печеночная и почечная недостаточность и септический шок. Необходимо проводить активное лечение, как при ожогах.
Предрасполагающие факторы риска: сахарный диабет, травма, алкоголизм, снижение иммунитета, гипертензия, заболевание периферических сосудов, внутривенная наркомания и ожирение. Проводят широкое иссечение раны с удалением всех нежизнеспособных тканей, при необходимости его выполняют повторно. Назначают полное парентеральное питание через центральный катетер с адекватным замещением и коррекцией уровня кальция, электролитов, количества жидкостей и калорий. До получения результатов посева вводят антибиотики широкого спектра действия, затем их заменяют в соответствии с анализом.
При ранней или поздней несостоятельности анастомоза или случайной перфорации кишки во время хирургического вмешательства на органах брюшной полости или малого таза может возникать кишечная несостоятельность с перитонитом. Важно быстро установить диагноз. После диагностики выполняют эксплоративную лапаротомию, устраняют кишечную несостоятельность, санируют брюшную полость, вводят антибиотики, жидкости, электролиты и мультивитамины. Для профилактики кето-ацидоза пациентку переводят на полное парентеральное питание до восстановления питания через рот.
Для точной диагностики следует тщательно собрать анамнез, провести физическое обследование и необходимые исследования. Ранняя и своевременная точная диагностика позволит врачу провести соответствующее лечение с минимальным числом осложнений. Неинфекционная причина не исключает инфекционную причину, инфекционная и неинфекционная этиология лихорадки могут сосуществовать.
Для ранней точной диагностики важен полный анамнез с подробным выявлением структуры и выраженности лихорадки и сопутствующих симптомов поражения дыхательной, пищеварительной, мочеполовой, нервной и сердечно-сосудистой систем. Например, Clostridium difficile вызывает энтероколит с лихорадкой, диареей и болью в животе; боль в икроножных мышцах указывает на тромбоз глубоких вен; при заболевании легких — одышка и кашель с мокротой; частое мочеиспускание, дизурия, гематурия, императивные позывы на мочеиспускание, боль над лобком или в пояснице характерны для цистита или пиелонефрита.
Боль локализуется в любой ране, местах инфицирования внутривенных катетеров или участках воспаления. При сильной боли и возбуждении необходимо экстренно исключить клостридиальный некроз мышц. У пациентки, поступившей с лихорадкой и делирием, следует сразу исключить синдром острой отмены алкоголя.
При ателектазе появляются озноб, нарушение психического статуса и гипотензия.
Первое подозрение на раневую инфекцию в первые 3-4 сут после операции возникает при усилении болей в области послеоперационной раны, покраснении, отеке и субфебрильной температуре. В последующие 1-3 сут лихорадка принимает пиковый характер, симптомы раневой инфекции становятся более очевидными. Если пациентка жалуется на боль в послеоперационной ране, необходим частый осмотр (ежедневно).
Необходимо тщательно собрать анамнез для выявления любого гипертермического заболевания, семейного анамнеза злокачественной гипертермии, гипертиреоза, ожирения, курения, внутривенной наркомании или алкоголизма, переливания крови, лекарственной аллергии или гиперчувствительности.
Пациентки с ожирением, сахарным диабетом, недоеданием, истощающими заболеваниями, злокачественными новообразованиями, почечной недостаточностью, гипертензией, пожилого возраста более склонны к развитию инфекции. К появлению лихорадки предрасполагают инфекции мочевых путей, грудной полости, например эмпиема, хронический бронхит, умеренный и выраженный кифосколиоз, поражения клапанов сердца и др. У пациенток с такими заболеваниями следует сразу заподозрить лихорадку инфекционной этиологии, это поможет избежать неоправданного увеличения заболеваемости.
Бактериальный вагиноз — значительный фактор риска возникновения лихорадки после гинекологических операций. Все женщины с таким заболеванием до операции должны получать клиндамицин или метронидазол интравагинально и/или перорально.
Для установления предварительного диагноза необходимо рассмотреть аспекты перенесенного хирургического вмешательства:
- дата операции;
- вид и продолжительность;
- применение существовавших ранее или имплантация новых протезов;
- тип и время использования перио-перационной антибиотикопрофилактики;
- появление симптомов;
- существование симптомов до операции;
- любые осложнения операции;
- пролонгированная послеоперационная ИВЛ;
- длительное пребывание в стационаре.
Необходимо контролировать все жизненно важные функции. ЧСС — важный показатель. При подозрении на тяжелый сепсис частота пульса непропорциональна повышению температуры. Это относится и к сопутствующей гипотензии или олигурии. Тахипноэ обычно указывает на легочную этиологию.
Температуру тела можно измерять во рту или в прямой кишке, но серию измерений необходимо проводить в одном месте. Температура тела во рту на 0,5 °С ниже, чем в прямой кишке, и на 0,5 °С выше, чем в подмышечной области.
Температурную кривую отмечают в температурном листе.
О причине лихорадки судят по общему состоянию пациентки. Оно может быть удовлетворительным, средней тяжести и тяжелым с гипотензией и системным сосудистым коллапсом.
Для исключения бессимптомного расхождения краев операционной раны необходим детальный ее осмотр, даже в отсутствие местных симптомов. Флегмона, абсцесс, некротический фасциит или газовая гангрена обычно сопровождаются местными симптомами. При осмотре раны отмечают цвет кожи в области разреза (темная, гиперемированная, некротическая, голубая, черная), сопутствующую индурацию, отек и болезненность, определяют гиперестезию, крепитацию, кожные пузыри и распространяющиеся эритематозные полосы.
В ранних стадиях раневой инфекции усиливаются боли и увеличивается отек в области послеоперационной раны. Позже появляется гиперемия с повышением температуры кожи и флюктуацией. При стафилококковой инфекции преобладают местные симптомы воспаления, тогда как при инфицировании кишечной микрофлорой основной симптом — увеличение болезненности с минимальным покраснением. Появляются и другие признаки инфекции, включая тахикардию, недомогание, лихорадку и лейкоцитоз.
Для выявления пораженных структур и необходимости иссечения некротизированных тканей измеряют глубину расхождения краев операционной раны. Природу инфекции устанавливают по характеру, цвету и запаху отделяемого из раны. Определяют поражение лимфоузлов.
Все места внутривенных инъекций вне зависимости от наличия внутривенного катетера и все дренажные раны осматривают для выявления гиперемии кожи, болезненности, отека, инфекции и скопления гноя.
Для диагностики ателектаза легкого, пневмонии, плеврального выпота или эмпиемы тщательно обследуют и выслушивают грудную клетку.
После любой операции на органах брюшной полости или малого таза обследуют живот для выявления признаков перитонита, местной инфекции, поддиафрагмально-го или тазового абсцессов. Болезненность в нижних отделах живота, симптомы раздражения брюшины, болезненность при ректальном и влагалищном исследовании с определением образования в малом тазу или без него и влагалищные выделения указывают на флегмону, инфекцию или абсцесс в малом тазу.
При инфекции мочевых путей определяют болезненность в области почек и мочевого пузыря.
В ранних стадиях инфекционных процессов костей болезненна только пораженная область, но при прогрессировании процесса развиваются отек, эмпиема и истечение гноя.
Если при обследовании ЦНС выявляют ригидность шейных мышц, фотофобию и измененное сознание, необходимо исключить менингит и инфекцию.
По показаниям выполняют определенные исследования.
- Общий анализ мочи.
- Гематологическое обследование:
- развернутый анализ крови с определением числа лейкоцитов, лейкоформулы и исследование мазка крови;
- снижение числа лейкоцитов отмечают при тяжелом сепсисе, ослаблении иммунитета или недоедании;
- число тромбоцитов увеличено в ответ на стресс и снижено при ДВС-синдроме;
- СОЭ/С-реактивный белок;
- выявление расстройств коагуляции у пациентов с тяжелым сепсисом;
- иммунологические тесты при трансфузионных реакциях.
- Биохимия крови:
- мочевина, электролиты и креатинин;
- функциональные пробы печени;
- глюкоза;
- газы артериальной крови; метаболический ацидоз — один из ранних симптомов септического шока;
- ферменты миокарда;
- амилаза сыворотки.
- Микробиологическое исследование проводят по показаниям. Назначение антибиотиков пациенткам с подозрением на инфекционную лихорадку проводят после выявления патогенного микроорганизма и определения его чувствительности к антибиотикам. Для этого можно использовать:
- кровь;
- мокроту, аспират из плевральной или брюшной полости;
- мочу, кожу и тампон, пропитанный раневым отделяемым, или аспират;
- спинномозговую жидкость (поясничная пункция);
- внутрисосудистые катетеры; аспират тканевой жидкости из края распространившейся флегмоны необходимо исследовать на культуру удаленного внутривенного катетера или дренажа;
- каловые массы.
- Лучевые исследования:
- рентгенография грудной клетки;
- рентгенография брюшной полости и малого таза; при тазовом абсцессе отмечают смещение органов, заполненных воздухом, воспалительной опухолью;
- венозный тромбоз, абсцессы и гематомы можно выявить при УЗИ и допплеровском исследовании;
- при КТ и МРТ можно выявить абсцессы, гематомы и другие поражения;
- остеомиелит выявляют при сканировании костей.
- При подозрении на ишемию миокарда, внутрисердечный тромбоз и эмболию легочной артерии проводят ЭКГ и эхокардиографию.
- Осмотр грудной клетки, рентгенография грудной клетки, посев мокроты, ЭКГ.
- Осмотр раны, тампон на посев.
- При признаках инфекции мочевых путей: посев мочи на микрофлору и чувствительность к антибиотикам.
- Осмотр конечностей для выявления тромбоза глубоких вен.
- Осмотр мест внутривенных инъекций (флебит), места введения эпидуральных катетеров и дренажей.
- Обследование мест сдавления.
- У детей осмотр ушей и полости рта.
- Число лейкоцитов, лейкоформула.
- Посев крови при подозрении на инфекцию.
Лечение лихорадки в послеоперационном периоде направлено на причину ее появления.
Общее лечение требует возмещения потерь жидкости и потребностей в калориях, которые увеличены при лихорадке. При повышении температуры на один градус видимые потери жидкости с потоотделением в течение суток увеличиваются на 250 мл, невидимые потери испарением с поверхности кожи и из легких — на 50-75 мл.
При лихорадке детям, пожилым людям и кардиологическим больным прежде всего назначают антипиретики и прохладные обтирания. Парацетамол, нестероидные противовоспалительные средства (НПВС) и ацетилсалициловую кислоту (аспирин) применяют только при температуре выше 39 °С. Они уменьшают общее недомогание и сопутствующие миалгии, артралгии и головную боль. Побочные действия ацетилсалициловой кислоты (аспирин*) и НПВС: снижение числа тромбоцитов, раздражение слизистой ЖКТ, кровотечение и синдром Рея у детей.
У пациенток с подозрением на инфекцию один из главных принципов лечения — устранение источника инфекции после определения его локализации и возбудителя. Важен адекватный выбор антибиотика. При тяжелом состоянии и септицемии начинают внутривенное введение антибиотиков, не дожидаясь результатов посева. При необходимости после получения результатов антибиотики меняют.
Для удаления источника инфекции и дренирования гноя необходимы хирургическая обработка раны, иссечение нежизнеспособных тканей или удаление пораженного органа. Тампоны и ткани отправляют на окраску по Граму, посев на микрофлору и чувствительность к антибиотикам, даже если это уже сделано ранее. На исследование необходимо предоставить и перевязочный материал, пропитанный физиологическим раствором. Поражения, вызывающие обструкцию полых органов, следует корригировать и ликвидировать возможные источники инфекции.
Септический тазовый тромбофлебит развивается на 2-4-е сутки после операции. Клинические проявления могут быть недостоверными, поэтому диагноз легче всего подтвердить, используя допплеровское УЗИ или флебографию. В параметрии и сбоку от матки пальпируют болезненные тяжи. Лечение — экстренная терапия антикоагулянтами с применением гепарина натрия (гепарин) и антибиотиков широкого спектра. При отсутствии реакции на лечение может потребоваться двусторонняя перевязка яичников.
Лечение пациенток с тяжелым сепсисом следует начинать с восстановления объема жидкости. При угнетении функций миокарда при системных инфекциях необходимо применение инотропных и вазоактивных препаратов. Пациенткам в тяжелом состоянии показано вспомогательное дыхание и перевод в отделение интенсивной терапии.
источник
Ch. Sikora, J. M. Embil
Fever in the Post-operative Patient: A Chilling Problem
The Canadian Journal of CME 2004(May);93–98
Лихорадка в послеоперационном периоде может возникать вследствие инфекционных и неинфекционных причин. Важно не пренебречь неинфекционными факторами такой лихорадки, поскольку ее этиология может быть вполне доброкачественной или, наоборот, указывать на серьезное заболевание. Во многих случаях лихорадка обусловлена новообразованиями либо коллагенозами, а инфекционный процесс диагностируется менее чем у половины послеоперационных пациентов с фебрилитетом. Основные этиологические факторы лихорадки в послеоперационном периоде можно классифицировать на три категории (см. таблицу 1).
Таблица 1. Инфекционные и неинфекционные этиологические факторы
лихорадки в послеоперационном периоде
Инфекционные факторы, связанные с оперативным вмешательством
- Инфекция в ране
- Абсцесс брюшной полости
- Несостоятельность наложенного анастомоза с развитием перитонита
- Инфицирование протеза
- Острый холецистит
- Инфекция, связанная с трансфузией
- Феохромоцитома
Инфекционные факторы, не связанные с оперативным вмешательством
- Пневмония
- Инфекция мочевыводящих путей
- Инфицированная гематома
- Системная бактериемия
- Энтероколит, вызванный Clostridium difficile
- Фарингит
- Ателектаз
- Медикаменты (анестетики и другие)
- Тромбофлебит
- Недостаточность надпочечников
- Лихорадка, обусловленная лекарствами [1]
- Злокачественное новообразование
- Тромбоэмболия легочной артерии
- Тромбоз глубоких вен
- Инфаркт миокарда
- Тиреотоксикоз
Важно установить хронологию событий, связанных с лихорадкой. Следует расспросить о следующем:
- Когда и какое было проведено оперативное вмешательство?
- Присутствуют ли признаки поражения уже имеющихся до операции либо недавно имплантированных протезов?
- Когда и какая проводилась периоперативная антибиотикопрофилактика?
- Когда появились проявления симптоматики?
- Наблюдались ли какие-либо симптомы до операции?
- Наблюдались ли какие-либо послеоперационные осложнения либо продолжительное пребывание в больнице?
- Имеются ли у больного какие-либо сопутствующие заболевания, которые могли способствовать появлению лихорадки?
- Получал ли больной препараты крови?
Следует тщательно обследовать все системы органов, включая дыхательную, мочеполовую, ЖKТ, нервную, кровеносную системы, а также кожу. Важно осмотреть места периферического либо центрального венозного доступа для исключения инфицированной гематомы или тромбофлебита. Кроме того, необходимо подробно обследовать рану по такому плану:
- Пальпируется ли участок флюктуации?
- Наблюдается ли вокруг линии разреза гиперемия либо гипертермия?
- Имеется ли вокруг раны воспаление подкожной жировой клетчатки с четкой/нечеткой демаркационной линией?
- Ощущается ли болезненность?
- Обеспечивает ли имплантированный сустав полный объем движений?
При нейрохирургических, ортопедических и сердечных операциях следует всегда подозревать наличие латентной инфекции. Важно проанализировать лекарства, получаемые больным, и не пропустить появление лихорадки, связанной с медикаментами, после назначения нового препарата. Антибиотики сами по себе могут обусловить лихорадку, поэтому их следует назначать по строгим показаниям. Также следует помнить, что антибиотики могут обуславливать заболевания, связанные с Clostridium difficilе, проявляющиеся лихорадкой, болью в животе и диареей.
Необходимые лабораторные анализы приведены в таблице 3. Компьютерная аксиальная томография органов брюшной полости может быть информативной при подозрении на внутрибрюшную патологию и в случае планирования оперативного вмешательства. При помощи радионуклидного сканирования можно определить локализацию воспалительного процесса. Однако, планируя проведение этих дорогих методов обследования, всегда нужно учитывать, повлияют ли они на план ведения больного.
Таблица 3. Необходимые лабораторные анализы
| Общий анализ мочи |
| Развернутый общий анализ крови |
| СОЭ |
| Посев крови на стерильность |
| Рентгенография |
Лечение лихорадки в послеоперационном периоде зависит от ее этиологии, поэтому критически важно установить ее причину путем тщательного сбора анамнеза и физикального обследования. Ателектаз со временем расправляется, однако стимулирующая спирометрия ускоряет этот процесс. При инфекциях, связанных с катетером, требуется его удаление и соответствующая антибиотикотерапия. Тромбофлебит часто можно лечить при помощи теплого компресса и противовоспалительных препаратов, однако при проявлениях инфекции необходимо назначить антибиотики.
- Лихорадка в послеоперационном периоде может возникать вследствие инфекционных и неинфекционных причин.
- В течение первых суток после операции лихорадка может развиваться у 27–58% пациентов.
- План физикального обследования должен включать дыхательную, сердечно-сосудистую, мочеполовую и пищеварительную систему, а также кожные покровы.
источник


Вопрос о том, почему после операции повышается температурный режим, может возникнуть у любого пациента, который перенес хирургическое вмешательство.
меряя температуру пациента, врач оценивает его состояние в динамике. Высокий показатель температурного режима говорит о появлении лихорадки, однако, для того чтобы установить точную причину, необходимо провести дополнительное обследование. Повышенная температура после операции относится не к самым страшным симптомам. Данная реакция может встречаться при множестве состояний, из которых далеко не все будут являться какими-либо заболеваниями.
Однако если температура является высокой на протяжении длительного времени, то это является тревожным сигналом. Это говорит о том, что рана после операции начала воспаляться. Именно поэтому очень важно знать, почему повышается температура тела в послеоперационный период.
Повышение температуры тела после операции может зависеть от следующих факторов:
- Тип патологии
- Возраст больного
- Состояние больного
- Время суток
- Наличие инфекции
В первые часы температура после операции на кишечнике или желудке может увеличиваться из-за дрожи, которая у больного появляется в результате введения в организм анестетиков, растворов и использования дыхательных смесей. В таком случае температура тела может достигать 39 градусов. Прийти в нормальное состояние она может после того, как у пациента прекращается общая дрожь.
Температура 37 после операции на кишечник может сохраняться у больного на протяжении недели. Если на протяжении данного времени больной чувствует себя удовлетворительно, то это говорит об отсутствии появления инфекции или других осложнений. Таким образом, температура 37 после операции является нормальной реакцией организма на постороннее вмешательство, а значит, повода для волнения нет. Но что же способно спровоцировать лихорадку после операции и почему она возникает?

- Общая слабость и сонливость
- Дрожь, озноб и жар
- Плохой аппетит
- Резкое снижение массы тела
- Мышечная и суставная боль
- Чрезмерная чувствительность кожного покрова

- Общая слабость и сонливость
- Дрожь, озноб и жар
- Плохой аппетит
- Резкое снижение массы тела
- Мышечная и суставная боль
- Чрезмерная чувствительность кожного покрова
Появление инфекции является весьма распространенной причиной повышения температуры при различных вариантах хирургического вмешательства. Серьезность осложнений в данном случае зависит от степени загрязненности раны после операции. В таких случаях важно отметить, сколько именно может держаться высокая температура у больного, когда началось наблюдаться ее повышение, имеются ли редкие скачки температурных показателей.
За основу лечения в таких случаях берется антибактериальная терапия. Если начался уже формироваться гнойный очаг в виде абсцесса или флегмоны, необходимо хирургическое вмешательство.
Когда больной находится под наркозом, у него увеличивается активность системы свертывания крови. Флеботромбоз относится к одним из осложнений общего наркоза. Как правило, данное осложнение наблюдается у больных старше 40 лет. Также стоит отметить, что развитие флеботромбоза возможно при операции свыше 4 часов. Основным симптомом тромбоза может выступать высокая температура после удаления опухоли.
Признаки тромбоза вен на ногах:
- Общая слабость
- Повышенная температура, которая может держаться несколько дней
- Отечность и боль конечностей
- Бледный или синюшный кожный покров
При данном осложнении пациент нуждается в нормальном постельном режиме и в эластичном бинтовании пораженных конечностей. Параллельно с этим врачом назначаются антикоагулянты и дезагреганты. Тромб можно также удалить и с помощью хирургического вмешательства.
Тиреотоксический криз является эндокринным нарушением в послеоперационный период. Данное состояние характеризуется резким повышением уровня гормонов щитовидной железы в кровеносной системе больного.
Основные симптомы при тиреотоксическом кризе:
- Беспокойное состояние
- Слабость в мышцах
- Дрожь конечностей
- Тошнота и рвота
- Боли в животе и диарея
- Повышенный температурный режим
- Тахикардия
Развитие тиреотоксического криза возможно в послеоперационный период на кишечник, щитовидную железу и другие внутренние органы.
На основе всего сказанного можно сделать вывод, что организм человека продолжает вести борьбу даже после операционного вмешательства, несмотря на свою слабость. Метод лечения зависит от вида инфекции или вируса, который атаковал больного. При этом специалист должен наблюдать за симптомами, и назначать некоторые анализы, после чего и устанавливается основная проблема.
Важно отметить, что послеоперационная температура может держаться на протяжении длительного времени, и с ней ни в коем случае не стоит бороться самостоятельно. О любом ухудшении состояния необходимо оповещать своего лечащего доктора.
Первые 3-5 дней после любой операции у пациента обязательно наблюдается повышенная, чаще субфебрильная, температура. Это нормальна ситуация, которая не должна вызывать беспокойства. А вот если повышенная температура держится долгое время или внезапно поднялась через несколько дней после операции, то это, как обычно, говорит о развитии воспалительного процесса и требует срочного принятия мер.
Это объясняется несколькими факторами. Любое хирургическое вмешательство — это стресс для организма, который сопровождается ослаблением иммунитета. Также первые два-три дня после операции происходит всасывание продуктов распада, возникновение которых при рассечении тканей неизбежно. Еще одним фактором, вызывающим повышение температуры, является потеря организмом жидкости во время операции и за счет выделения раневого секрета.
Во многом ситуация зависит от сложности операции, диагноза, степени повреждения тканей. Чем сложнее было хирургическое вмешательство и больше рассеченных тканей, тем вероятнее сильное повышение температуры после нее.
Если температура держится или начинает повышаться через несколько дней после операции, то происходить это может по следующим причинам:
- У пациента стоит дренаж. В этом случае устойчиво повышенная температура является реакцией иммунной системы и обычно приходит в норму после удаления дренажных трубок. При необходимости врач может назначить антибиотики или жаропонижающие средства.
- Развитие сепсиса и внутреннего воспаления. В этом случае резкое повышение температуры наблюдается через несколько дней после операции, по мере развития воспалительного процесса. Лечение определяется врачом и может заключаться как в приеме антибиотиков, так и в повторной операции, для очистки раневой поверхности в случае нагноения.
- Острые респираторные, вирусные и другие инфекции. После операции иммунитет человека, как правило, ослаблен, и в послеоперационный период достаточно легко подцепить какую-либо инфекцию. В этом случае повышенная температура будет сопровождаться другими симптомами, характерными для такого заболевания.
Самостоятельное лечение при повышении температуры в послеоперационный период недопустимо. И если температура резко повысилась после выписки из больницы, необходимо незамедлительно обратится к врачу.
Как уже говорилось выше, во многом сроки восстановления организма, как и повышение температуры, зависят от сложности проведенной операции:
- Наименее травматическими являются лапароскопические манипуляции. После них чаще всего температура или совсем не повышается, или повышается незначительно, до субфебрильной, и приходит в норму в среднем в течение 3 дней.
- Температура после операции по удалению аппендицита. В данном случае много зависит от вида аппендицита. Острый аппендицит обычно не сопровождается повышением температуры до операции, но после нее температура тела может повыситься до 38° в начале, и в последующие дни постепенно снижаться. В норму температура тела приходит в среднем за 3-5 дней. Отдельно стоит рассмотреть гнойный, или как его еще называют, флегмонозный аппендицит. При данном виде аппендицита сильное повышение температуры тела наблюдается еще до операции, и может сохраняться достаточно долгий период после ее проведения. Так как гнойный аппендицит часто чреват развитием перитонита, то после операции по его удалению практически всегда назначают курс антибиотиков, а субфебрильная
температура может сохраняться на протяжении нескольких недель.
- Температура после операций на кишечнике. Если речь идет о полостных операциях, то они обычно достаточно сложные и требуют длительного восстановительного периода. В первую неделю после операции практически всегда наблюдается повышенная температура, в дальнейшем состояние зависит от лечения и восстановления организма после операции.
Внимание! Температура выше 38° в послеоперационный период практически всегда является симптомом осложнений.
Каждому пациенту, независимо от сложности или локализации операции, приходится терпеть температуру. Ее значение не превышает 37,5 градусов. Именно эти показатели связаны со слабостью и ломотой в теле.
Хорошее состояние больного зависит от того, сколько дней был жар. При качественном лечении он проходит через неделю. Иногда, даже раньше. Чтобы с уверенностью проходить послеоперационный период, необходимо ориентироваться в показателях нормы.
| Вид операции | Показатели | Объяснение |
| Пластические операции на верхних слоях | нет повышения либо 37-37,5 градусов | Организм не испытывает сильного шока. Пациенту, в большей степени, приходится бороться с болью и слабостью. |
| Операции на костях | нет повышения либо до 37 градусов | Сюда входят и косметологические процедуры, и заживление после серьезных травм. |
| Удаление нагноений, зараженных органов, воспалений, аппендицита | до 39 градусов | Большие скачки не должны пугать в таких случаях. Но жар в норме проходит через 5-7 дней. |
| Общий массив операций | 37,3-37,5 градусов | После любой операции у человека может быть небольшой жар. Температура то в норме, то повышается в этих пределах. |
Внимание! Пониженная температура не несет в себе ничего хорошего. Организм слабый. Он не может нормально восстанавливаться. А значит, что послеоперационный период резко увеличится. Также есть две дополнительные угрозы:
- неспособность пациента справится с инфекцией, если возникнут осложнения;
- наличие вегето-сосудистой дистонии (организм плохо реагирует на лечение).
Если у больного отмечается повышенная температура, которая далеко уходит от нормы, то врач должен пройтись по особому списку. Это перечень причин, из-за которых в большинстве случаев возникают проблемы:
1. либо 37-37,5 градусов либо до 37 градусов Внимание! Пониженная температура не несет в себе ничего хорошего. Организм слабый. Он не может нормально восстанавливаться. А значит, что послеоперационный период резко увеличится. Также есть две дополнительные угрозы: Если у больного отмечается повышенная температура, которая далеко уходит от нормы, то врач должен пройтись по особому списку. Это перечень причин, из-за которых в большинстве случаев возникают проблемы: 1. 2. Плохой шов. Расхождение шва с первой секунды становится угрозой. В него могут попасть микробы, бактерии. Хирург должен аккуратно сделать свою работу, выбрать правильные нити и инструменты, подходящий вид шва. 3. Некроз. После любой операции должна проводиться качественная чистка. Нельзя, чтобы в организме были остатки удаленного органа или тканей. Они начнут гнить. Запущенная ситуация может привести к смерти пациента. 4. Катетеры или дренажи. Установленные инородные тела могут сдвинуться и повредить органы или ткани. Даже их наличие всегда сопровождается жаром. 5. Пневмония. Частое явление после использования аппарата искусственного дыхания. Проблемы с легкими тоже требуют лечения антибиотиками. Нужно делать своевременные снимки и анализировать ситуацию. 6. Воспаления разных типов: перитонит (брюшная полость), остеомиелит (при переломе костей). Это одно из серьезнейших осложнений, так как лечением чаще всего является повторная операция. 7. Переливание крови. Определить реакцию организма на переливание сложно. Даже если группа крови точно подходит. Но у врачей часто нет выбора. Сильное кровотечение требует быстрого пополнения запаса крови. Внимание! Не всегда известно, почему появляется температура. Хронические диагнозы пациента могут влиять на этот вопрос. Поэтому приходится прибегать к разным анализам. Как только врач определит, почему градусник зашкаливает, он сможет прописать лечение. Все вышеперечисленные проблемы относятся к осложнениям, поэтому требует быстрых решений. Внимание! Главным признаком всегда является затянувшаяся температура. Она может наблюдаться даже больше месяца. Этот вид хирургического вмешательства рассматривается отдельно. Он имеет свою специфику, о которой стоит заранее все разузнать. Реакция организма зависит от того, каким способом аппендицит был удален. Лапароскопическая операция, чья суть в небольших проколах тканей, гарантирует быстрое восстановление. Жар продержится максимум 3 дня, и это в тех случаях, когда он вообще появляется. Полостная операция со стандартным разрезом более травматична. Температура в 38 градусов может держаться около 10 дней. Как только срок проходит, врач ожидает увидеть на градуснике 36,6. Если жар не проходит, то приходится искать его причину. Распространенными причинами осложнений после удаления аппендицита являются: Лечение в таких случаях делится на 3 этапа. Первый включается в себя антибактериальную терапию (антибиотики). Второй – противовоспалительную терапию (Ибупрофен). Третий – стандартные средства с жаропонижающим эффектом. Даже последний этап может назначать только врач. Он указывает дозу. Также он должен знать точное время приема лекарства, чтобы видеть, работает оно или нет. Температура после операции лишь усиливает неприятные ощущения. Но не всегда ее можно сразу сбивать. Во-первых, показания ниже 38,5 никогда не являются причиной для применения медикаментов. Врачи всегда запрещают что-либо применять с небольшой температурой. Во-вторых, лучше дать возможность организму правильно работать и восстанавливаться. Начинать активные действия стоит лишь в некоторых случаях: Сбить температуру можно с помощью медикаментов или влажных компрессов. Компрессы можно делать лишь с холодной водой. Их нельзя класть на грудную клетку и спину. Старайтесь располагать их на сгибах рук и ног, на лбу и на затылке. Тогда эффект будет максимальным.
Показатели Объяснение Пластические операции на верхних слоях нет повышения Организм не испытывает сильного шока. Пациенту, в большей степени, приходится бороться с болью и слабостью. Операции на костях нет повышения Сюда входят и косметологические процедуры, и заживление после серьезных травм. Удаление нагноений, зараженных органов, воспалений, аппендицита до 39 градусов Большие скачки не должны пугать в таких случаях. Но жар в норме проходит через 5-7 дней. Общий массив операций 37,3-37,5 градусов После любой операции у человека может быть небольшой жар. Температура то в норме, то повышается в этих пределах.



Из медикаментов чаще всего используют Нимесил, Парацетамол, Ибупрофен и их аналоги. Если начался резкий скачок и таблетки не помогают, то приходится делать специальные инъекции. После них температура может понижаться до 35 градусов.
Чтобы процесс выздоровления не затянулся, температура после операции должна отслеживаться каждый несколько часов. Особенно важно делать это в первый день. Хорошая реакция пациента и врачей станет залогом быстрого восстановления.
Многие пациенты жалуются на то, что у них поднялась температура после операции. Хотим вас сразу заверить в том, что любое хирургическое вмешательство вызывает увеличение температуры пациента. В течение первых дней после того, как было произведено оперативное вмешательство, происходит всасывание распадающихся продуктов, которые обязательно будут присутствовать при любом уровне травмирования тканей. Именно это и является причиной повышения температуры больного в первые дни после операции. Также может подняться температура после операции аппендицита. Это объясняется тем, что количество жидкости в кровяном русле значительно уменьшилось и присутствует раневой секрет.
Вообще многое зависит от того, какой сложности была операция и какая степень травматичности тканей. От того, насколько сильно повреждены сопутствующие ткани, зависит уровень гипертермии организма. Если температура после операции не снижается до нормальной в течение нескольких дней, или же, наоборот, стала подниматься только на пятый-шестой день после операции, необходимо обратиться к специалисту. Возможно, что увеличение температуры было спровоцировано осложнением в ходе попадания инфекции. Врач должен как можно быстрее выявить причину повышения температуры тела и того, почему она не снижается до нормальной. Причины тому могут быть совершенно разные. Первая и во врачебной практике одна из распространенных причин — это поражение брюшной стенки развивающимся инфекционным процессом.
Если же есть послеоперационные культи, причиной такой температуры после операции могут служить воспалительные инфильтраты или же процессы нагноения. Повышенная температура после операции может стать сопровождающим фактором к таким заболеваниям, как пиелонефрит и другие экстрагенитальные болезни.
Такая температура после операции должна стать сигналом для беспокойства и обращению к врачу. Пациенты должны понимать, что любое хирургическое вмешательство, даже если оно прошло успешно, это огромный стресс для вашего организма. А повышенная температура обычно является сопутствующим элементом таких стрессовых ситуаций. Хотя, как правило, такое лихорадочное состояние отличается непродолжительностью. Спустя неделю или даже меньше после того как была проведена операция, температура опускается до нормы, и поводов для дальнейшего беспокойства нет. Зачастую в таком состоянии у пациентов наблюдается повышенное потоотделение. Если у вас поднялась температура после операции, ни в коем случае не нужно самостоятельно проводить лечение, особенно различными антибиотиками. Ведь они могут привести к дальнейшим осложнениям, так как организм после операции и так очень слаб. Запомните, что повышенная температура после операции – это естественный процесс, ответ организма на постороннее вмешательство. Такая реакция вашего тела может быть не только на инфекционное заболевание, но и на просто хирургическое вмешательство. Если же все-таки причиной повышения температуры стала инфекция или гнойные процессы, то врач сам решит, какое лечение вам необходимо. Ни в коем случае ничего не предпринимайте до того, как обратитесь к специалисту. Ведь если вы будете принимать антибиотики, которые убьют и без того ослабленную микрофлору вашего организма, у него просто не будет сил бороться дальше. Также не будет сил на восстановление общего здоровья. Оно будет просто очень сложным, даже после банального аппендицита. В результате тяжелого и долгого восстановления вы сможете приобрести новые болезни в виде больных почек или проблем с сердцем. Поэтому в первую очередь доверяйте вашему хирургу. Не стоит лезть туда, где вы ничего не понимаете.
источник

 мышечная слабость, дрожание конечностей;
мышечная слабость, дрожание конечностей; температура может сохраняться на протяжении нескольких недель.
температура может сохраняться на протяжении нескольких недель.