Что такое «красная» и «белая» лихорадка?
Лихорадка — это всего лишь защитная реакция организма в ответ на различные инфекционные заболевания и воспалительные процессы. Нельзя сразу же необдуманно снижать любую температуру, превышающую норму. Лихорадка по тяжести и течению разделяется на два вида: красную и белую.
Красная (или розовая) лихорадка более благоприятна для общего состояния ребёнка. Как же распознать и диагностировать «красную» лихорадку? Прежде всего, для этого типа лихорадки характерен ярко выраженный румянец на лице, малыш очень горячий на ощупь, конечности тоже тёплые. Даже при высоких показателях температуры ребёнок сохраняет обычную активность, не испытывая особых неудобств.
Если вы удостоверились в том, что это именно «красная» лихорадка, то температуру можно сбивать, начиная с 38,5°С. При наличии у ребёнка каких-либо заболеваний сердечнососудистой системы или неврологических проблем, следует немного перестраховаться и принимать меры уже при температуре выше 38,0°С.
Тактика действий при «красной» лихорадке:
- · Обязательно нужно максимально раздеть малыша. Не стоит укутывать, так как это лишь будет способствовать повышению температуры и нарушению процесса теплоотдачи.
- · Можно открыть немного форточку, чтобы наполнить комнату свежим воздухом. Однако здесь нужно очень обдумано поступать. Ибо вряд ли глоток свежего воздуха пойдёт на пользу в холодную пору года чересчур разгорячённому ребёнку.
- · Постарайтесь немного утихомирить малыша, приобщив его к интересному, но малоподвижному занятию. Отличным решением может стать интересный мультфильм, рисование или просто прослушивание вместе любимой мелодии на телефоне.
- · Чтобы снизить риск обезвоживания организма и температура легче спадала, нужно постоянно предлагать ребёнку жидкость. Для деток до года рекомендуемой объём жидкости составляет около 1 литра за сутки. Поить лучше небольшими дозами, но часто.
- · Способствуют эффективной теплоотдаче и обтирания тёплой водой. При обтирании малыша нельзя вытирать полотенцем, так как влага, испаряясь с тела, влечёт за собой естественное снижение температуры. Или же можно сполоснуть малыша под душем (комнатной температуры).
Если вышеперечисленные меры не принесли желаемого результата, то нужно использовать жаропонижающие средства.
«Белая» лихорадка — очень опасна, её сложно прогнозировать и тяжело сбить температуру. Действовать нужно уже при отметках 37,5 — 38°С. Отличительная черта этого типа лихорадки — резко холодеют руки и ножки ребёнка. лихорадка симптом белый красный
При «белой» лихорадке невооружённым взглядом видно, что ребёнку нездоровится. Как правило, отмечается сильная слабость и апатия (или напротив повышенная возбудимость). Кожные покровы резко бледнеют, часто губы и ногти приобретают синеватый оттенок.
Тактика действий при «белой» лихорадке.
В этом случае малыша наоборот нужно как можно скорее согреть. Нужно одеть тёплые носочки, предложить тёплое питье и укрыть лёгким пледом или пелёнкой. Хотя родители часто не выполняют данное условие, ориентируясь на стереотипные действия при обычной лихорадке. Чтобы температура начала спадать помимо жаропонижающих препаратов необходимо дать малышу но-шпу или папаверин, чтобы расширить сосуды. Очень важно вызвать врача для дальнейшего осмотра.
Безусловно, данное руководство не поможет вам уберечь своего ребёнка от лихорадки. Но, несомненно, добавит вам уверенности и грамотности принятых решений в экстренной ситуации. Как гласит старая поговорка: «Предупреждён — значит вооружён!»
источник
Лихорадкой называют защитную реакцию организма в ответ на воздействие патогенных раздражителей. Ее задача – стимуляция иммунитета для борьбы с бактериями и вирусами. Повышение температуры считается показателем того, что организм пытается сам победить недуг. Лихорадка может быть красной и белой. Отличие заключается в симптомах и правилах оказания первой помощи. Любое повышение температуры — это плохо, но лихорадка белая у детей очень опасна и требует особого внимания родителей, когда их ребенок заболел.
Температура тела повышается в тех случаях, когда в организм попадает болезнетворная бактерия или вирус. Лихорадка позволяет стимулировать все защитные силы детского организма, тем самым ускоряя процесс выздоровления.
Лихорадка белая у детей чаще всего возникает вследствие респираторных вирусных инфекций, которыми болеет каждый ребенок. В таких случаях ее называют «лихорадкой инфекционного генеза». Но существуют и неинфекционные причины повышения температуры тела у ребенка:
- травма, отек, кровоизлияние;
- проблемы психологического характера (невроз, эмоциональное перенапряжение и т. д.);
- прием лекарственных препаратов;
- болевой синдром любого генеза;
- сбой в эндокринной системе;
- аллергическая реакция;
- мочекаменная болезнь (конкременты, которые выходят по мочевыводящим путям, травмируют слизистую, вследствие чего температуру тела повышается).
Вышеперечисленные факторы, которые могут спровоцировать лихорадку, считаются основными. Но существуют и другие.
Красная и белая лихорадка у детей протекают по-разному, естественно, разными будут и симптомы. Но, как уже говорилось выше, последний вид считается более опасным для детского организма. Поэтому так важно уметь определить, какое именно состояние наблюдается в данный момент у малыша. Ведь от этого зависит, какой способ борьбы следует выбирать.
Если у ребенка кожа розовая и влажная, а тело горячее, то в этом случае можно говорить о красной лихорадке. Конечности будут теплыми – на это стоит обратить особое внимание. Наблюдаются учащенные дыхание и пульс.
Лихорадка белая у детей протекает более тяжело. Ребенок ставится бледным, можно даже увидеть сосудистую сетку. Иногда такое состояние кожи называют «мраморным».
Губы становятся синими, посинение можно наблюдать и в ногтевых ложах. Холодные конечности, когда все тело разгоряченное – это главный признак белой лихорадки. Если надавить на кожу, то на теле остается белое пятно, которое долгое время не проходит.
При белой лихорадке разница между ректальной и подмышечной температурой составляет 1° C и больше.
Такой вид лихорадки может проявлять себя очень опасными симптомами, о которых должен быть осведомлен каждый родитель. Речь идет о судорогах. Если вовремя не среагировать на состояние ребенка, не сбить температуру, то возникновение судорог в большинстве случаев неизбежно.
Ребенок меняется в поведении. Он вялый, ничего не хочет, отказывается от еды. На фоне судорожного состояния малыш может начать бредить.
Многие родители, обнаружив у своего чада малейшее повышение температуры тела, начинают паниковать, доставать всевозможные жаропонижающие средства и давать их своему ребенку. Но когда это делать обязательно, а когда нет?
Общее правило: детям нужно сбивать температуру только в тех случаях, когда градусник показывает 38,5 °C и более. Но разве это касается каждого ребенка и каждого случая? Ответ – нет! Лихорадка белая у детей требует немедленного вмешательства, даже если температура тела не достигла отметки 38,5 °C. Особенно это касается:
- новорожденных, не достигших трехмесячного возраста;
- детей, у которых ранее наблюдалось судорожное состояние;
- детей с нарушениями ЦНС;
- пациентов, которые имеют хронические заболевания сердечной мышцы или легких;
- тех, у кого есть проблемы с метаболизмом.
Каждый должен знать, что делать, если имеет место белая лихорадка у детей. Неотложная помощь заключается в следующем:
- вызвать «скорую» – первое, что нужно сделать, если возникли симптомы белой лихорадки;
- приложить к конечностям сухое тепло (это может быть грелка или бутылка с теплой водой);
- укрыть ребенка, если он отказывается одеться (но не переусердствовать, главное — чтобы тело было в тепле, а не еще больше грелось);
- давать пить больше теплого чая, компота или воды;
- запрещается обтирать ребенка спиртовыми и уксусными растворами, т. к. это может привести к спазму.
Что из лекарственных средств можно использовать, если возникла белая лихорадка у детей? Лечение заключается в применении таких препаратов:
- «Парацетамол». Рекомендуется применять не больше 3–4 раз в сутки. Общий курс лечение составляет 3 дня.
- «Ибупрофен». Частота приема – каждые 8 часов.
- «Но-шпа». Лекарственное средство, которое помогает убрать спазм сосудов, что очень важно при таком состоянии.
- Группа фенотиазинов. Сюда относятся лекарства «Пропазин», «Пипольфен», «Дипразин». Дозировку должен назначать только доктор.
- Ректальные свечи с анальгином и димедролом, например, «Анальдим».
Если была вызвана бригада скорой помощи, то, как правило, ребенку будет сделан укол на основе одного из следующих средств «Анальгин», «Но-шпа», «Димедрол». Дозировка зависит от возраста ребенка.
Перед применением каждого препарата нужно детально ознакомиться с прилагаемой к нему инструкцией.
Повышение температуры тела до высоких показателей иногда становится причиной опасных последствий. Внутренние органы очень сильно перегреваются, страдает мозг. Поэтому так важно сбивать температуру детям.
Чем опасна белая лихорадка у ребенка? Главная опасность заключается в развитии фебрильных судорог. Происходит это в 3 % всех случаев. Судороги неблагоприятно влияют на ЦНС и ее развитие.
Обезвоживание – еще один фактор, на который стоит обратить внимание. При любом повышении температуры тела нужно давать ребенку пить, чтобы не допустить обезвоживания организма.
При белой лихорадке запрещается:
- укутывать ребенка в теплое одеяло, надевать теплую одежду;
- чрезмерно увлажнять воздух в помещении;
- протирать тело уксусными и спиртовыми растворами (грозит развитием опасных последствий);
- помещать ребенка в ванну с прохладной водой;
- заниматься самолечением в случае, если состояние ребенка критичное;
- пренебрегать медицинской помощью.
Теперь вам известно, как сбить температуру при белой лихорадке ребенку. Важно учитывать все нюансы помощи, ведь если что-то сделать не так или вопреки правилам, то нанесенный вред детскому организму может быть непоправимым. Лучше сразу вызвать «скорую помощь». Доктор сделает укол ребенку и даст рекомендации насчет дальнейших действий.
источник
Если во время жара тело человека побледнело, а его температура далеко ушла за 38 градусов, то это первый признак проявления белой лихорадки. Чаще всего она появляется у маленьких детей, взрослых такое состояние беспокоит редко. При возникновении данного недуга необходимо как можно быстрее сбить высокую температуру тела и добиться нормального розоватого оттенка кожи.
Обычная лихорадка представляет собой некую реакцию организма, при которой температура тела начинает резко повышаться. Происходит это из-за попадания в организм вируса или вредоносной бактерии. В организме включается защитная реакция, из-за чего температура быстро растет, появляется сильный озноб и ломота. Но такое тяжелое состояние возникает не зря, ведь большинство инфекций при высоких температурах начинают гибнуть. Наш иммунитет входит в активную стадию борьбы против болезни.
Белая лихорадка также возникает по мере повышения температуры, параллельно вызывая озноб, ломоту. Но отличительной особенностью является изменение оттенка кожных покровов – человек попросту бледнеет. Появляется сильная дурнота, слабость, холодеют конечности. При проявлении такого состояния необходимо в ближайшее время снизить температуру тела, обычно это делают с помощью таблеток «Парацетамола» или «Ибупрофена».
Практически всегда белая лихорадка возникает в детском возрасте, у взрослых такое встречается реже. Поэтому стоит отнестись со всей внимательностью к изучению первых симптомов белой лихорадки и ее лечению.
Что необходимо знать родителю о детской белой лихорадке:
Как она протекает. Сначала резко поднимается температура тела. Высокий показатель температуры фиксируется на какое-то время. После принятия мер, температура спадает (резко или плавно) до нормальных показателей.
Какие бывают симптомы. Симптомы при белой лихорадке бывают разнообразные, также они могут возникать по отдельности, либо все сразу:
- одышка;
- жар;
- вялость, слабость;
- отвращение к еде и воде;
- учащенное сердцебиение;
- обезвоживание;
- сужение/расширение сосудов;
- бледность кожных покровов;
- синие губы;
- холодные конечности;
- капризное состояние, плач.
Причины возникновения. Основной причиной возникновения белой лихорадки у ребенка является наличие тяжелой инфекции. Если данное состояние возникло у малыша до 3 месяцев, то необходимо в ближайшие минуты вызвать скорую помощь и лечь в стационар.
Как ее лечить. Прежде всего, ребенку нужно обеспечить регулярное обильное питье: теплый морс, компот из сухофруктов, зеленый чай. Затем дать ему жаропонижающие препараты: «Панадол» (парацетамол) или «Нурофен» (ибупрофен). Можно обтирать ребенка влажной салфеткой, смоченной в воде комнатной температуры. Ни в коем случае не укутывать теплым одеялом. После осмотра врача, скорее всего, назначат прием антибиотиков.
Как успокоить ребенка. Во время лихорадочного состояния родителям необходимо все время находиться рядом с ребенком, постараться его отвлекать интересными разговорами, можно взять его на руки и прижать к себе – так малышу будет спокойнее и комфортнее.
Любой вид лихорадки (включая белую) негативно сказывается на состоянии ребенка. Если вовремя не принять меры, то можно только усугубить положение.
Еще одно неблагоприятное последствие белой лихорадки – это обезвоживание. Поэтому родители должны почаще давать ребенку пить жидкость. Если состояние ребенка только ухудшается, то немедленно вызывайте неотложку.
Во время белой лихорадки запрещается принимать следующие препараты:
- «Аспирин» (ацетилсалициловая кислота);
- «Анальгин» (метамизол);
- «Нимесулид».
Ни в коем случае нельзя принимать следующие меры:
- Кутать ребенка в одеяло или тепло одевать.
- Проводить обтирание уксусом, водкой или иными спиртосодержащими продуктами.
- Сильно сбивать температуру после возникновения судорог.
- Насильно кормить ребенка (в таком случае силы организма идут на переваривание еды, а не на борьбу с болезнью).
Для более детального изучения белой лихорадки и методов борьбы с ней, предлагаем ознакомиться с видео, в котором доктор Комаровский подробно рассказывает о повышении температуры тела у ребенка.
У взрослого человека белая лихорадка встречается редко и возникает обычно на фоне инфекционных заболеваний или осложнений. Иногда проявляется при травме головы или опухоли головного мозга. В очень редких случаях при аллергии.
Что должен знать взрослый человек о белой лихорадке:
- Как она протекает. Одним из первых признаков заболевания считается подъем высокой температуры, а при белой лихорадке она сопровождается сильным ознобом, ломотой, бледностью и слабостью. Приемы лекарств против температуры иногда бывают бесполезны. Спустя некоторое время состояние больного стабилизируется, температура падает, цвет кожи приходит в норму.
- Какие бывают симптомы. Главным симптомом белой лихорадки у взрослого считается сужение сосудов, бледность и высокая температура. Второстепенные симптомы обусловливаются дрожью, холодными руками и ногами, ознобом и слабостью. Возможно посинение губ.
- Причины возникновения. В первую очередь любая лихорадка возникает из-за особой реакции иммунитета на появление в организме инфекции. Белая лихорадка провоцирует сосудистую систему на максимальное обеспечение кровью и теплом внутренних органов, из-за чего конечности начинают бледнеть и холодеть.
- Как ее лечить. Белую лихорадку не лечат, это не заболевание, а простая реакция организма на появление в нем инфекции. Лечить нужно болезнь, которая провоцирует возникновение белой лихорадки. Если у больного слишком высокая температура (более 39 градусов), то следует дать ему жаропонижающие препараты («Парацетамол», «Ибупрофен»), затем пригласить врача на осмотр для установления диагноза и назначения более эффективных лекарственных средств. В некоторых случаях потребуется лечение антибиотиками.
До прихода врача или приезда скорой помощи больному можно дать спазмолитики («Дротаверин», он же «Но-шпа»), растирать конечности и отпаивать большим количеством жидкости. Если через несколько часов больному не становится лучше, температура не спадает, белая лихорадка не проходит, то необходимо его в срочном порядке госпитализировать.
- Пытаться сбить температуру строго до 36.6 градусов.
- В случае если температура не уменьшается после приема жаропонижающего, ни в коем случае не превышать его дозировку, желая добиться хоть каких-то сдвигов с температурой. Это опасно для жизни.
- Во время лихорадки больного может сильно трясти и ему может быть очень холодно. Нельзя его кутать в одеяло, давать грелку или включать обогреватель. Температура от этого только увеличится.
- Нельзя растирать больного спиртосодержащими веществами, они увеличат спазм сосудов.
- Нельзя охлаждать тело больного (дабы сбить температуру). Данный метод допустим при обыкновенной лихорадке или розовой. При белой лихорадке эти манипуляции опасны для жизни.
Белая лихорадка считается достаточно редким явлением и требует к себе большего внимания, нежели другие разновидности лихорадки. Важно правильно оказать больному помощь, и вовремя начать лечение. Во избежание осложнений необходимо вызвать врача и установить диагноз.
источник
Лихорадка (febris, pyrexia) — это защитно-приспособительная реакция организма, возникающая в ответ на воздействие патогенных раздражителей, и характеризующаяся перестройкой процессов терморегуляции, приводящей к повышению температуры тела, стимулирующей естественную реактивность организма.
В зависимости от степени повышения аксиллярной температуры:
Умеренная фебрильная 38,1-39,0 С.
Высокая фебрильная 39,1-40,1 С.
Чрезмерная (гипертермическая) свыше 40,1 С.
«Красная» («розовая») лихорадка.
Снижение температуры тела необходимо в следующих случаях:
у детей до 3мес. жизни при температуре тела более 38,0 о С;
у ранее здоровых детей в возрасте от 3месяцев до 6 лет, при температуре тела более 39,0 о С;
у детей с заболеваниями сердца и легких, потенциально опасных по развитию ОСН и ОДН, при температуре тела более 38,5 о С.
умеренная фебрильная лихорадка (более 38,0 С) у детей с судорожным синдромом (любой этиологии), а также при заболеваниях ЦНС, потенциально опасных по развитию данного синдрома:
все случаи бледной лихорадки при температуре 38,0 С и более.
Розовая лихорадка — повышение температуры тела, когда теплоотдача соответствует теплопродукции, клинически это проявляется нормальным поведением и самочувствием ребенка, розовой или умеренно гиперемированной окраской кожи, влажной и теплой на ощупь, учащение пульса и дыхания соответствует повышению т-ры (на каждый градус свыше 37 С. одышка становится больше на 4 дыхания в мин, а тахикардия – на 20 ударов в минуту). Это прогностически благоприятный вариант лихорадки.
Бледная лихорадка — повышение температуры тела, когда теплоотдача из-за существенного нарушения периферического кровообращения неадекватна теплопродукции, лихорадка приобретает неадекватное течение. Клинически при этом отмечаются нарушение состояния и самочувствия ребенка, сохраняющийся озноб, бледность кожных покровов, акроцианоз, холодные стопы и ладони, тахикардия, одышка. Эти клинические проявления свидетельствуют о патологическом течении лихорадки, прогностически неблагоприятны и являются прямым указанием на необходимость оказания неотложной помощи на догоспитальном этапе.
Гипертемический синдром – крайне тяжелое состояние, обусловленное бледной лихорадкой в сочетание с токсическим поражением ЦНС; клиника бледной лихорадки с общемозговой симптоматикой и различной степенью нарушения сознания.
Повышение температуры тела.
Характер гипертермии (суточные колебания температуры, максимальное значение, эффект жаропонижающих препаратов – если применялись)
Выяснение сопутствующей патологии; аллергоанамнез.
Оценка витальных функций (дыхание, гемодинамика).
Измерение ЧД, АД, ЧСС, Sat О2, температуры тела;
Определение типа лихорадки.
2. Объем медицинской помощи
Неотложная помощь при «розовой» лихорадке
Парацетамол внутрь в разовой дозе 10-15 мг/кг.
Физические методы охлаждения:
ребенка раскрыть, максимально обнажить, обеспечить доступ свежего воздуха, не допуская сквозняков, вода не менее 37,0 С, обтирают влажным тампоном, дают ребенку обсохнуть, повторяют 2-3 раза с интервалом 10-15 минут, обдувание вентилятором, прохладная мокрая повязка на лоб, холод на область крупных сосудов.
Внутримышечное введение жаропонижающих препаратов, если в течение 30 минут гипертермия не купируется:
50% раствор Метамизола натрия (Анальгин) 0,01 мл/кг детям первого года жизни, старше года – 0,1 мл/год в сочетании с 1 % раствором Дифенгидрамина (Димедрол) 0,01 мл/кг детям первого года жизни, старше 1 года – 0,1 мл/год, но не более 1 мл. или Клемастин (Супрастин), Хлоропирамин (Тавегил) 2% — 0,1-0,15 мл. на 1 год жизни, но не более 1,0 мл. в/м.
— Продолжать физические методы охлаждения.
Неотложная помощь при «бледной» лихорадке
Парацетамол внутрь в разовой дозе 10-15 мг/кг.
Никотиновая кислота внутрь в разовой дозе 0,05 мг/кг
провести растирание кожи конечностей и туловища, прикладывание теплой грелки к стопам.
внутримышечное введение жаропонижающих препаратов, если в течение 30 минут гипертермия не купируется:
50% раствор Метамизола натрия (Анальгин) 0,01 мл/кг детям первого года жизни, старше года – 0,1 мл/год в сочетании с 1 % раствором Дифенгидрамина (Димедрол) 0,01 мл/кг детям первого года жизни, старше 1 года – 0,1 мл/год, но не более 1 мл или Клемастин (Супрастин), Хлоропирамин (Тавегил) 2% — 0,1-0,15 мл. на 1 год жизни, но не более 1,0 мл.
Папаверин 2% — до 1 года – 0,1-0,2 мл, старше 1 года – 0,2 мл/год жизни или Но-шпа 0,05 мл/кг в/м.
При отсутствии эффекта в течение 30 минут – внутривенно Дроперидол 0,25% -0,1 мл/кг.
Неотложная терапия и тактика при гипертермическом синдроме:
Обеспечение венозного доступа.
Инфузионная терапия – раствор 0,9% натрия хлорид или 5% глюкозы – 20 мл/кг/час.
При судорогах – Диазепам (Реланиум) 0,3-0,5 мг/кг в/в.
50% раствор Метамизола натрия (Анальгин) 0,01 мл/кг детям первого года жизни (с 3-х месяцев), старше года – 0,1 мл/год в сочетании с 1 % раствором Дифенгидрамина (Димедрол) 0,01 мл/кг детям первого года жизни, старше 1 года – 0,1 мл/год, но не более 1 мл или Клемастин (Супрастин), Хлоропирамин (Тавегил) 2% — 0,1-0,15 мл. на 1 год жизни, но не более 1,0 мл.
Папаверин 2% — до 1 года – 0,1-0,2 мл, старше 1 года – 0,2 мл/год жизни или Но-шпа 0,05 мл/кг (с осторожностью при брадикардии) в/м.
При отсутствии эффекта в течение 30 минут – внутривенно Дроперидол 0,25% -0,1 мл/кг.
● Вызов реанимационной бригады:
— Неэффективность самостоятельного дыхания (необходимость интубации трахеи и проведение ИВЛ);
— Нарушение сознания по ШКГ 8 и менее баллов;
— Не стабильность показателей центральной гемодинамики.
— Не купирующаяся лихорадка.
Полное купирование лихорадки
Отсутствие нарушений витальных функций
Доставка в специализированное лечебное учреждение
4.Тактические действия бригад
Госпитализации подлежат дети – с «белой» или не купирующей лихорадкой, при сочетании лихорадки и судорожного синдрома.
При температуре 39,5 С и выше — дети нетранспортабельны!
Не менее чем за 10-15 минут до прибытия в приемный покой – информировать о транспортировке тяжелого пациента врачей специализированного отделения с указанием возраста и проводимой терапии.
В сопроводительном документе обязательно указать: степень тяжести на момент первичного осмотра, ЧД, ЧСС, АД, температуру тела, проведенную терапию.
источник

Вирусы теряют свою способность к атаке, размножению. Но не всегда повышенная температура оказывает положительное влияние на организм человека.
Не многие родители знают, что такое белая лихорадка, как она проявляется и чем опасна. Белая лихорадка – это значительное повышение температуры тела, достигающее отметки 39, а то и выше градусов. Лихорадка белого типа, сопровождается оттоком крови от кожных покровов. Именно в результате оттока и бледности кожных покровов лихорадка получила свое название.
В этой ситуации повышение температуры не является защитной функции, а наоборот вредит здоровью. Лихорадка несет в себе предпосылки серьезных заболеваний. При первых симптомах детям необходимо лечение, которое должно быть направлено на устранение причины заболевания, а не явной симптоматики (повышенной температуры).
В первую очередь при повышенной температуре родители начинают ее сбивать разными жаропонижающими препаратами, но в этом случае к проблеме стоит подойти со всей серьезность. Следует определить состояние малыша, насколько он плохо себя чувствует, учитывать сопутствующие симптомы.
Что делать при высокой температуре (неотложная помощь при жаре):
- Важно обеспечить малышу полный покой и постельный режим.
- Следует воздержаться от приема пищи, не заставляйте малыша насильно покушать, это может еще больше усугубить ситуацию.
- Если малыш все же захотел поесть, следует исключить из его рациона все жирное, соленое, кислое, жареное.
- При питании отдайте предпочтение легким бульонам, картофельному пюре или каше (без масла).
- Регулярно давайте детям теплое питье (чай, узвар, компот, кисель), жидкость должна поступать в организм маленькими порциями, регулярно, чтобы восполнить ее потерю через пот или мочу.
- При высоких показателях температуры не следует купать детей, даже в теплой воде, можно только обтирать смоченным в теплой воде полотенцем.
- При высокой температуре следует следить за показателями температуры в помещении, в котором находятся больные дети, для грудничка оптимальной считается 25-27 градусов, для старших деток 22-24 градусов.
Снизить жар можно с помощью теплых компрессов или обтираний всего тела, но незначительно и ненадолго. Холодные компрессы или лед прикладывать категорически запрещается, вы можете вызвать спазмы сосудов у малыша или взрослого.
Негативное влияние могут оказать на организм всеми известные обтирания уксусом или спиртом. Такие вещества, проникая через кожу в организм ребенка способны вызвать сильнейшее отравление.
Принимать жаропонижающие средства стоит только в том случае, когда температура тела начинает стремительно расти, термометр показывает выше 38 градусов и общее самочувствие ребенка сильно ухудшается, его знобит, бледнеет кожа.=
Врачи отказались от назначений детям разных возрастов жаропонижающих средств, в состав которых входят аспирин, анальгин. Они отдают предпочтение сиропам, суспензиям, таблеткам, в состав которых входят ибупрофен, парацетамол.
При приеме лекарственного средства следует придерживаться дозировки по возрасту ребенка или его массы тела. Если жар не спадает, малыш остается бледным, возникают судороги, то родителям следует незамедлительно вызвать скорую помощь.
Симптоматические проявления при белой лихорадке у ребенка могут быть различными, возникать по отдельности или комплексно. Зависит это от причины возникновения жара.
- отдышка, как после бега;
- высокая температура тела, сильный жар;
- апатическое состояние, постоянная сонливость, слабость и вялость;
- нежелание принимать пищу, пить воду;
- аритмия;
- потеря жидкости в организме;
- изменение оттенка кожи, становится бледной, а губы начинают синеть;
- руки, ноги немеют;
- маленькие дети становятся беспокойными, капризными, регулярно плачут.
Врачи выделяют основные стадии белой лихорадки у детей:
- Первый этап. Температура тела резко повышается.
- Второй этап. Сильный жар держится на протяжении длительного времени (несколько дней), не помогают жаропонижающие препараты.
- Третий этап. Температура тела начинает резко, стремительно падать.
Высокая температура препятствует размножению вирусных клеток, вредных микроорганизмов, находящихся в теле малыша. Благодаря этому спустя некоторое время происходит произвольное затухание симптоматики, вызванной воспалительным процессом.
Каждого из родителей волнует вопрос, какая разница между красной и белой лихорадкой. Белую лихорадку мы разобрали, она характеризуется высокой температурой тела и светлым оттенком кожных покровов.
Красная лихорадка проявляется наоборот — красным оттенком кожи. У ребенка краснеют щечки, все лицо и даже тело. Оно на ощупь горячее. Теплое тело свидетельствует о хорошем теплообмене у ребенка.
Родителям не следует закутывать малыша и укрывать, его коже нужно поступление свежего воздуха для естественной терморегуляции, чрезмерное укутывание усиливает потоотделение. Во время красной лихорадке ребенку следует каждые полчаса измерять температуру тела. Если показатели превысили отметку 38,5 градусов, то следует принять лекарство снижающее жар.
Самой распространенной причиной белой лихорадки врачи считают инфекционное поражение организма. Возникает из-за попадания в организм грибковых или вирусных инфекций. Белая лихорадка свидетельствует о прогрессировании в организме ребенка ОРВИ, бронхита, ринита, отита или воспалительного процесса в легких, респираторных заболеваниях.
В тропических странах причиной лихорадки часто становятся кишечные инфекции, отравления. Возбудители попадают в организм через продукты питания, а также воздушно-капельным путем.
Белая лихорадка нередко развивается на фоне вакцинации (прививка от гриппа, кори, краснухи). Лихорадка не редкость при отравлениях организма, аллергических реакциях, а также злокачественных образованиях или заболеваниях ревматического характера.
У взрослого человека гипертермия проявляется также как и у ребенка. Только показатели на градуснике могут быть выше и намного.
Гипертермия – это защитная реакция организма на внедрение различных вирусов. Когда в организм попадают болезнетворные микроорганизмы, то к месту их локализации направляются защитные клетки – лейкоциты.
Патогены провоцируют повышение температуры, их же присутствие повышает активность иммунного ответа. Если у детей жар при гипертермии увеличивается до 38-39 градусов, то у взрослых, такие показатели могут составлять 40-41 градус.
Если температура длительное время держится на отметке 40 градусов, то следует:
- незамедлительно вызвать скорую помощь;
- если в домашней аптечке есть жаропонижающие, то можно попробовать сбить жар медикаментозными средствами;
- при сильном жаре следует пить много жидкости;
- не принимать пищу насильно;
- соблюдать постельный режим.
Повышенная температура на протяжении длительного времени вызывает судороги, не только у детей, но и у взрослых. Поэтому не следует медлить, снизить жар дома можно несколькими способами, в том числе, средствам нетрадиционной медицины, если в аптечке отсутствуют жаропонижающие лекарства.
Для лечения гипертермии должны назначаться противовоспалительные и жаропонижающие препараты. Но нередко они оказываются малоэффективными. Часто детям разных возрастов назначаются фенотиазины, их принцип действия направлен на расширение кровеносных сосудов, разжижение крови, а также нормализацию работы потовых желез. Такие препараты обладают седативным эффектом.
Педиатры при белой лихорадке назначают сосудорасширяющие препараты (никотиновая кислота 1 мг на 10 кг веса малыша). Витамин группы РР рекомендуется использовать с препаратами, содержащими парацетамол. Эффективным жаропонижающим препаратом считается Нурофен, он выпускается в виде свечей, сиропа или таблеток.
При лечении гипертермии не следует акцентировать свое внимание и направлять все лечение на снижение температуры и принимать сильные медикаментозные средства. Не забывайте о том, что чем быстрее сбивает высокий жар медицинский препарат ребенку, тем сильнее оно оказывает негативное воздействие на его организм.
Снижающие жар препараты начнут действовать только после устранения спазмов. При сужении сосудов следует тщательно растереть ручки и ножки и малыша, это улучшит кровообращение.
Детям нужно соблюдать постельный режим, меньше двигаться. Родители могут обтереть его теплым полотенцем, но не холодным. И не стоит забывать том, что белая лихорадка – это симптом, а не заболевание.
Ангина – это заболевание инфекционного характера, которое в 9 случаях из 10 сопровождается повышенной температурой тела.
Врачи выделяют следующие разновидности повышения температуры:
- 37-38 градусов – субфебрильная лихорадка;
- 38-39 градусов – фебрильная лихорадка;
- 39-40 градусов – пиретическая лихорадка;
- 40-41 градусов – гиперперетическая лихорадка, существует угроза для жизни пациента.
При ангине встречаются первые две из разновидностей жара. Они длятся недолго и полностью проходят уже спустя 3-4 суток. Жар держится при ангине то того времени, пока на миндалинах наблюдаются гнойные фолликулы. Как только гной уходит температура тела нормализуется, а вместе и с ней общее самочувствие пациента.
Если вовремя не диагностировать ангину, то температура тела держится до 10 дней, что впоследствии вызовет серьезные осложнения в здоровье человека.
Если родители среагировали вовремя, температуру удалось сбить, то прогноз при будет благоприятным. Осложнения случаются, но редко, происходит это в результате игнорирования характерных симптомов, медлительности в оказании первой медицинской помощи.
При белой лихорадке жаропонижающие средства способны помочь, не раньше, чем через 2-3 часа. Если температура снизилась даже на половину градуса, это хороший показатель. При снижении от 39 градусов до 38 не следует давать ребенку лекарства заново, лучше подождать некоторое время.
В качестве предупреждения гипертермии врачи рекомендуют придерживаться следующих правил:
- соблюдать личную гигиену, малыша следует приучать к этому с раннего детства;
- избегать переохлаждений, перегревов организма;
- в период эпидемий избегать мест большого скопления людей;
- с детства закалять ребенка, но постепенно;
- дома ежедневно проветривать комнаты, делать влажную уборку не менее 2-3 раз в неделю.
Не следует также кутать детей не по погоде, следует одевать также как и себя. При лихорадке у грудничка не следует ждать, что все пройдет само собой или «грешить» на зубы. Вызывайте скорую помощь или звоните участковому врачу, который поможет разобраться в причине и назначит правильное лечение.
источник
Высокая температура у ребёнка — извечная головная боль для родителей. Пытаясь облегчить страдания любимого чада, одни начинают обтирать его водочным или уксусным раствором, другие стремятся как можно быстрее дать ему жаропонижающее лекарство.
Результат нередко получается совсем не тот, который ожидался. А всё потому, что далеко не все родители знают: лихорадка бывает «белая» и «красная» и воздействовать на каждую из них нужно по-разному, говорится в статье газеты Лекобоз
При «красной» лихорадке у ребёнка краснеет лицо, кожа, а всё тело — горячее на ощупь. Это означает, что у крохи хороший теплообмен. А поэтому главная задача родителей — ребёнка не кутать, а предоставить доступ воздуха к его коже, через которую выходит жар. При этом каждые 30–40 минут необходимо измерять ребёнку температуру, чтобы не пропустить её повышения выше 38,5 °C, когда без жаропонижающих средств уже не обойтись.
Если же ребёнок бледен, вял, кутается в одеяло, если у него прохладные ручки и ножки, озноб — значит, лихорадка у него «белая», что требует совершенно других мер. Прежде всего такого ребёнка нужно согреть, приложив к его ногам грелку, завёрнутую в полотенце, или пластиковую бутылку, наполненную горячей водой, укутать одеялом, напоить горячим, свежезаваренным (но не крепким) листовым чаем. На голову можно положить мокрое, холодное полотенце. И только потом ребёнку можно дать жаропонижающее. Однако в любом случае — срочно обратиться к врачу!
Особенности: применение для лечения ОРВИ препаратов широкого спектра действия и гомеопатических средств в той или иной степени усиливает общую сопротивляемость организма. В связи с этой особенностью их действия улучшение самочувствия может быть как существенным, так и практически незаметным. Однако практика показывает, что во многих случаях при их использовании отмечается сокращение сроков простудных заболеваний и уменьшение их тяжести.
Информация для пациента
- Все средства для лечения ОРВИ желательно начинать принимать как можно раньше, при первых симптомах заболевания.
- ОРВИ у детей рекомендуется лечить под контролем врача, так как при развитии осложнений могут потребоваться антибиотики.
Основные показания
- Повышение температуры тела.
- Головная боль, боль в горле и другие виды болей.
Особенности: все средства этой группы имеют схожий механизм действия и вызывают три основных эффекта: жаропонижающий, обезболивающий и противовоспалительный. Сила этих эффектов зависит от конкретного препарата. К примеру, у парацетамола отмечается очень слабое противовоспалительное действие.
Информация для пациента
Жаропонижающие лекарства не должны назначаться «курсом» с целью предотвращения подъёма температуры. Бороться с лихорадкой нужно, когда температура уже поднялась.
Не следует применять жаропонижающие без консультации с врачом более 3 дней.
Основными жаропонижающими препаратами у детей являются парацетамол и ибупрофен. При необходимости их можно комбинировать друг с другом. Для снижения температуры у детей не рекомендуется использовать ацетилсалициловую кислоту (аспирин). Она может вызывать тяжёлые осложнения. Другие жаропонижающие средства (в том числе анальгин и комбинированные препараты) могут использоваться у детей только по рекомендации врача и под его контролем.
Наиболее частые побочные эффекты: аллергические реакции, тошнота, боли в животе, эрозии и язвы слизистой оболочки желудочно-кишечного тракта.
Основные противопоказания: индивидуальная непереносимость, обострение язвенной болезни желудка и двенадцатиперстной кишки.
источник
Большинство медиков советуют при лихорадке у детей не использовать жаропонижающие средства, пока повышение температуры тела не достигло критических отметок (чаще всего называется цифра 39°С). Но эта клиническая рекомендации касается только потенциально здоровых малышей, чей анамнез не осложнен побочными заболеваниями. В остальных случаях прибегать к использованию антипиретиков допустимо и при меньших значениях медицинского термометра.
Лихорадка — это терморегуляторное повышение температуры тела, которое представляет собой организованный и координированный ответ организма на болезнь или повреждение. Лихорадка представляет собой защитно-приспособительную реакцию организма, возникающую в ответ на воздействие патогенных раздражителей (пирогенов) и характеризующуюся перестройкой процессов терморегуляции, приводящей к повышению температуры тела, стимулирующей естественную реактивность организма.
Классификация лихорадки у детей проводится по следующим признакам:
- По этиологии: инфекционная (наблюдается при инфекционных заболеваниях); неинфекционная (наблюдается при асептическом воспалении, различных тканевых повреждениях и нарушении функции ЦНС).
- По наличию воспаления: воспалительной природы; невоспалительной природы.
- По длительности: эфемерная (от нескольких часов до нескольких дней); острая (до 2 недель); подострая (до 6 недель); хроническая (свыше 6 недель).
- По степени повышения температуры: субфебрильная (до 38°С); умеренная (до 39°С); высокая (до 41°С); гипертермическая (свыше 41°С).
- По типу температурной кривой: постоянная (суточные колебания температуры до 1°С); послабляющая (суточные колебания до 2°С); неправильная, или атипичная (суточные колебания различны и незакономерны); изнуряющая (сочетание послабляющей и неправильной, с суточными размахами более 2-3°С); перемежающаяся (периоды высокой температуры сочетаются с периодами апирексии); возвратная (чередование лихорадочных приступов от 2 до 7 дней с периодами апирексии); извращенная (извращение суточного температурного ритма с более высокой температурой в утренние часы); истощающая (подъемы температуры до высоких цифр с очень быстрым ее снижением).
Далее вы узнаете, как проявляется лихорадка у ребенка, и чем отличается «белая» гипертермия от «красной».
Причинами лихорадки у детей являются респираторные заболевания, вызываемые вирусами, микробами, простейшими и их ассоциациями; инфекционнотоксические состояния, тяжелые метаболические расстройства, перегревание, аллергические реакции, посттрансфузионные состояния, эндокринные расстройства, применение миорелаксантов у предрасположенных детей.
Гипертермический синдром — это патологический вариант длительной лихорадки у ребенка, при котором отмечается быстрое и неадекватное повышение температуры тела, сопровождающееся нарушением микроциркуляции, метаболическими расстройствами и прогрессивно нарастающей дисфункцией жизненно важных органов и систем.
У детей различают два вида лихорадки: «красную» («розовую») и «белую» («бледную»).
У ребенка с «красной» лихорадкой кожные покровы умеренно гиперемированы, горячие, влажные, конечности теплые; учащение пульса и дыхания соответствует повышению температуры (на каждый градус свыше 37° С ЧД становится больше на 4 дыхания в минуту — одышка, ЧСС — на 20 ударов в минуту — тахикардия).
У ребенка с «белой» лихорадкой кожа бледная, «мраморная», с цианотичным оттенком ногтевых лож и губ. При «белой» лихорадке у детей фиксируется положительный симптом «белого пятна». Конечности у больного холодные, отмечается тахикардия, одышка.
Также к основным симптомам такой лихорадки у детей относится нарушение поведения — вялость, безучастность, возможны возбуждение, бред, судороги.
Для дифференцированного подхода к лечению лихорадки у детей целесообразно в зависимости от клинико-анамнестических особенностей выделить две группы — группу исходно здоровых и группу риска по развитию осложнений.
В группу риска по развитию осложнений при «красной» и «белой» лихорадке должны быть включены дети в возрасте до двух месяцев жизни при наличии температуры выше 38°С; с фебрильными судорогами в анамнезе; с заболеваниями ЦНС; с хронической патологией органов кровообращения; с наследственными метаболическими заболеваниями.
На этих фото показаны основные признаки лихорадки у детей:
Сформировавшись в процессе эволюции, лихорадка по своей сути является ауторегуляторной реакцией организма, направленной на поддержание гомеостаза. При повышении температуры тела активируются ферменты, угнетающие репродукцию вирусов, увеличивается выработка интерферона, замедляется размножение бактерий, снижается резистентность ряда микроорганизмов к лекарственным средствам. Возрастает фагоцитарная активность лейкоцитов и макрофагов, стимулируется трансформация лимфоцитов, т.е. выработка антител, и, как следствие, усиливается иммунный ответ. Поэтому, прежде чем начать лечение, необходимо в каждом конкретном случае определить, что выгоднее для больного.
Согласно клиническим рекомендациям специалистов ВОЗ, при лихорадке у детей жаропонижающую терапию исходно здоровым детям следует проводить при температуре тела не ниже 39-39,5°С. Однако если у ребенка на фоне лихорадки независимо от степени выраженности гипертермии отмечаются ухудшение состояния, озноб, миалгия, нарушенное самочувствие, бледность кожных покровов и другие проявления токсикоза, антипиретическая терапия должна быть назначена незамедлительно.
Особенностью лечения лихорадки у детей из группы риска по развитию осложнений является то, что им назначают жаропонижающие лекарственные средства даже при субфебрильной температуре.
Таблица «Критерии назначения жаропонижающих лекарственных средств при лихорадке у детей»:
Благоприятный тип лихорадки, «розовая» лихорадка
Неблагоприятный тип лихорадки, «бледная» лихорадка
Здоровые дети в возрасте старше 2 месяцев
А что нужно делать при лихорадке у ребенка, когда клинические и анамнестические данные свидетельствуют о необходимости проведения жаропонижающей терапии? В этих случаях необходимо руководствоваться рекомендациями специалистов ВОЗ, назначая эффективные и безопасные лекарственные средства.
Таблица «Жаропонижающие лекарственные средства, разрешенные для использования у детей»:
Лекарственное средство (форма выпуска)
С какого возраста можно назначить
Парацетамол (сироп, суспензия, свечи)
Ибупрофен (сироп, суспензия)
Метамизол натрия (раствор для в/м введения)
Общепризнано, что если у ребенка с неотягощенным преморбидным фоном температурная реакция имеет благоприятный характер («розовая» лихорадка), не превышает 39°С и не оказывает отрицательного влияния на состояние ребенка, то от использования лекарственных средств следует воздержаться. Что делать при лихорадке у ребенка с такой температурой? В этих случаях показано обильное питье, могут быть использованы физические методы охлаждения. Для усиления теплоотдачи ребенка необходимо раздеть, обтереть водой комнатной температуры.
Антипиретическая терапия в качестве первой неотложной помощи ребенку при лихорадке показана при нарушениях периферического кровотока, ранних клинических признаках поражения ЦНС, температуре тела выше 39°С. Жаропонижающие препараты назначают только в случаях инфекционно-воспалительной лихорадки, при подъемах температуры выше указанного уровня; их не должны применять для регулярного «курсового» приема.
Парацетамол (панадол) наиболее безопасный препарат, его дают в дозе 10-15 мг/кг на прием, до 60 мг/(кг • сут).
У детей удобно использовать панадол «Беби», «Инфант» и «Джуниор» в возрастных дозах. Хороший эффект дает ибупрофен в дозе 5-10 мг/кг на прием. Ацетилсалициловая кислота (аспирин) ввиду ее связи с развитием синдрома Рейе у больных гриппом и другими вирусными инфекциями для снижения температуры у детей не применяется.
Оказывая помощь ребенку при лихорадке, для быстрого снижения температуры тела можно ввести внутримышечно 50% раствор метамизола натрия по 0,1-0,5 мл. Одновременно с целью нормализации тонуса периферических сосудов назначают сосудорасширяющие средства (2% раствор папаверина по 0,1-0,2 мл/год жизни или 0,5 % раствор дибазола внутримышечно в дозе 1-2 мг/год жизни).
Можно использовать внутривенно 2,4% раствор эуфиллина по 1-3 мг/кг. Если в течение 30-45 мин температура тела не снижается, то введение антипиретиков повторяют, но уже в сочетании с нейролептиками: с 2,5 % раствором пипольфена из расчета 1-2 мг/(кг • сут). В дальнейшем антипиретики вводят при необходимости 4-6 раз в сутки, так как их терапевтическое действие продолжается 4-6 ч.
Физические методы охлаждения во время лихорадки у ребенка при высокой температуре можно использовать только после применения средств, воздействующих на центр терморегуляции (антипиретики), и сосудорасширяющих, иначе охлаждение усилит теплопродукцию с появлением озноба и мышечной дрожи. Необходимо раздеть ребенка, обтереть водой комнатной температуры. На крупные сосуды прикладывать холод (в паховые, подмышечные области, на сосуды шеи). Можно проводить охлаждение больного с помощью вентилятора. Обтирать кожу спиртом, ледяной водой не следует, так как это может привести к спазму сосудов и снижению теплоотдачи.
При недостаточной эффективности лечения острой лихорадки у детей терапию усиливают применением дроперидола, ганглиоблокаторов (пентамин, бензогексоний), внутривенным введением новокаина (0,25 % раствор — 2 мл/кг):
Дроперидол вводят внутривенно, внутримышечно в виде 0,25 % раствора из расчета 0,3-0,5 мг/кг, но не более 15 мг, так как возможны значительное снижение АД и угнетение дыхания. При тяжелой интоксикации, стойкой гипертермии можно использовать глюкокортикоиды, оказывающие мощное антигипертермическое действие: преднизолон по 1-2 мг/(кг • сут), гидрокортизон по 3-5-8 мг/(кг • сут), а также гемодиализ, гемосорбцию.
Борьбу с гипертермией необходимо проводить на фоне оксигенотерапии. Снижать температуру тела ниже 37,5°С не следует, так как после прекращения использования антипиретических средств и физических методов охлаждения температура тела продолжает снижаться самостоятельно.
Коррекция нарушений жизненно важных функций включает дегидратационную терапию, мероприятия по устранению дыхательных нарушений и сердечно-сосудистой недостаточности, ацидоза и др. Проводят также лечение основного заболевания.
Жаропонижающие средства, тормозя активность циклоксигеназ, при лихорадке снижают чрезмерное образование ПГЕ, что и устраняет его воздействие на центры терморегуляции. Снижение температуры тела происходит в основном за счет увеличения теплоотдачи путем излучения тепла с поверхности кожи, потоотделения.
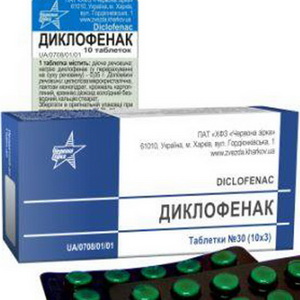
Диклофенак (вольтарен) оказывает противовоспалительное, анальгезирующее, жаропонижающее действие. Назначают внутрь и в виде ректальных свечей в дозе 1-2 мг/(кг • сут).
Побочные явления и противопоказания аналогичны таковым индометацина.
Формы выпуска: таблетки по 0,025 г; свечи по 0,05 г.
Ибупрофен обладает жаропонижающим, анальгезирующим и противовоспалительным действием. Быстро всасывается из ЖКТ. Легко проходит гистогематические барьеры и проникает в ткани и органы. Период полувыведения — 2 ч, 90% препарата выводится в виде метаболитов (70% — с мочой, 20% — с калом), остальные 10% в неизменном виде — с мочой. Полностью выводится из организма в течение 24 ч.
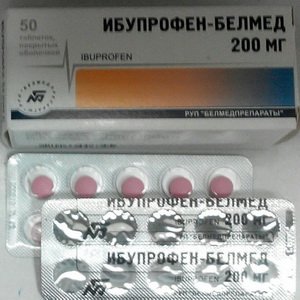
Противопоказан при язвенной болезни желудка и двенадцатиперстной кишки в стадии обострения, «аспириновой триаде», нарушении кроветворения, заболеваниях зрительного нерва, нарушениях функции почек и/или печени, повышении чувствительности к этому препарату.
Побочные явления при длительном приеме: тошнота, анорексия, рвота, диарея, эрозивно-язвенные поражения, нарушения функции печени, анемия, тромбоцитопения, агранулоцитоз, головокружение, головная боль, расстройство сна, возбуждение, нарушение зрения. Согласно рекомендациям ВОЗ, при лихорадке такие препараты назначают детям старше 12 лет по 5-10 мг/кг в 3-4 приема. Для снижения температуры тела от 39,2°С и выше — из расчета 10 мг/кг, если температура ниже 39,2°С — 5 мг/кг массы тела.
Форма выпуска: таблетки по 0,2 г.
Индометацин является одним из наиболее активных НПВС. Препарат хорошо, но сравнительно медленно всасывается из ЖКТ. Обладает высокой анальгезирующей активностью. Назначают внутрь и в виде ректальных свечей.
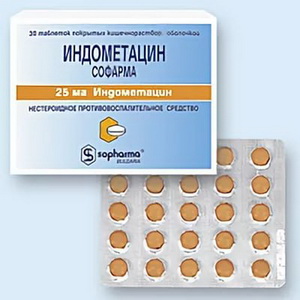
Противопоказан при язвенной болезни желудка и двенадцатиперстной кишки, БА.
Формы выпуска: капсулы и драже по 0,025 г; свечи по 0,05 г.
Метамизол натрия также эффективен при длительной лихорадке у ребенка: он обладает противовоспалительным, жаропонижающим и анальгезирующим свойствами.
Показания к применению: лихорадочный синдром при острых инфекционных, гнойных заболеваниях, укусах насекомых (комары, пчелы, оводы и др.), артралгии, ревматизм, хорея, боли (боль головная, зубная, при менструации, невралгия, ишиалгия, миалгия), колики (почечная, печеночная, кишечная), воспалительные процессы (плеврит, пневмония, люмбаго, миокардит), травмы, ожоги, панкреатит и др.
Противопоказания: гиперчувствительность, угнетение кроветворения (агранулоцитоз, цитостатическая или инфекционная нейтропения), тяжелые нарушения функции печени или почек, простагландиновая БА, наследственная гемолитическая анемия, связанная с дефицитом глюкозо-6-фосфатдегидрогеназы.
Побочные явления: гранулоцитопения, агранулоцитоз, тромбоцитопения, геморрагия, гипотензия, интерстициальный нефрит, аллергические реакции (в том числе синдромы Стивенса-Джонсона, Лайелла, бронхоспазм, анафилактический шок).
Назначают внутривенно или внутримышечно (по 0,1-0,5 мл), внутрь или ректально. Детям 2-3 лет по 50-100 мг, 4-5 лет по 100-200 мг, 6-7 лет по 200 мг, 8-14 лет по 250-300 мг 2-3 раза в день.
Формы выпуска: 50% раствор в ампулах по 2 мл; таблетки по 0,5 г.
Парацетамол — обладает жаропонижающим, анальгетическим и слабым противовоспалительным свойствами; быстро всасывается из ЖКТ, метаболизируется в печени с образованием глюкуронида и сульфата парацетамола. Выводится почками в виде продуктов конъюгации, менее 5 % экскретируется в неизменном виде. Лечебный эффект наступает через 30 мин, продолжается 4 ч.
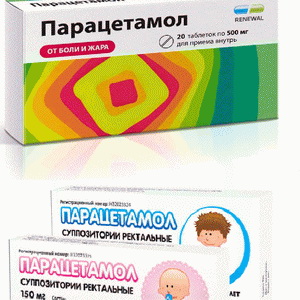
Противопоказан при гиперчувствительности, нарушении функции почек и печени, в возрасте до 3 мес.
Побочные явления: агранулоцитоз, тромбоцитопения, анемия, почечная колика, асептическая пиурия, интерстициальный гломерулонефрит, аллергические реакции в виде кожных высыпаний.
Назначают внутрь и ректально в разовой дозе 10-15 мг/кг, в суточной — до 60 мг/кг.
Формы выпуска: таблетки по 0,2, 0,325 и 0,5 г; сироп во флаконе 60 мл (125 мг); свечи ректальные по 0,25 г.
источник
Высокая температура тела (гипертермия) у взрослых и детей при гриппе, простуде и других заболеваниях. Красная (розовая) и белая лихорадка и тактика борьбы с ними. Как сбивать температуру при беременности и когда
В данной статье я бы хотел обобщить весь арсенал имеющихся средств для снижения температуры тела при гриппе, простуде и других заболеваниях, которые уже упоминались на разных страницах и в разных разделах моего сайта. Также дать характеристики различным типам лихорадок (красной и белой) и рассказать о способах снижения температуры у взрослых и детей, а также при беременности, так как данная тема интересна многим людям и особенно родителям.
Давайте сразу озаботимся терминологией, ведь повышение температуры тела у человека может называться как гипертермия, так и лихорадка. Так вот термин лихорадка можно использовать только при повышении температуры и изменении терморегуляции в результате развития инфекционного заболевания. А термин гипертермия используется в глобальном плане при любых других неинфекционных случаях повышения температуры (такое может наблюдаться при тепловом ударе и перегреве, при злокачественных образованиях, нарушении работы терморегуляторного центра головного мозга, лучевой болезни).
Вообще лихорадка — это защитная реакция организма на внедрение инфекционного агента (вируса или бактерии) в тело человека. При попадании чужеродного к нам в организм, к этому месту сразу устремляются полчища защитных клеток крови, называемых лейкоцитами и макрофагами, которые выбрасывают в кровь эндогенные пирогены (интерфероны, цитокины, интерлейкины) — специальные вещества, которые сами по себе являются стимуляторами лейкоцитов и макрофагов (этот процесс можно рассматривать как способ передачи информации между этими клетками о чужеродном агенте, проникшем в наш организм), то есть стимулируют защиту организма от вирусов и бактерий, они же вызывают повышение температуры тела.
Исходя из вышесказанного, лихорадка является нормальной реакцией организма на проникновение чужеродных агентов и бороться с ней необходимо тогда, когда температурная реакция превышает некий предел и становится патологической и опасной для человека. Увлекаться жаропонижающими препаратами точно не стоит — это только увеличивает сроки выздоровления, так как мы боремся с нашими пирогенами, которые стимулируют защитные клетки организма. Отсюда и длительные сроки выздоровления от банальных инфекций, и плохое самочувствие в сочетании с субфебрильной температурой (в районе 37 градусов) как во время, так и после гриппа и других инфекций. А все из-за увлечения порошками и таблетками от температуры.
Любая лихорадка проходит в своем развитии три стадии:
- Повышение температуры.
- Удержание температуры на определенном уровне.
- Снижение температуры.
Первая стадия — повышение температуры. В это время начинается дисбаланс между теплоотдачей и теплообразованием в организме заболевшего. В норме это выглядит так — тепло образующиеся в организме в результате процессов жизнедеятельности, уравновешено с процессами теплоотдачи во внешнюю среду. В результате поддерживается баланс температур. Температура тела человека за счет этого находится приблизительно на одном уровне — пресловутые 36,6 °C. В результате проникновения чужеродного агента и нарушения терморегуляции это соотношение меняется. В результате мы имеем:
- у взрослых — организм идет по более экономному пути терморегуляции и сокращает теплоотдачу во внешнюю среду, не увеличивая значительно теплообразование, то есть у взрослых температура растет в основном из-за уменьшения отдачи тепла во внешнюю среду;
- у детей — наоборот теплообразование увеличивается при относительно стабильной теплоотдаче, то есть у детей температура растет в основном из-за нагрева.
В этом принципиальное различие организации терморегуляции у взрослых и детей в развитии патологических процессов, о чем будет сказано далее.
Таким образом, у взрослых для реализации механизма теплосбережения при инфекционном заболевании на первой стадии развития лихорадочного процесса происходит спазм периферических сосудов, уменьшение потоотделения. Кожные покровы бледнеют. Происходит спазм мышц поднимающих волосы, отсюда появляется так называемая «гусиная кожа». Появляется дрожь или озноб (включаются механизмы центра терморегуляции головного мозга).
Затем наступает вторая стадия — удержание температуры на определенном уровне. То есть когда температура достигает пика и процессы теплоотдачи и теплообразования себя уравновешивают, но вот в этой высокой точке, не в точке нормы. При этом пропадает озноб или дрожь и появляется чувство жара из-за того, что спазм периферических сосудов проходит и кровь приливает к поверхности тела. Кожные покровы розовеют, становятся влажными. Суточные колебания температур сохраняются, но при этом они происходят в рамках превышенной температуры, то есть снижаются до 37 градуса или выше и затем поднимаются до своих высших значений. Обычно повышение температуры происходит вечером.
При выздоровлении наступает третья стадия, которая характеризуется нормализацией процессов терморегуляции и снижением температуры тела. Оно может быть постепенным или резким. В крови уменьшается количество пирогенов, наш мозг воспринимает температуру как повышенную и начинает подключать факторы снижения температуры, то есть увеличивать теплоотдачу лишней температуры. Для этого усиливается система выведения жидкости из организма — увеличивается потоотделение (так называемые проливные поты), усиливается диурез (мочеотделение). Температура постепенно приходит в норму.
Таким образом, ознакомившись с процессами терморегуляции при развитии инфекционных заболеваний мы можем понимать, почему в первые дни повышения температуры мы не потеем, а при выздоровлении хоть рубашку выжимай и можем двигаться дальше.
Типы и классификация лихорадок
По степени повышения температуры различают:
- Субфебрильная лихорадка (субфебрилитет) обозначает повышение температуры тела не выше 38 °C.
- Слабая лихорадка — повышение температуры тела до 38,5 °C.
- Умеренная лихорадка — повышение температуры тела до 39 °C.
- Высокая лихорадка — повышение температуры тела до 41 °C.
- Гиперпиретическая или чрезмерная лихорадка — повышение температуры тела более 41 °C.
По характеру колебаний суточной температуры:
- Постоянная лихорадка — длительное устойчивое повышение температуры тела, суточные колебания не превышают 1 °C.
- Ремитирующая лихорадка — значительные суточные колебания температуры тела в пределах 1,5-2 °С. Но при этом температура не снижается до нормальных цифр.
- Перемежающаяся лихорадка — характеризуется быстрым, значительным повышением температуры, которое держится несколько часов, а затем сменяется быстрым её падением до нормальных значений.
- Гектическая, или изнуряющая лихорадка — суточные колебания достигают 3-5 °С, при этом подъёмы температуры с быстрым спадом могут повторяться несколько раз в течение суток.
- Извращенная лихорадка — для неё характерно изменение суточного ритма с более высокими подъёмами температуры по утрам.
- Неправильная лихорадка — для которой характерны колебания температуры в течение суток без определенной закономерности.
- Возвратная лихорадка — характеризуется чередованием периодов повышения температуры с периодами нормальной температуры, которые длятся несколько суток.
Приведенные выше типы лихорадок могут встречаться не только при гриппе, ОРВИ или других простудных заболеваниях, но также при малярии, брюшном тифе и других заболеваниях самолечение при которых недопустимо. Здесь и далее мы будем рассматривать стандартный вариант ремитирующей лихорадки, с подъемами температуры чаще по вечерам и снижением в утренние часы, характерной для простуды в различных ее проявлениях.
По типу:
- Красная или розовая лихорадка (она же «горячая»).
- Белая лихорадка (она же «холодная»).
Принципиальный момент, особенно у детей, это то, что при белой лихорадке происходит спазм периферических кровеносных сосудов и артериол. То есть процесс развивается по взрослому типу. У детей, как было сказано выше, повышение температуры тела при развитии инфекционного патологического процесса происходит из-за увеличения теплопродукции, а не ограничения теплоотдачи (последний тип встречается у взрослых).
Тактика ведения больного и проявления при красной и белой лихорадке будут отличаться.
Для красной лихорадки (которая чаще встречается у детей) характерно:
- кожные покровы гиперемированы, теплые и влажные на ощупь;
конечности теплые; - учащение пульса и дыхания соответствуют повышению температуры;
- поведение ребенка обычное, не смотря на повышение температуры до высоких значений;
- наблюдается хороший эффект от приема жаропонижающих препаратов;
- при обтирании кожных покровов водкой или прохладной водой симптом «гусиной кожи» не появляется.
Для белой лихорадки характерно:
- кожные покровы ребенка бледные или цианотичные (синюшного оттенка);
- холодные на ощупь и сухие (особенно ручки и ножки);
- ребенок вялый, пониженной активности, даже несмотря на малые цифры температуры, возможны также непонятные возбуждение, бредовые состояния;
- могут наблюдаться тахикардия (учащение пульса) неадекватное повышенной температуре и одышка;
- озноб;
- слабый эффект от приема жаропонижающих препаратов.
Что делать и чем снижать повышенную температуру тела
Из всего материала, вы уже поняли, что повышенную температуру тела лучше не снижать, так как это естественная защитная реакция организма человека на попадание вирусов и бактерий в организм.
Когда необходимо снижать температуру тела:
- температура тела выше 38,5 в любом возрасте;
- температура тела выше 38,0 у детей;
- температура тела выше 38,0 у беременных;
- температура тела выше 38,0 у больных эпилепсией, судорожным синдромом, при повышенном внутричерепном
- давлении, пороках сердца;
- при любых значениях температуры при белой лихорадке.
Естественно это относится к относительно здоровым лицам, не имеющим хронической и другой отягощающей патологии. Есть люди, которые не переносят повышение температуры, выше 37,5 у них начинается чуть ли не обморочное состояние, появляются судороги, таким лицам необходимо снижение температуры на более низких значениях.
Это же относится и к беременным женщинам, высокие цифры температуры могут навредить ребенку, находящемуся в утробе матери. Так длительные высокие цифры температуры могут оказывать тератогенный эффект и приводить к нарушениям эмбрионального развития (в частности страдает сердечно-сосудистая и нервная система ребенка). На поздних сроках, длительное повышение температуры может приводить к изменениям в плаценте и преждевременным родам. В любом случае беременной женщине имеет смысл обратиться к врачу (вызвать на дом) при высоких цифрах на термометре. Допускать повышения температуры выше 38 градусов беременным точно не стоит, и начинать снижать необходимо на более низких значениях.
Это не относится к случаям, когда мы в силу природной любви к себе тянемся к жаропонижающим препаратам, даже если температура не достигла пика и балансирует вблизи отметок 37-37,5. Надо терпеть. Да будет плохо, но есть достаточно физических методов снижения температуры, которые позволяют без химии понизить температуру тела на пару градусов и этого достаточно для облегчения состояния, зато процесс выздоровления не будет тормозиться внешними факторами (приемом пилюлей, порошков и таблеток).
Для снижения температуры можно использовать физические методы и химические методы (использование лекарственных препаратов).
Физические методы снижения температуры тела
Суть их заключается в увеличении отдачи организмом лишнего тепла во внешнюю среду. Как это можно реализовать:
- не укутывать человека лишними перинами и одеялами;
- одеваться достаточно прохладно, в легкие натуральные ткани, которые будут впитывать пот и не нарушать теплообмен;
- можно использовать обтирания (водкой или прохладной водой с уксусом (1 столовую ложку 6 процентного уксуса на литр прохладной воды)). Смачиваем губку в жидкость и обтираем больного, особое внимание уделяем местам, где близко проходят кровеносные сосуды: запястья, область шеи и суставов рук и ног. Естественно делаем это не на сквозняках, чтобы не заморозить больного. На лоб можно положить салфетку, смоченную в обычной прохладной воде (уксуса не надо, чтобы не раздражало нежную кожу).
Несмотря на кажущуюся простоту, данные методы позволяют снизить температуру тела на 0,5-1 градус и этого бывает достаточно, кроме того, они не тормозят развитие защитных реакций организма, не вторгаются грубо в процессы терморегуляции. Их можно повторить через некоторое время и использовать чаще, чем лекарства, за тот же период времени. К тому же их можно использовать на более низких температурных значениях, а не только выше 38 градусов и выше, таким образом облегчая страдания пациента.
Медикаментозные (химические) способы снижения температуры
В настоящее время представлены огромным числом разнообразных жаропонижающих препаратов, подробнее тактику их использования, состав и механизм воздействия популярных жаропонижающих средств я указал в соответствующей статье, где подробно и без рекламы описаны все типы жаропонижающих, адекватность и необходимость их приема.
Помните только, что для снижения температуры при гриппе не стоит использовать аспирин, особенно у детей — он может вызвать опасное осложнение синдром Рея. Вообще лучше не используйте этот препарат для снижения температуры у детей и у взрослых при простуде.
Также не следует при повышенной температуре использовать такие народные способы как чай с малиновым вареньем или париться в сауне или бане, это дополнительная нагрузка и дополнительные градусы к итак разогретому организму. Никакой пользы эти процедуры организму не принесут, он справится и без них, отвечая на инфекцию повышением температуры.
Необходимость достаточного водного режима красной нитью проходит по всей статье. Пить надо много и достаточно (следить за отеками у лиц предрасположенных к ним и особенно у беременных в третьем триместре беременности, смотреть лучше всего на голенях, там они появляются быстрее и легче диагностируются). Детей выпаивать насильно помимо их воли, для этого можно использовать любые жидкости (только не газировки, богатые химическими подсластителями и ароматизаторами), а обычную воду, чай, с лимоном и без, компоты, морсы. Можно использовать растворы солей, например регидрон (продается в аптеках).
Ну и напоследок опишу тактику поведения при белой лихорадке у детей, так как тема волнует многих и подходы в купировании этого состояния отличаются от таковых при стандартной розовой лихорадке:
- используют те же жаропонижающие препараты, что и при стандартной розовой лихорадке (парацетамол и препараты производные от него) в возрастной дозе;
- необходимо использовать спазмолитические препараты для устранения спазма периферических сосудов. Но-шпу, которую так советуют использовать при белой лихорадке на форумах, не стоит использовать, так как она необходима для снятия спазмов внутренних органов и глубоких сосудов, лучше использовать такие препараты как Папаверин или Никошпан (смесь но-шпы и никотиновой кислоты);
- кисти и стопы необходимо согреть грелкой или растиранием;
- давать обильное питье в обязательном порядке, контролируя при этом мочеотделение.
Если в течение часа после указанных выше процедур температура не снижается — это свидетельствует о серьезных нарушениях и необходимо обратиться к врачу (вызвать скорую помощь).
Вот такой защитный механизм как лихорадка рассмотрен в статье. Теперь вы знаете, какие типы лихорадок бывают и что необходимо предпринять для снижения температуры у взрослых, детей и у беременных.
источник