I период — преобладает теплопродукция над теплоотдачей. Охлаждение поверхностного слоя кожи рефлекторно вызывает дрожь, а ощущение холода объясняется раздражением нервных окончаний кожи, вследствие понижения ее температуры, вызванного спазмом поверхностных сосудов. Продолжительность периода от нескольких часов до нескольких дней.
II период — процесс теплоотдачи увеличивается и почти уравнивается с процессом теплообразования. Температура тела устанавливается на постоянных высоких цифрах. Сосуды кожи расширяются, усиливается потоотделение. Длительность от нескольких часов до нескольких дней.
III период — процессы теплоотдачи преобладают над процессами теплообразования. Температура тела снижается. Снижение температуры тела может быть постепенным (литическим) или быстрым (критическим). Критическое падение температуры тела сопровождается обильным потоотделением, общей слабостью, бледностью кожных покровов, может развиться коллапс острая сосудистаяудистая недостаточность). 
| Периоды | Проблемы | Цели | Сестринское вмешательство |
| I. Подъема (повышения) температуры | Озноб, недомогание, головная боль, чувство ломоты в костях и мышцах. | У пациента не будет озноба | Согреть: горячие напитки (чай с малиной), грелки, тепло укрыть, измерить температуру, подсчитать Р, ЧДД, оценить состояние кожных покровов. |
| II. Стабилизации (максимального повышения) температуры | Жар, сильная головная боль, сухость слизистых, жажда, потеря аппетита, судороги, бред. | 1. Снижение температуры тела наступит через 1-2 часа. 2. Не будет обезвоживания | Увеличить теплоотдачу: обтирание, лед к голове, прохладное питье до 2-3 л, диета № 13, следить за диурезом, Р, t°, ЧДЦ, АД, индивидуальный сестринский пост. |
| III. Снижения температуры | Лизис: постепенное снижение температуры. Кризис. Быстрое снижение температуры. Может быть коллапс. | Восстановление возможности самоухода. Не будет осложнений связанных с критическим снижением температуры | Наблюдение за функциями, АД, ЧДД, Р, температурой, организация питания, питьевого режима. Согреть, наблюдать за АД, Р, ЧДД, температурой, цветом и влажностью кожных покровов. |
Осложнение, возникающее при критическом снижении температуры:
Коллапс — острая сосудистая недостаточность с резким снижением АД.
Симптомы, позволяющие медсестре заподозрить коллапс:
Бледность кожных покровов, цианоз носогубного треугольника, холодный липкий пот, расширенные зрачки, низкое АД, нитевидный пульс.
Тактика медсестры
2. Создать покой и горизонтальное положение в постели, с приподнятым ножным концом примерно на 30-40 0 С.
3. Обеспечить максимальное согревание (тепло укрыть).
4. Обильное горячее питье (температура 60-65°С).
5. Приготовить сосудистые препараты: адреналин, норадреналин; а также преднизолон (по назначению врача). Систему для внутривенного капельного введения, заправленную 0,9% раствором натрия хлорида.
источник
Второй период -период сохранения температуры
Первый период — период повышения температуры
Периоды лихорадки
В ходе лихорадки различают 3 основных периода, которые необходимо знать медицинской сестре, т.к. тактика ее поведения при этом имеет свои особенности. В период лихорадки необходимо особенно тщательно следить за состоянием кожи больного и принимать все меры для профилактики пролежней. Таким больным необходимо подавать судно в постель. Нельзя также пускать к больному посетителей, т. к. ему нельзя утомляться. Необходимо часто менять белье и следить за общим состоянием больного.
В этом периоде превалирует теплообразование над теплоотдачей, теплообразование увеличивается на 20-30%, а иногда на 50% и более.
Повышение теплопродукции обусловлено усилением окислительных процессов, в первую очередь в мышцах — повышается мышечный тонус, иногда переходящий в дрожание. Активируется обмен веществ, повышается основной обмен, происходит спазм сосудов кожи, что ведет к снижению ее температуры и уменьшению теплоотдачи: этому же способствует и уменьшение потоотделения. Снижение температуры кожи вследствие спазма сосудов субъективно воспринимается как ощущение холода и больной старается согреться, несмотря на повышение температуры тела. При быстром повышении температуры тела (грипп, крупозная пневмония) возникает озноб: при медленном развитии лихорадки (бронхопневмония, брюшной тиф) этого не происходит.
Максимальный подъем температуры не превышает т. 42 гр. С., при измерении в прямой кишке и редко превышает 41,1гр. С.
У больного отмечается повышение температуры, сопровождающееся резким ознобом, посинением губ, цианозом конечностей, головной болью и общим плохим самочувствием.
При достижении температурой тела уровня соответствующего смещению «установочной точки» дальнейшего подъема температуру тела не происходит, т.к. теплопродукция вновь происходит в равновесие с теплоотдачей.
Теплопродукция остается несколько повышенной, но вместе с тем нарастает и теплоотдача, происходит «сброс» лишнего тепла. Это осуществляется гиперемированной, горячей кожей, озноб прекращается.
Этот период характеризуется усилением токсического состояния, головной болью, чувством жара, сухостью в полости рта, резкой слабостью, ломотой во всем теле. На высоте лихорадки возможны бред, галлюцинации.
В результате расширения кровеносных сосудов кожи и увеличения потоотделения уменьшается теплопродукция и усиливается теплоотдача.
Этот период протекает по-разному. Температура тела может падать критически — быстро с высоких цифр до низких (с 40 до 36°С)- Это часто сопровождается резким снижением сосудистого тонуса, падением АД, пульс нитевидный. Такое резкое снижение температуры сопровождается слабостью и обильным потоотделением. Конечности становятся холодными на ощупь, губы цианотичны. Это состояние называется кризисом и требует проведения срочных мероприятий. Критическое падение температуры, можно наблюдать при крупозном воспалении легких, а также при некоторых инфекционных заболеваниях.
Постепенное понижение температуры тела называется лизисом или литическим. Лизис сопровождается появлением небольшой испарины на коже и слабостью. Обычно после снижения температуры больной засыпает. Его нельзя будить, т.к. крепкий сон — лучшее средство для восстановления сил.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Как то на паре, один преподаватель сказал, когда лекция заканчивалась — это был конец пары: «Что-то тут концом пахнет». 8205 — 

195.133.146.119 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
Гипертермическая реакция у пациентов протекает в 3 периода:
1-ый период — подъём температуры тела (период озноба) — теплопродукция преобладает над теплоотдачей. Теплоотдача снижена за счет сужения кожных кровеносных сосудов.
Проблемы: слабость, недомогание, головная, мышечная боли, «ломота» во всем теле (симптомы общей интоксикации). Повышение температуры тела и спазм периферических сосудов вызывают у пациента озноб и дрожь, он не может согреться. Пациент бледен, кожа холодная на ощупь.
1) уложить в постель, создать покой;
2) согреть пациента грелками, теплым одеялом, горячим питьём (чай или молоко с медом, травяные сборы);
3) наблюдать за внешним состоянием пациента, проводить термометрию, контролировать физиологические показатели — пульс, АД, ЧДД.
2-ой период — относительное постоянство высокой температуры тела (период жара, стабилизация лихорадочного состояния). Продолжительность от нескольких часов до нескольких дней. Сосуды кожи расширены, теплоотдача возрастает и уравновешивает повышенную теплопродукцию. Прекращение дальнейшего повышения температуры тела, её стабилизация.
Проблемы: жар, головная боль, слабость, снижение аппетита, сухость во рту, жажда. Объективно: гиперемия лица, кожа горячая на ощупь, трещины на губах. При высокой температуре возможны нарушения сознания, галлюцинации, бред.
1) следить за соблюдением пациентом строго постельного режима (индивидуальный сестринский пост);
2) для усиления теплоотдачи накрыть пациента легкой простыней, протирать кожи раствором уксуса или спирта, подавать пузырь со льдом, осуществлять постановку холодного компресса;
3) смягчить губы косметическим средством;
4) обеспечить витаминизированным питьём не менее 1,5-2 литров (чай с лимоном, соки, морсы, минеральные воды, настой шиповника);
5) кормить жидкой, полужидкой и легко усвояемой пищей, небольшими порциями 5-6 раз в день (диетический стол № 13);
6) контроль температуры тела, пульса, АД, ЧДД;
7) контроль физиологических отправлений (особенно за диурезом — количество выделенной мочи);
8) оценка поведенческой реакции.
3-ий период — снижение температуры тела (период слабости, потливости). Теплопродукция уменьшена по сравнению с теплоотдачей. Период протекает по-разному: благоприятно и неблагоприятно.
Благоприятный вариант — постепенное снижение температуры тела в течение нескольких дней. Такое падение температурной реакции называется литическим — лизис.
Неблагоприятный вариант — отягощающий процесс выздоровления — быстрое снижение температуры тела в течение нескольких часов. Такое падение температуры называется критическим — кризис.
Сестринские вмешательства при лизисе:
состояние пациента не опасно, не требует специальных мероприятий, обеспечить комфортное нательное и постельное бельё, адекватное питьё, покой для восстановления физических сил организма и спокойного сна, По мере улучшения состояния — расширение режима двигательной активности.
Проблемы пациента при кризисе — резкое падение сосудистого тонуса со снижением АД. Нитевидный пульс, слабость, сонливость, холодные руки и ноги, обильный липкий пот, бледность кожных покровов, акроцианоз (цианоз дистальных частей тела), кризис опасен развитием коллапса.
Коллапс — развитие острой сосудистой недостаточности (снижение сосудистого тонуса и уменьшение массы циркулирующей крови), резкое падение АД, сердцебиение, головокружение, слабость, заторможенность, бледность кожных покровов.
Сестринские вмешательства при кризисе:
1) создать пациенту вынужденное положение в постели — приподнять ножной конец кровати, убрать подушку;
2) укрыть пациента одеялом;
4) согреть грелками, дать горячий кофе, крепкий чай;
6) приготовить препараты для повышения АД (кофеин, сульфокамфокаин) и ввести по назначению врача;
7) сменить нательное и постельное бельё;
8) обеспечить комфортное состояние пациента.
Дата добавления: 2013-12-12 ; Просмотров: 15544 ; Нарушение авторских прав? ;
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
источник
Гипертермическая реакция пациентов протекает ступенчато в три периода с индивидуальной выраженностью и продолжительностью каждого этапа.
1-й период – подъем температуры тела (период озноба)– теплопродукция преобладает над теплоотдачей. Теплоотдача снижена за счет сужения кожных кровеносных сосудов.
Клинические проявления: слабость, недомогание, головная, мышечная боли, «ломота» во всем теле (симптомы общей интоксикации). Повышение температуры тела и спазм периферических сосудов вызывают у пациента озноб и дрожь, он не может согреться. Пациент бледен, цианоз губ, кожа холодная на ощупь.
· уложить в постель, создать покой;
· согреть пациента: грелками, теплым одеялом, горячим питьем (чай или молоко с медом, травяные сборы);
· наблюдать за внешним состоянием пациента, проводить термометрию, контролировать физиологические показатели – пульс, АД, ЧДД.
2-й период – стабилизация высокой температуры тела (период жара, стабилизация лихорадочного состояния).Продолжительность – от нескольких часов до нескольких дней. Сосуды кожи расширены. Теплоотдача возрастает и уравновешивает повышенную теплопродукцию. Прекращение дальнейшего повышения температуры тела, ее стабилизация.
Симптомы общей интоксикации организма: жар, головная боль, слабость, снижение аппетита, сухость во рту, жажда. Внешний вид: гиперемия лица, кожных покровов, кожа горячая на ощупь, трещины на губах. При высокой температуре возможно нарушение сознания, галлюцинация, бред.
Отмечается учащение дыхания (тахипноэ) и пульса (тахикардия), снижение артериального давления.
· следить за соблюдением пациентом строгого постельного режима;
— накрыть пациента легкой простыней;
— использовать приемы воздействия холодом – протирание кожи раствором уксуса или спирта, подачу пузыря со льдом, постановку холодного компресса;
· смягчить губы косметическими средствами;
· обеспечить витаминизированным питьем – не менее 1,5 – 2,0 литров (морсы, соки, чай с лимоном, минеральные воды, настой шиповника);
· кормить жидкой, полужидкой и легкоусвояемой пищей небольшими порциями 5-6 раз в день.
Тяжелое состояние пациента требует от медсестры динамического наблюдения за пациентом (индивидуального сестринского поста):
· контроль температуры тела, физических показателей (пульса, АД, ЧДД);
· контроль физиологических отправлений (особенно за диурезом);
· оценка поведенческой реакции.
При температуре тела выше 40 о С – прохладные обтирания кожи. Жаропонижающие мероприятия (прием лекарственных препаратов), дезинтоксикационные действия – по назначению врача.
Помните!Курсовой прием жаропонижающих исключен – это затрудняет диагностику бактериальной инфекции (необходима своевременная антибактериальная терапия).
Помните!Лихорадка – защитная реакция организма; многие бактерии и вирусы погибают при повышении температуры. Снижение повышенной температуры до субфебрилитета или нормального уровня ведет к дефициту выработки интерферона организмом. Интерферон – внутренний фактор защиты макроорганизма от патогенов.
Длительное снижение аппетита в этом периоде может привести к дефициту веса, слабости, сонливости – потенциальные проблемы пациента.
3-й период – снижение температуры тела (период слабости, потливости).Теплопродукция уменьшена по сравнению с теплоотдачей.
Период протекает по-разному: благоприятно и неблагоприятно.
Благоприятный вариант – постепенное снижение температуры тела в течение нескольких дней. Такое падение температурной реакции называют литическим – лизис.
Неблагоприятный вариант, отягощающий процесс выздоровления, — быстрое снижение температуры тела (например, с 41 о С до 36,5 о С) в течение нескольких часов. Такое падение температуры называют критическим – кризис.
Сестринские вмешательства при лизисе: состояние пациента неопасно, не требует специальных мероприятий. Следует обеспечить: комфортное нательное и постельное белье, адекватное питье, покой для восстановления физических сил организма и спокойного сна. По мере улучшения состояния пациента – расширение режима двигательной активности, учет индивидуальных паттернов питания.
Кризис – резкое падение сосудистого тонуса со снижением АД, нитевидным пульсом. Другие симптомы: слабость, сонливость, холодные руки и ноги. Внешний вид пациента: обильный липкий пот, бледность кожных покровов, возможен цианоз дистальных частей тела – акроцианоз. Кризис опасен развитием коллапса.
Коллапс – развитие острой сосудистой недостаточности. Характерно снижение сосудистого тонуса и уменьшение массы циркулирующей крови. Клинические проявления коллапса: резкое падение артериального давления, сердцебиение, головокружение, слабость, заторможенность, бледность кожных покровов.
Объем сестринских вмешательств зависит от гемодинамических показателей.
Сестринские вмешательства при кризисе:
· создать пациенту вынужденное положение в постели: приподнять ножной конец кровати, убрать подушку;
· укрыть пациента одеялом, не перегревать;
· согреть грелками, дать горячий кофе, крепкий чай;
· контролировать гемодинамические показатели (пульс, АД, ЧДД);
· приготовить по назначению врача препараты для повышения АД;
· сменить нательное, постельное белье;
· обеспечить комфортное состояние пациенту.
Задания для самоконтроля
1. У больного температура тела 41 0 С, он возбужден, бредит, на щеках румянец. В каком периоде лихорадки находится больной? В какой помощи он нуждается?
2. Больной жалуется на плохое самочувствие, «ломоту» во всем теле, головную боль, ему холодно, никак не может согреться. Температура тела 40,3 0 С. В каком периоде лихорадки находится больной? Какая помощь ему необходима?
3. Больному при температуре тела 41,3 0 С были введены жаропонижающие препараты. Через 20 минут температура снизилась до нормы, но состояние больного ухудшилось: появилась резкая слабость, пульс нитевидный, конечности холодные, белье (постельное и нательное) мокрое от пота. В каком периоде лихорадки находится больной? Какая помощь ему необходима?
Изучив материал методического пособия, вставьте недостающие слова, цифры в текст.
Максимальный медицинский термометр имеет корпус из тонкого __________________, один конец которого имеет резервуар с ________________.
От него отходит капилляр, запаянный на другом конце. Ртуть нагреваясь и увеличиваясь в объеме, поднимается по капилляру, вдоль которого расположена _____________________ термометра. Шкала рассчитана на определение температуры тела с точностью до _________. Медицинским термометром можно измерить температуру от _______ до _______ градусов Цельсия.
Физиологические колебания температуры тела зависят от:
источник
Повышение температуры тела более 37 °С — лихорадка — возникает в результате воздействия на организм различных биологически активных веществ — так называемых пирогенов, в качестве которых могут выступать чужеродные белки (микробы, их токсины, сыворотки, вакцины), продукты распада тканей при травме, ожоге, воспалительном процессе, ряд лекарственных веществ и др.
По длительности сохранения лихорадки различают следующие виды.
4. Хроническая — свыше 45 сут.
1. Стадия подъёма температуры тела:
преобладают процессы тепло- образования (за счёт уменьшения потоотделения и сужения сосудов кожи понижается теплоотда ча). Больной в этот период мёрзнет, испытывает озноб, головную боль, чувство «ломоты» в суставах и мышцах; могут появиться побледнение и синюшность конечностей.
2. Стадия постоянно высокой температуры тела:
характерно относительное постоянство температуры тела с поддержанием её на высоком уровне (процессы теплоотдачи и теплообразования уравновешиваются). Больной жалуется на чувство жара, головную боль, сухость во рту, беспокоен; возможно затемнение сознания. Нередко развиваются учащение дыхания, частое сердцебиение и понижение АД.
3. Стадия падения температуры тела:
при снижении температуры тела преобладают процессы теплоотдачи. В зависимости от характера снижения температуры тела различают лизис – медленное падение температуры тела в течение нескольких суток и кризис – быстрое падение температуры тела в течение 5-8 ч. Кризис опасен возможностью развития острой сосудистой недостаточности
18. Особенности ухода за больными в разные периоды лихорадки.
В первый период лихорадки необходимо «согреть» больного, во второй период лихорадки следует «охладить» больного, а в третий период необходимо предупредить падение АД и сердечно-сосудистые осложнения.
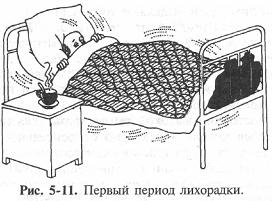
Первый период лихорадки
При резком и внезапном повышении температуры тела больной ощущает озноб, боль в мышцах, головную боль, не может согреться. Медицинская сестра должна уложить больного в постель, хорошо укрыть его тёплым одеялом, к ногам положить грелку; следует обеспечить больному обильное горячее питьё; необходимо контролировать физиологические отправления, не допускать сквозняков, обеспечить постоянное наблюдение за больным.
Второй период лихорадки
При постоянно высокой температуре тела больного беспокоит чувство жара; могут наступить так называемые ирритативные расстройства сознания, обусловленные выраженным возбуждением ЦНС, – проявления интоксикационного делирия: ощущение нереальности происходящего, галлюцинации, психомоторное возбуждение (бред; больной «мечется» в постели). Необходимо накрыть больного лёгкой простынёй, на лоб положить холодный компресс или подвесить над головой пузырь со льдом; при гиперпиретической лихорадке следует сделать прохладное обтирание, можно использовать примочки (сложенное вчетверо полотенце или холщовую салфетку, смоченные в растворе уксуса пополам с водой и от- жатые, нужно прикладывать на 5-10 мин, регулярно их меняя). Ротовую полость следует периодически обрабатывать слабым раствором соды, губы — вазелиновым маслом. Необходимо обеспечить больному обильное прохладное питьё (настой шиповника, соки, морсы и др.). Питание проводят по диете № 13. Следует контролировать АД, пульс. Необходимо следить за физиологическими от- правлениями, подкладывать судно, мочеприёмник. Обязательно проведение профилактики пролежней. Необходимы обеспечение постоянного наблюдения за лихорадящим пациентом, строгое соблюдение постельного режима.
Третья стадия
Снижение температуры тела может быть постепенным (литическим) или быстрым (критическим). Критическое падение температуры тела сопровождается обильным потоотделением, общей слабостью, бледностью кожных покровов, может раз- виться коллапс (острая сосудистая недостаточность). Важнейшим диагностическим признаком коллапса выступает падение АД. Снижается систолическое, диастолическое и пульсовое (разница между систолическим и диастолическим) давление. О коллапсе можно говорить при снижении систолического АД до 80 мм рт. ст. и менее. Прогрессирующее снижение систолического АД свидетельствует о нарастании тяжести коллапса. При критическом падении температуры тела медицинская сестра должна срочно позвать врача, приподнять ножной конец кровати и убрать подушку из-под головы, хорошо укрыть больного одеялами, к рукам и ногам пациента приложить грелки, дать увлажнённый кислород, следить за состоянием его нательного и постельного белья, контролировать АД, пульс.
19. Режимы питания больных.
В лечебном питании при многих заболеваниях, особенно при желудочных, применяется дробное питание малыми порциями. В ответ на малое раздражение больной желудок выделяет больше пищеварительных соков, чем в ответ на большую нагрузку. Иногда, например, при лихорадке, возникает необходимость вводить пищу не в обычное время, а тогда, когда больной чувствует себя лучше и в состоянии есть, даже в ночное время. В таком случае питание проводится дробно, преимущественно жидкой и полужидкой пищей, не содержащей грубой растительной клетчатки, чтобы как можно меньше потратить сил больного на пищеварение и не нарушить его отдых.
Готовую пищу, приготовленную не более чем за 1 ч до отправки, доставляют в раздаточные и буфеты в предварительно хорошо промытых кипятком термосах, а также посуде с плотно закрывающимися крышками. В специальной таре перевозят соусы, жиры, готовую пищу, хлеб и полуфабрикаты. Следует строго соблюдать сроки и условия хранения и реализации готовой пищи.
20. Виды питания. Искусственное питание.
Под искусственным питанием понимают введение в организм больного пищи энтерально
Дата добавления: 2018-02-28 ; просмотров: 324 ; ЗАКАЗАТЬ РАБОТУ
источник
I период лихорадки(период подъёма температуры тела)
Теплопродукция преобладает над теплоотдачей.
Цель:помочь пациенту в период подъёма температуры
Показания:I период лихорадки
Оснащение:грелки, полотенце (пелёнка), медицинский термометр, тёплое одеяло, поильник с горячим питьём
Пациент жалуется на чувство холода. У него озноб, головная боль, ломота в теле, слабость. Кожные покровы имеют вид «гусиной кожи».
Состояние сознания не изменено.
1.Уложить пациента в постель.
а) укрыть ещё одним одеялом,
б) к ногам приложить грелку (или обложить грелками),
2.Измерять повторно температуру тела пациента.
Обратите внимание! В I периоде температура тела пациента всё время поднимается (при каждом измерении температура всё выше и выше).
2. Регистрируйте температуру тела пациента в температурной тетради (или в листе наблюдения) после каждого измерения.
II период лихорадки(период максимального подъёма и
относительного постоянства температуры)
Теплопродукция уравновешена с теплоотдачей.
Цель:помочь пациенту воIIпериоде лихорадки.
Показания:II период лихорадки.
Оснащение:полотенце, пелёнка, медицинский термометр, поильник с прохладным витаминизированным питьём, пузырь со льдом, лоток с холодной водой, раствор уксуса (5-10%), марлевая салфетка в 6-8 слоёв, судно, дополнительная простынь, клеёнка, КСБУ.
Пациент жалуется на чувство жара. Головная боль, ломота в теле, жажда, сухость во рту.
Гиперемия лица, кожа горячая на ощупь, сухость слизистых полости рта, на губах корочки, трещины. При высокой температуре вероятно появление бреда, галлюцинаций.
1.Уложить пациента в постель.
Запомните! При высокой температуре тела, когда есть вероятность появления бреда и галлюцинаций, необходимо организовать индивидуальный сестринский пост, т.е. обеспечить постоянное наблюдение. Следить за соблюдением постельного режима!
3.Раскрыть пациента (если до этого он был закрыт тёплым одеялом).
а) холодный компресс (примочка), или пузырь со льдом на лоб.
Обратите внимание! Пузырь со льдом можно подвесить над кроватью, выше головы на 10-20см.
б) протирание кожных покровов прохладной водой с добавлением уксуса.
Обратите внимание! В этом случае кожу пациента не надо насухо обтирать.
в) «влажные обёртывания» — обертывание простыней, смоченной холодной водой.
5.Поить прохладным витаминизированным питьем (до 3 литров в сутки).
6.Орошать слизистую полости рта
7.Смазывать вазелином губы.
8.Осуществлять уход при физиологических отправлениях.
9. Кормить пациента 5-6 раз в день, небольшими порциями, жидкой или полужидкой пищей.
Обратите внимание! Если при высокой лихорадке пациент отказывается есть, то не надо его кормить насильно даже бульоном. Но питьё обязательно!
10.Следить за пульсом, АД, диурезом, стулом.
11.Сообщать врачу об изменении состояния пациента.
13.Соблюдать личную гигиену пациента.
1.Продезинфицировать предметы ухода или поместить в КСБУ — в зависимости от выполненных манипуляций.
III период лихорадки(период падения температуры тела).
Теплоотдача преобладает над теплопродукцией.
Цель:помочь пациенту вIII периоде лихорадки.
Показания:III период лихорадки.
Оснащение:грелки, медицинский термометр, тонометр, фонендоскоп, чистое нательное и постельное бельё, полотенце, набор лекарственных средств (если есть необходимость), лоток, вода, салфетки, поильник с горячим крепким чаем, кофе.
Период может протекать двумя путями:
1) Лизис (лизисное падение температуры) – температура снижается медленно (постепенно), в течение нескольких дней – недель.
В этот период у пациента могут быть жалобы на слабость, которая с каждым днём уменьшается. Сознание ясное. Кожа может быть бледной, влажной, конечности могут быть холодными.
Действия медсестры:
1.Следить за состоянием пациента.
2.Следить за сменой нательного и постельного белья.
3.Следить за соблюдением личной гигиены.
4. Осуществлять уход при физиологических отправлениях.
5. Кормить пациента малыми порциями, часто. В дальнейшем, учитывая общее состояние пациента – перейти к обычному рациону питания.
6.Поить часто малыми порциями (по желанию пациента).
2) Кризис (кризисное (резкое) падение температуры) – температура снижается очень быстро, в течение одних суток или даже часов (одного часа).
В этот период (при высокой лихорадке) пациенту холодно.
Обратите внимание! При резком падении температуры тела резко падает артериальное давление. Такое состояние называется – коллапс.
Жалобы на сильную слабость.
Обрати внимание! Слабость может быть такой сильной, что у пациента может не быть сил, чтобы пожаловаться на это. Ему даже трудно открыть глаза.
Сознание почти всегда сохранено.Кожа бледная, на конечностях – холодная. Пациенту холодно.Липкий пот (часто пот – «проливной», т.е.настолько обильный, что пропитывает насквозь нательное и постельное бельё).
Действия медсестры:
1.Создать положение в постели с приподнятым ножным концом (положение «лёжа на спине без подушки с приподнятым ножным концом»). Можно подушку, убранную из-под головы положить под ноги.
2.Приложить к рукам и ногам грелки.
Запомните! Измерять постоянно АД (не снимать манжетки с руки).
Обратите внимание! Необходимо нормализовать артериальное давление (иначе всякая другая помощь будет бесполезной!).Если АД упало до низких цифр (80/60 мм рт.ст.) – срочно вызвать врача!
4.Дать горячий крепкий сладкий (если нет сахарного диабета) чай, кофе (после этого не забудьте измерить АД).
5.По мере необходимости менять пациенту нательное и постельное бельё.
6.Осуществлять уход за кожей.
7.Сообщать врачу о состоянии пациента.
8.По назначению врача приготовить необходимые лекарственные средства.
Последнее изменение этой страницы: 2016-12-15; Нарушение авторского права страницы
источник
Повышение температуры тела выше 37 °С называется лихорадкой.
Температура тела повышается при инфекционных болезнях и некоторых состояниях, сопровождающихся нарушением деятельности терморегулирующего центра головного мозга.
При болезнях, сопровождающихся лихорадкой, температура тела возрастает и затем падает до нормы.
Лихорадка — активная защитно-приспособительная реакция организма в ответ на разнообразные патогенные раздражители: пирогенные вещества белковой природы — микроорганизмы, их токсины, сыворотки, вакцины, продукты распада собственных тканей организма при травмах, некрозе, ожогах, внутренних кровоизлияниях. Возникающая при этом лихорадка ведет к увеличению скорости обменных процессов и играет важную роль в мобилизации защитных сил организма.
Реже лихорадка носит чисто неврогенный характер и связана с функциональными и органическими поражениями центральной нервной системы.
Помните, что при повышении температуры тела на каждый градус по Цельсию выше 37°С, ЧДД увеличивается на 4 дыхания, как у взрослых, так и у детей, а пульс увеличивается — у взрослых на 8 — 10 ударов в минуту, а у детей до 20 ударов в минуту.
Чем выше температура тела, тем больше возрастает тканевая потребность в кислороде, развивается гипоксия, от которой в первую очередь страдает ЦНС. При этом возможно возникновение бреда, галлюцинаций, судорог, связанных с интоксикацией организма. При повышении температуры тела, развитии неблагоприятных симптомов необходимо срочно вызвать врача и оказать неотложную помощь.
В развитии лихорадки выделяют 3 периода.
Первый период — подъем температуры.
Теплопродукция преобладает над теплоотдачей, которая резко снижается за счет сужения кровеносных сосудов кожи. Несмотря на подъем температуры тела, кожа становится холодной на ощупь, имеет вид «гусиной», пациент жалуется на озноб и дрожь, головную боль, ломоту в теле, не может согреться.
Медицинская сестра должна:
1. Обеспечить постельный режим,
3. К ногам положить грелку;
4. Обеспечить обильное горячее питьё (чай, настой шиповника и др.),
5. Контролировать физиологические отправления,
6. Обеспечить постоянное наблюдение за пациентом.
Не спешите «сбивать» повышенную температуру: до определенных границ она играет защитную, приспособительную роль, убивая патогенных возбудителей болезни.
Второй период — стабилизация высокой температуры тела.
Может длиться от нескольких часов до нескольких дней. Сосуды кожи расширяются, теплоотдача увеличивается в соответствии с теплопродукцией, поэтому дальнейшее повышение температуры тела прекращается, и температура стабилизируется. Пациент испытывает жар, его беспокоят головная боль, ломота в теле, сухость во рту, жажда, лицо гиперемировано, кожа становится красной, сухой и горячей. Иногда наблюдается спутанность сознания в виде галлюцинаций и бреда.
Медицинская сестра должна:
1. Следить за строгим соблюдением пациентом постельного режима.
2. Обеспечить постоянное наблюдение за лихорадящим пациентом (контроль АД, пульса, температуры тела, за общим состоянием).
3. Оценить его поведение, внешний вид, состояние нервной системы. При нарастании температуры тела желательно установить индивидуальный пост; по назначению врача дать жаропонижающее в виде таблеток, свечей, микроклизм или инъекций.
4. Заменить теплое одеяло на легкую простыню.
5. Давать пациенту (как можно чаще!) витаминизированное прохладное питье (морс, настой шиповника).
6. На лоб пациента положить пузырь со льдом или холодный компресс, смоченный в растворе уксуса (2 столовых ложки на 0,5 литра воды) — при выраженной головной боли и для предупреждения нарушения сознания.
7. При гиперпиретической лихорадке следует сделать прохладное обтирание, можно использовать примочки (сложенное вчетверо полотенце или холщовую салфетку, смоченные в растворе уксуса пополам с водой и отжатые, нужно прикладывать на 5-10 мин., регулярно их меняя).
8. Периодически протирать слабым раствором соды ротовую полость, a губы смазывать вазелиновым маслом.
9. Питание осуществлять по диете № 13 (жидкой, полужидкой, высококалорийной и легкоусвояемой пищей 5—6 раз в сутки).
10. Следить за физиологическими отправлениями, подкладывать судно, мочеприёмник.
11. Проводить профилактику пролежней.
Третий период лихорадки — снижение температуры.
Температура может падать критически, т. е. очень быстро — с высоких цифр до низких, например с 40 до 36 °С в течение часа. Это сопровождается резким падением сосудистого тонуса, снижением АД, появлением нитевидного пульса. Пациент бледен, покрыт холодным, липким потом (профузное потоотделение); наблюдаются цианоз губ, резкая слабость. Кризис опасен развитием коллапса.
При критическом снижении температуры тела пациента медицинская сестра должна:
- Вызвать врача.
- Приподнять ножной конец кровати и убрать подушку из-под головы.
- Контролировать АД, пульс.
- Приготовить для п/к введения 10% раствор кофеин-бензоат натрия, кордиамин, 0,1% раствор адреналина, 1% раствор мезатона.
- Дать крепкий сладкий чай.
- Укрыть пациента одеялами, к рукам и ногам пациента приложить грелки.
Следить за состоянием его нательного и постельного белья (по мере необходимости бельё нужно менять, иногда часто).
Литическое (постепенное) снижение температуры тела в течение нескольких дней не опасно для пациента и не требует специальных мер.
При литическом снижении температуры тела пациента медицинская сестра должна:
3. Производить смену нательного и постельного белья.
4. Осуществлять уход за кожей.
6. Постепенное расширение режима двигательной активности.
Вопросы для контроля знаний.
1. Виды медицинских термометров; устройство ртутного термометра.
2. Основные способы измерения температуры тела.
4. Регистрация температуры в температурный лист.
5. Дезинфекция и хранение термометров.
6. Время измерения температуры тела; суточные колебания.
7. Правила построения температурной кривой.
10. Сестринская помощь пациенту в I периоде лихорадки.
11. Сестринская помощь пациенту во II периоде лихорадки.
12. Сестринская помощь пациенту в III периоде лихорадки.
6. Составление порционного требования. Раздача пищи. Кормление тяжелобольного пациента в постели.
1. Составление порционного требования (приказ Минздрава ССС от 23.04.85 № 540 «Об улучшении организации лечебного питания в ЛПУ», приказ Минздрава СССР от 14.06.1989 № 369 «Об изменениях и дополнении приказа Минздрава ССС от 23.04.85 № 540).
3. Кормление тяжелобольного пациента в постели: сервировка стола, кормление из ложки и поильника.
Вопросы по теме:
1. Организация питания в стационаре.
2. Понятие и основные принципы лечебного питания.
3. Контроль санитарного состояния тумбочек и холодильников.
1. Составление порционного требования.
Лечебное питание — диетотерапия — важнейший элемент комплексной терапии. Назначается в сочетании с другими видами терапии (фармакологические препараты, физиотерапевтические процедуры). Лечебное питание выполняет роль одного из основных терапевтических факторов.
Лечебное питание строится в виде суточных пищевых рационов, именуемых диетами. Диетический режим зависит от характера заболевания, его стадии, состояния пациента.
Любая диета должна характеризоваться следующими основными принципами лечебного питания:
1. Калорийностью и химическим составом (определенное количество белков, жиров, углеводов, минеральных веществ, витаминов).
2. Физическими свойствами пищи (объем, масса, консистенция, температура).
3. Достаточно полным перечнем разрешенных продуктов.
4. Особенностью кулинарной обработки пищи.
Широко используются в диетотерапии и другие принципы:
1. Принцип «щажения» — он предусматривает исключение факторов питания, которые способствуют раздражению какого-либо органа и поддержанию патологического процесса (механических, термических, химических раздражителей). Это основной принцип в диетотерапии заболеваний органов пищеварения.
2. Принцип «тренировки» заключается в расширении первоначальной строгой диеты, которая в том или ином отношении является односторонней, а значит и не полноценной. Часто он осуществляется при помощи назначения разгрузочных (контрастных) диет, их назначают 1 раз в 7-10 дней.
3. Принцип «коррекции» — уменьшение или исключение из диеты каких-либо продуктов (веществ) способствующих развитию заболевании.
Рекомендованные правила питания
Соблюдать гигиенические нормы при приготовлении и хранении продуктов.
Регулярно принимать пищу в одно и тоже время.
Перед приемом пищи желательно употреблять один стакан воды.
Избегать переедания, контролировать прием поваренной соли, жиров, сладостей.
После приема пищи двигаться, а не лежать.
Принимать пищу за 2-3 часа до сна.
Система лечебного питания предусматривает существование 15 основных лечебных диет. (Приложение № 1).
Назначение диеты для пациентов в условиях стационара производится врачом в историю болезни или лист назначений.
ХАРАКТЕРИСТИКА ДИЕТ
Диета №0.Назначают: после операции на органах пищеварения, при черепно-мозговой травме, нарушении мозгового кровообращения.
Цель: обеспечить прием пищи, когда обычный прием пищи невозможен, затруднен или противопоказан; максимальная разгрузка и щажение органов пищеварения, предупреждение вздутие кишечника. Максимальное механическое и химическое щажение.
Характеристика: Смачивание губ водой.
Диета № 1. Назначают при гастритах, язвенной болезни и т. п. способствует нормализации состояния желудка при различных деструктивных, воспалительных и секреторно-моторных расстройствах его деятельности. Цель: умеренное щажения: химическое, механическое и термическое; уменьшение воспаления, улучшает заживление язв; нормализация секреторной и двигательной функции желудка.
Характеристика: исключаются пищевые вещества, продукты и блюда, которые являются сильными раздражителями желудочной секреции (мясные, рыбные, грибные бульоны, жареные, кислые, горькие и.соленые блюда).
Режим питания. При обострении болезни рекомендуется дробное питание — 6—7 раз в сутки.
Особенности кулинарной обработки пищи: измельчение, пюрирование, деэкстрагирование (варка в воде или на пару) мяса, рыбы, овощей, исключение мясных, рыбных, овощных наваров, жарения и пассировки; ограничение поваренной соли до 8 г в сутки.
Диета № 2.Назначают при: хроническом гастрите с секреторной недостаточностью, гипосекреции желудочного сока и хронических колитах. Цель: стимулировать желудочную секрецию и нормализовать двигательную функцию желудочно-кишечного тракта. Используется механическое и частично химическое щажение
Характеристика: по калорийности и химическому составу диета является полноценной.. Ограничиваются продукты, богатые грубой растительной клетчаткой (репа, редис, огурцы, фасоль, дыня, абрикосы, смородина, изюм), цельное молоко и сливки. Для возбуждения желудочной секреции пациенту назначаются блюда, богатые экстрактивными веществами (концентрированные мясные, рыбные и грибные бульоны), пряности, различные холодные закуски. Имеют значение и внешние факторы, вызывающие аппетит,— спокойная обстановка при приеме пищи, сервировка стола, органолептическне показатели блюда.
Особенности кулинарной обработки пищи: Пища приготовляется в измельченном и протертом виде. Допускаются жареные блюда, но без панировки в муке и сухарях.
Режим питания — пятиразовый.
Диета № 3. Назначают при запорах, способствует нормализации функции кишечника при недостаточном его опорожнении.
Характеристика: в пище повышено содержание продуктов, являющихся механическими, термическими и химическими возбудителями кишечной перистальтики (блюда, содержащие грубую растительную клетчатку, холодные компоты из урюка и чернослива, жареные и тушеные блюда с большим количеством жиров).
Исключают: продуктов и блюд, тормозящих перистальтику (измельченные, в виде пюре и т. п.). Частота приема пищи 4 раза в день.
Диета № 4.Назначают при диарее, способствует нормализации состояния кишечника при воспалительных процессах в нем, а также при ускоренной эвакуации кишечного содержимого.
Характеристика: в пище значительно ограничены механические, химические и термические раздражители кишечника, используются пищевые средства, тормозящие перистальтику. Количество жидкости повышено в 2 раза по сравнению с физиологическими нормами. Режим питания 4—6 раз в день.
Диета № 5. Назначают при гепатитах, холециститах, желчекаменной болезни.
Цель: способствовать нормализации деятельности печени и желчного пузыря и предотвращению образования камней. Диета полноценная, но с ограничением содержания жира (тугоплавкого) и увеличением количества углеводов и жидкости.
Характеристика: ограничиваются продукты, богатые азотистыми экстрактивными веществами (мясные, рыбные, грибные бульоны, жареные блюда), а также продукты, богатые холестерином.
Исключают: крепкий кофе, какао, рыбные, грибные и мясные бульоны, пирожные с кремом, сдобное тесто, грибы, копчености, консервы, сало говяжье и баранье, кислые продукты.
Режим питания — пятиразовый.
Диета № 6. Назначают при подагре, мочекаменной болезни.
Цель: способствует нормализации пуринового обмена, уменьшение образование в организме мочевой кислоты и ее солей.
Характеристика: увеличивают количество ощелачивающих продуктов (молочные, овощи, плоды). Назначают обильное питье. Кулинарная обработка пищи: обычная, исключая мясные, рыбные навары, экстракты.
Исключают: экстративные вещества, ограничивают потребление мяса, рыбы, поваренной соли.
Диета № 7. Назначают при заболеваниях почек.
Цель: щажение пораженного органа и выведение из организма лишней жидкости и азотистых шлаков.
Характеристика: пищу готовят без соли (последнюю в количестве 3—6 г выдают пациентам на руки). Суточное количество жидкости сокращается до 1,7—1,8 л. Несколько уменьшено в рационе количество белков.
Исключают: продукты, богатые экстрактивными веществами (мясные, рыбные, грибные бульоны).
Режим питания — семиразовый.
Диета № 8.Назначают при: ожирениях.
Цель: снизить массу тела и возбудимость пищевого центра.
Характеристика: ограничена калорийность за счет легкоусвояемых углеводов и частично жиров. В рационе несколько увеличено количество белка. Хороший эффект оказывают блюда из овощей, богатых клетчаткой и пектином (морковь, капуста, лук репчатый), круп, содержащих растительные белки. В состав многих блюд входят продукты, богатые животным белком,— молоко, яйца, сметана, творог. Показано растительное масло, Которое является источником полииенасыщенных жирных кислот, а также витамины группы В и минеральные вещества. Особенностью технологии многих блюд является минимальная термическая обработка, которая позволяет сохранить биологически активные вещества.
Исключают:жирные мясо, птица, рыба, пшеничный хлеб, сладкие плоды и ягоды (виноград, изюм, финики, инжир), сахар, конфеты, варенье, мед, мороженое, жирные и острые соусы, пряности, майонез, виноградный сок, какао.
Режим питания — пяти-шестиразовый.
Диета № 9.Назначают при: сахарном диабете, при заболеваниях, где показано ограничение углеводов.
Цель: способствовать нормализации углеводного обмена.
Характеристика: в рационе ограничиваются углеводы и частично жиры, а также продукты, отягощающие работу печени,— экстрактивные вещества, жиры. Показаны вареные и запеченные изделия; жареные блюда исключаются. Широко используются заменители сахара — ксилит и сорбит.
Исключают: жирные утки, куры, копчености, сладкие творожные сырки, сливки, желтки, тугоплавкие жиры, рис, манная крупа, изделия из сдобного и слоеного теста, виноград, хурма, бананы, инжир, сахар, варенье, мед, виноградный сок.
Режим питания — пяти — шестиразовый.
Диета № 10.Назначается при: болезнях сердца, гипертонической болезни. Цель: способствовать восстановлению сердечно-сосудистой деятельности и нормализация водно-солевого обмена. Содержание в рационе белков и углеводов соответствует физиологическим потребностям организма, количество жиров несколько меньше нормы. Все блюда готовятся без соли; свободная жидкость ограничивается.
Характеристика: в рацион включаются блюда, богатые солями калия, кальция и обладающие липотропными свойствами. Соли калия выводят лишнюю жидкость из организма, соли кальция нормализуют деятельность сердечной мышцы. Рекомендуются урюк, курага, изюм, инжир, которые содержат большое количество калия.
Исключают: вещества, возбуждающие сердечно-сосудистую и нервную системы, раздражающие печень и почки (азотистые экстрактивные вещества мяса и рыбы, эфирные масла, грубая клетчатка некоторых овощей, крепкий чай и кофе), мясные, рыбные, грибные бульоны, жирное мясо, птица, рыба, бобовые, свежий сдобный хлеб, маринованные и квашеные овощи, шпинат, щавель, редька, редис, чеснок, лук, хрен, острые и жирные закуски, шоколад, плоды с грубой клетчаткой, пирожные.
Режим питания — пятиразовый с равномерным распределением пищи.
Диета № 11. Назначают при: туберкулёзе, в периоде выздоровления после инфекционных и других заболеваний, при малокровии, дистрофии и т. п. Характеристика: высококалорийная пища содержит физиологические соотношения пищевых веществ, тройное количество основных витаминов, повышенные количества пищевого кальция, фосфора, железа и других химических элементов, необходимых для кроветворения: меди, никеля, кобальта, марганца, цинка, содержащихся в пищевых продуктах. Включаются блюда специального назначения (из отрубей — носителей марганца, из гематогена — источника железа и др.), способствующие кроветворению. Кулинарная обработка пищи обычная.
Диета № 12. Назначается при: заболеваниях нервной системы.
Цель: способствует компенсации кровообращения при различных хронических заболеваниях сердечно-сосудистой системы. Основными особенностями диеты являются, ограничение поваренной соли до 8 г в день, двойное количество основных витаминов по сравнению с профилактической нормой, исключение блюд и продуктов, вызывающих излишнее газообразование, ограничение блюд и продуктов, неблагоприятно действующих на печень, и введение пищи, оказывает нормализующее влияние на ее состояние. Кулинарная обработка продуктов обычная с учетом необходимости добиться высоких вкусовых качеств пищи при ограничении поваренной соли.
Диета № 13. Назначают при инфекционных заболеваниях.
Цель: максимально возможное возмещение белковых трат, которые несет лихорадящий пациент, при одновременном ограничении жиров и углеводов.
Характеристика: ощелачивающий характер пищи, ограничение поваренной соли до 5—8 г в день, увеличение количества кальция, фосфора, железа, витаминов. Пища должна возбуждать секреторную функцию желудка, но не являться грубым механическим раздражителем слизистой оболочки. Рекомендуется обильное питье (с учетом состояния сердечно-сосудистой и мочевыделительной систем), частая еда — не реже 5—6 раз в течение дня. Кулинарная обработка пищи направлена на улучшение ее вкусовых качеств при ограниченном количестве поваренной соли.
Диета № 14 (окисляющая). Назначают при: мочекаменной болезни со щелочной реакцией мочи и выпадением осадка фосфорно-кальциевых солей (фосфатурия)
Цель: способствует сдвигу кислотно-щелочного соотношения в организме в сторону ацидоза за счет значительного ограничения ощилачивающей пищи — овощей (в первую очередь картофеля, моркови, капусты), плодов и ягод и увеличения физиологической нормы жиров. Кулинарная обработка пищи обычная.
Исключают: жирные бульоны, сдобные изделия, все жирные продукты (мясо, рыбу и т. д.)
Диета № 15.Назначают при: различных заболеваниях, не требующих специальной диеты, в качестве пробной диеты для определения ее переносимости и для выздоравливающих пациентов.
Цель: обеспечить пациентов физиологически полноценным питанием. Содержание белков, жиров, углеводов и калорийность соответствуют физиологическим потребностям здорового человека.
После назначения диеты врачом (во время утреннего обхода) сестра составляет порционное требование в 2 экземплярах (для раздаточной и старшей медсестры) на питание пациентов, которых она обслуживает, и подает его старшей сестре отделения. В требовании указывают число пациентов по палатам и соответствующее количество назначенных диетических столов.
Старшая сестра обобщает сведения палатных сестер и составляет общее требование на питание — порционник (по форме № 1-84). В нем указывают: число пациентов в отделении, лечебные, индивидуальные столы и добавочное питание. Порционник подписывает заведующий отделением, после чего его передают на кухню. Порционное требование составляют ежедневно. При необходимости заполняют добавочное требование (на вновь поступивших пациентов или в случае назначения добавочного питания либо изменения диеты).
Раздача пищи.
Непосредственно перед раздачей пищи столы должны быть подготовлены, покрыты чистыми скатертями, клеенчатые скатерти должны быть хорошо вымыты. Следует подчеркнуть, что очень важное значение для пациентов имеет подготовка места для принятия пищи и обслуживающего персонала к ее раздаче. Должен быть заметен переход от выполнения лечебных назначений и ухода за пациентами к процедуре кормления. Опрятный вид и чистые руки сотрудника раздающего пищу важны не только для предотвращения занесения в пищу различных патогенных бактерий, но и вызывают у пациентов доверие к персоналу и желание есть поданную пищу. Это приобретает еще большее значение при кормлении пациентов, страдающих сниженным аппетитом и брезгливостью.
Обстановка, в которой происходит прием пищи, тоже влияет на аппетит. Чистота, порядок, аппетитные запахи, красиво оформленные блюда возбуждают аппетит. Если раздаточная комната — буфетная — расположена близко от столовой, то раздача пищи производится в буфетной, и блюда сразу подают на столы. Если же раздаточная комната размещается далеко от столовой, то удобно пользоваться специальными каталками, на которых размещают баки с пищей и столовую посуду. Пищу разливают непосредственно у столов.
Палатная сестра следит за тем, чтобы пациент получил пищу соответствующую назначенной ему диеты. Если по каким-то причинам пациент не имел возможности вовремя получить пищу (срочная перевязка, затянувшееся рентгенологическое обследование), медицинская сестра должна оставить для него пищу, проследить, чтобы она была подогрета, и пациент не остался бы без завтрака или обеда.
1. Раздачу пищи осуществляют буфетчица (раздатчица) и палатной медсестра, в соответствии с данными порционного требования.
2. Кормление тяжелобольных осуществляет медсестра у постели пациента.
3. В буфетной (раздаточной) должно быть вывешено меню по каждой диете с указанием веса порций.
4. Пациенты, которым разрешено ходить, принимают пищу в столовой.
5. Пациентам, находящимся на постельном режиме, буфетчица и палатная медсестра доставляют пищу в палату на специальных столиках. в палату.
6. Перед раздачей пищи медсестра и буфетчица должны надеть халаты «для раздачи пищи», вымыть руки.
7. Санитарки, занятые уборкой помещений, к раздаче пищи не допускаются.
8. Категорически запрещается оставлять остатки пищи и грязную посуду у постели пациента.
Кормление тяжелобольных пациентов осуществляет палатная медсестра. После кормления пациентов производят уборку столовой и раздаточной, дезинфицируют и моют посуду.
источник
Температура тела человека является постоянной, в отличие от холоднокровных животных, температура тела которых нестабильна и колеблется в зависимости от температуры окружающей среды. В норме температура тела человека имеет очень незначительные колебания в зависимости от времени суток: у здорового человека температура утром несколько ниже, чем вечером. Также у детей температура выше, чем у взрослых, выше она и у женщин во время менструации. Это связано с интенсивностью окислительных процессов. Физиологические колебания температуры тела человека в норме не превышают 1 °С. Процесс поддержания постоянства температуры тела называется терморегуляцией, он обеспечивает образование и выделение тепла организмом. При развитии патологического процесса в организме человека происходит нарушение терморегуляции, которая проявляется через лихорадку.
Лихорадкой называется приспособительная реакция организма в ответ на различные раздражители (бактерии, вирусы, распад тканей, паразиты).
Бактерии и выделяемые ими продукты жизнедеятельности действуют как на центры терморегуляции человека, так и, раздражая иммунную систему организма, провоцируют выделение в кровь пирогенов.
В ответ на вирусную инфекцию вырабатывается интерферон, образование которого требует много энергетических затрат и может происходить только при лихорадке.
Выделяют лихорадки инфекционного и неинфекционного генеза. Последние возникают при всасывании продуктов распада поврежденных тканей организма при кровоизлиянии, введении чужеродного белка, отравлении.
Для измерения температуры используется медицинский термометр с градуировкой от 34 до 42 °С. Измеряется температура чаще в подмышечной впадине, реже в паховой складке, прямой кишке, во рту. В подмышечной впадине не должно быть воспалительного процесса, потому что это приводит к местному повышению температуры и искажает реальную температуру тела. Перед термометрией подмышечную впадину насухо протирают полотенцем, так как влага также влияет на правильность измерения температуры.
Хорошо продезинфицированный градусник нужно встряхнуть, чтобы ртуть опустилась ниже шкалы. Затем его помещают в место измерения температуры нижним концом. Больной должен плотно прижимать градусник к телу в течение 7—10 минут. При бессознательном состоянии больного и возбуждении руку должна придерживать медицинская сестра или сиделка (то же относится и к маленьким детям).
Полученные при измерении температуры данные записываются медицинской сестрой в температурный лист, а врачом — в историю болезни. В температурном листе данные термометрии заносятся в соответствии со временем измерения, в результате получается линия, которая называется «температурная кривая». Температурная кривая является графическим отображением клинического течения лихорадки.
По степени подъема температуры выделяют следующие виды температурных кривых: субфебрильную — не выше 38 °С, фебрильную — до 39 °С, высокую 39—40 °С, чрезвычайно высокую — выше 40 °С.
Выделяют несколько видов лихорадки по высоте, длительности, характеру колебаний температуры.
По характеру колебаний температуры различают следующие виды:
• постоянная лихорадка (Jebris continua) — высокая, длительная лихорадка с суточными колебаниями температуры не более 1 °С. Такой тип характерен для сыпного и брюшного тифа, крупозной пневмонии;
• послабляющая лихорадка (Jebris remittens) — лихорадка с суточными колебаниями температуры более 1 °С. Наблюдается при нагноительных заболеваниях, очаговом воспалении легких;
• перемежающая лихорадка (Jebris intermittens) — лихорадка встречается при малярии. Сходна с гектической. Повышение температуры может длиться от 1 ч до нескольких часов, повторяется через 1—2 дня в зависимости от типа возбудителя;
• истощающая, или гектическая, лихорадка (Jebris hectica) — лихорадка длительная, с суточными колебаниями в 4—5 °С и падением температуры до нормальных цифр. Встречается при туберкулезе легких, сепсисе;
• извращенная лихорадка (Jebris inverse.) — лихорадка сходна с гектической. При этом типе утром отмечается максимальный подъем температуры, а вечером она снижается до нормальных цифр. Встречается при туберкулезе и сепсисе;
• атипическая лихорадка (Jebris irregularis) — этот тип лихорадки характеризуется неопределенной длительностью и неправильными, разнообразными суточными колебаниями температуры. Встречается при многих заболеваниях;
• возвратная лихорадка (Jebris reccurens) — лихорадка характеризуется закономерной сменой лихорадочных и безлихорадочных периодов и продолжается несколько дней. Размах температуры при этом может быть до 4—5 °С. Характерна для возвратного тифа;
• волнообразная лихорадка (Jebris undulans) — обусловлена сменой периодов постепенного увеличения температуры до высоких цифр и постепенного снижения ее до субфебрильных или нормальных цифр. Встречается при бруцеллезе и лимфогранулематозе.
Уход за лихорадящими больными имеет большое значение для облегчения состояния больного, его выздоровления. В процессе ухода важна работа медицинской сестры, которая при непосредственном общении с больным наблюдает за динамикой его состояния, отмечает появление новых симптомов. Медицинская сестра проводит лечебные и гигиенические мероприятия, раздает лекарственные препараты в определенное время и следит за их приемом. Немаловажную роль играют прием и введение лекарственных средств больному по часам, так как задержка или пропущенный прием приводят к сбою лечебного процесса и задержке выздоровления. Медсестре у постели тяжелого больного необходимо знать симптомы осложнений заболевания, опасные для жизни, уметь вовремя заметить их, сообщить врачу и оказать экстренную помощь.
Для ухода за лихорадящими больными нужно знать о стадиях болезненного процесса. Стадии можно легко определить при кратковременной лихорадке (малярия, грипп) и трудно — при длительном.
Каждая стадия имеет свою симптоматику и особенности течения, поэтому уход за больным в разные стадии лихорадочного процесса имеет свои особенности.
В первой стадии нарастания температуры теплопродукция значительно преобладает над теплоотдачей. Эта стадия может длиться от нескольких часов до нескольких дней. Объективно она проявляется головной болью, болью в мышцах, слабостью, жаждой, иногда отмечается побледнение конечностей. Быстрый подъем температуры обычно переносится больным плохо из-за сотрясающих тело ознобов. Больного следует прежде всего согреть: укрыть теплым одеялом, обложить теплыми грелками (во избежание ожогов грелка не должна быть очень горячей и соприкасаться с телом, для этого ее лучше завернуть в полотенце), дать больному выпить горячий сладкий чай, отвар трав. В этой стадии нужно следить за состоянием больного, его органов и систем (измерять артериальное давление, пульс, следить за диурезом).
Во второй стадии максимального подъема температуры наблюдается относительное равновесие между теплопродукцией и теплоотдачей. Это наиболее устойчивый период лихорадочного процесса. Длительность его также может быть от нескольких часов до нескольких дней. Прекращается подъем температуры, в результате проходит озноб, уменьшается дрожь в мышцах (следовательно, и боль в них), снижается спазм периферических сосудов, появляется гиперемия (покраснение) кожных покровов.
Больные в этой стадии жалуются на головную боль, слабость, сухость во рту, чувство жара. Отмечаются учащенное сердцебиение (тахикардия), учащенное дыхание (тахипноэ), может наблюдаться снижение артериального давления — гипотония.
В этой стадии происходит нарушения обмена веществ. В организме начинают подвергаться распаду углеводы, жиры, белки, одновременно с этим в связи со снижением переваривания и всасывания уменьшается поступление в организм питательных веществ. Все это приводит к истощению организма. Больные худеют. В этой стадии большое внимание надо уделять состоянию сердечно-сосудистой системы, своевременно назначать препараты для урежения пульса, при гипотонии поддерживать артериальное давление на нормальном уровне. Больным необходимы обильное витаминизированное питье, прием жаропонижающих средств.
В третьей стадии при снижении температуры теплопродукция снижается, теплоотдача повышена. Снижение температуры может происходить по типу лизиса — это медленное, длительное снижение температуры, или но типу кризиса, когда температура снижается быстро в течение нескольких часов.
Критическое снижение температуры тяжело переносится больными в связи с тем, что возникают симптомы острой сердечной недостаточности.
Выделяют три стадии лихорадочного процесса:
• стадия нарастания температуры;
• стадия максимального подъема температуры,
• стадия снижения температуры.
Резкое снижение температуры ниже нормального уровня протекает с ухудшением общего состояния больного. У больного возникают общая слабость, жажда, вновь может появиться озноб. Кожные покровы бледнеют, выступает холодный пот, снижается артериальное давление, учащается пульс, но становится малым, мягким, дыхание частое. Развивается коллапс.
При благоприятном течении критического снижения температуры у больного отмечается повышенное потоотделение, дыхание и пульс сохраняются в норме, лихорадочное возбуждение проходит, больной засыпает.
Тяжесть течения периодов лихорадочного процесса зависит от заболевания, вызвавшего лихорадку, общего состояния организма, функционального состояния нервной, эндокринной, сердечно-сосудистой системы больного, интенсивности окислительных процессов.
При повышении температуры происходит нарушение обмена веществ в организме. Нарушается водно-солевой баланс, повышается жировой обмен, увеличивается выделение азота с мочой, повышается уровень сахара в крови, нередко наблюдается глюкозурия. При лихорадке наблюдается учащение числа сердечных сокращений на 10 ударов в минуту при повышении температуры на 1 °С. Также соответственно повышению температуры и частоты сердечных сокращений происходит учащение дыхания.
Повышение температуры отражает состояние реактивности организма, его возможности в борьбе с инфекцией. Но не всегда возможно расценивать лихорадку как благоприятный для организма больного процесс. Чрезмерное повышение температуры, как и снижение ее ниже нормы, всегда тяжело переносится больными и оказывает неблагоприятное воздействие на организм, поэтому в лечении лихорадки необходим индивидуальный подход к каждому больному.
Больным с лихорадкой требуются особое внимание и уход. В различные периоды лихорадочного процесса уход за больным имеет свои особенности. При гипертермии больному нужно обеспечить покой, постельный режим. Больного следует тепло укрыть, при необходимости (при потрясывающем ознобе) согреть грелками. Его нужно поить горячим сладким чаем. В период максимального подъема температуры в результате возбуждения центральной нервной системы возможно неадекватное поведение больного: он может выскочить из палаты, выпрыгнуть из окна и т.д. Таким больным требуется постоянное наблюдение медицинской сестры. Она должна следить за частотой пульса, уровнем артериального давления. При ухудшении состояния больного постовая медсестра должна немедленно сообщить об этом врачу.
При высоких цифрах температуры, больших ее колебаниях, длительном течении лихорадочного процесса больной сильно истощается. Для поддержания организма больного, восполнения энергетических затрат, повышения его сопротивляемости необходимо в рацион больного включать высококалорийные, высокобелковые и легкоусвояемые продукты питания в жидком или полужидком виде. Больного можно кормить куриными бульонами с протертыми овощами, кашами. В период повышения температуры у больного снижен аппетит, поэтому необходимо больного кормить часто, но маленькими порциями. При гипертермии в организме больного накапливаются токсические продукты, которые оказывают повреждающее действие на клетки организма. Для выведения токсических веществ больному необходимо обильное, витаминизированное питье, можно давать больному
фруктовые и ягодные соки, морсы, минеральную воду без газа (для профилактики метеоризма). В рационе больного ограничивается потребление поваренной соли. В этом периоде у больного отмечается сухость во рту, могут появляться небольшие язвочки (афтозный стоматит), трещины в углах рта. Для облегчения состояния медсестра должна смазывать ротовую полость больного раствором фурацилина (нитрофурал), язвочки обрабатывать 3%-ным раствором перекиси водорода, трещины смазывать стерильным вазелиновым маслом или любым жирным кремом. При чрезмерном повышении температуры у больного может наблюдаться резкая головная боль, для ее уменьшения на лоб кладут пузырь со льдом или холодный компресс. Для этого в холодной воде (лучше со льдом) смачивают кусок сложенной в несколько слоев гигроскопической ткани, слегка отжимают и накладывают на лоб. Через 3—5 минут его заменяют на другой, и так можно продолжать в течение часа. Иногда в воду добавляют уксусную кислоту. Для снижения температуры применяют также обтирания прохладной водой. Для профилактики осложнений со стороны сердечно-сосудистой системы можно протирать область крупных сосудов, сердца водкой. Медицинская сестра должна следить, чтобы больной не мерз, чтобы в палате не было сквозняков, шума.
Медицинская сестра должна ухаживать за кожей больного, проводить профилактику пролежней. При запорах делается очистительная клизма. Нередко постановка очистительной клизмы способствует снижению температуры и нормализации состояния больного. При тяжелой лихорадке физиологические отправления больной должен совершать в постели в судно.
При критическом снижении температуры у больного развивается острая сердечно-сосудистая недостаточность, которая проявляется резким снижением артериального давления, учащением пульса, дыхания, обильным потоотделением, кожа бледнеет, становится холодной. Это состояние требует срочной медицинской помощи. Медицинская сестра должна срочно сообщить врачу и быстро выполнять его назначения. Больному вводят препараты, повышающие артериальное давление: кофеин, адреналин. В этом состоянии ему следует сменить нательное и постельное белье, его необходимо согреть, дать горячее питье.
Критическое падение температуры встречается при крупозной пневмонии, малярии, гриппе.
При литическом снижении температуры (медленном, постепенном) состояние больного обычно не ухудшается. Возникает небольшое потоотделение, слабость, больной может уснуть. Сон в этом случае — лучшее лекарство!
источник