Этот вид жара является очень опасным, поскольку сложно прогнозировать повышение температуры и длительность этого состояния.
«Белая лихорадка» представляет собой резкое и быстрое повышение температуры тела, при котором нарушается равновесие между производством организмом тепловой энергии и теплоотдачей.
- Вялость, слабость во всем теле;
- При температуре 37,5 и выше у ребенка холодные руки, бледная кожа, могут синеть губы, ногти. Бледность кожных покровов при жаре возникает вследствие спазмов периферических сосудов;
- Возникает аритмия, тахикардия;
- У малыша болит голова, появляется озноб, повышается артериальное давление;
- Возникают бред, галлюцинации, судороги (при температуре 39 и выше).
Если у малыша холодные ноги и руки, а температура 38 – это первые симптомы появления «белой», или, как её называют, «бледной» лихорадки. Родители должны срочно оказать первую помощь, а при температуре у ребенка от 39 и выше – вызвать врача.

При наличии вышеуказанных симптомов маленького пациента необходимо срочно согреть для быстрого снятия спазмов.
Если у детей холодеют ножки и ручки, нельзя применять механические способы снятия жара. Категорически запрещается:
- Обтирать тело уксусом или спиртовым раствором;
- Укутывать в холодную простынь;
- Для нормализации кровоснабжения конечности больного нужно согреть.
При симптомах белой лихорадки необходимо давать больному большое количество жидкости. Для питья подходят теплые чаи, отвары, настои.
Важно! Если у ребенка белая лихорадка, прием жаропонижающих препаратов нужно сочетать с растиранием конечностей ребенка, чтобы снизить спазм сосудов.
Спазм, который приводит к ледяным конечностям, снимается с помощью спазмолитических препаратов. Можно дать малышу препарат Но-Шпа в соответствующей возрасту дозировке. Препарат назначается детям с 1 года. Лекарство снимает спазм примерно на 5-8 часов.
Полугодовалому малышу для снятия спазмов подходит Папаверин. Средство выпускается в форме таблеток, жидкости для инъекций или свечей.
Важно! При диагностировании белой лихорадки, ребенку лучше давать жаропонижающие в форме сиропа, поскольку жаропонижающие в форме свечей могут не работать из-за, упомянутых выше, спазмов периферических сосудов.
- Детям, в возрасте до 3 месяцев включительно, а также детям, имеющим в анамнезе судороги, тяжелые заболевания легких и сердца, могут быть назначены жаропонижающие препараты при температуре ниже 38 градусов.
- При повышении температуры до 38,5 градусов ребенку при плохом самочувствии назначают жаропонижающее средство (Ибупрофен, Панадол, Парацетамол, Нурофен и т.д.). Препараты для снижения жара нельзя использовать без консультации педиатра более 3 дней.
- Если у ребенка температура поднялась до 39 градусов, рекомендуется её снизить на 1-1,5 градуса, дав малышу жаропонижающее. Температура выше 39 градусов может вызвать фебрильные судороги.
Важно! Если температура не превышает показателей 38,5°С и состояние ребенка не ухудшается, снижать ее не нужно (за исключением детей до 3 месяцев жизни). Температура — это не болезнь, а ответ иммунитета организма на вторжение вируса.
Жаропонижающие, которые не рекомендуется использовать для детей
Специалисты не рекомендуют давать детям такие лекарства:
- Амидопирин;
- Фенацетин;
- Антипирин;
- Нимесулид. Медикамент нельзя давать детям вследствие его гепатотоксичности;
- Метамизол (анальгин). Препарат может вызвать анафилактический шок. Его прием провоцирует агранулоцитоз, который часто приводит к смертельному исходу;
- Ацетилсалициловая кислота при вирусных заболеваниях, ветрянке, гриппе может привести к Синдрому Рея. Эта тяжелая эцефалопатия сопровождается печеночной недостаточностью. Летальный исход составляет 50%.
Основные симптомы «розовой» лихорадки у малыша:
- Теплая и влажная кожа;
- Горячие ножки и ручки;
- Общее самочувствие удовлетворительное.
Важно: Врачи рекомендуют понижать температуру тела только в том случае, когда она поднимется выше 38,5°С. При жаре, не достигающем данной отметки, детский иммунитет борется с воспалительными процессами в организме.
Первая помощь при «розовой» лихорадке:
- Обтирание тела водой. Отличный эффект дает использование раствора с добавлением мяты. Ментол обладает охлаждающим свойством, облегчает состояние малыша;
- Обильное питье. При высокой отметке на градуснике происходит испарение большого количества жидкости. Для восстановления водного баланса больного нужно часто поить теплыми напитками. При отказе от пищи маленькому пациенту следует давать аптечный раствор глюкозы, предварительно разведенный в теплой кипяченой воде.
- В случае значительного повышения температуры ее нужно сбивать жаропонижающими средствами. Наиболее безопасными для малышей являются препараты, в состав которых входят парацетамол или ибупрофен. Новорожденным и грудничкам подойдут свечи, детям постарше придется по вкусу сироп.
Важно! Розовая лихорадка – благоприятные признак борьбы иммунной системы с инфекцией.
Почему же у маленьких детей большое количество заболеваний протекают с повышенной температурой тела? Их иммунитет таким способом борется с микробами. Лихорадка представляет собой защитную функцию организма на инфекцию, вирусы и воспалительные процессы. В период лихорадки у детей:
- Активизируется работа и деятельность органов;
- Ускоряется обмен веществ;
- Эффективно работает иммунитет;
- Усиленно вырабатываются антитела;
- Практически прекращается размножение опасных микробов и бактерий;
- Повышается бактерицидное свойство крови;
- Из организма выводятся токсины и вредные вещества.
Повышение температуры у маленьких детей – очень важный симптом, который свидетельствует о борьбе иммунной системы с болезнью.
Помните, что поставить правильный диагноз может только врач, не занимайтесь самолечением без консультации и постановки диагноза квалифицированным врачом.
источник
Лихорадка — один из частый симптомов многих детских болезней. Это объясняется тем, повышение температуры тела является защитной реакцией организма, которая возникает в ответ на воздействие пирогенных раздражителей.
В связи с широкой доступностью жаропонижающих лекарственных препаратов, врачи всё чаще сталкиваются с такими проблемами как — бесконтрольное применение препаратов, передозировка, осложнения и побочные эффекты, что не может не сказываться на здоровье детей.
Поэтому, очень важно понимать, что является лихорадкой и в каких случаях необходимо назначение жаропонижающих, а в каких можно обойтись без них.
Что считать лихорадкой?
Нормальной температурой тела считается температура в диапазоне 36,4 -37,4 градусов (при измерении в подмышечной впадине). В утренние часы температура несколько ниже, самая высокая в вечерние часы (это суточные колебания температуры, если они в пределах 0,5 — 1 градуса — это нормально).
Если температура тела в подмышечной впадине выше 37,4 градуса, то уже говорят о повышение температуры тела. (в ротовой полости выше 37,6°С; ректальная -выше 38°С)
Инфекционные заболевания — одна из самых частых причин лихорадки;
Лихорадка неинфекционной природы может быть:
- Центрального генеза — в результате повреждения различных отделов ЦНС;
- Психогенного характера — нарушения высшей нервной деятельности (психические расстройства, невроз); эмоциональное напряжение;
- Эндокринного генеза — тиреотоксикоз, феохромоцитома;
- Лекарственного генеза — прием некоторых препаратов (ксантиновые лекарственные средства, эфедрин, метилтионин хлорид, некоторые антибиотики, дифенин и другие).
Чаще всего причиной лихорадки становятся инфекционные заболевания, воспаление .
По длительности лихорадки:
- Эфемерная — от нескольких часов до нескольких дней;
- Острая — до 2 недель;
- Подострая — до 6 недель;
- Хроническая — более 6 недель.
По степени повышения температуры тела:
- Субфебрильная — до 38°С;
- Умеренная (фебрильная) — до 39°С;
- Высокая — до 41°С;
- Гипертермическая — свыше 41°С.
Также различают:
- «Розовую лихорадку»;
- «Бледную лихорадку».
Следует помнить, что лихорадка — это защитная реакция организма, она помогает нам бороться с болезнью. Необоснованное подавление лихорадки, может привести к снижению интенсивности иммунного ответа и прогрессированию заболевания. В то же время, это неспецифическая защитно-приспособительная реакция и при истощении компенсаторных механизмов или при гиперэргеческом варианте она может стать причиной развития патологических состояний, таких как гипертермический синдром.
Поэтому во всем необходима золотая середина и при повышении температуры тела у ребенка обязательна консультация врача.
Лихорадка — это только один из симптомов, поэтому очень важно установить причину, которая привела к повышению температуры. Для этого необходимо оценить величину подъема температуры тела, ее продолжительность, колебания, а также сопоставить данные с состоянием ребенка и другими клиническими проявлениями заболевания. Это поможет поставить диагноз и выбрать правильную лечебную тактику.
В зависимости от клинических проявлений различают «розовую лихорадку» и «бледную»
При этом типе лихорадки теплоотдача соответствует теплопродукции, это относительно благоприятное течение.
При этом общее состояние ребенка и самочувствие сильно не нарушено. Кожные покровы розовой или умеренно гиперемированной окраски, влажные и теплые (либо горячие) на ощупь, конечности теплые. Учащение и пульса соответствует повышению температуры тела (на каждый градус свыше 37°С одышка становиться больше на 4 дыхания в минуту, а тахикардия на 20 ударов в минуту).
Об этом типе говорят, когда при повышении температуры тела теплоотдача не соответствует теплопродукции, из-за нарушения периферического кровообращения. Лихорадка приобретает неблагоприятное течение.
При этом у ребенка отмечается нарушение состояния и самочувствия, длительно сохраняется озноб, появляется бледность кожных покровов, акроцианоз (синева вокруг рта и носа), «мраморность». Имеется сильное учащение сердцебиения (тахикардия) и дыхания (одышка). Конечности холодные на ощупь. Нарушено поведение ребенка, он вялый, безучастный ко всему, также может отмечаться возбуждение, бред и судороги. Слабый эффект от жаропонижающих средств.
Этот вид лихорадки требует неотложной помощи.
Также неотложной помощи требует гипертермический синдром, особенно у детей раннего возраста. При гипертермическом синдроме происходит декомпенсация (истощение) терморегуляции с резким нарастанием теплопродукции, неадекватно сниженной теплоотдачей и отсутствия эффекта от жаропонижающих препаратов. При нем отмечается быстрое и неадекватное повышение температуры тела, что сопровождается нарушением микроциркуляции, метаболическими расстройствами, дисфункцией жизненно важных органов и систем.
При повышении температуры тела незамедлительно встает вопрос: надо ли снижать температуру?
Согласно рекомендациям всемирной организации здравоохранения, жаропонижающую терапию исходно здоровым детям следует проводить при повышении температуры тела выше 38,5°С. Но, если у ребенка на фоне лихорадки (независимо от степени выраженности повышения температуры), отмечается ухудшение состояния, сохраняется длительный озноб, появляются миалгия, нарушение самочувствия, бледность кожи, проявления токсикоза, то жаропонижающая терапия должна быть назначена незамедлительно.
Следует отметить, что детям из группы риска по развитию осложнений на фоне повышения температуры тала, жаропонижающая терапия назначается при более низких показателях. При «красной лихорадке» при температуре выше 38°С, при «белой» — даже при субфебрильной температуре (выше 37,5°С).
В группу риска входят:
- Дети первых трех месяцев жизни;
- Дети с фебрильными судорагами в анамнезе — то есть те, у которых раньше уже отмечались судороги на фоне повышения температуры тела;
- С патологией ЦНС;
- С хроническими заболеваниями сердца и легких;
- Дети с наследственными метаболическими заболеваниями.
Неотложная помощь
Ребенка раскрыть, максимально обнажить и обеспечить доступ свежего воздуха (не допуская сквозняков).
Необходимо обеспечить ребенка обильным питьем — на 0,5-1 литр больше возрастной нормы жидкости в сутки.
Начинать жаропонижающую терапию следует с физических методов охлаждения:
Прохладная мокрая повязка на лоб;
Холод (лед) на область крупных сосудов (подмышечные впадины, паховая область, сосуды шеи (сонная артерия));
Водочно-уксусные обтирания — водку, 9% столовый уксус и воду смешать в равных объемах (1:1:1). Обтиреть ребенка тампоном смоченным в этом растворе и дать обсохнуть. Рекомендуется повторить 2-3 раза.
В случае отсутствия эффекта переходят к жаропонижающим препаратами (внутрь или ректально).
У детей применяют парацетамол (в сиропе, в таблетках, в свечах — в зависимости от возраста) в разовой дозировке 10-15 мг на 1 кг веса.
Ибупрофен назначают в разовой дозе 5-10 мг на 1 кг веса ребенка (перед применением ознакомьтесь с инструкцией).
Если в течение 30-45 минут температура не снижается, может потребоваться введение антипиретической смеси внутримышечно (делается медицинскими работниками).
При «белой лихорадке»
При этом типе лихорадки одновременно с жаропонижающими средствами необходимо дать еще и сосудорасширяющие препараты внутрь или внутримышечно (если есть возможность). К сосудорасширяющим относятся: но-шпа, папаверин (дозировка 1 мг/кг внутрь).
При гипертермическом синдроме необходим контроль температуры тела каждые 30-60 минут.
Дети с выраженным гипертермическим синдромом (особенно из группы риска), а также с некупирующейся «белой» лихорадкой после оказания неотложной помощи (как правило бригадой скрой помощи) должны быть госпитализированы в стационар.
Родителям следует знать, что если лихорадка сохраняется более 3 дней, то обязательно следует обратиться к врачу и провести дополнительное обследование, чтобы выяснить причину лихорадки.
Берегите здоровье детей, не занимайтесь самолечением, лучше обратитесь за помощью к специалисту.
источник

Вирусы теряют свою способность к атаке, размножению. Но не всегда повышенная температура оказывает положительное влияние на организм человека.
Не многие родители знают, что такое белая лихорадка, как она проявляется и чем опасна. Белая лихорадка – это значительное повышение температуры тела, достигающее отметки 39, а то и выше градусов. Лихорадка белого типа, сопровождается оттоком крови от кожных покровов. Именно в результате оттока и бледности кожных покровов лихорадка получила свое название.
В этой ситуации повышение температуры не является защитной функции, а наоборот вредит здоровью. Лихорадка несет в себе предпосылки серьезных заболеваний. При первых симптомах детям необходимо лечение, которое должно быть направлено на устранение причины заболевания, а не явной симптоматики (повышенной температуры).
В первую очередь при повышенной температуре родители начинают ее сбивать разными жаропонижающими препаратами, но в этом случае к проблеме стоит подойти со всей серьезность. Следует определить состояние малыша, насколько он плохо себя чувствует, учитывать сопутствующие симптомы.
Что делать при высокой температуре (неотложная помощь при жаре):
- Важно обеспечить малышу полный покой и постельный режим.
- Следует воздержаться от приема пищи, не заставляйте малыша насильно покушать, это может еще больше усугубить ситуацию.
- Если малыш все же захотел поесть, следует исключить из его рациона все жирное, соленое, кислое, жареное.
- При питании отдайте предпочтение легким бульонам, картофельному пюре или каше (без масла).
- Регулярно давайте детям теплое питье (чай, узвар, компот, кисель), жидкость должна поступать в организм маленькими порциями, регулярно, чтобы восполнить ее потерю через пот или мочу.
- При высоких показателях температуры не следует купать детей, даже в теплой воде, можно только обтирать смоченным в теплой воде полотенцем.
- При высокой температуре следует следить за показателями температуры в помещении, в котором находятся больные дети, для грудничка оптимальной считается 25-27 градусов, для старших деток 22-24 градусов.
Снизить жар можно с помощью теплых компрессов или обтираний всего тела, но незначительно и ненадолго. Холодные компрессы или лед прикладывать категорически запрещается, вы можете вызвать спазмы сосудов у малыша или взрослого.
Негативное влияние могут оказать на организм всеми известные обтирания уксусом или спиртом. Такие вещества, проникая через кожу в организм ребенка способны вызвать сильнейшее отравление.
Принимать жаропонижающие средства стоит только в том случае, когда температура тела начинает стремительно расти, термометр показывает выше 38 градусов и общее самочувствие ребенка сильно ухудшается, его знобит, бледнеет кожа.=
Врачи отказались от назначений детям разных возрастов жаропонижающих средств, в состав которых входят аспирин, анальгин. Они отдают предпочтение сиропам, суспензиям, таблеткам, в состав которых входят ибупрофен, парацетамол.
При приеме лекарственного средства следует придерживаться дозировки по возрасту ребенка или его массы тела. Если жар не спадает, малыш остается бледным, возникают судороги, то родителям следует незамедлительно вызвать скорую помощь.
Симптоматические проявления при белой лихорадке у ребенка могут быть различными, возникать по отдельности или комплексно. Зависит это от причины возникновения жара.
- отдышка, как после бега;
- высокая температура тела, сильный жар;
- апатическое состояние, постоянная сонливость, слабость и вялость;
- нежелание принимать пищу, пить воду;
- аритмия;
- потеря жидкости в организме;
- изменение оттенка кожи, становится бледной, а губы начинают синеть;
- руки, ноги немеют;
- маленькие дети становятся беспокойными, капризными, регулярно плачут.
Врачи выделяют основные стадии белой лихорадки у детей:
- Первый этап. Температура тела резко повышается.
- Второй этап. Сильный жар держится на протяжении длительного времени (несколько дней), не помогают жаропонижающие препараты.
- Третий этап. Температура тела начинает резко, стремительно падать.
Высокая температура препятствует размножению вирусных клеток, вредных микроорганизмов, находящихся в теле малыша. Благодаря этому спустя некоторое время происходит произвольное затухание симптоматики, вызванной воспалительным процессом.
Каждого из родителей волнует вопрос, какая разница между красной и белой лихорадкой. Белую лихорадку мы разобрали, она характеризуется высокой температурой тела и светлым оттенком кожных покровов.
Красная лихорадка проявляется наоборот — красным оттенком кожи. У ребенка краснеют щечки, все лицо и даже тело. Оно на ощупь горячее. Теплое тело свидетельствует о хорошем теплообмене у ребенка.
Родителям не следует закутывать малыша и укрывать, его коже нужно поступление свежего воздуха для естественной терморегуляции, чрезмерное укутывание усиливает потоотделение. Во время красной лихорадке ребенку следует каждые полчаса измерять температуру тела. Если показатели превысили отметку 38,5 градусов, то следует принять лекарство снижающее жар.
Самой распространенной причиной белой лихорадки врачи считают инфекционное поражение организма. Возникает из-за попадания в организм грибковых или вирусных инфекций. Белая лихорадка свидетельствует о прогрессировании в организме ребенка ОРВИ, бронхита, ринита, отита или воспалительного процесса в легких, респираторных заболеваниях.
В тропических странах причиной лихорадки часто становятся кишечные инфекции, отравления. Возбудители попадают в организм через продукты питания, а также воздушно-капельным путем.
Белая лихорадка нередко развивается на фоне вакцинации (прививка от гриппа, кори, краснухи). Лихорадка не редкость при отравлениях организма, аллергических реакциях, а также злокачественных образованиях или заболеваниях ревматического характера.
У взрослого человека гипертермия проявляется также как и у ребенка. Только показатели на градуснике могут быть выше и намного.
Гипертермия – это защитная реакция организма на внедрение различных вирусов. Когда в организм попадают болезнетворные микроорганизмы, то к месту их локализации направляются защитные клетки – лейкоциты.
Патогены провоцируют повышение температуры, их же присутствие повышает активность иммунного ответа. Если у детей жар при гипертермии увеличивается до 38-39 градусов, то у взрослых, такие показатели могут составлять 40-41 градус.
Если температура длительное время держится на отметке 40 градусов, то следует:
- незамедлительно вызвать скорую помощь;
- если в домашней аптечке есть жаропонижающие, то можно попробовать сбить жар медикаментозными средствами;
- при сильном жаре следует пить много жидкости;
- не принимать пищу насильно;
- соблюдать постельный режим.
Повышенная температура на протяжении длительного времени вызывает судороги, не только у детей, но и у взрослых. Поэтому не следует медлить, снизить жар дома можно несколькими способами, в том числе, средствам нетрадиционной медицины, если в аптечке отсутствуют жаропонижающие лекарства.
Для лечения гипертермии должны назначаться противовоспалительные и жаропонижающие препараты. Но нередко они оказываются малоэффективными. Часто детям разных возрастов назначаются фенотиазины, их принцип действия направлен на расширение кровеносных сосудов, разжижение крови, а также нормализацию работы потовых желез. Такие препараты обладают седативным эффектом.
Педиатры при белой лихорадке назначают сосудорасширяющие препараты (никотиновая кислота 1 мг на 10 кг веса малыша). Витамин группы РР рекомендуется использовать с препаратами, содержащими парацетамол. Эффективным жаропонижающим препаратом считается Нурофен, он выпускается в виде свечей, сиропа или таблеток.
При лечении гипертермии не следует акцентировать свое внимание и направлять все лечение на снижение температуры и принимать сильные медикаментозные средства. Не забывайте о том, что чем быстрее сбивает высокий жар медицинский препарат ребенку, тем сильнее оно оказывает негативное воздействие на его организм.
Снижающие жар препараты начнут действовать только после устранения спазмов. При сужении сосудов следует тщательно растереть ручки и ножки и малыша, это улучшит кровообращение.
Детям нужно соблюдать постельный режим, меньше двигаться. Родители могут обтереть его теплым полотенцем, но не холодным. И не стоит забывать том, что белая лихорадка – это симптом, а не заболевание.
Ангина – это заболевание инфекционного характера, которое в 9 случаях из 10 сопровождается повышенной температурой тела.
Врачи выделяют следующие разновидности повышения температуры:
- 37-38 градусов – субфебрильная лихорадка;
- 38-39 градусов – фебрильная лихорадка;
- 39-40 градусов – пиретическая лихорадка;
- 40-41 градусов – гиперперетическая лихорадка, существует угроза для жизни пациента.
При ангине встречаются первые две из разновидностей жара. Они длятся недолго и полностью проходят уже спустя 3-4 суток. Жар держится при ангине то того времени, пока на миндалинах наблюдаются гнойные фолликулы. Как только гной уходит температура тела нормализуется, а вместе и с ней общее самочувствие пациента.
Если вовремя не диагностировать ангину, то температура тела держится до 10 дней, что впоследствии вызовет серьезные осложнения в здоровье человека.
Если родители среагировали вовремя, температуру удалось сбить, то прогноз при будет благоприятным. Осложнения случаются, но редко, происходит это в результате игнорирования характерных симптомов, медлительности в оказании первой медицинской помощи.
При белой лихорадке жаропонижающие средства способны помочь, не раньше, чем через 2-3 часа. Если температура снизилась даже на половину градуса, это хороший показатель. При снижении от 39 градусов до 38 не следует давать ребенку лекарства заново, лучше подождать некоторое время.
В качестве предупреждения гипертермии врачи рекомендуют придерживаться следующих правил:
- соблюдать личную гигиену, малыша следует приучать к этому с раннего детства;
- избегать переохлаждений, перегревов организма;
- в период эпидемий избегать мест большого скопления людей;
- с детства закалять ребенка, но постепенно;
- дома ежедневно проветривать комнаты, делать влажную уборку не менее 2-3 раз в неделю.
Не следует также кутать детей не по погоде, следует одевать также как и себя. При лихорадке у грудничка не следует ждать, что все пройдет само собой или «грешить» на зубы. Вызывайте скорую помощь или звоните участковому врачу, который поможет разобраться в причине и назначит правильное лечение.
источник
Большинство детских болезней сопровождается высокой температурой тела. Зачастую малоопытные родители впадают в паническое состояние и прибегают к самолечению. Бесконтрольное употребление жаропонижающих препаратов способно ухудшить самочувствие ребенка и приостановить процесс выздоровления. Поэтому необходимо понимать, что такое лихорадка у детей, научиться различать ее виды и уметь оказывать своевременную помощь.
Лихорадка является защитной реакцией организма, характеризующейся повышением температуры. Возникает в результате действия чужеродных раздражителей на центры терморегуляции.
При высокой температуре усиливается естественная выработка собственных интерферонов. Они стимулируют иммунитет, снижают жизнеспособность и подавляют размножение многих патогенных микроорганизмов.
Прежде чем определить лихорадку, родители должны знать возрастную норму температурных показателей. У грудных малышей до 3 месяцев она нестабильна, наблюдаются допустимые колебания до 37,5 0 С. Для детей старшего возраста норма 36,6 – 36,8 0 С.
Перед измерением важно, чтобы ребенок был в спокойном состоянии. Нельзя давать горячее питье и еду – это ускоряет физиологические процессы в организме, и показатели бывают неточными.
Причины условно подразделяют на две группы.
- К инфекционным относятся бактерии, вирусы, паразиты, кишечные и грибковые инфекции. Их составная часть и продукты жизнедеятельности для организма являются реагентами, вызывающими подъем температуры. Существуют исключения ─ ботулизм и холера протекают без явных признаков лихорадки.
- К неинфекционным относят реакцию на введение вакцин, сывороток, укусы насекомых и змей. Также некоторые заболевания крови, эндокринные расстройства, иммунные нарушения, повреждения отделов ЦНС, онкологию, травмы и наследственную предрасположенность.
Лихорадка у ребенка проявляется по-разному, симптомы зависят от заболевания. Классификация учитывает клиническую картину, длительность и температурные колебания за сутки.
По степени повышения различают четыре стадии:
- субфебрильную ─ от 37 0 С до 38 0 С;
- фебрильную (умеренную) ─ от 38 0 С до 39 0 С;
- пиретическую (высокую) ─ от 39 0 С до 41 0 С;
- гиперпиретическую (очень высокую) ─ более 41 0 С.
По продолжительности делят на три периода:
- острый ─ до 2 недель;
- подострый ─ до 1,5 месяца;
- хронический ─ свыше 1,5 месяца.
В зависимости от изменений температурной кривой выделяют несколько типов:
- постоянная ─ долгое время держится высокая температура, колебания за сутки составляет 1 0 С (рожистое воспаление, сыпной тиф, крупозная пневмония);
- перемежающаяся ─ наблюдается кратковременное повышение до высоких показателей, чередующееся с периодами (1-2 дня) нормальной температуры (плеврит, малярия, пиелонефрит);
- послабляющая ─ суточные колебания в пределах 1- 2 0 С, температура не падает до нормы (туберкулез, очаговая пневмония, гнойные заболевания);
- истощающая ─ характеризуется резким подъемом и снижением температуры, в течение суток колебания достигают более 3 0 С (сепсис, гнойные воспаления);
- волнообразная ─ длительное время наблюдают постепенное повышение и такой же спад температуры (лимфогранулематоз, бруцеллез);
- возвратная ─ высокая температура до 39 – 40 0 С чередуется с безлихорадочными проявлениями, каждый период длится несколько дней (возвратный тиф);
- неправильная ─ отличается своей неопределенностью, каждый день показатели разные (ревматизм, онкозаболевания, грипп);
- извращенная ─ в утренние часы температура тела выше, чем в вечерние (септическое состояние, вирусные заболевания).
По внешним признакам различают бледную (белую) и розовую (красную) лихорадку, каждая из них имеет свои особенности.а
Розовая характеризуется сильным ощущением чувства жара, общее состояние не нарушено и считается удовлетворительным. Температура увеличивается постепенно, допускается учащение пульса, артериальное давление остается в норме, возможно частое дыхание. Ноги и руки теплые. Кожа розового цвета, иногда наблюдается незначительное покраснение, на ощупь теплая и влажная.
Если вы убедились, что у ребенка красная лихорадка, то жаропонижающие мероприятия начинайте при отметках 38,5 0 С. У детей с сердечнососудистыми заболеваниями и неврологическими нарушениями следует предупредить ухудшение самочувствия и принять лекарство уже с показателем 38 0 С.
Бледная лихорадка отличается своим тяжелым течением. Нарушается периферическое кровообращение, в результате чего процесс теплоотдачи не соответствует теплопродукции. Родители должны обратить внимание уже на показания 37,5 – 38 0 С.
Состояние ребенка резко ухудшается, появляется озноб, кожа становится бледной, в области рта и носа иногда образуется синюшность. Конечности холодные на ощупь. Ритмы сердца учащаются, появляется тахикардия, сопровождающаяся одышкой. Нарушается общее поведение малыша: он становится вялым, не проявляет интерес к окружающим. В некоторых случаях наблюдаются возбуждение, бред и судороги.
Высокая температура без проявления симптомов каких-либо заболеваний может быть признаком заболеваний, хоть многие мамы и считают, что она безвредна.
При оказании первой помощи необходимо учитывать виды лихорадок. Тактика при каждой индивидуальна, поэтому мы рассмотрим их по отдельности.
Неотложная помощь и рекомендации при розовой лихорадке.
- Снять с ребенка лишнюю одежду, нельзя укрывать несколькими одеялами. Многие считают, что ребенок должен хорошенько пропотеть, но такое мнение ошибочно. Излишнее укутывание еще больше способствует повышению температуры и влечет за собой нарушение процесса теплоотдачи.
- Можно делать обтирания теплой водой. Позволяется даже самым маленьким пациентам, но полностью купать под душем нельзя. Прикладывают прохладное влажное полотенце на лобную и височную части. Разрешается сделать холодный компресс на крупные сосуды ─ на шею, в область подмышечных и паховых впадин, но с осторожностью, чтобы не вызвать переохлаждение.
- Уксусные обтирания и компрессы показаны детям старше 8 лет, их применяют не чаще 2-3 раз в сутки. Уксус токсичен для детского организма, поэтому важно правильно приготовить его раствор в соотношении 1:1 (одну часть 9% столового уксуса смешиваем с равным количеством воды).
- Спиртовые обтирания имеют ограничения, их разрешают детям только после 10 лет. Педиатры этот метод не рекомендуют, объясняя тем, что во время растирания кожи сосуды расширяются и в кровь попадает спирт, вызывая общую интоксикацию.
- При температуре ребенку необходимо обильное питье в теплом виде. Хороший жаропонижающий эффект оказывает липовый чай. Он обладает потогонным свойством, но перед его употреблением обязательно нужно выпить воды, чтобы избежать обезвоживания. Порадуйте своего захворавшего малыша вкусным и полезным напитком ─ заварите ему малину. Она содержит большое количество витамина С и будет прекрасным дополнением к общему лечению.
- Регулярно проветривать комнату, не допускать сквозняков, проводить влажную уборку 2 раза в день.
- Обеспечить ребенку постоянный покой. Нельзя заниматься активными играми, лучше предложить более спокойное развлечение.
Неотложная помощь и рекомендации при белой лихорадке:
- соблюдать строгий постельный режим;
- в данной ситуации, напротив, малыша нужно согреть, надеть теплые носки, укрыть пледом;
- приготовить согревающий чай с лимоном;
- контролировать температуру тела каждые 30 — 60 мин. Если она ниже 37,5 0 С, гипотермические мероприятия приостанавливаем. Потом температура способна падать без дополнительных вмешательств;
- обязательно вызвать доктора на дом, для такого вида лихорадки недостаточно одних жаропонижающих средств, лечение может включать спазмолитические препараты. В тяжелых случаях потребуется госпитализация.
Если появились хоть малейшие сомнения, что сами вы не справитесь с высокой температурой, лучше не рисковать и не ставить жизнь своего ребенка под угрозу. Немедленно вызываем детского врача либо бригаду «скорой помощи».
Уже на первичном осмотре лечащий доктор устанавливает предварительный диагноз, но в некоторых ситуациях понадобятся дополнительные консультации узких специалистов. Перечень обследований зависит от типа лихорадки, ее симптомов и общего самочувствия малыша.
Обязательными обследованиями в лаборатории являются развернутый анализ крови и общий мочи, рентгенологические исследования по показаниям. Последующая диагностика включает УЗИ брюшной полости и других органов, более углубленные бактериологические, серологические исследования, кардиограмму.
Лечение лихорадки у детей направлено на устранение причины, ее вызвавшей. Возможно, не обойтись без назначений противовирусных либо антибактериальных препаратов. Жаропонижающее средство обладает болеутоляющим эффектом, но никакого действия не оказывает на течение самой болезни. Поэтому во избежание неправильного употребления лекарств все рекомендации указывает лечащий врач.
Дети, уже имеющие в анамнезе неврологические нарушения, хронические заболевания сердца и легких, фебрильные судороги, медикаментозную аллергию, генетическую предрасположенность, а также новорожденные малыши входят в группу риска. Подходы к их лечению индивидуальные, предупреждающие все осложнения.
Резкий подъем температуры способен спровоцировать фебрильные судороги. Они наблюдаются у детей до 5 лет и особой опасности для здоровья не представляют. Главное в сложившейся ситуации сохранять спокойствие и правильно оказать помощь. Необходимо ребенка уложить на жесткую поверхность и освободить грудную клетку от одежды. Убрать все опасные предметы, чтобы не поранился. Во время припадка есть угроза попадания слюны в дыхательные пути, поэтому голову и тело надо повернуть на бок. Если приступ сопровождается остановкой дыхания, срочно вызываем «скорую помощь».
Родители, помните, что лихорадка является неотъемлемой частью в борьбе организма с инфекцией. Необоснованный прием жаропонижающих препаратов может нарушить его естественную сопротивляемость.
Покупая лекарства в аптеках, следует учитывать возраст ребенка, медикаментозную переносимость, все побочные эффекты, удобство их в применении и стоимость. Обычно педиатры назначают «Парацетамол» и «Ибупрофен».
- «Парацетамол » считается более безопасным для детского организма, его разрешают детям уже с 1- го месяца. Суточная доза рассчитывается в зависимости от веса и равна 10 — 15 мг/кг, принимают с интервалом 4 — 6 часов.
- «Ибупрофен» назначают с 3-х месяцев в дозе 5 — 10 мг/кг через каждые 6 — 8 часов. Он имеет ряд противопоказаний со стороны желудочно-кишечного тракта и дыхательной системы. Перед его приемом обязательно нужно проконсультироваться с врачом.
Сбивать температуру «Аспирином» и «Анальгином» нельзя, они представляют опасность для детского здоровья! Первый вызывает тяжелейшее осложнение — синдром Рея (необратимое поражение печени и мозга). Второй оказывает негативное влияние на кроветворную систему. После его приема температура резко снижается, и существует риск шокового состояния.
Основные рекомендации к приему жаропонижающих препаратов:
- употреблять согласно инструкции не более 3-4 раз в сутки;
- длительность приема не более 3 дней;
- запрещается использовать в целях профилактики температуры;
- в течение дня допускается поочередный прием жаропонижающего лекарства, в состав которого входит другое действующее вещество. Обязательно эти моменты согласовывать с врачом;
- у маленьких детей иногда возникают сложности с приемом лекарства в виде сиропа или таблеток. В данных случаях рекомендуют ректальные свечи, их действие ничем не отличается;
- после приема лекарства прошло 30 — 45 мин., но у ребенка лихорадка продолжает прогрессировать. Тогда потребуется внутримышечное введение медработником укола с антипиретическими медикаментами;
- в лечении использовать проверенные лекарства и приобретать их только в аптеках.
Предусмотреть или же предупредить лихорадку невозможно. Цель профилактики заключается в снижении риска заболеть. Соблюдать санитарно-гигиенические нормы, укреплять иммунную систему ребенка, не допускать переохлаждения и перегревания организма. В период эпидемий гриппа и других инфекций быть осторожными и не посещать массовые мероприятия.
В заключении хочется напомнить родителям: любые лихорадочные проявления – это один из первых симптомов болезни, к которому следует серьезно отнестись. Высокая температура не должна длиться дольше 3 дней, в случае ухудшения обращайтесь к специалисту для установления диагноза.
Не прибегайте к самолечению, учитесь правильно оказывать помощь при лихорадке. Не слушайте посторонних советов «с улицы», они способны оставить непоправимые осложнения. Ведь главное в нашей жизни – это здоровые и счастливые дети!
источник
Большинство медиков советуют при лихорадке у детей не использовать жаропонижающие средства, пока повышение температуры тела не достигло критических отметок (чаще всего называется цифра 39°С). Но эта клиническая рекомендации касается только потенциально здоровых малышей, чей анамнез не осложнен побочными заболеваниями. В остальных случаях прибегать к использованию антипиретиков допустимо и при меньших значениях медицинского термометра.
Лихорадка — это терморегуляторное повышение температуры тела, которое представляет собой организованный и координированный ответ организма на болезнь или повреждение. Лихорадка представляет собой защитно-приспособительную реакцию организма, возникающую в ответ на воздействие патогенных раздражителей (пирогенов) и характеризующуюся перестройкой процессов терморегуляции, приводящей к повышению температуры тела, стимулирующей естественную реактивность организма.
Классификация лихорадки у детей проводится по следующим признакам:
- По этиологии: инфекционная (наблюдается при инфекционных заболеваниях); неинфекционная (наблюдается при асептическом воспалении, различных тканевых повреждениях и нарушении функции ЦНС).
- По наличию воспаления: воспалительной природы; невоспалительной природы.
- По длительности: эфемерная (от нескольких часов до нескольких дней); острая (до 2 недель); подострая (до 6 недель); хроническая (свыше 6 недель).
- По степени повышения температуры: субфебрильная (до 38°С); умеренная (до 39°С); высокая (до 41°С); гипертермическая (свыше 41°С).
- По типу температурной кривой: постоянная (суточные колебания температуры до 1°С); послабляющая (суточные колебания до 2°С); неправильная, или атипичная (суточные колебания различны и незакономерны); изнуряющая (сочетание послабляющей и неправильной, с суточными размахами более 2-3°С); перемежающаяся (периоды высокой температуры сочетаются с периодами апирексии); возвратная (чередование лихорадочных приступов от 2 до 7 дней с периодами апирексии); извращенная (извращение суточного температурного ритма с более высокой температурой в утренние часы); истощающая (подъемы температуры до высоких цифр с очень быстрым ее снижением).
Далее вы узнаете, как проявляется лихорадка у ребенка, и чем отличается «белая» гипертермия от «красной».
Причинами лихорадки у детей являются респираторные заболевания, вызываемые вирусами, микробами, простейшими и их ассоциациями; инфекционнотоксические состояния, тяжелые метаболические расстройства, перегревание, аллергические реакции, посттрансфузионные состояния, эндокринные расстройства, применение миорелаксантов у предрасположенных детей.
Гипертермический синдром — это патологический вариант длительной лихорадки у ребенка, при котором отмечается быстрое и неадекватное повышение температуры тела, сопровождающееся нарушением микроциркуляции, метаболическими расстройствами и прогрессивно нарастающей дисфункцией жизненно важных органов и систем.
У детей различают два вида лихорадки: «красную» («розовую») и «белую» («бледную»).
У ребенка с «красной» лихорадкой кожные покровы умеренно гиперемированы, горячие, влажные, конечности теплые; учащение пульса и дыхания соответствует повышению температуры (на каждый градус свыше 37° С ЧД становится больше на 4 дыхания в минуту — одышка, ЧСС — на 20 ударов в минуту — тахикардия).
У ребенка с «белой» лихорадкой кожа бледная, «мраморная», с цианотичным оттенком ногтевых лож и губ. При «белой» лихорадке у детей фиксируется положительный симптом «белого пятна». Конечности у больного холодные, отмечается тахикардия, одышка.
Также к основным симптомам такой лихорадки у детей относится нарушение поведения — вялость, безучастность, возможны возбуждение, бред, судороги.
Для дифференцированного подхода к лечению лихорадки у детей целесообразно в зависимости от клинико-анамнестических особенностей выделить две группы — группу исходно здоровых и группу риска по развитию осложнений.
В группу риска по развитию осложнений при «красной» и «белой» лихорадке должны быть включены дети в возрасте до двух месяцев жизни при наличии температуры выше 38°С; с фебрильными судорогами в анамнезе; с заболеваниями ЦНС; с хронической патологией органов кровообращения; с наследственными метаболическими заболеваниями.
На этих фото показаны основные признаки лихорадки у детей:
Сформировавшись в процессе эволюции, лихорадка по своей сути является ауторегуляторной реакцией организма, направленной на поддержание гомеостаза. При повышении температуры тела активируются ферменты, угнетающие репродукцию вирусов, увеличивается выработка интерферона, замедляется размножение бактерий, снижается резистентность ряда микроорганизмов к лекарственным средствам. Возрастает фагоцитарная активность лейкоцитов и макрофагов, стимулируется трансформация лимфоцитов, т.е. выработка антител, и, как следствие, усиливается иммунный ответ. Поэтому, прежде чем начать лечение, необходимо в каждом конкретном случае определить, что выгоднее для больного.
Согласно клиническим рекомендациям специалистов ВОЗ, при лихорадке у детей жаропонижающую терапию исходно здоровым детям следует проводить при температуре тела не ниже 39-39,5°С. Однако если у ребенка на фоне лихорадки независимо от степени выраженности гипертермии отмечаются ухудшение состояния, озноб, миалгия, нарушенное самочувствие, бледность кожных покровов и другие проявления токсикоза, антипиретическая терапия должна быть назначена незамедлительно.
Особенностью лечения лихорадки у детей из группы риска по развитию осложнений является то, что им назначают жаропонижающие лекарственные средства даже при субфебрильной температуре.
Таблица «Критерии назначения жаропонижающих лекарственных средств при лихорадке у детей»:
Благоприятный тип лихорадки, «розовая» лихорадка
Неблагоприятный тип лихорадки, «бледная» лихорадка
Здоровые дети в возрасте старше 2 месяцев
А что нужно делать при лихорадке у ребенка, когда клинические и анамнестические данные свидетельствуют о необходимости проведения жаропонижающей терапии? В этих случаях необходимо руководствоваться рекомендациями специалистов ВОЗ, назначая эффективные и безопасные лекарственные средства.
Таблица «Жаропонижающие лекарственные средства, разрешенные для использования у детей»:
Лекарственное средство (форма выпуска)
С какого возраста можно назначить
Парацетамол (сироп, суспензия, свечи)
Ибупрофен (сироп, суспензия)
Метамизол натрия (раствор для в/м введения)
Общепризнано, что если у ребенка с неотягощенным преморбидным фоном температурная реакция имеет благоприятный характер («розовая» лихорадка), не превышает 39°С и не оказывает отрицательного влияния на состояние ребенка, то от использования лекарственных средств следует воздержаться. Что делать при лихорадке у ребенка с такой температурой? В этих случаях показано обильное питье, могут быть использованы физические методы охлаждения. Для усиления теплоотдачи ребенка необходимо раздеть, обтереть водой комнатной температуры.
Антипиретическая терапия в качестве первой неотложной помощи ребенку при лихорадке показана при нарушениях периферического кровотока, ранних клинических признаках поражения ЦНС, температуре тела выше 39°С. Жаропонижающие препараты назначают только в случаях инфекционно-воспалительной лихорадки, при подъемах температуры выше указанного уровня; их не должны применять для регулярного «курсового» приема.
Парацетамол (панадол) наиболее безопасный препарат, его дают в дозе 10-15 мг/кг на прием, до 60 мг/(кг • сут).
У детей удобно использовать панадол «Беби», «Инфант» и «Джуниор» в возрастных дозах. Хороший эффект дает ибупрофен в дозе 5-10 мг/кг на прием. Ацетилсалициловая кислота (аспирин) ввиду ее связи с развитием синдрома Рейе у больных гриппом и другими вирусными инфекциями для снижения температуры у детей не применяется.
Оказывая помощь ребенку при лихорадке, для быстрого снижения температуры тела можно ввести внутримышечно 50% раствор метамизола натрия по 0,1-0,5 мл. Одновременно с целью нормализации тонуса периферических сосудов назначают сосудорасширяющие средства (2% раствор папаверина по 0,1-0,2 мл/год жизни или 0,5 % раствор дибазола внутримышечно в дозе 1-2 мг/год жизни).
Можно использовать внутривенно 2,4% раствор эуфиллина по 1-3 мг/кг. Если в течение 30-45 мин температура тела не снижается, то введение антипиретиков повторяют, но уже в сочетании с нейролептиками: с 2,5 % раствором пипольфена из расчета 1-2 мг/(кг • сут). В дальнейшем антипиретики вводят при необходимости 4-6 раз в сутки, так как их терапевтическое действие продолжается 4-6 ч.
Физические методы охлаждения во время лихорадки у ребенка при высокой температуре можно использовать только после применения средств, воздействующих на центр терморегуляции (антипиретики), и сосудорасширяющих, иначе охлаждение усилит теплопродукцию с появлением озноба и мышечной дрожи. Необходимо раздеть ребенка, обтереть водой комнатной температуры. На крупные сосуды прикладывать холод (в паховые, подмышечные области, на сосуды шеи). Можно проводить охлаждение больного с помощью вентилятора. Обтирать кожу спиртом, ледяной водой не следует, так как это может привести к спазму сосудов и снижению теплоотдачи.
При недостаточной эффективности лечения острой лихорадки у детей терапию усиливают применением дроперидола, ганглиоблокаторов (пентамин, бензогексоний), внутривенным введением новокаина (0,25 % раствор — 2 мл/кг):
Дроперидол вводят внутривенно, внутримышечно в виде 0,25 % раствора из расчета 0,3-0,5 мг/кг, но не более 15 мг, так как возможны значительное снижение АД и угнетение дыхания. При тяжелой интоксикации, стойкой гипертермии можно использовать глюкокортикоиды, оказывающие мощное антигипертермическое действие: преднизолон по 1-2 мг/(кг • сут), гидрокортизон по 3-5-8 мг/(кг • сут), а также гемодиализ, гемосорбцию.
Борьбу с гипертермией необходимо проводить на фоне оксигенотерапии. Снижать температуру тела ниже 37,5°С не следует, так как после прекращения использования антипиретических средств и физических методов охлаждения температура тела продолжает снижаться самостоятельно.
Коррекция нарушений жизненно важных функций включает дегидратационную терапию, мероприятия по устранению дыхательных нарушений и сердечно-сосудистой недостаточности, ацидоза и др. Проводят также лечение основного заболевания.
Жаропонижающие средства, тормозя активность циклоксигеназ, при лихорадке снижают чрезмерное образование ПГЕ, что и устраняет его воздействие на центры терморегуляции. Снижение температуры тела происходит в основном за счет увеличения теплоотдачи путем излучения тепла с поверхности кожи, потоотделения.
Диклофенак (вольтарен) оказывает противовоспалительное, анальгезирующее, жаропонижающее действие. Назначают внутрь и в виде ректальных свечей в дозе 1-2 мг/(кг • сут).
Побочные явления и противопоказания аналогичны таковым индометацина.
Формы выпуска: таблетки по 0,025 г; свечи по 0,05 г.
Ибупрофен обладает жаропонижающим, анальгезирующим и противовоспалительным действием. Быстро всасывается из ЖКТ. Легко проходит гистогематические барьеры и проникает в ткани и органы. Период полувыведения — 2 ч, 90% препарата выводится в виде метаболитов (70% — с мочой, 20% — с калом), остальные 10% в неизменном виде — с мочой. Полностью выводится из организма в течение 24 ч.
Противопоказан при язвенной болезни желудка и двенадцатиперстной кишки в стадии обострения, «аспириновой триаде», нарушении кроветворения, заболеваниях зрительного нерва, нарушениях функции почек и/или печени, повышении чувствительности к этому препарату.
Побочные явления при длительном приеме: тошнота, анорексия, рвота, диарея, эрозивно-язвенные поражения, нарушения функции печени, анемия, тромбоцитопения, агранулоцитоз, головокружение, головная боль, расстройство сна, возбуждение, нарушение зрения. Согласно рекомендациям ВОЗ, при лихорадке такие препараты назначают детям старше 12 лет по 5-10 мг/кг в 3-4 приема. Для снижения температуры тела от 39,2°С и выше — из расчета 10 мг/кг, если температура ниже 39,2°С — 5 мг/кг массы тела.
Форма выпуска: таблетки по 0,2 г.
Индометацин является одним из наиболее активных НПВС. Препарат хорошо, но сравнительно медленно всасывается из ЖКТ. Обладает высокой анальгезирующей активностью. Назначают внутрь и в виде ректальных свечей.
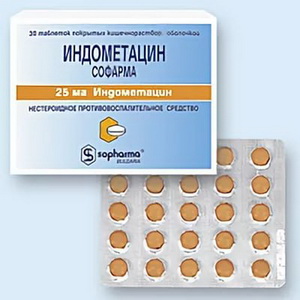
Противопоказан при язвенной болезни желудка и двенадцатиперстной кишки, БА.
Формы выпуска: капсулы и драже по 0,025 г; свечи по 0,05 г.
Метамизол натрия также эффективен при длительной лихорадке у ребенка: он обладает противовоспалительным, жаропонижающим и анальгезирующим свойствами.
Показания к применению: лихорадочный синдром при острых инфекционных, гнойных заболеваниях, укусах насекомых (комары, пчелы, оводы и др.), артралгии, ревматизм, хорея, боли (боль головная, зубная, при менструации, невралгия, ишиалгия, миалгия), колики (почечная, печеночная, кишечная), воспалительные процессы (плеврит, пневмония, люмбаго, миокардит), травмы, ожоги, панкреатит и др.
Противопоказания: гиперчувствительность, угнетение кроветворения (агранулоцитоз, цитостатическая или инфекционная нейтропения), тяжелые нарушения функции печени или почек, простагландиновая БА, наследственная гемолитическая анемия, связанная с дефицитом глюкозо-6-фосфатдегидрогеназы.
Побочные явления: гранулоцитопения, агранулоцитоз, тромбоцитопения, геморрагия, гипотензия, интерстициальный нефрит, аллергические реакции (в том числе синдромы Стивенса-Джонсона, Лайелла, бронхоспазм, анафилактический шок).
Назначают внутривенно или внутримышечно (по 0,1-0,5 мл), внутрь или ректально. Детям 2-3 лет по 50-100 мг, 4-5 лет по 100-200 мг, 6-7 лет по 200 мг, 8-14 лет по 250-300 мг 2-3 раза в день.
Формы выпуска: 50% раствор в ампулах по 2 мл; таблетки по 0,5 г.
Парацетамол — обладает жаропонижающим, анальгетическим и слабым противовоспалительным свойствами; быстро всасывается из ЖКТ, метаболизируется в печени с образованием глюкуронида и сульфата парацетамола. Выводится почками в виде продуктов конъюгации, менее 5 % экскретируется в неизменном виде. Лечебный эффект наступает через 30 мин, продолжается 4 ч.
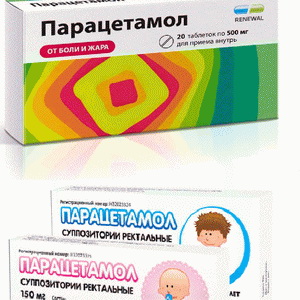
Противопоказан при гиперчувствительности, нарушении функции почек и печени, в возрасте до 3 мес.
Побочные явления: агранулоцитоз, тромбоцитопения, анемия, почечная колика, асептическая пиурия, интерстициальный гломерулонефрит, аллергические реакции в виде кожных высыпаний.
Назначают внутрь и ректально в разовой дозе 10-15 мг/кг, в суточной — до 60 мг/кг.
Формы выпуска: таблетки по 0,2, 0,325 и 0,5 г; сироп во флаконе 60 мл (125 мг); свечи ректальные по 0,25 г.
источник
Лихорадка – это повышение температуры тела. У детей многие заболевания и состояния протекают с гипертермией. Однако не всегда целесообразно применение жаропонижающих средств. Родители должны уметь различать виды гипертермии и уметь оказать помощь.
Существует несколько классификаций лихорадки. Рассмотрим 2 основные. В зависимости от показателей температуры тела различают 4 вида гипертермии:
- Субфебрильная – температура от 37,1 — 37,8°;
- Фебрильная – от 37,9 — 38,9°;
- Пиретическая – от 39 — 40, 9°;
- Гиперергическая – 41° и выше.
В зависимости от клинических проявлений различают 2 типа лихорадки:
- Розовая (красная). Имеет доброкачественное течение, легче переносится детьми;
- Бледная (белая). Характеризуется злокачественным, тяжелым течением.
При белой лихорадке происходит нарушение кровообращения. В данном случае общее состояние ребенка и его самочувствие резко ухудшаются. Даже при субфебрильных значениях (37,1 — 37,8°) температуры тела у ребенка появляется яркая клиническая картина лихорадки.
Основные симптомы белой лихорадки у ребенка:
- Бледность кожных покровов, на фоне которой визуализируется мраморный рисунок;
- Симптом «гусиной кожи»
- Носогубный треугольник приобретает синюшный оттенок;
- Даже при высоких цифрах конечности малыша остаются холодными. Это связано со спазмом мелких кровеносных сосудов;
- Пульс частый (тахикардия);
- Озноб;
- Дыхание поверхностное, одышка;
- Кожа сухая;
- Малыш вялый, капризный, аппетит отсутствует. Грудные дети сонливы, но сон беспокойный;
- В тяжелых случаях наблюдаются судороги. Этот симптом часто отмечается у детей младшего возраста (до 2 лет). У детей старшего возраста может наблюдаться бред.
При белой лихорадке жаропонижающие средства неэффективны.
В данном случае не наблюдается нарушения общего состояния, так как процесс теплопродукции соответствует теплоотдаче. Малыш чувствует себя удовлетворительно, поведение обычное. Он активен, аппетит не нарушен или снижен незначительно.
Основными симптомами розовой лихорадки являются:
- Повышенное потоотделение, поэтому кожные покровы становятся влажными на ощупь;
- Кожа становится розовой и теплой или горячей;
- Конечности теплые на ощупь. При данном виде гипертермии не наблюдается нарушения кровообращения;
- Температура повышается постепенно;
- Незначительная одышка;
- Тахикардия умеренная и соответствует температуре тела.
При розовой лихорадке исход благоприятный. Такая лихорадка, как правило, проходит через несколько дней.
Если у ребенка повысилась температура, то необходимо в первую очередь определить вид лихорадки. И уже потом приступить к оказанию адекватной помощи, соответствующей виду лихорадки. Первая помощь зависит от ряда факторов:
- Возраст малыша;
- Самочувствие дитя;
- Судороги в анамнезе;
- Наличие врожденных и приобретенных патологий;
- Выраженность патологических симптомов.
При субфебрильных значениях необходимо вызвать педиатра, если температура тела выше 38° следует вызвать бригаду Скорой помощи.
Чтобы облегчить состояние маленького пациента необходимо оказать ему помощь:
- Согреть ноги и руки. Для этого можно использовать теплую грелку. Или же растереть аккуратно своими руками конечности малыша. Делать это необходимо аккуратно;
- Так как малыш мерзнет, необходимо надеть на него одежду из натурального материала, которая будет согревать. Однако сильно кутать и перегревать малыша нельзя, это приведет к повышению температуры;
- Обеспечить обильное теплое питье. Это может быть вода, травяной чай, морс;
Это
полезно
знать!
- Дать жаропонижающий препарат в виде таблеток или сиропа (Нурофен, Ибупрофен или Парацетамол);
- Совместно с жаропонижающим дают спазмолитик (Но-шпа или Папаверин). Он поможет снять спазм сосудов;
- Врачи Скорой помощи вводят парентерально литическую смесь, в состав которой входит Анальгин, Папаверин и Супрастин;
- При судорогах и судорожной готовности показано введение внутримышечно или внутривенно Седуксен или Реланиум.
При белой (холодной) лихорадке у ребенка нельзя:
С розовой лихорадкой справиться проще, чем с белой. Первая помощь при розовой (красной) гипертермии заключается в следующем:
- Препятствовать перегревания организма. Необходимо снять с дитя лишнюю одежду;
- Обеспечить приток воздуха, то есть периодически проветривать помещение, в котором находится малыш;
- Обеспечить обильное питье (чай, минеральная вода, компот, морс);
- Обеспечить покой. Дети при розовой гипертермии активны, но шумные и подвижные игры необходимо исключить. Двигательная активность спровоцирует повышение температуры;
- При высокой температуре рекомендуется прикладывать холод к голове и крупным артериям (паховые и сонные);
- Жаропонижающие средства применять при температуре выше 38,5 ° (у детей с заболеваниями сердечно-сосудистой и нервной системы). Используют нестероидные противовоспалительные препараты и средства на основе Парацетамола.
Не любое повышение температуры требует медикаментозного снижения. Выделяют ряд ситуаций, в которых необходимо снижать повышенную температуру у детей:
- При повышении температуры тела 38° и выше у детей до 3 лет;
- При повышении температуры тела выше 38,5° при любом виде лихорадки;
- При бледной лихорадке при любых показателях на термометре;
- При температуре выше 38° у детей с заболеваниями сердечно-сосудистой (врожденные и приобретенные пороки, сердечная недостаточность, патология коронарных сосудов) и нервной системы (эпилепсия, судороги в анамнезе).
Следует отметить, что далеко не все жаропонижающие средства можно давать детям. Препараты, которые нельзя давать детям:
- Ацетилсалициловая кислота (Аспирин). Это препарат может вызвать синдром Рея, а также обладает выраженным гепатотоксическим действием;
- Нимесулид токсичен для детского организма, разрушительно воздействует на печень;
- Анальгинв виде таблеток. Он нарушает процесс кроветворения. Анальгин разрешен в экстренных случаях в виде инъекций.
Причин возникновения белой лихорадки у ребенка достаточно много, к ним относятся такие заболевания и состояния:
- Острые респираторные вирусные инфекции (ОРВИ) и грипп;
- Бактериальные инфекции (заболевания органов дыхания, мочевыделения), к которым также относятся и инфекции пищеварительного тракта;
- Профилактическая прививка. Вакцинация, которая проводится у детей первого года жизни, часто сопровождается гипертермией бледного типа;
- Интоксикации (пищевые отравления) также могут проявляться данным типом лихорадки;
- Сильное эмоциональное и психологическое перенапряжение может привести к внезапному и резкому повышению температуры;
- Обширные травмы и ожоги. У маленьких детей даже небольшие ожоги могут спровоцировать гипертермию;
- Злокачественная опухоль различной локализации;
- Интенсивная боль и период после болевого шока.
Лихорадка это опасное состояние, особенно для детского неокрепшего организма. Это патологическое состояние без должной помощи и лечения может иметь тяжелые последствия:
- Судороги. Это состояние особенно часто возникает у детей до 1 года. Также судорожная готовность может выявляться у детей до 2 – 2,5 лет;
- Обезвоживание. При яркой лихорадке симптомы обезвоживания быстро нарастают. Интенсивная теплопродукция заставляет жидкости организма быстро испаряться. При этом у малыша наблюдается сухость кожи и слизистых, вялость, потеря сознания в тяжелых случаях;
- Летальный исход тоже может быть последствием лихорадки, особенно у детей до 1 года. Это происходит при несвоевременном оказании помощи и неправильном лечении.
При бледной лихорадке необходимо начинать беспокоиться уже при показателях на термометре 37,5°. Что делать при белой лихорадке у ребенка, советует доктор Комаровский. Мероприятия, которые необходимо провести для снижения температуры тела:
- Проконтролировать условия, в которых находится ребенок. То есть в комнате не должно быть жарко. Температура воздуха должна быть от 18 до 20 градусов. Необходимо периодически проветривать и проводить влажную уборку в помещении, где находится больной малыш;
- Смена нательного белья по необходимости;
- Частое питье, чтобы избежать обезвоживания организма;
- Использовать лекарственные препараты для снижения температуры только в крайнем случае. Можно использовать только Парацетамол или Ибупрофен в возрастной дозировке.
Доктор Комаровский и ассоциации педиатров высказываются против физических методов охлаждения.
Виктор Системов — эксперт сайта 1Travmpunkt
источник