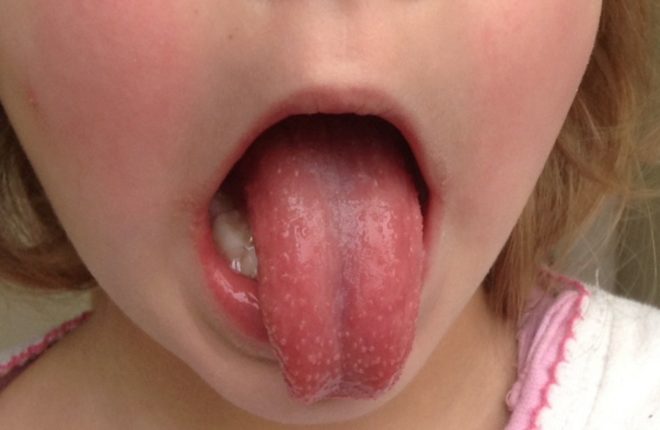
1. У ребенка 6 лет появились боли в горле, повысилась температура тела. На 2-й день от начала заболевания выявлена мелкоточечная ярко-красная сыпь, покрывающая поверхность тела, за исключением носогубного треугольника. При осмотре горла — ярко-красный зев и миндалины, малиновый язык, на поверхности миндалин — небольшие сероватые очаги некроза.
ВОПРОСЫ: Выберите правильный диагноз: а) аденовирусная инфекция; б) дифтерия зева; в) скарлатина; г) корь; д) стрептококковая ангина.
2. В реанимационное отделение в состоянии асфиксии доставлен ребенок 9 лет. В гортани обнаружены серо-желтые легко отделяющиеся пленки, закрывшие ее просвет. После операции трахеотомии дыхание было восстановлено, но через неделю температура повысилась до 37 0 , появился кашель с небольшим количеством слизисто-гнойной мокроты, в легких стали выслушиваться влажные хрипы.
ВОПРОСЫ: 1) Какое заболевание развилось у ребенка? 2) Назовите осложнение, по поводу которого выполнена трахеотомия. 3) Назовите послеоперационное осложнение, объясните механизм его развития.
3. В реанимационное отделение доставлен ребенок 7 лет с явлениями тяжелой общей интоксикации. Известно, что в течение 3-х дней болен ангиной. Ребенок вял, заторможен, кожные покровы бледные. При осмотре зева обнаружена сероватая, плохо отторгающаяся пленка на миндалинах и задней стенке глотки.
ВОПРОСЫ: 1) Какое заболевание развилось у ребенка? 2) Какой вид воспаления развился на миндалинах?
4. В больницу доставлена больная 15 лет с обширной флегмоной шеи. Из анамнеза известно, что 3 недели назад перенесла тяжелую ангину, сопровождавшуюся появлением ярко-красной мелкоточечной сыпи на теле. При обследовании: пластинчатое шелушение кожи, признаки общей интоксикации, обширные некрозы миндалин. В клинике развилось профузное кровотечение из сосудов шеи в области флегмоны, послужившее причиной смерти.
ВОПРОСЫ: Какое заболевание осложнилось флегмоной шеи? 2) По какому механизму развилось кровотечение?
5. У ребенка 8 лет появились сильные боли при глотании, отек шеи, температура повысилась до 39 0 С. При обследовании обнаружено: трудно отделяемые сероватые пленки на миндалинах, увеличены шейные лимфоузлы, систолический шум в сердце, фибриляция предсердий. Резко выражена общая интоксикация.
ВОПРОСЫ: 1) Какое заболевание развилось у ребенка? 2) Какое осложнение обусловило появление систолического шума, фибриляции предсердий?
6. Девушка 20 лет в детстве перенесла осложненную корь. В настоящее время у нее выраженная сердечно-легочная недостаточность, одышка, пальцы в форме барабанных палочек, ногти в виде часовых стекол, кашель с обильной слизисто-гнойной мокротой (по утрам). При рентгенологическом исследовании определяется резкое расширение бронхов.
ВОПРОСЫ: 1) Какое осложнение развилось вследствие перенесенной в детстве кори? 2) Чем обусловлено развитие легочно-сердечной недостаточности?
Задача № 2. 1) Дифтерия трахеи, 2) Истинный круп, 3) Бронхопневмония за счет присоединения вторичной микрофлоры.
Задача № 3. 1) Дифтерия зева, 2) Дифтеритическое воспаление — разновидность фибринозного.
Задача № 4. 1) Скарлатина, 2) аррозивное.
Задача № 5. 1) Дифтерия зева, 2) альтеративный миокардит.
Задача № 6. 1) Бронхоэктатическая болезнь, 2) за счет формирования легочного сердца.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Для студентов недели бывают четные, нечетные и зачетные. 9155 — 

195.133.146.119 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
Корь — высококонтагиозное вирусное заболевание, характеризующееся интоксикацией; лихорадкой; воспалением слизистых оболочек дыхательных путей, рта, глаз; круп но пяти и стой сыпью на коже с последующим отрубевидным шелушением при ее угасании и наклонностью к осложнениям.
Возбудитель — фильтрующийся вирус, обладающий высокой вирулентностью и летучестью, но малой устойчивостью во внешней среде.
Источник инфекции — больной с конца инкубационного периода до 3-4 дня после появления сыпи (при наличии осложнений — до 10 дней).
Пути передачи — воздушно-капельный и через плаценту, если беременная мать незадолго до родов заболевает корью.
Восприимчивость очень высокая после 3 месяцев жизни (до 3 месяцев у ребенка имеется пассивный иммунитет, полученный от матери).
Иммунитет прочный, но встречаются и повторные случаи заболевания. Патогенез. Вирус обладает тропизмом к эпителию верхних дыхательных путей, пищеварительного тракта, кожи и нервной системы. Поэтому с первых дней наблюдается их полнокровие, инфильтрация и отек вплоть до отека оболочек мозга. Проникая в кровь он вызывает общую интоксикацию и развитие анергии, которая способствует обострению хронических инфекций и возникновению тяжелых осложнений. Доказано также влияние вируса на развитие склерозирующего панэнцефалита. По данным ВОЗ в мире ежегодно умирает около 1 млн. детей от осложнений кори. В РБ в последние годы регистрируются единичные случаи заболевания корью.
Инкубационный период от 7 до 17 дней. При введении гамма-глобулина удлиняется до 21 дня, а по данным некоторых авторов — до 28 дней (не исключены повторные контакты). Клиника. В течении кори выделяют 3 периода: катаральный (продромальный) продолжительностью 3-4 дня, высыпания (3 дня) и реконвалесценции (пигментации) с 3-4 дня высыпания.
Заболевание начинается с повышения темп ер атуры тела до 38-39 и С и выраженных катаральных явлений, которые быстро нарастают в продромальном периоде до обильных выделений из носа; выраженного конъюнктивита с гиперемией слизистой, слезоточением и светобоязнью, а также ларингита с осиплостью голоса, сухим кашлем, переходящим в лающий, хриплый. Может развиться круп, возможен понос (особенно у маленьких детей), чаще в начале периода высыпания. Ребенок плаксив, беспокоен, вял; у старших — разбитость, боли в животе. Характерно появление на мягком и отчасти твердом нёбе энантемы в виде ограниченного количества красных пятнышек размером от булавочной головки до чечевицы на фоне непокрасневшей слизистой. Через сутки они стушевываются на фоне сплошной красноты, а за 1-2 дня до высыпания могут появиться на мягком и твердом небе, дужках и миндалинах (аналог сыпи на коже).
Еще более специфичными для воспаления слизистой рта являются пятна Бель ского-Филатов а-Коплика, располагающиеся против нижних малых коренных зубов, в виде маленьких (с маковое зерно) белесоватых возвышающихся над поверхностью точек, окруженных красным ободком. Они появляются на 2-ой день болезни от нескольких элементов до сотен и более, исчезают через 2-3 дня, оставляя гиперемию и разрыхленность слизистой. Пятна не встречаются при других заболеваниях, поэтому считаются патогномоничным симптомом для ранней диагностики кори.
Период высыпания начинается с усиления катаральных явлений; нового повышения температуры, которая на 2-Зй день, достигнув максимума, снижается почти до нормы неправильным коротким лизисом и этапного появления сыпи на коже. Сыпь обильная вначале в виде мелких точек или папул бледно-розового цвета, при нарастании они сливаются и становятся красными пяти и сто-папулезны ми, достигая 4-5 мм. в диаметре (рис.3).
Она появляется вначале на спинке носа, соседних участках щек, висках и за ушами, затем густо покрывает лицо. Сползая сверху вниз густая сыпь на вторые сутки покрывает туловище и единичные элементы появляются на конечностях; на третьи сутки при снижающейся температуре покрывает конечности, а на лице начинает бледнеть. С исчезновением сыпи красные пятна превращаются в бледно-желтые, не исчезающие при надавливании пальцем. Процесс обратного развития сыпи с переходом в пигментацию повторяет тот же правильный порядок, начиная с лица. Одновременно снижается температура, уменьшаются симптомы интоксикации и катаральные явления. При исчезновении сыпи появляется мелкое отрубевидное шелушение кожи, нарастает утомляемость, вялость, раздражительность, снижается сопротивляемость.
Кроме типичной формы встречаются и атипичные. К ним относятся:
• Митигированная (у привитых, детей раннего возраста и детей, получавших гамма-глобулин, переливание крови или плазмы после 6-го дня инкубационного периода) с удлиненным инкубационным и укороченным катаральным периодом, легким течением и нарушенной этапностью высыпания, возможным отсутствием пятен Бельского-Филатова-Коплика.
• Токсическая с гипертермией, тяжелой интоксикацией, менинго-энцефалитическими явлениями.
• Геморрогическая, протекающая с кровоизлияниями в кожу и слизистые оболочки, гематурией и кровавым стулом.
Тяжелые формы чаще встречаются у грудных детей (после 3 месяцев жизни).
Критериями тяжести течения являются: степень повышения температуры тела, выраженность
катаральных явлений и характер высыпаний.
Осложнения могут быть ранние (обусловлены вирусом) и поздние (в результате присоединения вторичной инфекции) в виде пневмонии, стенозирующего ларингита, отита, абсцесса легкого, стоматита, колита и энтероколита, энцефалита, менингоэнцефалита, энцефаломиелита с нарушением функции тазовых органов и др.
Диагноз подтверждает нарастание титра коревых антител в 4 и болеераз (метод парных сывороток с первым забором крови не позже 3-го дня высыпания); выделение вируса из крови, отделяемого зева или ликвора, РСК, РН. В общем анализе крови-лейкопения, нейтропения, относительный лимфоцитоз, анэозинофилия.
Лечение проводится на дому. Госпитализуруют детей первого года жизни, с тяжелыми и осложненными формами заболевания. Медикаментозное лечение симптоматическое. Обеспечение принципов гигиенического ухода (проветривание, полоскание слизистых рта, туалет кожи и носа). Избегать попадания яркого света на лицо. Пища жидкая и полужидкая, достаточное питье, витаминотерапия (С, А), антигистаминные.
Основной метод профилактики — активная иммунизация в 12 месяцев с последующей ревакцинацией в 6 лет (смотри календарь прививок). Изоляция больного на срок до 5 дней от начала высыпания (до 10 — при наличии осложнений). Контактировавшие разобщаются на 17 дней, при введении иммуноглобулина — на 21 день; всем не болевшим и невакцинированным вводят живую коревую вакцину. Б очаге проводится проветривание и влажная уборка мыльно-содовым раствором.
Ветряная оспа — наиболее контагиозное вирусное заболевание, сопровождающееся повышением температуры и характерной везикулезной сыпью на коже и слизистых, неуправляемое с помощью иммунопрофилактики. Распространенность в РБ составила в 2004 г. 534 случая на 100 тыс. населения (абсолютное количество — 52462). Встречается после 6 мес, максимум заболеваний у детей 2-3 лет.
Возбудитель — ДНК-содержащий вирус с выраженной летучестью (с потоком воздуха распространяется в соседние помещения и по этажам), мало устойчивый во внешней среде. Относится к группе герпесов (герпес — 3, herpes zoster).
Источник инфекции — больные ветряной оспой с 10 дня инкубационного периода до 5 дня с появления последних элементов сыпи и больные опоясывающим лишаем. Путь передачи воздушно-капельный. Входные ворота — слизистая оболочка верхних дыхательных путей.
Патогенез. Вирус обладает тропизмом к эпителию кожи и слизистых оболочек. Проникая из зева по лимфатическим путям в кровь он фиксируется в эпителиальных клетках кожи и слизистых, вызывает их поверхностный (не глубже герминативного слоя) некроз с накоплением межтканевой жидкости и образованием внутриэпидермальных пузырьков различных размеров и стадий развития (полиморфных). Эпителий слизистых легко слущивается и мацерируется, поэтому рано появляются эрозии и изъязвления. Обратное развитие пузырьков идет путем всасывания жидкости с образованием сукой корочки без рубца после ее отпадения.
Иммунитет стойкий, но вирус пожизненно сохраняется в нервных ганглиях и при неблагоприятных воздействиях активизируется, проявляясь в виде опоясывающего лишая. Инкубационный период — 11-21 день.
Клиника. В большинстве случаев заболевание начинается остро — с повышения температуры и высыпания на разных участках кожи (лицо, волосистая поверхность головы, туловище, конечности) и слизистых (рта, глаз, носоглотки, реже — половых органов) сыпи в виде макулопапул (бледно-розовые пятнышки), быстро превращающихся в папулы, а затем — в везикулы (пузырьки) с прозрачным содержимым (рис.5).
Ладони и подошвы остаются интактными. За 1-5 дней до появления сыпи возможны общее недомогание, вялость, беспокойство, субфебрилитет, иногда — рвота и учащенный стул. Пузырьки имеют округлую форму, окружены красным ободком, через 1-2 дня превращаются в корочку. Высыпания происходят волнообразно, с промежутками в 1-2 дня, сопровождаясь новым подьемом температуры и создавая характерный полиморфизм сыпи (макулы, папулы, везикулы, корочки). В противовес натуральной оспе локализация сыпи не имеет избирательности, не оказывает предпочтения лицу, но не щадит живот. При многочисленности высыпаний выражен зуд.
Кроме типичной формы встречаются рудиментарная (единичные высыпания), буллезная (сыпь 2-3 см в диаметре с мутным содержимым), пустулезная (с нагноением везикул), геморрагическая (содержимое в везикуле с кровью), гангренозная (при присоединении бактериальной инфекции) и генерализованная (с поражением висцеральных органов и резкой и нтокс икац и е й).
Осложнения могут быть связаны с действием вируса (пневмония, менигоэнцефалиты, геморрагический нефрит, артриты) и присоединением вторичной инфекции (абсцесс, флегмона, стоматит, лимфаденит, рожистое воспаление, сепсис). Диагностика не вызывает затруднений, иногда используют определение титра антител в крови в динамике болезни и выделение вируса из содержимого пузырьков на культуре клеток тканей. Специфического лечения нет. Рекомендуется хороший уход и гигиеническое содержание больного; симптоматическая терапия; обработка везикул 1-2% раствором анилиновых красок, 5% раствором перманганата калия; полоскание рта, орошение слизистых дезрастворами. В период образования корочек обязательно купание ребенка.
Профилактика: изоляция больного на 9 дней от начала высыпания или до 5 дней после последних свежих элементов; разобщение контактных детей в возрасте до 7 лет на 21 день с ежедневной термометрии и осмотром; тщательное проветривание и влажная уборка помещения мыльно-содовым раствором. При точном установлении времени контакта разрешается карантин с 11 по 21 день.
Имлтрнощнхрилактикя —противоэпидемическое мероприятие, направленное на предупреждение распространения инфекционных болезней путем проведения прививок, создающих в организме искусственный (приобретенный) иммунитет против конкретного возбудителя болезни. Основными вакцинирующими препаратами являются вакцины и анатоксины. Для поддержания определенного уровня антител в организме вакцинные препараты необходимо вводить повторно с определенными интервалами и в определенные сроки. ВОЗ принята «Расширенная программа иммунизации» (РПИ), обязывающая включать в Национальные календари прививки против 6 целевых инфекций (дифтерия, столбняк, коклюш, полиомиелит, корь, туберкулез) и предусмотрена возможность включения в эту программу дополнительных прививок против других инфекционных болезней в соответствии с национальными потребностями каждой страны.
Дифтерия — острое инфекционное заболевание бактериальной природы, характеризующееся фибринозным воспалением в месте внедрения возбудителя и симптомами интоксикации вследствие выделения экзотоксина токсигенными штаммами дифтерийной палочки (согупе bacterium diphteriae).
Возбудитель устойчив в окружающей среде, быстро погибает при кипячении и в дезинфицирующий растворах. Эпидемиол огия.
Источник инфекции — больные, реконвалесценты, бактерионосители. Пути передачи: воздушно-капельный (при кашле, чихании, разговоре); через предметы обихода, инфицированные больным (белье, посуда, игрушки) и пищевые продукты, на которые попали капельки слизи больного. После перенесенного заболевания остается стойкий иммунитет. Проведение массовой активной иммунизации привело к снижению заболеваемости дифтерией и частоты токсигенного бактерионосительства. Однако, в конце 1980-х гт. в Беларуси на фоне снижающегося коллективного антитоксического иммунитета взрослого населения стала увеличиваться заболеваемость дифтерией и возросла циркуляция токсигенного штамма среди населения. Б 1995 году было зарегистрировано наибольшее число заболеваний — 322 (3,1 на 100 тысяч населения). К 2000 году уровень заболеваемости снизился. Б 2004 году отмечено 15 случаев (0,2 на 100 тысяч населения).
Входными воротами инфекции являются слизистые оболочки зева, носа, глаз, половых органов, раневые поверхности кожи и пупочная рана у новорожденных. Патогенез. Основным действующим началом заболевания является экзотоксин. На месте внедрения и размножения бактерий он вызывает некроз клеток, повышенную проницаемость сосудов и выделение фермента тромбокиназы. Под его действием сворачивается пропотевающий сосудистый экссудат (с фибрином), образуя характерный фибринозный налет (дифтеритическое или крупозное воспаление) с отеком окружающих тканей и опасностью механической закупорки дыхательных путей в области гортани наслаивающимися фибринозными пленками (истинный круп), что приводит к удушью (асфиксии). Б процесс вовлекаются регионарные лимфатические узлы. Всасывающийся экзотоксин вызывает общую интоксикацию, поражение сердечно-сосудистой и вегетативной нервной системы (вплоть до паралича сердца), а также надпочечников, почек и развитие п ол ир ад икул о невритов. Инкубационный период от 2 до 10 дней.
Клиника. Варианты клинического течения разнообразны и во многом зависят от возраста ребенка (тяжелее у грудных детей), локализации и протяженности поражения (локализованные и распространенные), наличия интоксикации и от наличия вакцинации у заболевшего (привитой, непривитой).
Б зависимости от локализации процесса выделяют формы:
• дифтерия зева (85-90 % случаев);
• дифтерия редких локализаций: носа, глаз, кожи, половых органов, пупочной ранки, ран;
• комбинированные формы: ротоглотки (зева) и носа, гортани и глаз и т.д. (с указанием распространенности налетов и определением степени токсичности).
Дифтерия у не привитых характеризуется тяжелым течением, высоким удельным весом токсических форм, развитием тяжелых осложнений, появлением комбинированных форм и редких локализаций.
Дифтерия зева может протекать в виде локализованной, распространенной и токсической форм. Начало острое. Температура повышается до 38-39°С, иногда нормальная или субфебрильная. Незначительная интоксикация в виде головной боли, снижения аппетита, недомогания, редко бывает рвота. Местно: небольшая болезненность при глотании, умеренное увеличение регионарных лимфоузлов и их чувствительность при пальпации, неяркое покраснение слизистой, умеренный отек миндалин и дужек и типичные серовато-белые фибринозные налеты на выпуклой поверхности миндалин (см. рис. 1).
В первые часы они имеют вид студенистой, полупрозрачной пленки (паутинообразной сетки), легко снимаются, но быстро появляются вновь. К концу первых, началу вторых суток они становятся плотными, гладкими, спаяны с подлежащей тканью. При попытке их снять обнаженный участок кровоточит и быстро снова покрывается белесовато-серым с оттенком перламутра складчатым фибринозным налетом в виде гребешков. При локализованной форме налет не выходит за пределы миндалины (в виде островков или сплошной пленки). При последнем варианте отечность миндалин и интоксикация выражены больше. При распространенной форме налет переходит с миндалин на дужки, язычок, боковые и задние стенки глотки; больше выражены интоксикация, отек, увеличение лимфоузлов. Токсическая форма характеризуется бурным развитием процесса: лихорадка до 39-40°, выраженная интоксикация (головная боль, озноб, рвота, боли в животе, общая слабость, резкая бледность), быстро нарастающий отек зева: с миндалин на дужки, язычок, мягкое и твердое небо, далее — на паратонзиллярную и подкожную клетчатку области шеи. Степень выраженности отека соответствует степени тяжести токсической дифтерии. Параллельно с отеком увеличиваются и распространяются за пределы миндалин налеты. По степени выраженности отека выделяют субтоксическую форму — отек в пределах подчелюстной области (под регионарными лимфоузлами); и токсическую I степени — отек до средины шеи; П степени — отек до ключицы и Ш степени — отек ниже ключицы (иногда до Ш ребра или подложечной области).
Регионарные лимфоузлы значительно увеличены (достигают при Ш степени размеров куриного яйца), болезненны.
Иногда может развиться и гипертоксическая форма с потерей сознания, многократной рвотой, выраженными гемодинамическими нарушениями и присоединением геморрагического синдрома (носовое кровотечение, кровоизлияния на коже в местах инъекций, пропитывание налетов кровью, желудочное и кишечное кровотечение). Появляются признаки повреждения сердца, почек, надпочечников, печени.
Дифтерия гортани (дифтерийный круп). Часто сочетается с распространенной или токсической дифтерией зева, у не привитых может локализоваться в гортани, минуя зев. Наблюдается чаще у детей от 1 до 3-4 лет. Интоксикация выражена слабо. Тяжесть состояния определяется степенью стеноза гортани (вследствие отека, образования фибринозных пленок и рефлекторного спазма гортани). Характерна определенная последовательность в развитии основных симптомов. В катаральной стадии (1-2 дня) при невысокой температуре появляется прогрессивно нарастающая осиплость голоса. К ней присоединяется грубый «лающий» кашель.
Б последующие 1-2 дня голос становится афоничным, кашель — беззвучным, появляется затрудненное стенотическое дыхание (с удлиненным вдохом, втяжением и напряжением вспомогательной дыхательной мускулатуры). Одновременно усиливается интоксикация и гипоксия. Стенотическая стадия длится от нескольких часов до 2-3 суток. Темпы развития крупа (стеноза) тем быстрее, чем моложе ребенок. Б асфиктической стадии появляются приступы резкого беспокойства, цианоз, усиленное потоотделение, глубокое втяжение уступчивых мест грудной клетки при вдохе, ослабленное дыхание, пароксизмальная тахикардия. Далее беспокойство сменяется сонливостью, сознание затемнено, артериальное давление падает, пульс нитевидный, появляются судороги, наступает остановка сердца. Дифтерия носавстречается редко, преимущественно в очагах дифтерийной инфекции и у детей раннего возраста. Интоксикация почти не выражена. Основные симптомы: сопение носом, гиперемия, отек и кровоточивость слизистой носа; на перегородке носа эрозии, язвочки, фибринозные пленчатые налеты. Кожа вокруг носовых ходов инфильтрирована, раздражена, имеется мокнутие и корочки.
Другие формыдифтерии (глаз, наружных половых органов, кожи, пупочной ранки) встречаются редко у непривитых детей и взрослых, сочетаясь с дифтерией зева и носа. Дифтерияу привитыхпротекаете легкой форме, характеризуется локализацией процесса на небных миндалинах, отсутствием тенденции к распространению, склонностью к самопроизвольному выздоровлению. Б пользу дифтерии свидетельствует пленчатый или островчатый налет фибринозного или частично фибринозного характера на слегка гиперемированных и отечных миндалинах. Он легко снимается без кровоточивости, слабо выражена тенденция к повторному образованию гребешковых и складчатых выпячиваний. Интоксикация и температурная реакция, если и появляются, то кратковременны и почти не сопровождаются бледностью кожных покровов. Улучшение наступает не позже 3-4 дня болезни, очищение зева — к 4-5 дню.
Осложнения обусловлены специфическим действием экзотоксина, наблюдаются чаще при токсических формах в виде раннего (на 5-7 день болезни) и позднего (на 2-3 неделе) миокардита; п ал ир ад икул о невритов с парезами и параличами; токсического нефроза. Диагностика.Предварительный диагноз основывается на клинических данных, определяет необходимость госпитализации с введением противодифтерийной сыворотки или только с наблюдением. Окончательный диагноз устанавливается по результатам наблюдения, бактериологического и серологического обследования (с целью обнаружения коринебактерии слизи из зева и носа, антитоксина и антител в крови).
Лечение.Главным в лечении всех форм дифтерии является нейтрализация дифтерийного токсина противодифтерийной сывороткой (в максимально ранние сроки, в дозе соответственно форме заболевания, по методу Безредко).
Патогенетическая терапия необходима, как правило, при токсических формах дифтерии (дезинтоксикационноя, нормализация гемодинамики, снятие отека мозга и недостаточности коры надпочечников, витамино- и оке иге н отер апия, длительный постельный режим, при необходимости — интубация или трахеостомия).
Профилактика.Основой успешной борьбы с дифтерией является активная иммунизация всех детей (с учетом противопоказаний) с 3-месячного возраста трехкратно (интервалы 1-1,5 мес.) и п о следующая ревакцинация в 1,5; 6; 11 и 16 лет (смотри календарь прививок). Больные подлежат госпитализации. Обязательна заключительная дизинфекция в очаге. Контактные разобщаются на 7 дней с осмотрами дважды в день, термометрией, однократным бактериологическим обследованием и осмотром лор-врача. Бактерионосители санируются в стационаре. Дети с подошедшим сроком иммунизации — вакцинируются. У ранее вакцинированных проводится контроль иммунитета.
Скарлатина — острое инфекционное заболевание, проявляющееся интоксикацией, ангиной с регионарным лимфаденитом, мелкоточечной сыпью на коже и наклонностью к осложнениям. Б 2004 году в РБ зарегистрировано 2904 случая или 29,6 на 100 тысяч населения. Чаще болеют дети от 2 до 10 лет.
Возбудитель заболевания — в-гемолитический стрептококк группы А, устойчив во внешней среде, длительно сохраняется в пищевых продуктах (молоко, мороженное, крем кондитерских изделий и др.).
Источник инфекции — больной стрептококковым заболеванием (скарлатина, рожистое воспаление и др.), реже — бактерионоситель.
Путь передачи — воздушно-капельный, реже — предметы обихода (игрушки, одежда больных) и продукты. Входные ворота — небные миндалины, у детей раннего возраста — слизистая оболочка дыхательных путей и глоточная миндалина; реже — раневая и ожоговая поверхность. Инкубационный период 2-7 дней.
Патогенез. На месте внедрения стрептококк вызывает воспалительный очаг в виде ангины, лимфаденита, иногда отита. Выделяемый им экзотоксин приводит к общей интоксикации; избирательному поражению вегетативной нервной системы, паренхимы внутренних органов и мельчайших сосудов кожи в виде их расширения, порозности и ломкости. Появляются гиперемия, мелко пяти и стая сыпь и петехиальные мелкоточные кровоизлияния. Термостабильная фракция экзотоксина сенсибилизирует организм, в связи с чем на 2-3 неделе возможно развитие нефрита, миокардита и поражение суставов. Иммунитет стойкий, иногда наблюдаются повторные заболевания.
Клиническая картина развивается быстро: подъем температуры тела, симптомы интоксикации (слабость, недомогание, головная боль, часто — рвота), выраженность которых соответствует тяжести заболевания. Им сопутствует синдром ангины (патогномоничный и постоянный): катаральной, фолликулярной, лакунарной или некротической с характерной гиперемией зева, доходящей до слизистой твердого неба — «пылающий зев», увеличением и болезненностью регионарных лимфоузлов.
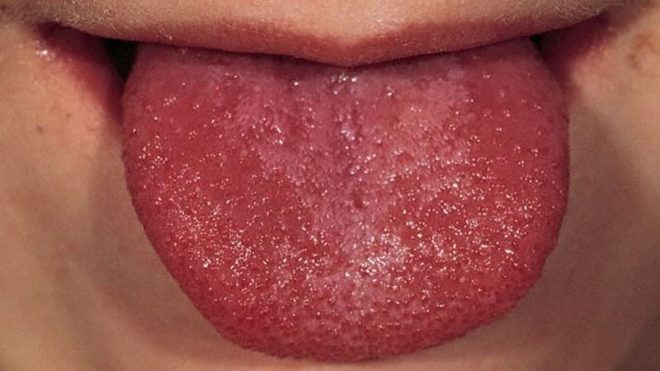
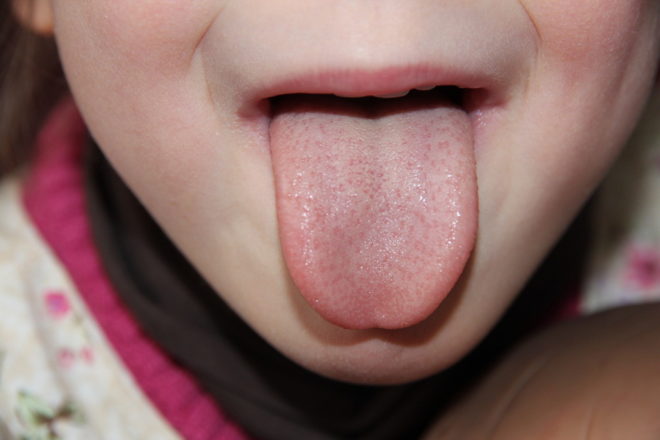
Наиболее типичным симптомом является мелкоточечная на гиперемированном фоне, слегка возвышающаяся над уровнем кожи («шагреневая кожа») сыпь. Она появляется в первые, реже вторые сутки, локализуется на лице, шее, груди, спине, сгибательных поверхностях конечностей. Более густо розеолы расположены в подмышечных ямках, локтевых, паховых и подколенных сгибах. Язык вначале обложен белым налетом, с 3-4 дня очищается и напоминает зрелую малину.
Типичны для скрлатины также сухость кожи, зуд, белый дермографизм и появление после исчезновения сыпи пластинчатого шелушения на ладонях, пальцах рук и стоп. На туловище — шелушение отрубевидное. Б анализах крови — лейкоцитоз, нейтрофилез, эозинофилия и ускоренная СОЭ.
По тяжести течения скарлатина может быть легкой (субфебрильная температура, слабая интоксикация, ангина — катаральная, сыпь умеренная); среднетяжелой (температура до 39°С, ангина с элементами некроза, рвота и головная боль, яркая и обильная сыпь) и тяжелой (по типу токсической и септической). Выделяют также стертую, ожоговую и раневую формы. Лечение проводится дома, госпитализируют детей с тяжелыми и осложненными формами, а также по эп ид показаниям. Используют антибиотики пенициллинового ряда, эритромицин, линкомицин, клиндомицин или бисептол. Показаны десенсибилизирующие и укрепляющие сосудистую стенку препараты, соблюдение санитарно-гигиенических мероприятий и контроль появления возможных осложнений.
Профилактика. Изоляция больных на 10 дней с момента заболевания, допуск в коллектив не ранее 22 дня после анализа крови, мочи и ЭКГ. Детям до 8 летнего возраста, контактировавшим с больным, устанавливают карантин на 7 дней с момента изоляции больного или на 17 дней при его оставлении на дому с ежедневной термометрией, осмотром кожи и слизистых. Такому же наблюдению подлежат старшие дети и взрослые, работающие в ДДУ, хирургическом и акушерском стационарах, молочной промышленности. Б очаге проводят проветривание, влажную уборку мыльно-содовым раствором.
источник
Скарлатина представляет собой инфекционное заболевание, которое при течении в организме развивает септические, токсические и аллергические реакции. Вызывается бета-гемолитическим стрептококком группы А.
Развитие в основном наблюдается у детей в возрасте от 3 до 8 лет и передаётся воздушно-капельным способом. Характерными симптомами скарлатины являются возникновение сыпи, признаки интоксикации, жар, поражение зева.
Чем меньше возраст человека, тем больше распространяется болезнь по организму. Она опасна своими осложнениями и именно поэтому необходимо предупредить её развитие вовремя, для этого можно сделать прививку от скарлатины, но специальной вакцины для этого не разработано.
Для детей без серьёзных заболеваний и с нормальной массой тела вакцинация от различных, опасных инфекций проводится практически в первые дни жизни. Проведение вакцинации и ревакцинации в определённые периоды позволяет защитить организм на всю оставшуюся жизнь либо в случае развития заболевания, оно будет протекать в лёгкой форме без осложнений.
Новорожденным детям обязательно делают в роддоме такие прививки:
- от гепатита В – проводится в первые 12-24 часов после рождения ребёнка. Применяют такие вакцины: Эувакс В, Регевак, Энджерикс Б, Комбитех;
- против туберкулёза БЦЖ (или БЦЖ-м) – проводится в первые 7 дней жизни ребёнка.
Плановые прививки для младенцев:
- Вторая вакцинация от гепатита В. Назначается в первый месяц жизни ребёнка. Вакцины те же, что и при первом прививании.
- Вакцина от полиомиелита, столбняка, коклюша и дифтерии проводится в три месяца. Применяют такие вакцины: АКДС, Акт-Хиб, Инфанрикс, Хиберикс, Пентаксим, комбитех, Эувакс, регевак, Энджерикс Б.
- В 4-5 месяцев проводится вторая вакцинация от полиомиелита, коклюша, столбняка и дифтерии.
- Третья вакцинация от полиомиелита, коклюша, дифтерии и гепатита Б назначается в 6 месяцев. Препараты аналогичны предыдущим прививаниям.
- Первое прививание от кори, паротита, краснухи проводят в 12 месяцев. Применяют Приорикс, ЖПВ, Рудивакс, ЖКВ.
- Четвёртая вакцинация от гепатита В приходится на 12 месяц жизни. Препараты неизменны.
После года назначают следующие вакцины:
- В 18 месяцев проводится ревакцинация от дифтерии, столбняка, гемофильной инфекции, коклюша, полиомиелита. Применяют АКДС, Пентаксим, ОПВ, Акт-Хиб, Хиберикс.
- В 20 месяцев проводится вторая ревакцинация препаратом ОПВ от полиомиелита.
- В возрасте 6 лет повторно прививают от краснухи, кори и паротита. Препараты используются те же.
- Детям в 7 лет проводят вторую ревакцинацию от столбняка, дифтерии и первую от туберкулёза. Используют АДС-м и БЦЖ-м.
- В 13-14 лет проводится третья вакцинация столбняка, туберкулёза, дифтерии и полиомиелита. Применяют ОПВ, БЦЖ, АДС-м.
- В 15-17 лет проводят иммунизацию от кори.
- Взрослых против дифтерии и столбняка прививают средством АДС-м.
Развитие скарлатины происходит из-за стрептококковых бактерий, которые, оседая в горле ребёнка, локализуются на миндалинах. Так они начинают свою деятельность, стремительно размножаясь и выделяя токсины.
В настоящее время нет специально разработанной вакцины против скарлатины. Это объясняется следующими причинами:
- У большей части детей течение скарлатины проходит в лёгкой форме, вызывая незначительные симптомы заболевания.
- При лечении болезни антибиотиками риск возникновения различных осложнений приравнивается к нулю.
- Процент летальности от скарлатины намного ниже гриппа.
Исходя из этого в разработке и проведении вакцинации нет особой необходимости как для детей, так и для взрослых. Тем более что это создаёт большую нагрузку на организм ребёнка, что в свою очередь, может спровоцировать различные осложнения либо развить индивидуальные реакции.
Специальной вакцины от скарлатины не разработано, но есть препараты, под действием которых иммунная система продуцирует выработку специфических антител, на вторжение патогенных возбудителей скарлатины.

Применение наиболее эффективно в случае неспособности организма самостоятельно выработать необходимый объём антител.
Базой данного средства является ослабленный токсин, который способствует активизации работы иммунной системы у больного скарлатиной ребёнка. Средство может быть назначено в случае контактирования с инфицированными.
Данное средство направлено на профилактику заболевания. Может быть применимо как орально, так и в виде компрессов для повышения иммунитета.

Причиной сложившейся ситуации стало то, что лекарство воздействовало только на определённые группы стрептококков, а не как планировалось на все, вследствие чего риск заражения оставался прежним.
Также проведение прививки несло вред организму ребёнка и пагубно отражалось на его самочувствии, сопровождаясь различными осложнениями других органов. По причине различных осложнений специалисты не рекомендуют делать прививку от скарлатины здоровым детям.
Если рассматривать вакцину от скарлатины, то срок её действия недостаточно длительный, а проведение процедуры каждые 2-3 года не будет возможным, так как могут развиться различные процессы, воздействующие негативно на внутренние органы ребёнка.
В случае однократного перенесения заболевания организм получает полный иммунитет от скарлатины и повторно заразиться ею не может. Тем не менее в медицине были зарегистрированы повторные эпизоды заболевания скарлатиной, но подобные ситуации происходят крайне редко. Поэтому после перенесённой инфекции вакцинация назначается только в случае крайней необходимости.
Для предотвращения возникновения скарлатины специалисты рекомендуют чаще гулять на свежем воздухе и периодически проветривать помещение с проведением влажной уборки, а также следить за чистотой одежды и самого ребёнка.
Для профилактики массового развития скарлатины врачи рекомендуют:
- Изолировать заболевшего ребёнка в домашних либо больничных условиях на 10 дней для того, чтобы избежать заражения других людей.
- Посещение школы либо детского сада допускается только на 23 день с момента начала заболевания.
- В случае контакта с больными рекомендуется ввести 2-6 миллилитров гамма-глобулина.
- Если заболевший учится в 1-2 классе школы в некоторых случаях для остальных учеников объявляют карантин на 7 дней.
Прививание от скарлатины в современной медицине не является обязательным. Обусловлено это несколькими факторами, среди которых: отсутствие существующей эффективной вакцины, развитие осложнений, малый срок действия.
Скарлатина в большинстве случаев протекает и переносится достаточно легко при своевременном обращении к врачу и грамотном подборе терапии, а после выздоровления иммунитет вырабатывает постоянную защиту от повторного заражения.
источник
Дифтерийная ангина — очень тяжелое заболевание — характеризуется появлением \на гиперемированной и припухшей поверхности небных миндалин толстьгу грячн»-^рнх пленрк (нередко с примесью желтого, или зеленоватого оттенка), распространяющихся за пределы миндалин: на небные лу_/к^иа_мягк.ое. не_-бо, язычок, заднюю стенку глохки. Пленки с трудом снимаются, при попытке, их .удаления обычна образуется кровоточащая по-.верхшклъ. Отмечается припухлость лимфа i ичеч кнх учло» шеи, а при токсических формах — отек щепной клетчатки и тканей п об-ласти зеваТ Дифтерия, сопровождаясь сильной интоксикацией, отличается от_острьу^.первичных тонзиллитов (в частности, от ла-кунарноТГ ангины) более или менее выраженной адинамией и обычно сравнительно низкой температурой.
Среди периферических дифтерийных параличей, наблюдающихся не в начале заболевания, а в более поздние сроки, раньше всего появляется паралич_мягкого неба. При этом подвижность мягкого неба нарушается, пища JLpjjT^OTai^Hjnjna^aeT в нос^£о-лос приобретает «Гнусавый оттенок (открытая гнусавость — rhi-«noTaTiaap
e»fta)7 ь некоторых случаях поражение миндалин при дифтерии может ограничиваться изменениями, типичными для катаральной ангины (катаральная форма дифтерийной ангины).
Бактериологическое исследование .6 случае дифтерийной ангины обнаруживает палочку Клебса — Леффлера «(Corynebacteriumdiphtheriae). Материал для исследования целесообразно брать не только из jjMSJjjtJJQJ* из ткани, расположенной под налетом.
Скарлатинозная ангина. Является характерным симптомом: скарлатины в ее типичной форме. В первые часы заболевания отмечается яркая гиперемия слизистой оболочки глотки соответственно расположению миндалин, небных дужек и мягкого неба с резкой границей по краю твердого неба Эта вазомоторная реакция («скарлатинозная энантема») исчезает на вторые сутки, уступая место более стойким изменениям лимфаденоидного глоточного кольца, в огромном большинстве случаев небных миндалин. Изменения могут быть различными — от катаральной до гангренозно-геморрагической ангины. Характерной для скарлатины, однако, является некротическая форма.
Всем больным ангиной производят общий анализ крови и» анализ мочи, при наличии же пленчатого налета — посев слизи или налета с миндалин для исключения дифтерии.
В процессе лечения исследуют состояние внутренних органов,, обращают внимание па отправление кишечника, при надобности назначают клизмы или слабительные средства.
Диета должна быть легкоусвояемой, нераздражающей, преимущественно молочно-растительной, богатой витаминами, особенно С и груп_пы_В. Для дезинтоксикации рекомендуется обильное питьё: теплый сладкий чай с лимоном, ягодными сиропами^ подогретые фруктовые соки, минеральные воды.
Из этиогропных препаратов при ангине лучшими являются
антибиотики пениниллинопого ряла—бензилпенициллиц, оксацнллин, бициллин. Эти антибиотики особенно активно подавляют к разрушают штаммы р-гемолитического стрептококка группы А -самого частого возбудителя. G?
Наиболее эффективно лечение по схеме: внутримышечно бен-зилпенициллнч но 300 000 ЕД через 4 ч в течение 3—5 сут с последующим очпократным введением ,1 200 000 ЕД бициллшПРЗ’ 1лли1
50б000 ЕД бициллина-5. Высокоэффективно лечение и по-такой схеме: внутримышечно бензилгш1 и ци ллин в той же дозе в течение 5 сут, затем оксациллин по 0,75 г 4 раза в день — 5 сут.
Если при указанном лечении в течение 3—4 сут выраженного клинического эффекта не наблюдается, следует считать, что у больного не стрел тдкркщнзая^ а стафилококковая ангина, и назначить антибиотики-макролиды, предпочтительно эгжт£ощшдн по 0,4 г через каждые_6_ч^ течение 5 jcy_T. Использование эритромицина целесообразно и тогда, когда убольного имеется аллергия к антибиотикам пенициллинового ряда.
Сульфаниламидные препараты и тетрациклины при ангинах м алоэффектнвны.
При противопоказаниях к антибиотикотерапии рекомендуется применять аэрозоли диоксидина (диоксизоль) —4 раза в_^:утки в течение 5—7 дней (препарат наносят поочередно на правую й левую небные миндалины). Назначают фарингосепт в виде «пер-лингвальных» таблеток (по 3—5 таблеток в день в течение 3— 4 дней). Целесообразна гипосеисибилизирующая терапия.
М|^що_применяют тепло в виде сухой ватно-марлевой повязки, согревающих компрессов_па_ область шеи^оаэбешю заче-люстпых лимфатических узлов. При резко выраженном регионарном лимфадените назначают микроволновую терапию или токи УВЧ.
В зависимости от выраженности тех или иных симптомов при ангинах назначают жаропонижающие, обезболивающие, снотворные средства. Полезно применение салицилатов и препаратов пиразолоновой группы (амидопирин, анальгин, баралгин).
Дата добавления: 2018-02-18 ; просмотров: 317 ; ЗАКАЗАТЬ РАБОТУ
источник
Скарлатина – острое инфекционное заболевание, которое вызывается бета-гемолитическим стрептококком группы В и может поражать пациентов разного возраста. Чаще всего болезнь диагностируется у малышей в возрасте до восьми лет, имеющих несформированную иммунную систему и постоянно пребывающих в контакте с другими детьми. Об эпидемиях скарлатины медики в последние годы не говорят, поскольку они просто не регистрируются. В редких случаях возможно массовое поражение населения. Оно имеет место преимущественно в детских коллективах или в стенах одного учебного заведения.
Здоровый организм достаточно легко переносит скарлатинозную инфекцию. Осложнения у детей и взрослых возникают чрезвычайно редко, а смертность имеет минимальные показатели. Несмотря на это, некоторые родители, беспокоясь о здоровье своих малышей, спрашивают, существует ли прививка против скарлатины и является ли такая вакцинация надежным средством профилактики заболевания.
В настоящее время частичная или поголовная иммунизация населения – это один из основных методов профилактики серьезных инфекционных болезней у взрослых пациентов и их детей. Прививки от опасных для жизни ребенка заболеваний начинают делать с первого дня его жизни. Младенцев с нормальной массой тела и без сложных дефектов развития или тяжелых форм патологии со стороны висцеральных органов вакцинируют в соответствии с национальным календарем прививок от туберкулеза, столбняка, коклюша, дифтерии, кори, гепатита В, краснухи. Показано вводить вакцину против гепатита В новорожденным сразу после рождения, а туберкулез прививать на третий день жизни.
Вирусы, от которых делают прививки, имеют высочайший уровень смертности и частенько сопровождаются осложнениями. Первичное введение вакцинных препаратов с последующей ревакцинацией позволяет создать адекватный иммунный ответ организма на контакт с возбудителями, тем самым защитив малыша от инфицирования. Привитые детки полностью защищены от смертельных заболеваний. Даже когда заражение все-таки произошло, заболевание будет протекать очень мягко и в легкой форме, не вызывая развития ухудшений.
Первая вакцина скарлатины появилась еще в начале минувшего столетия. Она содержала ослабленные возбудители и их токсины. В 20-е годы 20-го столетия ученые предложили увеличить дозу стрептококковых токсинов в медикаменте, а еще через два десятилетия – очищать его гидроокисью алюминия. Годами позже была предложена вакцинация детей вакциной, содержащей только скарлатинозный и дифтерийный токсин. Суспензию ввели нескольким сотням пациентов, но результат сложно было назвать положительным. Новая прививочная суспензия имела ряд недостатков:
- существенное количество нежелательных реакций;
- недостаточность для образования надежного иммунитета однократного применения раствора;
- низкая эффективность.
С началом эры антибиотиков острая потребность в изобретении вакцины скарлатины отпала сама собой. Оказалось, что стрептококковые микроорганизмы (включая возбудителей скарлатины) очень восприимчивы к пенициллинам. Сегодня заболевание при адекватной антибиотикотерапии проходит без последствий за 3-5 дней. Поэтому прививка скарлатины утратила свою значительность.
Прививку скарлатины в детской поликлинике сейчас не делают. Она не входит в обязательный график вакцинации, и ее невозможно найти в свободной продаже в сети аптек. Причина этого явления известна. Прививки скарлатины просто не существует, то есть, нет такой вакцины, стимулирующей выработку специфической протекции против вируса. Разработки схожих иммунных препаратов уже давно не ведутся.
Главные причины для отказа от противоскарлатинозной иммунизации:
- для скарлатинозной ангины характерно легкое течение и практическое отсутствие документально подтвержденных осложнений;
- симптомы инфекционного процесса проходят за несколько дней, если правильно лечиться антибиотиками и соблюдать все рекомендации врачей;
- это болезнь с низким уровнем летальности (к слову, сезонный грипп уносит намного больше жизней, чем скарлатина);
- заразить скарлатиной ребенка до 12 месяцев, пребывающего на грудном вскармливании невозможно, так как он получает защитные антитела с молоком матери.
Ученые полностью прекратили разработку вакцинного средства для иммунопрофилактики скарлатины. Они убеждены, что в ее введении нет острой необходимости, так как болезнь не несет в себе угрозы для жизни людей. Кроме этого, любая вакцинация – дополнительная нагрузка на иммунную сферу человека, поэтому не стоит лишний раз подвергать ее стрессу.
Даже если было принято решение по использованию вакцинного раствора, нужно помнить, что он действует недолго. Скорее всего, до достижения возраста десяти лет ребенку понадобится несколько профилактических уколов. И каждый раз такая процедура станет настоящим испытанием для иммунитета, увеличивая риски появления последствий. Немаловажным считается факт, что у переболевшего заболеванием малыша происходит выработка стойких антител, то есть, формируется длительный иммунитет, которого может быть достаточно на всю жизнь.
Скарлатина не относится к инфекциям со статусом особо опасных патологий. Несмотря на этот факт, эпидемиологи продолжают настаивать на иммунопрофилактических мероприятиях, главная цель которых — это обезвреживание возбудителей. Инфекционисты склонны думать, что только введение карантина в детских учреждениях, где регистрируются вспышки эпидемиологического процесса, могут остановить распространение инфекционных агентов и предупредить инфицирование здоровых детей.
В случае, когда в дошкольном учреждении или школе было выявлено больного скарлатиной ребенка, в нем немедленно вводится карантин. Ответственность за организацию и выполнение мероприятия несет директор, руководитель и представитель медицинского персонала. Чтобы не допустить распространение болезненного процесса, нужно придерживаться карантинных мероприятий:
- Заболевшим запрещают посещение детского сада, школы на протяжении 21 дня от начала появления ранних симптомов. Первые три недели болезни описываются в научной литературе как самые опасные для его окружения. В это время больной продолжает выделять микробы в окружающую среду.
- Все ученики перед началом занятий должны проходить первичное медицинское обследование, при котором медсестра оценивает общее состояние их здоровья, измеряет температуру, выслушивает жалобы и проводит осмотр кожи, слизистых оболочек ротовой полости, естественных кожных складок.
- Во всех помещениях несколько раз в день важно проводить влажную уборку с протиранием игрушек, предметов интерьера, мебели мочалкой, смоченной в дезинфицирующем растворе.
- Мягкие плюшевые игрушки на период карантина выносят из комнат, ковры снимают и проветривают на улице, предварительно обработав их антисептическими средствами.
- Можно для комплексной и надежной дезинфекции сдать игрушки и ковровые покрытия в химчистку, что позволит полностью избавиться от болезнетворных бактерий.
При любой форме течения скарлатины нужно поместить больного в бокс стационарного отделения или обеспечить ему изолированный условия на дому. Если при лечении малыша на дому у него возникли признаки ухудшения болезненного состояния, тогда его необходимо немедленно госпитализировать.
Что кроется за словосочетанием карантин на дому? Под этим понятием подразумевают помещение заболевшего в отдельную комнату с выделением ему отдельных гигиенических средств, предметов посуды, полотенца, постельного белья и т.п. Одежду больного при стирке обязательно нужно кипятить, а потом проглаживать утюгом. Такие вещи нельзя стирать вместе с одеждой здоровых членов семьи, чтобы не подвергать их риску заражения.
Соблюдение домашнего карантина включает ряд правил:
- заболевший ребенок не должен контактировать с другими родственниками, особенно, если речь идет о детках первых трех лет;
- ухаживать за больным должен только один член семейства;
- первую неделю показан постельный режим, а спустя семь суток больному можно вставать и передвигаться по комнате;
- нельзя заставлять заболевшего много кушать, так как это может спровоцировать рвоту;
- малыша рекомендуется часто поить, что поможет уменьшить симптомы интоксикации;
- в рацион питания вводятся молочные продукты, перетертые супы, овощное пюре, мясной паштет, отвар шиповника, фрукты и ягоды;
- лечение на практике реализуется при участии специалистов терапевтического, педиатрического профиля и инфекционистов;
- нельзя заниматься самолечением, народной медициной, целительством.
Карантин при скарлатине длится не более 10 суток. По его окончанию сорванцу нельзя ходить в детсад или школу еще 11 дней. Подобная мера позволяет избежать распространения бактериальной инфекции в коллективе, которая передается воздушно-капельным путем. Дети, имевшие контакт с инфекцией, наблюдаются врачами. Для них организовывается карантин, продолжительностью семь суток. Важно понимать, что малыши с ослабленным иммунитетом могут заболеть повторно, если вступят в контакт с больным человеком.
Скарлатина не так опасна, как ряд заболеваний вирусного происхождения. Поэтому предупредить эпидемию помогут элементарные правила соблюдения личной гигиены, как частое мытье рук, сбалансированное питание, избегание переохлаждений. От скарлатины в современной лечебной практике не прививают. Терапия состояния недопустима без антибактериальных медикаментозных форм, которые, уничтожая патогенные бактерии, позволяют больному восстанавливаться быстрее. При отказе от антибиотиков, болезнь приведет к осложнениям:
- ревматизм сердца;
- поражение почек – гломерулонефрит;
- другие аутоиммунные заболевания внутренних органов и суставов.
Курс антибактериальной и восстанавливающей терапии длится около десяти суток и позволяет полностью вернуть ребенка к здоровому образу жизни. Вследствие этого у вакцинированных пациентов формируется стойкая иммунная защита.
В случае превышения эпидемиологических показателей заболеваемости в стране специалисты могут назначать уязвимым категориям граждан инъекции антибактериальным средством, который разработан для предотвращения размножения попавших в организм микробных тел. Таким антибиотиком является бициллин, относящийся к группе пенициллинов с пролонгированным действием.
Бициллинопрофилактика не относится к числу обязательных мероприятий. Целесообразность такой дополнительной защиты имеет право только лечащий врач. Согласно официальной статистике, такая мера назначается преимущественно детям младшего возраста с высоким уровнем аллергизации организма. Именно у таких малышей скарлатинозное воспаление часто приводит к возникновению осложнений в виде аутоиммунных реакций, в частности, ревматизму или ревматоидному артриту.
Главное медицинское показание к введению бициллина при скарлатинозном поражении – это повышенный риск распространения возбудителей на сердечную мышцу с формированием ревматоидного ее воспаления, а также сепсиса, гнойного отита, флегмоны. При таком варианте развития событий бициллин на протяжении продолжительного периода продолжает уничтожение и подавление возбудителей. Медикамент циркулирует в крови до 5 недель, а поэтому способен предотвратить даже поздние осложнения.
Как и большинство других антибиотиков пенициллинового ряда, бициллин может стать причиной появления аллергических реакций. Распространенными среди них являются кожные зудящие высыпания. Основными противопоказаниями к бициллинопрофилактике значатся бронхиальная астма, повышенная гиперчувствительность к компонентам средства, ангионевротический отек, сенная лихорадка.
Прививки именно от стрептококковой скарлатины не существует, но это не подразумевает, что врачи нового поколения не умеют оперировать лекарственными средствами, защищающими пациентов от инфицирования. В качестве прививки скарлатины сейчас используют ряд средств биогенного происхождения:
- полиспецифичный иммуноглобулин G;
- пиобактериофаг поливалентный (секстафаг);
- стрептококковый анатоксин.
Полиспецифичный иммуноглобулиновый комплекс синтезируют из кровяных телец, полученных при взятии донорского материала. Вакцинация проводится пациентам, находящимся в зоне риска инфицирования, при условии, что их организм не способен к выработке собственных защитных антител. Этот вариант прививки хорошо подходит для создания пассивного иммунитета после введения уже готовых иммунных телец. Иммуноглобулин хорошо переносится пациентами. Он практически не имеет противопоказаний. Препарат не назначают в случаях:
- повышенная чувствительность к компонентам раствора;
- аллергия на белковые препараты крови;
- существенное снижение количества тромбоцитов в сыворотке;
- возраст до трех месяцев.
Суспензию иммуноглобулинов с осторожностью назначают беременным женщинам и кормящим матерям. Достаточно редко такая терапия ведет к развитию нежелательных проявлений с повышением температуры тела и ознобом, болезненными ощущениями в области поясницы, болью в месте укола, образованием плотного инфильтрата. В эпизодических случаях регистрируются артралгии, анафилактический шок, резкое снижение артериального давления.
Секстафаг – это эффективный медикамент для профилактики и лечения болезней, вызванных стрептококками и иными микробными агентами. Он может быть назначен в виде монотерапии или при комплексной терапии. Средство стимулирует укрепление иммунной функции и применяется перорально, инъекционно или локально в виде закапывания глаз, компрессов. Проведя ряд тестирований и исследований, ученым удалось подтвердить абсолютную безопасность биологического препарата для здоровья. Это дало основания констатировать факт практически полного отсутствия противопоказаний к применению биосуспензии.
Единственным ограничением для прививания пациентов секстафагом является непереносимость одного или нескольких компонентов прививки. При подозрении на индивидуальную непереносимость вакцины ребенка сразу после манипуляции отпускать домой не рекомендуют. Таких детей наблюдают в стенах медицинского учреждения в течение 1-1,5 часов. Подобные мероприятия необходимы для своевременной диагностики побочных реакций и аллергий, в частности, крапивницы, анафилаксии.
В период эпидемии или после контакта особы с инфицированным, секстафаг назначается внутрь по три раза в сутки на протяжении 7-14 дней. Важно помнить, что этот биопрепарат не влияет на образование специфического иммунитета, а только повышает опорность к инфекциям. Поэтому после его использования нет абсолютной гарантии, что заражение не произойдет.
Токсин Дика или анатоксин стрептококков – это биопрепарат, главной функцией которого является стимуляция выработки антител к вирусам. Он представляет собой обезвреженный токсин с ослабленным действием, не способный вызывать полноценную болезнь со всеми ее проявлениями. Анатоксин принято вводить подкожно в подлопаточной зоне. Его применяют в качестве лечебной меры, но чаще для профилактики патологии. Раствор вводят только после контакта потенциального больного с инфицированным лицом.
Иммунизация от скарлатины сегодня не является обязательной. Процедура не всегда приводит к ожидаемому результату, но часто сопровождается побочными проявлениями с ухудшением состояния. Учитывая риски, даже медики не могут советовать иммунопрофилактические противоскарлатинозные средства. Потому, когда Вам предлагают в садике или школе сделать малышу такую прививку, можете смело от нее отказываться.
источник
Инфекционные детские болезни, такие как корь, коклюш, ветряная оспа, свинка, скарлатина и т. д., не представляют значительной опасности для детей.
Известно, что грудные дети, питающиеся материнским молоком, реже болеют такими инфекциями. Например, грудной ребенок не заболеет корью, если мама когда-то перенесла корь, но может заболеть коклюшем, даже если эта болезнь была у его матери в детстве. Поэтому грудничков надо тщательно оберегать от контакта с лицами, страдающими инфекционными заболеваниями. Для этого нужно знать способы распространения инфекции и меры профилактики заражения.
Как распространяются инфекционные болезни?
Причиной развития инфекционного заболевания являются бактерии или более мелкие микроорганизмы — вирусы. Обычно вирусная инфекция передается непосредственно при контакте с инфицированным человеком. Но не только человек может стать разносчиком заболевания, часто его переносят мухи, тараканы и другие насекомые. Таким образом вирусы распространяются не только в воздухе, но и на одежде и других предметах пользования инфицированного человека. Заражение может произойти не только путем непосредственного контакта с больным при разговоре, но и при соприкосновении с его вещами, а также если находиться в одной комнате с зараженным. Стоит опасаться не только личного общения с инфицированным, но стараться избегать заходить в квартиру больного, особенно это касается мам, имеющих малышей. Что же родители должны предпринять, чтобы уберечь дитя от заболевания? Прежде всего, больного следует изолировать и исключить всякий контакт его с грудным ребенком. Мама малыша тоже не должна общаться с больным, иначе непроизвольно становится передатчиком болезни.
Родителям грудного ребенка не стоит делать визиты в дома, зная, что там кто-то из членов семьи болеет инфекционным заболеванием. Эти же рекомендации следует применять и при посещении общественных учреждений, например, поликлиники, магазина и т. п., особенно в периоды эпидемических вспышек заболевания.
Корь — инфекционная болезнь, вызываемая вирусом, которая является достаточно распространенной среди детей начиная с годовалого возраста. Вспышки заболевания корью наиболее часто отмечаются весной или во время эпидемий.
Первые симптомы кори обычно появляются через 10-15 дней после заражения. Сначала корь протекает, как простуда в тяжелой форме, постепенно усиливающаяся. В это время появляется насморк, сильный сухой и частый кашель, охриплость голоса, воспаляется слизистая оболочка полости рта, температура поднимается до высоких цифр. Воспаление слизистой оболочки глаз проявляется их покраснением и слезотечением. Если оттянуть веко, то можно увидеть, что внутри оно интенсивного красного цвета. Такие симптомы, особенно во время эпидемии, дают основание думать, что это корь.
Сыпь появляется через 3-4 дня после начала заболевания. Сначала появляются неопределенные розовые пятна за ушами, в области лица, на конечностях, а затем распространяются по всему телу, становясь больше и темнее. За день до сыпи можно наблюдать в глубине рта, со стороны щек около места нижних коренных зубов появление крошечных белых пятен, окруженных краснотой. Сыпь обычно проявляется в течение 1-2 дней, при этом температура держится очень высокая. А малыш тем временем продолжает сильно кашлять и, несмотря на лекарства, чувствует себя очень плохо. Если корь проходит без осложнений, то через 2 дня после появления сыпи температура начинает снижаться, через 4-5 дней сыпь постепенно проходит; затем выздоровление наступает быстро.
Если после некоторого снижения температура поднимается вновь, а малыш чувствует себя все хуже и хуже, значит, корь дала осложнение. После нее часто бывают ушные абсцессы, бронхит, воспаление легких, хотя в настоящее время такие последствия наблюдаются редко. Но, тем не менее, они возможны, особенно у ослабленных детей.
Пока держится температура, малыш почти ничего не ест. Не отказывается только от жидкой пищи. Поэтому ему нужно больше давать питья, теплого чая, молока, овощных и фруктовых соков, богатых витаминами.
Во время болезни, особенно при высокой температуре, больному ребенку назначается исключительно пастельный режим, но уже спустя два дня после стойкого понижения температуры ему можно вставать. Вполне безопасным будет разрешить малышу и поиграть с детьми уже через неделю после появления сыпи, при условии, что кашель и другие симптомы болезни прошли.
Ребенок заразен в основном до появления у него сыпи, поэтому при первых признаках заболевания ребенка необходимо изолировать от других детей. Существуют высокоэффективные противокоревые прививки, которые начинают делать ребятишкам в 12-14-месячном возрасте. Почему не раньше? Потому что в первые месяцы жизни дети обычно не болеют корью, так как материнские антитела предохраняют их от заболевания. Введение вакцины, причем достаточно одной инъекции, обеспечивает профилактику заболевания на протяжении длительного времени, хотя сама прививка может вызвать некоторое повышение температуры тела. Вакцинация не является обязательной, однако она рекомендуется, особенно ослабленным детям, подверженным респираторным заболеваниям.
Предохранительная прививка быстро обеспечивает защиту организма. Если вакцина введена в течение 5 дней после контакта с больным корью, она способна предотвратить заболевание, поскольку действует значительно быстрее вируса кори.
С целью предупреждения развития кори применяется гамма-глобулин, при своевременном введении которого заболевание или не развивается, или протекает очень легко.
Коклюш. Благодаря вакцинации коклюш в настоящее время встречается редко, но не исчез окончательно. Он по-прежнему является длительно протекающим заболеванием, изнурительным для ребенка.
Непосредственно после контакта с бациллоносителем коклюша начинается инкубационный период, который длится примерно 8-10 дней, как правило, без каких-либо симптомов начала заболевания. По истечении этого срока у ребенка появляется небольшое покашливание, усиливающееся с каждым днем. На фоне кашля повышается температура тела. К концу 2-й недели кашель становится длительнее, тяжелее, приобретает приступообразный характер. Во время приступа лицо малыша краснеет, на глазах выступают слезы. От постоянного напряжения, вызванного кашлем, возможны кровоизлияния в белочную оболочку глаз. Приступ кашля заканчивается глубоким свистящим вдохом, отхождением вязкой мокроты и нередко рвотой.
Такие приступы могут повторяться от 5 до 30 и более раз в сутки. Их длительность и частота определяют степень тяжести заболевания, которое развивается в течение 2-3 недель. Постепенно кашель ослабевает, приступы становятся реже. Коклюш — болезнь длительная, тянется от 5 до 12 недель. Повышение температуры во время коклюша может свидетельствовать об осложнении в виде воспаление легких, возможны носовые кровотечения.
Коклюш трудно поддается лечению антибиотиками. Обычно врачи назначают лишь симптоматическое лечение, направленное на устранение приступов кашля, назначаются и успокоительные средства. В режим питания ребенка следует внести изменения, связанные с приступами кашля, который может начаться в любой момент. Малыша рекомендуется кормить часто и маленькими порциями, лучше после приступа кашля или рвоты.
Возникновение коклюша до 18 месяцев особенно серьезно для ребенка. В этом возрасте приступы кашля, длящиеся до 2-3 мин, могут привести к остановке дыхания. Во избежание риска асфиксии маленького ребенка следует госпитализировать, по крайней мере на некоторое время.
Противококлюшная прививка не является обязательной, однако вакцинация обычно проводится начиная с 3-4-месячного возраста; с этой целью применяется вакцина АКДС (адсорбированная коклюшно-дифтерийно-столбнячная вакцина). Как правило, противококлюшную прививку не делают детям, склонным к судорогам.
После контакта с больным коклюшем до появления приступов кашля назначение гамма-глобулина может предотвратить заболевание или, по меньшей мере, ослабить его проявления в случае возникновения. Карантин, как правило, длится 30 дней от начала заболевания, так как на протяжении этого срока ребенок считается заразным. Эти же меры применяются и для братьев и сестер малыша.
Скарлатина вызывается гемолитическим стрептококком. К счастью, в настоящее время частота скарлатины значительно снизилась и протекает эта болезнь гораздо легче, чем раньше. Обычно ею болеют дети от 2 до 8 лет. Инкубационный период заболевания в среднем составляет 4-5 дней. Первые симптомы появляются внезапно, болезнь поначалу больше напоминает ангину с резким повышением температуры, увеличением- шейных лимфатических узлов, часто с общим недомоганием и рвотой, иногда многократной.
Очень быстро, через 1-2 дня, появляется сыпь в виде сплошной красной пелены, состоящей из бляшек и пятен, не имеющих четких границ и постепенно сливающихся между собой. Сыпь особенно обильна на сгибательных поверхностях рук, в складках шеи, на боках и внизу живота, т. е. сначала в теплых местах, влажных участках кожи.
Она быстро распространяется по всему телу, захватывая лицо, не затрагивая лишь кожу вокруг глаз и в области рта. Если малыш откроет рот, то можно увидеть, что вся ротовая полость «залита» красным, а через некоторое время краснеет и язык, начиная с краев. Окраска языка похожа цветом на клубнику.
При отсутствии осложнений скарлатина длится несколько дней; температура понижается, сыпь постепенно исчезает. Но шелушение кожи проходит иногда лишь к концу 2-й или 3-й недели и остается особенно заметным на руках и ногах, на которых во время болезни кожа отслаивается в виде больших лохмотьев.
Осложнения в виде нарушения функции почек и заболевания суставов, которые раньше наблюдались при скарлатине, стали в наши дни редкими благодаря лечению антибиотиками, оказывающими сильное действие на стрептококк. Тем не менее, по-прежнему при скарлатине необходимо систематически проверять наличие белка в моче.
В настоящее время редко отмечаются тяжелые случаи скарлатины. В большинстве случаев эта болезнь протекает в приглушенной, стертой форме и может ограничиваться возникновением сыпи, которую сразу нелегко соотнести с высыпаниями при скарлатине в связи с меньшей интенсивностью и продолжительностью. Но, учитывая предшествующую ей ангину, наличие гемолитического стрептококка в мазке из зева, шелушение кожи на конечностях, удается поставить точный диагноз.
До сравнительно недавнего времени скарлатина была заразной в течение всего периода заболевания; теперь же через несколько дней лечения антибиотиками она уже не представляет опасности для окружающих. И если раньше заболевшего скарлатиной ребенка изолировали от других детей на срок 40 дней с момента заболевания, то сегодня он остается на карантине только 2 недели, по истечении которых при отсутствии стрептококка в мазке из зева он считается здоровым.
Свинка (паротит) также является инфекционным заболеванием, которым наиболее часто болеют весной и зимой. Паротит — заболевание слюнных желез, обычно околоушных, находящихся во впадине позади мочки уха. При этом сначала железа заполняет впадину, а потом опухает вся сторона лица, одновременно с этим опухоль смещает мочку уха наверх. Свинка редко возникает у ребенка до 1 года. Заболеть паротитом можно только один раз в жизни. Кстати, если мама когда-то перенесла свинку, новорожденный имеет иммунитет к этому заболеванию, сохраняющийся в течение 6-7 месяцев.
Инкубационный период заболевания длится в среднем около 3 недель, а больной становится заразным уже за несколько дней до появления характерных симптомов и далее около 10 дней.
Основным признаком заболевания является припухлость околоушной слюнной железы, причем у большинства детей сначала опухает одна сторона шеи, а через 1-2 дня опухоль появляется и с другой стороны.
Ребенку трудно глотать, жевать, иногда даже просто раскрывать рот, потому что воспаленная железа очень болезненна, особенно при прикосновении. Припухлость достигает своего максимума через 3 дня и держится 2-3 дня, затем постепенно спадает. Как правило, в начале болезни температура невысока, но повышается уже на 2-3-й день и держится в течение всей болезни. Нередко опухоль проходит через 3-4 дня, но может держаться 7-10 дней. Из-за высокой температуры и постоянного чувства боли, появляется беспокойство, раздражительность, слабость. В особо тяжелых случаях возможны рвота и боли в животе. Поэтому во время болезни рекомендуется постельный режим, который необходимо соблюдать до тех пор, пока температура остается повышенной. Особое внимание в этом случае следует уделить и питанию: исключить из рациона кислую и соленую пищу, раздражающие слюнные железы; а также необходимо избегать пищи, требующей пережевывания.
Нередко, когда у ребенка опухоль располагается по бокам шеи, врачи подозревают заболевание околоушной железы или обычное воспаление лимфатических узлов. Кстати, воспаление лимфозулов характерно и для ангины, хотя в этом случае опухоль не пересекает челюсти. Поэтому при первых симптомах болезни необходимо сразу вызывать врача, так как только он может установить точный диагноз и назначить правильное лечение болезни. Например, обычное воспаление лимфатических узлов требует совершенно другого лечения.
Дифтерия считается одним из самых опасных заболеваний, которое, однако, можно предупредить. Если ребенок получил три инъекции против дифтерии в первый год жизни, дополнительные прививки в один год и затем каждые 3 года, он практически застрахован от этой болезни. Таким образом, благодаря вакцинации это инфекционное заболевание, ранее внушавшее серьезные опасения, в настоящее время стало редким. Тем не менее, оно еще наблюдается в тех случаях, когда детям не были сделаны прививки.
Обычно дифтерия по своим проявлениям напоминает тяжелую форму ангины и начинается с общего недомогания, красноты в горле, высокой температуры. Со временем на слизистой оболочке зева, гортани образуются плотные пленки, дыхание становится затрудненным. Иногда дифтерия начинается с гортани, при этом появляются хрипота и лающий кашель, дыхание затрудняется. Заболевание сопровождается интоксикацией всего организма; отмечаются слабость, бледность, учащенный пульс, при этом температура может оставаться невысокой.
Если профилактические прививки не проводились или вакцинация была неполной (без необходимого повтора), заболевание ребенка ангиной должно вызвать подозрение на дифтерию. В этом случае необходимо вызвать врача, который при подозрении на дифтерию немедленно введет ребенку сыворотку и другие лекарства, а также возьмет мазок из зева с целью выявления дифтерийной палочки.
источник