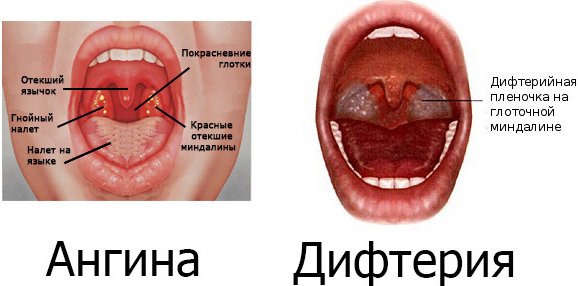
Д.- острое инфекционное заболевание, кот. сопровождается явлениями общей интоксикации, фиброзным воспалением миндалин, зева, гортани, а так же глаз. Уха и половых органов.
Возбудитель д. – коринебактерия дифтерии, продуцирующая токсин, кот. оказывает повреждающее действие на органы и ткани организма. Возбудитель обладает высокой устойчивостью, заражение обычно происходит воздушно – капельным путем, реже через предметы.
Инкубационный период от 2 до 7 дней. Симптомы очень разнообразны и зависят от места образования воспалительного процесса. Сущность болезни можно кратко изложить так. Возбудитель дифтерии поселяется на слизистых оболочках зева, носоглотки и верхних дыхательных путей (гортани, трахеи) заразившегося ребенка. Реже он может заселять конъюнктиву глаз, слизистую оболочку наружных половых органов и поврежденную кожу. Поселившись на слизистой оболочке, дифтерийная палочка быстро размножается и выделяет токсин. Под действием последнего образуются белые или серовато-белые пленки, относительно плотно сидящие на слизистой оболочке.
У детей раннего возраста чаще встречаются комбинированные формы дифтерии, которые характеризуются соединением 2-х или даже 3-х локализаций процесса и протекают у большинства детей в тяжелых и среднетяжелых формах.
У детей раннего возраста с первого дня болезни отмечается бледность, вялость, иногда – повторная рвота, боли в животе, могут возникать судороги. Дети отказываются от еды, отмечается затруднение при глотании, что свидетельствует о болезненных ощущениях. Уже с 1-2 дня болезни наблюдается выраженный отек тканей ротоглотки. Налеты быстро увеличиваются в размерах, сливаются, на отдельных участках становятся сплошными пленками (2-3-й день болезни).
У детей раннего возраста стоит выделить сочетание тяжелой дифтерии миндалин с дифтерией носа, потому что дополнительное всасывание токсина из носоглоточной миндалины значительно усиливает интоксикацию и способствует развитию осложнений в дальнейшем.
Дифтерия кожи встречается преимущественно у детей в возрасте до 1 года. Процесс локализуется в складках кожи: на шее, подмышечных впадинах, за ушной раковиной и на других участках. Эта форма дифтерии возникает как вторичная, осложняя опрелости, пиодермии и другие заболевания кожи, а также раны. При инфицировании дифтерийной палочкой опрелостей заболевание принимает затяжной характер с тенденцией к распространению и углублению процесса. Кожа на участке поражения инфильтрирована, отмечается отек и серовато-грязные пленки на ее поверхности. В глубине кожных складок иногда образуются трещины.
При выявлении больного или подозрении на дифтерию ребенка или взрослого немедленно изолируют и показывают врачу. Больных после введения им противодифтерийной сыворотки отправляют в больницу. В детском учреждении проводят химическую дезинфекцию. У каждого привитого ребенка или взрослого, заболевшего дифтерией, в первые 5 дней от начала заболевания и до начала введения противодифтерийной сыворотки необходимо взять кровь для исследования на наличие дифтерийных антител.
Детей и взрослых, имевших контакт с больным, осматривает врач, обследует на бактерионосительство, при отсутствии возбудителя они допускаются к работе в ДОУ. Но в течении 7 дней находятся под особым врачебным наблюдением.
При невозможности проведения бактериологического анализа всех детей и взрослых, имевших контакт с больными, изолируют от здоровых на 7 дней.
Всем здоровым детям на 3 мес жизни проводят активную иммунизацию против дифтерии.(АКДС, АДС, АДС-М, АД-М). Вакцинация трехкратно с интервалом в 1,5 мес.
источник
Дифтерия – инфекционное заболевание, чаще диагностируемое у детей и подростков. В случае выстилания и обволакивания горла фиброзной пленкой начинает развиваться воспалительный процесс. Малыши становятся истеричными, плаксивыми, испытывают трудности при дыхании, глотании.
Причина развития дифтерии – поражение слизистой любой части гортани коринебактерией (дифтерийной палочкой), приводящей к покрытию языка, горла, гортани, полости носа фиброзной непроницаемой пленкой. Бактерии быстро разносятся с оттоком крови, начинают выбрасывать большое количество экзотоксинов. Организм испытывать сильнейшее отравление. В случае неоказания своевременной мед. помощи осложнения у детей в виде токсического шока, нефроза, полиневрита, миокардита вплоть до летального исхода неизбежны.
Главный возбудитель дифтерии – дифтерийная палочка, хорошо переносящая низкие температуры и даже высушивание, оставаясь пребывать на одежде, предметах, игрушках. К гибели же приводит лишь кипячение в течение 1 мин или дезинфицирование хлором – 10 минут.
Основной путь передачи дифтерии – воздушно-капельный. Источником заражения может стать:
- слюна;
- выделения из полости носа;
- зараженные предметы, игрушки, которые дети любят тянуть в рот
- человек – носитель бактерий, но спустя 9-10 день с момента заражения, т.е. по истечении инкубационного периода коринебактерии.
Даже при проведении теста анализ может выглядеть отрицательным, хотя это не говорит о том, что заражения не произошло. Дифтерийная палочка не обнаруживается до тех пор, пока пребывает в латентном, спящем состоянии. Лишь при появлении определенных благоприятных условий, в частности неустойчивого иммунитета, начинает быстро активироваться проявлять себя.
Наиболее восприимчивы к заболеванию дети в 3-7 лет. Груднички, пока кормятся грудью, приобретает пассивный иммунитет от матери и даже в случае заражения бактерии, вероятно, никак не будут проявлять себя. У более старших детей вырабатывается устойчивый иммунитет. А вот подростки в период полового созревания вновь входят в группу риска, когда иммунная система, равно как и гормональный фон начинают переживать некий дисбаланс.
Дифтерийная палочка при попадании вырабатывает гиалуронидазы (токсины), быстро внедряющиеся в эпителиальные клетки. В результате:
- расширение сосудов и повышение проницаемости;
- сильная интоксикация организма;
- некроз эпителиальных клеток;
- замедление кровотока;
- выпотевание экссудата;
- покрытие слизистой гортани фиброзной пленкой;
- проявления локальных очагов воспаления на небе, зеве полости глотки.
Экзотоксины оказывает токсическое воздействие на весь организм в целом, причем ребенок может стать бактерионосителем на протяжении всей своей жизни.
Внимание! Дифтерия у детей – это не вирусное заболевание, в чем заблуждаются многие люди. Воспаление вызвано исключительно бактериями, которые могут попасть в рот даже с зараженной водой, пищей и лечение данного заболевание – особое, хотя симптомы сильно схожи с ангиной, ОРЗ, гриппом при заложенности носа, горла.
В зависимости от месторасположения инфекции в горле различают следующие формы дифтерии:
- локализованная при внедрении бактерии исключительно в одном ограниченным месте;
- распространенная при расселении коринебактреии за пределами миндалин;
- геморрагическая, отличается поражением кроветворной системы в целом, появлением высыпаний по типу геморрагических на теле и кровоизлиянием в слизистой ЖКТ;
- токсическая, как самая опасную с бурным течением, приводящая к отечности тканей, а на фоне осложнений – параличу нижних конечностей, невротическому синдрому, приступам эпилепсии, поражению сосудов сердца.
Коринебактерии считаются анаэробными и совершенно не образуют спор. Возбудителем является дифтерийный экзотоксин, отличающийся высокой токсигенностью, и при попадании в кровь быстро разносится по венозному руслу. В ответ на интоксикацию мягкие ткани быстро опухают.
Буквально через 2-3 дня с момента заражения проявляются остро выраженные симптомы у детей: резкое повышение температуры, обезвоживание, высыхание покровов кожи, боль в животе, отёчность, выбухание лимфоузлов.
Бактерии при попадании в организм способны привести к серьезным поражениям внутренних жизненно важных органов (печени, почек, легких). Именно с последнего дня, т.е. на 9-10 день инкубационного периода ребенок считается заразным для окружающих.
Симптомы проявляются в зависимости от места локализации инфекции: уха, глаз, гортани, половых органов:
- воспаление и опухание лимфоузлов;
- отечность тканей;
- повышение высокой температуры до 41 градуса;
- слабость;
- режущие боли в животе;
- развитие почечной, сердечной недостаточности.
Не всегда признаки дифтерии выражены в случае поражения гортани и могут отсутствовать вовсе. Однако, дифтерийная палочка живуча и хорошо приспосабливается на слизистой оболочке в детском неокрепшем организме. Если не лечить, то осложнения неизбежны и могут быть непоправимыми.
В случае локализации инфекции в полости носа наблюдаются:
- шумы при дыхании на фоне образования ложного крупа на слизистой носа;
- беспокойство и страх (панические атаки);
- повышение температуры до умеренных значений;
- нарушение газообмена;
- асфиксия, задержка дыхания;
- отсутствие пульса на вдохе;
- слабость и апатия.
Внимание! Ложный круп, равно как и истинный развивается молниеносно. Последствия или смертельный исход неизбежны. Если ребенок начал задыхаться, выражены признаки удушья, сильной потливости и аритмии, то в срочном порядке нужно вызывать скорую помощь и проводить реанимационные восстановительные процедуры. Смерть от асфиксии и обезвоживания может наступить мгновенно.
Пока же прибудет скорая помощь, то родителям детей нужно быть на чеку и принять безотлагательные первичные действия: открыть окна в помещении, попросить ребенка делать как можно чаще глубокие вдохи, давать подсоленной воды в целях регидратации.
Часто дифтерия у детей проявляется эпизодами, симптомы и проявления могут быть смазанными (незначительными). В любом случае без промедления нужно показать ребенка врачам или вызвать неотложку на дом.
Признаки проявляются с учетом места локализации дифтерийной инфекции и могут существо отличаться, причем быть схожими с простудой, обычным насморком, ангиной.
При поражении полости носа наблюдается:
- резкое повышение температуры до 38 гр. уже в 1-ый день болезни;
- лающий кашель;
- осиплость голоса;
- заложенность носа;
- затруднение дыхания.
Симптомы могут быть настолько мало выражены, что часто остаются незамеченными, а через 2-3 дня проходя вовсе. Но инфекция живет, прогрессирует, приступы удушья могут повториться в любое время, особенно ночью. Родителям нужно быть крайне внимательными. Смерть при недостаточном поступлении кислорода в мозг может наступить в любое время суток.
Катаральная форма дифтерии отличается появлением:
- отечности слизистой;
- увеличением и покраснением миндалин.
Токсическая форма дифтерии протекает по-особому. Начинается с явно выраженной температуры до 40 гр, болезненности и резей в животе, выбуханием лимфоузлов в области шеи.
Инфекция приводит к отечности гортани, закупорки сначала верхних, затем и нижних отделов дыхательных путей. Далее отёчность перейдет на шейные узлы, клетчатку. При этом у детей:
- обложен язык;
- проявляются шумы при дыхании, признаки асфиксии;
- воспалены шейные узлы.
Воспаление быстро распространяется на внешние (другие) отделы дыхательной системы. Болезнь прогрессирует, когда отекает шея, а малыш становится малоподвижным и апатичным, жалуется на:
- головную боль;
- побледнение кожных покровов;
- вытекание жидкости из полости носа.
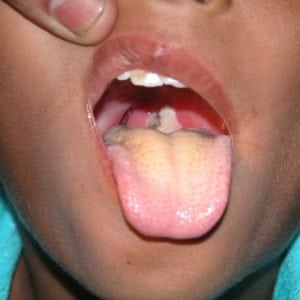
Особенно опасны судороги. При появлении хотя бы 1-2 перечисленных симптомов достаточно, чтобы при подозрении на дифтерию в срочном порядке обратиться к специалистам. Характерные признаки дифтерии можно посмотреть на следующих фото.
Выявляется заболевание лабораторными методами исследования. В первую очередь врач визуально осмотрит кожные покровы и горло у ребенка, послушает возможные шумы в легких. Далее перенаправит на фарингоскопию с целью взятия бакпосева из зева, слизистой носа и изучения формы, процентного соотношения бактерий во флоре.
Диагностика при дифтерии – дифференциальная. По причине сходства заболевания с гнойной ангиной и абсцессом легких, важно выявить отличительные признаки. Забор посева на инфекцию или наличие возможной среды Клауберга проводится стерильным тампоном.
Дополнительно возможно проведение бактериоскопии, теста Ифа, РПГа на наличие специфических антител в крови.
Дифтерия – опасное, заразное заболевание и ребенок при подозрении сразу же подлежит обязательной госпитализации. Лечение – комплексное, медикаменты, диета, качественный постельный режим.
Врачам важно найти противодействие, направленное на дифтерийную палочку с целью подавления. При назначении медикаментов дополнительно проводятся тесты на чувствительность, если ребенку ранее была поставлена прививка от дифтерии.
С учетом возраста пациента, формы течения болезни и первичных признаков назначаются:
- антибиотики (Цефуроксим, Фенобарбитал);
- жаропонижающие препараты (Нимесил);
- антигистаминные средства (Тавегил, Супрастин);
- интраназальные препараты для введения в нос в растворах (глюкоза, карбоксилаза, витамин C, инсулин);
- кортикостероиды (Дексаметазон, Преднизолон);
- витаминотерапия;
- введение сыворотки внутривенно 2-3 раза в день (карбоксилаза, глюкоза, белковые препараты, Альбумин, Тетрациклин, Ампициллин, Эритромицин, Цефтриаксон) при тяжелом течении заболевания.
Лечение – неспецифическое и напрямую зависит от имеющихся симптомов. Возможно, проведение усиленной терапии путем вливания растворов в/в через капельницу или кислородных ингаляциях, отсасывающих масок при скоплении слизи в дыхательных путях и обволакивании непроницаемой фиброзной пленкой.
В тяжелых экстренных случаях (при угрозе асфиксии) в условиях реанимации проводится:
- кислородотерапия путем введения назогастрального зонда;
- трахеотомия при присоединении вторичной инфекции и развитии воспаления в легких. Делается прокол в области трахеи для поступления воздуха и вентиляции легких.
Инфекция может оказать негативное воздействие на сосудистую и мочевыделительную системы. Детям показан постельный режим, щадящая диета, теплое питье. Осложнения могут привести к пиелонефриту, миокардиту. Ведется постоянное наблюдение лечащим врачом.
Соблюдение диеты крайне обязательно. Питание в случае инфицирования дифтерией должно быть щадящим, легкоусвояемым. Прием пищи исключительно в жидком, полужидком виде. Если ребенок не может самостоятельно проглатывать пищу, то введение проводится через зонд при принятии положения “лежа” на боку и запрокидывания головы ребенком.
При образовании ложного (истинного) крупа в дыхательных путях возможно принятие консервативных мер совместно с проведением операции, когда медикаментозное лечение становится неэффективным.
При дифтерии показаны тепловые процедуры для снятия болезненности, успокоения гортанных мышц, устранения спазм, нормализации качества сна. Устранить приступы истинного крупа в гортани помогает вдыхание паров свежего холодного воздуха. Итак, после проведения нескольких сеансов признаки стеноза в груди проходят, а малыш успокаивается.
Реанимационные действия проводятся в сочетании с иными медикаментозными методиками при дифтерии. Главное, нормализовать кровоснабжение, высвободить заложенное дыхание у ребенка, не допустить обезвоживания организма.
Основная профилактика – это иммунизация организма, т.е. постановка прививки с целью сохранения здоровья у ребенка в дальнейшем. Вакцинация проводится трижды:
- в первый раз – в 3 месяца;
- во второй и в третий раз – с интервалом в 45 дней путем использования вакцины против дифтерии, столбняка, коклюша.
В период эпидемии в садах и школах устанавливается карантин, дабы не допустить распространения инфекции и массового заражения столь опасным заболеванием.
Примерно через 1 год после 3-ех прививок проводится ревакцинация:
- в 2 года с применением той же вакцины АКДС;
- в 7 лет с применением анатоксина;
- в 14 лет с применением анатоксина;
- в 24 года с тем же АДС-М.
Внимание! Даже после постановки прививки у ребенка может наблюдаться невротический синдром, видоизмениться анализ мочи. Возможны осложнения при вторичном заражении дифтерией. Родителям нужно быть бдительными.
Дифтерия – страшное заболевание. В случае не прохождения ребенком вакцинации до 6 лет АДС анатоксин вводится дважды с интервалом в 45 дней. При появлении хотя бы 1-2 подозрительных симптомов нельзя пренебрегать походом к врачам. Например, при ложном и истинном крупе, уде не избежать срочных реанимационных действий, а в ряде случаев – поведения операции.
Главное не допустить асфиксии, удушья, стеноза, развития тяжёлого воспаления в коре головного мозга, в легких или паралича узлов аккомодации на периферии.
Когда ребенок начинает жаловаться на нарушение функций глотания, расстройства или асфиксию (удушье), то симптомы – смертельно опасны. При появлении нужно срочно показать ребенка педиатру, вызвать неотложную мед. помощь и лечение проводить немедленно при появлении хотя бы 1-2 подозрительных симптомов.
источник
Дифтерия — острое инфекционное заболевание, характеризующееся фиброзным воспалением на месте входных ворот и явлениями интоксикации, вызывающей (при отсутствии адекватного лечения) миокардит, полиневрит, инфекционно-токсический шок, нефроз и другие осложнения.
Эволюция клинической картины болезни на фоне резкого снижения заболеваемости создает реальные трудности для ранней диагностики, к тому же редкость дифтерии в современных условиях притупляет бдительность врача в отношении данной патологии. Тем не менее следует помнить, что при ничтожно малой заболеваемости и в настоящее время еще сохраняется летальность от токсической дифтерии, обусловленная запоздалым (после 3-го дня болезни) введением противодифтерийной сыворотки и отсутствием комплексной патогенетической терапии.
Этиология. Возбудитель дифтерии открыт в конце прошлого столетия Т. Клебсом и Ф. Леффлером. Дифтерийные бактерии имеют вид тонких, слегка искривленных палочек, длиной до 8 мкм, с булавовидными утолщениями на концах. Палочка грамположительная, при окраске по Нейссеру в утолщениях выделяются ярко-синие зерна волютина.
Патогенные свойства дифтерийной палочки определяются продуцируемым ею экзотоксином.
Дифтерийная палочка устойчива в окружающей среде, хорошо переносит низкую температуру (до —20°С), может долго сохраняться на предметах, которыми пользовался больной. В высохшей слизи она сохраняет жизнеспособность в течение ряда недель, в то же время быстро гибнет при кипячении и воздействии дезинфицирующих средств (фенола, хлорамина, перекиси водорода и др.).
Эпидемиология. Источником инфекции являются больные дифтерией и реконвалесценты, продолжающие выделять возбудителя, а также здоровые носители токсигенных штаммов дифтерийных бактерий.
Путь передачи инфекции при дифтерии — воздушно-капельный. Перенесенное заболевание оставляет стойкий иммунитет.
Патогенез. Входными воротами для возбудителя дифтерии являются слизистые оболочки и раневая поверхность кожи. В процессе жизнедеятельности дифтерийные палочки продуцируют экзотоксин, нейраминидазу, гиалуронидазу, некротизирующий и диффузионный факторы. Ведущим фактором патогенности дифтерийных бактерий является дифтерийный токсин.
Изменения возникают не только на месте первичной выработки токсина. Лимфогенное и гематогенное распространение последнего приводит к поражению других органов и систем.
Клиническая картина. Инкубационный период длится от 2 до 10 дней. Локализация первичного воспалительного процесса определяет клинические формы дифтерии. По локализации выделяют дифтерию зева, носа, гортани, трахеи и бронхов, наружных половых органов, кожи (у новорожденных — дифтерию пупка). При сочетании нескольких из указанных локализаций говорят о комбинированной форме дифтерии. Общим для дифтерии любой локализации является воспалительный процесс на месте внедрения возбудителя с образованием плотных фибринозных налетов.
Дифтерия зева. В современных условиях составляет до 95—98% всех случаев дифтерии. Заболевание начинается с болей в горле, недомогания, повышения температуры тела, т. е. признаков, лишенных какой — либо специфичности. С первых часов отмечаются гиперемия и отечность слизистой оболочки миндалин, появляются участки белесоватости, которые постепенно приобретают вид характерных для дифтерии налетов. На вторые сутки болезни налеты имеют гладкую поверхность, четко очерченные края, которые как бы наплывают слегка на близлежащую слизистую оболочку и выстоят над ее поверхностью. Налеты плотно связаны с подлежащей тканью, цвет их серовато-белый. Одновременно с формированием налетов увеличиваются и становятся болезненными регионарные лимфатические узлы, расположенные у угла нижней челюсти, возможно появление отека шейной клетчатки.
Характерен параллелизм между интенсивностью местных воспалительных изменений и клиническими проявлениями интоксикации. По выраженности местных и общих (токсических) явлений дифтерию зева подразделяют на локализованную (легкую), распространенную (среднетяжелую), токсическую (тяжелую).
При локализованной форме воспалительная реакция в области миндалин и увеличение регионарных лимфатических узлов слабо выражены, налеты имеются только на миндалинах, температура тела редко превышает 38—38,5°С, интоксикация минимальная. В зависимости от протяженности налетов различают точечно-островчатую и пленчатую (тонзиллярную) формы. При последней на миндалинах имеется один или 2—3 крупных участка, покрытых пленкой. Возможна и катаральная форма локализованной дифтерии зева, при которой налетов не отмечается совсем, имеется лишь легкая гиперемия миндалин, интоксикация отсутствует, температура тела субфебрильная или нормальная. Отсутствие при данной форме основного признака дифтерии (фибринозной пленки) позволяет считать катаральную форму атипичной. Диагностируют ее только при наличии соответствующих лабораторных данных.
Распространенная форма характеризуется появлением типичны: налетов не только на миндалинах, но и на небных дужках, язычке, мягком нёбе. Признаки интоксикации (недомогание, головная боль, расстройство сна, анорексия, рвота, лихорадка) и реакция со стороны лимфатических узлов более выражены, чем при локализованной форме. Без введения противодифтерийной сыворотки эта форма переходит в токсическую.
Главным отличием токсической формы в разгар заболевания (на 2—3-й день болезни) является отек подкожной жировой клетчатки. При этом всегда имеются отек миндалин, язычка, края мягкого неба и обширные налеты. Они сплошь покрывают миндалины и язычок, нередко распространяясь на мягкое небо. Отечность мягких тканей зева может быть выражена настолько резко, что миндалины соприкасаются между собой, отодвигая язычок кзади. Носовое дыхание бывает затруднено, голос приобретает носовой оттенок, возникает сладковато-гнилостный запах изо рта. Вследствие отека подкожной жировой клетчатки сглаживаются контуры нижней челюсти. При поколачивании над местом отека выявляется зыбление (симптом «желе»), при собирании кожи в складку отмечается симптом «выскальзывания». Кожная складка на месте отека утолщена, цвет кожи не изменен. Общие явления выражены резко: лихорадка достигает 39,5—40°С, наблюдаются повторная рвота, вялость, отсутствие аппетита.
При токсической дифтерии зева имеется параллелизм между протяженностью налетов, выраженностью местного отека мягких тканей, распространенностью отека подкожной жировой клетчатки шеи и количеством поступающего в кровь токсина — основного повреждающего фактора при этом заболевании. Чем больше токсина фиксируется тканями, тем вероятнее возможность осложнений, омрачающих прогноз при позднем введении антитоксической сыворотки.
В соответствии с протяженностью отека различают разные по степени тяжести токсические формы дифтерии. При распространении отека до середины шеи диагностируют токсическую дифтерию зева I степени. Если отек достигает ключицы, то следует констатировать токсическую дифтерию II степени. При III степени тяжести отек часто выполняет яремную и подключичные ямки, спускается ниже ключицы до II—III ребра и ниже. Иногда в подобных случаях отек имеется на заднебоковой поверхности шеи и верхней части спины.
При субтоксической форме отек подкожной жировой клетчатки наблюдается только в области тонзиллярных лимфатических узлов, возможна и односторонняя его локализация. В таких случаях изменения в зеве максимально выражены на соответствующей стороне.
В начале заболевания, когда не обнаруживается еще отек шейной клетчатки для ориентировочного суждения о тяжести дифтерии зева следует учитывать выраженность интоксикации и отека слизистых оболочек ротоглотки, протяженность налетов, степень увеличения регионарных лимфатических узлов, а также динамику патологических проявлений. Бурное развитие и резкая выраженность указанных симптомов уже в первые сутки болезни позволяют предполагать гипертоксическую или токсическую дифтерию зева III степени. В таких случаях еще до появления отека шейной клетчатки развивается инфекционно-токсический шок I степени, который без специфического лечения быстро прогрессирует, достигая на 2-3-и сутки болезни II степени, на 4—5-е сутки — III—IV степени. Правильная оценка тяжести состояния в период формирования клинических признаков дифтерии имеет значение для своевременного назначения адекватной терапии и спасения жизни больного.
Дифтерия носа. Протекает без выраженных симптомов интоксикации и может начинаться незаметно. Подозрение на дифтерию возникает обычно при упорном сукровичном отделяемом из носа и раздражении кожи у входа в полость носа. При риноскопии на перегородке носа обнаруживают эрозии, кровянистые корочки или фибриозную пленку. При отсутствии специфической терапии возможно распространение процесса на слизистые оболочки зева, гортани, кожу.
Дифтерия гортани. В этом случае наряду с общим недомоганием развивается синдром крупа: «лающий» кашель, изменение голоса, инспираторная одышка. Поначалу обращают внимание лишь легкая осиплость и грубый кашель. Через 1—2 дня симптомы крупа нарастают. Более отчетливо обозначаются затруднение дыхания и втяжение уступчивых мест грудной клетки при беспокойстве (стеноз гортани I степени). В дальнейшем (при отсутствии специфической терапии) развивается стеноз II степени — шумное дыхание сохраняется постоянно и даже во время сна полностью не проходит. Кашель становится беззвучным (афония).
При стенозе III степени инспираторная одышка резко выражена, ребенок беспокоен, мечется, не может уснуть. Дыхание слышно на расстоянии; имеются грубые втяжения яремной ямки, межреберной, нижней части грудины; напряжена грудиноключичнососцевидная мышца. Появляются потливость, цианоз носогубного треугольника, тахикардия, выпадение пульса на вдохе, плохо проводится дыхание. Симптомы стеноза III степени свидетельствуют о приближающейся асфиксии и являются показанием к немедленному оперативному вмешательству (назотрахеальная интубация или трахеотомия). В противном случае наступает асфиксия (IV степень стеноза) — усиливается цианоз, появляется слабость, мышечная гипотония, спутанность сознания, судороги, брадикардия, едва ощутимый пульс, при запаздывании оперативного вмешательства наступает смерть.
Помимо локализованной (преимущественно среднетяжелой формы) дифтерии гортани возможен распространенный процесс (нисходящий дифтерийный круп), когда наряду с поражением истинных голосовых связок фибринозные пленки образуются в трахее (распространенная дифтерия гортани А) или в трахее и бронхах (распространенная дифтерия гортани В). Угроза развития асфиксии в таких случаях особенно велика (тяжелая форма дифтерии).
Дифтерия глаз, кожи, наружных половых органов, пупка. Наблюдается в современных условиях крайне редко.
Диагноз. Диагностика дифтерии трудна, главным образом потому, что должна осуществляться в ранние сроки, когда еще не проявились в полной мере все характерные признаки болезни. Формирование достаточно типичной клинической картины дифтерии происходит в первые 2—3 сут. Большая изменчивость симптомов и разнообразие клинических форм болезни дезориентируют врача при однократном эпизодическом осмотре больного. Учитывая, что окончательные результаты бактериологического исследования нередко запаздывают и могут быть отрицательными, а введение противодифтерийной сыворотки в поздние сроки болезни не эффективно, необходимо стремиться распознать дифтерию по клиническим данным в течение первых 2—3 сут болезни, еще до получения результатов лабораторного исследования.
Наиболее важна ранняя диагностика токсической формы дифтерии зева. Основным критерием при этом служит отек слизистых оболочек ротоглотки сочетании с обширными налетами, которые имеют тенденцию к уплотнению, слиянию и переходу с миндалин на близлежащие участки слизистой оболочки. Важно учитывать и другие, свойственные дифтерийным налетам черты: гладкую поверхность, серовато-белый цвет, наплыв на неизмененную близлежащую слизистую оболочку, тесную связь с подлежащей тканью. Следует помнить, что перечисленные признаки формируются постепенно, соответствующую динамику можно уловить при повторных осмотрах зева в течение нескольких часов. Раннее обращение к врачу и активное наблюдение за больным имеют решающее значение для своевременной диагностики. Отек подкожной шейной клетчатки, выявляемый на 2-е сутки болезни, является веским доводом в пользу токсической дифтерии зева. Отказываться от этого диагноза не следует и в случае отмечаемого иногда к 3-му дню болезни улучшения самочувствия (не состояния!) больного за счет нормализации температуры тела и уменьшения болей в горле. Уменьшение болевых ощущений обусловлено вероятнее всего анализирующим влиянием токсина на нервные окончания в области миндалин и слизистой оболочки глотки. Определенную помощь в диагностике могут оказать изменения окраски слизистых оболочек зева; ко 2—3-му дню болезни, вследствие пареза капилляров, гиперемия сменяется цианозом.
Таким образом, на 2—3-й сутки заболевания, когда проявляются все характерные черты токсической дифтерии зева, диагностика вполне возможна по клиническим данным. Результаты бактериологического исследования в большинстве случаев подтверждают установленный в ранние сроки (по клиническим данным) диагноз. Однократный отрицательный результат бактериологического исследования не исключает в таких случаях диагноза дифтерии.
Для успешности бактериологического исследования необходимы правильный забор материала (с краев налета, натощак, без предварительного полоскания зева), быстрая транспортировка его в лабораторию, использование соответствующей питательной среды, определение токсигенности выделенной культуры.
В редких случаях для постановки диагноза дифтерии может быть использовано тестирование сыворотки крови больного на содержание антитоксина. Так, например, диагностика катаральной формы локализованной дифтерии зева невозможна без указанного серологического исследования. В очагах дифтерии, где подозревают указанную форму болезни, возможно и носительство дифтерийных бактерий. Неспецифическое катаральное состояние слизистых оболочек глотки у носителя может послужить поводом для ошибочного предположения о катаральной форме локализованной дифтерии зева. Достоверный диагноз в таких случаях возможен при нарастании титра антитоксина с цифр, лежащих ниже защитного уровня (менее 0,03 АЕ/мл), до превышающих этот уровень в несколько раз.
Помимо лабораторного обследования, при постановке окончательного диагноза следует учитывать эпидемиологическую ситуацию и совокупность клинических данных на протяжении всего заболевания.
Лечение. Больные дифтерией подлежат обязательной госпитализации. В лечении решающее значение имеет антитоксическая противодифтерийная сыворотка. Антитоксический эффект достигается при возможно более раннем введении сыворотки, так как в этом случае удается предотвратить фиксацию тканями массивных доз токсина. При гипертоксической дифтерии для предупреждения летального исхода сывороточную терапию необходимо начинать в первые часы заболевания, при других формах — не позже 3-го дня болезни. Раннее введение сыворотки предупреждает развитие осложнений, а при дифтерии гортани позволяет избежать оперативного вмешательства.
Противодифтерийную сыворотку получают из крови лошадей, гипериммунизированных дифтерийным токсином. Во избежание анафилактических реакций на чужеродный белок перед введением необходимой дозы проводится проба на чувствительность к лошадиному белку. Для этого внутрикожно вводят 0,1 мл разведенной 1:100 сыворотки. Если через 20 мин на месте введения не отмечается реакция или образуется папула диаметром не более 9 мм, то вводят ОД мл неразведенной сыворотки и при отсутствии реакции через 1ч — положенную дозу (внутримышечно). В случае анафилактической реакции на пробные дозы лечение токсических форм II—III степени, гипертоксической формы проводят под защитой наркоза и гормональных препаратов.
При тяжелом состоянии, наличии признаков инфекционно-токсического шока наряду с противодифтерийной сывороткой необходимо введение больших доз преднизолона (5—20 мг/кг) или гидрокортизона (20—75 мг/кг в сутки). Для восстановления объема циркулирующей крови требуется введение альбумина (5— 10%), реополиглюкина до 10—15 мл/кг, сначала струйно (до ликвидации коллапса), а затем — капельно, чередуя коллоидные растворы с 10% раствором глюкозы (в соотношении 1:2). Одновременно назначается лазикс или маннитол. Показаны витамины С, В6, кокарбоксилаза. Для улучшения микроциркуляции используют также антигистаминные препараты, трентал, эуфиллин. При ДВС-синдроме назначают гепарин, свежезамороженную плазму, ингибиторы протеаз. При дифтерии гортани наряду с сывороточной терапией необходим щадящий режим, исключающий волнение ребенка, так как беспокойство усиливает явления стеноза за счет спазма мускулатуры гортани. Показаны седативные средства, горячая ванна, паровые ингаляции. Может быть полезным пребывание больного в атмосфере повышенной влажности в специальных палатках. Назначение кортикостероидных гормонов уменьшает отек слизистой оболочки гортани.
Больной крупом должен быть под непрерывным наблюдением медицинского персонала. При нарастании стеноза может потребоваться оперативное вмешательство. Показанием для оперативной помощи являются стойкие, резко выраженные втяжения уступчивых мест грудной клетки, беспокойство ребенка, потливость, выпадения пульса, ослабление дыхательных шумов, намечающийся цианоз губ, бледность. Наличие указанных признаков говорит об опасности асфиксии. При локализованной дифтерии гортани и распространенном крупе А проводят назотрахеальную интубацию пластиковыми трубками, при нисходящем крупе В — трахеостомию с последующим отсасыванием отторгающихся пленок. Развитие тяжелых сердечнососудистых расстройств при токсических формах дифтерии требует назначения строгого постельного режима, продолжительность которого зависит от течения болезни. При отсутствии осложнений постельный режим следует соблюдать в зависимости от тяжести дифтерии 3—6 нед, при осложнениях — вплоть до восстановления нарушенных функций.
При появлении симптомов миокардита, помимо строжайшего постельного режима, назначают нитрат стрихнина внутрь и подкожно до 5—6 раз в день внутривенное введение 20% раствора глюкозы, аскорбиновой кислоты, кокарбоксилазы, рибоксина, преднизолон внутрь (2—4 мг/кг в сутки), по показаниям — курантил, трентал, гепарин (для профилактики тромбоэмболических осложнений).
При развитии полиневрита вводят парентерально витамины группы В и нитрат стрихнина, назначают прозерин, галантамин. При нарушении глотания проводится кормление через зонд, при скоплении слизи в дыхательных путях — дренажное положение и последующее отсасывание мокроты, при резко ограниченной экскурсии грудной клетки и кислородной недостаточности — аппаратное дыхание.
Антибиотики имеют ограниченное применение. Они безусловно показаны в случаях инфекционно-токсического шока, при крупе, а также распространенных полиневритах с нарушением функции дыхательной мускулатуры для профилактики и лечения пневмоний.
источник
Дифтерия – это чрезвычайно заразное инфекционное заболевание, которое поражает как детей, так и взрослых. Его коварство состоит в том, что характерные признаки проявляются уже на той стадии, когда справиться с последствиями гораздо сложнее. Продукты жизнедеятельности возбудителей крайне токсичны. Опасность в том, что они накапливаются в жизненно важных органах, что приводит к тяжелым осложнениям, вплоть до летального исхода. Необходимо знать о том, по каким признакам можно распознать заболевание, как оно лечится, какова роль профилактической вакцинации.
Содержание:
- Особенности дифтерии
- Причины заболевания
- Признаки заражения дифтерией
- Симптомы дифтерии при различных видах заболевания
- Дифтерия зева и глотки
- Дифтерия гортани (дифтерийный круп)
- Дифтерия носа
- Дифтерия кожи
- Дифтерия глаз
- Дифтерия уха
- Дифтерия пупочной ранки
- Дифтерия половых органов
- Возможные осложнения
- Диагностика дифтерии
- Лечение
- Профилактика
Возбудителями заболевания являются дифтерийные палочки (коринебактерии). Эти микроорганизмы способны переносить низкие температуры, долго живут в условиях сухости. Однако они быстро погибают в кипящей воде, а также под воздействием дезинфицирующих веществ.
Заразиться дифтерией можно от больного человека, который является распространителем инфекции до тех пор, пока в его организме не погибнут все возбудители этого заболевания. Анализы показывают отсутствие бактерий в слизистых оболочках дыхательных путей только через 2-3 недели после лечения и исчезновения симптомов. Если устанавливается, что ребенок болен дифтерией, он немедленно изолируется, а люди, контактировавшие с ним, обследуются на наличие инфекции.
У некоторых людей дифтерия протекает в скрытой форме, что особенно опасно для окружающих. Иногда бактерионосителями являются внешне совершенно здоровые люди, в организме которых коринебактерия живет, ничем себя не проявляя. Основной путь заражения дифтерией – воздушно-капельный, хотя не исключен и бытовой (через предметы, которых касался больной ребенок).
Чаще всего болеют в холодные месяцы года. Инкубационный период составляет от 2 до 10 дней.
Грудные дети невосприимчивы к дифтерии, так как их защищает материнский иммунитет. В группе риска находятся дети в возрасте 3-7 лет. У ребенка старщего возраста иммунная система более крепкая, поэтому восприимчивость к возбудителям дифтерии у него ниже.
Коринебактерии выделяют ядовитые вещества, вызывающие отравление организма, а при соприкосновении со слизистыми оболочками – некроз. Токсины всасываются в кровь и разносятся по организму. Они оседают в сердце, почках, органах нервной системы, разрушая их ткани, а также сосуды даже после гибели дифтерийных палочек. Это приводит к возникновению тяжелых осложнений (миокардита, нефроза, полиневрита).
Причинами заболевания дифтерией обычно являются:
- отсутствие вакцинации (из-за наличия противопоказаний или вследствие сознательного отказа родителей от прививания детей);
- несоблюдение правил личной гигиены;
- плохие санитарно-бытовые условия проживания.
Осложнения, как правило, возникают из-за несвоевременной диагностики дифтерии.
Примечание: Заметить начало заболевания дифтерией очень трудно, так как состояние ребенка не вызывает особой тревоги. Возникает лишь легкое недомогание, как при небольшой простуде или ангине. Настораживающим признаком должно стать появление боли в горле при отсутствии насморка. Истинную причину такого состояния установит только врач.
Бактерии дифтерии проникают в организм ребенка через слизистые оболочки носа, глотки, гортани. Реже – через слизистые глаз, половых органов. Если произошло контактное заражение (во время прикосновения, например, к игрушкам, которыми играл больной), то бактерии проникают в кожу ребенка.
После окончания инкубационного периода у ребенка, заразившегося дифтерией, появляются первые слабые признаки недомогания: легкая боль в горле, повышение температуры до субфебрильных значений (не выше 38°). Родители обычно связывают их с простудой и не считают нужным вести малыша к врачу.
Других проявлений, по которым можно было бы заподозрить возникновение такого серьезного заболевания, как дифтерия, в первые сутки не бывает. На следующий день при осмотре горла у ребенка обнаруживается серый налет на миндалинах, который постепенно темнеет и становится более плотным, приобретая вид пленок. Они появляются в результате омертвления эпителиальных клеток.
Дальнейшее развитие заболевания приводит к распространению воспалительного процесса на гортань, трахею и бронхи. Появляется состояние, которое называют «дифтерийным крупом». В отличие от «ложного», который возникает при некоторых ОРВИ, он развивается с постепенным нарастанием тяжести состояния. Пленки способны перекрывать дыхательные пути, от чего у ребенка наступает удушье, которое ведет даже к смерти.
Характерным проявлением дифтерии является отек в районе подбородка и шеи.
В зависимости от того, в какой части организма ребенка начинается развитие патологического процесса, различают дифтерию носа, ротоглотки, гортани, глаз, уха, пупочного отдела, кожи и половых органов.
Такой вид заболевания является наиболее известным, так как возникает чаще всего. В зависимости от места развития бактерий и появления пленок различают следующие формы дифтерии глотки:
- локализованную (наиболее легкую);
- распространенную (средней тяжести);
- токсическую (самую тяжелую).
Локализованная форма – это когда у ребенка налетом покрыты только миндалины. При этом они увеличиваются в размерах. Серый налет имеет желто-белый оттенок. Если попытаться его снять, остаются ранки. Горло немного болит. Температура поднимается до 38°-39°. При этой форме заболевания лимфоузлы не увеличиваются.
Распространенная форма – пленками покрываются не только миндалины, но и вся поверхность ротоглотки. Увеличиваются шейные лимфоузлы. Температура поднимается до 39° и выше. Наблюдается бледность кожных покровов. Если болезнь не прогрессирует, то на 3-4 день пленки отторгаются, поверхность слизистой регенерируется.
Токсическая форма. Ее начало бывает острым, симптомы интоксикации выражены наиболее ярко. К ним относятся повышение температуры до 40°, сохнут губы, появляется сильная головная боль и лихорадочное состояние. Возможно появление судорог у ребенка. Вся поверхность зева отечная, покрыта плотным налетом. Кожа бледная, язык обложен.
Возникает спазм мышц гортани, отчего становится трудно открыть рот. Боль в горле значительно усиливается. Появляются выделения из носа в виде сукровицы, а также необычный сладковатый запах изо рта. Падает артериальное давление, пульс учащается.
Миндалины и лимфоузлы увеличены. Шея утолщена. Отек распространяется, постепенно доходит до области ключиц и может спуститься еще ниже.
Как правило, такая форма встречается у малышей в возрасте 1-5 лет. Иногда она сочетается с возникновением очагов развития инфекции в других участках тела. Тяжелое состояние возникает вследствие появления пленок в гортани, затрудняющих дыхание.
Локализованная форма дифтерии такого типа характеризуется поражением самой гортани.
Распространенная – связана с поражением глубже расположенных органов (трахеи и бронхов).
При дифтерийном крупе у непривитых детей происходит последовательное утяжеление симптомов. Болезнь проходит следующие стадии:
- Дисфорическую, для которой характерно появление у ребенка надсадного лающего кашля, огрубления и осиплости голоса. Эта стадия может продолжаться от 2-3 до 7 дней.
- Стенотическую. Кашель значительно слабее, голос еле слышен. Дыхание сильно затруднено, вследствие чего наблюдается втягивание мышц грудной клетки, посинение кожных покровов.
- Асфиксическую. Появляется удушье, судороги, падает давление, расширяются зрачки. Если не оказать немедленной помощи, наступает смерть.
У детей проявления дифтерийного крупа бывают более тяжелыми, чем у взрослых. При своевременном лечении болезнь до тяжелой формы не доходит, через 3-4 дня ребенку становится лучше, пленки через неделю исчезают.
Поражение слизистой носа иногда наблюдается у детей младшего возраста. Температура у ребенка остается нормальной, редко повышается до 37.2°-37.5°. О заболевании говорит только заложенность носа и появление сукровицы из ноздрей. Самочувствие ребенка практически не страдает, но инфекция может распространиться в область зева и гортани.
Встречается обычно у грудничков. При этом заболевании на коже лица, шеи, подмышек, паховых складок или за ушами возникают красные пятна и незаживающие язвочки, появляется припухлость. Заражение происходит, если малыш прикасается к больному или трогает его вещи. Поражение кожи может произойти на месте ссадины или пореза.
Нередко возникает вместе с заболеванием носоглотки. Инфекция вначале поражает слизистую одного глаза, затем распространяется на второй. Краснеют и становятся припухлыми веки. На них появляются серые пленки, возникают незначительные гнойные выделения. Состояние опасно тем, что поражение распространяется на роговицу глаза, радужную оболочку, глазной нерв. Из-за поражения глазных мышц развивается косоглазие. Может наступить слепота.
Заболевание в такой форме принимают за отит. Появляются кровянистые выделения с гноем, стреляющие боли в ушах. В отличие от отита, болезнь носит затяжной характер, обычные процедуры не помогают.
Подобная форма заболевания встречается иногда у новорожденных, зараженных при рождении. В области пупка появляется отек и образуются корочки засохшей крови. При этом повышается температура тела, малыш страдает от головной боли, часто срыгивает. Причиной является отравление организма токсинами.
Как самостоятельная форма заболевания она возникает редко, обычно проявляется на фоне других видов подобного недуга. Заболеть могут как девочки, так и мальчики. Возникает отек и покраснение половых органов, появляются серые пленки. Становится болезненным мочеиспускание. Происходит увеличение паховых узлов. Болезнь протекает в локализованной форме, когда поражены непосредственно половые органы, а также в распространенной. При такой форме поражение кожи распространяется на промежность и область заднего прохода.
Наиболее тяжелой формой является токсическая, при которой добавляются такие симптомы, как отеки в области паха, лобка и бедер.
Воздействие токсинов на различные органы ведет к возникновению таких тяжелых осложнений, как:
- Инфекционно-токсический шок. ИТШ развивается в первые 3 суток при токсической дифтерии в тяжелой форме. При этом возникает сердечная недостаточность, которая может привести к летальному исходу.
- Миокардит (поражение сердечной мышцы). Такое состояние возникает на 2-3 неделе и значительно осложняет течение болезни, уменьшает шансы на выздоровление.
- Нефроз – поражение почек, при котором в моче повышается содержание белка.
- Поражение органов центральной и периферической нервной системы.
В результате возникает паралич мягкого неба, симптомами которого становятся появление гнусавости в голосе, невозможность нормального глотания. Жидкая пища начинает вытекать через нос.
Возникает паралич глазных мышц, в результате которого происходит опущение век и косоглазие. При дальнейшем развитии заболевания происходит паралич мышц лица (парез) и тела.
При обследовании пациента врач прежде всего выясняет, как давно появились симптомы, каков их характер. Измеряется артериальное давление и частота пульса, а также температура тела. Проверяется наличие или отсутствие характерных внешних признаков заболевания (отека горла, появления на нем серого налета, изменения тембра голоса).
Кроме педиатра, горло больного ребенка осматривает ЛОР врач, который использует для этого приспособление для проведения непрямой ларингоскопии (специальное зеркало и лобный рефлектор). Это необходимо для обнаружения изменений в слизистой оболочке гортани.
Берется мазок с поверхности миндалин, делается его бактериологический посев для обнаружения типа бактерий.
Примечание: Исследование мазка проводят не только у самого ребенка, но и у тех, кто с ним общался в последнее время (родственников, детей и воспитателей садика, соседей по дому). При обнаружении дифтерийной палочки они изолируются даже при отсутствии признаков недомогания. Бактерионосители проходят соответствующее лечение, что позволяет предупредить дальнейшее распространение инфекции.
Делается общий клинический анализ крови, позволяющий обнаружить наличие характерного воспалительного процесса (увеличивается содержание лейкоцитов, снижается количество тромбоцитов, растет СОЭ). Используются иммунологические методы анализа (ИФА и другие) для уточнения типа инфекции.
При подозрениях на дифтерию больных срочно госпитализируют и направляют в инфекционную больницу. Чем раньше вводится противодифтерийная сыворотка, тем меньше вероятность тяжелых осложнений из-за воздействия токсинов. Поэтому в стационаре сразу, еще до получения результатов обследования, ребенку вводится противодифтерийная сыворотка.
Предупреждение: Введение сыворотки на 2 день заболевания в 20 раз эффективнее, чем на 5 день, когда токсин уже распространился по органам и началось его разрушительное действие.
Для предупреждения развития воспалительных процессов (таких как пневмония, миокардит, конъюнктивит) одновременно начинается лечение антибиотиками. Внутривенно вводятся растворы для нейтрализации действия токсинов (гемодез, глюкоза, витамин С, инсулин и другие).
Воспаление гортани устраняют с помощью ингаляционных кортикостероидов. Пленки, образовавшиеся в гортани и мешающие дышать, удаляют, используя для этого ларингоскоп и отсасывающее устройство.
В тяжелых случаях, когда у ребенка появляется удушье, его переводят в реанимацию. Здесь проводят интубацию трахеи (искусственную вентиляцию легких с введением в трахею специальной гибкой трубки через горло или нос). Иногда для спасения жизни больного ребенка приходится проводить трахеотомию, во время которой в трахее делается разрез, куда вставляется трубка, обеспечивающая доступ воздуха в легкие.
В течение нескольких месяцев проводится лечение для восстановления работы различных органов.
Единственным способом избежать заражения дифтерией является вакцинация. Малышей начинают прививать с 3 месяцев, затем до 14-летнего возраста вакцину вводят по определенному графику.
В детских учреждениях после выявления случая заболевания дифтерией проводится обязательная санитарная обработка помещений, обследование детей и персонала на бактерионосительство. Больные дифтерией, а также бактерионосители проходят обязательное лечение в стационаре. Они считаются незаразными только после получения отрицательных результатов анализов на дифтерию.
Родители должны помнить о том, что при появлении у ребенка таких признаков, как боль в горле, изменение голоса и затруднение дыхания необходимо срочно показать его врачу. Это поможет избежать осложнений дифтерии.
источник
Острое инфекционное заболевание, вызванное палочкой Лоффера, называется дифтерия. Симптомы у детей проявляются в виде воспалений, процесс локализуется в местах порезов и ссадин, часто поражает верхние дыхательные пути. Самая частая форма — дифтерия зева, врачи отмечают ее в 93% случаев. Эта патология крайне опасна, в запущенном случае приводит к смерти.
Попадая в организм, дифтерийная палочка начинает вырабатывать бактериальный яд – экзотоксин. Он проявляет разрушительное действие как на месте инфицирования, в виде гноя серого цвета на миндалинах, так и отравляя все органы. На слизистых оболочках ротоглотки образуются фибринозные пленки грязно-серого оттенка.
Чаще всего их диагностируют не только на миндалинах, но и во всей ротовой полости. Передается возбудитель Corynebacterium diphtheriae воздушно-капельным путем. Основные вспышки приходятся на холодное время года. Находясь в организме, бактерия вызывает тяжелую интоксикацию и пагубно влияет на работу центрально — нервной системы.
Симптомы дифтерии у детей имеют ярко – выраженную клиническую картину. В группе риска находятся дети в возрасте от 3 до 8 лет, а также любой не привитый человек, даже взрослый. Лечение должно проводиться врачом-инфекционистом, после сдачи всех необходимых анализов и уточнения диагноза.
Токсикогенный штамм дифтерийной палочки выдерживает низкие температуры и может сохраняться на предметах обихода продолжительное время. Бактерия уничтожается под действием дезинфицирующих средств или в процессе длительного кипячения. Инкубационный период обычно протекает в течение 7 суток.
Дети, кормили грудью, болеют крайне редко: в процессе кормления с молоком матери в их организм попадают защитные антитела. Благодаря этому вырабатывается стойкий иммунитет.
В зависимости от того, где находится очаг воспаления, выделяются следующие виды дифтерии:
- поражающая ротоглотку. Образуются серые пленки на миндалинах, а при попытке соскабливания налета появляется сукровица. Отмечается повышение температуры до 39 С, воспаление слизистых оболочек зева, общая вялость;
- воспаление гортани является самой грозной формой заболевания. Показатели температуры тела достигают критической отметки в 40 градусов Цельсия. Сопровождается осиплостью, кашлем, болью при глотании и отсутствием голоса;
- дифтерия кожных покровов случается гораздо реже, чем воспаление верхних дыхательных путей. При этом на коже образуются гнойные раны с серым налетом. Данный вид дифтерии успешно лечится и не вызывает тяжелых осложнений;
- дифтерийный круп — опасное состояние, при котором возникает лающий кашель и свист во время дыхания. Болезнь развивается по классическому сценарию. Подъем высокой температуры, приступы кашля, хриплость голоса. Со временем дыхание становится тяжелым и сопровождается свистящими звуками, в ряде случаев кожные покровы становятся бледно-синего цвета, что свидетельствует о затрудненности дыхания;
- воспаление органов зрения. Возбудитель поражает глаза. При катаральной форме образуется повышенная секреция глазных желез и конъюнктивит. Температура находится ниже отметки в 38 С. Глаза отекают, появляется гной, болезнь, чаще поражает оба глаза. Если лечение опаздывает, возникает воспаление глазного яблока, что чревато тяжелыми осложнениями;
- дифтерия половых органов. Заболевание может возникнуть как у мальчиков, так и у девочек. Проявляется она в болезненном мочеиспускании и покраснении слизистых оболочек промежности. Ближайшие лимфоузлы увеличиваются в размере в несколько раз.
Симптомы дифтерии схожи с ангиной, тонзиллитом и ложным крупом. Главным отличием от ангины принято считать характер образовавшегося налета на миндалинах. Если ребенок болен ангиной – то налет локализуется только на миндалинах и имеет белый цвет, когда при дифтерии налет имеет грязно-серый оттенок и распространяется на все горло. Характерным признаком дифтерии верхних дыхательных путей считают невыносимый запах изо рта и невозможность соскоблить пленку медицинским шпателем с поражённых участков.
Говорить о присутствии в организме дифтерийной палочки, можно только основываясь на лабораторных анализах биологического материала. Неважно кто заразился, грудничок, подросток или взрослый, симптомы будут примерно одинаковые у всех. Опасность состоит в том, что малыши могут погибнуть в течение нескольких дней с момента, когда прошел инкубационный период. Организм детей сопротивляется недугу в несколько раз слабее, чем организм взрослого.
Как у любого инфекционного заболевания, дифтерия у детей имеет специфичные симптомы, лечение при которых необходимо:
- высокая температура;
- отек слизистых оболочек ротоглотки и гортани;
- образование белого налета в носу и на миндалинах;
- воспаление носовых пазух с отделяемым гнойным содержимым;
- острая боль в брюшной полости;
- головная боль;
- боль при глотании.
Аргументация противников прививок строится на том, что якобы смертельных заболеваний давно уже не существует, а вот компоненты прививок могут нанести вред ребенку. Такой подход в корне неверен, и считать так могут только необразованные люди. Ведь только благодаря развитию медицины и поголовной вакцинации населения человек может не бояться чумы, оспы и полиомиелита.
Доктор Комаровский считает прививки настоящим спасением для детей — его лекцию можно посмотреть на видео в интернете. По его мнению, большинство населения должно быть привито, тогда тяжелые недуги исчезнут. Все дети должны прививаться от дифтерии в плановом порядке в соответствии с национальным календарем прививок. Те родители, которые не прививают своих малышей, рискуют их здоровьем, ведь дифтерия является смертельно опасным заболеванием.
Даже в случае проведенной вовремя иммунопрофилактики риск заражения сохраняется, но заболевание будет проходить в легкой форме, не нанося пагубного вреда детскому организму. Обычно все симптомы и болезненные ощущения проходят спустя 1-2 недели.
Заболевание имеет яркие признаки и симптомы, поэтому при первых же сомнениях нужно обратиться, к педиатру. Дифтерию легко распознать по внешним признакам. Врачом осматриваются лор-органы — нос, горло и уши. Если в ротовой полости, носовых пазухах или в глотке имеется фибринозный налет серого оттенка — скорее всего, малыш болен дифтерией. Обязательно проводится лабораторная диагностика биологического материала больного ребенка:
- анализ крови;
- анализ мочи;
- мазок из очага воспаления. С помощью данного анализа можно определить наличие и чувствительность микроба к антибиотику.
Дифтерия способна нанести серьезный вред здоровью малыша. А при ненадлежащем лечении стать причиной смерти больного, так как отек глотки способен полностью перекрыть дыхательные пути. Наиболее часто дифтерийная палочка вызывает следующие негативные последствия:
- сбой сердечного ритма. Тахикардия;
- судороги и паралич конечностей. Вплоть до паралича диафрагмы;
- пневмония. В крайних случаях абсцесс легких;
- развитие эндокардита и миокардита в сердечной мышце;
- поражение почек, развитие почечной недостаточности;
- нарушение в работе нервной системы;
- нарушение нормальной работы мозга, как следствие развитие энцефалопатии, отека.
После того, как ребенок перенес заболевание, могут возникнуть специфические проявления осложнений:
- першение в горле при приеме пищи;
- косоглазие;
- выброс пищи через носовые ходы;
- нарушение координации;
- изменение голоса.
Если родители не доверяют врачам и занимаются лечением ребенка самостоятельно, существует вероятность, что малыш останется глубоким инвалидом. Чем раньше врач введет противодифтерийную сыворотку, тем меньше негативных последствий будет для здоровья.
Лечение и профилактика дифтерии у детей — главная задача родителя и врача. Вылечить болезнь можно только в инфекционной больнице. Если состояние ребенка критическое, его помещают в реанимацию. Медиками разработана схема лечения, к которой прибегают, как только был уточнен диагноз.
Врач может ввести противодифтерийную сыворотку еще до получения результатов анализов, если при осмотре отмечаются характерные симптомы болезни. Делается это для того, чтобы снизить риск развития осложнений. Сыворотка способна уничтожить токсикогенный штамм дифтерийной палочки.
Концентрация лекарства зависит от веса, возраста ребенка и от стадии болезни. Поскольку препарат против токсина палочки изготавливается на основе лошадиной сыворотки, перед введением берется проба на аллергическую реакцию. Если таковая имеется, препарат вводят в более низкой концентрации по специальной методике.
Лекарство поступает в организм внутривенно. Болезнь, протекающая в легкой форме, отступает уже после однократного введения лекарства,. Иногд сыворотку вводят несколько раз. Как вспомогательные средства для лечения применяются антибиотики — чтобы не допустить воспаления легких. Чаще всего врачи назначают антибактериальные препараты пенициллинового ряда, например эритромицин.
Оправдано применение синтетических глюкокортикостероидных препаратов, таких, как Преднизолон, если у ребенка воспалена гортань и затруднено дыхание. При приступах удушья врачами может быть оказана экстренная оперативная помощь: происходит рассечение трахеи для обеспечения быстрого притока воз духа в легкие.
Некоторые дети из-за отека слизистой глотки не в состоянии употреблять самостоятельно пищу, поэтому их кормят через специальный зонд, который вставляется в носовые пазухи. Применяются также обезболивающие и жаропонижающие лекарственные средства для облегчения общего состояния пациента.
Для скорейшего выздоровления следует неукоснительно следовать рекомендациям врача. Обязательно нужно соблюдать режим дня, больной ребенок должен как можно больше отдыхать и находится в состоянии покоя. Нельзя переохлаждаться и заниматься повышенными физическими нагрузками. Малышу, у которого имеются все признаки кислородного голодания, проводят специальную кислородную терапию.
Дифтерийная палочка может быть нейтрализована только под действием антидота. Назначать терапию должен только лечащий врач. Однако народные рецепты можно использовать как дополнительные меры для облегчения и снятия болевого синдрома у больного ребенка.
- Сок свежей клюквы оказывает положительный эффект на воспаленное горло.
- Можно полоскать горло настойкой из радиолы розовой и обрабатывать горло брусничным соком.
Народные рецепты возымеют должный эффект, если применять их как можно чаще в течение дня.
Главным методом предотвращения дифтерии является проведение вакцинации. Болезнь способна нанести серьезный вред, поэтому ответ на вопрос: «Вакцинировать ребенка от или нет?» вполне очевиден, да.
Прививка от дифтерии входит в состав комплексной прививки под названием АКДС. Помимо дифтерии, данная вакцина способна уберечь ребенка от столбняка и коклюша. Коклюш и столбняк являются смертельными заболеваниями. Существуют также импортные прививки — Пентаксим или Инфарникс. Многие родителя оставляют положительные отзывы в интернете, говоря о том, что малыш перенес заграничную вакцину легко. Какую именно поставить прививку — импортного или отечественного производства – решать только родителям.
Первый раз ребенку ставят вакцину в возрасте 3 месяцев, затем в 4,5 месяца и в 6 месяцев. Затем в 18 месяцев происходит ревакцинация, как в 7 лет и в 14 лет. Для того, чтобы вспышки дифтерии не имели фатальных последствий для общества, проводится обязательная иммунизация населения. Поэтому все здравомыслящие люди должны ставить прививки детям неукоснительно.
Кроме того, взрослые люди обязаны ревакцинироваться раз в 10 лет. В случае, если заболевание было зафиксировано, то больной подлежит немедленной изоляции на 7 дней. Контактировавшее с больным должны пройти курс антибактериальной терапии. Внимание к самочувствию малыша и меры профилактики, которые регулярно проводятся родителями, уберегут малыша от многих опасных патологий.
источник