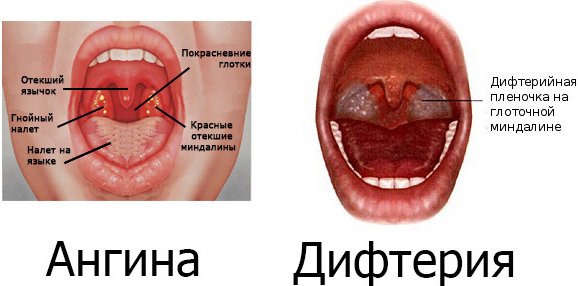
Практически у каждого жителя России можно найти в прививочном сертификате запись о постановке АКДС или АДС. Эти вакцины имеют огромное значение – они защищают людей, начиная с раннего возраста, от дифтерии. До введения их массовой постановки, это острое инфекционное заболевание было одной из самых частых причин детской смертности в мире. Из-за отсутствия у человека иммунитета, токсины коринебактерий быстро поражали различные органы, приводя к их недостаточности, развитию шока и смерти.
К счастью, в современном мире дифтерия у детей и взрослых имеет совершенно другие прогноз и течение. Вакцинация в корне изменила ситуацию, значительно уменьшив распространенность заболевания. Разработанные лекарственные препараты и врачебные тактики позволяют в 96% случаев успешно справляться с дифтерией. Диагностика заболевания также не представляет трудности, так как точно известны механизм развития и причина этой патологии.
Возбудитель дифтерии — Corynebacteria (коринебактерия) diptheriae. Она достаточно устойчива (выживает при высушивании, пониженных температурах) и хорошо сохраняется в условиях квартиры. Чтобы от нее избавиться, потребуется кипятить воду около 1 минуты, а обрабатывать бытовые предметы или стены обеззараживающими средствами (хлорка, фенол, хлорамины и пр.) не менее 10 минут. Существует много ее форм, однако симптомы и лечение дифтерии от этого не зависят.
Дифтерия развивается только по одной причине – это контакт с больным или носителем инфекции. Следует отметить, что в первом случае (при контакте с больным) вероятность заразиться в 10-12 раз выше, но возникает эта ситуация значительно реже. Так как 97% россиян, по данным профессора В.Ф. Учайкина, привиты, бактерионосители являются основными источниками дифтерии.
От источника инфекция передается двумя путями:
- Воздушно-капельным: чихание, кашель, высмаркивание, когда капельки мокроты с бактериями попадают на слизистые или ранки кожи другого человека;
- Контактно-бытовым : пользование общими предметами/одеждой с зараженным, совместное употребление продуктов питания – из-за оседания бактерий в окружающей среде.
Следует отметить, что дифтерией не болеют здоровые и привитые люди. Предрасполагающими факторами, которые имеют место перед заражением, являются:
- Отсутствие своевременной вакцинации (прививки – АКДС или АДС);
- Возраст от 3-х до 7-ми лет – в этом периоде развития мать уже не кормит ребенка молоком, поэтому он лишается ее антител. А собственный иммунитет, на данный момент, только формируется;
- Ослабление иммунитета по любой причине (в конце менструального цикла; после перенесенного заболевания; наличие гипотиреоза, ВИЧ, опухолей крови и так далее);
- Большой период времени, прошедший после вакцинации, без контактов с больными (так как происходит ослабление иммунитета против дифтерии). Чтобы заболел взрослый человек, необходимо сочетание этого фактора со снижением иммунитета.
Наличие вышеперечисленных факторов приводит к одной из форм дифтерии. Поскольку заболевание передается воздушно капельным путем, оно быстро распространяется на замкнутых пространствах и ограниченных коллективах, при наличии восприимчивых людей.
Группами риска, по распространению инфекции, являются:
- любые организованные группы, где преобладают непривитые люди;
- воспитанники школ-интернатов и детских домов;
- учебные коллективы (как студенты средних и высших учебных заведений, так и школьники);
- лица, проходящие службу в армии (чаще новобранцы);
- население стран «третьего мира» и беженцы;
- пациенты, находящиеся на стационарном лечении в психоневрологических диспансерах.
Так как дифтерия распространяется достаточно быстро, необходимо своевременно изолировать больного. Его размещают в палатах инфекционного стационара по типу «полубокс» — с собственным санузлом и плотно закрывающимся входом.
Инкубационный период (время от заражения до появления первого симптома) может занимать до 10-ти дней. В среднем – около 2-х. Больной опасен для окружающих, начиная с последнего дня инкубационного периода и до полного удаления возбудителя из организма, что можно доказать только бактериологическим исследованием.
В последнем пересмотре международной классификации заболеваний дифтерия разделяется только по расположению:
- Неуточненная — может быть только в предварительном диагнозе, так как врач обязан определить локализацию процесса;
- Глотки;
- Носоглотки;
- Гортани;
- Кожи;
- Другая – к ней относятся редкие формы, которые встречаются в 1-2% случаев (конъюнктивы, глаз, ушей и так далее).
Однако, такой классификации недостаточно, чтобы охарактеризовать заболевание. Российские врачи-инфекционисты разработали собственные принципы систематизации, которые применяются в клинической практике и используются для формулировки диагноза:
| Принцип классификации | Формы |
| По расположению |
|
| По распространенности |
|
| По наличию токсина в крови и выраженности симптомов |
|
Отдельно выделяют геморрагическую форму, которая сопровождается кровотечением из пораженного места. Для успешного лечения, важно понять, что это — признак дифтерии, а не просто травма сосуда. Чтобы это сделать, достаточно обратить внимание на состояние больного и другие симптомы.
У большинства вакцинированных людей дифтерия протекает бессимптомно. Они становятся бактерионосителями и могут заразить невакцинированного человека, однако такая вероятность в 10-12 раз меньше, чем при контакте с больным. Если бактерии попали на слизистые восприимчивого человека, то начинается классическое течение дифтерии. Первыми признаками дифтерии, как правило, являются:
- покраснение миндалин;
- острая боль при глотании;
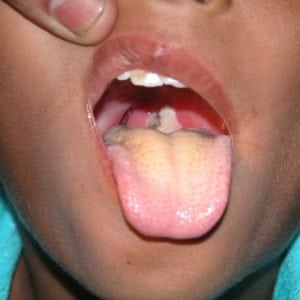
- образование дифтеритической пленки: гладкой, блестящей, серого или беловато-желтого цвета. Отделить ее от кожи не представляется возможным, так как она с ней достаточно плотно сращена. Если больной ее отрывает – остается кровоточащая ранка, которая повторно затягивается пленкой.
В дальнейшем, присоединяются другие симптомы, на основании которых выделили различные формы дифтерии. Их важно отличать, чтобы правильно оценить опасность для жизни пациента и выбрать адекватную тактику лечения дифтерии.
Это легкая форма инфекции, которой преимущественно болеют привитые дети или взрослые с ослабленным иммунитетом. Общее самочувствие страдает незначительно. Может развиваться вялость, снижение аппетита, бессонница, умеренная головная боль. Температура у 35% больных остается нормальной, у остальных – повышается до 38-39 о С. Отличительная особенность этой формы дифтерии – исчезновение лихорадки в течение 3-х дней при сохранении местных симптомов, к которым относятся:
- небольшая боль в горле при глотании;
- увеличение и покраснение миндалин;
- боль при ощупывании поднижнечелюстных и подбородочных лимфоузлов. Возможно их незначительное увеличение;
- образование дифтеритической пленки.
Как прощупать лимфоузлы? При дифтерии часто болезненны поднижнечелюстные и подбородочный лимфоузлы. Чтобы это определить, нужно завести пальцы под нижнюю челюсть больного. «Подгребая» мягкие ткани, вы можете ощутить небольшое округлое образование – это лимфоузел. Прощупайте всю область под нижней челюстью. Чтобы найти подбородочный узел, следует повторить действия, но только двумя пальцами в области под подбородком.
В зависимости от размеров пленки, выделяют два вида локализованной дифтерии зева:
- Островчатую – пленка располагается в виде небольших образований на миндалинах. Чаще всего, они имеют вид «булавочной головки». Количество может быть различным – от 1-2 до 20-ти;
- Пленчатую – дифтеритическая пленка занимает всю поверхность миндалин.
Прогноз, при адекватном лечении, всегда благоприятный. Полное выздоровление наступает через 2-2,5 недели.
Встречается достаточно редко, преимущественно у непривитых детей в возрасте 5-7 лет. Ее симптомы практически идентичны пленчатому виду локализованной дифтерии. Главный отличительный признак – это большое количество пленки, которая выходит за границы миндалин. Она может покрывать дужки (складки слизистой рта, которые ограничивают миндалину), язычок, мягкое и твердое небо, заднюю стенку глотки.
Течение распространенной формы более тяжелое – с сильной лихорадкой (39-40 о С) на четвертый или пятый день заболевания, выраженной слабостью, отсутствием аппетита и головной болью. Однако ее лечение не представляет затруднений для современной медицины – прогноз также благоприятный.
Тяжелая форма инфекции, при которой более выражены симптомы интоксикации (слабость, апатия, головная боль, отсутствие аппетита) и поражения лимфоузлов (лимфаденита). Для нее наиболее характерны симптомы:
- лихорадка более 39 о С, которая не снижается в течение долгого времени (4-5 дней, без введения антитоксической сыворотки);
- болезненность лимфатических узлов (подбородочных, поднижнечелюстных и на верхней трети шеи), которая сопровождается их отеком и увеличением;
- дифтеритическая пленка может оставаться как в пределах миндалин, так и поражать окружающую слизистую.
Срок госпитализации при субтоксической форме, согласно национальным рекомендациям, должен составлять не менее 30 суток, из которых 25 дней пациенту рекомендуется соблюдать постельный режим. Как правило, такая дифтерия поддается лечению, однако исчезновение всех симптомов редко возникает раньше 30-го дня после начала болезни.
Часто развивается у детей, не поставивших вакцину, с ослабленным иммунитетом. При этой форме, в течение первых двух дней происходит значительный выход дифтеритического токсина в кровь больного, что приводит у него к развитию следующих симптомов:
- Моментальное повышение температуры более 39 о С. Характерный симптом дифтерии у детей — родители могут до минуты назвать время заболевания;
- в первые часы после заражения возникает пленка на поверхности миндалин;
- Выраженная слабость, отсутствие аппетита, рвота (не зависит от приема пищи), сильная головная боль;
- учащенное сердцебиение (более 90 уд/мин);
- озноб и бледность кожи.
На 3-й день появляются отеки в области шеи и подбородка, которые свидетельствуют о лимфадените. В зависимости от их распространенности, выделяют три степени тяжести токсической формы:
- 1 степень — до середины шеи;
- 2 степень — до ключиц;
- 3 степень — до передней стенки грудной клетки.
После 3-их суток болезни у больного могут появиться: невнятная речь, хриплое дыхание, специфический запах от больного (приторно-сладкий). Летальный исход, как правило, не наступает. Своевременное введение значительных доз антитоксической сыворотки позволяет практически исключить вероятность смерти больного и развития осложнений.
Наблюдается, преимущественно, у невакцинированных детей. Эта форма имеет очень тяжелое течение, которое быстро приводит к смерти. Отличить ее от других достаточно легко. В первый день болезни, происходит быстрый (скачкообразный) подъем температуры до 40 о С и более. У больного наблюдается сильная интоксикация, которая проявляется:
Через несколько часов, после подъема температуры, начинаются и интенсивно развиваются нарушения в работе сердца и сосудов. Падает давление давление, у больного учащается сердцебиение. Кровь перераспределяется в организме, питая только жизненно важные органы (легкие, головной мозг, сердце). Весь остальной организм «голодает». Внешне можно отметить сильную бледность, человек напоминает «полотно». На ощупь кожа холодная, плотная.
На фоне этих симптомов, быстро формируется пленка в ротовой полости. Она может быть различного размера. Как правило, она покрывает миндалины и переходит на небо и заднюю стенку глотки. Смерть наступает в течение первых 2-х дней от острой сердечной или почечной недостаточности. Эффективного лечения гипертоксической формы дифтерии нет.
Течение заболевания схоже с гипертоксической формой. Оно также начинается остро с повышения температуры, выраженной интоксикации и формирования дифтеритической пленки. Как правило, сердечно-сосудистые нарушения прогрессируют медленнее, поэтому смерть наступает на 2-ю или 3-ю неделю. Выздоровление наступает редко, даже на фоне адекватного лечения.
Характерный симптом дифтерии у детей при геморрагической форме – появления кровотечений различных локализаций (десневых, носовых, кровоизлияния на коже) на 3-5 дни. Пленка, как и отеки лимфатических узлов, приобретает багровую окраску из-за «пропитывания» их кровью.
В отличие от дифтерии зева, поражение носоглотки не сопровождается болью при глотании. Первым симптомом, как правило, является затруднение/невозможность носового дыхания. Он появляется из-за образования пленки на слизистой носа, которая недоступна для простого осмотра (обнаружить ее может отоларинголог с помощью риноскопа).
Так как эта область хорошо кровоснабжается, токсины бактерий легко проникают в общий кровоток, вызывая интоксикацию. Присоединяются следующие симптомы:
- повышение температуры до 39 о С;
- слабость и апатия;
- головная боль;
- снижение/отсутствие аппетита.
В некоторых случаях, болезнь начинает проявляться в первую очередь признаками интоксикации с последующим формированием дифтеритической пленки. Течение локализованной дифтерии носоглотки достаточно индивидуально, однако неизменно имеет благоприятный прогноз.
Дифтерия гортани, согласно национальным рекомендациям, называется «локализованный круп». Благодаря широкому внедрению вакцинации, из России это заболевание практически ушло – частота встречаемости не более 0,5%. Оно может развиваться только у непривитой части населения.
В отличие от дифтерии зева и носоглотки, локализованный круп опасен не интоксикацией, а механическим сужением гортани, которое постепенно развивается у больного. Болезнь последовательно проходит несколько стадий:
| Стадия | Характерные симптомы | При осмотре видно | Время появления |
| Катаральная |
| Внешних признаков нет | На 1-2 сутки после начала заболевания |
| Стенотическая |
|
| Чаще, после вторых суток. Продолжительность от 1-2 часов до нескольких дней. |
| Предасфиктическая |
|
| Сразу после стенотической. Продолжается до 2-х часов. Если не оказать помощь (сделать интубацию), то перейдет в асфиктическую стадию. |
| Асфиктическая |
|
| После предасфиктической. Длительность от 1-2 минуты. Максимально 10-20 минут. |
Эта форма дифтерии поражает гортань, трахею и бронхи. Она протекает значительно тяжелее – в первые дни появляются симптомы дыхательной недостаточности:
- смешанная одышка (даже в покое) – больной не может вдохнуть и выдохнуть;
- бледность – «мраморная кожа»;
- поверхностное частое дыхание (может быть до 40-60/минуту);
- частое сердцебиение.
Также может присоединяться влажный кашель с отделяемым в виде пленки (имеется примесь крови). Симптомов интоксикации практически нет. Летальный исход наступает быстро (в течение нескольких дней). Лечить эту форму дифтерии очень трудно – значительно проще предотвратить ее возникновение постановкой вакцины.
Тяжелые формы дифтерии (токсическая и гипертоксическая) часто приводят к развитию осложнений, которые связаны с поражением:
- Почек (нефротический синдром) – не опасное состояние, наличие которого можно определить только по анализу мочи и биохимии крови. При нем не возникает дополнительных симптомов, которые ухудшают состояние больного. Нефротический синдром полностью исчезает к началу выздоровления;
- Нервов – это типичное осложнение при токсической форме дифтерии. Может проявляться двумя вариантами:
- Полным/частичным параличом черепных нервов – ребенку трудно глотать твердую еду, он «поперхивается» жидкой пищей, может двоиться в глазах или опускаться веко;
- Полирадикулоневропатией – этот состояние проявляется снижением чувствительности на кистях и стопах (тип «перчаток и носков»), частичными параличами на руках и ногах.
Симптомы поражения нервов, как правило, полностью проходят в течение 3-х месяцев;
- Сердца (миокардит) – очень опасное состояние, тяжесть которого зависит от времени появления первых признаков миокардита. Если проблемы с сердцебиением появляются на первой неделе – быстро развивается ОСН (острая сердечная недостаточность), которая может привести к смерти. Возникновение симптомов после 2-й недели имеет благоприятный прогноз, так как можно добиться полного выздоровления пациента.
Из других осложнений можно отметить только анемию (малокровие) у пациентов с геморрагической дифтерией. Она редко проявляется симптомами, однако легко определяется с помощью общего анализа крови (снижение гемоглобина и эритроцитов).
Помимо сбора жалоб и описания развития заболевания, необходимо осмотреть больного. Следует обратить внимание на болезненность лимфоузлов и наличие отека шеи.
Как определить отек шеи? Для этого следует прижать кожу пальцем на 5-7 секунд и отпустить. Если в этом месте останется ямочка, которая постепенно исчезает – это достоверный признак отека.
Стандарты врачебной помощи (МЭС) предусматривают обязательное проведение следующих исследований:
- Общий анализ крови – для обнаружения признаков бактериального воспаления (СОЭ больше 20, увеличение нейтрофилов);
- Общий анализ мочи – для исключения осложнений со стороны почек. Патологические признаки: наличие белка более 0,3; больше 2-х эритроцитов, наличие почечного эпителия (более 5) или цилиндров;
- Взятие мазка из зева и носа для бактериологического исследования – необходимая процедура для подтверждения диагноза «Дифтерия». Она не требует подготовки больного и занимает не более 10-ти минут. Результаты будут готовы не более чем через пять дней;
- ЭКГ – оценка функции сердца необходимо, чтобы не пропустить начало осложнений при дифтерии в виде его недостаточности.
- Биохимия крови (АЛТ, АСТ, Билирубин, Мочевина, Креатинин) – первые три параметра необходимы для оценки функции печени, последние два – почек.
| Биохимический показатель | Норма |
| АСТ | до 45 МЕ/л (значимо при повышении в 2-3 раза) |
| АЛТ | до 40 МЕ/л (значимо при повышении в 2-3 раза) |
| Билирубин (общий) | 5,1 – 17 мкмоль/л |
| Мочевина | 2,8-7,5 ммоль/л |
| Креатинин |
|
Все остальные обследования назначаются врачом индивидуально, в зависимости от сложности диагноза или появления осложнений у пациента.
Принципы лечения одинаковые при любых формах дифтерии. Главное – это своевременное введение противотоксической сыворотки, которая помогает даже при тяжелых формах болезни.
Применение антибиотиков не обязательно, однако они могут назначаться по усмотрению врача. Препаратом выбора для детей, по рекомендациям ВОЗ, является Джозамицин (Вильпрафен). При дифтерии у взрослых можно назначить Клиндамицин. Дозы и количество приема определяется индивидуально, в зависимости от тяжести состояния.
Важным компонентом лечения является снятие интоксикации у больного. Для этого ему внутривенно капают физиологический раствор натрия хлорида или раствор глюкозы. Возможно применение и других препаратов (Гемодеза, Реополиглюкина), которые назначаются при тяжелом состоянии пациента.
При наличии осложнений, терапия значительно расширяется. В настоящее время, существуют сложные схемы лечения миокардитов и полиневритов, которые доказали свою эффективность. Однако следует понимать, что врачи не всесильны, поэтому при тяжелых формах дифтерии с выраженными осложнениями случаются летальные исходы.
Предотвратить развитие опасных форм заболевания достаточно просто – для этого необходимо своевременно поставить прививку против дифтерии (см. календарь прививок детям). В настоящее время, используют комбинированные вакцины – АКДС или АДС, которые обеспечивают оптимальный эффект при минимуме побочных эффектов.
АКДС вводят ребенку три раза: в 3, 4,5 и 6 месяцев. Сокращать интервал нельзя, немного увеличить – можно (например, после перенесенного заболевания). После вакцины за ребенком следует наблюдать 30 минут, чтобы исключить аллергические реакции. АКДС нельзя ставить детям, которые перенесли коклюш или имеют на нее аллергию. В этом случае, используют АДС-вакцину.
Дифтерия – заболевание, которое легче профилактировать, чем лечить. Своевременные действия родителей для создания хорошего иммунитета у ребенка, помогут ему избежать острой инфекции в будущем.
К неспецифическим мероприятиям по профилактике дифтерии относится поддержание хорошего иммунитета. Для этого можно использовать закаливание (не ранее, чем с 5-ти лет), умеренные физически нагрузки, полноценное питание (с включением в рацион витаминов, минералов и других нутриентов), свежий воздух.
Вероятность повторного заболевания – не более 5%. И даже если это случиться, ребенок перенесет легкую форму дифтерии.
Категорически нет. После адекватного лечения антитоксином она отделиться самостоятельно, а на ее месте будет новая слизистая. Если человек ее самостоятельно снимет – образуется рана, которая вскоре повторно затянется этой пленкой.
Это определяется состоянием иммунитета у ребенка. Если он хорошо развит и ребенок не переносил других инфекционных заболеваний в ближайшем прошлом, больше вероятность развития распространенной формы.
Клиническими исследованиями ВОЗ и российских инфекционистов доказана эффективность вакцин АКДС и АДС. Эта прививка имеет среднюю стоимость 600-800 рублей по России, что может стать проблемой для семейного бюджета (особенно многодетных семей). Однако детский гроб стоит гораздо дороже, чем АКДС. А вероятность того, что он понадобиться родителям ребенка без вакцины, существенно возрастает.
В ходе многочисленных исследований, доказана возможность возникновения только 4-х побочных эффектов:
- Лихорадки (37-38 о С);
- Слабости;
- Покраснения в месте укола;
- Появление небольшого отека (после инъекции).
ВОЗ не видит в этом необходимости. Однако если вы предполагаете в ближайшем будущем контакт с больным – обратитесь к врачу. Он назначит вам анализ для определения антител к токсину коринебактерий в вашей крови. Если их недостаточно – рекомендуется однократно поставить АДС.
источник
Дифтерия у детей — острое инфекционное заболевание, вызываемое токсигенными штаммами коринебактерий, характеризующееся воспалительным процессом с образованием фибринозной плёнки на месте внедрения возбудителя, явлениями общей интоксикации в результате поступления в кровь экзотоксина, обусловливающего тяжёлые осложнения по типу инфекционно-токсического шока, миокардита, полиневрита и нефроза.
- А36.0 Дифтерия глотки.
- А36.2 Дифтерия носоглотки.
- А36.2 Дифтерия гортани.
- А36.3 Дифтерия кожи.
- А36.8 Другая дифтерия.
- А36.9 Дифтерия неуточнённая.
Истогником заражения дифтерией может быть только человек — больной или бактерионоситель токсигенной коринебактерии дифтерии.
В зависимости от продолжительности выделения возбудителя различают транзиторное носительство — до 7 дней; кратковременное — до 15 дней; средней продолжительности — до 30 дней и затяжное или рецидивирующее носительство — более 1 мес (иногда несколько лет).
Возбудитель передаётся воздушно-капельным путём: при непосредственном контакте, реже через инфицированные предметы обихода (посуда, бельё, игрушки, книги), возможна передача и через третьи лица. Индекс контагиозности относительно невелик — около 10-15%.

Возбудитель болезни — Corynebacterium diphtheriae — тонкая, слегка изогнутая палочка с булавовидными утолщениями на концах, неподвижная; спор, капсул и жгутиков не образует, грамположительна. По способности образовывать токсин коринебактерии дифтерии подразделяют на токсигенные и нетоксигенные.
Кроме токсина, коринебактерии дифтерии в процессе жизнедеятельности продуцируют нейраминидазу, гиалуронидазу, гемолизин, некротизирующий и диффузный факторы, способные вызвать некроз и разжижение основного вещества соединительной ткани.
Дифтерийный токсин — сильнодействующий бактериальный экзотоксин — определяет как общие, так и местные клинические проявления болезни. Токсигенность генетически детерминирована. Нетоксигенные коринебактерии дифтерии заболевания не вызывают.

Наиболее часто при дифтерии поражается ротоглотка, реже — дыхательные пути, нос, гортань, трахея. Редко наблюдают дифтерийное поражение глаза, уха, половых органов, кожи. При одновременном поражении двух органов и более диагностируют комбинированную форму дифтерии.
Дифтерия ротоглотки. В зависимости от распространённости и тяжести местного процесса и общей интоксикации различают локализованную (лёгкую), распространённую (среднетяжёлую) и токсическую (тяжёлую) формы дифтерии ротоглотки.
Локализованная форма дифтерии ротоглотки бывает чаще у привитых детей. Налёты расположены на нёбных миндалинах и не распространяются за их пределы. Общее состояние нарушено умеренно, боли в горле при глотании незначительные. На миндалинах образуются налёты, в первые 1-2 дня нежные, тонкие, а в дальнейшем они имеют вид плёнок с гладкой, блестящей поверхностью и чётко очерченными краями беловато-желтоватого или беловато-сероватого цвета. В зависимости от размеров налёта различают островчатую форму, при которой налёты располагаются в виде островков между лакунами, и плёнчатую форму локализованной дифтерии, когда налёты сплошь или почти сплошь покрывают миндалины, но не выходят за их пределы. Налёты плотные, спаяны с подлежащей тканью, при попытке снять их слизистая оболочка кровоточит. На месте удалённых налётов образуются новые. Тонзиллярные лимфатические узлы не увеличены, безболезненны, подвижны.
источник
Дифтерия – это острая инфекция, для которой характерно развитие воспаления на месте проникновения и локализации возбудителя. Раньше заболеваемость среди детей была высокой. Массовая активная иммунизация (вакцинация) привела к снижению заболеваемости. Но и в настоящее время встречаются спорадические (единичные) случаи дифтерии, возможны групповые вспышки.
Характерным для этого инфекционного заболевания является образование фибринозной плотной пленки на месте локализации процесса и выраженная интоксикация. Это достаточно тяжелое заболевание может закончиться даже летальным исходом. Как протекает дифтерия у детей, какие у этой болезни основные симптомы и какое назначается лечение, поговорим в данной статье.
Возбудителем болезни является дифтерийная палочка (коринебактерия). Она достаточно устойчива: хорошо переносит низкие температуры (до -20°С), высушивание; в течение длительного времени сохраняется на окружающих предметах. Зато при кипячении палочка погибает за одну минуту, а дезинфицирующие средства (перекись водорода, хлорамин и другие) губительно действуют на возбудителя в течение 10 минут.
Источник инфекции – больной дифтерией или бактерионоситель дифтерийной палочки. Скрытый (инкубационный) период обычно равен трем дням, но может сокращаться до двух дней или удлиняться до десяти. Заразным ребенок является с последнего дня инкубации и до окончательного выздоровления. Бактерионоситель не имеет каких-либо клинических проявлений болезни, но распространяет инфекцию.
Воздушно-капельный путь заражения является основным при дифтерии. Реже заражение происходит контактно-бытовым путем (через игрушки или предметы общего пользования).
Ребенок может заболеть в любом возрасте. Но груднички болеют редко, так как они получают антитела с молоком матери, обеспечивающие им пассивный иммунитет. Восприимчивость к дифтерии у детей невысока – до 15 %. Болеют преимущественно непривитые дети. Отмечается зимняя сезонность заболевания.
Входные ворота для коринебактерии – слизистые оболочки носоглотки, гортани. Значительно реже возбудитель проникает через слизистые глаз или половых органов, пупочную ранку, кожные покровы с нарушенной целостностью.
На месте проникновения коринебактерия размножается и прижизненно выделяет экзотоксин. Он оказывает местное действие (вызывает гибель клеток в тканях на месте проникновения) и общее (попадая в кровь и распространяясь по сосудистому руслу). Из пораженных клеток на месте локализации воспалительного процесса образуется плотная сероватая фибринозная пленка.
Общее действие токсина может проявиться тяжелыми осложнениями: поражением нервной системы и сердечной мышцы. Со стороны сердца развивается миокардит, нарушается сердечный ритм, может наступить даже остановка сердечной деятельности. Поражение токсином нервной системы приводит к нарушению зрения, глотания, речи. Токсин может привести к выраженному отеку шеи.
Учитывая локализацию процесса, различают дифтерию:
У детей дифтерия ротоглотки возникает в 95% случаев. Она может протекать в одной из таких клинических форм:
- локализованная;
- распространенная;
- токсическая.
Течение и характер проявлений заболевания зависят от наличия иммунизации и возраста ребенка.
У привитых деток в редких случаях возникновения заболевания дифтерия имеет локализованную, легко протекающую форму, благоприятный исход (или же выражается в виде бактерионосительства).
У непривитых болезнь протекает в тяжелой степени, с высоким риском развития осложнений и неблагоприятного исхода.
Клиническая форма зависит от возраста детей. У новорожденных младенцев может развиться процесс в пупочной ранке; дифтерия носа развивается у грудничков; после года чаще поражается гортань, а после 2 лет, как правило, процесс локализуется в зеве.
Локализованная форма имеет 3 разновидности: катаральная, островчатая и пленчатая. Начинается болезнь остро. У ребенка болит горло, температура поднимается до 38°С или 39°С, увеличиваются лимфоузлы на шее. Воспалительный процесс ограничивается пределами миндалин.
При катаральной форме имеется покраснение миндалин, других изменений в зеве (налетов, отека) нет.
При островчатой форме начало острое, беспокоят боли в горле, подъем температуры до 39°С; самочувствие, как правило, страдает незначительно. На слабо покрасневших миндалинах появляются налеты в виде блестящей пленки серовато-белого или желтоватого цвета с четкой границей.
Налеты на миндалинах располагаются в виде единичных или множественных островков. Они возвышаются над уровнем миндалины, с трудом снимаются при осмотре шпателем, слизистая после снятия кровоточит. Лимфоузлы на шее увеличены, но безболезненны.
При пленчатой форме налет покрывает миндалину практически полностью. Вначале налет может быть похожим на паутиноподобную сеточку, позже он становится плотной сероватой пленкой с перламутровым блеском. При насильственном снятии пленки поверхность кровоточит.
Распространенная форма заболевания регистрируется реже. Она имеет среднетяжелое течение. Начало острое, маленький пациент жалуется на боль в горле, температура тела – в пределах 39°С. Фибринозная пленка появляется уже за пределами миндалин: на язычке, нёбных дужках, задней стенке глотки. Отека шеи нет. Лимфоузлы увеличены и несколько болезненны.
Характерны симптомы интоксикации: ребенок малоподвижный, вялый, аппетит отсутствует, беспокоит головная боль.
Токсическая дифтерия – это тяжелая форма заболевания. Она развивается у невакцинированных деток. Начало острое. Ребенка лихорадит, температура повышается до высоких значений (до 40°С). Значительно выражены симптомы интоксикации, пациент отказывается от пищи. Чередуются периоды возбуждения и заторможенности. Резко выраженная бледность кожных покровов, возможно появление рвоты. Из-за спазма жевательных мышц затруднено открывание рта.
Отек ротоглотки, иногда несимметричный, – один из наиболее ранних признаков токсической дифтерии. Он появляется до образования дифтерийной пленки.
Налет также вначале полупрозрачный, но вскоре он становится плотным, с четкими границами, выходит за пределы миндалины. При осмотре ребенка ощущается приторно-сладкий специфический запах изо рта.
На 2-3 день болезни обнаруживается безболезненный отек подкожной клетчатки шеи; он может распространяться ниже, в область ключицы. Чем ниже распространение отека, тем тяжелее состояние маленького пациента.
Состояние ребенка тяжелое. Кожные покровы малыша бледные, губки сухие, язык густо обложен. Шея утолщена. Дыхание шумное. Может появиться сукровичное отделяемое из носа. Наибольшую опасность представляют судороги.
У маленьких деток может развиться дифтерия гортани, опасным осложнением которой является истинный круп. Причем поражение гортани может развиваться изолированно, а может и возникать при дифтерии другой локализации, когда пленки разрастаются и постепенно спускаются в гортань, перекрывают голосовую щель и затрудняют дыхание.
В развитии дифтерийного крупа различают 3 стадии:
- стадию крупозного кашля;
- стенотическую;
- асфиксическую.
В стадии крупозного кашля на фоне нерезкой интоксикации поднимается температура в пределах 38°С, появляется осиплость голоса и сухой кашель. В дальнейшем грубый кашель беспокоит в виде приступов, становится лающим.
Спустя 2 или 3 суток постепенно развивается стадия стеноза : основной ее признак – свистящее дыхание. Вдох становится длинным с заметным втяжением межреберных мышц, надключичных и подключичных ямок.
Длиться стадия стеноза может до трех суток. При этом дыхание все больше затрудняется, теряется голос, развиваются признаки дыхательной недостаточности. Ребенок становится беспокойным, нарушается сон, нарастает синюшность кожных покровов.
При неоказании квалифицированной помощи наступает стадия асфиксии. Ребенок становится вялым, дыхание – менее шумным; синюшность распространяется на холодные конечности; снижается кровяное давление; пульс частый, слабого наполнения; зрачки широкие.
В дальнейшем температура падает ниже нормальных показателей, дыхание становится аритмичным. Могут произойти неконтролируемые мочеиспускание и дефекация. Появляются судороги, ребенок теряет сознание. При отсутствии помощи и оперативного вмешательства наступает смерть от асфиксии.
Дифтерия носа регистрируется чаще в раннем возрасте. Проявления процесса таковы: температура нормальная или незначительно повышенная, дыхание носом затруднено из-за отека слизистой, из одного носового хода появляется отделяемое в виде сукровицы. Общее состояние малыша страдает мало.
При несоблюдении правил гигиены может развиваться дифтерия редких локализаций: поражается ухо, глаз, пупочная ранка, половые органы, кожа.
Общее состояние при этом не страдает. На месте поражения образуется серого цвета пленка. При поражении глаз характерным является односторонний процесс; пленка с конъюнктивы может переходить и на глазное яблоко; веко отечное.
Кожа поражается при наличии опрелостей, ранок, ссадин, царапин. Появляется отек кожных покровов и образование фибринозной сероватой трудно отделяемой пленки.
Дифтерия относится к заболеваниям, которые могут привести к очень тяжелым осложнениям. При отсутствии своевременного лечения токсин дифтерийной палочки проникает в различные органы с током крови и может вызвать токсический шок, поражение почек, миокарда, периферической нервной системы. При дифтерийном крупе часто развивается пневмония.
Нефротический синдром возникает при поражении почек. В моче повышается белок, появляются цилиндры, небольшое количество форменных элементов. Но функция почек не нарушается. При выздоровлении анализ мочи нормализуется.
Миокардит возникает на второй-третьей неделе. Причем, чем раньше он проявляется, тем тяжелее протекает и имеет худший прогноз. Признаками миокардита являются: нарастание тяжести состояния и появление различного рода нарушений ритма сердечной деятельности.
Поражение нервной системы с развитием параличей может появиться в ранние сроки (на 2 неделе болезни) и в более поздние. Поражаются черепно-мозговые нервы. Чаще отмечается параличи мягкого нёба и глазодвигательных нервов.
Проявлениями этих поражений могут быть:
- поперхивание пищей;
- изливание жидкой пищи из носовых ходов;
- гнусавость голоса;
- отклонение язычка на здоровую сторону;
- косоглазие;
- отек века на одной стороне.
Диагностика дифтерии проводится на основании клинических проявлений и лабораторных данных. Из клинических симптомов учитывается важный для диагностики признак: наличие характерной плотной фибринозной, трудно снимаемой пленки.
Из лабораторных методов используются:
- анализ крови на наличие в крови ребенка антитоксина дифтерии;
- бактериоскопический: обнаружение коринебактерии под микроскопом в мазке из участка поражения;
- бактериологический метод, позволяющий выделить дифтерийную палочку из мазка, взятого из пораженного участка.
Подтверждающим диагноз фактом является также обратное развитие всех проявлений дифтерии уже спустя сутки после внутривенного вливания противодифтерийной сыворотки.
При малейшем подозрении на дифтерию лечение ребенка проводится только в условиях стационара, а при появлении признаков осложнений – в отделении реанимации.
Лечение дифтерии у детей должно быть обязательно комплексным. Основной и наиболее важный метод лечения – применение противодифтерийной антитоксической сыворотки. Ее вводят даже при подозрении на дифтерию, не дожидаясь результатов бактериологического посева: только так можно избежать тяжелых осложнений и даже спасти жизнь ребенка. Это связано с тем, что сыворотка нейтрализует действие токсина дифтерийной палочки на организм ребенка.
Поскольку антитоксическую противодифтерийную сыворотку готовят на основе лошадиной сыворотки, то перед ее введением проверяют индивидуальную чувствительность к ней организма ребенка. При выявлении повышенной чувствительности сыворотку вводят по специальной методике в разведенном виде.
Сыворотка вводится внутривенно. При легкой форме ее вводят однократно, а при тяжелой – в течение нескольких дней. Перед медиками стоит задача ввести сыворотку как можно раньше. Доза антитоксина назначается в зависимости от степени тяжести болезни, формы дифтерии и срока заболевания.
В комплексное лечение входят также антибиотики, которые предотвращают дальнейшее распространение процесса и для профилактики пневмонии. Антибиотики не оказывают действия на токсин дифтерийной палочки, поэтому они применяются не вместо противодифтерийной сыворотки, а в комбинации с ней.
Из антибиотиков применяются, в зависимости от превалирующей чувствительности возбудителя, такие препараты: Пенициллин, Эритромицин, Ампициллин, Гентамицин, Рифампицин, Тетрациклин, Цефтриаксон, Ципрофлоксацин, Ципринол и другие.
При поражении гортани применяются в качестве противовоспалительных средств глюкокортикоиды (Дексаметазон, Преднизолон, Фортекортин, Ортадексон, Новометазон и др.). При крупе необходимо обеспечить приток свежего воздуха; применяют также успокаивающие препараты, десенсибилизирующие средства. При угрозе удушья применяется в стадии стеноза оперативное вмешательство – трахеотомия.
В качестве симптоматической терапии могут применяться жаропонижающие средства (Анальгин, Панадол, Парацетамол и др.), витаминные препараты, дезинтоксикационная терапия.
При развитии миокардита применяется кислородотерапия и назначаются препараты, нормализующие ритм сердца. При пневмонии используются лекарства, расширяющие бронхи. При развитии дыхательных расстройств ребенок переводится на искусственное (аппаратное) дыхание.
Весомый вклад в комплексное лечение вносит уход за больным ребенком. Маленький пациент нуждается в соблюдении строгого постельного режима. Успокоить малыша, вовремя напоить, накормить, переодеть – задача родителей. При нарушении акта глотания применяется кормление с помощью назогастрального зонда.
Нетрадиционные методы лечения дифтерии могут применяться только в качестве средств, смягчающих боли в горле и облегчающих самочувствие ребенка. С этой целью можно смазывать горло свежеотжатым соком клюквы, полоскать горло брусничным, лимонным или клюквенным соком каждые полчаса. Смазывать пораженные участки можно настойкой корня розовой родиолы или настойкой листьев эвкалипта 3 раза в день.
Локализованные формы обычно заканчиваются выздоровлением.
Токсическая форма заболевания может закончиться летальным исходом. Прогноз полностью зависит от сроков введения сыворотки.
Перенесенная дифтерия оставляет стойкий иммунитет.
С целью профилактики дифтерии проводятся такие мероприятия:
- иммунизация (вакцинация) всего населения;
- изоляция больных;
- выявление, изоляция и лечение носителей дифтерийной палочки;
- наблюдение за контактными детьми.
Надежная и важная профилактическая мера защиты от дифтерии – вакцинация. Прививки проводятся дифтерийным (ослабленным) токсином, входящим в состав коклюшно-дифтерийно-столбнячной вакцины (АКДС) или дифтерийно-столбнячного анатоксина (АДС).
Прививают деток с трехмесячного возраста: трехкратно препарат вводят в мышцу с интервалом в полтора месяца. Ревакцинацию проводят в 1,5-2 года и в 7 и 14 лет.
По назначению педиатра (при наличии у ребенка противопоказаний к АКДС и АДС) вакцинацию проводят более щадящими препаратами (они имеют сниженное содержание антигенов): 2-кратно вводят АДС-М-анатоксин или АД-М-анатоксин по индивидуальному графику.
В день вакцинации у ребенка может отмечаться подъем температуры, недомогание, легкое покраснение и уплотнение на месте введения препарата.
Больные дифтерией изолируются на 7 дней. Изоляция прекращается при получении отрицательного анализа бактериологического исследования (мазок из слизистых носа и зева). В очаге инфекции проводится дезинфекция. В течение 7 дней проводится наблюдение за контактными лицами, обследование их (берут мазок из носа и зева для бактериологического исследования).
Дифтерия относится к опасным воздушно-капельным инфекциям. Она может привести к серьезным осложнениям и даже к смерти ребенка. При малейшем подозрении на это заболевание следует незамедлительно обращаться к врачу. Успех лечения абсолютно зависит от своевременного его проведения. Не следует отказываться от предложенной госпитализации больного малыша.
Дифтерию можно предупредить, если провести своевременную вакцинацию ребенку. Не следует отказываться от прививки! Ведь исключить контакт любимого чада с бактерионосителем дифтерийной палочки – в транспорте, в магазине, в любом коллективе – просто невозможно.
При первых признаках дифтерии необходимо вызвать на дом педиатра, а при тяжелом состоянии ребенка обратиться в «Скорую помощь». Дифтерию лечит врач-инфекционист. При поражении разных органов назначаются консультации профильных специалистов: офтальмолога, ЛОР-врача, невролога, кардиолога, гинеколога, уролога. При необходимости лечение проводится в условиях отделения интенсивной терапии под наблюдением врача анестезиолога-реаниматолога.
источник
Дифтерия – инфекционное заболевание, чаще диагностируемое у детей и подростков. В случае выстилания и обволакивания горла фиброзной пленкой начинает развиваться воспалительный процесс. Малыши становятся истеричными, плаксивыми, испытывают трудности при дыхании, глотании.
Причина развития дифтерии – поражение слизистой любой части гортани коринебактерией (дифтерийной палочкой), приводящей к покрытию языка, горла, гортани, полости носа фиброзной непроницаемой пленкой. Бактерии быстро разносятся с оттоком крови, начинают выбрасывать большое количество экзотоксинов. Организм испытывать сильнейшее отравление. В случае неоказания своевременной мед. помощи осложнения у детей в виде токсического шока, нефроза, полиневрита, миокардита вплоть до летального исхода неизбежны.
Главный возбудитель дифтерии – дифтерийная палочка, хорошо переносящая низкие температуры и даже высушивание, оставаясь пребывать на одежде, предметах, игрушках. К гибели же приводит лишь кипячение в течение 1 мин или дезинфицирование хлором – 10 минут.
Основной путь передачи дифтерии – воздушно-капельный. Источником заражения может стать:
- слюна;
- выделения из полости носа;
- зараженные предметы, игрушки, которые дети любят тянуть в рот
- человек – носитель бактерий, но спустя 9-10 день с момента заражения, т.е. по истечении инкубационного периода коринебактерии.
Даже при проведении теста анализ может выглядеть отрицательным, хотя это не говорит о том, что заражения не произошло. Дифтерийная палочка не обнаруживается до тех пор, пока пребывает в латентном, спящем состоянии. Лишь при появлении определенных благоприятных условий, в частности неустойчивого иммунитета, начинает быстро активироваться проявлять себя.
Наиболее восприимчивы к заболеванию дети в 3-7 лет. Груднички, пока кормятся грудью, приобретает пассивный иммунитет от матери и даже в случае заражения бактерии, вероятно, никак не будут проявлять себя. У более старших детей вырабатывается устойчивый иммунитет. А вот подростки в период полового созревания вновь входят в группу риска, когда иммунная система, равно как и гормональный фон начинают переживать некий дисбаланс.
Дифтерийная палочка при попадании вырабатывает гиалуронидазы (токсины), быстро внедряющиеся в эпителиальные клетки. В результате:
- расширение сосудов и повышение проницаемости;
- сильная интоксикация организма;
- некроз эпителиальных клеток;
- замедление кровотока;
- выпотевание экссудата;
- покрытие слизистой гортани фиброзной пленкой;
- проявления локальных очагов воспаления на небе, зеве полости глотки.
Экзотоксины оказывает токсическое воздействие на весь организм в целом, причем ребенок может стать бактерионосителем на протяжении всей своей жизни.
Внимание! Дифтерия у детей – это не вирусное заболевание, в чем заблуждаются многие люди. Воспаление вызвано исключительно бактериями, которые могут попасть в рот даже с зараженной водой, пищей и лечение данного заболевание – особое, хотя симптомы сильно схожи с ангиной, ОРЗ, гриппом при заложенности носа, горла.
В зависимости от месторасположения инфекции в горле различают следующие формы дифтерии:
- локализованная при внедрении бактерии исключительно в одном ограниченным месте;
- распространенная при расселении коринебактреии за пределами миндалин;
- геморрагическая, отличается поражением кроветворной системы в целом, появлением высыпаний по типу геморрагических на теле и кровоизлиянием в слизистой ЖКТ;
- токсическая, как самая опасную с бурным течением, приводящая к отечности тканей, а на фоне осложнений – параличу нижних конечностей, невротическому синдрому, приступам эпилепсии, поражению сосудов сердца.
Коринебактерии считаются анаэробными и совершенно не образуют спор. Возбудителем является дифтерийный экзотоксин, отличающийся высокой токсигенностью, и при попадании в кровь быстро разносится по венозному руслу. В ответ на интоксикацию мягкие ткани быстро опухают.
Буквально через 2-3 дня с момента заражения проявляются остро выраженные симптомы у детей: резкое повышение температуры, обезвоживание, высыхание покровов кожи, боль в животе, отёчность, выбухание лимфоузлов.
Бактерии при попадании в организм способны привести к серьезным поражениям внутренних жизненно важных органов (печени, почек, легких). Именно с последнего дня, т.е. на 9-10 день инкубационного периода ребенок считается заразным для окружающих.
Симптомы проявляются в зависимости от места локализации инфекции: уха, глаз, гортани, половых органов:
- воспаление и опухание лимфоузлов;
- отечность тканей;
- повышение высокой температуры до 41 градуса;
- слабость;
- режущие боли в животе;
- развитие почечной, сердечной недостаточности.
Не всегда признаки дифтерии выражены в случае поражения гортани и могут отсутствовать вовсе. Однако, дифтерийная палочка живуча и хорошо приспосабливается на слизистой оболочке в детском неокрепшем организме. Если не лечить, то осложнения неизбежны и могут быть непоправимыми.
В случае локализации инфекции в полости носа наблюдаются:
- шумы при дыхании на фоне образования ложного крупа на слизистой носа;
- беспокойство и страх (панические атаки);
- повышение температуры до умеренных значений;
- нарушение газообмена;
- асфиксия, задержка дыхания;
- отсутствие пульса на вдохе;
- слабость и апатия.
Внимание! Ложный круп, равно как и истинный развивается молниеносно. Последствия или смертельный исход неизбежны. Если ребенок начал задыхаться, выражены признаки удушья, сильной потливости и аритмии, то в срочном порядке нужно вызывать скорую помощь и проводить реанимационные восстановительные процедуры. Смерть от асфиксии и обезвоживания может наступить мгновенно.
Пока же прибудет скорая помощь, то родителям детей нужно быть на чеку и принять безотлагательные первичные действия: открыть окна в помещении, попросить ребенка делать как можно чаще глубокие вдохи, давать подсоленной воды в целях регидратации.
Часто дифтерия у детей проявляется эпизодами, симптомы и проявления могут быть смазанными (незначительными). В любом случае без промедления нужно показать ребенка врачам или вызвать неотложку на дом.
Признаки проявляются с учетом места локализации дифтерийной инфекции и могут существо отличаться, причем быть схожими с простудой, обычным насморком, ангиной.
При поражении полости носа наблюдается:
- резкое повышение температуры до 38 гр. уже в 1-ый день болезни;
- лающий кашель;
- осиплость голоса;
- заложенность носа;
- затруднение дыхания.
Симптомы могут быть настолько мало выражены, что часто остаются незамеченными, а через 2-3 дня проходя вовсе. Но инфекция живет, прогрессирует, приступы удушья могут повториться в любое время, особенно ночью. Родителям нужно быть крайне внимательными. Смерть при недостаточном поступлении кислорода в мозг может наступить в любое время суток.
Катаральная форма дифтерии отличается появлением:
- отечности слизистой;
- увеличением и покраснением миндалин.
Токсическая форма дифтерии протекает по-особому. Начинается с явно выраженной температуры до 40 гр, болезненности и резей в животе, выбуханием лимфоузлов в области шеи.
Инфекция приводит к отечности гортани, закупорки сначала верхних, затем и нижних отделов дыхательных путей. Далее отёчность перейдет на шейные узлы, клетчатку. При этом у детей:
- обложен язык;
- проявляются шумы при дыхании, признаки асфиксии;
- воспалены шейные узлы.
Воспаление быстро распространяется на внешние (другие) отделы дыхательной системы. Болезнь прогрессирует, когда отекает шея, а малыш становится малоподвижным и апатичным, жалуется на:
- головную боль;
- побледнение кожных покровов;
- вытекание жидкости из полости носа.
Особенно опасны судороги. При появлении хотя бы 1-2 перечисленных симптомов достаточно, чтобы при подозрении на дифтерию в срочном порядке обратиться к специалистам. Характерные признаки дифтерии можно посмотреть на следующих фото.
Выявляется заболевание лабораторными методами исследования. В первую очередь врач визуально осмотрит кожные покровы и горло у ребенка, послушает возможные шумы в легких. Далее перенаправит на фарингоскопию с целью взятия бакпосева из зева, слизистой носа и изучения формы, процентного соотношения бактерий во флоре.
Диагностика при дифтерии – дифференциальная. По причине сходства заболевания с гнойной ангиной и абсцессом легких, важно выявить отличительные признаки. Забор посева на инфекцию или наличие возможной среды Клауберга проводится стерильным тампоном.
Дополнительно возможно проведение бактериоскопии, теста Ифа, РПГа на наличие специфических антител в крови.
Дифтерия – опасное, заразное заболевание и ребенок при подозрении сразу же подлежит обязательной госпитализации. Лечение – комплексное, медикаменты, диета, качественный постельный режим.
Врачам важно найти противодействие, направленное на дифтерийную палочку с целью подавления. При назначении медикаментов дополнительно проводятся тесты на чувствительность, если ребенку ранее была поставлена прививка от дифтерии.
С учетом возраста пациента, формы течения болезни и первичных признаков назначаются:
- антибиотики (Цефуроксим, Фенобарбитал);
- жаропонижающие препараты (Нимесил);
- антигистаминные средства (Тавегил, Супрастин);
- интраназальные препараты для введения в нос в растворах (глюкоза, карбоксилаза, витамин C, инсулин);
- кортикостероиды (Дексаметазон, Преднизолон);
- витаминотерапия;
- введение сыворотки внутривенно 2-3 раза в день (карбоксилаза, глюкоза, белковые препараты, Альбумин, Тетрациклин, Ампициллин, Эритромицин, Цефтриаксон) при тяжелом течении заболевания.
Лечение – неспецифическое и напрямую зависит от имеющихся симптомов. Возможно, проведение усиленной терапии путем вливания растворов в/в через капельницу или кислородных ингаляциях, отсасывающих масок при скоплении слизи в дыхательных путях и обволакивании непроницаемой фиброзной пленкой.
В тяжелых экстренных случаях (при угрозе асфиксии) в условиях реанимации проводится:
- кислородотерапия путем введения назогастрального зонда;
- трахеотомия при присоединении вторичной инфекции и развитии воспаления в легких. Делается прокол в области трахеи для поступления воздуха и вентиляции легких.
Инфекция может оказать негативное воздействие на сосудистую и мочевыделительную системы. Детям показан постельный режим, щадящая диета, теплое питье. Осложнения могут привести к пиелонефриту, миокардиту. Ведется постоянное наблюдение лечащим врачом.
Соблюдение диеты крайне обязательно. Питание в случае инфицирования дифтерией должно быть щадящим, легкоусвояемым. Прием пищи исключительно в жидком, полужидком виде. Если ребенок не может самостоятельно проглатывать пищу, то введение проводится через зонд при принятии положения “лежа” на боку и запрокидывания головы ребенком.
При образовании ложного (истинного) крупа в дыхательных путях возможно принятие консервативных мер совместно с проведением операции, когда медикаментозное лечение становится неэффективным.
При дифтерии показаны тепловые процедуры для снятия болезненности, успокоения гортанных мышц, устранения спазм, нормализации качества сна. Устранить приступы истинного крупа в гортани помогает вдыхание паров свежего холодного воздуха. Итак, после проведения нескольких сеансов признаки стеноза в груди проходят, а малыш успокаивается.
Реанимационные действия проводятся в сочетании с иными медикаментозными методиками при дифтерии. Главное, нормализовать кровоснабжение, высвободить заложенное дыхание у ребенка, не допустить обезвоживания организма.
Основная профилактика – это иммунизация организма, т.е. постановка прививки с целью сохранения здоровья у ребенка в дальнейшем. Вакцинация проводится трижды:
- в первый раз – в 3 месяца;
- во второй и в третий раз – с интервалом в 45 дней путем использования вакцины против дифтерии, столбняка, коклюша.
В период эпидемии в садах и школах устанавливается карантин, дабы не допустить распространения инфекции и массового заражения столь опасным заболеванием.
Примерно через 1 год после 3-ех прививок проводится ревакцинация:
- в 2 года с применением той же вакцины АКДС;
- в 7 лет с применением анатоксина;
- в 14 лет с применением анатоксина;
- в 24 года с тем же АДС-М.
Внимание! Даже после постановки прививки у ребенка может наблюдаться невротический синдром, видоизмениться анализ мочи. Возможны осложнения при вторичном заражении дифтерией. Родителям нужно быть бдительными.
Дифтерия – страшное заболевание. В случае не прохождения ребенком вакцинации до 6 лет АДС анатоксин вводится дважды с интервалом в 45 дней. При появлении хотя бы 1-2 подозрительных симптомов нельзя пренебрегать походом к врачам. Например, при ложном и истинном крупе, уде не избежать срочных реанимационных действий, а в ряде случаев – поведения операции.
Главное не допустить асфиксии, удушья, стеноза, развития тяжёлого воспаления в коре головного мозга, в легких или паралича узлов аккомодации на периферии.
Когда ребенок начинает жаловаться на нарушение функций глотания, расстройства или асфиксию (удушье), то симптомы – смертельно опасны. При появлении нужно срочно показать ребенка педиатру, вызвать неотложную мед. помощь и лечение проводить немедленно при появлении хотя бы 1-2 подозрительных симптомов.
источник