Комаровский Евгений Олегович
Дифтерия — это инфекционное заболевание, вызывающее поражение органов дыхания и интоксикацию организма. Патология характеризуется интенсивной симптоматикой и нередко дает серьезные осложнения. В целях профилактики заражения дифтерией еще в детстве проводится вакцинация. При этом многие забывают о том, что эту процедуру необходимо повторять каждые десять лет. Известный педиатр Комаровский разъяснил, какие вакцины от дифтерии вводятся взрослым.
Каждая вакцина содержит в себе вещество, которое повышает резистентность организма к воздействию определенного возбудителя. И его концентрация разница в зависимости от возраста пациента. Взрослым обычно вводят вакцину против дифтерии, в котором содержится в два раза меньше действующего вещества, чем в «детских».
Применяют несколько вариантов наименования препаратов против дифтерии. К их числу относятся, например:
- АДС-М. Где «М» указывает на двухкратное снижение концентрации действующего вещества.
- «DT». Эта вакцина применяется для профилактики дифтерии и столбняка.
- «Td». Вторая буква также указывает на двухкратное снижение дозировки действующего вещества.
На практике применяются прививки от нескольких заболеваний. Существуют вакцины для взрослых в следующих сочетаниях:
- от столбняка и дифтерии (DT);
- от столбняка, коклюша и дифтерии (DTP).
График вакцинации детей и взрослых
Вакцинация от возбудителя проводится по следующей схеме:
- в первый год жизни вводятся 3 дозы;
- в 1,5, 6 и 16 лет — 1 доза;
- начиная с 26-летнего возраста, каждые 10 лет — 1 доза.
Доктор Комаровский отмечает, что к настоящему моменту исследователи не пришли к единому мнению о том, нужно ли прививать людей от столбняка и коклюша каждые 10 лет. При этом точно известно, что необходимо вводить вакцину против дифтерии по указанной выше схеме.
По мнению Комаровского, взрослых следует прививать веществом, в состав которого входит действующий компонент против коклюша. Этой рекомендации должны следовать люди, которые планируют в ближайшее время зачать ребенка.
Прививки против коклюша выпускаются в двух формах:
- цельноклеточные;
- ацеллюлярные (очищенные).
Ацеллюлярные вещества рекомендуется вводить лицам старше 7 лет. Такие вакцины выпускаются под следующими наименованиями:
- DTaP. В состав вещества входят компоненты против столбняка и коклюша. Причем в отношении последнего используются очищенные элементы.
- Tdap. Эта вакцина, выпускаемая под марками Adacel и Boostrix, применяется против дифтерии, столбняка и коклюша. Вещества против возбудителей первого и последнего заболеваний используются в составе Tdap в уменьшенной концентрации.
Беременным женщинам необходимо ставить дополнительные прививки против возбудителей коклюша, дифтерии и столбняка. В отношении указанной категории пациентов это правило должно соблюдаться неукоснительно. В ином случае инфицирование указанными возбудителями может привести к преждевременным родам, поражению плода или сужению влагалища. Кроме того, заражение на фоне ослабленного иммунитета вызывает тяжелые сердечные, почечные и иные патологии.
Если беременная по каким-либо причинам отказывается от прививки, лечение патологии проводится посредством антибактериальных препаратов коротким курсом. Однако такая терапия негативно сказывается на будущем ребенка, провоцируя различные нарушения в зависимости от текущей стадии формирования плода.
Многие взрослые забывают о необходимости регулярно вакцинироваться против определенных возбудителей. Соответственно, приведенная выше схема не соблюдается. В случае пропуска указанных дат следует вводить 1 дозу вакцины в 36, 46 лет и иные годы согласно установленным правилам.
Если человек в детстве не прививался, либо он сомневается в том, что прибегал к этой возможности, ему следует получить 3 дозы лекарственного препарата. Вторая вводится спустя один месяц после первой, а третья — по прошествии полугода.
Без вакцинации во время беременности велика вероятность инфицирования ребенка. В результате организм последнего после рождения имеет временную невосприимчивость к воздействию возбудителя патологии, вследствие чего прививка против дифтерии окажется неэффективной.
Взрослым, как и детям, необходимо регулярно вакцинироваться против различных патогенных микроорганизмов. Это позволит предупредить развитие множества заболеваний.
источник
Известный педиатр Евгений Комаровский решил дать ответ на большой блок вопросов в связи с ростом заболеваемости дифтерией. Массовый отказ от вакцинации породил ситуацию, когда болеют не только дети, но и взрослые. О дифтерии у населения очень мало данных, от чего страх перед болезнью возрастает, информирует replyua.net
На поступающие письма – ответы доктора Комаровского
1. Существуют разные вакцины для разных возрастов. Во «взрослых» вакцинах количество активного вещества примерно вдвое ниже, чем в детских. Взрослых и детей от 7 лет следует прививать вакциной АДС-М. Для детей от четырехлетнего возраста и старше применяют «Бутрикс».
2. О более низком количестве дозы вакцины от дифтерии свидетельствует «М» в наименовании «АДС-М». Если вакцина называется «DT», она комплексная – сразу от дифтерии и столбняка, если «Td» — содержится пониженная дозировка.
3. Взрослое население прививается только комплексной вакциной. Это двойная — сразу от дифтерии и столбняка, называемая DT, либо тройная DTP – от дифтерии, столбняка и коклюша.
4. Население прививается антидифтерийными вакцинами по определенной схеме. Первые три прививки делаются до года, далее в полтора года и в 6 лет. Каждая следующая вакцинация проводится спустя десять лет от 16 лет и далее.
5. Споры ученых о необходимости регулярной прививки от дифтерии не ведутся. Нюансы дискуссий заключаются в том, проводить вакцинацию вакциной против дифтерии с противостолбнячным компонентом, или применять тройную вакцину «дифтерия + столбняк + коклюш».
6. Отдельная рекомендация известного педиатра: при возможности взрослым приобретать вакцину сразу от дифтерии и от коклюша. Этот совет тем более стоит принять к сведению, если уже задумываетесь о потомстве.
7. Если в детском возрасте человек получил вакцину согласно схеме, а потом не был привит, будучи взрослым, он должен привиться один раз независимо от возраста.
8. Если человек не знает точно, когда и как был привит в детстве, получал ли прививки от дифтерии когда-нибудь вообще, порядок действий следующий. Привиться следует трижды, при этом вторая доза – спустя месяц после первой, далее выждать полгода и получить третью прививку.
9. Беременные должны ответственно подойти к здоровью не только своему, но и будущего ребенка! Именно они должны прививаться от дифтерии обязательно, им положена дополнительная вакцинация.
10. При сроке 26-37 недель, но не позднее, чем за 14 дней до срока родов, каждая будущая мать должна привиться один раз вакциной Tdap — сразу от дифтерии, столбняка и коклюша.
Справка: существует два вида вакцин от коклюша: цельноклеточные и бесклеточные. Вакцины, лишенные клеток, называются ацеллюлярными, именно таким видом вакцин следует делать прививки всем, кому больше семи лет. Преимуществом бесклеточных вакцин является снижение риска побочных аллергических явлений и неврологических реакций. Ацеллюлярные вакцины не оказывают негативного воздействия на работу головного мозга. Единственный их недостаток по сравнению с цельноклеточными вакцинами – более высокая стоимость. Читайте также: Мнение доктора Комаровского: следите за воздухом в помещение!
Что надо знать о маркировке вакцин:
«DTP» — цельноклеточная тройная вакцина «дифтерия + столбняк + коклюш».
«DTaP» — комплекс из цельноклеточных вакцин от столбняка и дифтерии с ацеллюлярной вакциной против коклюша;
«Tdap» — вакцина только для взрослого населения. В ней комплекс от дифтерии, столбняка и коклюша, с уменьшенной дозой коклюша и дифтерии. Вакцина от коклюша – ацеллюлярная. Такой вид вакцины имеется на рынке под торговыми наименованиями «Boostrix» и «Adacel». Он наиболее подходит для вакцинации населения старше 7 лет.
источник
«О необходимости привить детей даже писать не буду — кто хотел услышал. Кто не услышал — естественный отбор вам в помощь. Еще раз обращаю внимание: ВЗРОСЛЫЕ должны прививаться от дифтерии каждые 10 лет. То что было с вами в детстве — не считается», — считает доктор Евгений Комаровский . 1. Вакцины для детей и взрослых — разные. […]
«О необходимости привить детей даже писать не буду — кто хотел услышал. Кто не услышал — естественный отбор вам в помощь. Еще раз обращаю внимание: ВЗРОСЛЫЕ должны прививаться от дифтерии каждые 10 лет. То что было с вами в детстве — не считается», — считает доктор Евгений Комаровский .
1. Вакцины для детей и взрослых — разные. Во «взрослых» вакцинах доза (количество вещества, что должно вызвать иммунитет) меньше — как правило, в два раза. Ими прививают не только взрослых, но и детей «не совсем раннего возраста» — некоторые вакцины, например АДС-М, применяют для иммунизации людей старше 7 лет, другие, например «Бустрикс», — старше 4 лет.
2. Буква «М» в названии вакцины АДС-М как раз и указывает на то, что в ней содержится уменьшенная доза. А еще возможны такие написания: «DT» — вакцина от дифтерии и столбняка, «Td» — маленькая буква «d» в названии означает в два раза уменьшенную дозу.
3. Вакцины для взрослых «только от дифтерии» на практике не применяются. Реально используются либо дифтерия+столбняк (DT), либо дифтерия+столбняк+коклюш (DTP).
4. Как надо прививать взрослых от дифтерии по правилам? Вот так: начинают в детстве — 3 дозы в первый год жизни, по 1 дозе в 1,5 года, 6 и 16 лет. Затем каждые 10 лет — в 26, 36, 46 и т. д.
5. Ученые всего мира продолжают спорить, и предмет спора выглядит так: «каждые 10 лет надо прививаться от дифтерии и столбняка или все-таки каждые 10 лет надо прививаться от дифтерии, столбняка и коклюша?». Вопрос о целесообразности вакцинации от дифтерии раз в 10 лет не стоит в принципе — надо, надо однозначно!
6. Совет: если у вас есть возможность купить вакцину для взрослых с коклюшным компонентом — настоятельно рекомендую привиться и от коклюша, особенно если в ближайшие годы вы планируете заводить детей. Вакцины для профилактики коклюша бывают цельноклеточные и дополнительно очищенные, т. н. «ацеллюлярные». После возраста 7 лет рекомендуется применять только ацеллюлярные вакцины. Про буквы: «DTР» — вакцина от дифтерии, столбняка и коклюша; «DTаР» — вакцина от дифтерии, столбняка и коклюша, но коклюш ацеллюлярный; «Tdap» — вакцина для взрослых от дифтерии, столбняка и коклюша, коклюш ацеллюлярный, уменьшенная доза коклюша и дифтерии — оптимальный вариант, рекомендуемый читателям старше 7 лет (из того, что есть на рынке, этому сочетанию букв соответствуют «Boostrix» и «Adacel»).
7. Вопрос: «Что делать, если правильно привиты в детстве, но пропустили необходимые вакцинации (в 26, 36, 46 и т.д.)?» Ответ: получить 1 дозу вакцины вне зависимости от того, 36 вам или 56 лет.
8. Вопрос: «Что делать, если в детстве не прививались, или привиты неправильно, или не знаем — привиты или нет?» Ответ: получить три дозы — сначала первая доза, через месяц — вторая, через 6 месяцев после второй — третья.
9. Дополнительная вакцинация от коклюша, дифтерии и столбняка обязательна для беременных. То есть вопрос не в том, «можно ли беременным»! Именно беременным нужно в первую очередь!
10. Комбинированная вакцина (дифтерия+столбняк+коклюш — Tdap) вводится однократно при каждой беременности во 2-м или 3-м триместре (оптимально — на сроке 26–37 недель). В любом случае вакцинацию следует завершить не менее чем за 2 недели до предполагаемой даты родов.
источник
Некоторые родители забывают о значимости вакцинопрофилактики, подвергая опасности себя и своих детей. Столбняк и дифтерия — инфекционные заболевания, распространенные повсеместно. Они приводят к тяжелым осложнениям, инвалидности или смертельному исходу.
Избежать таких последствий можно с помощью плановой вакцинации. Профилактическая прививка от столбняка и дифтерии успешно защищает от этих болезней благодаря появлению стойкого иммунитета.
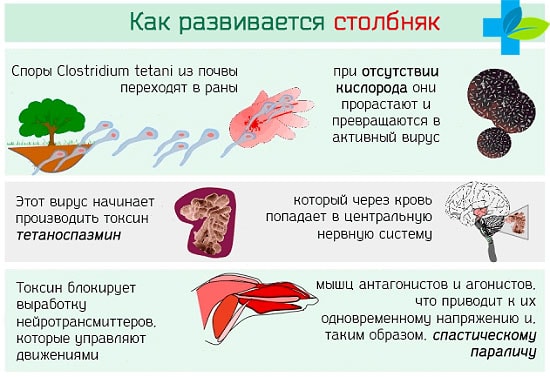
Столбняк и дифтерия — это опасные для жизни и высокозаразные инфекционные заболевания, имеющие множество последствий. Попадая в организм, патогенные возбудители вырабатывают очень ядовитые токсины.
Дифтерия передается воздушно-капельным путем, реже — через зараженные предметы. Чаще она встречается у непривитых детей дошкольного и школьного возраста. Клиническая картина классической дифтерии включает в себя следующие симптомы:
- признаки интоксикации – высокая температура, сильная слабость, головные боли;
- увеличение и отечность миндалин;
- налет в виде пленки грязно-серого цвета на мягком небе, глотке и миндалинах;
- увеличение лимфоузлов шеи.
Столбняк возникает тогда, когда возбудитель попадает в ткани, лишенные доступа кислорода. Основной способ передачи – инфицирование из окружающей среды во время ранений и травм. Патогенный микроб начинает вырабатывать столбнячный токсин, обладающий нервно-паралитическим действием. Он поражает нервные волокна и нарушает передачу импульсов к мышцам.
Первые симптомы столбняка возникают примерно через неделю после получения травмы. В области раны появляются неинтенсивные тянущие боли. Через 1-2 дня симптоматика быстро нарастает. Жевательные и мимические мышцы лица спазмируются и начинают судорожно сокращаться. Вслед за ними поражается мускулатура шеи, нарушается глотание и голос.
В дальнейшем судороги распространяются по всему телу. На поздних стадиях мышечные волокна становятся настолько напряжены, что человек принимает неестественную позу – опистотонус. На кровати он опирается только на голову и стопы, а корпус выгибается дугой.
Обе болезни опасны тяжелыми симптомами интоксикации и множественными осложнениями. Отсутствие лечения может привести к летальному исходу. Тяжелее они протекают у детей, часто принимая агрессивное течение. Организм ребенка более чувствителен к воздействию токсинов из-за незрелого иммунного ответа.
Дифтерийные пленки могут отрываться от слизистых, перекрывая доступ кислорода в трахею и легкие. Такое состояние называется истинным крупом и приводит к смерти от нехватки кислорода. Последствия тяжелой дифтерии могут привести и к стойкой инвалидизации. Из-за сильного токсического воздействия поражается сердечная мышца, нервная система, голосовые связки, мускулатура конечностей.
Особую опасность имеют геморрагическая и токсическая формы дифтерии. В первом случае повышается ломкость сосудов и усиливается кровоточивость тканей. На теле образуются множественные очаги кровоизлияний. Человек может погибнуть от обильного желудочно-кишечного или легочного кровотечения.
Клиническая картина гипертоксической дифтерии характеризуется опасными симптомами:
- коматозное состояние или нарушение сознания;
- судороги всех групп мышц;
- температура 40 °C и выше;
- отек жировой клетчатки шеи и груди.
Опасность столбняка заключается в нарушении функции дыхания или работы сердца.
Судорожное сокращение или паралич мышц не позволяют грудной клетке совершать вдох и выдох. Человек умирает от острой нехватки кислорода. Реже происходит остановка сердца из-за прямого воздействия столбнячного токсина на сердечную мышцу.
Вакцинацию рекомендуется проводить по схеме, указанной в календаре вакцинопрофилактики. Если противопоказаний нет, то первая прививка от дифтерии и столбняка детям делается в три месяца. Затем с определенным интервалом вводят еще две вакцины для формирования крепкого иммунитета.
Прививку можно делать только здоровым лицам. Это значит, что на момент вакцинации не должно быть никаких проявлений острых и хронических заболеваний. При наличии противопоказаний сроки прививания переносятся до момента полного восстановления здоровья.
Все противопоказания можно разделить на две категории: абсолютные и относительные. Абсолютные – это те, при которых применение вакцины полностью запрещено.
К ним относятся:
- врожденные или приобретенные иммунодефицитные состояния;
- аллергические реакции на любой компонент вакцины;
- тяжелые осложнения после предыдущей прививки.
При относительных противопоказаниях иммунизация разрешена, но проводится немного позже, чем у всех остальных пациентов.
Отсрочить вакцинацию необходимо при следующих состояниях:
- острые инфекционные заболевания (ОРВИ, бронхит, пневмония);
- обострение хронических болезней;
- низкая масса тела ребенка при рождении (менее 2500 гр).
При простудных заболеваниях прививку можно сделать через 2-4 недели после полного выздоровления. В остальных ситуациях вопрос о вакцинации рассматривается врачом индивидуально. В таких случаях график всех последующих прививок тоже сдвигается.
Прививка от дифтерии и столбняка взрослым проводится в плановом порядке через каждые 10 лет. Если в детстве вакцинирование проходило по графику, то первая ревакцинация делается в 24 года. В остальных случаях назначается индивидуальное расписание, исходя из даты последней иммунизации.
Для введения только столбнячной сыворотки существует также ряд экстренных показаний:
- обморожения и ожоги 2-ой степени и выше;
- домашние роды;
- аборты вне медицинских учреждений;
- травматические повреждения кожи и слизистых;
- ранения брюшной полости с нарушением целостности органов ЖКТ;
- гангрена и некроз мягких тканей.
При возникновении этих аварийных ситуаций высока вероятность попадания в организм инфекционного возбудителя. Экстренная профилактика проводится моновакциной и направлена только на предупреждение столбняка. Она должна быть введена во время обращения человека за медицинской помощью.
Вакцинация приводит к развитию особой реакции на введение обезвреженных токсинов (анатоксинов). Через несколько часов после прививки появляется общая слабость и чувство разбитости, затем поднимается температура и присоединяется озноб. Это состояние самостоятельно проходит через 2-3 дня и не требует медицинской помощи.
Небольшая болезненность и уплотнение на месте укола тоже считается нормальным явлением. Через 1-2 дня область инъекции будет болеть меньше, а примерно через неделю указанные симптомы полностью исчезнут.
Как и любые вакцины, прививки от столбняка и дифтерии имеют свои побочные эффекты.
Чаще всего встречаются местные осложнения в области инъекции препарата:
- стойкое покраснение и отечность;
- образование плотного и болезненного инфильтрата;
- нагноение и абсцесс.
Очень редко возникают аллергические реакции в виде крапивницы или распространенной сыпи. Они могут сопровождаться сильным зудом и шелушением кожи. Самыми опасными последствиями прививания являются генерализованные формы аллергии — отек Квинке и анафилактический шок. В этих случаях существует прямая угроза для жизни. Если во время не оказать пострадавшему медицинскую помощь, то может наступить смерть.
После прививки от столбняка и дифтерии побочные действия возникают у взрослых значительно реже, чем у детей. Это связано с тем, что незрелая иммунная система малыша хуже сопротивляется действию токсина. Кроме того, побочные эффекты у ребенка до 2-ух лет также могут быть обусловлены не только прививкой АКДС. В этом возрасте одновременно вводят вакцину от полиомиелита.
Перед иммунизацией врачи рекомендуют придерживаться гипоаллергенной диеты. В этом случае снижается риск появления или обострения аллергии после прививки. Грудным детям за неделю до прививания нельзя менять рацион и давать новые продукты.
Некоторые врачи рекомендуют делать вакцинацию на голодный желудок. Однако у детей быстрый метаболизм, и на фоне стресса и недоедания ребенок может упасть в обморок. Поэтому длительность перерыва между последним приемом пищи и процедурой должна быть 2-3 часа.
Вакцинацию проводят только на фоне полного здоровья. За несколько суток до введения первой АКДС ребенку назначаются общие анализы крови и мочи. В день прививки врач проводит клинический осмотр и измеряет температуру. Если он выявит признаки простудного заболевания, то плановая прививка переносится на 2-3 недели.
Все препараты различаются между собой по составу и дозировке анатоксина:
- АКДС – комбинированная вакцина из обезвреженных токсинов дифтерийной и столбнячной палочки, а также убитых возбудителей коклюша;
- АДС – содержит только дифтерийный и столбнячный анатоксин, а коклюшные микробы отсутствуют;
- АДС-М – концентрация анатоксинов уменьшена вдвое;
- АД-М и АС – моновакцины, содержащие отдельные дифтерийные (половинная доза) или столбнячные токсины.
Для прививок используются комбинированные вакцины отечественного или импортного производства. Зарубежные аналоги (Пентаксим, Инфарнрикс) не входят в перечень бесплатных лекарств, поэтому приобретаются за личные средства.
Для формирования устойчивого иммунитета каждая из перечисленных вакцин используется только в определенном возрасте:
- АКДС – дети в возрасте 3, 4.5, 6 и 18 месяцев;
- АДС-М – подростки в 14 лет и взрослые;
- АДС – дети в возрасте 6-ти лет.
- АД-М – школьники в 11 лет;
- АС – экстренная профилактика столбняка.
Моновакцины (АД-М и АС) могут использоваться вместе в тех случаях, когда вакцины АКДС нет. Такую замену следует производить только у детей старшего возраста (от 14 лет) и у взрослых.
Плановые прививки делают в поликлиниках в манипуляционном кабинете, в экстренных случаях – в любом медицинском учреждении (больница, травмпункт). Перед каждой процедурой доктор осматривает пациента, спрашивает о самочувствии и измеряет температуру. Если человек здоров, то он допускается к вакцинации и направляется в прививочный кабинет.
Медсестра попросит снять одежду, обработает руки и наденет стерильные перчатки. Ампула с препаратом тщательно взбалтывается, чтобы перемешать компоненты в однородную смесь. Перед прививкой место укола дважды обрабатывается ватным шариком, смоченным антисептическим средством.
Стерильные условия и одноразовые инструменты полностью исключают риск вторичного инфицирования.
Инъекция АДС и АКДС производится в верхне-боковую часть ягодичной мышцы. Если же в этой области есть признаки инфекционной сыпи или дерматита, то укол делается в бедро. После прививки следует несколько минут придерживать ватный тампон, чтобы предотвратить даже незначительное кровотечение. Вакцина АДС-М вводится только внутримышечно в ногу или внутрикожно под лопатку.
Затем пациент остается под наблюдением доктора еще 30-40 минут. Если в этот период резко ухудшится состояние, то врачи окажут первую помощь.
Сразу после вакцинации организм получает небольшой стресс. В это время все силы направлены на создание антител против дифтерии и столбняка. Общий иммунитет и сопротивляемость к возбудителям болезней падает, поэтому увеличивается риск ОРВИ и других инфекций.
Чтобы избежать заражения, нужно остерегаться людных мест и переохлаждения.
Особое внимание необходимо уделять рациону питания. Следует отказаться от продуктов, способных вызвать аллергию (цитрусовые, шоколад и другие сладости). Прививки не сочетаются с алкоголем, поэтому употреблять спиртное запрещено в течение 7-10 дней. Ежедневно рекомендуется выпивать не менее 1 литра чистой воды. Это поможет снять симптомы интоксикации и улучшить общее состояние.
Грудным детям нельзя давать новые прикормы раньше, чем через две недели после прививки. Они могут спровоцировать сильную аллергическую реакцию.
Место, куда вводилась инъекция, нельзя трогать и мочить минимум два дня. Водные процедуры запрещены из-за возможного инфицирования раны. Кроме того, горячая ванна усиливает кровообращение, поэтому боль и отечность становятся сильнее. Если малыш испачкался, то его можно обтереть влажным полотенцем, обходя область укола.
Компрессы на водке, капустный лист и другие домашние средства на болезненное уплотнение ставить не стоит.
Чтобы уменьшить боль и отечность, можно использовать мази с противовоспалительным компонентом:
Доктор Комаровский, врач-педиатр и инфекционист с многолетним стажем работы: «Плановая вакцинация – обязательная процедура для каждого. Если медицина и общество откажется от прививок, то мир утонет в эпидемиях и пандемиях.
Вакцина от столбняка и дифтерии несет несомненную пользу и защищает организм от опасных возбудителей. Осложнения и побочные эффекты встречаются очень редко. Они не должны становиться причиной отказа от вакцинопрофилактики.
Его отзывы о людях, отказывающихся от прививок, весьма негативные. Не соглашаясь на проведение вакцинации, они подвергают огромному риску собственных детей. Здравомыслящие родители должны понимать, что несут ответственность за здоровье ребенка. Они обязаны способствовать его укреплению и сохранению, а не бездумно подвергать опасности детские жизни.
источник
Еще не утихли волнения по поводу вспышки кори в нашей стране, а врачи, в том числе представители МОЗ, напоминают – вскоре может начаться очередная вспышка, на этот раз дифтерии.
Один из волнующих многих взрослых вопросов – как врачи могут прогнозировать всплеск дифтерии, уж не заговор ли это производителей вакцин, как предполагают некоторые атипрививочники. На самом деле распространение инфекционных заболеваний имеет определенную цикличность, которую давно вычислили ученые. Так для кори такой период составляет 5-6 лет, для дифтерии – около 20. Последняя довольно серьезная вспышка дифтерии в нашей стране была в 1991—1998 годах.
Доктор-педиатр Евгений Олегович Комаровский, известный популяризатор здравого смысла и медицинских знаний, ответил на саамы распространенные вопросы о кори, дифтерии, вакцинах, прививках и другие.
- Если ребенка прививать от дифтерии, то взрослым нужно одновременно с ним это делать? Такой же вопрос про корь
Вакцинация детей и вакцинация взрослых никоим образом не взаимосвязаны. Вы прививаете ребенка по календарю вакцинации, а сами прививаетесь по правилам для взрослых – каждые 10 лет от дифтерии.
- Что же делать взрослым, которым сейчас 30-40-50, которые были привиты (или не привиты) в детстве и не переболели корью? Всем поголовно бежать прививаться от кори, дифтерии, коклюша, свинки?
Если вы в детстве были привиты, ну, по крайней мере, получили 2 дозы коревой вакцины, то все, тема закрыта – вы привиты. Если вы болели корью – тема закрыта. Далее, если вы не знаете, привиты вы или нет, то вы можете вакцинироваться. Вакцина для взрослых такая же, как для детей. Вы должны четко понимать, о каком взрослом идет речь. Есть люди из группы риска, для которых встретиться с корью, именно сейчас, в период вспышки, вероятность очень велика. Это медработники, учителя, работники детских садов.
Что касается вакцинации от кори и дифтерии, то привитые от этих заболеваний не разносят корь и дифтерию.
- Насколько я знаю, то на вакцинацию идут 100% здоровые дети! У нас немного покашливает ребенок и на глазике конъюнктивит. Можно идти нам на прививку.
Ну, на самом деле «на викцинацию идут только полностью здоровые дети» — это хорошо для полностью привитого общества, когда нет проблем с вакцинами, с отсутствием эпидемий и вспышек болезней… На самом деле, если у ребенка не нарушено общее состояние, нет острого периода инфекционной болезни, такой ребенок спокойно может вакцинироваться.
- Можно ли делать ребенку прививки от кори и дифтерии, если не делались ни какие прививки с рождения?
Ну, конечно можно. Но просто именно сейчас, когда вспышка кори, можно начать с вакцинации КПК, а потом, планово, или в тот же день можно сделать прививку от дифтерии, а затем остальные прививки.
- А как прививаться, если во всех вакцинах есть тяжёлые металлы? И это уже сотни раз доказано. Это, например, алюминий, соль ртути и др. Защитимся от кори, но навредим всему остальному и вырастим слабоумное общество?
Я вас не уговариваю вакцинироваться! Это ваш ребенок и ваша ответственность перед богом. Вы же не задаете себе вопрос «а как дышать?», если воздухе тяжелые металлы. Вы живете в городе? В городе в воздухе полно свинца, который вырабатывают автомобили… Что касается «во всех вакцинах есть ртуть» — это абсолютная чушь. Все, что вам действительно хочется знать, на все ваши подобные вопросы я уже давным давно ответил.
Можно, однозначно. Даже рекомендуется, никаких проблем с этим нет.
Корь – нельзя, дифтерию и столбняк – можно и нужно.
- Как объясните что недавно погибшая от кори и осложнений девочка, была привита? И мальчик, мама которого написала известный пост на Фейсбуке из-за посещения цирка Кобзов, тоже был привит?
Известно, что не все вакцины срабатывают. Реально, даже 2 дозы защищают на 98% , 1 доза, защита – 85-95%. Смотрите, из 100 вакцинированых у 1 вакцина наверняка не сработает. Я могу предположить, что у ребенка был индивидуальный ответ на вакцинацию низкий, ему не повезло. Второе, я могу предположить, что у человека вообще не было вакцинации, а была бумажка. Третье – возможно прививку сделали некачественной вакциной, с нарушением режима хранения.
- А вакцины от дифтерии безопасны?
В сравнении с вакцинами от коклюша, например, это вообще элементарная вакцина. Моновакцины от дифтерии или комплексные ДС-вакцины (дифтерия столбняк), переносятся чрезвычайно легко. Есть проблемы с АКДС, где К – это коклюш. Именно с коклюшем связаны абсолютное большинство реакций.
Мнение редакции может не совпадать с мнением автора статьи.
источник
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Использование АКДС и гепатит в одной вакцине упрощает следование разработанному Министерством здравоохранения РФ плану проведения профилактических прививок. Он подразумевает проведение обязательной вакцинации против коклюша, столбняка, дифтерии, полиомиелита, гепатита. В организм вводят небольшое количество бактерий, вызывающих заболевание, чтобы сформировать иммунитет.
Вакцина АКДС называется так по первым буквам входящих в нее компонентов: анатоксины коклюшных, дифтерийных и столбнячных возбудителей и направлена на предотвращение таких заболеваний, как коклюш, дифтерия, столбняк. В совокупности с ней в одном уколе делают прививку от гепатита, которая защищает печень от соответствующего заболевания, а также цирроза или рака. Как показывает практика, именно АКДС-гепатит чаще всего вызывает неприятные последствия.
Перед многими людьми возникает дилемма: стоит ли подвергаться возможным осложнениям от прививки? Можно ответить однозначно – если не существует медицинских противопоказаний к проведению, то делать ее необходимо, так как осложнения от препарата встречаются редко и не столь опасны, как последствия заболевания. Если риск заразиться передающимися воздушно-капельным путем коклюшем или дифтерией не так велик, то шансы заразиться столбняком при контактах с грунтом или гепатитом В через кровь и слизистые оболочки куда больше, особенно у неокрепшего детского организма.
Первая прививка делается ребенку в три месяца, ревакцинация – в 4-5 месяцев, третья – в полгода, а последняя, четвертая – в полтора года. Повторно прививаться рекомендуется при достижении возрастов в 7 и 14 лет.
Для большего удобства медики объединили АКДС и гепатит в одной вакцине. Это никак не влияет на увеличение риска негативных последствий и их сложность.
Вакцинация АКДС и гепатит вместе вводится в одном шприце. Укол ставится в поверхность бедра или плечо.
Обычно в этот же день, но в другую ногу младенцам до года ставится вакцина от полиомиелита. Для детей старше года препарат против полиомиелита вводится перорально в виде капелек. В медицинскую карту вносят данные о дате введения препарата, название, срок годности, место изготовления, а также последовавшей реакции на него.
Во избежание осложнений рекомендуется заранее подготовиться к прививке. Необходимо придерживаться следующих правил:
- За пару недель стоит ограничить круг общения, избегать большого скопления людей с целью снижения риска подхватить инфекцию.
- Если ранее проявлялись аллергические реакции на что-либо, то за пару дней до вакцинации рекомендуется проведение антигистаминной терапии.
- Избегать переедания, а также не следует включать в рацион новые продукты.
- Сдать анализы крови и мочи.
- Перед уколом можно дать жаропонижающее средство, которое обладает и обезболивающим эффектом.
- Доктор Комаровский рекомендует за 3-4 дня прекратить прием витамина Д и возобновить его через 4-5 дней.
Непременное условие — осмотр педиатром, который оценивает состояние здоровья и решает вопрос о допуске. Если же имеются подозрения, что малыш вот-вот заболеет или в близком окружении находятся болеющие, то стоит отложить процедуру.
Противопоказаниями к проведению вакцинации являются:
- высокая температура, кашель, сопли и другие признаки простудных заболеваний;
- иммунодефицит;
- чрезмерная плаксивость, беспокойство и другие сбои в работе нервной системы;
- обострение хронических или аллергических заболеваний;
- проявление негативных последствий от предыдущих прививок;
- отсутствие стула в течение суток перед вакцинацией;
- менингит;
- диатез;
- период прорезывания зубов, сопровождающийся подъемом температуры.
Наиболее частые и сложные последствия вызывает коклюшный, а не дифтерийный, столбнячный или гепатитный, компонент. Во избежание появления побочных эффектов врачи часто назначают состав без анатоксина коклюша.
Все негативные явления имеют различную степень тяжести. Нормальными считаются повышение температуры до 38°C, плаксивость, покраснение, болевой синдром в области укола, потеря аппетита. Такие симптомы относятся к легким. Они, как правило, проходят через 2-3 дня, без каких-либо вмешательств.
При несоблюдении гигиены в момент проведения процедуры, возможно образование гнойничков, что потребует приема антисептиков или антибиотиков.
По статистике, наряду с плаксивостью, беспокойством и раздражительностью, чаще всего после прививки отмечается повышение температуры тела. Это происходит за счет того, что вводимые болезнетворные бактерии снижают иммунитет.
Как отмечалось выше, подъем до 38°C является нормальной реакцией организма на введённый препарат. Нижней границей, когда можно начать сбивать температуру, является отметка в 38,5°C, а также возникновение лихорадки. При этом следует дать ребенку парацетамолосодержащие препараты.
Риск появления средних и тяжелых осложнений минимален. Доктором Е.О. Комаровским называлась цифра один к миллиону. Тем не менее, полностью исключать возможность их проявления нельзя.
К средней степени тяжести относят подъем температуры до 39-40°C, появление в месте укола покраснения диаметром более 8 см или уплотнения более 5 см, а также возникновение жидкого стула, рвоты.
При таких симптомах рекомендуют применение жаропонижающих – нурофен, цефекон и др., мазей для снятия отеков – фенистил, троксевазин и т.п. Но прежде всего, следует показаться врачу.
В редких случаях организм тяжело реагирует судорогами, крапивницей, удушьем, отеком Квинке.
Почти всегда негативные реакции отмечаются в первые полчаса после проведения процедуры. Поэтому рекомендуется выждать это время в лечебном учреждении. В домашних условиях следует обратить особое внимание на температуру тела ребенка. Для недопустимости ее повышения рекомендуется:
- поддержание в помещении оптимального температурного режима (не выше 20°С) и влажности воздуха (50-70%);
- обильное питьё;
- ограничение в еде;
- спокойное времяпрепровождение.
При проявлении аллергических реакций следует принять антигистаминный препарат.
«Можно ли гулять после прививки?» — является самым распространенным вопросом. Причинами, почему нельзя гулять после прививки от гепатита и АКДС является ослабление иммунитета. Однако, если в течение суток, температура в норме, то не стоит исключать прогулок на улице. Обязательно следует одеваться по погоде, не допуская перегрева или переохлаждения, поэтому ходить гулять летом рекомендуется вечером, а зимой – днем. Также избегайте большого скопления людей — ввиду ослабленного иммунитета, риск подцепить инфекцию увеличивается в разы.
Анатоксин коклюшно-дифтерийно-столбнячный может провоцировать появление отека или набухания в месте укола, поэтому запрещено делать массаж в этот день и пару дней после.
Купание медики не рекомендуют, так как высок риск простудиться, да и зону введения препарата не следует лишний раз подвергать какому-либо воздействию.
Любая прививка предполагает внедрение в организм бактерий, несущих в себе вирус определенной болезни, к которой в последующем у привитого образуется иммунитет. Они могут вполне мирно соседствовать между собой. Поэтому каких-либо запретов на одновременное использование вакцин не существует.
Популярный и авторитетный сегодня педиатр Евгений Комаровский однозначно рекомендует проведение вакцинации. Обосновывает он свое мнение статистикой смертности, которую несут в себе коклюш, дифтерия, столбняк.
При этом он соглашается, что данная прививка является самой тяжелой для малышей, а именно ее противококлюшная составляющая, от которой у каждого есть полное право отказаться, но только, если достигнут возраст 4-5 лет, когда риск заболевания данной инфекцией сводится к минимуму.
Комаровским называется одно единственное наиважнейшее условие для применения адсорбированной вакцины против коклюша, дифтерии, столбняка и гепатита В — это абсолютное здоровье прививаемого человека. По его мнению, побочные эффекты проявляются исключительно из-за состояния здоровья малыша, а не качества введённого препарата.
Видео о вакцинации малышей
Прививаться или нет – дело индивидуальное. Взвешивая все мнения, минусы и плюсы каждый для себя принимает окончательное решение, правильность которого проверится только временем. Для полного понимания значимости вакцинации, а также о ее последствиях, посмотрите видеоматериал:
Неосведомленность многих людей в вопросах болезней и вакцинаций, и порой скептическое отношение к рекомендациям врачей, становятся преградой на пути борьбы с такими опасными инфекционными заболеваниями, как гепатит A и B. Многолетние споры о пользе и вреде прививок, а также склонность людей буквально воспринимать и впитывать негативную информацию, зародили зерно недоверия к вакцинации.
Но почему же тогда, несмотря на все возможные осложнения и последствия, вакцину от гепатита B включают в календарь прививок и проводят ее в первые часы жизни ребенка? В этой статье попытаемся разобраться: прививки от гепатита B и A — это польза или вред? А также какие противопоказания есть к применению данных вакцин.
Гепатит A (желтуха, болезнь Боткина, «болезнь немытых рук») – это острое поражение печени, вызванное вирусом группы A. Этот вид гепатита самый легкий, так как хорошо поддается лечению и не принимает хронических форм.
Обладая устойчивой наружной оболочкой и свойством приспосабливаться к кислым и водным средам, вирус гепатита A легко пробирается в организм человека и «селится» в нем. Проявляется инфекция повышением температуры, пожелтением кожных покровов и склер глаз, тошнотой и рвотой.
Гепатит B (Б, HBV) – это вирусное инфекционное заболевание, поражающее клетки печени. Приспосабливаемый ко многим условиям ДНК-содержащий вирус гепатита B передается через кровь и биологические жидкости тела человека.
Опасность заболевания кроется в способе воздействия на клетки печени. Попадая в них, вирус начинает активно делиться (размножаться), снова и снова образуя вирусные частички, которые свободно выходят из пораженной клетки и начинают атаковать здоровые. Гепатит B считается опасным заболеванием, которое способно прогрессировать. Оно может перейти в хроническую стадию с большой вероятностью развития печеночной недостаточности, цирроза печени и гепатокарциномы.
Способов заражения гепатитом A и B существует несколько, но источник у них всегда один – вирусоноситель. Именно от зараженного человека и происходит передача вируса.
Вирус гепатита А распространяется с фекалиями больного человека. Заразиться болезнью Боткина несложно, ведь пути передачи инфекции достаточно просты:
- не вымытые или недостаточно термически обработанные пищевые продукты;
- недоочищенная питьевая водопроводная вода.
Гепатит В представляет собой очень серьезное заболевание, приводящее к изменениям ткани печени и часто переходящее в хроническую форму.
Распространителем болезни может быть как больной человек с явно выраженными симптомами, так и пассивный носитель вируса.
Эта болезнь передается через кровь и некоторые другие биологические жидкости. Чаще всего заразится можно при проведении инвазивных медицинских процедур и при незащищенном половом акте.
Множество заболеваний распространяется через кровь. А в медицинских учреждениях с ней работают напрямую. Заражение вирусом может произойти при повреждении целостности кожных покровов и попадания инфицированной крови в рану. Основные манипуляции, при которых существует риск заражения:
- Переливание крови от донора к реципиенту. На сегодняшний день донорский путь заражения уже не является опасным и не несет в себе рисков. Перед тем как кровь попадает в организм реципиента, она проходит тщательное тестирование, которое выявляет наличие в ней тех или иных маркеров вирусов, в том числе и гепатита B. Если же, по каким-то неизвестным причинам кровь не была проверена или вирус не обнаружен, то вероятность инфицироваться вырастает в несколько раз.
- Через плохо дезинфицированные медицинские принадлежности. Для заражения гепатитом достаточно микроскопически малого количества инфицированной крови (0,001 мл). Приблизительно такой ее объем остается на медицинской игле после инъекции.
- Стерильные одноразовые перчатки, в которых работают медсестры при заборе крови, не всегда сменяются с каждым новым пациентом и иногда просто протираются спиртом. При работе с кровью перчатки должны быть использованы индивидуально для каждого пациента.
- Риск заразиться вирусом существует и при лечении зубов, когда инструменты не были продезинфицированы должным образом.
В данном случае инфицирование гепатитом происходит через биологические жидкости одного из партнеров, больного этим заболеванием. Вероятность заражения таким способом составляет почти 40%.
Презервативы не дают абсолютной гарантии, однако значительно снижают риск инфицирования.
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Наибольшая опасность заражения половым путем будет у гомосексуальных пар или при занятиях анальным сексом из-за повышенной травматизации слизистых оболочек.
Тесные бытовые контакты в семье, где живет человек с таким заболеванием, подвергают опасности всех домочадцев. Бритвенные лезвия, маникюрные наборы, шприцы многоразового назначения и прочие принадлежности, способные повредить поверхность кожи, являются скрытыми переносчиками вируса.
Если мать является носителем гепатита B, то при родах существует большая вероятность рождения инфицированного ребенка. Когда плод проходит через родовые пути, целостность его кожного покрова может нарушаться и через микрораны вирус проникнет в организм малыша.
В развитых странах зараженным матерям проводят плановое кесарево сечение и рекомендуют полностью исключить грудное вскармливание.
Вирус гепатита часто передается при посещении косметологических салонов, тату и т. д. Не всегда специальные инструменты для маникюра, татуировок, пирсинга подвергаются обработке дезинфицирующими средствами. Многие салоны пренебрегают инструкциями и правилами безопасности. Своей халатностью они автоматически заносят посетителей в группу риска гепатита B.
При инъекционной наркомании один шпиц используется на несколько человек. Способы введения и последствия отходят на последний план. Отсюда и большое количество зараженных неизлечимыми болезнями, передающимися через кровь.
Хоть прививка от гепатита A и не включена в календарь вакцинаций, врачи рекомендуют ее делать всем. Каждый должен понимать, что вакцина от гепатита A снижает риск заражения вирусом и крайне желательна при определенных условиях, когда угроза инфицирования особенно высока. Итак, прививки от гепатита A делают:
- Перед поездкой на отдых, особенно в страны с низки уровнем социальных условий. Прививка от гепатита A делается за 2 недели до отъезда, чтобы иммунитет имел время на выработку.
- Если в семье есть инфицированный этим вирусом. Прививка от гепатита A вводится в течение 10 суток с момента контакта с больным.
- При серьезной патологии печени. В данном случае введение прививки от гепатита A является обязательной мерой.
Перед проведением вакцинации кровь исследуют на наличие в ней антител к заболеванию. Если таковые имеются, то прививку от гепатита A не делают. Наличие антител в крови свидетельствует о том, что человек уже переболел желтухой и заразиться повторно гепатитом A он не сможет, так единожды переболевший этой болезнью обеспечивает себе иммунитет пожизненно.
Самый правильный вариант ответа – всем. Согласно схеме вакцинаций прививка от гепатита новорожденным должна быть проведена в течение первых 12 часов жизни. Последующие прививки должны быть выполнены согласно действующему графику (см. п. Схемы вакцинации от гепатита A и B).
Не каждый понимает важность данной вакцины и отказывается от ее проведения. На это у людей есть полное право, так как прививание от гепатита B в современном мире не является обязательной мерой.
Решение о вакцинации принимает сам пациент, а за несовершеннолетних детей это делают родители.
Учитывая пути распространения вируса, можно определить категории людей, которые входят в группу риска и вакцина против гепатита B для них обязательна:
- нуждающиеся в переливании крови;
- лица, ведущие беспорядочную половую жизнь;
- люди с нетрадиционной сексуальной ориентацией;
- медики, работающие с кровью;
- родственники больных гепатитом B;
- наркозависимые;
- работники салонов красоты, мастера татуажа, пирсинга и т.п.
На данный момент к использованию разрешены рекомбинантные генноинженерные вакцины. Каждая вакцина содержит в себе иммуногенный компонент оболочки вируса гепатита B (HBsAg). Именно к нему в организме привитого человека развивается иммунитет.
Не стоит опасаться того, что прививка может вызвать заражение гепатитом. Это абсолютно исключено, так как в организм вводится неполноценный вирусный агент, а лишь один его антиген.
Для заражения гепатитом B необходимо несколько антигенов.
На сегодняшний день разрешены к использованию 2 вида вакцин:
- Моновакцина – вакцина только от гепатита B.
- Комбинированная – вакцина, содержащая в своем составе иммуногенный компонент гепатита B и дополнительные компоненты других заболеваний.
Названия вакцин сведены в таблицу:
Основным их различием является компания-производитель, а по дозе, схеме и эффективности они абсолютно одинаковы. Поэтому прививку против гепатита B можно делать любой вакциной, имеющейся в медицинском центре, так как все они взаимозаменяемы.
Сегодня в России наибольшей популярностью пользуется вакцина Энджерикс. Опыт ее практического использования шагнул дальше отметки – 15 лет. Многочисленные исследования демонстрируют высокую степень эффективности иммунопрофилактики как у новорожденных детей, так и взрослых лиц, а показатели серопротекции (иммунологической защиты) после вакцинации препаратом Энджерикс достигают почти 100%.
Кроме того, вакцина Энджерикс хорошо себя зарекомендовала при иммунизации новорожденных детей с недостаточной массой тела, страдающих заболеванием крови и ВИЧ-инфицированных лиц.
Побочные эффекты, связанные с введением вакцины, обычно протекают в легкой форме и быстро проходят. Приблизительно треть вакцинированных людей Энджериксом не отмечают никаких осложнений и побочных реакций.
Схемы прививок от гепатита A нет. Есть рекомендации по ее проведению. Маленьким детям прививка разрешена с 1 года. Вводится внутримышечно – в плечо или бедро. Однократной прививки от гепатита A достаточно для выработки стойкого иммунитета. Через 6–18 месяцев можно повторить прививание по показаниям.
Все вакцины против гепатита B содержат в себе искусственные антигены. Они не так эффективны, как вакцины на основе живого вируса (прививка от гепатита A). В связи с этим специалистами был разработан комплекс вакцинаций, выполнение которых лежит в строгих временных рамках для достижения максимальной эффективности. Существует 3 типа схем, по которым вводится прививка против гепатита B:
- Стандартная (основная) схема: 0-1-6 мес. Первая прививка от гепатита B делается новорожденным, второй ввод осуществляется – в 1 месяц, третий – в 6 месяцев. Такой алгоритм применяется, если нет никаких противопоказаний.
- Быстрая (альтернативная) схема: 0-1–6–12 мес. Она применяется для прививания детей с повышенной опасностью заражения вирусом.
- Экстренная: 0–7–21 дн. и 12 мес. Применяется для быстрого повышения иммунитета, например, перед оперативным вмешательством.
Часто случается, что ту или иную прививку сделать вовремя не получается, например, простуда, грипп или другие противопоказания. В таких случаях существует допустимый интервал, в который можно выполнить вакцинацию без нарушения инструкции по применению препарата. Для стандартного графика – 0–1 (+4) и 6 (+4–18) мес. Это значит, что вторую прививку можно сделать с «опозданием» на 4 месяца, не более. Третью вакцину можно ввести минимум через 4 месяца и максимум через 18 после проведения второй. Стоит отметить, что без особой необходимости нарушать схему не рекомендуется.
Если есть еще вопросы сколько раз нужно сделать прививку и через какие промежутки, то не стоит смущаться, нужно тщательно расспросить врача.
Прививка против гепатита B вводится строго внутримышечно. Иной способ введения (подкожный, внутрикожный, внутривенный) сводит результативность вакцины к нулю и может привести к нежелательным осложнениям (уплотнение или образование инфильтрата). В некоторых странах неверно выполненная вакцинация считается ошибочной и аннулируется. Через какое-то время ее должным образом повторяют.
Выбор внутримышечного способа введения объясняется просто. Когда вакцина попадает в мышцу, она в полном объеме поступает в кровь, обеспечивая полноценную иммунную защиту.
В соответствии с инструкцией к прививке от гепатита B, маленьким детям (до 3 лет) введение вакцины осуществляют в передне-боковую область бедра, детям от 3 лет и взрослым – в плечо. Инъекции в такие места наиболее эффективны, так как мышцы этих участков хорошо развиты и наиболее близки к поверхности кожи. Вакцинация в ягодицу крайне не рекомендована, ведь нужная для прививки мышца находится под жировым слоем. Если вакцину ввести в жировую прослойку, то всасываемость препарата значительно ухудшается и возможно возникновение осложнений.
Исследования ученых показали, что прививка, сделанная в младенчестве, может сохранять свое действие до 22 лет. Даже если анализ крови не выявил наличие антител к гепатиту B, это не дает основание утверждать, что в организме они отсутствуют. Ведь не всегда получается взять именно тот «фрагмент» крови, в котором они присутствуют.
ВОЗ советует проходить обследование через 5 лет после проведения вакцинации от гепатита B.
Объясняется это тем, что у 80% вакцинированных людей антитела сохраняют свою защитную способность в среднем на такой срок. Если позднее произойдет контакт с вирусом гепатита B, и при этом будет отсутствовать симптоматика и лабораторные подтверждения болезни, то ревакцинацию можно не проводить, так как однократно проведенной по схеме вакцинации достаточно для пожизненного иммунитета.
Обязательная ревакцинация через каждые 5 лет показана людям из группы риска и больным с иммунодефицитом.
Прививка от гепатита A и B противопоказана в нескольких случаях:
- Если на момент проведения прививки у человека наблюдается ухудшение общего состояния (температура, слабость), то проведение вакцинации следует отложить до полного выздоровления.
- Если была сильная реакция на первую инъекцию.
- Аллергия на пищевые дрожжи или компоненты вакцины – серьезное противопоказание к проведению прививания. Об этом обязательно нужно сообщить лечащему врачу, который назначает вакцинацию.
- Если имеются сложные прогрессирующие заболевания нервной системы (эпилепсия, гидроцефалия).
- Если масса новорожденного ребенка не достигает 2 кг. Прививка назначается только при достижении ребенком нормального веса.
- Бронхиальная астма.
Перед проведением прививки медработник должен выяснить информацию по каждому противопоказанию, имеющемся у пациента. Несоблюдение мер предосторожности может привести к серьезным осложнениям.
Любая вакцинация запускает в теле человека сложный комплекс иммунологических реакций. Предугадать заранее как отреагирует организм на вакцину сложно. Это зависит от ряда внутренних и внешних факторов. Но, основываясь на многолетний опыт использования препаратов для иммунизации, можно выделить основные симптомы, характерные для данных прививок.
Как показала практика реакция на каждую вакцину от гепатита A разная. Например, импортный Хаврикс, чаще всего не вызывает никаких реакций, в то время как отечественный ГЕП-А-ин-ВАКВ (и ему подобные препараты) способен вызвать ряд негативных, но быстро проходящих реакций:
- желудочно-кишечные расстройства;
- головные боли;
- слабость и недомогание;
- кожные аллергические проявления;
- нервозность, раздражительность;
- раздражение места укола (зуд, покраснение, сыпь, уплотнение и т. д.);
- повышение температуры тела.
Если же подобные симптомы продолжаются больше недели, то необходимо безотлагательно обратиться к врачу.
Вакцинация против гепатита B обычно переносится легко и без осложнений. Но все же, существует ряд сопутствующих реакций, к которым необходимо быть готовыми. У 10–20% людей на месте укола может появиться красное пятно, уплотнение, узелок или малоприятные ощущения при пальпации в месте введения вакцины.
1–5% людей могут заметить более серьезные побочные реакции:
- слабость и недомогание;
- повышение температуры тела;
- диарея;
- повышенное потоотделение;
- покраснение и зудящее ощущение в месте укола;
- головные боли.
Подобное поведение организма наблюдает в первые 1–2 суток после инъекции. Затем все неприятные побочные проявления проходят.
В очень редких случаях реакция на вакцину может проявиться анафилактическим шоком, апноэ (остановка дыхания) или агрессивной кожной сыпью.
Все врачи настоятельно рекомендуют не мочить место укола первые 3 суток, чтобы минимизировать проявление малоприятных побочных реакций организма. Но это не значит, что водные процедуры стоит полностью отменить. Если же на прививку попала вода, то вытрите ее аккуратно чистым полотенцем и старайтесь больше не мочить.
В остальном придерживайтесь обычного распорядка. При недомогании стоит больше времени уделить полноценному отдыху.
Кроме противопоказаний нужно обращать внимание на моменты, которые описаны в инструкции к прививке против гепатита B (например, Энджерикс) или А:
- Вакцина против гепатита B, сделанная в инкубационный период, не может предотвратить заражение данной болезнью. Это же касается и вакцинации от гепатитов других групп.
- Прививка от гепатита A (как и от гепатита B), сделанная детям или взрослым, не вырабатывает иммунитет против вируса другой группы.
- В связи с возможными осложнениями после проведения вакцинации (например, анафилактический шок), привитые лица должны в течение получаса находиться под наблюдением медперсонала. Кроме того, манипуляционные кабинеты должны быть обеспечены противошоковыми средствами. Если у пациента в анамнезе были аллергические реакции на подобные прививки, то вакцинация является противопоказанием до полного выяснения обстоятельств.
Противопоказания, побочные реакции или последствия имеют абсолютно все лекарственные препараты, даже те, которые не вызывают никакого опасения и применяются в повседневной жизни. Главное знать индивидуальные особенности организма и его реакции на тот или иной компонент лекарства. Не бойтесь делать прививки, ведь они способны защитить от опасных инфекций и спасти жизнь.
После вакцинации риск заражения минимален и даже если инфицирование произойдет, то переноситься оно будет куда легче, чем без предварительной иммунизации.
Если серьезно подходить к вакцинации, учитывать все факторы и противопоказания, то этот процесс принесет исключительно положительное воздействие и обеспечит надежную защиту организма.
источник