Биопроба. Тканевым гомогенатом или выделенной культурой заражают подкожно или внутрибрюшинно белых мышей, морских свинок, кроликов. Мыши погибают через 2. 4 дня, морские свинки и кролики — через 2. 35 дней в зависимости от вирулентности культуры. Из органов павших подопытных животных делают посевы на питательные среды для выделения культуры возбудителя, готовят и микроскопируют окрашенные мазки и отпечатки.
ЗАДАНИЯ ДЛЯ САМОСТОЯТЕЛЬНОЙ РАБОТЫ
1. Описать характер роста Y. septis и Y. pseudotuberculosis на МПА и в МПБ.
2. Промикроскопировать мазки из культур Y. pestis и Y. pseudotuberculosis.
3. Ознакомиться с биопрепаратами.
1. Каковы основные морфологические признаки чумных бактерий?
2. Какие тесты используют для дифференциации возбудителей чумы от бактерий псевдотуберкулеза?
3. В чем заключаются особенности биопробы при чуме?
4. При какой температуре можно культивировать возбудителей чумы и псевдотуберкулеза?
5. Какие животные наиболее восприимчивы к псевдотуберкулезу?
ЛАБОРАТОРНАЯ ДИАГНОСТИКА БРУЦЕЛЛЕЗА, ТУЛЯРЕМИИ.
Цель занятий. Ознакомить студентов со свойствами возбудителей и лабораторной диагностикой бруцеллеза и туляремии, а также биопрепаратами.
Оборудование и материалы. Единый бруцеллезный антиген, антиген для кольцевой реакции с молоком, роз-бенгал антиген, позитивная бруцеллезная сыворотка, негативная сыворотка, физиологический раствор, содержащий 0,5 % фенола, серологические пробирки, штативы, мерные пипетки, красители для окраски по Граму, Козловскому (Стампу), пробы молока.
Бруцеллез. Это хроническая инфекционная болезнь, проявляющаяся абортами, задержанием последа, эндометритами и расстройством воспроизводительной функции животных. Восприимчивы многие виды сельскохозяйственных животных и человек.
Возбудитель — бактерии рода Brucella: В. melitensis (три биовара) — основной хозяин овцы и козы; В. abortus (девять биоваров) — основной хозяин крупный рогатый скот; В. suis (четыре биовара) — основной хозяин свиньи, а также северные олени и зайцы; В. ovis— основной хозяин овцы; В. neotomae — основной хозяин древесные крысы; В. canis — основной хозяин собаки.
Лабораторная диагностика бруцеллеза основана на результатах бактериологических и серологических исследований.
Бактериологическое исследование в основном применяют при первичной постановке диагноза на бруцеллез в ранее благополучных хозяйствах.
Материал для исследования. В лабораторию направляют пробы крови (сыворотки) для серологических исследований, абортированный плод с плодными оболочками, околоплодную жидкость, истечения из родовых путей или желудок плода, кусочки печени, селезенки, пробы молока (последние порции). При убое животных берут паренхиматозные органы, лимфатические узлы, пораженные суставы, у самцов — семенники. Объектом исследования могут быть молочные продукты (брынза, сыр, масло и др.), объекты внешней среды.
Микроскопия препаратов из исходного материала. Мазки из материала окрашивают по Граму и одним из специальных методов (по Козловскому, Стампу и др.). Бруцеллы — грамотрицательные короткие палочковидные или кокковидные бактерии размером 0,5. 1,5 мкм, без жгутиков, спор не образуют, формируют микрокапсулу. В окрашенном препарате располагаются одиночно, реже парами, короткими цепочками.
Окраска по методу Козловского: препарат окрашивают 2%-м водным раствором сафранина 2 мин, промывают водой, докрашивают 1%-м водным раствором малахитовой зелени 1 мин, промывают водой. Микроскопическая картина: бруцеллы красные, остальные бактерии зеленые.
Окраска по методу Стампа: фиксированный на пламени мазок окрашивают фуксином Пфейффера 10 мин, промывают водой, обрабатывают 0,5%-м водным раствором уксусной кислоты 30 с, затем препарат промывают водой и докрашивают 1%-м водным раствором метиленового синего 20. 30 с. Микроскопическая картина: бруцеллы красные, другие бактерии синие.
Выделение и идентификация культуры возбудителя. Бруцеллы — аэробы, микроаэрофилы, температурный оптимум 37. 38 °С, рН 6,8. 7,2. Материал засевают на специальные питательные среды: мясо-пептонный агар и бульон, печеночно-глюкозо-глицериновый агар и бульон, картофельный агар, эритрит-агар, сывороточ-но-декстрозный агар и др. Печеночные среды включают в себя отвар печени. Картофельный агар готовят на отваре картофеля, глюкозу и глицерин добавляют в среды соответственно в количестве 1 % и 2. 3 %. Эритрит-агар содержит вещество (эритрит), стимулирующее рост бруцелл. В состав сывороточно-декстрозно-го агара помимо обычной питательной основы входит 10 % сыворотки крови и 1 % декстрозы.
Некоторые виды бруцелл растут при повышенном содержании в атмосфере оксида углерода (IV) (В. abortus, В. ovis). Так как неизвестно, каким видом бруцелл заражен исследуемый материал, половину посевов инкубируют в обычной атмосфере, другую — в атмосфере, содержащей 10. 15% оксида углерода (IV).
Посевы культивируют в течение ЗО сут, периодически просматривая. Рост бруцелл чаще появляется на 7. 10-е сутки, иногда позже.
На плотных средах возбудитель формирует мелкие, прозрачные, круглые, с ровными краями, гладкой поверхностью, с голубоватым оттенком колонии (S-форма), возможно появление шероховатых колоний (R-форма) (рис. 99, 100). По мере старения колонии мутнеют и за счет пигментообразования могут темнеть. На жидких питательных средах рост бруцелл проявляется равномерным помутнением среды, образованием голубоватого пристеночного кольца, позднее формируется небольшой осадок.
У выросших культур изучают морфологию и тинкториальные свойства клеток в мазках, окрашенных по методам Грама, Козловского.
Культуру идентифицируют серологически в РА на стекле с позитивной бруцеллезной сывороткой, разведенной в соотношении 1:50. Виды В. melitensis, В. abortus, В. suis антигенно родственны, поэтому их клетки агглютинируют в стандартной бруцеллезной сыворотке. Для идентификации В. ovis кроликов иммунизируют выделенной культурой и затем кроличью сыворотку исследуют в РДСК со стандартным овисным антигеном (В. ovis) — должна быть четкая положительная реакция, если это культура В. ovis.
Рис. 100. Бруцеллы в чистой культуре
Для определения видовой принадлежности у выделенных культур бруцелл изучают потребность в оксиде углерода (IV), образование сероводорода, способность к росту на питательных средах с тионином и фуксином, чувствительность к бруцеллезным бактериофагам, ферментацию аминокислот, углеводов, а также агглютинабильность с моноспецифическими сыворотками против отдельных клеточных антигенов бруцелл (А, М, R). Некоторые из дифференцирующих характеристик приведены в таблице 30.
Биопроба. Это эффективный метод обнаружения бруцелл в исследуемом материале, особенно загрязненном. Морских свинок перед заражением исследуют в РА, в опыт берут животных, в сыворотке которых не обнаружены антитела к возбудителю. Тканевый материал в виде суспензии (1 : 10) в объеме 1 мл вводят подкожно. О результате биопробы судят по данным исследования сыворотки крови на 15, 25 и 40-й день после заражения (животные не погибают). Появление антител в титре 1 : 10 и более оценивают как положительный результат. Реагирующих животных убивают и подвергают бактериологическому исследованию.
Серологическая диагностика: при массовых диагностических исследованиях ставят пробирочную РА, роз-бенгал пробу (РА на стекле), РСК, РДСК, кольцевую реакцию с молоком (КР).
Пробирочная РА. Реакцию ставят в объеме 1 мл. Сыворотки крови крупного рогатого скота, лошадей, собак, пушных зверей, верблюдов разводят физиологическим раствором, содержащим 0,5 % фенола; сыворотки крови овец коз, буйволов разводят 5%-м, а сыворотки оленей — 10%-м фенолизированным физиологическим раствором. Сыворотки крови крупного рогатого скота, лошадей, верблюдов исследуют в разведениях от 1 : 50 до 1 :400; овец, коз, свиней, буйволов, оленей, собак — в разведениях 1 : 25 и более; пушных зверей — 1 : 10 и более. При массовых исследованиях сыворотки крови исследуют в двух первых разведениях. После приготовления разведений сыворотки в объеме 0,5 мл в каждую пробу добавляют 0,5 мл разведенного до концентрации клеток 5*10 8 /мл единого бруцеллезного антигена (при этом разведения удваиваются), компоненты перемешивают встряхиванием, штатив с пробирками помещают в термостат при 37. 38 ºС на 18. 20 ч, затем оставляют на несколько часов при комнатной температуре. Результат учитывают по общепринятой системе (см. тему 15). В качестве контролей параллельно исследуют заведомо положительную и отрицательную сыворотки.
РА при бруцеллезе крупного рогатого скота, лошадей и верблюдов считают положительной, если титр составляет 1 : 100 и более (1 :50 — сомнительный результат), у овец, коз, оленей, буйволов и собак — 1 : 50 (1 : 25 — сомнительный результат). При получении сомнительных реакций сыворотки крови от этих животных исследуют повторно через три-четыре неделим. В ходе массовых серологических исследований практикуют исследование сывороток в двух первых разведениях. При этом необходимо учитывать, что некоторые сыворотки, не агглютинирующие антиген в малых разведениях, в более высоких разведениях дают положительный результат — этот так называемый феномен «про-зоны», который может служить причиной ложных отрицательных результатов.
В разных странах для пробирочной РА готовят антигены, различающиеся по агглютинабильности, что делает несопоставимыми титры, полученные при исследованиях. Поэтому рекомендовано выражать результат пробирочной РА в международных единицах (ME). Для этого предложена международная стандартная бруцеллезная сыворотка, по отношению к которой и определяют активность национальных антигенов. Активность этой сыворотки установлена в 1000 ME. Например, с каким-то национальным антигеном международная сыворотка в пробирочной РА показывает титр 1 : 500, значит, если с этим антигеном какая-либо другая сыворотка дает титр РА 1 : 500, то она содержит 1000 МЕ, если вторая исследуемая сыворотка показывает титр 1 :400, то ее активность в международных единицах составит 1000 • 400/500 = 800 ME и т.д. В каждой стране разработана национальная бруцеллезная стандартная сыворотка, соответствующая по активности международной. По указанным критериям положительные титры РА на бруцеллез для крупного рогатого скота составляют 100 ME (50 ME — сомнительный результат), для овец, коз, буйволов, оленей и собак — 50 ME (25 ME — сомнительный результат).
Роз-бенгал проба (РБП). В отличие от пробирочной РА данная серологическая реакция является качественной. С ее помощью в сжатые сроки исследуют большое количество животных. Сыворотки, давшие положительную РБП, дополнительно исследуют в пробирочной РА и РСК. Техника постановки РБП изложена в теме 15. В РБП исследуют неразведенную сыворотку крови, влияние нормальных антител на специфичность реакции нивелируется использованием антигена с кислыми значениями рН, при которых нормальные антитела с низкой авидностью не реагируют с антигеном, что обеспечивает достаточно высокую специфичность РБП.
РСК. Реакцию ставят в объеме 1 мл. Предварительно инакти-вированные в течение 30 мин сыворотки крови (лошадей при 56. 58 °С, крупного рогатого скота при 60. 62 °С, свиней при 60. 62°С, овец и коз при 58. 60°С) исследуют в разведении 1:5. 1:10. Положительным результатом РСК (РДСК) считают задержку гемолиза на два креста и более в разведении сыворотки крови 1:5.
Кольцевая реакция с молоком (КР). Метод применяют для ориентировочной проверки благополучных по бруцеллезу молочных стад и для контроля молока на рынке.
В бактериологическую пробирку наливают 2 мл исследуемого молока, добавляют 0,1мл антигена — клетки бруцелл, окрашенные гематоксилином. Пробирки встряхивают и помещают в водяную баню при 37. 38 ºС на 45. 50 мин, после чего учитывают результат. Положительный результат — верхняя часть столбика молока (сливки) синего цвета, остальное молоко белое или слегка синеватое. Отрицательный результат — слой сливок белый, молоко равномерно окрашено в синий цвет. Сомнительный результат — сливки слабо окрашены в синий цвет, молоко синего цвета.
Аллергическая диагностика не принадлежит к лабораторным методам; ее применяют непосредственно в хозяйствах. При бруцеллезе развивается состояние гиперчувствительности замедленного типа (ГЗТ), которое может сопровождаться синтезом антител, улавливаемых в серологических реакциях, но иногда ГЗТ отмечают при отрицательных показаниях серологических тестов. Для обнаружения ГЗТ у животных используют диагностический аллерген — бруцеллин (см. тему 20).
Биопрепараты. Вакцина из штамма В. abortus № 19. Это наиболее изученная вакцина. Вакцинный штамм выращивают на плотных питательных средах. Устанавливают концентрацию микробных клеток 8 • 10 10 /мл, лиофильно высушивают. Готовый препарат контролируют на чистоту роста, диссоциацию, безвредность на морских свинках и белых мышах, одновременно у морских свинок проверяют наличие серологического ответа на введение вакцины. Иммуногенность препарата контролируют на морских свинках.
Живая сухая вакцина против бруцеллеза из слабоагглютино-генного штамма № 82 отличается от вакцины из штамма № 19 слабым серологическим ответом с быстрым снижением уровня гуморальных антител, что позволяет при помощи серологических реакций дифференцировать вакцинированных животных.
Единый бруцеллезный антиген для РА, РСК и РДСК получают следующим образом: культуру вакцинного штамма № 19 выращивают на плотной питательной среде, бактериальную массу инактивируют, проверяют на чистоту и стерильность путем микроскопии и высевом на питательные среды. Контролируют на специфичность с физиологическим раствором и негативной сывороткой. Активность проверяют в РА и РСК с национальной стандартной бруцеллезной агглютинирующей сывороткой.
Антиген для кольцевой реакции с молоком. Микробную массу культуры В. abortus (штамм № 19) готовят, как для единого бруцеллезного антигена, инактивируют, устанавливают необходимую концентрацию микробных клеток, протравливают сульфатом железа, окрашивают в синий цвет гематоксилином, контролируют на стерильность, специфичность и активность (см. тему 20).
Роз-бенгал антиген представляет собой суспензию бруцелл в буферном растворе (рН 3,6), инактивированных нагреванием и фенолом, окрашенных бенгальским розовым в малиново-розовый цвет. Антиген контролируют на стерильность, чистоту, рН. Специфичность проверяют с физиологическим раствором и негативными сыворотками, активность — методом титрования с национальной стандартной сывороткой.
Флуоресцирующую бруцеллезную сыворотку готовят из позитивной бруцеллезной сыворотки, глобулины которой метят флуоресцеинизотиоцианатом.
Позитивную бруцеллезную сыворотку получают гипериммунизацией животных-продуцентов. Используют для контроля при постановке серологических реакций (РА, РСК и др.), а также серологической идентификации бруцелл.
Диагностический аллерген-бруцеллин представляет собой стерильную, прозрачную, желтоватого цвета жидкость, содержащую продукты жизнедеятельности бруцелл и вещества, извлеченные из них. Бактериальную массу выращивают (штамм В. abortus В-1) на агаровой среде, прогревают при 105. 110 °С 1ч, центрифугируют, надосадочную жидкость стерилизуют фильтрованием, бактериальную массу ресуспендируют в физиологическом растворе. Процедуру нагревания, центрифугирования и стерилизации повторяют, после чего оба фильтрата объединяют. Полученный препарат контролируют, как описано ранее (см. тему 20).
Туляремия. Острая инфекционная болезнь. У сельскохозяйственных животных обычно протекает в септической форме. Характеризуется увеличением лимфатических узлов, симптомами поражения нервной системы, у крупного рогатого скота может проявляться маститами, у лошадей — абортами. Из сельскохозяйственных животных к возбудителю туляремии наиболее чувствительны поросята, ягнята, из диких животных — грызуны. Восприимчив человек.
Возбудитель туляремии — бактерия Francisella tularensis (принадлежит к роду Francisella). Подразделяют на два биовара: F. tularensis sb. tularensis и F. tularensis sb. palaearctica. Для вида F. novicida характерна незначительная вирулентность.
Лабораторная диагностика туляремии основана на результатах бактериологического исследования.
Бактериологическое исследование включает в себя обнаружение возбудителя в исходном материале методом световой микроскопии, выделение чистой культуры методом биопробы и посевом на питательные среды; идентификацию возбудителя по культурально-морфологическим, ферментативным, серологическим свойствам.
Материал для исследования. Для прижизненной диагностики в лабораторию направляют мочу, фекалии, абортированный плод; для посмертной — печень, почки, селезенку, увеличенные лимфатические узлы; трупы мелких животных, грызунов — целиком. При необходимости материал консервируют глицерином.
Микроскопия препаратов из исходного материала. Мазки-отпечатки окрашивают по Граму и Романовскому—Гимзе. F. tularensis-— мелкая [(0,3. 0,7) х (0,2. 0,4) мкм] грамотрицательная палочковидная бактерия, преимущественно в форме кокко-бактерии. Красители воспринимает плохо, без жгутиков, спор не образует, но формирует капсулу (рис. 101). Из-за мелких размеров возбудителя его микроскопическое обнаружение затруднительно.
Выделение и идентификация культуры возбудителя. Возбудитель
туляремии — строгий аэроб, не растет на общепринятых средах,
температурный оптимум Зб. 37°С, рН 6,7. 7,4. Исследуемый материал высевают на среду Френсиса, кровяную среду Емельяновой или желточную Мак-Коя (см. тему 7).
Среда Френсиса: к МПА (рН 7,3) добавляют 0,1 % цистина, 1 % глюкозы, кипятят несколько минут, охлаждают до 50 ºС, добавляют 10 % дефибринированной стерильной крови кролика.
Среда Емельяновой: в рыбно-дрожжевой агар вносят 0,1 % цистина, 1 % глюкозы, агар охлаждают до 45 °С и добавляют 10 % стерильной дефибринированной крови.
Посевы культивируют 24. 48 ч. Возбудитель формирует мелкие, круглые, выпуклые, с ровными краями, гладкой блестящей поверхностью, беловатые колонии (рис. 102). Из подозрительных колоний готовят мазки, окрашивают, микроско-пируют. В препаратах из культуры в отличие от препаратов из нативного материала клетки возбудителя в основном не кокковидной, а палочковидной формы.
Рис. 102. Колонии F. tularensis (х7)
У культур с типичными для F. tularensis культурально-морфо-логическими признаками исследуют ферментативные свойства (табл. 31).
Выделенную культуру дополнительно идентифицируют с ту-ляремийной иммунной сывороткой в серологических реакциях (РА, ИФА, РП, РИГА).
Биопроба. Выделить культуру F. tularensis посевом на питательные среды удается не всегда. Более эффективен метод заражения белых мышей или морских свинок тканевой суспензией подкожно или внутрибрюшинно по 0,5 мл. Практикуют проведение 2. 3 «слепых» пассажей на чувствительных лабораторных животных. Зараженные животные погибают на 3. 5-е сутки, иногда позднее (8. 12-е сутки). У павших животных обнаруживают в паренхиматозных органах некротические очажки. Из органов путем посева на питательные среды выделяют культуру возбудителя.
ЗАДАНИЯ ДЛЯ САМОСТОЯТЕЛЬНОЙ РАБОТЫ
1. Приготовить и окрасить по методу Грама (Козловского) мазки из инактивированных клеток бруцелл, F. tularensis. Описать культуральные и морфологические свойства возбудителей.
2. Исследовать в пробирочной РА и роз-бенгал-тесте сыворотки крови от здоровых и больных бруцеллезом животных (крупный рогатый скот).
3. Освоить технику постановки и учета результатов кольцевой реакции с молоком.
4. Ознакомиться с биопрепаратами для специфической профилактики и диагностики бруцеллеза.
1. Какой материал направляют в лабораторию для бактериологического исследования на бруцеллез и туляремию?
2. В чем состоит бактериологическое исследование на бруцеллез и туляремию?
3. Как ставят биопробу на бруцеллез и туляремию?
4. Какие методы применяют для серологической диагностики бруцеллеза?
5. Какие выпускают вакцины против бруцеллеза?
ЛАБОРАТОРНАЯ ДИАГНОСТИКА ПАСТЕРЕЛЛЕЗА, ГЕМОФИЛЕЗНОГО ПОЛИСЕРОЗИТА И АКТИНОБАЦИЛЛЕЗНОЙ ПНЕВМОНИИ СВИНЕЙ. БИОПРЕПАРАТЫ
Цель занятий. Ознакомить студентов с лабораторной диагностикой пастереллеза, гемофилезного полисерозита и актинобациллезной пневмонии свиней, основными свойствами возбудителей, биопрепаратами.
Оборудование и материалы. Культуры P. multocida в МПБ, на МПА, демонстрация — штативы с тестами, характеризующими видовые ферментативные признаки P. multocida (включая биовары), культуры A. pleuropneumoniae и Н. parasuis на кровяном МПА в чашках Петри с феноменом сателлитного роста, трупы мышей, павших после заражения P. multocida, пипетки Пастера, красители для окраски по Граму, Гинсу, демонстрация — чашки Петри с феноменом подавления роста культуры P. multocida серовара А в присутствии S. aureus, пробирки с отрицательной и положительной трипафлавиновой пробой с культурами P. multocida сероваров А и D, МПА и МПБ в пробирках.
Пастереллез (геморрагическая септицемия). Инфекционная болезнь многих видов млекопитающих и птиц. При остром течении характеризуется септицемией, при подостром и хроническом — в основном поражением легких.
Возбудитель — Pasteurella multocida (включает в себя три подвида), род Pasteurella, семейство Pasteurellaceae.
Лабораторная диагностика пастереллеза основана на результатах бактериологического исследования.
Бактериологическое исследование включает в себя обнаружение возбудителя в исходном материале методом световой микроскопии, выделение чистой культуры посевом на культуральные среды и методом биопробы, идентификацию возбудителя по культурально-морфологическим, ферментативным, серологическим и патогенным свойствам.
Материал для исследования. В лабораторию направляют селезенку, печень, почку, кровь сердца, лимфатические узлы, пораженные участки легких и регионарные лимфатические узлы. При необходимости материал консервируют 30%-м водным раствором глицерина, трубчатую кость заворачивают в марлю, пропитанную 5. 10%-м раствором формалина.
Микроскопия препаратов из исходного материала. Мазки-отпечатки окрашивают по Граму и одним из методов для выявления капсулы. Пастереллы представляют собой грамотрицательные короткие палочковидные бактерии размером (0,3. 2) х (0,2. 0,3) мкм, без спор и жгутиков, образуют капсулу.
Возбудитель в препарате из материала обнаруживают в форме мелких (0,3×1,5 мкм) грамотрицательных коротких палочковидных капсулообразующих бактерий с закругленными концами вплоть до коккобактерий. При окраске синькой Леффлера бактериальные клетки более интенсивно окрашены в концевых частях (биполярная окраска). Клетки располагаются единично, попарно, короткими цепочками (рис. 103).
Выделение и идентификация культуры возбудителя. Возбудитель — факультативный анаэроб, температурный оптимум 37 °С (диапазон 25. 40 °С), штаммы птиц растут при 42 ºС, рН 7,2. 7,4. Материал засевают на МПА, в МПБ, лучше — на кровяной или сывороточный МПА, так как нередко возбудитель в первичных посевах плохо растет или не растет на простых питательных средах. Посевы инкубируют в течение 24. 48 ч, при отсутствии роста—в течение 4. 5 сут.
На плотных питательных средах пастереллы формируют мелкие, пучке света колонии (S-форма) диаметром 1. 3мм (рис. 104); возможно появление крупных, слизистых (М-форма) или шероховатых (R-форма) колоний. Культуры серовара А образуют крупные (диаметр более 3 мм) слизистые колонии. Гемолитическая активность у P. multocida не выражена. В МПБ возбудитель растет с равномерным помутнением среды и образованием на дне пробирки слизистого осадка, поднимающегося при встряхивании в виде «косички», рост мукоидных штаммов сопровождается более интенсивным помутнением среды. У выделенных культур исследуют морфологию и тинкториальные свойства.
У культур с типичными культурально-морфологическими признаками исследуют ферментативные свойства. P. multocida расщепляет маннит, ксилозу, не разлагает мальтозу, образует индол, орнитиндекарбоксилазу, не синтезирует уреазу, не проявляет зависимости от V-ростового фактора ДПН (дифосфопиридин-нуклеотид). Внутри вида P. multocida дифференцируют по ферментативным особенностям на три подвида: P. multocida subsp. multocida ферментирует сорбит и не разлагает дульцит; P. multocida subsp. septica не ферментирует сорбит и дульцит; P. multocida subsp. gallicida ферментирует сорбит и дульцит.
Серологические свойства изучают для дифференциации культур P. multocida по серовариантной принадлежности. Известны четыре серовара P. multocida (А, В, D, Е). В Европе эпизоотологическое значение имеют три серовара: В, D, А. Их идентифицируют в РНГА по капсульным антигенам, но чаще по присущим сероварам D и А особенностям химического состава клеток. Для этого устанавливают присутствие гиалуроновой кислоты в капсульном веществе и склонность бактерий агглютинировать в растворе трипафлавина.
Трипафлавиновая проба: исследуемую культуру выращивают в бульоне Хоттингера (3 мл) в течение 24 ч, центрифугируют, затем удаляют 2,5 мл культуральной жидкости, седимент ресуспенди-руют и добавляют 0,5 мл водного раствора трипафлавина (1:1000). Суспензию бактерий выдерживают при комнатной температуре 10. 20 мин. Учет результатов: если суспензия стабильна, культуру относят к сероварам А или В; если сформирован осадок, культуру относят к серовару D.
Тест на гиалуроновую кислоту в составе капсулы: исследуемую культуру засевают «штрихом» на агар Хоттингера в чашках Петри, затем высевают в виде прямой линии по диаметру чашки культуру S. aureus, способную продуцировать гиалуронидазу. Посевы инкубируют 18. 24 ч, после чего просматривают колонии в косопроходящем свете. Культуральные свойства P. multocida се-роваров В, D, Е вблизи «штриха» S. aureus не изменяются, колонии культур серовара А (из-за расщепления гиалуронидазой стафилококка гиалуроновой кислоты в составе капсулы пастерелл) тусклые, серые или голубые, а не флуоресцирующие.
Биопроба. Метод используют для выделения культуры возбудителя из исследуемого материала и определения вирулентности чистых культур.
Исследуемым материалом от крупного рогатого скота, свиней, овец заражают белых мышей и кроликов; материалом, полученным от птиц, заражают голубей, кур, уток. Кроликов перед биопробой исследуют на пастереллоносительство: в течение трех дней вводят интраназально по две капли 0,5%-го водного раствора бриллиантового зеленого. Появление гнойного истечения из носовой полости указывает на пастереллоносительство, и таких животных из опыта исключают.
Суспензию тканевого материала, разведенную физиологическим раствором (1:10), вводят кроликам подкожно по 0,5 мл, белым мышам подкожно по 0,2 мл, голубям внутримышечно по 0,3 мл. При наличии в материале возбудителя животные погибают через 18. 36 ч. Трупы животных подвергают бактериологическому исследованию.
Биопрепараты. Вакцина эмульгированная против пастереллеза крупного рогатого скота представляет собой инактивированные 0,25%-м раствором формальдегида клетки пастерелл серовара В в водно-масляной эмульсии. Контролируют на стерильность, безвредность (белые мыши, кролики) и иммуногенность на кроликах. Кроме того, готовят эмульгированные вакцины против пастереллеза свиней, кроликов, нутрий.
Преципитированная формолвакцина против пастереллеза овец и свиней представляет собой выращенные в реакторе в бульоне Хоттингера культуры пастерелл серовара В, инактивированные формальдегидом, сорбированные алюмокалиевыми квасцами. Контролируют на стерильность, безвредность (белые мыши), иммуногенность на голубях.
Гипериммунную сыворотку против пастереллеза крупного рогатого скота, буйволов, овец и свиней получают гипериммунизацией волов. Контролируют на стерильность, безвредность (белые мыши, морские свинки), на специфическую активность на белых мышах, которым ее вводят по 0,1; 0,05 и 0,03 мл. Сыворотку признают активной, если при контрольном заражении остаются живыми мыши, привитые первыми двумя дозами препарата.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!

Антибиотикотерапия является главным лечебным мероприятием при остром бруцеллезе. В то же время, при хронической форме заболевания применение антибактериальных препаратов малоэффективно, так как патогенные бруцеллы в организме могут уже отсутствовать.
Антибиотики при бруцеллезе
|
|
Сразу стоит отметить, что самолечение при бруцеллезе недопустимо, так как ни один из народных препаратов не сможет полностью уничтожить внутриклеточно расположенные бруцеллы и предотвратить поражение различных органов и тканей. В то же время, некоторые народные средства могут стать хорошим дополнением к проводимой антибактериальной терапии, но только после согласования схем лечения с лечащим врачом.
При бруцеллезе можно использовать:
- Чай из зверобоя. Обладает противовоспалительным и вяжущим действием. Для приготовления чая нужно просто залить 1 чайную ложку измельченной травы зверобоя 200 миллилитрами кипятка. Принимать внутрь в теплом виде 3 – 4 раза в сутки.
- Настой из цветков липы. Обладает потогонным и дезинфицирующим действием. Для приготовления настоя 2 – 3 столовых ложки липовых цветков липы нужно залить 1 стаканом кипятка и настаивать в течение 2 часов, после чего процедить и добавить еще 100 мл теплой кипяченой воды. Принимать внутрь по 100 мл 4 раза в сутки через 30 минут после еды.
- Ромашковый чай.Ромашка обладает противовоспалительным и слабым противомикробным действием. Ромашковый чай можно купить в аптеке либо приготовить самостоятельно. Для этого 1 десертную ложку цветков ромашки нужно залить 1 стаканом кипятка и настаивать в течение 10 – 15 минут. Принимать внутрь по 1 стакану 3 – 4 раза в сутки.
- Настой из листьев брусники. Обладает мочегонным и антимикробным действием. Для приготовления настоя 20 грамм измельченных листьев брусники нужно залить 1 стаканом кипятка и настаивать в течение 2 – 3 часов. Принимать внутрь по 1 столовой ложке настоя 2 – 3 раза в сутки. Последний прием должен быть не позже чем за 5 – 6 часов перед сном.
При переходе заболевания в хроническую форму его клинические проявления становятся менее выраженными, в связи с чем необходимости в применении противовоспалительных препаратов нет. В то же время, на этом этапе обычно уже имеются серьезные поражения со стороны опорно-двигательного аппарата и других органов и систем. Целью лечебных мероприятий в данном случае является восстановление нормального функционального состояния поврежденных тканей и предотвращение прогрессирования патологического процесса, что достигается за счет физиопроцедур и физических упражнений.
При хроническом бруцеллезе рекомендуется:
- Лечебная физкультура. Пациентам следует избегать любых физических упражнений, связанных с тяжелыми перегрузками (таких как поднятие штанги, бег на длинные дистанции и так далее). Рекомендуется ежедневно выполнять утреннюю гимнастику, заниматься плаванием или легким бегом, ежедневно прогуливаться на свежем воздухе в течение не менее 30 минут. Основной задачей данных упражнений является улучшение циркуляции крови во всем организме и стимуляция активности сердечно-сосудистой системы, что необходимо для скорейшего восстановления поврежденных тканей.
- Ультравысокочастотная терапия (УВЧ). Суть данного метода заключается в воздействии на ткани организма высокочастотным электромагнитным полем. Это приводит к нагреванию тканей и стимуляции восстановительных процессов в них, а также улучшает кровоснабжение в зоне воздействия, что особенно важно при повреждении костной или хрящевой ткани.
- Электрофорез. Суть данного метода заключается в том, что при помещении в электрическое поле различных лекарственных веществ их молекулы начинают двигаться от одного электрода к другому, проникая при этом глубоко в ткани в области воздействия. С помощью этого метода можно назначать противовоспалительные и болеутоляющие препараты при болях в мышцах, связках, суставах.
Важно помнить, что в период обострения заболевания все описанные процедуры и упражнения следует прекратить до полной нормализации клинических и лабораторных данных.
Последствиями перенесенного бруцеллеза могут быть:
- Усиленная потливость – из-за повреждения вегетативной нервной системы, регулирующей активность потовых желез.
- Нервно-психические расстройства (раздражительность, агрессивность/вялость) – из-за поражения головного мозга.
- Деформации костей – из-за множественных повреждений могут возникать патологические переломы даже при воздействии небольших нагрузок.
- Деформации суставов – из-за поражения суставных поверхностей костей и синовиальной оболочки.
- Необратимые поражения клапанов сердца – это может стать причиной развития сердечной недостаточности.
- Инфекционные осложнения – связаны с нарушением работы иммунной системы.
- Нарушения чувствительности или двигательной активности – из-за поражения спинного мозга или периферических нервов.
- Бесплодие (мужское или женское) – из-за поражения внутренних половых органов.
Основные этапы развития патологического процесса при бруцеллезе у детей и у взрослых схожи, однако влияние данного заболевания на взрослый и детский организмы может значительно различаться. Все дело в том, что в органах и тканях ребенка процессы клеточного деления проходят гораздо боле интенсивно, чем у взрослого человека. С одной стороны это является положительным фактором, так как при своевременном излечении бруцеллеза остаточные явления будут крайне незначительными, а поврежденные органы быстро восстановятся. В то же время, при более длительном течении заболевания, при не вовремя начатом или неправильно проводимом лечении бруцеллез может перейти в хроническую или резидуальную форму, при которой отмечаются множественные поражения различных органов и систем. Выраженное повреждение тканей и органов в раннем детском возрасте может стать причиной различных аномалий развития, которые приведут к инвалидизации ребенка.
Наиболее опасными осложнениями бруцеллеза у детей являются:
- Поражения длинных трубчатых костей конечностей – они активно растут вплоть до 20 – 25 лет.
- Поражение суставов – может стать причиной деформации рук и ног малыша.
- Поражение яичек (у мальчиков) и яичников (у девочек) – помимо бесплодия поражение половых желез может стать причиной недоразвития или неправильного развития всего организма (половые железы выделяют половые гормоны, регулирующие появление вторичных половых признаков, половое поведение и так далее).
- Поражение сердца – формирование клапанного порока и развитие сердечной недостаточности в раннем детском возрасте имеет крайне неблагоприятный прогноз для жизни.
- Поражение нервной системы – может стать причиной недоразвития различных органов и тканей, а также привести к формированию психических отклонений.
- Поражения легких – частые пневмонии могут привести к развитию фиброза легких, при котором часть легочной ткани замещается фиброзной (рубцовой) тканью, неспособной осуществлять газообмен между организмом и окружающей средой.
Учитывая вышесказанное, становится понятным, почему своевременное выявление и полноценное лечение бруцеллеза у детей крайне важно.
Если женщина заболела острым бруцеллезом, ей рекомендуется воздержаться от беременности как минимум в течение 2 – 4 месяцев после полного исчезновения всех клинических и лабораторных признаков инфекции (то есть после полного выздоровления). Дело в том, что даже при полноценном лечении сохраняется вероятность того, что определенное количество бруцелл может остаться в организме в жизнеспособном состоянии, что может привести к рецидиву (повторному обострению) заболевания через некоторое время.
Если женщина заразилась бруцеллезом во время вынашивания ребенка, прогноз для плода может быть крайне неблагоприятным. В данном случае все зависит от срока беременности и выраженности клинической картины заболевания. Если заражение произошло на ранних сроках беременности, врачи могут порекомендовать женщине сделать аборт по медицинским показаниям. Объясняется это не столько высокой вероятностью инфицирования плода (которая составляет около 20 – 25%), сколько токсичностью антибактериальных препаратов, применяемых для лечения бруцеллеза. Если заражение произошло на поздних сроках беременности, рассматривается вариант родоразрешающей операции путем кесарева сечения. Если же срок беременности для этого слишком мал, женщину госпитализируют в специальное отделение больницы, где проводится необходимое лечение и ведется наблюдение за состоянием беременной и плода. При крайне тяжелом состоянии пациентки вопрос о преждевременном прерывании беременности решается консилиумом врачей при участи самой женщины и ее ближайших родственников.
Основными осложнениями бруцеллеза у беременных являются:
- Спонтанный аборт – наблюдается у 20 – 30% женщин.
- Внутриутробная гибель плода – встречается более чем в 15% случаев.
- Аномалии развития плода – наблюдаются у 7 – 8% детей, матери которых перенесли бруцеллез во время беременности.
- Преждевременные роды – наблюдаются примерно в 15% случаев.
К инвалидизации больного бруцеллезом может привести:
- Поражение клапанов сердца с последующим развитием сердечной недостаточности.
- Поражение костно-мышечного аппарата с последующей утратой способности самостоятельно передвигаться.
- Поражение нервной системы с последующей утратой чувствительности или двигательной активности в конечностях.
- Поражение глаз с последующей утратой зрения.
- Поражение легких с последующим развитием хронической дыхательной недостаточности.
Обычно таким больным выдается 3 группа инвалидности, крайне редко – 2 группа (решение о выдаче группы инвалидности принимает специальная комиссия врачей после тщательного и всестороннего обследования пациента).
При выявлении случая заболевания бруцеллезом в районе объявляется карантин, суть которого заключается в ограничении передвижений крупного и мелкого рогатого скота, а также собак и других животных, которые могут являться переносчиками инфекции.
Все животные в очаге инфекции должны быть в кратчайшие сроки обследованы ветеринаром (с соблюдением всех правил безопасности). Людям, непосредственно контактировавшим с зараженными животными (то есть тем, кто с высокой долей вероятности мог заразиться бруцеллезом) рекомендуется профилактическое применение антибиотиков в течение минимум 10 дней.
Для профилактики бруцеллеза назначаются:
- Рифампицин – по 300 мг 2 раза в сутки.
- Доксициклин – по 200 мг 1 раз в сутки.
- Тетрациклин – по 500 мг 3 раза в сутки.
Если у контактировавших с больными животными лиц появляются первые признаки бруцеллеза (общее недомогание, повышение температуры тела и увеличение лимфатических узлов), им рекомендуется как можно скорее обратиться к врачу и пройти полное обследование для уточнения диагноза.
При выявлении бруцеллеза у крупного или мелкого рогатого скота все контактировавшие с больной особью животные должны быть изолированы и осмотрены ветеринаром. При необходимости у них может быть взята кровь для анализа. Если у животного выявляется бруцеллез, его забивают. Мясо таких животных не может быть использовано для производства мясных продуктов на заводах, однако при правильном приготовлении оно может быть употреблено в пищу без риска заражения бруцеллезом. Дело в том, что бруцеллы крайне чувствительны к высоким температурам (при 60 градусах они погибают в течение получаса, а при 100 градусах практически моментально). Мясо животных, забитых из-за бруцеллеза нужно нарезать небольшими кусочками и варить или жарить на медленном огне в течение не менее 60 – 90 минут, после чего его смело можно употреблять в пищу.
Немаловажное значение имеет дезинфекция мест обитания больных животных. После выявления случая бруцеллеза все животные переводятся в другой (чистый) загон, а место их ночлега (стены, пол, потолок и все другие поверхности) несколько раз обрабатывают дезинфицирующими растворами (20% раствором хлорной извести или 2% раствором формальдегида).
Вакцина против бруцеллеза представляет собой лиофилизированные (то есть специальным образом высушенные и замороженные) бруцеллы (В. abortus). Обработанные таким образом микроорганизмы становятся крайне ослабленными, в связи с чем при введении их в организм человека вероятность развития клинических признаков бруцеллеза ничтожно мала. Однако при этом происходит контакт антигенов возбудителя с иммунной системой, которая начинает вырабатывать специфические антитела против бруцелл. Данные антитела циркулируют в крови пациента в течение длительного времени, и если в организм проникнет реальный опасный возбудитель, он будет моментально обнаружен и уничтожен. Полноценный иммунитет против бруцеллеза развивается примерно через месяц после вакцинации и сохраняется в течение года.
Обязательная вакцинация показана людям, занятым в сфере животноводства или работающим на мясоперерабатывающих фабриках. Перед вакцинацией в обязательном порядке определяется активность иммунной системы против бруцелл (для этого проводится проба Бюрне или другой похожий тест).
Противобруцеллезная вакцина может быть введена:
- Накожно. Перед началом процедуры кожу в месте введения (обычно это наружная поверхность средней трети плеча) обрабатывают спиртовым раствором. Через несколько секунд (когда кожа полностью высохнет) на нее наносят 2 капли готовой вакцины. После этого медсестра иглой или скарификатором делает на коже несколько поверхностных насечек, через которые должно просочиться несколько капель крови (в виде росинок). Затем кожу слегка растягивают, втирая той же иглой капельки жидкости в образовавшиеся царапины.
- Подкожно. Подготовка к процедуре такая же, как при накожной вакцинации. Разница заключается лишь в том, что в данном случае вакцина вводится под кожу с помощью шприца.
Противобруцеллезная вакцина противопоказана:
- Людям, болеющим бруцеллезом или перенесшим данное заболевание в течение последнего года.
- Пациентам, у которых во время проведения пробы Бюрне определяется повышенная активность иммунной системы против бруцелл.
- Во время обострения любого инфекционного или воспалительного заболевания. В данном случае вакцинация возможна не ранее чем через месяц после полного выздоровления.
- Пациентам с синдромом приобретенного иммунодефицита (СПИД) или с другими иммунодефицитными состояниями (в частности тем, кто принимает противоопухолевые препараты, угнетающие активность иммунной системы). Дело в том, что используемые для вакцинации микроорганизмы хотя и ослаблены, но все же активны, поэтому при ослабленном иммунитете они могут привести к развитию полноценной клиники бруцеллеза.
- Пациентам со злокачественными заболеваниями крови.
- При наличии в анамнезе тяжелых аллергических заболеваний или реакций (отека Квинке, бронхиальной астмы, анафилактического шока). В данном случае решение о возможности вакцинации принимается только после консультации с врачом-аллергологом.
- Беременным и кормящим женщинам.
источник
Бруцеллы (род Brucella) – возбудители бруцеллеза человека и животных. В. melitensis, В. abortus и В. suis – вызывают заболевание у человека; B. ovis, B. canis, B. neotomae заболевания человека не вызывают.
Морфология, физиология. Мелкие Гр– коккобактерии размером 0,5-0,7х0,6-1,5 мкм. Также могут быть палочковидной формы; в мазках обычно расположены беспорядочно. Жгутиков не имеют. Спор не образуют. Свежевыделенные штаммы могут образовывать нежную капсулу при культивировании на средах, содержащих 10% иммунной сыворотки барана или лошади, а также при выращивании на куриных эмбрионах.
Требовательны к питательным средам. Для выращивания обычно применяют триптозный, триптозо-казеиново-соевый и кровяной (5% овечьей крови) агары; оптимальная среда для культивирования — печёночный агар Хеддльсона. Выделяемые из организма больных они размножаются очень медленно, рост может быть обнаружен только через 1–3 недели после посева исходного материала. Многократное пересевание в лабораторных условиях делает культуры способными расти в течение 1–2 дней. На плотных питательных средах образуют мелкие, выпуклые, бесцветные с перламутровым блеском колонии S-формы (жемчужины), легко переходят в мукоидную и шероховатую. В жидких средах возникает равномерное помутнение. Под влиянием антибиотиков образуют L-формы.
Бруцеллы строгие аэробы, а В. abortus в первых поколениях требует увеличенной концентрации (5–10%) СО2.
БХ: расщепляют глюкозу и некоторые другие углеводы, разлагать мочевину и аспарагин, гидролизовать белок, пептоны, аминокислоты, выделять каталазу, гиалуронидазу, пероксидазу, липазу, фосфатазу и другие ферменты. Внутри видов бруцелл различают биовары. Их дифференциация основана как на биохимических различиях, так и на способности расти на средах с фуксином и тионином, лизабельности фагом Т6, агглютинабельности моноспецифическими сыворотками.
АГ. Содержат поверхностно расположенный Vi-АГ и соматические видоспецифические АГ А и М, количественное соотношение которых различно у разных видов. У В.melitensis преобладают М-АГы. у В. abortus и В. suis – А-АГ. Для идентификации бруцелл по антигенным свойствам используют реакцию адсорбции агглютининов или монорецепторные сыворотки.
Экология и распространение. Зоонозная инфекция. Возбудители разных видов циркулируют среди животных, от которых заражаются и люди. В.melitensis вызывает заболевания мелкого рогатого скота, В. abortus – КРС, В.suis – свиней. Непатогенные для человека
Бруцеллы устойчивы к действию факторов окружающей среды. Они длительно сохраняют жизнеспособность при низкой температуре. В почве, моче, испражнениях животных, больных бруцеллезом, в навозе, сенной трухе возбудители выживают 4–5 мес., в шерсти– 3– 4 мес., в пыли – 1 мес., в замороженном мясе – до 5 мес. К высокой температуре и дезинфицирующим веществам бруцеллы высокочувствительны: при 60°С погибают за 30 мин, при кипячении – мгновенно. Все дезинфектанты губят бруцелл в течение нескольких минут.
Патогенность и патогенез. Проникновение – алиментарным, контактным и воздушно-капельным путями. Алиментарный путь заражения связан с употреблением в пищу продуктов животноводства (масла, молока, мяса), полученных от больных животных. Контактным путем заражаются чаще ветеринары, зоотехники, работники мясокомбинатов при уходе за больными животными, обработке сырья. Заражение возможно при работе с инфицированной шерстью, ветошью, когда имеет место распыление, попадание бруцелл в воздух. Для человека наиболее патогенными являются В.melitensis – возбудитель болезни мелкого рогатого скота (овец, коз).
Выраженные инвазивные и агрессивные свойства бруцелл обусловливают способность возбудителя проникать в организм через неповрежденные слизистые оболочки. После проникновения в организм распространяются лимфогенным путем, попадают в кровь, а из крови – в селезенку, костный мозг, лимфоузлы, где, локализуясь внутриклеточно, могут длительно сохраняться.
Болезнетворность бруцелл определяется действием эндотоксина. Выделяющиеся ферменты (гиалуронидаза и др.) способствуют распространению микробов в тканях. В патогенезе бруцеллеза имеет значение способность возбудителя размножаться в клетках лимфоидно-макрофагальной системы.
С первых дней болезни возникает реакций ГЗТ, которая сохраняется в течение всей болезни и длительное время после выздоровления.
Иммунитет. В основе иммунитета при бруцеллезе лежит активность системы Т-лимфоцитов. Важную роль играет фагоцитоз и состояние аллергии. Обезвреживание бруцелл происходит при участии антител – опсонинов, агглютининов.
Лабораторная диагностика. Проводится бактериологическим и серологическим методами. Материалом для бактериологического исследования служат кровь, испражнения и моча больных, иногда – спинномозговая жидкость. Выделением возбудителя занимается специальная режимная лаборатория.
Образцы инкубируют в МПБ или бульоне Мартена (можно использовать соевый бульон) при 37°С. При проведении исследования засевают 2 порции среды и в одной создают повышенную концентрацию СО. Через 4-5 сут наблюдают рост бруцелл, нередко в виде мелких колоний, вкрапленных в тяжи фибрина; среда остаётся слегка мутной или прозрачной. После пересева на твёрдые среды отмечают характерный рост колоний, из которых отвивают чистые культуры с последующими идентификацией биохимических свойств, определением способности расти на средах с добавлением некоторых анилиновых красителей (бактериостатический метод Хеддльсона) и определением биотипа реакциями агглютинации.
Серологические исследования. Реакция агглютинации (реакция Райта) — один из основных методов диагностики бруцеллёза. Динамика реакции может быть различной, для неё характерно колебание титров в течение суток; положительная реакция с первого дня заболевания; наиболее высокие титры отмечают через 1-2 мес. Для получения адекватных результатов необходимо использовать негемолизированную сыворотку и Аг, приготовленный из S-форм бруцелл (применять Аг диссоциированных форм нельзя); в эндемичных очагах, вызванных Brucella melitensis, рекомендуют применять гомологичный Аг. Следует помнить, что для реакции Райта характерны проагглютинационные зоны, или прозоны (отсутствие агглютинации в первых разведениях и чёткое её проявление в более высоких разведениях сыворотки). Часто применяют микрометод реакции агглютинации на стекле (реакция Хеддльсона). В острой фазе заболевания диагностическую ценность имеет иммуноферментный метод, выявляющий IgM в сыворотке больного. Выявление неполных AT (реакция Кумбса) с применением антиглобулиновой сыворотки. Для диагностики, особенно при отрицательных результатах бактериологических и серологических исследований, используют аллергические кожные пробы (проба Бюрне), обычно положительные у 70-85% пациентов к концу 1 мес заболевания. В качестве Аг применяют бруцеллин (мелитин, абортин) — протеиновый экстракт культуры бруцелл. Пробу также применяют для проведения эпидемиологических обследований; бывает положительной после вакцинации.
Для выявления возбудителя в молоке широко применяется кольцевая проба Банга.
Профилактика и лечение. Общие и специфические мероприятия ветеринарной службы. Выявляют и ликвидируют бруцеллез среди сельскохозяйственных животных, обезвреживают продукты и сырье животного происхождения. Людей, подвергающихся опасности заражения, вакцинируют живой бруцеллезной вакциной. Лечение бруцеллёза затруднено внутриклеточным паразитизмом бруцелл, что защищает их от действия антимикробных препаратов и AT. Препаратами выбора считают тетрациклин и стрептомицин. В тяжёлых и упорных случаях можно назначить рифампин (рифамицин). Смертность без лечения может достигать 5-10%.
источник
Бруцеллы устойчивы во внешней среде. В воде они сохраняются свыше 2 месяцев, в молоке — 40 дней, в брынзе — 2 месяца, в сыром мясе — 3 месяца, в засоленном — до 30 дней, в шерсти — до 4 месяцев. Бруцеллы погибают при нагревании и под воздействием многих дезинфицирующих веществ. От больного человека здоровому бруцеллы не передаются. Резервуаром и источником инфекции являются домашние животные (овцы, козы, коровы, свиньи, реже собаки).
Заражение бруцеллезом от больных животных происходит контактным, пищевым и воздушным путями. Заражение контактным путем особенно часто происходит при попадании на кожу околоплодной жидкости (помощь при отелах, ягнении, при уходе за новорожденными телятами, ягнятами). Часто заражаются ветеринарные работники, телятницы, чабаны и др. Заражение может наступить и при контакте с мясом инфицированных животных, с навозом.
Бруцеллы проникают через малейшие повреждения кожи. Пищевое заражение часто происходит через сырое молоко, а также при употреблении молочных продуктов (брынза, сыр, масло). Заражение воздушным путем может наступить при попадании в дыхательные пути пыли, содержащей бруцеллы (в местах выпаса и в загонах для содержания овец), а также в лабораториях при нарушении техники безопасности. Этот путь инфицирования наблюдается относительно редко. Чаще заболевают лица трудоспособного возраста (18
50 лет). В большинстве случаев это профессиональные заболевание.
Бруцеллёз – это болезнь, которая является зоонозной бактериальной инфекцией, с высоким потенциалом хронизации, характеризующееся разнообразной симптоматикой, но наиболее часто идёт поражение опорно-двигательного аппарата и периферической нервной системы, и протекающее на фоне общеинтоксикационного и лихорадочного состояния.
Изначально, один из учёных (Мартсон в 1856) наблюдал за неизвестной лихорадкой с сопутствующими симптомами на острове Мальта, поэтому и дал ей название «Мальтийская лихорадка», этот же учёный установил, что основным источником болезни являются овцы и козы, а заражение происходит при употреблении сырого молока. В дальнейшем были те, кто обнаруживал эту же самую лихорадку позднее, и называл эту лихорадку своим именем – то ли из жажды тщеславия, то ли из-за неосведомлённости (учёный Bruce 1887 г и др). Но также были и такие учёные, которые дополняли данные о «мальтийской лихорадке»:
Райт и Семпл установили, что сыворотка от больных бруцеллёзом даёт реакцию агглютинации, с тех пор это наблюдение используется в диагностических целях как серологическая реакция. Другие учёные регистрировали инфекционные аборты по причине этого заболевания.
Возбудители — аэробные и микроаэрофильные неподвижные грамотрицательные бактерии рода Brucella. По международной классификации род Brucella состоит из 6 самостоятельных видов, которые подразделяют на ряд биоваров.
После проникновения в организм возбудителя, вызывающего бруцеллез, симптомы у человека проявляются через 5 – 30 дней (в среднем, 2-3 недели), при латентном носительстве может удлиняться до 3 месяцев.
Бруцеллы обладают высокой инвазивностью и могут проникать через неповреждённые слизистые покровы; их относят к внутриклеточным паразитам, но они могут также находиться вне клетки. Бруцеллы достаточно устойчивы во внешней среде.
- В воде – до 2 месяцев.
- В сыром мясе – до 3 месяцев.
- В шерсти животных – до 4 месяцев.
- При температуре 60 градусов – до 30 минут.
При кипячении данные микроорганизмы погибают практически моментально, так же как при воздействии различных дезинфицирующих растворов (0,2 – 1% раствора хлорной извести, хлорамина и так далее).
Заболевание вызывают специфические бактерии, которые относятся к отдельному роду Brucella, он насчитывает 7 видов. У человека вызывают заболевание 3 вида – B. melitetnsis (также часто вызывает заболевание у коз), B. suis (может развиваться в организме свиней) и B. abortus (встречается у крупнорогатого скота). Эти бактерии небольшого размера, обладают полиморфностью – встречаются палочковидные, шарообразные (кокки) и извитые формы. Спор и капсул не образуют.
Бруцеллы имеют ряд особенностей, которые называются факторы агрессии и способствуют развитию заболевания у человека и животных, к ним относятся:
- Синтез гиалуронидазы – специфический фермент, который расщепляет гиалуроновую кислоту межклеточного вещества, что способствует проникновению бактерий в организм человека и их распространению в нем.
- Выделение веществ, которые угнетают (ингибируют) фагоцитарную активность лейкоцитов макрофагов – это дает возможность для внутриклеточного паразитирования бактерий внутри клеток иммунной системы и длительного течения инфекционного процесса в организме человека.
- Способность к аллергизации организма человека за счет выделения белковых веществ, продуктов обмена бактериальных клеток.
- Выделение мощного эндотоксина при гибели и разрушении бактериальных клеток – он вызывает сильную интоксикацию организма человека и нарушение обмена веществ в нем.
- Образование особых L- и S-форм бактерий, которые обладают устойчивостью к антибиотикам и иммунитету человека, благодаря изменению их генетической структуры.
Эти особенности (факторы агрессии) бруцелл определяют особенность течения заболевания и механизм его развития (патогенез). Самым вирулентным (способность вызывать тяжелое течение заболевания) является вид бактерии – B. melitetnsis. Все бактерии, вызывающие бруцеллез, достаточно устойчивые в окружающей среде, в продуктах питания (мясо, молоко), коже и шерсти животных они могут сохранять свою жизнеспособность в течение длительного времени (от нескольких месяцев до полугода и дольше). Кипячение в воде убивает их мгновенно, также чувствительны они к растворам антисептиков (перекись водорода, спирт, фурацилин, хлорная известь, хлорамин).
Как уже было сказано, инфекция попадает через раневую поверхность во время контакта человека с заражёнными предметами. Бруцеллы проникают в организм как через повреждённую кожу, так и через слизистые оболочки. На борьбу с возбудителем встают клетки-макрофаги, но они лишь захватывают инфекцию и заносят её в лимфоузлы. По дороге бактерии активно размножаются, а попадая в лимфоток, приводят к местному воспалению лимфатических узлов.
Следующий этап распространения инфекции связан с попаданием её в кровеносное русло, что способствует дальнейшему продвижению по всему организму. Практически нет органов и систем, где не побывали бы бруцеллы.
Инкубационный период бруцеллеза у человека составляет 1—2 недели. Заболевание развивается, как правило, постепенно и не имеет специфических симптомов. Но больные обычно предъявляют четыре основные жалобы:
- перемежающаяся боль в суставах, преимущественно в нижних конечностях, иногда весьма сильная и мучительная.
- повышение температуры тела в виде длительного субфебрилитета (до 38 °C) или волнообразного типа с резкими подъёмами и падениями.
- усиленная потливость, испарина, иногда ночная потливость.
- резкая слабость и упадок сил.
Системные поражения многообразны и затрагивают практически все органы. Встречаются:
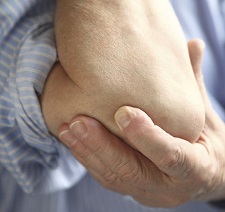
- Опорно-двигательный аппарат : септический моноартрит, асимметричный полиартрит коленного, тазобедренного, плечевого сакроилиального и грудиноключичного соединений, остеомиелит позвоночника, миалгия.
- Сердце : эндокардит, миокардит, перикардит, абсцесс корня аорты, тромбофлебит, причём эндокардит может развиться и на неизменённых ранее клапанах.
- Дыхательная система : бронхит и пневмония.
- Пищеварительная система : безжелтушный гепатит, анорексия и потеря веса.
- Мочеполовая система : эпидидимит, орхит, простатит, тубоовариальный абсцесс, сальпингит, цервицит, острый пиелонефрит.
- Центральная нервная система : менингит, энцефалит, менингоэнцефалит, миелит, церебральные абсцессы, синдром Гийена — Барре, атрофия зрительного нерва, поражение III, IV и VI пар.
- Лимфатические узлы, селезёнка : лимфаденит, увеличение селезёнки
- Глаза : кератит, язвы роговицы, увеит, эндофтальмит.
Примерная частота данных анамнеза и некоторых симптомов/жалоб у больных бруцеллёзом (в %)
| Анамнез | % больных |
| Контакт с животными | 74 |
| Употребление в пищу свежего молока и сыра | 70 |
| Употребление в пищу сырой печени | 29 |
| Семейный анамнез бруцеллёза | 38 |
| Симптом/жалоба | % больных |
| Температура, упадок сил, слабость | 94 |
| Озноб, чувство холода | 82 |
| Потливость, разлитые боли | 90 |
| Боли в спине и связках | 86 |
| Артрит | 40 |
| Головная боль | 81 |
| Потеря аппетита | 78 |
| Потеря веса | 65 |
| Запор | 47 |
Н. И. Рагоза выделяет 4 фазы: фаза компенсированной инфекции (первично-латентная), фазу острого сепсиса без местных поражений (декомпенсация), фазу подострого или хронического рецидивирующего заболевания с образованием местных поражений (декомпенсация или субкомпенсация) и фазу восстановления компенсации с остаточными явлениями или без них.
Клинические формы бруцеллёза:
- форма первично-латентная;
- форма остросептическая;
- форма первично-хроническая метастатическая;
- форма вторично-хроническая метастатическая;
- форма вторично-латентная.
Первично-латентная состояние практического здоровья. При ослаблении защитных сил она может превратиться или в остросептическую, или в первично-хроническую метастатическую форму. Иногда микросимптомы: небольшого увеличения периферических лимфатических узлов, иногда повышается температура тела до субфебрильной, повышенная потливость при физическом напряжении. Они считают себя здоровыми и сохраняют работоспособность.
Остросептическая форма лихорадкой (39—40 °С), температурная кривая волнообразная, неправильного (септического) типа с большими суточными размахами, повторными ознобами и потами. Самочувствие остаётся хорошим (при температуре 39 °C и выше может читать книги, играть в шахматы, смотреть телевизор). Отсутствуют и другие признаки общей интоксикации. Не угрожает жизни больного, даже без этиотропного лечения она заканчивается выздоровлением. Все группы лимфоузлов умеренно увеличены, некоторые чувствительны. К концу первой недели — увеличение печени и селезёнки. При исследовании крови лейкопения, СОЭ не повышена. Главным отличием является отсутствие очаговых изменений (метастазов). Без антибиотикотерапии длительность лихорадки 3—4 недели и более.
Хронические формы иногда развиваются сразу, минуя острую, иногда спустя время после остросептической формы. По клинике первично-хроническая метастатическая и вторично-хроническая метастатическая формы не различаются. Отличие — наличие или отсутствие остросептической формы в анамнезе. Клиника: длительную субфебрильную температуру, слабость, повышенную раздражительность, плохой сон, нарушение аппетита, снижение работоспособности. Генерализованная лимфаденопатия мягкие, чувствительные или болезненные при пальпации, отмечаются мелкие очень плотные безболезненные склерозированные лимфоузлы (0,5—0,7 см в диаметре). Увеличение печени и селезёнки. На этом фоне выявляются органные поражения, наиболее часто со стороны опорно-двигательного аппарата, затем идут нервная и половая системы. Боли в мышцах и суставах, преимущественно в крупных, полиартрит, при новом обострении появляются другие по локализации метастазы. Периартрит, параартрит, бурситы, экзостозы, не отмечается остеопорозов. Суставы опухают, подвижность в них ограничена, кожа над ними нормальной окраски. Нарушение подвижности и деформация обусловлены разрастанием костной ткани. Поражается позвоночник, чаще в поясничном отделе. Типичны сакроилеиты (симптом Эриксена: на стол на спину или на бок и производят давление на гребень верхней подвздошной кости при положении на боку или сдавливают обеими руками передние верхние гребни подвздошных костей в положении на спине. При одностороннем сакроилеите боли на поражённой стороне, при двухстороннем — боли в крестце с двух сторон). Симптом Нахласа, укладывают на стол лицом вниз и сгибают ноги в коленных суставах. При подъёме конечности боль в поражённом крестцово-подвздошном сочленении. Симптом Ларрея на стол на спине, врач берётся обеими руками за выступы крыльев подвздошных костей и растягивает их в стороны, при этом появляется боль в поражённой стороне (при одностороннем сакроилеите). Симптом Джона—Бера: больной в положении на спине, при давлении на лонное сочленение перпендикулярно вниз боль в крестцово-подвздошном сочленении.
Миозиты боли в поражённых мышцах. Боли тупые, продолжительные, интенсивность их связана с изменениями погоды. При пальпации определяются более болезненные участки, а в толще мышц прощупываются болезненные уплотнения различной формы и размеров. Фиброзиты (целлюлиты) в подкожной клетчатке на голенях, предплечьях, спине и пояснице. Размеры от 5—10 мм до 3—4 см мягкие овальные образования, болезненные или чувствительные. В дальнейшем они уменьшаются, могут полностью рассосаться или склерозируются и остаются на длительное время в виде небольших плотных образований, безболезненных.
Поражение нервной системы: невриты, полиневриты, радикулиты. Поражение центральной нервной системы (миелиты, менингиты, энцефалиты, менингоэнцефалиты) редко, протекают длительно и тяжело.
Изменения половой системы у мужчин — орхитах, эпидидимитах, снижении половой функции. У женщин сальпингиты, метриты, эндометриты. Возникает аменорея, может развиться бесплодие. У беременных женщин часто возникают аборты, мертворождения, преждевременные роды, врождённый бруцеллёз у детей.
Вторично-хроническая форма протекает так же. Вторично-латентная форма отличается от первично-латентной тем, что она чаще переходит в манифестные формы (рецидивирует).
Бруцеллез может привести к поражению почти любой части тела больного, включая органы репродуктивной системы, печень, сердце и центральную нервную систему. Среди возможных осложнений отмечают:
- Эндокардит. Это одно из самых серьезных состояний, которое способно привести к нарушению работы сердечных клапанов. Эндокардит – основная причина смерти больных бруцеллезом;
- Артрит. Инфекционное воспаление суставов характеризуется болью, скованностью движений и отеком в области поражения (обычно – в коленях, лодыжках, тазобедренном суставе, на запястьях и в позвоночнике);
- Инфекционное воспаление яичек (эпидидимо-орхит). Бруцеллы могут проникать в эпидидимис, трубку, соединяющую семявыносящие протоки и яички. Оттуда инфекция может распространяться дальше в яички, вызывая отек и боль;
- Инфекционное воспаление печени и селезенки. При развитии данного осложнения у больного отмечается увеличение этих органов в размере и появляются болевые ощущения в области эпигастрия;
- Инфекции центральной нервной системы: менингит (воспаление оболочек, окружающих головной мозг) и энцефалит (собственно воспаление головного мозга).
Бруцеллез у беременных может стать причиной невынашивания, аномалий развития плода.
Смерть от бруцеллеза регистрируется редко. Большинство из них являются результатом нарушения работы сердца после развития эндокардита.
Как диагностировать бруцеллёз? Это сложный процесс, если человек не относится к группе риска по заболеванию. В правильной постановке диагноза играют роль эпидемические данные, объединение симптомов и место работы человека.
С чего начинается диагностика?
- Для начала собирают анамнез, выясняют встречались ли ранее подобные вспышки бруцеллёза на предприятии, в котором работает пациент, или в месте его проживания.
- Выделение культуры клеток от больного человека является важным основополагающим методом диагностики. Для этого берут кровь на бруцеллёз и другие биологические жидкости. Для роста культуры клеток используют специальные среды. Сложность состоит в том, что культуры прорастают длительно — не менее месяца растёт колонна бактерий.
- Какие анализы сдавать на бруцеллёз? Для определения наличия бактерий в крови используют практически любые биологические жидкости. Но в первую очередь берут кровь, особенно для серологических методов исследования, из которых назначают РСК, РНГА, реакция Кумбса. Эти методы исследования более чувствительны, позволяют определить даже L-формы бактерий, но это дорогостоящие процедуры.
- Для диагностики бруцеллёза у человека используют и специальный серологический метод Райта. Положительным считается титр 1:200. Очевидным плюсом является быстрая диагностика — не позднее чем на 10 сутки можно получить достоверные данные о наличии бруцеллёза.
- Современный метод выявления ДНК — ПЦР-диагностика, применяется в очень редких случаях из-за большой дороговизны.
- Используют накожную пробу Берне или аллергический способ диагностики. Он основан на присутствие в крови больного человека бруцеллёзного антигена — при внедрении бруцеллина в месте введения появляется припухлость и покраснение.
У человека лечение острой и хронической форм бруцеллеза различается. При острой форме на первое место выступает применение антибиотиков, при хронической – вакцины и противоаллергических средств.
| Препараты | Описание |
Антибактериальные препараты:
| Антибиотики применяются в больших дозах (подбираются лечащим врачом) непрерывным курсом в течение 14 дней. |
| Глюкокортикостероиды – препараты коры надпочечников. | Препараты коры надпочечников обладают выраженным противовоспалительным действием. Их применяют при наличии выраженного воспалительного процесса внутрь, в инъекциях, либо вводят в сустав. Дозировка подбирается лечащим врачом. |
Противовоспалительные средства:
| Обычно применяются при бруцеллезном поражении суставов. |
| Витаминные комплексы | Используются для повышения иммунитета и восстановления защитных сил организма. |
Все названия препаратов приведены исключительно в ознакомительных целях. Самолечение недопустимо, так как оно способно приводить к негативным последствиям. Данная информация не является рекомендацией, пациент сам несет ответственность за последствия применения препаратов без назначения врача.
Антибиотики при хронических формах бруцеллеза оказались неэффективными. Основную роль при этих формах играет назначение препаратов, обладающих неспецифическим и специфическим десенсибилизирующим действием. При хронических формах наиболее эффективна вакцинотерапия, которая является не только десенсибилизирующим мероприятием, но и стимулирует иммунитет.
| Препараты | Описание |
| Антибиотики (те же, что и при остром бруцеллезе). | Антибактериальные препараты назначаются в том случае, когда хронический бруцеллез сопровождается высокой температурой тела и лихорадкой. Если температура не выше 37⁰C, то применение антибиотиков не имеет смысла. |
| Противобруцеллезный иммуноглобулин | Препарат, содержащий антитела против бруцелл. Помогает иммунитету эффективнее уничтожать возбудителя. |
| Препараты, усиливающие кроветворение: метацил;пентоксил. | Повышают функции красного костного мозга, усиливают кроветворение и способствуют образованию новых лейкоцитов, иммунных клеток, эритроцитов. |
| Убитая лечебная вакцина | Вакцину вводят внутривенно или под кожу с промежутком 2-3 дня. В организм больного поступают антигены бруцелл, на которые реагирует иммунная система. Активированный таким образом иммунитет более эффективно борется с возбудителем. В последние годы рекомендуется вводить вакцину только тем больным, у которых отрицательны аллергологические пробы. |
| Противоаллергические препараты: супрастин; димедрол; пипольфен; телфаст. | При хроническом бруцеллезе происходит перестройка иммунной системы, возникают аллергические реакции. Данные препараты предназначены для того, чтобы подавить их и нормализовать состояние больного. |
| Ультрафиолетовое облучение | Ультрафиолетовое излучение повышает защитные силы организма, активирует обмен веществ, усиливает кровоток в мелких сосудах. Его особенно желательно применять при бруцеллезе в зимнее время. |
| Витаминные комплексы | Используются для повышения иммунитета и восстановления защитных сил организма. |
После перенесенного заболевания рекомендуется санаторно-курортное лечение. Лучше всего для таких пациентов подходят бальнеологические клиники и курорты, где есть сернорадоновые и радоновые ванны.
Особой диеты именно для бруцеллеза не разработано. В то же время, бруцеллез является инфекционным заболеванием, острое течение которого приводит к значительным затратам энергии и других ресурсов организма больного. Вот почему диета при бруцеллезе должна быть максимально калорийной и легкоусвояемой (чтобы организм расходовал на переработку пищевых продуктов как можно меньше энергии).
Во время обострения лихорадки (то есть в тот период, когда происходит массивное поступление бруцелл и их токсинов в кровоток) пациентам рекомендуется принимать как можно больше жидкости в чистом виде (до 2 – 4 литров в сутки). Это способствует разбавлению крови и снижению концентрации токсинов в ней, а также ускоряет выведение токсических веществ через почки с мочой.
| Что не рекомендуется употреблять? | Что рекомендуется употреблять? |
|
|
После полного исчезновения всех симптомов у 20-30% пациентов могут повторно появиться симптомы заболевания.
Ранее основной причиной смерти при бруцеллезе было поражение сердца. Сегодня, с появлением новых эффективных антибактериальных препаратов, прогноз для жизни благоприятен. Но уровень здоровья, работоспособности и качество жизни после перенесенного заболевания всегда в той или иной степени снижаются.
Специфической эффективной вакцины от бруцеллеза для человека не существует. Основными рекомендациями для предотвращения инфицирования являются:
- Избегать употребление непастеризованных молочных продуктов;
- Соблюдение правил гигиены и ношение перчаток работниками сельского хозяйства;
- Вакцинация домашних животных. Благодаря поголовной вакцинации скота проблема бруцеллеза в США была почти полностью устранена.
Так как вакцинация производится живыми ослабленными бактериями, то попадание вакцины в человеческий организм способно вызывать заболевание.
После контактирования с животным, зараженным бактериями Brucella, даже при отсутствии симптомов, необходимо тщательное наблюдение за состоянием пациента в течение 6 месяцев.
источник