Актиномикоз – это хроническое инфекционное заболевание, которое имеет грибковую природу. Оно характеризуется поражением разных органов и тканей. На поврежденной поверхности сначала образуются плотные инфильтраты, потом они нагнаиваются и преобразуются в свищи, из которых постоянно вытекает гнойная жидкость. Чаще всего от патологии страдают люди, проживающие в сельской местности.
Возбудитель – лучистые грибки (актиномицеты). Во внешней среде они обнаруживаются в почве, соломе, водоемах и донных осадках, там, где присутствует повышенное содержание органических веществ. Их колонии имеют неправильную форму и лучистые края. В патологических пробах присутствуют в виде друз (желтоватых комочков, диаметр которых не превышает 2 мм). При микроскопии в центре друз обнаруживаются нити мицелия, а по краям вздутия в виде колдобин.
Лучистые грибки актиномицеты встречаются по всему миру. С ними чаще контактируют люди, чья профессиональная деятельность связана с сельским хозяйством. Заразиться грибками можно экзогенным и эндогенным способом. Патогенные микроорганизмы проникают в организм человека через кожу, при вдыхании пор, вместе с пищей. Их можно обнаружить в ротовой полости, в налете, который постоянно присутствует на зубах, на миндалинах и слизистой ЖКТ. Там они способны жить долгое время в качестве сапрофита.
При развитии любой воспалительной реакции, охватывающей обозначенные области, актиномицеты переходят в паразитическое состояние. Они внедряются в ткани. Их активная жизнедеятельность способствует образованию инфекционного разрастания, внутри которого со временем развивается нагноение. Прорываясь, они превращаются в свищи.
Чаще всего пусковым механизмом развития такого патологического процесса является вторичная стафилококковая инфекция. Именно она и стимулирует преображение сапрофитов в паразитов.
Длительность периода адаптации патогенного микроорганизма неизвестна. От времени заражения до момента развития инфекции могут пройти годы. Проявление клинических симптомов во многом зависит от того, где формируется очаг поражения. На основании этого и производится классификация инфекции.
| Форма | Причины | Клинические признаки | Особенности лечения |
| Актиномикоз шейно-челюстно-лицевой области | Кариозные зубы, воспаленные десневые карманы, поврежденная слизистая полости рта, зева, носа | По тяжести течения различают три формы заболевания: мышечную, подкожную и кожную. При развитии мышечной челюстно-лицевой формы патологическое воспаление развивается в жевательных мышцах. Уплотнение формируется в углу нижней челюсти. Развивается тризм, лицо от этого становится асимметричным. Затем в центре уплотнения происходит размягчение. Оно вскрывается. Таким образом, формируется свищ. Из него постоянно выделяется гнойная жидкость с примесями крови. Вокруг кожа синеет. На шее со временем появляются образования в виде валиков, расположенных поперечно. При подкожной челюстно-лицевой форме инфильтраты похожи на плотные шарики, они не мешают жевать. При кожной форме уплотнения могут появляться в полости рта, на коже языка, щек, губ, на слизистой миндалин, трахеи, глазницы, гортани | Хирургическая стоматология: удаление кариозных зубов, дренирование раны в полости рта, обработка воспаленного участка 5% йодом. Актинолизатотерапия, дезинтоксикация организма, физиотерапия (УВЧ, фонофорез и ионофорез) |
| Торакальный | Органы, расположенные в грудной клетке | Начинается постепенно. Сначала появляется сильная слабость, температура повышается до субфебрильных показателей, возникает сухой кашель, потом появляется гнойно-слизистая мокрота. Она имеет запах земли и вкус меди. После формируется клиника перибронхита. Инфильтрат появляется на плевре, на грудной стенке, захватывает и кожу. На его месте образуется припухлость. Ее пальпация вызывает болезненность. Кожа становится багровой с синюшным отливом. Уплотнения преобразуются в свищи. Из них выделяется гной, в составе которых можно обнаруживать друзы актиномицетов. Свищи эти обязательно сообщаются с бронхами. При отсутствии терапии больные умирают | Короткими курсами проводят противовоспалительную терапию, параллельно осуществляется иммунотерапия «Актинолизатом». Больному прописываются общеукрепляющие средства и физиотерапевтические процедуры. Применяются и хирургические методы лечения, позволяющие удалять свищи |
| Абдоминальный | Илеоцекальная область, область аппендикса, другие отделы толстой кишки. Очень редко пищевод, желудок, начальные отделы тонкой кишки | Первые признаки никак не связаны с развитием воспалительного процесса в обозначенных местах. Больной испытывает общее недомогание и слабость, его беспокоят симптомы лихорадки и нарастающая боль в эпигастральной области, вокруг пупка и в правом подреберье. В месте, где лучистые грибки вторгаются в ткани, формируется уплотнение. Оно прорастает вглубь, таким образом формируется абсцесс, потом он вскрывается. После прорыва образуется свищ. Нагноение стимулирует развитие вторичной инфекции, и тогда рождаются очень опасные осложнения. Они проявляются в виде признаков, характерных для онкологии отделов ЖКТ | Этиотропная терапия («Эритромицин», «Бензилпенициллин»), иммунотерапия «Актинолизатом», хирургическая обработка очага (выскабливание грануляций или иссечение пораженных тканей) |
| Актиномикоз мочеполовых органов | Органы мочеполовой системы (почки, мочевой пузырь, половой член, предстательная железа, мошонка, яички) | Оформление клиники зависит от того, где локализуется патологический процесс. Если в почке, в ней формируются очаги казеозного распада. В мочевом пузыре образуется специфический инфильтрат, имеющий характеристики, схожие с опухолью. На гениталиях появляются уплотнения небольших размеров, которые, распадаясь, преобразуются в свищи. | Для локализации воспалительных процессов, развивающихся в очагах поверхностных тканях, назначаются йодистые препараты («раствор Люголя») и антибиотики широкого спектра действия. Для усиления иммунобиологического статуса применяется актинолизатотерапия. Обязательно подключаются процедуры физиотерапии. Производится хирургическое вскрытие, выскабливание актиномикотических полостей, дренирование ран |
| Мицетома | Подошвы стоп | На поверхности кожи появляется один или несколько плотных узлов, по форме и размерам напоминающие горошину. Постепенно над уплотнением цвет кожных покровов становится багрово-синим. Зона поражения разрастается. Ткани вокруг нее отекают, стопа увеличивается в размерах и перестает помещаться в обувь. Узлы со временем размягчаются и вскрываются. На их месте формируются свищи, из них постоянно сочится серозно-гнойная жидкость. В ней могут появляться и примеси крови. Воспалительный процесс не вызывает сильной боли. При отсутствии лечения он уходит вглубь и затрагивает мышцы, сухожилия и кости. Длиться подобный процесс может до двадцати лет. Проведение полного объема нужной терапии позволяет полностью излечиться | На начальных стадиях лечится консервативно. Больному назначаются противогрибковые препараты («Кетоконазол», «Флуконазол»), сульфаниламидные средства («Дапсон»). Когда медикаментозное лечение не помогает, свищ вскрывается и иссекается хирургическим путем. |
| Актиномикоз кожи | Развивается в местах травмирования кожного покрова | Кожная форма на начальном этапе имеет ряд характерных проявлений. На поверхности покровов появляются узелки, имеющие высокую плотность. Потом они преобразуются в инфильтраты, которые залегают очень глубоко. Вокруг подобных уплотнений можно увидеть кайму, структура которой похожа на структуру дерева. При развитии патологического процесса происходит размягчение уплотнений. Они вскрываются в центре. Появляется ранка, из которой постоянно сочится серозная жидкость | В очаги поражения в большой концентрации вводятся инъекции пенициллина. Они дублируются и внутримышечными инъекциями. Обязательно проводится иммунотерапия с использованием препарата, в составе которого есть фильтрат высушенных культур гриба. В случае затяжного течения показаны переливания крови. Для приема внутрь назначаются препараты йода. При отсутствии положительного эффекта производится хирургическая чистка пораженного участка |
| Актиномикоз ЦНС | Головной мозг | Проявление клиники зависит от того, где находится очаг поражения и как быстро формируется мозговой абсцесс. Есть общие признаки, которые должны заставить родственников больного незамедлительно вызвать скорую помощь. Это сильные головные боли, высокая температура, тошнота и рвота, не связанные с приемом пищи, болезненные судороги, частые потери сознания, нарушение координации | Применяется этиотропное и симптоматическое лечение |
Из свищевых ходов производится забор выделяемого содержимого, добытый биологический материал отправляется на микроскопию. При помощи неё обнаруживаются друзы актиномицетов, это позволяет ставить точный диагноз. Изучение отделяемой мокроты, мазков из полости рта не позволяет получить достоверную клиническую картину: наличие друз актиномицетов в биологических жидкостях, взятых из этих мест, обнаруживается и у здоровых людей. Для идентификации вида лучистых грибков используется реакция иммунофлуоресценции (РИФ).
В 75% случаев развития актиномикоза присутствия лучистых грибков в исследуемых биологических материалах не наблюдается. Для подтверждения диагноза в такой ситуации производится посев гноя, взятого в полости рта, или добытого при помощи биопсии. Через два дня уже можно получить первые положительные результаты, но заключительные выводы производится только через две недели. Осуществление такого анализа позволяет оценить качественный и количественный состав микрофлоры и определить ее чувствительность к антибактериальным препаратам.
Дифференцировать актиномикозы нужно от первичного сифилиса и туберкулезной волчанки. Делать это помогают косвенные симптомы. При грибковом поражении не наблюдается увеличение региональных лимфатических узлов.
Наиболее легкой формой считается актиномикоз челюстно-лицевой области. Правильно подобранное лечение позволяет формировать благоприятные прогнозы. Поражения кожи могут вызывать опасные явления. При отсутствии этиологической терапии патологические процессы прогрессируют и распространяются вглубь очага поражения. Это может стать причиной разрушения костей, суставов.
Торакальный актиномикоз часто сопровождается формированием прикорневых инфильтратов и вовлечением тканей ребер. При абдоминальном актиномицеты кишечника могут по портальной системе распространяться и попадать в печень. Ее абсцессы нередко осложняются прорывом гноя в брюшную полость, распространением инфекции по всем внутренним органам, развитием сепсиса. В запущенных случаях развития мицетомы становится возможной ампутация стопы.
Специфической профилактики нет. Специалисты формулируют общие рекомендации и советуют тщательно соблюдать правила личной гигиены, предупреждать травмирование кожного покрова, своевременно лечить зубы, любые другие воспалительные заболевания полости рта, гортани, органов дыхания и желудочно-кишечного тракта.
источник
Актиномикоз (Actinomycosis; «лучисто-грибковая болезнь») — хроническая инфекционная болезнь человека и животных, вызываемая лучистыми грибами — актиномицетами; протекает с гранулематозным поражением различных органов и тканей и развитием плотных, нередко тяжистых инфильтратов, образованием абсцессов, длительно не заживающих свищей и рубцов.
Является одним из наиболее часто встречающихся в мире глубоких микозов; составляет до 10% среди больных хроническими гнойно-воспалительными процессами. Регистрируется во всех возрастных группах, но чаще у лиц 40-50 лет. Мужчины болеют чаще, чем женщины. Полагают, что актиномикоз практически не заразителен и обычно не передается человеку от человека или больного животного.
В отличие от других глубоких микозов, актиномикоз был известен более 100 лет назад (как самостоятельное заболевание описан и выделен в особую нозологическую форму еще в 1845 г Лангебеком). Позднее заболевание было изучено у людей и отдельно описано (в различных аспектах) у домашних животных (рогатый скот). С самого начала исследователи встретились с некоторыми непонятными явлениями.
При значительной распространенности актиномицетов в окружающей природе, актиномикоз встречался относительно редко, не отличаясь заметной контагиоэностью. Со временем в обиход вошла гипотеза о заражении людей, а также животных (путем внедрения актиномицетов в поврежденную слизистую оболочку, например, при жевании зараженных актиномицетами злаков).
И в настоящее время полностью не исключается экзогенный путь проникновения инфекции; имеются весьма демонстративные доказательства якобы передачи актиномикоэа от больных здоровым лицам, но эти случаи представляют редкие исключения. Большинством авторов актиномикоз рассматривается прежде всего как эндогенная инфекция, обусловленная собственными актиномицетами, обитающими в сапрофитном состоянии на слизистых оболочках рта, в кариозных зубах, в криптах миндалин зева, кишечнике и т. д.
При этом происходит своеобразная трансформация сапрофитной флоры в патогенную (вирулентную), причем условия этого перехода не вполне понятны. Со слизистых оболочек здоровых людей можно выделять штаммы актиномицетов, обладающие патогенными свойствами (что по сути можно расценивать как миконосительство).
Вопросы актиномикоэа разрабатывались такими учеными прошлого, как Н.А Красильников (известен его классический труд о биологии актиномицетов «Лучистые грибы и родственные им организмы Actinomycetalis», 1938); атипичные формы актиномикоза описаны Берестневым и др. Хотя описания актиномикоза в его классической форме известны врачам (в т.ч. по учебникам со студенческих лет), тем не менее в практической деятельности возникают нередко затруднения в его диагностике и лечении (тем более с проявлениями.отличающимися от классических); при этом заболевание распознается иногда с большим опозданием.
Актиномикоз в этиологическом плане относят к числу своеобразных инфекций, занимающих особое место среди грибковых и микробных заболеваний, Полагают, что возбудитель его — лучистые грибы — Actlnomycetalis — являются близкими к бактериям; считают также, что актиномицеты являются трихомицетами и занимают промежуточное положение между бактериями и плесневыми грибами.
Их также рассматривают как одноклеточные Гр(+) бактерии (факультативные анаэробы) различных серогрупп (В, Д и др.), в пределах которых имеются серовары. В связи с этим предлагают относить актиномикоз к псевдомикозам. При этом отмечается, что хотя актиномикоэ не является истинным микозом, но и к бактериальным инфекциям его также нельзя относить. Подчеркивается роль ассоциаций актиномицетов с бактериальной флорой определенного состава (некоторые исследователи считают, что без этой ассоциации актиномикоз развиться не может).
Изменение представлений об актиномикозе отражалось и на подходах к его терапии. Так, в период доминирующих представлений об актиномикозе, как одном из микозов, в качестве специфических средств его лечения предлагались препараты йода (йодид калия или натрия); позже йод в лечении актиномикоза отошел на «задний план».
Как отмечено, основным путем инфицирования считается эндогенный — за счет активации актиномицетов — обычных обитателей кожи и слизистых оболочек, реже — экзогенный (описаны редкие случаи заражения от животных). Возбудитель может внедряться через слизистую оболочку ротовой полости (включая миндалины), ЖКТ (в частности, кишечник, например, илеоцекальную область), легкие, кожу; реже — другими путями (уретра, глаза, cervix).
Проникновение его вглубь окружающих тканей вызывает развитие первичного очага поражения типа инфекционной гранулемы. Возможна гематогенная диссеминация актиномицетов из уже имеющихся в организме очагов актиномикоза. У здоровых людей, как отмечено, актиномицеты могут встречаться в сапрофитном состоянии — во рту, кариозных зубах, зубных гранулемах, криптах миндалин (в т.ч. при местных воспалительных процессах — одонтогенных, ринотонзиллярных и других различных заболеваниях), а также дыхательных путях, кишечнике
Следует отметить, что в природе существует много актиномицетов (более 300 видов).включая почву и др., но далеко не все из них и лишь при определенных условиях могут быть патогенными. Образно замечено, что «актиномицеты — это еще не актиномикоэ» (В.Я.Некачалов, 1969). В здоровом организме гриб находится в неблагоприятных условиях и обычно лизируется. Трансформации его из сапрофитного состояния в патогенное способствуют: глистная инвазия, воздействие сопутствующей микрофлоры, особенно в иммунодепрессивном организме, заболевания нервной системы, сосудов, сенсибилизация, повторные многократные попадания гриба и даже алиментарные погрешности (жирная пища).
Особое значение в возникновении актиномикоэа отводится травме (повреждение слизистой оболочки во рту, глистами в кишечнике). Широкое распространение актиномицетов в воздухе, почве, на растениях может быть одним из факторов экзогенного заражения (например, при попадании на открытую раневую поверхность, уколах растениями, на которых находятся грибы).
Отмечено, что часто (до 85% случаев) процесс является смешанной мико-бактериальной инфекцией (однако, редко ассоциируется с туберкулезом, сифилисом). При этом сопутствующая микрофлора затрудняет дифференциальный диагноз и отягощает течение болезни. С другой стороны, «наслоившись» на другую флору, актиномицеты могут занять даже ведущее место. Так, при тяжелых заболеваниях в легких (бронхоэктаэии) актиномицеты могут играть ведущую роль в патологическом процессе, приводящем иногда к гибели больного (полагают, что при находках грибов в мокроте актиномицеты не могут считаться сапрофитами).
Допускают, что инкубационный период при актиномикозе широко варьирует и составляет от 9-20 дней до 11-22 лет (чаще в диапазоне от 1-2 года до 10 лет).
Клинические проявления актиномикоэа отличаются значительным разнообразием — как по локализации, так и по формам.
Микотическим процессом могут охватываться все ткани и органы — кожа, слизистые оболочки, кости, суставы, внутренние органы, нервная система. По частоте заболеваний, вызываемых актиномицетами, первое место занимает шейно-лицевой актиномикоз, второе — актиномикоз легких и грудной стенки, третье — актиномикоз органов брюшной полости и брюшной стенки. Другие формы встречаются реже. Выделяют стадии актиномикоэа: начальную, «деревянистого» инфильтрата, абсцессов и свищей, метастазов.
Наиболее характерно процесс протекает в челюстно-лицевой области (включая гайморовы пазухи) и шеи.
Процесс чаще развивается на лице и вблизи его — в области угла нижней челюсти, подчелюстной с тенденцией к распространению на шею и реже — на висок. Наиболее благоприятной для развития заболевания является жировая клетчатка, по которой, а также соединительно-тканным «прослойкам» органов и тканей может идти распространение процесса.
В местах внедрения лучистого гриба характерно появление болезненных инфильтратов с деревянистой плотностью (неподвижных или малоподвижных, спаянных с окружающими тканями); узлов — плотных, синюшно-красного и багрового цвета — с последующим размягчением, вскрытием и образованием длительно не заживающих свищей (с гнойно-кровянистыми выделениями). На месте нагноившихся инфильтратов формируются язвы и рубцы. В первичном закрытом актиномикотическом очаге гноя обычно бывает немного (1-2 мл).
Известна также абсцедирующая форма актиномикоза, протекающая по типу флегмон, абсцессов: кожа над абсцедирующими участками приобретает багрово-синюшный цвет, нередко с фиолетовым оттенком; вокруг свищей наблюдаются фунгозные разрастания. У многих больных особых субъективных ощущений (в т.ч. болевых) актиномикоэ не вызывает, но резкая, жгучая, «огненная» болезненность в области свищей возникает при попытке пальпировать.
При поражении актиномицетами органов полости рта — на языке могут появляться ограниченные инфильтраты, не имеющие тенденции к распространению и абсцедированию. Поражение слюнных жолез клинически иногда симулирует подкожную или подкожно-мышечную форму. При вовлечении жевательных мышц развивается тризм, асимметрия лица, в дальнейшем, процесс может распространиться на придаточные полости, область черепа, окружающие участки кожи, подкожную клетчатку.
При поражении кости в глубоких слоях ее развивается одна или несколько сливающихся полостей с довольно четкими контурами.
Лимфатические узлы обычно не вовлекаются; однако, если актиномикоэ в них все же развивается, течение болезни бывает очень затяжным.
При торакальном актиномикозе (Actinomycosis thoracalis) процесс захватывает органы грудной полости и грудной стенки с выходом свищей на кожу грудной клетки, разрушением межреберных мышц, ребер и позвонков (периостит или остеомиелит деструктивного типа с секвестрами). При актиномикозе легких нарастают слабость, потеря аппетита, падение веса; больных беспокоит мучительный кашель со скудной мокротой, кровохарканье (усиливаются во время обострений).
Значительно реже заболевание начивается остро,по типу банальной пневмонии, принимая в дальнейшем хроническое течение. Иногда образуются легочные абсцессы. Характерным является вовлечение в процесс плевры — в виде экссудативного плеврита или эмпиемы; возможно развитие массивных «плевральных наложений» («шварт»), что может привести к облитерации плевральной полости, ограничению подвижности диафрагмы.
При описании актиномикоза отмечено развитие в легких инфильтратов, которые чаще подвергаются нагноению и распаду с образованием свищей. При этом обращают внимание на такую форму торакального актиномикоза как бронхопульмональный, известный еще по описанию Израэля; Подчеркивается, что такие проявления этой формы, как актиномикотический бронхит и бронхиолит в изолированном виде встречаются редко.
Чаще описывается актиномикотическая фибринозная очаговая пневмония, с очатами абсцедирования, карнификации паренхимы легочной ткани и обилием типичных друз. По существу, процесс выражается в развитии каверн, но, как подчеркивают, мелких по сравнению с туберкулезными. Каверны больших размеров не характерны для этой формы актиномикоэа, и встречаются редко. Легочные формы актиномикоэа могут существовать изолированно.
Рентгенологически — в начальных стадиях картина неспецифична: инфильтрат в легком имеет неправильные очертания, нечеткие границы. В дальнейшем выявляются грубые изменения интерстициальной ткани легкого в виде радиально идущих тяжей, не суживающиеся к периферии, и крупнопетличного рисунка за счет уплотнения периваскулярной и перибронхиальной ткани. Нередко можно встретиться с ранним фиброзом и даже циррозом пораженной части легкого.
Известны формы актиномикоэа в виде бронхоэктатической болезни. Следует подчернуть, что при актиномикозе легких лимфатические узлы вовлекаются в процесс редко и не отличаются от специфического аденита. Более тонкие исследования позволяли выделить ряд других клинических форм торакального актиномикоэа (с некоторыми особенностями): например, регистируют бронхопульмональные формы актиномикоэа в тесной связи с разновидностями: а) шейно-подчелюстной, б)абдоминальной, в)торакаль-ной с актиномикотическим поражением пищевода.
Следствием перехода процесса с шеи может быть актиномикотический медиастинит. Поражения плевры и легких могут быть взаимосвязаны с абсцедирующей формой актиномикоэа печени. Среди разновидностей актиномикоэа легких выделяют также форму с выраженными деструктивными изменениями (деструктивный актиномикоз грудной клетки с фистулами), а также гематогенную форму милиарного актиномикоэа легких.
При абдоминальном актиномикозе (A. abdominalis) поражаются органы брюшной полости, а также ткани брюшной стенки. Процесс обычно распространяется по забрюшинной клетчатке. Первые проявления нередко отмечаются в ЖКТ (чаще в илеоцекальной области, начинаясь из аппендикса или слепой кишки). Реже поражаются другие отделы кишечника, желудок, еще реже — селезенка.
Характерно формирование свищей. Распространяясь из грудной клетки, актиномицеты могут обусловить поддиафрагмальные абсцессы, а проникая через портальную вену —абсцессы печени. Дифференциальную диагностику следует проводить с новообразованиями, абсцессами различной этиологии, эхинококкозом и др.
Выделяют также актиномикоз органов таза и мочеполовой системы (A. urogenitalis), областей параректальной (парапроктит), крестцово-копчиковой (с поражением костей), ягодичной. При этом имеют значение орогенитальные половые контакты, длительное ношение ВМС (высокая вероятность колонизации гениталий актиномицетами), травма, гематогенный занос инфекции из отдаленных очагов — полости рта, легких.
Могут поражаться яичники, матка, мочевой пузырь, мочеточники, вульва, почки, половой член, мошонка, яички, простата и др. Из тазовых органов процесс способен диссеминировать, вызывая патологию печени и иных органов. Описаны случаи генерализации инфекции с развитием актиномикотических абсцессов мозга, менингоэнцефалитов, в редких случаях — поражений роговицы (A. cornea; кератит актиномикотический) и др.
Кулага В.В., Романенко И.М., Афонин С.Л., Кулага С.М.
источник
Актиномикоз кожи вызывается различными видами лучистого грибка Actinomyces.
Лучистые грибки в качестве сапрофитов встречаются на многих растениях, в частности, на хлебных злаках. Они могут попасть в кожу при случайном ранении ее предметом, на котором есть грибок, например, соломинкой, через слизистую оболочку рта при жевании зараженных грибком колосьев. Это, по-видимому, наиболее частый способ заражения, через легкие — вдыхание пыли, содержащей грибки, через желудочно-кишечный тракт при проглатывании грибка с зернами и т. д.
Актиномикоз—заболевание главным образом сельского населения, особенно часто соприкасающегося со злаками, сеном, соломой, рогатым скотом, болеющим также актиномикозом.
Заболевание кожи может быть первичным при экзогенном заражении или, чаще, вторичным, когда грибок заносится в кожу из какого-либо внутреннего очага. Больше чем в 50% дело идет о распространении процесса со стороны слизистой оболочки рта. Слизистая зубных отростков и особенно кариозные зубы — наиболее частые ворота инфекции, отсюда инфекция проникает в область слюнных и околоушных желез и на покрывающую их кожу. Процесс может распространиться и на другие области — гортань, средостение, по направлению к позвоночнику и т. п.
Первичный актиномикоз кожи начинается с появления в подкожной клетчатке хорошо отграниченного маленького узелка, плотного, совершенно безболезненного, с неизмененным над ним кожным покровом. Таких узелков, близко расположенных друг к другу, может появиться сразу несколько. Разрастаясь, узелки сливаются в одну сплошную массу плотного, как доска, бугристого на поверхности инфильтрата, окраска пораженной кожи становится синевато-красной. Затем иногда сразу в нескольких местах начинается размягчение инфильтрата, сказывающееся появлением флюктуации. Кожа истончается, прорывается, и через узкие фистулезные отверстия выделяется желтоватый гной.
Если собрать этот гной в чашку Петри, слегка разбавить физиологическим раствором и рассматривать в тонком слое над темным фоном, легко заметить в нем присутствие серовато-белых или зеленовато-серых маленьких крупинок величиной с зернышко манной крупы. Это — друзы лучистого грибка. Перенесенные на предметное стекло в капле физиологического раствора или 20-30% раствора едкой щелочи и слегка придавленные покровным стеклышком, они имеют под микроскопом характерный вид: центр их состоит из клубка мицелия, а периферическая зона — из лучисто расположенных толстых булавовидных вздутий, сильно преломляющих свет.
Течение отличается чрезвычайной длительностью. Первичный актиномикоз кожи может послужить исходным пунктом распространения процесса на глубже лежащие ткани.
Наиболее частая локализация первичного актиномикоза кожи — открытые участки, особенно лицо, руки, стопы.
Вторичный актиномикоз кожи является результатом перехода на нее процесса с глубже лежащих органов. Особенно часто это имеет место при актиномикозе нижней челюсти, с нее поражение распространяется на кожу лица и шеи. Как и при первичном актиномикозе, в коже появляется большей или меньшей мощности синюшно-багровый, плотный, бугристый инфильтрат, малоболезненный, местами размягчающийся. Через фистулезные отверстия выделяется гной, содержащий типичные друзы лучистого грибка.
Субъективные расстройства: при актиномикозе, исходящем из челюсти, больные жалуются на болезненность, а порой и полную невозможность жевать, они не могут достаточно раскрыть рот: мощный, плотный инфильтрат кожи, всей толщи щек и слизистой оболочки и изменения в надкостнице чрезвычайно сильно ограничивают подвижность челюстей. В связи с этим — недостаточное питание, а результат — более или менее резкое ослабление общего состояния организма.
Вокруг внедрившегося в кожу грибка развивается мощный клеточный инфильтрат, элементы которого отличаются склонностью к распаду и гнойному расплавлению. Он состоит преимущественно из нейтрофилов, зятем из эпителиоидных и часто гигантских клеток и далее к периферии — из плазматических клеток Унны. Эпителиоидные и гигантские элементы нередко представляются набухшими и переполненными жировыми капельками. Масса инфильтрата пронизана во всех направлениях многочисленными кровеносными сосудами. Среди распадающихся клеток постоянно и в большом количестве находят лучистый грибок в характерной форме друз.
Характерным является наличие чрезвычайно плотных, массивных синюшно-багровых бугристых инфильтратов, склонных к размягчению с образованием свищей, из которых выделяется гной, содержащий друзы.
В стадии начальных узелков актиномикоз имеет сходство с волчанкой, но диаскопия не дает при этом феномена яблочного желе. Инфильтрат при волчанке отличается тестоватой консистенцией. В стадии больших вскрывшихся фистулезными ходами инфильтратов, особенно при локализации на шее, под нижней челюстью, возможно спутать актиномикоз со скрофулодермой, при последней, однако, никогда не бывает доскообразной плотности инфильтрата.
Решающее значение при распознавании имеют результаты микроскопического исследования гноя на друзы.
Прогноз при первичном, во-время установленном актиномикозе кожи вполне благоприятный. При вторичном — зависит от характера поражения в первичном очаге. При наиболее частом актиномикозе шеи и лица прогноз тоже благоприятен. Очень серьезен он при легочном и абдоминальном актиномикозе.
Лучшим методом нужно признать рентгенотерапию. В легких случаях достаточно одного-двух освещений, в более тяжелых приходится прибегать к повторным сеансам.
Наряду с рентгенотерапией, особенно при наличии довольно мощных инфильтратов или поражений актиномикозом внутренних органов, следует применять и медикаментозное общее лечение препаратами йода. Проще всего назначить йодистый калий или натрий внутрь в повышающихся дозах — от 1,5-2 до 5-8 г в день. Хорошие результаты получаются от применения 10% раствора йода в молоке тоже в повышающихся постепенно дозах — от 3 до 20 капель три раза в сутки. Можно прибегнуть и к внутривенным вливаниям 10% раствора йодистого натрия по 5-10 см3 в сутки.
Местное лечение в большинстве случаев излишне. Можно ограничиться отсасывающими стерильными повязками, размягчившиеся узлы не мешает проколоть скальпелем и в полость их вставить тампон, смоченный люголевским раствором.
Грибковые поражения кожи, особенно волосистого покрова, нередко принимают эпидемический характер с большим количеством жертв.
В борьбе с грибковыми заболеваниями приходится учитывать не только самого больного, вещи и предметы, с которыми он соприкасался, и окружающую внешнюю обстановку, где больной распыляет грибок, но и принимать во внимание длительное сохранение жизнеспособности грибков во внешней среде.
Еще в 1910 г. Сабуро указывал, что в материале, взятом от больных, в пакетике грибок сохраняет свою вирулентность в чешуйках до полугода, в волосах — около 2 лет, в зависимости от вида грибка.
В последнее время некоторые авторы отмечают еще более длительный срок жизнеспособности грибка во внешней среде — в течение многих лет.
О степени распространенности дерматомикозов можно составить лишь приблизительное представление. Несмотря на успехи отечественной медицинской статистики, в вопросе о распространении дерматомикозов ее данные отрывочны, касаются отдельных местностей. Это говорит, прежде всего, о том, что из года в год количество микозов падает в результате рациональной борьбы с ними: однако и до настоящего времени микотические заболевания настолько еще распространены, что широкая организация борьбы с ними не перестает быть актуальной задачей здравоохранения.
Профилактика микозов среди работников сельскохозяйственного сектора, где главным образом дело идет о микозах животного происхождения, сводится:
к правильному ветеринарному надзору за животными с изоляцией и лечением больных животных;
к проведению профилактических мер среди лиц, имеющих соприкосновение с животными: соответствующее санитарное просвещение, прозодежда, обеспечение возможности содержать руки в должной чистоте и наличие дезинфицирующих для рук средств;
к специальным медицинским осмотрам.
Эпидемии микозов гладкой кожи, в первую очередь трихофитии, обычно носят ограниченный характер. Здесь дело чаще всего идет об эпидемиях семейных, школьных, внутрибольничных и т. п. Инфекция распространяется по преимуществу посредством зараженных грибками предметов: полотенец, одеял, халатов, одежды вообще, пола, ванн, деревянных подножек в ваннах. Основательная дезинфекция всех возможных источников заразы при одновременном рациональном лечении больных дает гарантию быстрой ликвидации такой закрытой эпидемии, и предупреждает возникновение дальнейших заболеваний. Конечно, необходим поголовный осмотр всех без исключения живущих и работающих совместно и тщательный осмотр домашних животных.
При спорадических заболеваниях волосистого покрова профилактические мероприятия сводятся к изоляции больного, осмотру всех его семейных или окружающих (в школе, детском доме и т. п.), рациональному лечению с правильно поставленным последовательным контролем, дезинфекции предметов домашнего обихода и одежды, могущих служить источниками дальнейшего распространения заразы.
При эпидемиях микозов среди детского населения дело значительно сложнее. Здесь следует рекомендовать, прежде всего, поголовный врачебный осмотр всех школьников и служащих данного учреждения, которому должно предшествовать проведение соответствующей санитарно-просветительной работы среди самих школьников, их родителей и школьного персонала. При осмотре нельзя ограничиваться исследованием лишь волосистого покрова, нужно помнить о микозах гладкой кожи и ногтей. Микроскопический контроль в каждом подозрительном случае совершенно необходим.
Особого упоминания заслуживают профилактические мероприятия, направленные к установлению необходимой гигиены в парикмахерских, этих частых источниках микозов, в частности, микозов бороды и усов. Здесь показаны следующие меры:
парикмахерам необходимо перед каждым клиентом и после него мыть основательно руки с мылом и щеткой, протирать пальцы спиртом;
все инструменты — ножницы, бритву и гребенку тщательно протирать 3% раствором формалина;
применять при бритье исключительно стерилизованные кисти;
после стрижки мыть голову мыльным спиртом;
после бритья протирать лицо одеколоном;
убрать из потребления разнообразные головные щетки;
необходимо совершенно отказаться от употребления «квасцового камня», применяемого для остановки кровотечения при бритье;
белье, употребляемое при стрижке и бритье, для каждого клиента должно быть свежевыстиранным и проглаженным горячим утюгом;
вменить парикмахерам в неуклонную обязанность отказывать в стрижке и бритье каждому клиенту с подозрительной сыпью, до представления справки от врача об отсутствии у него заразной кожной болезни.
Профилактические меры, принимаемые отечественным здравоохранением в борьбе с паразитарными заболеваниями кожи, дают определенно благоприятные и крупные результаты. Об этом свидетельствует ряд данных, приводимых различными авторами.
источник
Актиномикоз — инфекционное заболевание, вызываемое лучистыми грибами (актиномицетами) и имеющее первично-хроническое течение с образованием плотных гранулем, свищей и абсцессов. Актиномикоз может поражать не только кожу, но и внутренние органы. Диагностика заболевания основана на обнаружении характерного мицелия грибов в отделяемом и выявлении роста специфических колоний при посеве на питательные среды. В лечении актиномикоза применяется введение актинолизата в сочетании с антибиотикотерапией, УФО кожи, электрофорезом йода. По показаниям производится вскрытие абсцессов, оперативное лечение свищей, дренирование брюшной и плевральной полости.
Актиномикоз — инфекционное заболевание, вызываемое лучистыми грибами (актиномицетами) и имеющее первично-хроническое течение с образованием плотных гранулем, свищей и абсцессов. Актиномикоз может поражать не только кожу, но и внутренние органы. Диагностика заболевания основана на обнаружении характерного мицелия грибов в отделяемом и выявлении роста специфических колоний при посеве на питательные среды.
Возбудители актиномикоза — грибы рода Actinomyces часто встречаются в природе. Они могут находиться на почве, растениях, сене или соломе. В организм человека актиномицеты проникают через поврежденную кожу, при вдыхании или с пищей. В большинстве случаев они не вызывают заболевания, а живут на слизистых глаз или ротовой полости в качестве сапрофитной флоры. Воспалительные процессы во рту, желудочно-кишечном тракте или органах дыхания могут привести к переходу актиномицетов в паразитическое состояние с развитием актиномикоза. Актиномикоз также встречается у сельскохозяйственных животных. Однако заражение человека от животных или больных актиномикозом людей не происходит.
Актиномикоз кожи может возникать первично при проникновении актиномицетов через ранки и другие повреждения на коже. Вторичное поражение кожи развивается изнутри, при переходе инфекции из подлежащих тканей (миндалины, зубы, лимфатические узлы, мышцы, молочная железа) и внутренних органов.
В зависимости от локализации патологического процесса при актиномикозе выделяют следующие формы:
- шейно-челюстно-лицевая;
- торакальная;
- абдоминальная;
- кожная;
- мочеполовая;
- актиномикоз суставов и костей;
- актиномикоз ЦНС;
- актиномикоз стопы (мицетома, мадурская стопа)
Длительность инкубационного периода при актиномикозе точно не известна. Заболевание характеризуется длительным и прогрессирующим течением и может продолжаться 10-20 лет. В начальном периоде у пациента сохраняется нормальное самочувствие, но при поражении внутренних органов состояние становиться тяжелым, возникает кахексия.
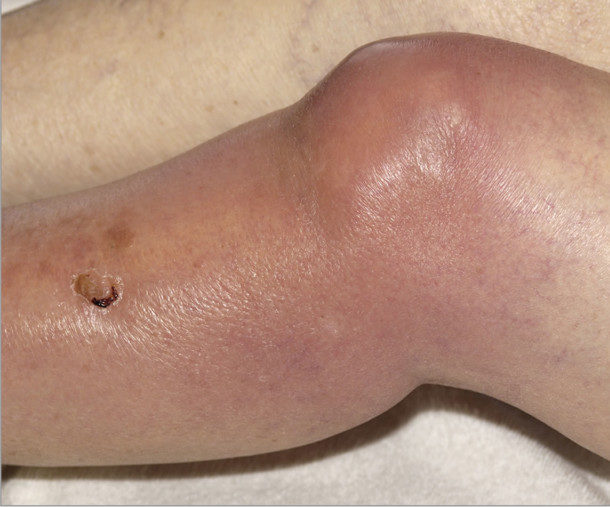
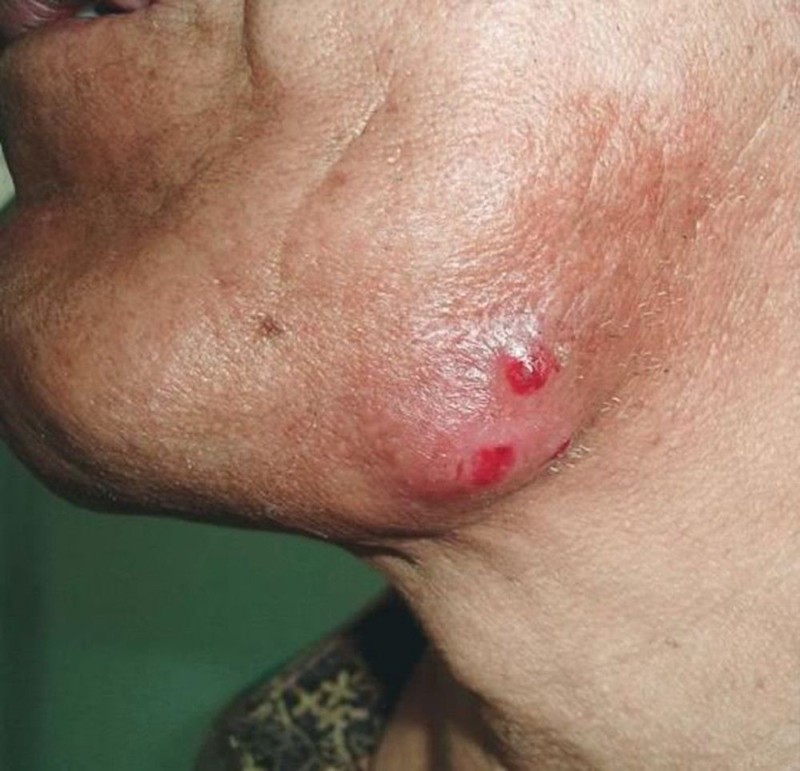
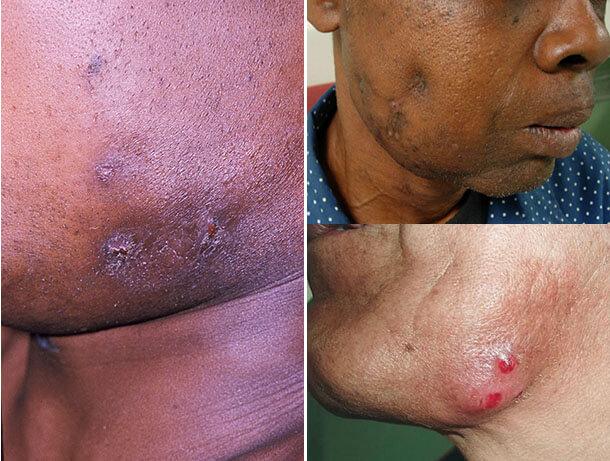
Актиномикоз кожи наиболее часто поражает подчелюстную, крестцовую область и ягодицы. Он характеризуется появлением в подкожной клетчатке уплотнений и синюшно-багровой окраской кожи над ними. Уплотнения имеют шаровидную форму и практически не вызывают болезненных ощущений. Вначале они очень плотные, затем размягчаются и вскрываются с образованием плохо заживающих свищей. В гнойном отделяемом свищей может быть примесь крови. Иногда в нем присутствуют желтые крупинки — друзы актиномицетов.
Актиномикоз кожи бывает 4 видов. При атероматозном варианте, который встречается в основном у детей, инфильтраты напоминают атеромы. Бугорково-пустулезный актиномикоз начинается с образования в коже бугорков, переходящих в глубокие пустулы, а затем и свищи. Для гуммозно-узловатого варианта характерно образование узлов хрящевой плотности. Язвенный актиномикоз, как правило, развивается у ослабленных пациентов. При нем стадия нагноения инфильтрата заканчивается некрозом тканей и образованием язвы.
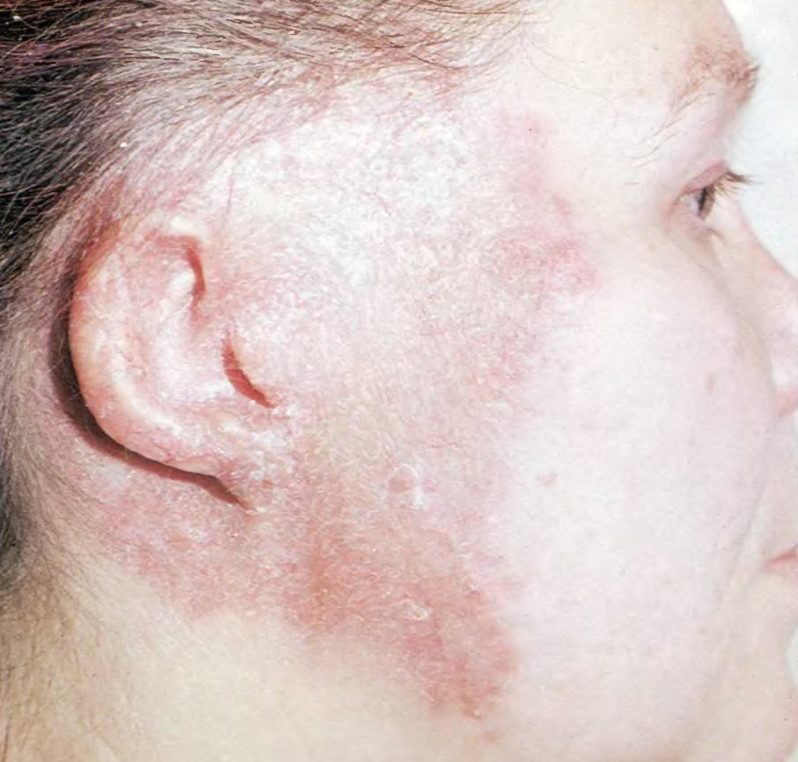
Шейно-челюстно-лицевой актиномикоз распространен больше других и встречается в нескольких формах: с поражением межмышечной клетчатки (мышечная форма), подкожной клетчатки или кожи. Процесс может распространяться по лицу и шее, захватывая губы, язык, проникая в гортань, трахею и глазницу. При мышечной форме характерный инфильтрат наиболее часто образуется в области жевательных мышц, вызывая тризм и приводя к асимметрии лица.
Торакальный актиномикоз начинается с симптомов простуды: общая слабость, субфебрилитет, сухой кашель. Затем кашель становиться влажным, выделяется слизисто-гнойная мокрота, имеющая вкус меди и запах земли. Постепенно актиномикотический инфильтрат распространяется от центра на грудную стенку и выходит на кожу, образуя при этом свищи, идущие от бронхов. Такие свищи могут открываться не только на поверхности грудной клетки, но и в области поясницы и даже бедра.
Абдоминальный актиномикоз часто имитирует острую хирургическую патологию (кишечную непроходимость, аппендицит и т. п.). Он распространяется на кишечник, печень, почки, позвоночник и может дойти до передней стенки живота с образованием открывающихся на коже кишечных свищей. Актиномикоз прямой кишки протекает с клинической картиной парапроктита. Актиномикоз мочеполовых органов — редкое заболевание, которое чаще возникает вторично при переходе инфекции из брюшной полости.
Актиномикоз суставов и костей обычно возникает при распространении процесса из других органов. Поражение суставов не сопровождается значительным нарушением их функции, а актиномикоз костей протекает по типу остеомиелита. Распространение инфильтрата до поверхности кожи приводит к образованию свищей. Мицетома начинается с появления на подошве нескольких плотных «горошин», кожа над которыми постепенно приобретает буро-фиолетовую окраску. Количество уплотнений увеличивается, возникает отечность, изменяется форма стопы и образуются гнойные свищи. В процесс могут вовлекаться сухожилия, мышцы и кости стопы.
При развитии характерной клинической картины актиномикоза диагностика не вызывает затруднений. Однако важно поставить правильный диагноз еще в начальном периоде актиномикоза. Обнаружение актиномицетов в мокроте, мазках из зева или носа не имеет диагностической ценности, поскольку наблюдается и у здоровых людей. Поэтому для исследования берут отделяемое свищей или проводят чрезкожную пункцию пораженного органа. Обычная микроскопия исследуемого материала может выявить друзы актиномицетов, что позволяет быстро поставить предварительный диагноз актиномикоза. Последующее проведение реакции иммунофлуоресценции (РИФ) со специфическими антигенами направлено на определение вида актиномицетов.
Сложности составляют те случаи актиномикоза, при которых друз нет в исследуемом материале, что наблюдается в 75% заболевания. В таких случаях единственный надежный способ диагностики — это посев гноя или биопсийного материала на среду Сабура. Полное и достоверное исследование посева на актиномикоз может занять более 2-х недель. Но уже через 2-3 дня при микроскопии можно обнаружить характерные для актиномикоза колонии. При исследовании посева обязательно учитывается рост сопутствующей микрофлоры и ее чувствительность к антибиотикам.
Серологическая диагностика актиномикоза, к сожалению, не является достаточно специфичной. А методы ПЦР-исследований в отношении этого заболевания находятся пока в стадии разработки.
Лечение актиномикоза проводят внутримышечным и подкожным введением актинолизата. Совместно с этим проводится антибиотикотерапия, направленная на подавление сопутствующей флоры и предупреждение вторичного инфицирования. Как и любая хроническая инфекция актиномикоз требует дополнительной дезинтоксикационной и общеукрепляющей терапии.
К физиотерапевтическому лечению, которое используется при актиномикозе, относится УФО кожи в области поражения, местный электрофорез актинолизата и йода. При образовании абсцессов необходимо их вскрытие. Также может потребоваться хирургическое лечение свищей, дренирование плевральной полости или брюшной полости. В некоторых случаях при больших поражениях легких проводят лобэктомию.
При отсутствии специфического лечения актиномикоз внутренних органов может привести к летальному исходу. Наиболее легкой формой считается шейно-челюстно-лицевой актиномикоз. После выздоровления пациентов возможно развитие рецидивов.
Специфической профилактики актиномикоза нет. К неспецифической профилактике можно отнести соблюдение гигиены, предупреждение травмирования кожи, своевременное лечение зубов, воспалительных заболеваний ротовой полости, миндалин, органов дыхания и желудочно-кишечного тракта.
источник
Актиномикоз — это достаточно редкая болезнь, которая относится к группе псевдомикозов и проявляется она в образовании гнойников, свищей на разных органах и частях тела.
Что же такое псевдомикоз? Исходя из названия, псевдомикоз – это «ложный» микоз (приставка «псевдо»), это значит, что актиномикоз по многим признкам похож на грибковое заболевание (микоз), однако его вызывает не грибок, а микроорганизм – актиномицет(actinomyces), который занимает промежуточное положение между бактериями и грибами.
Актиномицеты достаточно долго считались грибками, но они устойчивы к противогрибковым средствам и отличаются от грибков своим строением, поэтому их относят к промежуточным микроорганизмам между бактериями и грибами. До сих пор в научном мире ведутся дискуссии по этому поводу.
Микроорганизмы actinomyces обитают как во внешнем мире: в земле, в воде, на растительности, так и в организме человека. В организме здорового человека и животного аctinomyces, как и другие бактерии и микробы выполняют различные полезные функции, в таком состоянии они называются сапрофитами. Аctinomyces спокойно обитают у здорового человека в слизистой оболочки рта и органах пищеварительной системы, на миндалинах, на зубном налете. Но в какой-то трудноопределимый момент времени под влиянием различных факторов они переходят в состоянии болезнетворных(патогенных) микроорганизмов.
Микроорганизмы, как уже было сказано выше, мирно живут в организме человека, не доставляя ему проблем, но под влиянием различных факторов у человека может произойти ослабление иммунитета, например от хронических заболеваний ( сахарный диабет, сифилис, туберкулез), воспалительных процессов, беременности, кариозных зубов, и, если целостность слизистых оболочек нарушается, то actinomyces начинают переходить в агрессивное состояние, вызывая болезнь. В крайне редких случаях болезнь начинается через то, что actinomyces попадают на открытые раны на коже из внешней среды (воздуха, воды, пыли).
Болезнетворный процесс развивается не сразу, аctinomyces могут продолжительное время( около нескольких недель или даже лет) спокойно сосуществовать с человеком.
Актиномикозом болеют животные (коровы, овцы), но заразить человека они не могут, актиномикоз не является заразной болезнью. Заболевание относится к хроническим, но в некоторых случаях принимает острую форму. Чаще всего болезнь выбирает представителей сильной половины человечества трудоспособного возраста.
Если говорить о географии данной болезни или в каких странах встречается актиномикоз, то из-того, что возбудители болезни встречаются по всему земному шару, то и все жители земли подвержены риску заразиться этой болезнью.
Итак, причина возникновения актиномикоза у человека заключается в активности маленького микроорганизма актиномицета при различных травмах и ослаблении иммунитета.
Сразу стоит сказать, что актиномикоз может поражать различные органы человека и в зависимости от того, какой орган болеет, будут проявляться и определенные симптомы. Болезнь чаще всего ( 80% от всех случаев) поражает лицо, челюсть, шею, кожу.
Как правило, начальный этап болезни протекает без особых жалоб больного, в этот период в месте скопления возбудителей появляется определенное уплотнение, бугорок (актиномикома) , которое со временем становится похожим на абсцесс, при этом пациент не испытывает боль.
Если заболевание поражает челюстно-лицевую область, то можно выделить кожное, подкожное проявление, воспаление костей и слизистой оболочки рта.
При слизистой, кожной и подкожной форме — больной чувствует себя достаточно хорошо, может быть незначительная температура и слабая боль в области поражения, но если начинается деструктивный актиномикоз костей, то симптомы очень серьезные:
- Высокая температура около 39 о С;
- Очень сильная боль в области поражения;
- У больного рвота, диарея;
- Сильная слабость;
Самые страшные проявления возникают при поражении внутренних органов: появляется общая слабость, снижается вес, больной становится вялым, в итоге наступает быстрое истощение организма.
Как уже было сказано ранее, эта болезнь классифицируется по расположению воспалительного процесса в организме.
При данной разновидности болезнь возникает в области грудной клетки, чаще всего страдают легкие. Развитию заболеванию способствуют частые простудные заболевания, возможно первичная форма, когда заражение происходит, благодаря «внешним» возбудителям, и вторичная, если воспалительный процесс начинается под действием внутренней инфекции. Болезненность симптомов во многом зависит от локализации воспаления.
К данному виду также относят актиномикоз молочной железы, причинами заражения молочной железой является развитие инфекционного процесса в организме или же трещины на сосках, коже. Можно ошибочно поставить диагноз, потому что по всем признакам он напоминает гнойный мастит.
Важно: При прогрессировании заболевания, патологический процесс может добраться до сердца.
В данном случае воспаление происходит в органах ЖКТ, наиболее часто в слепой кишке, реже в желудке, тонкой кишке. В данном случае скрытого периода у болезни нет, больной с самого начало чувствует приступы колющей, режущей боли и появляется высокая температура. Интересно, что воспаление аппендицита иногда обусловлено актиномицетами.
Если патологический процесс в слепой кишке развивается, то он может затрагивать и печень. Актиномикоз в печени редко возникает первично, чаще всего это следствие распространения воспалительного процесса далее. При актиномикозе печени у больного появляется температура, рвота, слабость. Ниже на картинке представлен микропрепарат печени при актиномикозе.
Возникает, в том случае, если воспалительный процесс возникает в прямой кишке. Болезнь может возникнуть из-за ушиба и повреждений копчика. Пациенты страдают от запоров, болей в этой области.
Характеризуется поражение почек, мочеточников, мочевого пузыря. При этом больной испытывает почечную колику, частые позывы к мочеиспусканию.
При возникновении актиномикоза на половых органах появляются свищи, что приводит к сильным болям и различным осложнениям, предваряет появление болезни в большинстве случаев травмы половых органов.
У женщин частой причиной болезни является использование внутриматочной спирали, которая травмирует женские органы.
Характеризуется различными процессами в костях: деструктивным, остеомиелитическим и др. В зависимости от чего появилась инфекция и от того, какой процесс начинает развиваться в кости, происходят те или иные изменения.
При это поражаются слизистая оболочка рта, щеки, шея, кости челюсти, череп. Основной причиной являются кариозные зубы и остаточная лунка после удаления зуба, поэтому лечение включает в себя регулярную санацию зубов и профилактика заболеваний уха, горла, носа.
Возникает путем распространения инфекции из лицевого, шейного поражения. По всем признакам напоминает гнойный менингит. Возможно поражение спинного мозга. Заболевание несет прямую угрозу жизни больного.
Если актиномикоз возникает на коже, то возможны 2 причины его появления: actinomyces попали на кожу из внешней среды, через открытые раны или повреждения — это первичная форма болезни. Вторичная форма возникает, если болезнетворные микроорганизмы уже находятся в организме, в кариозных зубах, в миндалинах или других внутренних органах и патологические процессы начинают переходить на кожу. Наиболее часто встречается вторичная форма.
Кожные поражения преимущественно располагаются на шее, лице, ягодицах, груди и животе.
Наиболее частые возбудители актиномикоза кожи — это актиномицеты, которые живут внутри, Actinomyces Israeli и Actinomyces bovis.
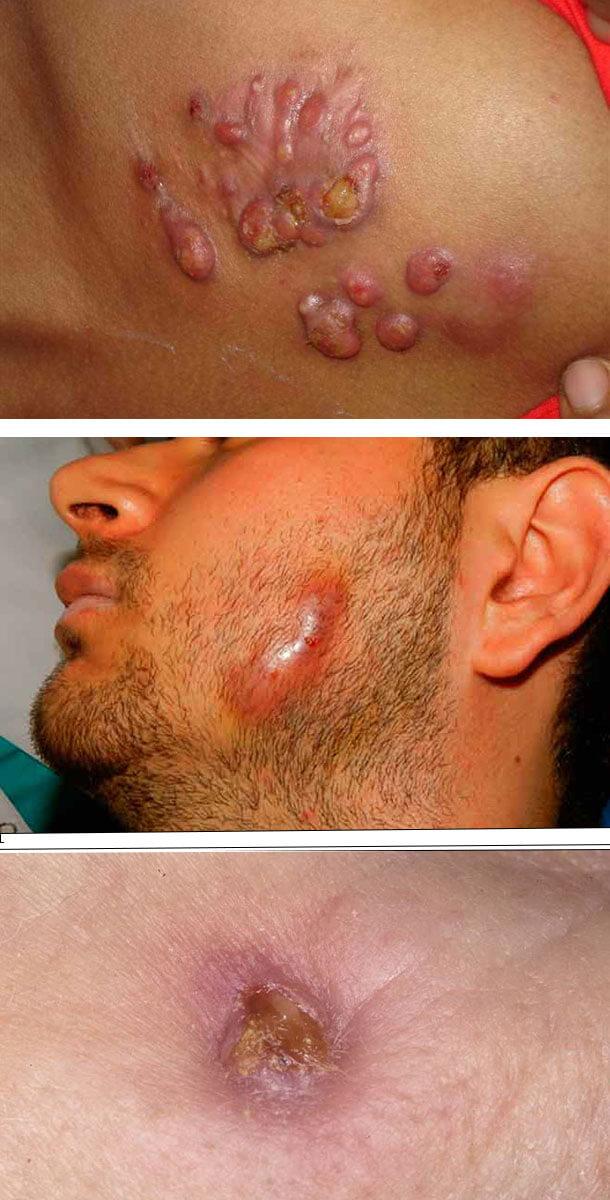
В зависимости от внешнего вида воспаления, различают следующие формы актиномикоза кожи:
- Гуммозно-узловатая форма, представляет собой один или несколько плотных воспалительных узлов. Они увеличивается, узлы сливаются в бугристую, синюшно-красного цвета опухоль. Воспаления на отдельных участках становятся мягкими и вскрываются. На этом месте образуются свищи, выделяющие жидкий гной.
- Бугорково-пустулезная форма встречается редко, она проявляется в виде плотных бугорков, которые могут быстро преобразоваться в гнойник, на котором появляются язвы и рубцы. Бугорки могут сливаться и образовывать опухоль со свищами. Малознакомому с этой болезнью человеку, узлы и бугорки на коже напоминают бородавки.
- Язвенная форма — это не самостоятельная форма актиномикоза, а следующая стадия развития двух предыдущих видов заболевания. Язвы имеют различную глубину, но они заживают, а на их месте образовываются неровные рубцы.
Болезнь протекает хронически, свищи и язвы заживают с образованием рубцов, но воспалительный процесс развивается дальше, не оставляя надежды на случайное излечение. Больной достаточно долго не испытывает каких-либо ухудшений, но со временем организм начинает ослабевать, вес резко уменьшается, появляется вялость и апатия . Если патологические процессы начинают затрагивать весь организм или появляются метастазы во внутренних органах, то состояние больного быстро ухудшается.
Заболевания, которые имеют схожие проявления с актиномикозом на коже – это глубокий микоз, третичный сифилис, колликвативный туберкулез, язвенная пиодермия, подкожной гранулемой лица, злокачественные новообразования (саркома, рак).
Диагноз устанавливают при микроскопическом обследовании гноя из свищей, в гное при данном заболевании обнаруживают друзы (следы от возбудителей), если закрытое воспаление, то для исследования делают пункцию. Если обнаруживают друзы, то их отмывают от гноя и смотрят под сильным увеличением, тогда становится очевидным лучистое строение актиномицета, поэтому этот микроорганизм иногда называют «лучистый грибок».
Для полного обследовании делают на коже пробы с препаратом актинолизатом, чтобы посмотреть вызывается ли аллергическая реакция и вырабатываются ли антитела для борьбы с инфекцией.
Для лечения болезни используют комплексный подход:
- Необходимо проводить специфическую иммунотерапию для снижения аллергической реакции.
- Лечение антибиотиками при актиномикозе производят после исследования выделений из болезненных очагов, исходя из микробного состава гноя назначаются соответствующие антибиотики. Микробный состав зависит от локализации воспаления, преобладает бактерия стафилококка. Используют следующие антибиотики: пенициллин, стрептомицин, тетрациклин, цефалоспорин, доксициклин.
- При лечении используют препараты йода, некоторые специалисты их назначают, если недоступно лечение антибиотиками. Препараты йода начинают применять с маленькой концентрацией, затем используют более концентрированные растворы, например применяют йодистый калий, его назначают пить по 4—6 столовых ложек в день в течение 12 недель.
- Основным препаратом для лечения является Актинолизат – это иммуномодулятор, который стимулирует выработку антител к возбудителям, который вводят внутримышечно или подкожно по 3–4 мл 2 раза в неделю. Курс 15-20 инъекций, для полного выздоровления проводят 3–5 курсов с перерывами между ними 1– 2 мес. Последний, профилактический курс назначают после того, как больной выздоровел и признаков болезни нет уже в течении двух-трех месяцев. Лечение актинолизатом может иметь реакцию организма в виде покраснения кожи и недлительным повышением температуры до 38—39°, при этом из свищей выделяется обильное количество гноя.
- Реже используют хирургическое лечение, которое включает вскрытие очагов, узлов воспаления и удаление гноя.
- Применяют ультрафиолетовое облучение зоны воспаления.
- Для поддержания иммунитета внутримышечно вводят витамин В6.
- В самых тяжелых случаях, производят переливание крови по 150 мл в день.
Для профилактики заболевания необходимо следить за состоянием зубов, регулярно посещать стоматолога, при получении травм кожи и слизистых оболочек немедленно их обрабатывать.
Если больной выздоровел, то необходимо в течении года постоянно проходить профилактические осмотры и обследования, эта даже «залеченная» болезнь может быстро перейти в агрессивное состояние.
источник
Актиномикоз кожи и подкожной клетчатки представляет собой гнойное хроническое (очень редко — острое) заболевание, длящееся годами, поражающее людей, преимущественно, в трудоспособном возрасте и имеющее склонность к прогрессированию при отсутствии проведения адекватной терапии. В числе кожных гнойных заболеваний с хроническим течением на него приходится от 3 до 5%.
Основными признаками актиномикоза являются образование специфических гранулем и хронического воспалительного процесса, которые протекают с нагноением из-за присоединения вторичной бактериальной инфекции (до 80% случаев), развитием абсцессов и флегмон, дальнейшим формированием свищей с наличием гнойного отделяемого из них. Болезнь способна вызывать интоксикацию всего организма, расстройство функционирования пораженных органов, приводить к развитию хронической анемии и амилоидоза.
На теле и в организме человека находится огромное количество различных микроорганизмов — вирусов, бактерий, грибов, простейших. Они составляют нормальную микрофлору, которая в нормальных условиях не оказывает ему никакого вреда. Очень часто бывает невозможным провести границу между входящими в этот состав патогенными микроорганизмами и сапрофитами. Это объясняется тем, что все эти микроорганизмы могут быть, в зависимости от условий, как совершенно безобидными, так и становиться причиной инфекционного процесса.
Например, даже совершенно безвредные и необходимые для организма лактобактерии и бифидобактерии способны вызывать патологическое состояние при значительной степени колонизации. В то же время, такие патогенные микроорганизмы, как менигококки, пневмокококки, клостридии, существующие на поверхности кожных покровов и на слизистых оболочках человека, не в состоянии вызвать инфекционное заболевание, благодаря защитным свойствам организма и высокой конкурентной способности микрофлоры, сформировавшейся ранее.
Одним из подобных инфекционных агентов, обладающих «двойными» свойствами, являются актиномицеты, или «лучистые грибки», которые участвуют в формировании совокупности микроорганизмов (микрофлоры), существующих в симбиозе (при определенных условиях) на теле и в организме. Они характеризуются широким распространением в окружающей среде — на растениях, в источниках минеральной и ключевой воды, в водопроводной воде, на поверхности почвы и т. д. и представляют собой группу факультативных грамположительных анаэробных бактерий, способных на определенных стадиях развития формировать хорошо развитые ветвящиеся «нити» (мицелий).
В качестве сапрофитов в человеческом организме они обнаруживаются на кожных покровах, на слизистой оболочке полости рта, десен, бронхов, верхних дыхательных путей, желудка и кишечника, складок (лакуны) миндалин, влагалища, в полости зубов, пораженных кариесом, в зубном налете и зубо-десневых карманах, в анальных складках и т.д.
Таким образом, возбудитель актиномикоза — это не один вид актиномицетов. Заболевание наиболее часто способны вызывать такие бактерии, как Actinomyces israelii, A. albus, A. bovis, A. candidus, A. violaceus, Micromonospora monospora, N. Brasiliensis. В последние годы число обнаруживаемых актиномицетов как патогенных все больше увеличивается. В специальной литературе все чаще встречаются статьи с описанием актиномикоза, вызванного такими редкими видами бактерий, как A. viscosus, A. turicensis, A. meyeri, Propionibactericum propionicus, A. radingae, A. graevenitzii и многими другими.
Заразен или нет актиномикоз?
Несмотря на то, что актиномикоз представляет собой инфекционную патологию, в то же время, это заболевание является неконтагиозным, то есть больные люди и животные не заразные. Активизации актиномицетов способствуют такие провоцирующие факторы, как ослабление иммунной защиты организма, физические и психологические переутомления, различные хронические заболевания внутренних органов (сахарный диабет, язвенная болезнь, геморрой, хронический холецистит и т. д.), кожных покровов и хронические очаги инфекции.
Лучистые грибы актиномицеты
Актиномицеты и сопутствующие им бактерии могут проникать в организм экзогенным путем, при котором входными «воротами» служат поврежденные кожные покровы и слизистые оболочки, или эндогенным — контактным, гематогенным (очень редко), лимфогенным путем.
Как правило, развитию актиномикоза предшествует травматическое повреждение различного характера, например, ушибы и переломы, а также потертости и опрелости кожи, применение внутриматочных контрацептивных средств, травматичная экстракция зуба, трещины в области заднепроходного отверстия, крестцово-копчиковая киста, угревая болезнь, гидраденит, сикоз и т. д.
В процессе возникновения и дальнейшем механизме развития немаловажное значение имеют и сопутствующие анаэробные и аэробные микроорганизмы, выделяющие гиалуронидузу и другие ферменты, которые расплавляют соединительнотканные структуры, чем способствуют распространению процесса актиномикоза. В большинстве случаев механизм развития патологии обусловлен множественной микробной флорой — сочетанием актиномицетов со стафилококками, стрептококками, фузобактериями, энтеробактериями, бактероидами и др. По отношению к местным проявлениям болезни выделяют 3 стадии ее развития:
- Инфильтративную стадию, представляющую собой постепенное формирование специфической гранулемы, которая называется актиномикомой. Она состоит из капсулы, внутри которой находятся лейкоциты и гигантские клетки, инфильтративная ткань, микроскопические абсцессы, грануляции и пролиферативные элементы, перемычки соединительной ткани. Этот этап протекает без особенных субъективных ощущений и видимой клинической симптоматики.
- Стадию абсцедирования — формирования из микроабсцессов более крупных абсцессов в ткани гранулемы, нередко с обильным содержанием друз.
- Свищевую стадию — разрыв капсулы и вскрытие абсцессов с образованием одного или множественных устьев свищевых ходов.
На скорость распространения процесса оказывают влияние различные факторы, например, степень иммунной защиты организма, возраст, локализация очага, своевременность и адекватность проведения лечения и многие другие.
Характерной макроскопической картиной являются формирование гранулем (узелков) с дальнейшим их разрушением и нагноением. Параллельно с этими процессами в нагноившихся гранулемах возникает фиброз с последующим развитием рубцовой ткани, своей плотностью напоминающей хрящ. Эта ткань, благодаря образованию в ней множественных микроабсцессов, имеет губчатое строение, которое напоминает соты.
Микроскопически патоморфологическая картина характеризуется пролиферативной реакцией вокруг проникшего в ткань возбудителя и формированием гранулемы. Последняя отграничивает возникший очаг инфекции от окружающих здоровых тканей. Гистология актиномикоза (при микроскопическом исследовании) выявляет изменение клеточного состава гранулематозного образования на разных этапах его развития. Она выражается некротическим процессом и клеточным распадом в центральных отделах гранулемы и формированием волокнистой структуры вокруг грануляционной ткани.
Типичными для гранулемы при актиномикозе являются фиброзные процессы, степень выраженности которых зависит от степени реакции конкретного организма, и скопления желтоватого цвета, образованные ксантомными клетками. Последние представляют собой находящиеся в дерме и гиподерме многоядерные или одноядерные фагоциты, имеющие пенистую цитоплазму, в которой содержатся жировые включения. Характерной является также определенная обратно-пропорциональная закономерность взаимоотношения ксантомных клеток с бактериальными колониями — при незначительном количестве нитей актиномицетов ксантомных клеток много, и наоборот.
В гистологическом строении гранулемы при актиномикозе выделяют два типа (стадии) строения:
- Деструктивный — первый вариант, или начальная стадия. Характерным для гистологической картины этой стадии является наличие грануляций, в которых содержатся полиморфно-ядерные лейкоциты. Грануляционная ткань состоит из молодых (преимущественно) соединительнотканных клеток, склонна к нагноению и процессу распада.
- Деструктивно-продуктивный — второй вариант, или вторая стадия. Гистологические срезы под микроскопом характеризуются пестротой состава грануляционной ткани. Кроме перечисленных выше клеток, обнаруживаются также лимфоидные, ксантомные, эпителиоидные и плазматические клетки, крупные гиалиновые пятна («гиалиновые шары») и коллагеновые волокна. Кроме того, выявляются микроабсцессы различной величины и гиалинизированные рубцы.
Наряду с описанными выше вариантами реакции тканей большое значение для диагностики рассматриваемого заболевания является гистологическое выявление актиномицетных друз разных размеров, представляющих собой сплетения тонких нитей неравномерного, как правило, дольчатого строения, расположенных радиально. Иногда они имеют вид палочек, но чаще на их концах определяется утолщение в виде колбы. Предполагается, что эти вздутия не выявляются при клинически тяжелом течении болезни.
Друзы являются тканевыми колониями бактерий-актиномицетов. Основную роль в их образовании играет иммунная реакция организма в ответ на антигены, которые секретируют возбудители болезни в окружающие ткани. Таким образом, формирование друз является защитной реакцией макроорганизма, в результате которой происходят замедление распространения возбудителя болезни и процесс локализации развивающегося патологического процесса.
Скопление нитей (друзы), окруженное скоплением лейкоцитов и эпителиоидных клеток, вокруг которых могут находиться гигантские клетки, обычно отмечается в центральном отделе гранулемы. Во время проведения гистологического исследования одновременно с выявлением друз обязательно проводится оценка их состояния, которое определяется реакцией на них окружающих тканей. В связи с этим различают 4 группы изменений, которые могут происходить с друзами:
- краевое или тотальное их растворение (лизис);
- обызвествление, то есть отложение в них солей кальция (кальцификация);
- поглощение гигантскими клетками (фагоцитоз);
- трансформация в стекловидную аморфную массу.
Первый и третий виды изменений (лизис и фагоцитоз) характеризуют повышение степени иммунной защиты организма. Особенно большое значение имеют сопоставление гистологической картины реакции тканей и изменений состояния друз для оценки эффективности используемых методов терапии и лекарственных препаратов.
Выявление при гистологическом исследовании типичных актиномикотических друз является достоверным признаком болезни. В то же время, образование друз свойственно не всем разновидностям возбудителя. Например, они не формируются при нокардиозе. Поэтому их отсутствие, особенно на начальном этапе проведения диагностики, еще не является доказательством отсутствия заболевания.
В связи с этим в ряде случаев диагностика актиномикоза должна базироваться не только на оценке патоморфологических данных и гистологической картине, но и на микробиологическом исследовании. Последнее заключается в микроскопическом изучении и посеве на различные питательные среды необходимого материала. При этом оптимальной температурой выращивания предполагаемого возбудителя заболевания является температура тела (35 ° -37 ° ). Выросшие культуры впоследствии окрашиваются метиленовым синим или по Граму и изучаются под микроскопом. В них определяются нити или палочки актиномицетов с колбовидными концами или окрашиванием по типу четок.
Инкубационный период актиномикоза может составлять от 2 – 3-х недель до нескольких лет, а течение заболевания иногда может быть острым, но чаще всего оно носит изначально хронический характер. Поражение кожи может быть:
Подавляющее большинство случаев этой кожной патологии развивается вторично в результате распространения возбудителя болезни из главного очага поражения. При этом отмечается появление в коже бугристого малоболезненного синюшно-багрового инфильтрата. Характерным признаком актиномикотического инфильтрата является его деревянистая плотность и отсутствие четких очертаний.
Местами в нем иногда определяются участки размягчения и отверстия тонких свищевых ходов, через которые выделяется гнойно-кровянистое содержимое, не имеющее запаха. В свищевых выделениях часто содержатся друзы. Иногда можно увидеть гранулы диаметром около 2 – 3-х мм белого или желтоватого цвета. Устья свищевых ходов чаще всего имеют вид точек, приподнятых над уровнем кожи, но могут быть втянутыми или с грануляциями.
При локализации в области шеи, паховой или подмышечной области формируются кожные складки в виде валиков, а кожа приобретает багрово-синюшную окраску. Очень часто таким изменениям предшествует гнойный хронический гидраденит. Область очага незначительно болезненна или безболезненна. Сам процесс иногда имеет сходство с хронической пиодермией, флегмоной или кокцидиоидозом. Поражение регионарных лимфатических узлов происходит редко, а на субъективные ощущения оказывает влияние характер первичного поражения.
Первичное поражение кожи вначале проявляется, так же, как и в предыдущем случае, одним или несколькими ограниченными безболезненными плотными узелками, расположенными в гиподерме. В дальнейшем они увеличиваются и, сливаясь между собой, превращаются в одну инфильтрированную бляшку, имеющую деревянистую плотность. Одновременно кожа в очаге поражения приобретает синевато-красную окраску.
Постепенно на одном, а иногда и одновременно на нескольких участках инфильтрата возникает его размягчение. Кожа в этих местах истончается и самопроизвольно вскрывается с образованием свищей, из которых выделяется гнойно-кровянистое или гнойное содержимое желтоватой окраски. Субъективные ощущения при первичном кожном поражении незначительные или вообще отсутствуют.
Патология может иметь, практически, любую локализацию, причем, многочисленную. Очаги могут быть расположены как на теле (голова и шейная область, грудная клетка и область молочных желез, подмышечные и паховые зоны, области брюшной стенки, ягодиц, промежность и параректальная зоны, конечности) и в ЛОР-органах, так и во внутренних органах — легкие, половые органы, печень и кишечник, особенно слепая и прямая кишка.
Очаги поражения при актиномикозе кожи
В зависимости от локализации очагов выделяют различные клинические формы заболевания, например, актиномикоз торакальный, абдоминальный и т. д. Наиболее часто встречающейся клинической формой является актиномикоз челюстно-лицевой области. Он выявляется у 5-6% пациентов, которые обращаются в медицинские учреждения по поводу гнойно-воспалительных процессов этой зоны и приблизительно у 58% людей, страдающих данной патологией.
Эта форма заболевания протекает относительно (по сравнению с другими формами) благоприятно. В то же время, на ее течение и клиническую симптоматику оказывает значительное влияние присоединяющаяся вторичная гнойная инфекция. Это способствует изменению характера течения процесса и к многократным обострениям.
В зависимости от выраженности и преимущественной локализации процесса выделяют следующие основные клинические формы актиномикоза челюстно-лицевой области:
Встречается достаточно редко. Обычная локализация патологического очага — щечная, подчелюстная и подбородочная области. Проявляется на коже пустулами, бугорками или их сочетанием. Эти элементы создают мелкие отдельные или сливные инфильтраты шаровидной или полушаровидной формы, которые возвышаются над окружающими здоровыми участками. Нередко происходит распространение процесса на здоровые участки.
Тоже относительно редкая форма. Характеризуется возникновением ограниченного инфильтрата в подкожной жировой клетчатке. Инфильтрат расположен непосредственно в зоне участка тканей, являющихся входными «воротами» для возбудителя болезни. Наиболее частая локализация — область щек, соответствующая уровню верхней или нижней челюсти, на уровне или под нижней челюстью. В одних случаях отмечается развитие очага с преобладанием отека, в других — пролиферативного процесса. При этой форме возможно распространение основного очага по его протяженности с формированием новых очагов.
Подкожно-межмышечную, или глубокую
Преимущественная локализация актиномикотического процесса — под фасцией, которая покрывает жевательную мышцу (в основном в проекции угла нижней челюсти). Клиническая картина характеризуется большим разнообразием. Обычно появляются отек с последующим уплотнением мягких тканей, асимметрия лица. Несколько реже очаг формируется в околоушной и височной областях, в зоне крыловидно-челюстного пространства, ямке позади нижней челюсти.
При этих локализациях нередко развивается мышечный спазм (тризм) различной степени, являющийся одним из первых признаков заболевания. Вялотекущий процесс может длиться даже несколько месяцев, после чего появляются боли и высокая температура, сопровождающие формирование абсцессов и размягчение инфильтрата, образование свищей, из которых выделяется гнойное или гнойно-кровянистое содержимое, иногда с желтыми крупинками (друзы).
Характерным также является длительно сохраняющийся синюшный цвет кожи вокруг свищевых отверстий. После этого возможно разрешение процесса или формирование новых очагов вплоть до вовлечения костных тканей. Именно эта форма заболевания часто сопровождается присоединением гнойной инфекции, в результате чего процесс протекает остро, бурно и распространяется по протяжению. Очаг актиномикоза очень редко может распространяться не только на щечные области, но и на губы, миндалины, гортань и трахею, глазницы. Однако течение его, по сравнению с другими формами, носит относительно благоприятный характер.
Шейно-лицевая форма заболевания
Диагностика не связана с какими-либо затруднениями в случаях развернутой типичной клинической картины. Начальные этапы болезни диагностировать гораздо сложнее. Определенное значение в диагностике придается внутрикожной пробе с использованием актинолизата, однако при этом во внимание принимаются только положительная и резко положительная реакции, поскольку слабоположительная проба может быть и при других заболеваниях, а отрицательная — не является поводом для исключения заболевания, поскольку она может быть таковой и при угнетении иммунитета. В 80% случаев заболевания положительной оказывается реакция связывания комплимента с актинолизатом. Наиболее достоверными значениями обладает выявление актиномицетов в выделяемом из свищей гное, в биоптате тканей, в друзах, в том числе и с помощью посевов материалов на питательную среду (культуральная диагностика), рентгенологическое, гистологическое (микроскопическое) исследования.
Дифференциальная диагностика
Осуществляется в основном с волчанкой, колликвативным туберкулезом кожи (скрофулодерма), с абсцессами, вызванными обычной гнойной инфекцией, с доброкачественными и злокачественными новообразованиями.
В связи с особенностями возбудителя заболевания, механизмов его развития и многообразием клинических проявлений лечение актиномикоза должно быть комплексным, включающим:
- использование противовоспалительных средств, в том числе антибиотиков с учетом чувствительности к ним сопутствующей микрофлоры;
- проведение иммуномодулирующей терапии с помощью актинолизата;
- применение общеукрепляющих препаратов;
- физиотерапевтическое воздействие (йодистый фонофорез, УВЧ и УФО и др.).
При необходимости осуществляется хирургическое лечение, смысл которого состоит в иссечении очагов, в полном или частичном кюретаже свищевых ходов и т. д. Излечение заболевания не исключает его рецидивов.
источник