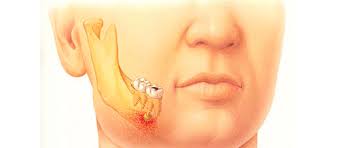
Когда начинается пульпит, это означает, что кариес окончательно разрушил эмаль и дентин и воспаление перешло на пульпу — нерв зуба, его мягкие ткани. Кариес может образовываться на контактных поверхностях (между зубами), что достаточно сложно диагностировать самому пациенту и это только может увидеть врач на приеме.
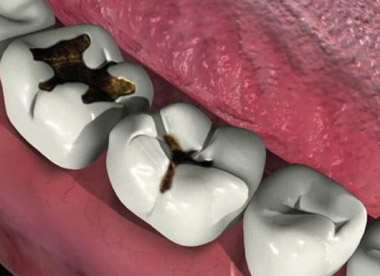
Рано или поздно, любая стадия хронического пульпита дает обострение. И визита к стоматологу уже не избежать, поэтому, не устаю повторять: своевременные профилактические осмотры — наилучшее средство предупреждения болезней зубов, в том числе пульпитов и периодонтитов.
Ткани удерживающие зуб и окружающие его получили название периодонт, соответственно инфекционные воспаления периодонта именуются периодонтит.
Существует статистика заболевания населения России периодонтитом различных форм и локализаций. Так например: в возрасте от 8 до 12 лет периодонтиту подвержены около 30%, в возрасте от 12-15 лет до 40% населения. От 14 до 25 лет уже 45-50%, от 25 до 40 лет так же 40-50% и наконец от 50 лет до 75% с утратой зубов. Статистика конечно относительна, но эти данные говорят о высоком уровне проблемы с периодонтитом в России.
В случае с периодонтитом пульпа полностью поражена и инфекция распространяется за пределы структуры зуба- в кость, а это уже вполне серьёзная проблема с непредсказуемыми последствиями, но вполне поддающееся лечению у стоматолога-терапевта в Москве. Периодонтит может протекать безболезненно, а может сопровождаться тупой болью, болью при простукивании или нажатии на зуб. Нередко возникает из-за раннее плохо пролеченного зуба . При обострении может страдать общее состояние: незначительное повышение температуры, слабость, в причинном зубе может быть тупая боль. Продукт воспаления — гной , находящийся в костной ткани может проявлять себя в виде небольшой асимметрии лица из-за отека ( флюса). В лучшем случае организм сам может сформировать свищевой ход и дать отток гнойному субстрату. В худшем- сильный отек, воспаление с угрозой для жизни ( в зависимости от места локализации). И в том и в другом случае необходима срочная квалифицированная помощь.
- Апикальный и маргинальный периодонтит. Маргинальный периодонтит поражает ткани пародонта, его так же называют краевой периодонтит. Апикальный же поражает верхушки корней зубов и справедливо относится к верхушечному периодонтиту.
- Инфекционный периодонтит возникает как раз из за плохо пролеченного пульпита или кариеса. Инфекция , надёжно закрытая пломбой проникает через канал зуба к дёснам, где начинается воспалительный процесс. Очень частый вид периодонтита. Коварен тем, что может развиваться годами, не причиняя беспокойства.
- Травматический периодонтит — удел любителей грызть твёрдое, открывать зубами пивные бутылки и т.п. Происходит вывих или скол зуба, после чего, через травму инфицируется ткани периодонта.
- Медикаментозный периодонтит — так же можно отнести к человеческому фактору. Заболевание провоцируется попаданием агрессивных лекарств, применяемых при лечении пульпита на ткани периодонта
Различают и формы хронического периодонтита:
- Гранулирующий периодонтит — диагностируется болью при постукивании. Отёчность и покраснение слизистой. Реакция на холодное и горячее. Возможен свищевой ход, через который отделяется гной.
- Фиброзный периодонтит. В этом случае здоровые ткани периодонта заменяются фиброзной тканью. Симптомы практически отсутствуют. Такая форма периодонтита выявляется при помощи рентгена.
- Гранулематозныйпериодонтит. Протекает часто бессимптомно, имеется свищ для оттока гноя. На снимке виден очаг разрушения кости размером до 5 мм.
Лечение всех форм периодонтита сводится к устранению очага воспаления и предупреждения распространения инфекции на другие части тела человека. Не буду детально вникать в этапы лечения данной проблемы — это удел профессионалов. Добавлю или точнее, повторюсь, что своевременные профилактические осмотры с вероятностью до 99% избавят вас от осложнений с болезнями полости рта и в случае обнаружения проблем, позволят диагностировать и вылечить заболевание ещё в начальной стадии. А ежегодная профессиональная гигиена AirFlow + ультразвук избавят вас от свиданий с бор-машиной. Знакомьтесь с пульпитом и периодонтитам через прочтение статей, а не на практике. Здоровье зубов в ваших руках! Жду вас на профилактических приёмах.
источник
Периодонтит – воспаление околокорневой соединительно-тканной оболочки зуба – периодонта. По своему течению периодонтит может быть острым или хроническим.
Острый периодонтит по локализации процесса различают апикальный и маргинальный. Апикальный периодонтит связан с верхушкой зуба, а маргинальный развивается в краевой зоне альвеолярной лунки. Апикальный периодонтит часто связан с пульпитом, особенно корневой зоны, маргинальный с гингивитом, повреждениями десны.
По распространенности периодонтит бывает очаговым или диффузным. По характеру воспаления – серозным и гнойным.
Хронический периодонтит подразделяется на 3 основных вида:
гранулематозный, проявляющийся простыми или сложными гранулемами и радикулярной кистой;
Острый периодонтит развивается чаще у детей и лиц молодого возраста. Очевидно, этому способствует хорошо развитая васкуляризация периодонта и широкое апикальное отверстие корневого канала. Наблюдается преимущественное поражение нижней челюсти. Процесс начинается с гнойного или гангренозного пульпита. Затем инфекция проникает за пределы апикального отверстия и возникает апикальный периодонтит. Маргинальному периодонтиту предшествуют стоматиты, травмы десны или, чаще, воспаления десны у края зубной лунки.
Изредка встречается гематогенный периодонтит. Это эмболический гнойный метастаз при септических или нагноительных процессах в организме.
При серозном периодонтите околокорневая оболочка с полнокровными сосудами, отечная, с мелкими кровоизлияниями. В ткани лимфогистиоцитарная и круглоклеточная инфильтрация. В челюсти – остеокластическая резорбция костной лунки. Как правило, серозный периодонтит переходит в гнойный.
При гнойном периодонтите наблюдается полнокровие, отек и расплавление ткани и формирование апикального абсцесса с обнажением корня зуба. Цемент корня зуба рассасывается и корень становится шероховатым. Возможно лимфогенное распространение инфекции с развитием острого регионарного лимфаденита и коллатеральным отеком десны. Образующийся гной из апикального абсцесса может опорожняться через кариозную полость или десневой карман, или гнойный процесс распространяется на клетчатку шеи, за грудину с формированием свищей и разрастанием грануляционной ткани. Апикальный абсцесс верхней челюсти может достигать гайморовой пазухи с появлением клиники острого гайморита.
Хронический гранулирующий периодонтит характеризуется выраженной продуктивной реакцией, хроническим течением и образованием грануляционной ткани. При этом постепенно происходит заполнение костномозговых каналов челюсти фиброзной тканью с перестройкой кости. Как правило, процесс располагается в области верхушки корня. После дренирования гноя на месте апикального абсцесса усиленно разрастается молодая сочная грануляционная ткань. При обострении процесса происходит гнойное расплавление этих грануляций. При хроническом течении воспалительного процесса в грануляционной ткани появляются макрофаги, нагруженные жиром – ксантомные (пенистые) клетки. Это придает грануляциям желтоватый цвет.
По периферии разрастаний грануляционной ткани происходит рассасывание кости и цемента. Здесь можно видеть разные варианты рассасывания костной ткани: остеокластическую, гладкую резорбцию и пазушное рассасывание кости. Чаще наблюдается остеокластическая и гладкая резорбция.
Прогрессируя, воспаление периодонта может достигать кортикального слоя альвеолярного отростка челюсти и переходить на мягкие ткани. В связи с этим иногда развивается периостит, могут возникать свищи на деснах, в тканях щеки, в области шеи с разрастанием грануляционной ткани. В челюсти наряду с резорбцией кости идет построение новой костной ткани. При затихании процесса количество новообразованных костных балок и фиброз между ними нарастает. За счет эндостального остеогенеза происходит значительное напластовывание кости на предсуществующую, ее уплотнение – это носит название эбурнеации кости. Возможен гиперцементоз зуба вследствие усиленной продукции цемента цементобластами.
Гранулематозный периодонтит. Характеризуется развитием гранулемы, как правило, в области верхушки корня зуба (апикальная гранулема).
Простая апикальная гранулема представлена грануляционной тканью с фиброзной капсулой, плотно соединенными с зубом. Резкого прогрессирования воспалительного процесса нет. При удалении зуба вместе с ним удаляется и гранулема. Рядом в тканях могут располагаться пенистые ксантомные клетки, игольчатые кристаллы холестерина. При обострении процесса в гранулеме может развиться гнойное расплавление. В области гранулемы наблюдается резорбция кости челюсти.
Сложная гранулема представлена разрастанием эпителия, который в виде сетчатых тяжей неравномерной толщины пронизывает грануляционную или рубцующуюся ткань. В последующем и здесь также может быть обострение с развитием гнойного воспаления. Эпителий в гранулему может проникать из островков Маляссе, прорастать из десневого кармана или из свищевого хода.
Радикулярная киста (кистогранулема) – третья форма гранулематозного периодонтита – характеризуется значительным расплавлением грануляционной ткани и достаточно мощными пластами разрастаний эпителия. Последние выстилают формирующуюся полость с серозным или гнойным экссудатом, в стенке которой может сохраняться грануляционная ткань. Образующаяся киста увеличивается в объеме, под ее давлением кость челюсти может атрофироваться и при небольших травмах могут возникать патологические переломы. Кисты вблизи гайморовой пазухи, могут осложниться одонтогенным гайморитом. Дифференцировать кистогранулему необходимо с фолликулярной кистой. Имеет значение не только гистологическая картина, но и клиническое течение процесса, наличие в просвете кисты или в ее стенке рудиментарных или сформированных зубов.
Фиброзный периодонтит — разновидность хронического периодонтита, является следствием серозного или хронического гранулирующего воспаления. В финале на месте воспалительных изменений очаговое или диффузное разрастание соединительной ткани. Этому способствуют травматические повреждения протезом, массивные отложения зубного камня. Периодонт при этом становится очень плотным, микроскопически обнаруживается разрастание фиброзной ткани с лимфоидно-плазмацитарной инфильтрацией, ксантомными клетками. При затихании процесса в костной ткани альвеолярного отростка идет новообразование костных балок.
При прогрессировании и обострении хронического периодонтита (любой из вышеназванных форм) инфекция может по гаверсовым каналам проникать под периост с развитием гнойного периостита.
Чаще всего гнойный периостит является осложнением гнойного периодонтита, но может иметь лимфогенную или гематогенную природу. Под периостом формируется абсцесс, развивается воспалительный отёк, формируются свищи, открывающиеся в полость рта или наружу. При благоприятном исходе воспалительного процесса кость может восстанавливаться. При прогрессировании гнойного воспаления, когда вовлекается не только периост, но и костная ткань, необходимо, говорить о гнойном остеомиелите.
Гингивит — воспаление слизистой оболочки десны как одной из составляющих частей пародонта. Он может быть локальным или носить генерализованный характер.
Причины воспаления десны разнообразны. К ведущим факторам относят микроорганизмы зубного налёта.
Локальный гингивит (поражение области одного или двух зубов) чаще обусловлен травмой десны механического, физического или химического характера.
Генерализованный гингивит возникает при инфекционных заболеваниях, нарушении обменных процессов и эндокринных заболеваниях у детей и лиц молодого возраста. Сюда относят и хроническую интоксикацию висмутом, ртутью, свинцом, заболевания системы крови, авитаминозы (скорбут), сахарный диабет, нарушения менструального цикла.
По течению гингивит бывает острым или хроническим. Острый гингивит чаще проявляется катаральным воспалением или протекает с образованием эрозий, язв.
Катаральный гингивит характеризуется воспалением десны без нарушения целостности зубодесневого соединения. В слизистой обнаруживают гиперемию, отёк собственной пластинки слизистой оболочки, инфильтрацию стромы и покровного эпителия лимфоцитами, макрофагами и нейтрофильными лейкоцитами (гнойный катар). Нарастающие дистрофические и некробиотические процессы приводят к гибели и десквамации эпителия вплоть до полного отделения покровного пласта и образовании эрозий и глубоких дефектов десны. Так развивается язвенная форма гингивита.
При язвенной форме гингивита возникший дефект слизистой оболочки заполняется фибрином и гнойным экссудатом. Язвенный гингивит может сопровождаться некрозом тканей дна язвы. Такую форму гингивита, обозначают как язвенно-некротический гингивит Венсана.
При хроническом течении гингивита слизистая оболочка может утолщаться, базальные отделы эпителия разрастаются в виде тяжей и принимают погружной рост. Такую форму гингивита называют гипертрофической.
При гипертрофическом гингивите десна утолщена за счёт разрастания соединительной ткани в слизистой оболочке и повышенной продукции преколлагеновых и коллагеновых волокон. Увеличение объема десны на 1/3 расценивают как гипертрофический гингивит легкой формы, на 1/2 — как средней и более 2/3 — как тяжёлой формы.
Если воспалительный процесс десны принимает длительно текущую форму, то это может сопровождаться резорбцией (рассасыванием) костных структур межзубных перегородок и часто осложняется пародонтитом (см. ниже).
Пародонтит — воспаление пародонта с последующей деструкцией периодонта, костной ткани зубных перегородок с формированием десневого и парадонтального карманов (А.И. Струков, В.В. Серов, 1993).
С учётом глубины пародонтального кармана выделяют лёгкую (до 3,5 мм), среднюю (до 5 мм) и тяжёлую (свыше 5 мм) степени пародонтита.
Пародонтит может быть локальным, который по течению бывает острым и хроническим. Диффузный (генерализованный) пародонтит характеризуется, как правило, хроническим течением с периодами ремиссии и обострения воспалительного процесса, встречается у людей старше 30-40 лет.
Среди причин развития пародонтита называют множество факторов (нейрогенные, сосудистые, аутоиммунные, инфекционные, физико-химические и другие или их синтез).
В настоящее время большинство стоматологов сходятся на том, что в этиологии и патогенезе пародонтита имеют значение как местные, так и общие факторы.
К местным факторам могут быть отнесены аномалии зубов и мягких тканей полости рта, зубные отложения, физические и химические травмы и др.
Общие факторы включают болезни сердечно-сосудистой, пищеварительной, эндокринной, нервной систем, авитаминозы.
Наиболее значимую роль в развитии пародонтита играют образование зубного налёта и зубного камня. В зубном налёте вегетируют различные микроорганизмы, а также грибковая флора — актиномицеты, которые в дальнейшем вызывают гранулематозное воспаление мягких тканей челюстно-лицевой области, обозначаемое как актиномикоз. Особенно это важно при первичном и вторичном иммунодефиците.
Плотные зубные отложения, состоящие из фосфата кальция, называют зубным камнем. По внешнему виду они могут быть белыми, бурыми или серо-зелёными. Локализация зубного камня может быть разной: в области шейки зуба — наддесневая, в десневом кармане – поддесневая. Но могут они распространяться и вдоль корня зуба.
Сочетание местных и общих факторов создаёт условия для патогенного воздействия ассоциаций микроорганизмов зубного налёта, что определяет развитие гингивита и начальной стадии пародонтита. При этом происходят изменения количества и качества слюны и ротовой жидкости, от которых зависит образование, как зубного налёта, так и зубного камня. Формируется своеобразный порочный круг.
Если воспалительный процесс в десне принимает длительно текущую форму, то это может сопровождаться резорбцией (рассасыванием) костных структур межзубных перегородок и часто осложняется пародонтозом (см. ниже).
Для локальной формы пародонтита наибольшее значение имеют местные факторы, а для генерализованной — сочетание местных и общих.
Патологическая анатомия. Процесс начинается с хронического катарального воспаления десны или гипертрофического гингивита. В просвете десневых борозд накапливаются рыхлые базофильные массы, образующие над- и поддесневой налёт со скоплением микроорганизмов, слущенные эпителиальные клетки, лейкоциты и тканевой детрит. Кроме зубного налёта может иметь место и зубной камень. Эпителий маргинальной десны с признаками баллонной дистрофии, плохо регенерирует, а при некрозе и десквамации замещается ротовым эпителием. В соединительной ткани десны наблюдают мукоидное, фибриноидное набухание, васкулиты. Воспаление захватывает и альвеолярную часть десны. В результате этих процессов зубодесневое соединение и круговая связка зуба разрушаются, и формируется десневой или пародонтальный карман. Микробы и их токсины проникают в периодонтальную щель, где также вызывают воспалительный процесс. Периодонтальная щель расширяется. В костной ткани пародонта уже на ранних стадиях пародонтита наблюдается рассасывание костной ткани гребня лунок и костных балок в теле челюстных костей по типу гладкой, лакунарной и пазушной резорбции.
При гладкой резорбции челюстных костей в кортикальном слое костная субстанция убывает как со стороны гаверсовых каналов, с заметным их расширением, так и со стороны периоста и эндоста. Наиболее отчётливо этот процесс наблюдается в губчатом слое кости. Клеточных реакций при этом не отмечается.
При лакунарной резорбции появляются крупные многоядерные клетки — остеокласты по ходу костных балок губчатой и компактной частей кости. Они рассасывают костные структуры, формируя лакуны. При горизонтальном рассасывании происходит резорбция краёв лунки зуба, при вертикальном рассасывании резорбция кости распространяется в глубину вдоль межзубной перегородки с ее разрушением.
Пазушное рассасывание характеризуется быстрым разрушением костных структур в виде аутолиза и разжижения костного вещества, превращением его в плазмоподобную жидкость. При этом формируются «пазухи» (полости). В них могут обнаруживаться эритроциты, клетки эндоста, а содержимое рассасывается по тканевым щелям и сосудам.
При резорбции костной ткани пародонта десневые карманы расширяются и углубляются. Наружная стенка и дно карманов состоят из грануляционной ткани, покрытой многослойным плоским эпителием. Этот эпителий может разрастаться до верхушки зуба. Состав грануляционной ткани разнообразен, отражает стадии ее развития и сходен с грануляциями при хроническом воспалении (см. раздел продуктивного воспаления).
источник
Из этой статьи вы узнаете:
Периодонтит зуба – это заболевание, характеризующееся возникновением воспаления у верхушки корня зуба. Развивается оно преимущественно только в двух случаях: во-первых – при отсутствии своевременного лечения пульпита зуба, а во-вторых – как следствие некачественного пломбирования корневых каналов.
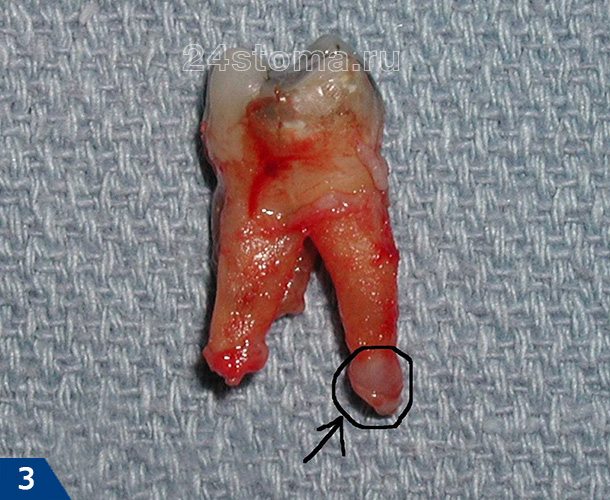
При периодонтите у верхушки корня зуба формируется «периапикальный абсцесс» (рис.1). Это может быть сначала только очаг разлитого гнойного воспаления у верхушки корня (без разрушения целостности кости), либо очаг хронического воспаления, при котором у верхушек корней зуба происходит образование так называемых «гнойных мешочков» (рис.2-3).
Периодонтит зуба: что это такое
Периодонтит – симптомы заболевания будут зависеть от формы воспалительного процесса. Воспаление может иметь острое течение с выраженными симптомами, а также хроническое – с вялотекущей симптоматикой или протекающее бессимптомно. В связи с этим принято выделять следующие его формы –
→ острая форма периодонтита,
→ хроническая форма периодонтита,
→ обострение хронической формы периодонтита.
Эта форма всегда протекает с выраженными симптомами: болью, отеком десны, порой даже припухлостью десны/щеки. Для острого периодонтита характерны следующие симптомы:
- ноющая или острая боль в зубе,
- накусывание на зуб вызывает усиление боли,
- при отсутствии лечения – ноющая боль постепенно превращается в пульсирующую, рвущую, с очень редкими безболевыми промежутками,
- слабость, температура, нарушение сна,
- может появиться ощущение того, что зуб выдвинулся из челюсти.
На рентгеновском снимке –
под острой формой понимают первично возникший периодонтит с острыми симптомами, при котором в области верхушек корней зуба происходит только инфильтрация кости гноем, но еще нет собственно разрушения костной ткани. Поэтому на рентгене каких-то значимых изменений кроме небольшого расширения периодонтальной щели – увидеть будет невозможно.
При визуальном осмотре можно обнаружить –
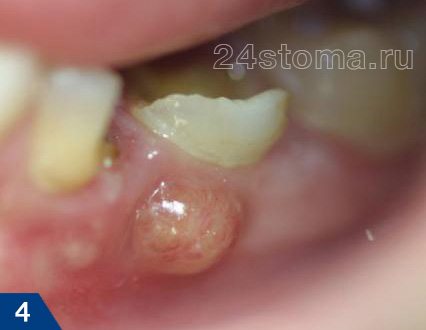
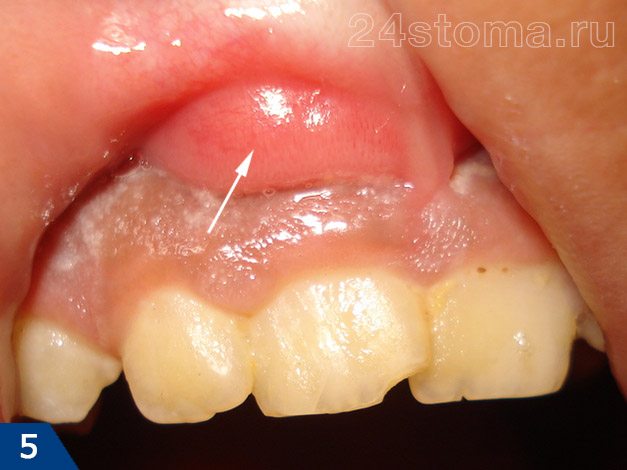
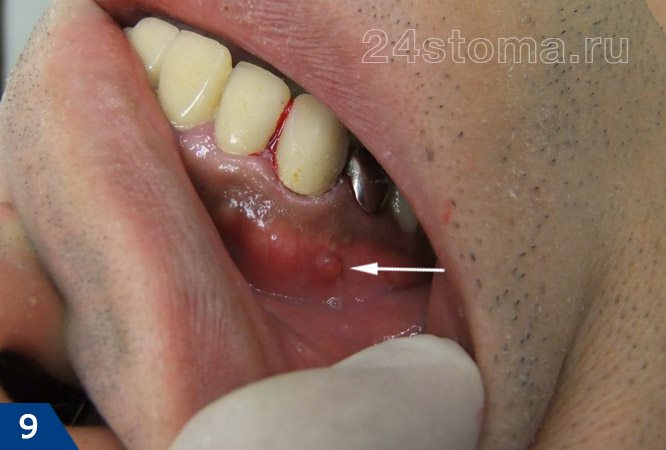
на больном зубе всегда можно обнаружить либо кариозный дефект, либо пломбу или коронку. Десна в проекции корня больного зуба обычно покрасневшая, отечная, болезненна при дотрагивании. Часто можно обнаружить что зуб немного подвижен. В проекции корня больного зуба может также появится припухлость десны (рис.4-6) и даже припухлость мягких тканей лица.
Эта форма периодонтита очень часто протекает вообще бессимптомно, либо с минимальной симптоматикой. В некоторых случаях может быть болезненным накусывание на зуб, а также постукивание по нему. Но боль в этом случае умеренная, не сильная. Иногда зуб может реагировать на горячее, от которого может возникать слабая болезненность.
При визуальном осмотре можно обнаружить –
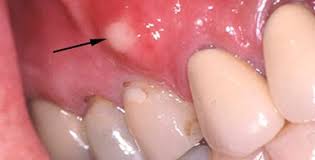
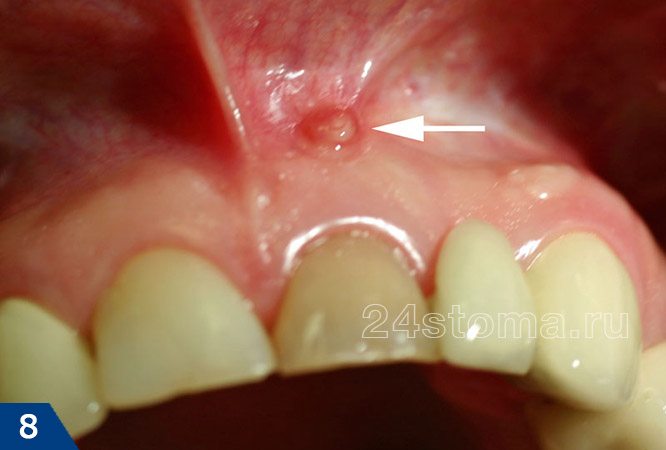
на больном зубе опять же можно обнаружить либо кариозный дефект, либо пломбу или коронку. Периодически на десне в проекции верхушки корня больного зуба может образовываться свищевое отверстие, из которого будет выделяться скудное гнойное отделяемое (рис.6-7).
В связи с такой скудной симптоматикой основная диагностика проводится по рентгеновскому снимку, т.к. при длительном хроническом воспалении у верхушки корня происходит разрушение кости, что уже хорошо отображается на рентгеновских снимках. Причем в зависимости от рентгенологической картины хр.периодонтит принято разделять на 3 следующих формы –
Понимание формы периодонтита очень важно для врача, т.к. от этого будет зависеть объем проводимого лечения.
- Фиброзная форма хр.периодонтита (рис.10) –
при этой форме воспаления в периодонте происходит разрастание фиброзной ткани. На рентгеновском снимке в этом случае можно будет увидеть выраженное расширение периодонтальной щели. Эта форма периодонтита очень легко лечится в 1-2 посещения: для этого нужно только качественно запломбировать корневые каналы.
- Гранулирующая форма (рис.11) –
является самой агрессивной формой, характеризуется быстрым разрушением костной ткани вокруг верхушки корня зуба. На рентгеновском снимке эта форма периодонтита будет выглядеть, как пламя свечи, не имеющее четких контуров. Отсутствие четких контуров говорит об отсутствии оболочки вокруг очага воспаления.
- Гранулёматозная форма (рис.12) –
при такой форме периодонтита очаг воспаления на рентгеновском снимке будет выглядеть как интенсивное затемнение с четкими округлыми контурами. Причем, в зависимости от размера очага воспаления гранулематозная форма периодонтита подразделяется еще на 3 формы.
Все эти 3 образования плотно прикреплены к верхушке корня зуба. Снаружи они имеют плотную оболочку, а внутри они полые, заполненные гноем. Называют их –
→ гранулемой (размеры до 5 мм),
→ кистогранулемой (размеры от 5 до 10 мм),
→ радикулярной кистой (размеры более 1 см).
Для хронической формы периодонтита характерно волнообразное течение с периодами периодического обострения, во время которого симптомы становятся характерными для острой формы периодонтита, т.е. выраженной болью, возможно отеком и припухлостью десны. Обычно обострение хронического воспалительного процесса связано с переохлаждением или другими причинами снижения иммунитета.
Если на фоне обострения хронического воспаления на десне появляется свищ (что дает возможность оттока гнойному отделяемому из очага воспаления) – острая симптоматика может снова уменьшается и процесс постепенно снова переходит в хроническую форму. И так до нового обострения…
Независимо от формы периодонтита лечение будет начинаться с анализа ваших жалоб и рентгеновского снимка. Исходя из этого доктор составит план лечения. Снимок и осмотр покажут: есть ли возможность вылечить этот зуб или его необходимо удалять.
Основной задачей врача будет вскрыть зуб и оставить корневые каналы на несколько дней открытыми. Это необходимо, чтобы дать отток гною и снять острую боль. Если для этого потребуется снять коронку, пломбу, распломбировать ранее некачественно запломбированные корневые каналы – доктор в первое посещение обязательно это сделает. Кроме того, если есть припухлость десны, то нужно вскрыть гнойный абсцесс путем проведения небольшого разреза десны.
Неотложная помощь: видео 1 – вскрытие зуба для создания оттока гноя через корневые каналы, видео 2 – проведение разреза для вскрытия абсцесса на десне.
Раскрытые каналы позволят гною выйти, и это уже само по себе значительно уменьшит болевой синдром. На этот период вам назначат полоскания и антибиотики. Вас назначат на повторное посещение(через 3-4 дня), и когда доктор увидит, что гной из каналов больше не отходит – в каналы на несколько дней положат специальный антисептик.
Дальнейшее лечение будет зависеть от размера очага воспаления на верхушке корня зуба, и чем он больше, тем длительнее будет лечение. Методы лечения, которые будут далее применяться – будут полностью соответствовать лечению хронической формы периодонтита.
Лечению хронических форм периодонтита посвящена отдельная статья (см.ссылку), т.к. это очень сложная и объемная тема. Но если кратко, то тут только лечение фиброзной формы периодонтита достаточно простое, и требует всего 2-3 посещений в течение одной недели. Это связано с тем, что значимых изменений у верхушек корней зубов при фиброзном периодонтите нет, а значит – не требуется и длительного лечения материалами на основе гидроокиси кальция.
А вот при гранулирующей и гранулематозной формах – лечение может достигать нескольких месяцев. В корневые каналы таких зубов вносится специальный противовоспалительный материал на основе гидроокиси кальция, который позволит уменьшить очаги воспаления у верхушек корней и вызвать восстановление костной ткани. Действие материалов медленное, чем и вызвана длительность лечения.
В некоторых случаях вылечить периодонтит консервативными методами просто невозможно. Это бывает, когда обнаруживаются кисты очень большого размера: от 1,5 до 4-5 см. Тогда, после подготовки зуба (пломбирования корневых каналов) – проводится операция резекции корня зуба, во время которой врач через небольшой разрез отсечет от зуба верхушку корня вместе с кистой, и извлечет их. Надеемся, что наша статья на тему: Периодонтит симптомы и лечение – оказалась Вам полезной!
Автор: стоматолог Каменских К.В., стаж 19 лет.
источник
Среди великого множества заболеваний полости рта гнойный периодонтит является одним из самых опасных. Причем, зачастую, пациент может долгое время не обращать внимания на симптомы, а в итоге – потребуется длительное лечение или даже удаление зуба! Как распознать заболевание и зачем нужно идти к стоматологу при малейшем намеке на этот недуг? Почему появляется воспаление и как его лечат? Что можно сделать дома, чтобы ускорить выздоровление? Что говорят эксперты и пациенты об этом заболевании? Читаете сегодняшний подробный материал – и все узнаете.
Что такое гнойный периодонтит? Давайте разбираться. Вообще, периодонтит – это воспаление связочного аппарата. С его помощью зуб закрепляется в альвеолярной лунке челюсти. Зубодесневая связка очень тонкая (до 1 мм) и состоит из волокон коллагена и соединительной ткани. В силу некоторых причин, в периодонт проникают бактерии или инородные тела – они-то и являются провокаторами воспаления. Понятно, что для клиники гнойного воспаления характерно наличие гноя в периодонте – далее в статье еще остановимся подробнее на формах и стадиях болезни.
На заметку! По статистике, 70% пациентов с подобным диагнозом – это люди в возрасте от 20 до 40 лет. Причем, у мужчин болезнь возникает чаще. При слабовыраженном течении и отсутствии лечения болезнь принимает хронический вид – эта форма чаще встречается у пациентов от 40 до 60 лет.
Почему возникает гнойный периодонтит? Тут нужно знать, что патология может возникнуть из-за следующих причин:
- инфекционные: плохо вылеченный пульпит или глубокий кариес способствуют тому, что опасные бактерии и токсины быстро распространяются по корневым каналам и проникают в периодонт через верхушку корня. Также инфекция может попасть к корням с током крови и лимфы (от носовых пазух или костей челюсти) или через край десны,
медикаментозные (или аллергические): во время лечение пульпита стоматолог может использовать лекарства и антисептики (мышьяк, формалин, фосфат-цемент), вызывающие аллергическую реакцию. Этот процесс негативно влияет на окружающие ткани, они начинают разрушаться и разлагаться. Лекарство может приникнуть в периодонт через корневой канал. Здесь может быть и вина пациента – который дольше положенного проходил с временной пломбой.
травматические: травмы можно получить как естественным путем (ушиб, перелом, надкусывание жесткого предмета), так и в кресле малоопытного стоматолога – когда врач слишком глубоко прошел канал и повредил апикальное отверстие (оно расположено на самой верхушке зубного корня и служит входом-выходом для нервов и сосудов). В последнем случае пломбировочный материал или лекарственный препарат могут просочиться через отверстие и давить на окружающие ткани.
Нужно разбираться, что медикаментозная и травматическая форма стремительно преобразуется в инфекционную. Этому способствует разложение поврежденных тканей, а также различные микроорганизмы, попадающие в полость рта – стрептококки, стафилококки, синегнойная палочка.
О чем следует знать, чтобы заподозрить заболевание? Давайте разберемся. Клиническая картина патологии заключается в следующих симптомах:
- сочится гнойный экссудат: гной вытекает из промежутка между зубными корнями и десной (десневой карман). Возможна примесь крови (при травматическом периодонтите) или сукровицы,
- наличие пульсирующей боли: она очень сильная и доставляет много беспокойства. Боль отдается в виски, уши, глаза. Может появиться ощущения, что болит половина головы. Боль усиливается от простого прикосновения и от сжатия челюстей. Из-за этого пациент боится жевать на больной стороне и даже закрывать полностью рот,
- «выросший» зуб: такое чувство возникает из-за большого скопления гноя в периодонте – оно как бы выталкивает зуб со своего места,
- подвижность зуба: элемент расшатывается из стороны в сторону и вперед-назад. Особенно ярко выражена шаткость однокорневых зубов,
- головные боли, слабость, вялость, повышение температуры до 38 ⁰С,
- появление ассиметричных отеков и припухлостей на лице,
- покраснение десны и появление свищей,
- увеличение лимфатических узлов (лимфаденит): сильнее всего проявляется под нижней челюстью.
Почему периодонтит нуждается в скорейшем лечении? Если долгое время игнорировать симптомы, то течение болезни усугубится и вызовет серьезные осложнения:
- абсцесс и флегмона,
- заражение крови,
- разрыв гнойного мешочка: инфекция может поразить здоровые зубы,
- свищ на десне,
- изъязвление слизистой оболочки щеки,
- удаление зуба,
- одонтогенный остеомиелит.
Важно! Очень опасно заболевание у детей (и в молочном и в постоянном прикусе). Зачаток постоянного зуба может пострадать из-за воспалительного процесса на корнях молочного. Поэтому родителям необходимо прислушиваться к жалобам ребенка и обращаться к стоматологу не только для профилактических осмотров, но и при любых подозрениях на проблему.
Чтобы получить представление о классификации заболевания, сначала необходимо разобраться в разновидностях периодонтита. Воспаление периодонта может иметь формы:
- острая форма: сюда относятся серозный и гнойный вид,
- хроническая форма: фиброзный, гранулирующий и гранулематозный.
Гнойный периодонтит сам по себе не возникает. Обычно, данная патология является обострением более легких форм, которые не были вылечены вовремя:
- острый гнойный периодонтит: является следствием серозного. В этом случае боль постепенно усиливается, пока не дойдет до отметки «хоть на стенку лезь». Из-под десны вытекает гнойное содержимое – при надавливании на зуб и безо всякого контакта,
- обострение хронического гранулематозного или гранулирующего (диффузная гранулема): при отсутствии лечения у зубных корней образуются обширные области с гнойным содержимым. Воспаление иногда затрагивает кость челюсти.
Стоматологи выделяют две стадии гнойного воспаления периодонта. Остановимся на них подробнее:
Первая стадия. Интоксикация: характерна для самого начала воспаления (или обострения хронической формы). Больной зуб беспокоит несильно – человек порой даже не обращает на это внимание. Боль слабая, длительная. Но у корней уже начался разрушительный процесс. Эта стадия может идти от 2 дней до 2 недель,
Вторая стадия. Экссудация: образуется гнойный мешочек, при разрыве которого вытекает гнойный и серозно-гнойный экссудат. Параллельно боль принимает острый, резкий, пульсирующий характер, отдается в окружающие области. Ухудшается самочувствие, на десне и щеке появляется отек. Может подняться температура.
Как стоматолог может поставить диагноз гнойный периодонтит? Помимо обязательного осмотра полости рта и сбора анамнеза (т.е. жалобы со стороны пациента) нужно определить жизнеспособность пульпы. Для этих целей назначается электроодонтометрия – на больной элемент воздействуют слабым электрическим током. И при значениях выше 100 мкА будет понятно, что наступил некроз пульпы – а это уже один из симптомов периодонтита.
Также стоматолог может назначить рентген или компьютерную томографию, анализ крови (для определения тяжести воспаления). Далее нужно уточнить диагноз, ведь некоторые болезни имеют схожие симптомы. Для этого проводится дифференциальная диагностика от следующих патологий:
- серозный периодонтит: обычно является начальной формой острого течения болезни, но без гнойного экссудата,
- пульпит: если пульпит долго не лечить, он может спровоцировать периодонтит,
- периостит (флюс): появление гноя в надкостнице,
- десневой абсцесс: гнойный мешочек образуется в десне,
- синусит: воспаление оболочек придаточных пазух носа,
- остеомиелит: воспалительный процесс, разрушающий челюстную кость.
Как можно вылечить гнойный периодонтит? Существуют ли способы сохранить зубы? Или если стоматолог сказал – удалять, значит нужно удалять? Эксперты сходятся во мнении, что периодонтиты хорошо поддаются лечению. Конечно, пациент должен быть настроен на длительную терапию. Редко, когда удается избавиться от воспаления быстро. В среднем лечение проходит за 5-6 визитов к стоматологу и может длиться до полугода.
Остановимся подробнее на методике лечения:
- стоматолог открывает проход гнойному экссудату: для этого вскрывается полость зуба, прочищаются каналы (в т.ч. и ультразвуком), и гной вытекает наружу. В некоторых случаях врач устанавливает дренаж – для лучшего оттока. Пациент возвращается на прием через 2-3 дня,
- назначаются антибиотики: препараты выписывает только стоматолог, пропить их необходимо при сильном нагноении и плохом анализе крови. К примеру, «Метронидазол» или «Флемоксин».
- в полость закладывается лечебная паста: применяются антибактериальные и регенеративные препараты. Устанавливается временная пломба – на 2-3 недели. Таких этапов может быть несколько – здесь важно дождаться полного снятия воспаления и восстановления тканей,
- тщательно пломбируются корни, и ставится постоянная пломба: желательно закрыть вылеченный зуб коронкой.
При недостаточном оттоке гноя из полости стоматолог может прибегнуть к хирургическим методам – сделать рассечение надкостницы и установить дренажную трубку. Если корень нельзя спасти или его некроз угрожает окружающим элементам – его отсекают.
Когда лечение не приносит плодов, или под корнями образовалась большая киста – то такой зуб, в большинстве случаев, не удастся спасти, и его удаляют. Здесь важно эвакуировать гнойные массы и снять воспаление. После этого будет решаться вопрос о протезировании или имплантации.
«Лечил кариес в клинике, и стоматолог обнаружил на рентгене признаки периодонтита в соседнем зубе. Я уже испугался, что удалять придется. Но нет, меня заверили, что все вылечат. Вскрыли корни, поставили дренаж, чтобы гной вытек. Пришлось пару месяцев регулярно на прием ходить. Но зуб спасли. А отец ходил в поликлинику, и ему даже не предлагали лечить – сразу выдернули».
Николай С., 33 года, г.Сургут, отзыв с форума стоматология.рф
Помимо антибиотиков (если они назначены) дома можно делать полоскания и ротовые ванночки. Традиционно пациенты отдают предпочтение растительным растворам, обладающим противовоспалительными, регенерирующими и антисептическими свойствами. Например, отвар коры дуба или ромашки, прополис, сок алоэ, шалфей, эвкалипт. С помощью полоскания можно ускорить период восстановления и эффективнее снять воспаление.
Так как вскрытие пульпарной камеры и чистка каналов проходила под анестезией – то после ее окончания возможна небольшая болезненность. Ощущения будут слабыми и не должны беспокоить дольше 2-3 дней. Для облегчения состояния можно принять препараты «Кеторол» или «Ибупрофен». А если боль усиливается, становится резкой и пульсирующей – это повод для немедленного обращения за стоматологической помощью.
Как не допустить появления гнойного периодонтита? Здесь нужно соблюдать несложные меры профилактики:
- своевременно обращаться к стоматологу при болях: и не затягивать с лечением,
- дважды в год ходить на профилактические осмотры: для раннего обнаружения проблем,
- делать профессиональную чистку зубов в клинике: чтобы удалять зубной налет и камень,
- поддерживать здоровье полости рта: регулярно чистить зубы и полноценно питаться.
«Думал, что у меня кариес или пульпит, а обнаружился периодонтит. Стоматолог сказал, что нужно вскрывать и смотреть – что там. Но я решил подумать. А через день вернулся, потому что болело просто жутко. В итоге вскрыли все там и домой отпустили. Сказали, полоскать, чтобы весь гной оттуда вытек. Потом лечили – лекарство клали. Сейчас все нормально. Надо было сразу лечить, а не раздумывать».
Валерий Михайлович Н., 38 лет, г. Пенза, отзыв с сайта otzovik.com
«Долго ныла челюсть, а я не могла понять в чем дело. Грешила на защемление нерва, витаминки пила. А когда сильно разболелось, то пришлось бежать к стоматологу. Высверлили старую пломбу, и дренаж поставили – потому что очень много гноя было. Сказали, что я долго тянула, поэтому и загноилось».
Оксана Т., 27 лет, г. Москва, отзыв с форума woman.ru
«Подозревают у меня периодонтит – ношу брекеты, стала ныть верхняя «семерка». Она уже леченая, был кариес когда-то. Сделали снимок, сказали надо вскрывать. А я отказался, ведь ничего совсем не болит. Сижу в раздумьях».
Тимур С., 20 лет, г. Казань, отзыв с сайта стоматология.рф
«Мне сказали, что корень сильно искривлен, поэтому гарантии, что его 100% пройдут нет. Но я все равно решила лечить. Посмотрим, сколько продержится – сейчас ноет периодически. Уже жалею, что не удалила».
Маргарита В., 31 год, г. Таллин, отзыв с форума baby.ru
«Пошел к врачу, когда совсем приспичило. Гной полился из десны, болело адски. Сразу сказал, что надоело мучиться, так что удаляйте. Но меня пытались уговорить на лечение. Не знаю. По мне проще уж вырвать было».
Дмитрий Евгеньевич Д., 43 года, отзыв с сайта otzovik.com
«Внезапно разболелся леченый в прошлом году резец – он депульпированный уже был. Поехала к врачу, сделали снимок. Оказалось воспаление пошло под корни, по причине плохо пролеченного пульпита. Пришлось вскрывать все снова, старую пломбу напрочь вычистили. Оставили зуб открытым – чтобы дома полоскала, потом временную пломбу сделали с лекарством. А после контрольного рентгена уже постоянную поставили. Теперь жду, когда коронка будет готова – хочу закрыть на всякий пожарный».
Светлана П., 34 года, г. Ярославль, отзыв с сайта baby.ru
«Муж ходил лечить кариес, а вернулся без зуба! Вот так и знала, что не надо его одного отпускать. А он заладил – врач сказал надо удалять. Понятно, что врачу в поликлинике надо все побыстрее сделать. Я потом показывала его рентген другому стоматологу (когда на осмотр ходила). Тот врач сказал, что зря удалили. А муж на своем стоит. Ну теперь уже поздно».
Ольга Е., 26 лет, отзыв с форума woman.ru
источник
Зубная боль – симптом множества заболеваний. Многие пациенты не торопятся идти к врачу, поскольку считают, что можно ограничиться приемом обезболивающего. Однако боль – это «звоночек» нашего организма, таким образом он сообщает нам о неполадках. И зубная боль, особенно острая, говорит о наличии острого воспаления в зубе или тканях вокруг него. Как правило, речь идет о пульпите и периодонтите – заболеваниях, которые без должного лечения могут привести к потере зуба.
Зубная боль
Многие пациенты интересуются, чем же отличается «пульпит и периодонтит», тем более что нередки случаи, когда под видом одного заболевания врачи проводят лечение другого. UltraSmile.ru предлагает разобраться, как пациенту не запутаться в сложной терминологии и самостоятельно диагностировать проблему.
Практически все знают, что внутри зуба находится нерва. Но не каждому известно, что он называется пульпой. Пульпит – это воспаление того самого нерва, а точнее нервно-сосудистого пучка, который располагается в корне зуба. Как правило, пульпит появляется из-за невылеченного кариеса, когда бактерии, провоцирующие разрушение твердых тканей зуба, добираются до внутреннего нерва. Кроме того, причиной заболевания могут быть ошибки, допущенные стоматологом во время лечения кариеса. Сюда относится перегрев тканей при сверлении бормашиной, неправильно выбранный и установленный пломбировочный материал, неполное удаление воспаленных тканей.
Пульпит
Периодонт – это ткани, которые находятся вокруг зуба и удерживают его в челюстной кости. Периодонтит – это воспаление как раз этих связок, из-за чего возникает подвижность зуба. Заболевание является следствием запущенного кариеса, невылеченного пульпита и, к сожалению, в большинстве ситуаций приводит к потере зуба.
Периодонтит
Основная причина пульпита и периодонтита одна – это кариес, а общий симптом – довольно сильная боль. Тем не менее, хороший стоматолог сразу определит, с чем ему предстоит бороться – пульпитом или периодонтитом. Отличить одно от другого позволяют следующие характеристики.
При пульпите воспалительный процесс локализуется четко внутри зуба, а ткани вокруг него остаются здоровыми. При периодонтите же в первую очередь происходит воспаление связок, которые удерживают зуб в лунке, то есть окружающих корень. При этом если воспаление перешло на периодонт, это означает, что нерв уже является нежизнеспособным. Таким образом, периодонтит – это осложнение пульпита.
При пульпите боль – острая, стреляющая, опоясывающая и распространяющаяся по всей челюсти. При периодонтите также присутствует болезненность, но она не такая сильная, поскольку зубной нерв, как правило, уже мертвый и не реагирует воспалительные процессы. А в тканях вокруг зуба уже нет такого количества нервных окончаний – столь сильно реагировать попросту нечему. При периодонтите боль более монотонная, постоянная, усиливается при надавливании на зуб, смыкании челюстей, употреблении пищи.
Острая боль
При пульпите чаще всего возникает только острая боль, при этом на зубе можно обнаружить черное пятно – это кариес, который распространился глубоко внутрь зуба. Другие симптомы могут отсутствовать вовсе. Однако наличие кариозной полости характерно и для периодонтита, поскольку кариес – это первопричина обоих заболеваний. При этом при периодонтите наблюдается покраснение слизистой, образование десневых карманов с большим количеством налета, часто появляется отек тканей (губ, щеки), повышается температура тела, чего не бывает при пульпите.
Воспаление в пародонтальных карманах
Очень часто как при пульпите, так и при периодонтите, образуется гной. Но его расположение опять-таки отличается, как и пути выхода. При пульпите гной выходит из внутренней полости зуба через верхушку – то есть через кариозные повреждения. При периодонтите на десне образуется небольшой белый «прыщик», который как раз-таки является показателем образования гноя во внутренних тканях, окружающих зуб.
Флюс: начальная стадия
При пульпите подвижность зуба невозможна, при периодонтите, особенно на запущенной стадии заболевания, зуб начинает расшатываться, поскольку разрушаются связки, удерживающие его в лунке. Именно периодонтит – основная причина ранней потери зубов.
Для диагностики как пульпита, так и периодонтита применяются современные рентген-аппараты, которые позволяют рассмотреть зуб изнутри, а также ткани вокруг него. Кроме того, рентген очень важен и после лечения – для оценки качества его проведения.
Рентген аппарат
Вывод из всего сказанного очевиден – лучше всего лечить кариес, это проще, дешевле и не так болезненно. Посещайте стоматолога 1-2 раза в год и, возможно, вам посчастливится никогда не познакомиться с такими заболеваниями, как пульпит и периодонтит.
источник
Острая боль внутри челюсти, отечность десны зачастую означает, что у человека начался периодонтит. Это серьезная проблема воспалительного характера, при которой очаг располагается в самой верхушке зуба. Она редко диагностируется как самостоятельная болезнь и зачастую является последствием запущенного кариеса, плохой гигиены ротовой полости. У нее множество симптомов и проявлений, ее необходимо отличать от пародонтоза и гингивита. Заниматься диагностикой должен только стоматолог, который и подбирает необходимое лечение.
Слизистые оболочки отделяются от костей челюсти тончайшим слоем ткани пародонта. Она прикрывает корни зубов от повреждений, защищает нервные отростки от переохлаждения и перегрева. Прослойка плотно фиксирует коронку на одном месте, не давая ей сдвигаться при жевании или надавливании. Воспаление на этом участке стоматологи называют «периодонтитом». Оно всегда локализуется в самой верхушке зуба и залегает в его корнях.
Заболевание развивается по-разному и зависит от общего иммунитета человека. Иногда в течение нескольких месяцев без боли и отечности образуется маленький очаг. В некоторых случаях пациент страдает от неприятных ощущений и замечает большую припухлость уже через неделю. Поэтому на практике врачи выделяют несколько видов периодонтита:
- Острый: встречается довольно редко и характеризуется сильными болезненными ощущениями. Требует срочного вмешательства дантиста для устранения проблемы.
- Хронический: зачастую развивается бессимптомно из острой формы, которая не лечилась должным образом. Характеризуется постоянными приступами и воспалениями после стресса или переохлаждения, набуханием слизистой под зубом.
- Гранулезный: на поверхности десны выступает свищ с большим количеством гноя из пародонта. Такой периодонтит грозит больному серьезными последствиями для всего организма.
- Гранулематозный: патологический процесс переходит на тело зуба и кости челюсти, приводит к их разрушению. При расположении очага в верхней части ротовой полости зачастую провоцирует повреждение хрящей, отделяющих гайморовы пазухи, возникает невыносимая боль.
- Фиброзный: между зубом и костью челюсти формируется капсула с гнойным экссудатом. Она расшатывает коронку и приводит к инфицированию десны продуктами распада гнойника. Пациент не может пережевывать даже мягкую еду, лежать на щеке.
Внешне все виды заболевания схожи между собой, но каждая грозит потерей зубов, попаданием в организм опасных бактерий и гноя. Пациенты, имеющие периодонтит, зачастую не понимают всей серьезности ситуации и поздно обращаются за помощью. Это приводит к деформации костных и мягких тканей, сложным и дорогостоящим операциям, длительной и болезненной реабилитации.
-
Стадии периодонтита
-
Периодонтит фото
-
Периодонтит на передних зубах
-
Периодонтит фото
Многие люди игнорируют советы врачей посещать стоматологический кабинет каждые 6 месяцев. Такие профилактические осмотры помогают своевременно выявить кариес или другие повреждения эмали. Любые сколы создают условия для попадания и развития инфекции глубоко в ткани пародонта. В подавляющем большинстве случаев периодонтит – это последствие таких воспалительных заболеваний, как пародонтоз, гингивит, пульпит, киста на корне зуба.
Условно можно выделить несколько причин возникновения болезни:
- Инфекционная: опасные микробы попадают в десну с кровотоком из внутренних органов, при ОРВИ, гриппе или бактериальной ангине из носоглотки. Периодонтит с гноем может стать осложнением скарлатины, дифтерии, гайморита или кори.
- Контактная: возникает при наличии во рту пациента коронок, сильно разрушенных кариесом. В такой полости остаются частички пищи и патогенные возбудители из слюны. Они разлагаются, а продукты распада накапливаются в зубных каналах. Это предпосылки для развития фиброзной и гранулезной формы.
- Медикаментозная: нередко инфекцию заносит стоматолог при проведении манипуляций на десне. Иногда небрежная или неумелая чистка канала заканчивается попаданием в него стоматологического материала. Мышьяк или кислоты разрушают зуб и ткани пародонта, провоцируют их нагноение. С осторожностью врач должен применять такие средства, как фенол, формалин, специальные пасты с антисептиком.
Исследования выявленных случаев периодонтита показали, что он чаще диагностируется у людей, имеющих хроническую форму сахарного диабета, патологии кишечника и язву желудка, проблемы со щитовидной железой. На образование гнойного очага влияет снижение иммунитета, частые простуды и длительные стрессовые ситуации.
Единственным способом диагностировать заболевание по-прежнему остается рентгенография. Снимок показывает затемнение в корне зуба, дает информацию о состоянии костной ткани челюсти. Важно знать, есть ли киста или фиброзное образование, можно ли сохранить зуб от удаления.
При любой форме заболевания врач старается максимально быстро устранить воспалительный очаг в десне. Для этого применяются различные методики и способы. Необходимо тщательно очистить пульпу и каналы от воспалительной жидкости и гноя, убрать скопление экссудата из пародонта. Верхнюю часть зуба осторожно рассверливают, чтобы получить доступ к середине коронки. Если она закрыта полимерной пломбой или несъемным мостом, делается надрез на слизистой максимально близко к больному участку.
Дальнейшее лечение периодонтита проходит под местной анестезией в несколько этапов:
- С помощью специального инструмента-апекслокатора стоматолог проникает через зубной канал в пародонт. Он убирает все отмирающие частички и ткани, зачищая участки от некроза.
- После удаления поврежденного дентина полость несколько раз промывается антисептиком (Хлоргексидином, перекисью водорода, Йодинолом). При периодонтите с гноем такую процедуру приходится повторять несколько раз. Улучшают скольжение инструмента препараты с ЭДТА компонентами, которые усиливают очищающий эффект.
- Зуб оставляют без пломбы на 1–2 дня. Пациент должен в домашних условиях тщательно полоскать отверстие раствором из морской соли с йодом или хлебной соды. Перед едой следует закрывать коронку плотным тампоном из стерильной ваты.
- Для восстановления тканей дентина и заживления пульпы врач устанавливает на неделю временную пломбу. Под нее закладывается противовоспалительный препарат, уничтожающий бактерии и убирающий инфильтрат (Метапекс, Крезофен, Апексит).
Если человек ощущает сильную боль в десне, ее можно снять любым анальгетиком: Темпалгином, Нурофеном, Нимесилом. После лечения периодонтита устанавливается постоянная пломба и каналы тщательно закрываются. Чтобы улучшить состояние слизистой, рекомендуется продолжать полоскание растворами на натуральной основе: Тантум Верде, Ротоканом, Хлорофиллиптом, Стоматофитом, Мирамистин. Надрез возле зуба обрабатывают ранозаживляющим кремом Солкосерил, который помогает ране затянуться без шрама и осложнений. Иногда больному приходится пройти курс УВЧ или лазеротерапии, принимать антибиотики для предотвращения осложнений.
Лучшим средством профилактики является качественная гигиена зубов, правильное питание с витаминами и минеральными соединениями, легкий массаж десен щеткой или пальцем после вечерней чистки. Не пропустить начало воспаления поможет плановый осмотр у дантиста каждое полугодие.
источник
Появление гнойных образований на деснах — одно из самых частых осложнений различных заболеваний и патологических состояний ротовой полости, в частности — кариеса и зубного камня. В стоматологии гнойник на десне носит название «абсцесс», а в быту такие образования часто называют «нарывами».
Зачастую пациент даже не подозревает о появлении гнойника — на начальных этапах развития образование может давать знать о себе лишь небольшим покраснением и болезненностью десны, кровоточивостью во время чистки зубов или пережевывания твердой пищи. Однако для гнойников, как и для многих других инфекционных заболеваний, характерно длительное течение и развитие, которое нередко приводит к возникновению более серьезных осложнений. Одним из самых грозных последствий этого заболевания является сепсис — заражение крови. При неблагоприятном течении заболевания сепсис может привести даже к летальному исходу, поэтому откладывать решение возникшей проблемы не стоит. О том, что делать, если на десне появился гнойник, вы узнаете из нашего материала.
Основной, главной причиной возникновения абсцессов является проникновение инфекции в ткани десен. При этом возникает реакция защитных сил организма: лейкоциты, уничтожающие враждебные клетки, погибают, и в очаге инфекции накапливается большое количество гноя. В результате в тканях десны образуется заполненный гноем мешочек, который может постепенно увеличиваться в размерах и в конце концов прорывается. Инфекция может проникнуть в ткани десен различными путями. Кроме того, образованию гнойников способствует наличие заболеваний желудочно-кишечного тракта, иммунной системы, постоянный налет на зубах и языке, курение.
Существует множество факторов, повышающих риск развития гнойников внутри ротовой полости, однако в конечном счете все причины сводятся к двум основным:
Периодонтит — это заболевание, при котором у самого корня зуба (обычно у верхушки) образуется очаг инфекции. К развитию периодонтита приводит не вылеченный своевременно кариес, запущенный пульпит (воспаление мягких тканей зуба). Часто инфекция проникает в окружающие зубной корень ткани во время выполнения стоматологических процедур и манипуляций — например, при неполной очистке зубных каналов во время лечения пульпита или при недостаточно плотной их пломбировке. Развитию периодонтита также способствует наличие хронических инфекционных заболеваний, вызывающих устойчивое снижение активности защитных сил организма, стрессы и переутомления, наличие вредных привычек. Инфекционные очаги часто возникают под коронками при их некачественной установке.
Иногда периодонтит может затрагивать одновременно два зуба. Чаще всего при возникновении этого заболевания пациенты жалуются на появление сильной давящей, ноющей, острой боли и отека, однако в некоторых случаях эти симптомы могут отсутствовать. С течением времени внутри десны накапливается гной, и содержащая его полость расширяется до границ наружной слизистой оболочки десны. В результате на ее поверхности может образоваться гнойник или свищ (небольшое отверстие, через которое выходит гной).
Частым результатом периодонтита является возникновение кисты или гранулемы — доброкачественных образований, связанных с изменением структуры тканей ротовой полости. Для диагностики таких состояний применяется рентгенологическое обследование, что нередко позволяет обнаружить заболевание на ранних стадиях развития и предотвратить образование гнойника. Однако из-за скрытого течения заболевания на начальных этапах диагностика порой бывает затруднена: часто наличие инфекции в верхушке корня обнаруживается случайно, при обследовании других зубов.
Выход гноя к поверхности десны и образование гнойника на десне во рту чаще всего сопровождается острой болью. Однако если гнойник на десне не болит — это вовсе не значит, что заболевание протекает благоприятно и с визитом к стоматологу можно повременить. Отсутствие боли обычно связано с тем, что при образовании свища или гнойника давление гноя на корень и нерв зуба уменьшается. Но основная причина болезни, очаг хронической инфекции, по-прежнему сохраняется. Кроме того, гнойники без боли на поверку нередко оказываются образованиями других типов — например, жировиками или доброкачественными опухолями.
Если на десне образуется белый гнойник — это обычно свидетельствует о наличии очага воспаления в глубине десны, у корня зуба. Из-за глубокого расположения инфекционного очага характерные признаки воспаления часто отсутствуют.
Пародонтит — заболевание, при котором между нижней кромкой зубов и десной образуются «карманы», участки обвисшей десневой ткани. В результате формируются полости, в которых скапливаются остатки пищи и бактериальная масса. Все это создает самые благоприятные условия для возникновения очага инфекции, что впоследствии приводит к воспалению.
Примыкающая к зубу часть десны в результате постоянного присутствия болезнетворных микроорганизмов воспаляется, становится красной и отечной, может кровоточить при чистке зубов или надавливании. Углубление десневого кармана на фоне постоянного присутствия очага инфекции приводит к скапливанию в нем гноя, в результате чего и формируется абсцесс.
В отличие от периодонтита при пародонтите очаг воспаления находится не в глубине десны, а на поверхности. Поэтому даже при простом осмотре можно обнаружить характерные признаки воспаления: отечность и покраснение. Поскольку карманы при пародонтите часто образуются на нескольких или даже на всех зубах челюсти, гнойники, вызванные этим заболеванием, также могут быть множественными.
При отсутствии своевременного и качественного лечения гнойники на деснах могут стать причиной серьезных осложнений. Частым следствием нагноения при пародонтите является пародонтоз — заболевание, для которого характерно образование очень глубоких десневых карманов и распространение очагов инфекции и нагноения по всей десне. При длительном течении пародонтоз обычно приводит к расшатыванию зубов и к их потере. Кроме того, воспаление может привести к образованию флюса — крупного нарыва, из-за которого десна и щека раздуваются и утрачивают естественную форму. Для лечения флюса обычно требуется проведение хирургической операции.
Наличие в организме постоянного очага инфекции негативно сказывается на работе всех органов и систем, в частности — на работе иммунитета. Нарывы и другие хронические инфекционные болезни приводят к устойчивому снижению иммунного статуса, что создает благоприятные условия для развития целого спектра заболеваний.
Не следует забывать и о том, что в непосредственной близости от десен находятся мышцы и нервы лица. Так, например, образование крупного гнойника на верхней десне может привести к поражению тройничного нерва, который иннервирует носогубный треугольник. Резкая боль неврогенной природы, парезы и параличи лицевых мышц — редкие, но все же вероятные следствия десневых абсцессов.
Лечение при данном заболевании должно включать в себя не только устранение самого гнойника, но и тех причин, которые его вызвали: пародонтита, периодонтита, зубного камня или налета, соматических заболеваний. Схема лечения во многом зависит от причин образования гнойника на десне и наличия сопутствующих болезней.
Первый этап лечения заключается в санации полости рта. Стоматолог проводит тщательный осмотр гнойника и вскрывает его хирургическим путем, чтобы обеспечить отток гноя (если гнойник на десне прорвался, эта процедура не требуется). Операция обычно проводится под местной анестезией. Полость гнойника очищают и обрабатывают дезинфицирующими препаратами. При возможности на этом этапе также проводят другие санационные процедуры: лечат кариес и пломбируют кариозные полости, удаляют зубной налет и камень, иногда проводят профессиональную чистку зубов. Это необходимо для того, чтобы устранить все источники заражения внутри ротовой полости, которые могут быть причиной повторного инфицирования и образования новых абсцессов.
В том случае, если источником инфекции послужил очаг воспаления в верхушке корня, может потребоваться дополнительное хирургическое лечение: удаление гранулемы или кисты, перепломбировка каналов или резекция (удаление) верхушки корня. В наиболее тяжелых случаях зуб, послуживший источником инфекции, удаляют. При наличии признаков пародонтита или пародонтоза пациента направляют на консультацию и лечение к узкому специалисту — пародонтологу.
После вскрытия и обеззараживания гнойника пациенту чаще всего назначают прием антибиотиков и дезинфицирующие полоскания, чтобы предотвратить вторичное инфицирование и дать возможность полости затянуться. В схему лечения могут быть добавлены препараты, ускоряющие регенерацию тканей.
Лучшим способом избежать длительного и дорогостоящего лечения является принятие профилактических мер. Значительно снизить риск образования гнойников на деснах можно, выполняя регулярную чистку зубов с помощью щетки и зубной нити, используя дезинфицирующие растворы для полоскания. Необходимо проводить регулярные профилактические осмотры у стоматолога, а также самостоятельно следить за состоянием десен.
Надежным помощником в лечении воспаления десен станет ополаскиватель для полости рта АСЕПТА Active. Это уникальное средство содержит:
- Бензидамин, который оказывает противовоспалительное и местное обезболивающие действие, что может сопровождаться чувством онемения. Бензидамин абсорбируется через слизистые оболочки и проникает в воспаленные ткани. Снижает болевую чувствительность в очаге воспаления.
- Хлоргексидин, активный в отношении вегетативных форм грамотрицательных и грамположительных микроорганизмов, дрожжей, дерматофитов и липофильных вирусов.
По результатам клинических испытаний ополаскивателя АСЕПТА После 3-х недель применения ополаскивателя кровоточивость десен снижается на 28,3%, воспаление уменьшается на 32,3% и гигиеническое состояние полости рта улучшается на 33,5%.
«Ополаскиватель для полости рта Вертекс ЗАО Асепта ополаскиватель для рта продается в аптеках, поэтому я то его и купила, больше лечебного свойства чем просто косметическое средство, и действительно этот ополаскиватель прекрасно убирает запах изо рта, дезинфицирует десна, ментол дает свежесть практически на день отлично помогает курильщикам».
«Покупала я ополаскиватель для полости рта два раза…Вот это стал третий раз.
Стоматолог на осмотре сказал что мои десна воспалены и прописал мне два средства.
«Немного и правда снимает восполение. Я не использую как написано на упаковке. Я поняла после первого применения почему я буду использовать один раз в день и на ночь. Да и в меньших количествах. Внутри голубой бутылек с жидкостью и колпачком на крышечке. Естественно с мерным…
…А так же бумажка со всемозможными продуктами для зубов, десен и вообще полости рта фирмы Асепта…Я налила в крышечку 5 мл. Жидкость оказалась абсолютно прозрачной. Я ожидала что-то голубое))
5 мл мне достаточно. А то бутылек за неделю-две уйдет.
10 секунд я полоскала зубы. В итоге десна, губы и язык как будто заморозили ледокаином! И это ощущение продолжается около часа.
Хотя жидкость пахнет чем то стоматологическим и совсем не мятная.
Для точной диагностики обращайтесь к специалисту.
источник

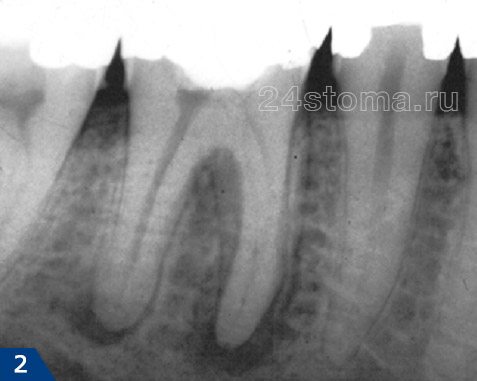


 при этой форме воспаления в периодонте происходит разрастание фиброзной ткани. На рентгеновском снимке в этом случае можно будет увидеть выраженное расширение периодонтальной щели. Эта форма периодонтита очень легко лечится в 1-2 посещения: для этого нужно только качественно запломбировать корневые каналы.
при этой форме воспаления в периодонте происходит разрастание фиброзной ткани. На рентгеновском снимке в этом случае можно будет увидеть выраженное расширение периодонтальной щели. Эта форма периодонтита очень легко лечится в 1-2 посещения: для этого нужно только качественно запломбировать корневые каналы.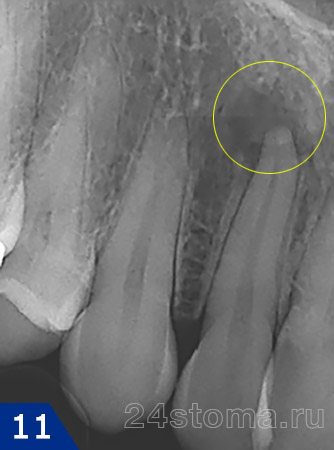 является самой агрессивной формой, характеризуется быстрым разрушением костной ткани вокруг верхушки корня зуба. На рентгеновском снимке эта форма периодонтита будет выглядеть, как пламя свечи, не имеющее четких контуров. Отсутствие четких контуров говорит об отсутствии оболочки вокруг очага воспаления.
является самой агрессивной формой, характеризуется быстрым разрушением костной ткани вокруг верхушки корня зуба. На рентгеновском снимке эта форма периодонтита будет выглядеть, как пламя свечи, не имеющее четких контуров. Отсутствие четких контуров говорит об отсутствии оболочки вокруг очага воспаления.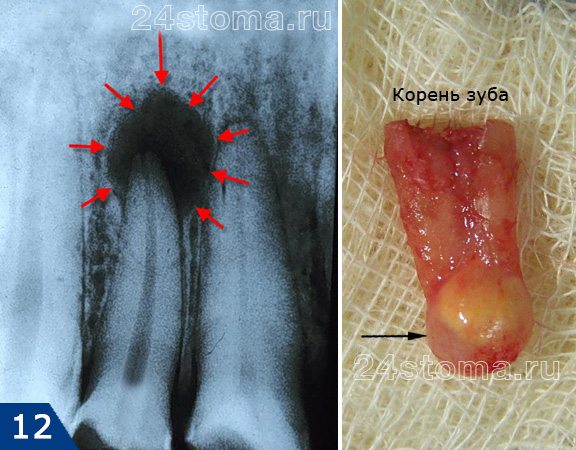 при такой форме периодонтита очаг воспаления на рентгеновском снимке будет выглядеть как интенсивное затемнение с четкими округлыми контурами. Причем, в зависимости от размера очага воспаления гранулематозная форма периодонтита подразделяется еще на 3 формы.
при такой форме периодонтита очаг воспаления на рентгеновском снимке будет выглядеть как интенсивное затемнение с четкими округлыми контурами. Причем, в зависимости от размера очага воспаления гранулематозная форма периодонтита подразделяется еще на 3 формы. 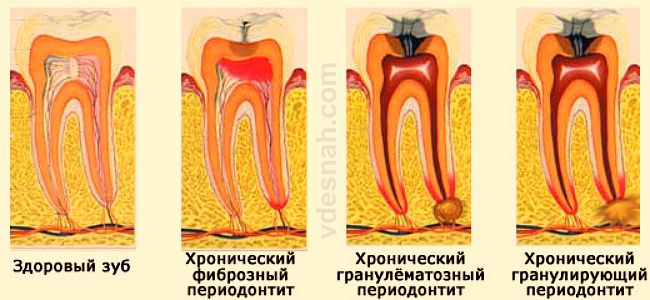 Стадии периодонтита
Стадии периодонтита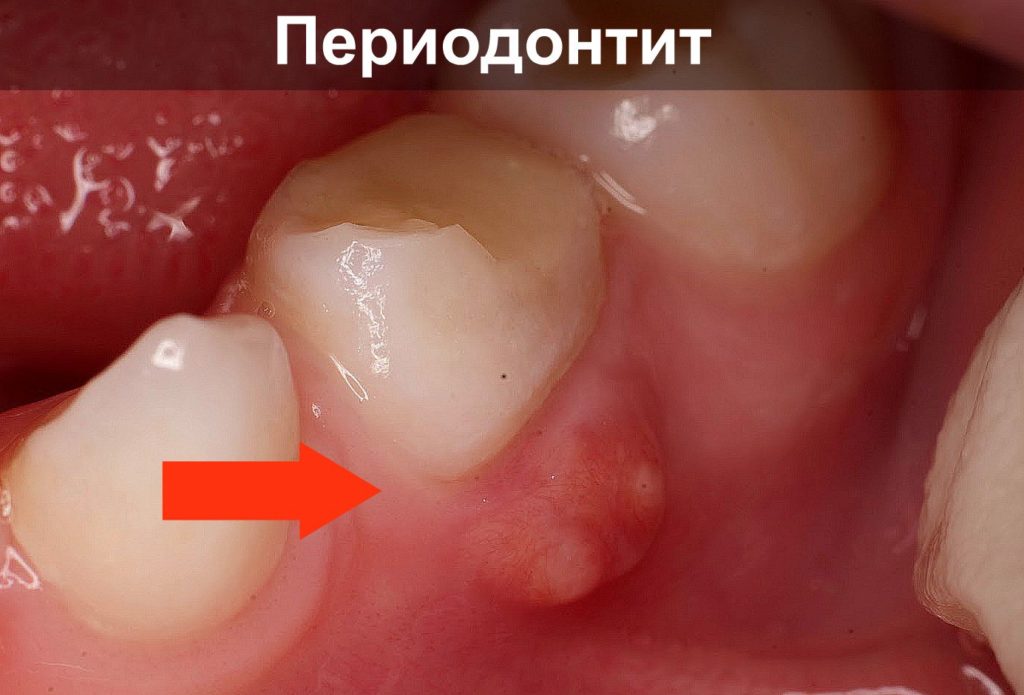 Периодонтит фото
Периодонтит фото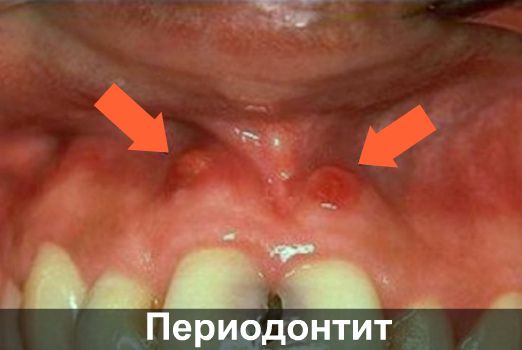 Периодонтит на передних зубах
Периодонтит на передних зубах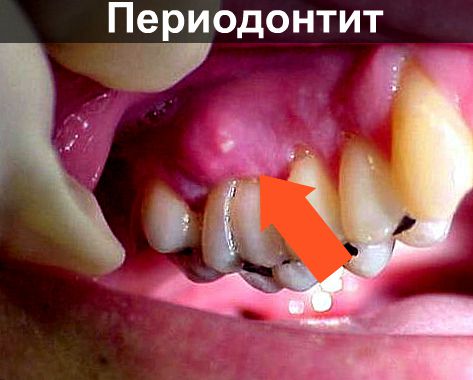 Периодонтит фото
Периодонтит фото