Одонтогенные абсцессы и флегмоны ЧЛО встречаются часто, так как они могут возникнуть при любом заболевании из группы одонтогенной инфекции — периодонтитах, периоститах, остеомиелитах, при ретенции и дистопии зубов, нагноившихся кистах, альвеолитах и др.
Абсцесс — это ограниченное гнойное воспаление мягких тканей.
Флегмона — разлитое гнойно-некротическое воспаление клетчаточных пространств, подкожножировой клетчатки, межфасциальных пространств и других мягких тканей. Различают гнойную, анаэробную или гнилостную флегмоны.
Возбудителем абсцессов и флегмон являются стафилококки, стрептококки, реже синегнойная палочка, кишечная палочка, анаэробы.
Распространение инфекции чаще происходит контактным путем, по протяжению либо с током лимфы.
Началу заболевания часто предшествует острая респираторная инфекция, грипп, ангина, переохлаждение, перегревание, стресс, анемия, удаление зуба, травма и др.
В клинике абсцессов и флегмон различают острую и подострую стадии. Острая стадия характеризуется нарастанием местных признаков воспаления (отек, гиперемия, боль, образование инфильтратов, нарушение функции), выраженными общими реакциями организма в виде лихорадки, повышения температуры, недомогания, головной боли, лейкоцитоза в крови. Если своевременного вскрытия гнойника не происходит (через свищ или хирургическим путем), инфекционно-воспалительный процесс может распространится на соседние анатомические области, в полость черепа, на глубокие клетчаточные пространства шеи, средостение. В связи с этим могут развиться такие осложнения, как тромбоз синусов твердой мозговой оболочки, менингоэнцефалит, медиастинит, вторичный деструктивный остеомиелит челюстей, сепсис.
Лечение заключается в широком вскрытии и дренировании гнойного очага, иногда приходится делать несколько разрезов в ЧЛО, ежедневное промывание гнойной раны растворами антисептиков, пассивную и активную иммунизацию, введение десенсибилизирующей терапии и гормонотерапии, проведение дезинтоксикационной инфузионной терапии. Производится нормализация водно-солевого обмена.
Ежедневно необходимо следить за состоянием раны и общим самочувствием, артериальным давлением, температурой, диурезом, соблюдением личной гигиены. При стихании острых воспалительных проявлений назначают физиотерапевтическое лечение (электрофорез, УВЧ, СВЧ и др.).
Питание таких пациентов должно быть калорийным, щадящим, богатым витаминами.
В настоящее время известно несколько схем классификации флегмон ЧЛО. С точки зрения практической стоматологии целесообразно применять схему Евдокимова, построенную на топографо-анатомических принципах:
- Абсцессы и флегмоны, локализующиеся в области верхней челюсти:
- подглазничной области;
- скуловой области;
- орбитальной области;
- височной ямки;
- подвисочной и крылонёбной ямок.
- Абсцессы и флегмоны, локализующиеся в области нижней челюсти:
- подбородочной области;
- щечной области;
- подчелюстной области;
- окологлоточного пространства;
- крыловидно-челюстного пространства;
- области околоушной слюнной железы и позадичелюстной ямки.
- Абсцессы и флегмоны дна полости рта.
- Абсцессы и флегмоны шеи (поверхностные и глубокие).
Абсцессы и флегмоны подглазничной области
Границы подглазничной области: верхняя — нижний край глазницы, нижняя — альвеолярный отросток верхней челюсти; внутренняя — край грушевидного отверстия; наружная — скулочелюстной шов.
Основные источники и пути инфицирования: очаги инфекции в пародонте 543 | 345 зубов, раны, инфекционно-воспалительные поражения кожи подглазничной области, занесение инфекции при инфицированной анестезии.
Симптомы: сильная пульсирующая боль, отек тканей подглазничной области, век, инфильтрат, определяющийся в области свода преддверия рта, болезненность при пальпации, флюктуация при созревании гнойника.
Абсцессы и флегмоны скуловой области
Границы скуловой области: верхняя — передненижний отдел височной области и нижний край глазницы; нижняя — передне-верхний отдел щечной области; передняя — скулочелюстной шов; задняя — скуловисочный шов.
Основные источники и пути инфицирования: очаги инфекции в пародонте 654 | 456 зубов, раны, инфекционно-воспалительные процессы кожи скуловой области, инфицирование при проведении инфильтрационной анестезии, распространение инфекции из щечной и подглазничной области.
Симптомы: инфильтрация тканей скуловой области, отек век, гиперемия кожи, флюктуация при нагноении, умеренная боль, ограниченное открывание рта, умеренная интоксикация.
Абсцессы и флегмоны глазницы
Границы области: стенки глазницы.
Основные источники и пути инфицирования: очаги инфекции пародонта 543 | 345 зубов, раны, инфекционно-воспалительные поражения кожи и век, распространение инфекции по протяжению из гайморовой пазухи, подглазничной области, скуловой области, подвисочной и крыло-нёбной ямок.
Симптомы: выраженный отек век и коньюктивы; экзофтальм, ограниченное движение глазного яблока, диплопия, частичная или полная слепота, общая реакция в виде лейкоцитоза, повышения температуры, симптомов интоксикации.
Абсцессы и флегмоны щечной области
Границы области: верхняя — нижний край скуловой кости, нижняя — нижний край нижней челюсти, передняя — линия, соединяющая скулочелюстной шов с углом рта, задняя — передний край жевательной мышцы.
В этой области различают поверхностные и глубокие флегмоны и абсцессы (по отношению к щечной мышце).
Основные источники инфицирования: очаги инфекции в периодонте моляров и премоляров обеих челюстей, раны, инфекционно-воспалительные процессы по протяжению из подглазничной, скуловой и околоушно-жевательной областей.
Симптомы: инфильтрация тканей щечной области и век; гиперемия и напряжение кожи над инфильтратом; боль, усиливающаяся при пальпации инфильтрата и открывании рта; флюктуация в центре инфильтрата, общее состояние удовлетворительное, при глубоких флегмонах и абсцессах появляются местные признаки воспаления со стороны полости рта.
Абсцессы и флегмоны подвисочной области
Границы подвисочной ямки: верхняя — подвисочный гребень основной кости, нижняя — щечно-глоточная фасция, передняя — бугор верхней челюсти и скуловой кости, задняя — шиловидный отросток с прикрепляющимися к нему мышцами, наружная — внутренняя поверхность ветви нижней челюсти.
 |
| Рис. Схема локализации флегмон. а — крылонёбной и подвисочной ямок: 1 — головка нижней челюсти; 2 — воспалительный инфильтрат; 3 — медиальная крыловидная мышца; б — височная область: 1 — жевательная мышца; 2 — нижняя челюсть; 3 — скуловая кость; 4 — височная кость; 5 — воспалительный инфильтрат |
Основные источники и пути инфицирования: очаги инфекции в пародонте 87 | 78 зубов, инфицирование во время проводниковой анестезии у бугра верхней челюсти, распространение инфекции по протяжению из крыловидно-челюстного пространства, щечной области.
Симптомы: сильная боль в области инфильтрата, даже в покое, иррадиирующая в соответствующую половину головы, усиливающаяся при открывании рта; местные признаки воспаления выражены неярко из-за глубоко расположенного инфильтрата; отек мягких тканей выше и ниже скуловой дуги; в полости рта инфильтрат расположен в задних отделах свода преддверия рта, болезненный при пальпации; слизистая над ним гиперемирована; выражены симптомы интоксикации.
Абсцессы и флегмоны височной области
Границы височной области: верхняя и задняя — височная линия лобной и теменной кости, нижняя — подвисочный гребень основной кости, внутренняя — височная площадка, образованная лобной, височной, теменной и основной костями, наружная — скуловая дуга.
Различают поверхностные абсцессы и флегмоны, расположенные между кожей и височным апоневрозом, между височным апоневрозом и височной мышцей, и глубокие, находящиеся между височной мышцей и дном височной кости.
Основные источники и пути инфицирования: раны и инфекционно-воспалительные поражения кожи височной области, распространение инфекции из подвисочной ямки, щечной области, околоушно-жевательной области.
Симптомы: при поверхностной локализации гнойного очага появляется выраженный отек мягких тканей височной области, гиперемия кожи, боль, усиливающаяся при пальпации, флюктуация.
При глубоких флегмонах и абсцессах на первый план выходит сильная самопроизвольная боль, воспалительная контрактура челюсти, умеренный отек и гиперемия кожи, выражены симптомы интоксикации.
Абсцессы и флегмоны околоушно-жевательной области
Границы: верхняя — нижний край скуловой кости скуловой дуги, нижняя — нижний край тела нижней челюсти, передняя — передний край жевательной области, задняя — задний край ветки нижней челюсти.
Поверхностные флегмоны и абсцессы расположены между кожей и околоушно-жевательной фасцией и наружной поверхностью ветви нижней челюсти.
Глубокие абсцессы и флегмоны располагаются между жевательной мышцей и наружной поверхностью ветви нижней челюсти.
Основные источники и пути инфицирования: очаги одонтогенной инфекции в области третьих моляров, раны, инфекционно-воспалительные процессы кожи околоушно-жевательной области, распространение инфекции из щечной области, позадичелюстной, подчелюстной, околоушной слюнной железы.
Симптомы: при поверхностных абсцессах и флегмонах резкий отек мягких тканей околоушно-жевательной области, гиперемия кожи над инфильтратом, боль, усиливающаяся при пальпации и открывании рта, флюктуация, умеренная контрактура челюсти. При глубоких флегмонах и абсцессах — интенсивная боль при открывании рта и в покое, выраженная контрактура челюсти, отек мягких тканей умеренный, более выражены общие симптомы воспаления.
Абсцессы и флегмоны позадичелюстной области
Границы области: верхняя — наружный слуховой проход, нижняя — нижний полюс околоушной железы, передняя — задний край ветви нижней челюсти, задняя — сосцевидный отросток височной кости и грудинно-ключично-сосцевидной мышцы, внутренняя — шиловидный отросток височной кости с прикрепленными к нему мышцами; наружная — околоушно-жевательная фасция.
Основные источники и пути инфицирования: раны и инфекционно-воспалительные поражения кожи позадичелюстной области, распространение инфекции из околоушно-жевательной области, подчелюстной, крыловидно-челюстного пространства, околоушной слюнной железы.
Симптомы: боль в позадичелюстной области, усиливающаяся при открывании рта, отек мягких тканей, напряжение и гиперемия кожи над инфильтратом, флюктуация, умеренная контрактура челюстей, общие признаки воспаления.
Абсцессы и флегмоны крыловидно-челюстного пространства
Границы: наружная — внутренняя поверхность ветви нижней челюсти и нижняя — отдел височной мышцы, внутренняя, задняя и нижняя — наружная поверхность медиальной крыловидной мышцы, верхняя — наружная крыловидная мышца, передняя — щечно-глоточный шов.
Основные источники и пути инфицирования: очаги инфекции пародонта третьих моляров нижней челюсти, инфицирование во время проводниковой анестезии нижнелуночкового нерва, распространение инфекции с нёбных миндалин.
Симптомы: ограниченное открывание рта, боль в горле, усиливающаяся при глотании, при глубокой пальпации надчелюстной области можно выявить инфильтрат, гиперемия и отек слизистой оболочки полости рта в области крылочелюстной складки, тяжелое асептическое состояние, интоксикация.
Абсцессы и флегмоны окологлоточного пространства
Границы: наружная — медиальная крыловидная мышца, внутренняя — боковая стенка глотки и мышца, поднимающая и натягивающая мягкое нёбо, передняя — межкрыловидная фасция, задняя — боковые фациальные отроги, идущие от предпозвоночной фасции к стенке глотки, нижняя — подчелюстная слюнная железа.
 |
| Рис. Схема локализации окологлоточного пространства: а — фронтальная плоскость: 1 — жевательная мышца; 2— медиальная крыловидная мышца; 3 — латеральная крыловидная мышца; 4 — височная мышца; 5 — воспалительный инфильтрат; 6 — нижняя челюсть; 7 — боковая стенка глотки; б — горизонтальная плоскость: 1 — жевательная мышца; 2 — медиальная крыловидная мышца; 3 — околоушная железа; 4 — глоточно-предпозвоночная фасция; 5 — воспалительный инфильтрат; 6 — нижняя челюсть; 7 — шилодиафрагма; 8 — нёбная миндалина; 9 — внутренняя сонная артерия; 10 — внутренняя яремная вена; 11 — задний отдел окологлоточного пространства |
Основные источники и пути инфицирования: раны, инфекционно-воспалительные процессы слизистой оболочки глотки, распространение инфекции из крыловидно-челюстного пространства, подчелюстной области, подъязычной, околоушно-жевательной и позадичелюстной областей, со стороны нёбных миндалин.
Симптомы: боль в горле при глотании и в покое, затрудненное дыхание, выражен отек мягких тканей подчелюстной области, инфильтрат расположен глубоко, может пальпироваться в области угла нижней челюсти, болезненный, отек боковой стенки ротоглотки, зев асимметричен, общее состояние тяжелое, выражена контрактура нижней челюсти.
Абсцессы и флегмоны подъязычной области
Границы: верхняя — слизистая оболочка дна полости рта, нижняя — челюстно-подъязычная мышца, наружная — внутренняя поверхность тела нижней челюсти, внутренняя — подбородочно-язычная и подбородочно-подъязычная мышца.
Основные источники и пути инфицирования: очаги инфекции в пародонте зубов нижней челюсти, чаще в области премоляров и моляров, раны и инфекционно-воспалительные поражения слизистой подъязычной области, выводного протока подчелюстной слюнной железы.
Симптомы: боль в подъязычной области, усиливающаяся при глотании, разговоре, движении языка, пальпации. Характерен внешний вид пациента: рот полуоткрыт, вытекает слюна, изо рта исходит гнилостный запах. Открывание рта ограничено. Язык покрыт грязно-серым налетом, приподнят. Слизистая оболочка дна полости рта гиперемирована, отечна. Общее состояние средней тяжести.
Абсцессы и флегмоны подъязычной области
Флегмона дна полости рта. Флегмона дна полости рта — это разлитое гнойное воспаление тканей, расположенных выше и ниже мышечной диафрагмы дна полости рта (подъязычной и подчелюстной областей).
 |  |
| Рис. Схема локализации флегмон подчелюстного пространства: 1 — челюстно-подъязычная мышца; 2 — двубрюшная мышца; 3 — воспалительный инфильтрат | Рис. Схема локализации флегмон дна полости рта и подбородочного пространства |
Основные источники и пути инфицирования: очаги инфекции в пародонте зубов нижней челюсти, раны, инфекционно-воспалительные поражения слизистой оболочки дна полости, кожи подбородочной области и подчелюстной области, позадичелюстного и окологлоточного пространства.
Симптомы: боль, усиливающаяся при глотании, разговоре, пальпации инфильтрата, затрудненное дыхание, вплоть до асфиксии, вынужденное положение пациента (он сидит, наклонив голову вперед, страдальческий вид, рот полуоткрыт, из него вытекает слюна, речь невнятная, изо рта исходит неприятный запах); инфильтрат разлитой, кожа над ним гиперемирована, напряжена, определяется флюктуация; ткани подчелюстной области отечны, зык приподнят, отечен, с серым налетом; слизистая дна полости рта гиперемирована. Общее состояние тяжелое, выражены симптомы интоксикации.
Абсцессы и флегмоны основания языка
Границы основания языка: верхняя — собственные мышцы языка, нижняя—челюстно-подъязычная мышца, наружная — подбородочно-подъязычная мышца, наружная — подбородочно-подъязычная мышцы правой и левой стороны.
Основные источники и пути инфицирования: очаги одонтогенной инфекции и в пародонте зубов нижней челюсти, раны и инфекционно-воспалительные поражения слизистой оболочки языка и дна полости рта, распространение инфекции из смежных областей.
Симптомы: боль сильная в области основания языка, усиливающаяся при глотании, разговоре, при пальпации; рот полуоткрыт, из него вытекает слюна, изо рта исходит зловонный запах; язык приподнят, отечен, с трудом перемещается в полости рта; речь и дыхание затруднены, инфильтрат располагается ближе к подъязычной кости, кожа над ним не изменена; общее состояние тяжелое, выражены симптомы интоксикации.
Гнилостно-некротическая флегмона дна полости рта (ангина Женсуля—Людвига)
Заболевание встречается редко. Возбудителем является анаэробная инфекция в симбиозе с кишечной палочкой, стрептококками и др.
Заболевание характеризуется острым началом и тяжелой интоксикацией пациента, сопровождающееся быстро нарастающим отеком мягких тканей, который распространяется на верхние дыхательные пути и приводит к асфиксии. Температура тела повышена до 40-41°С, пульс 130-140 ударов в минуту, может развиться шок. В течение первых трех дней кожные покровы лица и шеи бледные, с землянистым оттенком, затем появляются характерные пятна бронзовой окраски. Инфильтрат болезненный и не имеет четких границ. В тканях развивается некроз, гноя нет. Общее состояние резко и прогрессивно ухудшается, развивается сепсис. Смерть пациента может наступить в результате интоксикации и гипоксии на фоне нарастающей сердечно-сосудистой недостаточности. Лечение комплексное — в условиях стационара.
Зубной врач должен уметь диагностировать абсцесс или флегмону, определить топографию локализации воспалительного процесса, оценить состояние пациента, выявить сопутствующие заболевания, своевременно направить пациента в гнойно-септическое отделение стационара. Предварительно зубной врач может провести общее лечение — назначить сердечные, десенсибилизирующие препараты, противовоспалительные препараты, анальгетики. При обтурации верхних дыхательных путей и нарастающем удушье зубной врач должен помочь стоматологу в проведении трахеотомии.
Зубной врач может принимать участие в лечении пациента в послеоперационном периоде в условиях поликлиники: орошение раны антисептиками, наложение лечебных повязок, проведение гигиенических мероприятий, проведение санации полости рта, профилактических мероприятий, санитарно-просветительской работы.
«Практическое руководство по хирургической стоматологии»
А.В. Вязьмитина
источник
Абсцесс полости рта – острое воспалительное заболевание ротовой полости, которое характеризуется очаговым скоплением гноя в тканях. При абсцессе полости рта наблюдается ограниченное уплотнение и набухание слизистой оболочки, болезненное при прикосновении, которое сопровождается ухудшением общего самочувствия и повышением температуры тела. Диагностируется абсцесс полости рта врачом-стоматологом во время осмотра на основании оценки состояния тканей. Лечение абсцесса полости рта включает в себя хирургическую операцию – вскрытие гнойника, а также проведение медикаментозной противовоспалительной терапии.
Абсцесс полости рта представляет собой локальное гнойное воспаление тканей десны, языка, нёба или щеки. Это заболевание входит в число наиболее распространенных проблем хирургической стоматологии и проявляется вне зависимости от возраста и пола пациента. Чаще всего абсцесс полости рта возникает в результате осложненной зубочелюстной патологии, но его развитие также возможно вследствие нарушения целостности слизистой оболочки или при общих инфекционных болезнях. В случае отсутствия своевременной и правильной терапии абсцесс полости рта может перетекать в хроническую форму, а также вызывать тяжелые осложнения, такие как флегмона и сепсис. Поэтому заниматься самолечением при абсцессе полости рта категорически запрещено. Чтобы не допустить последствий необходимо при первых симптомах заболевания срочно обратиться к специалисту.
Наиболее часто абсцесс полости рта возникает как осложнение стоматологических патологий, например, пародонтита или запущенного пародонтоза. Эти заболевания характеризуются разрушением зубодесневых соединений и образованием так называемых пародонтальных карманов, в которых происходит интенсивное размножение патогенных микроорганизмов, вызывающих воспалительный процесс.
Абсцесс полости рта может формироваться в результате занесения инфекции в ранку при нарушении целостности слизистой оболочки, например, иглой шприца при анестезии или в случае механической травмы. Причиной, провоцирующей развитие патологии, могут служить фурункулы в области лица, стрептококковые и стафилококковые ангины. Замечено, что абсцессы полости рта нередко возникают на фоне гриппа или других общих инфекционных болезней, ослабляющих иммунитет.
В большинстве случаев абсцесс полости рта бывает вызван инфекцией включающей более 3-5 микроорганизмов. Наиболее частыми этиологическими агентами выступают стафилококки, стрептококки и грамотрицательная анаэробная флора (Eikenella corrodens, Porphyromonas gingivalis, Enterobacteriaceae spp. и др.).
В зависимости от локализации различают несколько видов абсцессов полости рта:
- Абсцесс десны появляется рядом с определенным зубом. Это наиболее распространенная разновидность абсцесса. При отсутствии правильного лечения может перетекать в разлитое воспаление или в хроническую форму, которая характеризуется периодическими обострениями, истечением гноя из образовавшегося свища, дурным запахом из ротовой полости и интоксикацией организма.
- Абсцесс дна полости рта располагается под языком, вызывает сильную боль во время разговора и приема пищи. При самопроизвольном вскрытии затекание гноя может вызывать вторичные очаги воспаления в области глотки и шеи.
- Абсцесс нёба чаще всего возникает вследствие периодонтита зубов верхней челюсти. Грозит переходом инфекции на соседние ткани нёба и перитонзиллярной области, а также развитием остеомиелита нёбной пластинки.
- Абсцесс щеки в зависимости от глубины поражения может локализоваться как внутри — на стороне слизистой оболочки, так и выходить на внешнюю поверхность щеки. Абсцесс данной локализации крайне опасен ввиду возможного распространения на близлежащие ткани лица.
- Абсцесс языка характеризуется распуханием языка, затруднением приема пищи, разговора и даже дыхания. Такой вид абсцесса является самым опасным, при развитии первых симптомов необходима срочная госпитализация.
Формирование абсцесса полости рта, как правило, происходит довольно быстро. Вначале могут появляться болевые ощущения, напоминающие симптомы периодонтита – боль локализуется в области конкретного зуба и усиливается при надкусывании. Вскоре после этого в месте развития патологического процесса возникает болезненная и плотная на ощупь припухлость. Внешне она представляет собой округлое образование на десне, которое в некоторых случаях может достигать величины грецкого ореха.
Абсцесс языка развивается стремительно – в толще органа появляется быстро нарастающая боль, он быстро увеличивается в объеме; пациент испытывает затруднения с процессами жевания и глотания, а в тяжелых случаях возникает удушье. При локализации воспаления под слизистой мягких тканей полости рта, а также ближе к поверхности кожи (лица или подчелюстной области), при осмотре можно наблюдать покраснение и опухоль в месте очага инфекции. Кроме того, любой абсцесс полости рта, как правило, протекает на фоне ухудшения общего самочувствия, повышения температуры тела, нарушений сна и аппетита.
Прогрессирование патологии может приводить к прорыву гнойника. Выход гноя приносит пациенту значительное облегчение: уменьшается боль, спадает опухоль, снижается температура, улучшается общее самочувствие, однако это не должно являться поводом для успокоения. Опасность состоит в том, что воспалительный процесс может продолжаться, перетекать в хроническую форму и распространяться на близлежащие ткани. Абсцесс полости рта грозит многими тяжелыми последствиями, например, потерей одного или нескольких зубов, развитием флегмоны и сепсиса. Для того чтобы избежать осложнений, необходимо как можно скорее обратиться к врачу, который назначит правильное лечение.
Абсцесс полости рта диагностируется специалистом на основании визуальной оценки состояния слизистой оболочки во время стоматологического осмотра. Совершенно недопустимо ожидание самопроизвольного вскрытия абсцесса полости рта или самостоятельное применение антибактериальных средств. Для облегчения симптомов до обращения к доктору можно использовать обезболивающие препараты и полоскать ротовую полость теплыми растворами антисептиков.
Лечится абсцесс полости рта исключительно путем хирургического вмешательства. В целях устранения очага инфекции и недопущения распространения воспалительного процесса хирургом-стоматологом производится вскрытие гнойника, дренирование и антисептическая обработка полости. Наложение швов после такой операции обычно не требуется, так как размер надреза невелик. После удаления гноя, как правило, у пациента наблюдается улучшение самочувствия, боль стихает, спадает опухоль, восстанавливаются нормальные очертания лица, но если абсцесс полости рта успел развиться значительно, то окончательное выздоровление может несколько затянуться.
В послеоперационном периоде назначаются антибиотики, антигистаминные средства, иммуностимуляторы и витаминно-минеральные комплексы. В некоторых случаях для скорейшего излечения используются физиотерапевтические процедуры, например, флюктуоризация или УВЧ-терапия. Также после операции рекомендуется избегать твердой пищи и придерживаться полноценного питания.
В целом успешность лечения абсцессов полости рта зависит от своевременности обращения к врачу и общего состояния организма пациента. Очень важно начать лечебные мероприятия как можно раньше — в этом случае прогноз, как правило, благоприятный. Если хирургическая операция проведена вовремя и отсутствуют осложнения, абсцесс полости рта полностью излечивается в течение 1–2 недель.
Для профилактики абсцесса полости рта необходимо соблюдать правила гигиены, избегать травм слизистой оболочки, а также при наличии заболеваний пародонта своевременно проводить их лечение.
источник
Флегмоны и абсцессы челюстно-лицевой области – это один из самых частых диагнозов в хирургической стоматологии. В последнее десятилетие отмечается рост заболеваемости именно этими недугами, которые протекают в тяжелой форме и иногда заканчиваются опасными для жизни состояниями (сепсис, медиастенит и тромбоз сосудов головы).
Абсцессы и флегмоны челюстно-лицевой области представляют собой ограниченный или разлитой гнойный процесс. Они, преимущественно, локализируются в одной или в нескольких анатомических областях.
При этом для флегмоны более характерно бурное течение. По статистике абсцесс встречается в четыре раза чаще, чем разлитое воспалительно-гнойное поражение.
Абсцесс и флегмона челюстно-лицевой области делятся на несколько категорий в зависимости от расположения патологического процесса, клинической картины и источника инфекции.
Хирурги-стоматологи выделяют следующие формы флегмон и абсцессов:
- одонтогенные – этиология заболевания заключается в распространении патологических микроорганизмов из больного корня зуба;
- интраоссальные как последствия нагноения кист, гайморита, периостита и остеомиелита;
- гингивальные – гнойный процесс берет начало в воспаленных деснах и мягких околозубных тканях;
- муко-стоматологенные в виде трансформации стоматитов и воспалений языка;
- саливаторные, гнойно-воспалительное повреждение слюнных желез;
В клинической практике врачи-стоматологи часто используют деление на одонтогенные и неодонтогенные патологии.
По принципу локализации отека специалисты идентифицируют следующие заболевания:
- гнойное поражение в области верхней челюсти (глазная, скуловая, височная часть лица и зона твердого и мягкого неба);
- нижнечелюстные гнойники (подбородочный, жевательный, щечной, околоушной и крылонебный участок лица);
- абсцессы и флегмоны дна полости рта;
По тяжести клинического течения гнойные поражения бывают:
- легкой степени, гнойник располагается в одной анатомической зоне;
- средней степени, флегмона захватывает несколько частей лица;
- тяжелая степень, заболевание проявляется значительным отеком мягких тканей шеи, дна полости рта или половины лицевых тканей.
Большинство гнойных поражений челюстно-лицевой области носят одонтогенный характер. Это означает, что заболевание формируется из-за распространения инфекции из воспаленного корня или пародонта. В таких случаях стрептококки и стафилококки из первичного очага через лимфатические сосуды проникают в глубокие слои мягких тканей лица.
Огромное значение в развитии гнойного процесса имеет состояние иммунитета. Снижение защитных способностей организма является мощным предрасполагающим фактором нагноения тканей.
На начальных стадиях абсцессы, флегмоны, прилежащие к нижней челюсти, проявляются уплотнением и прогрессирующим отеком мягких тканей лица. Кожные покровы над гнойным очагом часто гиперемированы. Ключевым симптомом нагноения служит флюктуация – ощущение наличия жидкости в замкнутом пространстве.
Течение флегмон сопровождаются общей интоксикацией, при которой пациент предъявляет следующие жалобы:
- недомогание и чувство хронической усталости;
- увеличение температуры тела;
- быструю утомляемость и боль в суставах.
Абсцессы, как правило, не вызывают подобной симптоматики вследствие ограниченности патологического процесса.
Абсцесс, флегмона челюстно-лицевой области у детей характеризируется острым и тяжелым течением заболевания. Разлитое гнойное поражение мягких тканей формируется в результате несовершенства детской иммунной системы.
Установление диагноза при острых одонтогенных инфекциях включает проведение следующих мероприятий:
- Сбор анамнеза болезни. Врач выясняет жалобы пациента и общее состояние больного.
- Внешний осмотр челюстно-лицевой области и пальпация региональных лимфатических узлов. Большинство воспалительно-гнойных процессов вызывают увеличение и болезненность лимфоузлов.
- Инструментальный осмотр ротовой полости, во время которого врач обнаруживает хронические очаги одонтогенной инфекции.
- Рентгенография в прямой и боковой проекции.
- Лабораторный анализ крови, в котором наблюдается увеличение показателей СОЕ, лейкоцитов и уменьшение концентрации эритроцитов и гемоглобина.
Каждый врач, приступая к лечению одонтогенного процесса в челюстно-лицевой области, руководствуется в своих действиях следующими принципами:
- Зуб, ставший причиной развития флегмоны, удаляется.
- Своевременная диагностика очень важна из-за особенностей данной области, откуда инфекция может распространиться, вызывая тяжелейшие последствия (в частности, медиастинит)
- Необходимо ликвидировать распространение инфекции, то есть своевременно провести вскрытие очага и ликвидировать воспалительный экссудат, снять напряжение тканей.
- От качества эвакуации всех продуктов распада из раны зависит скорость стихания воспаления, то есть необходима тщательная послеоперационная обработка раны.
- Комплексное лечение патологии с использованием всех средств и методов, доступных в данном лечебном учреждении.
- Содружественное ведение пациента с коллегами из других областей, вовремя назначение консультаций всех специалистов при сочетанных поражениях.
- Часто происходят видимые внешние изменения, не всегда приятные пациенту, что особенно болезненно переносится именно в зоне лица. Поэтому есть острая необходимость организации работы с пациентами медицинского психолога уже на ранних этапах после операции, особенно если есть значимый видимый дефект.
- Правильное этапное лечение, организация медицинской реабилитации, направление в соответствующее отделение с полной информацией о пациенте.
- Полное информирование родственников и пациента о нарушении значимых функций ЧЛО, если таковые имеются.
- По выходу из стационара пациент должен иметь четкие дальнейшие рекомендации, особенно при необходимости продолжить лечение амбулаторно.
Хирургическое лечение при флегмоне ЧЛО проводится в специализированном стационаре, где имеется все необходимое оборудование, инструментарий, квалифицированные врачи и другой медицинский персонал, операционные, палата интенсивной терапии. В стационаре можно качественно провести саму операцию и организовать грамотное ведение пациента после операции, его комплексное лечение.
Операцию проводят под местной или общей анестезией. Выбор вида анестезии определяется:
- степенью самого воспаления;
- распространенностью процесса;
- общим состоянием больного;
- плановая ли операция или экстренная;
- наличием противопоказаний к общему наркозу.
Все оперативные вмешательства при этой патологии условно можно разделить на две большие группы: при флегмоне нижней челюсти или при флегмоне верхней челюсти, однако более удобно описывать флегмону соответствующей зоны, на которые принято делить данную область. В зависимости от особенностей расположения очага, наличия подкожной клетчатки, иннервации и кровоснабжения даже разрезы в ходе операций по поводу вскрытия будут своеобразны, везде по определенной линии.
Протяженность разрезов кожи и слизистой оболочки при вскрытии воспалительного очага определяется его размерами. Слизистую, кожу и подлежащие ткани, вплоть до фасции, разрезают скальпелем или электроскальпелем, далее ткани расслаивают, обращаясь с ними максимально щадяще. При гнилостно-некротических поражениях приходится проводить иссечение погибших тканей, то есть некрэктомию.
Затем организуется дренирование раны одним из возможных для этого способов:
- введение в рану различных приспособлений для дренирования (специальные трубочки из полиэтилена, резиновые полоски и др.);
- промывание раны или диализ, который уменьшает интоксикацию, нормализует показатели крови, ускоряет образование грануляций;
- катетеризация раны — с помощью введенного через дополнительный разрез-прокол катетера, к которому возможно подсоединение вакуума.
Если нет необходимости в пребывании в палате интенсивной терапии, после операции пациента переводят в обычную палату. В дальнейшем больному делают перевязки, минимум один раз в сутки или по мере необходимости, строго руководствуясь инструкциями врача. Очищение раны после операции происходит одновременно с процессом ее грануляции.
По мере стихания в связи с этим острых явлений пациенты начинают кушать, спать. Облегчаются боли, температура снижается до субфебрильной, прекращается отделяемое из раны. Как раз в этот период больному для ускорения и улучшения заживления раны накладывают первично-отсроченные и вторичные швы.
Пациента выписывают из стационара после нормализации температуры тела, показателей крови, возможно более полного восстановления основных функций ЧЛ области. Даются все необходимые рекомендации на последующие этапы лечения, назначают комплекс ЛФК на дом.
Для лечения пациентов с флегмонами ЧЛО используются следующие основные средства:
- Противовоспалительные средства (НПВП)
- Антибиотики (широкого спектра действия, а также влияющие преимущественно на гноеродную флору).
- Гипосенсибилизирующие препараты (супрастин, тавегил, фенкарол, цетрин).
- Средства для дезинтоксикационной терапии (физиологический раствор, реополиглюкин, гемодез).
- Витамины (витамины группы В, витамин С, никотиновая кислота).
- Адаптогены, общеукрепляющие средства (родиола розовая, женьшень, элеутерококк, аралия, золототысячник, лимонник, облепиха, имбирь и др.).
- Стрептококковый анатоксин.
- Средства для нормализации иммунитета (Т-активин, тимолин, интерфероны).
В условиях современности ограничением к использованию того или иного препарата зачастую является в том числе и его цена, поэтому так важно обратиться за специализированной помощью, а не выбирать себе лекарства в аптеке по собственному разумению.
Врач в стационаре подберет необходимые лекарства чтобы вылечить, а не временно приостановить болезнь. Самолечение в случае гнойного воспаления может иметь самые плачевные последствия, вплоть до развития септического заражения крови.
Особо хочется отметить такой метод, как введение стафилококкового анатоксина, который является достаточно эффективным и имеет многие преимущества. Так как основное число больных с флегмонами — экстренное, им вводят анатоксин как средство экспресс-иммунизации троекратно: в день поступления, на 3-й день, а также на 6-7-й день в возрастающей дозе — 0,3 мл, затем 0,8 мл и 1 мл соответственно.
Физиотерапевтическое лечение назначается пациенту на нескольких этапах лечения, а именно:
- в ранний период после операции — для ускорения эвакуации экссудата и грануляции раны, для снижения симптомов интоксикации (УВЧ-терапия, ультразвук, СМВ-терапия, лазерное облучение местное, внутривенное лазерное облучение крови, УФО);
- в более поздние сроки — для ускорения заживления раны, для общего укрепления организма (лазерное облучение местное, внутривенное лазерное облучение крови, УФО, КВЧ-терапия);
- на этапе восстановительного лечения — для полного выздоровления пациента (ультразвук, лазерное облучение, водо- и теплолечение, гипербарическая оксигенация, аэроионотерапия, магнитотерапия).
Гнойные поражения челюстно-лицевой области могут осложняться такими патологиями:
- Сепсис – это тяжелое состояние организма, которое вызвано проникновением бактериальной инфекции в кровеносную систему. Лечение такого осложнения сложное из-за развития устойчивости организма к антибиотикотерапии. Сепсис часто выступает причиной летальных исходов.
- Медиастенит в виде гнойного воспаление клетчатки средостения, где находятся сердце, легкие и бронхи.
- Менингит. Воспалительное поражение мозговых оболочек развивается в результате распространения гнойной инфекции по лимфатическим и кровеносным сосудам головы.
Прогноз одонтогенных абсцессов и флегмон, как правило, благоприятный. Позитивный результат лечения наблюдается при своевременном указании полноценной хирургической помощи. В таких случаях пациент подлежит госпитализации в специализированный медицинский стационар.
Летальные исходы при гнойном поражении мягких тканей челюстно-лицевой области связаны с поздней обращаемостью больного и системным угнетением его иммунитета.
Профилактика заболевания достигается такими способами:
- санация ротовой полости, во время которой врач-стоматолог осуществляет лечение всех кариозных, пульпитных и периодонтитных зубов;
- строгое соблюдение пациентов правил личной гигиены и регулярная чистка зубов;
- прохождение регулярных профилактических осмотров у стоматолога, с периодичностью не менее двух раз в год;
- своевременное обращение к врачу при обнаружении симптомов стоматологических заболеваний.
Каждый человек должен помнить, что цена профилактики намного ниже стоимости лечения. А в некоторых случаях санация ротовой полости может предупредить развитие тяжелых осложнений, которые сопровождаются высокой смертностью пациентов.
источник
Эта болезнь является тяжёлым исходом воспалительных явлений, протекающих в полости рта. Возникает она не у всех пациентов, так как этому способствуют определённые факторы. Но её развитие всегда представляет серьезную опасность для здоровья человека.
Это гнойная некротизация мягких тканей, которая не имеет чётких границ. В отличие от абсцесса, имеет тенденцию к затрагиванию соседних межклеточных пространств. Она может возникать в любом месте человеческого тела. Но область головы и шеи является самой опасной, из-за наличия большого количества кровеносных сосудов, по которым инфекция может распространиться в головной мозг.
В 99 % случаев это заболевание развивается из-за проблем с зубами. Как показывает практика, оно всегда является следствием не леченного кариеса. Однако гнойное расплавление развивается не сразу. Этому должны предшествовать другие патологии, такие как, воспаление пульпы, периодонта, развитие радикулярной кисты, либо остеомиелита. Обязательным элементом, приводящим к инфекции, всегда должен быть источник с микробным обсеменением.
Не всегда гнойно-воспалительные процессы могут привести к распространению инфекции. Огромное значение играет иммунитет организма человека. При его снижении патогенные микробы в гнойном очаге могут привести к некротизации близлежащих тканей. Область головы и шеи богата клетчаточными пространствами, которые плавно переходят друг в друга. Поэтому гной свободно может переместиться с области нижней челюсти вниз по шее.
Расплавлению могут подвергаться:
- Подкожно-жировая клетчатка;
- Клетчатка межмышечного пространства;
- Межфасциальная клетчатка;
- Лимфатические узлы;
Но есть и другой фактор – это инфицированная рана, которая могла быть следствием травм. Развитие гнойного процесса очень редко наблюдается в этом случае, но при сниженном иммунитете имеет место быть. Поэтому всякая рана должна подвергаться антисептической обработке.
Причиной развития подобного рода заболеваний всегда является проблема зубного характера. Любая патология органов жевания может привести к такому исходу.
Проблемы могут возникать на следующих этапах:
- До прорезывания зуба;
- В момент, когда он уже находится в ряду;
- После его удаления.
Самая распространённая причина возникновения этого заболевания – нелеченный кариес. Патологический процесс в твёрдых тканях, пройдя определённые стадии развития заболеваний (пульпит -> периодонтит), может привести к развитию радикулярной кисты. При снижении иммунитета она может нагнаиваться, и тогда содержимое, окружённое капсулой, имеет возможность выйти за её пределы.
Зубы мудрости также могут вызвать проблемы, так как они самые поздние и им может не хватать места в ряду. Появившись хотя бы наполовину, они становятся уязвимы для кариозного процесса. Под десневым капюшоном, который находится над бугорками, начинает скапливаться пища. Затем к этому субстрату присоединяются кариесогенные микроорганизмы, которые начинают ферментировать остатки еды до органических кислот. В последствие в твёрдых тканях образуется полость. Зуб мудрости анатомически устроен так, что его лечить очень трудно, и, если сохранение нецелесообразно, то его лучше удалить.
Очень редкое явление наблюдается, когда происходит развитие болезни после удаления зуба. Этому могут способствовать следующие причины:
- Часть органа была оставлена в лунке;
- Попадание пищи в незажившую лунку;
- Постоянное травмирование лунки с кровяным сгустком с последующим инфицированием.
Если внутри остался какой-либо элемент зуба, то в большинстве случаев он приведёт к воспалению, так как собственными тканями будет восприниматься как чужеродное тело. К тому же произойдёт активация местного иммунитета, который будет активно вырабатывать лимфоциты. При присоединении патогенной микрофлоры такое явление может распространяться на близлежащие ткани. Поэтому удалять всё, что осталось в лунке после экстракции зуба обязательно.
По началу, человек предъявляет жалобы на припухлость в области удаленного зуба и болезненное открывание рта. На протяжении болезни одутловатость лица становится всё больше. Затем, с каждым днём общее состояние человека начинает ухудшаться. Повышается температура, а в анализах меняются кровяные показатели, которые начинают свидетельствовать о воспалительном процессе, протекающем в организме.
Флегмона рта является разлитым гнойным расплавление подкожной клетчатки, расположенной между мышцами, которые составляют дно ротовой полости. Поражаться могут либо одна сторона, либо обе. Выражается это заболевание в тяжелой клинической симптоматике.
Внешне у пациента наблюдается нарушение конфигурации лица и его ассиметричность за счёт отёка. Расположенные рядом подчелюстная и подподбородочная области также имеют воспалительную припухлость. Кожа над гнойным инфильтратом гиперемирована, в складку не собирается. Близлежащие лимфатические узлы увеличены.
Пациенты предъявляют жалобы на увеличение слюноотделения, затрудненное движение языка и нижней челюсти из-за болевого синдрома. Язык из-за отека не помещается в полости рта, поэтому слегка высунут наружу. На его поверхности отмечаются отпечатки от зубов. Со стороны кажется, что человек испытывает жажду.
Язык и зубы обложены налётом, так как состояние пациента не позволяет проводить полноценную гигиену полости рта. Состав слюны также меняется, она становится мутной и вязкой. Температура тела колеблется от фебрильной до пиретической. Наблюдается угнетённое или наоборот возбуждённое поведение. Общее состояние организма характеризуется, как тяжелое.
Очагами микробного обсеменения являются нижние зубы, а особенно, зуб мудрости. Зубы верхней челюсти анатомически не связаны с областью диафрагмы рта, поэтому данное заболевание они вызвать не могут. Инфекция с верхнего зубного ряда будет распространяться только на близлежащие ткани.
Эта патология с виду похожа на предыдущее заболевание, однако главное его отличие состоит в том, что при некрозе мягких тканей отсутствует скопление гноя. Симптомы при ангине Людвига весьма специфичны. Эта болезнь несет в себе огромную опасность, так как при несвоевременном обращении к доктору может развиться сепсис. К счастью, частота встречаемости очень низка.
Специфика ангины Людвига заключается в том, что основном только мышцы являются основной точкой поражения. Околомышечные ткани могут находиться в состоянии воспаления, но основной «удар» на себя принимают именно мышцы. По консистенции они становятся очень плотными, деревянистыми.
При таком заболевании пациенты жалуются на головные боли и высокую температуру. Причем в первые два дня она может не достигать больших показателей. Однако с каждым днём пациенту становится всё хуже. Внешне лицо человека выглядит ассиметрично, подбородок и шея отёчны. Убрать язык внутрь невозможно так, как припухлость не даёт этого сделать. Отмечается гнилостный запах и обильное газообразование из источника инфекции.
Диагностировать патологию можно путём внешнего осмотра и осмотра полости рта. Врач собирает жалобы и подробные сведения о том, что предшествовало заболеванию. Визуально выявляет источник инфекции. Если гнойный процесс располагается в поверхностных слоях, то обычно диагностика не составляет трудностей. Но если гной локализуется в глубоких местах, то необходимо будет сделать дополнительные клинические и лабораторные исследования. А также провести микробиологический посев, для того, чтобы установить микробную флору. Это необходимо для того, чтобы в будущем назначить соответствующие антибактериальные препараты.
Первое место, куда человек приходит с этой болезнью – стоматология. Хоть это проблема зубная, но врач должен направить его в стационар. Так как такими пациентами занимается только челюстно-лицевая хирургия.
Лечение флегмоны дна полости рта сочетает в себе консервативные и хирургические методы. При наличии гноя всегда необходимо вскрывать очаг инфекции, иначе сам собой он не рассосётся. Делать доступ для оттока инфильтрата можно через рот, либо через кожные покровы, здесь хирург исходит из того где инфекция находится ближе.
Наиболее рациональным доступом к гнойному содержимому является наружным разрез по средней линии идущей вниз от нижней челюсти. Он является безопасным и косметичным. Рубец практически остаётся незаметным. Затем в рану вставляется дренаж на несколько дней. А причинный зуб подвергается удалению.
После, в период восстановления, врач обязательно назначает антисептический уход и приём антибиотиков для устранения развития и размножения микроорганизмов. Для того чтобы рана заживала быстрее могут быть назначены также витамины и физиотерапия.
В Москве таким лечением занимаются любые челюстно-лицевые стационары, а также специализированные клиники, каждая из которой имеет свой прайс-лист на проведение такой операции.
Флегмона рта может повлечь за собой различные осложнения. Самым тяжёлым последствием будет развитие сепсиса. Это состояние возникает, когда микробы вместе с кровью распространяются по всему телу, колонизируя внутренние органы. Также гнойный процесс по лимфатическим и кровеносным сосудам может проникать через их стенки, и тогда возможно развитие тромбофлебита лицевых вен. Окружающие ткани тоже не остаются без изменений. Расположение гнойного очага близко к кости может спровоцировать развитие остеомиелита.
Угрожающей ситуацией является развитие кровотечения из-за поражения стенок кровеносных сосудов. Такие осложнения возникают при запущенном процессе и лечению поддаются намного тяжелее. Поэтому, чтобы избежать таких последствий, необходимо сразу же обращаться за помощью.
источник
Флегмона дна полости рта — распространенный гнойно-воспалительный процесс, захватывающий два и более клетчаточных пространства, расположенных выше или ниже диафрагмы дна полости рта (m. mylohyoideus).
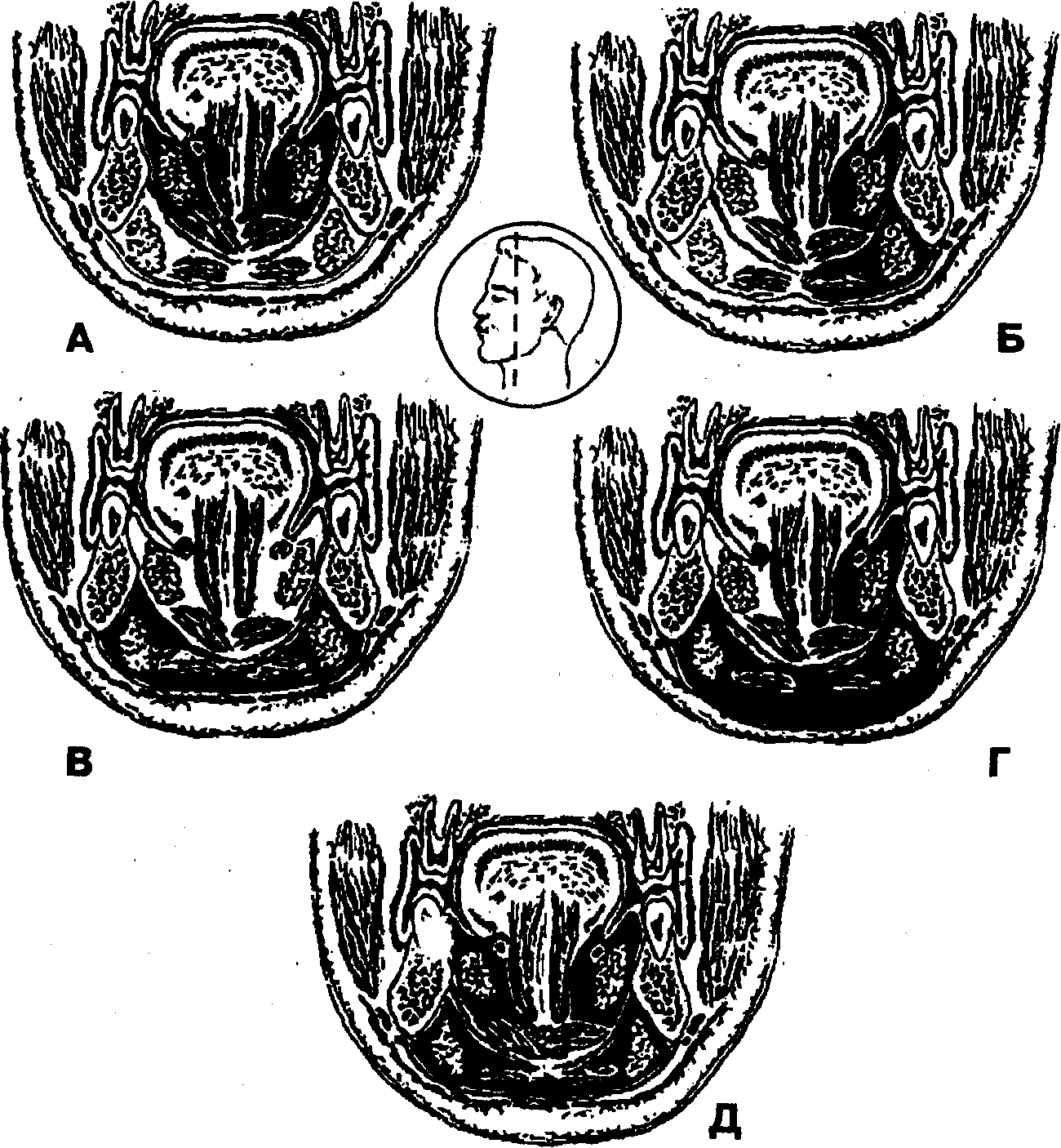
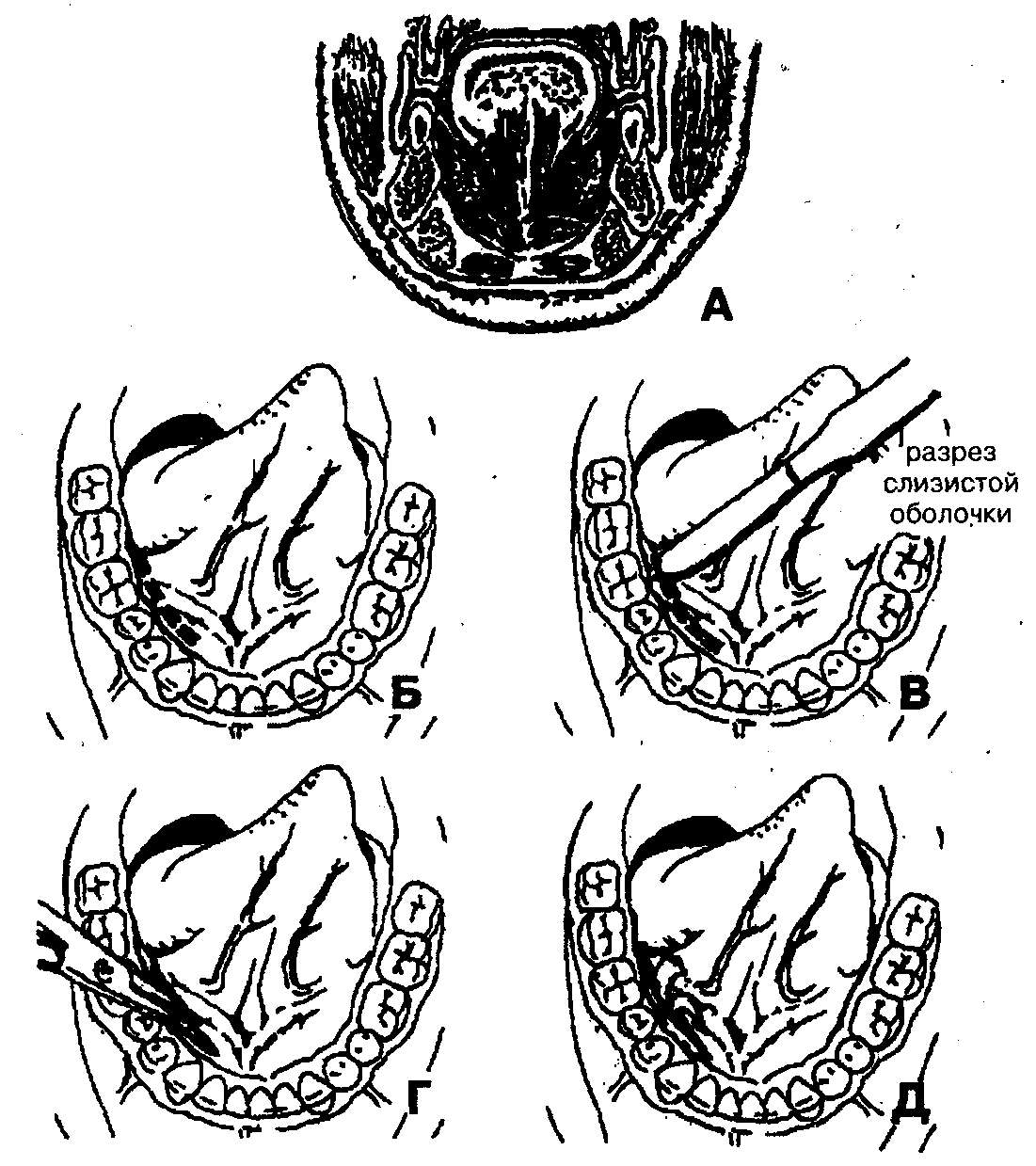
Наличие в области дна полости рта многочисленных межмышечных и межфасциальных щелей, отверстий, через которые проходят протоки слюнных желез, сосуды и нервы, обусловливает сообщение друг с другом всех клетчаточных пространств этой области. Наиболее часто встречаются флегмоны дна полости рта со следующей локализацией инфекционно-воспалительного процесса (рис. 80):
— подъязычное клетчаточное пространство с обеих сторон (часто при этой флегмоне наблюдается распространение инфекционно-воспалительного процесса на клетчаточное пространство корня языка) (рис. 80, А),
— поднижнечелюстное и подъязычное клетчаточные пространства одноименной стороны (рис. 80, Б),
— поднижнечелюстное пространство с обеих сторон (обычно сопровождается распространением инфекционно-воспалительного процесса на подподбородочное клетчаточное пространство) (рис. 80, В),
— подъязычное и поднижнечелюстное клетчаточные пространства с обеих сторон (рис. 80, Г), поражение всех клетчаточных пространств дна полости рта (рис. 80, Д).
Основные источники и пути распространения инфекции
Очаги одонтогенной инфекции в области зубов нижней челюсти, инфекционно-воспалительные поражения и инфицированные раны слизистой оболочки дна полости рта, кожных покровов надподъязычного отдела шеи. Часто встречается лимфогенный путь проникновения инфекции.
Клиническая картина, также как и выбор оперативного доступа при флегмоне дна полости рта определяются локализацией инфекционно-воспалительного процесса.
Флегмона дна полости рта с локализацией гнойно-воспалительного процесса в подъязычной области с обеих сторон
Характерные местные признаки
Жалобы на боль под языком, усиливающуюся при попытке говорить, глотать. Нередко больные отмечают затруднение дыхания. Объективно. Положение больного вынужденное — сидячее — из-за затрудненного дыхания и невозможности проглотить слюну (в связи с чем слюна вытекает изо рта). Резко увеличенные подъязычные валики приподнимают язык, который может не помещаться в полости рта. Слизистая оболочка дна полости рта гиперемирована, покрыта грязно-серым фибринозным налетом. При пальпации определяется инфильтрат, занимающий правую и левую подъязычные области.
Пути дальнейшего распространения инфекции
Клетчаточное пространство корня языка, поднижнечелюстных областей.
Методика операции вскрытия флегмоны дна полости рта с локализацией гнойно-воспалительного процесса в подъязычной области с обеих сторон
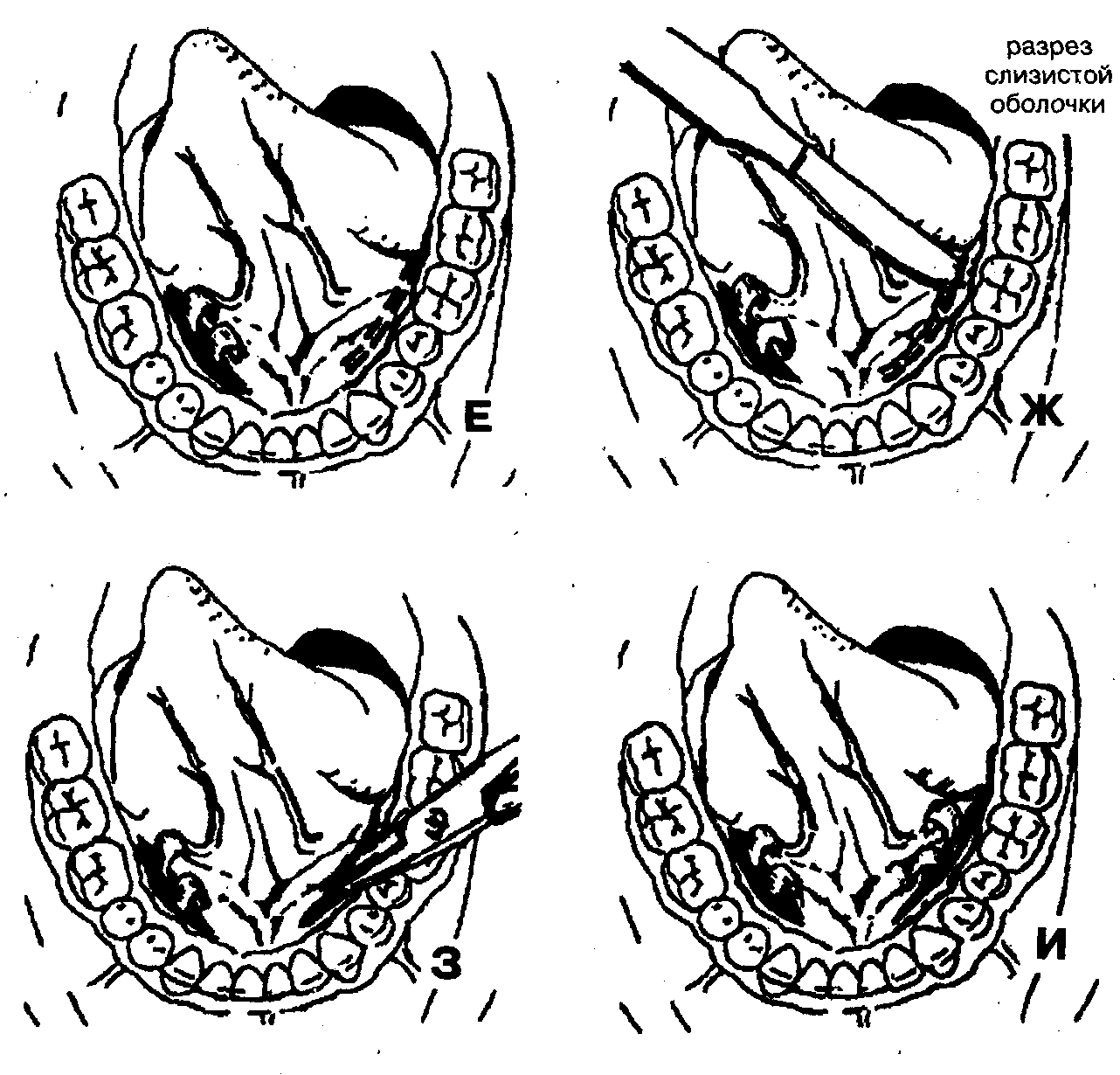
При гнойном процессе данной локализации (рис. 81, А):
— обезболивание — местная инфильтрационная анестезия в сочетании с двухсторонней проводниковой мандибулярной или торусальной анестезией на фоне премедикации.
— разрез слизистой оболочки дна полости рта с одной стороны в промежутке между подъязычной складкой (plica submandibularis) и альвеолярным отростком нижней челюсти параллельно последнему (рис. 81, Б, В).
— разрез слизистой оболочки дна полости рта и вскрытие гнойно-воспалительного очага в подъязычной области с противоположной стороны аналогичным путем (рис. 81, Е, Ж, З).
— введение в подъязычное клетчаточное пространство через операционную рану справа и слева ленточных дренажей из перчаточной резины или поли- этиленовой пленки (рис. 81, Д, И).
Флегмона дна полости рта с локализацией гнойно-воспалительного процесса в поднижнечелюстной и подъязычной областях одноименной стороны
Основные источники и пути проникновения инфекции
Очаги одонтогенной инфекции в областеи зубов нижней челюсти, инфекционно-воспалительные поражения и инфицированные раны слизистой оболочки дна полости рта и кожных покровов поднижнечелюстной области. Вторичное поражение в результате распространения инфекции по протяжению из подъязычной, подподбородочной, околоушно-жевательной областей, из крыловидно-челюстного пространства, а также лимфогенным путем, так как в поднижнечелюстной области расположены лимфатические узлы, являющиеся коллекторами для лимфы, оттекающей от тканей всей челюстно-лицевой зоны.
Характерные местные признаки
Жалобы на боль в горле, в поднижнечелюстной области, усиливающуюся при разговоре, попытке жевания и глотания. Объективно. Асимметрия лица за счет припухлости тканей поднижнечелюстной области. Пальпируется инфильтрат, давление на который вызывает боль. При распространении инфекционно-воспалительного процесса на подкожную клетчатку кожа над инфильтратом гиперемирована, может определяться флюктуация. Рот приоткрыт, язык приподнят, резко увеличена в объеме подъязычная складка (plica sublingualis), слизистая оболочка над ней гиперемирована, покрыта фибринозным .налетом. Гнилостный запах изо рта, слюнотечение (из-за боли нарушено проглатывание слюны). При пальпации определяется инфильтрат, занимающий всю подъязычную область. Давление на него вызывает боль.
Пути дальнейшего распространения инфекции
Поднижнечелюстное и подъязычное пространства противоположной стороны, клетчаточные пространства окологлоточной, подподбородочной областей, в позади-челюстную ямку, в фасциальное влагалище сосудисто-нервного пучка шеи с возможным распространением в средостение.
Методика операции вскрытия флегмоны дна полости рта с локализацией гнойно-воспалительного процесса в поднижнечелюстной и подъязычной областях одно- именной стороны
При гнойном процессе данной локализации (рис. 82, А):
1. Обезболивание — наркоз (ингаляционный); местная инфильтрационная анестезия в сочетании с проводниковой анестезией по Берше-Дубову, В.М. Уварову, А.В. Вишневскому на фоне премедикации.
2. Разрез кожи и подкожной клетчатки по линии, соединяющей центр подбородка с точкой, расположенной на 2 см ниже вершины угла нижней челюсти, длина которого соответствует протяженности воспалительного инфильтрата (рис. 82, Б, В).
3. Отслойка верхнего края раны (кожи с подкожножировой клетчаткой) от подкожной шейной мышцы (m. platysma) и покрывающей ее поверхностной фасции шеи (fascia colli superficialis) с помощью куперовских ножниц или кровоостанавливающего зажима, марлевого тампона до появления в ране края нижней челюсти. При этом вместе с подкожножировой клетчаткой смещается вверх и краевая ветвь лицевого нерва.
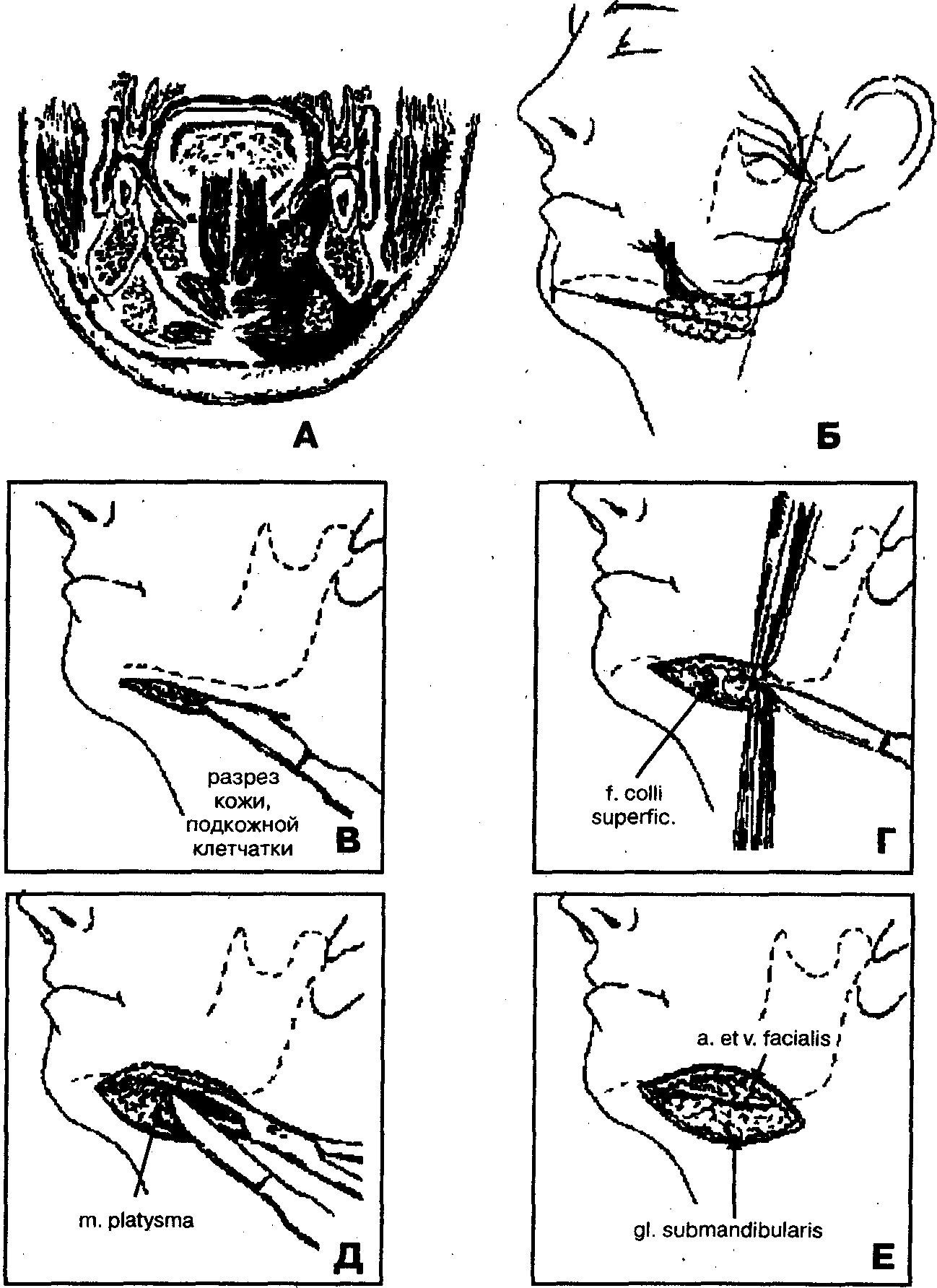
5. Отслойка подкожной мышцы от подлежащих тканей с помощью кровоостанавливающего зажима.
6. Пересечение подкожной мышцы шеи с покрывающей ее поверхностной фасцией шеи над разведенными браншами кровоостанавливающего зажима на всем протяжении кожной раны (рис. 82, Д). Гемостаз.
7. Вскрытие капсулы поднижнечелюстной слюнной железы в области ее верхнего полюса рассечением поверхностного листка собственной фасции шеи (lamina superficialis fasciae colli propriae) (рис. 82, E).
8. Гемостаз с перевязкой и пересечением лицевой вены (v. facialis) и лицевой артерии (a. facialis) (рис. 82, Ж, З).
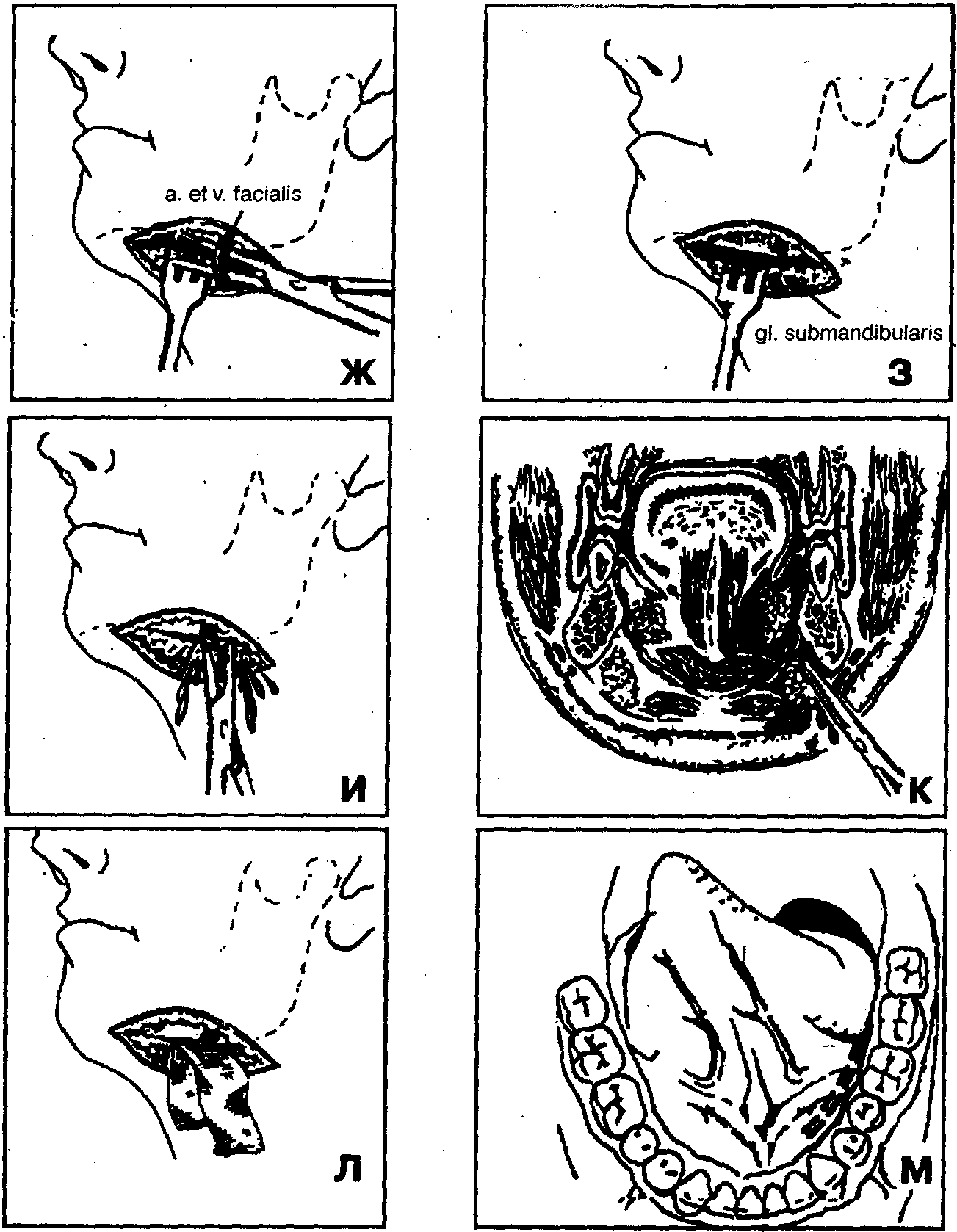
10. Расслоение с помощью кровоостанавливающего зажима волокон подъязычной мышцы (m. mylohyoideus), рассечение их над разведенными браншами кровоостанавливающего зажима для создания широкого сообщения между подъязычным и поднижнечелюстным клетчаточным пространствами. Ревизия подъязычной области путем расслойки клетчатки кровоостанавливающим зажимом по направлению к центру воспалительного инфильтрата, вскрытие гнойно-воспалительного очага, эвакуация гноя.
11. Окончательный гемостаз.
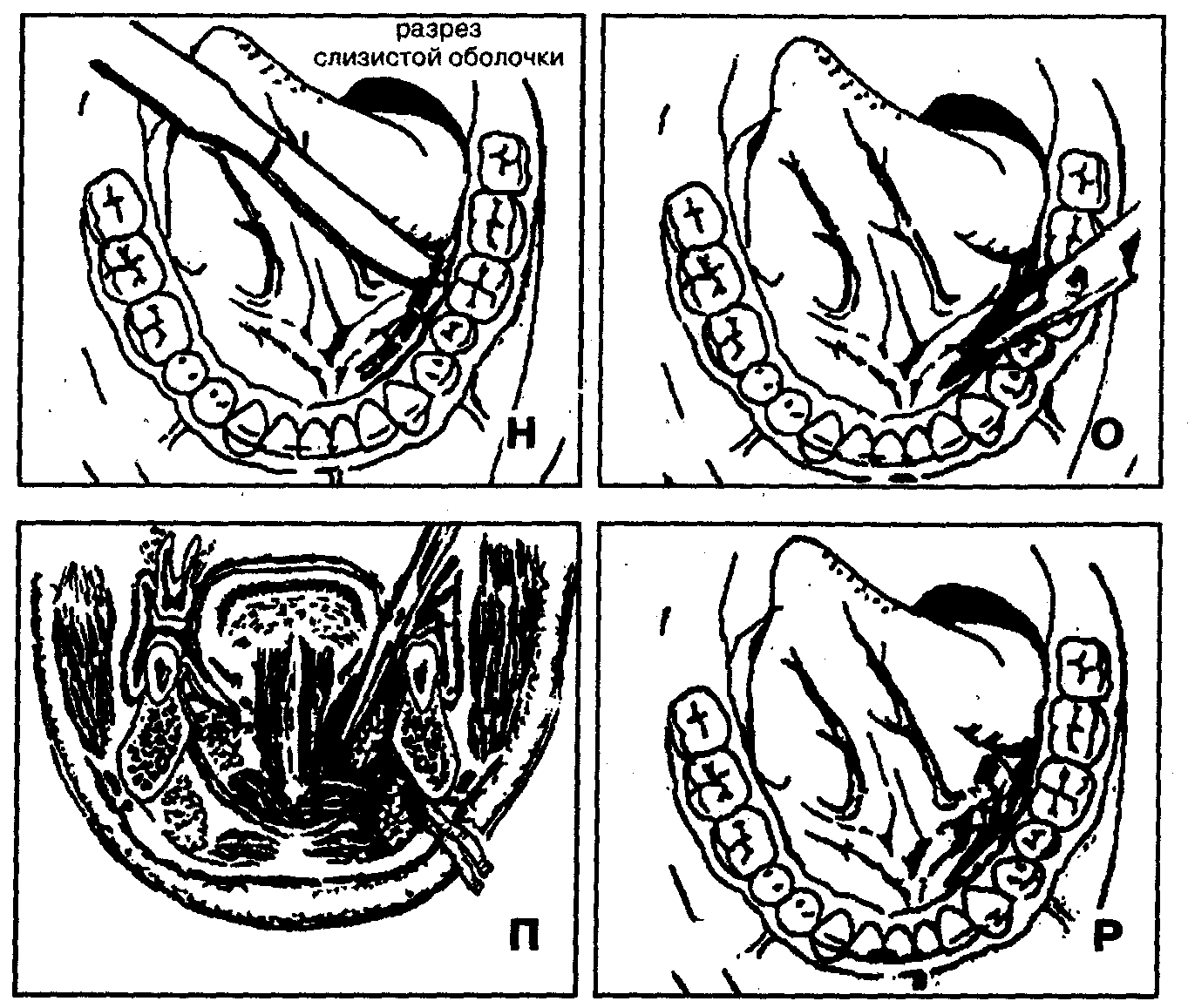
13. Для вскрытия гнойника в подъязычной области проводят разрез слизистой дна полости рта вдоль альвеолярного отростка над воспалительным инфильтратом (рис. 82, М, Н).
14. Расслоение тканей по направлению к центру воспалительного очага с помощью кровоостанавливающего зажима (рис. 82, О, П).
15. Введение ленточных полиэтиленовых или резиновых дренажей (рис. 82, Р).
16. Наложение асептической ватно-марлевой повязки с гипертоническим раствором, антисептиком, а при использовании трубчатых дренажей — подключение их к аппарату (системе), обеспечивающему возможность диализа раны и активное отсасывание раневого экссудата без смены повязки.
Флегмоны дна полости рта с локализацией гнойно-воспалительного процесса в поднижнечелюстных областях с обеих сторон
Характерные местные признаки
Жалобы на боль в области «горла» с двух сторон и в области верхнего отдела шеи, усиливающуюся при разговоре, попытке приема пищи, глотании. Может быть жалоба на затруднение дыхания. Положение больного в этом случае вынужденное — сидячее. Объективно. Выраженная припухлость тканей надподьязычной области справа и слева. Кожа этой зоны напряжена, гиперемирована. Пальпируется инфильтрат без четких границ, занимающий подподбородочную и обе поднижнечелюстные области, давление на который вызывает боль. Может определяться флюктуация. Язык малоподвижен, приподнят, слизистая оболочка дна полости рта отечна. Глубокая пальпация подъязычной области справа и слева вызывает боль.
Пути дальнейшего распространения инфекции
Клетчаточные пространства подъязычной, окологлоточной областей, корня языка, фасциальное влагалище сосудисто-нервного пучка шеи с возможным распространением гнойно-воспалительного процесса в средостение.
Методика операции вскрытия флегмоны дна полости рта с локализацией гнойно-воспалительного процесса в поднижнечелюстных областях с обеих сторон
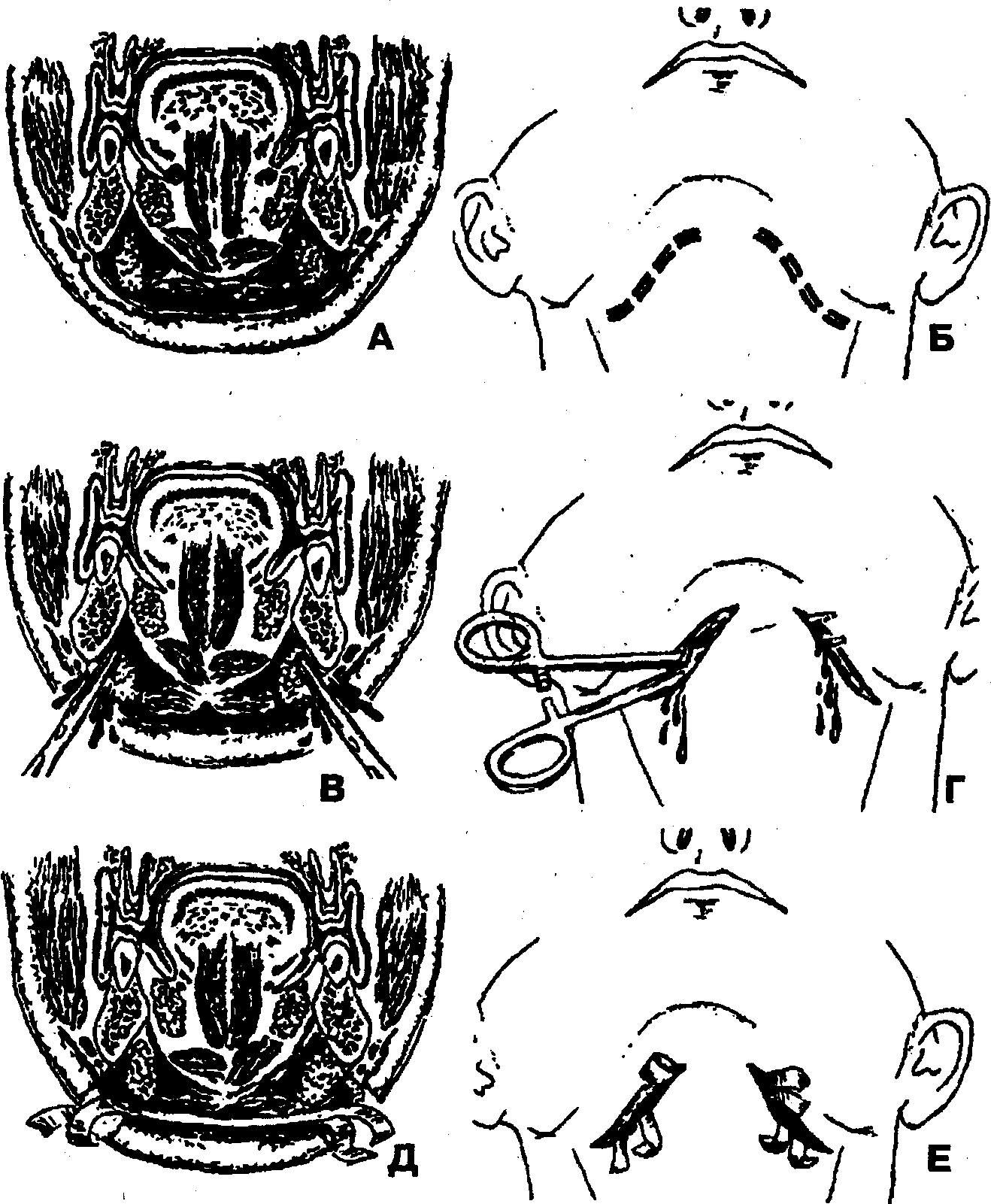
1. Обезболивание — наркоз (при наличии выраженной дыхательной недостаточности накладывают трахеостому, которая может быть использована для проведения эндотрахеального наркоза), местная инфильтрационная анестезия на фоне премедикации.
2. Разрез кожи и подкожной клетчатки по линии, соединяющей точку, расположенную на 2 см ниже вершины угла нижней челюсти, и срединную точку по нижнему краю подбородочного отдела нижней челюсти (но не доходя 1-1,5 см до средней линии шеи) (рис. 83, Б).
3. Отслойка верхнего края раны (кожи с подкожножировой клетчаткой) от подкожной шейной мышцы (m. platysma) и покрывающей ее поверхност ной фасции шеи (fascia colli superficialis) с помощью куперовских ножниц или кровоостанавливающего зажима, марлевого тампона до появления в ране края нижней челюсти). При этом вместе с подкожножировой клетчаткой смещается вверх и краевая ветвь лицевого нерва.
4. Рассечение подкожной мышцы (m. platysma) с покрывающими ее листками поверхностной фасции шеи над вершиной воспалительного инфильтрата на протяжении 1 см.
5. Отслойка подкожной мышцы от подлежащих тканей с помощью кровоостанавливающего зажима.
6. Пересечение подкожной мышцы шеи с покрывающей ее поверхностной фасцией шеи над разведенными браншами кровоостанавливающего зажима на протяжении всей длины разреза кожи.
7. Вскрытие капсулы поднижнечелюстной слюнной железы в области ее верхнего полюса рассечением поверхностного листка собственной фасции шеи (lamina superficialis fasciae colli propriae).
8. Гемостаз с перевязкой и пересечением в случае необходимости лицевой вены (v. facialis) и лицевой артерии (a. facialis).
9. Отведение поднижнечелюстной слюнной железы книзу и ревизия глубокого отдела поднижнечелюстного пространства расслойкой клетчатки между железой и глубоким листком собственной фасции шеи при помощи кровоостанавливающего зажима. Вскрытие гнойно-воспалительного очага, эвакуация гноя (рис. 83, В).
10. Проведение аналогичного оперативного вмешательства с противоположной стороны (этапы 2-9).
11. Отслойка кожножировой перемычки между операционными ранами в подподбородочной области от поверхностного листка собственной фасции шеи (lamina superficialis fasciae colli propriae) (рис. 83, Г).
12. Рассечение собственной фасции шеи (fascia colli propriae) и челюстно-подъязычной мышцы (m. mylohyoideus) по средней линии.
13. Ревизия подподбородочного клетчаточного пространства путем расслоения клетчатки с помощью кровоостанавливающего зажима.
14. Окончательный гемостаз.
15. Введение через операционную рану трубчатых или ленточных дренажей в подподбородочное, поднижнечелюстное клетчаточные пространства и дренажа, соединяющего обе операционные раны между собой (рис. 83, Д, Е).
16. Наложение асептической ватно-марлевой повязки с гипертоническим раствором, антисептиками, а при использовании, трубчатых дренажей — подключение их к аппарату, системе, обеспечивающих возможность диализа раны и активного отсасывания раневого экссудата без смены повязки.
Флегмона дна полости рта с локализацией инфекционно-воспалительного процесса в поднижнечелюстном и подъязычном клетчаточных пространствах с обеих сторон
Характерные местные признаки
Жалобы на боль в области «горла» с двух сторон и в области верхнего отдела шеи, усиливающуюся при разговоре, попытке приема пищи, глотании, а также на затруднение дыхания. Объективно. Положение больного вынужденное — сидячее. Рот приоткрыт, слюнотечение. Дыхание поверхностное, учащенное, шумное. Выраженная припухлость тканей надподъязычной области справа и слева. Кожа этой зоны напряжена, гиперемирована. Пальпируется инфильтрат без четких границ, занимающий подподбородочную и обе поднижнечелюстные области, давление на который вызывает боль. Может определяться флюктуация. Подъязычные валики резко увеличены, соприкасаются вершинами, что создает впечатление появления второго языка. Слизистая оболочка дна полости рта гиперемирована, покрыта фибринозными пленками. Язык увеличен, приподнят, из-за чего не помещается в полости рта, подвижность его ограничена. Зловонный запах изо рта. Пальпируется инфильтрат, занимающий правую и левую подъязычные области. Давление на него вызывает боль.
Пути дальнейшего распространения инфекции
Клетчаточное пространство корня языка, окологлоточной области, фасциальное влагалище сосудисто-нервного пучка шеи с возможным распространением в средостение.
Методика операции дренирования флегмон дна полости рта при локализации инфекционно-воспалительного процесса в клетчаточном пространстве поднижнечелюстных и подъязычных областей с обеих сторон
Операция вскрытия флегмоны дна полости рта этой локализации осуществляется как два последовательных оперативных вмешательства по дренированию поднижнечелюстного и подъязычного клетчаточных пространств с ревизией клетчаточного пространства подподбородочной области и корня языка. Разрез кожи и подкожной клетчатки в правой и левой поднижнечелюстных областях проводят таким образом, чтобы в подподбородочной области между ними сохранилась перемычка протяженностью в 2-2,5 см.
1. Обезболивание — наркоз. Дыхательная недостаточность, трудность интубации при явлениях стеноза верхних дыхательных путей, опасность аспирации гноя при прорыве его в полость рта во время операции и стенотической асфиксии в послеоперационном периоде у таких больных служат основанием для наложения трахеостомы, которая затем используется для проведения и нтратрахеального наркоза.
2. Разрез кожи и подкожной клетчатки по линии, соединяющей точку, расположенную на 2 см ниже вершины угла нижней челюсти, и срединную точку по нижнему краю подбородочного отдела нижней челюсти, но не доходя 1-1,5 см до средней линии шеи.
3. Отслойка верхнего края раны от подкожной шейной мышцы (m. platysma) и покрывающей ее поверхностной фасции шеи (fascia colli superficialis) с помощью куперовских ножниц или кровоостанавливающего зажима, марлевого тампона до появления в ране края нижней челюсти. При этом вместе с подкожножировой клетчаткой смещается вверх и краевая ветвь лицевого нерва.
4. Рассечение подкожной мышцы с покрывающими ее листками поверхностной фасции шеи над вершиной воспалительного инфильтрата длиной до 1 см.
5. Отслойка подкожной мышцы от подлежащих тканей с помощью кровоостанавливающего зажима по всей протяженности разреза кожи.
6. Пересечение подкожной мышцы шеи с покрывающей ее поверхностной фасцией шеи над разведенными браншами кровоостанавливающего зажима на протяжении всей длины разреза кожи.
7. Вскрытие капсулы поднижнечелюстной слюнной железы в области ее верхнего полюса рассечением поверхностного листка собственной фасции шеи (lamina superficialis fasciae colli propriae).
8. Гемостаз с перевязкой и пересечением в случае необходимости лицевой вены (v. facialis) и лицевой артерии (a. facialis).
9. Отведение поднижнечелюстной слюнной железы книзу и ревизия глубокого отдела поднижнечелюстного пространства расслойкой клетчатки между железой и глубоким листком собственной фасции шеи при помощи кровоостанавливающего зажима с целью вскрытия гнойного очага.
10. Внедрение кровоостанавливающего зажима между волокнами подъязычной мышцы (m. mylohyoideus) с их расслоением, разведением и проникновение в подъязычное клетчаточное пространство с целью вскрытия гнойного очага.
11. Проведение аналогичного оперативного вмешательства с противоположной стороны (этапы 2-10).
12. Отслойка кожно-жировой перемычки между операционными ранами в подподбородочной области от поверхностного листка собственной фасции шеи (lamina superficialis fasciae colli propriae).
13. Рассечение собственной фасции шеи (fascia colli propriae) и челюстно-подъязычной мышцы (m. mylohyoideus) по средней линии.
14. Ревизия подподбородочного клетчаточного пространства путем расслоения клетчатки с помощью кровоостанавливающего зажима.
15. Ревизия клетчаточного пространства корня языка путем разведения в разные стороны от средней линии подъязычно-язычных (mm. hyoglossus), подбородочно-язычных мышц (mm. genioglossus) и расслойки клетчатки этого пространства с помощью кровоостанавливающего зажима.
16. Введение через операционную рану промывных трубчатых дренажей в клетчаточные пространства поднижнечелюстной, подъязычной, подподбородочной областей и корня языка.
17. Окончательный гемостаз.
18. Наложение асептической ватно-марлевой повязки с гипертоническим раствором, антисептиками, а при использовании трубчатых дренажей — подключение их к аппарату, системе, обеспечивающих возможность диализа раны и активного отсасывания раневого экссудата без смены повязки.
источник