Схематичное изображение ткани легких в норме и при ХОБЛ
№ 1
* 1 -один правильный ответ
Основная причина развития острого бронхита
1)алкоголизм
2)курение
3)ОРВИ
4)переохлаждение
! 3
№ 2
* 1 -один правильный ответ
При хроническом бронхите отмечается кашель с мокротой
1)2 мес. не менее 2-х лет
2)3 мес. не менее 2-х лет
3)3 мес. не менее 3-х лет
4)4 мес. не менее 3-х лет
! 2
№ 3
* 1 -один правильный ответ
Основная причина развития хронического бронхита
1)курение
2)ОРВИ
3)переохлаждение
4)гиповитаминоз
! 1
№ 4
* 1 -один правильный ответ
Основная жалоба пациента при обструктивном бронхите
1)повышение температуры
2)головная боль
3)одышка
4)слабость
! 3
№ 5
* 1 -один правильный ответ
Данные аускультации при бронхите
1)бронхиальное дыхание
2)крепитация
3)сухие и влажные хрипы
4)шум трения плевры
! 3
№ 6
* 1 -один правильный ответ
При остром бронхите отмечается кашель с мокротой
1)розовой пенистой
2)«ржавой»
3)слизистой
4)стекловидной
! 3
№ 7
* 1 -один правильный ответ
Осложнение хронического бронхита
1)абсцесс легкого
2)плеврит
3)туберкулез
4)эмфизема легких
! 4
№ 8
* 1 -один правильный ответ
При лечении гнойного бронхита применяют
1)ампициллин, бромгексин
2)преднизолон, эуфиллин
3)теофедрин, фуросемид
4)пентамин, дигоксин
! 1
№ 9
* 1 -один правильный ответ
При кашле с гнойной мокротой противопоказан
1)бромгексин
2)кодеин
3)мукалтин
4)отхаркивающая микстура
! 2
№ 10
* 1 -один правильный ответ
При густой вязкой мокроте рекомендуют
1)йодид калия
2)кодеин
3)либексин
4)морфин
! 1
№ 11
* 1 -один правильный ответ
Основная жалоба пациента при бронхиальной астме
1)боль в грудной клетке
2)кашель с гнойной мокротой
3)приступ удушья
4)кровохарканье
! 3
№ 12
* 1 -один правильный ответ
Экспираторный характер одышки отмечается при
1)абсцессе легкого
2)бронхиальной астме
3)крупозной пневмонии
4)отеке легких
! 2
№ 13
* 1 -один правильный ответ
При экспираторной одышке затруднен
1)вдох
2)выдох
3)вдох и выдох
! 2
№ 14
* 1 -один правильный ответ
Вынужденное положение пациента при приступе бронхиальной астмы
1)горизонтальное
2)горизонтальное с приподнятыми ногами
3)лежа на боку
4)сидя, опираясь о колени
! 4
№ 15
* 1 -один правильный ответ
Аускультативные данные при приступе бронхиальной астмы
1)крепитация
2)сухие свистящие хрипы
3)влажные хрипы
4)шум трения плевры
! 2
№ 16
* 1 -один правильный ответ
При приступе бронхиальной астмы противопоказан
1)астмопент
2)беротек
3)эуфиллин
4)морфин
! 4
№ 17
* 1 -один правильный ответ
Неотложная помощь при приступе бронхиальной астмы
1)сальбутамол
2)кодеин
3)либексин
4)тусупрекс
! 1
№ 18
* 1 -один правильный ответ
В межприступном периоде бронхиальной астмы применяют
1)астмопент
2)беротек
3)интал
4)теофиллин
! 2
№ 19
* 1 -один правильный ответ
Спирали Куршмана и кристаллы Шарко-Лейдена в мокроте определяются при
1)абсцессе легкого
2)бронхиальной астме
3)раке легкого
4)туберкулезе
! 2
№ 20
* 1 -один правильный ответ
Пикфлоуметрия — это определение
1)остаточного объема
2)дыхательного объема
3)жизненной емкости легких
4)пиковой скорости выдоха
! 4
№ 21
* 1 -один правильный ответ
Основной возбудитель крупозной пневмонии
1)гонококк
2)пневмококк
3)стрептококк
4)стафилококк
! 2
№ 22
* 1 -один правильный ответ
Крепитация выслушивается при
1)бронхите
2)бронхиальной астме
3)крупозной пневмонии
4)сухом плеврите
! 3
№ 23
* 1 -один правильный ответ
Притупление перкуторного звука и усиление голосового дрожания наблюдается при
1)остром бронхите
2)бронхиальной астме
3)крупозной пневмонии
4)экссудативном плеврите
! 3
№ 24
* 1 -один правильный ответ
«Ржавый» характер мокроты наблюдается при
1)остром бронхите
2)крупозной пневмонии
3)бронхиальной астме
4)экссудативном плеврите
! 2
№ 25
* 1 -один правильный ответ
Наиболее информативный метод диагностики пневмонии
1)анализ мокроты
2)анализ крови
3)рентгенография грудной клетки
4)плевральная пункция
! 3
№ 26
* 1 -один правильный ответ
Этиотропная терапия пневмококковой пневмонии
1)гемодез
2)пенициллин
3)бромгексин
4)эуфиллин
! 2
№ 27
* 1 -один правильный ответ
Осложнение очаговой пневмонии
1)абсцесс легкого
2)бронхит
3)туберкулез
4)рак легкого
! 1
№ 28
* 1 -один правильный ответ
Мокроту для бактериологического исследования собирают в
1)сухую пробирку
2)сухую банку
3)стерильную пробирку
4)стерильную банку
! 4
№ 29
* 1 -один правильный ответ
Осложнение крупозной пневмонии
1)бронхиальная астма
2)бронхит
3)плеврит
4)рак легкого
! 3
№ 30
* 1 -один правильный ответ
При лечении пневмонии применяют
1)антибиотики, отхаркивающие
2)антибиотики, диуретики
3)бронхолитики, глюкокортикостероиды
4)бронхолитики, диуретики
! 1
№ 31
* 1 -один правильный ответ
Основная причина приобретенных бронхоэктазов
1)бронхиальная астма
2)хронический бронхит
3)крупозная пневмония
4)экссудативный плеврит
! 2
№ 32
* 1 -один правильный ответ
Для бронхоэктатической болезни характерно наличие
1)каверны
2)опухоли
3)гноя в расширенных бронхах
4)жидкости в плевральной полости
! 3
№ 33
* 1 -один правильный ответ
Заболевание, характеризующееся развитием воспаления в расширенных бронхах
1)абсцесс легкого
2)бронхоэктатическая болезнь
3)туберкулез
4)рак легкого
! 2
№ 34
* 1 -один правильный ответ
Больной выделяет мокроту по утрам полным ртом при
1)бронхиальной астме
2)бронхоэктатической болезни
3)крупозной пневмонии
4)экссудативном плеврите
! 2
№ 35
* 1 -один правильный ответ
При бронхоэктатической болезни мокрота
1)«ржавая»
2)стекловидная
3)гнойная
4)розовая
! 3
№ 36
* 1 -один правильный ответ
Наиболее информативный метод диагностики бронхоэктатической болезни
1)бронхография
2)рентгеноскопия грудной клетки
3)спирография
4)флюорография
! 1
№ 37
* 1 -один правильный ответ
Пальцы в виде «барабанных палочек» и ногти в виде «часовых стекол» встречаются при
1)остром бронхите
2)очаговой пневмонии
3)крупозной пневмонии
4)бронхоэктатической болезни
! 4
№ 38
* 1 -один правильный ответ
Дренажное положение придается пациенту для
1)снижения лихорадки
2)уменьшения одышки
3)расширения бронхов
4)облегчения оттока мокроты
! 4
№ 39
* 1 -один правильный ответ
Кровохарканье наблюдается при
1)остром бронхите
2)бронхоэктатической болезни
3)бронхиальной астме
4)экссудативном плеврите
! 2
№ 40
* 1 -один правильный ответ
Дренажное положение придается пациенту при
1)бронхоэктатической болезни
2)бронхиальной астме
3)сухом плеврите
4)экссудативном плеврите
! 1
№ 41
* 1 -один правильный ответ
Абсцессом легкого может осложниться
1)острый бронхит
2)бронхиальная астма
3)очаговая пневмония
4)сухой плеврит
! 3
№ 42
* 1 -один правильный ответ
Появление обильной гнойной мокроты на фоне гектической лихорадки наблюдается при
1)абсцессе легкого
2)крупозной пневмонии
3)бронхиальной астме
4)раке легкого
! 1
№ 43
* 1 -один правильный ответ
Над крупной свободной полостью абсцесса легкого определяется дыхание
1)амфорическое
2)бронхиальное
3)везикулярное
4)жесткое
! 1
№ 44
* 1 -один правильный ответ
Для абсцесса легкого характерна лихорадка
1)волнообразная
2)гектическая
3)извращенная
4)постоянная
! 2
№ 45
* 1 -один правильный ответ
Кровохарканье и легочное кровотечение может возникнуть при
1)абсцессе легкого
2)бронхиальной астме
3)остром бронхите
4)экссудативном плеврите
! 1
№ 46
* 1 -один правильный ответ
Гнойная мокрота наблюдается при
1)абсцессе легкого
2)бронхиальной астме
3)крупозной пневмонии
4)экссудативном плеврите
! 1
№ 47
* 1 -один правильный ответ
Наиболее информативный метод диагностики абсцесса легкого
1)анализ крови
2)анализ мокроты
3)рентгенография
4)спирометрия
! 3
№ 48
* 1 -один правильный ответ
Рентгенологический признак абсцесса легкого после прорыва в бронх
1)округлая тень
2)полость с горизонтальным уровнем жидкости
3)повышенная прозрачность легочных полей
4)тень поджатого легкого
! 2
№ 49
* 1 -один правильный ответ
Эластические волокна в мокроте определяются при
1)бронхиальной астме
2)бронхите
3)абсцессе легкого
4)очаговой пневмонии
! 3
№ 50
* 1 -один правильный ответ
В анализе крови при абсцессе легкого определяется лейкоцитоз
1)базофильный
2)нейтрофильный
3)эозинофильный
! 2
источник
71. Основная причина абсцесса легкого:
А) аспирация рвотными массами
72. Заболевание, которое может осложниться абсцессом легкого:
73. Приоритетная проблема в 1-ом периоде абсцесса легкого:
А) кашель с гнойной мокротой
Г) боль в грудной клетке, высокая температура тела
74. Приоритетная проблема в 2-ом периоде абсцесса легкого:
А) кашель с гнойной мокротой
Г) боль в грудной клетке, высокая температура тела
75. Наиболее благоприятный исход абсцесса легкого – это прорыв в:
76 Перкуторный звук над абсцессом легкого в 1-ом периоде:
77. Перкуторный звук над абсцессом легкого в 2-ом периоде:
78. Рентгенограмма в 1-ом периоде абсцесса легкого выявляет:
А) затемнение всего легкого
Б) повышенную воздушность легких
В) полость с горизонтальным уровнем
Г) крупноочаговое затемнение с неровными краями
79. Рентгенограмма во 2-ом периоде абсцесса легкого выявляет:
А) затемнение всего легкого
Б) повышенную воздушность легких
В) полость с горизонтальным уровнем
Г) крупноочаговое затемнение с неровными краями
80. Потенциальные проблемы пациента при абсцессе легкого:
А) лихорадка, головная боль, кашель
Б) сепсис, легочное кровотечение
В) приступ бронхиальной астмы
81. Заболевание, характеризующееся развитием воспаления в расширенных бронхах:
Б) бронхоэктатическая болезнь
82 Приоритетная проблема при бронхоэктатической болезни:
Г) кашель с гнойной мокротой
83. Пальцы в виде «барабанных палочек» и ногти в виде «часовых стекол» встречаются при:
В) бронхоэктатической болезни
84. Дренажное положение придается пациенту с целью:
Г) облегчения отхождения мокроты
85. Осложнение бронхоэктатической болезни:
Б) приступ экспираторного удушья
В) кашель с гнойной мокротой
86. При выделении гнойной мокроты пациента необходимо обеспечить:
В) индивидуальной плевательницей
87 При выделении большого количества гнойной мокроты в питании пациента рекомендуется:
А) увеличить количество соли
Б) увеличить количество белка
В) уменьшить количество соли
Г) уменьшить количество белка
88. Наиболее эффективный метод диагностики при бронхоэктатической болезни:
89. Для разжижения густой вязкой мокроты используется:
90. Препараты с отхаркивающим действием:
91. К жаропонижающим препаратам относится:
А) увеличение количества лейкоцитов в общем анализе крови
Б) уменьшение количества лейкоцитов в общем анализе крови
В) изменение лейкоцитарной формулы
93. Воспаление плевральных листков с образованием на их поверхности фибрина – это:
94. Приоритетная проблема при сухом плеврите:
Б) высокая температура тела
Г) сильная боль в грудной клетке
95. Шум трения плевры определяется при:
96. Для снятия боли в грудной клетке при сухом плеврите применяют:
97. Воспаление листков плевры со скоплением в плевральной полости экссудата – это:
98. Плевральную пункцию проводят в положении больного:
25. Показания к проведению плевральной пункции:
А) сухой и экссудативный плеврит
Б) экссудативный плеврит, гидроторакс
28. Для профилактики образования спаек после экссудативного плеврита показаны:
99. Предрасполагающие факторы возникновения ХОБЛ:
А) длительное переохлаждение
Б) загрязнение атмосферы, курение
100. Приоритетные проблемы пациента при ХОБЛ:
Г) кашель с мокротой, одышка
101. При эмфиземе легких при перкуссии звук:
102. При эмфиземе легких грудная клетка:
103. Основные факторы риска возникновения рака легких:
А) бронхиальная астма, пневмония
Б) курение, хронический бронхит
104. Похудание, боль в грудной клетке наблюдаются при:
В) центральном раке легкого
Г) периферическом раке легкого
105 Похудание, сухой упорный кашель наблюдаются при:
В) периферическом раке легкого
Г) центральном раке легкого
106. К ненаркотическим анальгетикам относятся:
1076. К наркотическим анальгетикам относятся:
108. При раке легкого мокрота бывает:
109. Анализ мокроты при подозрении на рак легких — это:
В) на микобактерии туберкулеза
110. Для точной диагностики рака легкого проводят:
А) бронхоскопию с биопсией
Г) бактериологический анализ мокроты
111. При легочном кровотечении мокрота:
18. Независимое сестринское вмешательство при легочном кровотечении:
Абсцесс легкого – это процесс, в результате которого в тканях образуются ограниченные некротические полости. Он сопровождается воспалением и образованием гноя.
Патологический процесс вызывается специфическими возбудителями, которые проникают в легкие через бронхи. Это могут быть аэробные бактерии грамотрицательного ряда, анаэробные микроорганизмы, золотистый стафилококк, стрептококк и пр. Усугубляющим фактором выступают воспалительные заболевания в носоглотке и полости рта, такие как гингивит, пародонтоз, а также тонзиллит. Абсцесс легочной ткани может возникнуть в результате проникновения рвотных масс в полость бронхов, что часто происходит при сильном алкогольном опьянении, во время наркоза. Также аспирация может наступить в результате попадания в дыхательные пути и бронхи инородных тел. В некоторых случаях очаг инфекции образуется в результате патологии легочных капилляров. Этот вариант характеризуется быстро развивающимся сепсисом. Также опасен инфаркт легкого, спровоцированный эмболией. Данный процесс приводит к вторичному бронхогенному инфицированию и развитию абсцесса. Причиной абсцесса могут стать травматические повреждения, ножевые и огнестрельные ранения грудной клетки.
Классификация абсцессов легочной ткани по механизму развития:
Обратите внимание: если процесс происходит в центре легкого – это центральный абсцесс, если по краям – периферический. Различают также единичный и множественные абсцессы, болезнь может затрагивать только одно легкое или же распространяться на обе половины.
Развивается заболевание в результате многих причин. Чаще всего абсцесс легкого возникает, как последствие:
- вирусных и бактериальных заболеваний; травматического повреждения тканей грудной клетки; воспалительных процессов в ротовой полости и глотке.
Нередко к абсцессу могут привести некротизирующая пневмония, иммунодефициты, грибковые поражения, туберкулез, амебная инвазия. Другими причинами возникновения абсцесса легкого считаются:
- аспирационная пневмония, инфаркт и септикопиемия легкого; поражение септическими эмболами, которые попадают в ткани легких из очагов воспаления (простатита, отита, остеомиелита); контактное и лимфогенное распространение инфекционных возбудителей (последнее происходит при фурункулах слизистой губ, флегмонах ротовой полости); распад злокачественной опухоли в легочной ткани.
К группе риска относятся пациенты, страдающие:
- легочными новообразованиями; сахарным диабетом; синуситом; алкоголизмом; болезнями ЖКТ, в результате которых было применено хирургическое вмешательство на органах грудной и брюшной полостей; иммунодефицитными заболеваниями; эпилепсией; наркоманией; желудочно-пищеводным рефлюксом.
Обратите внимание: опасность развития абсцесса легкого представляют попадающие в бронхи инородные тела, способствующие механическому повреждению тканей и последующему образованию воспалительно-гнойных процессов.
Абсцесс легкого сопровождается клинической картиной, для которой характерны следующие симптомы:
- Тахикардия; ослабление дыхания; трехслойная мокрота с гноем, водянистой и желтоватой слизью; асимметрия грудной клетки во время дыхательных движений; приглушение перкуторного звука в районе очага воспаления; тахипноэ; различные влажные хрипы;
Острое течение легочного абсцесса характеризуется такими симптомами:
- кашель с выделением гнойной мокроты; диспноэ и одышка; боли в области грудной клетки; температурная кривая гектического типа; одышка.
Хронический абсцесс легкого характеризуется периодическими обострениями с образованием гнойной мокроты. Для периода ремиссии (затухания болезни) характерны:
- повышенная утомляемость; снижение массы тела; пароксизмальный лающий кашель; потливость; обильная гнойная мокрота, которая увеличивается в объеме, как только больной принимает иное положение тела; развитие правожелудочковой недостаточности.
Обратите внимание: стоит знать, что возможен прорыв абсцесса в легочную ткань. Он сопровождается внезапным появлением большого количества зловонного гноя и некоторым улучшением состояния больного на время. Болезнь проходит две стадии:
- первая характеризуется непосредственным образованием очага воспаления – абсцесса (в этой фазе может наблюдаться незначительное повышение температуры тела, лихорадка, боль при покашливании, одышка); вторая – вскрытием полости (отмечается усиление симптомов первой стадии, а также отход гнойных масс из образовавшейся полости в легочной ткани).
Абсцесс легкого чреват различными осложнениями. Нередко он приводит к:
- эмфиземе; абсцессу второго легкого; хроническому воспалению легких; разрыву полости абсцесса, последствия которого могут распространиться на сердечную сумку; пиопневмотораксу – вовлечению в процесс ткани плевры с образованием гноя; гнойным метастазам в головной мозг, печень; бронхоэктазам (расширению и деформации бронхов); амилоидозам внутренних органов (отложению в тканях патологического амилоидного комплекса, вызывающее нарушение функций)
Для диагностирования абсцесса легкого проводят анализ крови на нейтрофильный лейкоцитоз, анемию, а также гипоальбуминемию. Показано микроскопическое исследование мокроты с целью обнаружения бактерий-возбудителей или нейтрофилов. Также берется на исследование плевральная жидкость.
Терапия абсцесса легкого выполняется с применением антибактериальных препаратов. Назначаются препараты, избирательно действующие на тот тип бактерий, который привел к возникновению очага воспаления. Часто используют бета-лактамные антибиотики с ингибиторами бета-лактамаз. Вводятся они внутривенно или внутримышечно, однако при нетяжелом течении болезни возможно назначение перорального приема. Также таблетированную форму могут применять на стадии выздоровления пациента. Средняя продолжительность лечения абсцесса легкого составляет около 4-х недель. Конкретная цифра зависит от тяжести течения процесса и стадии, на которой была проведена диагностика. Большие абсцессы требуют более длительного лечения. Важно знать, что физиотерапевтическое лечение в данном случае неприменимо. Это грозит прорывом плевры и распространением инфекции на второе легкое или другие внутренние органы. В случае сильной слабости пациента, при наличии паралича или дыхательной недостаточности требуется применение трахеостомии и отсасывание секрета. Проводится хирургический либо чрескожный дренаж. Может наблюдаться устойчивость к антибиотикотерапии. Обычно это сопровождается большим абсцессом и осложненным инфицированием. Если показано хирургическое лечение, то проводится лобэктомия – удаление доли легкого. При небольших очагах поражения делают сегментарную резекцию. Если наблюдаются множественные поражения или гангрена легкого, при наличии устойчивости к антибиотикам, то показана пульмонэктомия – полное удаление одного легкого.
Специфической профилактики абсцесса легкого не существует. Важно своевременно диагностировать и лечить пневмонию, различные воспалительные заболевания ротовой полости, глотки и бронхов. Следует предупредить риск попадания в полость бронхов инородных предметов. Особенно это касается маленьких детей, а также больных с расстройством глотания. Важен правильный уход за лежачими больными, у которых произошел инсульт, мозговое кровоизлияние, имеется рвота, некроз и прочие состояния, потенциально опасные в плане развития легочных нагноений.
Во время лечения абсцесса легкого большое значение имеет диетотерапия, помогающая укрепить организм во время борьбы с недугом и ускорить выздоровление. Приступая к лечению, старайтесь соблюдать следующие правила:
Ограничьте употребление соли. Поскольку соль задерживает жидкость, которая, в свою очередь, провоцирует нагрузку на сердечно-сосудистую систему, нужно снизить ее суточное количество в рационе. Откажитесь от алкоголя, вредно влияющего на ткани организма. В данном случае важно определить, страдал ли больной ранее алкоголизмом, поскольку это заболевания многократно ухудшает прогноз лечения абсцесса легкого. Регулярно употребляйте белковую пищу животного происхождения. Включите в рацион пищу, содержащую кальций. Это могут быть различные молочные продукты. Суточное потребление этого элемента должно быть не менее полутора граммов. Сделайте упор на овощи и фрукты, богатые минералами и витаминами групп А и В. Введите в рацион дрожжи в виде добавки в различные блюда. В них присутствует большое количество витамина В, который так необходим во время лечения гнойных заболеваний. Кроме того, в дрожжах есть углеводы, жиры, фолиевая кислота, различные минеральные вещества. Лучше всего дрожжи протомить на водяной бане, смешав с водой из расчета 2,5 части жидкости на одну часть дрожжей.
Трофимова Ярослава, медицинский обозреватель
7,258 просмотров всего, 3 просмотров сегодня
источник
Воспаление ткани легких неспецифического характера, провоцирующее ее расплавление в виде очага с четкими границами и образованием полостей с гнойно-некротическим содержимым – это абсцесс легкого. Он возникает в результате инфекции, вызывающей образование некротизированных тканей и скопление гноя. В большинстве случаев он возникает из-за попадания в легкие содержимого полости рта во время пребывания человека в бессознательном состоянии.
Лечение патологии проводится антибактериальными препаратами из группы бетта-лактамных антибиотиков. У 7-10 больных из ста через 2 месяца от начала заболевания абсцесс легких переходит в хроническую форму. Примерно 5% случаев острой формы заболевания и 15% от всех случаев хронического абсцесса легкого заканчиваются летальным исходом.
Патогенные микроорганизмы попадают в легкие бронхогенным путем. Исключительно редко абсцесс в легких провоцируют возбудители, попавшие туда гематогенным путем через систему кровообращения.
Анаэробные бактерии – грамположительные и грамотрицательные бациллы;
Аэробные бактерии — грамположительные и грамотрицательные бациллы;
Паразиты (возбудители эхинококкоза, амебиаза, парагонимиаза).
Причины появления абсцесса:
Аспирация секрета из ротовой полости у больных, имеющих в анамнезе гингивит, тонзиллит, пародонтоз, не соблюдающих правила ухода за полостью рта, во время приема алкоголя, наркотиков, седативных препаратов, опиоидов.
Попадание в легкие содержимого полости рта у пожилых пациентов и у больных с неврологическими патологиями, провоцирующими беспомощное состояние.
Осложнение некротизирующей пневмонии в виде обсеменения легких септическими эмболами, как следствие гнойной тромбоэмболии, внутривенных инъекций наркотиков. Гематогенный путь заражения провоцирует множественные абсцессы легкого.
Инфицирование легкого в результате его инфаркта из-за легочной эмболии.
Аспирация рвотными массами или инородными телами.
Наличие раковой опухоли легкого, гранулематоза Венгера, узлового силикоза в анамнезе.
В начале инфицирования ткань легких подвергается воспалению, формируется ограниченный инфильтрат. С развитием заболевания инфильтрат от центра к периферии подвергается гнойному расплавлению. Образуется полость, выстланная грануляционной тканью, образуется область пневмосклероза.
Участок, подвергавшийся некрозу, преобразуется в абсцесс. Если он прорывается в бронх, гнойное содержимое абсцесса откашливается. Оставшаяся полость заполняется жидкостью и воздухом. При неблагоприятном исходе, когда гнойный процесс переходит в хроническую форму, инфекция в полости поддерживается очень долго, воспалительный очаг не очищается.
Осложнения хронического инфицирования легкого:
Легочное кровотечение возникает в результате повреждения бронхиальных артерий. При этом выделяется от 50 до 500 мл крови. Признаки легочного кровотечения – выделение при кашле или самопроизвольно мокроты с примесью пенистой алой крови. Больной становится бледным, у него фиксируется частый пульс и снижение артериального давления. В тяжелых случаях кровотечение бронхиальных артерий становится причиной смерти больного.
При классифицировании заболевания по этиологии обращают внимание на возбудителя патологии.
По патогенезу ориентируются на пути заражения:
По расположению в ткани легких различают:
Абсцесс легкого может располагаться в одном или в обоих легких (двусторонний процесс).
До прорыва гнойника в бронхи различают следующие симптомы патологии:
Выраженная гипертермия высоких значений;
Признаки дыхательной недостаточности (невозможность сделать глубокий вдох, одышка, затрудненное дыхание);
Боль в груди при кашле, возникает на пораженной стороне;
При прослушивании фонендоскопом различают ослабленное жесткое дыхание, приглушенные тоны сердца;
При перкуссии – укорочение звука над областью абсцесса;
Стремление больного занять вынужденное положение;
Пониженное артериальное давление, при шоке – резкое падение АД.
После прорыва абсцесса в полость бронхов у больного начинается приступ кашля, заканчивающийся выделением большого количества гнойной мокроты с неприятным запахом. В среднем выделяется от 100 до 150 мл.
Симптомы после прорыва абсцесса:
Улучшение общего состояния;
При прослушивании – мелкопузырчатые хрипы;
При перкуссии – укорачивание звука над областью абсцесса.
Спустя 1,5-2 месяца симптомы заболевания не проявляются. Если дренирование легкого затруднено, симптомы воспалительного процесса остаются. Больной с трудом выделяет при кашле зловонную мокроту, у него фиксируются следующие характерные симптомы:
Последние фаланги пальцев приобретают форму «барабанных палочек»;
Ногти на пальцах рук становятся похожи на «часовые стекла».
Отхаркиваемая мокрота при выдерживании ее в емкости разделяется на фракции:
Нижняя – густой плотный слой тканевого детрита;
Средняя – жидкий гной со слюной;
Верхний – пенистая серозная жидкость.
За сутки у больного может выделиться до литра мокроты. Ее количество зависит от объема полости, образованной абсцессом.
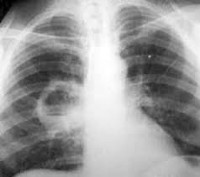
Наиболее информативный метод диагностирования абсцесса легких – рентгенография. До прорыва абсцесса на снимке заметен инфильтрат в ткани легкого, после прорыва гнойного образования фиксируется светлое пятно с горизонтальным уровнем жидкости. Это исследование поможет поставить точный диагноз и дифференцировать его от других легочных заболеваний.
Дополнительные инструментальные методы:
МРТ, КТ легких – проводится при подозрении на кавитацию легкого или при сдавлении бронхов образованием большого размера;
Бронхоскопия – позволяет исключить злокачественные опухоли легкого;
Для исключения плеврита при появлении похожих симптомов проводится плевральная пункция.
Лабораторная диагностика – методы и показатели, подтверждающие заболевание:
Общий анализ крови – на первой стадии лейкоцитоз, повышенный уровень СОЭ, сдвиг лейкоцитарной формулы, на второй стадии показатели приближаются к норме, при переходе в хроническую стадию – признаки анемии, уровень СОЭ стабилен.
Общий анализ мочи – микрогематурия, альбуминурия, наличие белка;
Биохимический анализ крови – увеличение количества фибрина, гаптоглобинов, ?-глобулина.
Общий анализ мокроты – наличие атипичных клеток, жирных кислот, микобактерий туберкулеза, эластических волокон;
Бактериоскопия мокроты – выявление возбудителя;
Бактериальный посев мокроты – определение чувствительности возбудителя к антибактериальным препаратам.
По результатам диагностического обследования врач определяет тактику лечения, ориентируясь на тяжесть состояния больного.
Это заболевание лечат в стационарных условиях в отделении пульмонологии. В острой стадии больному показан постельный режим. Несколько раз в день, от 10 до 30 минут его помещают в дренирующее положение для стимулирования оттока мокроты.
Возможные манипуляции и лечебные процедуры:
Лечение антибиотиками, эффективно действующими против вида поразивших легкое патогенных бактерий – Клиндамицин, Ампициллин-сульбактам, Метронидазол, Цефтриаксон, Цефотаксим, Амоксициллин-клавуналат;
Переливание крови, аутогемотрансфузия – активирует иммунитет пациента;
Назначение антистафилококкового глобулина и гамма-глобулина при необходимости;
Бронхоальвеолярный лаваж – промывание полостей абсцесса антисептиками;
Трансторокальная пункция на крупных периферических абсцессах;
Трахеотомия и отсасывание мокроты у ослабленных пациентов;
Чрескожный или хирургический дренаж абсцессов;
Дренирование сопутствующей эмпиемы;
Резекция легкого при неэффективности консервативной терапии, множественных абсцессах, гангренозном поражении тканей.
Средняя продолжительность лечения абсцесса легкого – 3-6 недель, при крупных образованиях и множественных поражениях она продлевается до 6-8 недель.
Возбудители хронической формы заболевания те же, что и при острой форме патологии – грибы, грамотрицательные и грамположительные бациллы, различные штаммы стафилококка.
Диагностировать переход заболевания в хроническую форму непросто, потому что его симптомы могут быть минимальны, находиться в стадии ремиссии. Совершенствование методов диагностики и лечения острого абсцесса легкого привели к снижению числа переходов его в хроническую форму.
Клинические проявления хронической формы:
Симптомы интоксикации (головная боль, слабость, быстрое утомление);
Боль в груди на пораженной стороне;
Нарушение работы других органов неясной этиологии.
Причины перехода заболевания в хроническую форму:
Наличие множественных или слишком крупных абсцессов;
При неэффективном дренировании образовалась фиброзная капсула, покрытая соединительной тканью, что затрудняет уменьшение полости абсцесса;
Наличие секвестров в полости абсцесса, препятствующих полноценному дренажу;
После лечения образовалась сухая остаточная полость;
Сниженный иммунитет, неадекватный ответ организма на лечение;
Наличие в легком плевральных сращений, препятствующих деструкции полости абсцесса.
Наличие хронического воспалительного процесса негативно влияет на функционирование организма. Хроническая гипоксия и интоксикация продуктами жизнедеятельности патогенных бактерий, разбалансировка деятельности эндокринной и нервной системы приводит к опасным последствиям:
Формирование легочной гипертензии;
Нарушение микроциркуляции в тканях различных органов;
Нарушение белкового и энергетического обмена.
Хронический абсцесс легкого может осложниться легочным кровотечением, развитием сепсиса, вторичной бронхоэктазии, амилоидозом паренхимы.
Лечение хронического абсцесса. Единственно эффективный путь лечения – операционное вмешательство для удаления полости с гноем из легкого. Поскольку больные значительно ослаблены, требуется тщательная подготовка к операции.
Санация гнойной полости антисептиками;
Борьба с последствиями интоксикации;
Коррекция общего состояния организма больного для повышения иммунитета и резервных возможностей.
После операции важно уделить особое внимание реабилитации пациента для профилактики послеоперационных осложнений.
При реанимации особое внимание уделяется восстановлению кровообращения и дыхательной функции, профилактике инфекционного поражения. После расправления оперированного легкого, восстановления нормальных показателей крови, наличии у больного возможности самостоятельно вставать и ходить можно считать, что операция завершилась успешно.
Для профилактики образования абсцесса легких нужно своевременно лечить заболевания дыхательной системы, санировать полость рта и очаги хронического инфицирования.
Автор статьи: Мочалов Павел Александрович | д. м. н. врач-терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность — «Лечебное дело» в 1991 году, в 1993 году «Профессиональные болезни», в 1996 году «Терапия».
5 лучших продуктов для мужской силы!
Боль в левом боку — что это может быть и как лечить?
Острое гнойное воспаление клетчатки миндалин – это паратонзиллярный абсцесс, последняя и самая тяжелая стадия паратонзиллита. Чаще всего это заболевание встречается в возрастной группе 15-35 лет. И женщины, и мужчины страдают от паратонзиллярного абсцесса с одинаковой частотой.
Абсцесс горла – это гнойное воспаление заглоточной, паратонзиллярной или окологлоточной клетчатки, с вовлечением в процесс регионарных лимфатических узлов. При промедлении с диагностированием и лечением может привести к асфиксии из-за удушья. Может являться осложнением тонзиллита, фарингита, гнойного отита, следствием травмы гортани.
Основной метод лечения паратонзиллярного или заглоточного абсцесса, возникающего в глотке, – это вскрытие гнойного образования хирургическим путем. Оно показано больным любого возраста с учетом противопоказаний. Технология проведения оперативного вмешательства рекомендует проводить операцию на 4-5 день с начала.
Абсцесс печени – это следствие воспалительного процесса в паренхиме органа, приведшего к некрозу и формированию полости, заполненной гноем. Основная категория больных с абсцессом печени – пациенты среднего и старшего возраста. Заболевание является вторичным, то есть возникает, как следствие других патологий.
источник
Острые легочные нагноения (абсцесс легкого, гангренозный абсцесс, гангрена легкого) принадлежат к наиболее тяжелой патологии. Несмотря на многочисленные публикации по этой проблеме, невозможно составить четкое представление о распространенности этого заболевания. Отечественные и иностранные авторы приводят лишь выборочные данные, а информация о частоте абсцессов по отношению к численности населения практически не существует. К примеру, имеются данные о том, что во Франции число госпитализаций с абсцессом легкого составляет около 10 человек в год. Согласно статистическим данным госпиталя штата Массачусетс за 1944 г., диагноз абсцесса легкого был поставлен у 10,8% из 10.000 поступивших больных.
Под абсцессом легкого понимают появление гнойного или гнилостного распада некротических участков ткани легкого с образованием одной или нескольких полостей, заполненных гноем и расположенных чаще в пределах сегмента. Эта гнойная полость (абсцесс) обычно окружена пиогенной капсулой, а также зоной воспалительной инфильтрации ткани легкого, которая отграничивает ее от непораженных тканей.
Легочные нагноения возникают чаще при:
- нарушении бронхиальной проходимости;
- развитии острых инфекционных воспалительных процессов в легочной паренхиме;
- нарушении кровоснабжения с последующим развитием некроза ткани легкого.
Для хронической алкогольной интоксикации и наркомании характерен аспирационный путь распространения инфекции в связи с ослаблением кашлевого рефлекса и снижением уровня сознания. Кроме того, эти состояния оказывают пагубное влияние на уже развившийся гнойный процесс в легких, поскольку в организме наркоманов и алкоголиков подавлены защитные реакции. У таких больных, как правило, возникает обширное поражение легочной ткани с частым развитием пиопневмоторакса, эмпиемы плевры и интоксикационных психозов.
При длительном течении хронических заболеваний органов дыхания (бронхита, эмфиземы, пневмосклероза, бронхиальной астмы, хронической пневмонии) происходит значительное угнетение защитных сил организма, что также неблагоприятно влияет на течение возникшего гнойно-деструктивного процесса в легких. Подобные условия возникают также при терапии стероидными гормонами. В результате гормональной терапии организм становится более чувствительным к инфекции, а микробная флора – более устойчивой к антибиотикам. Кроме того, замедляется заживление ран в результате снижения пролиферации капилляров, отложения коллагена и образования фибробластов.
Таким образом, развитию абсцесса легкого и других легочных нагноений способствует ослабленное общее состояние организма в результате алкогольной интоксикации, наркомании, воспалительных заболеваний органов дыхания, тяжелых системных заболеваний, а также в преклонном возрасте. Эти состояния способствуют беспрепятственному размножению патогенной микрофлоры, которая в сочетании с нарушениями местного кровообращения и бронхиальной проходимости является главной причиной возникновения абсцесса легкого и других легочных нагноений.
В последнее время наблюдается уменьшение роли менее патогенных организмов (пневмококка, стрептококка) и возрастание содержания антибиотикоустойчивой микрофлоры (анаэробной, граммотрицательной флоры, стрептококка). Частой находкой стало появлений ассоциацийпатогенной микробной флоры с синегнойной, кишечной палочкой, микоплазмой, дрожжевыми грибами, вирусом гриппа и др.
В зависимости от путей развития различают:
- Пневмониогенный (постпневмонический) абсцесс легкого, возникающий как осложнение бактериальных пневмоний в 63-95% случаев.
- Бронхогенный абсцесс легкого, развивающийся в результате разрушения стенки бронхоэктаза и распространении воспаления на ткань легкого с последующим ее некрозом, нагноением и развитием полости – абсцесса. Такие абсцессы чаще бывают множественными. Этот вид абсцесса часто возникает за счет аспирационного механизма у людей, страдающих алкоголизмом, наркоманией, эпилепсией, а также при травмах головы, сопровождающихся продолжительной потерей сознания.
Из других механизмов развития абсцесса легкого следует отметить также:
- гематогенно-эмболический (на фоне септического эндокардита, гнойного тромбофлебита вен конечностей и таза, а также при абсцессах в других областях);
- обтурационный (в результате закупорки бронха опухолью или инородным телом);
- посттравматический (в результате сдавлений, ушибов, огнестрельных или ножевых ран).
О развитии абсцесса легкого свидетельствует появление:
- температурной реакции,
- болевого синдрома,
- кашля с выделением гнойной мокроты,
- гнилостного запаха изо рта,
- ослабленного дыхания,
- симптомов интоксикации,
- кровохарканья.
Симптоматика зависит от степени дренирования через пораженный бронх. В зависимости от этого возможно развитие блокированного абсцесса при полном отсутствии дренажа, абсцесса с недостаточным бронхиальным дренажом или с хорошей бронхиальной проходимостью. Наиболее тяжелое течение наблюдается при блокированном абсцессе. В результате повышения давления в полости абсцесса и вовлечения в процесс висцеральной плевры возникают сильные боли в грудной клетке. Кашель сухой, возможно появление незначительного количества серозно-гнойной мокроты за счет пневмонии или бронхита. Наблюдаются выраженные симптомы интоксикации (потеря аппетита, слабость, одышка, плохой сон, быстрая утомляемость, тахикардия). Характерна высокая температура, озноб, проливной пот.
При обследовании выявляется болезненность при пальпации (ощупывании) пораженного участка, отставание в дыхании, укорочение перкуторного звука. Рентгенологически и на томограмме выявляется воспалительный инфильтрат в виде гомогенного затемнения. При прорыве абсцесса в бронхиальное дерево появляется обильное количество гнойной мокроты с неприятным запахом, иногда с примесью крови. Обычно после отделения гноя снижается температура тела и общее состояние больного улучшается. На рентгенограмме при этом отмечается появление просветления в центре затемнения, соответствующее образовавшейся полости абсцесса, заполненное газом и жидкостью с четким горизонтальным уровнем.
Для диагностики острого абсцесса учитывают данные анамнеза, оценивают общее состояние организма больного, а также данные клинического, лабораторного, функционального, иммунологического и рентгенологического методов обследования. В ряде случаев бывает трудно различить острый абсцесс и гангрену легкого на основании симптомов и результатов рентгенологического обследования. Обычно для гангрены характерно прогрессирование и развитие осложнений, быстро развивается общее истощение организма, анемия и значительная легочно-сердечная недостаточность. Наиболее достоверным критерием в дифференциальной диагностике этих двух состояний является рентгенологическое исследование в динамике, сопоставляемое с клиническими проявлениями. Важная роль при этом принадлежит томографии, с помощью которой возможно определение структуры пораженного участка на разной глубине, проходимости дренирующих бронхов, выявление секвестров.
Для дифференциальной диагностики абсцесса и опухолевых заболеваний легких используются данные эндоскопических и рентгенологических исследований. Решающую роль играет проведение диагностической бронхоскопии и последующее изучение биоптата. При периферических «полостных» формах рака производится пункционная биопсия.
Симптомы абсцесса легкого могут напоминать туберкулезное поражение. В таком случае о туберкулезе свидетельствует обнаружение в мокроте микобактерий туберкулеза или данные иммунологических методов диагностики туберкулеза. Из других заболеваний, которые имеют близкие клинические проявления, следует отметить гнойные процессы в плевральной полости (эмпиему и пиопневмоторакс), нагноившиеся врожденные легочные кисты, актиномикоз легкого.
К наиболее частым осложнениям можно отнести развитие:
- пиопневмоторакса;
- эмпиемы плевры;
- легочного кровотечения;
- патологического процесса в противоположном легком;
- пневмоперикардита;
- сепсиса.
Наиболее часто происходит развитие пиопневмоторакса и легочного кровотечения. Пневмоперикардит является редким, но чрезвычайно опасным осложнением абсцесса легкого. При этом внезапно происходит резкое ухудшение состояния больного, сопровождающееся появлением подкожной эмфиземы верхней половины туловища, шеи, головы, коллапс.
Острый абсцесс легкого в некоторых случаях излечивается спонтанно, однако более характерен переход в хроническую форму. Хронические абсцессы чаще обнаруживаются во II, IV, IX, X сегментах легкого, чаще справа, то есть на месте очагов острой бронхопневмонии и острого абсцесса легкого. Для хронического абсцесса характерно раннее вовлечение в процесс лимфатических дренажей легкого с развитием фиброза и деформации легкого.
При остром не осложненном абсцессе легкого применяется терапия, направленная на:
- восстановление дренажной функции бронхов (отхаркивающие средства, ингаляции. постуральный дренаж, трансназальная катетеризация бронхов, бронхоскопическая санация, микротрахеостомия, пункция или чрезкожное дренирование полости абсцесса);
- борьбу с микробной флорой в очаге нагноения;
- стимуляцию защитных сил организма;
- облегчение клинических проявлений (симптоматическая терапия).
Исход консервативной терапии обычно зависит от того, как быстро будет восстановлен естественный дренаж гнойной полости. Этого легче добиться при наличии жидкого гноя и мелких секвестров. Выбор метода лечения зависит от особенностей патологического процесса, главным образом от состояния бронхиального дренажа.
Для оттока гнойного содержимого из полостей легкого применяют постуральный дренаж (дренаж положения) в сочетании с дыхательными упражнениями, массажем и поколачиванием грудной клетки. Особенно важно проведение постурального дренажа в утренние часы для очищения бронхов от скопившейся за ночь мокроты.
Улучшению проходимости дренирующих бронхов способствует проведение ингаляций, интратрахеальных вливаний лекарственных средств, а также применение отхаркивающих препаратов. Эффективность лечения увеличилась с появлением протеолитических ферментов (химопсина, трипсина, эластазы, рибонуклеазы и др.), способствующих растворению мелких секвестров и гнойных пробок.
В случае отсутствия положительного эффекта от применения перечисленных методов в течение 3-5 дней и при сохранении уровня жидкости в полости абсцесса используются более активные инструментальные методы дренирования и санации. Хороший эффект наблюдается при применении сегментарной катетеризации бронхов, при которой производится поднаркозная бронхоскопия происходит с введением рентгеноконтрастного управляемого катетера в дренирующий бронх или непосредственно в полость абсцесса под контролем рентгентелевидения. При этом удаляется гнойное содержимое из полости абсцесса, производится ее промывание с последующим введением протеолитических ферментов и антибиотиков. Другой способ сегментарной катетеризации бронхов – с помощью пункции трахеи по Сельдингеру. При этом катетер помещают в дренирующий абсцесс бронх на несколько дней.
Обязательным методом лечения является бронхоскопическая санация, позволяющая максимально удалять гнойную мокроту под визуальным контролем.
Для воздействия на микробную флору применяется антибактериальная терапия. При этом наибольший эффект наблюдается при создании высоких концентраций антибактериальных препаратов в очаге нагноения. Для этого используется внутривенное введение антибиотиков или непосредственное введение препаратов в легочную артерию, а также эндолимфатический путь введения и внутритканевый электрофорез.
Для повышения иммунной защиты организма применяется иммунокорригирующая терапия. Тяжелым больным назначают иммуннозаместительную (введение нативной гипериммунной плазмы, лейкоцитарной массы, поливалентного человеческого иммуноглобулина и др.), адаптогенную терапию (применение биостимулятров – алоэ, настойки женьшеня, элеутерококка), витамины и др. Улучшение работы иммунной системы достигается также с помощью экстракорпоральных методов детоксикации (плазмосорбции, плазмофереза, гемосорбции, лимфосорбции и др.), благодаря которым происходит удаление токсинов, снижается токсико-антигенная нагрузка на организм и улучшается эффективность работы иммунокомпетентных клеток.
Консервативная терапия позволяет добиться полного или клинического выздоровления у всех больных с острым абсцессом легкого при хорошем бронхиальном дренаже. При отсутствии эффекта, а также при появлении осложнений (например, массивного легочного кровотечения) необходимо использование искусственных способов наружного отведения гноя: пункции легочного гнойника, дренирования с помощью торакоцентеза или пневмотомии.
Хирургическое лечение абсцесса легкого осуществляется несколькими методами:
- Путем дренирования абсцесса (торакоцентез, торакотомия и пневмотомия).
- С помощью резекции легкого.
Хирургическое лечение направлено на быстрое и максимально полное удаление гноя и омертвевших участков ткани легкого.
источник
Абсцесс легкого – это неспецифическое воспаление легочной ткани, в результате которого происходит расплавление с образованием гнойно-некротических полостей. В период формирования гнойника отмечается лихорадка, торакалгии, сухой кашель, интоксикация; в период вскрытия абсцесса — кашель с обильным отхождением гнойной мокроты. Диагноз выставляется на основании совокупности клинических, лабораторных данных, рентгенологической картины. Лечение подразумевает проведение массивной противомикробной терапии, инфузионно-трансфузионной терапии, серии санационных бронхоскопий. Хирургическая тактика может включать дренирование абсцесса или резекцию легких.
Абсцесс легкого входит в группу «инфекционных деструкций легких», или «деструктивных пневмонитов». Среди всех нагноительных процессов в легких на долю абсцесса приходится 25-40%. Абсцессы легочной ткани в 3-4 раза чаще регистрируются у мужчин. Типичный портрет пациента — мужчина среднего возраста (40-50 лет), социально неустроенный, злоупотребляющий алкоголем, с длительным стажем курильщика. Более половины абсцессов образуется в верхней доле правого легкого. Актуальность проблематики в современной пульмонологии обусловлена высокой частотой неудовлетворительных исходов.
Возбудители проникают в полость легкого бронхогенным путем. Золотистый стафилококк, грамотрицательные аэробные бактерии и неспорообразующие анаэробные микроорганизмы являются наиболее распространенной причиной абсцесса легких. При наличии воспалительных процессов в полости рта и носоглотке (пародонтоз, тонзиллит, гингивит и др.) вероятность инфицирования легочной ткани возрастает. Аспирация рвотными массами, например, в бессознательном состоянии или в состоянии алкогольного опьянения, аспирация инородными телами тоже может стать причиной абсцесса легких.
Варианты заражения гематогенным путем, когда инфекция попадает в легочные капилляры при бактериемии (сепсисе) встречаются редко. Вторичное бронхогенное инфицирование возможно при инфаркте легкого, который происходит из-за эмболии одной из ветвей легочной артерии. Во время военных действий и террористических актов абсцесс легкого может образоваться вследствие прямого повреждения или ранения грудной клетки.
В группу риска входят люди с заболеваниями, при которых возрастает вероятность гнойного воспаления, например больные сахарным диабетом. При бронхоэктатической болезни появляется вероятность аспирации зараженной мокротой. При хроническом алкоголизме возможна аспирация рвотными массами, химически-агрессивная среда которых так же может спровоцировать абсцесс легкого.
Начальная стадия характеризуется ограниченной воспалительной инфильтрацией легочной ткани. Затем происходит гнойное расплавление инфильтрата от центра к периферии, в результате чего и возникает полость. Постепенно инфильтрация вокруг полости исчезает, а сама полость выстилается грануляционной тканью, в случае благоприятного течения абсцесса легкого происходит облитерация полости с образованием участка пневмосклероза. Если же в результате инфекционного процесса формируется полость с фиброзными стенками, то в ней гнойный процесс может самоподдерживаться неопределенно длительный период времени (хронический абсцесс легкого).
По этиологии абсцессы легких классифицируют в зависимости от возбудителя на пневмококковые, стафилококковые, коллибациллярные, анаэробные и пр. Патогенетическая классификация основана на том, каким образом произошло заражение (бронхогенным, гематогенным, травматическим и другими путями). По расположению в легочной ткани абсцессы бывают центральными и периферическими, кроме того они могут быть единичными и множественными, располагаться в одном легком или быть двусторонним. Некоторые авторы придерживаются мнения, что гангрена легкого — это следующая стадия абсцесса. По происхождению выделяют:
- Первичные абсцессы. Развиваются при отсутствии фоновой патологии у ранее здоровых лиц.
- Вторичные абсцессы. Формируются у лиц с иммуносупрессией (ВИЧ-инфицированных, перенесших трансплантацию органов).
Болезнь протекает в два периода: период формирования абсцесса и период вскрытия гнойной полости. В период образования гнойной полости отмечаются боли в области грудной клетки, усиливающиеся при дыхании и кашле, лихорадка, порой гектического типа, сухой кашель, одышка, подъем температуры. Но в некоторых случаях клинические проявления могут быть слабо выраженными, например, при алкоголизме болей практически не наблюдается, а температура редко поднимается до субфебрильной. С развитием болезни нарастают симптомы интоксикации: головная боль, потеря аппетита, тошнота, общая слабость. Первый период абсцесса легкого в среднем продолжается 7-10 дней, но возможно затяжное течение до 2-3 недель или же наоборот, развитие гнойной полости носит стремительный характер и тогда через 2-3 дня начинается второй период болезни.
Во время второго периода абсцесса легкого происходит вскрытие полости и отток гнойного содержимого через бронх. Внезапно, на фоне лихорадки, кашель становится влажным, и откашливание мокроты происходит «полным ртом». За сутки отходит до 1 литра и более гнойной мокроты, количество которой зависит от объема полости. Симптомы лихорадки и интоксикации после отхождения мокроты начинают снижаться, самочувствие пациента улучшается, анализы крови так же подтверждают угасание инфекционного процесса. Но четкое разделение между периодами наблюдается не всегда, если дренирующий бронх небольшого диаметра, то отхождение мокроты может быть умеренным.
Если причиной абсцесса легкого является гнилостная микрофлора, то из-за зловонного запаха мокроты, пребывание пациента в общей палате невозможно. После длительного стояния в емкости происходит расслоение мокроты: нижний густой и плотный слой сероватого цвета с крошковидным тканевым детритом, средний слой состоит из жидкой гнойной мокроты и содержит большое количество слюны, а в верхних слоях находится пенистая серозная жидкость.
Если в процесс вовлекается плевральная полость и плевра, то абсцесс осложняется гнойным плевритом и пиопневмотораксом, при гнойном расплавлении стенок сосудов возникает легочное кровотечение. Также возможно распространение инфекции, с поражением здорового легкого и с образованием множественных абсцессов, а в случае распространения инфекции гематогенным путем – образование абсцессов в других органах и тканях, то есть генерализация инфекции и бактериемический шок. Примерно в 20% случаев острый гнойный процесс трансформируется в хронический.
При визуальном осмотре, часть грудной клетки с пораженным легким отстает во время дыхания, или же, если абсцесс легких носит двусторонний характер, движение грудной клетки асимметрично. В крови ярко выраженный лейкоцитоз, палочкоядерный сдвиг лейкоцитарной формулы, токсичная зернистость нейтрофилов, повышенный уровень СОЭ. Во второй фазе абсцесса легкого анализы крови постепенно улучшаются. Если процесс хронизируется, то в уровень СОЭ увеличивается, но остается относительно стабильным, так же присутствуют признаки анемии. Биохимические показатели крови изменяются – увеличивается количество сиаловых кислот, фибрина, серомукоида, гаптоглобинов и α2- и у-глобулинов; о хронизации процесса говорит снижение альбуминов в крови. В общем анализе мочи – цилиндрурия, микрогематурия и альбуминурия, степень выраженности изменений зависит от тяжести течения абсцесса легкого.
Проводят общий анализ мокроты на присутствие эластических волокон, атипичных клеток, микобактерий туберкулеза, гематоидина и жирных кислот. Бактериоскопию с последующим бакпосевом мокроты выполняют для выявления возбудителя и определения его чувствительности к антибактериальным препаратам. Рентгенография легких является наиболее достоверным исследованием для постановки диагноза, а так же для дифференциации абсцесса от других бронхолегочных заболеваний. В сложных диагностических случаях проводят КТ или МРТ легких. ЭКГ, спирография и бронхоскопия назначаются для подтверждения или исключения осложнений абсцесса легкого. При подозрении на развитие плеврита осуществляется плевральная пункция.
Тяжесть течения заболевания определяет тактику его терапии. Возможно как хирургическое, так и консервативное лечение. В любом случае оно проводится в стационаре, в условиях специализированного отделения пульмонологии. Консервативная терапия включает в себя соблюдение постельного режима, придание пациенту дренирующего положения несколько раз в день на 10-30 минут для улучшения оттока мокроты. Антибактериальная терапия назначается незамедлительно, после определения чувствительности микроорганизмов возможна коррекция антибиотикотерапии. Для реактивации иммунной системы проводят аутогемотрансфузию и переливание компонентов крови. Антистафилакокковый и гамма-глобулин назначается по показаниям.
Если естественного дренирования не достаточно, то проводят бронхоскопию с активной аспирацией полостей и с промыванием их растворами антисептиков (бронхоальвеолярный лаваж). Возможно также введение антибиотиков непосредственно в полость абсцесса легкого. Если абсцесс расположен периферически и имеет большой размер, то прибегают к трансторакальной пункции. Когда же консервативное лечение абсцесса легкого малоэффективно, а также в случаях осложнений показана резекция легкого.
Благоприятное течение абсцесса легкого идет с постепенным рассасыванием инфильтрации вокруг гнойной полости; полость теряет свои правильные округлые очертания и перестает определяться. Если процесс не принимает затяжной или осложненный характер, то выздоровление наступает через 6-8 недель. Летальность при абсцессе легкого достаточно высока и на сегодняшний день составляет 5-10%. Специфической профилактики абсцесса легкого нет. Неспецифической профилактикой является своевременное лечение пневмоний и бронхитов, санация очагов хронической инфекции и предупреждение аспирации дыхательных путей. Так же важным аспектом в снижении уровня заболеваемости является борьба с алкоголизмом.
источник