Абсцесс поджелудочной железы это образование гноя и некротических масс в полости железы. Очень часто абсцесс развивается после острого алкогольного панкреатита. Болезнь характеризуется проявлением лихорадки, появлением опоясывающих болей, лейкоцитоза.
Примерно после двух недель, после приступа панкреатита, в брюшной полости образуется опухолевидное образование. Диагноз абсцесс поджелудочной железы помогут установить УЗИ, МРТ , КТ брюшной полости, анализ крови.
Единственный эффективный метод лечения абсцесса поджелудочной железы это хирургическая санация абсцесса с последующей антибактериальной терапией.
Абсцесс поджелудочной железы – очень тяжёлое заболевание, развивается у пациентов, перенесших панкреатит, панкреонекроз с формированием в железе гнойной полости.
Абсцесс может сформироваться при любой форме панкреатита, но только кроме отёчной; 2-5% случаев этого заболевания заканчиваются формированием абсцесса. Очень часто абсцесс поджелудочной железы развивается на фоне алкогольного панкреатита.
Болезнь очень опасна для жизни пациента. В современной гастроэнтерологии назначают антибиотики при панкреатите только при поражении желчных путей или доказанных бактериальных осложнениях. Случаи повышения температуры, появления болей в брюшной полости в течение четырнадцати дней после панкреатита должны рассматриваться как вероятный панкреатический абсцесс.
Метод лечения, приводящий к выздоровлению пациента это хирургическая операция по дренированию гнойника. Без операции очень высокая летальность при данной патологии, и она достигает почти сто процентов.
Причины формирования гнойной полости в поджелудочной железе пока до конца не выяснены. Есть предположения, что инфекция может быть занесена с током крови, при проколе псевдокист, при формировании свища кисты с кишечником.
В подавляющем большинстве случаев при аспирации и посеве содержимого гнойника выделяется кишечная палочка либо энтеробактерии. Согласно исследованиям в области гастроэнтерологии, присоединение вторичной инфекции наблюдается практически в шестидесяти процентов случаев панкреонекроза, поэтому при лечении этой болезни следует учитывать вероятность образования полости с гнойным содержимым.
Сам механизм формирования гнойной полости изучен намного лучше. При начале острого панкреатита ткань железы повреждается, из-за чего ферменты попадают и на саму железу, и на окружающие ткани, разрушая их. Из-за этого может начаться панкреонекроз, образуются псевдокисты – полости, заполненные жидким содержимым и некротизированными тканями.
При попадании в область патологического процесса инфекции развивается либо флегмона поджелудочной железы – тотальное гнойное расплавление, либо формируется абсцесс. Следует отметить, что флегмона является более тяжёлым и прогностически неблагоприятным состоянием, по клинике практически не отличающимся от единичного абсцесса.
Образованию абсцесса поджелудочной железы способствуют тяжёлый панкреатит с несколькими факторами риска: послеоперационный панкреатит, ранняя лапаротомия, раннее начало энтерального питания, нерациональная антибиотикотерапия.
В течении некоторого времени, до 30 дней, от начала панкреатита, повышается температура до фебрильных цифр, появляются озноб, тахикардия, усиливаются боли в верхней половине брюшной полости. Боли носят опоясывающий характер и они довольно таки сильные.
Пациент обращает внимание на слабость, утомляемость, у него отсутствует аппетит, появляется повышенное потоотделение, тошнота, рвота с ощущением горечи во рту.
При пальпации брюшной полости, ощущается наличие опухолевидного образования, напряжение мышц передней брюшной стенки.
Панкреатический абсцесс часто осложняется дальнейшим распространением инфекции, образованием множественных гнойников в самой железе и окружающих её органах. Гной может затекать забрюшинно, прорываться в полые органы, поддиафрагмально и в околокишечную клетчатку, плевральную и перикардиальную полости, в связи с чем могут сформироваться абсцесс кишечника, поддиафрагмальный абсцесс, гнойный плеврит и перикардит.
Диагноз ставится только после очень тщательного обследования пациента. В общем анализе крови отмечается высокий лейкоцитоз, сдвиг формулы лейкоцитов влево, повышение СОЭ, анемия. В биохимическом анализе крови обращает на себя внимание повышение уровня панкреатических ферментов, гипергликемия.
Повышен уровень амилазы мочи, хотя при формировании абсцесса её количество может постепенно снижаться.
Рентгенологическое исследование панкреатического абсцесса имеет некоторые особенности. Так как железа расположена за желудком, то тень полости гнойника может накладываться на газовый пузырь желудка.
Поэтому экспозиция должна быть дольше, а при подозрении на абсцесс в полость желудка вводят контрастное вещество и делают вертикальный снимок в боковой проекции – при этом округлая тень с границей жидкости (абсцесс) будет находиться за желудком.
УЗИ поджелудочной железы, КТ органов брюшной полости позволит определиться с локализацией и размерами очага, количеством абсцессов. При необходимости возможно одновременное проведение чрескожной пункции с аспирацией, исследованием и посевом содержимого. Дифференциальный диагноз проводят с псевдокистой поджелудочной железы, панкреонекрозом.
Лечить абсцесс поджелудочной железы должен хирург и эндоскопист. Абсцесс поджелудочной железы является абсолютным показанием к его санации и дренированию.
Опыт показывает, что чрескожное дренирование гнойников приводит к излечению только в сорока процентов случаев, к тому же при такой тактике можно пропустить флегмону, множественные абсцессы, распространение инфекции на окружающие панкреас ткани. Именно поэтому эндоскопическое или классическое лапаротомное иссечение и дренирование абсцесса будет наилучшим выходом.
Параллельно больному назначается антибактериальная терапия согласно полученным посевам, обезболивающие препараты, спазмолитики, ингибиторы ферментов. Проводится инфузионная терапия для дезинтоксикации.
Так как причины образования абсцессов в поджелудочной железе до конца не выяснены, на сегодняшний день не существует и мер профилактики развития этой патологии после панкреатита и панкреонекроза.
Таким образом, профилактикой абсцедирования является предупреждение панкреатита – ведь абсцесс может сформироваться только на его фоне.
Прогноз при формировании абсцессов серьёзный: без хирургического лечения смертность составляет сто процентов, а после проведения операции выживаемость 39-59%. Прогноз заболевания зависит от своевременности обращения, быстрой диагностики и оперативного лечения.
источник
Поджелудочная железа – орган, который необходим для нормальной и полноценной работы пищеварительного тракта. Кроме того, она вырабатывает гормон, который снижает уровень глюкозы в крови. Но случается так, что из-за ряда причин приходится выполнять сложные хирургические вмешательства, вплоть до полного удаления органа.
Операции на поджелудочной железе – непредсказуемые и трудные манипуляции, требующие определенных навыков. Исход хирургического лечения зависит от общего состояния организма, возраста и стадии болезни. После проведения операции требуется длительное восстановление.
Существует мнение, что поджелудочная железа является непредсказуемым органом, и никто из специалистов не может сказать, что произойдет с ней во время или после проведения операции. Хирургическое лечение должно проводиться лишь теми специалистами, обладающими определенными навыками и знаниями.
Оперативное вмешательство рекомендовано при следующих патологиях:
- опухолевые новообразования;
- хроническая киста и псевдокисты;
- деструктивный панкреатит в острой стадии;
- панкреонекроз;
- частые рецидивы хронического панкреатита;
- травма органа.
Нет сложностей при удалении кист, притом это происходит с небольшой частью органа. В случае камней происходит рассечение пораженного органа или стенок протоков. Большую опасность представляют операции по удалению новообразований, особенно расположенной в хвосте органа (происходит удаление селезенки).
Проводятся следующие виды хирургического вмешательства:
- удаление нежизнеспособных тканей (некрэктомия);
- частичное удаление органа (резекция);
- полное удаление органа (тотальная панкреатэктомия);
- удаление кист и абсцессов с помощью медицинских дренажных инструментов;
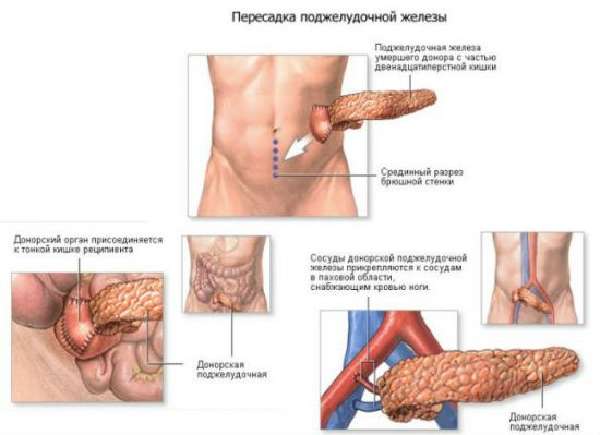
- пересадка поджелудочной железы.
Может выполняться на любом участке органа: головка, тело или хвост, но чаще всего она проводится на головке поджелудочной железы. Если новообразование можно оперировать, то вся операция делиться на 2 этапа: иссечение пораженной области вместе с близлежащими тканями, восстановление целостности и нормальной функциональности пищеварительного канала, желчного пузыря и самих протоков.
Сама операция проводится под общим наркозом, а доступ к органу осуществляется с помощью лапароскопа. С ним врач может оценить состояние пораженной части, обследовать соседние органы. В ходе операции могут быть удалены некоторые отделы 12-перстной кишки, желчного пузыря и лимфатические узлы. Потом специалист восстанавливает пищеварительный тракт путем соединения железы с желудком и кишечником.
Иссечение хвоста чаще всего сопровождается удалением селезенки. В процессе оперативного лечения на месте отсечения хвоста накладывают швы хирургическими нитями, а прилегающие сосуды перевязывают во избежание развития кровотечения. После выполнения процедуры ставиться дренаж.
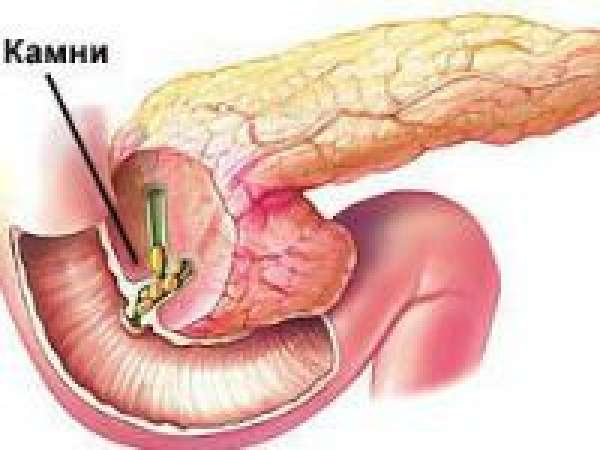
Удаление камней поджелудочной железы – явление редкое
Но со временем количество людей с этим хирургическим заболеванием встречается все чаще. Проводить операцию стоит только тогда, когда размер конкрементов превышает 1 см.
В процессе хирургического лечения делается небольшой надрез мышц в месте его локализации и камень проталкивают в кишку, где он выводится естественным путем. В остальных случаях проводиться медикаментозное лечение или применение дистанционной ударно-волновой литотрипсии (ДУВЛ). Более 85% случаев имеют благоприятный исход.
Проводиться довольно редко и при наличии сопутствующих причин. Даже в самых тяжелых ситуациях врачи пытаются максимально сохранить часть органа. Невозможно избежать полного удаления ПЖЖ (поджелудочной железы) при наличии некроза органа или опухоль большого размера, которая начинает прорастать в соседние ткани.
Из-за того, что рядом с железой проходит аортальный канал, во время операции следует быть предельно осторожными. Затруднить проведение хирургического лечения, продолжительность которого может достигать 6 часов и более, могут органы, которые очень тесно расположены друг к другу: печень, селезенка, желудок и 12-перстная кишка.
Помогает добиться спада воспаления и затем его полного регресса. Если киста расположена в благоприятном месте, то от нее отводится трубка в желудок методом гастроскопии. При этом вскрытие брюшной полости не происходит. Общее время дренирования варьируется от месяца до четырех. За этот промежуток киста полностью исчезает.
В случае абсцесса поджелудочной железы необходимо также проведение санации и дренирования. Исходя из результатов операций, можно увидеть, что лишь 40% пациентов могут полностью излечиться таким образом.
Нередки случаи, когда можно пропустить развитие флегмоны или нагноение близлежащих тканей поджелудочной железы. Именно по этим причинам наиболее часто стало применяться лапаротомное иссечение и дренирование абсцесса.
Одновременно с этим пациенту назначаются антибактериальные и обезболивающие препараты, спазмолитики, ферментативные ингибиторы.
Считается очень сложной операцией в хирургии. Можно найти немало отрицательных отзывов самих врачей, выполняющих процедуру. Проводиться она в крайних случаях, даже когда у пациента диагностировали рак. Сама операция довольно дорогостоящая, кроме того, немного пациентов выживают после такой процедуры.
Да и сам орган можно взять лишь у мертвого человека, т. к. он непарный. После отделения ПЖЖ, хранить ее можно в заморозке не более 4 часов, что доставляет немало трудностей при проведении пересадки. В ходе операции орган предстоит поместить в полость брюшины и соединить его с несколькими крупными сосудами: печеночные, подвздошные и селезеночные.
Это сделать очень трудно, а пациент может умереть на операционном столе от шока или большой потери крови. Из-за того, что поджелудочная железа способна вызвать специфический иммунный ответ как на чужеродный организм, необходимо проводить должную терапию, в противном случае наступит отторжение органа спустя несколько суток от проведенной операции.
Самым распространенным последствием после операции на поджелудочной железе являются следующие патологические состояния и болезни:
- Сильное кровотечение, сопровождающееся рвотой.
- Свищ, абсцесс или перитонит в результате попадания инфекции.
- Высокая концентрация лейкоцитов в крови (лейкоцитоз).
- Невыносимая резкая боль в области эпигастрия.
- Возникновение тромбов и тромбэмболии.
- Развитие или обострение сахарного диабета.
- Нарушение активности или отсутствия выработки каких-либо ферментов (ферментопатия).
Острый панкреатит нередко возникает у лиц, у которых появляется непроходимость протоков после хирургического вмешательства. Возникает это в результате сильной отечности органа. Вообще прогноз напрямую зависит от общего состояния больного и течения болезни, способа проведения оперативного вмешательства, специальной диеты и диспансерного наблюдения.
Важно! После резекции органа из-за наличия опухоли в нем, нередки случаи рецидивов заболевания. При появлении каких-нибудь неприятных симптомов необходимо как можно скорее обратиться к врачу, чтобы исключить процесс образования вторичных очагов опухолевого роста (метастаз).
Поджелудочная железа – орган, без которого трудно нормально существовать. В ней вырабатываются ферменты, помогающие нормальному пищеварению, а также гормоны, которые регулируют углеводный обмен. Однако стоит понимать, что при правильном образе жизни и правильной заместительной терапии можно спокойно существовать вообще без нее довольно длительное время.
Так какие же правила стоит соблюдать после частичного или полного удаления органа внешней и внутренней секреции? Их не так много:
- Соблюдение определенного режима питания до конца жизни. Вся еда должна быть легко усваиваемой и содержать минимальное количество жира. Принимать пищу необходимо 6–8 раз в сутки небольшими порциями.
- Полное исключение любых спиртсодержащих напитков.
- Прием всех препаратов, назначенных специалистом (ферменты, гормоны и т. д.).
- Самостоятельный регулярный контроль уровня глюкозы в крови.
Практически все пациенты, которые перенесли операцию на поджелудочной железе, первые несколько месяцев значительно теряют массу тела, ощущают тяжесть, боли в животе и дискомфорт после приема пищи, наблюдают у себя нарушение стула (практически после любой съеденной еды).
После операции на поджелудочной важно контролировать уровень сахара в крови
Больные жалуются на общую слабость, недомогание, дефицит витаминов из-за ограничений в диете. При назначении инсулинсодержащих препаратов часто бывают состояния, когда уровень сахара ниже нормальных значений (гипогликемия), поэтому необходимо делать наоборот, держать его немного выше 5,5 ммоль\л.
Постепенно организм адаптируется к новым условиям жизни. Человек приспосабливается к новому режиму, учиться самоконтролю и со временем начинает входить в нормальную для него колею. Послеоперационный период может достигать 4 месяца и более. На его продолжительность влияют общее состояние пациента, возраст и запущенность заболевания.
источник
Абсцесс считается чрезвычайно тяжелым заболеванием, которое может развиться у людей, перенесших или страдающих патологией поджелудочной железы. По сути, это опасный для жизни человека гнойник, редко поддающийся первоначальному лечению антибиотиками.
Специалисты утверждают, что наиболее часто абсцесс появляется у людей, страдающих алкогольным заболеванием железы в любой форме. Единственный выход спасти больного в данном случае – срочная операция.
Без нее летальный исход болезни практически гарантирован, особенно если полость с гноем находится в хвосте поджелудочной железы и плохо прощупывается. Поэтому следует знать первые признаки появления болезни и сразу обращаться за помощью к врачу.
К симптомам абсцесса поджелудочной железы относятся:
- Повышение температуры;
- Резкие боли над пупком;
- Возникновение опухолевидной выпуклости на животе;
- Общая слабость, изменение цвета кожных покровов;
- Тахикардия;
- Повышенная потливость;
- Тошнота;
- Снижение аппетита.
Абсцесс не возникает сразу после приступа болезни, а формируется на протяжении одной-двух недель. Он нередко осложняется инфицированием близких к железе органов и при несвоевременной хирургии прорывается в желудок, кишечный тракт. Гной попадает в пространство под диафрагмой, в плевральную область, разрушает структуру тканей, вызывает гнойный плеврит, абсцесс кишечника, выходящий наружу свищ. Нередко развивается сильное внутреннее кровотечение, являющееся серьезной угрозой жизни человека.
Для того, чтобы точно установить диагноз, понадобиться сделать общий и биохимический анализ крови, УЗИ и томографию брюшной полости. Они позволят ясно увидеть клиническую картину заболевания и найти самые эффективные способы его лечения.
Как правило, это операция с назначением курса антибактериальной терапии после нее.
Причины, по которым в поджелудочной железе образуются заполненные гноем полости, пока до конца не выяснены. Специалисты считают, что основной для развития абсцесса могут стать:
- Инфекция, занесенная извне;
- Непрофессиональный прокол головки псевдокисты;
- Возникновение свища, расположенного между кистой и кишечником;
- Неправильное лечение поджелудочной железы или его слишком раннее прекращение.
Что касается механизма формирования такой полости, то он довольно ясен. После острого приступа ткани поджелудочной железы подвергаются частичному распаду.
Нерасщепленные ферменты поражают поверхность железы и окружающих органов, разрушая ее. Это приводит к росту псевдокист или развитию панкреонекроза, являющихся основой для развития гнойных полостей. Если в них проникает инфекция, она либо способствует развитию масштабного гнойного расплавления, либо провоцирует возникновение абсцесса. Флегмона по системе классификации МКБ относится к более тяжелым заболеваниям с неблагоприятным прогнозом, однако клинически почти не отличается от абсцесса, выражающегося в единичной полости. Поэтому пациентов с подозрением на абсцесс врачи должны обследовать максимально тщательно, чтобы исключить присутствие у них флегмоны.
Если при воспалении и отеках поджелудочной железы пациента лечат гастроэнтеролог, терапевт, то пациентами с ее нагноениями занимаются уже хирурги и эндоскописты. Они проводят санацию полостей и их дренирование.
В некоторых случаях делается частичное дренирование через кожу, однако оно бывает эффективными и приводит к полному излечению только в половине случаев.
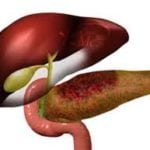
Поэтому лучшим вариантом лечения считается хирургическое иссечение с последующим дренированием. Оно позволяет врачам внимательно исследовать железу и окружающие органы на предмет выявления флегмоны и вторичных абсцессов.
После операции пациентам назначаются антибиотики, обезболивающие средства, препараты, помогающие железе расщеплять ферменты и снижающие их активность.
Для дезинтоксикации организма больной проходит курс инфузионной терапии.
Так как пока еще полностью не выяснены точные причины возникновения абсцессов поджелудочной железы после острого приступа панкреатита или вследствие панкреонекроза, нет точного списка и их профилактики. Врачи рекомендуют проводить меры, предупреждающие развитие этих заболеваний, потому что гнойные полости формируются исключительно на их фоне. Для этого следует:
- Отказаться от вредных привычек;
- Не переедать, так как лишний вес увеличивает риск развития болезни;
- Регулярно обследоваться, если в роду есть люди, страдающие заболеваниями поджелудочной железы или желчнокаменной болезнью.

Что касается прогнозов такого заболевания, как абсцесс, они однозначны – без оперативного вмешательства его исход будет фатальным. Если же оно проведено своевременно и профессионально, последующая терапия осуществлялась правильно и старательно, шансы на выздоровления значительно возрастают. Оно может быть полным, если не пренебрегать рекомендациями врачей, следить за собственным здоровьем и не подвергать организм чрезмерным нагрузкам. Главное для полного излечения – обратиться за помощью как можно раньше, не дожидаясь катастрофического ухудшения состояния.
Информация о поджелудочной железе предоставлена в видео в этой статье.
источник
Абсцесс поджелудочной железы – это полость, заполненная гноем и некротическими массами в ткани железы. В подавляющем большинстве случаев развивается после острого алкогольного панкреатита. Характеризуется появлением лихорадки, опоясывающих болей, лейкоцитоза, опухолевидного образования в брюшной полости примерно через две недели после приступа панкреатита. Диагноз устанавливается после проведения УЗИ, МРТ или КТ брюшной полости, анализа биохимических и общеклинических параметров крови. Единственный эффективный метод лечения – хирургическая санация абсцесса с последующей антибактериальной терапией.
Абсцесс поджелудочной железы – тяжелейшее заболевание, которое развивается у пациентов, перенесших панкреатит (остро или повторное обострение) или панкреонекроз с формированием в железе отграниченной гнойной полости. Заболевание опасно для жизни пациента, а коварство его кроется в стёртости клиники на фоне антибиотикотерапии. Именно поэтому в современной гастроэнтерологии принято назначать антибиотики при панкреатите только при сопутствующем поражении желчных путей или доказанных бактериальных осложнениях. Все случаи повышения температуры и появления болей в животе в течение двух недель после панкреатита должны рассматриваться как вероятный панкреатический абсцесс. Единственный метод лечения, приводящий к выздоровлению – хирургическая операция по дренированию гнойника. Без операции летальность при данной патологии достигает 100%.
Абсцесс поджелудочной железы развивается на фоне острого панкреатита, может образовываться при любой форме патологии, кроме отёчной; 3-4% случаев этого заболевания заканчиваются образованием абсцесса. Наиболее часто выявляется на фоне алкогольного панкреатита. Причины формирования гнойной полости в поджелудочной железе до конца не ясны. Предполагается, что инфекция может быть занесена током крови, при проколе псевдокист (если не соблюдается асептика), при формировании свища кисты с кишечником.
В подавляющем большинстве случаев при аспирации и посеве содержимого гнойника выделяется кишечная палочка либо энтеробактерии. Согласно исследованиям в области гастроэнтерологии, присоединение вторичной инфекции наблюдается практически в 60% случаев панкреонекроза, поэтому при лечении этого заболевания следует учитывать вероятность образования полости с гнойным содержимым. Развитию абсцесса способствуют тяжёлый панкреатит с более чем тремя факторами риска, послеоперационный панкреатит, ранняя лапаротомия, раннее начало энтерального питания, нерациональная антибиотикотерапия.
При возникновении острого панкреатита ткань железы повреждается, из-за чего ферменты попадают и на саму железу, и на окружающие ткани, разрушая их. Из-за этого может начаться панкреонекроз, образуются псевдокисты – полости, заполненные жидким содержимым и некротизированными тканями. При попадании в область патологического процесса инфекции развивается либо флегмона поджелудочной железы – тотальное гнойное расплавление, либо формируется абсцесс. Следует отметить, что флегмона является более тяжёлым и прогностически неблагоприятным состоянием, по клинике практически не отличающимся от единичного абсцесса. Кроме того, при флегмоне в тканях могут формироваться множественные абсцессы.
Абсцесс поджелудочной железы формируется длительно – обычно не менее 10-15 дней. Таким образом, в течение двух-четырёх недель от начала панкреатита повышается температура до фебрильных цифр, появляются озноб, тахикардия, усиливаются боли в верхней половине живота. Боли носят опоясывающий характер, достаточно сильные. Больной обращает внимание на слабость, утомляемость, отсутствие аппетита, повышенное потоотделение. Беспокоит тошнота, рвота, после которой во рту долго ощущается горечь. Налицо все признаки интоксикации. При пальпации живота обращает на себя внимание наличие опухолевидного образования, напряжение мышц передней брюшной стенки.
Абсцесс поджелудочной железы часто осложняется дальнейшим распространением инфекции, образованием множественных гнойников в самой железе и окружающих органах. Гной может затекать забрюшинно, прорываться в полые органы (кишечник, желудок), поддиафрагмально и в околокишечную клетчатку, плевральную и перикардиальную полости, в связи с чем могут сформироваться абсцесс кишечника, поддиафрагмальный абсцесс, гнойный плеврит и перикардит. Также гнойник изредка может прорываться наружу через кожу с образованием свища. При разрушении ферментами стенки сосуда может возникнуть сильное кровотечение, иногда с летальным исходом.
Диагноз абсцесс поджелудочной железы устанавливается специалистом в сфере общей хирургии после тщательного обследования больного. В общем анализе крови отмечается высокий лейкоцитоз, сдвиг формулы лейкоцитов влево, повышение СОЭ, анемия. В биохимическом анализе крови обращает на себя внимание повышение уровня панкреатических ферментов, гипергликемия. Повышен уровень амилазы мочи, хотя при формировании абсцесса её количество может постепенно снижаться.
Рентгенологическое исследование панкреатического абсцесса имеет некоторые особенности. Так как железа расположена за желудком, то тень полости гнойника может накладываться на газовый пузырь желудка. Поэтому экспозиция должна быть дольше, а при подозрении на абсцесс в полость желудка вводят контрастное вещество и делают вертикальный снимок в боковой проекции – при этом округлая тень с границей жидкости (абсцесс) будет находиться за желудком. При попадании контраста в полость абсцесса можно говорить о наличии свища. Также на снимках можно увидеть признаки сдавления кишечника, смещения органов. Левый диафрагмальный купол высокий, подвижность его ограничена, может быть выпот в плевральную полость.
УЗИ поджелудочной железы, КТ органов брюшной полости позволит определиться с локализацией и размерами очага, количеством абсцессов. При необходимости возможно одновременное проведение чрескожной пункции с аспирацией, исследованием и посевом содержимого. Дифференциальный диагноз проводят с псевдокистой поджелудочной железы, панкреонекрозом.
Лечение осуществляет абдоминальный хирург. Абсцесс является абсолютным показанием к санации и дренированию. Практика показывает, что чрескожное дренирование гнойников приводит к излечению только в 40% случаев, к тому же при такой тактике можно пропустить флегмону, множественные абсцессы, распространение инфекции на окружающие панкреас ткани. Именно поэтому эндоскопическое или классическое лапаротомное иссечение и дренирование абсцесса будет наилучшим выходом.
Во время операции производится внимательный осмотр окружающих органов, забрюшинной клетчатки на предмет вторичных абсцессов. Параллельно пациенту назначается антибиотикотерапия согласно полученным посевам, обезболивающие препараты, спазмолитики, ингибиторы ферментов. Проводится инфузионная терапия с целью дезинтоксикации.
Поскольку причины образования абсцессов поджелудочной железы до конца не выяснены, на сегодняшний день не существует и мер профилактики развития этой патологии после панкреатита и панкреонекроза. Таким образом, профилактикой абсцедирования является предупреждение панкреатита – ведь абсцесс может сформироваться только на его фоне.
Прогноз при формировании абсцессов серьёзный: без хирургического лечения смертность составляет 100%, после проведения операции выживаемость достигает 40-60%. Исход заболевания зависит от своевременности обращения, быстрой диагностики и оперативного лечения. Чем раньше поставлен диагноз и проведена операция, тем лучше отдалённые результаты.
источник
Автор: врач гастроэнтерологического отделения — Лебедева Татьяна Николаевна
Поджелудочная железа – орган уникальный в том плане, что она является одновременно железой внешней и внутренней секреции. В ней вырабатываются ферменты, необходимые для пищеварения и поступающие по выводным протокам в кишечник, а также гормоны, которые поступают непосредственно в кровь.
Поджелудочная железа расположена в верхнем этаже брюшной полости, непосредственно позади желудка, забрюшинно, довольно глубоко. Условно разделяется на 3 части: головку, тело и хвост. Она прилежит ко многим важным органам: головку огибает двенадцатиперстная кишка, задняя ее поверхность тесно прилежит к правой почке, надпочечнику, аорте, верхней и нижней полым венам, многим другим важным сосудам, селезенке.
строение поджелудочной железы
Поджелудочная железа – уникальный орган не только в плане своей функциональности, но и в плане строения и расположения. Это паренхиматозный орган, состоящий из соединительной и железистой ткани, с густой сетью протоков и сосудов.
Кроме этого, можно сказать, что орган этот мало понятен в плане этиологии, патогенеза, и, соответственно, лечения поражающих его заболеваний (особенно это касается острого и хронического панкреатита). Врачи всегда насторожено относятся к таким пациентам, так как течение заболеваний поджелудочной железы никогда невозможно предсказать.
Такая структура этого органа, а также его неудобное положение делают его чрезвычайно неудобным для хирургов. Любое вмешательство в этой области чревато развитием многих осложнений – кровотечений, нагноений, рецидивов, выхода агрессивных ферментов за пределы органа и расплавление окружающих тканей. Поэтому можно сказать, что оперируется поджелудочная железа только по жизненным показаниям – когда ясно, что никакие другие методы не могут облегчить состояние больного или предотвратить его гибель.
- Острое воспаление с панкреонекрозом и перитонитом.
- Некротический панкреатит с нагноением (абсолютное показание для экстренной операции).
- Абсцессы.
- Травмы с кровотечением.
- Опухоли.
- Кисты и псевдокисты, которые сопровождаются болями и нарушением оттока.
- Хронический панкреатит с выраженным болевым синдромом.
- Некрэктомия (удаление омертвевших тканей).
- Резекция (удаление части органа). Если необходимо удаление головки, проводится панкреатодуоденальная резекция. При поражении хвоста и тела – дистальная резекция.
- Тотальная панкреатэктомия.
- Дренирование абсцессов и кист.
Нужно сказать, что единых критериев для показаний к операции при остром панкреатите нет. Но есть несколько грозных осложнений, где хирурги едины во мнении: невмешательство неминуемо приведет к смерти больного. К хирургическому вмешательству прибегают при :
- Инфицированном панкреонекрозе (гнойном расплавлении тканей железы).
- Неэффективности консервативного лечения в течение двух суток.
- Абсцессах поджелудочной железы.
- Гнойном перитоните.
Нагноение панкреонекроза – это самое грозное осложнение острого панкреатита. При некротическом панкреатите встречается в 70% случаев. Без радикального лечения (операции) смертность приближается к 100%.
Операция при инфицированном панкреонекрозе – это открытая лапаротомия, некрэктомия (удаление омертвевших тканей), дренирование послеоперационного ложа. Как правило, очень часто (в 40% случаев) возникает необходимость повторных лапаротомий через определенный промежуток времени для удаления повторно образующихся некротизированных тканей. Иногда для этого брюшную полость не ушивают (оставляют открытой), при риске кровотечений место удаления некроза временно тампонируют.
Однако в последнее время операцией выбора при данном осложнении является некрэктомия в сочетании с интенсивным послеоперационным лаважем: после удаления некротических тканей в послеоперационном поле оставляют дренажные силиконовые трубки, через которые проводится интенсивное промывание антисептиками и растворами антибиотиков, с одновременной активной аспирацией (отсасыванием).
Если причиной острого панкреатита стала желчнокаменная болезнь, одновременно проводится холецистэктомия (удаление желчного пузыря).
слева: лапороскопическая холецистэктомия, справа: открытая холецистэктомия
Малоинвазивные методы, такие как лапароскопическая операция, при панкреонекрозе не рекомендована. Она может проводиться только как временная мера у очень тяжелых больных для уменьшения отека.
Абсцессы поджелудочной железы возникают на фоне ограниченного некроза при попадании инфекции или в отдаленном периоде при нагноении псевдокисты.
Цель лечения, как и любого абсцесса – вскрытие и дренирование. Операция может быть проведена несколькими способами:
- Открытый метод. Проводится лапаротомия, вскрытие абсцесса и дренирование его полости до полного очищения.
- Лапароскопическое дренирование: под контролем лапароскопа производится вскрытие абсцесса, удаление нежизнеспособных тканей, и постановка дренажных каналов, так же, как при обширном панкреонекрозе.
- Внутреннее дренирование: вскрытие абсцесса производится через заднюю стенку желудка. Такую операцию можно выполнить или лапаротомическим доступом, или лапароскопически. Результат – выход содержимого абсцесса происходит через сформированный искусственный свищ в желудок. Киста постепенно облитерируется, свищевое отверстие затягивается.
Псевдокисты в поджелудочной железе образуются после разрешения острого воспалительного процесса. Псевдокиста- это полость без сформировавшейся оболочки, заполненная панкреатическим соком.
Псевдокисты могут быть достаточно больших размеров (более 5 см в диаметре), опасны тем, что:
- Могут сдавливать окружающие ткани, протоки.
- Вызывать хронические боли.
- Возможно нагноение и формирование абсцесса.
- Содержимое кисты, содержащее агрессивные пищеварительные ферменты, может вызвать эрозию сосудов и кровотечение.
- Наконец, киста может прорваться в брюшную полость.
Такие большие кисты, сопровождающиеся болями или сдавлением протоков, подлежат оперативному удалению или дренированию. Основные виды операций при псевдокистах:
- Чрезкожное наружное дренирование кисты.
- Иссечение кисты.
- Внутреннее дренирование. Принцип – создание анастомоза кисты с желудком или петлей кишки.
Резекция – это удаление части органа. Резекция поджелудочной железы производится чаще всего при поражении ее опухолью, при травмах, реже – при хроническом панкреатите.
В силу анатомических особенностей кровоснабжения поджелудочной железы удалить можно одну из двух частей:
- Головку вместе с двенадцатиперстной кишкой (так как они имеют общее кровоснабжение).
- Дистальный отдел (тело и хвост).
Довольно распространенная и хорошо отработанная операция (операция Уиппла). Это удаление головки поджелудочной железы вместе с огибающей ее двенадцатиперстной кишкой, желчным пузырем и частью желудка, а также расположенными рядом лимфоузлами. Производится чаще всего при опухолях, расположенных в головке поджелудочной железы, раке фатерова сосочка, а также в некоторых случаях при хроническом панкреатите.
Кроме удаления пораженного органа вместе с окружающими тканями очень важным этапом является реконструкция и формирование оттока желчи и панкреатического секрета из культи поджелудочной железы. Этот отдел пищеварительного тракта как бы собирается заново. Создаются несколько анастомозов:
- Выходного отдела желудка с тощей кишкой.
- Протока культи поджелудочной железы с петлей кишечника.
- Общего желчного протока с кишкой.
Существует методика вывода панкреатического протока не в кишечник, а в желудок (панкреатогастроанастомоз).
Проводится при опухолях тела или хвоста. Нужно сказать, что злокачественные опухоли этой локализации почти всегда неоперабельны, так как быстро прорастают в сосуды кишечника. Поэтому чаще всего такая операция проводится при доброкачественных опухолях. Дистальная резекция обычно проводится вместе с удалением селезенки. Дистальная резекция в большей степени связана с развитием в послеоперационном периоде сахарного диабета.
Дистальная резекция поджелудочной железы (удаление хвоста поджелудочной железы вместе с селезенкой)
Иногда объем операции нельзя предсказать заранее. Если при осмотре выявляется, что опухоль очень распространилась, возможно полное удаление органа. Такая операция называется тотальная панкреатэктомия.
Оперативное вмешательство при хроническом панкреатите проводится только как метод облегчения состояния пациента.
-
Дренирование протоков (при выраженном нарушении проходимости протоков, создается анастомоз с тощей кишкой).
- Резекция и дренирование кист.
- Резекция головки при механической желтухе или стенозе двенадцатиперстной кишки.
- Панкреатэктомия (при выраженном стойком болевом синдроме, механической желтухе) при тотальном поражении органа.
- При наличии камней в протоках поджелудочной железы, препятствующих оттоку секрета или вызывающих сильные боли может проводиться операция вирсунготомии (рассечения протока и удаления камня) или дренирование протока выше уровня обструкции (панкреатоеюноанастомоз).
Подготовка к операции на поджелудочной железе мало чем отличается от подготовки к другим операциям. Особенность состоит в том, что операции на поджелудочной железе проводятся в основном по жизненным показаниям, то есть только в тех случаях, когда риск невмешательства намного превышает риск самой операции. Поэтому и противопоказанием для таких операций является только очень тяжелое состояние пациента. Операции на поджелудочной железе проводятся только под общим наркозом.
После операции на поджелудочной железе первые несколько суток проводится парентеральное питание (питательные растворы вводятся через капельницу в кровь) или же во время операции устанавливается кишечный зонд и специальные питательные смеси вводятся через него сразу в кишечник.
Через три дня возможно сначала питье, затем протертая полужидкая пища без соли и сахара.
- Гнойные воспалительные осложнения – панкреатиты, перитониты, абсцессы, сепсис.
- Кровотечения.
- Несостоятельность анастомозов.
- Сахарный диабет.
- Нарушения переваривания и всасывания пищи – синдром мальабсорбции.
Поджелудочная железа, как уже было сказано, очень важный и уникальный орган для нашего организма. В ней вырабатывается целый ряд пищеварительных ферментов, а также только поджелудочная железа производит гормоны, регулирующие углеводный обмен – инсулин и глюкагон.
Однако нужно отметить, что и та и другая функция этого органа может быть с успехом компенсирована заместительной терапией. Человек не сможет выжить, например, без печени, но без поджелудочной железы при правильном образе жизни и адекватно подобранном лечении, он вполне может жить долгие годы.
Какие правила жизни после операций на поджелудочной железе (особенно это касается резекции части или всего органа)?
-
Строгое соблюдение режима питания до конца жизни. Питаться нужно небольшими порциями 5-6 раз в день. Пища должна быть легкоусваиваемая с минимальным содержанием жира.
- Абсолютное исключение алкоголя.
- Прием ферментных препаратов в кишечнорастворимой оболочке, назначенных врачом.
- Самоконтроль уровня сахара крови. Развитие сахарного диабета при резекции части поджелудочной железы – совсем не обязательное осложнение. По разным данным, оно развивается в 50% случаев.
- При установлении диагноза сахарного диабета – инсулинотерапия по схемам, назначенным эндокринологом.
Обычно в первые месяцы после операции организм приспосабливается:
- Пациент, как правило, теряет в весе.
- Ощущается дискомфорт, тяжесть и боли в животе после приема пищи.
- Наблюдается частый жидкий стул (обычно после каждого приема пищи).
- Отмечается слабость, недомогание, симптомы авитаминоза из-за нарушения всасывания и ограничений в диете.
- При назначении инсулинотерапии первое время возможны частые гипогликемические состояния (поэтому рекомендуется уровень сахара держать выше нормальных величин).
Но постепенно организм приспосабливается к новым условиям, пациент также обучается саморегуляции, и жизнь в конце концов входит в нормальную колею.
источник
Оперативные вмешательства на ПЖ нередко сопровождаются тяжелыми осложнениями [А.Г. Земляной, 1988; Б.С. Добряков и соавт, 1992; G.P. Gall, 1988].
Для предотвращения этих осложнений немаловажное значение имеет выбор доступа, полноценная ревизия железы и других отделов брюшной полости. При ОП наиболее удобной считается верхнесрединная лапаратомия с продолжением разреза вниз на 3-4 см, огибая лупок слева. Этот доступ дает возможность свободно манипулировать на всех отделах ПЖ, осуществить полноценную ревизию брюшной полости и при наличии показаний выполнить оперативное вмешательство на желчных протоках и произвести спленэктомию.
При проведении косого разреза в правом подреберье в тех случаях, когда операцию первоначально производят с предположительным диагнозом ОХ, а в связи с обнаружением признаков ОП требуется иной доступ: его расширяют путем рассечения левой прямой мышцы или в случае необходимости делают подреберный поперечный разрез. Несоблюдение этих принципов считается тактической ошибкой, так как ограниченный доступ значительно затрудняет проведение необходимых манипуляций на ПЖ и препятствует выполнению полноценного дренирования сальниковой сумки и забрюшинного пространства [О.Б. Милонов и соавт., 1990].
Важным условием при этом является полноценная ревизия ПЖ и окружающих тканей, которая возможна только после широкого вскрытия сальниковой сумки. С этой целью производят мобилизацию большой кривизны желудка и рассекают желудочно-ободочную связку на протяжении 15-20 см, вплоть до разобщения желудочно-селезеночной связки. В случае выявления преимущественного поражения дистальных отделов ПЖ считают целесообразным надсечь париетальную брюшину в области левого угла OK и нисходящей OK, чтобы вскрыть заброшинную клетчатку.
Мобилизация ПЖ и левого угла OK может сопровождаться кровотечением из мелких сосудов, проходящих в серозном листке. Во избежание образования гематомы и скопления сгустков крови их коагулируют или лигируют. В случае преимущественного поражения головки ПЖ считают необходимым произвести мобилизацию ДПК по Кохеру и рассечь париетальную брюшину в области правого угла и восходящей ОК. Данная методика позволяет ограничить распространение отека и воспалительного инфильтрата, произвести полноценное дренирование и эвакуацию токсичной жидкости, что является мерой профилактики энзимной токсемии в послеоперационном периоде и предотвращает образование забрюшинных абсцессов, флегмон и панкреатического оментита.
Дренирование сальниковой сумки и брюшной полости требуется производить полихлорвиниловыми дренажами, так как использование тампонов способствует инфицированию и образованию гнойных осложнений, кишечных свищей. Кроме того, при введении тампонов в сальниковую сумку в окружности их образуется обширный спаечный процесс, что значительно затрудняет последующую ревизию и полноценное удаление некротизированных участков ПЖ при возникновении необходимости повторных оперативных вмешательств.
В связи с этим дренажные трубки советуют располагать так, чтобы они не давили на кишечные петли и создавали отток по наиболее короткому пути. В целях предупреждения инфицирования концы дренажей помещают в банку с антисептическим раствором. Дренажи выводят через дополнительные разрезы в отлогих местах брюшной полости и по возможности отграничивают прядями сальника.
Соблюдение этих правил позволит предотвратить развитие гнойных осложнений. Предварительно осуществляют новокаиновую блокаду с добавлением ингибиторов трипсина корня брыжейки в области подковы ДПК и забрюшинной клетчатки в области хвоста и тела железы. Это облегчает дифференцировку тканей и атравматичное рассечение брюшины. Прядь большого сальника проводят через отверстие в рассеченной желудочно-ободочной связке и фиксируют к брюшине по верхнему и нижнему краю ПЖ отдельными узловыми швами.
Операцию заканчивают введением дренажей в отверстие в малом сальнике и, проведя дополнительный разрез в правом подреберье, двух дренажей через подвздошные области в правый и левый латеральные каналы для осуществления перитонеального диализа. Как было отмечено, в настоящее время рассечение капсулы ПЖ не считают эффективной мерой в предупреждении и ликвидации в ней деструктивных процессов, так как дольчатое строение железы и особенности ее капсулы не позволяют произвести полноценное рассечение соединительнотканных образований.
Данную методику считают ошибочной, так как она приводит к повреждению паренхимы железы, травме сосудов и возникновению неоправданного кровотечения, а в последующем способствует образованию панкреатических свищей. Целесообразным считают выполнить операцию абдоминизации ПЖ, особенно в случаях жирового панкреонекроза и его смешанных форм без секвестрации и расплавления ткани железы [В.С. Савельев и соавт, 1983]. Это обеспечивает более надежное отграничение патологического процесса от брюшной полости и забрюшинного пространства, чем оментопанкреатопексия, и позволяет полностью прекратить поступление ферментов и продуктов распада ткани железы в забрюшинное пространство, брыжейку толстой и тонкой кишок.
Необходимым условием успешного выполнения оперативного вмешательства по поводу ОП в ранних стадиях его развития считают обязательную ревизию желчных протоков и ЖП. Несоблюдение этого правила может послужить причиной отсутствия эффекта от проводимого лечения, поскольку при ОП, обусловленном патологическими изменениями желчевыводящих путей, они являются основным этиологическим фактором развития заболевания. Кроме того, при первичном панкреатите инфильтрация и отек ткани железы вызывают вторичный стаз в желчных путях, что создает условия для развития билиопанкреатического и панкреатобилиарного рефлюксов, способствующих дальнейшему развитию патологических процессов в паренхиме железы и желчных протоках [О. Б. Милонов и соавт., 1990].
В случае отсутствия конкрементов в ЖП и некротических изменений его стенки накладывают холеиистостому, если установлена хорошая проходимость ПП и нет данных, свидетельствующих о наличии конкрементов в магистральных желчных протоках. При выявлении патологических изменений ЖП выполняют холецистэктомию и наружное дренирование ОЖЛ через культю ПП. Отказ от холецистэктомии считают ошибкой, так как измененный ЖП может служить источником инфицирования и причиной развития опасного осложнения — желчного перитонита.
При обнаружении конкрементов в желчных протоках показано произвести холедохолитотомию и восстановить пассаж желчи по ОЖП. Недопустимыми считаются грубые манипуляции по удалению камней, особенно фиксированных в ампулярном отделе. В данном случае рекомендуется произвести папиллотомию или наружное дренирование желчных путей (рисунок 23) и продолжить консервативное лечение, а в последующем выполнить эндоскопическое вмешательство на БДС. Папиллотомию заканчивают дренированием не только желчных, но и панкреатических протоков с помощью тонкого полиэтиленового катетера, введенного в его устье и выведенного наружу через стенку ОЖП [П.Н. Напалков и соавт., 1980].
При ОП в фазе гаойно-некротических изменений создают широкий доступ и производят полноценное вскрытие сальниковой сумки для ревизии всех отделов ПЖ В ранних стадиях развития некротического процесса считается возможным производить резекцию ПЖ в целях ликвидации очага интоксикации и предотвращения развития токсемии и гаойно-некротических осложнений [АА. Шалимов, 1989].
Однако крайняя трудность определения границы некротических изменений ткани железы и отсутствие гарантии, что оставленная часть железы будет жизнеспособной и не подвергнется дальнейшему некрозу, препятствуют широкому внедрению подобного вида операции в клиническую практику. Наиболее безопасным вмешательством считается дистальная резекция железы.
Тотальная панкрэктомия и панкреатодуоденалъная резекция из-за большой травматичности и невыполнимости при явлениях панкреатической токсемии, нарушениях гемодинамики и ВЭБ, нарушения свертываемости не получили распространения в клинической практике и выполняются лишь в специализированных и хорошо оснащенных отделениях.
Дистальную резекцию производят вместе с удалением селезенки во избежание большой кровопотери при выделении селезеночных сосудов из ткани железы с дренированием ГПП для создания ретроградного оттока ПС до восстановления проходимости БДС. Ушивание культи считают целесообразным произвести атравматичными викриловыми швами, укрепляя их медицинским клеем и биологическими рассасывающимися пленками [А.А. Шалимов, 1979].
При гнойно-некротическом панкреатите чаше производят более ограниченные вмешательства — секвестрэктомию и некрэктомию, соответственно на 3-4-й нед. и через 10 сут после заболевания. После удаления омертвевших тканей и секвестров дополнительно дренируют гнойные полости и ликвидируют развившиеся осложнения (аррозивное кровотечение).
В послеоперационном периоде выявление признаков гнойной интоксикации и отхождение по дренажам гноя и крошковидных масс свидетельствуют о наличии гнойно-некротических очагов и показано вскрытие брюшной полости. Отказ от повторных вмешательств в данной ситуации считается ошибкой, так как длительная интоксикация приводит к истощению больного, а неудаленные очаги некроза могут вызвать аррозивное кровотечение.
Поэтапные повторные лапаротомии производят до полной санации очагов некроза и улучшения состояния больного, когда нормализуются температура тела и лабораторные показатели, исчезают клинические признаки гнойной интоксикации и отсутствуют очаги некроза и участков абсцедирования при УЗИ и KT. Этот метод применяют и при развитии наиболее грозного осложнения — разлитого гнойного перитонита. В этом случае ревизию и промывание брюшной полости производят не через 7 дней, а каждые 2-3 дня до купирования процесса.
При открытом ведении брюшной полости рану не ушивают наглухо, а создают преграду из параллельно уложенных силиконовых трубок (6-8) под провизорными П-образными швами, наложенными толстыми лавсановыми нитями через все слои брюшной стенки. По мерс уменьшения интоксикации удаляют трубки и сводят края раны [Schreiber et al., 1979].
В этой фазе ОП нередко наблюдается аррозивное кровотечение, источником которого наиболее часто является бассейн селезеночных сосудов. При появлении признаков такого грозного осложнения (слабость, бледность кожных покровов, тахикардия, снижение АД и уровня гемоглобина в крови) больному должна быть произведена экстренная РЛ, так как консервативная терапия в данном случае эффекта не дает. Кровотечение может быть из некротизированных участков ПЖ, забрюшинной клетчатки и в просвет ЖКТ, в основном в результате гнойного процесса в сальниковой сумке [Ю.А. Нестеренко и соавт., 1994].
При подозрении на кровотечение устанавливают назогастральный зонд и при получении данных, свидетельствующих о желудочном кровотечении, выполняют гастроскопию. Если при возникновении кровотечения проводят консервативное лечение и применяют эндоскопические методы остановки кровотечения, то при аррозивном кровотечении из очагов некроза тактика должна быть активной.
При повторной операции при обнаружении источника кровотечения и удалении некротизированных масс производят его ушивание на месте, при неудачной попытке остановить кровотечение осуществляют резекцию ПЖ с удалением селезенки. В отдельных случаях производят ангиографию и эмболизацию кровоточащего сосуда [О.Б. Милонов и соавт., 1990; М.В. Данилов и соавт, 1995].
При билиарном панкреатите, когда поражается преимущественно ампула БДС, считается целесообразным выполнять папиллосфинктеротомию с вирсунгопластикой (рисунок 24). При всех оперативных вмешательствах главным их условием является полноценная коррекция гилертензии протоковой системы ПЖ, которая обеспечивает хорошие ближайшие и отдаленные результаты.
Из ближайших осложнений после операций на ПЖ чаше наблюдаются ОП, несостоятельность швов панкреатоеюноанастомоза, образование панкреатических свищей и гнойных осложнений. Важнейшим условием для предотвращения возникновения обострения панкреатита, НА и гнойных осложнений является свободный отток в кишку ПС из мельчайших протоков железы после наложения панкреатикоеюноанастомоза.
Следующим моментом, оказывающим влияние на исход операции при наложении продольного панкреатикоеюноанастомоза, является правильный выбор способа включения сегмента тощей кишки из пассажа кишечного содержимого [М.И. Кузин и соавт., 1985; О.Б. Милонов и соавт, 1990]. Рациональным считают использование изолированного участка кишки длиной не менее 35-40 см, выключенной Y-образным анастомозом по Ру. Это дает возможность произвести надежную изоляцию от попадания кишечного содержимого, благодаря чему не возникает дигестивно-панкреатический рефлюкс, что предотвращает обострение панкреатита, дальнейший склероз железы и зарашение анастомоза.
Несмотря на то что технически выполнять данное вмешательство считается более сложным, чем выключение кишечной петли с помощью анастомоза по Брауну, отказ от данной методики считается технической ошибкой и может быть оправдан только крайней необходимостью, в частности стремлением ускорить завершение операции в тяжелом состоянии больного или выраженными техническими трудностями, возникающими при выделении изолированной петли и связанными с особенностью кровоснабжения или ранее перенесенными операциями [А.А. Шалимов и соавт., 1979; М.И. Кузин и соавт, 1985].
Межкишечный анастомоз накладывают в поперечном направлении двухрядным узловым швом, не стягивающим просвет анастомоза. В этом случае он обладает арефлюксными свойствами и не деформирует просвет кишки. Выключенную для формирования анастомоза с протоком ПЖ петлю проводят позади поперечной ОК, чтобы избежать перегиба и затруднения оттока от анастомоза. Панкреатикоеюноанастомоэ накладывают узловыми швами, применяя атрав-матичные нити, заднюю стенку, как более надежную, допускается зашивать однорядным швом, переднюю подкрепляют редкими серо-серозными узловыми швами. Применение этой методики позволяет избежать дополнительной травмы ПЖ и деформации гинкреатикоеюноанастомоза [О.Б. Милонов и соавт., 1990].
СО протока ПЖ и тощей кишки не сопоставляют, а включают в анастомоз всю рассеченную поверхность железы, так как в разрез могут открываться мелкие пересеченные протоки ПЖ, через которые может происходить подтекание ПС между тканью и серозной оболочкой кишки, что является одной из причин возникновения НА. Оттают правильным, чтобы серозная оболочка прилегалась только к капсуле ПЖ Профилактикой НА при технических сложностях во время наложения панкреатикоеюноанастомоза считают дренирование выключенного сегмента ТК и области анастомоза путем создания еюностомы.
Она может быть наложена в антеградном и ретроградном направлении через обтурированный конец тощей кишки в зависимости от создавшихся условий. При этом непременным условием считается создание протяженного канала вокруг трубки. Подобная методика позволяет предотвратить развитие гипертензии в анастомозированной петле в связи с нарушением эвакуации в ближайшем послеоперационном периоде и является мерой профилактики НА [Э.И. Гальперин и соавт., 1985].
В настоящее время появилась возможность выполнять вирсунготомию с использованием эндоскопической техники без полостной операции [Ю.М. Пан-цырев, Ю.М. Галингер, 1984; В.В. Данилов и соавт., 1986]. Данное вмешательство производят после эндоскопической папиллотомни. При выполнении прямых вмешательств на ПЖ требуется тщательное до- и интраоперационное исследование желчных путей и адекватное дренирование области операции, сальниковой сумки и брюшной полости после завершения основных этапов оперативного вмешательства на ПЖ.
Это положение относят как к операциям внутреннего дренирования ГПП, так и к резекциям ПЖ без создания панкреатодигестивных соустьев. Хорошее дренирование силиконовыми трубками достаточного диаметра с созданием кратчайшего и адекватного пути оттока может предупредить повторные оперативные вмешательства при возникновении осложнений в ближайшем послеоперационном периоде.
В целях дополнительной разгрузки области анастомоза и предотвращения развития послеоперационного пареза и НА в завершение операции панкреатодуоденальной резекции производят дренирование сальниковой сумки, подпеченочного пространства, а также вводят назогастральный зонд, который проводят через ГЭА в просвет анастомозированной петли тошей кишки, а при возможности дренируют холедох через культю ПП.
Наиболее серьезным осложнением кист ПЖ является кровотечение в просвет кисты, при возникновении которого показана срочная операция. После вскрытия кисты осушают ее полость и обнаруживают источники кровотечения. По возможности производят резекцию железы со спленэктомией, так как может произойти прорезывание швов и возобновиться кровотечение. Если невозможно произвести резекцию железы с кистой, то выполняют ушивание кровоточащего сосуда и дренирование полости кисты наружу, для того чтобы можно было осуществлять контроль.
Самые частые осложнения после резекции ПЖ — несостоятельность панкреатодигестивных анастомозов после панкреатодуоденальной резекции и подтекание ферментов ПЖ, попадание их в брюшную полость, в результате чего развивается ферментный перитонит. Отмечается и аррозивное кровотечение, инфильтрат и др. Острота клинической картины перитонита во многом зависит от количества попавших в брюшную полость ферментов и темпа их поступления, что, в свою очередь, связано с размером несостоятельности культи и объемом секреции оставшейся части железы.
Характер течения ферментного перитонита зависит также от срока несостоятельности культи. Чем раньше после операции происходит прорыв ферментов в брюшную полость, тем острее и опаснее перитонит Поздняя несостоятельность культи проявляется вялотекущим ферментным перитонитом или развитием инфильтрата, вскрытие которого в последующем заканчивается формированием панкреатического свища.
Такой инфильтрат может спаяться с брюшной стенкой в области послеоперационного рубца, тем самым создавая условия для прорыва ферментов и тканевого детрита наружу. Еще более серьезная ситуация возникает при несостоятельности панкреатоеюнеального анастомоза, когда в брюшную полость попадают не только ферменты ПЖ, но и кишечное содержимое. В этих случаях перитонит сразу приобретает септический характер со всеми вытекающими последствиями.
Подтекание ферментов из культи железы опасно не только развитием перитонита, но и возникновением аррозивного кровотечения. Большая концентрация на тканях негерметичной культи железы и вокруг нее влечет за собой переваривание не только некротических, но и здоровых тканей, в том числе и сосудов. Профилактикой этих осложнений являются правильный выбор методики завершающей части операции и правильное техническое исполнение этого этапа [Б.С. Добряков и соавт, 1992].
В последнее время в связи с применением способа рассечения БДС при лечении его Рубцовых стенозов и ущемленных камней папиллы стали отмечаться определенные осложнения [О.С. Кочнев, В.Н. Барельцев, 1988]. Наиболее грозным из них является перитонит, а также повреждение задней стенки ДПК с развитием дуоденальных свищей.
Для предупреждения перитонита при этом внутривенно вводятся ингибиторы протеаз (контрикал, гордоке) и цитосгатики (5-фторурацил). Хотя эти препараты не могут полностью предупредить его развитие, но они оказывают хороший эффект при легких и средней тяжести панкреатитах и сокращают время их купирования.
В целях предотвращения развития перитонита в последнее время указанные препараты после папиллосфинктеротомии стали применять не только парентерально, но и эндохоледохеально, в виде литической смеси следующего состава: 100—150 мл 0,25%-го раствора новокаина, 2 мл папаверина или но-шпы, 1 мл платифиллина, 1 г левомицитина, 2 мл церукала. Смесь вводится еженедельно с ориентацией на нормализацию диастазурии и уменьшение дебита желчи до 100-50 мл/сут [О.С. Кочнев и соавт., 1988].
Перейти к списку условных сокращений
источник

 Дренирование протоков (при выраженном нарушении проходимости протоков, создается анастомоз с тощей кишкой).
Дренирование протоков (при выраженном нарушении проходимости протоков, создается анастомоз с тощей кишкой). Строгое соблюдение режима питания до конца жизни. Питаться нужно небольшими порциями 5-6 раз в день. Пища должна быть легкоусваиваемая с минимальным содержанием жира.
Строгое соблюдение режима питания до конца жизни. Питаться нужно небольшими порциями 5-6 раз в день. Пища должна быть легкоусваиваемая с минимальным содержанием жира.